Wat is remissie, terugval en refraktêre limfoom?
vergifnis
Volledige remissie is wanneer jou skanderings en toetse geen teken van limfoom in jou liggaam toon na behandeling nie.
’n Gedeeltelike remissie is wanneer daar nog limfoom in jou liggaam is, maar dit is minder as die helfte van wat dit voor behandeling was.
terugval
Refractory
Vergifnis vers 'n genesing
'n Genesing is wanneer jy geen tekens van limfoom in jou liggaam het nie en dit waarskynlik nie sal terugkeer nie. Dokters verkies dikwels om die term remissie te gebruik, want ons weet limfoom kan terugkom.
Hoe langer jy in remissie is, hoe minder waarskynlik is dit vir 'n aggressiewe limfoom om terug te kom, so jou dokter kan uiteindelik sê jy is genees, maar gewoonlik sal hulle die term remissie gebruik. Dit is omdat terwyl baie mense dalk nooit hul limfoom terugkom nie, weet ons nie presies wie sal en wie nie sal terugval nie.
Sommige mense het dalk sekere risikofaktore wat dit meer geneig maak om terug te kom, maar jy moet met jou dokter praat oor jou eie risikofaktore en kanse vir genesing, remissie of terugval.
Wat gebeur wanneer limfoom terugval?
Jou dokter sal voortgaan om jou te monitor nadat jy klaar is met behandeling, en een van die redes waarom hulle dit doen, is om te kyk vir tekens en simptome van jou limfoom wat terugval. Deur aan te hou om jou gereeld te sien, sal hulle enige terugval vroeg kan optel, en meer toetse kan bestel of weer met behandeling kan begin wanneer nodig.
Alhoewel dit ontmoedigend kan wees om uit te vind dat jou limfoom teruggeval het, is dit belangrik om te weet dat selfs terugval limfoom gewoonlik goed reageer op behandeling, en kan daartoe lei dat jy weer in remissie gaan.
Terugvalle is baie algemeen by mense met indolente limfoom omdat indolente limfome nie as geneesbaar beskou word nie. In plaas daarvan sal jy vir die res van jou lewe met 'n indolente limfoom leef. Tussen behandelings en gedurende tye van remissie lei baie mense egter 'n normale lewe en baie het ook 'n normale lewensduur.
In sommige seldsame gevalle kan 'n indolente limfoom verander in 'n ander en meer aggressiewe subtipe limfoom. Getransformeerde limfoom is anders as 'n terugval. Klik op die skakel hieronder om meer te wete te kom oor getransformeerde limfoom.
Hoekom keer limfoom terug?
Terugval kan om verskeie redes gebeur. Sommige hiervan sluit in:
- Daar is geen bekende geneesmiddel vir sommige limfome nie, veral indolente limfome. Dus, terwyl die behandeling effektief is om die siekte te bestuur, kan dit dit nie genees nie. Wanneer jy indolente limfoom het, sal daar altyd 'n paar limfoomselle oorbly wat die potensiaal het om wakker te word en te groei.
- Sommige genetiese mutasies kan nie deur huidige behandelings genees word nie. Dus, selfs al is daar geen teken van limfoom in jou liggaam oor nie, kan sommige genetiese mutasies limfoom weer laat groei.
- Selfs wanneer skanderings en toetse wys dat daar geen limfoom in jou liggaam oor is nie, kan daar soms mikroskopiese limfoomselle wees wat te min of klein is om deur huidige toetse en skanderings opgespoor te word. As dit teenwoordig is, kan hulle groei en vermeerder nadat die behandeling beëindig is.
Hoe gou vind 'n terugval plaas?
As jy 'n aggressiewe limfoom soos Hodgkin Limfoom of 'n hoogs aggressiewe (vinnig groeiende) Nie-Hodgkin Limfoom het, is 'n genesing meer waarskynlik. As u egter terugval, sal dit gewoonlik binne 'n paar jaar van behandeling plaasvind.
As jy 'n traag (stadig groeiende) Nie-Hodgkin Limfoom het, is 'n terugval meer algemeen. Terwyl 'n terugval binne maande na voltooiing van behandeling kan plaasvind, duur remissie dikwels baie jare voor 'n terugval.
Kom meer te wete oor die behandeling van terugval limfoom met dr Michael Dickinson
Hematoloog
Hoe weet jy of die limfoom teruggeval het?
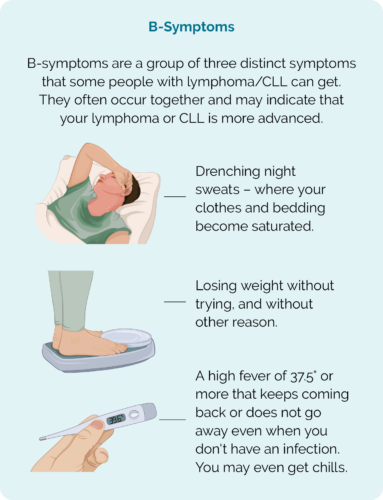
Limfoom kan in dieselfde deel van jou liggaam terugkeer of dit kan 'n ander deel van jou liggaam beïnvloed as wat jy voorheen die limfoom gehad het. Jy mag of mag nie simptome hê nie en as jy dit het, kan dit die volgende insluit:
- Nuwe of limfknope of knoppe wat nie verband hou met 'n infeksie of siekte nie
- Drentende nagsweet
- Onverklaarbare gewigsverlies
- Moegheid wat erger as normaal is
- jeuk
- Veluitslag
- Diarree
- Onverklaarbare pyn of ongemak
- B-simptome.
Wat gebeur as limfoom terugval
- Biopsie van nuwe vergrote limfknope of knoppe
- Bloedtoetse
- Positron-emissie tomografie (PET) scan
- Computertomografie (CT) scan
- Lumbale punksie as limfoom vermoed word in die sentrale senuweestelsel.
Wat gebeur as my limfoom weerstandbiedend is vir behandeling?
Dit kan ontstellend wees om uit te vind dat jou huidige behandeling nie werk om jou limfoom te genees, te stop of te vertraag nie. Om bang, kwaad of angstig te voel is heel normaal. Dit is egter belangrik om te verstaan dat net omdat hierdie behandeling nie soos beplan gewerk het nie, dit nie beteken dat hoop verlore is nie. Baie limfome wat nie goed reageer op eerstelynbehandeling nie, kan steeds 'n goeie reaksie op tweede- of derdelynbehandelings hê.
Refraktêre limfoom kan gebeur wanneer die limfoomselle veiligheidshindernisse of kontrolepunte ontwikkel wat hulle immuun maak teen standaardbehandelings. Sekere genetiese mutasies kan dit ook minder waarskynlik maak dat sommige teenkankerbehandelings effektief sal werk.
Wanneer dit gebeur, sal jou dokter 'n ander tipe behandeling wil probeer wat op 'n ander manier werk as jou huidige behandelings.

Hoe weet ek of my limfoom refraktêr is?
Jy sal waarskynlik skanderings hê nadat jy ten minste twee of drie siklusse van jou behandeling voltooi het. Presies wanneer jy hierdie skanderings sal afhang van jou individuele omstandighede, subtipe en behandelingstipe. Vra jou dokter wanneer jy meer skanderings en toetse sal hê.
Gewoonlik na die aanvang van behandeling sal jy agterkom dat jou geswelde limfknope of ander simptome verbeter na 'n paar siklusse van behandeling. In sommige gevalle kan jy egter opmerk, of skanderings kan wys dat die limfoom nie verbeter het nie en jy kan nuwe areas van limfoom hê.
Jou dokter kan voortgaan met jou huidige behandeling en meer skanderings doen na meer behandelingsiklusse, of hulle kan besluit om jou behandeling dadelik te verander. Hulle sal met jou praat oor die beste opsies vir jou individuele omstandighede.
Behandeling opsies vir terugval of refraktêre limfoom
Die behandelingsopsies wat u aangebied word as u 'n terugval of refraktêre limfoom het, sal van baie dinge afhang, insluitend:
- die subtipe, stadium en ligging/s van jou limfoom
- genetiese mutasies betrokke by jou limfoom
- as jy 'n tyd van remissie gehad het en indien wel, hoe lank jy in remissie was
- jou ouderdom en algehele welstand
- hoe jy vorige behandelings hanteer het
- jou geskiktheid vir kliniese proewe
- jou persoonlike voorkeure.
Tipes behandeling vir terugval of refraktêre limfoom
Met kliniese proewe en nuwe behandelings wat goedgekeur word vir behandeling of bestuur van limfoom in Australië, het ons meer keuses van tweede- en derdelynbehandelings as ooit tevore. As sodanig, as gevolg van die bogenoemde faktore, is daar geen een-grootte-pas-almal benadering tot behandeling nie. Sommige van die behandelings wat in tweede- en derdelynbehandeling beskikbaar is, sluit egter in:
- Kliniese proef deelname
- Kombinasie chemoterapie
- Redding chemoterapie (hoë dosis chemoterapie)
- Stamseloorplanting (outoloog en allogenies)
- Gerigte terapie
- immunoterapie
- Biologiese medisyne
- radioterapie
- Chimeriese antigeenreseptor (CAR) T-selterapie
- Off-etiket toegang tot medikasie.
Off label toegang tot medikasie
Soms het jy dalk toegang tot medikasie wat nie deur die publiek befonds word nie, maar wat deur die Therapeutic Goods Administration (TGA) veilig en wettig verklaar is vir gebruik in Australië.
Belangrike dinge om van bewus te wees:
- Dit is dalk nie 'n opsie vir almal nie, aangesien elke staat verskillende reëls en regulasies het.
- Jy sal dalk moet reis vir sommige of al die behandeling.
- Dit kan baie duur wees aangesien jy self moet finansier, of self daarvoor moet betaal. Dit is dus iets wat noukeurig oorweeg en met jou hematoloog bespreek moet word om ten volle te verstaan.
- In sommige gevalle kan jy dalk toegang tot die medikasie kry op "deernisvolle gronde" waar die farmaseutiese maatskappy vir sommige of al die koste van 'n off-etiket medikasie betaal. Vra jou dokter of dit 'n opsie vir jou is.
Kry 'n tweede opinie
Dit is redelik algemeen dat pasiënte vir 'n tweede opinie vra. Dit is 'n goeie opsie om die gedagtes van 'n tweede hematoloog te hoor wat dalk die inligting wat jou eerste hematoloog aan jou gegee het kan bevestig, of verskillende opsies kan bied. Daar is geen rede om sleg te voel om vir 'n tweede opinie te vra nie. Die meeste hematoloë is gemaklik daarmee dat jy 'n tweede opinie soek – dit is tog jou gesondheid.
As jy 'n tweede opinie wil kry, praat met jou hematoloog. Dikwels kan hulle iets vir jou reël, of jy kan met jou huisdokter praat. Dit is 'n belangrike stap om seker te maak jy kry die inligting wat jy nodig het om die regte behandeling vir jou individuele omstandighede te kry.
Kom meer te wete oor 'af-etikettoegang' in die video hieronder
Beplanning vir behandeling
Die hantering van die emosionele en fisiese druk van limfoom en behandeling kan uitputtend wees. Dit is belangrik om uit te reik en ondersteuning te kry wanneer jy dit nodig het. Dikwels het ons mense in ons lewens wat wil help, maar nie mooi weet hoe nie. Sommige mense is ook bekommerd om te praat oor hoe dit met jou gaan, want hulle is bekommerd dat hulle die verkeerde ding sal sê, jou sal oorskry of ontstel. Dit beteken nie dat hulle nie omgee nie.
Dit kan help om mense te laat weet wat jy nodig het. Deur duidelik te wees oor wat jy nodig het, kan jy die hulp en ondersteuning kry wat jy nodig het, en jou geliefdes kan die vreugde hê om jou op 'n sinvolle manier te kan help. Daar is 'n paar organisasies wat planne saamgestel het wat jy kan gebruik om van die sorg te koördineer. Jy mag dalk daarvan hou om te probeer:
Voorsorgbeplanning
Gevorderde sorgbeplanning is 'n goeie manier om seker te maak jou mediese span en familie weet watter behandeling jy doen, en nie in die toekoms wil hê nie.
Almal moet 'n vooraf sorgplan hê. Die vorms wat nodig is en die proses vir die ontwikkeling van 'n gevorderde sorgplan kan van staat tot staat verskil. Klik op die skakel hieronder vir meer inligting oor gevorderde sorgbeplanning en om toegang tot die regte vorms vir jou staat te kry.
Palliatiewe sorg
Baie mense dink palliatiewe sorg gaan oor sorg aan die einde van die lewe. Alhoewel dit een van die rolle is, het hulle ook 'n ander groot rol. Hulle help ook om simptome en newe-effekte te hanteer wat moeilik is om te behandel wat jy op enige stadium tydens jou limfoom kan ervaar. Die hoofdoel is om te help verseker dat jy die beste lewenskwaliteit het tydens jou behandeling sowel as aan die einde van jou lewe.
Simptoom / newe-effek bestuur
Limfoom en sy behandelings kan 'n verskeidenheid simptome en newe-effekte veroorsaak. Terwyl jou hematoloog of onkoloog met baie hiervan kan help, benodig simptome of newe-effekte soms meer gespesialiseerde behandeling. Die palliatiewe sorgspan is kundiges om dit te bestuur. Hulle het ook toegang tot medikasie wat jou hematoloog of onkoloog nie gemagtig is om voor te skryf nie. Die palliatiewe sorgspan is 'n goeie hulpbron om jou lewenskwaliteit te verbeter.
Sommige simptome of newe-effekte wat hulle jou kan help bestuur, sluit in:
- pyn - insluitend perifere neuropatie
- naarheid met of sonder braking
- angs
- kort van asem
Einde van die lewe sorg
Suksesvolle kliniese proewe beteken dat daar baie nuwe behandelings is wat die uitkomste vir mense met limfoom aansienlik verbeter het - selfs teruggevalle en refraktêre limfoom. Baie mense leef 'n lang en relatief gesonde lewe selfs na 'n limfoomdiagnose. Ongelukkig sterf mense soms aan limfoom.
Die mees algemeen verstaanbare rol van palliatiewe sorg is om mense wat die einde van hul lewe nader, te help om beheer te hê oor hoe hulle die res van hul lewe leef. Hulle is fantasties om jou te bemagtig om oor jou behoeftes te dink en te beplan en waar jy jou tyd wil spandeer, terwyl hulle verseker dat jy veilig is, met goeie lewensgehalte gedurende hierdie tyd.
Ondersteun wanneer jy die einde van jou lewe nader
Palliatiewe sorg kan ook jou gesin en geliefdes help om te verstaan wat aan die gebeur is, en verseker dat hulle ook gedurende hierdie tyd die ondersteuning het wat hulle nodig het. Ander dinge waarmee hulle kan help, sluit in:
- organiseer toerusting vir jou om tuis te gebruik as jy kies om tuis te bly
- om met geliefdes te praat oor sensitiewe kwessies soos jou lewenseinde en begrafnisplanne
- koppel jou aan verskillende dienste in die gemeenskap
- verseker dat jou kulturele en geestelike oortuigings in jou dood gehandhaaf word
- berading en emosionele ondersteuning.
Opsomming
- ’n Genesing is wanneer daar geen limfoom in jou liggaam oor is nie en dit nie terugkom nie.
- Remissie kan heeltemal of gedeeltelik wees, wat geen tekens van limfoom in jou liggaam veroorsaak nie (volledig), of wanneer die limfoomselle met meer as die helfte verminder het (gedeeltelik).
- Limfoom kan terugval (terugkom) na 'n tyd van remissie. Remissie kan weke, maande of baie jare duur.
- Wanneer aggressiewe limfome terugval, is dit gewoonlik in die eerste paar jaar nadat die behandeling voltooi is. Hoe langer jy in remissie is, hoe groter is die kans op genesing.
- Indolente limfome keer dikwels terug, maar reageer ook gewoonlik goed op behandelings. Jy sal vir die res van jou lewe met 'n indolente limfoom leef, maar kan goed leef tydens tye van remissie.
- In sommige gevalle word limfoom nie beter met eerstelynbehandeling nie – dit word refraktêr genoem.
- Refraktêre limfoom kan steeds goed reageer op tweede- en derdelynbehandelings.
- Vooraf sorgbeplanning is belangrik om te verseker dat jou familie en dokters weet wat wense rakende jou gesondheidsorg is.
- Palliatiewe sorg kan help met simptome en newe-effekbestuur.
- Sommige mense sal einde-van-lewe sorg nodig hê as hul limfoom nie reageer op behandelings. Palliatiewe sorg kan 'n goeie ondersteuning wees, en verseker dat jy die beste lewenskwaliteit het gedurende die einde van die lewe, en die nodige ondersteuning aan jou geliefdes bied.

