Přehled kožního (kožního) lymfomu
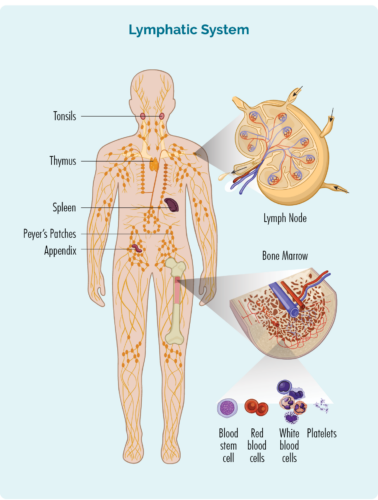
Lymfom je typ rakoviny, který začíná v bílých krvinkách nazývaných lymfocyty. Tyto krvinky obvykle žijí v našem lymfatickém systému, ale jsou schopny cestovat do kterékoli části našeho těla. Jsou důležitými buňkami našeho imunitního systému, bojují s infekcemi a nemocemi a pomáhají jiným imunitním buňkám pracovat efektivněji.
O lymfocytech
Máme různé typy lymfocytů, přičemž hlavní skupiny jsou B-buněčné lymfocyty a T-buněčné lymfocyty. Lymfocyty B i T-buněk mají specializovanou funkci, mají „imunologickou paměť“. To znamená, že když máme infekci, nemoc nebo když jsou některé naše buňky poškozeny (nebo zmutovány), naše lymfocyty tyto buňky zkoumají a vytvářejí specializované „paměťové B nebo T-buňky“.
Tyto paměťové buňky uchovávají všechny informace o tom, jak bojovat s infekcí, nebo opravit poškozené buňky, pokud se stejná infekce nebo poškození opakují. Takto mohou příště mnohem rychleji a efektivněji ničit nebo opravovat buňky.
- B-buněčné lymfocyty také vytvářejí protilátky (imunoglobuliny), které pomáhají v boji proti infekcím.
- T-buňky pomáhají regulovat naše imunitní reakce, takže náš imunitní systém účinně bojuje s infekcemi, ale také pomáhá zastavit imunitní reakci, jakmile infekce zmizí.
Lymfocyty se mohou stát buňkami rakovinného lymfomu
Ke kožním lymfomům dochází, když se buď B-buňky nebo T-buňky, které cestují do vaší kůže, stanou rakovinnými. Buňky rakovinového lymfomu se pak nekontrolovatelně dělí a rostou nebo nezemřou, když by měly.
Jak dospělí, tak děti mohou dostat kožní lymfomy a většina lidí s kožním lymfomem bude mít rakovinné T-buňky. Pouze asi 5 z každých 20 lidí s kožním lymfomem bude mít B-buněčný lymfom.
Kožní lymfomy se také dělí na:
- Indolentní – Indolentní lymfomy rostou pomalu a často procházejí stadii, kdy „spí“ a nezpůsobují vám žádnou újmu. Pokud máte indolentní kožní lymfom, možná nebudete potřebovat žádnou léčbu, ačkoli někteří lidé budou. Většina indolentních lymfomů se nerozšíří do jiných částí vašeho těla, i když některé mohou pokrývat různé oblasti kůže. V průběhu času se některé indolentní lymfomy mohou dostat do pokročilého stadia, což znamená, že se rozšíří do jiných částí vašeho těla, ale u většiny kožních lymfomů je to vzácné.
- Útočný – Agresivní lymfomy jsou rychle rostoucí lymfomy, které se mohou rychle rozvinout a rozšířit do dalších částí vašeho těla. Pokud máte agresivní kožní lymfom, budete muset zahájit léčbu brzy poté, co vám bude diagnostikováno onemocnění.
Příznaky kožního lymfomu
Indolentní kožní lymfom
Pokud máte indolentní lymfom, nemusíte mít žádné znatelné příznaky. Protože indolentní lymfomy rostou pomalu, vyvíjejí se po mnoho let, takže vyrážka nebo léze na kůži mohou zůstat bez povšimnutí. Pokud se u vás objeví příznaky, mohou zahrnovat:
- vyrážka, která nezmizí
- svědivá nebo bolestivá místa na kůži
- ploché, zarudlé, šupinaté skvrny na kůži
- boláky, které mohou praskat a krvácet a nehojí se podle očekávání
- celkové zarudnutí na velkých plochách kůže
- jedna nebo více hrudek na kůži
- Pokud máte tmavší barvu pleti, můžete mít oblasti kůže, které jsou světlejší než ostatní (spíše než zarudlé).
Náplasti, papuly, plaky a nádory – Jaký je rozdíl?
Léze, které máte s kožními lymfomy, mohou být generalizovanou vyrážkou nebo mohou být označovány jako skvrny, papuly, plaky nebo nádory.
Patche – jsou obvykle ploché oblasti kůže, které se liší od kůže kolem ní. Mohou být hladké nebo šupinaté a mohou vypadat jako obecná vyrážka.
Papuly – jsou malé, pevné vyvýšené oblasti kůže a mohou vypadat jako tvrdý pupínek.
Plaky – jsou ztvrdlé oblasti kůže, které jsou často mírně vyvýšené, silnější oblasti kůže, které jsou často šupinaté. Plaky mohou být často zaměněny za ekzém nebo lupénku.
Nádory – jsou vyvýšené hrbolky, hrudky nebo uzliny, které se někdy mohou stát vředy, které se nehojí.
Agresivní a pokročilý kožní lymfom
Pokud máte agresivní nebo pokročilý kožní lymfom, můžete mít některý z výše uvedených příznaků, ale můžete mít i jiné příznaky. Mohou zahrnovat:
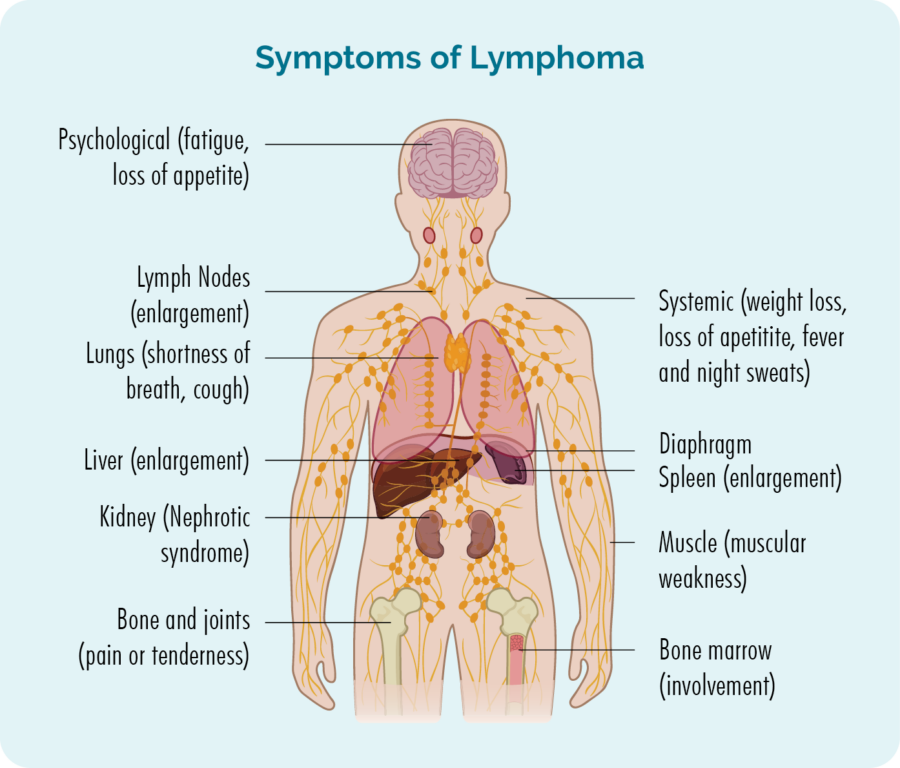
- Zduřené lymfatické uzliny, které můžete vidět nebo cítit jako bulku pod kůží – obvykle se vyskytují na krku, v podpaží nebo v tříslech.
- Únava, což je extrémní únava, která se nezlepšuje odpočinkem nebo spánkem.
- Neobvyklé krvácení nebo modřiny.
- Infekce, které se stále vracejí nebo nemizí.
- Dýchavičnost.
- B-symptomy.

Jak se diagnostikuje kožní lymfom?
K diagnostice kožního lymfomu budete potřebovat biopsii nebo několik biopsií. Typ biopsie, kterou máte, bude záviset na typu vyrážky nebo lézí, které máte, kde se na vašem těle nacházejí a jak jsou velké. Bude také záležet na tom, zda je postižena pouze vaše kůže, nebo zda se lymfom rozšířil do jiných částí vašeho těla, jako jsou lymfatické uzliny, orgány, krev nebo kostní dřeň. Některé z typů biopsií, které vám mohou být doporučeny, jsou uvedeny níže.
Biopsie kůže
Kožní biopsie je, když je odebrán vzorek vaší vyrážky nebo léze a odeslán na patologii k testování. V některých případech, pokud máte jedinou lézi, může být odstraněna celá. Existují různé způsoby, jak provést kožní biopsii, a váš lékař s vámi bude moci mluvit o správné kožní biopsii pro vaše okolnosti.
Biopsie lymfatických uzlin
Pokud máte oteklé lymfatické uzliny, které lze vidět nebo cítit, nebo které se ukázaly na skenování, můžete mít biopsii, abyste zjistili, zda se lymfom rozšířil do lymfatických uzlin. K diagnostice lymfomu se používají dva hlavní typy biopsií lymfatických uzlin.
Patří mezi ně:
Biopsie jádra jehly – kde se jehla používá k odebrání vzorku postižené lymfatické uzliny. Budete mít lokální anestetikum pro znecitlivění oblasti, abyste během tohoto postupu necítili bolest. V některých případech může lékař nebo radiolog použít ultrazvuk k navedení jehly do správného místa pro biopsii.
Excisionální biopsie – s excizní biopsií budete pravděpodobně mít celkovou anestezii, takže proceduru prospíte. Celá lymfatická uzlina nebo léze se odstraní během excizní biopsie, takže celá uzel nebo léze mohou být zkontrolovány na patologii, zda neobsahují známky lymfomu. Pravděpodobně budete mít pár stehů a obvaz, až se probudíte. Vaše sestra s vámi bude moci mluvit o tom, jak o ránu pečovat a kdy/jestli je potřeba stehy odstranit.
Podtypy indolentních kožních T-buněčných lymfomů
Mycosis Fungoides je nejběžnějším podtypem indolentního kožního T-buněčného lymfomu. Obvykle postihuje starší dospělé a muže o něco častěji než ženy, ale MF se může vyvinout i u dětí. U dětí postihuje stejně chlapce i dívky a je obvykle diagnostikován ve věku kolem 10 let.
MF obvykle postihuje pouze vaši kůži, ale asi 1 z 10 lidí může mít agresivnější typ MF, který se může rozšířit do vašich lymfatických uzlin, krve a vnitřních orgánů. Pokud máte agresivní MF, budete potřebovat léčbu podobnou léčbě u jiného agresivního kožního T-buněčného lymfomu.
Primární kožní ALCL je indolentní (pomalu rostoucí) lymfom, který začíná v T-buňkách ve vrstvách vaší kůže.
Tento typ lymfomu se někdy nazývá podtyp kožního lymfomu a někdy se nazývá podtyp Anaplastický velkobuněčný lymfom (ALCL). Důvodem pro různé klasifikace je to, že lymfomové buňky mají podobné vlastnosti jako jiné typy ALCL, jako jsou velmi velké buňky, které vypadají velmi odlišně od vašich normálních T-buněk. Obvykle však postihuje pouze vaši pokožku a roste velmi pomalu.
Na rozdíl od agresivních podtypů kožního lymfomu a ALCL možná nebudete potřebovat žádnou léčbu PcALCL. S PcALCL můžete žít po zbytek života, ale je důležité vědět, že se s ním dá žít dobře a nemusí to mít žádný negativní vliv na vaše zdraví. Obvykle postihuje pouze vaši pokožku a velmi zřídka se šíří po kůži do dalších částí těla.
PcALCL obvykle začíná vyrážkou nebo bulkami na kůži, které mohou svědit nebo bolet, ale také vám nemusí způsobovat žádné nepohodlí. Někdy to může být spíše vřed, který se nehojí tak, jak byste očekávali. Jakákoli léčba PcALCL pravděpodobně povede ke zlepšení jakéhokoli svědění nebo bolesti nebo ke zlepšení vzhledu lymfomu spíše než k léčbě lymfomu samotného. Pokud však PcALCL postihuje pouze velmi malou oblast kůže, může být odstraněn chirurgicky nebo radioterapií.
PcALCL je častější u lidí ve věku 50-60 let, ale může postihnout kohokoli v jakémkoli věku, včetně dětí.
SPTCL se může objevit jak u dětí, tak u dospělých, ale je častější u dospělých, přičemž průměrný věk v době diagnózy je 36 let. Nazývá se tak, protože vypadá jako další stav zvaný panikulitida, ke kterému dochází, když se tuková tkáň pod kůží zanítí, což způsobí tvorbu hrudek. Přibližně jeden z pěti lidí s SPTCL bude mít také existující autoimunitní onemocnění, které způsobí, že váš imunitní systém napadne vaše tělo.
SPTCL nastává, když rakovinné T-buňky cestují do hlubších vrstev kůže a tukové tkáně a zůstávají v nich, což způsobuje, že se pod kůží objevují hrudky, které můžete vidět nebo cítit. Můžete si dokonce všimnout některých plaků na kůži. Většina lézí má velikost kolem 2 cm nebo méně.
Mezi další vedlejší účinky, které můžete získat s SPTCL, patří:
- krevní sraženiny nebo neobvyklé krvácení
- zimnice
- hemofagocytární lymfohistiocytóza – stav, kdy máte příliš mnoho aktivovaných imunitních buněk, které způsobují poškození vaší kostní dřeně, zdravých krvinek a orgánů
- Zvětšená játra a/nebo slezina.
Lymfomatoidní papulóza (LyP) může postihnout děti i dospělé. Nejedná se o rakovinu, takže oficiálně nejde o typ lymfomu. Je však považován za prekurzor kožního T-buněčného lymfomu, jako je Mycosis Fungoides nebo primární kožní anaplastický velkobuněčný lymfom, a vzácněji Hodgkinův lymfom. Pokud vám byl diagnostikován tento stav, možná nebudete potřebovat žádnou léčbu, ale váš lékař vás bude pečlivěji sledovat, zda se u vás neobjeví jakékoli známky přeměny LyP na rakovinu.
Je to stav ovlivňující vaši pokožku, kdy můžete mít na kůži hrudky, které se objevují a odcházejí. Léze mohou začít malé a zvětšit se. Mohou prasknout a krvácet, než vyschnou a zmizí bez jakéhokoli lékařského zásahu. Může trvat až 2 měsíce, než léze zmizí. Pokud však způsobují bolest nebo svědění nebo jiné nepříjemné příznaky, můžete mít léčbu ke zlepšení těchto příznaků.
Pokud se u vás často objevují vyrážky nebo léze, jako je tato, navštivte svého lékaře pro biopsii.
Podtypy indolentních B-buněčných kožních lymfomů
Primární kožní folikulární lymfom (pcFCL) je indolentní (pomalu rostoucí) B-buněčný lymfom. V západním světě je běžná a postihuje starší pacienty, přičemž průměrný věk při diagnóze je 60 let.
Toto je nejběžnější podtyp kožního B-buněčného lymfomu. Obvykle je indolentní (pomalu rostoucí) a vyvíjí se měsíce nebo dokonce roky. Obvykle se projevuje jako hrbolaté načervenalé nebo nahnědlé léze nebo nádory na kůži hlavy, krku, hrudníku nebo břicha. Mnoho lidí nebude nikdy potřebovat léčbu pcFCL, ale pokud máte nepříjemné příznaky nebo jste znepokojeni jeho výskytem, může vám být nabídnuta léčba ke zlepšení příznaků nebo vzhledu lymfomu.
Lymfom primární kožní marginální zóny (pcMZL) je druhým nejčastějším podtypem B-buněčných kožních lymfomů a postihuje muže dvakrát častěji než ženy, může se však vyskytnout i u dětí. Je častější u starších lidí ve věku nad 55 let au lidí, kteří v minulosti prodělali infekci lymskou boreliózou.
Kožní změny se mohou vyvinout na jednom místě nebo na několika místech vašeho těla. Častěji začíná na pažích, hrudi nebo zádech jako růžové, červené nebo fialové skvrny nebo hrudky.
Tyto změny se dějí po dlouhou dobu, takže nemusí být příliš patrné. Možná nebudete potřebovat žádnou léčbu pcMZL, ale léčba může být nabídnuta, pokud máte příznaky, které vás znepokojují.
Jedná se o velmi vzácný podtyp CBCL, který se vyskytuje u pacientů s oslabenou imunitou a měli virus Epstein-Barrové – virus způsobující žlázovou horečku.
Pravděpodobně budete mít pouze jeden vřed na kůži nebo v gastrointestinálním traktu nebo v ústech. Většina lidí nepotřebuje léčbu tohoto podtypu CBCL. Pokud však užíváte imunosupresivní léky, může lékař dávku přehodnotit, aby se váš imunitní systém trochu zotavil.
Ve vzácných případech můžete potřebovat léčbu monoklonální protilátkou nebo antivirotikem.
Podtypy agresivního lymfomu
Sezaryho syndrom je tak pojmenován, protože rakovinné T-buňky se nazývají Sezaryho buňky.
Je to nejagresivnější kožní T-buněčný lymfom (CTCL) a na rozdíl od jiných typů CTCL se lymfomové (Sezaryho) buňky nacházejí nejen ve vrstvách vaší kůže, ale také ve vaší krvi a kostní dřeni. Mohou se také rozšířit do vašich lymfatických uzlin a dalších orgánů.
Sezaryho syndrom může postihnout kohokoli, ale je o něco častější u mužů starších 60 let.
Příznaky, které můžete mít u Sezaryho syndromu, zahrnují:
- B-symptomy
- silné svědění
- oteklé lymfatické uzliny
- oteklá játra a / nebo slezina
- ztluštění kůže na dlaních nebo ploskách nohou
- ztluštění nehtů na rukou a nohou
- vypadávání vlasů
- pokles očního víčka (toto se nazývá ektropium).
Vzhledem k rychle rostoucí povaze Sezaryho buněk můžete dobře reagovat na chemoterapii, která působí ničením rychle rostoucích buněk. Recidiva je však u Sezaryho syndromu běžná, což znamená, že i po dobré odpovědi je pravděpodobné, že se nemoc vrátí a bude vyžadovat další léčbu.
Jedná se o velmi vzácný a agresivní T-buněčný lymfom, který má za následek rychle se rozvíjející mnohočetné kožní léze na kůži po celém těle. Léze mohou být papuly, noduly nebo nádory, které mohou ulcerovat a projevovat se jako otevřené vředy. Některé mohou vypadat jako plaky nebo náplasti a některé mohou krvácet.
Jiné příznaky mohou zahrnovat:
- B-symptomy
- Ztráta chuti k jídlu
- únava
- průjem
- zvracení
- oteklé lymfatické uzliny
- zvětšená játra nebo slezina.
Vzhledem k agresivní povaze se PCAETL může rozšířit do oblastí uvnitř vašeho těla včetně lymfatických uzlin a dalších orgánů.
Brzy po diagnóze budete potřebovat léčbu chemoterapií.
Primární kožní (kůže) Difuzní Velký B-buňka lymfom je vzácný podtyp lymfomu postihující méně než 1 ze 100 lidí s NHL.
Toto je méně časté než jiné podtypy kožních B-buněčných lymfomů. Je častější u žen než u mužů a má tendenci být agresivní nebo rychle rostoucí. To znamená, že kromě ovlivnění vaší pokožky se může rychle rozšířit do dalších částí vašeho těla, včetně lymfatických uzlin a dalších orgánů.
Může se vyvinout během týdnů až měsíců a obvykle postihuje starší lidi ve věku kolem 75 let. Často začíná na vašich nohách (typ nohy) jako jedna nebo více lézí/nádorů, ale může také růst na vašich pažích a trupu (hrudník, záda a břicho).
Říká se tomu primární kožní difúzní velkobuněčný B-lymfom, protože zatímco začíná v B-buňkách ve vrstvách vaší kůže, lymfomové buňky jsou podobné těm, které se nacházejí v jiných podtypech difuzního velkobuněčného B-lymfomu (DLBCL). Z tohoto důvodu je tento podtyp kožního B-buněčného lymfomu často léčen podobně jako jiné podtypy DLBCL. Pro více informací o DLBCL klikněte sem.
Staging kožního lymfomu
Jakmile bude potvrzeno, že máte kožní lymfom, budete muset podstoupit další testy, abyste zjistili, zda se lymfom nerozšířil do dalších částí vašeho těla.
Vyšetření
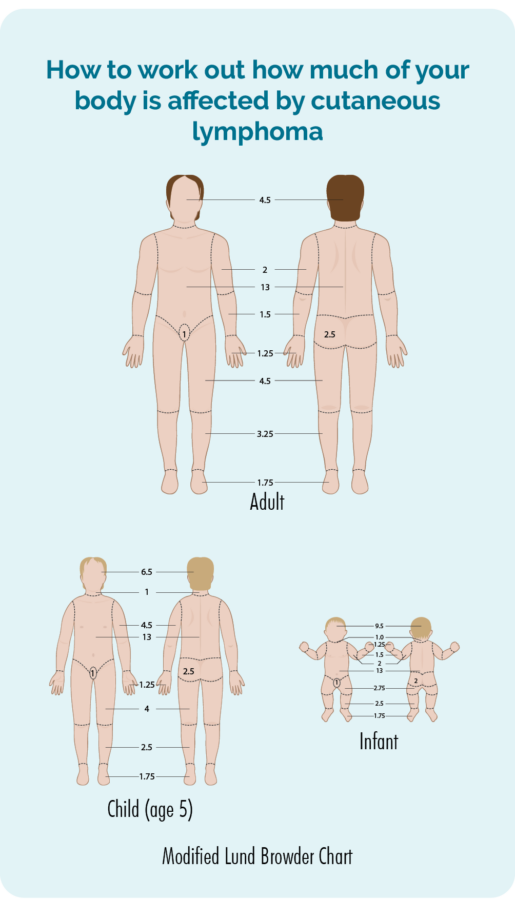
Váš lékař provede fyzikální vyšetření a zkontroluje kůži po celém těle, aby zjistil, jak velká část kůže je lymfomem postižena. Mohou vás požádat o souhlas s pořizováním fotografií, aby měli záznam o tom, jak to vypadalo, než začnete s jakoukoli léčbou. Ty pak použijí ke kontrole, zda došlo ke zlepšení léčby. Souhlas je vaše volba, nemusíte mít fotografie, pokud se s tím necítíte, ale pokud souhlasíte, budete muset podepsat formulář souhlasu.
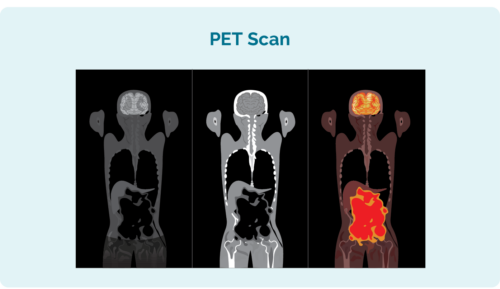 Skenování pozitronové emisní tomografie (PET).
Skenování pozitronové emisní tomografie (PET).
PET sken je sken celého vašeho těla. Provádí se ve speciální části nemocnice nazývané „nukleární medicína“ a bude vám podána injekce radioaktivního léku, který všechny lymfomové buňky absorbují. Když se skenuje, oblasti s lymfomem se pak na skenu rozsvítí, aby se ukázalo, kde se lymfom nachází, a jeho velikost a tvar.
Počítačová tomografie (CT).
CT sken je specializovaný rentgen, který pořizuje trojrozměrné snímky vnitřku vašeho těla. Obvykle to vyžaduje skenování oblasti vašeho těla, jako je hrudník, břicho nebo pánev. Tyto obrázky mohou ukázat, zda máte oteklé lymfatické uzliny hluboko uvnitř těla nebo oblasti, které ve vašich orgánech vypadají jako rakovinné.

Biopsie kostní dřeně
Většina lidí s kožním lymfomem nebude potřebovat biopsii kostní dřeně. Pokud však máte agresivní podtyp, možná jej budete potřebovat ke kontrole, zda se lymfom rozšířil do vaší kostní dřeně.
Během biopsie kostní dřeně se odebírají dva typy biopsií:
- Aspirát kostní dřeně (BMA): tento test odebírá malé množství tekutiny nalezené v prostoru kostní dřeně
- Trepan z aspirátu kostní dřeně (BMAT): tento test odebírá malý vzorek tkáně kostní dřeně
TNM/B stagingový systém pro kožní lymfom
Staging kožního lymfomu využívá systém zvaný TNM. Pokud máte MF nebo SS, bude přidáno další písmeno – TNMB.
T = velikost Tnádor – nebo jak velká část vašeho těla je postižena lymfomem.
N = lymfa Nódy – zkontroluje, zda se lymfom dostal do vašich lymfatických uzlin a kolik lymfomů má v nich lymfom.
M = Metastasis – kontroluje, zda a jak daleko se lymfom rozšířil uvnitř vašeho těla.
B = BLood – (pouze MF nebo SS) kontroluje, kolik lymfomu je ve vaší krvi a kostní dřeni.
TNM/B Staging kožního lymfomu |
||
Kožní lymfom |
Pouze Mycosis fungoides (MF) nebo Sezaryho syndrom (SS). |
|
TNádornebo kůžeovlivněny |
T1 – máte pouze jednu lézi.T2 – máte více než jednu kožní lézi, ale léze se nacházejí v jedné oblasti nebo ve dvou oblastech blízko sebe tvé tělo.T3 – máte léze v mnoha oblastech vašeho těla. |
T1 – je postiženo méně než 10 % vaší pokožky.T2 – je postiženo více než 10 % vaší pokožky.T3 – máte jeden nebo více nádorů větších než 1 cm.T4 – máte erytém (zarudnutí) pokrývající více než 80 % vašeho těla. |
NLymfyUzly |
N0 – vaše lymfatické uzliny vypadat normálně.N1 – je postižena jedna skupina lymfatických uzlin.N2 – jsou postiženy dvě nebo více skupin lymfatických uzlin na krku, nad klíční kostí, v podpaží, třísla nebo kolena.N3 – jsou postiženy lymfatické uzliny na hrudníku nebo v jejich blízkosti, plic a dýchacích cest, hlavních krevních cév (aorty) nebo kyčlí. |
N0 – Vaše lymfatické uzliny vypadají normálně.N1 – máte abnormální lymfatické uzliny s nízkými změnami.N2 – Máte abnormální lymfatické uzliny s vysokým stupněm změn.Nx – máte abnormální lymfatické uzliny, ale stupeň onemocnění není znám. |
Mmetastáza(šíření) |
M0 – nejsou postiženy žádné lymfatické uzliny.M1 – lymfom se rozšířil do lymfatických uzlin mimo kůži. |
M0 – není zapojen žádný z vašich vnitřních orgánů, jako jsou plíce, játra, ledviny, mozek.M1 – lymfom se rozšířil do jednoho nebo více vašich vnitřních orgánů. |
BKrev |
N / A |
B0 – méně než 5 % (5 z každých 100) rakovinných lymfocytů ve vaší krvi.Tyto rakovinné buňky ve vaší krvi se nazývají Sezary buňky.B1 – Více než 5 % lymfocytů ve vaší krvi jsou Sezaryho buňky.B2 – Více než 1000 Sezaryho buněk ve velmi malém množství (1 mikrolitr) vaší krve. |
Váš lékař může použít další písmena, jako je „a“ nebo „b“, k dalšímu popisu vašich lymfomových buněk. Ty mohou odkazovat na velikost vašeho lymfomu, způsob, jakým buňky vypadají, a zda všechny pocházejí z jedné abnormální buňky (klony) nebo více než jedné abnormální buňky.Požádejte svého lékaře, aby vysvětlil vaši individuální fázi a stupeň a co to znamená pro vaši léčbu. |
||
Léčba indolentního kožního lymfomu
Většinu indolentních lymfomů nelze přesto vyléčit, mnoho lidí s indolentními kožními lymfomy léčbu nikdy nebude potřebovat.
Indolentní kožní lymfomy také obvykle nejsou škodlivé pro vaše zdraví, takže jakákoli léčba, kterou podstoupíte, bude spíše zvládáním příznaků než vyléčením vaší nemoci.
Některé příznaky, které mohou mít prospěch z léčby, zahrnují:
- bolest
- svědění
- rány nebo vředy, které neustále krvácejí
- rozpaky nebo úzkost související s tím, jak lymfom vypadá.
Typy léčby mohou zahrnovat následující.
Lokální nebo kožní léčba.
Topické ošetření jsou krémy, které vtíráme do oblasti lymfomu, zatímco kožní terapie může zahrnovat radioterapii nebo fototerapii. Níže je uveden přehled některých ošetření, která vám mohou být nabídnuta.
kortikosteroidy – jsou toxické pro lymfomové buňky a pomáhají je ničit. Mohou také snížit zánět a pomoci zlepšit příznaky, jako je svědění.
Retinoidy – jsou léky velmi podobné vitaminu A. Mohou pomoci snížit zánět a regulovat růst buněk na kůži. Používají se méně často, ale jsou užitečné u některých konkrétních typů kožních lymfomů.
Fototerapie - je typ léčby, která využívá specializovaná světla (často UV) na oblasti pokožky postižené lymfomem. UV interferuje s procesem růstu buněk a poškozením procesu růstu je lymfom zničen.
Radioterapie – používá rentgenové záření k poškození DNA buňky (genetického materiálu buňky), což znemožňuje lymfomu, aby se sám opravoval. To způsobí, že buňka zemře. Obvykle trvá několik dní nebo dokonce týdnů po zahájení radiační léčby, než buňky zemřou. Tento účinek může trvat několik měsíců, což znamená, že buňky rakovinného lymfomu v léčené oblasti mohou být zničeny i měsíce po ukončení léčby.
V některých případech můžete podstoupit chirurgický zákrok, buď v lokální nebo celkové anestezii, k odstranění celé oblasti kůže postižené lymfomem. To je pravděpodobnější, pokud máte jednu lézi nebo několik menších lézí. Častěji se používá jako součást procesu k diagnostice vašeho lymfomu, spíše než jako léčba.
Systémová léčba
Pokud máte mnoho oblastí vašeho těla, které jsou postiženy lymfomem, můžete mít prospěch ze systémové léčby, jako je chemoterapie, imunoterapie nebo cílená terapie. Ty jsou podrobněji popsány v další části – Léčba agresivního kožního lymfomu.
Léčba agresivního nebo pokročilého kožního lymfomu
Agresivní a/nebo pokročilé kožní lymfomy se léčí podobně jako jiné typy agresivních lymfomů a mohou zahrnovat:
Systémová léčba
Chemoterapie je typ léčby, která přímo napadá rychle rostoucí buňky, takže může být účinná při ničení rychle rostoucích lymfomů. Nedokáže však rozeznat rozdíl mezi zdravými a rakovinnými rychle rostoucími buňkami, takže může způsobit některé nežádoucí vedlejší účinky, jako je vypadávání vlasů, nevolnost a zvracení nebo průjem nebo zácpa.
Imunoterapie může pomoci vašemu imunitnímu systému najít lymfom a účinněji s ním bojovat. Mohou to udělat několika způsoby. Některé, jako jsou monoklonální protilátky, se připojí k lymfomu, aby pomohly vašemu imunitnímu systému „vidět“ lymfom, aby jej mohl rozpoznat a zničit. Jsou také schopny ovlivnit strukturu buněčné stěny lymfomu a způsobit jejich smrt.
- rituximab je příkladem monoklonální protilátky, která může být použita k léčbě come B-buněčné lymfomy včetně kožního B-buněčného lymfomu, pokud mají na sobě marker CD20.
- Mogamulizumab je příkladem monoklonální protilátky schválené pro lidi s Mykózy nebo Sezaryho syndrom.
- Brentuximab vedotin je příkladem „konjugované“ monoklonální protilátky, která je schválena pro některé další typy T-buňka lymfomy, které mají na sobě marker CD30. Má toxin připojený (konjugovaný) k protilátce a protilátka dodává toxin přímo do buňky lymfomu, aby ji zničila zevnitř.
Jiné, jako jsou interleukiny a interferony, jsou speciální proteiny, které se přirozeně vyskytují v našem těle, ale lze je také užívat jako lék. Fungují tak, že posilují váš imunitní systém, pomáhají mu probudit další imunitní buňky a říkají vašemu tělu, aby vytvořilo více imunitních buněk pro boj s lymfomem.
Můžete mít imunoterapii samostatně nebo v kombinaci s jinými typy léčby, jako je chemoterapie.
Cílené terapie jsou léky, které se zaměřují na něco specifického pro lymfomovou buňku, takže mají často méně vedlejších účinků než jiné způsoby léčby. Tyto léky fungují tak, že přerušují signály, které lymfomové buňky potřebují k přežití. Když nedostanou tyto signály, buňky lymfomu přestanou růst nebo hladovějí, protože nedostávají živiny, které potřebují k přežití.
Transplantace kmenových buněk
Transplantace kmenových buněk se používají pouze v případě, že váš lymfom nereaguje na jinou léčbu (je refrakterní) nebo se vrátí po čase remise (relaps). Jedná se o vícestupňovou léčbu, kdy jsou vaše vlastní nebo dárcovy kmenové buňky (velmi nezralé krvinky) odstraněny pomocí postupu zvaného aferéza a poté vám budou podány později, poté, co jste podstoupili vysokou dávku chemoterapie.
U kožního lymfomu je častější, že dostáváte kmenové buňky od dárce než od svých vlastních. Tento typ transplantace kmenových buněk se nazývá alogenní transplantace kmenových buněk.
Mimotělní fotoforéza (ECP)
Extrakorporální fotoforéza je léčba používaná především u pokročilého MF a SS. Je to proces „promývání“ vaší krve a zvýšení reaktivity vašich imunitních buněk na lymfom, aby došlo k usmrcení lymfomových buněk. Pokud tuto léčbu potřebujete, bude vám lékař schopen poskytnout další informace.
Klinické Studie
Doporučuje se, abyste se vždy, když potřebujete zahájit léčbu, zeptali svého lékaře na klinické studie, na které můžete mít nárok. Klinické studie jsou důležité pro nalezení nových léků nebo kombinací léků pro zlepšení léčby kožního lymfomu v budoucnu.
Mohou vám také nabídnout možnost vyzkoušet nový lék, kombinaci léků nebo jinou léčbu, kterou byste mimo zkoušku nemohli získat. Máte-li zájem o účast v klinické studii, zeptejte se svého lékaře, na jaké klinické studie máte nárok.
Existuje mnoho léčebných postupů a nových léčebných kombinací, které jsou v současné době testovány v klinických studiích po celém světě u pacientů s nově diagnostikovanými i recidivujícími kožními lymfomy.
Možnosti léčby agresivního nebo pozdního kožního lymfomu | |
B-buňky kožní | T-buňky kožní |
|
|
Zeptejte se také svého hematologa nebo onkologa na jakékoli klinické studie, na které byste mohli mít nárok. | |
Co se stane, když léčba nezabere nebo se lymfom vrátí
Někdy léčba lymfomu zpočátku nefunguje. Když k tomu dojde, nazývá se to refrakterní lymfom. V jiných případech může léčba fungovat dobře, ale po čase remise se lymfom může vrátit – tomu se říká relaps.
Ať už máte recidivující nebo refrakterní lymfom, váš lékař bude chtít vyzkoušet jinou léčbu, která pro vás může fungovat lépe. Tato další léčba se nazývá léčba druhé linie a může být účinnější než léčba první.
Poraďte se se svým lékařem o tom, jaká jsou očekávání od vaší léčby a jaký bude plán, pokud některá z nich nebude fungovat.
Co očekávat po ukončení léčby
Po ukončení léčby vás váš odborný lékař bude chtít pravidelně navštěvovat. Budete docházet na pravidelné kontroly včetně krevních testů a skenů. Jak často budete tyto testy podstupovat, bude záviset na vašich individuálních okolnostech a váš hematolog vám bude schopen říci, jak často vás chce vidět.
Po ukončení léčby to může být vzrušující nebo stresující čas – někdy obojí. Neexistuje žádný správný nebo špatný způsob, jak se cítit. Je ale důležité mluvit o svých pocitech a o tom, co potřebujete, se svými blízkými.
Podpora je k dispozici, pokud se těžce vyrovnáváte s koncem léčby. Promluvte si se svým ošetřujícím týmem – se svým hematologem nebo sestrou specializovanou na rakovinu, protože vás mohou doporučit na poradenské služby v nemocnici. S tím může pomoci i váš místní lékař (praktický lékař).
Lymfomové zdravotní sestry
Můžete také zavolat nebo poslat e-mail jedné z našich sester pro léčbu lymfomů. Kontaktní údaje získáte kliknutím na tlačítko „Kontaktujte nás“ ve spodní části obrazovky.
Shrnutí
- Kožní lymfom je podtyp non-Hodgkinského lymfomu, který je výsledkem rakovinných krevních buněk zvaných lymfocyty, které cestují do vrstev kůže a žijí v nich.
- Indolentní kožní lymfomy nemusí vyžadovat léčbu, protože často nejsou nebezpečné pro vaše zdraví, ale můžete mít léčbu ke zvládnutí příznaků, pokud jsou vám nepříjemné nebo pokud se lymfom rozšíří do lymfatických uzlin nebo jiných částí těla.
- Agresivní kožní lymfomy potřebují léčbu brzy po vaší diagnóze.
- Existuje několik různých odborných lékařů, kteří mohou řídit vaši péči, a to bude záviset na vašich individuálních okolnostech.
- Pokud váš lymfom ovlivňuje vaše duševní zdraví nebo náladu, můžete požádat svého lékaře o doporučení k psychologovi, který vám pomůže se s tím vyrovnat.
- Mnoho léčebných postupů je zaměřeno na zlepšení vašich příznaků; můžete však také potřebovat léčbu pro zvládnutí lymfomu, která může zahrnovat chemoterapii, monoklonální protilátky, cílené terapie a transplantace kmenových buněk.