Oversigt over kutant (hud) lymfom
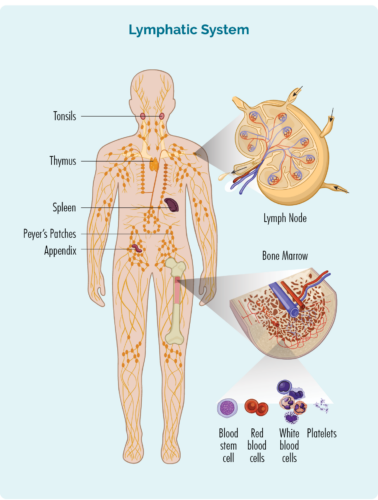
Lymfom er en type kræft, der starter i hvide blodlegemer kaldet lymfocytter. Disse blodceller lever normalt i vores lymfesystem, men er i stand til at rejse til enhver del af vores krop. De er vigtige celler i vores immunsystem, som bekæmper infektioner og sygdomme og hjælper andre immunceller med at arbejde mere effektivt.
Om lymfocytter
Vi har forskellige typer lymfocytter, hvor hovedgrupperne er B-celle lymfocytter , T-celle lymfocytter. Både B- og T-celle lymfocytter har en specialiseret funktion, idet de har en "immunologisk hukommelse". Det betyder, at når vi har en infektion, sygdom, eller hvis nogle af vores celler er beskadigede (eller muterede), undersøger vores lymfocytter disse celler og skaber specialiserede "hukommelses-B- eller T-celler".
Disse hukommelsesceller gemmer al information om, hvordan man bekæmper infektionen, eller reparerer de beskadigede celler, hvis den samme infektion eller skade sker igen. På denne måde kan de ødelægge eller reparere celler meget hurtigere og mere effektivt næste gang.
- B-cellelymfocytter danner også antistoffer (immunoglobuliner) for at hjælpe med at bekæmpe infektioner.
- T-celler hjælper med at regulere vores immunrespons, så vores immunsystem arbejder effektivt for at bekæmpe infektioner, men hjælper også med at stoppe immunresponset, når infektionen er væk.
Lymfocytter kan blive til kræftlymfomceller
Kutane lymfomer opstår, når enten B-celler eller T-celler, der rejser til din hud, bliver kræftfremkaldende. Kræftlymfomcellerne deler sig og vokser ukontrolleret, eller dør ikke, når de burde.
Både voksne og børn kan få kutane lymfomer, og de fleste mennesker med kutan lymfom vil have kræft T-celler. Kun omkring 5 ud af hver 20 personer med kutant lymfom vil have et B-celle lymfom.
Kutane lymfomer er også opdelt i:
- Indolent – Indolente lymfomer er langsomt voksende og går ofte igennem stadier, hvor de "sover" og forårsager ingen skade på dig. Du behøver muligvis ikke nogen behandling, hvis du har et indolent kutant lymfom, selvom nogle mennesker vil. De fleste indolente lymfomer spredes ikke til andre dele af din krop, selvom nogle kan dække forskellige områder af huden. Over tid kan nogle indolente lymfomer blive fremskredne i stadiet, hvilket betyder, at de spredes til andre dele af din krop, men dette er sjældent med de fleste kutane lymfomer.
- Aggressive – Aggressive lymfomer er hurtigtvoksende lymfomer, der kan udvikle sig hurtigt og sprede sig til andre dele af din krop. Hvis du har et aggressivt kutant lymfom, skal du starte behandlingen kort efter, at du er diagnosticeret med sygdommen.
Symptomer på kutan lymfom
Indolent kutant lymfom
Du har muligvis ikke nogen mærkbare symptomer, hvis du har et indolent lymfom. Fordi indolente lymfomer vokser langsomt, udvikler de sig over mange år, så et udslæt eller læsion på din hud kan gå ubemærket hen. Hvis du får symptomer, kan de omfatte:
- et udslæt, der ikke går væk
- kløende eller smertefulde områder på din hud
- flade, rødlige, skællende pletter af huden
- sår, der kan revne og bløde og ikke heler som forventet
- generaliseret rødme over store områder af huden
- en enkelt eller flere klumper på din hud
- Hvis du har en mørkere hudfarve, kan du have områder af huden, der er lysere end andre (i stedet for rødme).
Plaster, papler, plaques og tumorer - Hvad er forskellen?
De læsioner, du har med kutane lymfomer, kan være et generaliseret udslæt eller kan omtales som plastre, papler, plaques eller tumorer.
Patches – er normalt flade hudområder, der er anderledes end huden omkring den. De kan være glatte eller skællende og kan ligne et generelt udslæt.
papler – er små, solide forhøjede hudområder og kan ligne en hård bums.
plaques – er hærdede hudområder, der ofte er let hævede, tykkere hudområder, der ofte er skællende. Plaques kan ofte forveksles med eksem eller psoriasis.
Tumorer – er hævede knopper, klumper eller knuder, der nogle gange kan blive til sår, der ikke heler.
Aggressiv og avanceret kutant lymfom
Hvis du har et aggressivt eller fremskredent kutant lymfom, kan du have nogen af ovenstående symptomer, men du kan også have andre symptomer. Disse kan omfatte:
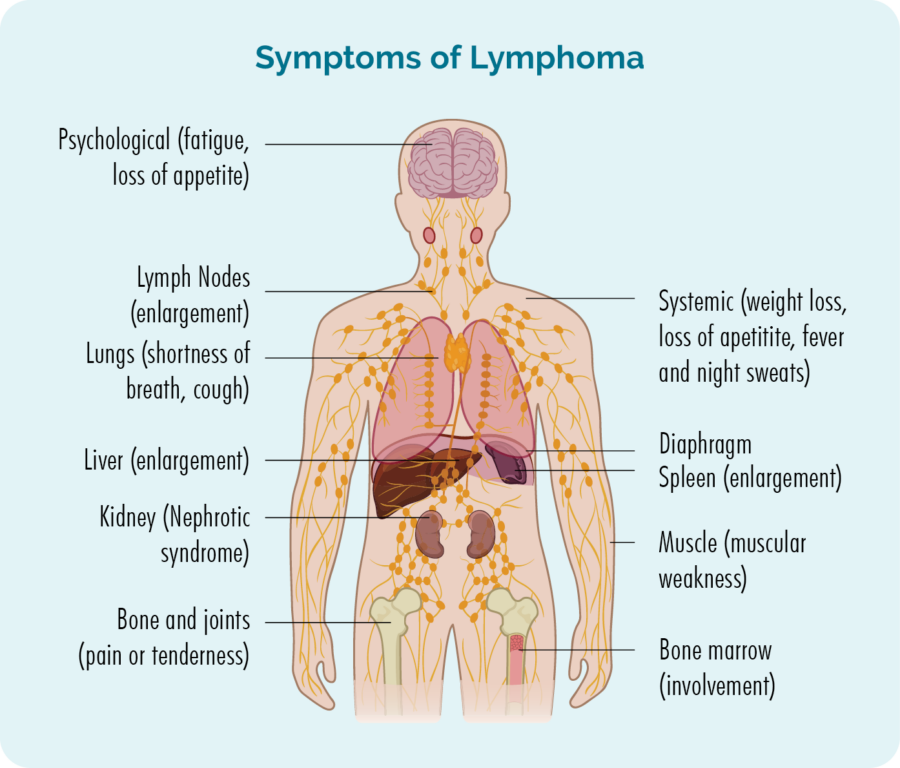
- Hævede lymfeknuder, som du muligvis kan se eller føle som en klump under huden – disse vil normalt være i din nakke, armhule eller lyske.
- Træthed, som er ekstrem træthed, forbedres ikke med hvile eller søvn.
- Usædvanlig blødning eller blå mærker.
- Infektioner, der bliver ved med at vende tilbage eller ikke forsvinder.
- Stakåndet.
- B-symptomer.

Hvordan diagnosticeres kutant lymfom?
Du skal bruge en biopsi eller flere biopsier for at diagnosticere kutant lymfom. Den type biopsi, du har, vil afhænge af den type udslæt eller læsioner, du har, hvor de er placeret på din krop, og hvor store de er. Det vil også afhænge af, om det kun er din hud, der er ramt, eller om lymfomet har spredt sig til andre dele af din krop, såsom dine lymfeknuder, organer, blod eller knoglemarv. Nogle af de typer biopsier, der kan anbefales til dig, er anført nedenfor.
Hudbiopsi
En hudbiopsi er, når en prøve af dit udslæt eller læsion fjernes og sendes til patologi til test. I nogle tilfælde, hvis du har en enkelt læsion, kan hele læsionen fjernes. Der er forskellige måder at udføre hudbiopsien på, og din læge vil kunne tale med dig om den rigtige hudbiopsi til dine forhold.
Lymfeknudebiopsi
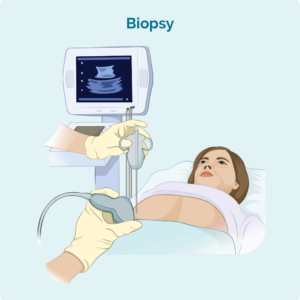
Hvis du har hævede lymfeknuder, som kan ses eller mærkes, eller som har vist sig på scanninger, kan du få lavet en biopsi for at se, om lymfomet har spredt sig til dine lymfeknuder. Der er to hovedtyper af lymfeknudebiopsier, der bruges til at diagnosticere lymfom.
De omfatter:
Kerneålbiopsi – hvor en nål bruges til at fjerne en prøve af din berørte lymfeknude. Du vil få en lokalbedøvelse for at bedøve området, så du ikke føler smerte under denne procedure. I nogle tilfælde kan lægen eller radiologen bruge en ultralyd til at guide nålen til det rigtige sted for biopsien.
Excisionsbiopsi - med en excisionsbiopsi vil du sandsynligvis have en generel bedøvelse, så du sover igennem proceduren. En hel lymfeknude eller læsion fjernes under og excisionsbiopsi, så hele knuden eller læsionen kan kontrolleres i patologi for tegn på lymfom. Du vil sandsynligvis have et par sting og en dressing, når du vågner. Din sygeplejerske vil kunne tale med dig om, hvordan du plejer såret, og hvornår/hvis du skal have fjernet stingene.
Undertyper af indolente kutane T-celle lymfomer
Mycosis Fungoides er den mest almindelige undertype af indolent kutant T-cellelymfom. Det rammer normalt ældre voksne og mænd lidt oftere end kvinder, men børn kan også udvikle MF. Hos børn påvirker det drenge og piger ligeligt og diagnosticeres normalt omkring 10 års alderen.
MF påvirker normalt kun din hud, men omkring 1 ud af 10 personer kan have en mere aggressiv type MF, der kan spredes til dine lymfeknuder, blod og indre organer. Hvis du har en aggressiv MF, skal du have behandling svarende til behandlingerne for andre aggressive kutane T-celle lymfomer.
Primær kutan ALCL er et indolent (langsomt voksende) lymfom, der starter i T-cellerne i hudens lag.
Denne type lymfom kaldes undertiden en undertype af kutant lymfom og undertiden kaldes en undertype af Anaplastisk storcellet lymfom (ALCL). Årsagen til de forskellige klassifikationer er, at lymfomcellerne har lignende egenskaber som andre typer ALCL såsom at være meget store celler, der ser meget anderledes ud end dine normale T-celler. Det påvirker dog normalt kun din hud og vokser meget langsomt.
I modsætning til aggressive subtyper af kutant lymfom og ALCL har du muligvis ikke brug for nogen behandling for PcALCL. Du kan leve med PcALCL resten af dit liv, men det er vigtigt at vide, at du kan leve godt med det, og det har måske ikke nogen negativ effekt på dit helbred. Det påvirker normalt kun din hud og meget sjældent spreder sig forbi din hud til andre dele af din krop.
PcALCL starter normalt med udslæt eller klumper på din hud, der kan være kløende eller smertefuldt, men som måske heller ikke giver dig ubehag. Nogle gange kan det være mere som et sår, der ikke heler, som du ville forvente. Enhver behandling af PcALCL vil sandsynligvis være at forbedre enhver kløe eller smerte eller at forbedre udseendet af lymfomet i stedet for at behandle selve lymfomet. Men hvis PcALCL kun påvirker et meget lille hudområde, kan det fjernes med kirurgi eller gennem strålebehandling.
PcALCL er mere almindelig hos personer i alderen 50-60 år, men kan påvirke alle i alle aldre, inklusive børn.
SPTCL kan forekomme hos både børn og voksne, men er mere almindelig hos voksne, med en gennemsnitsalder ved diagnose på 36 år. Det hedder dette, fordi det ligner en anden tilstand kaldet panniculitis, som opstår, når fedtvævet under huden bliver betændt, hvilket får klumper til at udvikle sig. Omkring en ud af fem personer med SPTCL vil også have en eksisterende autoimmun sygdom, som får dit immunsystem til at angribe din krop.
SPTCL opstår, når kræftagtige T-celler rejser til og forbliver i de dybere lag af din hud og fedtvæv, hvilket får klumper til at komme op under din hud, som du kan se eller føle. Du kan endda bemærke nogle plaques på din hud. De fleste læsioner er omkring 2 cm store eller mindre.
Andre bivirkninger du kan få med SPTCL inkluderer:
- blodpropper eller usædvanlig blødning
- kuldegysninger
- hæmofagocytisk lymfohistiocytose – en tilstand, hvor du har for mange aktiverede immunceller, der forårsager skade på din knoglemarv, sunde blodceller og organer
- En forstørret lever og/eller milt.
Lymfomatoid papulose (LyP) kan påvirke børn og voksne. Det er ikke kræft, så det er officielt ikke en type lymfom. Det anses dog for at være en forløber for kutant T-celle lymfom, såsom Mycosis Fungoides eller Primary Cutaneous Anaplastic Large Cell Lymfom, og mere sjældent Hodgkin lymfom. Hvis du er blevet diagnosticeret med denne tilstand, har du muligvis ikke brug for nogen behandling, men vil blive overvåget tættere af din læge for tegn på, at LyP bliver kræft.
Det er en tilstand, der påvirker din hud, hvor du kan have klumper, der kommer og går på din hud. Læsionerne kan starte småt og vokse sig større. De kan revne og bløde, før de tørrer ud og forsvinder uden nogen medicinsk indgriben. Det kan tage op til 2 måneder for læsionerne at forsvinde. Men hvis de forårsager smerte eller kløe eller andre ubehagelige symptomer, kan du muligvis få behandling for at forbedre disse symptomer.
Hvis du ofte får udslæt eller læsioner som dette, skal du kontakte din læge for at få en biopsi.
Undertyper af indolente B-celle kutane lymfomer
Primært kutan follikelcenterlymfom (pcFCL) er et indolent (langsomt voksende) B-celle lymfom. Det er almindeligt i den vestlige verden og rammer ældre patienter, hvor gennemsnitsalderen ved diagnosen er 60 år.
Dette er den mest almindelige undertype af kutan B-celle lymfom. Det er normalt indolent (langsomt voksende) og udvikler sig over måneder eller endda år. Det ser normalt ud som ujævne rødlige eller brunlige læsioner eller tumorer på huden på dit hoved, nakke, bryst eller mave. Mange mennesker vil aldrig få brug for behandling for pcFCL, men hvis du har ubehagelige symptomer eller er bekymret over dets udseende, kan du blive tilbudt behandling for at forbedre symptomerne eller udseendet af lymfomet.
Primær Kutan Marginal Zone Lymphoma (pcMZL) er den næstmest almindelige subtype af B-celle kutane lymfomer og påvirker mænd dobbelt så meget som kvinder, men det kan også forekomme hos børn. Det er mere almindeligt hos ældre mennesker i alderen over 55 år og personer, der tidligere har haft en infektion med borreliose.
Hudforandringer kan udvikle sig ét sted eller flere steder rundt i kroppen. Mere almindeligt starter det på dine arme, bryst eller ryg som lyserøde, røde eller lilla pletter eller klumper.
Disse ændringer sker over en lang periode, så de er måske ikke særlig mærkbare. Du har muligvis ikke brug for nogen behandling af pcMZL, men behandlinger kan tilbydes, hvis du har symptomer, der giver dig bekymring.
Dette er en meget sjælden undertype af CBCL, der findes hos patienter, der er nedsat immunforsvar og har haft Epstein-Barr-virus - den virus, der forårsager kirtelfeber.
Du vil sandsynligvis kun have ét sår på din hud eller i din mave-tarmkanal eller mund. De fleste mennesker har ikke brug for behandling for denne undertype af CBCL. Men hvis du tager immunsuppressiv medicin, kan din læge gennemgå dosis for at lade dit immunsystem komme sig lidt.
I sjældne tilfælde kan du få brug for behandling med et monoklonalt antistof eller antiviral medicin.
Undertyper af aggressivt lymfom
Sezary Syndrome er så navngivet, fordi de kræftagtige T-celler kaldes Sezary-celler.
Det er det mest aggressive kutane T-celle lymfom (CTCL), og i modsætning til andre typer af CTCL findes lymfomcellerne (Sezary) ikke kun i hudens lag, men også i dit blod og knoglemarv. De kan også spredes til dine lymfeknuder og andre organer.
Sezary syndrom kan påvirke alle, men er lidt mere almindeligt hos mænd over 60 år.
Symptomer du kan få med Sezary syndrom inkluderer:
- B-symptomer
- svær kløe
- hævede lymfeknuder
- hævet lever og/eller milt
- fortykkelse af huden på dine håndflader eller fodsåler
- fortykkelse af dine finger og tånegle
- hårtab
- hængende øjenlåg (dette kaldes ektropion).
På grund af Sezary-cellernes hurtigtvoksende natur kan du reagere godt på kemoterapi, som virker ved at ødelægge hurtigtvoksende celler. Tilbagefald er dog almindeligt med Sezary syndrom, hvilket betyder, at selv efter et godt svar, er det sandsynligt, at sygdommen vil vende tilbage og have brug for mere behandling.
Dette er et meget sjældent og aggressivt T-celle lymfom, der resulterer i, at flere hudlæsioner udvikler sig hurtigt på huden over hele kroppen. Læsionerne kan være papler, knuder eller tumorer, som kan såres og fremstå som åbne sår. Nogle kan ligne plaques eller pletter, og nogle kan bløde.
Andre symptomer kan omfatte:
- B-symptomer
- Mistet appetiten
- træthed
- diarré
- opkastning
- hævede lymfeknuder
- forstørret lever eller milt.
På grund af den aggressive natur kan PCAETL spredes til områder inde i din krop, herunder lymfeknuder og andre organer.
Du får brug for behandling med kemoterapi hurtigt efter diagnosen.
Primær kutan (hud) Diffus Stor B-celle lymfom er en sjælden undertype af lymfom, der påvirker mindre end 1 ud af 100 personer med NHL.
Dette er mindre almindeligt end andre undertyper af kutane B-celle lymfomer. Det er mere almindeligt hos kvinder end mænd og har tendens til at være aggressivt eller hurtigt voksende. Hvilket betyder, at det udover at påvirke din hud hurtigt kan sprede sig til andre dele af din krop, herunder dine lymfeknuder og andre organer.
Det kan udvikle sig over uger til måneder, og det rammer normalt ældre mennesker omkring en alder af 75 år. Det starter ofte på dine ben (ben-type) som en eller flere læsioner/tumorer, men kan også vokse på dine arme og torso (bryst, ryg og mave).
Det kaldes primært kutant diffust stort B-cellet lymfom, fordi mens det starter i B-cellerne i lagene af din hud, ligner lymfomcellerne dem, der findes i andre undertyper af diffust stort B-cellet lymfom (DLBCL). Af denne grund behandles denne undertype af kutant B-cellelymfom ofte på samme måde som andre undertyper af DLBCL. For mere information om DLBCL, klik her.
Stadieinddeling af kutan lymfom
Når det er blevet bekræftet, at du har et kutant lymfom, skal du have flere tests for at se, om lymfomet har spredt sig til andre dele af din krop.
Fysisk undersøgelse
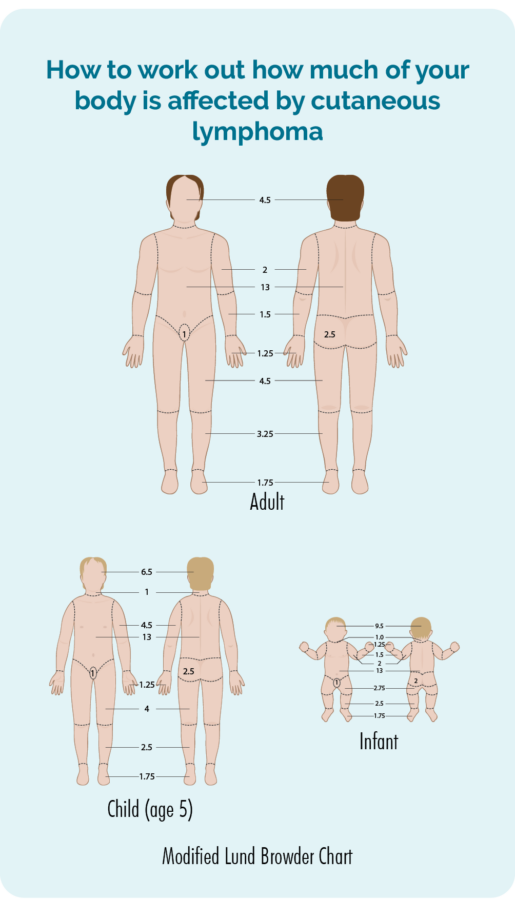
Din læge vil foretage en fysisk undersøgelse og tjekke huden over hele din krop for at se, hvor meget af din hud der er påvirket af lymfomet. De kan bede om dit samtykke til at tage billeder, så de har en fortegnelse over, hvordan det så ud, før du starter nogen behandling. Disse vil de så bruge til at tjekke, om der er bedring med behandlingen. Samtykke er dit valg, du behøver ikke have billeder, hvis du ikke føler dig tryg ved dette, men hvis du giver samtykke, skal du underskrive en samtykkeerklæring.
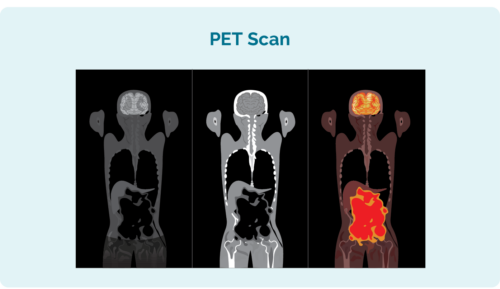 Positron Emission Tomography (PET) Scan
Positron Emission Tomography (PET) Scan
En PET-scanning er en scanning af hele din krop. Det gøres i en særlig afdeling af hospitalet kaldet "nuklearmedicin", og du vil få en indsprøjtning med et radioaktivt lægemiddel, som eventuelle lymfomceller absorberer. Når scanningen er taget, lyser områderne med lymfom så op på scanningen for at vise, hvor lymfomet er og størrelsen og formen af det.
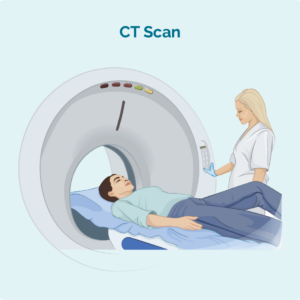
Computertomografi (CT) scanning
En CT-scanning er en specialiseret røntgen, der tager 3-dimensionelle billeder af indersiden af din krop. Det kræver normalt en scanning af et område af din krop, såsom dit bryst, mave eller bækken. Disse billeder kan vise, om du har hævede lymfeknuder dybt inde i din krop, eller områder, der ser kræftfremkaldende ud i dine organer.

Knoglemarvsbiopsi
De fleste mennesker med kutant lymfom har ikke brug for en knoglemarvsbiopsi. Men hvis du har en aggressiv undertype, kan du have brug for en for at kontrollere, om lymfomet har spredt sig til din knoglemarv.
To typer biopsier tages under knoglemarvsbiopsi:
- Knoglemarvsaspirat (BMA): denne test tager en lille mængde af den væske, der findes i knoglemarvsrummet
- Knoglemarvsaspirat trefin (BMAT): denne test tager en lille prøve af knoglemarvsvævet
TNM/B stadiesystem til kutan lymfom
Stadieinddelingen af kutan lymfom bruger et system kaldet TNM. Hvis du har MF eller SS, vil der blive tilføjet et ekstra bogstav – TNMB.
T = størrelse på Tumour – eller hvor meget af din krop, der er påvirket af lymfomet.
N = lymfe Nodes involveret - tjekker, om lymfomet er gået til dine lymfeknuder, og hvor mange lymfeknuder, der har lymfom i dem.
M = Metastasis – kontrollerer om og hvor langt lymfomet har spredt sig inde i din krop.
B = Blood – (kun MF eller SS) kontrollerer, hvor meget lymfom der er i dit blod og knoglemarv.
TNM/B stadieinddeling af kutan lymfom |
||
Kutant lymfom |
Kun Mycosis fungoides (MF) eller Sezary Syndrome (SS). |
|
TSvulsteller hudpåvirket |
T1 – du har kun én læsion.T2 – du har mere end én hudlæsion, men læsionerne er i ét område eller to områder tæt på hinanden din krop.T3 – du har læsioner på tværs af mange områder af din krop. |
T1 – mindre end 10 % af din hud er påvirket.T2 – mere end 10 % af din hud er påvirket.T3 – du har en eller flere tumorer større end 1 cm.T4 – du har erytem (rødme), der dækker mere end 80 % af din krop. |
Nlymfeknudernodes |
N0 – dine lymfeknuder fremstå normal.N1 – én gruppe lymfeknuder er involveret.N2 – to eller flere grupper af lymfeknuder er påvirket i din nakke, over dit kraveben, under armene, lyske eller knæ.N3 – lymfeknuder i eller nær dit bryst, lunger og luftveje, større blodkar (aorta) eller hofter er involveret. |
N0 – Dine lymfeknuder virker normale.N1 – du har unormale lymfeknuder med lav gradsændring.N2 – Du har unormale lymfeknuder med højgradige ændringer.Nx – du har unormale lymfeknuder, men karakteren kendes ikke. |
Mmetastase(spredning) |
M0 – ingen af dine lymfeknuder er påvirket.M1 – lymfom har spredt sig til dine lymfeknuder uden for din hud. |
M0 – ingen af dine indre organer er involveret, såsom lunger, lever, nyrer, hjerne.M1 – lymfom har spredt sig til et eller flere af dine indre organer. |
BBlood |
N / A |
B0 – mindre end 5 % (5 ud af hver 100) kræftlymfocytter i dit blod.Disse kræftceller i dit blod kaldes Sezary-celler.B1 – Mere end 5 % af lymfocytterne i dit blod er Sezary-celler.B2 – Mere end 1000 Sezary-celler i en meget lille mængde (1 mikroliter) af dit blod. |
Din læge kan bruge andre bogstaver såsom "a" eller "b" til yderligere at beskrive dine lymfomceller. Disse kan referere til størrelsen af dit lymfom, hvordan cellerne ser ud, og om de alle er kommet fra én unormal celle (kloner) eller mere end én unormal celle.Bed din læge om at forklare dit individuelle stadie og karakter, og hvad det betyder for din behandling. |
||
Behandling af indolent kutan lymfom
De fleste indolente lymfomer kan endnu ikke helbredes på trods af dette, mange mennesker med indolente kutane lymfomer vil aldrig have behov for behandling.
Indolente kutane lymfomer er normalt heller ikke skadelige for dit helbred, så enhver behandling, du har, vil være at håndtere dine symptomer i stedet for at helbrede din sygdom.
Nogle symptomer, der kan have gavn af behandling, omfatter:
- smerte
- kløe
- sår eller sår, der bliver ved med at bløde
- forlegenhed eller angst relateret til den måde, lymfomet ser ud.
Behandlingstyper kan omfatte følgende.
Lokal eller hudrettet behandling.
Topiske behandlinger er cremer, som du gnider ind i lymfekræftområdet, mens hudrettet behandling kan omfatte strålebehandling eller fototerapi. Nedenfor er en oversigt over nogle behandlinger, du kan blive tilbudt.
Kortikosteroider – er giftige for lymfomceller og hjælper med at ødelægge dem. De kan også reducere inflammation og hjælpe med at forbedre symptomer som kløe.
Retinoider – er medicin meget lig vitamin A. De kan hjælpe med at reducere inflammation og regulere væksten af celler på huden. De bruges mindre almindeligt, men er nyttige ved nogle bestemte typer hudlymfom.
Fototerapi – er en type behandling, der bruger specialiserede lys (ofte UV) på områder af din hud, der er ramt af lymfom. UV'en forstyrrer cellernes vækstproces, og ved at beskadige vækstprocessen ødelægges lymfomet.
Strålebehandling – bruger røntgenstråler til at forårsage skade på cellens DNA (cellens arvemateriale), som gør det umuligt for lymfomet at reparere sig selv. Dette får cellen til at dø. Det tager normalt et par dage eller endda uger, efter at strålebehandlingen begynder, før cellerne dør. Denne effekt kan vare i flere måneder, hvilket betyder, at kræftlymfomceller i det/de behandlede område/de behandlede områder kan ødelægges selv måneder efter behandlingen er afsluttet.
I nogle tilfælde kan du blive opereret, enten under lokal eller generel anæstesi for at fjerne hele det hudområde, der er ramt af lymfom. Dette er mere sandsynligt, hvis du har en enkelt læsion eller flere mindre læsioner. Det er mere almindeligt brugt som en del af processen til at diagnosticere dit lymfom, snarere end som en kur.
Systemiske behandlinger
Hvis du har mange områder af din krop, der er ramt af lymfomet, kan du have gavn af en systemisk behandling såsom kemoterapi, immunterapi eller målrettet terapi. Disse er beskrevet mere detaljeret under næste afsnit – Behandling af aggressivt kutant lymfom.
Behandling for aggressivt eller avanceret kutant lymfom
Aggressive og/eller fremskredne kutane lymfomer behandles på samme måde som andre typer af aggressive lymfomer og kan omfatte:
Systemiske behandlinger
Kemoterapi er en type behandling, der direkte angriber hurtigtvoksende celler, så den kan være effektiv til at ødelægge hurtigtvoksende lymfomer. Men det kan ikke kende forskel på raske og kræftagtige hurtigtvoksende celler, så det kan forårsage nogle uønskede bivirkninger såsom hårtab, kvalme og opkastning eller diarré eller forstoppelse.
Immunterapier kan hjælpe dit immunsystem med at finde og bekæmpe lymfomet mere effektivt. Det kan de gøre på flere måder. Nogle, såsom monoklonale antistoffer, binder til lymfomet for at hjælpe dit immunsystem med at "se" lymfomet, så det kan genkende og ødelægge det. De er også i stand til at påvirke strukturen af lymfomcellevæggen, hvilket får dem til at dø.
- Rituximab er et eksempel på et monoklonalt antistof, der kan bruges til at behandle come B-celle lymfomer herunder kutant B-celle lymfom, hvis de har en CD20 markør på sig.
- Mogamulizumab er et eksempel på et monoklonalt antistof godkendt til personer med Mycosis Fungides eller Sezary Syndrome.
- Brentuximab vedotin er et eksempel på "konjugeret" monoklonalt antistof, som er godkendt til nogle andre typer af T-celle lymfom, der har en CD30-markør på sig. Det har et toksin knyttet (konjugeret) til antistoffet, og antistoffet leverer toksinet direkte ind i lymfomcellen for at ødelægge det indefra.
Andre, såsom interleukiner og interferoner, er specielle proteiner, der naturligt forekommer i vores kroppe, men som også kan tages som medicin. De virker ved at booste dit immunsystem, hjælpe det med at vække andre immunceller og ved at fortælle din krop, at den skal lave flere immunceller for at bekæmpe lymfomet.
Du kan have immunterapi alene eller i kombination med andre typer behandlinger såsom kemoterapi.
Målrettede terapier er medicin, der er fremstillet, der er rettet mod noget specifikt til lymfomcellen, så de har ofte færre bivirkninger end andre behandlinger. Disse lægemidler virker ved at afbryde de signaler, som lymfomcellerne har brug for for at overleve. Når de ikke får disse signaler, holder lymfomcellerne op med at vokse, eller sulter, fordi de ikke får de næringsstoffer, de skal bruge for at overleve.
Stamcelletransplantation
Stamcelletransplantationer bruges kun, hvis dit lymfom ikke reagerer på andre behandlinger (er refraktært), eller kommer tilbage efter en tid med remission (tilbagefald). Det er en flertrinsbehandling, hvor dine egne eller en donors stamceller (meget umodne blodceller) fjernes gennem en procedure kaldet aferese, og derefter gives til dig på et senere tidspunkt, efter at du har fået højdosis kemoterapi.
Ved kutant lymfom er det mere almindeligt, at du modtager stamceller fra en donor frem for din egen. Denne type stamcelletransplantation kaldes en allogen stamcelletransplantation.
Ekstrakorporal fotoferese (ECP)
Ekstrakorporal fotoferese er en behandling, der overvejende anvendes til fremskreden MF og SS. Det er en proces med at "vaske" dit blod og gøre dine immunceller mere reaktive over for lymfomet for at få lymfomcellerne til at blive dræbt. Hvis du har brug for denne behandling, vil din læge være i stand til at give dig mere information.
Kliniske forsøg
Det anbefales, at når som helst du skal påbegynde behandling, spørger du din læge om kliniske forsøg, du kan være berettiget til. Kliniske forsøg er vigtige for at finde ny medicin eller kombinationer af medicin for at forbedre behandlingen af kutant lymfom i fremtiden.
De kan også tilbyde dig en chance for at prøve en ny medicin, kombination af medicin eller andre behandlinger, som du ikke ville være i stand til at få uden for forsøget. Hvis du er interesseret i at deltage i et klinisk forsøg, så spørg din læge, hvilke kliniske forsøg du er berettiget til.
Der er mange behandlinger og nye behandlingskombinationer, som i øjeblikket testes i kliniske forsøg rundt om i verden for patienter med både nydiagnosticerede og recidiverende kutane lymfomer.
Behandlingsmuligheder for aggressivt eller sent stadium af kutant lymfom | |
B-celle kutan | T-celle kutan |
|
|
Spørg også din hæmatolog eller onkolog om eventuelle kliniske forsøg, du kan være berettiget til. | |
Hvad sker der, når behandlingen ikke virker, eller lymfomet kommer tilbage
Nogle gange virker behandling for lymfom ikke i starten. Når dette sker, kaldes det refraktært lymfom. I andre tilfælde kan behandlingen virke godt, men efter en tids remission kan lymfomet komme tilbage - det kaldes et tilbagefald.
Uanset om du har et recidiverende eller refraktært lymfom, vil din læge gerne prøve en anden behandling, der kan virke bedre for dig. Disse næste behandlinger kaldes andenlinjebehandlinger og kan være mere effektive end den første behandling.
Tal med din læge om, hvad forventningerne til din behandling er, og hvad vil planen være, hvis nogen af dem ikke virker.
Hvad kan man forvente, når behandlingen er færdig
Når du er færdig med din behandling, vil din speciallæge stadig gerne se dig regelmæssigt. Du vil få regelmæssige kontroller, herunder blodprøver og scanninger. Hvor ofte du får disse tests afhænger af dine individuelle forhold, og din hæmatolog vil være i stand til at fortælle dig, hvor ofte de ønsker at se dig.
Det kan være en spændende tid eller en stressende tid, når du er færdig med behandlingen – nogle gange begge dele. Der er ingen rigtig eller forkert måde at føle på. Men det er vigtigt at tale om dine følelser og hvad du har brug for med dine kære.
Support er tilgængelig, hvis du har svært ved at klare afslutningen af behandlingen. Tal med dit behandlende team - din hæmatolog eller kræftsygeplejerske, da de muligvis kan henvise dig til rådgivning på hospitalet. Din lokale læge (praktiserende læge – praktiserende læge) kan også hjælpe med dette.
Lymfomsygeplejersker
Du kan også ringe eller maile til en af vores lymfomsygeplejersker. Bare klik på knappen "Kontakt os" nederst på skærmen for at få kontaktoplysninger.
Resumé
- Kutant lymfom er en undertype af non-Hodgkin-lymfom, der er et resultat af kræftblodceller kaldet lymfocytter, der rejser til og lever i hudens lag.
- Indolente kutane lymfomer behøver muligvis ikke behandling, da de ofte ikke er farlige for dit helbred, men du kan få behandling for at håndtere symptomer, hvis de gør dig utilpas, eller hvis lymfomet spreder sig til dine lymfeknuder eller andre dele af din krop.
- Aggressive kutane lymfomer har brug for behandling kort efter, at du er diagnosticeret.
- Der er flere forskellige speciallæger, der kan styre din pleje, og det vil afhænge af dine individuelle forhold.
- Hvis dit lymfom påvirker dit mentale helbred eller humør, kan du bede din læge om en henvisning til en psykolog for at hjælpe dig med at klare det.
- Mange behandlinger har til formål at forbedre dine symptomer; dog kan du også få brug for behandlinger for at håndtere lymfomet, og disse kan omfatte kemoterapi, monoklonale antistoffer, målrettede behandlinger og stamcelletransplantationer.