Hodgkini lümfoom, mitte-Hodgkini lümfoom ja krooniline lümfotsüütiline leukeemia (CLL) on kõik verevähi tüübid, millel on palju erinevaid ravivõimalusi. Lümfoomi ravi võib olla suunatud teie haiguse ravimisele või juhtimisele, tagades samal ajal teile parima elukvaliteedi. See võib hõlmata mitmesuguseid erinevat tüüpi ravi, sealhulgas keemiaravi, kiiritusravi, monoklonaalseid antikehi, immunoteraapiat, sihtravi, tüvirakkude siirdamist, CAR T-rakkude ravi ja palju muud.
Sellel lehel anname ülevaate erinevatest raviliikidest ja praktilistest asjadest, mida ravi käigus arvestada. Üksikasjalikuma teabe saamiseks teie individuaalse alatüübi CLL-i ja lümfoomi ravi kohta vaadake meie veebisaiti aadressil Lümfoomi tüübid.
Ravi eesmärgid
Teie lümfoomi ravi eesmärk sõltub teie individuaalsetest asjaoludest. Need võivad hõlmata järgmist:
- Teie lümfoomi (või CLL) alatüüp
- Olenemata sellest, kas teie haigus on loid (aeglaselt kasvav) või agressiivne (kiire kasvav)
- Teie lümfoomi staadium ja aste
- Teie üldine tervis ja võime taluda ravi.
Sõltuvalt teie individuaalsetest teguritest võib eesmärk olla teid lümfoomist välja ravida, aidata teil liikuda täieliku või osalise remissioonini.

Ravi
Täielik remissioon
Osaline remissioon
Avalikud värsid Erhaigla ja spetsialistid
Lümfoomi või CLL-i diagnoosiga silmitsi seistes on oluline mõista oma tervishoiuvõimalusi. Kui teil on eraravikindlustus, peate võib-olla kaaluma, kas soovite pöörduda era- või riikliku süsteemi spetsialisti poole. Kui teie perearst saadab saatekirja, arutage seda temaga. Kui teil pole eraravikindlustust, andke sellest kindlasti teada ka oma perearstile, sest mõned võivad teid automaatselt erasüsteemi saata, kui nad ei tea, et eelistaksite avalikku süsteemi. Selle tulemuseks võib olla, et teilt nõutakse tasu oma spetsialisti poole pöördumise eest.
Kui muudate meelt, saate alati meelt muuta ja tagasi privaatseks või avalikuks lülituda.
Avalikes ja erasüsteemides ravi eeliste ja varjukülgede kohta lisateabe saamiseks klõpsake allolevatel pealkirjadel.
Avaliku süsteemi eelised
- Avalik süsteem katab PBS-i loetletud lümfoomiravi ja -uuringute kulud
lümfoom, nagu PET-skaneeringud ja biopsia. - Avalik süsteem katab ka mõnede ravimite kulud, mis pole PBS-is loetletud
nagu dakarbasiin, mis on keemiaravi ravim, mida tavaliselt kasutatakse
Hodgkini lümfoomi ravi. - Ainsad tasuta ravikulud riiklikus süsteemis on tavaliselt ambulatoorsed
kodus suu kaudu manustatavate ravimite skriptid. See on tavaliselt väga minimaalne ja on
isegi täiendavalt subsideeritud, kui sul on tervishoiu- või pensionikaart. - Paljudes riiklikes haiglates on spetsialistidest, õdedest ja nendega seotud tervishoiutöötajatest koosnev meeskond
MDT meeskond hoolitseb teie hoolduse eest. - Paljud suured kolmanda taseme haiglad võivad pakkuda ravivõimalusi, mis pole riigis saadaval
erasüsteem. Näiteks teatud tüüpi siirdamised, CAR T-rakuteraapia.
Avaliku süsteemi miinused
- Te ei pruugi kohtumiste ajal alati oma spetsialistiga kohtuda. Enamik riiklikke haiglaid on koolitus- või kolmanda taseme keskused. See tähendab, et võite näha kliinikus registripidajat või edasijõudnud praktikante, kes annavad seejärel teie spetsialistile aru.
- PBS-is pole saadaval olevate ravimite omaosaluse või etiketipõhise juurdepääsu kohta kehtivad ranged reeglid. See oleneb teie osariigi tervishoiusüsteemist ja võib osariikideti erineda. Selle tulemusena ei pruugi mõned ravimid teile kättesaadavad olla. Siiski saate siiski oma haiguse jaoks standardseid heakskiidetud ravimeetodeid.
- Teil ei pruugi olla otsest juurdepääsu oma hematoloogile, kuid peate võib-olla võtma ühendust eriõe või registratuuritöötajaga.
Erasüsteemi eelised
- Sa näed alati sama hematoloogi, kuna eraruumides pole ühtegi arsti praktikandit.
- Puuduvad reeglid ravimite omaosaluse või etiketipõhise juurdepääsu kohta. See võib olla eriti kasulik, kui teil on mitu retsidiveerunud haigust või lümfoomi alatüüp, millel pole palju ravivõimalusi. Siiski võib see minna üsna kalliks, kui peate maksma märkimisväärseid kulusid.
- Erahaiglates saab teatud analüüse või täiendavaid teste teha väga kiiresti.
Erahaiglate miinus
- Paljud tervishoiufondid ei kata kõigi uuringute ja/või ravi kulusid. See põhineb teie individuaalsel haigekassal ja seda on alati kõige parem kontrollida. Samuti peate maksma iga-aastase sisseastumismaksu.
- Kõik spetsialistid ei esita hulgiarveid ega saa tasuda üle piiri. See tähendab, et arsti juurde minekuks võib kuluda tasuta.
- Kui vajate ravi ajal vastuvõttu, on õendusabi osakaal erahaiglates palju suurem. See tähendab, et erahaiglas on õel üldiselt palju rohkem patsiente, kelle eest hoolitseda kui riigihaiglas.
- Teie hematoloog ei ole alati haiglas kohapeal, nad kipuvad külastama lühikest aega kord päevas. See võib tähendada, et kui tunnete end halvasti või vajate kiiresti arsti, ei ole see teie tavaline spetsialist.
Lümfoomi ravi indolentse ja agressiivse lümfoomi ja CLL-iga
Agressiivsed B-rakulised lümfoomid reageerivad tavaliselt ravile hästi, kuna need kasvavad kiiresti ja traditsioonilised keemiaravi on suunatud kiiresti kasvavatele rakkudele. Seetõttu ravitakse paljusid agressiivseid lümfoome sageli eesmärgiga ravida või põhjustada täielikku remissiooni. Agressiivsed T-rakulised lümfoomid nõuavad aga sageli agressiivsemat ravi ja võivad saavutada remissiooni, kuid sageli taastuvad ja vajavad rohkem ravi.
Enamikku indolentsetest lümfoomidest ei saa siiski ravida, seega on ravi eesmärk indutseerida a täielik või osaline remissioon. Paljud indolentse lümfoomi ja CLL-iga inimesed ei vaja esmakordsel diagnoosimisel ravi. Kui teil on indolentne lümfoom, võite alustada valvamist ja oodata ning alustada aktiivset ravi alles siis, kui teie lümfoom/CLL hakkab progresseeruma (kasvama) või teil on sümptomid. Progressiooni saab tuvastada teie tavapäraste vereanalüüside ja skaneeringutega ning see võib juhtuda ilma, et te märkaks mingeid sümptomeid.
Lisateavet vaatamise ja ootamise kohta leiate selle lehe allpool.
Rääkige oma eriarstiga
On oluline, et mõistaksite, miks teid ravitakse ja mida oodata. Kui te pole kindel, küsige oma arstilt, kas teil on loid või agressiivne lümfoom ja mis on teie ravi eesmärk (või kavatsus).
Oodake enne ravi alustamist
Enne ravi alustamist tuleb teil teha palju teste, et teha kindlaks, milline lümfoomi või KLL-i alatüüp teil on, mis staadiumis ja astmes see on ning kui hästi te üldiselt olete. Mõnel juhul võib arst soovitada teha ka teie vereanalüüside geneetilisi teste, luuüdi ja muud biopsiad. Nende testidega kontrollitakse, kas teil on geneetilisi mutatsioone, mis võivad mõjutada seda, milline ravi teile kõige paremini sobib.
Mõnikord võib kõigi tulemuste saavutamiseks kuluda nädalaid ning see aeg võib olla stressi ja mure aeg. On väga oluline rääkida oma tunnetest kellegagi, keda usaldate. Teil võib olla pereliige või sõber, kellega saate rääkida, kuid võite rääkida ka oma kohaliku arstiga või helistada meile meie õe vihjeliinil. Klõpsake nuppu "Kontakt” nuppu selle ekraani allosas, et saada meie üksikasju.
Meie sotsiaalmeedia saidid on ka suurepärane viis teiste lümfoomi või CLL-i põdevate inimestega ühenduse loomiseks.
Koguge oma meeskond – teil on vaja tugivõrgustikku
Ravi läbimisel vajate täiendavat tuge. Vajalik tugi on inimeseti erinev, kuid võib hõlmata järgmist:
- emotsionaalne või psühholoogiline tugi
- abi toidu valmistamisel või majapidamistöödel
- aidata ostlemisel
- liftid kohtumistele
- lastehoid
- finants-
- hea kuulaja
Teil on professionaalne tugi. Rääkige oma ravimeeskonnaga teie vajadustest ja küsige neilt, milline tugi teie piirkonnas on saadaval. Enamikul haiglatel on juurdepääs sotsiaaltöötajale, tegevusterapeudile või nõustamisteenustele, mis võivad olla suureks toeks.
Võite meile ka Lymphoma Austraalias helistada. Saame anda teavet erinevate saadaolevate tugiteenuste kohta, samuti ajakohast teavet teie lümfoomi/CLL-i alatüübi ja ravivõimaluste kohta.
Kui olete laste või teismeliste vanem ja teil on vähk, pakub SÖÖKLIK tuge ka teile ja teie lastele.
Kuid soovitame teil pöörduda ka pere ja sõprade poole, et anda neile teada, millised on teie vajadused ja et võite tulevikus abi vajada. Sageli tahavad inimesed aidata, kuid ei tea, mida te vajate, nii et algusest peale aus olemine aitab kõiki.
Seal on suurepärane rakendus, mille saate oma telefoni alla laadida või Internetist juurde pääseda nimega „Gather my crew”, mis aitab isegi täiendavat tuge koordineerida. Oleme lisanud lingid nii CANTEENi kui ka Gather my crew veebisaitidele selle lehe allosas jaotises „Teile mõeldud muud ressursid”.
Lisateavet praktiliste näpunäidete kohta lümfoomiga elamise ja ravi ajal leiate meie allolevatelt veebilehtedelt.
Fertiilsuse säilitamine
Lümfoomi ravi võib vähendada teie viljakust (võimet sünnitada lapsi). Mõned neist ravimeetoditest võivad hõlmata keemiaravi, mõningaid monoklonaalseid antikehi, mida nimetatakse "immuunsuse kontrollpunkti inhibiitoriteks" ja teie vaagna kiiritusravi.
Nendest ravimeetoditest põhjustatud viljakusprobleemid hõlmavad järgmist:
- Varajane menopaus (elumuutus)
- Munasarjade puudulikkus (mitte päris menopaus, vaid muutused teie munarakkude kvaliteedis või arvus)
- Vähenenud spermatosoidide arv või kvaliteet.
Teie arst peaks teiega rääkima, kuidas teie ravi tõenäoliselt teie viljakust mõjutab ja millised võimalused on selle kaitsmiseks saadaval. Viljakuse säilitamine võib olla võimalik teatud ravimitega või munaraku (munade), sperma, munasarja- või munandikoe külmutamisega.
Kui teie arst pole teiega seda vestlust pidanud ja kavatsete tulevikus lapsi saada (või kui teie väikelaps alustab ravi), küsige temalt, millised võimalused on saadaval. See vestlus peaks toimuma enne teie või teie lapse ravi alustamist.
Kui olete alla 30-aastane, võite saada toetust Sony sihtasutuselt, kes pakub tasuta viljakuse säilitamise teenust kogu Austraalias. Nendega saab ühendust telefonil 02 9383 6230 või nende veebisaidil https://www.sonyfoundation.org/youcanfertility.
Viljakuse säilitamise kohta lisateabe saamiseks vaadake allolevat videot koos viljakuse eksperdi A/Prof Kate Sterniga.
Kas peate nägema hambaarsti?
Suurenenud infektsiooni- ja verejooksuriski tõttu ei saa te ravi ajal tõenäoliselt hambaarstitööd teha. Kui teil on sageli probleeme hammastega või arvate, et vajate täidiseid või muid töid, rääkige oma hematoloogi või onkoloogiga, milline on parim aeg selle tegemiseks. Kui aega on, võivad nad soovitada teil seda teha enne ravi alustamist.
Kui teile tehakse allogeensete tüvirakkude siirdamist, soovitatakse teil enne suure annusega keemiaravi ja tüvirakkude siirdamist lasta hambaid kontrollida.
Kuidas teie ravi otsustatakse?
Teie arst vaatab läbi kõik teie testi ja skaneerimise tulemused, enne kui otsustab teie jaoks parima ravivõimaluse. Lisaks teie tulemustele võtab arst teie ravi kohta otsuse tegemisel arvesse ka järgmist:
- teie üldine tervis
- mis tahes varasemad või praegused tervislikud seisundid, mis ei ole seotud teie lümfoomi või CLL-iga
- milline lümfoomi alatüüp teil on
- kui kiiresti lümfoom kasvab – teie lümfoomi või CLL staadium ja aste
- kõik sümptomid, mida kogete
- teie vanus ja
- kõik teie isiklikud eelistused, sealhulgas vaimsed ja kultuurilised tõekspidamised. Kui neid pole veel arutatud, andke oma arstile teada oma eelistustest.
Mõned arstid võivad teie teavet esitada multidistsiplinaarsele meeskonnale (MDT). MDT-d koosnevad erinevatest tervishoiutöötajatest, sealhulgas arstidest, õdedest, füsioterapeudidest, tegevusterapeudidest, apteekritest, psühholoogidest ja teistest. Esitades oma juhtumi MDT koosolekul, saab teie arst tagada, et teie tervisevajaduste kõik aspektid on täidetud.
Teie raviplaani nimetatakse sageli "raviprotokolliks" või "ravirežiimiks". Enamik lümfoomi või CLL-i raviprotokolle on kavandatud tsüklitena. See tähendab, et saate raviringi, seejärel pausi ja seejärel täiendava ravi. Teie raviprotokollis olev tsüklite arv sõltub teie alatüübist, üldisest tervisest, sellest, kuidas teie keha ravile reageerib, ja teie ravi eesmärgist.
Teie raviplaan võib sisaldada selliseid ravimeid nagu keemiaravi, monoklonaalsed antikehad või sihtravi, kuid võib hõlmata ka operatsiooni või kiiritusravi. Võite saada ka mõningaid toetavaid ravimeetodeid, mis aitavad teil end kaitsta ja ravist tulenevaid kõrvaltoimeid juhtida.
Teil ei ole igat tüüpi ravi – rääkige oma arstiga, milline on teie raviplaan.
Iga ravi ülevaadet kirjeldatakse sellel lehel allpool. Klõpsake lihtsalt selle ravi pealkirjal, mille kohta soovite lisateavet.
Teil on absoluutselt õigus saada teist arvamust igal ajal kogu oma lümfoomiga. Ärge muretsege oma esialgse arsti solvamise pärast, teise arvamuse saamine on tavaline asi ja annab teile teada erinevatest võimalustest, mis võivad olla saadaval, või võib kinnitada, et teile on juba pakutud parimat.
Kui soovite teist arvamust, võite küsida oma hematoloogilt või onkoloogilt saatekirja kellegi teise juurde. Enamikul eriarstidel, kes on teile pakutud raviplaanis kindlad, pole selle seadistamisega probleeme.
Kui aga te ei tunne, et saate oma hematoloogi või onkoloogiga rääkida või kui nad on keeldunud teile saatekirja saatmast, pidage nõu oma perearstiga. Teie perearst saab saata saatekirja teise eriarsti juurde ja tal peaks olema juurdepääs teie dokumentidele, et saata uuele arstile.
Teise arvamuse otsimine ei tähenda alati arstide vahetamist. Võite pöörduda mõne teise arsti poole, kes kinnitab, et saate õiget teavet ja olete oma praeguse arstiga õigel teel. Kuid kui otsustate uue arsti juurde jääda, on see ka teie õigus.
Enne lümfoomi või KLL-ravi alustamist istub teie eriarst või -õde teiega maha ja ütleb teile kõike, mida peate teadma. Selle aja jooksul tuleb kaasa haarata palju infot, seega tasub kaasa võtta pliiats ja paber, et kõik olulised punktid kirja panna. Samuti annavad nad teile sageli kirjalikku teavet, näiteks teabelehti või brošüüre, mille saate koju kaasa võtta.
Samuti saate alla laadida meie veebisaidilt Toetage suurepäraseid ressursse. Klõpsake siin, et näha, mis meil saadaval on.
Kui eelistate õppida teistmoodi või eelistate mitte inglise keeles rääkida ega lugeda, andke oma arstile või õele teada, milline on parim viis õppimiseks. Mõned rajatised võivad teile pakkuda vaatamiseks lühikesi videoid või pilte, mis muudavad teabe arusaadavamaks. Soovi korral võite küsida ka oma arstilt või õelt, kas saate vestluse telefoniga salvestada, et seda hiljem kuulata.
Kui inglise keel ei ole teie emakeel ja eelistaksite saada teavet mõnes teile tuttavas keeles, paluge neil korraldada tõlk, kes aitaks teabe teile tõlkida. Hea mõte on see võimaluse korral varakult korraldada. Kui teil on aega, võite enne kohtumist helistada oma kliinikusse või haiglasse. Paluge neil broneerida teie kohtumise ja esimese raviseansi jaoks tõlk.
Kui teile on antud kogu teave ja vastused oma küsimustele, peate tegema otsuse, kas teile antakse ravi või mitte. See on sinu valik.
Teie arst ja teised teie tervishoiumeeskonna liikmed võivad anda teavet selle kohta, mis on teie arvates teie jaoks parim valik, kuid ravi alustamise või jätkamise otsustate alati teie.
Kui otsustate ravi saada, peate allkirjastama nõusolekuvormi, mis on ametlik viis anda tervishoiumeeskonnale luba teile ravi andmiseks. Peate eraldi nõustuma iga erineva ravitüübiga, nagu keemiaravi, operatsioon, vereülekanne või kiiritus.
Võite ka nõusoleku tagasi võtta ja otsustada ravi mitte jätkata, kui te ei usu enam, et see on teie jaoks parim valik. Siiski peaksite rääkima oma tervishoiumeeskonnaga ravi katkestamise riskidest ja sellest, millist tuge saate aktiivse ravi katkestamisel.
Raviga nõustumiseks peate kinnitama, et mõistate kavandatava ravi riske ja eeliseid ning nõustute nendega. Te ei saa ravile minna, kui teie, teie vanem (kui olete alla 18-aastane) või ametlik hooldaja allkirjastab nõusolekuvormi.
Kui inglise keel ei ole teie emakeel ja eelistaksite, et enne nõusoleku allkirjastamist oleks kohal tõlgi, kes selgitab teile ravi riske ja eeliseid, andke tervishoiumeeskonnale kindlasti teada, et vajate tõlki. Võimaluse korral on hea mõte lasta kellelgi enne kohtumist haiglasse või kliinikusse helistada, et teavitada tõlgi korraldamisest.
Ravi tüübid
Lümfoomi ja CLL-i tüüpe on palju, seega ärge olge üllatunud, kui teie ravi erineb mõne teise lümfoomiga ravist. Isegi kui teil on sama lümfoomi alatüüp, võivad geneetilised mutatsioonid inimestel erineda ja mõjutada seda, milline ravi teile tõenäoliselt kõige paremini sobib.
Allpool oleme andnud ülevaate igast ravitüübist. Erinevate ravitüüpide kohta lugemiseks klõpsake allolevatel pealkirjadel.
Kui teil on aeglaselt kasvav (indolentne) lümfoom või CLL, ei pruugi te ravi vajada. Selle asemel võib arst valida kella ja ootamise lähenemisviisi.
Mõiste vaata ja oota võib siiski olla veidi eksitav. Õigem on öelda "aktiivne jälgimine", sest teie arst jälgib teid selle aja jooksul aktiivselt. Te käite regulaarselt arsti juures ning teile tehakse vereanalüüsid ja muud skaneeringud, et veenduda, et olete terve ja teie haigus ei süvene. Kui teie haigus siiski süveneb, võite alustada ravi.
Millal on Watch & Wait parim valik?
Vaadake ja oodake võib olla teie jaoks parim valik, kui teil pole palju sümptomeid või riskitegureid, mis vajavad kiiret ravi.
Võib olla raske teada, et teil on teatud tüüpi vähk, kuid te ei tee midagi, et sellest vabaneda. Mõned patsiendid nimetavad seda aega isegi "vaatlemiseks ja muretsemiseks", sest selle vastu võitlemiseks mitte midagi tegemata võib olla ebamugav. Kuid vaatamine ja ootamine on suurepärane viis alustamiseks. See tähendab, et lümfoom kasvab liiga aeglaselt, et teile kahju tekitada, ning teie enda immuunsüsteem võitleb ja teeb head tööd, et teie lümfoom kontrolli all hoida. Nii et tegelikult teete juba palju vähiga võitlemiseks ja teete sellega väga head tööd. Kui teie immuunsüsteem hoiab seda kontrolli all, ei vaja te praegu täiendavat abi.
Miks pole ravi vaja?
Praegu ei aita lisaravimid, mis võivad teid üsna halvasti tunda või põhjustada pikaajalisi kõrvaltoimeid. Uuringud näitavad, et kui teil on aeglaselt kasvav lümfoom või CLL ja teil pole tülikaid sümptomeid, ei ole ravi varakult alustamisest kasu. Seda tüüpi vähk ei allu praegustele ravivõimalustele hästi. Teie tervis ei parane ja te ei ela kauem, kui alustate ravi varem. Kui teie lümfoom või KLL hakkab rohkem kasvama või teil tekivad haiguse sümptomid, võite alustada ravi.
Paljud patsiendid võivad teatud ajal vajada aktiivset ravi, näiteks need, mis on loetletud sellel leheküljel allpool. Pärast ravi lõppu võite uuesti vaadata ja oodata. Mõned loid lümfoomiga patsiendid ei vaja aga kunagi ravi.
Millal ei ole Watch & Wait parim valik?
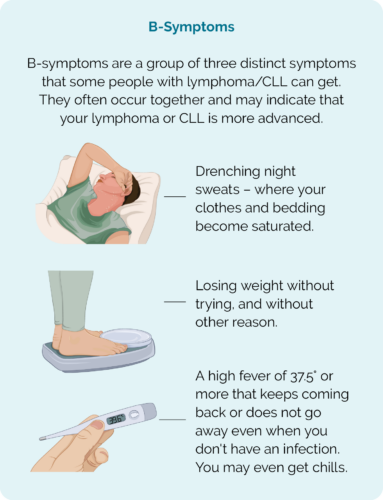
Vaadake ja oodake on asjakohane ainult siis, kui teil on aeglaselt kasvav lümfoom või CLL ja teil ei ole tülikaid sümptomeid. Teie arst võib teile pakkuda aktiivset ravi, kui teil tekivad järgmised sümptomid:
- B-sümptomid, mille hulka kuuluvad öine higistamine, püsiv palavik ja soovimatu kaalulangus
- Probleemid teie verepildiga
- Lümfoomist tingitud elundite või luuüdi kahjustus
Kuidas hoiab arst mind turvaliselt valvamise ja ootamise ajal?
Teie arst soovib teid regulaarselt näha, et teie edusamme aktiivselt jälgida. Tõenäoliselt näete neid iga 3–6 kuu tagant, kuid nad annavad teile teada, kas see peab olema sellest rohkem või vähem.
Nad paluvad teil teha teste ja skaneeringuid, et veenduda, et lümfoom või CLL ei kasva. Mõned neist testidest võivad hõlmata järgmist:
- vereanalüüsid teie üldise tervise kontrollimiseks
- füüsiline läbivaatus, et kontrollida, kas teil on lümfisõlmede paistetus või progresseerumise tunnused
- elutähtsad näitajad, sealhulgas vererõhk, temperatuur ja südame löögisagedus
- tervise ajalugu – teie arst küsib teie enesetunde kohta ja kas teil on uusi või süvenevaid sümptomeid
- CT või PET skaneerimine, et näidata, mis teie kehas toimub.
Kui teil on vastuvõttude vahelisel ajal muresid, võtke nende arutamiseks ühendust haigla või kliiniku ravimeeskonnaga. Ärge oodake järgmise kohtumiseni, sest mõned mured võivad vajada varakult lahendamist.
Millal peaksin oma arstiga ühendust võtma?
Oluline on meeles pidada, et ootamine on tavaline viis indolentse lümfoomi ja CLL-i raviks. Kui aga „vaata ja oota” lähenemine tundub teile murettekitav, rääkige sellest oma meditsiinimeeskonnaga. Nad oskavad selgitada, miks see on nende arvates teie jaoks parim valik, ja pakuvad teile vajalikku lisatuge.
Kui teil on vastuvõttude vahelisel ajal muresid või kui teil on uusi või hullemaid sümptomeid, võtke ühendust oma haigla meditsiinimeeskonnaga. Ärge oodake järgmise kohtumiseni, sest mõned teie mured või sümptomid võivad vajada varakult lahendamist.
Kui teil tekivad B-sümptomid, võtke ühendust oma ravirühmaga, ärge oodake järgmist kohtumist.
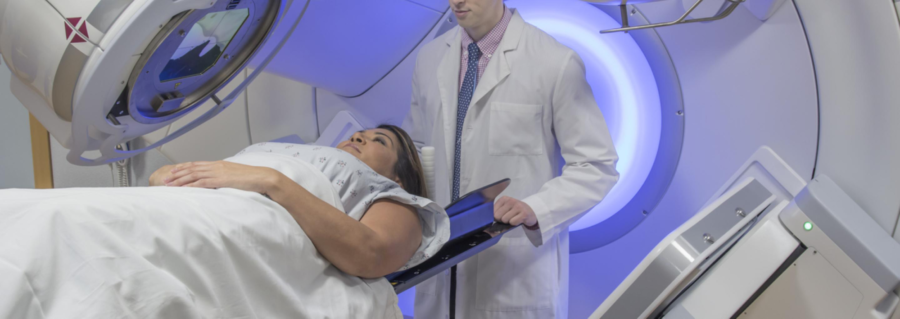
Kiiritusravi saab kasutada lümfoomi raviks või sümptomite parandamiseks
Kiiritusravi kasutab vähirakkude hävitamiseks suure energiaga röntgenikiirgust (kiirgust). Seda saab kasutada iseseisva ravina või koos teiste ravimeetoditega, näiteks keemiaraviga.
On erinevaid põhjuseid, miks arst võib teile kiiritusravi soovitada. Seda saab kasutada mõne varajase lümfoomi raviks ja võib-olla ka ravimiseks või sümptomite parandamiseks. Mõned sümptomid, nagu valu või nõrkus, võivad ilmneda, kui teie lümfoomi kasvaja muutub liiga suureks või avaldab survet teie närvidele või seljaajule. Sel juhul tehakse kiiritust kasvaja kahandamiseks ja rõhu leevendamiseks. Siiski ei ole see ette nähtud kasutamiseks ravina.
Kuidas kiiritusravi toimib?
Röntgenikiirgus kahjustab raku DNA-d (raku geneetiline materjal), mis muudab lümfoomi paranemise võimatuks. See põhjustab raku surma. Tavaliselt kulub pärast kiiritusravi algust paar päeva või isegi nädalat, enne kui rakud surevad. See mõju võib kesta mitu kuud, nii et isegi kuid pärast ravi lõpetamist võivad vähi lümfoomirakud hävida.
Kahjuks ei suuda kiirgus teie vähirakkude ja mittevähirakkude vahel vahet teha. Sellisena võite saada kõrvaltoimeid, mis mõjutavad teie nahka ja elundeid selle piirkonna läheduses, kus saate kiiritusravi. Paljud kiiritustehnikad on tänapäeval muutumas üha täpsemaks vähi täpsemaks sihtimiseks, kuid kuna röntgenikiirgus peab lümfoomini jõudmiseks läbima teie naha ja muud koed, võivad kõik need piirkonnad siiski olla mõjutatud.
Teie kiiritusarst (eriarst, kes töötab kiiritusraviga) või õde saavad teiega rääkida, millised kõrvaltoimed teil võivad tekkida, olenevalt teie kasvaja asukohast. Samuti saavad nad teile nõu anda heade nahatoodete osas, et hallata nahaärritust.
Kiiritusravi tüübid
Kiiritusravi on erinevat tüüpi ja see, mis teil on, võib sõltuda sellest, kus teie kehas lümfoom asub, asutusest, kus teid ravitakse, ja sellest, miks te kiiritusravi saate. Mõned kiiritusravi tüübid on loetletud allpool.
Intensiivsusega moduleeritud kiiritusravi (IMRT)
IMRT võimaldab määrata ravitava piirkonna erinevatesse osadesse erinevaid kiiritusravi annuseid. See võib vähendada kõrvaltoimeid, sealhulgas hilinenud kõrvaltoimeid. IMRT-d kasutatakse sageli elutähtsate elundite ja struktuuride lähedal asuva vähi raviks.
Kaasatud välja kiiritusravi (IFRT)
IFRT ravib tervet lümfisõlmede piirkonda, näiteks kaela või kubeme lümfisõlmed.
Kaasatud sõlme kiiritusravi (INRT)
INRT ravib ainult kahjustatud lümfisõlmi ja väikest marginaali ümber.
Kogu keha kiiritus (TBI)
TBI kasutab kõrge energiaga kiiritusravi kogu teie kehale. Seda võib kasutada osana teie ravist enne allogeensete (doonor) tüvirakkude siirdamist, et hävitada teie luuüdi. Seda tehakse selleks, et teha ruumi uutele tüvirakkudele. Kuna see hävitab teie luuüdi, võib TBI mõjutada ka teie immuunsüsteemi, muutes teid suuremaks nakkusohuks.
Totaalne naha elektronkiirgus
See on spetsiaalne tehnika naha lümfoomide (naha lümfoomide) raviks. See kasutab elektrone kogu teie nahapinna töötlemiseks.
Prootonkiire teraapia (PBT)
PBT kasutab röntgenkiirte asemel prootoneid. Prooton kasutab vähirakkude hävitamiseks positiivselt laetud suure energiaga osakest. PBT kiirguskiir suudab rakke täpsemalt sihtida, nii et see aitab kaitsta kasvaja ümber olevaid terveid kudesid.
Mida oodata
Kiiritusravi tehakse tavaliselt spetsiaalsetes vähiravikliinikutes. Teil on esialgne planeerimise seanss, kus kiiritusterapeut saab teha fotosid, CT-skaneeringuid ja täpselt välja mõelda, kuidas kiirgusaparaat teie lümfoomi sihtimiseks programmeerida.
Teil on ka teine spetsialist nimega dosimeeter, kes planeerib iga raviga saadava kiirgusdoosi täpse annuse.
Kiirguse tätoveeringud
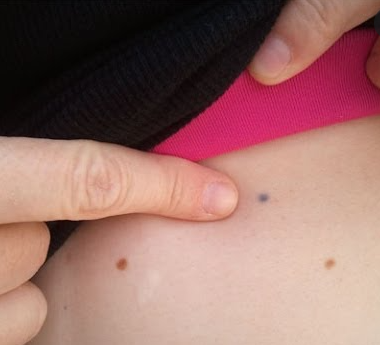 Kiiritusterapeudid annavad teile väikesed nõelad, mis muudavad teie nahale väikesed tedretätoveeringud. Seda tehakse tagamaks, et nad asetavad teid iga päev õigesti masinasse, nii et kiirgus jõuaks alati teie lümfoomini, mitte teistesse kehaosadesse. Need väikesed tätoveeringud on püsivad ja mõned inimesed vaatavad neid kui meeldetuletust sellest, mida nad on ületanud. Teised võivad soovida neid lisada, et muuta need millekski eriliseks.
Kiiritusterapeudid annavad teile väikesed nõelad, mis muudavad teie nahale väikesed tedretätoveeringud. Seda tehakse tagamaks, et nad asetavad teid iga päev õigesti masinasse, nii et kiirgus jõuaks alati teie lümfoomini, mitte teistesse kehaosadesse. Need väikesed tätoveeringud on püsivad ja mõned inimesed vaatavad neid kui meeldetuletust sellest, mida nad on ületanud. Teised võivad soovida neid lisada, et muuta need millekski eriliseks.
Kuid mitte kõik ei taha meeldetuletust. Mõned tätoveeringupoed pakuvad tasuta tätoveeringute eemaldamist neile, kellel on need meditsiinilistel põhjustel tehtud. Lihtsalt helistage või külastage kohalikku tätoveerimissalongi ja küsige.
Ükskõik, mida te oma tätoveeringutega teha otsustate – ärge tehke muudatusi enne, kui olete oma arstiga rääkinud, millal oleks parim aeg tätoveeringute lisamiseks või eemaldamiseks.
Kui tihti ma saan kiiritusravi??
Kiirgusannus on jagatud mitmeks raviviisiks. Tavaliselt lähete kiirgusosakonda iga päev (esmaspäevast reedeni) 2–4 nädala jooksul. Seda tehakse seetõttu, et see võimaldab teie tervetel rakkudel raviprotseduuride vahel aega taastuda. See võimaldab ka rohkem vähirakke hävitada.
Iga seanss kestab tavaliselt 10-20 minutit. Hooldus ise võtab vaid 2 või 3 minutit. Ülejäänud aeg on veendumine, et olete õiges asendis ja röntgenkiired on õigesti joondatud. Masin on mürarikas, kuid te ei tunne ravi ajal midagi.
Millise kiirgusdoosi ma saan?
Kiiritusravi koguannust mõõdetakse ühikus, mida nimetatakse halliks (Gy). Gray on jagatud eraldi raviviisideks, mida nimetatakse "fraktsioonideks".
Teie koguhall ja fraktsioonide arvutamine sõltuvad teie kasvaja alatüübist, asukohast ja suurusest. Teie kiirgus-onkoloog saab teiega rohkem rääkida annusest, mille nad teile määravad.
Kiiritusravi kõrvaltoimed
Muutused nahas ja äärmine väsimus, mis ei parane puhkusega (väsimus), on paljude kiiritusravi saavate inimeste sagedased kõrvalnähud. Muud kõrvaltoimed võivad sõltuda sellest, kuhu teie kehas kiirgus on suunatud.
Kiiritusravi kõrvaltoimed hõlmavad sageli nahareaktsioone ravitavas kehaosas. Väsimus on ka tavaline kõrvalmõju kõigile, kes saavad ravi. Kuid on ka muid kõrvaltoimeid, mis sõltuvad ravi asukohast või sellest, millises kehaosas lümfoom ravitakse.
Nahareaktsioon
Nahareaktsioon võib tunduda halva päikesepõletusena ja kuigi see võib põhjustada villide teket ja püsivat päevitust, ei ole see tegelikult põletus. See on teatud tüüpi dermatiit või põletikuline nahareaktsioon, mis esineb ainult ravitava piirkonna kohal.
Nahareaktsioonid võivad mõnikord süveneda umbes 2 nädalat pärast ravi lõppu, kuid need peaksid paranema kuu jooksul pärast ravi lõppu.
Teie kiiritusmeeskond saab teiega rääkida, milline on parim viis nende nahareaktsioonide juhtimiseks ja millised tooted (nt niisutajad või kreemid) teile kõige paremini sobiksid. Kuid mõned asjad, mis võivad aidata, hõlmavad järgmist:
- Lahtiste riiete kandmine
- Kasutades kvaliteetset voodipesu
- Pesumasina pehme pesupulber – mõned on mõeldud tundlikule nahale
- Peske nahka õrnalt "seebivaba" alternatiiviga või pehme seebiga
- Lühike, leige vann või dušš
- Alkoholipõhiste toodete nahale sattumise vältimine
- Vältige naha hõõrumist
- Hoidke nahka jahedana
- Katke väljas olles ja vältige võimaluse korral päikesevalgust töödeldud alale. Õues viibides kandke mütsi ja päikesekaitset
- Vältige basseine
Väsimus
Väsimus on äärmise väsimuse tunne isegi pärast puhkust. Selle põhjuseks võib olla suurenenud stress, mida teie keha ravi ajal kogeb, uute tervete rakkude tootmine, igapäevane ravi ning lümfoomi ja selle raviga elamise stress.
Väsimus võib alata varsti pärast kiiritusravi algust ja kesta mitu nädalat pärast selle lõppu.
Mõned asjad, mis aitavad teil väsimust juhtida, võivad hõlmata järgmist:
- Planeerige ette, kui teil on aega, või paluge lähedastel ette valmistada toidud, mida peate lihtsalt soojendama. Kõrge valgusisaldusega toidud, nagu punane liha, munad ja rohelised lehtköögiviljad, võivad aidata teie kehal toota uusi terveid rakke.
- Kerge treening on näidanud, et see parandab energiataset ja väsimust, nii et aktiivsus võib aidata energiapuuduse ja uinumise vastu.
- Kuulake oma keha ja puhake, kui seda vajate
- Jälgige oma väsimust. Kui teate, et see on teatud kellaajal tavaliselt hullem, saate selle järgi tegevusi planeerida
- Säilitage normaalne unerežiim – isegi kui tunnete end väsinuna, proovige tavapärasel ajal magama minna ja üles tõusta. Abiks võivad olla täiendavad ravimeetodid, sealhulgas lõõgastusteraapia, jooga, meditatsioon ja tähelepanelikkus.
- Võimaluse korral vältige stressi.
Mõnel juhul võivad väsimuse põhjuseks olla muud tegurid, näiteks madal vereanalüüs. Kui see nii on, võidakse teile pakkuda vereülekannet, et parandada teie verepilti.
Kui teil on probleeme väsimusega, on oluline oma arstile teada anda.

Muud kõrvaltoimed võivad hõlmata järgmist:
- Juuste väljalangemine – kuid ainult ravitavale alale
- Iiveldus
- Kõhulahtisus või kõhukrambid
- Põletik – teie elundites ravitava koha lähedal
Selle ravitüüpide jaotise allosas olev video annab lisateavet kiiritusravi, sealhulgas kõrvaltoimete kohta.
Keemiaravi (kemoteraapiat) on vähi raviks kasutatud juba aastaid. Keemiaravimeid on erinevat tüüpi ja teil võib olla mitut tüüpi keemiaravi, et ravida oma CLL-i või lümfoomi. Võimalikud kõrvaltoimed sõltuvad teie kasutatavatest keemiaravi ravimitest.
Kuidas keemiaravi toimib?
Keemiaravi toimib, rünnates otseselt kiiresti kasvavaid rakke. Seetõttu sobib see sageli hästi agressiivsete või kiiresti kasvavate lümfoomide korral. Kuid just see toime kiiresti kasvavate rakkude vastu võib mõnel inimesel põhjustada soovimatuid kõrvaltoimeid, nagu juuste väljalangemine, suuhaavandid ja valu (mukosiit), iiveldus ja kõhulahtisus.
Kuna keemiaravi võib mõjutada kõiki kiiresti kasvavaid rakke ega suuda teha vahet tervetel rakkudel ja vähi lümfoomirakkudel – seda nimetatakse "süsteemseks raviks", mis tähendab, et keemiaravi põhjustatud kõrvaltoimed võivad mõjutada teie keha mis tahes süsteemi.
Erinevad kemoteraapiad ründavad lümfoomi erinevatel kasvuetappidel. Mõni keemiaravi ründab puhkavaid vähirakke, mõni äsja kasvavaid ja mõni üsna suuri lümfoomirakke. Andes kemoteraapiat, mis toimib rakkudele erinevates etappides, on võimalus tappa rohkem lümfoomirakke ja saada paremaid tulemusi. Kasutades erinevaid kemoteraapiaid, saame ka annuseid veidi alandada, mis tähendab ka seda, et igal ravimil on vähem kõrvaltoimeid, kuid saavutame siiski parima tulemuse.
Kuidas keemiaravi antakse?
Keemiaravi võib manustada erineval viisil, sõltuvalt teie individuaalsest alatüübist ja olukorrast. Mõned viisid, kuidas keemiaravi võib anda, on järgmised:
- Intravenoosselt (IV) – veeni tilguti kaudu (kõige tavalisem).
- Suukaudsed tabletid, kapslid või vedelik – võetakse suu kaudu.
- Intratekaalne – arst annab teile nõelaga selga ja seljaaju ja aju ümbritsevasse vedelikku.
- Subkutaanne – süst (nõel), mis tehakse nahaalusesse rasvkoesse. Tavaliselt manustatakse seda teie kõhtu (kõhupiirkonda), kuid seda võib manustada ka õlavarde või jalga.
- Lokaalne – mõnda naha (naha) lümfoomi võib ravida keemiaravi kreemiga.
Mis on keemiaravi tsükkel?
Keemiaravi antakse "tsüklitena", mis tähendab, et teile tehakse keemiaravi ühe või mitme päeva jooksul, seejärel tehke kahe- või kolmenädalane paus, enne kui saate täiendavat keemiaravi. Seda tehakse seetõttu, et teie terved rakud vajavad taastumiseks aega, enne kui saate täiendavat ravi.
Pidage meeles, et eespool mainisime, et keemiaravi toimib kiiresti kasvavate rakkude ründamise teel. Mõned teie kiiresti kasvavad rakud võivad hõlmata ka teie terveid vererakke. Need võivad keemiaravi korral väheneda.
Hea uudis on see, et teie terved rakud taastuvad kiiremini kui teie lümfoomirakud. Nii et pärast iga ringi või ravitsüklit saate pausi, kuni teie keha töötab uute heade rakkude loomise nimel. Kui need rakud on taastunud ohutule tasemele, on teil järgmine tsükkel – see on tavaliselt kaks või kolm nädalat, sõltuvalt teie protokollist, kuid kui teie rakkude taastumine võtab kauem aega, võib arst soovitada pikemat pausi. Nad võivad pakkuda ka mõnda toetavat ravi, mis aitab teie headel rakkudel taastuda. Lisateavet toetava ravi kohta leiate sellelt lehelt allpool.
Lisateavet raviprotokollide ja nende kõrvaltoimete kohta
Sõltuvalt teie lümfoomi alatüübist võib teil olla neli, kuus või enam tsüklit. Kui kõik need tsüklid on kokku pandud, nimetatakse seda teie protokolliks või režiimiks. Kui teate oma keemiaravi protokolli nime, saate seda teha Siit leiate lisateavet, sealhulgas selle eeldatavaid kõrvaltoimeid.
Kemoteraapia kohta lisateabe saamiseks klõpsake lühikese video vaatamiseks nuppu ravitüüpide jaotise allosas.
Monoklonaalseid antikehi (MAB) kasutati esmakordselt lümfoomi raviks 1990. aastate lõpus. Viimastel aastatel on aga välja töötatud palju rohkem monoklonaalseid antikehi. Need võivad töötada otse teie lümfoomi vastu või meelitada teie immuunrakke teie lümfoomirakkudesse, et neid rünnata ja tappa. MAB-e on lihtne tuvastada, sest kui kasutate nende üldnime (mitte nende kaubamärgi nime), lõpevad need alati kolme tähega "mab". Lümfoomi raviks tavaliselt kasutatavate MAB-ide näidete hulka kuuluvad rituximab, obinutuzumab, pembrolizumab.
Mõned MAB-id, nagu rituksimab ja obinutuzumab, kasutatakse teie lümfoomi raviks koos keemiaraviga. Kuid neid kasutatakse sageli ka a "hooldus" ravi. See on siis, kui olete oma esialgse ravi lõpetanud ja teil on hea ravivastus. Seejärel on teil ainult MAB umbes kaks aastat. See aitab hoida lümfoomi remissioonis pikemat aega.
Kuidas monoklonaalsed antikehad töötavad?
Monoklonaalsed antikehad toimivad lümfoomi vastu ainult siis, kui neil on spetsiifilised valgud või immuunsüsteemi kontrollpunktid. Kõigil lümfoomirakkudel ei ole neid markereid ja mõnel võib olla ainult üks marker, teistel aga rohkem. Nende näidete hulka kuuluvad CD20, CD30 ja PD-L1 või PD-L2. Monoklonaalsed antikehad võivad teie vähiga võidelda erinevatel viisidel:
otsene
Immuunsüsteemi kaasav
Immuunsüsteemi kaasavad MAB-id kinnituvad teie lümfoomirakkudele ja meelitavad teisi teie immuunsüsteemi rakke lümfoomi külge. Need immuunrakud võivad seejärel lümfoomi otse rünnata.
Lümfoomi või CLL-i raviks kasutatavate otseste ja immuunsüsteemi mõjutavate MAB-de näited hõlmavad rituksimab ja obinutuzumab.
Immuunsuse kontrollpunkti inhibiitorid
Immuunsuse kontrollpunkti inhibiitorid on uuemat tüüpi monoklonaalsed antikehad, mis on otseselt suunatud teie immuunsüsteemile.
Mõned vähivormid, sealhulgas mõned lümfoomirakud, kohanduvad, et kasvatada neile "immuunsuse kontrollpunkte". Immuunsuse kontrollpunktid on viis, kuidas teie rakud tuvastavad end normaalse "iserakuna". See tähendab, et teie immuunsüsteem näeb immuunsüsteemi kontrollpunkti ja arvab, et lümfoom on terve rakk. Nii et teie immuunsüsteem ei ründa lümfoomi, vaid võimaldab sellel kasvada.
Lümfoomi raviks kasutatavate immuunsüsteemi kontrollpunkti inhibiitorite näidete hulka kuuluvad pembrolizumab ja nivolumab.
Immuunsuse kontrollpunkti inhibiitorid kinnituvad teie lümfoomiraku immuunsüsteemi kontrollpunktile, nii et teie immuunsüsteem ei näe kontrollpunkti. See võimaldab teie immuunsüsteemil lümfoomi vähina ära tunda ja sellega võidelda.
Immuunkontrollpunkti inhibiitorid on lisaks MAB-le ka teatud tüüpi immunoteraapia, kuna need toimivad teie immuunsüsteemi sihikule suunates.
Mõned immuunsüsteemi kontrollpunkti inhibiitorite haruldased kõrvaltoimed võivad põhjustada püsivaid muutusi, nagu kilpnäärmeprobleemid, II tüüpi diabeet või viljakusprobleemid. Neid võib olla vaja ravida teiste ravimitega või mõne teise eriarstiga. Rääkige oma arstiga, millised riskid raviga kaasnevad.
Tsütokiini inhibiitorid
Lisaks MAB-le on tsütokiini inhibiitorid ka teatud tüüpi immunoteraapia, kuna need toimivad teie immuunsüsteemi sihtimisel.
Mõned tsütokiini inhibiitorite harvaesinevad kõrvaltoimed võivad põhjustada püsivaid muutusi, nagu kilpnäärmeprobleemid, II tüüpi diabeet või viljakusprobleemid. Neid võib olla vaja ravida teiste ravimitega või mõne teise eriarstiga. Rääkige oma arstiga, millised riskid raviga kaasnevad.
Bispetsiifilised monoklonaalsed antikehad
Konjugeeritud
Rohkem informatsiooni
Monoklonaalsete antikehade (MAB) kõrvaltoimed
- Palavik, külmavärinad või külmavärinad (külmus)
- Lihasvalud
- Kõhulahtisus
- Lööve üle naha
- Iiveldus ja / või oksendamine
- Madal vererõhk (hüpotensioon)
- Gripilaadsed sümptomid.
Immunoteraapia on termin, mida kasutatakse ravi jaoks, mis on suunatud teie immuunsüsteemile, mitte teie lümfoomile. Nad teevad seda selleks, et muuta midagi selles, kuidas teie enda immuunsüsteem teie lümfoomi ära tunneb ja sellega võitleb.
Immunoteraapiaks võib pidada erinevat tüüpi ravi. Mõned MAB-id, mida nimetatakse immuunkontrollpunkti inhibiitoriteks või tsütokiini inhibiitoriteks, on teatud tüüpi immunoteraapia. Kuid muud ravimeetodid, nagu mõned sihipärased ravimeetodid või CAR T-rakuteraapia, on samuti immunoteraapia tüübid.
Mõned lümfoomirakud kasvavad rakus kindla markeriga, mida teie tervetel rakkudel ei ole. Sihtteraapiad on ravimid, mis tunnevad ära ainult selle konkreetse markeri, nii et see suudab teha vahet lümfoomi ja tervete rakkude vahel.
Seejärel kinnituvad sihipärased ravimeetodid lümfoomiraku markeri külge ja takistavad sellel kasvama ja levima signaale. Selle tulemuseks on see, et lümfoom ei saa kasvamiseks vajalikke toitaineid ja energiat, mistõttu lümfoomirakk sureb.
Kinnitades ainult lümfoomirakkude markeritele, võib sihipärane ravi vältida teie tervete rakkude kahjustamist. Selle tulemuseks on vähem kõrvaltoimeid kui süsteemsed ravimeetodid, nagu keemiaravi, mis ei erista lümfoomi ja terveid rakke.
Sihtotstarbelise ravi kõrvaltoimed
Siiski võite sihipärasest ravist siiski saada kõrvaltoimeid. Mõned neist võivad olla sarnased teiste vähivastaste ravimite kõrvaltoimetega, kuid neid juhitakse erinevalt. Rääkige kindlasti oma arsti või eriõega, millistele kõrvaltoimetele peaksite tähelepanu pöörama ja mida peaksite nende ilmnemisel tegema.
Sihtravi sagedased kõrvaltoimed võivad hõlmata järgmist:
- kõhulahtisus
- kehavalud ja valud
- verejooks ja verevalumid
- infektsioon
- väsimus

Paljusid sihtravi, mõnda kemoteraapiat ja immunoteraapiat võetakse suu kaudu tableti või kapslina. Suu kaudu manustatavaid vähivastaseid ravimeid nimetatakse sageli ka "suukaudseteks ravideks". Oluline on teada, kas teie suukaudne ravi on sihtravi või keemiaravi. Kui te pole milleski kindel, pidage nõu oma arsti või meditsiiniõega.
Kõrvaltoimed, millele peate tähelepanu pöörama, ja kuidas te nendega toime tulete, on erinevad olenevalt sellest, millist suukaudset ravi te kasutate.
Allpool on loetletud mõned lümfoomi raviks kasutatavad tavalised suukaudsed ravimeetodid.
Suukaudsed ravimeetodid - keemiaravi
Ravimi nimi | Kõige tavalisemad kõrvaltoimed |
Klorambutsiil | Madal verearv Infektsioon Iiveldus ja oksendamine Kõhulahtisus |
Tsüklofosfamiid | Madal verearv Infektsioon Iiveldus ja oksendamine Isutus |
Etoposiid | Iiveldus ja oksendamine Isutus Kõhulahtisus Väsimus |
Suukaudne ravi – sihipärane ja immunoteraapia
Ravimi nimi | Siht- või immunoteraapia | Seda kasutatakse lümfoomi / CLL alatüübid | Peamised kõrvaltoimed |
Acalabrutiniib | Suunatud (BTK inhibiitor) | Peavalu Kõhulahtisus Kaalutõus | |
| Zanubrutiniib | Suunatud (BTK inhibiitor) | Madal verearv Lööve Kõhulahtisus | |
Ibrutiniib | Suunatud (BTK inhibiitor) |
| Südamerütmi probleemid Verejooksu probleemid Kõrge vererõhk Infektsioonid |
Ideaalisib | Sihitud (Pl3K inhibiitor) | Kõhulahtisus Maksaprobleemid Kopsuprobleemid Infektsioon | |
Lenalidomiid | immuunravi | Mõnes kasutatud NHL-id | Naha lööve Iiveldus Kõhulahtisus |
Venetoklaks | Sihitud (BCL2 inhibiitor) | Iiveldus Kõhulahtisus Verejooksu probleemid Infektsioon | |
Vorinostat | Sihitud (HDAC-inhibiitor) | Isutus Suukuivus Juuste väljalangemine Infektsioonid | |
Mis on tüvirakk?
Tüvirakkude või luuüdi siirdamise mõistmiseks peate mõistma, mis on tüvirakk.
Tüvirakud on väga ebaküpsed vererakud, mis arenevad teie luuüdis. Need on erilised, kuna neil on võime areneda vererakkudeks, mida teie keha vajab, sealhulgas:
- punased verelibled – mis kannavad hapnikku mööda keha
- mis tahes teie valged verelibled, sealhulgas lümfotsüüdid ja neutrofiilid, mis kaitsevad teid haiguste ja infektsioonide eest
- trombotsüüdid – mis aitavad teie verel hüübida, kui põrutate või vigastate ennast, nii et te ei veritseks ega tekiks liiga palju verevalumeid.
Meie keha toodab iga päev miljardeid uusi tüvirakke, sest meie vererakud ei ole loodud igavesti elama. Nii et iga päev teeb meie keha kõvasti tööd, et hoida meie vererakke õigel arvul.
Mis on tüvirakkude või luuüdi siirdamine?
Tüvirakkude siirdamine on protseduur, mida võib kasutada teie lümfoomi raviks või pikemaks remissioonis hoidmiseks, kui on suur tõenäosus, et teie lümfoom taastub (tagasi). Teie arst võib teile soovitada ka tüvirakkude siirdamist, kui teie lümfoom taastub.
Tüvirakkude siirdamine on keeruline ja invasiivne protseduur, mis toimub etapiviisiliselt. Patsiendid, kellele tehakse tüvirakkude siirdamine, valmistatakse esmalt ette kas keemiaraviks üksi või kombinatsioonis kiiritusraviga. Tüvirakkude siirdamisel kasutatavat keemiaravi manustatakse tavapärasest suuremates annustes. Selles etapis manustatava keemiaravi valik sõltub siirdamise tüübist ja kavatsusest. Siirdamiseks mõeldud tüvirakke saab koguda kolmest kohast:
Luuüdi rakud: tüvirakud kogutakse otse luuüdist ja neid nimetatakse a "luuüdi siirdamine" (BMT).
Perifeersed tüvirakud: tüvirakud kogutakse perifeersest verest ja seda nimetatakse a "perifeerse vere tüvirakkude siirdamine" (PBSCT). See on kõige levinum siirdamiseks kasutatavate tüvirakkude allikas.
Nabaväädi veri: tüvirakud kogutakse nabanöörist pärast vastsündinu sündi. Seda nimetatakse a "nabaväädivere siirdamine", kus need on palju harvemad kui perifeersed või luuüdi siirdamised.
Lisateave tüvirakkude siirdamise kohta
Tüvirakkude siirdamise kohta lisateabe saamiseks vaadake meie järgmisi veebisaite.
Tüvirakkude siirdamine - ülevaade
Autoloogsed tüvirakkude siirdamised – kasutades oma tüvirakke
Allogeensete tüvirakkude siirdamine – kellegi teise (doonori) tüvirakkude kasutamine
CAR T-rakuteraapia on uuem ravimeetod, mis kasutab ja tugevdab teie enda immuunsüsteemi, et võidelda teie lümfoomiga. See on saadaval ainult teatud tüüpi lümfoomiga inimestele, sealhulgas:
- Primaarne mediastiinumi B-rakuline lümfoom (PMBCL)
- Taastunud või refraktaarne difuusne suur B-rakuline lümfoom (DLBCL)
- Transformeerunud follikulaarne lümfoom (FL)
- B-rakuline äge lümfoblastiline lümfoom (B-ALL) 25-aastastele või noorematele inimestele
Kõik Austraalias, kellel on sobiv lümfoomi alatüüp ja kes vastavad vajalikele kriteeriumidele, võivad saada CAR T-rakuravi. Kuid mõnedel inimestel võib tekkida vajadus reisida ja jääda suurlinna või mõnda teise osariiki, et seda ravi saada. Selle kulud kaetakse ravifondide kaudu, seega ei peaks te ravile pääsemiseks maksma reisi ega majutuse eest. Samuti on kaetud ühe hooldaja või tugiisiku kulud.
Teabe saamiseks selle ravivõimaluse kohta küsige palun oma arstilt patsiendi tugiprogrammide kohta. Näete ka meie CAR T-rakuteraapia veebileht siin CAR T-raku ravi kohta lisateabe saamiseks.
Kus pakutakse CAR T-rakuteraapiat?
Austraalias pakutakse praegu CAR T-rakkude ravi järgmistes keskustes:
- Lääne-Austraalia – Fiona Stanley haigla.
- Uus-Lõuna-Wales – kuninglik prints Alfred.
- Uus-Lõuna-Wales – Westmeadi haigla.
- Victoria – Peter MacCallumi vähikeskus.
- Victoria – Alfredi haigla.
- Queensland – Brisbane'i kuninglik ja naistehaigla.
- Lõuna-Austraalia – püsige lainel.
Samuti on kliinilised uuringud, mis käsitlevad CAR T-rakuteraapiat teiste lümfoomi alatüüpide jaoks. Kui olete huvitatud, küsige oma arstilt kõigi kliiniliste uuringute kohta, mille jaoks võite osaleda.
CAR T-raku ravi kohta teabe saamiseks kliki siia. See link viib teid Kimi loo juurde, kus ta räägib oma difuusse suure B-rakulise lümfoomi (DLBCL) ravimiseks CAR T-rakuteraapiast läbimise kogemusest. Samuti on saadaval täiendavad lingid lisateabe saamiseks CAR T-rakuteraapia kohta.
Samuti saate meiega ühendust võtta ettevõttes Lymphoma Australia, klõpsates selle lehe allosas oleval nupul „Võtke meiega ühendust”.
Mõned lümfoomid võivad olla põhjustatud infektsioonidest. Nendel harvadel juhtudel saab lümfoomi ravida infektsiooni raviga.
Teatud tüüpi lümfoomide, näiteks marginaalse tsooni MALT lümfoomi puhul lakkab lümfoom kasvamast ja lõpuks sureb loomulikult pärast infektsioonide kõrvaldamist. See on tavaline H. pylori infektsioonidest põhjustatud mao MALT või mitte-mao MALT puhul, mille põhjuseks on silma või selle ümbruse infektsioon.
Lümfoomi täielikuks eemaldamiseks võib kasutada operatsiooni. Seda võib teha, kui teil on lümfoomi lokaalne piirkond, mida saab kergesti eemaldada. Seda võib kogu põrna eemaldamiseks vaja minna ka siis, kui teil on põrna lümfoom. Seda operatsiooni nimetatakse splenektoomiaks.
Teie põrn on teie immuun- ja lümfisüsteemi peamine organ. See on koht, kus paljud teie lümfotsüüdid elavad ja kus teie B-rakud toodavad antikehi infektsioonide vastu võitlemiseks.
Teie põrn aitab ka teie verd filtreerida, lagundab vanu punaseid vereliblesid, et teha teed uutele terviserakkudele, ning talletab valgeid vereliblesid ja vereliistakuid, mis aitavad teie verel hüübida. Kui teil on vaja splenektoomiat, räägib arst teiega ettevaatusabinõudest, mida peate pärast operatsiooni võtma.
Kliinilised uuringud on oluline viis uute ravimeetodite või nende kombinatsioonide leidmiseks, et parandada lümfoomi või CLL-iga patsientide tulemusi. Samuti võivad nad pakkuda teile võimalust proovida uut tüüpi ravimeetodeid, mida pole varem teie tüüpi lümfoomi jaoks heaks kiidetud.
Kliiniliste uuringute kohta lisateabe saamiseks külastage meie veebisaiti aadressil Kliiniliste uuringute mõistmiseks klõpsake siin.
Ravi on teie valik. Kui teil on kogu asjakohane teave ja teil on olnud võimalus küsimusi esitada, on teie otsustada, kuidas te edasi teete.
Kuigi enamik inimesi otsustab ravi saada, võivad mõned otsustada ravi mitte saada. Teil on endiselt palju toetavat ravi, mis aitab teil võimalikult kaua hästi elada ja oma asju korraldada.
Palliatiivhooldusmeeskonnad ja sotsiaaltöötajad on suureks toeks elulõpuks valmistumisel asjade korraldamisel või sümptomite leevendamisel.
Rääkige oma arstiga nendesse meeskondadesse saatekirja saamiseks.
Ravi kõrvalmõjud
Teabe saamiseks lümfoomi/CLL-ravi spetsiifiliste kõrvaltoimete ja nende juhtimise kohta klõpsake alloleval lingil.
Seks ja seksuaalne intiimsus lümfoomi ravi ajal
 Tervislik seksuaalelu ja seksuaalne intiimsus on inimeseks olemise normaalne ja oluline osa. Seega on oluline rääkida sellest, kuidas teie ravi võib teie seksuaalsust mõjutada.
Tervislik seksuaalelu ja seksuaalne intiimsus on inimeseks olemise normaalne ja oluline osa. Seega on oluline rääkida sellest, kuidas teie ravi võib teie seksuaalsust mõjutada.
Paljusid meist on kasvatatud mõttega, et seksist rääkimine pole õige. Kuid see on tegelikult väga normaalne asi ja sellest rääkimine on eriti oluline siis, kui teil on lümfoom ja te alustate ravi.
Teie arstid ja õed on suurepärane teabeallikas ning nad ei mõtle teist teistmoodi ega kohtle teid teistmoodi, kui küsite neilt seksiga seotud murede kohta. Küsige julgelt kõike, mida vajate.
Võite meile helistada ka ettevõttesse Lymphoma Australia, meie üksikasjade vaatamiseks klõpsake lihtsalt selle lehe allosas oleval nupul Võtke meiega ühendust.
Kas ma saan seksida lümfoomi ravi ajal?
Jah! Kuid on mõned ettevaatusabinõud, mida peate võtma.
Lümfoom ja selle ravi võib põhjustada väsimust ja energiapuudust. Mõnel juhul ei pruugi te isegi seksida, ja see on ok. Tahtmine lihtsalt kaisus olla või füüsiline kontakt ilma seksita on ok, ja ka seksi tahtmine on ok. Kui otsustate seksida, võib abi olla määrdeaine kasutamisest, kuna mõned ravimeetodid võivad põhjustada tupe kuivust või erektsioonihäireid.
Intiimsus ei pea viima seksini, kuid see võib siiski tuua palju rõõmu ja lohutust. Kuid kui olete väsinud ega taha, et teid puudutataks, on see samuti väga normaalne. Olge oma partneriga aus selle kohta, millised on teie vajadused.
Avatud ja lugupidav suhtlemine oma partneriga on väga oluline, et tagada teie mõlema turvalisus ja kaitsta teie suhet.
Infektsiooni ja verejooksu oht
Teie lümfoom või selle ravi võib suurendada tõenäosust, et teil tekib infektsioon või verejooks ja verevalumid. Seda tuleb seksimisel arvestada. Tänu sellele ja võimalusele tunda end kergesti väsinuna, peate võib-olla uurima erinevaid seksistiile ja -asendeid.
Määrde kasutamine võib aidata vältida mikropisaraid, mis sageli seksi ajal tekivad, ning aidata vältida nakkust ja verejooksu.
Kui teil on varem esinenud sugulisel teel levivaid infektsioone, nagu herpes või kondüloomid, võib teil tekkida ägenemine. Teie arst võib teile ravi ajal välja kirjutada viirusevastaseid ravimeid, et vältida või vähendada ägenemise raskust. Rääkige oma arsti või meditsiiniõega, kui teil on varem olnud sugulisel teel leviv infektsioon.
Kui teil või teie partneril on kunagi olnud sugulisel teel leviv haigus või te pole selles kindel, kasutage nakkuse vältimiseks barjäärikaitset, näiteks hambatammi või spermitsiidiga kondoomi.

Kas mu partnerit tuleb kaitsta?
Mõningaid vähivastaseid ravimeid võib leida kõigis kehavedelikes, sealhulgas spermas ja tupesekretis. Sel põhjusel on oluline kasutada barjäärikaitset, nagu hambaravi, kondoome ja spermitsiide. Kaitsmata seks esimese 7 päeva jooksul pärast vähivastast ravi võib teie partnerit kahjustada. Tõkkekaitse kaitseb teie partnerit.
Kas ma saan ravi ajal rasestuda (või kedagi teist rasestuda)?
Ravi ajal rasestumine mõjutab ka teie ravivõimalusi ja võib põhjustada lümfoomi kontrolli all hoidmiseks vajaliku ravi viivitusi.
Rohkem informatsiooni
Lisateabe saamiseks rääkige oma haigla või kliiniku ravimeeskonnaga või vestelge oma kohaliku arstiga (GP). Mõnes haiglas on õed, kes on spetsialiseerunud seksuaalsuse muutustele vähiravi ajal. Küsige oma arstilt või õelt, kas teid saab suunata kellegi juurde, kes mõistab ja kellel on kogemusi patsientide abistamisel nende muutuste korral.
Meie teabelehe allalaadimiseks võite klõpsata ka alloleval nupul.
Rasedus lümfoomi ravi ajal

Kuigi oleme rääkinud rasestumisest või kellegi teise rasestumisest ravi ajal, diagnoositakse mõnel inimesel lümfoom pärast seda, kui olete juba rase. Muudel juhtudel võib rasedus ravi ajal üllatusena juhtuda.
Oluline on oma ravimeeskonnaga rääkida, millised võimalused teil on.
Toetavad ravimeetodid – veretooted, kasvufaktorid, steroidid, valuravi, täiendav ja alternatiivne ravi
Toetavaid ravimeetodeid ei kasutata teie lümfoomi raviks, vaid pigem parandavad teie elukvaliteeti lümfoomi või CLL-i ravi ajal. Enamik neist aitab minimeerida kõrvaltoimeid, parandada sümptomeid või toetada teie immuunsüsteemi ja verepildi taastumist.
Klõpsake allolevatel pealkirjadel, et lugeda mõne toetava ravi kohta, mida teile võidakse pakkuda.
Lümfoom ja CLL ning nende ravi võivad põhjustada tervislike vererakkude arvu vähenemist. Teie keha suudab sageli kohaneda madalama tasemega, kuid mõnel juhul võivad teil tekkida sümptomid. Harvadel juhtudel võivad need sümptomid muutuda eluohtlikuks.
Vereülekanne võib aidata suurendada teie verepilti, andes teile vajalike rakkude infusiooni. Need võivad hõlmata punaste vereliblede ülekannet, trombotsüütide ülekannet või plasma asendamist. Plasma on teie vere vedel osa ja see kannab antikehi ja muid hüübimisfaktoreid, mis aitavad tagada vere tõhusa hüübimise.
Austraalias on üks ohutumaid verevarusid maailmas. Doonori verd testitakse (ristsobitatakse) teie enda vere suhtes, et veenduda nende ühilduvuses. Seejärel testitakse doonori verd vere kaudu levivate viiruste, sealhulgas HIV, B-hepatiidi, C-hepatiidi ja inimese T-lümfotroopse viiruse suhtes. See tagab, et teil ei ole ohtu nende viiruste saamiseks oma vereülekandest.
Punaste vereliblede transfusioon
 Punastel verelibledel on spetsiaalne valk, mida nimetatakse hemoglobiiniks (hee-moh-glow-bin). Hemoglobiin on see, mis annab meie verele punase värvi ja vastutab hapniku kandmise eest meie kehas.
Punastel verelibledel on spetsiaalne valk, mida nimetatakse hemoglobiiniks (hee-moh-glow-bin). Hemoglobiin on see, mis annab meie verele punase värvi ja vastutab hapniku kandmise eest meie kehas.Trombotsüüdid
Trombotsüüdid on kollakat värvi ja neid saab üle kanda – vereliistakute taseme tõstmiseks manustatakse teile veeni.
Intragam (IVIG)
 Intragam on immunoglobuliinide infusioon – muidu tuntud kui antikehad.
Intragam on immunoglobuliinide infusioon – muidu tuntud kui antikehad.
Teie B-raku lümfotsüüdid toodavad loomulikult antikehi infektsioonide ja haiguste vastu võitlemiseks. Kuid kui teil on lümfoom, ei pruugi teie B-rakud olla võimelised tootma piisavalt antikehi, et hoida teid tervena.
Kui teil tekivad pidevalt infektsioonid või kui teil on probleeme infektsioonidest vabanemisega, võib arst teile soovitada intragam-ravi.
Kasvufaktorid on ravimid, mida kasutatakse mõne teie vererakkude kiiremaks taastumiseks. Seda kasutatakse kõige sagedamini teie luuüdi stimuleerimiseks tootma rohkem valgeid vereliblesid, et kaitsta teid infektsioonide eest.
Kui on tõenäoline, et vajate uute rakkude loomiseks täiendavat tuge, võivad need olla teie keemiaprotokolli osana. Need võivad teil olla ka siis, kui teile tehakse tüvirakkude siirdamine, nii et teie keha toodab kogumiseks palju tüvirakke.
Mõnel juhul võidakse kasutada kasvufaktoreid, et stimuleerida teie luuüdi tootma rohkem punaseid rakke, kuigi see ei ole lümfoomiga inimeste puhul nii tavaline.
Kasvufaktorite tüübid
Granulotsüütide kolooniaid stimuleeriv faktor (G-CSF)
Granulotsüütide kolooniaid stimuleeriv faktor (G-CSF) on tavaline kasvufaktor, mida kasutatakse lümfoomiga inimestel. G-CSF on looduslik hormoon, mida meie keha toodab, kuid seda saab valmistada ka ravimina. Mõned G-CSF-i ravimid on lühitoimelised, teised aga pika toimega. Erinevat tüüpi G-CSF on järgmised:
- Lenograstiim (Granocyte®)
- Filgrastiim (Neupogen®)
- Lipegfilgrastiim (Lonquex®)
- Pegüleeritud filgrastiim (Neulasta®)
G-CSF-i süstide kõrvaltoimed
Kuna G-CSF stimuleerib teie luuüdi tootma valgeid vereliblesid tavalisest kiiremini, võivad teil tekkida mõned kõrvaltoimed. Mõned kõrvaltoimed võivad hõlmata järgmist:
- Palavik
- Väsimus
- Juuste väljalangemine
- Kõhulahtisus
- Peapööritus
- Lööve
- Peavalud
- Luuvalu.
Märge: Mõned patsiendid võivad kannatada tugeva luuvalu all, eriti teie alaseljas. See juhtub seetõttu, et G-CSF-i süstid põhjustavad neutrofiilide (valgete vereliblede) kiiret suurenemist, mille tulemuseks on põletik teie luuüdis. Luuüdi paikneb peamiselt teie vaagnapiirkonnas (puusa/alaselja piirkonnas), kuid see on olemas kõigis teie luudes.
See valu näitab tavaliselt valgete vereliblede taastumist.
Nooremad inimesed tunnevad mõnikord rohkem valu, sest luuüdi on noorena veel üsna tihe. Vanematel inimestel on vähem tihe luuüdi, seega on valgetel rakkudel rohkem ruumi kasvada ilma turset tekitamata. Selle tulemuseks on tavaliselt vähem valu, kuid mitte alati. Asjad, mis võivad ebamugavust leevendada:
- Paratsetamool
- Heat pakendis
- Loratadiin: käsimüügis olev antihistamiin, mis vähendab põletikulist vastust
- Kui ülaltoodu ei aita, võtke ühendust meditsiinimeeskonnaga, et saada tugevam analgeesia.
Harvem kõrvalmõju
Väga harvadel juhtudel võib teie põrn paistetada (suureneda), neerud võivad olla kahjustatud.
Kui teil tekib G-CSF-i kasutamise ajal mõni järgmistest sümptomitest, pöörduge nõu saamiseks otsekohe oma arsti poole.
- Täiskõhutunne või ebamugavustunne kõhu vasakul küljel, just ribide all
- Valu kõhu vasakul küljel
- Valu vasaku õla otsas
- Probleemid urineerimisega (pisik) või normaalsest väiksem urineerimine
- Teie uriini värvus muutub punaseks või tumepruuniks
- Jalgade või jalgade turse
- Hingamisraskused
erütropoetiin
Erütropoetiin (EPO) on kasvufaktor, mis stimuleerib punaste vereliblede kasvu. Seda ei kasutata tavaliselt, kuna punaste vereliblede vähesust ravitakse tavaliselt vereülekandega.
Kui te ei saa meditsiinilistel, vaimsetel või muudel põhjustel vereülekannet teha, võidakse teile pakkuda erütropoetiini.
Steroidid on teatud tüüpi hormoonid, mida meie keha toodab loomulikult. Kuid neid saab valmistada ka laboris ravimitena. Kõige tavalisemad lümfoomiga inimeste ravimisel kasutatavad steroidid on kortikosteroidid. See hõlmab ravimeid prednisoloon, metüülprednisoloon ja deksamentasoon. Need erinevad steroidide tüüpidest, mida inimesed kasutavad keha lihaste kasvatamiseks.
Miks kasutatakse lümfoomi korral steroide?
Steroide kasutatakse koos teie keemiaraviga ja tuleks võtta ainult lühiajaliselt vastavalt teie hematoloogi või onkoloogi ettekirjutusele. Steroide kasutatakse lümfoomi ravis mitmel põhjusel.
Need võivad hõlmata:
- Lümfoomi enda ravimine.
- Aidates teistel ravimeetoditel, nagu keemiaravi, paremini toimida.
- Allergiliste reaktsioonide vähendamine teistele ravimitele.
- Kõrvaltoimete, nagu väsimus, iiveldus ja halb isu, parandamine.
- Turse vähendamine, mis võib teile probleeme tekitada. Näiteks kui teil on seljaaju kompressioon.
Steroidide kõrvaltoimed
Steroidid võivad põhjustada mitmeid soovimatuid kõrvaltoimeid. Enamikul juhtudel on need lühiajalised ja paranevad paar päeva pärast nende võtmise lõpetamist.
Tavaliste kõrvaltoimete hulka kuuluvad:
- Kõhukrambid või muutused tualettruumis
- Suurenenud söögiisu ja kaalutõus
- Normaalsest kõrgem vererõhk
- Osteoporoos (nõrgenenud luud)
- Vedelikupeetus
- Suurenenud nakkusoht
- Meeleolumuutused
- Magamisraskused (unetus)
- Lihasnõrkus
- Kõrgem veresuhkru tase (või II tüüpi diabeet). Selle tulemuseks võib olla teie
- janu
- vajadus sagedamini urineerida (piss).
- kellel on kõrge vere glükoosisisaldus
- kõrge suhkrusisaldus uriinis
Mõnel juhul, kui teie veresuhkru tase tõuseb liiga kõrgeks, võib teil olla vaja mõnda aega insuliiniravi, kuni steroidide kasutamisest loobute.
Muutub tuju ja käitumine
Steroidid võivad mõjutada meeleolu ja käitumist. Need võivad põhjustada:
- ärevus- või rahutustunne
- meeleolu kõikumine (tujud, mis tõusevad ja langevad)
- madal tuju või depressioon
- tunne, et tahad endale või teistele haiget teha.
Muutused meeleolus ja käitumises võivad steroide kasutavale inimesele ja tema lähedastele olla väga hirmutavad.
Kui märkate steroidide võtmise ajal muutusi enda või oma lähedaste meeleolus ja käitumises, pidage kohe nõu oma arstiga. Mõnikord võib annuse muutmine või teisele steroidile üleminek muuta teie enesetunde paremaks. Teavitage arsti või õde, kui teie meeleolus või käitumises on muutusi. Kui kõrvaltoimed põhjustavad probleeme, võib ravis mõningaid muudatusi teha.
Näpunäiteid steroidide võtmiseks
Kuigi me ei saa peatada steroidide soovimatuid kõrvalmõjusid, on mõned asjad, mida saate teha, et minimeerida kõrvaltoimete tekkimist. Allpool on mõned näpunäited, mida võiksite proovida.
- Võtke need hommikul. See annab päeva jooksul energiat ja loodetavasti kulub öösel ära, et saaksite paremini magada.
- Võtke neid koos piima või toiduga, et kaitsta oma magu ning vähendada krampe ja iiveldustunnet
- Ärge lõpetage järsku steroidide võtmist ilma arsti nõuanneteta – see võib põhjustada ärajätmist ja olla väga ebameeldiv. Mõnede suuremate annuste manustamine võib tekkida vajadus lõpetada järk-järgult väiksema annusega iga päev.
Millal pöörduda oma arsti poole
Mõnel juhul peate võib-olla enne järgmist kohtumist oma arstiga ühendust võtma. Kui steroidide võtmise ajal juhtub mõni alljärgnevatest, teavitage sellest oma arsti niipea kui võimalik.
- vedelikupeetuse nähud, nagu õhupuudus, hingamisraskused, jalgade või sääre turse või kiire kaalutõus.
- muutused teie meeleolus või käitumises
- infektsiooni nähud, nagu kõrge temperatuur, köha, turse või mis tahes põletik.
- kui teil on muid kõrvaltoimeid, mis teid häirivad.
Mõned ravimid interakteeruvad steroididega, mistõttu üks või mõlemad neist ei toimi nii, nagu nad peaksid. Rääkige oma arsti või apteekriga kõigist teie kasutatavatest ravimitest ja toidulisanditest, et nad saaksid olla kindlad, et ühelgi neist ei teki teie steroididega ohtlikku koostoimet.
Kui teile määratakse steroide, pidage nõu oma arsti või apteekriga enne:
- elusvaktsiinide (sealhulgas tuulerõugete, leetrite, mumpsi ja punetiste, lastehalvatuse, vöötohatise, tuberkuloosi vaktsiinid) omamine
- Taimsete toidulisandite või käsimüügiravimite võtmine
- Rasedus või imetamine
- Kui teil on seisund, mis mõjutab teie immuunsüsteemi (v.a lümfoom).
Infektsiooni oht
Steroidide võtmise ajal on teil suurem oht nakatuda. Vältige inimesi, kellel on mis tahes tüüpi nakkussümptomid või haigused.
See hõlmab inimesi, kellel on tuulerõuged, vöötohatis, külmetuse ja gripi (või COVID-i) sümptomid, pneumocystis jiroveci kopsupõletik (PJP). Isegi kui teil on lümfoomi ja steroidide kasutamise tõttu neid infektsioone varem esinenud, on teil ikkagi suurem risk.
Avalikes kohtades järgige head kätehügieeni ja sotsiaalset distantseerumist.
 Teie lümfoom või ravi võib põhjustada valusid kogu kehas. Mõne inimese jaoks võib valu olla üsna tugev ja vajada selle leevendamiseks arstiabi. Saadaval on palju erinevaid valuvaigisteid, mis aitavad teil valu leevendada ja kui seda õigesti hallata ei vii sõltuvusest valuvaigistitest.
Teie lümfoom või ravi võib põhjustada valusid kogu kehas. Mõne inimese jaoks võib valu olla üsna tugev ja vajada selle leevendamiseks arstiabi. Saadaval on palju erinevaid valuvaigisteid, mis aitavad teil valu leevendada ja kui seda õigesti hallata ei vii sõltuvusest valuvaigistitest.
Sümptomite juhtimine palliatiivse raviga – need ei ole mõeldud ainult elu lõpuni
Kui teie valu on raske kontrollida, võite kasu saada palliatiivravi meeskonnast. Paljud inimesed muretsevad palliatiivravi meeskonna külastamise pärast, sest nad teavad, et nad on osa elulõpuhooldusest. Kuid elulõpuhooldus on vaid osa sellest, mida palliatiivravi meeskond teeb.
Palliatiivravi meeskonnad on eksperdid raskesti ravitavate sümptomitega toimetulekuks nagu valu, iiveldus ja oksendamine ning isutus. Samuti saavad nad välja kirjutada suurema hulga valuvaigisteid, kui teie raviv hematoloog või onkoloog suudab. Seega, kui valu mõjutab teie elukvaliteeti ja tundub, et miski ei aita, võiksite küsida oma arstilt saatekirja palliatiivsesse ravisse sümptomite leevendamiseks.
Täiendavad ja alternatiivsed ravimeetodid muutuvad üha tavalisemaks. Need võivad sisaldada:
Täiendavad ravimeetodid | Alternatiivseid ravivõimalusi |
Massaaž Nõelravi Refleksoloogia Meditatsioon ja tähelepanelikkus Thai Chi ja Qi Gong Kunstiravi Muusika teraapia Aroomiteraapia Nõustamine ja psühholoogia | Naturopaatia Vitamiini infusioonid Homöopaatia Hiina taimne ravim Detoxid Ayurveda Bio-elektromagnetika Väga piiravad dieedid (nt ketogeenne, ilma suhkruta, vegan) |
Täiendav ravi
Täiendavad ravimeetodid on suunatud teie traditsioonilise ravi kõrval. See ei ole mõeldud teie eriarsti soovitatud ravi asemel. Neid ei kasutata teie lümfoomi ega CLL-i raviks, vaid pigem aitavad need parandada teie elukvaliteeti, vähendades kõrvaltoimete raskust või aega. Need võivad aidata vähendada stressi ja ärevust või aidata teil toime tulla teie elus lisandunud stressiteguritega, kui elate lümfoomi/CLL-i ja selle raviga.
Enne täiendava ravi alustamist pidage nõu oma eriarsti või meditsiiniõega. Mõned täiendavad ravimeetodid ei pruugi olla ravi ajal ohutud või võivad tekkida vajadus oodata, kuni teie vererakud on normaalsel tasemel. Näiteks kui teil on madal trombotsüütide arv, võib massaaž või nõelravi suurendada verejooksu ja verevalumite tekkeriski.
Alternatiivsed ravimeetodid
Alternatiivsed ravimeetodid erinevad täiendavatest ravimeetoditest, kuna alternatiivsete ravimeetodite eesmärk on asendada traditsioonilised ravimeetodid. Inimesed, kes ei soovi aktiivset ravi keemiaravi, kiiritusravi või muu traditsioonilise raviga, võivad valida mõne alternatiivse ravi.
Paljud alternatiivsed ravimeetodid ei ole teaduslikult testitud. Kui kaalute alternatiivseid ravimeetodeid, on oluline küsida oma arstilt. Nad saavad anda teile teavet traditsiooniliste ravimeetodite eeliste ja nende võrdluse kohta alternatiivsete ravimeetoditega. Kui teie arst ei tunne end kindlalt teiega alternatiivsetest ravimeetoditest rääkimas, paluge tal suunata teid kellegi juurde, kellel on alternatiivsete ravivõimalustega rohkem kogemusi.
Küsimused, mida võite küsida oma arstilt
1) Millised on teie kogemused tasuta ja/või alternatiivsete ravimeetoditega?
2) Millised on viimased uuringud (olenevalt sellest, milline ravi teid huvitab)?
3) Olen uurinud (ravi tüüp), mida saate mulle selle kohta öelda?
4) Kas on veel kedagi, kellega soovitaksite mul nendest ravimeetoditest rääkida?
5) Kas minu ravil on mingeid koostoimeid, millest pean teadma?
Võtke oma ravi eest vastutus
Te ei pea leppima teile pakutavate ravidega ja teil on õigus küsida erinevate võimaluste kohta.
Sageli pakub arst teile standardseid ravimeetodeid, mis on teie lümfoomi tüüpide jaoks heaks kiidetud. Kuid mõnikord on ka teisi ravimeid, mis võivad teie jaoks olla tõhusad ja mis ei pruugi olla loetletud terapeutiliste kaupade administratsiooni (TGA) ega farmaatsiahüvitiste skeemi (PBS) nimekirjas.
Vaata videot Võtta vastutus: alternatiivne juurdepääs ravimitele, mis pole PBS-is loetletud rohkem informatsiooni.
Lümfoomi ravi lõpetamine võib põhjustada vastakaid emotsioone. Võite tunda põnevust, kergendust ja soovida tähistada või olla mures ja mures järgmise pärast. Samuti on täiesti normaalne muretseda lümfoomi taastumise pärast.
Elul kulub natuke aega, enne kui normaalseks naaseb. Ravi kõrvaltoimed võivad jätkuda või uued kõrvaltoimed võivad alata alles pärast ravi lõppu. Kuid te ei jää üksi. Lymphoma Australia on teie jaoks olemas ka pärast ravi lõppu. Saate meiega ühendust võtta, klõpsates selle lehe allosas oleval nupul „Võtke meiega ühendust”.
Samuti käite regulaarselt oma eriarsti juures. Nad tahavad teid ikkagi näha ning teha vereanalüüse ja skaneeringuid, et veenduda teie tervises. Need regulaarsed testid tagavad ka selle, et kõik teie lümfoomi taastumise märgid tuvastatakse varakult.
Normaalsusesse naasmine või uue normaalsuse leidmine
Paljud inimesed leiavad, et pärast vähi diagnoosimist või ravi muutuvad nende eesmärgid ja prioriteedid elus. Teie uue normaalsuse tundmaõppimine võib võtta aega ja olla masendav. Teie perekonna ja sõprade ootused võivad teie omadest erineda. Võite tunda end eraldatuna, väsinuna või tunda palju erinevaid emotsioone, mis võivad iga päev muutuda.
Peamised eesmärgid pärast lümfoomi või CLL-ravi on ellu naasta ja:
- olla võimalikult aktiivne oma töö-, pere- ja muudes elurollides
- vähendada vähi kõrvaltoimeid ja sümptomeid ning selle ravi
- tuvastada ja hallata hiliseid kõrvalmõjusid
- aitab hoida teid võimalikult iseseisvana
- parandada oma elukvaliteeti ja säilitada hea vaimne tervis.
Samuti võivad teile huvi pakkuda erinevad vähi taastusravi tüübid. Vähi taastusravi võib hõlmata laia valikut teenuseid, näiteks:
- füsioteraapia, valuravi
- toitumise ja treeningute planeerimine
- emotsionaalne, karjääri- ja finantsnõustamine.
Kahjuks ei toimi ravi mõnel juhul nii hästi, kui me loodame. Muudel juhtudel võite teha haritud otsuse edasist ravi mitte saada ja vaadata oma päevi ilma kohtumiste ja ravidega vaevata. Mõlemal juhul on oluline mõista, mida oodata, ja olla valmis, kui lähenete oma elu lõpule.
Teile ja teie lähedastele on saadaval tugi. Rääkige oma ravimeeskonnaga, milline tugi on teile teie piirkonnas saadaval.
Mõned asjad, mille kohta võiksite küsida, on järgmised:
- Kelle poole pöörduda, kui mul tekivad sümptomid või sümptomid süvenevad ja vajan abi?
- Kelle poole pöörduda, kui mul on raskusi kodus enda eest hoolitsemisega?
- Kas mu kohalik arst (GP) pakub selliseid teenuseid nagu koduvisiidid või kaugtervishoid?
- Kuidas tagada, et mu valikuid austatakse mu elu lõpus?
- Milline elulõpu tugi on mulle saadaval?
Lisateavet elulõpuhoolduse planeerimise kohta leiate, klõpsates allolevatel linkidel.
Oma elulõpuhoolduse planeerimine
Muud ressursid teile
Lymphoma Australia'i tugi teile veebileht - rohkemate linkidega
SÖÖKLA – vähihaigetele lastele ja teismelistele või neile, kelle vanematel on vähk.
Koguge mu meeskond kokku – aidata teil ja lähedastel koordineerida täiendavat abi, mida võite vajada.
Muud rakendused pere ja sõpradega tugivajaduste haldamiseks:
eviQ lümfoomi raviprotokollid – sealhulgas ravimid ja kõrvaltoimed.
Vähiressursid teistes keeltes – Victoria valitsuse poolt