Oersjoch fan kutane (hûd) lymphoma
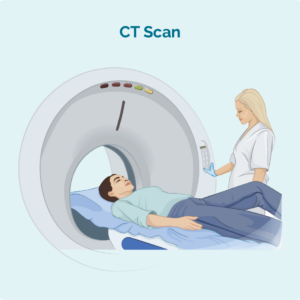
Lymphoma is in soarte fan kanker dat begjint yn wite bloedsellen neamd lymphocytes. Dizze bloedsellen libje normaal yn ús lymfesysteem, mar kinne nei elk diel fan ús lichem reizgje. Se binne wichtige sellen fan ús ymmúnsysteem, fjochtsje ynfeksje en sykte, en helpe oare ymmúnsellen effektiver te wurkjen.
Oer lymfocyten
Wy hawwe ferskate soarten lymfocyten, wêrby't de haadgroepen binne B-cell lymfocyten en T-cell lymfocyten. Sawol B- as T-cell-lymfozyten hawwe in spesjalisearre funksje, mei in "immunologysk ûnthâld". Dit betsjut dat as wy in ynfeksje, sykte hawwe, of as guon fan ús sellen skansearre binne (of mutearre), ús lymfozyten dizze sellen ûndersykje en spesjalisearre "ûnthâld B- as T-sellen" meitsje.
Dizze ûnthâldsellen hâlde alle ynformaasje oer hoe't jo de ynfeksje kinne bestride, of de skansearre sellen reparearje as deselde ynfeksje of skea wer bart. Op dizze manier kinne se de folgjende kear folle flugger en effektiver sellen ferneatigje of reparearje.
- B-cell-lymfozyten meitsje ek antykladen (immunoglobulinen) om te helpen ynfeksjes te bestriden.
- T-sellen helpe ús ymmúnreaksjes te regeljen sadat ús ymmúnsysteem effektyf wurket om ynfeksjes te bestriden, mar helpt ek om de ymmúnreaksje te stopjen as de ynfeksje fuort is.
Lymfozyten kinne kankerlike lymphoma-sellen wurde
Kutane lymfomen passe as de B-sellen of T-sellen dy't nei jo hûd reizgje, kanker wurde. De kankerlike lymfoomsellen ferdiele en groeie dan ûnkontrolearber, of stjerre net as se moatte.
Sawol folwoeksenen as bern kinne kutane lymfomen krije en de measte minsken mei kutane lymfomen sille kankerous T-sellen hawwe. Allinich sa'n 5 fan elke 20 minsken mei kutane lymphoma sille in B-cell-lymphoma hawwe.
Kutane lymfomen wurde ek ferdield yn:
- Indolent - Indolente lymfomen groeie stadich en geane faak troch stadia wêr't se "sliepe", wêrtroch jo gjin skea feroarsaakje. Jo kinne miskien gjin behanneling nedich hawwe as jo in indolent kutane lymphoma hawwe, hoewol guon minsken sille. De measte indolente lymfomen ferspriede net nei oare dielen fan jo lichem, hoewol guon kinne ferskate gebieten fan 'e hûd dekke. Yn 'e rin fan' e tiid kinne guon indolente lymfomen yn 'e poadium avansearre wurde, wat betsjuttet dat se ferspriede nei oare dielen fan jo lichem, mar dit is seldsum mei de measte kutane lymfomen.
- Agressyf - Agressive lymfomen binne rap groeiende lymfomen dy't fluch ûntwikkelje kinne en ferspriede nei oare dielen fan jo lichem. As jo in agressyf kutane lymphoma hawwe, moatte jo de behanneling gau begjinne nei't jo de sykte diagnostearre binne.
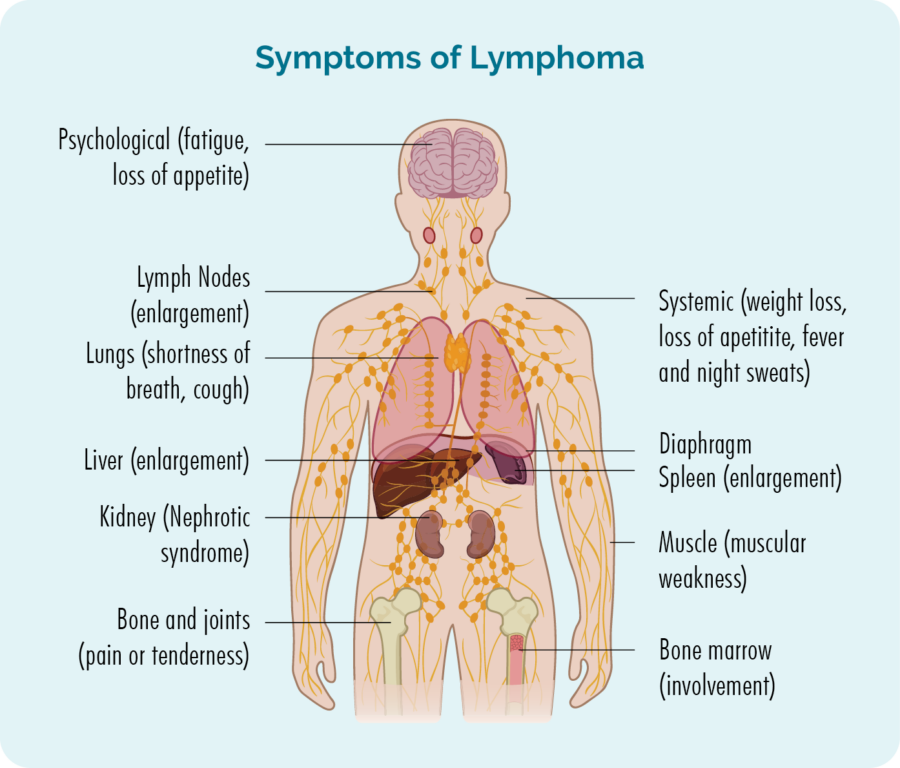
Symptomen fan kutane lymfoom
Indolent kutane lymphoma
Jo kinne miskien gjin merkbere symptomen hawwe as jo in indolint lymphoma hawwe. Om't indolente lymfomen stadichoan groeie, ûntwikkelje se oer in protte jierren, sadat in útslach of lesion op jo hûd ûngemurken kin gean. As jo symptomen krije, kinne se omfetsje:
- in útslach dy't net fuort giet
- jeukende of pynlike gebieten op jo hûd
- platte, readeftige, skalige flekken fan 'e hûd
- wûnen dy't barste en bloede kinne en net genêze lykas ferwachte
- generalisearre roodheid oer grutte gebieten fan 'e hûd
- ien, of meardere bulten op jo hûd
- As jo in donkere kleur hûd hawwe, kinne jo gebieten fan hûd hawwe dy't lichter binne as oaren (ynstee fan roodheid).
Patches, papules, plaques en tumors - wat is it ferskil?
De lesions dy't jo hawwe mei kutane lymfomen kinne in generalisearre útslach wêze, of kinne wurde oantsjutten as patches, papules, plaques of tumors.
Patches - binne meastal platte gebieten fan 'e hûd dy't oars binne as de hûd der omhinne. Se kinne glêd of skalich wêze en kinne lykje op in algemiene útslach.
Wâlden - binne lytse, fêste ferhege gebieten fan 'e hûd, en kinne lykje op in hurde pimple.
Boarden - binne ferhurde gebieten fan 'e hûd dy't faak in bytsje ferhege binne, dikkere gebieten fan' e hûd dy't faak skuorre binne. Plaques kinne faak fersin wurde mei eczeem of psoriasis.
Tumors - binne ferhege bulten, bulten of knobbels dy't soms wûnen wurde kinne dy't net genêze.
Agressyf en avansearre kutane lymphoma
As jo in agressyf of avansearre kutane lymphoma hawwe, kinne jo ien fan 'e boppesteande symptomen hawwe, mar jo kinne ek oare symptomen hawwe. Dizze kinne omfetsje:
- Swollen lymfeklieren dy't jo miskien kinne sjen of fiele as in knobbel ûnder jo hûd - dizze sille meastentiids yn jo nekke, oksel of liif wêze.
- Minderheid dy't ekstreme wurgens is net ferbettere mei rêst of sliep.
- Ungewoane bloeden of kneuzingen.
- Ynfeksjes dy't hieltyd weromkomme of net fuortgean.
- Koartens fan azem.
- B-symptomen.

Hoe wurdt kutane lymphoma diagnostearre?
Jo sille in biopsie of ferskate biopsies nedich wêze om kutane lymphoma te diagnostearjen. It type biopsie dy't jo hawwe sil ôfhingje fan it type útslach of lysjes dy't jo hawwe, wêr't se op jo lichem lizze en hoe grut se binne. It sil ek ôfhingje fan oft it allinich jo hûd is dy't beynfloede is, of as it lymfoom ferspraat is nei oare dielen fan jo lichem, lykas jo lymfeknoten, organen, bloed of bonken. Guon fan 'e soarten biopsieën dy't foar jo kinne wurde oanrikkemandearre wurde hjirûnder neamd.
Hûdbiopsie
In hûdbiopsy is as in stekproef fan jo útslach of lesion wurdt fuortsmiten en stjoerd nei patology foar testen. Yn guon gefallen, as jo in inkele lysjon hawwe, kin de folsleine lysjon fuortsmiten wurde. D'r binne ferskate manieren om de hûdbiopsy út te fieren, en jo dokter sil mei jo prate kinne oer de juste hûdbiopsy foar jo omstannichheden.
Lymfeknoopbiopsie
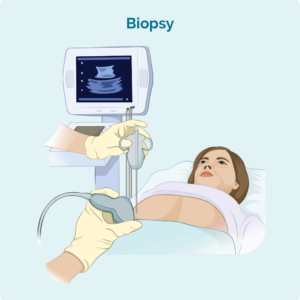
As jo swollen lymfeklieren hawwe dy't sjoen of fiele kinne, of dy't op scans te sjen binne, kinne jo in biopsie hawwe om te sjen oft it lymfoom ferspraat is nei jo lymfeknoten. D'r binne twa haadtypen fan lymfeknotenbiopsies dy't brûkt wurde om lymphoma te diagnostearjen.
Se ûnder oaren:
Kearnenadel biopsie - wêr't in naald wurdt brûkt om in stekproef fan jo troffen lymfeknoten te ferwiderjen. Jo sille in lokale anesthetis hawwe om it gebiet te ferneatigjen, sadat jo gjin pine fiele tidens dizze proseduere. Yn guon gefallen kin de dokter of radiolooch in echografie brûke om de needel op it goeie plak te lieden foar de biopsie.
Excision biopsie - mei in excisionale biopsie sille jo wierskynlik in algemiene anesthesie hawwe, sadat jo troch de proseduere sliepe. In hiele lymfeknoop of lesion wurdt fuortsmiten tidens en excisional biopsy sadat de hiele node of lesion kin wurde kontrolearre yn patology foar tekens fan lymfoom. Jo sille wierskynlik in pear stitches en in dressing hawwe as jo wekker wurde. Jo ferpleechkundige sil mei jo prate kinne oer hoe't jo de wûne fersoargje, en wannear / as jo de stekken fuortsmite moatte.
Subtypen fan indolente kutane T-cell-lymfomen
Mycosis Fungoides is it meast foarkommende subtype fan indolent kutane T-cell-lymphoma. It beynfloedet normaal âldere folwoeksenen, en manlju wat faker as froulju, lykwols kinne bern ek MF ûntwikkelje. By bern is it gelikense ynfloed op jonges en famkes en wurdt normaal om de leeftyd fan 10 jier diagnostearre.
MF hat gewoanlik allinich ynfloed op jo hûd, mar sawat 1 op 10 minsken kin in agressiverer type MF hawwe dat kin ferspriede nei jo lymfeklieren, bloed en ynterne organen. As jo in agressyf MF hawwe, sille jo behanneling nedich wêze dy't fergelykber is mei de behannelingen jûn foar oare agressive kutane T-cell-lymfoom.
Primêr kutane ALCL is in indolent (stadich-groeiend) lymfoom dat begjint yn 'e T-sellen yn' e lagen fan jo hûd.
Dit soarte lymphoma wurdt soms in subtype fan kutane lymphoma neamd en soms in subtype fan neamd Anaplastysk Large Cell Lymphoma (ALCL). De reden foar de ferskillende klassifikaasjes is om't de lymphoma-sellen ferlykbere funksjes hawwe as oare soarten ALCL, lykas heul grutte sellen dy't hiel oars útsjen fan jo normale T-sellen. It hat lykwols gewoanlik allinich ynfloed op jo hûd en groeit heul stadich.
Oars as agressive subtypen fan kutane lymphoma en ALCL, kinne jo miskien gjin behanneling nedich hawwe foar PcALCL. Jo meie libje mei PcALCL foar de rest fan dyn libben, mar it is wichtich om te witten, dat kinst libje goed mei it, en it kin net hawwe gjin negatyf effekt op jo sûnens. It meastal allinnich effekt op dyn fel en hiel seldsum ferspriedt foarby jo hûd nei oare dielen fan jo lichem.
PcALCL begjint normaal mei in útslach of klonten op jo hûd dy't jeukende of pynlik wêze kinne, mar kin jo ek gjin ûngemak feroarsaakje. Soms kin it mear wêze as in seare dy't net genêze as jo it ferwachtsje soene. Elke behanneling fan PcALCL sil wierskynlik wêze om elke jûk of pine te ferbetterjen, of it uterlik fan it lymphoma te ferbetterjen ynstee fan it lymphoma sels te behanneljen. As de PcALCL lykwols allinich in heul lyts gebiet fan 'e hûd beynfloedet, kin it fuortsmiten wurde mei operaasje of troch radiotherapy.
PcALCL is faker yn minsken tusken de 50-60 jier, mar kin elkenien fan elke leeftyd beynfloedzje, ynklusyf bern.
SPTCL kin foarkomme yn sawol bern as folwoeksenen, mar is faker yn folwoeksenen, mei in gemiddelde leeftyd by diagnoaze 36 jier âld. It wurdt dizze neamd om't it liket op in oare betingst neamd panniculitis, dy't optreedt as it fetige weefsel ûnder de hûd ûntbûn wurdt, wêrtroch klonten ûntwikkelje. Sawat ien op de fiif minsken mei SPTCL sil ek in besteande auto-immune sykte hawwe dy't jo ymmúnsysteem feroarsaket om jo lichem oan te fallen.
SPTCL komt foar as kankerige T-sellen reizgje nei en bliuwe yn 'e djippere lagen fan jo hûd en fetweefsel, wêrtroch't klonten ûnder jo hûd komme dy't jo kinne sjen of fiele. Jo kinne sels wat plaques op jo hûd fernimme. De measte lesions binne sawat 2 sm yn grutte of minder.
Oare side-effekten dy't jo mei SPTCL kinne krije omfetsje:
- bloedklots of ûngewoane bloeden
- froulju
- hemophagocytic lymphohistiocytosis - in betingst wêryn jo tefolle aktivearre immune sellen hawwe dy't skea feroarsaakje oan jo bonken, sûne bloedsellen en organen
- In fergrutte lever en / of milt.
Lymphomatoid papulose (LyP) kin ynfloed op bern en folwoeksenen. It is gjin kanker, dus is it offisjeel gjin soarte fan lymfoom. It wurdt lykwols beskôge as in foarrinner foar kutane T-cell lymfomen lykas Mycosis Fungoides of Primary Cutaneous Anaplastic Large Cell Lymphoma, en mear komselden Hodgkin Lymphoma. As jo binne diagnostearre mei dizze betingst jo miskien gjin behanneling nedich, mar sil wurde kontrolearre nauwer troch jo dokter foar alle tekens fan de LyP turning kanker.
It is in betingst dy't jo hûd beynfloedet wêr't jo bulten kinne hawwe dy't op jo hûd komme en gean. De lesions kinne lyts begjinne en grutter wurde. Se kinne barste en bliede foardat se útdroegje en fuortgean sûnder medyske yntervinsje. It kin maksimaal 2 moannen duorje foar't de lesions ferdwine. As se lykwols pine of jeuk of oare ûngemaklike symptomen feroarsaakje, kinne jo behanneling hawwe om dizze symptomen te ferbetterjen.
As jo faak útslach of lijen krije lykas dit, sjoch jo dokter foar in biopsie.
Subtypen fan indolente B-sel kutane lymfomen
Primary Cutaneous Follicle Center Lymphoma (pcFCL) is in indolent (stadich groeiend) B-cell lymfoom. It is gewoan yn 'e westerske wrâld en treft âldere pasjinten, mei de gemiddelde leeftyd by diagnoaze 60 jier.
Dit is it meast foarkommende subtype fan kutane B-cell lymphoma. It is meastentiids indolent (stadich groeiend) en ûntwikkelet oer moannen, of sels jierren. It ferskynt meastentiids as hobbelige readeftige of brúnige lesions of tumors op 'e hûd fan jo holle, nekke, boarst of abdij. In protte minsken sille nea behanneling foar pcFCL nedich wêze, mar as jo ûngemaklike symptomen hawwe, of binne ûnrêstich troch it uterlik, kinne jo behanneling oanbean wurde om de symptomen of it uterlik fan it lymphoma te ferbetterjen.
Primary Cutaneous Marginal Zone Lymphoma (pcMZL) is it twadde meast foarkommende subtype fan B-sel kutane lymfomen en beynfloedet manlju twa kear safolle as froulju, lykwols kin it ek foarkomme by bern. It komt faker foar by âldere minsken âlder dan 55 jier, en minsken dy't in eardere ynfeksje hawwe mei de sykte fan Lyme.
Skinwizigingen kinne ûntwikkelje op ien plak, of op ferskate plakken om jo lichem. Faker begjint it op jo earms, boarst of rêch as rôze, reade of pearse flekken of bulten.
Dizze feroaringen passe oer in lange perioade, dus miskien net heul merkber. Jo kinne gjin behanneling fan pcMZL nedich hawwe, mar behannelingen kinne wurde oanbean as jo symptomen hawwe dy't jo soargen meitsje.
Dit is in heul seldsum subtype fan CBCL fûn yn pasjinten dy't ymmuniteit kompromittearre binne en Epstein-Barr-firus hawwe hân - it firus dat glandulêre koarts feroarsaket.
Jo sille wierskynlik mar ien ulcer hawwe op jo hûd of yn jo gastrointestinale traktaat of mûle. De measte minsken hawwe gjin behanneling nedich foar dit subtype fan CBCL. As jo lykwols immunosuppressive medisinen nimme, kin jo dokter de dosis besjen om jo ymmúnsysteem in bytsje te herstellen.
Yn seldsume gefallen kinne jo behanneling nedich wêze mei in monoklonaal antykodyk of anty-virale medikaasje.
Subtypen fan agressyf lymphoma
Sezary Syndrome wurdt sa neamd omdat de kanker T-sellen wurde neamd Sezary sellen.
It is it meast agressive kutane T-cell-lymphoma (CTCL) en yn tsjinstelling ta oare soarten CTCL binne de lymphoma (Sezary)-sellen net allinich yn 'e lagen fan jo hûd te finen, mar ek yn jo bloed en bonken. Se kinne ek ferspriede nei jo lymfeknoten en oare organen.
Sezary Syndrome kin elkenien beynfloedzje, mar is in bytsje faker by manlju oer 60 jier âld.
Symptomen dy't jo kinne krije mei Sezary Syndrome omfetsje:
- B-symptomen
- slimme jeuk
- swollen lymfeklieren
- swollen lever en/of milt
- verdikking fan 'e hûd op' e palmen fan jo hannen of soallen fan jo fuotten
- verdikking fan jo finger en toenails
- hierútfal
- hingjen fan jo eachlid (dit wurdt ektropion neamd).
Fanwegen de rap groeiende aard fan 'e Sezary-sellen kinne jo goed reagearje op gemoterapy dy't wurket troch rap groeiende sellen te ferneatigjen. Relapse is lykwols gewoan mei Sezary Syndrome, wat betsjuttet dat sels nei in goede reaksje, it wierskynlik is dat de sykte weromkomt en mear behanneling nedich is.
Dit is in heul seldsum en agressyf T-cell-lymfoom dat resulteart yn meardere hûdlesjes dy't fluch ûntwikkelje op 'e hûd oer it heule lichem. De lesions kinne papules, nodules of tumors wêze dy't ulcerearje kinne en ferskine as iepen wûnen. Guon kinne lykje op plaques of patches en guon kinne bloede.
Oare symptomen kinne omfetsje:
- B-symptomen
- Gjin sin oan iten
- fatigue
- diarree
- braken
- swollen lymfeklieren
- fergrutte lever of milt.
Troch de agressive natuer kin PCAETL ferspriede nei gebieten yn jo lichem, ynklusyf lymfeklieren en oare organen.
Jo sille behanneling nedich hawwe mei gemoterapy fluch nei diagnoaze.
Primêr kutane (hûd) Diffuus Grutte B-sel lymphoma is in seldsum subtype fan lymphoma dy't minder dan 1 op 100 minsken mei NHL beynfloedet.
Dit is minder faak as oare subtypen fan kutane B-cell-lymfomen. It is faker by froulju as manlju en hat de neiging om agressyf te wêzen as rap groeiend. Wat betsjut, lykas it beynfloedzjen fan jo hûd, it kin fluch ferspriede nei oare dielen fan jo lichem, ynklusyf jo lymfeklieren en oare organen.
It kin ûntwikkelje oer wiken oant moannen, en it meastal beynfloedet âldere minsken om de leeftyd fan 75 jier. It begjint faak op jo skonken (leg-type) as ien of mear lesions / tumors, mar kin ek groeie op jo earms en romp (boarst, rêch en buik).
It wurdt Primary Cutaneous Diffuse Large B-cell Lymphoma neamd, om't it begjint yn 'e B-sellen yn' e lagen fan jo hûd, de lymfomsellen binne fergelykber mei dy fûn yn oare subtypen fan Diffuse Large B-cell Lymphoma (DLBCL). Om dizze reden wurdt dit subtype fan kutane B-cell Lymphoma faak behannele op deselde manier as oare subtypen fan DLBCL. Foar mear ynformaasje oer DLBCL, klik hjir.
Staging fan kutane lymfoom
Sadree't it is befêstige dat jo in kutane lymphoma hawwe, moatte jo mear testen hawwe om te sjen oft it lymphoma ferspraat is nei oare dielen fan jo lichem.
Physysk ûndersyk
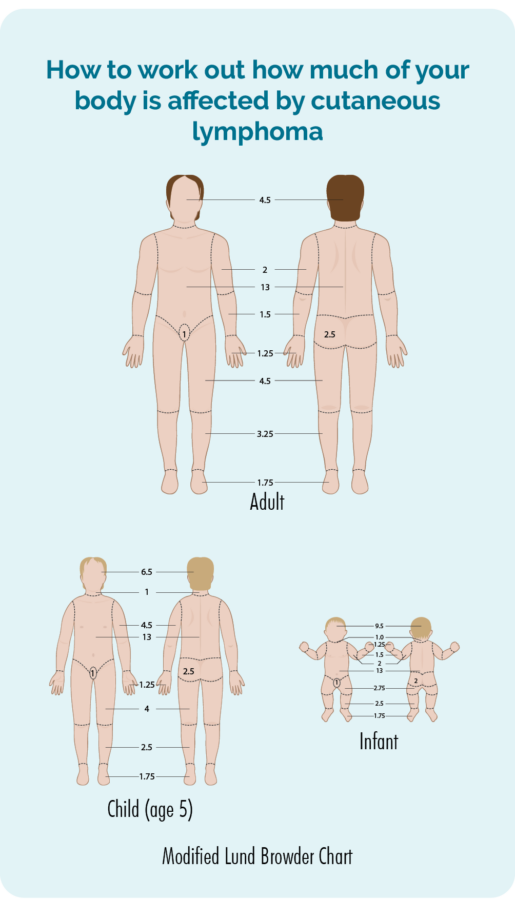
Jo dokter sil in fysyk ûndersyk dwaan en de hûd oer jo lichem kontrolearje om te sjen hoefolle fan jo hûd wurdt beynfloede troch it lymfoom. Se kinne jo tastimming freegje om foto's te nimmen, sadat se in rekord hawwe fan hoe't it der útseach foardat jo in behanneling begjinne. Dy sille se dan brûke om te kontrolearjen oft der ferbettering is mei de behanneling. Tastimming is jo kar, jo hoege gjin foto's te hawwen as jo jo hjir net noflik mei fiele, mar as jo tastimming dogge, moatte jo in ynstimmingsformulier tekenje.
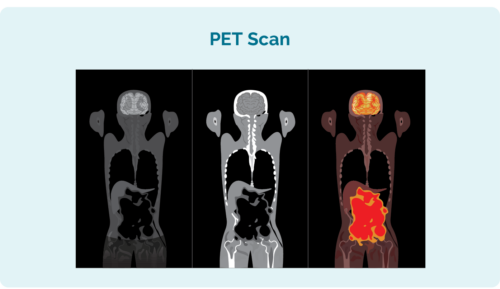 Positron Emission Tomography (PET) Scan
Positron Emission Tomography (PET) Scan
In PET-scan is in scan fan jo hiele lichem. It wurdt dien yn in spesjale seksje fan it sikehûs neamd "nukleêre medisinen" en jo sille in ynjeksje krije fan in radioaktyf medisyn dat elke lymfomasellen absorbearje. As de scan wurdt nommen, ljochtje de gebieten mei lymphoma dan op 'e scan op om te sjen wêr't it lymphoma en de grutte en foarm dêrfan binne.
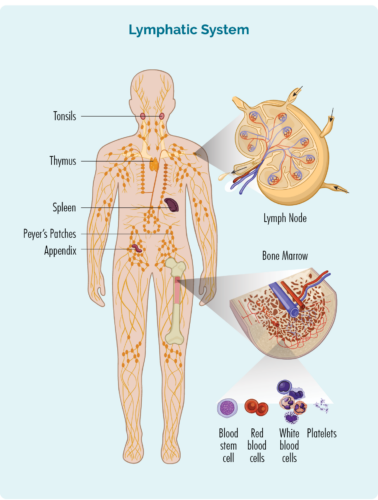
Computed Tomography (CT) scan
In CT-scan is in spesjale röntgenfoto dy't 3-diminsjonale foto's fan 'e binnenkant fan jo lichem makket. It duorret normaal in scan fan in gebiet fan jo lichem lykas jo boarst, buik of bekken. Dizze ôfbyldings kinne sjen litte as jo swollen lymfeklieren djip yn jo lichem hawwe, of gebieten dy't kanker yn jo organen sjogge.

Bone Marrow Biopsie
De measte minsken mei kutane lymphoma sille gjin bienmurchbiopsy nedich wêze. As jo lykwols in agressyf subtype hawwe, kinne jo ien nedich wêze om te kontrolearjen oft it lymphoma ferspraat is nei jo bonken.
Twa soarten biopsieën wurde nommen by knochenmarkbiopsy:
- Bone marrow aspirate (BMA): dizze test nimt in lyts bedrach fan 'e flüssigens dy't fûn wurdt yn' e bonkenmurgromte
- Bone marrow aspirate trephine (BMAT): dizze test nimt in lyts stekproef fan it bienmurchweefsel
TNM / B-stagingsysteem foar kutane lymphoma
De staging fan kutane lymphoma brûkt in systeem neamd TNM. As jo MF of SS hawwe, sil d'r in ekstra letter tafoege wurde - TNMB.
T = grutte fan Tumour - of hoefolle fan jo lichem wurdt beynfloede troch it lymfoom.
N = lymfe Nodes belutsen - kontrolearret as it lymfoom nei jo lymfeknoten gien is, en hoefolle lymfeknoten hawwe lymfoom yn har.
M = Metastasis - kontrolearret as en hoe fier it lymfoom yn jo lichem ferspraat hat.
B = Blood - (allinich MF of SS) kontrolearret hoefolle lymfoom is yn jo bloed en bonken.
TNM / B-staging fan kutane lymfoom |
||
Cutane Lymphoma |
Mycosis fungoides (MF) of Sezary Syndrome (SS) allinich |
|
TTumorof hûdbetrutsen |
T1 - jo hawwe mar ien lesion.T2 - jo hawwe mear as ien hûdlesion, mar de lesions binne yn ien gebiet, of twa gebieten ticht byinoar op dyn liif.T3 - jo hawwe lesions oer in protte gebieten fan jo lichem. |
T1 - minder dan 10% fan jo hûd wurdt beynfloede.T2 - mear as 10% fan jo hûd wurdt beynfloede.T3 - jo hawwe ien of mear tumors grutter dan 1 sm.T4 - jo hawwe erytema (roodheid) dy't mear as 80% fan jo lichem beslacht. |
NLymfNoden |
N0 - jo lymfeklieren lykje normaal.N1 - ien groep lymfeklieren binne belutsen.N2 - twa of mear groepen lymfeklieren wurde beynfloede yn jo nekke, boppe jo klavikel, ûnderarm, lien of knibbels.N3 - lymfeklieren yn, of tichtby jo boarst, longen en luchtwegen, grutte bloedfetten (aorta) of heupen binne belutsen. |
N0 - Jo lymfeklieren lykje normaal.N1 - jo hawwe abnormale lymfeklieren mei feroarings fan lege graad.N2 - Jo hawwe abnormale lymfeklieren mei hege grade feroarings.Nx - jo hawwe abnormale lymfeklieren, mar de graad is net bekend. |
Mmetastasearring(fersprieding) |
M0 - gjin fan jo lymfeklieren wurdt beynfloede.M1 - lymfoom hat ferspraat nei jo lymfeklieren bûten jo hûd. |
M0 - gjin fan jo ynterne organen binne belutsen, lykas longen, lever, nieren, harsens.M1 - lymphoma hat ferspraat nei ien of mear fan jo ynterne organen. |
BBloed |
N / A |
B0 - minder dan 5% (5 fan elke 100) kankerlike lymfocyten yn jo bloed.Dizze kankersellen yn jo bloed wurde Sezary-sellen neamd.B1 - Mear dan 5% fan 'e lymfozyten yn jo bloed binne Sezary-sellen.B2 - Mear dan 1000 Sezary-sellen yn in heul lyts bedrach (1 mikroliter) fan jo bloed. |
Jo dokter kin oare letters brûke lykas "a" of "b" om jo lymphoma-sellen fierder te beskriuwen. Dizze kinne ferwize nei de grutte fan jo lymphoma, de manier wêrop de sellen sjogge, en oft se allegear komme fan ien abnormale sel (klonen) of mear as ien abnormale sel.Freegje jo dokter om jo yndividuele poadium en klasse te ferklearjen, en wat it betsjut foar jo behanneling. |
||
Behanneling foar indolent kutane lymphoma
De measte indolente lymfomen kinne noch net genêzen wurde, nettsjinsteande dit, in protte minsken mei indolente kutane lymfomen sille nea behanneling nedich wêze.
Indolente kutane lymfomen binne ek normaal net skealik foar jo sûnens, dus elke behanneling dy't jo hawwe sil wêze om jo symptomen te behearjen ynstee fan jo sykte te genêzen.
Guon symptomen dy't profitearje kinne fan behanneling binne:
- pine
- jeuk
- wûnen of wûnen dy't bliuwend bliuwe
- ferlegenens of eangst yn ferbân mei de manier wêrop it lymphoma sjocht.
Soarten behanneling kinne de folgjende omfetsje.
Lokale of hûdrjochte behanneling.
Aktuele behannelingen binne crèmes dy't jo yn it gebiet fan lymfoom wrijven, wylst hûdrjochte terapy radiotherapy of fototerapy kin omfetsje. Hjirûnder is in oersjoch fan guon behannelingen dy't jo kinne wurde oanbean.
Corticosteroids - binne giftich foar lymfoomsellen en helpe se te ferneatigjen. Se kinne ek ûntstekking ferminderje en helpe by it ferbetterjen fan symptomen lykas jeuk.
Retinoïden - binne medisinen hiel ferlykber mei fitamine A. Se kinne helpe ferminderjen ûntstekking, en regulate de groei fan sellen op 'e hûd. Se wurde minder faak brûkt, mar binne nuttich yn guon bepaalde soarten hûdlymphoma.
Fototerapy - is in soarte fan behanneling dy't spesjale ljochten (faak UV) brûkt op gebieten fan jo hûd beynfloede troch lymfoom. De UV ynterfereart mei it groeiproses fan 'e sellen, en troch skea oan it groeiproses wurdt it lymfoom ferneatige.
Radiotherapy – brûkt röntgen om skea oan it DNA fan 'e sel (it genetysk materiaal fan 'e sel) oan te bringen, wêrtroch't it lymfoom sels net reparearje kin. Dêrtroch stjert de sel. It duorret normaal in pear dagen of sels wiken nei't de bestralingsbehanneling begjint foardat de sellen stjerre. Dit effekt kin ferskate moannen duorje, wat betsjuttet dat kankersellen lymfoomsellen yn 'e behannele gebieten sels moannen nei't de behanneling foltôge kin wurde ferneatige.
Yn guon gefallen kinne jo sjirurgy hawwe, itsij ûnder in lokale as algemiene anaesthesia om it hiele gebiet fan 'e hûd te ferwiderjen dat beynfloede is troch lymphoma. Dit is wierskynliker as jo in inkele lysjon of ferskate lytsere lysjes hawwe. It wurdt faker brûkt as ûnderdiel fan it proses om jo lymphoma te diagnostearjen, mar as in genêzing.
Systemyske behannelingen
As jo in protte gebieten fan jo lichem hawwe dy't beynfloede binne troch it lymfoom, kinne jo profitearje fan in systemyske behanneling lykas gemoterapy, ymmunoterapy of doelgerichte terapy. Dizze wurde yn mear detail beskreaun ûnder de folgjende paragraaf - Behanneling foar agressyf kutane lymphoma.
Behanneling foar agressyf of avansearre kutane lymphoma
Agressive en / of avansearre kutane lymfomen wurde op deselde manier behannele as oare soarten agressyf lymphoma en kinne omfetsje:
Systemyske behannelingen
Chemotherapy is in soarte fan behanneling dy't direkt rap groeiende sellen oanfalt, sadat it effektyf kin wêze by it ferneatigjen fan rap groeiende lymfomen. Mar it kin it ferskil net fertelle tusken sûne en kankerige snelgroeiende sellen, dus it kin wat net winske side-effekten feroarsaakje, lykas hierferlies, wearze en braken, as diarree of constipatie.
Immunoterapyen kinne jo ymmúnsysteem helpe om it lymfoom effektiver te finen en te bestriden. Se kinne dit dwaan op ferskate manieren. Guon, lykas monoklonale antykladen hechtsje oan it lymfoom om jo ymmúnsysteem te helpen "sjoch" it lymfoom, sadat it it kin werkenne en ferneatigje. Se binne ek yn steat om de struktuer fan 'e lymphoma-selmuorre te beynfloedzjen, wêrtroch't se stjerre.
- Rituximab is in foarbyld fan in monoklonaal antykodyk dat kin wurde brûkt om te behanneljen komme B-cell lymfomen ynklusyf kutane B-cell lymfoom as se in CD20-marker op har hawwe.
- Mogamulizumab is in foarbyld fan in monoklonale antykodyk goedkard foar minsken mei Mycosis Fungides of Sezary Syndrome.
- Brentuximab vedotin is in foarbyld fan "konjugearre" monoklonale antykodyk dat is goedkard foar guon oare soarten fan T-sel lymphoma dy't in CD30-marker op har hawwe. It hat in toxine hechte (konjugearre) oan it antykodym, en it antykodyt leveret it toxine direkt yn 'e lymfoomsel om it fan binnen te ferneatigjen.
Oaren, lykas interleukins en interferonen, binne spesjale aaiwiten dy't natuerlik yn ús lichems foarkomme, mar kinne ek as medisinen nommen wurde. Se wurkje troch jo ymmúnsysteem te stimulearjen, it te helpen om oare ymmúnsellen wekker te meitsjen, en troch jo lichem te fertellen om mear ymmúnsellen te meitsjen om it lymfoom te bestriden.
Jo kinne immunotherapies op har eigen hawwe, of yn kombinaasje mei oare soarten behannelingen lykas gemoterapy.
Doelstelde terapyen binne medisinen makke dy't op wat spesifyk rjochtsje op 'e lymfoma-sel, sadat se faak minder side-effekten hawwe as oare behannelingen. Dizze medikaasjes wurkje troch de sinjalen te ûnderbrekken dy't de lymphoma-sellen nedich binne om te oerlibjen. As se dizze sinjalen net krije, stopje de lymfoomsellen mei groeien, of ferhongerje om't se net de fiedingsstoffen krije dy't se nedich binne om te oerlibjen.
Stamseltransplantaasje
Stamseltransplantaasjes wurde allinich brûkt as jo lymphoma net reagearret op oare behannelingen (is refractêr), of komt werom nei in tiid fan remission (relapse). It is in multi-stap behanneling wêrby't jo eigen, of in donor syn stamsellen (hiel ûnryp bloedsellen) wurde fuortsmiten troch in proseduere neamd aferese, en dan jûn oan jo op in letter tiid, neidat jo hawwe hân hege doses gemoterapy.
Mei kutane lymphoma is it faker foar jo om stamsellen te ûntfangen fan in donor as jo eigen. Dit soarte fan stamseltransplant wurdt in Allogeneic Stem Cell transplant neamd.
Ekstrakorporale fotoferese (ECP)
Extracorporeal photopheresis is in behanneling dy't benammen brûkt wurdt foar avansearre MF en SS. It is in proses fan "waskjen" jo bloed en meitsje jo ymmúnsteurnissen sellen mear reaktyf foar it lymfoom te feroarsaakje de lymfoom sellen wurde fermoarde. As jo dizze behanneling nedich binne, kin jo dokter jo mear ynformaasje jaan.
Clinical Trials
It wurdt oanrikkemandearre dat jo elke kear as jo moatte begjinne mei behanneling jo dokter freegje oer klinyske proeven wêrfoar jo miskien yn oanmerking komme. Klinyske proeven binne wichtich om nije medisinen te finen, as kombinaasjes fan medisinen om de behanneling fan kutane lymphoma yn 'e takomst te ferbetterjen.
Se kinne jo ek in kâns biede om in nije medisinen, kombinaasje fan medisinen of oare behannelingen te besykjen dy't jo net bûten de proef kinne krije. As jo ynteressearre binne om diel te nimmen oan in klinyske proef, freegje jo dokter hokker klinyske proef jo yn oanmerking komme.
D'r binne in protte behannelingen en nije behannelingkombinaasjes dy't op it stuit wurde hifke yn klinyske proeven rûn de wrâld foar pasjinten mei sawol nij diagnostearre as weromfallende kutane lymfomen.
Behanneling opsjes foar agressyf of let-poadium kutane lymphoma | |
B-sel cutaneous | T-cell cutaneous |
|
|
Freegje ek jo hematolooch of onkolooch oer alle klinyske proeven wêrfoar jo yn oanmerking komme kinne. | |
Wat bart der as behanneling net wurket, of it lymfoom komt werom
Soms wurket behanneling foar lymphoma earst net. As dit bart, wurdt it refractary lymphoma neamd. Yn oare gefallen kin de behanneling goed wurkje, mar nei in tiid fan remission kin it lymfoom weromkomme - dit wurdt in weromfall neamd.
Oft jo in weromfallend of refractêr lymphoma hawwe, jo dokter wol in oare behanneling besykje dy't better foar jo kin wurkje. Dizze folgjende behannelingen wurde twadde-line behannelingen neamd, en kinne effektiver wêze as de earste behanneling.
Sprek mei jo dokter oer wat de ferwachtingen fan jo behanneling binne, en wat sil it plan wêze as ien fan har net wurket.
Wat te ferwachtsjen as behanneling einiget
As jo jo behanneling foltôgje, sil jo spesjalist jo noch geregeld sjen wolle. Jo sille regelmjittige kontrôles hawwe, ynklusyf bloedûndersiken en scans. Hoe faak jo dizze tests hawwe sil ôfhingje fan jo yndividuele omstannichheden en jo hematolooch sil jo kinne fertelle hoe faak se jo wolle sjen.
It kin in spannende tiid wêze as in stressfolle tiid as jo de behanneling ôfmeitsje - soms beide. D'r is gjin goede of ferkearde manier om te fielen. Mar it is wichtich om te praten oer jo gefoelens en wat jo nedich hawwe mei jo leafsten.
Stipe is beskikber as jo in drege tiid hawwe om te gean mei it ein fan 'e behanneling. Praat mei jo behannele team - jo hematolooch of spesjalistyske kankerferpleechkundige, om't se jo miskien kinne ferwize foar begeliedingstsjinsten binnen it sikehûs. Jo lokale dokter (húsdokter - húsdokter) kin ek helpe mei dit.
Lymphoma Care Nurses
Jo kinne ek ien fan ús Lymfoomsoarchferpleechkundigen in oprop of e-post jaan. Klikje gewoan op de knop "Kontakt mei ús" ûnderoan it skerm foar kontaktgegevens.
Gearfetting
- Kutane lymfomen is in subtype fan net-Hodgkin-lymfoom dy't ûntstiet út kankersellen bloedsellen neamd lymfozyten, dy't reizgje nei en libje yn 'e lagen fan jo hûd.
- Indolente kutane lymfomen hawwe miskien gjin behanneling nedich, om't se faak net gefaarlik binne foar jo sûnens, mar jo kinne behanneling hawwe om symptomen te behearjen as se jo ûngemaklik meitsje, of as it lymfoom ferspriedt nei jo lymfeknoten of oare dielen fan jo lichem.
- Agressive kutane lymfomen moatte behanneling koart nei't jo diagnostearre binne.
- D'r binne ferskate ferskillende spesjalistyske dokters dy't jo soarch kinne beheare, en dit sil ôfhingje fan jo yndividuele omstannichheden.
- As jo lymphoma jo geastlike sûnens of stimming beynfloedet, kinne jo jo dokter freegje om in ferwizing nei in psycholooch om jo te helpen.
- In protte behannelingen binne rjochte op it ferbetterjen fan jo symptomen; lykwols, jo miskien ek nedich behannelings te beheare de lymfoom, en dy kinne ûnder oare gemoterapy, monoklonal antylders, rjochte terapyen en stam sel transplants.