Oersjoch fan Chronic Lymphocytic Leukemia (CLL) / Lyts Lymphocytic Lymphoma (SLL)
CLL is faker as SLL en is de op ien nei meast foarkommende yndolente B-selkanker, yn minsken oer 70 jier. It komt ek faker foar by manlju as by froulju, en komt tige selden foar by minsken ûnder de 40 jier.
De measte indolente lymfomen binne net te genêzen, wat betsjut dat as jo ienris diagnostearre binne mei CLL / SLL, jo it foar de rest fan jo libben hawwe. Om't it lykwols stadich groeit, kinne guon minsken in folslein libben libje sûnder symptomen en hawwe noait behanneling nedich. In protte oaren sille lykwols op ien of oare stadium symptomen krije en behanneling nedich binne.
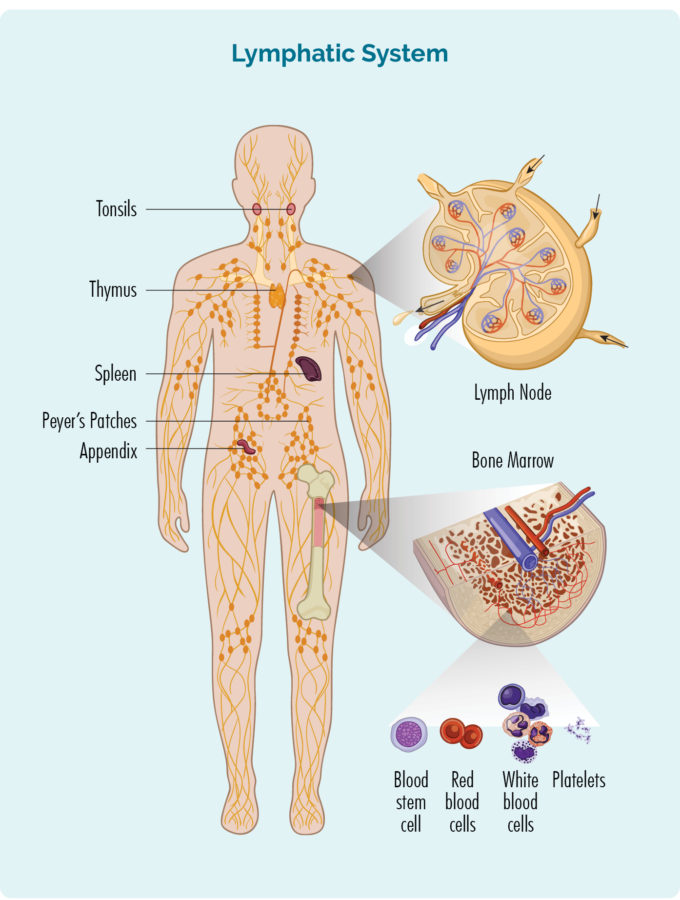
Om CLL / SLL te begripen, moatte jo in bytsje witte oer jo B-cell-lymfozyten
B-cell lymfocyten:
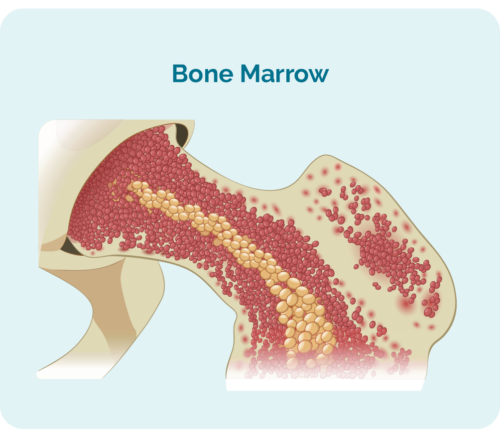
- wurde makke yn jo bonken (it spongich diel yn 'e midden fan jo bonken), mar libje meast yn jo milt en jo lymfeknoten.
- binne in soarte fan wite bloedsellen.
- fjochtsje ynfeksje en sykten om jo sûn te hâlden.
- tink oan ynfeksjes dy't jo yn it ferline hiene, dus as jo deselde ynfeksje wer krije, kin it ymmúnsysteem fan jo lichem it effektiver en rapper bestride.
- kin troch jo lymfesysteem reizgje, nei elk diel fan jo lichem om ynfeksje of sykte te bestriden.
Wat bart der mei jo B-sellen as jo CLL / SLL hawwe?
As jo CLL / SLL hawwe jo B-cell-lymfozyten:
- abnormaal wurde en ûnkontrollabel groeie, wat resulteart yn tefolle B-cell-lymfozyten.
- stjerre net as se moatte om plak te meitsjen foar nije sûne sellen.
- groeie te fluch, sadat se faak net goed ûntwikkelje en kinne net goed wurkje om ynfeksje en sykte te bestriden.
- kin safolle romte ynnimme yn jo bonken dat jo oare bloedsellen, lykas reade bloedsellen en bloedplaatjes, miskien net goed kinne groeie.
CLL / SLL begripe
Professor Con Tam, in yn Melbourne basearre CLL / SLL-ekspert hematolooch ferklearret CLL / SLL en beantwurdet guon fan 'e fragen dy't jo miskien hawwe.
Dizze fideo is yn septimber 2022 filme
Patient ûnderfining mei CLL
Nettsjinsteande hoefolle ynformaasje jo krije fan jo dokters en ferpleechkundigen, it kin noch altyd helpe om te hearren fan ien dy't CLL / SLL persoanlik meimakke hat.
Hjirûnder hawwe wy in fideo fan Warren's ferhaal wêr't hy en syn frou Kate har ûnderfining diele mei CLL. Klikje op de fideo as jo wolle sjen.
Symptomen fan CLL / SLL
CLL / SLL binne stadich groeiende kankers, sadat jo miskien gjin symptomen hawwe op it momint dat jo diagnostearre wurde. Faak wurde jo diagnostearre nei it hawwen fan in bloedtest, of in fysyk eksamen foar wat oars. Eins libje in protte minsken mei CLL / SLL lang sûn libben. Jo kinne lykwols op in stuit symptomen ûntwikkelje as jo libje mei CLL / SLL.
Symptomen dy't jo miskien krije
- ûngewoan wurch (wurch). Dit soarte fan wurgens wurdt net better nei in rêst of sliep
- bûten adem
- blauwe plakken of bloedearjen makliker dan normaal
- ynfeksjes dy't net fuortgean, of bliuwend weromkomme
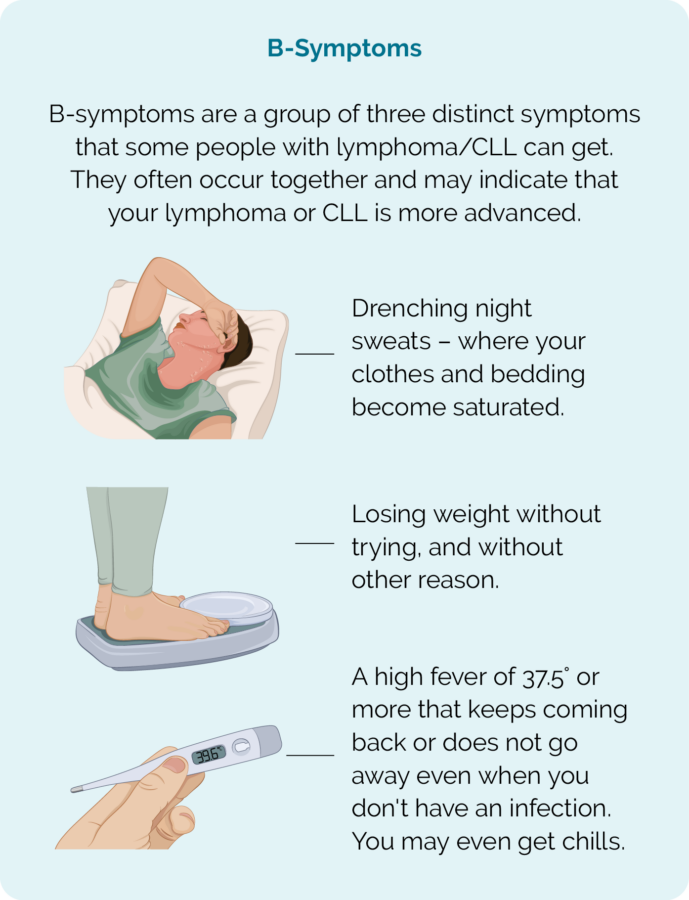
- nachts mear switten as gewoanlik
- gewicht te ferliezen sûnder te besykjen
- in nije knobbel yn jo nekke, ûnder jo earms, jo liif, of oare gebieten fan jo lichem - dizze binne faak sûnder pine
- Lege bloedsellen lykas:
- Anemia - leech hemoglobine (Hb). Hb is in proteïne op jo reade bloedsellen dat soerstof om jo lichem draacht.
- Trombocytopenia - lege bloedplaatjes. Bloedplaatjes helpe jo bloed om te klotsjen, sadat jo net bloedje en maklik kneuzje. Bloedplaatjes wurde ek wol trombozyten neamd.
- Neutropenia - Leech wite bloedsellen neamd neutrophils. Neutrophils fjochtsje ynfeksje en sykte.
- B-symptomen (sjoch foto)
Wannear moatte jo medysk advys sykje
D'r binne faak oare redenen foar dizze symptomen, lykas ynfeksje, aktiviteitsnivo's, stress, bepaalde medisinen of allergyen. Mar it is wichtich dat jo sjoch jo dokter as jo ien fan dizze symptomen ûnderfine dy't langer dan in wike duorje, of as se ynienen komme sûnder in bekende oarsaak.
Hoe wurdt CLL / SLL diagnostearre
It kin lestich wêze foar jo dokter om CLL / SLL te diagnostearjen. Symptomen binne faak vague, en fergelykber mei dyjingen dy't jo miskien hawwe mei oare mear foarkommende sykten, lykas ynfeksjes en allergyen. Jo kinne ek gjin symptomen hawwe, dus it is lestich om te witten wannear't jo moatte sykje nei CLL / SLL. Mar as jo nei jo dokter gean mei ien fan 'e boppesteande symptomen, kinne se in bloedtest en fysyk ûndersyk dwaan wolle.
As se fermoedzje dat jo in bloedkanker hawwe lykas lymfoom of leukemy, sille se mear testen oanbefelje om in better byld te krijen fan wat der bart.
Biopsies
Om CLL / SLL te diagnostearjen sille jo biopsieën nedich hawwe fan jo swollen lymfeklieren en jo bonken. In biopsie is as in lyts stikje weefsel wurdt fuorthelle en ûndersocht yn it laboratoarium ûnder in mikroskoop. De patolooch sil dan sjen nei de manier, en hoe fluch jo sellen groeie.
D'r binne ferskate manieren om de bêste biopsie te krijen. Jo dokter sil it bêste type foar jo situaasje kinne beprate. Guon fan 'e meast foarkommende biopsieën omfetsje:
Excision node biopsy
Dit soarte fan biopsie ferwideret in hiele lymfeklier. As jo lymfeknoop ticht by jo hûd is en maklik te fielen is, sille jo wierskynlik in lokale anaesthesia hawwe om it gebiet te ferneatigjen. Dan sil jo dokter in besuniging meitsje (ek wol in ynsidint neamd) yn jo hûd tichtby, of boppe de lymfeknoop. Jo lymfeknoten wurde fuortsmiten troch de ynsidint. Jo meie hawwe stitches nei dizze proseduere en in bytsje dressing oer de top.
As de lymfeknoop te djip is foar de dokter om te fielen, moatte jo miskien de excisionale biopsie dien hawwe yn in sikehûs operearjende teater. Jo kinne in algemiene narkose krije - dat is in medisyn om jo te sliepen wylst de lymfeknoop fuorthelle wurdt. Nei de biopsie sille jo in lytse wûn hawwe, en kinne stitches hawwe mei in bytsje dressing oer de top.
Jo dokter of ferpleechster sil jo fertelle hoe't jo de wûne soargje moatte, en wannear't se jo wer sjen wolle om de stekken te ferwiderjen.
Core of fyn needle biopsy
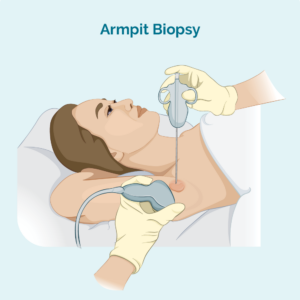
Dit soarte fan biopsie nimt allinich in stekproef fan 'e troffen lymfeknoten - it ferwideret net de hiele lymfeknoop. Jo dokter sil in needel of in oar spesjaal apparaat brûke om it probleem te nimmen. Jo sille normaal in lokale anaesthesi hawwe. As de lymfeknoop te djip is foar jo dokter om te sjen en te fielen, kinne jo de biopsie dien hawwe yn 'e radiology-ôfdieling. Dit is nuttich foar djipper biopsieën, om't de radiolooch in echografie of röntgenfoto kin brûke om de lymfeknoop te sjen en derfoar te soargjen dat se de naald op it goede plak krije.
In kearnnadelbiopsy leveret in gruttere biopsiemonster dan in fynnadelbiopsy.
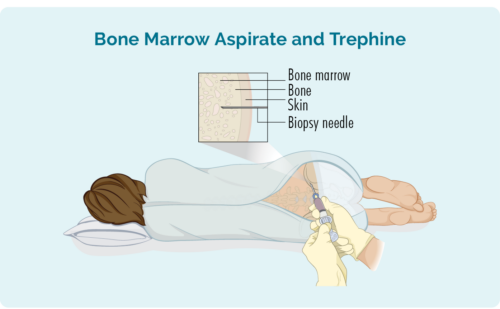
Bone Marrow biopsie
Dizze biopsie nimt in stekproef fan jo bonken yn 'e midden fan jo bonke. It wurdt normaal nommen fan 'e heup, mar ôfhinklik fan jo yndividuele omstannichheden kin it ek nommen wurde fan oare bonken lykas jo boarstbonke (sternum).
Jo sille in lokale anaesthetic krije en kinne wat sedaasje hawwe, mar jo sille wekker wêze foar de proseduere. Jo kinne ek wat medikaasje foar pineferliening krije. De dokter sil in needel troch jo hûd en yn jo bonke pleatse om it lytse bonkenmerkmonster te ferwiderjen.
Jo kinne in jurk krije om yn te feroarjen of jo eigen klean te dragen. As jo jo eigen klean drage, soargje derfoar dat se los binne en jouwe maklike tagong ta jo heup.
Testje jo biopsieën
Jo biopsie en bloedûndersiken wurde nei de patology stjoerd en ûnder in mikroskoop besjoen. Op dizze manier kinne de dokters útfine as de CLL / SLL yn jo bonken, bloed en lymfeklieren is, of as it beheind is ta mar ien of twa fan dizze gebieten.
De patolooch sil in oare test dwaan op jo lymfocyten neamd "flowcytometry". Dit is in spesjale test om te sjen nei alle proteïnen as "sel-oerflakmarkers" op jo lymfozyten dy't helpe by it diagnostearjen fan CLL / SLL, of oare subtypen fan lymfoom. Dizze aaiwiten en markers kinne de dokter ek ynformaasje jaan oer hokker type behanneling it bêste foar jo kin wurkje.
Wachtsje op resultaten
It kin oant ferskate wiken duorje om al jo testresultaten werom te krijen. Wachtsje op dizze resultaten kin in heul drege tiid wêze. It kin helpe om te praten mei famylje of freonen, in riedslid of kontakt mei ús op Lymphoma Austraalje. Jo kinne kontakt opnimme mei ús ferpleechkundigen foar lymfoomsoarch fia e-post ferpleechkundige@lymphoma.org.au of skilje mei 1800 953 081.
Jo kinne ek graach meidwaan oan ien fan ús sosjale mediagroepen om te petearjen mei oaren dy't yn in ferlykbere situaasje west hawwe. Jo kinne ús fine op:
Staging fan CLL / SLL
Staging is de manier wêrop jo dokter kin ferklearje hoefolle fan jo lichem wurdt beynfloede troch it lymphoma, en hoe't de lymphoma-sellen groeie.
Jo moatte miskien wat ekstra tests hawwe om jo poadium út te finen.
Om mear te finen oer staging, klikje asjebleaft op de skeakels hjirûnder.
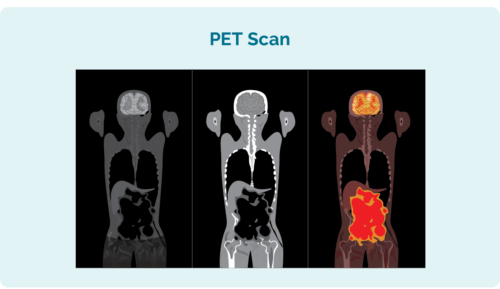
Oanfoljende tests dy't jo miskien moatte sjen hoe fier jo CLL / SLL ferspraat hat omfetsje:
- Positron emission tomography (PET) scan. Dit is in scan fan jo hiele lichem dat gebieten opljochtet dy't kinne wurde beynfloede troch de CLL / SLL. De resultaten kinne lykje op de foto nei lofts.
- Computed tomography (CT) scan. Dit soarget foar in mear detaillearre scan dan in X-ray, mar fan in bepaald gebiet lykas jo boarst of buik.
- Lumbale puncture - Jo dokter sil in needel brûke om in stekproef fan floeistof te nimmen fan tichtby jo rêchbonke. Dit wurdt dien om te kontrolearjen as jo lymphoma yn jo harsens of spinalkord is. Jo meie net nedich dizze test, mar jo dokter sil litte jo witte as jo dogge.
Ien fan 'e wichtichste ferskillen yn CLL / SLL (útsein har lokaasje) is yn' e manier wêrop se opfierd binne.
Wat betsjut staging?
Nei't jo diagnostisearre binne, sil jo dokter al jo testresultaten besjen om út te finen yn hokker stadium jo CLL / SLL is. Staging fertelt de dokter:
- hoefolle CLL / SLL is yn jo lichem
- hoefolle gebieten fan jo lichem hawwe de kanker B-sellen en
- hoe't jo lichem omgaat mei de sykte.
Dit stagingsysteem sil nei jo CLL sjen om te sjen oft jo dat dogge, of net ien fan 'e folgjende hawwe:
- hege nivo's fan lymfozyten yn jo bloed of bonkenmurg - dit wurdt lymphocytosis neamd (lim-foe-cy-toe-sis)
- swollen lymfeklieren - lymfadenopathy (limf-a-den-op-ah-thee)
- in fergrutte milt - splenomegaly (splen-oh-meg-ah-lee)
- lege nivo's fan reade bloedsellen yn jo bloed - anemia (a-nee-mee-yah)
- lege nivo's fan bloedplaatjes yn jo bloed - thrombocytopenia (throm-bow-cy-toe-pee-nee-yah)
- fergrutte lever - hepatomegaly (hep-at-o-meg-a-lee)
Wat elke poadium betsjut
| RAI faze 0 | Lymphocytosis en gjin fergrutting fan de lymfeklieren, milt, of lever, en mei hast normale reade bloedsellen en bloedplaatjes tellen. |
| RAI faze 1 | Lymphocytosis plus fergrutte lymfeklieren. De milt en lever binne net fergrutte en it oantal reade bloedsellen en bloedplaatjes binne normaal of mar in bytsje leech. |
| RAI faze 2 | Lymphocytosis plus in fergrutte milt (en mooglik in fergrutte lever), mei of sûnder fergrutte lymfeklieren. It oantal reade bloedsellen en bloedplaatjes binne normaal of mar in bytsje leech |
| RAI faze 3 | Lymphocytosis plus bloedarmoede (te min reade bloedsellen), mei of sûnder fergrutte lymfeklieren, milt, of lever. It oantal bloedplaatjes is hast normaal. |
| RAI faze 4 | Lymphocytosis plus trombocytopenia (te min bloedplaatjes), mei of sûnder bloedarmoede, fergrutte lymfeklieren, milt, of lever. |
*Lymphocytosis betsjut tefolle lymfocyten yn jo bloed of bonken
Jo poadium wurdt útwurke op basis fan:
- it oantal en lokaasje fan lymfeklieren beynfloede
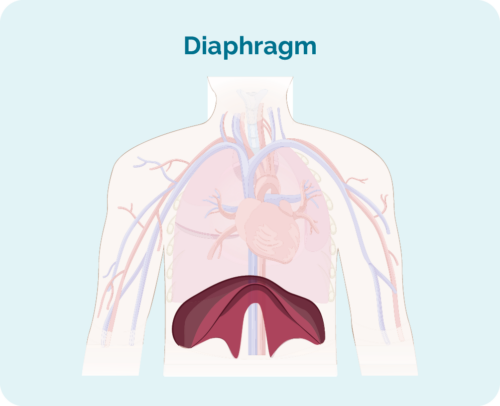
- as de troffen lymfeknoten boppe, ûnder of oan beide kanten fan it diafragma binne (Jo diafragma is in grutte, koepelfoarmige spier ûnder jo ribbenkast dy't jo boarst skiedt fan jo abdij)
- as de sykte ferspraat is nei it bienmurch of nei oare organen lykas de lever, longen, bonke of hûd
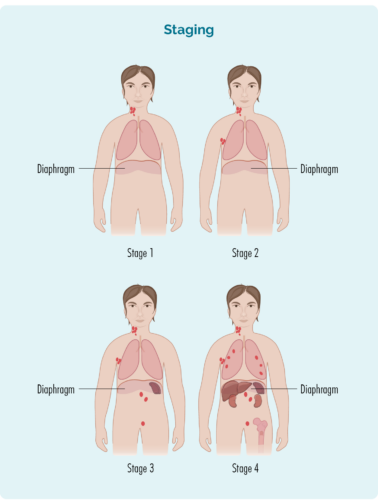
| 1-staazje | ien lymfekliergebiet wurdt beynfloede, sawol boppe as ûnder it diafragma * |
| 2-staazje | twa of mear lymfeknotengebieten wurde beynfloede oan deselde kant fan it diafragma * |
| 3-staazje | op syn minst ien lymfekliergebiet boppe en op syn minst ien lymfekliergebiet ûnder it diafragma* wurde beynfloede |
| 4-staazje | lymphoma is yn meardere lymfeknoten en hat ferspraat nei oare dielen fan it lichem (bgl. bonken, longen, lever) |
Derneist kin d'r in letter "E" wêze neidat jo poadium hawwe. De E betsjut dat jo wat SLL hawwe yn in oargel bûten jo lymfesysteem, lykas jo lever, long, bonken of hûd | |
Fragen foar jo dokter foardat jo begjinne mei behanneling
De ôfspraken fan dokters kinne stress wêze en learen oer jo sykte en potinsjele behannelingen kinne wêze as it learen fan in nije taal. By it learen
It kin lestich wêze om te witten hokker fragen jo moatte freegje as jo begjinne mei behanneling. As jo net witte, wat jo net witte, hoe kinne jo dan witte wat jo moatte freegje?
It hawwen fan de goede ynformaasje kin helpe jo fiele mear selsbetrouwen en witte wat te ferwachtsje. It kin jo ek helpe om foarút te plannen foar wat jo miskien nedich binne.
Wy sette in list gear mei fragen dy't jo miskien nuttich fine. Fansels is de situaasje fan elk unyk, dus dizze fragen dekke net alles, mar se jouwe in goede start.
Klikje op de link hjirûnder om in printbere PDF te downloaden mei fragen foar jo dokter.
Begryp jo CLL / SLL-genetika
D'r binne in protte genetyske faktoaren dy't belutsen kinne by jo CLL / SLL. Guon kinne bydroegen hawwe oan 'e ûntwikkeling fan jo sykte, en oaren jouwe nuttige ynformaasje oer wat de bêste soarte behanneling foar jo is. Om út te finen hokker genetyske faktoaren belutsen binne, moatte jo cytogenetyske tests dien hawwe.
Cytogenetic Tests
Cytogenetyske tests wurde dien op jo bloed en biopsieën om te sykjen nei feroaringen yn jo chromosomen of genen. Wy hawwe normaal 23 pearen chromosomen, mar as jo CLL / SLL hawwe, kinne jo chromosomen in bytsje oars útsjen.
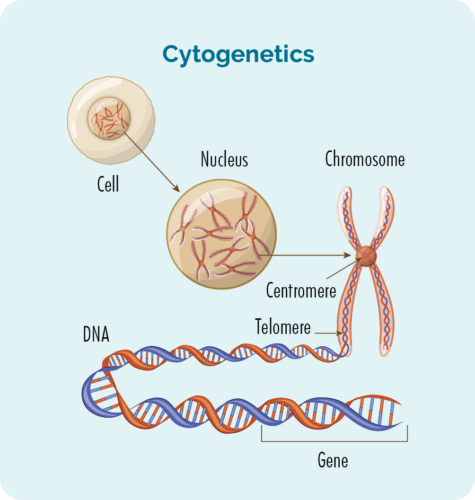
Chromosomen
Alle sellen fan ús lichem (útsein reade bloedsellen) hawwe in kearn dêr't ús chromosomen fûn wurde. Chromosomen binnen sellen binne lange stringen fan DNA (deoxyribonucleic acid). DNA is it haaddiel fan it gromosoom dat de ynstruksjes fan 'e sel hâldt en dit diel wurdt in gen neamd.
Genes
Genen fertelle de aaiwiten en sellen yn jo lichem hoe't se sjogge of hannelje. As der in feroaring (fariaasje of mutaasje) is yn dizze chromosomen of genen, sille jo aaiwiten en sellen net goed wurkje en kinne jo ferskate sykten ûntwikkelje. Mei CLL / SLL kinne dizze wizigingen de manier feroarje wêrop jo B-cell-lymfozyten ûntwikkelje en groeie, wêrtroch't se kanker wurde.
De trije haadwizigingen dy't kinne barre mei CLL / SLL wurde in deletion, in translokaasje en in mutaasje neamd.
Algemiene mutaasjes yn CLL / SLL
In wiskje is as in diel fan jo gromosoom ûntbrekt. As jo wiskjen diel útmakket fan it 13e of 17e chromosoom wurdt it "del(13q)" of "del(17p)" neamd. De "q" en de "p" fertelle de dokter hokker diel fan it gromosoom ûntbrekt. It is itselde foar oare wiskjen.
As jo in translokaasje hawwe, betsjut dat dat in lyts part fan twa chromosomen - chromosoom 11 en chromosoom 14 bygelyks, plakken mei elkoar wikselje. As dit bart, wurdt it "t(11:14)" neamd.
As jo in mutaasje hawwe, kin it betsjutte dat jo in ekstra gromosoom hawwe. Dit wurdt Trisomy 12 neamd (in ekstra 12e chromosoom). Of jo kinne oare mutaasjes hawwe neamd IgHV-mutaasje of Tp53-mutaasje. Al dizze wizigingen kinne jo dokter helpe om de bêste behanneling foar jo út te wurkjen, dus soargje derfoar dat jo jo dokter freegje om jo yndividuele feroaringen út te lizzen.
Jo moatte cytogenetyske tests hawwe as jo wurde diagnostearre mei CLL / SLL en foar behannelingen. Cytogenetyske tests binne wannear't in wittenskipper nei jo bloed- en tumormonster sjocht, om te kontrolearjen op genetyske fariaasjes (mutaasjes) dy't belutsen kinne by jo sykte.
Elkenien mei CLL / SLL moatte genetyske testen hawwe foardat jo behanneling begjinne.
Guon fan dizze tests hoege jo mar ien kear te hawwen, om't de resultaten troch jo libben itselde bliuwe. Oare tests, dy't jo miskien moatte hawwe foar elke behanneling, of op ferskate tiden yn jo reis mei CLL / SLL. Dit is om't yn 'e rin fan' e tiid nije genetyske mutaasjes kinne foarkomme as gefolch fan behanneling, jo sykte of oare faktoaren.
De meast foarkommende cytogenetyske tests dy't jo sille hawwe omfetsje:
IgHV mutaasje status
Jo moatte dit hawwe foar de earste behanneling allinnich. IgHV feroaret net yn 'e rin fan' e tiid, dus it hoecht mar ien kear te testen. Dit sil wurde rapportearre as in mutearre IgHV of in net-mutearre IgHV.
FISH test
Jo moatte dit hawwe foar earste en elke behanneling. Genetyske feroaringen op jo FISH-test kinne yn 'e rin fan' e tiid feroarje, dus it wurdt oanrikkemandearre dat it wurdt hifke foardat jo de earste kear mei behanneling begjinne, en regelmjittich yn jo behanneling. It kin sjen litte as jo in deletion, in translokaasje of in ekstra gromosoom hawwe. Dit wurdt rapportearre as del(13q), del(17p), t(11:14) of Trisomy 12. Hoewol dit de meast foarkommende fariaasjes binne foar minsken mei CLL /SLL, kinne jo in oare fariaasje hawwe, lykwols sil de rapportaazje wêze fergelykber mei dizze.
(FISH stiet foar Fluorescent In Sdat Hybridisaasje en is in testtechnyk dien yn patology)
TP53 mutaasje status
Jo moatte dit hawwe foar earste en elke behanneling. TP53 kin yn 'e rin fan' e tiid feroarje, dus it wurdt oanrikkemandearre dat it wurdt hifke foardat jo de earste kear begjinne mei behanneling, en regelmjittich yn jo behanneling. TP53 is in gen dat de koade leveret foar in proteïne neamd p53 om te meitsjen. p53 is in tumor dy't proteïne ûnderdrukt en stopet kankersellen te groeien. As jo in TP53-mutaasje hawwe, kinne jo miskien net it p53-proteïne meitsje, wat betsjut dat jo lichem net yn steat is om de kankersellen te stopjen fan it ûntwikkeljen.
Wêrom is it wichtich?
It is wichtich om dizze te begripen, om't wy witte dat net alle minsken mei CLL / SLL deselde genetyske fariaasjes hawwe. De fariaasjes jouwe jo dokter ynformaasje oer it type behanneling dat kin wurkje, of sil wierskynlik net wurkje foar jo bepaalde CLL / SLL.
Sprek asjebleaft mei jo dokter oer dizze tests en wat jo resultaten betsjutte foar jo behannelingopsjes.
Bygelyks, wy witte as jo in TP53-mutaasje, in net-mutearre IgHV of del (17p) hawwe, moatte jo gjin gemoterapy krije as it sil net wurkje foar dy. Mar dit betsjut net dat d'r gjin behanneling is. D'r binne wat rjochte behannelingen beskikber dy't goed kinne wurkje foar minsken mei dizze fariaasjes. Wy sille beprate dizze yn de folgjende paragraaf.
Behanneling foar CLL / SLL
Ienris al jo resultaten fan 'e biopsie, cytogenetyske testen en de staging-scans binne foltôge, sil jo dokter dizze beoardielje om de bêste mooglike behanneling foar jo te besluten. By guon kankersintra kin jo dokter ek in team fan spesjalisten moetsje om de bêste behannelingopsje te besprekken. Dit hjit a multydissiplinêr team (MDT) moeting.
Hoe wurdt myn behannelingplan keazen?
Jo dokter sil in protte faktoaren beskôgje oer jo CLL / SLL. Besluten oer wannear of as jo moatte begjinne en hokker behanneling it bêste is basearre op:
- jo yndividuele poadium fan lymphoma, genetyske feroarings en symptomen
- dyn leeftyd, ferline medyske skiednis en algemiene sûnens
- jo hjoeddeistige fysike en geastlike wolwêzen en foarkarren fan pasjinten.
Oare tests
Jo dokter sil mear testen bestelle foardat jo behanneling begjinne om te soargjen dat jo hert, longen en nieren de behanneling kinne omgean. Ekstra tests kinne in EKG (elektrokardiogram), longfunksjetest of 24-oere urine sammelje.
Jo dokter of kankerferpleechkundige kin jo behannelingplan en de mooglike side-effekten oan jo útlizze. Se kinne ek beäntwurdzje alle fragen dy't jo miskien hawwe. It is wichtich dat jo jo dokter en/of kankerferpleechkundige fragen stelle oer alles wat jo net begripe.
Kontakt mei ús opnimme
Wachtsje op jo resultaten kin in tiid wêze fan ekstra stress en eangst foar jo en jo leafsten. It is wichtich om yn dizze tiid in sterk netwurk fan stipe te ûntwikkeljen. Jo sille se nedich hawwe as jo ek behanneling hawwe.
Lymphoma Austraalje wol graach diel útmeitsje fan jo stipe netwurk. Jo kinne de Lymphoma Australia Nurse Helpline belje of e-postje mei jo fragen en wy kinne jo helpe om de juste ynformaasje te krijen. Jo kinne ek meidwaan oan ús sosjale media siden foar ekstra stipe. Us Lymphoma Down Under-pagina op Facebook is ek in geweldich plak om te ferbinen mei oaren yn Austraalje en Nij-Seelân dy't libje mei lymfoom
Lymphoma soarch ferpleechkundige hotline:
Telefoan: 1800 953 081
email: ferpleechkundige@lymphoma.org.au
Behannelingsopsjes kinne ien fan 'e folgjende omfetsje:
Watch and Wait (aktive tafersjoch)
Sawat 1 op 10 minsken mei CLL / SLL kin nea behanneling nedich wêze. It kin in protte moannen as jierren stabyl bliuwe mei in bytsje oant gjin symptomen. Mar guon fan jo kinne ferskate rûnen fan behanneling hawwe folge troch remission. As jo gjin behanneling direkt nedich binne of tiid hawwe tusken remisjes, wurde jo beheard mei watch and wait (ek wol aktive monitoring neamd). D'r binne in protte goede behannelingen foar CLL beskikber, en sa kin it in protte jierren kontrolearre wurde.
Stypjende soarch
Stypjende soarch is beskikber as jo te krijen hawwe mei in serieuze sykte. It kin jo helpe om minder symptomen te hawwen, en rapper better wurde.
Leukemyske sellen (de kankerige B-sellen yn jo bloed in bonkenmerk) kinne ûnkontroleare groeie en jo bonken, bloedstream, lymfeknoten, lever of milt oerwinne. Om't it bienmurch fol is mei CLL / SLL-sellen te jong om goed te wurkjen, sille jo normale bloedsellen beynfloede wurde. Stypjende behanneling kin dingen omfetsje lykas jo bloed- of platelettransfúzjes hawwe, of jo kinne antibiotika hawwe om ynfeksjes te foarkommen of te behanneljen.
Stypjende soarch kin in oerlis mei in spesjalisearre soarchteam (lykas kardiology as jo problemen hawwe mei jo hert) of palliative soarch om jo symptomen te behearjen. It kin ek petearen hawwe oer jo foarkar foar jo behoeften foar sûnenssoarch yn 'e takomst. Dit hjit Advanced Care Planning.
Palliative soarch
It is wichtich om te witten dat it Palliative Care-team op elk momint yn jo behannelingpaad kin wurde oproppen, net allinich oan 'e ein fan it libben. Palliative soarchteams binne geweldich yn it stypjen fan minsken mei besluten dy't se moatte nimme oan 'e ein fan har libben. Mar, se sjogge net allinnich nei minsken dy't stjerre. Se binne ek saakkundigen yn it behearen fan hurde symptomen op elk momint yn jo reis mei CLL / SLL. Wês dus net bang om om har ynput te freegjen.
As jo en jo dokter beslute om stypjende soarch te brûken, of kurative behanneling foar jo lymphoma te stopjen, kinne in protte dingen dien wurde om jo te helpen om in skoft sa sûn en noflik mooglik te bliuwen.
Chemotherapy (gemo)
Jo kinne dizze medisinen as tablet hawwe en / of as drip (ynfúzje) yn jo ader (yn jo bloedstream) jûn wurde by in kankerklinyk of sikehûs. Ferskate ferskillende chemo-medikaasjes kinne wurde kombinearre mei in immunotherapy-medisyn. Chemo deadet rap groeiende sellen, sadat jo ek guon fan jo goede sellen kinne beynfloedzje dy't fluch groeie, wêrtroch side-effekten feroarsaakje.
Monoklonale antykodym (MAB)
Jo kinne in MAB-ynfúzje hawwe yn in kankerklinyk of sikehûs. MAB's hechtsje oan 'e lymfoomsel en lûke oare sykten oan dy't wite bloedsellen en aaiwiten bestride nei de kanker. Dit helpt jo eigen ymmúnsysteem om de CLL / SLL te bestriden.
Chemo-immunotherapy
Chemotherapy (bygelyks FC) kombinearre mei immunotherapy (bygelyks rituximab). It begjin fan 'e immunotherapy-medisyn wurdt normaal tafoege oan' e ôfkoarting foar it chemotherapy-regimen, lykas FCR.
Targeted therapy
Jo kinne dizze as tablet nimme thús of yn it sikehûs. Doelrjochte terapyen hechtsje oan 'e lymfoomsel en blokkearje sinjalen dy't it nedich is om te groeien en mear sellen te produsearjen. Dit stopet de kanker fan groei, en feroarsaket de lymphomasellen om te stjerren. Foar mear ynformaasje oer dizze behannelingen, sjoch asjebleaft ús Orale terapyen factsheet.
Stamseltransplantaasje (SCT)
As jo jong binne en agressyf (rapst groeiende) CLL / SLL hawwe, kin in SCT brûkt wurde, mar dit is seldsum. Om mear te learen oer stamseltransplantaasjes, sjoch asjebleaft de factsheets Transplantaasjes yn Lymphoma
Begjin terapy
In protte minsken mei CLL / SLL sille gjin behanneling nedich wêze as se earst diagnostearre wurde. Ynstee sille jo op 'e wacht gean en wachtsje. Dit is gewoanlik foar minsken mei sykte fan poadium 1 of 2, en sels guon minsken mei sykte fan poadium 3.
As jo stadium 3 of 4 CLL / SLL hawwe, moatte jo miskien begjinne mei behanneling. As jo begjinne mei behanneling foar de earste kear, wurdt it earste-line behanneling neamd. Jo kinne mear as ien medisyn hawwe, en dizze kinne gemoterapy, in monoklonaal antykodyk of doelgerichte terapy omfetsje.
As jo dizze behannelingen hawwe, sille jo se yn syklusen hawwe. Dat betsjut dat jo de behanneling hawwe, dan in skoft, dan in oare rûn (syklus) fan behanneling. Foar de measte minsken mei CLL / SLL is chemoimmunotherapy effektyf om in remission te berikken (gjin tekens fan kanker).
Genetyske mutaasjes en behanneling
Guon genetyske abnormaliteiten kinne betsjutte dat rjochte terapyen it bêste foar jo wurkje, en oare genetyske abnormaliteiten - as normale genetika kin betsjutte dat chemoimmunotherapy it bêste sil wurkje.
Normaal IgHV (net-mutearre IgHV) OF 17p wiskje OF a mutaasje yn jo TP53-gen
Jo CLL/SLL sil nei alle gedachten net reagearje op gemoterapy, mar it kin ynstee reagearje op ien fan dizze rjochte behannelingen:
- Ibrutinib - in rjochte terapy neamd in BTK-ynhibitor
- Acalabrutinib - in rjochte terapy (BTK-ynhibitor) mei of sûnder in monoklonaal antykodym neamd obinutuzumab
- Venetoclax & Obinutuzumab - venetoclax is in soarte fan doelgerichte terapy neamd in BCL-2-ynhibitor, obinutuzumab is in monoklonaal antykodym
- Idelalisib & rituximab - idelalisib is in doelgerichte terapy neamd in PI3K-ynhibitor, en rituximab is in monoklonaal antykodym
- Jo kinne ek yn oanmerking komme om diel te nimmen oan in klinyske proef - Freegje jo dokter hjiroer
Wichtige ynformaasje - Ibrutinib en Acalabrutinib binne op it stuit TGA goedkard, wat betsjut dat se beskikber binne yn Austraalje. Se binne lykwols net op it stuit PBS neamd as earste-line behanneling yn CLL / SLL. Dit betsjut dat se in soad jild kostje om tagong te krijen. It kin mooglik wêze om tagong te krijen ta de medisinen op "mearlike grûnen", wat betsjuttet dat de kosten foar in part of folslein dekt wurde troch it farmaseutyske bedriuw. Asto hast normale (unmutated) IgHV, of 17p wiskje, freegje jo dokter oer meilibjende tagong ta dizze medisinen.
Lymphoma Austraalje pleitet foar minsken mei CLL / SLL troch it yntsjinjen fan in yntsjinjen by de Pharmaceutical Benefits Advisory Committee (PBAC) om de PBS-listing te ferlingjen foar dizze medisinen foar earste-line behanneling; meitsje dizze medisinen mear tagonklik foar mear minsken mei CLL / SLL.
Jo kinne ek helpe om bewustwêzen te ferheegjen en jo eigen yntsjinjen by de PBAC yn te setten foar de PBS-listing as earste-line-terapy troch hjir te klikken.
Mutated IgHV, of fariaasje oars as de boppesteande
Jo kinne standertbehannelingen oanbean wurde foar CLL / SLL, ynklusyf gemoterapy of chemoimmunotherapy. De immunotherapy (rituximab of obinutuzumab) sil allinich wurkje as jo CLL / SLL-sellen in sel-oerflakmarker hawwe neamd CD20 op harren. Jo dokter kin jo witte as jo sellen CD20 hawwe.
Der binne in pear ferskillende medisinen en kombinaasjes jo dokter kin kieze út as jo in mutearre IgHV . Dêr heart by:
- Bendamustine & rituximab (BR) - bendamustine is in gemoterapy en rituximab is in monoklonaal antykodyk. Se wurde beide jûn as infuzje.
- Fludarabine, cyklofosfamide & rituximab (FC-R). Fludarabine en cyclophosphamide binne gemoterapy en rituximab is in monoklonaal antykodym.
- Chlorambucil & Obinutuzumab - chlorambucil is in gemoterapytablet en obinutuzumab is in monoklonaal antykodyk. It wurdt benammen jûn oan âldere, kwetsbere minsken.
- Chlorambucil - in chemotherapy tablet
- Jo kinne ek yn oanmerking komme om diel te nimmen oan in klinyske proef
As jo de namme witte fan 'e behanneling dy't jo sille hawwe, kinne jo fine mear ynformaasje hjir.
Remission en Relapse
Nei behanneling sille de measte fan jo yn remission gean. Remission is in tiidperioade wêryn jo gjin tekens fan CLL / SLL yn jo lichem hawwe, of as de CLL / SLL ûnder kontrôle is en gjin behanneling nedich is. Remission kin in protte jierren duorje, mar úteinlik komt CLL normaal werom (relapses) en wurdt in oare behanneling jûn.
Refractory CLL / SLL
In pear fan jo kinne miskien gjin remission berikke mei jo earste-line behanneling. As dit bart, wurdt jo CLL / SLL "refractory" neamd. As jo refractory CLL / SLL hawwe, sil jo dokter wierskynlik in oare medikaasje wolle besykje.
Behanneling dy't jo hawwe as jo refractaire CLL / SLL hawwe of nei in weromfal wurdt twaddeline-terapy neamd. It doel fan twadde-line behanneling is om jo wer yn remission te setten.
As jo fierdere remission hawwe, dan weromfalle en mear behanneling hawwe, dizze folgjende behannelingen wurde tredde-line behanneling, fjirde-line behanneling en sa neamd.
Jo kinne ferskate soarten behanneling nedich hawwe foar jo CLL / SLL. Eksperts ûntdekke nije en effektiver behannelingen dy't de lingte fan remisjes ferheegje. As jo CLL/SLL net goed reagearret op 'e behanneling of der is in weromfalling hiel fluch nei behanneling (binnen seis moanne) wurdt dit bekend as refractaire CLL/SLL en sil in oare soarte behanneling nedich wêze.
Hoe twadde-line behanneling wurdt keazen
Op it stuit fan weromfalling sil de kar fan behanneling ôfhingje fan ferskate faktoaren, ynklusyf.
- Hoe lang wiene jo yn remission foar
- Jo algemiene sûnens en leeftyd
- Hokker CLL-behanneling/s jo yn it ferline krigen hawwe
- Jo foarkar.
Dit patroan kin himsels oer in protte jierren werhelje. Nije rjochte terapyen binne beskikber foar weromfallende of refractêre sykte en guon mienskiplike behannelingen foar weromfallende CLL / SLL kinne de folgjende omfetsje:
- Venetoclax - in rjochte terapy (BCL2-ynhibitor) - in tablet
- Ibrutinib (Ibruvica) - in rjochte terapy (BTK inhibitor) - tablet
- Acalabrutinib - in rjochte terapy (BTK inhibitor) - tablet
- Idelalisib en Rituximab - idelalisib is in rjochte terapy (PI3K-ynhibitor) en rituximab is in monoklonaal antykodym. Idelalisib is in tablet en rituximab wurdt jûn as drip yn jo ieren.
Mear ynformaasje oer rjochte terapyen kinne fûn wurde hjir.
As jo binne jong en fit (oars as in hawwende CLL / SLL) do kinst hawwe in Allogene stamseltransplantaasje.
It wurdt oanrikkemandearre dat jo elke kear as jo nije behannelingen moatte begjinne jo jo dokter freegje oer klinyske proeven wêrfoar jo yn oanmerking komme kinne. Klinyske proeven binne wichtich om nije medisinen te finen, as kombinaasjes fan medisinen om behanneling fan CLL / SLL yn 'e takomst te ferbetterjen.
Se kinne jo ek in kâns biede om in nije medisinen, kombinaasje fan medisinen, of oare behannelingen te besykjen dy't jo net bûten de proef kinne krije. As jo ynteressearre binne om diel te nimmen oan in klinyske proef, freegje jo dokter hokker klinyske proef jo yn oanmerking komme.
Guon behannelingen wurde hifke foar CLL / SLL
D'r binne in protte behannelingen en nije behannelingkombinaasjes dy't op it stuit wurde hifke yn klinyske proeven rûn de wrâld foar pasjinten mei sawol nij diagnostearre as weromfallende CLL. Guon terapyen ûnder ûndersyk binne;
- Venetoclax kombinaasje-terapy - gebrûk fan venetoclax mei oare soarten behanneling
- Zanubrutinib - in kapsule dy't in rjochte terapy is (BTK-ynhibitor)
- Chimeric antigeen receptor T-cell therapy (CAR T-cell therapy)
Jo kinne ek ús 'Understanding Clinical Trials' feit sheet of besykje ús webside foar mear ynformaasje oer klinyske proeven
Prognoaze foar CLL / SLL - en wat bart as de behanneling einiget
Prognoaze sjocht nei wat de ferwachte útkomst fan jo CLL / SLL sil wêze, en hokker ynfloed jo behanneling wierskynlik sil hawwe.
CLL / SLL is net te genêzen mei hjoeddeistige behannelingen. Dit betsjut dat as jo ienris diagnostearre binne, jo de rest fan jo libben CLL / SLL sille hawwe ... Mar in protte minsken libje noch in lang en sûn libben mei CLL / SLL. It doel, as yntinsje fan behanneling is om de CLL / SLL op in behearlik nivo te hâlden en te soargjen dat jo net folle oant gjin symptomen hawwe dy't jo libbenskwaliteit beynfloedzje.
Elkenien mei CLL / SLL hat ferskate risikofaktoaren, ynklusyf leeftyd, medyske skiednis en genetika. Dat, it is heul lestich om te praten oer prognose yn algemiene sin. It wurdt oanrikkemandearre dat jo mei jo spesjalist prate oer jo eigen risikofaktoaren, en hoe't dizze ynfloed kinne op jo prognose.
Survivorship - Libje mei kanker
In sûne libbensstyl, as wat positive feroarings yn 'e libbensstyl nei behanneling kin in grutte help wêze foar jo herstel. D'r binne in protte dingen dy't jo kinne dwaan om jo te helpen goed te libjen mei CLL / SLL.
In protte minsken fine dat nei in kankerdiagnoaze, as behanneling, har doelen en prioriteiten yn it libben feroarje. Om te witten wat jo 'nije normaal' is, kin tiid duorje en frustrerend wêze. Ferwachtingen fan jo famylje en freonen kinne oars wêze as dy fan jo. Jo kinne fiele isolearre, wurch of in oantal ferskillende emoasjes dat kin feroarje eltse dei. De wichtichste doelen nei behanneling foar jo CLL / SLL is om werom te kommen ta it libben en:
- wês sa aktyf mooglik yn jo wurk, famylje en oare libbensrollen
- ferminderje de side-effekten en symptomen fan 'e kanker en syn behanneling
- identifisearje en beheare alle lette side-effekten
- helpe jo sa ûnôfhinklik mooglik te hâlden
- ferbetterje jo leefberens en behâlde goede mentale sûnens
Kanker Rehabilitaasje
Ferskillende soarten kankerrehabilitaasje kinne jo wurde oanrikkemandearre. Dit kin ien fan in breed oanbod fan tsjinsten betsjutte, lykas:
- fysike terapy, pine management
- nutritional en oefening planning
- emosjonele, karriêre en finansjele radgivning
Wy hawwe in pear geweldige tips yn ús feitblêden hjirûnder:
- Eangst foar weromkomst fan kanker en eangst foar scan
- Sliepbehear en lymphoma
- Oefening en lymphoma
- Fatigens en lymphoma
- Seksualiteit en yntimiteit
- Emosjonele ynfloed fan lymphoma diagnoaze en behanneling
- Emosjonele ynfloed fan libjen mei lymphoma
- Emosjonele ynfloed fan lymphoma nei it foltôgjen fan lymphoma-behanneling
- Soarch foar ien mei lymfoom
- Emosjonele ynfloed fan weromfallend of refractêr lymphoma
- Komplementêre en alternative terapyen: Lymphoma
- Self-care en Lymphoma
- Nutrition en Lymphoma
Transformearre lymfoom (transformaasje fan Richter)
Wat is transformaasje
In transformearre lymfoom is in lymfoom dat yn earste ynstânsje diagnostearre waard as indolint (stadich groeiend), mar is feroare yn in agressive (rapst groeiende) sykte.
Transformaasje is seldsum, mar kin barre as genen yn 'e indolente lymfomsellen oer de tiid skansearre wurde. Dit kin natuerlik barre, of as gefolch fan guon behannelingen, wêrtroch't de sellen rapper groeie. As dit bart yn CLL / SLL, wurdt it Richter's Syndrome (RS) neamd.
As dit bart, kin jo CLL / SLL transformearje yn in soarte lymfoom neamd Diffuse Large B-cell Lymphoma (DLBCL) of sels selden in T-cell Lymphoma.
Foar mear ynformaasje oer Transformed Lymphoma sjoch ús factsheet hjir.