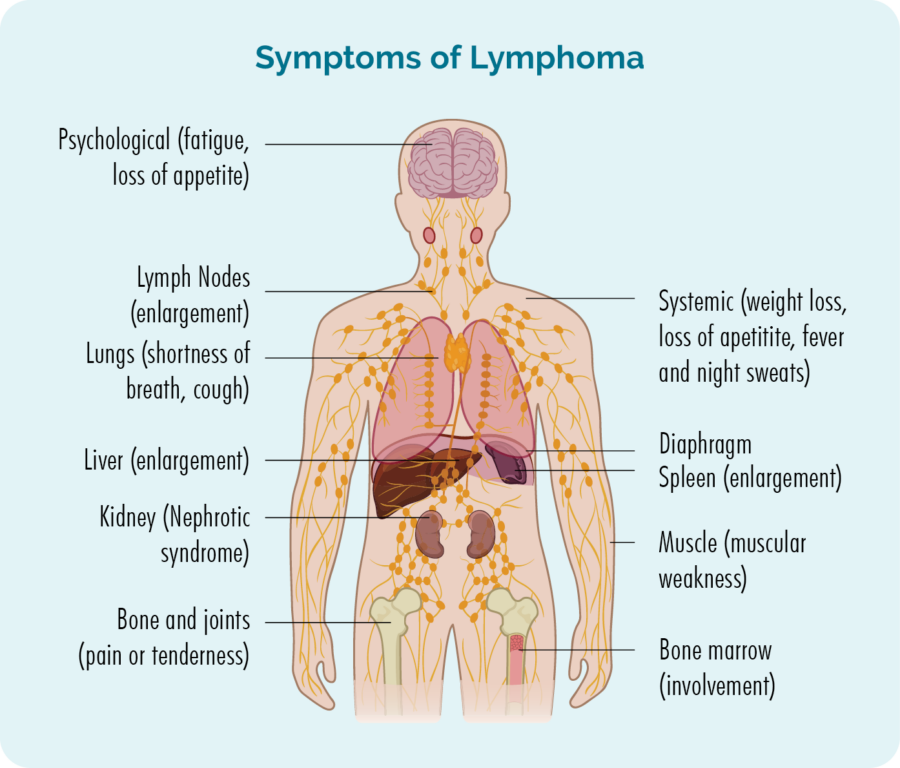
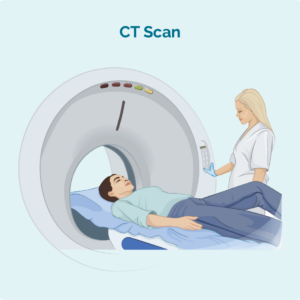
Visión xeral do linfoma cutáneo (pel).
O linfoma é un tipo de cancro que comeza nos glóbulos brancos chamados linfocitos. Estas células sanguíneas adoitan vivir no noso sistema linfático, pero poden viaxar a calquera parte do noso corpo. Son células importantes do noso sistema inmunitario, loitan contra infeccións e enfermidades e axudan a que outras células inmunitarias funcionen de forma máis eficaz.
Sobre os linfocitos
Temos diferentes tipos de linfocitos, sendo os principais grupos Linfocitos de células B Linfocitos de células T. Tanto os linfocitos B como T teñen unha función especializada, tendo unha "memoria inmunolóxica". Isto significa que cando temos unha infección, enfermidade ou se algunhas das nosas células están danadas (ou mutadas), os nosos linfocitos examinan estas células e crean "células B ou T de memoria" especializadas.
Estas células de memoria gardan toda a información sobre como combater a infección ou reparar as células danadas se a mesma infección ou dano volve ocorrer. Deste xeito, poden destruír ou reparar as células moito máis rápido e de forma máis eficaz a próxima vez.
- Os linfocitos de células B tamén producen anticorpos (inmunoglobulinas) para axudar a combater as infeccións.
- As células T axudan a regular as nosas respostas inmunitarias para que o noso sistema inmunitario funcione eficazmente para combater as infeccións, pero tamén axuda a deter a resposta inmune unha vez que a infección desaparece.
Os linfocitos poden converterse en células cancerosas de linfoma
Os linfomas cutáneos ocorren cando as células B ou as células T que viaxan á túa pel se fan cancerosas. As células cancerosas de linfoma divídense e crecen sen control, ou non morren cando deberían.
Tanto os adultos como os nenos poden contraer linfomas cutáneos e a maioría das persoas con linfoma cutáneo terán células T cancerosas. Só 5 de cada 20 persoas con linfoma cutáneo terán un linfoma de células B.
Os linfomas cutáneos tamén se dividen en:
- indolente - Os linfomas indolentes son de crecemento lento e adoitan pasar por etapas nas que están "durmindo" sen causar danos. É posible que non necesites ningún tratamento se tes un linfoma cutáneo indolente, aínda que algunhas persoas o farán. A maioría dos linfomas indolentes non se estenden a outras partes do seu corpo, aínda que algúns poden cubrir diferentes áreas da pel. Co paso do tempo, algúns linfomas indolentes poden chegar a ser avanzados, o que significa que se estenden a outras partes do seu corpo, pero isto é raro coa maioría dos linfomas cutáneos.
- Agresivo – Os linfomas agresivos son linfomas de crecemento rápido que poden desenvolverse rapidamente e estenderse a outras partes do corpo. Se tes un linfoma cutáneo agresivo, terás que comezar o tratamento pouco despois de que te diagnostiquen a enfermidade.
Síntomas do linfoma cutáneo
Linfoma cutáneo indolente
É posible que non teña ningún síntoma notable se ten un linfoma indolente. Debido a que os linfomas indolentes crecen lentamente, desenvólvense ao longo de moitos anos, polo que unha erupción ou lesión na pel pode pasar desapercibida. Se presenta síntomas, poden incluír:
- unha erupción que non desaparece
- áreas con coceira ou dor na súa pel
- manchas de pel planas, avermelladas e escamosas
- feridas que poden rachar e sangrar e non curar como se esperaba
- vermelhidão xeneralizada sobre grandes áreas da pel
- un só ou varios grumos na túa pel
- Se tes unha pel de cor máis escura, podes ter áreas de pel máis claras que outras (en lugar de vermelhidão).
Parches, pápulas, placas e tumores - Cal é a diferenza?
As lesións que tes con linfomas cutáneos poden ser unha erupción xeneralizada, ou poden denominarse parches, pápulas, placas ou tumores.
Patches – Adoitan ser áreas planas de pel que son diferentes á pel que a rodea. Poden ser lisos ou escamosos e poden parecer unha erupción xeral.
Pápulas - Son áreas pequenas e sólidas de pel elevadas e poden parecer unha espiña dura.
Placas – Son áreas de pel endurecidas que adoitan estar lixeiramente elevadas, áreas de pel máis grosas que adoitan ser escamosas. As placas moitas veces pódense confundir con eczema ou psoríase.
Tumores – Son protuberancias, bultos ou nódulos elevados que ás veces poden converterse en feridas que non cicatrizan.
Linfoma cutáneo agresivo e avanzado
Se tes un linfoma cutáneo agresivo ou avanzado, podes ter algún dos síntomas anteriores, pero tamén podes ter outros. Estes poden incluír:
- Ganglios linfáticos inchados que podes ver ou sentir como un bulto debaixo da túa pel; normalmente estarán no pescozo, axila ou ingle.
- A fatiga que é cansazo extremo non mellora co descanso ou o sono.
- Sangrado ou hematomas inusuales.
- Infeccións que seguen volvendo ou non desaparecen.
- Falta de respiración.
- Síntomas B.

Como se diagnostica o linfoma cutáneo?
Necesitará unha biopsia ou varias biopsias para diagnosticar o linfoma cutáneo. O tipo de biopsia que teñas dependerá do tipo de erupción ou lesións que teñas, onde estean situadas no teu corpo e do seu tamaño. Tamén dependerá de se só a túa pel se ve afectada ou se o linfoma se estendeu a outras partes do teu corpo, como os ganglios linfáticos, os órganos, o sangue ou a medula ósea. A continuación enuméranse algúns dos tipos de biopsias que se poden recomendar para vostede.
Biopsia da pel
Unha biopsia da pel é cando se elimina unha mostra da súa erupción ou lesión e se envía a unha patoloxía para a súa proba. Nalgúns casos, se ten unha única lesión, pódese eliminar toda a lesión. Hai diferentes formas de realizar a biopsia de pel, e o teu médico poderá falar contigo sobre a biopsia de pel adecuada para as túas circunstancias.
Biopsia de ganglios linfáticos
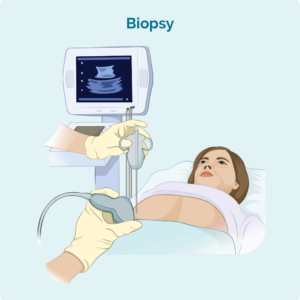
Se tes ganglios linfáticos inchados que se poden ver ou sentir, ou que apareceron nas exploracións, podes facerte unha biopsia para ver se o linfoma se estendeu aos teus ganglios linfáticos. Hai dous tipos principais de biopsias de ganglios linfáticos que se usan para diagnosticar o linfoma.
Eles inclúen:
Biopsia de agulla do núcleo - onde se usa unha agulla para extraer unha mostra do ganglio linfático afectado. Terá un anestésico local para adormecer a zona para que non sinta dor durante este procedemento. Nalgúns casos, o médico ou o radiólogo poden usar unha ecografía para guiar a agulla no lugar axeitado para a biopsia.
Biopsia por escisión - cunha biopsia por escisión é probable que teña un anestésico xeral para durmir durante o procedemento. Elimínase un ganglio linfático ou unha lesión enteiro durante a biopsia por escisión, polo que se pode comprobar todo o ganglio ou a lesión na patoloxía para detectar sinais de linfoma. É probable que teñas algúns puntos e un apósito cando espertes. A túa enfermeira poderá falar contigo sobre como coidar a ferida e cando/se necesitas que te quiten os puntos.
Subtipos de linfomas cutáneos de células T indolentes
A micose fungoide é o subtipo máis común de linfoma cutáneo indolente de células T. Adoita afectar aos adultos maiores e aos homes un pouco máis que ás mulleres, pero os nenos tamén poden desenvolver MF. Nos nenos afecta por igual a nenos e nenas e adoita diagnosticarse arredor dos 10 anos.
A MF adoita afectar só a túa pel, pero preto de 1 de cada 10 persoas poden ter un tipo de MF máis agresivo que pode estenderse aos ganglios linfáticos, ao sangue e aos órganos internos. Se tes un MF agresivo, necesitarás un tratamento similar aos tratamentos que se dan para outros linfomas cutáneos agresivos de células T.
O ALCL cutáneo primario é un linfoma indolente (de crecemento lento) que comeza nas células T das capas da pel.
Este tipo de linfoma chámase ás veces un subtipo de linfoma cutáneo e ás veces chámase un subtipo de Linfoma anaplásico de células grandes (ALCL). O motivo das diferentes clasificacións é porque as células de linfoma teñen características similares a outros tipos de ALCL, como son células moi grandes que teñen un aspecto moi diferente das súas células T normais. Non obstante, normalmente só afecta a túa pel e crece moi lentamente.
A diferenza dos subtipos agresivos de linfoma cutáneo e ALCL, é posible que non necesite ningún tratamento para PcALCL. Podes vivir con PcALCL o resto da túa vida, pero é importante saber que podes vivir ben con el e que non teña ningún efecto negativo na túa saúde. Normalmente só afecta a túa pel e moi raramente esténdese pola túa pel a outras partes do teu corpo.
PcALCL adoita comezar cunha erupción ou bultos na pel que poden ser coceira ou dolorosa, pero que tampouco che causen molestias. Ás veces, pode ser máis como unha ferida que non cura como esperarías. Calquera tratamento de PcALCL é probable que mellore calquera comezón ou dor, ou para mellorar o aspecto do linfoma en lugar de tratar o propio linfoma. Non obstante, se o PcALCL só afecta a unha área moi pequena da pel, pódese eliminar con cirurxía ou mediante radioterapia.
PcALCL é máis común en persoas de entre 50 e 60 anos, pero pode afectar a calquera persoa de calquera idade, incluídos os nenos.
O SPTCL pode ocorrer tanto en nenos como en adultos, pero é máis común en adultos, cunha idade media no momento do diagnóstico de 36 anos. Chámase así porque parece outra condición chamada paniculite, que ocorre cando o tecido graxo debaixo da pel se inflama, facendo que se formen bultos. Aproximadamente unha de cada cinco persoas con SPTCL tamén terá unha enfermidade autoinmune existente que fai que o seu sistema inmunitario ataque o seu corpo.
O SPTCL ocorre cando as células T cancerosas viaxan e permanecen nas capas máis profundas da pel e do tecido graxo, o que fai que aparezan grumos baixo a pel que podes ver ou sentir. Incluso podes notar algunhas placas na túa pel. A maioría das lesións miden aproximadamente 2 cm de tamaño ou menos.
Outros efectos secundarios que pode ter con SPTCL inclúen:
- coágulos de sangue ou sangrado inusual
- calafríos
- Linfohistiocitose hemofagocítica: unha condición na que ten demasiadas células inmunitarias activadas que causan danos na medula ósea, células sanguíneas e órganos sans.
- Un fígado e/ou bazo agrandados.
A papulose linfomatoide (LyP) pode afectar a nenos e adultos. Non é cancro polo que oficialmente non é un tipo de linfoma. Non obstante, considérase un precursor do linfoma cutáneo de células T como a micose fungoide ou o linfoma de células grandes anaplásicos cutáneos primarios, e máis raramente. Linfoma de Hodgkin. Se lle diagnosticaron esta afección, pode que non necesite ningún tratamento, pero o seu médico controlará máis de cerca calquera signo de que a LyP se volva cancerosa.
É unha condición que afecta a túa pel na que podes ter grumos que veñen e van na túa pel. As lesións poden comezar pequenas e crecer. Poden rachar e sangrar antes de secarse e desaparecer sen ningunha intervención médica. As lesións poden tardar ata 2 meses en desaparecer. Non obstante, se causan dor ou comezón ou outros síntomas incómodos, pode ter un tratamento para mellorar estes síntomas.
Se aparece frecuentemente erupcións cutáneas ou lesións como esta, consulte co seu médico para unha biopsia.
Subtipos de linfomas cutáneos de células B indolentes
O linfoma do centro folicular cutáneo primario (pcFCL) é un linfoma de células B indolente (de crecemento lento). É común no mundo occidental e afecta a pacientes maiores, sendo a idade media no momento do diagnóstico de 60 anos.
Este é o subtipo máis común de linfoma cutáneo de células B. Adoita ser indolente (crecemento lento) e desenvólvese ao longo de meses, ou mesmo anos. Adoita aparecer como lesións ou tumores avermellados ou marróns irregulares na pel da cabeza, pescozo, peito ou abdome. Moitas persoas nunca necesitarán tratamento para PCFCL, pero se ten síntomas incómodos ou está preocupado pola súa aparencia, é posible que lle ofrezan tratamento para mellorar os síntomas ou a aparencia do linfoma.
O linfoma da zona marxinal cutánea primaria (pcMZL) é o segundo subtipo máis común de linfomas cutáneos de células B e afecta aos homes o dobre que ás mulleres, pero tamén pode ocorrer en nenos. É máis común en persoas maiores de 55 anos e persoas que tiveron unha infección previa pola enfermidade de Lyme.
Os cambios na pel poden desenvolverse nun só lugar ou en varios lugares do teu corpo. Máis comúnmente comeza nos teus brazos, peito ou costas como manchas ou grumos rosas, vermellos ou roxos.
Estes cambios ocorren durante un longo período de tempo, polo que poden non ser moi perceptibles. É posible que non necesites ningún tratamento de pcMZL, pero pódense ofrecer tratamentos se tes síntomas que che causan preocupación.
Este é un subtipo moi raro de CBCL que se atopa en pacientes inmunocomprometidos e que tiveron o virus de Epstein-Barr, o virus que causa a febre glandular.
É probable que só teñas unha úlcera na túa pel ou no teu tracto gastrointestinal ou na boca. A maioría das persoas non necesitan tratamento para este subtipo de CBCL. Non obstante, se está a tomar medicamentos inmunosupresores, o seu médico pode revisar a dose para permitir que o seu sistema inmunitario se recupere un pouco.
En casos raros, pode necesitar tratamento con anticorpos monoclonais ou medicamentos antivirais.
Subtipos de linfoma agresivo
A síndrome de Sezary chámase así porque as células T cancerosas chámanse células de Sezary.
É o linfoma cutáneo de células T (CTCL) máis agresivo e, a diferenza doutros tipos de CTCL, as células de linfoma (Sezary) atópanse non só nas capas da pel, senón tamén no sangue e na medula ósea. Tamén poden estenderse aos ganglios linfáticos e outros órganos.
A síndrome de Sezary pode afectar a calquera, pero é un pouco máis común en homes maiores de 60 anos.
Os síntomas que podes ter coa síndrome de Sezary inclúen:
- Síntomas B
- coceira severa
- ganglios linfáticos inchados
- fígado e / ou bazo inchado
- engrosamento da pel nas palmas das mans ou nas plantas dos pés
- engrosamento dos dedos e unhas dos pés
- perda de cabelo
- caída da pálpebra do ollo (isto chámase ectropión).
Debido á natureza de crecemento rápido das células de Sezary, pode responder ben á quimioterapia que funciona destruíndo as células de crecemento rápido. Non obstante, a recaída é común coa síndrome de Sezary, o que significa que mesmo despois dunha boa resposta, é probable que a enfermidade volva e necesite máis tratamento.
Este é un linfoma de células T moi raro e agresivo que produce múltiples lesións cutáneas que se desenvolven rapidamente na pel en todo o corpo. As lesións poden ser pápulas, nódulos ou tumores que poden ulcerarse e aparecer como feridas abertas. Algúns poden parecer placas ou parches e outros poden sangrar.
Outros síntomas poden incluír:
- Síntomas B
- Perda de apetito
- fatiga
- diarrea
- vómitos
- ganglios linfáticos inchados
- aumento do fígado ou bazo.
Debido á natureza agresiva, o PCAETL pode estenderse a áreas do seu corpo, incluíndo ganglios linfáticos e outros órganos.
Necesitará tratamento con quimioterapia rapidamente despois do diagnóstico.
Primaria cutánea (pel) Células B grandes difusas linfoma é un subtipo raro de linfoma que afecta a menos de 1 de cada 100 persoas con LNH.
Isto é menos común que outros subtipos de linfomas cutáneos de células B. É máis común en mulleres que en homes e adoita ser agresivo ou de crecemento rápido. O que significa que, ademais de afectar a túa pel, pode estenderse rapidamente a outras partes do teu corpo, incluídos os ganglios linfáticos e outros órganos.
Pode desenvolverse ao longo de semanas ou meses, e adoita afectar a persoas maiores ao redor dos 75 anos. A miúdo comeza nas pernas (tipo perna) como unha ou máis lesións/tumores, pero tamén pode crecer nos brazos e no torso (peito, costas e abdome).
Chámase linfoma primario cutáneo difuso de células B grandes porque aínda que comeza nas células B das capas da pel, as células de linfoma son similares ás que se atopan noutros subtipos de linfoma difuso de células B grandes (DLBCL). Por este motivo, este subtipo de linfoma cutáneo de células B adoita tratarse de xeito similar a outros subtipos de DLBCL. Para obter máis información sobre DLBCL, prema aquí.
Estadificación do linfoma cutáneo
Unha vez que se confirme que tes un linfoma cutáneo, terás que facer máis probas para ver se o linfoma se estendeu a outras partes do teu corpo.
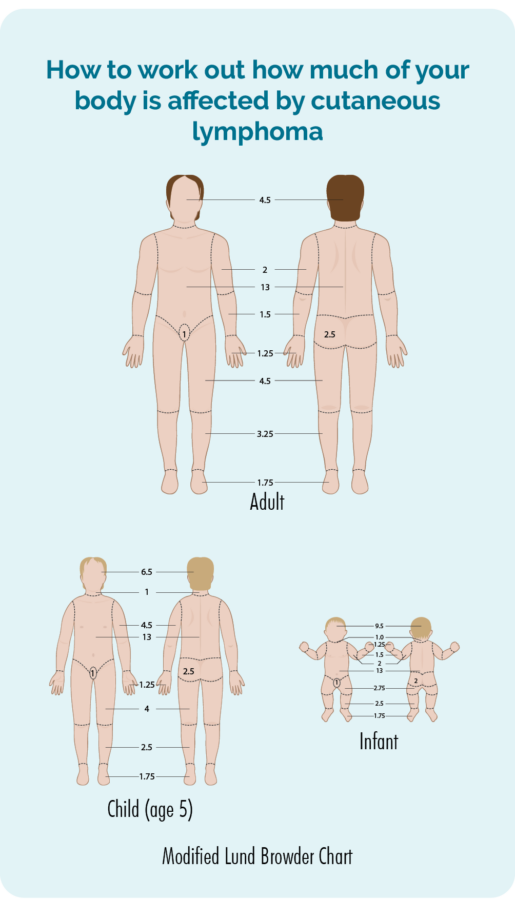
Exame físico
O seu médico fará un exame físico e comprobará a pel de todo o corpo para ver canto da súa pel está afectada polo linfoma. Poden solicitar o teu consentimento para facer fotos para que teñan un rexistro de como era antes de comezar calquera tratamento. Despois utilizarán estes para comprobar se hai melloras co tratamento. O consentimento é a túa elección, non tes que ter fotos se non te sentes cómodo con isto, pero se o aceptas, terás que asinar un formulario de consentimento.
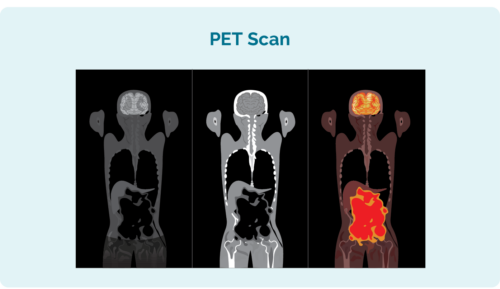 Tomografía por emisión de positrones (PET).
Tomografía por emisión de positrones (PET).
A PET é unha exploración de todo o seu corpo. Realízase nunha sección especial do hospital chamada "medicina nuclear" e recibirás unha inxección dun medicamento radioactivo que as células do linfoma absorben. Cando se realiza a exploración, as áreas con linfoma ilúmense na exploración para mostrar onde está o linfoma e o tamaño e a forma do mesmo.
Tomografía computarizada (TC).
Unha tomografía computarizada é unha radiografía especializada que toma imaxes tridimensionais do interior do seu corpo. Normalmente leva a exploración dunha zona do teu corpo como o peito, o abdome ou a pelve. Estas imaxes poden mostrar se tes ganglios linfáticos inchados no fondo do teu corpo ou áreas que parecen cancerosas nos teus órganos.

Biopsia de medula ósea
A maioría das persoas con linfoma cutáneo non necesitarán unha biopsia de medula ósea. Non obstante, se tes un subtipo agresivo, pode que necesites un para comprobar se o linfoma se estendeu á medula ósea.
Durante a biopsia de medula ósea tómanse dous tipos de biopsias:
- Aspirado de medula ósea (BMA): esta proba toma unha pequena cantidade do líquido que se atopa no espazo da medula ósea
- Trephine aspirado de medula ósea (BMAT): esta proba toma unha pequena mostra do tecido da medula ósea
Sistema de estadificación TNM/B para linfoma cutáneo
A estadificación do linfoma cutáneo utiliza un sistema chamado TNM. Se tes MF ou SS engadirase unha letra adicional: TNMB.
T = tamaño de Tumor - ou a parte do seu corpo afectado polo linfoma.
N = linfa Nodas implicadas: comproba se o linfoma foi aos teus ganglios linfáticos e cantos ganglios linfáticos teñen linfoma neles.
M = Metastasis: comproba se e ata onde se estendeu o linfoma no seu corpo.
B = BLood: (só MF ou SS) comproba canto linfoma hai no sangue e na medula ósea.
Estadificación TNM/B do linfoma cutáneo |
||
Linfoma cutáneo |
Só micose fungoide (MF) ou síndrome de Sezary (SS). |
|
TTumorou pelafectado |
T1 - só tes unha lesión.T2 – tes máis dunha lesión cutánea pero as lesións están nunha zona ou dúas áreas próximas teu corpo.T3 - tes lesións en moitas áreas do teu corpo. |
T1 - menos do 10% da súa pel está afectada.T2 - Máis do 10 % da súa pel está afectada.T3 – ten un ou máis tumores de máis de 1 cm.T4 – tes eritema (vermelhidão) que cobre máis do 80% do teu corpo. |
NLinfaNodos |
N0 - os teus ganglios linfáticos parece normal.N1 - un grupo de ganglios linfáticos están implicados.N2 - Dous ou máis grupos de ganglios linfáticos están afectados no pescozo, por riba da clavícula, as axilas, inguinas ou xeonllos.N3 - Os ganglios linfáticos no peito, pulmóns e vías respiratorias ou preto do seu peito, os principais vasos sanguíneos (aórtico) ou as cadeiras están implicados. |
N0 – Os teus ganglios linfáticos parecen normais.N1 – ten ganglios linfáticos anormais con cambios de grao baixo.N2 – Ten ganglios linfáticos anormais con cambios de grao alto.Nx – tes ganglios linfáticos anormais, pero non se coñece o grao. |
Mmetástase(espallamento) |
M0 - ningún dos seus ganglios linfáticos está afectado.M1 - O linfoma estendeuse aos ganglios linfáticos fóra da pel. |
M0 - ningún dos seus órganos internos está implicado, como pulmóns, fígado, riles, cerebro.M1 - O linfoma estendeuse a un ou máis dos seus órganos internos. |
BSangue |
N / A |
B0 - menos do 5% (5 de cada 100) linfocitos cancerosos no sangue.Estas células cancerosas do teu sangue chámanse células de Sezary.B1 – Máis do 5% dos linfocitos do teu sangue son células de Sezary.B2 – Máis de 1000 células de Sezary nunha cantidade moi pequena (1 microlitro) do teu sangue. |
O seu médico pode usar outras letras como "a" ou "b" para describir máis as súas células de linfoma. Estes poden referirse ao tamaño do seu linfoma, ao aspecto das células e se proceden dunha célula anormal (clons) ou de máis dunha célula anormal.Pídalle ao seu médico que explique a súa etapa e grao individual e o que significa para o seu tratamento. |
||
Tratamento do linfoma cutáneo indolente
A maioría dos linfomas indolentes non se poden curar aínda a pesar diso, moitas persoas con linfomas cutáneos indolentes nunca necesitarán tratamento.
Os linfomas cutáneos indolentes tampouco adoitan ser prexudiciais para a túa saúde, polo que calquera tratamento que teñas será xestionar os teus síntomas en lugar de curar a túa enfermidade.
Algúns síntomas que poden beneficiarse do tratamento inclúen:
- dor
- comezón
- feridas ou feridas que continúan sangrando
- vergoña ou ansiedade relacionada co aspecto do linfoma.
Os tipos de tratamento poden incluír os seguintes.
Tratamento local ou dirixido á pel.
Os tratamentos tópicos son cremas que fregas na zona do linfoma, mentres que a terapia dirixida á pel pode incluír radioterapia ou fototerapia. A continuación móstrase unha visión xeral dalgúns tratamentos que se lle poden ofrecer.
Corticosteroides – son tóxicos para as células do linfoma e axudan a destruílos. Tamén poden reducir a inflamación e axudar a mellorar os síntomas como a coceira.
Retinoides – son medicamentos moi similares á vitamina A. Poden axudar a reducir a inflamación e regular o crecemento das células da pel. Utilízanse con menos frecuencia, pero son útiles nalgúns tipos particulares de linfoma cutáneo.
Fototerapia - é un tipo de tratamento que utiliza luces especializadas (a miúdo UV) nas áreas da súa pel afectadas por linfoma. O UV interfire co proceso de crecemento das células e, ao danar o proceso de crecemento, o linfoma destrúese.
Radioterapia – utiliza raios X para causar danos no ADN da célula (o material xenético da célula) o que fai imposible que o linfoma se repare por si mesmo. Isto fai que a célula morra. Normalmente tardan uns días ou incluso semanas despois do inicio do tratamento con radiación para que as células morran. Este efecto pode durar varios meses, o que significa que as células cancerosas de linfoma da área tratada poden ser destruídas mesmo meses despois de que remate o tratamento.
Nalgúns casos pode ser operado, xa sexa con anestesia local ou xeral, para eliminar toda a zona da pel afectada polo linfoma. Isto é máis probable se ten unha soa lesión ou varias lesións máis pequenas. Úsase máis habitualmente como parte do proceso para diagnosticar o seu linfoma, en lugar de como cura.
Tratamentos sistémicos
Se tes moitas áreas do teu corpo afectadas polo linfoma, podes beneficiarte dun tratamento sistémico como a quimioterapia, a inmunoterapia ou a terapia dirixida. Descríbense con máis detalle na seguinte sección: Tratamento do linfoma cutáneo agresivo.
Tratamento do linfoma cutáneo agresivo ou avanzado
Os linfomas cutáneos agresivos e/ou avanzados trátanse de xeito similar a outros tipos de linfoma agresivo e poden incluír:
Tratamentos sistémicos
A quimioterapia é un tipo de tratamento que ataca directamente as células de crecemento rápido, polo que pode ser eficaz para destruír os linfomas de crecemento rápido. Pero non pode dicir a diferenza entre as células de crecemento rápido saudables e cancerosas, polo que pode causar algúns efectos secundarios non desexados, como a perda de cabelo, náuseas e vómitos, ou diarrea ou estreñimiento.
As inmunoterapias poden axudar ao teu sistema inmunitario a atopar e combater o linfoma de forma máis eficaz. Poden facelo de varias maneiras. Algúns, como os anticorpos monoclonais únense ao linfoma para axudar ao seu sistema inmunitario a "ver" o linfoma para que poida recoñecelo e destruílo. Tamén son capaces de afectar a estrutura da parede celular do linfoma, facendo que morran.
- Rituximab é un exemplo de anticorpo monoclonal que se pode usar para tratar come Linfomas de células B incluíndo o linfoma cutáneo de células B se teñen un marcador CD20.
- Mogamulizumab é un exemplo de anticorpo monoclonal aprobado para persoas con Micosis Funxidas ou Síndrome de Sezary.
- brentuximab vedotina é un exemplo de anticorpo monoclonal "conxugado" que está aprobado para outros tipos de Célula T. linfomas que teñen un marcador CD30. Ten unha toxina unida (conxugada) ao anticorpo, e o anticorpo envía a toxina directamente á célula do linfoma para destruíla desde o interior.
Outras, como as interleucinas e os interferóns, son proteínas especiais que aparecen naturalmente no noso corpo, pero que tamén se poden tomar como medicina. Funcionan aumentando o seu sistema inmunitario, axudándoo a espertar outras células inmunitarias e dicíndolle ao seu corpo que faga máis células inmunitarias para combater o linfoma.
Pode ter inmunoterapias por si só ou en combinación con outros tipos de tratamentos como a quimioterapia.
As terapias dirixidas son medicamentos feitos que teñen como obxectivo algo específico para a célula de linfoma, polo que adoitan ter menos efectos secundarios que outros tratamentos. Estes medicamentos funcionan interrompendo os sinais que as células do linfoma necesitan para sobrevivir. Cando non reciben estes sinais, as células do linfoma deixan de crecer ou morren de fame porque non reciben os nutrientes que necesitan para sobrevivir.
Transplante de células nai
Os transplantes de células nai só se usan se o teu linfoma non responde a outros tratamentos (é refractario) ou volve despois dun tempo de remisión (recaída). É un tratamento en varios pasos no que se eliminan as células nai (células sanguíneas moi inmaduras) propias ou dun doador mediante un procedemento chamado aférese, e despois se lle administran máis tarde, despois de ter unha dose elevada de quimioterapia.
Co linfoma cutáneo, é máis común que recibas células nai dun doador en lugar das túas. Este tipo de transplante de células nai chámase transplante de células nai aloxénicas.
Fotoféresis extracorpórea (ECP)
A fotoférese extracorpórea é un tratamento usado predominantemente para MF e SS avanzados. É un proceso de "lavar" o sangue e facer que as súas células inmunitarias sexan máis reactivas ao linfoma para provocar a morte das células do linfoma. Se necesitas este tratamento, o teu médico poderá proporcionarche máis información.
Ensaios Clínicos
Recoméndase que, sempre que necesite iniciar o tratamento, pregunte ao seu médico sobre os ensaios clínicos aos que pode ser elixible. Os ensaios clínicos son importantes para atopar novos medicamentos ou combinacións de medicamentos para mellorar o tratamento do linfoma cutáneo no futuro.
Tamén poden ofrecerche a oportunidade de probar un novo medicamento, unha combinación de medicamentos ou outros tratamentos que non poderás obter fóra do ensaio. Se estás interesado en participar nun ensaio clínico, pregúntalle ao teu médico para que ensaios clínicos podes participar.
Hai moitos tratamentos e novas combinacións de tratamento que se están a probar actualmente en ensaios clínicos en todo o mundo para pacientes con linfomas cutáneos recén diagnosticados e recidivantes.
Opcións de tratamento para o linfoma cutáneo agresivo ou en fase avanzada | |
Células B cutáneas | Células T cutáneas |
|
|
Pregúntalle tamén ao teu hematólogo ou oncólogo sobre os ensaios clínicos aos que poidas ser elixible. | |
Que pasa cando o tratamento non funciona ou o linfoma volve?
Ás veces, o tratamento para o linfoma non funciona ao principio. Cando isto ocorre denomínase linfoma refractario. Noutros casos, o tratamento pode funcionar ben, pero despois dun tempo de remisión o linfoma pode volver, isto chámase recaída.
Se tes un linfoma en recaída ou refractario, o teu médico quererá probar un tratamento diferente que poida funcionar mellor para ti. Estes seguintes tratamentos chámanse tratamentos de segunda liña e poden ser máis eficaces que o primeiro tratamento.
Fale co seu médico sobre cales son as expectativas do seu tratamento e cal será o plan se algún deles non funciona.
Que esperar cando remate o tratamento
Cando remates o teu tratamento, o teu médico especialista seguirá querendo verte regularmente. Realizarás controis regulares, incluíndo análises e análises de sangue. A frecuencia con que te fagas estas probas dependerá da túa circunstancia individual e o teu hematólogo poderá indicarche cantas veces queren verte.
Pode ser un momento emocionante ou estresante cando remata o tratamento, ás veces ambos. Non hai unha forma correcta ou incorrecta de sentir. Pero é importante falar dos teus sentimentos e do que necesitas cos teus seres queridos.
O apoio está dispoñible se está a ter dificultades para afrontar o final do tratamento. Fale co teu equipo de tratamento: o teu hematólogo ou a enfermeira especializada en cancro, xa que poden recomendarche servizos de asesoramento dentro do hospital. O seu médico local (médico xeral - médico de cabeceira) tamén pode axudar con isto.
Enfermeiras de coidados de linfoma
Tamén podes chamar ou enviar un correo electrónico a unha das nosas enfermeiras de coidados de linfoma. Só tes que facer clic no botón "Contacte connosco" na parte inferior da pantalla para obter os detalles de contacto.
Resumo
- O linfoma cutáneo é un subtipo de linfoma non Hodgkin resultante de células sanguíneas cancerosas chamadas linfocitos, que viaxan e viven nas capas da pel.
- É posible que os linfomas cutáneos indolentes non necesiten tratamento, xa que moitas veces non son perigosos para a súa saúde, pero pode ter tratamento para xestionar os síntomas se o fan incómodo ou se o linfoma se estende aos ganglios linfáticos ou a outras partes do seu corpo.
- Os linfomas cutáneos agresivos necesitan tratamento pouco despois de ser diagnosticado.
- Hai varios médicos especialistas diferentes que poden xestionar a túa atención, e isto dependerá das túas circunstancias individuais.
- Se o teu linfoma está a afectar a túa saúde mental ou o teu estado de ánimo, podes pedirlle ao teu médico que te remita a un psicólogo para que che axude a afrontar.
- Moitos tratamentos teñen como obxectivo mellorar os seus síntomas; non obstante, tamén pode necesitar tratamentos para xestionar o linfoma, e estes poden incluír quimioterapia, anticorpos monoclonais, terapias dirixidas e transplantes de células nai.