ક્રોનિક લિમ્ફોસાયટીક લ્યુકેમિયા (સીએલએલ) / સ્મોલ લિમ્ફોસાયટીક લિમ્ફોમા (એસએલએલ) ની ઝાંખી
CLL એ SLL કરતાં વધુ સામાન્ય છે અને 70 વર્ષથી વધુ ઉંમરના લોકોમાં તે બીજું સૌથી સામાન્ય આળસુ બી-સેલ કેન્સર છે. તે સ્ત્રીઓ કરતાં પુરુષોમાં પણ વધુ સામાન્ય છે, અને 40 વર્ષથી ઓછી ઉંમરના લોકોને ખૂબ જ ભાગ્યે જ અસર કરે છે.
મોટા ભાગના ઇન્ડોલેન્ટ લિમ્ફોમા સાજા નથી હોતા, જેનો અર્થ છે કે એકવાર તમને CLL/SLL નું નિદાન થઈ જાય, પછી તમને તે તમારા બાકીના જીવન માટે રહેશે. જો કે, કારણ કે તે ધીમી વૃદ્ધિ પામે છે કેટલાક લોકો લક્ષણો વિના સંપૂર્ણ જીવન જીવી શકે છે અને તેમને ક્યારેય કોઈ સારવારની જરૂર નથી. જોકે અન્ય ઘણા લોકોને અમુક તબક્કે લક્ષણો જોવા મળશે અને સારવારની જરૂર પડશે.
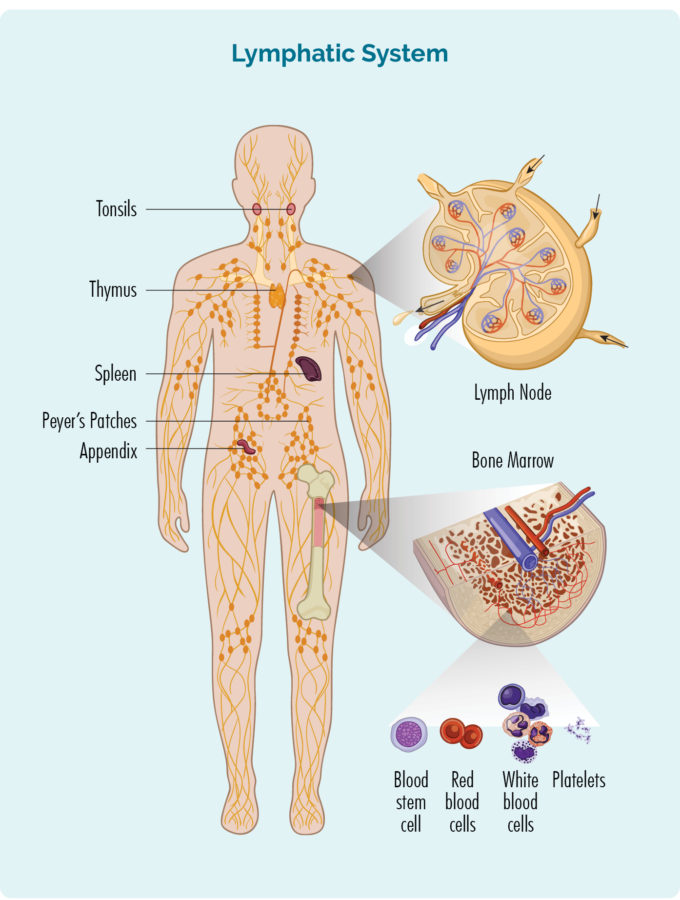
CLL/SLL સમજવા માટે, તમારે તમારા બી-સેલ લિમ્ફોસાઇટ્સ વિશે થોડું જાણવાની જરૂર છે
બી-સેલ લિમ્ફોસાઇટ્સ:
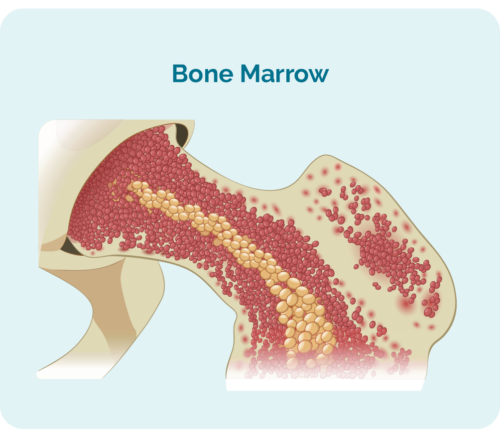
- તે તમારા અસ્થિમજ્જામાં બનાવવામાં આવે છે (તમારા હાડકાની મધ્યમાં સ્પોન્જી ભાગ), પરંતુ સામાન્ય રીતે તમારી બરોળ અને તમારા લસિકા ગાંઠોમાં રહે છે.
- શ્વેત રક્તકણોનો એક પ્રકાર છે.
- તમને સ્વસ્થ રાખવા માટે ચેપ અને રોગો સામે લડો.
- તમને ભૂતકાળમાં થયેલા ચેપને યાદ રાખો, તેથી જો તમને તે જ ચેપ ફરીથી થાય, તો તમારા શરીરની રોગપ્રતિકારક શક્તિ વધુ અસરકારક રીતે અને ઝડપથી તેની સામે લડી શકે છે.
- ચેપ અથવા રોગ સામે લડવા માટે તમારા લસિકા તંત્ર દ્વારા, તમારા શરીરના કોઈપણ ભાગમાં મુસાફરી કરી શકે છે.
જ્યારે તમારી પાસે CLL/SLL હોય ત્યારે તમારા B-સેલ્સનું શું થાય છે?
જ્યારે તમારી પાસે CLL/SLL હોય ત્યારે તમારા બી-સેલ લિમ્ફોસાઇટ્સ:
- અસાધારણ બની જાય છે અને અનિયંત્રિત રીતે વધે છે, પરિણામે ઘણા બધા બી-સેલ લિમ્ફોસાઇટ્સ થાય છે.
- જ્યારે તેઓ નવા તંદુરસ્ત કોષો માટે માર્ગ બનાવવો જોઈએ ત્યારે મૃત્યુ પામશો નહીં.
- ખૂબ ઝડપથી વૃદ્ધિ પામે છે, તેથી તેઓ ઘણીવાર યોગ્ય રીતે વિકાસ કરતા નથી અને ચેપ અને રોગ સામે લડવા માટે યોગ્ય રીતે કામ કરી શકતા નથી.
- તમારા અસ્થિમજ્જામાં એટલી જગ્યા લઈ શકે છે કે તમારા અન્ય રક્ત કોશિકાઓ, જેમ કે લાલ રક્ત કોશિકાઓ અને પ્લેટલેટ્સ યોગ્ય રીતે વૃદ્ધિ પામી શકતા નથી.
CLL/SLL ને સમજવું
પ્રોફેસર કોન ટેમ, મેલબોર્ન સ્થિત CLL/SLL નિષ્ણાત હેમેટોલોજિસ્ટ CLL/SLL સમજાવે છે અને તમારા કેટલાક પ્રશ્નોના જવાબ આપે છે.
આ વીડિયો સપ્ટેમ્બર 2022માં શૂટ કરવામાં આવ્યો હતો
CLL સાથે દર્દીનો અનુભવ
તમે તમારા ડોકટરો અને નર્સો પાસેથી ગમે તેટલી માહિતી મેળવો છો, તે હજુ પણ એવી વ્યક્તિ પાસેથી સાંભળવામાં મદદ કરી શકે છે જેણે વ્યક્તિગત રીતે CLL/SLL નો અનુભવ કર્યો હોય.
નીચે અમારી પાસે વોરેનની વાર્તાનો વિડિયો છે જ્યાં તે અને તેની પત્ની કેટ તેમના CLL સાથેનો અનુભવ શેર કરે છે. જો તમે વિડીયો જોવા માંગતા હોવ તો તેના પર ક્લિક કરો.
CLL/SLL ના લક્ષણો
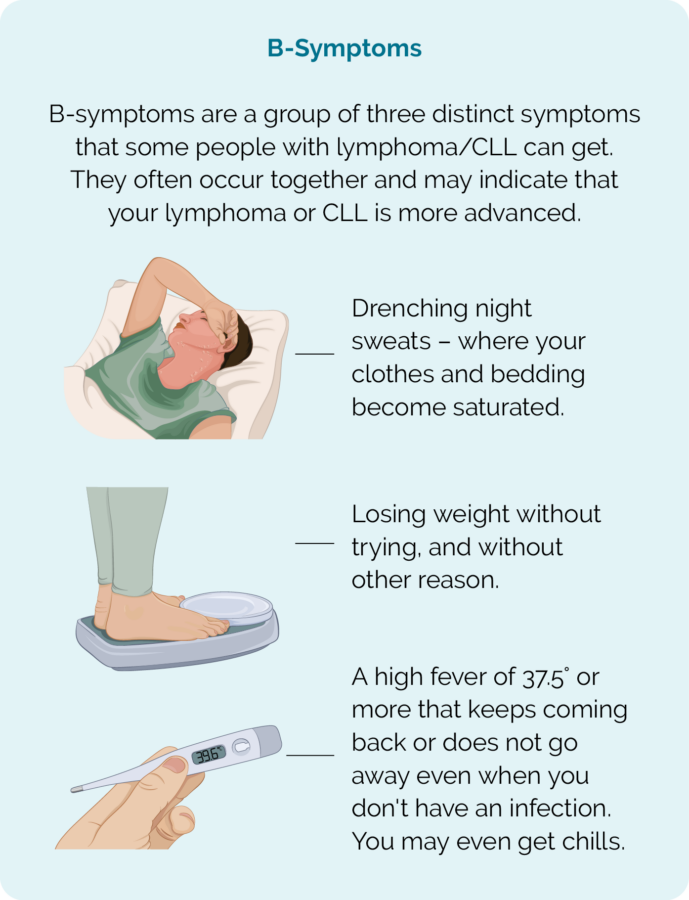
CLL/SLL એ ધીમી વૃદ્ધિ પામતા કેન્સર છે, તેથી જ્યારે તમે નિદાન કરો ત્યારે તમને કોઈ લક્ષણો ન પણ હોય. ઘણીવાર, રક્ત પરીક્ષણ અથવા અન્ય કોઈ વસ્તુ માટે શારીરિક તપાસ કર્યા પછી તમારું નિદાન કરવામાં આવશે. હકીકતમાં, CLL/SLL ધરાવતા ઘણા લોકો લાંબુ સ્વસ્થ જીવન જીવે છે. જો કે, તમે CLL/SLL સાથે રહેતા સમયે અમુક સમયે લક્ષણો વિકસાવી શકો છો.
તમને મળી શકે તેવા લક્ષણો
- અસામાન્ય રીતે થાકેલું (થાક). આરામ કે ઊંઘ પછી આ પ્રકારનો થાક સારો થતો નથી
- શ્વાસ બહાર
- સામાન્ય કરતાં વધુ સરળતાથી ઉઝરડા અથવા રક્તસ્ત્રાવ
- ચેપ જે દૂર થતો નથી, અથવા પાછો આવતો રહે છે
- રાત્રે સામાન્ય કરતાં વધુ પરસેવો
- પ્રયાસ કર્યા વિના વજન ઘટાડવું
- તમારી ગરદનમાં, તમારા હાથની નીચે, તમારા જંઘામૂળમાં અથવા તમારા શરીરના અન્ય ભાગોમાં નવો ગઠ્ઠો – આ ઘણીવાર પીડારહિત હોય છે
- ઓછી રક્ત ગણતરીઓ જેમ કે:
- એનિમિયા - ઓછું હિમોગ્લોબિન (Hb). Hb એ તમારા લાલ રક્ત કોશિકાઓ પરનું પ્રોટીન છે જે તમારા શરીરની આસપાસ ઓક્સિજનનું વહન કરે છે.
- થ્રોમ્બોસાયટોપેનિયા - ઓછી પ્લેટલેટ્સ. પ્લેટલેટ્સ તમારા લોહીને ગંઠાઈ જવા માટે મદદ કરે છે જેથી તમને સરળતાથી લોહી ન નીકળે અને ઉઝરડા ન થાય. પ્લેટલેટ્સને થ્રોમ્બોસાયટ્સ પણ કહેવામાં આવે છે.
- ન્યુટ્રોપેનિયા - નીચા શ્વેત રક્તકણો જેને ન્યુટ્રોફિલ્સ કહેવાય છે. ન્યુટ્રોફિલ્સ ચેપ અને રોગ સામે લડે છે.
- બી-લક્ષણો (ચિત્ર જુઓ)
તબીબી સલાહ ક્યારે લેવી
આ લક્ષણો માટે ઘણીવાર અન્ય કારણો હોય છે, જેમ કે ચેપ, પ્રવૃત્તિનું સ્તર, તણાવ, અમુક દવાઓ અથવા એલર્જી. પરંતુ તે મહત્વનું છે કે તમે જો તમે આમાંના કોઈપણ લક્ષણોનો અનુભવ કરો છો જે એક અઠવાડિયા કરતાં વધુ સમય સુધી ચાલે છે, અથવા જો તેઓ કોઈ જાણીતા કારણ વિના અચાનક દેખાય છે, તો તમારા ડૉક્ટરને મળો.
CLL/SLL નું નિદાન કેવી રીતે થાય છે
તમારા ડૉક્ટર માટે CLL/SLL નું નિદાન કરવું મુશ્કેલ બની શકે છે. લક્ષણો ઘણીવાર અસ્પષ્ટ હોય છે, અને તમને ચેપ અને એલર્જી જેવી અન્ય સામાન્ય બિમારીઓ સાથે હોય તેવા સમાન હોય છે. તમને પણ કોઈ લક્ષણો ન હોઈ શકે, તેથી CLL/SLL ક્યારે શોધવું તે જાણવું મુશ્કેલ છે. પરંતુ જો તમે ઉપરોક્ત કોઈપણ લક્ષણો સાથે તમારા ડૉક્ટર પાસે જાઓ છો, તો તેઓ રક્ત પરીક્ષણ અને શારીરિક તપાસ કરવા માગે છે.
જો તેમને શંકા હોય કે તમને લિમ્ફોમા અથવા લ્યુકેમિયા જેવું બ્લડ કેન્સર છે, તો તેઓ શું થઈ રહ્યું છે તેની વધુ સારી તસવીર મેળવવા માટે વધુ પરીક્ષણોની ભલામણ કરશે.
બાયોપ્સી
CLL/SLL નું નિદાન કરવા માટે તમારે તમારા સોજો લસિકા ગાંઠો અને તમારા અસ્થિમજ્જાની બાયોપ્સીની જરૂર પડશે. બાયોપ્સી એ છે જ્યારે પેશીના નાના ટુકડાને દૂર કરવામાં આવે છે અને માઇક્રોસ્કોપ હેઠળ પ્રયોગશાળામાં તપાસવામાં આવે છે. પેથોલોજિસ્ટ પછી માર્ગ જોશે, અને તમારા કોષો કેટલી ઝડપથી વધી રહ્યા છે.
શ્રેષ્ઠ બાયોપ્સી મેળવવાની વિવિધ રીતો છે. તમારા ડૉક્ટર તમારી પરિસ્થિતિ માટે શ્રેષ્ઠ પ્રકાર વિશે ચર્ચા કરી શકશે. કેટલીક વધુ સામાન્ય બાયોપ્સીમાં સમાવેશ થાય છે:
એક્સિસનલ નોડ બાયોપ્સી
આ પ્રકારની બાયોપ્સી સમગ્ર લસિકા ગાંઠને દૂર કરે છે. જો તમારું લસિકા ગાંઠ તમારી ત્વચાની નજીક છે અને સરળતાથી અનુભવાય છે, તો તમને આ વિસ્તારને સુન્ન કરવા માટે સ્થાનિક એનેસ્થેટિકની જરૂર પડશે. પછી, તમારા ડૉક્ટર લસિકા ગાંઠની નજીક અથવા તેની ઉપર તમારી ત્વચામાં કટ (જેને ચીરો પણ કહેવાય છે) બનાવશે. તમારા લસિકા ગાંઠને ચીરો દ્વારા દૂર કરવામાં આવશે. આ પ્રક્રિયા પછી તમને ટાંકા આવી શકે છે અને ઉપરથી થોડું ડ્રેસિંગ થઈ શકે છે.
જો લસિકા ગાંઠ ડૉક્ટરને અનુભવવા માટે ખૂબ ઊંડી હોય, તો તમારે હોસ્પિટલના ઑપરેટિંગ થિયેટરમાં એક્સિસિનલ બાયોપ્સી કરાવવાની જરૂર પડી શકે છે. તમને સામાન્ય એનેસ્થેટિક આપવામાં આવી શકે છે - જે લસિકા ગાંઠ દૂર કરવામાં આવે ત્યારે તમને ઊંઘમાં મૂકવા માટેની દવા છે. બાયોપ્સી પછી, તમને એક નાનો ઘા હશે, અને ઉપરના ભાગમાં થોડો ડ્રેસિંગ સાથે ટાંકા આવી શકે છે.
તમારા ડૉક્ટર અથવા નર્સ તમને જણાવશે કે ઘાની સંભાળ કેવી રીતે રાખવી, અને જ્યારે તેઓ ટાંકા દૂર કરવા માટે તમને ફરીથી મળવા માંગે છે.
કોર અથવા ફાઇન સોય બાયોપ્સી
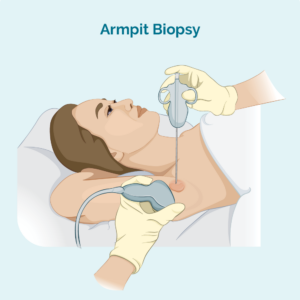
આ પ્રકારની બાયોપ્સી માત્ર અસરગ્રસ્ત લસિકા ગાંઠમાંથી નમૂના લે છે - તે સમગ્ર લસિકા ગાંઠને દૂર કરતી નથી. તમારા ડૉક્ટર નમૂના લેવા માટે સોય અથવા અન્ય વિશિષ્ટ ઉપકરણનો ઉપયોગ કરશે. તમારી પાસે સામાન્ય રીતે સ્થાનિક એનેસ્થેટિક હશે. જો તમારા ડૉક્ટરને જોવા અને અનુભવવા માટે લસિકા ગાંઠ ખૂબ ઊંડી હોય, તો તમે રેડિયોલોજી વિભાગમાં બાયોપ્સી કરાવી શકો છો. આ ઊંડા બાયોપ્સી માટે ઉપયોગી છે કારણ કે રેડિયોલોજિસ્ટ લસિકા ગાંઠને જોવા માટે અલ્ટ્રાસાઉન્ડ અથવા એક્સ-રેનો ઉપયોગ કરી શકે છે અને ખાતરી કરી શકે છે કે તેમને યોગ્ય સ્થાને સોય મળી છે.
કોર સોય બાયોપ્સી ફાઇન સોય બાયોપ્સી કરતાં મોટા બાયોપ્સી નમૂના પ્રદાન કરે છે.
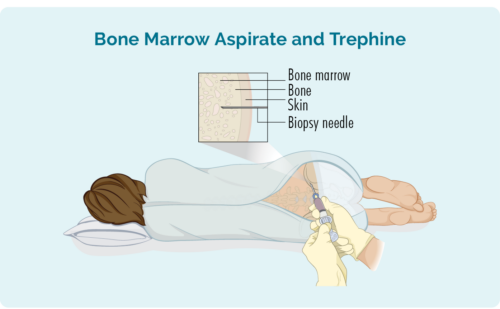
બોન મેરો બાયોપ્સી
આ બાયોપ્સી તમારા હાડકાની મધ્યમાં તમારા અસ્થિમજ્જામાંથી નમૂના લે છે. તે સામાન્ય રીતે હિપમાંથી લેવામાં આવે છે, પરંતુ તમારા વ્યક્તિગત સંજોગોને આધારે, તમારા સ્તનના હાડકા (સ્ટર્નમ) જેવા અન્ય હાડકામાંથી પણ લેવામાં આવી શકે છે.
તમને સ્થાનિક એનેસ્થેટિક આપવામાં આવશે અને થોડીક શામક દવા પણ હોઈ શકે છે, પરંતુ તમે પ્રક્રિયા માટે જાગૃત હશો. તમને કેટલીક પીડા રાહત દવાઓ પણ આપવામાં આવી શકે છે. નાના અસ્થિ મજ્જાના નમૂનાને દૂર કરવા માટે ડૉક્ટર તમારી ત્વચા દ્વારા અને તમારા હાડકામાં સોય મૂકશે.
તમને તમારા પોતાના કપડાં બદલવા અથવા પહેરવા માટે સક્ષમ થવા માટે એક ઝભ્ભો આપવામાં આવી શકે છે. જો તમે તમારા પોતાના કપડા પહેરો છો, તો ખાતરી કરો કે તેઓ ઢીલા છે અને તમારા હિપ સુધી સરળ ઍક્સેસ પ્રદાન કરે છે.
તમારી બાયોપ્સીનું પરીક્ષણ કરો
તમારી બાયોપ્સી અને રક્ત પરીક્ષણો પેથોલોજીમાં મોકલવામાં આવશે અને માઇક્રોસ્કોપ હેઠળ જોવામાં આવશે. આ રીતે ડોકટરો શોધી શકે છે કે શું CLL/SLL તમારા અસ્થિમજ્જા, રક્ત અને લસિકા ગાંઠોમાં છે, અથવા જો તે આમાંથી માત્ર એક કે બે વિસ્તારો સુધી મર્યાદિત છે.
પેથોલોજિસ્ટ તમારા લિમ્ફોસાઇટ્સ પર "ફ્લો સાયટોમેટ્રી" તરીકે ઓળખાતી બીજી ટેસ્ટ કરશે. તમારા લિમ્ફોસાઇટ્સ પરના કોઈપણ પ્રોટીન અથવા "સેલ સપાટી માર્કર્સ" ને જોવા માટે આ એક વિશેષ પરીક્ષણ છે જે CLL/SLL અથવા લિમ્ફોમાના અન્ય પેટા પ્રકારોનું નિદાન કરવામાં મદદ કરે છે. આ પ્રોટીન અને માર્કર્સ તમારા માટે કયા પ્રકારની સારવાર શ્રેષ્ઠ કામ કરી શકે છે તે વિશે ડૉક્ટરને માહિતી પણ આપી શકે છે.
પરિણામોની રાહ જોઈ રહ્યા છીએ
તમારા બધા પરીક્ષણ પરિણામો પાછા મેળવવામાં કેટલાક અઠવાડિયા લાગી શકે છે. આ પરિણામોની રાહ જોવી એ ખૂબ જ મુશ્કેલ સમય હોઈ શકે છે. તે કુટુંબ અથવા મિત્રો સાથે, કાઉન્સિલર સાથે વાત કરવામાં મદદ કરી શકે છે અથવા લિમ્ફોમા ઓસ્ટ્રેલિયામાં અમારો સંપર્ક કરી શકે છે. તમે ઇમેઇલ દ્વારા અમારી લિમ્ફોમા કેર નર્સનો સંપર્ક કરી શકો છો nurse@lymphoma.org.au અથવા 1800 953 081 પર કૉલ કરો.
સમાન પરિસ્થિતિમાં હોય તેવા અન્ય લોકો સાથે ચેટ કરવા માટે તમે અમારા સોશિયલ મીડિયા જૂથોમાંથી એકમાં જોડાવાનું પણ પસંદ કરી શકો છો. તમે અમને આના પર શોધી શકો છો:
સીએલએલ/એસએલએલનું સ્ટેજીંગ
સ્ટેજીંગ એ એવી રીત છે જે તમારા ડૉક્ટર સમજાવી શકે છે કે તમારા શરીરનો કેટલો ભાગ લિમ્ફોમાથી પ્રભાવિત છે અને લિમ્ફોમા કોષો કેવી રીતે વધી રહ્યા છે.
તમારા સ્ટેજને શોધવા માટે તમારે કેટલાક વધારાના પરીક્ષણો કરવાની જરૂર પડી શકે છે.
સ્ટેજીંગ વિશે વધુ જાણવા માટે, કૃપા કરીને નીચેના ટૉગલ પર ક્લિક કરો.
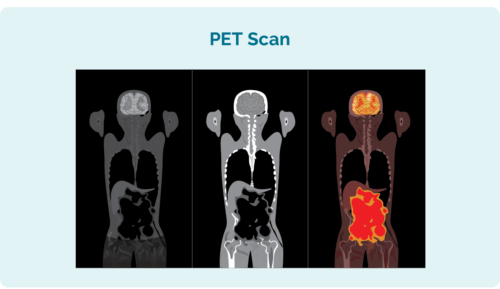
તમારા CLL/SLL ક્યાં સુધી ફેલાયેલ છે તે જોવા માટે તમારે વધારાના પરીક્ષણોમાં નીચેનાનો સમાવેશ થાય છે:
- પોઝિટ્રોન એમિશન ટોમોગ્રાફી (PET) સ્કેન. આ તમારું સ્કેન છે આખા શરીરને જે CLL/SLL દ્વારા પ્રભાવિત થઈ શકે તેવા વિસ્તારોને પ્રકાશિત કરે છે. પરિણામો ડાબી બાજુના ચિત્ર જેવા જ દેખાઈ શકે છે.
- કમ્પ્યુટેડ ટોમોગ્રાફી (CT) સ્કેન. આ એક્સ-રે કરતાં વધુ વિગતવાર સ્કેન પ્રદાન કરે છે, પરંતુ તમારી છાતી અથવા પેટ જેવા ચોક્કસ વિસ્તારનું.
- કટિ પંચર - તમારા ડૉક્ટર તમારી કરોડરજ્જુની નજીકના પ્રવાહીના નમૂના લેવા માટે સોયનો ઉપયોગ કરશે. તમારું લિમ્ફોમા તમારા મગજ અથવા કરોડરજ્જુમાં છે કે કેમ તે તપાસવા માટે આ કરવામાં આવે છે. તમને આ પરીક્ષણની જરૂર ન પડી શકે, પરંતુ જો તમે કરશો તો તમારા ડૉક્ટર તમને જણાવશે.
CLL/SLL (તેમના સ્થાન સિવાય) માં મુખ્ય તફાવતો પૈકી એક એ છે કે તેઓ જે રીતે સ્ટેજ કરવામાં આવે છે.
સ્ટેજીંગનો અર્થ શું છે?
તમારું નિદાન થયા પછી, તમારું CLL/SLL કયા તબક્કામાં છે તે જાણવા માટે તમારા ડૉક્ટર તમારા તમામ પરીક્ષણ પરિણામો જોશે. સ્ટેજિંગ ડૉક્ટરને કહે છે:
- તમારા શરીરમાં CLL/SLL કેટલું છે
- તમારા શરીરના કેટલા ભાગમાં કેન્સરગ્રસ્ત બી-સેલ્સ છે અને
- તમારું શરીર કેવી રીતે રોગનો સામનો કરી રહ્યું છે.
આ સ્ટેજીંગ સિસ્ટમ તમારા CLL ને જોશે કે શું તમે કરો છો, અથવા તમારી પાસે નીચેનામાંથી કોઈ નથી:
- તમારા રક્ત અથવા અસ્થિ મજ્જામાં લિમ્ફોસાઇટ્સનું ઉચ્ચ સ્તર – આને લિમ્ફોસાયટોસિસ (lim-foe-cy-toe-sis) કહેવામાં આવે છે.
- સોજો લસિકા ગાંઠો – લિમ્ફેડેનોપથી (લિમ્ફ-એ-ડેન-ઓપ-આહ-થી)
- વિસ્તૃત બરોળ - સ્પ્લેનોમેગેલી (સ્પ્લેન-ઓહ-મેગ-આહ-લી)
- તમારા લોહીમાં લાલ રક્તકણોનું નીચું સ્તર - એનિમિયા (એ-ની-મી-યાહ)
- તમારા લોહીમાં પ્લેટલેટ્સનું નીચું સ્તર - થ્રોમ્બોસાયટોપેનિયા (થ્રોમ-બો-સાય-ટો-પી-ની-યાહ)
- મોટું યકૃત - હેપેટોમેગેલી (હેપ-એટ-ઓ-મેગ-એ-લી)
દરેક તબક્કાનો અર્થ શું છે
| RAI સ્ટેજ 0 | લિમ્ફોસાયટોસિસ અને લસિકા ગાંઠો, બરોળ અથવા યકૃતનું કોઈ વિસ્તરણ અને સામાન્ય લાલ રક્ત કોશિકાઓ અને પ્લેટલેટની ગણતરી સાથે. |
| RAI સ્ટેજ 1 | લિમ્ફોસાયટોસિસ વત્તા વિસ્તૃત લસિકા ગાંઠો. બરોળ અને યકૃત મોટું થતું નથી અને લાલ રક્તકણો અને પ્લેટલેટની સંખ્યા સામાન્ય અથવા થોડી ઓછી હોય છે. |
| RAI સ્ટેજ 2 | લિમ્ફોસાયટોસિસ વત્તા વિસ્તૃત બરોળ (અને સંભવતઃ મોટું યકૃત), વિસ્તૃત લસિકા ગાંઠો સાથે અથવા વગર. લાલ રક્તકણો અને પ્લેટલેટની સંખ્યા સામાન્ય અથવા માત્ર થોડી ઓછી છે |
| RAI સ્ટેજ 3 | લિમ્ફોસાયટોસિસ વત્તા એનિમિયા (ખૂબ ઓછા લાલ રક્ત કોશિકાઓ), વિસ્તૃત લસિકા ગાંઠો, બરોળ અથવા યકૃત સાથે અથવા વગર. પ્લેટલેટ કાઉન્ટ સામાન્યની નજીક છે. |
| RAI સ્ટેજ 4 | લિમ્ફોસાયટોસિસ વત્તા થ્રોમ્બોસાયટોપેનિયા (ખૂબ ઓછા પ્લેટલેટ્સ), એનિમિયા સાથે અથવા વગર, વિસ્તૃત લસિકા ગાંઠો, બરોળ અથવા યકૃત. |
*લિમ્ફોસાયટોસિસ એટલે કે તમારા રક્ત અથવા અસ્થિ મજ્જામાં ઘણા બધા લિમ્ફોસાઇટ્સ
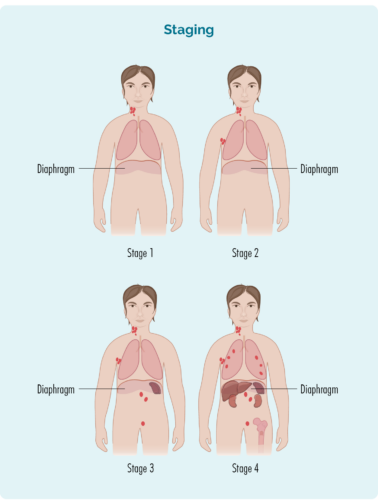
તમારું સ્ટેજ આના આધારે તૈયાર કરવામાં આવે છે:
- અસરગ્રસ્ત લસિકા ગાંઠોની સંખ્યા અને સ્થાન
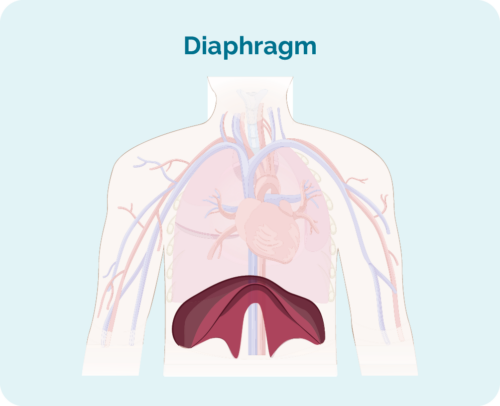
- જો અસરગ્રસ્ત લસિકા ગાંઠો ડાયાફ્રેમની ઉપર, નીચે અથવા બંને બાજુઓ પર હોય (તમારું પડદાની તમારા પાંસળીના પાંજરાની નીચે એક વિશાળ, ગુંબજ આકારનો સ્નાયુ છે જે તમારી છાતીને તમારા પેટથી અલગ કરે છે)
- જો રોગ અસ્થિ મજ્જામાં અથવા યકૃત, ફેફસાં, હાડકા અથવા ચામડી જેવા અન્ય અવયવોમાં ફેલાય છે
| 1 ઇન્ટર્નશીપ | એક લસિકા ગાંઠ વિસ્તાર અસરગ્રસ્ત છે, કાં તો ડાયાફ્રેમ ઉપર અથવા નીચે* |
| 2 ઇન્ટર્નશીપ | બે અથવા વધુ લસિકા ગાંઠોના વિસ્તારો ડાયાફ્રેમની એક જ બાજુએ અસરગ્રસ્ત છે* |
| 3 ઇન્ટર્નશીપ | ઉપરનો ઓછામાં ઓછો એક લસિકા ગાંઠ વિસ્તાર અને ડાયાફ્રેમની નીચેનો ઓછામાં ઓછો એક લસિકા ગાંઠ વિસ્તાર અસરગ્રસ્ત છે* |
| 4 ઇન્ટર્નશીપ | લિમ્ફોમા બહુવિધ લસિકા ગાંઠોમાં છે અને તે શરીરના અન્ય ભાગોમાં ફેલાય છે (દા.ત., હાડકાં, ફેફસાં, યકૃત) |
વધુમાં, તમે સ્ટેજ કર્યા પછી એક અક્ષર "E" હોઈ શકે છે. E નો અર્થ એ છે કે તમારી લસિકા તંત્રની બહારના અંગમાં તમારી પાસે અમુક SLL છે, જેમ કે તમારું લીવર, ફેફસાં, હાડકાં અથવા ત્વચા | |
તમે સારવાર શરૂ કરો તે પહેલાં તમારા ડૉક્ટર માટે પ્રશ્નો
ડૉક્ટરોની નિમણૂક તણાવપૂર્ણ હોઈ શકે છે અને તમારા રોગ અને સંભવિત સારવારો વિશે શીખવું એ નવી ભાષા શીખવા જેવું હોઈ શકે છે. જ્યારે શીખવું
જ્યારે તમે સારવાર શરૂ કરો છો ત્યારે કયા પ્રશ્નો પૂછવા તે જાણવું મુશ્કેલ હોઈ શકે છે. જો તમને ખબર નથી, તમે શું નથી જાણતા, તો તમે કેવી રીતે જાણી શકો કે શું પૂછવું?
યોગ્ય માહિતી રાખવાથી તમને વધુ આત્મવિશ્વાસ અનુભવવામાં અને શું અપેક્ષા રાખવી તે જાણવામાં મદદ મળી શકે છે. તે તમને જેની જરૂર પડી શકે તે માટે આગળનું આયોજન કરવામાં પણ મદદ કરી શકે છે.
અમે તમને મદદરૂપ થઈ શકે તેવા પ્રશ્નોની સૂચિ એકસાથે મૂકીએ છીએ. અલબત્ત, દરેકની પરિસ્થિતિ અનન્ય છે, તેથી આ પ્રશ્નો દરેક વસ્તુને આવરી લેતા નથી, પરંતુ તેઓ સારી શરૂઆત આપે છે.
તમારા ડૉક્ટર માટેના પ્રશ્નોની છાપવાયોગ્ય PDF ડાઉનલોડ કરવા માટે નીચેની લિંક પર ક્લિક કરો.
તમારા CLL / SLL જિનેટિક્સને સમજવું
તમારા CLL/SLL માં ઘણા આનુવંશિક પરિબળો સામેલ હોઈ શકે છે. કેટલાક તમારા રોગના વિકાસમાં ફાળો આપી શકે છે, અને અન્ય તમારા માટે શ્રેષ્ઠ પ્રકારની સારવાર શું છે તે વિશે ઉપયોગી માહિતી પ્રદાન કરે છે. કયા આનુવંશિક પરિબળો સામેલ છે તે શોધવા માટે તમારે સાયટોજેનેટિક પરીક્ષણો કરાવવાની જરૂર પડશે.
સાયટોજેનેટિક પરીક્ષણો
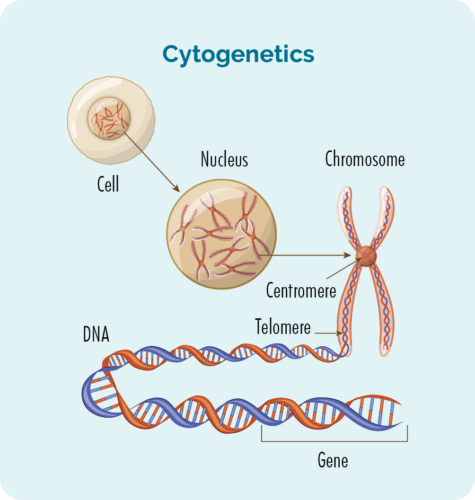
તમારા રંગસૂત્રો અથવા જનીનોમાં ફેરફાર જોવા માટે તમારા લોહી અને બાયોપ્સી પર સાયટોજેનેટિક્સ પરીક્ષણો કરવામાં આવે છે. અમારી પાસે સામાન્ય રીતે રંગસૂત્રોની 23 જોડી હોય છે, પરંતુ જો તમારી પાસે CLL/SLL હોય તો તમારા રંગસૂત્રો થોડા અલગ દેખાઈ શકે છે.
રંગસૂત્રો
આપણા શરીરના તમામ કોષો (લાલ રક્ત કોશિકાઓ સિવાય) એક ન્યુક્લિયસ ધરાવે છે જ્યાં આપણા રંગસૂત્રો જોવા મળે છે. કોષોની અંદરના રંગસૂત્રો ડીએનએ (ડીઓક્સીરીબોન્યુક્લીક એસિડ) ની લાંબી સેર છે. ડીએનએ એ રંગસૂત્રનો મુખ્ય ભાગ છે જે કોષની સૂચનાઓ ધરાવે છે અને આ ભાગને જનીન કહેવામાં આવે છે.
જેન્સ
જનીનો તમારા શરીરના પ્રોટીન અને કોષોને જણાવે છે કે કેવી રીતે દેખાવું અથવા કાર્ય કરવું. જો આ રંગસૂત્રો અથવા જનીનોમાં ફેરફાર (ફેરફાર અથવા પરિવર્તન) થાય છે, તો તમારા પ્રોટીન અને કોષો યોગ્ય રીતે કામ કરશે નહીં અને તમને વિવિધ રોગો થઈ શકે છે. CLL/SLL સાથે આ ફેરફારો તમારા બી-સેલ લિમ્ફોસાઇટ્સના વિકાસ અને વૃદ્ધિની રીતને બદલી શકે છે, જેના કારણે તેઓ કેન્સરગ્રસ્ત બને છે.
ત્રણ મુખ્ય ફેરફારો જે CLL/SLL સાથે થઈ શકે છે તેને ડિલીશન, ટ્રાન્સલોકેશન અને મ્યુટેશન કહેવામાં આવે છે.
CLL / SLL માં સામાન્ય પરિવર્તન
જ્યારે તમારા રંગસૂત્રનો ભાગ ખૂટે છે ત્યારે કાઢી નાખવું એ છે. જો તમારું કાઢી નાખવું એ 13મા અથવા 17મા રંગસૂત્રનો એક ભાગ છે તો તેને "ડેલ(13q)" અથવા "ડેલ(17p)" કહેવામાં આવે છે. “q” અને “p” ડૉક્ટરને જણાવે છે કે રંગસૂત્રનો કયો ભાગ ખૂટે છે. તે અન્ય કાઢી નાખવા માટે સમાન છે.
જો તમારી પાસે સ્થાનાંતરણ છે, તો તેનો અર્થ એ છે કે બે રંગસૂત્રોનો એક નાનો ભાગ - ઉદાહરણ તરીકે, રંગસૂત્ર 11 અને રંગસૂત્ર 14, એકબીજા સાથે સ્થાનોની અદલાબદલી કરો. જ્યારે આવું થાય છે, ત્યારે તેને "t(11:14)" કહેવામાં આવે છે.
જો તમારી પાસે પરિવર્તન છે, તો તેનો અર્થ એ હોઈ શકે છે કે તમારી પાસે વધારાનું રંગસૂત્ર છે. તેને ટ્રાઇસોમી 12 (એક વધારાનું 12મું રંગસૂત્ર) કહેવામાં આવે છે. અથવા તમારી પાસે IgHV મ્યુટેશન અથવા Tp53 મ્યુટેશન નામના અન્ય મ્યુટેશન હોઈ શકે છે. આ બધા ફેરફારો તમારા ડૉક્ટરને તમારા માટે શ્રેષ્ઠ સારવાર કરવામાં મદદ કરી શકે છે., તેથી કૃપા કરીને ખાતરી કરો કે તમે તમારા ડૉક્ટરને તમારા વ્યક્તિગત ફેરફારો સમજાવવા માટે કહો.
જ્યારે તમને CLL/SLL નું નિદાન થાય ત્યારે અને સારવાર પહેલાં તમારે સાયટોજેનેટિક પરીક્ષણો કરાવવાની જરૂર પડશે. સાયટોજેનેટિક પરીક્ષણો એ છે જ્યારે કોઈ વૈજ્ઞાનિક તમારા રક્ત અને ગાંઠના નમૂનાને જુએ છે, આનુવંશિક ભિન્નતાઓ (પરિવર્તન) કે જે તમારા રોગમાં સામેલ હોઈ શકે છે તે ચકાસવા માટે.
તમે સારવાર શરૂ કરો તે પહેલાં CLL/SLL ધરાવતા દરેક વ્યક્તિએ આનુવંશિક પરીક્ષણ કરાવવું જોઈએ.
આમાંના કેટલાક પરીક્ષણો તમારે માત્ર એક જ વાર લેવાની જરૂર પડશે કારણ કે પરિણામો તમારા જીવનકાળ દરમિયાન એકસરખા જ રહે છે. અન્ય પરીક્ષણો, તમારે દરેક સારવાર પહેલાં અથવા CLL/SLL સાથે તમારી મુસાફરી દરમિયાન વિવિધ સમયે લેવાની જરૂર પડી શકે છે. આ એટલા માટે છે કારણ કે સમય જતાં, સારવાર, તમારા રોગ અથવા અન્ય પરિબળોના પરિણામે નવા આનુવંશિક પરિવર્તન થઈ શકે છે.
તમારી પાસે જે વધુ સામાન્ય સાયટોજેનેટિક પરીક્ષણો હશે તેમાં નીચેનાનો સમાવેશ થાય છે:
IgHV પરિવર્તન સ્થિતિ
પ્રથમ સારવાર પહેલાં તમારી પાસે આ હોવું જોઈએ માત્ર IgHV સમય સાથે બદલાતું નથી, તેથી તેને માત્ર એક જ વાર પરીક્ષણ કરવાની જરૂર છે. આની જાણ પરિવર્તિત IgHV અથવા અનમ્યુટેડ IgHV તરીકે કરવામાં આવશે.
માછલી પરીક્ષણ
તમારે પ્રથમ અને દરેક સારવાર પહેલાં આ હોવું જોઈએ. તમારા FISH પરીક્ષણમાં આનુવંશિક ફેરફારો સમય જતાં બદલાઈ શકે છે, તેથી એવી ભલામણ કરવામાં આવે છે કે પ્રથમ વખત સારવાર શરૂ કરતા પહેલા અને તમારી સારવાર દરમિયાન નિયમિતપણે તેનું પરીક્ષણ કરવામાં આવે. તે બતાવી શકે છે કે તમારી પાસે ડિલીટ, ટ્રાન્સલોકેશન અથવા વધારાના રંગસૂત્ર છે. આની જાણ del(13q), del(17p), t(11:14) અથવા ટ્રિસોમી 12 તરીકે કરવામાં આવશે. જ્યારે CLL/SLL ધરાવતા લોકો માટે આ સૌથી સામાન્ય ભિન્નતા છે, ત્યારે તમારી પાસે અલગ ભિન્નતા હોઈ શકે છે, જો કે રિપોર્ટિંગ આના જેવું જ.
(FISH નો અર્થ થાય છે Fલ્યુરોસન્ટ In Sકે Hybridisation અને પેથોલોજીમાં કરવામાં આવતી એક પરીક્ષણ તકનીક છે)
TP53 પરિવર્તન સ્થિતિ
તમારે પ્રથમ અને દરેક સારવાર પહેલાં આ હોવું જોઈએ. TP53 સમય જતાં બદલાઈ શકે છે, તેથી ભલામણ કરવામાં આવે છે કે પ્રથમ વખત સારવાર શરૂ કરતા પહેલા અને તમારી સારવાર દરમ્યાન નિયમિતપણે તેનું પરીક્ષણ કરવામાં આવે. TP53 એ એક જનીન છે જે p53 નામના પ્રોટીન માટે કોડ પ્રદાન કરે છે. p53 એ પ્રોટીનને દબાવતું ગાંઠ છે અને કેન્સરગ્રસ્ત કોષોને વધતા અટકાવે છે. જો તમારી પાસે TP53 મ્યુટેશન છે, તો તમે p53 પ્રોટીન બનાવી શકતા નથી, જેનો અર્થ છે કે તમારું શરીર કેન્સરગ્રસ્ત કોષોને વિકાસ કરતા અટકાવવામાં અસમર્થ છે.
શા માટે તે મહત્વનું છે?
આને સમજવું અગત્યનું છે કારણ કે આપણે જાણીએ છીએ કે CLL/SLL ધરાવતા તમામ લોકોમાં સમાન આનુવંશિક ભિન્નતા હોતી નથી. વિવિધતાઓ તમારા ડૉક્ટરને સારવારના પ્રકાર વિશે માહિતી પૂરી પાડે છે જે તમારા ચોક્કસ CLL/SLL માટે કામ કરી શકે છે અથવા કદાચ કામ કરશે નહીં.
કૃપા કરીને તમારા ડૉક્ટર સાથે આ પરીક્ષણો વિશે અને તમારા સારવાર વિકલ્પો માટે તમારા પરિણામોનો અર્થ શું છે તે વિશે વાત કરો.
ઉદાહરણ તરીકે, આપણે જાણીએ છીએ જો તમારી પાસે TP53 મ્યુટેશન, અનમ્યુટેડ IgHV અથવા del(17p) હોય તો તમારે કીમોથેરાપી ન લેવી જોઈએ. કારણ કે તે તમારા માટે કામ કરશે નહીં. પરંતુ આનો અર્થ એ નથી કે સારવાર નથી. કેટલીક લક્ષિત સારવાર ઉપલબ્ધ છે જે આ વિવિધતા ધરાવતા લોકો માટે સારી રીતે કામ કરી શકે છે. અમે આ વિશે આગામી વિભાગમાં ચર્ચા કરીશું.
CLL/SLL માટે સારવાર
એકવાર બાયોપ્સી, સાયટોજેનેટિક પરીક્ષણ અને સ્ટેજીંગ સ્કેનમાંથી તમારા તમામ પરિણામો પૂર્ણ થઈ જાય, પછી તમારા ડૉક્ટર તમારા માટે શ્રેષ્ઠ સંભવિત સારવાર નક્કી કરવા માટે તેની સમીક્ષા કરશે. કેટલાક કેન્સર કેન્દ્રો પર, તમારા ડૉક્ટર શ્રેષ્ઠ સારવાર વિકલ્પ વિશે ચર્ચા કરવા નિષ્ણાતોની ટીમ સાથે પણ મુલાકાત કરી શકે છે. આને એ કહેવાય છે મલ્ટિડિસિપ્લિનરી ટીમ (MDT) બેઠક.
મારી સારવાર યોજના કેવી રીતે પસંદ કરવામાં આવે છે?
તમારા ડૉક્ટર તમારા CLL/SLL વિશે ઘણા પરિબળોને ધ્યાનમાં લેશે. તમારે ક્યારે અથવા ક્યારે શરૂ કરવાની જરૂર છે અને કઈ સારવાર શ્રેષ્ઠ છે તે અંગેના નિર્ણયો આના પર આધારિત છે:
- લિમ્ફોમાનો તમારો વ્યક્તિગત તબક્કો, આનુવંશિક ફેરફારો અને લક્ષણો
- તમારી ઉંમર, ભૂતકાળનો તબીબી ઇતિહાસ અને સામાન્ય આરોગ્ય
- તમારી વર્તમાન શારીરિક અને માનસિક સુખાકારી અને દર્દીની પસંદગીઓ.
અન્ય પરીક્ષણો
તમારું હૃદય, ફેફસાં અને કિડની સારવારનો સામનો કરવામાં સક્ષમ છે તેની ખાતરી કરવા માટે તમે સારવાર શરૂ કરો તે પહેલાં તમારા ડૉક્ટર વધુ પરીક્ષણો મંગાવશે. વધારાના પરીક્ષણોમાં ECG (ઇલેક્ટ્રોકાર્ડિયોગ્રામ), ફેફસાના કાર્ય પરીક્ષણ અથવા 24-કલાક પેશાબ સંગ્રહનો સમાવેશ થઈ શકે છે.
તમારા ડૉક્ટર અથવા કેન્સર નર્સ તમારી સારવાર યોજના અને તમને સંભવિત આડઅસરો સમજાવી શકે છે. તેઓ તમારા કોઈપણ પ્રશ્નનો જવાબ પણ આપી શકે છે. તે મહત્વનું છે કે તમે તમારા ડૉક્ટર અને/અથવા કેન્સરની નર્સને તમે જે કંઈપણ સમજી શકતા નથી તેના વિશે પ્રશ્નો પૂછો.
અમારો સંપર્ક કરો
તમારા પરિણામોની રાહ જોવી એ તમારા અને તમારા પ્રિયજનો માટે વધારાના તણાવ અને ચિંતાનો સમય હોઈ શકે છે. આ સમય દરમિયાન સમર્થનનું મજબૂત નેટવર્ક વિકસાવવું મહત્વપૂર્ણ છે. જો તમારી પાસે સારવાર પણ હોય તો તમારે તેમની જરૂર પડશે.
લિમ્ફોમા ઓસ્ટ્રેલિયા તમારા સપોર્ટ નેટવર્કનો ભાગ બનવા માંગે છે. તમે તમારા પ્રશ્નો સાથે લિમ્ફોમા ઓસ્ટ્રેલિયા નર્સ હેલ્પલાઇનને ફોન અથવા ઇમેઇલ કરી શકો છો અને અમે તમને યોગ્ય માહિતી મેળવવામાં મદદ કરી શકીએ છીએ. વધારાના સમર્થન માટે તમે અમારા સોશિયલ મીડિયા પૃષ્ઠો પર પણ જોડાઈ શકો છો. ફેસબુક પર અમારું લિમ્ફોમા ડાઉન અંડર પેજ એ ઓસ્ટ્રેલિયા અને ન્યુઝીલેન્ડની આસપાસના અન્ય લોકો સાથે જોડાવા માટેનું એક ઉત્તમ સ્થળ છે જેઓ લિમ્ફોમા સાથે જીવી રહ્યા છે.
લિમ્ફોમા કેર નર્સ હોટલાઇન:
ફોન: 1800 953 081
ઇમેઇલ: nurse@lymphoma.org.au
સારવારના વિકલ્પોમાં નીચેનામાંથી કોઈપણનો સમાવેશ થઈ શકે છે:
જુઓ અને રાહ જુઓ (સક્રિય દેખરેખ)
CLL/SLL ધરાવતા 1 માંથી લગભગ 10 લોકોને ક્યારેય સારવારની જરૂર પડી શકે છે. તે ઘણા મહિનાઓ અથવા વર્ષો સુધી ઓછા અથવા કોઈ લક્ષણો વિના સ્થિર રહી શકે છે. પરંતુ તમારામાંના કેટલાકને સારવારના ઘણા રાઉન્ડ અને બાદમાં માફી મળી શકે છે. જો તમને તરત જ સારવારની જરૂર ન હોય અથવા માફીની વચ્ચે સમય ન હોય, તો તમને ઘડિયાળ અને રાહ સાથે સંચાલિત કરવામાં આવશે (જેને સક્રિય મોનિટરિંગ પણ કહેવાય છે). CLL માટે ઘણી સારી સારવાર ઉપલબ્ધ છે, અને તેથી તેને ઘણા વર્ષો સુધી નિયંત્રિત કરી શકાય છે.
સહાયક કેર
જો તમે ગંભીર બીમારીનો સામનો કરી રહ્યાં હોવ તો સહાયક સંભાળ ઉપલબ્ધ છે. તે તમને ઓછા લક્ષણોમાં મદદ કરી શકે છે, અને ઝડપથી સારું થઈ શકે છે.
લ્યુકેમિક કોષો (તમારા લોહીમાંના કેન્સરગ્રસ્ત બી-કોષો અને અસ્થિ મજ્જા) અનિયંત્રિત રીતે વૃદ્ધિ પામી શકે છે અને તમારા અસ્થિમજ્જા, રક્ત પ્રવાહ, લસિકા ગાંઠો, યકૃત અથવા બરોળને ભીડ કરી શકે છે. કારણ કે અસ્થિમજ્જા CLL/SLL કોષોથી ભરપૂર છે જે યોગ્ય રીતે કામ કરવા માટે ખૂબ યુવાન છે, તમારા સામાન્ય રક્ત કોશિકાઓ પ્રભાવિત થશે. સહાયક સારવારમાં તમારી પાસે લોહી અથવા પ્લેટલેટ ટ્રાન્સફ્યુઝન જેવી બાબતોનો સમાવેશ થઈ શકે છે અથવા ચેપને રોકવા અથવા સારવાર માટે તમારી પાસે એન્ટિબાયોટિક્સ હોઈ શકે છે.
સહાયક સંભાળમાં તમારા લક્ષણોનું સંચાલન કરવા માટે વિશિષ્ટ સંભાળ ટીમ (જેમ કે કાર્ડિયોલોજી જો તમને તમારા હૃદયમાં સમસ્યા હોય તો) અથવા ઉપશામક સંભાળનો સમાવેશ થઈ શકે છે. તે ભવિષ્યમાં તમારી સ્વાસ્થ્ય સંભાળની જરૂરિયાતો માટે તમારી પસંદગીઓ વિશે પણ વાતચીત કરી શકે છે. આને એડવાન્સ્ડ કેર પ્લાનિંગ કહેવામાં આવે છે.
ઉપશામક સંભાળ
એ જાણવું અગત્યનું છે કે પેલિએટીવ કેર ટીમને ફક્ત જીવનના અંતમાં જ નહીં પણ તમારા સારવારના માર્ગ દરમિયાન કોઈપણ સમયે બોલાવી શકાય છે. ઉપશામક સંભાળ ટીમો લોકોને તેમના જીવનના અંત સુધી નિર્ણયો લેવાની જરૂર હોય તેવા નિર્ણયોને ટેકો આપવા માટે શ્રેષ્ઠ છે. પરંતુ, તેઓ માત્ર મૃત્યુ પામેલા લોકોની સંભાળ રાખતા નથી. તેઓ CLL/SLL સાથે તમારી સમગ્ર મુસાફરી દરમિયાન કોઈપણ સમયે લક્ષણોને નિયંત્રિત કરવા માટે સખત વ્યવસ્થા કરવામાં નિષ્ણાત પણ છે. તેથી તેમના ઇનપુટ માટે પૂછવામાં ડરશો નહીં.
જો તમે અને તમારા ડૉક્ટર સહાયક સંભાળનો ઉપયોગ કરવાનું અથવા તમારા લિમ્ફોમા માટે ઉપચારાત્મક સારવાર બંધ કરવાનું નક્કી કરો છો, તો તમને અમુક સમય માટે શક્ય તેટલું સ્વસ્થ અને આરામદાયક રહેવામાં મદદ કરવા માટે ઘણી વસ્તુઓ કરી શકાય છે.
કીમોથેરાપી (કેમો)
તમારી પાસે આ દવાઓ ટેબ્લેટ તરીકે હોઈ શકે છે અને/અથવા કેન્સર ક્લિનિક અથવા હોસ્પિટલમાં તમારી નસમાં (તમારા લોહીના પ્રવાહમાં) ટીપાં (ઇન્ફ્યુઝન) તરીકે આપવામાં આવે છે. ઇમ્યુનોથેરાપી દવા સાથે વિવિધ કીમો દવાઓને જોડી શકાય છે. કીમો ઝડપથી વિકસતા કોષોને મારી નાખે છે તેથી તમારા કેટલાક સારા કોષોને પણ અસર કરી શકે છે જે ઝડપથી વિકસે છે જેના કારણે આડઅસરો થાય છે.
મોનોક્લોનલ એન્ટિબોડી (MAB)
તમારી પાસે કેન્સર ક્લિનિક અથવા હોસ્પિટલમાં MAB ઇન્ફ્યુઝન હોઈ શકે છે. MABs લિમ્ફોમા સેલ સાથે જોડાય છે અને શ્વેત રક્તકણો અને પ્રોટીનને કેન્સર સામે લડતા અન્ય રોગોને આકર્ષે છે. આ તમારી પોતાની રોગપ્રતિકારક શક્તિને CLL/SLL સામે લડવામાં મદદ કરે છે.
કીમો-ઇમ્યુનોથેરાપી
કિમોથેરાપી (ઉદાહરણ તરીકે, એફસી) ઇમ્યુનોથેરાપી (ઉદાહરણ તરીકે, રિતુક્સિમાબ) સાથે જોડાયેલી છે. ઇમ્યુનોથેરાપી દવાની શરૂઆત સામાન્ય રીતે કીમોથેરાપી રેજીમેનના સંક્ષેપમાં ઉમેરવામાં આવે છે, જેમ કે FCR.
લક્ષિત ઉપચાર
તમે આને ઘરે અથવા હોસ્પિટલમાં ગોળી તરીકે લઈ શકો છો. લક્ષિત ઉપચારો લિમ્ફોમા સેલ સાથે જોડાય છે અને સિગ્નલોને અવરોધે છે જે તેને વધવા અને વધુ કોષો ઉત્પન્ન કરવા માટે જરૂરી છે. આ કેન્સરને વધતું અટકાવે છે, અને લિમ્ફોમા કોષો મૃત્યુ પામે છે. આ સારવારો વિશે વધુ માહિતી માટે, કૃપા કરીને અમારી જુઓ મૌખિક ઉપચારની ફેક્ટશીટ.
સ્ટેમ-સેલ ટ્રાન્સપ્લાન્ટ (એસસીટી)
જો તમે યુવાન છો અને આક્રમક (ઝડપી વૃદ્ધિ પામતા) CLL/SLL ધરાવતા હો, તો SCT નો ઉપયોગ થઈ શકે છે, પરંતુ આ દુર્લભ છે. સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ વિશે વધુ જાણવા માટે કૃપા કરીને ફેક્ટશીટ્સ જુઓ લિમ્ફોમામાં ટ્રાન્સપ્લાન્ટ
શરૂ થેરપી
CLL/SLL ધરાવતા ઘણા લોકોનું જ્યારે પ્રથમ નિદાન થાય ત્યારે તેમને સારવારની જરૂર પડતી નથી. તેના બદલે, તમે જુઓ અને રાહ જોશો. સ્ટેજ 1 અથવા 2 રોગ ધરાવતા લોકો અને સ્ટેજ 3 રોગ ધરાવતા કેટલાક લોકો માટે પણ આ સામાન્ય છે.
જો તમારી પાસે સ્ટેજ 3 અથવા 4 CLL/SLL હોય તો તમારે સારવાર શરૂ કરવાની જરૂર પડી શકે છે. જ્યારે તમે પ્રથમ વખત સારવાર શરૂ કરો છો, ત્યારે તેને પ્રથમ-લાઇન સારવાર કહેવામાં આવે છે. તમારી પાસે એક કરતાં વધુ દવાઓ હોઈ શકે છે, અને તેમાં કીમોથેરાપી, મોનોક્લોનલ એન્ટિબોડી અથવા લક્ષિત ઉપચારનો સમાવેશ થઈ શકે છે.
જ્યારે તમારી પાસે આ સારવારો હશે, ત્યારે તમારી પાસે તે ચક્રમાં હશે. તેનો અર્થ એ કે તમારી પાસે સારવાર, પછી વિરામ, પછી સારવારનો બીજો રાઉન્ડ (ચક્ર) હશે. CLL/SLL ધરાવતા મોટાભાગના લોકો માટે કેમોઈમ્યુનોથેરાપી માફી (કેન્સરના કોઈ ચિહ્નો નથી) મેળવવા માટે અસરકારક છે.
આનુવંશિક પરિવર્તન અને સારવાર
કેટલીક આનુવંશિક અસાધારણતાઓનો અર્થ એવો થઈ શકે છે કે લક્ષિત ઉપચાર તમારા માટે શ્રેષ્ઠ કામ કરશે, અને અન્ય આનુવંશિક અસાધારણતા - અથવા સામાન્ય આનુવંશિકતાનો અર્થ હોઈ શકે છે કે કીમોઈમ્યુનોથેરાપી શ્રેષ્ઠ કામ કરશે.
સામાન્ય IgHV (અનમ્યુટેડ IgHV) અથવા 17p કાઢી નાખવું અથવા એ તમારા TP53 જનીનમાં પરિવર્તન
તમારું CLL/SLL કદાચ કીમોથેરાપીનો પ્રતિસાદ નહીં આપે, પરંતુ તે તેના બદલે આમાંની એક લક્ષિત સારવારને પ્રતિસાદ આપી શકે છે:
- ઇબ્રુટિનિબ – એક લક્ષ્યાંકિત ઉપચાર જેને BTK અવરોધક કહેવાય છે
- Acalabrutinib – એક લક્ષિત થેરાપી (BTK અવરોધક) એક મોનોક્લોનલ એન્ટિબોડી સાથે અથવા તેના વગર ઓબિનુતુઝુમાબ કહેવાય છે
- વેનેટોક્લેક્સ અને ઓબિનુતુઝુમાબ - વેનેટોક્લેક્સ એ BCL-2 ઇન્હિબિટર તરીકે ઓળખાતી લક્ષિત ઉપચારનો એક પ્રકાર છે, ઓબિનુટઝુમાબ એ મોનોક્લોનલ એન્ટિબોડી છે
- Idelalisib & rituximab - idelalisib એ લક્ષિત ઉપચાર છે જેને PI3K અવરોધક કહેવાય છે, અને રિતુક્સિમાબ એક મોનોક્લોનલ એન્ટિબોડી છે
- તમે ક્લિનિકલ ટ્રાયલમાં ભાગ લેવા માટે પણ પાત્ર હોઈ શકો છો - આ વિશે તમારા ડૉક્ટરને પૂછો
મહત્વની માહિતી – Ibrutinib અને Acalabrutinib હાલમાં TGA મંજૂર છે, એટલે કે તેઓ ઓસ્ટ્રેલિયામાં ઉપલબ્ધ છે. જો કે, તેઓ હાલમાં CLL/SLL માં પ્રથમ-લાઇન સારવાર તરીકે PBS સૂચિબદ્ધ નથી. આનો અર્થ એ છે કે તેઓને ઍક્સેસ કરવા માટે ઘણા પૈસા ખર્ચ થાય છે. "કરુણાના આધારો" પર દવાઓની ઍક્સેસ મેળવવાનું શક્ય બની શકે છે, જેનો અર્થ થાય છે કે ખર્ચ આંશિક અથવા સંપૂર્ણપણે ફાર્માસ્યુટિકલ કંપની દ્વારા આવરી લેવામાં આવે છે. જો તમારી પાસે હોય સામાન્ય (અનમ્યુટેડ) IgHV, અથવા 17p કાઢી નાખવું, તમારા ડૉક્ટરને આ દવાઓની દયાળુ ઍક્સેસ વિશે પૂછો.
લિમ્ફોમા ઑસ્ટ્રેલિયા CLL/SLL ધરાવતા લોકો માટે ફાર્માસ્યુટિકલ બેનિફિટ્સ એડવાઇઝરી કમિટી (PBAC) સમક્ષ રજૂઆત કરીને પ્રથમ લાઇન સારવાર માટે આ દવાઓ માટે PBS સૂચિને વિસ્તારવા માટે હિમાયત કરી રહ્યું છે; CLL/SLL ધરાવતા વધુ લોકો માટે આ દવાઓ વધુ સુલભ બનાવે છે.
તમે જાગરૂકતા વધારવામાં પણ મદદ કરી શકો છો અને પીબીએસને પ્રથમ લાઇન થેરાપી તરીકે સૂચિબદ્ધ કરવા માટે PBAC ને તમારી પોતાની રજૂઆત કરી શકો છો અહીં ક્લિક.
Mવપરાયેલ IgHV, અથવા ઉપરોક્ત સિવાયની વિવિધતા
તમને CLL/SLL માટે કેમોથેરાપી અથવા કીમોઇમ્યુનોથેરાપી સહિતની માનક સારવાર ઓફર કરવામાં આવી શકે છે. ઇમ્યુનોથેરાપી (રિતુક્સીમેબ અથવા ઓબિનુતુઝુમાબ) ત્યારે જ કામ કરશે જો તમારા CLL/SLL કોષોમાં સેલ સપાટી માર્કર હોય CD20 તેમના પર. તમારા કોષોમાં CD20 છે કે કેમ તે તમારા ડૉક્ટર તમને જણાવી શકે છે.
જો તમારી પાસે હોય તો તમારા ડૉક્ટર પસંદ કરી શકે તેવી કેટલીક જુદી જુદી દવાઓ અને સંયોજનો છે પરિવર્તિત IgHV . આમાં શામેલ છે:
- બેન્ડામસ્ટીન અને rituximab (BR) - bendamustine એ કીમોથેરાપી છે અને રિતુક્સિમેબ એક મોનોક્લોનલ એન્ટિબોડી છે. તે બંને પ્રેરણા તરીકે આપવામાં આવે છે.
- ફ્લુડારાબીન, cસાયક્લોફોસ્ફેમાઇડ અને rituximab (FC-R). ફ્લુડારાબીન અને સાયક્લોફોસ્ફેમાઇડ કીમોથેરાપી છે અને રીટુક્સીમેબ એક મોનોક્લોનલ એન્ટિબોડી છે.
- ક્લોરામ્બુસીલ અને ઓબીનુતુઝુમાબ - ક્લોરામ્બુસીલ એ કીમોથેરાપી ટેબ્લેટ છે અને ઓબીનુતુઝુમાબ એક મોનોક્લોનલ એન્ટિબોડી છે. તે મુખ્યત્વે વૃદ્ધ, વધુ નબળા લોકોને આપવામાં આવે છે.
- ક્લોરામ્બ્યુસિલ - કીમોથેરાપી ટેબ્લેટ
- તમે ક્લિનિકલ ટ્રાયલમાં ભાગ લેવા માટે પણ પાત્ર હોઈ શકો છો
તમે જે સારવાર કરાવશો તેનું નામ જો તમને ખબર હોય, તો તમે શોધી શકો છો વધુ માહિતી અહીં.
માફી અને રીલેપ્સ
સારવાર પછી તમારામાંથી મોટાભાગના માફીમાં જશે. માફી એ સમયનો સમયગાળો છે જ્યાં તમારા શરીરમાં CLL/SLL ના કોઈ ચિહ્નો બાકી ન હોય અથવા જ્યારે CLL/SLL નિયંત્રણમાં હોય અને સારવારની જરૂર ન હોય. માફી ઘણા વર્ષો સુધી ટકી શકે છે, પરંતુ આખરે CLL સામાન્ય રીતે પાછું આવે છે (રીલેપ્સ) અને અલગ સારવાર આપવામાં આવે છે.
પ્રત્યાવર્તન CLL / SLL
તમારામાંથી થોડા તમારી પ્રથમ-લાઇન સારવારથી માફી પ્રાપ્ત કરી શકતા નથી. જો આવું થાય, તો તમારા CLL/SLL ને "રીફ્રેક્ટરી" કહેવામાં આવે છે. જો તમારી પાસે રિફ્રેક્ટરી CLL/SLL હોય તો તમારા ડૉક્ટર કદાચ અલગ દવા અજમાવવા માગશે.
જો તમારી પાસે પ્રત્યાવર્તન CLL/SLL હોય અથવા ફરી ફરી વળ્યા પછી તમારી પાસેની સારવારને સેકન્ડ-લાઇન થેરાપી કહેવાય છે. સેકન્ડ-લાઇન ટ્રીટમેન્ટનો ધ્યેય તમને ફરીથી માફીમાં મૂકવાનો છે.
જો તમારી પાસે વધુ માફી હોય, તો પછી ફરી વળો અને વધુ સારવાર કરો, આ પછીની સારવારને થર્ડ-લાઈન ટ્રીટમેન્ટ, ચોથી-લાઈન ટ્રીટમેન્ટ અને આવી કહેવાય છે.
તમારા CLL/SLL માટે તમારે વિવિધ પ્રકારની સારવારની જરૂર પડી શકે છે. નિષ્ણાતો નવી અને વધુ અસરકારક સારવાર શોધી રહ્યા છે જે માફીની લંબાઈ વધારી રહ્યા છે. જો તમારું CLL/SLL સારવારને સારો પ્રતિસાદ આપતું નથી અથવા સારવાર પછી (છ મહિનાની અંદર) ખૂબ જ ઝડપથી ફરીથી થવા લાગે છે, તો તેને પ્રત્યાવર્તન CLL/SLL તરીકે ઓળખવામાં આવે છે અને અલગ પ્રકારની સારવારની જરૂર પડશે.
બીજી લાઇન સારવાર કેવી રીતે પસંદ કરવામાં આવે છે
રિલેપ્સના સમયે, સારવારની પસંદગી સહિત ઘણા પરિબળો પર આધાર રાખે છે.
- તમે કેટલા સમયથી માફીમાં હતા
- તમારું સામાન્ય આરોગ્ય અને ઉંમર
- ભૂતકાળમાં તમને કઈ CLL સારવાર/ઓ મળી છે
- તમારી પસંદગીઓ.
આ પેટર્ન ઘણા વર્ષોથી પુનરાવર્તિત થઈ શકે છે. રિલેપ્સ્ડ અથવા રિફ્રેક્ટરી રોગ માટે નવી લક્ષિત ઉપચાર ઉપલબ્ધ છે અને રિલેપ્સ્ડ CLL/SLL માટેની કેટલીક સામાન્ય સારવારમાં નીચેનાનો સમાવેશ થઈ શકે છે:
- વેનેટોક્લેક્સ - લક્ષિત ઉપચાર (BCL2 અવરોધક) - એક ટેબ્લેટ
- ઇબ્રુટિનિબ (ઇબ્રુવિકા) - લક્ષિત ઉપચાર (બીટીકે અવરોધક) - ટેબ્લેટ
- એકલાબ્રુટિનિબ - લક્ષિત ઉપચાર (બીટીકે અવરોધક) - ટેબ્લેટ
- આઇડેલલિસિબ અને રિતુક્સિમાબ - idelalisib એ લક્ષિત ઉપચાર (PI3K અવરોધક) છે અને રિટુક્સિમેબ એ મોનોક્લોનલ એન્ટિબોડી છે. Idelalisib એ એક ટેબ્લેટ છે અને rituximab ને તમારી નસોમાં ટીપાં તરીકે આપવામાં આવે છે.
લક્ષિત ઉપચારો વિશે વધુ માહિતી મળી શકે છે અહીં.
જો તમે યુવાન છો અને ફિટ છો (સીએલએલ/એસએલએલ હોવા સિવાય) તો તમે સક્ષમ થઈ શકો છો એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટેશન.
એવી ભલામણ કરવામાં આવે છે કે જ્યારે પણ તમારે નવી સારવાર શરૂ કરવાની જરૂર હોય ત્યારે તમે તમારા ડૉક્ટરને ક્લિનિકલ ટ્રાયલ્સ વિશે પૂછો જેના માટે તમે લાયક હોઈ શકો છો. ભવિષ્યમાં CLL/SLL ની સારવાર સુધારવા માટે નવી દવાઓ અથવા દવાઓના સંયોજનો શોધવા માટે ક્લિનિકલ ટ્રાયલ મહત્વપૂર્ણ છે.
તેઓ તમને નવી દવા, દવાઓનું મિશ્રણ અથવા અન્ય સારવાર અજમાવવાની તક પણ આપી શકે છે જે તમે અજમાયશની બહાર મેળવી શકશો નહીં. જો તમને ક્લિનિકલ ટ્રાયલમાં ભાગ લેવામાં રસ હોય, તો તમારા ડૉક્ટરને પૂછો કે તમે કઈ ક્લિનિકલ ટ્રાયલ્સ માટે લાયક છો.
કેટલીક સારવાર CLL/SLL માટે પરીક્ષણ કરવામાં આવી રહી છે
ત્યાં ઘણી બધી સારવારો અને નવા સારવાર સંયોજનો છે જેનું હાલમાં સમગ્ર વિશ્વમાં ક્લિનિકલ ટ્રાયલમાં પરીક્ષણ કરવામાં આવી રહ્યું છે જેમાં નવા નિદાન થયેલા અને ફરીથી થયેલા CLL બંને દર્દીઓ માટે છે. તપાસ હેઠળની કેટલીક ઉપચાર છે;
- વેનેટોક્લેક્સ કોમ્બિનેશન થેરાપી - અન્ય પ્રકારની સારવાર સાથે વેનેટોક્લેક્સનો ઉપયોગ
- ઝનુબ્રુટિનિબ - એક કેપ્સ્યુલ જે લક્ષિત ઉપચાર છે (BTK અવરોધક)
- કાઇમરિક એન્ટિજેન રીસેપ્ટર ટી-સેલ થેરાપી (CAR ટી-સેલ થેરાપી)
તમે અમારું પણ વાંચી શકો છો'ક્લિનિકલ ટ્રાયલ્સને સમજવું હકીકત પત્રક અથવા અમારી મુલાકાત લો વેબ પેજ ક્લિનિકલ ટ્રાયલ્સ વિશે વધુ માહિતી માટે
CLL / SLL માટે પૂર્વસૂચન - અને જ્યારે સારવાર સમાપ્ત થાય ત્યારે શું થાય છે
પૂર્વસૂચન એ જુએ છે કે તમારા CLL/SLLનું અપેક્ષિત પરિણામ શું હશે અને તમારી સારવાર પર શું અસર થવાની શક્યતા છે.
CLL/SLL વર્તમાન સારવારોથી સાધ્ય નથી. આનો અર્થ એ છે કે એકવાર તમારું નિદાન થઈ જાય પછી, તમારી પાસે તમારા બાકીના જીવન માટે CLL/SLL રહેશે….પરંતુ, ઘણા લોકો હજુ પણ CLL/SLL સાથે લાંબુ અને સ્વસ્થ જીવન જીવે છે. સારવારનો હેતુ, અથવા ઉદ્દેશ્ય CLL/SLL ને વ્યવસ્થિત સ્તરે રાખવાનો છે અને ખાતરી કરો કે તમારા જીવનની ગુણવત્તાને અસર કરતા તમારામાં ઓછા અથવા કોઈ લક્ષણો નથી.
CLL/SLL ધરાવતા દરેક વ્યક્તિમાં વય, તબીબી ઇતિહાસ અને આનુવંશિકતા સહિત વિવિધ જોખમી પરિબળો હોય છે. તેથી, સામાન્ય અર્થમાં પૂર્વસૂચન વિશે વાત કરવી ખૂબ જ મુશ્કેલ છે. એ ભલામણ કરવામાં આવે છે કે તમે તમારા પોતાના જોખમી પરિબળો વિશે તમારા નિષ્ણાત ડૉક્ટર સાથે વાત કરો અને તે તમારા પૂર્વસૂચનને કેવી રીતે અસર કરી શકે છે.
સર્વાઈવરશિપ - કેન્સર સાથે જીવવું
તંદુરસ્ત જીવનશૈલી, અથવા સારવાર પછી જીવનશૈલીમાં કેટલાક હકારાત્મક ફેરફારો તમારા પુનઃપ્રાપ્તિ માટે ખૂબ મદદરૂપ થઈ શકે છે. CLL/SLL સાથે સારી રીતે જીવવા માટે તમે ઘણી વસ્તુઓ કરી શકો છો.
ઘણા લોકોને લાગે છે કે કેન્સરના નિદાન અથવા સારવાર પછી, તેમના જીવનના લક્ષ્યો અને પ્રાથમિકતાઓ બદલાઈ જાય છે. તમારું 'નવું સામાન્ય' શું છે તે જાણવામાં સમય લાગી શકે છે અને તે નિરાશાજનક બની શકે છે. તમારા પરિવાર અને મિત્રોની અપેક્ષાઓ તમારાથી અલગ હોઈ શકે છે. તમે એકલતા, થાક અનુભવી શકો છો અથવા દરેક દિવસ બદલાતી વિવિધ લાગણીઓની સંખ્યા અનુભવી શકો છો. તમારા CLL/SLL ની સારવાર પછી મુખ્ય ધ્યેયો જીવનમાં પાછા આવવાનું છે અને:
- તમારા કાર્ય, કુટુંબ અને જીવનની અન્ય ભૂમિકાઓમાં શક્ય તેટલા સક્રિય રહો
- કેન્સરની આડઅસર અને લક્ષણો અને તેની સારવારમાં ઘટાડો
- કોઈપણ મોડી આડ અસરોને ઓળખો અને તેનું સંચાલન કરો
- તમને શક્ય તેટલું સ્વતંત્ર રાખવામાં મદદ કરે છે
- તમારા જીવનની ગુણવત્તામાં સુધારો કરો અને સારું માનસિક સ્વાસ્થ્ય જાળવો
કેન્સર રિહેબિલિટેશન
તમને વિવિધ પ્રકારના કેન્સર રિહેબિલિટેશનની ભલામણ કરવામાં આવી શકે છે. આનો અર્થ સેવાઓની વિશાળ શ્રેણીમાંથી કોઈપણ હોઈ શકે છે જેમ કે:
- શારીરિક ઉપચાર, પીડા વ્યવસ્થાપન
- પોષણ અને વ્યાયામ આયોજન
- ભાવનાત્મક, કારકિર્દી અને નાણાકીય પરામર્શ
નીચે અમારી ફેક્ટશીટમાં અમારી પાસે કેટલીક સરસ ટિપ્સ છે:
- કેન્સરના પુનરાવૃત્તિનો ભય અને સ્કેન ચિંતા
- સ્લીપ મેનેજમેન્ટ અને લિમ્ફોમા
- વ્યાયામ અને લિમ્ફોમા
- થાક અને લિમ્ફોમા
- જાતીયતા અને આત્મીયતા
- લિમ્ફોમા નિદાન અને સારવારની ભાવનાત્મક અસર
- લિમ્ફોમા સાથે જીવવાની ભાવનાત્મક અસર
- લિમ્ફોમાની સારવાર પૂર્ણ કર્યા પછી લિમ્ફોમાની ભાવનાત્મક અસર
- લિમ્ફોમા ધરાવતી વ્યક્તિની સંભાળ રાખવી
- રિલેપ્સ્ડ અથવા રિફ્રેક્ટરી લિમ્ફોમાની ભાવનાત્મક અસર
- પૂરક અને વૈકલ્પિક ઉપચાર: લિમ્ફોમા
- સ્વ-સંભાળ અને લિમ્ફોમા
- પોષણ અને લિમ્ફોમા
ટ્રાન્સફોર્મ્ડ લિમ્ફોમા (રિક્ટરનું રૂપાંતરણ)
પરિવર્તન શું છે
રૂપાંતરિત લિમ્ફોમા એ એક લિમ્ફોમા છે જેનું શરૂઆતમાં આળસુ (ધીમી વૃદ્ધિ) તરીકે નિદાન થયું હતું પરંતુ તે આક્રમક (ઝડપી વૃદ્ધિ પામતા) રોગમાં પરિવર્તિત થયું છે.
રૂપાંતરણ દુર્લભ છે, પરંતુ જો સમય જતાં આળસુ લિમ્ફોમા કોષોમાંના જનીનોને નુકસાન થાય તો તે થઈ શકે છે. આ કુદરતી રીતે થઈ શકે છે, અથવા કેટલીક સારવારના પરિણામે, કોષો ઝડપથી વૃદ્ધિ પામે છે. જ્યારે આ CLL/SLL માં થાય છે ત્યારે તેને રિક્ટર્સ સિન્ડ્રોમ (RS) કહેવામાં આવે છે.
જો આવું થાય તો તમારું CLL/SLL ડિફ્યુઝ લાર્જ બી-સેલ લિમ્ફોમા (DLBCL) નામના લિમ્ફોમાના પ્રકારમાં અથવા તો વધુ ભાગ્યે જ ટી-સેલ લિમ્ફોમામાં પરિવર્તિત થઈ શકે છે.
ટ્રાન્સફોર્મ્ડ લિમ્ફોમા વિશે વધુ માહિતી માટે કૃપા કરીને અમારું જુઓ હકીકતપત્ર અહીં.