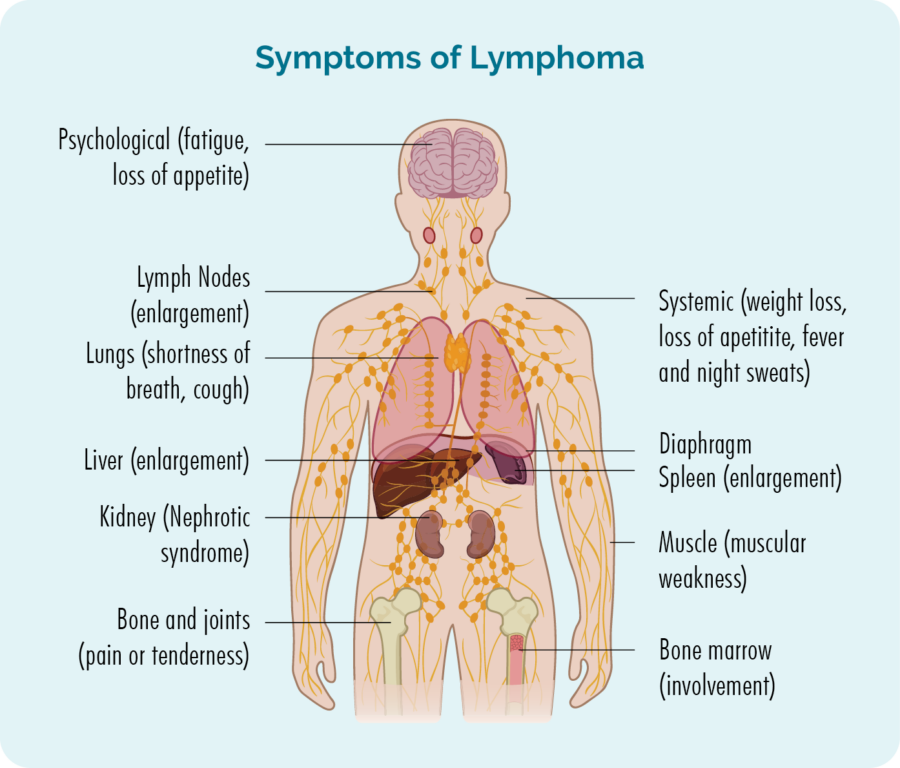
ક્યુટેનીયસ (ત્વચા) લિમ્ફોમાની ઝાંખી
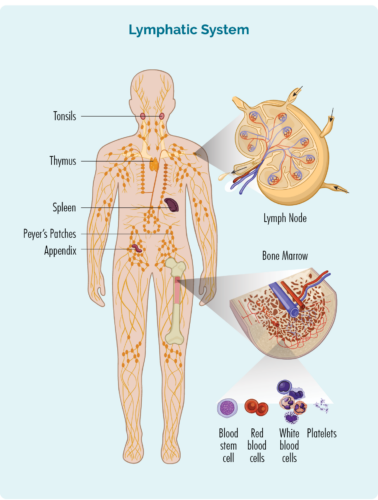
લિમ્ફોમા એ એક પ્રકારનું કેન્સર છે જે શ્વેત રક્ત કોશિકાઓમાં શરૂ થાય છે જેને લિમ્ફોસાઇટ્સ કહેવાય છે. આ રક્ત કોશિકાઓ સામાન્ય રીતે આપણા લસિકા તંત્રમાં રહે છે, પરંતુ તે આપણા શરીરના કોઈપણ ભાગમાં મુસાફરી કરવા સક્ષમ છે. તે આપણી રોગપ્રતિકારક શક્તિના મહત્વપૂર્ણ કોષો છે, ચેપ અને રોગ સામે લડે છે અને અન્ય રોગપ્રતિકારક કોષોને વધુ અસરકારક રીતે કામ કરવામાં મદદ કરે છે.
લિમ્ફોસાઇટ્સ વિશે
અમારી પાસે વિવિધ પ્રકારના લિમ્ફોસાઇટ્સ છે, જેમાં મુખ્ય જૂથો છે બી-સેલ લિમ્ફોસાઇટ્સ અને ટી-સેલ લિમ્ફોસાઇટ્સ. બી અને ટી-સેલ લિમ્ફોસાઇટ્સ બંને એક વિશિષ્ટ કાર્ય ધરાવે છે, જેમાં "ઇમ્યુનોલોજીકલ મેમરી" હોય છે. આનો અર્થ એ છે કે જ્યારે આપણને ચેપ લાગે છે, રોગ થાય છે અથવા જો આપણા કેટલાક કોષોને નુકસાન થાય છે (અથવા પરિવર્તિત થાય છે), તો આપણા લિમ્ફોસાયટ્સ આ કોષોની તપાસ કરે છે અને વિશિષ્ટ "મેમરી બી અથવા ટી-સેલ્સ" બનાવે છે.
આ મેમરી કોશિકાઓ ચેપ સામે કેવી રીતે લડવું તે વિશેની તમામ માહિતી રાખે છે, અથવા જો તે જ ચેપ અથવા નુકસાન ફરીથી થાય તો ક્ષતિગ્રસ્ત કોષોને સમારકામ કરે છે. આ રીતે તેઓ આગલી વખતે વધુ ઝડપથી અને વધુ અસરકારક રીતે કોષોનો નાશ અથવા સમારકામ કરી શકે છે.
- બી-સેલ લિમ્ફોસાઇટ્સ ચેપ સામે લડવામાં મદદ કરવા માટે એન્ટિબોડીઝ (ઇમ્યુનોગ્લોબ્યુલિન) પણ બનાવે છે.
- ટી-સેલ્સ આપણા રોગપ્રતિકારક પ્રતિભાવોને નિયંત્રિત કરવામાં મદદ કરે છે જેથી આપણી રોગપ્રતિકારક શક્તિ ચેપ સામે લડવા માટે અસરકારક રીતે કાર્ય કરે છે, પરંતુ એકવાર ચેપ દૂર થઈ જાય તે પછી રોગપ્રતિકારક પ્રતિભાવને રોકવામાં પણ મદદ કરે છે.
લિમ્ફોસાઇટ્સ કેન્સરગ્રસ્ત લિમ્ફોમા કોષો બની શકે છે
ક્યુટેનીયસ લિમ્ફોમાસ ત્યારે થાય છે જ્યારે તમારી ત્વચામાં જતા બી-સેલ્સ અથવા ટી-સેલ્સ કેન્સરગ્રસ્ત બને છે. કેન્સરગ્રસ્ત લિમ્ફોમા કોષો પછી વિભાજિત થાય છે અને અનિયંત્રિત રીતે વધે છે, અથવા જ્યારે તેઓ જોઈએ ત્યારે મૃત્યુ પામતા નથી.
પુખ્ત વયના લોકો અને બાળકો બંનેને ક્યુટેનીયસ લિમ્ફોમા થઈ શકે છે અને ક્યુટેનીયસ લિમ્ફોમા ધરાવતા મોટાભાગના લોકોને કેન્સરગ્રસ્ત ટી-સેલ્સ હોય છે. ક્યુટેનીયસ લિમ્ફોમા ધરાવતા દર 5 લોકોમાંથી માત્ર 20 લોકોને બી-સેલ લિમ્ફોમા હશે.
ચામડીના લિમ્ફોમાને પણ વિભાજિત કરવામાં આવે છે:
- નિષ્ક્રિય - આળસુ લિમ્ફોમા ધીમી વૃદ્ધિ પામે છે અને ઘણી વખત એવા તબક્કાઓમાંથી પસાર થાય છે જ્યાં તેઓ "સૂતા" હોય છે જેનાથી તમને કોઈ નુકસાન થતું નથી. જો તમારી પાસે આળસુ ક્યુટેનીયસ લિમ્ફોમા હોય તો તમારે કોઈ સારવારની જરૂર નથી, જોકે કેટલાક લોકો કરશે. મોટાભાગના આળસુ લિમ્ફોમા તમારા શરીરના અન્ય ભાગોમાં ફેલાતા નથી, જો કે કેટલાક ત્વચાના વિવિધ ભાગોને આવરી લે છે. સમય જતાં, કેટલાક નિષ્ક્રિય લિમ્ફોમા તબક્કામાં આગળ વધી શકે છે, એટલે કે તે તમારા શરીરના અન્ય ભાગોમાં ફેલાય છે, પરંતુ મોટાભાગના ચામડીના લિમ્ફોમા સાથે આ દુર્લભ છે.
- આક્રમક - આક્રમક લિમ્ફોમાસ ઝડપથી વિકસતા લિમ્ફોમાસ છે જે ઝડપથી વિકસી શકે છે અને તમારા શરીરના અન્ય ભાગોમાં ફેલાઈ શકે છે. જો તમને આક્રમક ક્યુટેનીયસ લિમ્ફોમા છે, તો તમારે રોગનું નિદાન થયા પછી તરત જ સારવાર શરૂ કરવાની જરૂર પડશે.
ક્યુટેનીયસ લિમ્ફોમાના લક્ષણો
નિષ્ક્રિય ત્વચા લિમ્ફોમા
જો તમને આળસુ લિમ્ફોમા હોય તો તમને કોઈ ધ્યાનપાત્ર લક્ષણો ન હોઈ શકે. કારણ કે નિષ્ક્રિય લિમ્ફોમા ધીમી વૃદ્ધિ પામતા હોય છે, તે ઘણા વર્ષોથી વિકસે છે, તેથી તમારી ત્વચા પર ફોલ્લીઓ અથવા જખમ કોઈનું ધ્યાન ન જાય. જો તમને લક્ષણો મળે તો તેમાં નીચેનાનો સમાવેશ થઈ શકે છે:
- ફોલ્લીઓ જે દૂર થતી નથી
- તમારી ત્વચા પર ખંજવાળ અથવા પીડાદાયક વિસ્તારો
- ચામડીના સપાટ, લાલ, ભીંગડાંવાળું કે જેવું પેચો
- ચાંદા જે ક્રેક કરી શકે છે અને રક્તસ્રાવ કરી શકે છે અને અપેક્ષા મુજબ મટાડતા નથી
- ચામડીના મોટા વિસ્તારોમાં સામાન્ય લાલાશ
- તમારી ત્વચા પર એક અથવા બહુવિધ ગઠ્ઠો
- જો તમારી પાસે ઘાટા રંગની ત્વચા હોય, તો તમારી પાસે ત્વચાના વિસ્તારો હોઈ શકે છે જે અન્ય કરતા હળવા હોય છે (લાલાશને બદલે).
પેચ, પેપ્યુલ્સ, તકતીઓ અને ગાંઠો - શું તફાવત છે?
ચામડીના લિમ્ફોમા સાથે તમને જે જખમ છે તે સામાન્ય ફોલ્લીઓ હોઈ શકે છે, અથવા તેને પેચ, પેપ્યુલ્સ, તકતીઓ અથવા ગાંઠો તરીકે ઓળખવામાં આવે છે.
પેચો - સામાન્ય રીતે ચામડીના સપાટ વિસ્તારો છે જે તેની આસપાસની ત્વચાથી અલગ હોય છે. તેઓ સરળ અથવા ભીંગડાંવાળું કે જેવું હોઈ શકે છે અને સામાન્ય ફોલ્લીઓ જેવા દેખાઈ શકે છે.
પૅપ્યુલ્સ - ચામડીના નાના, નક્કર ઉભા વિસ્તારો છે, અને તે સખત પિમ્પલ જેવા દેખાઈ શકે છે.
તકતીઓ - ચામડીના કઠણ વિસ્તારો છે જે ઘણીવાર સહેજ ઉભા હોય છે, ચામડીના જાડા વિસ્તારો જે ઘણીવાર ભીંગડાંવાળો હોય છે. તકતીઓ ઘણીવાર ખરજવું અથવા સૉરાયિસસ માટે ભૂલથી થઈ શકે છે.
ગાંઠો - ઉભા થયેલા બમ્પ્સ, ગઠ્ઠો અથવા નોડ્યુલ્સ છે જે ક્યારેક એવા ચાંદા બની શકે છે જે મટાડતા નથી.
આક્રમક અને અદ્યતન ત્વચાનીય લિમ્ફોમા
જો તમને આક્રમક અથવા અદ્યતન ક્યુટેનીયસ લિમ્ફોમા હોય, તો તમારી પાસે ઉપરોક્ત લક્ષણોમાંથી કોઈપણ હોઈ શકે છે, પરંતુ તમને અન્ય લક્ષણો પણ હોઈ શકે છે. આમાં શામેલ હોઈ શકે છે:
- સૂજી ગયેલી લસિકા ગાંઠો કે જે તમે તમારી ત્વચાની નીચે એક ગઠ્ઠા તરીકે જોઈ અથવા અનુભવી શકો છો - આ સામાન્ય રીતે તમારી ગરદન, બગલ અથવા જંઘામૂળમાં હશે.
- થાક કે જે ભારે થાક છે આરામ અથવા ઊંઘ સાથે સુધરી નથી.
- અસામાન્ય રક્તસ્રાવ અથવા ઉઝરડા.
- ચેપ કે જે સતત આવતા રહે છે અથવા જતા નથી.
- હાંફ ચઢવી.
- બી-લક્ષણો.

ક્યુટેનીયસ લિમ્ફોમાનું નિદાન કેવી રીતે થાય છે?
ક્યુટેનીયસ લિમ્ફોમાનું નિદાન કરવા માટે તમારે બાયોપ્સી અથવા અનેક બાયોપ્સીની જરૂર પડશે. તમારી પાસે કેવા પ્રકારની બાયોપ્સી છે તે તમારા પર ફોલ્લીઓ અથવા જખમના પ્રકાર, તે તમારા શરીર પર ક્યાં સ્થિત છે અને તે કેટલા મોટા છે તેના પર નિર્ભર રહેશે. તે ફક્ત તમારી ત્વચાને અસર કરે છે કે કેમ તેના પર પણ આધાર રાખે છે, અથવા જો લિમ્ફોમા તમારા શરીરના અન્ય ભાગો જેમ કે તમારા લસિકા ગાંઠો, અંગો, રક્ત અથવા અસ્થિ મજ્જામાં ફેલાય છે. બાયોપ્સીના કેટલાક પ્રકારો જે તમારા માટે ભલામણ કરવામાં આવી શકે છે તે નીચે સૂચિબદ્ધ છે.
ત્વચા બાયોપ્સી
ત્વચા બાયોપ્સી એ છે જ્યારે તમારા ફોલ્લીઓ અથવા જખમના નમૂનાને દૂર કરવામાં આવે છે અને પરીક્ષણ માટે પેથોલોજીમાં મોકલવામાં આવે છે. કેટલાક કિસ્સાઓમાં, જો તમને એક જ જખમ હોય, તો સમગ્ર જખમ દૂર થઈ શકે છે. ત્વચાની બાયોપ્સી કરવાની વિવિધ રીતો છે, અને તમારા ડૉક્ટર તમારા સંજોગો માટે યોગ્ય ત્વચા બાયોપ્સી વિશે તમારી સાથે વાત કરી શકશે.
લસિકા ગાંઠ બાયોપ્સી
જો તમને લસિકા ગાંઠોમાં સોજો આવી ગયો હોય કે જે જોઈ શકાય છે અથવા અનુભવાય છે, અથવા તે સ્કેન પર દેખાય છે, તો લિમ્ફોમા તમારા લસિકા ગાંઠોમાં ફેલાય છે કે કેમ તે જોવા માટે તમારી પાસે બાયોપ્સી થઈ શકે છે. લિમ્ફોમાના નિદાન માટે બે મુખ્ય પ્રકારના લસિકા ગાંઠો બાયોપ્સીનો ઉપયોગ થાય છે.
તેઓ શામેલ છે:
કોર સોય બાયોપ્સી - જ્યાં તમારા અસરગ્રસ્ત લસિકા ગાંઠના નમૂનાને દૂર કરવા માટે સોયનો ઉપયોગ કરવામાં આવે છે. વિસ્તારને સુન્ન કરવા માટે તમારી પાસે સ્થાનિક એનેસ્થેટિક હશે જેથી આ પ્રક્રિયા દરમિયાન તમને દુખાવો ન થાય. કેટલાક કિસ્સાઓમાં, ડૉક્ટર અથવા રેડિયોલોજિસ્ટ બાયોપ્સી માટે યોગ્ય સ્થાન પર સોયને માર્ગદર્શન આપવા અલ્ટ્રાસાઉન્ડનો ઉપયોગ કરી શકે છે.
એક્સિસનલ બાયોપ્સી - એક્સિસિનલ બાયોપ્સી સાથે તમને સામાન્ય એનેસ્થેટિક થવાની શક્યતા છે જેથી તમે પ્રક્રિયા દરમિયાન સૂઈ જાઓ. સમગ્ર લસિકા ગાંઠ અથવા જખમને એક્સિસિશનલ બાયોપ્સી દરમિયાન દૂર કરવામાં આવે છે જેથી સમગ્ર નોડ અથવા જખમને લિમ્ફોમાના ચિહ્નો માટે પેથોલોજીમાં તપાસી શકાય. જ્યારે તમે જાગશો ત્યારે તમને થોડા ટાંકા અને ડ્રેસિંગ થવાની સંભાવના છે. તમારી નર્સ તમારી સાથે ઘાની સંભાળ કેવી રીતે રાખવી અને ક્યારે/જો તમારે ટાંકા કાઢવાની જરૂર હોય તે વિશે વાત કરી શકશે.
નિષ્ક્રિય ત્વચાની ટી-સેલ લિમ્ફોમાસના પેટા પ્રકારો
માયકોસિસ ફંગોઇડ્સ એ આળસુ ક્યુટેનીયસ ટી-સેલ લિમ્ફોમાનો સૌથી સામાન્ય પેટા પ્રકાર છે. તે સામાન્ય રીતે વૃદ્ધ વયસ્કોને અસર કરે છે, અને પુરૂષો સ્ત્રીઓ કરતાં થોડી વધુ વાર અસર કરે છે, જો કે બાળકો પણ MF વિકસાવી શકે છે. બાળકોમાં તે છોકરાઓ અને છોકરીઓને સમાન રીતે અસર કરે છે અને સામાન્ય રીતે તેનું નિદાન 10 વર્ષની આસપાસ થાય છે.
MF સામાન્ય રીતે ફક્ત તમારી ત્વચાને અસર કરે છે, પરંતુ લગભગ 1 માંથી 10 વ્યક્તિમાં MF નો વધુ આક્રમક પ્રકાર હોઈ શકે છે જે તમારા લસિકા ગાંઠો, લોહી અને આંતરિક અવયવોમાં ફેલાઈ શકે છે. જો તમારી પાસે આક્રમક MF હોય, તો તમારે અન્ય આક્રમક ક્યુટેનીયસ ટી-સેલ લિમ્ફોમા માટે આપવામાં આવતી સારવાર જેવી જ સારવારની જરૂર પડશે.
પ્રાયમરી ક્યુટેનીયસ એએલસીએલ એ એક આળસુ (ધીમે-વધતો) લિમ્ફોમા છે જે તમારી ત્વચાના સ્તરોમાં ટી-સેલ્સમાં શરૂ થાય છે.
આ પ્રકારના લિમ્ફોમાને કેટલીકવાર ક્યુટેનીયસ લિમ્ફોમાનો પેટા પ્રકાર કહેવામાં આવે છે અને કેટલીકવાર તેને પેટા પ્રકાર કહેવામાં આવે છે. એનાપ્લાસ્ટીક લાર્જ સેલ લિમ્ફોમા (ALCL). અલગ-અલગ વર્ગીકરણનું કારણ એ છે કે લિમ્ફોમા કોશિકાઓ અન્ય પ્રકારના ALCL જેવી જ વિશેષતાઓ ધરાવે છે જેમ કે ખૂબ મોટા કોષો કે જે તમારા સામાન્ય ટી-કોષોથી ખૂબ જ અલગ દેખાય છે. જો કે, તે સામાન્ય રીતે ફક્ત તમારી ત્વચાને અસર કરે છે અને ખૂબ જ ધીમે ધીમે વધે છે.
ક્યુટેનીયસ લિમ્ફોમા અને ALCL ના આક્રમક પેટા પ્રકારોથી વિપરીત, તમારે PcALCL માટે કોઈ સારવારની જરૂર નથી. તમે તમારા બાકીના જીવન માટે PcALCL સાથે જીવી શકો છો, પરંતુ તે જાણવું મહત્વપૂર્ણ છે કે તમે તેની સાથે સારી રીતે જીવી શકો છો, અને તે તમારા સ્વાસ્થ્ય પર કોઈ નકારાત્મક અસર કરી શકશે નહીં. તે સામાન્ય રીતે ફક્ત તમારી ત્વચાને અસર કરે છે અને ખૂબ ભાગ્યે જ તમારી ત્વચાની પાછળથી તમારા શરીરના અન્ય ભાગોમાં ફેલાય છે.
PcALCL સામાન્ય રીતે તમારી ત્વચા પર ફોલ્લીઓ અથવા ગઠ્ઠો સાથે શરૂ થાય છે જે ખંજવાળ અથવા પીડાદાયક હોઈ શકે છે, પરંતુ તમને કોઈ અગવડતા પણ ન આપી શકે. કેટલીકવાર, તે એક વ્રણ જેવું હોઈ શકે છે જે તમે અપેક્ષા કરો છો તે પ્રમાણે મટાડતા નથી. PcALCL ની કોઈપણ સારવાર કોઈપણ ખંજવાળ અથવા પીડાને સુધારવા અથવા લિમ્ફોમાની સારવાર કરવાને બદલે લિમ્ફોમાના દેખાવને સુધારવા માટે હોઈ શકે છે. જો કે, જો PcALCL માત્ર ચામડીના ખૂબ જ નાના વિસ્તારને અસર કરે છે, તો તેને શસ્ત્રક્રિયા દ્વારા અથવા રેડિયોથેરાપી દ્વારા દૂર કરી શકાય છે.
PcALCL 50-60 વર્ષની વયના લોકોમાં વધુ સામાન્ય છે, પરંતુ બાળકો સહિત કોઈપણ ઉંમરના કોઈપણને અસર કરી શકે છે.
SPTCL બાળકો અને પુખ્ત વયના બંનેમાં થઈ શકે છે પરંતુ પુખ્ત વયના લોકોમાં વધુ સામાન્ય છે, નિદાન વખતે સરેરાશ ઉંમર 36 વર્ષની છે. તેને આ નામ આપવામાં આવ્યું છે કારણ કે તે પેનીક્યુલાટીસ નામની બીજી સ્થિતિ જેવી લાગે છે, જે ત્યારે થાય છે જ્યારે ચામડીની નીચેની ચરબીયુક્ત પેશીઓમાં સોજો આવે છે, જેના કારણે ગઠ્ઠો વિકસિત થાય છે. SPTCL ધરાવતા પાંચમાંથી લગભગ એક વ્યક્તિને હાલની સ્વયં-પ્રતિકારક બિમારી હશે જેના કારણે તમારી રોગપ્રતિકારક શક્તિ તમારા શરીર પર હુમલો કરે છે.
SPTCL ત્યારે થાય છે જ્યારે કેન્સરગ્રસ્ત ટી-સેલ્સ તમારી ત્વચા અને ફેટી પેશીઓના ઊંડા સ્તરોમાં જાય છે અને રહે છે, જેના કારણે તમારી ત્વચાની નીચે ગઠ્ઠો આવે છે જેને તમે જોઈ શકો છો અથવા અનુભવી શકો છો. તમે તમારી ત્વચા પર કેટલીક તકતીઓ પણ જોઈ શકો છો. મોટા ભાગના જખમ લગભગ 2cm અથવા તેનાથી ઓછા કદના હોય છે.
SPTCL સાથે તમને અન્ય આડઅસર થઈ શકે છે તેમાં નીચેનાનો સમાવેશ થાય છે:
- લોહીના ગંઠાવાનું અથવા અસામાન્ય રક્તસ્રાવ
- ઠંડી
- હિમોફેગોસિટીક લિમ્ફોહિસ્ટિઓસાયટોસિસ - એક એવી સ્થિતિ જ્યાં તમારી પાસે ઘણા બધા સક્રિય રોગપ્રતિકારક કોષો છે જે તમારા અસ્થિ મજ્જા, તંદુરસ્ત રક્ત કોશિકાઓ અને અંગોને નુકસાન પહોંચાડે છે
- મોટું યકૃત અને/અથવા બરોળ.
લિમ્ફોમેટોઇડ પેપ્યુલોસિસ (LyP) બાળકો અને પુખ્ત વયના લોકોને અસર કરી શકે છે. તે કેન્સર નથી તેથી સત્તાવાર રીતે લિમ્ફોમાનો પ્રકાર નથી. જો કે, તે ચામડીના ટી-સેલ લિમ્ફોમા માટે પુરોગામી માનવામાં આવે છે જેમ કે માયકોસિસ ફંગોઇડ્સ અથવા પ્રાથમિક ક્યુટેનીયસ એનાપ્લાસ્ટિક લાર્જ સેલ લિમ્ફોમા, અને વધુ ભાગ્યે જ હોજકિન લિમ્ફોમા. જો તમને આ સ્થિતિનું નિદાન થયું હોય તો તમને કોઈ સારવારની જરૂર ન હોય, પરંતુ LyP કેન્સરગ્રસ્ત થવાના કોઈપણ ચિહ્નો માટે તમારા ડૉક્ટર દ્વારા વધુ નજીકથી નિરીક્ષણ કરવામાં આવશે.
તે તમારી ત્વચાને અસર કરતી સ્થિતિ છે જ્યાં તમને ગઠ્ઠો હોઈ શકે છે જે તમારી ત્વચા પર આવે છે અને જાય છે. જખમ નાનાથી શરૂ થઈ શકે છે અને મોટા થઈ શકે છે. તેઓ સુકાઈ જાય અને કોઈપણ તબીબી હસ્તક્ષેપ વિના દૂર જતા પહેલા ક્રેક થઈ શકે છે અને રક્તસ્ત્રાવ કરી શકે છે. જખમ દૂર થવામાં 2 મહિના જેટલો સમય લાગી શકે છે. જો કે, જો તેઓ પીડા અથવા ખંજવાળ અથવા અન્ય અસ્વસ્થતા લક્ષણોનું કારણ બને છે તો તમે આ લક્ષણોને સુધારવા માટે સારવાર કરી શકો છો.
જો તમને વારંવાર આના જેવા ફોલ્લીઓ અથવા જખમ આવે છે, તો બાયોપ્સી માટે તમારા ડૉક્ટરને જુઓ.
આળસુ બી-સેલ ક્યુટેનીયસ લિમ્ફોમાસના પેટા પ્રકારો
પ્રાયમરી ક્યુટેનીયસ ફોલિકલ સેન્ટર લિમ્ફોમા (pcFCL) એ એક આળસુ (ધીમી વૃદ્ધિ પામતો) બી-સેલ લિમ્ફોમા છે. તે પશ્ચિમી વિશ્વમાં સામાન્ય છે અને વૃદ્ધ દર્દીઓને અસર કરે છે, નિદાન સમયે સરેરાશ ઉંમર 60 વર્ષ છે.
આ ક્યુટેનીયસ બી-સેલ લિમ્ફોમાનો સૌથી સામાન્ય પેટા પ્રકાર છે. તે સામાન્ય રીતે નિષ્ક્રિય હોય છે (ધીમી વૃદ્ધિ પામે છે) અને મહિનાઓ અથવા તો વર્ષો સુધી વિકાસ પામે છે. તે સામાન્ય રીતે તમારા માથા, ગરદન, છાતી અથવા પેટની ચામડી પર ઉબડખાબડ લાલ અથવા ભૂરા રંગના જખમ અથવા ગાંઠો તરીકે દેખાય છે. ઘણા લોકોને પીસીએફસીએલ માટે ક્યારેય સારવારની જરૂર પડશે નહીં પરંતુ જો તમને અસ્વસ્થતાના લક્ષણો હોય, અથવા તેના દેખાવથી પરેશાન હોય, તો તમને લિમ્ફોમાના લક્ષણો અથવા દેખાવને સુધારવા માટે સારવાર આપવામાં આવી શકે છે.
પ્રાઈમરી ક્યુટેનીયસ માર્જિનલ ઝોન લિમ્ફોમા (pcMZL) એ બી-સેલ ક્યુટેનીયસ લિમ્ફોમાસનો બીજો સૌથી સામાન્ય પેટા પ્રકાર છે અને પુરુષોને સ્ત્રીઓ કરતાં બમણી અસર કરે છે, જો કે તે બાળકોમાં પણ થઈ શકે છે. તે 55 વર્ષથી વધુ વયના વૃદ્ધ લોકોમાં વધુ સામાન્ય છે, અને જે લોકોને લાઇમ રોગનો અગાઉ ચેપ લાગ્યો છે.
ત્વચાના ફેરફારો એક જગ્યાએ અથવા તમારા શરીરની આસપાસના અનેક સ્થળોએ થઈ શકે છે. સામાન્ય રીતે તે તમારા હાથ, છાતી અથવા પીઠ પર ગુલાબી, લાલ અથવા જાંબલી પેચ અથવા ગઠ્ઠો તરીકે શરૂ થાય છે.
આ ફેરફારો લાંબા સમય સુધી થાય છે, તેથી તે ખૂબ ધ્યાનપાત્ર ન પણ હોઈ શકે. તમને pcMZL ની કોઈ સારવારની જરૂર ન હોઈ શકે, પરંતુ જો તમને એવા લક્ષણો હોય કે જે તમને ચિંતાનું કારણ બની રહ્યા હોય તો સારવાર આપવામાં આવી શકે છે.
આ સીબીસીએલનો એક ખૂબ જ દુર્લભ પેટા પ્રકાર છે જેઓ રોગપ્રતિકારક શક્તિ સાથે ચેડા કરે છે અને તેમને એપ્સટીન-બાર વાયરસ છે - વાયરસ જે ગ્રંથીયુકત તાવનું કારણ બને છે.
તમારી ત્વચા પર અથવા તમારા જઠરાંત્રિય માર્ગ અથવા મોંમાં તમને માત્ર એક જ અલ્સર હશે. CBCL ના આ પેટા પ્રકાર માટે મોટાભાગના લોકોને સારવારની જરૂર નથી. જો કે, જો તમે ઇમ્યુનોસપ્રેસિવ દવાઓ લેતા હોવ, તો તમારા ડૉક્ટર તમારી રોગપ્રતિકારક શક્તિને થોડી પુનઃપ્રાપ્ત કરવા માટે ડોઝની સમીક્ષા કરી શકે છે.
દુર્લભ કિસ્સાઓમાં, તમારે મોનોક્લોનલ એન્ટિબોડી અથવા એન્ટિ-વાયરલ દવાઓ સાથે સારવારની જરૂર પડી શકે છે.
આક્રમક લિમ્ફોમાના પેટા પ્રકારો
સેઝરી સિન્ડ્રોમનું નામ એટલા માટે રાખવામાં આવ્યું છે કારણ કે કેન્સરગ્રસ્ત ટી-કોષોને સેઝરી કોષો કહેવામાં આવે છે.
તે સૌથી વધુ આક્રમક ક્યુટેનીયસ ટી-સેલ લિમ્ફોમા (CTCL) છે અને અન્ય પ્રકારના CTCLથી વિપરીત, લિમ્ફોમા (સેઝરી) કોષો માત્ર તમારી ત્વચાના સ્તરોમાં જ નહીં, પણ તમારા રક્ત અને અસ્થિ મજ્જામાં પણ જોવા મળે છે. તેઓ તમારા લસિકા ગાંઠો અને અન્ય અવયવોમાં પણ ફેલાઈ શકે છે.
સેઝરી સિન્ડ્રોમ કોઈને પણ અસર કરી શકે છે પરંતુ 60 વર્ષથી વધુ ઉંમરના પુરુષોમાં તે થોડું વધુ સામાન્ય છે.
સેઝરી સિન્ડ્રોમ સાથે તમે જે લક્ષણો મેળવી શકો છો તેમાં નીચેનાનો સમાવેશ થાય છે:
- બી-લક્ષણો
- ગંભીર ખંજવાળ
- સોજો લસિકા ગાંઠો
- સોજો લીવર અને/અથવા બરોળ
- તમારા હાથની હથેળીઓ અથવા તમારા પગના તળિયા પર ત્વચાનું જાડું થવું
- તમારી આંગળી અને પગના નખ જાડું થવું
- વાળ ખરવા
- તમારી આંખનું ઢાંકણું નીચે પડવું (આને એક્ટ્રોપિયન કહેવામાં આવે છે).
સેઝરી કોશિકાઓની ઝડપથી વિકસતી પ્રકૃતિને કારણે, તમે કીમોથેરાપીને સારો પ્રતિસાદ આપી શકો છો જે ઝડપથી વિકસતા કોષોનો નાશ કરીને કામ કરે છે. જો કે, સેઝરી સિન્ડ્રોમ સાથે ઉથલપાથલ સામાન્ય છે, એટલે કે સારા પ્રતિભાવ પછી પણ, સંભવ છે કે રોગ પાછો આવશે અને તેને વધુ સારવારની જરૂર છે.
આ એક ખૂબ જ દુર્લભ અને આક્રમક ટી-સેલ લિમ્ફોમા છે જેના પરિણામે આખા શરીર પર ત્વચા પર બહુવિધ ત્વચાના જખમ ઝડપથી વિકાસ પામે છે. જખમ પેપ્યુલ્સ, નોડ્યુલ્સ અથવા ગાંઠો હોઈ શકે છે જે અલ્સેરેટ થઈ શકે છે અને ખુલ્લા ચાંદા તરીકે દેખાઈ શકે છે. કેટલાક પ્લેક અથવા પેચ જેવા દેખાઈ શકે છે અને કેટલાક રક્તસ્ત્રાવ કરી શકે છે.
અન્ય લક્ષણોમાં આ શામેલ હોઈ શકે છે:
- બી-લક્ષણો
- ભૂખ ના નુકશાન
- થાક
- ઝાડા
- ઉલટી
- સોજો લસિકા ગાંઠો
- વિસ્તૃત યકૃત અથવા બરોળ.
આક્રમક સ્વભાવને લીધે, PCAETL તમારા શરીરની અંદરના વિસ્તારોમાં લસિકા ગાંઠો અને અન્ય અવયવો સહિત ફેલાય છે.
નિદાન પછી તમારે ઝડપથી કીમોથેરાપીથી સારવારની જરૂર પડશે.
પ્રાયમરી ક્યુટેનીયસ (ત્વચા) ફેલાતા મોટા બી-સેલ લિમ્ફોમા લિમ્ફોમાનો દુર્લભ પેટા પ્રકાર છે જે NHL ધરાવતા 1 માંથી 100 કરતા ઓછા લોકોને અસર કરે છે.
ક્યુટેનીયસ બી-સેલ લિમ્ફોમાસના અન્ય પેટા પ્રકારો કરતાં આ ઓછું સામાન્ય છે. તે પુરૂષો કરતાં સ્ત્રીઓમાં વધુ સામાન્ય છે અને તે આક્રમક અથવા ઝડપથી વૃદ્ધિ પામે છે. જેનો અર્થ છે કે તમારી ત્વચાને અસર કરવાની સાથે, તે તમારા લસિકા ગાંઠો અને અન્ય અંગો સહિત તમારા શરીરના અન્ય ભાગોમાં ઝડપથી ફેલાઈ શકે છે.
તે અઠવાડિયાથી મહિનાઓ સુધી વિકાસ કરી શકે છે, અને તે સામાન્ય રીતે 75 વર્ષની આસપાસના વૃદ્ધ લોકોને અસર કરે છે. તે ઘણીવાર તમારા પગ (પગ-પ્રકાર) પર એક અથવા વધુ જખમ/ગાંઠ તરીકે શરૂ થાય છે પરંતુ તે તમારા હાથ અને ધડ (છાતી, પીઠ અને પેટ) પર પણ વધી શકે છે.
તેને પ્રાથમિક ક્યુટેનીયસ ડિફ્યુઝ લાર્જ બી-સેલ લિમ્ફોમા કહેવામાં આવે છે કારણ કે જ્યારે તે તમારી ત્વચાના સ્તરોમાં બી-સેલ્સમાં શરૂ થાય છે, ત્યારે લિમ્ફોમા કોષો ડિફ્યુઝ લાર્જ બી-સેલ લિમ્ફોમા (DLBCL) ના અન્ય પેટા પ્રકારોમાં જોવા મળતા સમાન હોય છે. આ કારણોસર, ક્યુટેનીયસ બી-સેલ લિમ્ફોમાના આ પેટા પ્રકારને ઘણીવાર ડીએલબીસીએલના અન્ય પેટા પ્રકારોની જેમ જ ગણવામાં આવે છે. DLBCL પર વધુ માહિતી માટે, અહીં ક્લિક કરો.
ક્યુટેનીયસ લિમ્ફોમાનું સ્ટેજીંગ
એકવાર તે પુષ્ટિ થઈ જાય કે તમને ત્વચાનો લિમ્ફોમા છે, તમારે લિમ્ફોમા તમારા શરીરના અન્ય ભાગોમાં ફેલાય છે કે કેમ તે જોવા માટે તમારે વધુ પરીક્ષણો કરવાની જરૂર પડશે.
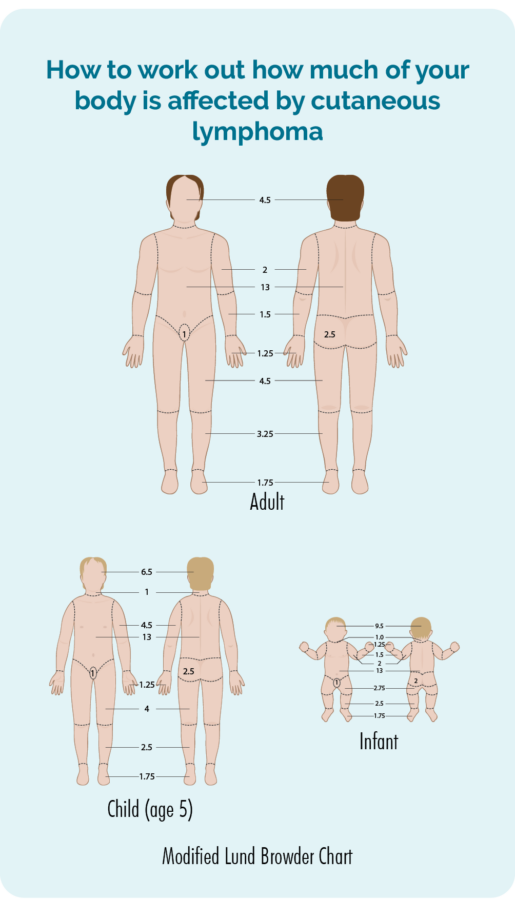
શારીરિક પરીક્ષા
તમારા ડૉક્ટર શારીરિક તપાસ કરશે અને તમારી ત્વચાને લિમ્ફોમાથી કેટલી અસર થઈ છે તે જોવા માટે તમારા આખા શરીરની ત્વચા તપાસશે. તેઓ ફોટા લેવા માટે તમારી સંમતિ માંગી શકે છે જેથી તમે કોઈપણ સારવાર શરૂ કરો તે પહેલાં તે કેવો દેખાતો હતો તેનો રેકોર્ડ તેમની પાસે હોય. ત્યારપછી તેઓ આનો ઉપયોગ સારવારમાં સુધારો છે કે કેમ તે તપાસવા કરશે. સંમતિ એ તમારી પસંદગી છે, જો તમને આમાં અનુકૂળ ન લાગે તો તમારે ફોટા રાખવાની જરૂર નથી, પરંતુ જો તમે સંમતિ આપો છો, તો તમારે સંમતિ ફોર્મ પર સહી કરવાની જરૂર પડશે.
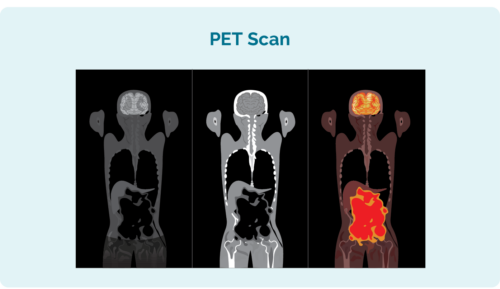 પોઝિટ્રોન એમિશન ટોમોગ્રાફી (PET) સ્કેન
પોઝિટ્રોન એમિશન ટોમોગ્રાફી (PET) સ્કેન
PET સ્કેન એ તમારા આખા શરીરનું સ્કેન છે. તે "પરમાણુ દવા" નામના હોસ્પિટલના વિશેષ વિભાગમાં કરવામાં આવે છે અને તમને કિરણોત્સર્ગી દવાનું ઇન્જેક્શન આપવામાં આવશે જે કોઈપણ લિમ્ફોમા કોષો શોષી લે છે. જ્યારે સ્કેન લેવામાં આવે છે, ત્યારે લિમ્ફોમા સાથેના વિસ્તારો સ્કેન પર પ્રકાશિત થાય છે અને તે બતાવવા માટે કે લિમ્ફોમા ક્યાં છે અને તેનું કદ અને આકાર.
કમ્પ્યુટેડ ટોમોગ્રાફી (CT) સ્કેન
સીટી સ્કેન એ એક વિશિષ્ટ એક્સ-રે છે જે તમારા શરીરની અંદરના 3 પરિમાણીય ચિત્રો લે છે. તે સામાન્ય રીતે તમારા શરીરના વિસ્તારનું સ્કેન લે છે જેમ કે તમારી છાતી, પેટ અથવા પેલ્વિસ. આ છબીઓ બતાવી શકે છે કે તમારા શરીરની અંદર ઊંડે સુધી લસિકા ગાંઠોમાં સોજો આવી ગયો છે અથવા તમારા અવયવોમાં કેન્સરગ્રસ્ત દેખાતા વિસ્તારો છે.

બોન મેરો બાયોપ્સી
ક્યુટેનીયસ લિમ્ફોમા ધરાવતા મોટાભાગના લોકોને બોન મેરો બાયોપ્સીની જરૂર હોતી નથી. જો કે, જો તમારી પાસે આક્રમક પેટાપ્રકાર હોય, તો લિમ્ફોમા તમારા અસ્થિ મજ્જામાં ફેલાય છે કે કેમ તે તપાસવા માટે તમારે એકની જરૂર પડી શકે છે.
બોન મેરો બાયોપ્સી દરમિયાન બે પ્રકારની બાયોપ્સી લેવામાં આવે છે:
- અસ્થિ મજ્જા એસ્પિરેટ (BMA): આ ટેસ્ટ બોન મેરો સ્પેસમાં મળી આવતા પ્રવાહીની થોડી માત્રા લે છે
- અસ્થિ મજ્જા એસ્પિરેટ ટ્રેફાઇન (BMAT): આ ટેસ્ટ બોન મેરો પેશીના નાના નમૂના લે છે
ક્યુટેનીયસ લિમ્ફોમા માટે TNM/B સ્ટેજીંગ સિસ્ટમ
ક્યુટેનીયસ લિમ્ફોમાનું સ્ટેજીંગ TNM નામની સિસ્ટમનો ઉપયોગ કરે છે. જો તમારી પાસે MF અથવા SS હોય તો ત્યાં એક વધારાનો પત્ર ઉમેરવામાં આવશે - TNMB.
T = નું કદ Tumour - અથવા લિમ્ફોમા દ્વારા તમારા શરીરના કેટલા ભાગને અસર થાય છે.
N = લસિકા Nઓડ્સ સામેલ છે - લિમ્ફોમા તમારા લસિકા ગાંઠોમાં ગયો છે કે કેમ અને તેમાં કેટલા લસિકા ગાંઠોમાં લિમ્ફોમા છે તે તપાસો.
M = Mઇટાસ્ટેસિસ - તપાસ કરે છે કે લિમ્ફોમા તમારા શરીરમાં ક્યાં સુધી ફેલાયેલો છે.
B = Bલૂડ - (ફક્ત MF અથવા SS) તમારા લોહી અને અસ્થિમજ્જામાં કેટલા લિમ્ફોમા છે તે તપાસે છે.
ક્યુટેનીયસ લિમ્ફોમાનું TNM/B સ્ટેજીંગ |
||
ક્યુટેનીયસ લિમ્ફોમા |
માયકોસિસ ફંગોઇડ્સ (MF) અથવા સેઝરી સિન્ડ્રોમ (SS) માત્ર |
|
Tગાંઠઅથવા ત્વચાઅસરગ્રસ્ત |
T1 - તમને માત્ર એક જ જખમ છે.T2 - તમારી પાસે એક કરતાં વધુ ચામડીના જખમ છે પરંતુ જખમ એક વિસ્તારમાં છે, અથવા બે વિસ્તારો એકબીજાની નજીક છે તમારા શરીરને.T3 - તમને તમારા શરીરના ઘણા ભાગોમાં જખમ છે. |
T1 - તમારી ત્વચાનો 10% કરતા ઓછો ભાગ અસરગ્રસ્ત છે.T2 - તમારી ત્વચાના 10% થી વધુ અસરગ્રસ્ત છે.T3 - તમારી પાસે 1cm કરતાં મોટી એક અથવા વધુ ગાંઠો છે.T4 - તમને એરિથેમા (લાલાશ) છે જે તમારા શરીરના 80% કરતા વધુને આવરી લે છે. |
Nલસિકાગાંઠો |
N0 - તમારા લસિકા ગાંઠો સામાન્ય દેખાય છે.N1 - લસિકા ગાંઠોનો એક જૂથ સામેલ છે.N2 - લસિકા ગાંઠોના બે અથવા વધુ જૂથો તમારી ગરદનમાં, તમારા હાંસડીની ઉપર, અંડરઆર્મ્સમાં અસરગ્રસ્ત છે, જંઘામૂળ અથવા ઘૂંટણ.N3 - તમારી છાતી, ફેફસાં અને વાયુમાર્ગમાં અથવા તેની નજીકમાં લસિકા ગાંઠો, મુખ્ય રક્તવાહિનીઓ (એઓર્ટિક) અથવા હિપ્સ સામેલ છે. |
N0 - તમારા લસિકા ગાંઠો સામાન્ય દેખાય છે.N1 - તમારી પાસે નીચા ગ્રેડના ફેરફારો સાથે અસામાન્ય લસિકા ગાંઠો છે.N2 - તમારી પાસે ઉચ્ચ ગ્રેડ ફેરફારો સાથે અસામાન્ય લસિકા ગાંઠો છે.Nx - તમારી પાસે અસામાન્ય લસિકા ગાંઠો છે, પરંતુ ગ્રેડ જાણીતો નથી. |
Mમેટાસ્ટેસિસ(ફેલાવો) |
M0 - તમારા કોઈપણ લસિકા ગાંઠો પ્રભાવિત નથી.M1 - લિમ્ફોમા તમારી ત્વચાની બહાર તમારા લસિકા ગાંઠોમાં ફેલાય છે. |
M0 - તમારા કોઈપણ આંતરિક અવયવો સામેલ નથી, જેમ કે ફેફસાં, લીવર, કિડની, મગજ.M1 - લિમ્ફોમા તમારા એક અથવા વધુ આંતરિક અવયવોમાં ફેલાય છે. |
Bબ્લડ |
N / A |
B0 - તમારા લોહીમાં 5% કરતા ઓછા (દર 5 માંથી 100) કેન્સરગ્રસ્ત લિમ્ફોસાઇટ્સ.તમારા લોહીના આ કેન્સરગ્રસ્ત કોષોને સેઝરી કોષો કહેવાય છે.B1 - તમારા લોહીમાં 5% થી વધુ લિમ્ફોસાઇટ્સ સેઝરી કોષો છે.B2 - તમારા લોહીની ખૂબ જ ઓછી માત્રામાં (1000 માઇક્રોલિટર) 1 થી વધુ સેઝરી કોષો. |
તમારા લિમ્ફોમા કોષોનું વધુ વર્ણન કરવા માટે તમારા ડૉક્ટર અન્ય અક્ષરોનો ઉપયોગ કરી શકે છે જેમ કે “a” અથવા “b”. આ તમારા લિમ્ફોમાના કદ, કોષો જે રીતે જુએ છે અને તે બધા એક અસામાન્ય કોષ (ક્લોન્સ) અથવા એક કરતાં વધુ અસામાન્ય કોષોમાંથી આવ્યા છે કે કેમ તેનો ઉલ્લેખ કરી શકે છે.તમારા વ્યક્તિગત સ્ટેજ અને ગ્રેડ અને તમારી સારવાર માટે તેનો અર્થ શું છે તે સમજાવવા માટે તમારા ડૉક્ટરને કહો. |
||
ઇન્ડોલન્ટ ક્યુટેનીયસ લિમ્ફોમા માટે સારવાર
મોટાભાગના આળસુ લિમ્ફોમાને હજુ સુધી સાજા કરી શકાતા નથી, તેમ છતાં, આળસુ ત્વચાના લિમ્ફોમા ધરાવતા ઘણા લોકોને ક્યારેય સારવારની જરૂર પડશે નહીં.
ઇન્ડોલન્ટ ક્યુટેનીયસ લિમ્ફોમાસ પણ સામાન્ય રીતે તમારા સ્વાસ્થ્ય માટે હાનિકારક હોતા નથી, તેથી તમારી પાસે જે પણ સારવાર છે તે તમારા રોગના ઇલાજને બદલે તમારા લક્ષણોને નિયંત્રિત કરવા માટે હશે.
સારવારથી લાભ થઈ શકે તેવા કેટલાક લક્ષણોમાં નીચેનાનો સમાવેશ થાય છે:
- પીડા
- ખંજવાળ
- ઘા અથવા ચાંદા જે રક્તસ્રાવ ચાલુ રાખે છે
- લિમ્ફોમા જે રીતે દેખાય છે તેનાથી સંબંધિત અકળામણ અથવા ચિંતા.
સારવારના પ્રકારોમાં નીચેનાનો સમાવેશ થઈ શકે છે.
સ્થાનિક અથવા ત્વચા નિર્દેશિત સારવાર.
સ્થાનિક સારવાર એ ક્રીમ છે જેને તમે લિમ્ફોમાના વિસ્તારમાં ઘસશો, જ્યારે ત્વચા નિર્દેશિત ઉપચારમાં રેડિયોથેરાપી અથવા ફોટોથેરાપીનો સમાવેશ થઈ શકે છે. નીચે કેટલીક સારવારોની ઝાંખી છે જે તમને ઓફર કરવામાં આવી શકે છે.
કોર્ટીકોસ્ટેરોઈડ્સ - લિમ્ફોમા કોષો માટે ઝેરી છે અને તેનો નાશ કરવામાં મદદ કરે છે. તેઓ બળતરા પણ ઘટાડી શકે છે અને ખંજવાળ જેવા લક્ષણોને સુધારવામાં મદદ કરી શકે છે.
રેટિનોઇડ્સ - વિટામિન A જેવી દવાઓ છે. તે બળતરા ઘટાડવામાં અને ત્વચા પર કોષોના વિકાસને નિયંત્રિત કરવામાં મદદ કરી શકે છે. તેઓ સામાન્ય રીતે ઓછા ઉપયોગમાં લેવાય છે, પરંતુ અમુક ચોક્કસ પ્રકારના ત્વચા લિમ્ફોમામાં મદદરૂપ થાય છે.
ફોટોથેરાપી - એ એક પ્રકારની સારવાર છે જે લિમ્ફોમાથી પ્રભાવિત તમારી ત્વચાના વિસ્તારો પર વિશિષ્ટ લાઇટ્સ (ઘણી વખત યુવી) નો ઉપયોગ કરે છે. યુવી કોષોની વૃદ્ધિની પ્રક્રિયામાં દખલ કરે છે, અને વધતી પ્રક્રિયાને નુકસાન પહોંચાડીને, લિમ્ફોમાનો નાશ થાય છે.
રેડિયોથેરાપી - કોષના ડીએનએ (કોષની આનુવંશિક સામગ્રી) ને નુકસાન પહોંચાડવા માટે એક્સ-રેનો ઉપયોગ કરે છે જે લિમ્ફોમા માટે પોતાને સુધારવાનું અશક્ય બનાવે છે. જેના કારણે કોષ મૃત્યુ પામે છે. સામાન્ય રીતે કોષો મૃત્યુ પામવા માટે રેડિયેશન ટ્રીટમેન્ટ શરૂ થયા પછી થોડા દિવસો અથવા તો અઠવાડિયા લાગે છે. આ અસર ઘણા મહિનાઓ સુધી ટકી શકે છે, જેનો અર્થ એ થાય છે કે સારવાર કરેલ વિસ્તાર/સેમાં કેન્સરગ્રસ્ત લિમ્ફોમા કોષો સારવાર સમાપ્ત થયાના મહિનાઓ પછી પણ નાશ પામી શકે છે.
કેટલાક કિસ્સાઓમાં લિમ્ફોમાથી અસરગ્રસ્ત ત્વચાના સમગ્ર વિસ્તારને દૂર કરવા માટે સ્થાનિક અથવા સામાન્ય એનેસ્થેટિક હેઠળ તમારી સર્જરી થઈ શકે છે. જો તમને એક જ જખમ અથવા ઘણા નાના જખમ હોય તો આ વધુ સંભવ છે. તે સામાન્ય રીતે તમારા લિમ્ફોમાનું નિદાન કરવા માટેની પ્રક્રિયાના ભાગ રૂપે ઉપયોગ થાય છે, જોકે ઉપચાર તરીકે નહીં.
પ્રણાલીગત સારવાર
જો તમારી પાસે તમારા શરીરના ઘણા વિસ્તારો છે જે લિમ્ફોમાથી પ્રભાવિત છે, તો તમને કીમોથેરાપી, ઇમ્યુનોથેરાપી અથવા લક્ષિત ઉપચાર જેવી પદ્ધતિસરની સારવારથી ફાયદો થઈ શકે છે. આનું આગળના વિભાગ હેઠળ વધુ વિગતવાર વર્ણન કરવામાં આવ્યું છે - આક્રમક ત્વચાની લિમ્ફોમાની સારવાર.
આક્રમક અથવા અદ્યતન ક્યુટેનીયસ લિમ્ફોમા માટે સારવાર
આક્રમક અને/અથવા અદ્યતન ક્યુટેનીયસ લિમ્ફોમાને અન્ય પ્રકારના આક્રમક લિમ્ફોમાની જેમ જ ગણવામાં આવે છે અને તેમાં નીચેનાનો સમાવેશ થઈ શકે છે:
પ્રણાલીગત સારવાર
કીમોથેરાપી એ એક પ્રકારની સારવાર છે જે ઝડપથી વિકસતા કોષો પર સીધો હુમલો કરે છે, તેથી તે ઝડપથી વિકસતા લિમ્ફોમાને નષ્ટ કરવામાં અસરકારક સાબિત થઈ શકે છે. પરંતુ તે તંદુરસ્ત અને કેન્સરગ્રસ્ત ઝડપથી વિકસતા કોષો વચ્ચેનો તફાવત કહી શકતું નથી, તેથી તે કેટલીક અનિચ્છનીય આડઅસરોનું કારણ બની શકે છે જેમ કે વાળ ખરવા, ઉબકા અને ઉલટી, અથવા ઝાડા અથવા કબજિયાત.
ઇમ્યુનોથેરાપી તમારી રોગપ્રતિકારક શક્તિને લિમ્ફોમાને વધુ અસરકારક રીતે શોધવા અને લડવામાં મદદ કરી શકે છે. તેઓ આ ઘણી રીતે કરી શકે છે. કેટલાક, જેમ કે મોનોક્લોનલ એન્ટિબોડીઝ તમારી રોગપ્રતિકારક શક્તિને લિમ્ફોમાને "જોવા" માટે મદદ કરવા માટે લિમ્ફોમા સાથે જોડાય છે જેથી તે તેને ઓળખી શકે અને તેનો નાશ કરી શકે. તેઓ લિમ્ફોમા સેલ દિવાલની રચનાને પણ અસર કરી શકે છે, જેના કારણે તેઓ મૃત્યુ પામે છે.
- રીતુક્સિમેબ એક મોનોક્લોનલ એન્ટિબોડીનું ઉદાહરણ છે જેનો ઉપયોગ સારવાર માટે થઈ શકે છે બી-સેલ લિમ્ફોમાસ ક્યુટેનીયસ બી-સેલ લિમ્ફોમા સહિત જો તેમના પર CD20 માર્કર હોય.
- મોગામુલિઝુમાબ ધરાવતા લોકો માટે મંજૂર મોનોક્લોનલ એન્ટિબોડીનું ઉદાહરણ છે માયકોસિસ ફંગાઇડ્સ અથવા સેઝરી સિન્ડ્રોમ.
- બ્રેન્ટુસિમાબ વેદોટિન "સંયુક્ત" મોનોક્લોનલ એન્ટિબોડીનું ઉદાહરણ છે જે કેટલાક અન્ય પ્રકારો માટે માન્ય છે ટી-સેલ લિમ્ફોમા કે જેના પર CD30 માર્કર હોય છે. તેમાં એન્ટિબોડી સાથે ઝેર જોડાયેલ (સંયુક્ત) હોય છે, અને એન્ટિબોડી તેને અંદરથી નાશ કરવા માટે સીધા લિમ્ફોમા કોષમાં ઝેર પહોંચાડે છે.
અન્ય, જેમ કે ઇન્ટરલ્યુકિન્સ અને ઇન્ટરફેરોન ખાસ પ્રોટીન છે જે કુદરતી રીતે આપણા શરીરમાં થાય છે, પરંતુ તેને દવા તરીકે પણ લઈ શકાય છે. તેઓ તમારી રોગપ્રતિકારક શક્તિને વધારીને, અન્ય રોગપ્રતિકારક કોષોને જાગૃત કરવામાં મદદ કરીને અને તમારા શરીરને લિમ્ફોમા સામે લડવા માટે વધુ રોગપ્રતિકારક કોષો બનાવવાનું કહીને કામ કરે છે.
તમારી પોતાની જાતે અથવા અન્ય પ્રકારની સારવારો જેમ કે કીમોથેરાપી સાથે સંયોજનમાં ઇમ્યુનોથેરાપી થઈ શકે છે.
લક્ષિત ઉપચારો એવી દવાઓ છે જે લિમ્ફોમા કોષને ચોક્કસ લક્ષ્યાંકિત કરે છે, તેથી અન્ય સારવારો કરતાં તેની ઘણી ઓછી આડઅસર હોય છે. આ દવાઓ લિમ્ફોમા કોષોને ટકી રહેવા માટે જરૂરી સિગ્નલોમાં વિક્ષેપ પાડીને કામ કરે છે. જ્યારે તેઓને આ સંકેતો મળતા નથી, ત્યારે લિમ્ફોમા કોષો વધવાનું બંધ કરે છે, અથવા ભૂખે મરતા રહે છે કારણ કે તેઓને જીવવા માટે જરૂરી પોષક તત્વો મળતા નથી.
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટનો ઉપયોગ ફક્ત ત્યારે જ થાય છે જો તમારું લિમ્ફોમા અન્ય સારવારોને પ્રતિસાદ ન આપે (રીફ્રેક્ટરી હોય), અથવા માફીના સમય પછી પાછા આવે (રીલેપ્સ). તે એક બહુ-પગલાની સારવાર છે જ્યાં તમારા પોતાના અથવા દાતાના સ્ટેમ સેલ્સ (ખૂબ જ અપરિપક્વ રક્ત કોશિકાઓ) એફેરેસીસ નામની પ્રક્રિયા દ્વારા દૂર કરવામાં આવે છે, અને પછી તમને ઉચ્ચ ડોઝ કીમોથેરાપી લીધા પછી પછીના સમયે આપવામાં આવે છે.
ક્યુટેનીયસ લિમ્ફોમા સાથે, તમારા પોતાના કરતાં દાતા પાસેથી સ્ટેમ સેલ મેળવવું તમારા માટે વધુ સામાન્ય છે. આ પ્રકારના સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટને એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ કહેવામાં આવે છે.
એક્સ્ટ્રાકોર્પોરિયલ ફોટોફેરેસીસ (ECP)
એક્સ્ટ્રાકોર્પોરિયલ ફોટોફેરેસીસ એ મુખ્યત્વે એડવાન્સ્ડ MF અને SS માટે વપરાતી સારવાર છે. તે તમારા લોહીને "ધોવા" કરવાની અને તમારા રોગપ્રતિકારક કોષોને લિમ્ફોમા પ્રત્યે વધુ પ્રતિક્રિયાશીલ બનાવવાની પ્રક્રિયા છે જેથી લિમ્ફોમા કોષોને મારી નાખવામાં આવે. જો તમને આ સારવારની જરૂર હોય, તો તમારા ડૉક્ટર તમને વધુ માહિતી આપી શકશે.
ક્લિનિકલ પરીક્ષણમાં
એવી ભલામણ કરવામાં આવે છે કે જ્યારે પણ તમારે સારવાર શરૂ કરવાની જરૂર હોય ત્યારે તમે તમારા ડૉક્ટરને ક્લિનિકલ ટ્રાયલ્સ વિશે પૂછો જેના માટે તમે લાયક હોઈ શકો છો. ભવિષ્યમાં ક્યુટેનીયસ લિમ્ફોમાની સારવારમાં સુધારો કરવા માટે નવી દવાઓ અથવા દવાઓના સંયોજનો શોધવા માટે ક્લિનિકલ ટ્રાયલ મહત્વપૂર્ણ છે.
તેઓ તમને નવી દવા અજમાવવાની તક પણ આપી શકે છે, દવાઓનું મિશ્રણ અથવા અન્ય સારવાર કે જે તમે અજમાયશની બહાર મેળવી શકશો નહીં. જો તમને ક્લિનિકલ ટ્રાયલમાં ભાગ લેવામાં રસ હોય, તો તમારા ડૉક્ટરને પૂછો કે તમે કઈ ક્લિનિકલ ટ્રાયલ્સ માટે લાયક છો.
ત્યાં ઘણી બધી સારવારો અને નવા સારવાર સંયોજનો છે જે હાલમાં સમગ્ર વિશ્વમાં ક્લિનિકલ ટ્રાયલ્સમાં નવા નિદાન કરાયેલા અને ફરીથી થયેલા ક્યુટેનીયસ લિમ્ફોમાસ ધરાવતા દર્દીઓ માટે પરીક્ષણ કરવામાં આવી રહ્યા છે.
આક્રમક અથવા લેટ સ્ટેજ ક્યુટેનીયસ લિમ્ફોમા માટે સારવારના વિકલ્પો | |
બી-સેલ ત્વચા | ટી-સેલ ત્વચા |
|
|
તમારા હેમેટોલોજિસ્ટ અથવા ઓન્કોલોજિસ્ટને કોઈપણ ક્લિનિકલ ટ્રાયલ્સ વિશે પણ પૂછો કે જેના માટે તમે લાયક હોઈ શકો. | |
જ્યારે સારવાર કામ ન કરે અથવા લિમ્ફોમા પાછો આવે ત્યારે શું થાય છે
કેટલીકવાર લિમ્ફોમાની સારવાર શરૂઆતમાં કામ કરતી નથી. જ્યારે આવું થાય ત્યારે તેને પ્રત્યાવર્તન લિમ્ફોમા કહેવામાં આવે છે. અન્ય કિસ્સાઓમાં, સારવાર સારી રીતે કામ કરી શકે છે, પરંતુ માફીના સમય પછી લિમ્ફોમા પાછું આવી શકે છે - આને રિલેપ્સ કહેવામાં આવે છે.
ભલે તમને રિલેપ્સ્ડ અથવા રિફ્રેક્ટરી લિમ્ફોમા હોય, તમારા ડૉક્ટર તમારા માટે વધુ સારી રીતે કામ કરી શકે તેવી અલગ સારવાર અજમાવવા માંગશે. આ પછીની સારવારોને સેકન્ડ-લાઈન સારવાર કહેવામાં આવે છે, અને તે પ્રથમ સારવાર કરતાં વધુ અસરકારક હોઈ શકે છે.
તમારી સારવારની અપેક્ષાઓ શું છે તે વિશે તમારા ડૉક્ટર સાથે વાત કરો અને જો તેમાંથી કોઈ કામ ન કરે તો યોજના શું હશે.
જ્યારે સારવાર સમાપ્ત થાય ત્યારે શું અપેક્ષા રાખવી
જ્યારે તમે તમારી સારવાર પૂર્ણ કરો છો ત્યારે તમારા નિષ્ણાત ડૉક્ટર હજુ પણ તમને નિયમિત જોવા માંગશે. તમારી પાસે રક્ત પરીક્ષણો અને સ્કેન સહિત નિયમિત તપાસ થશે. તમે કેટલી વાર આ પરીક્ષણો કરાવો છો તે તમારા વ્યક્તિગત સંજોગો પર આધાર રાખે છે અને તમારા હેમેટોલોજિસ્ટ તમને જણાવવામાં સમર્થ હશે કે તેઓ તમને કેટલી વાર જોવા માંગે છે.
જ્યારે તમે સારવાર પૂર્ણ કરો ત્યારે તે એક ઉત્તેજક સમય અથવા તણાવપૂર્ણ સમય હોઈ શકે છે - ક્યારેક બંને. અનુભવવાની કોઈ સાચી કે ખોટી રીત નથી. પરંતુ તમારી લાગણીઓ અને તમારા પ્રિયજનો સાથે તમને શું જોઈએ છે તે વિશે વાત કરવી મહત્વપૂર્ણ છે.
જો તમને સારવારના અંત સાથે સામનો કરવામાં મુશ્કેલી આવી રહી હોય તો સપોર્ટ ઉપલબ્ધ છે. તમારી સારવાર કરતી ટીમ સાથે વાત કરો - તમારા હેમેટોલોજિસ્ટ અથવા નિષ્ણાત કેન્સર નર્સ કારણ કે તેઓ તમને હોસ્પિટલમાં કાઉન્સેલિંગ સેવાઓ માટે સંદર્ભિત કરી શકશે. તમારા સ્થાનિક ડૉક્ટર (જનરલ પ્રેક્ટિશનર – GP) પણ આમાં મદદ કરી શકે છે.
લિમ્ફોમા કેર નર્સો
તમે અમારી લિમ્ફોમા કેર નર્સમાંથી એકને કૉલ અથવા ઈમેલ પણ આપી શકો છો. સંપર્ક વિગતો માટે ફક્ત સ્ક્રીનના તળિયે "અમારો સંપર્ક કરો" બટન પર ક્લિક કરો.
સારાંશ
- ક્યુટેનીયસ લિમ્ફોમા એ નોન-હોજકિન લિમ્ફોમાનો પેટા પ્રકાર છે જે લિમ્ફોસાઇટ્સ નામના કેન્સરગ્રસ્ત રક્ત કોશિકાઓમાંથી પરિણમે છે, જે તમારી ત્વચાના સ્તરોમાં મુસાફરી કરે છે અને તેમાં રહે છે.
- ઇન્ડોલન્ટ ક્યુટેનીયસ લિમ્ફોમાસને સારવારની જરૂર ન હોઈ શકે કારણ કે તે તમારા સ્વાસ્થ્ય માટે ઘણીવાર જોખમી નથી, પરંતુ જો તે તમને અસ્વસ્થતા અનુભવે છે, અથવા જો લિમ્ફોમા તમારા લસિકા ગાંઠો અથવા તમારા શરીરના અન્ય ભાગોમાં ફેલાય છે તો લક્ષણોને નિયંત્રિત કરવા માટે તમારી પાસે સારવાર હોઈ શકે છે.
- આક્રમક ક્યુટેનીયસ લિમ્ફોમાસને તમારું નિદાન થયા પછી તરત જ સારવારની જરૂર છે.
- ઘણા જુદા જુદા નિષ્ણાત ડોકટરો છે જે તમારી સંભાળનું સંચાલન કરી શકે છે, અને આ તમારા વ્યક્તિગત સંજોગો પર નિર્ભર રહેશે.
- જો તમારું લિમ્ફોમા તમારા માનસિક સ્વાસ્થ્ય અથવા મૂડને અસર કરી રહ્યું હોય તો તમે તમારા ડૉક્ટરને મનોવૈજ્ઞાનિક પાસે રેફરલ માટે કહી શકો છો.
- ઘણી સારવારોનો હેતુ તમારા લક્ષણોને સુધારવા માટે છે; જો કે, તમને લિમ્ફોમાને નિયંત્રિત કરવા માટે સારવારની પણ જરૂર પડી શકે છે, અને તેમાં કીમોથેરાપી, મોનોક્લોનલ એન્ટિબોડીઝ, લક્ષિત ઉપચાર અને સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટનો સમાવેશ થઈ શકે છે.