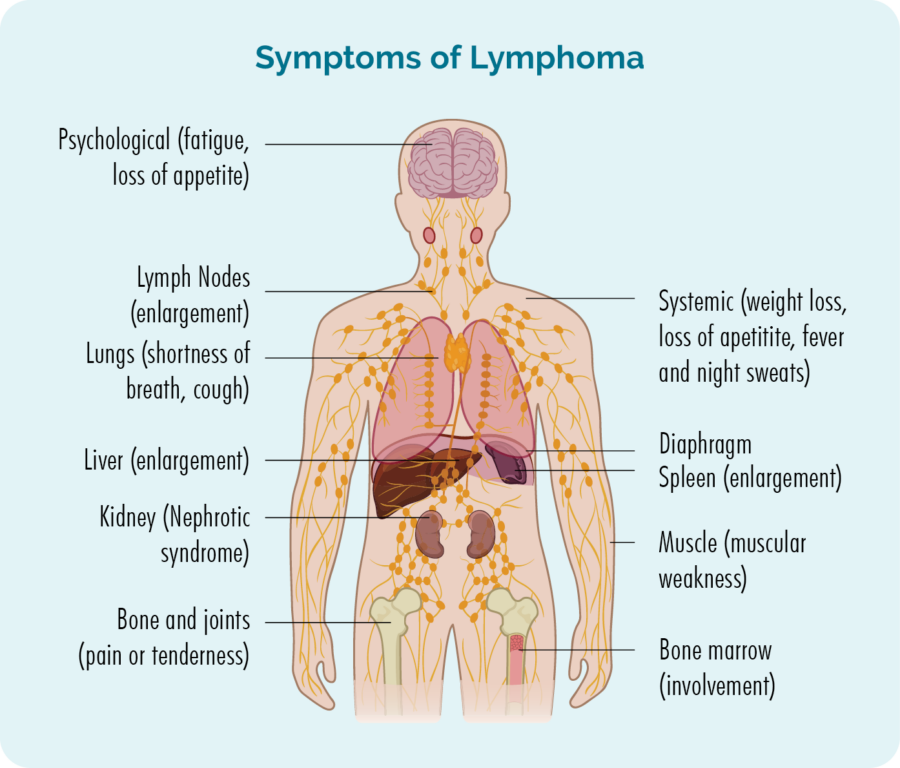
皮膚(皮膚)リンパ腫の概要
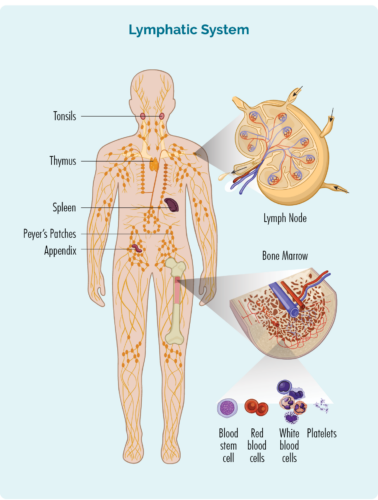
リンパ腫は、リンパ球と呼ばれる白血球から発生するがんの一種です。 これらの血球は通常リンパ系に住んでいますが、体のどの部分にも移動できます。 これらは私たちの免疫系の重要な細胞であり、感染症や病気と闘い、他の免疫細胞がより効果的に機能するのを助けます。
リンパ球について
私たちはさまざまな種類のリンパ球を持っていますが、主なグループは次のとおりです。 B細胞リンパ球 & T細胞リンパ球。 B 細胞リンパ球と T 細胞リンパ球はどちらも特殊な機能を持ち、「免疫学的記憶」を持っています。 これは、感染症や病気に罹ったり、細胞の一部が損傷(または突然変異)したりすると、リンパ球がこれらの細胞を検査し、特殊な「記憶B細胞または記憶T細胞」を作成することを意味します。
これらの記憶細胞は、感染と戦う方法、または同じ感染や損傷が再び起こった場合に損傷した細胞を修復する方法に関するすべての情報を保持しています。 こうすることで、次回はより迅速かつ効果的に細胞を破壊または修復できるようになります。
- B 細胞リンパ球は、感染症と戦うのに役立つ抗体 (免疫グロブリン) も生成します。
- T細胞は、私たちの免疫システムが感染症と戦うために効果的に機能するように免疫反応を調節するのに役立ちますが、感染が治まった後に免疫反応を止めるのにも役立ちます。
リンパ球は癌性リンパ腫細胞になる可能性があります
皮膚リンパ腫は、皮膚に移動した B 細胞または T 細胞ががん化すると発生します。 その後、癌性リンパ腫細胞は分裂して制御不能に増殖するか、死滅すべきときに死滅しません。
大人も子供も皮膚リンパ腫になる可能性があり、皮膚リンパ腫患者のほとんどはがん性 T 細胞を持っています。 皮膚リンパ腫患者の 5 人中、B 細胞リンパ腫を患うのはわずか 20 人程度です。
皮膚リンパ腫は以下にも分類されます。
- 怠惰 – 緩徐進行性リンパ腫は増殖が遅く、多くの場合、「眠っている」段階を経て、人体に害を及ぼすことはありません。 低進行性皮膚リンパ腫の場合は治療が必要ない場合もありますが、治療が必要になる人もいます。 ほとんどの無痛性リンパ腫は体の他の部分には広がりませんが、皮膚の異なる領域を覆うものもあります。 時間が経つと、一部の低進行性リンパ腫の段階が進行し、体の他の部分に転移することがありますが、ほとんどの皮膚リンパ腫ではこれはまれです。
- 積極的な – 進行性リンパ腫は、急速に進行し、体の他の部分に広がる可能性がある急速に増殖するリンパ腫です。 進行性の皮膚リンパ腫がある場合は、病気と診断されたらすぐに治療を開始する必要があります。
皮膚リンパ腫の症状
悪性進行性皮膚リンパ腫
低進行性リンパ腫の場合は、目立った症状が現れない場合があります。 低進行性リンパ腫は増殖が遅く、何年もかけて進行するため、皮膚の発疹や病変が気づかれないことがあります。 症状が現れた場合、次のような症状が考えられます。
- 消えない発疹
- 皮膚のかゆみや痛みを伴う部分
- 皮膚の平らで赤みがかった鱗状の斑点
- ひび割れて出血し、期待どおりに治らない傷跡
- 皮膚の広範囲にわたる全身の発赤
- 皮膚上の単一または複数のしこり
- 肌の色が濃い場合は、(赤みではなく)他の部分よりも明るい肌の領域がある可能性があります。
斑点、丘疹、プラーク、腫瘍 - 違いは何ですか?
皮膚リンパ腫の病変は、全身性の発疹である場合もあれば、斑点、丘疹、プラーク、または腫瘍と呼ばれることもあります。
パッチ – 通常、周囲の皮膚とは異なる皮膚の平らな領域です。 滑らかな場合もあれば、鱗状になる場合もあり、一般的な発疹のように見える場合もあります。
丘疹 – 皮膚の小さくてしっかり盛り上がった領域で、硬いニキビのように見える場合があります。
プラーク – 皮膚の硬化した領域で、多くの場合わずかに盛り上がっており、皮膚が厚く、鱗状になっていることがよくあります。 プラークは湿疹や乾癬と間違われることがよくあります。
腫瘍 – 隆起した隆起、しこり、または結節であり、場合によっては治癒しないただれになる可能性があります。

皮膚リンパ腫はどのように診断されますか?
皮膚リンパ腫を診断するには、XNUMX 回または複数回の生検が必要です。 生検の種類は、発疹や病変の種類、体のどこにあるのか、どれくらいの大きさなのかによって異なります。 また、影響を受けているのが皮膚だけなのか、それともリンパ腫がリンパ節、臓器、血液、骨髄など体の他の部分に転移しているのかによっても異なります。 推奨される生検の種類の一部を以下に示します。
皮膚生検
皮膚生検とは、発疹や病変のサンプルが採取され、検査のために病理検査に送られることです。 場合によっては、病変が XNUMX つだけの場合は、病変全体を切除することがあります。 皮膚生検を行うにはさまざまな方法があり、医師はあなたの状況に適した皮膚生検について相談することができます。
リンパ節生検
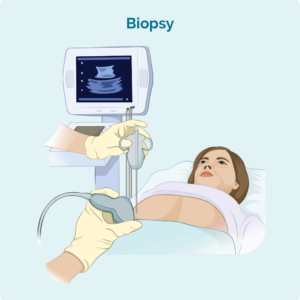
リンパ節が腫れていて、目で見て触れたり、スキャンで確認できたりする場合は、生検を行ってリンパ腫がリンパ節に広がっているかどうかを確認することがあります。 リンパ腫の診断に使用されるリンパ節生検には主に XNUMX 種類があります。
彼らを含める:
コア針生検 – 針を使用して影響を受けたリンパ節のサンプルを採取します。 この処置中に痛みを感じないように、局所麻酔薬を使用してその領域を麻痺させます。 場合によっては、医師または放射線科医は超音波を使用して、生検に適した場所に針を誘導することがあります。
切除生検 – 切除生検の場合は全身麻酔が必要になる可能性が高いため、手術中は眠ったままで済みます。 切除生検ではリンパ節全体または病変が切除されるため、リンパ節全体または病変を病理検査でリンパ腫の兆候がないか確認できます。 目が覚めたら、おそらく数針縫合され、包帯が必要になるでしょう。 看護師は、傷の手当ての方法や、いつ抜糸が必要かなどについて説明します。
悪性進行性皮膚 T 細胞リンパ腫のサブタイプ
菌状息肉症は、悪性進行性皮膚 T 細胞リンパ腫の最も一般的なサブタイプです。 通常、高齢者が罹患し、女性よりも男性の方がわずかに多く発生しますが、子供もMFを発症する可能性があります。 小児では、男の子も女の子も同様に罹患し、通常は 10 歳前後で診断されます。
MF は通常、皮膚にのみ影響を及ぼしますが、約 1 人に 10 人は、リンパ節、血液、内臓に転移する可能性がある、より悪性度の高いタイプの MF を患っている可能性があります。 悪性度の高い MF の場合は、他の悪性度の皮膚 T 細胞リンパ腫に対して行われる治療と同様の治療が必要になります。
原発性皮膚 ALCL は、皮膚の層の T 細胞で始まる無痛性 (ゆっくりと増殖する) リンパ腫です。
このタイプのリンパ腫は、皮膚リンパ腫のサブタイプと呼ばれることもあれば、皮膚リンパ腫のサブタイプと呼ばれることもあります。 未分化大細胞リンパ腫(ALCL)。 分類が異なる理由は、リンパ腫細胞が、通常の T 細胞とは大きく異なる非常に大きな細胞であるなど、他のタイプの ALCL と同様の特徴を備えているためです。 ただし、通常は皮膚にのみ影響を及ぼし、非常にゆっくりと成長します。
進行性の皮膚リンパ腫や ALCL のサブタイプとは異なり、PcALCL の場合は治療が必要ない場合があります。 PcALCL と一生付き合っていくことになるかもしれませんが、PcALCL と共存しても大丈夫であり、健康に悪影響を及ぼさない可能性があることを知っておくことが重要です。 通常は皮膚にのみ影響を及ぼしますが、 めったにありません 皮膚を越えて体の他の部分に広がります。
PcALCL は通常、皮膚の発疹やしこりから始まり、かゆみや痛みを伴うことがありますが、不快感を引き起こすことはありません。 場合によっては、期待どおりに治らない傷のようなものになる場合があります。 PcALCL の治療は、リンパ腫そのものを治療するというよりも、かゆみや痛みを改善すること、またはリンパ腫の外観を改善することを目的としている可能性があります。 ただし、PcALCL が皮膚の非常に小さな領域にのみ影響を与える場合は、手術または放射線療法によって除去することができます。
PcALCL は 50 ~ 60 歳の人によく見られますが、子供を含むあらゆる年齢の人に影響を与える可能性があります。
SPTCL は小児と成人の両方で発生する可能性がありますが、成人の方が一般的であり、診断時の平均年齢は 36 歳です。 皮膚の下の脂肪組織が炎症を起こし、しこりが発生するときに発生する脂肪織炎と呼ばれる別の症状に似ているため、この名前が付けられました。 SPTCL 患者の約 XNUMX 人に XNUMX 人は、免疫系が体を攻撃する既存の自己免疫疾患も患っています。
SPTCL は、がん性 T 細胞が皮膚や脂肪組織の深層に移動してそこに留まることで発生し、皮膚の下に目で見て触れられるしこりを生じさせます。 皮膚にプラークがいくつかあることに気づくこともあります。 ほとんどの病変の大きさは約2cm以下です。
SPTCL で発生する可能性のあるその他の副作用は次のとおりです。
- 血栓または異常な出血
- 寒気
- 血球貪食性リンパ組織球症 – 活性化された免疫細胞が多すぎる状態で、骨髄、健康な血液細胞、臓器に損傷を与えます。
- 肝臓および/または脾臓の肥大。
リンパ腫様丘疹症(LyP)は、子供と成人に影響を与える可能性があります。 これはがんではないため、正式にはリンパ腫の一種ではありません。 ただし、菌状息肉症や原発性皮膚未分化大細胞リンパ腫などの皮膚 T 細胞リンパ腫の前駆体であると考えられています。 ホジキンリンパ腫。 この症状と診断された場合は、治療の必要はないかもしれませんが、LyP が癌化する兆候がないか医師によって注意深く監視されます。
皮膚にしこりができたり消えたりする、皮膚に影響を及ぼす症状です。 病変は小さく始まり、大きくなる場合があります。 医師の介入なしに乾燥して消える前に、ひび割れて出血する可能性があります。 病変が消えるまでに最大2か月かかる場合があります。 ただし、痛みやかゆみ、その他の不快な症状を引き起こす場合は、これらの症状を改善するための治療を受けることができます。
このような発疹や病変が頻繁に発生する場合は、医師の診察を受けて生検を受けてください。
悪性進行性 B 細胞性皮膚リンパ腫のサブタイプ
原発性皮膚濾胞中心リンパ腫 (pcFCL) は、進行性の (成長が遅い) B 細胞リンパ腫です。 西洋諸国では一般的であり、診断時の平均年齢は 60 歳である高齢の患者が罹患します。
これは皮膚 B 細胞リンパ腫の最も一般的なサブタイプです。 通常、緩徐進行性(成長が遅い)で、数か月、場合によっては数年かけて発症します。 通常、頭、首、胸、腹部の皮膚に、でこぼこした赤みがかったまたは茶色がかった病変または腫瘍として現れます。 多くの人はpcFCLの治療を必要としませんが、不快な症状がある場合、またはその外観に悩まされている場合は、リンパ腫の症状や外観を改善するための治療が提供される場合があります。
原発性皮膚辺縁帯リンパ腫 (pcMZL) は B 細胞皮膚リンパ腫の 55 番目に一般的なサブタイプで、男性の罹患率は女性の XNUMX 倍ですが、小児でも発生する可能性があります。 XNUMX歳以上の高齢者や、以前にライム病に感染したことのある人によく見られます。
皮膚の変化は体の XNUMX か所で発生する場合もあれば、複数の場所で発生する場合もあります。 より一般的には、腕、胸、背中にピンク、赤、紫の斑点やしこりとして始まります。
これらの変化は長期間にわたって起こるため、あまり目立たない場合があります。 pcMZL の治療は必要ない場合もありますが、気になる症状がある場合には治療が提供される場合があります。
これは、免疫力が低下し、腺熱を引き起こすエプスタイン・バーウイルスに感染した患者に見られる非常にまれな CBCL サブタイプです。
潰瘍は皮膚、消化管、口の中に XNUMX つしかない可能性があります。 ほとんどの人は、このサブタイプの CBCL に対する治療を必要としません。 ただし、免疫抑制剤を服用している場合は、免疫システムを少し回復させるために医師が投与量を見直すことがあります。
まれに、モノクローナル抗体または抗ウイルス薬による治療が必要になる場合があります。
進行性リンパ腫のサブタイプ
セザリー症候群は、癌性 T 細胞がセザリー細胞と呼ばれることからそのように名付けられました。
これは最も進行性の皮膚 T 細胞リンパ腫 (CTCL) であり、他のタイプの CTCL とは異なり、リンパ腫 (セザリー) 細胞は皮膚の層だけでなく血液や骨髄にも存在します。 リンパ節や他の臓器にも広がる可能性があります。
セザリー症候群は誰でも罹患する可能性がありますが、60歳以上の男性でやや一般的です。
セザリー症候群では次のような症状が見られます。
- B症状
- 激しいかゆみ
- リンパ節の腫れ
- 肝臓および/または脾臓の腫れ
- 手のひらや足の裏の皮膚が厚くなる
- 指や足の爪が厚くなる
- 脱毛
- まぶたの垂れ下がり(これを外反症といいます)。
セザリー細胞は急速に成長する性質があるため、急速に成長する細胞を破壊する化学療法によく反応する可能性があります。 ただし、セザリー症候群では再発がよくあるため、たとえ良好な反応が得られた後でも、病気が再発してさらなる治療が必要になる可能性が高くなります。
これは非常にまれで進行性の T 細胞リンパ腫であり、全身の皮膚に複数の皮膚病変が急速に発症します。 病変は丘疹、結節、または腫瘍であり、潰瘍化してびらんとして現れる場合があります。 プラークや斑点のように見えるものや、出血するものもあります。
その他の症状には次のものがあります。
- B症状
- 食欲不振
- 疲労
- 下痢
- 嘔吐
- リンパ節の腫れ
- 肝臓または脾臓の肥大。
PCAETL は攻撃的な性質があるため、リンパ節や他の臓器を含む体内の領域に広がる可能性があります。
診断後は速やかに化学療法による治療が必要になります。
原発性皮膚(皮膚)びまん性大型B細胞 リンパ腫 NHL 患者の 1 人に 100 人未満が罹患する稀なリンパ腫のサブタイプです。
これは、皮膚 B 細胞リンパ腫の他のサブタイプよりも一般的ではありません。 これは男性よりも女性に多く、攻撃的または急速に成長する傾向があります。 つまり、皮膚に影響を与えるだけでなく、リンパ節や他の臓器を含む体の他の部分にも急速に広がる可能性があります。
数週間から数か月かけて発症する可能性があり、通常は 75 歳前後の高齢者が罹患します。 多くの場合、XNUMX つまたは複数の病変/腫瘍として脚 (脚タイプ) に発生しますが、腕や胴体 (胸、背中、腹部) に成長することもあります。
これは、皮膚の層の B 細胞で発生しますが、リンパ腫細胞がびまん性大細胞型 B 細胞リンパ腫 (DLBCL) の他のサブタイプで見られるものと類似しているため、原発性皮膚びまん性大細胞型 B 細胞リンパ腫と呼ばれます。 このため、このサブタイプの皮膚 B 細胞リンパ腫は、DLBCL の他のサブタイプと同様に治療されることがよくあります。 DLBCL の詳細については、ここをクリックしてください。
皮膚リンパ腫の病期分類
皮膚リンパ腫があることが確認されたら、リンパ腫が体の他の部分に転移していないかどうかを確認するためにさらに検査を受ける必要があります。
身体検査
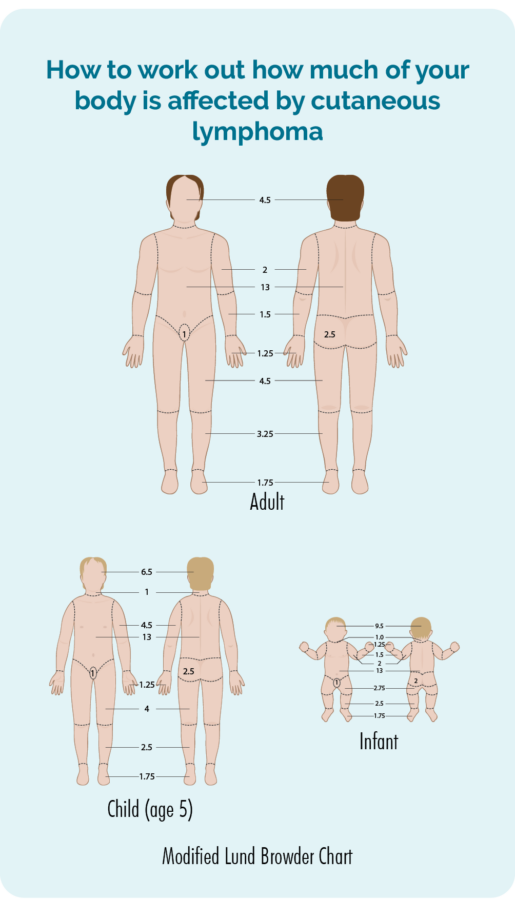
医師は身体検査を行い、全身の皮膚をチェックして、どの程度の皮膚がリンパ腫の影響を受けているかを確認します。 治療を開始する前に、写真を撮ることに同意を求められる場合があります。 次に、これらを使用して、治療による改善があるかどうかを確認します。 同意するかどうかはあなたの選択です。これに抵抗がある場合は写真を撮る必要はありませんが、同意する場合は同意書に署名する必要があります。
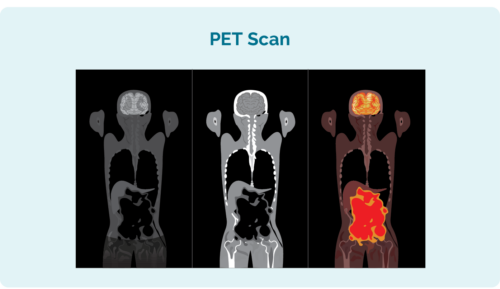 陽電子放射断層撮影法 (PET) スキャン
陽電子放射断層撮影法 (PET) スキャン
PETスキャンは体全体をスキャンするものです。 この検査は「核医学」と呼ばれる病院の特別な部門で行われ、リンパ腫細胞が吸収する放射性薬剤が注射されます。 スキャンが行われると、リンパ腫のある領域がスキャン上で点灯し、リンパ腫の場所とその大きさと形状が表示されます。
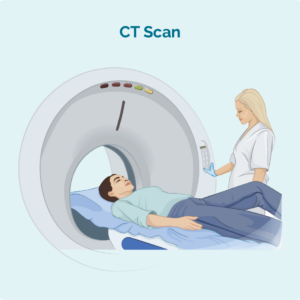
コンピュータ断層撮影(CT)スキャン
CT スキャンは、体内の 3 次元画像を撮影する特殊な X 線です。 通常、胸、腹部、骨盤などの体の領域のスキャンが行われます。 これらの画像は、体の奥深くにあるリンパ節が腫れているかどうか、または臓器内に癌のように見える領域があるかどうかを示します。

骨髄生検
皮膚リンパ腫のほとんどの人は骨髄生検を必要としません。 ただし、悪性度の高いサブタイプの場合は、リンパ腫が骨髄に広がっているかどうかを確認する必要がある場合があります。
骨髄生検では XNUMX 種類の生検が行われます。
- 骨髄吸引液 (BMA): この検査では、骨髄腔にある少量の液体を採取します
- 骨髄吸引トレフィン (BMAT): この検査では、骨髄組織の少量のサンプルを採取します
皮膚リンパ腫の TNM/B 病期分類システム
皮膚リンパ腫の病期分類には、TNM と呼ばれるシステムが使用されます。 MF または SS をお持ちの場合は、TNMB という文字が追加されます。
T = のサイズ T腫瘍 – または体のどの程度がリンパ腫の影響を受けているか。
N = リンパ N関連するオード – リンパ腫がリンパ節に転移しているかどうか、およびリンパ腫が存在するリンパ節の数を確認します。
M = M転移 – リンパ腫が体内で広がっているかどうか、またどこまで広がっているかを確認します。
B = Blood – (MF または SS のみ) 血液および骨髄中のリンパ腫の量をチェックします。
皮膚リンパ腫の TNM/B 病期分類 |
||
皮膚リンパ腫 |
菌状息肉症 (MF) またはセザリー症候群 (SS) のみ |
|
T腫瘍または皮膚影響を受けました |
T1 – 病変は XNUMX つだけです。T2 – 複数の皮膚病変があるが、その病変が XNUMX つの領域にある、または XNUMX つの領域が近接している あなたの体。T3 – 体の多くの領域に病変があります。 |
T1 – 影響を受ける皮膚は 10% 未満です。T2 – 皮膚の 10 % 以上が影響を受けます。T3 – 1cm を超える腫瘍が XNUMX つ以上ある。T4 – 体の 80% 以上を覆う紅斑 (赤み) があります。 |
NリンパNodes |
N0 – リンパ節 正常に見える。N1 – XNUMX つのグループのリンパ節が関与しています。N2 – 首、鎖骨の上、脇の下、リンパ節の XNUMX つ以上のグループが影響を受けています。 股間や膝。N3 – 胸部、肺、気道、主要血管(大動脈)または股関節内またはその近くのリンパ節が関与しています。 |
N0 – リンパ節は正常に見えます。N1 – 低度の変化を伴う異常なリンパ節がある。N2 – 高度な変化を伴う異常なリンパ節があります。Nx – 異常なリンパ節がありますが、悪性度は不明です。 |
M転移(広める) |
M0 – リンパ節は影響を受けません。M1 – リンパ腫が皮膚の外側のリンパ節に広がっています。 |
M0 – 肺、肝臓、腎臓、脳などの内臓は関与しません。M1 – リンパ腫が XNUMX つ以上の内臓に転移している。 |
B血 |
無し |
B0 – 血液中の癌性リンパ球は 5% 未満(5 個中 100 個)です。血液中のこれらの癌細胞はセザリー細胞と呼ばれます。B1 – 血液中のリンパ球の 5% 以上がセザリー細胞です。B2 – 非常に少量(1000 マイクロリットル)の血液中に 1 個を超えるセザリ細胞が含まれています。 |
医師は、リンパ腫細胞をさらに詳しく説明するために「a」や「b」などの他の文字を使用する場合があります。 これらは、リンパ腫の大きさ、細胞の外観、およびそれらがすべて XNUMX つの異常細胞 (クローン) に由来するのか、複数の異常細胞に由来するのかを指します。あなたの個々の段階とグレード、そしてそれが治療にとって何を意味するかについて医師に説明してもらいましょう。 |
||
悪性進行性皮膚リンパ腫の治療
それにも関わらず、ほとんどの緩徐進行性リンパ腫はまだ治癒できませんが、緩徐進行性皮膚リンパ腫の多くは治療を必要としません。
低進行性皮膚リンパ腫も通常は健康に害を及ぼさないため、治療は病気を治すというよりは症状を管理することになります。
治療によって恩恵を受ける可能性のある症状には、次のようなものがあります。
- 痛み
- かゆみ
- 出血が続く傷やただれ
- リンパ腫の見た目に関する当惑や不安。
治療の種類には次のようなものがあります。
局所的または皮膚向けの治療。
局所治療はリンパ腫の領域に塗り込むクリームですが、皮膚に対する治療には放射線療法や光線療法が含まれる場合があります。 以下は、あなたが提供できるいくつかの治療法の概要です。
コルチコステロイド – リンパ腫細胞にとって有毒であり、リンパ腫細胞を破壊するのに役立ちます。 また、炎症を軽減し、かゆみなどの症状を改善するのにも役立ちます。
レチノイド – ビタミン A に非常によく似た薬剤です。炎症を軽減し、皮膚の細胞の成長を調節するのに役立ちます。 それらはあまり一般的には使用されませんが、いくつかの特定の種類の皮膚リンパ腫に役立ちます。
光線療法 – は、リンパ腫の影響を受けた皮膚の領域に特殊な光(多くの場合 UV)を使用する治療法の一種です。 紫外線は細胞の成長過程を妨げ、成長過程にダメージを与えることでリンパ腫を破壊します。
放射線療法 – X線を使用して細胞のDNA(細胞の遺伝物質)に損傷を与え、リンパ腫の自己修復を不可能にします。 これにより細胞が死滅します。 通常、放射線治療を開始してから細胞が死滅するまでに数日、さらには数週間かかります。 この効果は数か月間持続する可能性があり、治療が終了してから数か月間でも治療領域の癌性リンパ腫細胞が破壊される可能性があることを意味します。
場合によっては、リンパ腫の影響を受けた皮膚全体を切除するために、局所麻酔または全身麻酔下で手術を受けることもあります。 病変が XNUMX つまたは複数の小さな病変がある場合、この可能性が高くなります。 ただし、治療としてではなく、リンパ腫を診断するプロセスの一部として使用されることが一般的です。
全身治療
体の多くの領域がリンパ腫の影響を受けている場合は、化学療法、免疫療法、標的療法などの全身治療の恩恵を受ける可能性があります。 これらについては、次のセクション「進行性皮膚リンパ腫の治療」で詳しく説明します。
進行性または進行性皮膚リンパ腫の治療
進行性および/または進行性皮膚リンパ腫は、他のタイプの進行性リンパ腫と同様に治療されます。次のようなものがあります。
全身治療
化学療法は急速に増殖する細胞を直接攻撃する治療法の一種であるため、急速に増殖するリンパ腫を破壊するのに効果的です。 しかし、急速に成長する健康な細胞と癌性の細胞を区別できないため、脱毛、吐き気や嘔吐、下痢や便秘などの望ましくない副作用を引き起こす可能性があります。
免疫療法は、免疫システムがリンパ腫をより効果的に見つけて闘うのに役立ちます。 これにはいくつかの方法があります。 モノクローナル抗体などの一部はリンパ腫に付着して、免疫システムがリンパ腫を「認識」し、リンパ腫を認識して破壊できるようにします。 また、リンパ腫の細胞壁の構造に影響を与え、細胞を死滅させる可能性もあります。
- リツキシマブ これは、感染症の治療に使用できるモノクローナル抗体の一例です。 B細胞リンパ腫 CD20 マーカーがある場合は皮膚 B 細胞リンパ腫も含まれます。
- モガムリズマブ は、以下の人々に対して承認されたモノクローナル抗体の一例です。 真菌症またはセザリー症候群.
- ブレンツキシマブ ベドチン は、他のいくつかの種類の抗体に対して承認されている「結合型」モノクローナル抗体の一例です。 T細胞 CD30 マーカーを持つリンパ腫。 抗体に毒素が付着(結合)しており、抗体は毒素をリンパ腫細胞に直接送り込んで内部から破壊します。
インターロイキンやインターフェロンなどは、私たちの体内に自然に存在する特殊なタンパク質ですが、薬として摂取することもできます。 これらは、免疫システムを強化し、他の免疫細胞の目覚めを助け、リンパ腫と戦うためにより多くの免疫細胞を作るように体に指示することによって機能します。
免疫療法を単独で行うことも、化学療法などの他の種類の治療と組み合わせて行うこともできます。
標的療法は、リンパ腫細胞に特異的なものを標的とするように作られた薬剤であるため、多くの場合、他の治療法より副作用が少ないです。 これらの薬剤は、リンパ腫細胞が生存するために必要な信号を遮断することによって作用します。 これらのシグナルを受け取らなくなると、リンパ腫細胞は増殖を停止するか、生存に必要な栄養素を摂取できなくなり飢餓状態に陥ります。
幹細胞移植
幹細胞移植は、リンパ腫が他の治療法に反応しない場合(難治性)、または一定期間の寛解後に再発した場合(再発)にのみ使用されます。 これは多段階の治療法であり、自分自身またはドナーの幹細胞 (非常に未熟な血液細胞) がアフェレーシスと呼ばれる手順によって除去され、高用量の化学療法を受けた後に後日投与されます。
皮膚リンパ腫では、自分の幹細胞よりもドナーから幹細胞を受け取ることが一般的です。 このタイプの幹細胞移植は、同種幹細胞移植と呼ばれます。
体外フォトフェレーシス (ECP)
体外フォトフェレーシスは、主に進行性のMFおよびSSに使用される治療法です。 これは血液を「洗浄」し、免疫細胞のリンパ腫に対する反応性を高めてリンパ腫細胞を死滅させるプロセスです。 この治療が必要な場合は、医師が詳しい情報を提供してくれるでしょう。
臨床試験
治療を開始する必要があるときはいつでも、参加資格のある臨床試験について医師に尋ねることをお勧めします。 臨床試験は、将来の皮膚リンパ腫の治療を改善するための新薬や薬の組み合わせを見つけるために重要です。
また、治験以外では得られない新薬、薬の組み合わせ、またはその他の治療法を試す機会を提供することもできます。 臨床試験への参加に関心がある場合は、医師にどの臨床試験に参加する資格があるかを尋ねてください。
現在、新たに診断された皮膚リンパ腫と再発した皮膚リンパ腫の両方の患者を対象とした臨床試験が世界中で行われており、多くの治療法や新しい治療法の組み合わせが試験されています。
悪性度または後期皮膚リンパ腫の治療選択肢 | |
皮膚B細胞 | 皮膚T細胞 |
|
|
また、参加資格のある臨床試験については、血液専門医または腫瘍専門医に問い合わせてください。 | |
治療が効果がない場合、またはリンパ腫が再発した場合はどうなるか
リンパ腫の治療は最初は効果がない場合があります。 これが起こる場合、それは難治性リンパ腫と呼ばれます。 また、治療がうまくいった場合でも、一定期間の寛解後にリンパ腫が再発する場合があります。これを再発といいます。
再発性リンパ腫であっても難治性リンパ腫であっても、医師はあなたにとってより効果がありそうな別の治療法を試したいと考えます。 これらの次の治療は二次治療と呼ばれ、最初の治療より効果的である可能性があります。
あなたの治療にどのような期待があるのか、また治療がうまくいかない場合の計画はどうなるのかについて医師に相談してください。
治療が終わったら何を期待するか
治療が終了した後も、専門医は定期的に診察を受けたいと考えています。 定期的に血液検査や精密検査などの検査を受けていただきます。 これらの検査を受ける頻度は個人の状況によって異なり、血液専門医がどのくらいの頻度で診察を希望するかを教えてくれます。
治療を終えたときは、わくわくする時間でも、ストレスの多い時間でもあります。両方の場合もあります。 感じ方に正解も不正解もありません。 しかし、自分の気持ちや必要なことについて、愛する人と話すことは重要です。
治療終了後、お困りの場合もサポートいたします。 治療チーム、つまり血液専門医またはがん専門看護師に相談してください。病院内のカウンセリング サービスについて紹介してもらえる場合があります。 あなたの地元の医師(一般開業医 - GP)もこれを手伝うことができます.
リンパ腫ケアナース
また、当社のリンパ腫ケア看護師に電話または電子メールでご連絡いただくこともできます。 連絡先の詳細については、画面下部の「お問い合わせ」ボタンをクリックしてください。
まとめ
- 皮膚リンパ腫は非ホジキンリンパ腫のサブタイプで、リンパ球と呼ばれるがん性血液細胞が皮膚の層に移動してそこに生息することに起因します。
- 遅滞性皮膚リンパ腫は健康に危険を及ぼさないことが多いため、治療の必要がない場合もありますが、不快感を感じたり、リンパ腫がリンパ節や体の他の部分に転移したりした場合には、症状を管理するために治療を受けることができます。
- 進行性皮膚リンパ腫は、診断後すぐに治療が必要です。
- あなたのケアを管理してくれる複数の専門医師がいますが、それはあなたの個々の状況によって異なります。
- リンパ腫が精神的健康や気分に影響を与えている場合は、対処するために心理学者への紹介を医師に依頼できます。
- 多くの治療法は症状を改善することを目的としています。 ただし、リンパ腫を管理するための治療も必要な場合があります。これらには、化学療法、モノクローナル抗体、標的療法、幹細胞移植などが含まれます。