A 骨髄生検 さまざまなタイプのリンパ腫、慢性リンパ球性白血病 (CLL)、およびその他の血液がんの診断と病期分類に使用される手順です。
骨髄生検が必要なのは誰ですか?
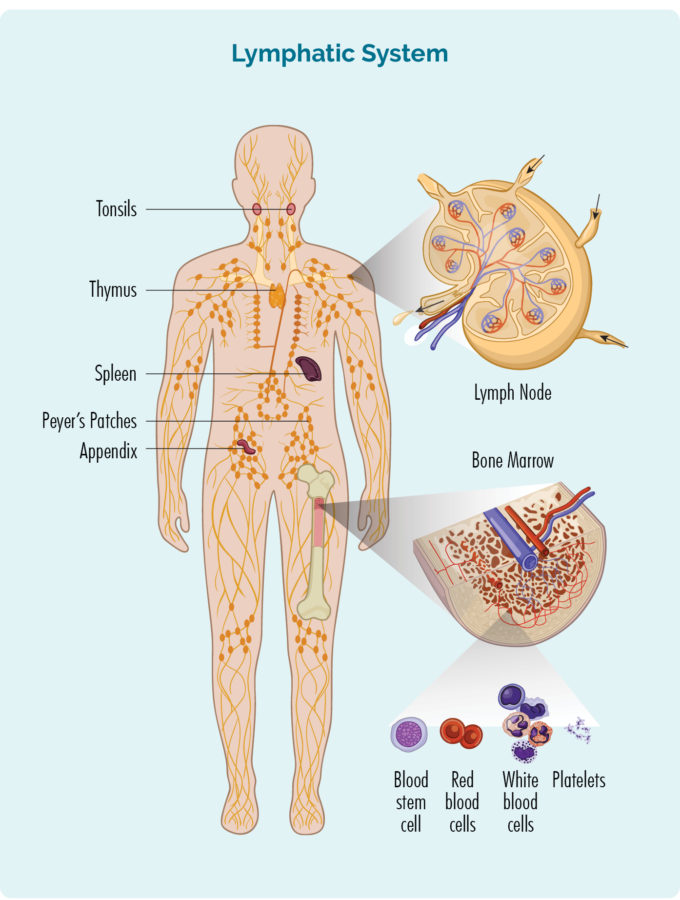
リンパ腫と CLL は、リンパ球と呼ばれる白血球の一種に影響を与える癌の一種です。 リンパ球は骨髄で作られ、リンパ系に移動します。 それらは、感染と戦い、病気から身を守るのに役立つ免疫系の重要な細胞です。
リンパ腫は通常、リンパ節、リンパ器官、血管を含むリンパ系から発生します。 ただし、リンパ腫や CLL が骨髄から発生することはめったにありません。 しかし、より一般的には、リンパ系で始まり、進行するにつれて骨髄に移動します. リンパ腫/CLLが骨髄に入ると、新しい健康な血液細胞を通常のように効果的に作ることができない場合があります.
医師がリンパ腫または CLL の疑いがある場合、骨髄生検を勧める場合があります。 生検からのサンプルは、骨髄にリンパ腫があるかどうかを示すことができます。 骨髄生検は、特別な訓練を受けた医師または看護師が実施できます。
骨髄生検は、疾患が安定しているかどうか、治療に反応しているかどうか、寛解期間後にリンパ腫/CLL が再発したかどうかを確認するためにも使用できるため、複数の骨髄生検が必要になる場合があります。
ただし、リンパ腫のすべての人が骨髄生検を必要とするわけではありません。 医師は、骨髄生検があなたにとって適切なタイプの検査であるかどうかについてあなたと話すことができます.
骨髄生検とは何ですか?
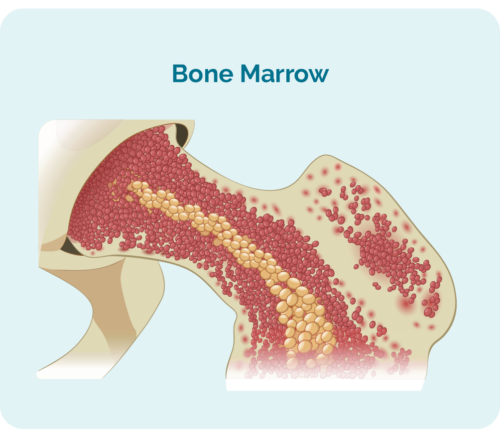
骨髄はすべての骨の中心にあります。 それは、すべての血液細胞が作られる海綿状の赤と黄色に見える領域です.
A 骨髄生検 骨髄のサンプルを採取し、病理学でチェックする手順です。 骨髄生検は、通常、腰の骨から採取されますが、胸の骨 (胸骨) や脚の骨など、他の骨から採取することもできます。
骨髄生検を行う場合、通常、XNUMX 種類のサンプルが採取されます。 それらには以下が含まれます:
- 骨髄吸引液 (BMA): この検査では、骨髄腔にある少量の液体を採取します
- 骨髄吸引トレフィン (BMAT): この検査では、骨髄組織の少量のサンプルを採取します
サンプルが病理学に到達すると、病理学者は顕微鏡でそれらをチェックして、リンパ腫細胞が存在するかどうかを確認します。 彼らはまた、骨髄生検サンプルに対して他の検査を行い、リンパ腫/CLLの発症に寄与した可能性のある遺伝子変化があるかどうか、またはどの治療法があなたに最も効果的であるかに影響を与える可能性があるかどうかを確認します.
骨髄生検を受ける前に何が行われますか?
医師は、骨髄生検が必要であると考える理由を説明します。 彼らは、手順、手順の前に行う必要があること、および手順後の自分のケア方法について説明します。 手順のリスクと利点も、理解できる方法で説明する必要があります。 また、ご不明な点がございましたら、お気軽にお問い合わせください。
同意書に署名する前の医師への質問
次のような質問をすることを検討してください。
- 骨髄生検の前に飲食してもいいですか? そうでない場合、何時に飲食をやめるべきですか?
- 手術前に薬を飲んでもいいですか? (これを簡単にするために、すべての薬、ビタミン、サプリメントのリストを予約に持っていきます。糖尿病または血液希釈剤を使用している場合は、これを医師に伝えることが重要です)。
- 骨髄生検当日、自家用車で通院できますか?
- 手術にかかる時間と、骨髄生検の日に病院または診療所にいる時間はどれくらいですか?
- 施術中、私が快適に過ごせるか、または痛みを感じないようにする方法を教えてください。
- いつ仕事や学校に戻ることができますか?
- 手術後、付き添いは必要ですか?
- 施術後に痛みが出た場合の痛み止めは?
同意
骨髄生検の日
まだ入院していない場合は、骨髄生検のためにデイユニットに来る時間が与えられます。
ガウンに着替えたり、自分の服を着たりすることができます。 自分の服を着る場合は、生検を行うために医師が腰の近くに十分なスペースを確保できることを確認してください. シャツやブラウスにゆったりとしたパンツやスカートを合わせるとよいでしょう。
医師または看護師が問題ないと判断した場合を除き、何も食べたり飲んだりしないでください。 骨髄生検の前に絶食するのが一般的です。つまり、処置の数時間前から何も食べたり飲んだりすることはありません。 鎮静していない場合は、飲食が可能です。 医師または看護師は、いつ飲食をやめる必要があるかを知らせてくれます。
骨髄生検の前に血液検査を行い、処置後に血液が適切に凝固できることを確認するのが一般的です. 必要に応じて、他の血液検査を行うこともあります。
看護師はあなたに多くの質問をし、血圧を測定し、呼吸、酸素レベル、心拍数をチェックします (これらは観察または観察と呼ばれ、時にはバイタル サインとも呼ばれます)。
看護師は、最後に食事をしたのはいつか、何かを飲んだのはいつか、服用している薬について尋ねます。 糖尿病の方は、血糖値を監視できるよう看護師にお知らせください。
骨髄生検の前に
骨髄生検の前に局所麻酔を行います。これは、その領域を麻痺させる薬の入った針であり、痛みがあったとしてもほとんど感じません。 各施設は、手順の準備方法が少し異なりますが、看護師または医師が手順を説明します。 また、骨髄生検中または骨髄生検前に服用している可能性のある薬についても知らせてくれます。
不安や痛みを感じやすい場合は、医師または看護師に相談してください。 彼らは、あなたができるだけ快適で安全になるように、あなたに薬を与える計画を立てることができます.
場合によっては、手術前に鎮静剤を勧められることがあります。 鎮静は眠気を誘い(無意識ではありません)、手順を思い出さないようにします。 しかし、これはすべての人に適しているわけではなく、鎮静剤を使用している場合は、手術後 24 時間 (昼夜を問わず) 車を運転したり、機械を操作したり、重要な決定を下したりすることはできません。
骨髄生検の前または最中に提供される可能性のある他の種類の薬には、次のものがあります。
- ガスと空気 –ガスと空気は、必要なときに自分で呼吸する短時間作用型の痛みの緩和を提供します.
- 点滴薬 – 眠気を誘う薬が投与されていますが、完全には眠っていません。
- ペンスロックス吸入器 – 痛みを軽減するために使用される薬です。 専用の吸入器で吸い込みます。 患者は通常、このタイプの鎮静からより早く回復します。 これは「グリーンホイッスル」と呼ばれることもあります。
骨髄生検では何が行われますか?
骨髄生検は通常、骨盤 (腰の骨) から採取されます。 膝を胸に向けて引き上げて、横向きに横になって丸くなるように求められます。 まれに、サンプルが胸骨(胸骨)から採取されることがあります。 この場合、仰向けになります。 快適であることが重要であり、不快な場合はスタッフに伝えてください。 医師または看護師が患部を洗浄し、局所麻酔薬を注射します。
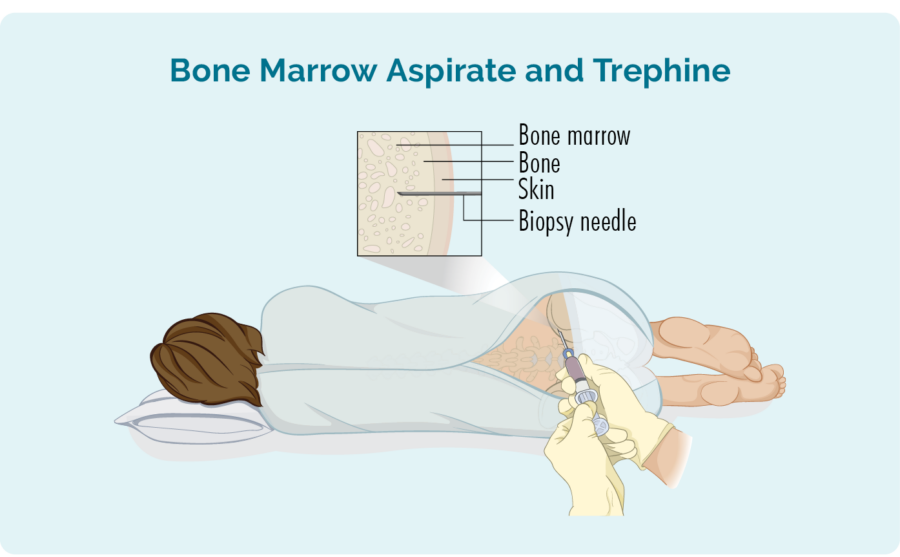
骨髄吸引が最初に行われます。 医師または看護師が特殊な針を骨を通して中央のスペースに挿入します。 その後、少量の骨髄液を採取します。 サンプルが描かれているときに、短い鋭い痛みを感じることがあります。 これには数分しかかかりません。
ごくまれに、液体のサンプルを採取できないことがあります。 これが発生した場合、彼らは針を取り出し、別の領域で再試行する必要があります.
その後、医師または看護師がより硬い骨髄組織のサンプルを採取します。 針は、マッチ棒ほどの幅で、骨髄組織の小さな核を取るように特別に設計されています。
骨髄生検の後はどうなりますか?
短い時間(約30分)横になっている必要があります。 スタッフが出血がないことを確認します。 骨髄生検を必要とするほとんどの人は、外来患者として処置を受け、一晩入院する必要はありません。
骨髄生検後のケアは、鎮静の有無によって異なります。 鎮静を行った場合、看護師はしばらくの間、血圧と呼吸を 15 ~ 30 分ごとに監視します。多くの場合、手術後約 2 時間です。 鎮静剤を使用していない場合は、血圧と呼吸を厳密に監視する必要はありません。
鎮静剤を使用した場合
鎮静から完全に回復し、看護師が傷口から出血しないことを確信したら、家に帰ることができます。 ただし、他の人に運転してもらう必要がある場合があります。いつ安全に運転できるようになるかを看護師に確認してください。鎮静剤を使用した場合は、翌日まで運転できない可能性があります。
痛みますか?
数時間後には局所麻酔が切れ、針を刺した場所に不快感が生じる場合があります。 パラセタモール(パナドールまたはパナマックスとも呼ばれます)などの鎮痛剤を服用できます。 パラセタモールは通常、処置後の痛みを抑えるのに効果的ですが、そうでない場合、または何らかの理由でパラセタモールを服用できない場合は、他のオプションについて看護師または医師に相談してください.
痛みは強くないはずですので、痛みがある場合は医師または看護師にご相談ください。
サイトを覆う小さな包帯があり、これを少なくとも24時間保持します. 通常、痛みが治まったら通常の活動に戻ることができます。
骨髄生検にはどのようなリスクがありますか?
骨髄生検は通常、非常に安全な手順です。
痛み
局所麻酔を行いますが、手術中は多少の痛みを感じることがあります。 これは、骨の内側の領域を麻痺させることはできないためですが、皮膚を通過する針から感じたり痛みを感じたりするべきではありません. サンプル採取時に痛みが生じた場合、通常は短時間の鋭い痛みで、すぐに治まります。
また、局所麻酔として施術後に行う場合もあります。 これは深刻ではなく、パラセタモールで簡単に管理できるはずです. 必要に応じて、どの鎮痛剤を服用できるかについて医師に確認してください。
神経損傷
神経損傷は非常にまれですが、軽度の神経損傷が起こることがあります。 これにより、筋力低下やしびれが生じることがありますが、通常は一時的なものです。 骨髄生検後にしびれや脱力感が XNUMX 週間以上続く場合は、医師に報告してください。
出血
針を刺したところから出血することがありますが、少量の出血は正常です。 ただし、家に帰ると再び出血する可能性があります。 これも通常は少量ですが、出血が多い場合は、その部分を何かでしっかりと押さえてください。 保冷剤をお持ちの場合は、冷やすことで出血が止まり、痛みを和らげることができるため、その部分も押し当ててください。
まれに、出血がより深刻になることがあります。 圧力をかけても出血が止まらない場合は、医師に連絡する必要があります。
感染症
感染は、手順のまれな合併症です。 次のような感染の兆候がある場合は、医師に連絡する必要があります。
- 発熱(摂氏38度以上の体温)
- 注射部位の痛みの増加
- 注射部位の腫れや赤み
- 部位からの血液以外の膿またはにじみ
不十分なサンプル
場合によっては、手順が失敗したり、サンプルから診断が得られないことがあります。 これが発生した場合は、別の骨髄生検が必要になる場合があります。 あなたの医療チームは、いつアドバイスを求めるかについてより多くの情報を提供する必要があります。
まとめ
- 骨髄処置は、リンパ腫、CLL、およびその他の血液がんの診断または病期分類に一般的に使用される安全な処置です。
- 処置を受けることはあなたの選択であり、処置を行うことを選択した場合は、同意書に署名する必要があります。
- 予定にはゆったりとした服を着用してください
- 医師または看護師の指示がない限り、処置の 6 時間前から食事をしないでください。
- 受診時に糖尿病の有無を医療チームにお知らせください。
- 手術前に服用できる薬について、医師または看護師に確認してください。
- 最適な鎮痛薬や抗不安薬については、医師に相談してください。
- 手術後2時間以内に病院または診療所にいることを目指してください。
- 懸念がある場合は、医師に報告してください。

