ພາບລວມຂອງມະເຮັງຕ່ອມນ້ຳເຫຼືອງຊຳເຮື້ອ (CLL) / Small Lymphocytic Lymphoma (SLL)
CLL ແມ່ນພົບເລື້ອຍກວ່າ SLL ແລະເປັນມະເຮັງເຊລ B-cellent ທີ່ພົບເລື້ອຍທີ່ສຸດອັນດັບສອງ, ໃນຄົນທີ່ມີອາຍຸຫຼາຍກວ່າ 70 ປີ. ມັນຍັງພົບເລື້ອຍໃນຜູ້ຊາຍຫຼາຍກ່ວາແມ່ຍິງ, ແລະບໍ່ຄ່ອຍມີຜົນກະທົບກັບຄົນອາຍຸຕ່ໍາກວ່າ 40 ປີ.
lymphomas indolent ສ່ວນໃຫຍ່ບໍ່ສາມາດປິ່ນປົວໄດ້, ຊຶ່ງຫມາຍຄວາມວ່າເມື່ອທ່ານໄດ້ຮັບການກວດຫາໂຣກ CLL / SLL, ທ່ານຈະມີມັນຕະຫຼອດຊີວິດຂອງທ່ານ. ຢ່າງໃດກໍຕາມ, ເນື່ອງຈາກວ່າມັນເຕີບໂຕຊ້າບາງຄົນສາມາດດໍາລົງຊີວິດຢ່າງເຕັມທີ່ໂດຍບໍ່ມີອາການແລະບໍ່ຈໍາເປັນຕ້ອງມີການປິ່ນປົວໃດໆ. ຢ່າງໃດກໍຕາມ, ຄົນອື່ນຈໍານວນຫຼາຍຈະມີອາການຢູ່ໃນບາງຂັ້ນຕອນແລະຕ້ອງການການປິ່ນປົວ.
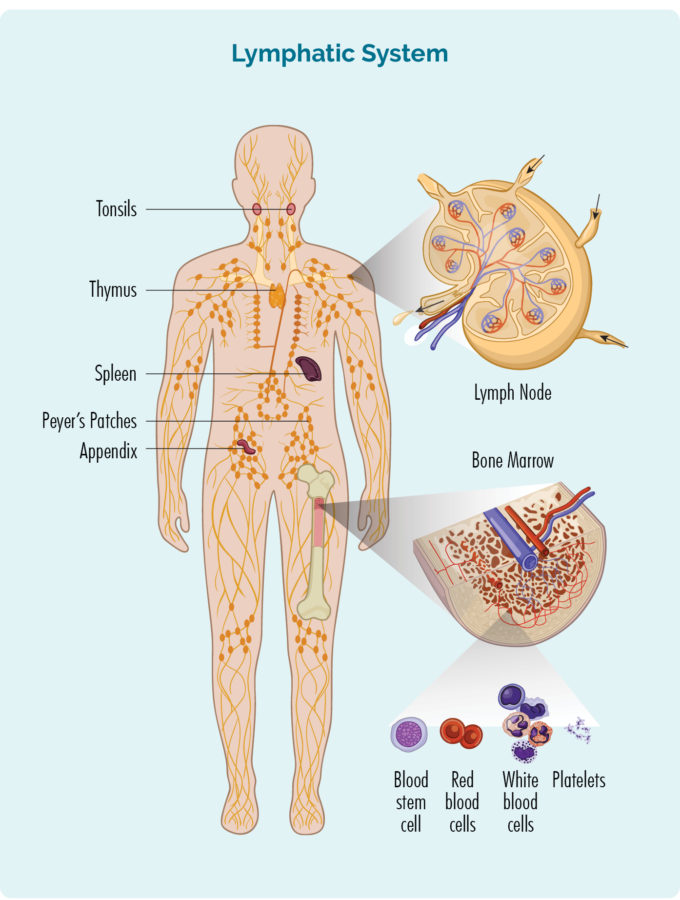
ເພື່ອເຂົ້າໃຈ CLL / SLL, ທ່ານຈໍາເປັນຕ້ອງຮູ້ເລັກນ້ອຍກ່ຽວກັບ lymphocytes B-Cell ຂອງທ່ານ
lymphocytes B-Cell:
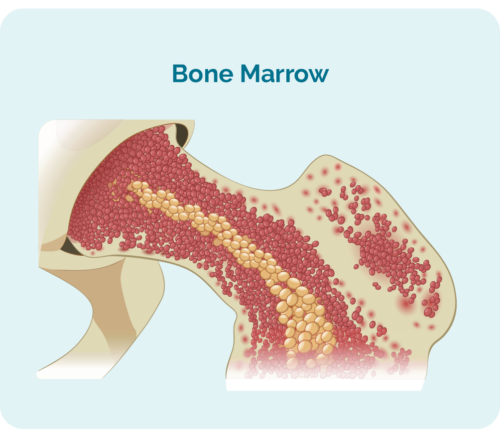
- ແມ່ນສ້າງຢູ່ໃນກະດູກຂອງທ່ານ (ສ່ວນທີ່ມີກະດູກສັນຫຼັງຢູ່ກາງກະດູກຂອງທ່ານ), ແຕ່ປົກກະຕິແລ້ວອາໄສຢູ່ໃນກະເພາະແລະຕ່ອມນ້ໍານົມຂອງທ່ານ.
- ແມ່ນປະເພດຂອງເມັດເລືອດຂາວ.
- ຕໍ່ສູ້ກັບການຕິດເຊື້ອແລະພະຍາດຕ່າງໆເພື່ອຮັກສາສຸຂະພາບຂອງທ່ານ.
- ຈື່ຈໍາການຕິດເຊື້ອທີ່ທ່ານມີໃນອະດີດ, ດັ່ງນັ້ນຖ້າທ່ານໄດ້ຮັບການຕິດເຊື້ອແບບດຽວກັນອີກເທື່ອຫນຶ່ງ, ລະບົບພູມຕ້ານທານຂອງຮ່າງກາຍຂອງທ່ານສາມາດຕໍ່ສູ້ກັບມັນໄດ້ຢ່າງມີປະສິດທິພາບແລະໄວກວ່າ.
- ສາມາດເດີນທາງຜ່ານລະບົບ lymphatic ຂອງທ່ານ, ໄປຫາພາກສ່ວນໃດຫນຶ່ງຂອງຮ່າງກາຍຂອງທ່ານເພື່ອຕໍ່ສູ້ກັບການຕິດເຊື້ອຫຼືພະຍາດ.
ຈະເກີດຫຍັງຂຶ້ນກັບ B-cells ຂອງທ່ານເມື່ອທ່ານມີ CLL / SLL?
ເມື່ອທ່ານມີ CLL / SLL lymphocytes B-cell ຂອງທ່ານ:
- ກາຍເປັນຜິດປົກກະຕິແລະຂະຫຍາຍຕົວໂດຍບໍ່ສາມາດຄວບຄຸມໄດ້, ສົ່ງຜົນໃຫ້ lymphocytes B ຫຼາຍເກີນໄປ.
- ບໍ່ຕາຍໃນເວລາທີ່ເຂົາເຈົ້າຄວນຈະສ້າງວິທີການສໍາລັບຈຸລັງສຸຂະພາບໃຫມ່.
- ການຂະຫຍາຍຕົວໄວເກີນໄປ, ດັ່ງນັ້ນພວກມັນມັກຈະບໍ່ພັດທະນາຢ່າງຖືກຕ້ອງແລະບໍ່ສາມາດເຮັດວຽກໄດ້ຢ່າງຖືກຕ້ອງເພື່ອຕ້ານການຕິດເຊື້ອແລະພະຍາດ.
- ສາມາດເອົາຫ້ອງຫຼາຍຢູ່ໃນໄຂກະດູກຂອງເຈົ້າທີ່ຈຸລັງເລືອດອື່ນໆຂອງເຈົ້າເຊັ່ນເມັດເລືອດແດງແລະ platelets ອາດຈະບໍ່ສາມາດຂະຫຍາຍຕົວໄດ້ຢ່າງຖືກຕ້ອງ.
ຄວາມເຂົ້າໃຈ CLL / SLL
ສາດສະດາຈານ Con Tam, ຜູ້ຊ່ຽວຊານດ້ານເສັ້ນເລືອດຂອງ CLL/ SLL ທີ່ຕັ້ງຢູ່ໃນເມືອງ Melbourne ອະທິບາຍ CLL/SLL ແລະຕອບບາງຄໍາຖາມທີ່ທ່ານອາດຈະມີ.
ວິດີໂອນີ້ຖືກຖ່າຍໃນເດືອນກັນຍາ 2022
ປະສົບການຂອງຄົນເຈັບກັບ CLL
ບໍ່ວ່າທ່ານໄດ້ຮັບຂໍ້ມູນຫຼາຍປານໃດຈາກທ່ານຫມໍແລະພະຍາບານຂອງທ່ານ, ມັນຍັງສາມາດຊ່ວຍໃຫ້ໄດ້ຍິນຈາກຜູ້ທີ່ມີປະສົບການ CLL / SLL ສ່ວນບຸກຄົນ.
ຂ້າງລຸ່ມນີ້ພວກເຮົາມີວິດີໂອກ່ຽວກັບເລື່ອງຂອງ Warren ບ່ອນທີ່ທ່ານແລະພັນລະຍາຂອງລາວ Kate ແບ່ງປັນປະສົບການຂອງເຂົາເຈົ້າກັບ CLL. ໃຫ້ຄລິກໃສ່ວິດີໂອຖ້າຫາກວ່າທ່ານຕ້ອງການທີ່ຈະເບິ່ງ.
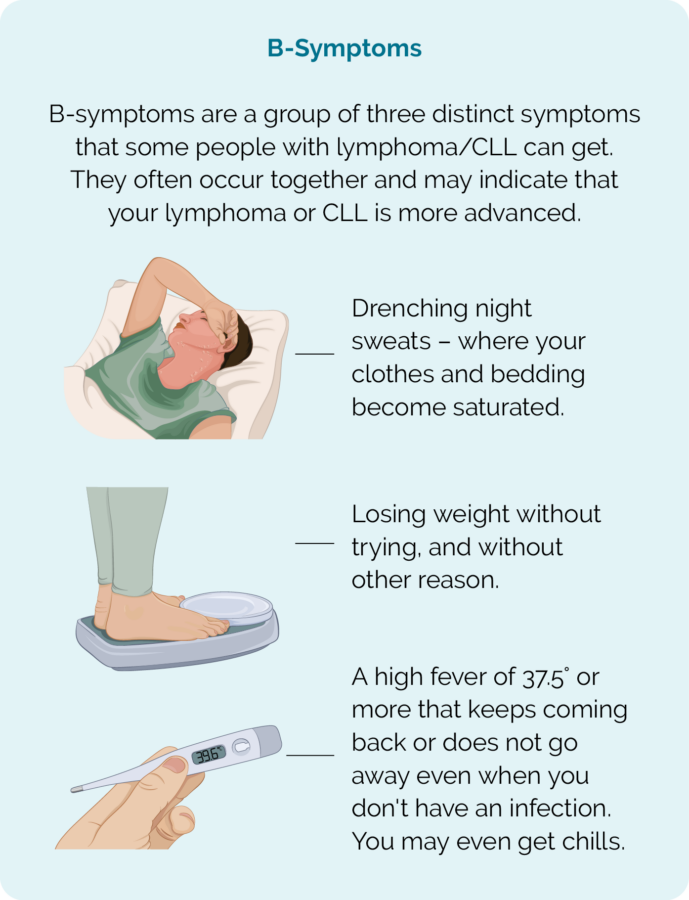
ອາການຂອງ CLL / SLL
CLL / SLL ແມ່ນມະເຮັງທີ່ເຕີບໂຕຊ້າ, ດັ່ງນັ້ນທ່ານອາດຈະບໍ່ມີອາການໃດໆໃນເວລາທີ່ທ່ານກໍາລັງກວດຫາໂຣກນີ້. ເລື້ອຍໆ, ເຈົ້າຈະຖືກວິນິດໄສຫຼັງຈາກກວດເລືອດ, ຫຼືກວດຮ່າງກາຍສໍາລັບສິ່ງອື່ນ. ໃນຄວາມເປັນຈິງ, ຫຼາຍຄົນທີ່ມີ CLL / SLL ມີຊີວິດຢູ່ດົນນານ. ຢ່າງໃດກໍ່ຕາມ, ທ່ານອາດຈະພັດທະນາອາການໃນບາງຈຸດໃນຂະນະທີ່ດໍາລົງຊີວິດກັບ CLL / SLL.
ອາການທີ່ທ່ານອາດຈະໄດ້ຮັບ
- ເມື່ອຍຜິດປົກກະຕິ (ເມື່ອຍລ້າ). ອາການເມື່ອຍລ້າປະເພດນີ້ບໍ່ດີຂຶ້ນຫຼັງຈາກພັກຜ່ອນຫຼືນອນ
- ອອກຈາກລົມຫາຍໃຈ
- bruising ຫຼືເລືອດອອກງ່າຍກ່ວາປົກກະຕິ
- ການຕິດເຊື້ອທີ່ບໍ່ຫາຍໄປ, ຫຼືສືບຕໍ່ກັບຄືນມາ
- ເຫື່ອອອກໃນຕອນກາງຄືນຫຼາຍກ່ວາປົກກະຕິ
- ການສູນເສຍນ້ໍາຫນັກໂດຍບໍ່ພະຍາຍາມ
- ກ້ອນໃຫມ່ຢູ່ໃນຄໍ, ພາຍໃຕ້ແຂນ, ຂາຂອງເຈົ້າ, ຫຼືບໍລິເວນອື່ນໆຂອງຮ່າງກາຍຂອງເຈົ້າ - ເຫຼົ່ານີ້ມັກຈະບໍ່ເຈັບປວດ.
- ຈໍານວນເລືອດຕໍ່າເຊັ່ນ:
- ພະຍາດເລືອດຈາງ - hemoglobin ຕ່ໍາ (Hb). Hb ແມ່ນທາດໂປຼຕີນໃນເມັດເລືອດແດງຂອງເຈົ້າທີ່ເອົາອົກຊີເຈນໄປທົ່ວຮ່າງກາຍຂອງເຈົ້າ.
- Thrombocytopenia - ເມັດເລືອດຕໍ່າ. Platelets ຊ່ວຍໃຫ້ເລືອດຂອງທ່ານແຂງຕົວເພື່ອບໍ່ໃຫ້ເລືອດອອກແລະຮອຍແຕກໄດ້ງ່າຍ. Platelets ຍັງຖືກເອີ້ນວ່າ thrombocytes.
- Neutropenia - ເມັດເລືອດຂາວຕ່ໍາທີ່ເອີ້ນວ່າ neutrophils. Neutrophils ຕໍ່ສູ້ກັບການຕິດເຊື້ອແລະພະຍາດ.
- ອາການ B (ເບິ່ງຮູບ)
ເມື່ອໃດທີ່ຈະຊອກຫາຄໍາແນະນໍາທາງການແພດ
ມັກຈະມີເຫດຜົນອື່ນໆສໍາລັບອາການເຫຼົ່ານີ້, ເຊັ່ນ: ການຕິດເຊື້ອ, ລະດັບກິດຈະກໍາ, ຄວາມກົດດັນ, ຢາບາງຊະນິດຫຼືອາການແພ້. ແຕ່ມັນເປັນສິ່ງສໍາຄັນທີ່ທ່ານ ໄປພົບທ່ານໝໍຂອງທ່ານຖ້າທ່ານປະສົບກັບອາການເຫຼົ່ານີ້ເປັນເວລາຫຼາຍກວ່າຫນຶ່ງອາທິດ, ຫຼືຖ້າພວກເຂົາມາຢ່າງກະທັນຫັນໂດຍບໍ່ຮູ້ສາເຫດ.
CLL / SLL ຖືກວິນິດໄສແນວໃດ
ມັນສາມາດເປັນການຍາກສໍາລັບທ່ານຫມໍຂອງທ່ານເພື່ອວິນິດໄສ CLL / SLL. ອາການຕ່າງໆມັກຈະບໍ່ຊັດເຈນ, ແລະຄ້າຍຄືກັນກັບພະຍາດທີ່ເຈົ້າອາດມີກັບພະຍາດທົ່ວໄປອື່ນໆເຊັ່ນ: ການຕິດເຊື້ອ ແລະອາການແພ້. ທ່ານອາດຈະບໍ່ມີອາການໃດໆ, ດັ່ງນັ້ນມັນຍາກທີ່ຈະຮູ້ວ່າເວລາຊອກຫາ CLL / SLL. ແຕ່ຖ້າທ່ານໄປຫາທ່ານຫມໍຂອງທ່ານດ້ວຍອາການຂ້າງເທິງ, ພວກເຂົາອາດຈະຕ້ອງການກວດເລືອດແລະກວດຮ່າງກາຍ.
ຖ້າພວກເຂົາສົງໃສວ່າເຈົ້າອາດຈະເປັນມະເຮັງເລືອດເຊັ່ນ lymphoma ຫຼື leukemia, ພວກເຂົາຈະແນະນໍາໃຫ້ມີການທົດສອບເພີ່ມເຕີມເພື່ອໃຫ້ໄດ້ຮູບພາບທີ່ດີກວ່າກ່ຽວກັບສິ່ງທີ່ເກີດຂຶ້ນ.
ການກວດເລືອດ
ເພື່ອວິນິດໄສ CLL / SLL ທ່ານຈະຕ້ອງການ biopsies ຂອງຕ່ອມໄຄ່ບວມຂອງທ່ານ, ແລະໄຂກະດູກຂອງທ່ານ. ການກວດ biopsy ແມ່ນເວລາທີ່ເນື້ອເຍື່ອນ້ອຍໆຖືກເອົາອອກແລະກວດເບິ່ງຢູ່ໃນຫ້ອງທົດລອງພາຍໃຕ້ກ້ອງຈຸລະທັດ. ຫຼັງຈາກນັ້ນ, pathologist ຈະເບິ່ງວິທີການ, ແລະວິທີການຂະຫຍາຍຕົວໄວຈຸລັງຂອງທ່ານ.
ມີວິທີທີ່ແຕກຕ່າງກັນທີ່ຈະໄດ້ຮັບການກວດ biopsy ທີ່ດີທີ່ສຸດ. ທ່ານຫມໍຂອງທ່ານຈະສາມາດປຶກສາຫາລືປະເພດທີ່ດີທີ່ສຸດສໍາລັບສະຖານະການຂອງທ່ານ. ບາງສ່ວນຂອງການກວດ biopsies ທົ່ວໄປຫຼາຍປະກອບມີ:
ການກວດແກ້ເສັ້ນຜ່າຕັດ
ປະເພດຂອງ biopsy ນີ້ເອົາຕ່ອມ lymph node ທັງຫມົດ. ຖ້າຕ່ອມນ້ຳເຫຼືອງຂອງເຈົ້າຢູ່ໃກ້ກັບຜິວໜັງຂອງເຈົ້າ ແລະຮູ້ສຶກໄດ້ງ່າຍຂຶ້ນ, ເຈົ້າອາດມີຢາສະລົບຢູ່ບໍລິເວນນັ້ນ. ຫຼັງຈາກນັ້ນ, ທ່ານຫມໍຂອງທ່ານຈະຕັດ (ຍັງເອີ້ນວ່າ incision) ໃນຜິວຫນັງຂອງທ່ານຢູ່ໃກ້, ຫຼືຂ້າງເທິງຕ່ອມນ້ໍາ lymph. ຕ່ອມນ້ຳເຫຼືອງຂອງເຈົ້າຈະຖືກເອົາອອກຜ່ານຜ່າຕັດ. ທ່ານອາດຈະມີ stitches ຫຼັງຈາກຂັ້ນຕອນນີ້ແລະ dressing ເລັກນ້ອຍໃນໄລຍະເທິງ.
ຖ້າຕ່ອມນ້ຳເຫຼືອງຢູ່ເລິກເກີນກວ່າທີ່ແພດຈະຮູ້ສຶກໄດ້, ເຈົ້າອາດຕ້ອງກວດຜ່າຕັດຜ່າຕັດໃນໂຮງ ໝໍ. ເຈົ້າອາດຈະໄດ້ຮັບຢາສລົບທົ່ວໄປ – ເຊິ່ງເປັນຢາທີ່ຈະເຮັດໃຫ້ເຈົ້ານອນຫຼັບໃນຂະນະທີ່ຕ່ອມນ້ຳເຫຼືອງຖືກເອົາອອກ. ຫຼັງຈາກການກວດ biopsy, ທ່ານຈະມີບາດແຜເລັກນ້ອຍ, ແລະອາດຈະມີການ stitches ມີ dressing ເລັກນ້ອຍໃນໄລຍະເທິງ.
ທ່ານຫມໍຫຼືພະຍາບານຂອງເຈົ້າຈະບອກເຈົ້າກ່ຽວກັບວິທີການເບິ່ງແຍງບາດແຜ, ແລະເມື່ອພວກເຂົາຕ້ອງການພົບເຈົ້າອີກເທື່ອຫນຶ່ງເພື່ອເອົາ stitches.
ການກວດຮ່າງກາຍດ້ວຍເຂັມ ຫຼື ເຂັມລະອຽດ
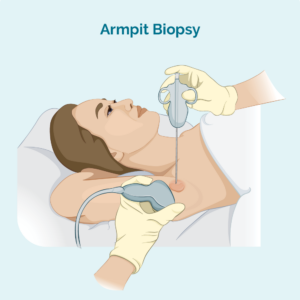
ປະເພດຂອງການກວດ biopsy ນີ້ພຽງແຕ່ເອົາຕົວຢ່າງຈາກຕ່ອມ lymph node ທີ່ຖືກກະທົບ - ມັນບໍ່ໄດ້ເອົາ lymph node ທັງຫມົດ. ທ່ານຫມໍຂອງທ່ານຈະໃຊ້ເຂັມຫຼືອຸປະກອນພິເສດອື່ນໆເພື່ອເອົາຕົວຢ່າງ. ປົກກະຕິແລ້ວທ່ານຈະມີຢາສະລົບທ້ອງຖິ່ນ. ຖ້າຕ່ອມນ້ຳເຫຼືອງຢູ່ເລິກເກີນກວ່າທີ່ໝໍຂອງເຈົ້າຈະເຫັນ ແລະຮູ້ສຶກໄດ້, ເຈົ້າອາດເຮັດການກວດ biopsy ຢູ່ພະແນກລັງສີ. ນີ້ແມ່ນເປັນປະໂຫຍດສໍາລັບການກວດ biopsies ເລິກເພາະວ່າ radiologist ສາມາດນໍາໃຊ້ ultrasound ຫຼື X-ray ເພື່ອເບິ່ງ lymph node ແລະໃຫ້ແນ່ໃຈວ່າພວກເຂົາໄດ້ຮັບເຂັມໃນຈຸດທີ່ຖືກຕ້ອງ.
ການກວດ biopsy ເຂັມຫຼັກ ສະຫນອງຕົວຢ່າງ biopsy ຂະຫນາດໃຫຍ່ກ່ວາ biopsy ເຂັມລະອຽດ.
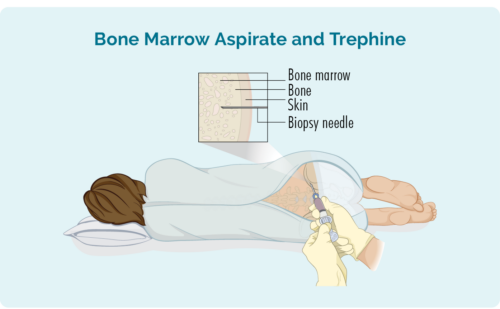
Bone Marrow biopsy
ການກວດ biopsy ນີ້ເອົາຕົວຢ່າງຈາກໄຂກະດູກຂອງເຈົ້າຢູ່ກາງກະດູກຂອງເຈົ້າ. ມັນມັກຈະຖືກເອົາມາຈາກສະໂພກ, ແຕ່ຂຶ້ນກັບສະຖານະການສ່ວນບຸກຄົນຂອງທ່ານ, ອາດຈະເອົາມາຈາກກະດູກອື່ນໆເຊັ່ນກະດູກເຕົ້ານົມ (sternum).
ເຈົ້າຈະໄດ້ຮັບຢາສະລົບໃນທ້ອງ ແລະອາດມີຢາ sedation, ແຕ່ເຈົ້າຈະຕື່ນຕົວເພື່ອເຮັດຂັ້ນຕອນ. ທ່ານອາດຈະໄດ້ຮັບຢາບັນເທົາອາການເຈັບປວດບາງອັນ. ທ່ານຫມໍຈະວາງເຂັມຜ່ານຜິວຫນັງຂອງທ່ານແລະເຂົ້າໄປໃນກະດູກຂອງທ່ານເພື່ອເອົາຕົວຢ່າງກະດູກຂະຫນາດນ້ອຍອອກ.
ເຈົ້າອາດຈະໄດ້ຮັບຊຸດເສື້ອເພື່ອປ່ຽນເປັນ ຫຼືສາມາດໃສ່ເຄື່ອງນຸ່ງຂອງເຈົ້າເອງ. ຖ້າທ່ານໃສ່ເຄື່ອງນຸ່ງຂອງທ່ານເອງ, ໃຫ້ແນ່ໃຈວ່າພວກມັນວ່າງແລະສະຫນອງການເຂົ້າຫາສະໂພກຂອງທ່ານໄດ້ງ່າຍ.
ການທົດສອບ biopsies ຂອງທ່ານ
biopsy ແລະການກວດເລືອດຂອງທ່ານຈະຖືກສົ່ງໄປຫາ pathology ແລະເບິ່ງພາຍໃຕ້ກ້ອງຈຸລະທັດ. ດ້ວຍວິທີນີ້, ທ່ານຫມໍສາມາດຊອກຫາວ່າ CLL / SLL ຢູ່ໃນກະດູກ, ເລືອດແລະຕ່ອມນ້ໍານົມ, ຫຼືວ່າມັນຖືກຈໍາກັດພຽງແຕ່ຫນຶ່ງຫຼືສອງພື້ນທີ່ເຫຼົ່ານີ້.
ຜູ້ຊ່ຽວຊານດ້ານພະຍາດຈະເຮັດການທົດສອບອີກຄັ້ງຫນຶ່ງກ່ຽວກັບ lymphocytes ຂອງທ່ານທີ່ເອີ້ນວ່າ "flow cytometry". ນີ້ແມ່ນການທົດສອບພິເສດເພື່ອເບິ່ງທາດໂປຼຕີນໃດໆຫຼື "ເຄື່ອງຫມາຍພື້ນຜິວຂອງເຊນ" ໃນ lymphocytes ຂອງທ່ານທີ່ຊ່ວຍໃນການວິນິດໄສ CLL / SLL, ຫຼືປະເພດຍ່ອຍອື່ນໆຂອງ lymphoma. ທາດໂປຼຕີນແລະເຄື່ອງຫມາຍເຫຼົ່ານີ້ຍັງສາມາດໃຫ້ຂໍ້ມູນທ່ານຫມໍກ່ຽວກັບການປິ່ນປົວປະເພດໃດທີ່ອາດຈະເຮັດວຽກທີ່ດີທີ່ສຸດສໍາລັບທ່ານ.
ລໍຖ້າຜົນໄດ້ຮັບ
ມັນສາມາດໃຊ້ເວລາຫຼາຍອາທິດເພື່ອໃຫ້ຜົນການທົດສອບທັງໝົດຂອງທ່ານກັບຄືນມາ. ການລໍຖ້າຜົນໄດ້ຮັບເຫຼົ່ານີ້ສາມາດເປັນເວລາທີ່ຫຍຸ້ງຍາກຫຼາຍ. ມັນອາດຊ່ວຍໂອ້ລົມກັບຄອບຄົວ ຫຼື ໝູ່ເພື່ອນ, ທີ່ປຶກສາ ຫຼື ຕິດຕໍ່ພວກເຮົາທີ່ Lymphoma Australia. ທ່ານສາມາດຕິດຕໍ່ພະຍາບານ Lymphoma Care ຂອງພວກເຮົາໂດຍການສົ່ງອີເມວ nurse@lymphoma.org.au ຫຼື ໂທ 1800 953 081.
ທ່ານອາດຈະມັກເຂົ້າຮ່ວມກຸ່ມສື່ມວນຊົນສັງຄົມຂອງພວກເຮົາເພື່ອສົນທະນາກັບຜູ້ອື່ນທີ່ຢູ່ໃນສະຖານະການທີ່ຄ້າຍຄືກັນ. ທ່ານສາມາດຊອກຫາພວກເຮົາຢູ່ທີ່:
ຂັ້ນຕອນຂອງ CLL / SLL
Staging ແມ່ນວິທີທີ່ທ່ານ ໝໍ ຂອງທ່ານສາມາດອະທິບາຍວ່າຮ່າງກາຍຂອງທ່ານໄດ້ຮັບຜົນກະທົບຈາກ lymphoma ຫຼາຍປານໃດ, ແລະຈຸລັງ lymphoma ເຕີບໃຫຍ່ແນວໃດ.
ທ່ານອາດຈະຕ້ອງມີການທົດສອບເພີ່ມເຕີມບາງຢ່າງເພື່ອຊອກຫາຂັ້ນຕອນຂອງທ່ານ.
ເພື່ອຊອກຮູ້ເພີ່ມເຕີມກ່ຽວກັບການສະແດງລະຄອນ, ກະລຸນາຄລິກທີ່ປຸ່ມປິດຂ້າງລຸ່ມ.
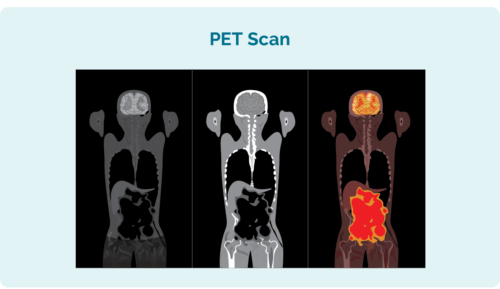
ການທົດສອບເພີ່ມເຕີມທ່ານອາດຈະຕ້ອງເບິ່ງວ່າ CLL / SLL ຂອງທ່ານໄດ້ແຜ່ຂະຫຍາຍໄປໄກເທົ່າໃດປະກອບມີ:
- ສະແກນ positron emission tomography (PET). ນີ້ແມ່ນການສະແກນຂອງທ່ານ ຮ່າງກາຍທັງຫມົດ ທີ່ເຮັດໃຫ້ມີແສງເຖິງພື້ນທີ່ທີ່ອາດຈະໄດ້ຮັບຜົນກະທົບຈາກ CLL / SLL. ຜົນໄດ້ຮັບອາດຈະຄ້າຍຄືກັບຮູບທາງຊ້າຍ.
- ສະແກນ tomography ຄອມພິວເຕີ (CT). ນີ້ສະຫນອງການສະແກນລາຍລະອຽດຫຼາຍກ່ວາ X-ray, ແຕ່ພື້ນທີ່ສະເພາະເຊັ່ນຫນ້າເອິກຫຼືທ້ອງຂອງທ່ານ.
- ການເຈາະຮູບ່າ – ທ່ານໝໍຈະໃຊ້ເຂັມເພື່ອເອົາຕົວຢ່າງຂອງນໍ້າຈາກບໍລິເວນກະດູກສັນຫຼັງຂອງເຈົ້າ. ນີ້ແມ່ນເຮັດເພື່ອກວດເບິ່ງວ່າ lymphoma ຢູ່ໃນສະຫມອງຫຼືກະດູກສັນຫຼັງຂອງທ່ານ. ທ່ານອາດຈະບໍ່ຕ້ອງການການທົດສອບນີ້, ແຕ່ທ່ານຫມໍຂອງທ່ານຈະແຈ້ງໃຫ້ທ່ານຮູ້ຖ້າທ່ານເຮັດ.
ຫນຶ່ງໃນຄວາມແຕກຕ່າງຕົ້ນຕໍໃນ CLL / SLL (ນອກຈາກສະຖານທີ່ຂອງພວກເຂົາ) ແມ່ນຢູ່ໃນວິທີການທີ່ເຂົາເຈົ້າໄດ້ຖືກ staged.
staging ໝາຍ ຄວາມວ່າແນວໃດ?
ຫຼັງຈາກທີ່ທ່ານໄດ້ຮັບການວິນິດໄສ, ທ່ານຫມໍຂອງທ່ານຈະເບິ່ງຜົນການທົດສອບຂອງທ່ານທັງຫມົດເພື່ອຊອກຫາວ່າ CLL / SLL ຂອງທ່ານຢູ່ໃນຂັ້ນຕອນໃດ. Staging ບອກທ່ານຫມໍວ່າ:
- CLL / SLL ຢູ່ໃນຮ່າງກາຍຂອງເຈົ້າຫຼາຍປານໃດ
- ຮ່າງກາຍຂອງເຈົ້າມີຈຸລັງ B ທີ່ເປັນມະເຮັງຫຼາຍປານໃດ ແລະ
- ຮ່າງກາຍຂອງເຈົ້າຮັບມືກັບພະຍາດແນວໃດ.
ລະບົບຂັ້ນຕອນນີ້ຈະເບິ່ງ CLL ຂອງເຈົ້າເພື່ອເບິ່ງວ່າທ່ານເຮັດ, ຫຼືບໍ່ມີສິ່ງຕໍ່ໄປນີ້:
- ລະດັບສູງຂອງ lymphocytes ໃນເລືອດຫຼືໄຂກະດູກ - ອັນນີ້ເອີ້ນວ່າ lymphocytosis (lim-foe-cy-toe-sis)
- ຕ່ອມນ້ຳມູກບວມ - lymphadenopathy (limf-a-den-op-ah-thee)
- ມ້າມໃຫຍ່ - splenomegaly (splen-oh-meg-ah-lee)
- ລະດັບຕໍ່າຂອງເມັດເລືອດແດງໃນເລືອດຂອງທ່ານ - ພະຍາດເລືອດຈາງ (a-nee-mee-yah)
- ລະດັບຕໍ່າຂອງ platelets ໃນເລືອດຂອງທ່ານ - thrombocytopenia (throm-bow-cy-toe-pee-nee-yah)
- ຕັບໃຫຍ່ - hepatomegaly (hep-at-o-meg-a-lee)
ແຕ່ລະຂັ້ນຕອນຫມາຍຄວາມວ່າແນວໃດ
| ໄລຍະ RAI 0 | Lymphocytosis ແລະບໍ່ມີການຂະຫຍາຍຂອງຕ່ອມລູກຫມາກ, ມ້າມ, ຫຼືຕັບ, ແລະມີຈໍານວນເມັດເລືອດແດງແລະ platelet ໃກ້ຄຽງ. |
| ໄລຍະ RAI 1 | Lymphocytosis ບວກກັບຕ່ອມ lymph ຂະຫຍາຍໃຫຍ່ຂື້ນ. ມ້າມ ແລະ ຕັບບໍ່ຂະຫຍາຍໃຫຍ່ຂຶ້ນ ແລະ ເມັດເລືອດແດງ ແລະ ເມັດເລືອດຂາວແມ່ນປົກກະຕິ ຫຼື ຕ່ຳເລັກນ້ອຍເທົ່ານັ້ນ. |
| ໄລຍະ RAI 2 | Lymphocytosis ບວກກັບ spleen ຂະຫຍາຍໃຫຍ່ຂື້ນ (ແລະອາດຈະເປັນຕັບໃຫຍ່), ມີຫຼືບໍ່ມີ lymph nodes ຂະຫຍາຍໃຫຍ່ຂື້ນ. ຈໍານວນເມັດເລືອດແດງແລະ platelet ແມ່ນປົກກະຕິຫຼືພຽງແຕ່ຕ່ໍາເລັກນ້ອຍ |
| ໄລຍະ RAI 3 | Lymphocytosis ບວກກັບພະຍາດເລືອດຈາງ (ເມັດເລືອດແດງຈໍານວນຫນ້ອຍເກີນໄປ), ມີຫຼືບໍ່ມີ lymph nodes, spleen, ຫຼືຕັບ. ຈໍານວນເມັດເລືອດແມ່ນຢູ່ໃກ້ກັບປົກກະຕິ. |
| ໄລຍະ RAI 4 | Lymphocytosis ບວກກັບ thrombocytopenia ( platelets ຫນ້ອຍເກີນໄປ), ມີຫຼືບໍ່ມີພະຍາດເລືອດຈາງ, ຕ່ອມນ້ໍານົມໃຫຍ່, spleen, ຫຼືຕັບ. |
* Lymphocytosis ຫມາຍເຖິງ lymphocytes ຫຼາຍເກີນໄປໃນເລືອດຫຼືໄຂກະດູກຂອງທ່ານ
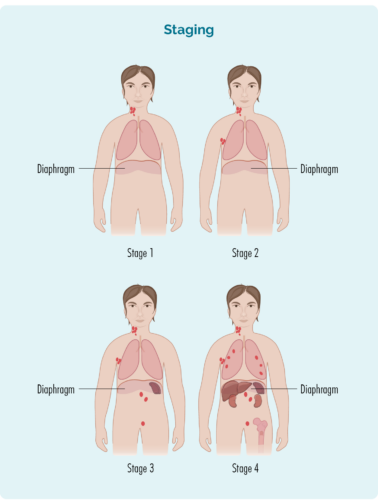
ຂັ້ນຕອນຂອງທ່ານໄດ້ຖືກປະຕິບັດໂດຍອີງໃສ່:
- ຈໍານວນແລະສະຖານທີ່ຂອງຕ່ອມ lymph ຜົນກະທົບ
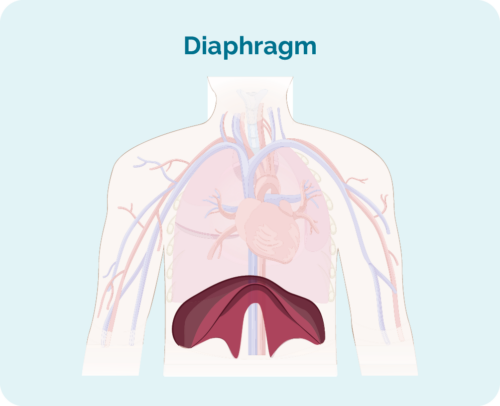
- ຖ້າຕ່ອມນໍ້າເຫຼືອງທີ່ໄດ້ຮັບຜົນກະທົບແມ່ນຢູ່ຂ້າງເທິງ, ດ້ານລຸ່ມ ຫຼືທັງສອງດ້ານຂອງຝາອັດປາກມົດລູກ (ຝາອັດປາກມົດລູກຂອງເຈົ້າເປັນກ້າມໃຫຍ່ທີ່ມີຮູບຮ່າງເປັນຮູບຊົງຢູ່ກ້ອງກະດູກຂ້າງຂອງເຈົ້າທີ່ແຍກໜ້າເອິກຂອງເຈົ້າອອກຈາກທ້ອງຂອງເຈົ້າ)
- ຖ້າພະຍາດດັ່ງກ່າວແຜ່ລາມໄປສູ່ກະດູກຫຼືອະໄວຍະວະອື່ນໆເຊັ່ນ: ຕັບ, ປອດ, ກະດູກຫຼືຜິວຫນັງ.
| ວຽກງານ 1 | ບໍລິເວນຕ່ອມນ້ຳນົມອັນໜຶ່ງຖືກກະທົບ, ບໍ່ວ່າຂ້າງເທິງ ຫຼືລຸ່ມຝາອັດປາກມົດລູກ* |
| ວຽກງານ 2 | ສອງ ຫຼືຫຼາຍກວ່ານັ້ນບໍລິເວນຕ່ອມນ້ຳເຫຼືອງໄດ້ຮັບຜົນກະທົບຢູ່ດ້ານດຽວກັນຂອງຝາອັດປາກມົດລູກ* |
| ວຽກງານ 3 | ຢ່າງໜ້ອຍໜຶ່ງບໍລິເວນຕ່ອມນ້ຳເຫຼືອງຢູ່ຂ້າງເທິງ ແລະຢ່າງໜ້ອຍໜຶ່ງບໍລິເວນຕ່ອມນ້ຳເຫຼືອງຢູ່ລຸ່ມຝາອັດປາກມົດລູກ* ໄດ້ຮັບຜົນກະທົບ |
| ວຽກງານ 4 | lymphoma ຢູ່ໃນຕ່ອມນ້ໍາ lymph ຫຼາຍແລະໄດ້ແຜ່ລາມໄປສູ່ພາກສ່ວນອື່ນໆຂອງຮ່າງກາຍ (ເຊັ່ນ: ກະດູກ, ປອດ, ຕັບ). |
ນອກຈາກນັ້ນ, ອາດຈະມີຕົວອັກສອນ "E" ຫຼັງຈາກຂັ້ນຕອນຂອງທ່ານ. E ຫມາຍຄວາມວ່າທ່ານມີບາງ SLL ໃນອະໄວຍະວະນອກລະບົບ lymphatic ຂອງທ່ານເຊັ່ນ: ຕັບ, ປອດ, ກະດູກຫຼືຜິວຫນັງຂອງທ່ານ. | |
ຄໍາຖາມສໍາລັບທ່ານຫມໍຂອງທ່ານກ່ອນທີ່ທ່ານຈະເລີ່ມຕົ້ນການປິ່ນປົວ
ການນັດພົບແພດສາມາດເປັນຄວາມກົດດັນແລະການຮຽນຮູ້ກ່ຽວກັບພະຍາດຂອງທ່ານແລະການປິ່ນປົວທີ່ເປັນໄປໄດ້ສາມາດຄ້າຍຄືກັບການຮຽນຮູ້ພາສາໃຫມ່. ເມື່ອຮຽນ
ມັນອາດຈະເປັນການຍາກທີ່ຈະຮູ້ວ່າຄໍາຖາມໃດທີ່ຈະຖາມໃນເວລາທີ່ທ່ານກໍາລັງເລີ່ມຕົ້ນການປິ່ນປົວ. ຖ້າເຈົ້າບໍ່ຮູ້, ເຈົ້າບໍ່ຮູ້, ເຈົ້າຮູ້ໄດ້ແນວໃດຈະຖາມ?
ການມີຂໍ້ມູນທີ່ຖືກຕ້ອງສາມາດຊ່ວຍໃຫ້ທ່ານຮູ້ສຶກໝັ້ນໃຈຫຼາຍຂຶ້ນ ແລະຮູ້ວ່າຈະຄາດຫວັງຫຍັງໄດ້ແດ່. ມັນຍັງສາມາດຊ່ວຍໃຫ້ທ່ານວາງແຜນລ່ວງຫນ້າສໍາລັບສິ່ງທີ່ທ່ານອາດຈະຕ້ອງການ.
ພວກເຮົາເອົາບັນຊີລາຍຊື່ຂອງຄໍາຖາມທີ່ທ່ານອາດຈະເຫັນວ່າເປັນປະໂຫຍດ. ແນ່ນອນ, ສະຖານະການຂອງທຸກໆຄົນແມ່ນເປັນເອກະລັກ, ດັ່ງນັ້ນຄໍາຖາມເຫຼົ່ານີ້ບໍ່ໄດ້ກວມເອົາທຸກສິ່ງທຸກຢ່າງ, ແຕ່ພວກເຂົາກໍ່ໃຫ້ການເລີ່ມຕົ້ນທີ່ດີ.
ໃຫ້ຄລິກໃສ່ການເຊື່ອມຕໍ່ຂ້າງລຸ່ມນີ້ເພື່ອດາວໂຫລດ PDF ທີ່ສາມາດພິມໄດ້ຂອງຄໍາຖາມສໍາລັບທ່ານຫມໍຂອງທ່ານ.
ຄວາມເຂົ້າໃຈກ່ຽວກັບພັນທຸກໍາ CLL / SLL ຂອງທ່ານ
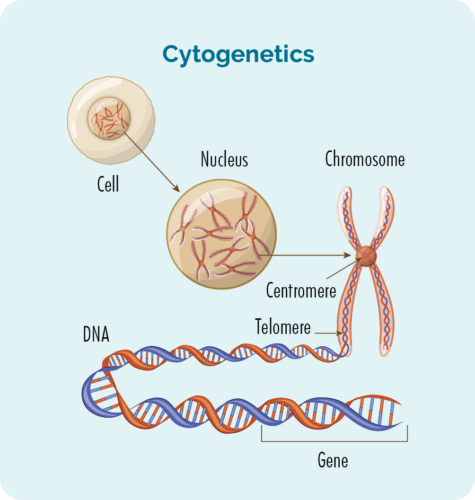
ມີຫຼາຍປັດໃຈທາງພັນທຸກໍາທີ່ອາດຈະມີສ່ວນຮ່ວມໃນ CLL / SLL ຂອງທ່ານ. ບາງຄົນອາດຈະປະກອບສ່ວນເຂົ້າໃນການພັດທະນາພະຍາດຂອງເຈົ້າ, ແລະຄົນອື່ນໃຫ້ຂໍ້ມູນທີ່ເປັນປະໂຫຍດກ່ຽວກັບການປິ່ນປົວປະເພດທີ່ດີທີ່ສຸດສໍາລັບທ່ານ. ເພື່ອຊອກຫາປັດໄຈທາງພັນທຸກໍາທີ່ກ່ຽວຂ້ອງ, ທ່ານຈະຕ້ອງໄດ້ເຮັດການທົດສອບ cytogenetic.
ການທົດສອບ Cytogenetic
ການທົດສອບ cytogenetics ແມ່ນເຮັດຢູ່ໃນເລືອດຂອງທ່ານແລະ biopsies ເພື່ອຊອກຫາການປ່ຽນແປງໃນ chromosomes ຫຼື genes ຂອງທ່ານ. ພວກເຮົາປົກກະຕິແລ້ວມີ 23 ຄູ່ຂອງໂຄໂມໂຊມ, ແຕ່ຖ້າຫາກວ່າທ່ານມີ CLL / SLL ໂຄໂມໂຊມຂອງທ່ານອາດຈະເບິ່ງແຕກຕ່າງກັນເລັກນ້ອຍ.
ໂຄໂມໂຊມ
ຈຸລັງທັງຫມົດຂອງຮ່າງກາຍຂອງພວກເຮົາ (ຍົກເວັ້ນເມັດເລືອດແດງ) ມີແກນເຊິ່ງເປັນບ່ອນທີ່ໂຄໂມໂຊມຂອງພວກເຮົາພົບ. Chromosomes ພາຍໃນຈຸລັງແມ່ນສາຍຍາວຂອງ DNA (ອາຊິດ deoxyribonucleic). DNA ແມ່ນສ່ວນຕົ້ນຕໍຂອງໂຄໂມໂຊມທີ່ຖືຄໍາແນະນໍາຂອງເຊນແລະສ່ວນນີ້ເອີ້ນວ່າ gene.
Genes
ພັນທຸ ກຳ ບອກໂປຣຕີນແລະຈຸລັງໃນຮ່າງກາຍຂອງເຈົ້າວິທີການເບິ່ງຫຼືປະຕິບັດ. ຖ້າມີການປ່ຽນແປງ (ການປ່ຽນແປງຫຼືການກາຍພັນ) ໃນໂຄໂມໂຊມຫຼືພັນທຸກໍາເຫຼົ່ານີ້, ທາດໂປຼຕີນແລະຈຸລັງຂອງທ່ານຈະບໍ່ເຮັດວຽກຢ່າງຖືກຕ້ອງແລະທ່ານສາມາດພັດທະນາພະຍາດຕ່າງໆ. ດ້ວຍ CLL / SLL ການປ່ຽນແປງເຫຼົ່ານີ້ສາມາດປ່ຽນວິທີການ lymphocytes B-cell ຂອງທ່ານພັດທະນາແລະເຕີບໃຫຍ່, ເຮັດໃຫ້ພວກມັນກາຍເປັນມະເຮັງ.
ສາມການປ່ຽນແປງຕົ້ນຕໍທີ່ສາມາດເກີດຂື້ນກັບ CLL / SLL ຖືກເອີ້ນວ່າການລຶບ, ການປ່ຽນເສັ້ນທາງແລະການກາຍພັນ.
ການກາຍພັນທົ່ວໄປໃນ CLL / SLL
ການລຶບແມ່ນໃນເວລາທີ່ສ່ວນຫນຶ່ງຂອງໂຄໂມໂຊມຂອງທ່ານຂາດຫາຍໄປ. ຖ້າການລຶບຂອງເຈົ້າເປັນສ່ວນໜຶ່ງຂອງໂຄໂມໂຊມທີ 13 ຫຼື 17 ມັນຖືກເອີ້ນວ່າ "del(13q)" ຫຼື "del(17p)". "q" ແລະ "p" ບອກທ່ານຫມໍວ່າສ່ວນໃດຂອງໂຄໂມໂຊມຂາດຫາຍໄປ. ມັນຄືກັນສໍາລັບການລຶບອື່ນໆ.
ຖ້າທ່ານມີການໂອນຍ້າຍ, ມັນຫມາຍຄວາມວ່າສ່ວນນ້ອຍຂອງສອງໂຄໂມໂຊມ - ຕົວຢ່າງຂອງໂຄໂມໂຊມ 11 ແລະໂຄໂມໂຊມ 14, ແລກປ່ຽນສະຖານທີ່ເຊິ່ງກັນແລະກັນ. ເມື່ອສິ່ງນີ້ເກີດຂື້ນ, ມັນຖືກເອີ້ນວ່າ "t(11: 14)".
ຖ້າທ່ານມີການກາຍພັນ, ມັນອາດຈະຫມາຍຄວາມວ່າທ່ານມີໂຄໂມໂຊມພິເສດ. ອັນນີ້ເອີ້ນວ່າ Trisomy 12 (ເປັນໂຄໂມໂຊມທີ 12 ພິເສດ). ຫຼືທ່ານອາດຈະມີການກາຍພັນອື່ນໆທີ່ເອີ້ນວ່າ IgHV mutation ຫຼື Tp53 mutation. ການປ່ຽນແປງທັງຫມົດເຫຼົ່ານີ້ສາມາດຊ່ວຍໃຫ້ທ່ານຫມໍຂອງທ່ານປະຕິບັດການປິ່ນປົວທີ່ດີທີ່ສຸດສໍາລັບທ່ານ., ດັ່ງນັ້ນກະລຸນາໃຫ້ແນ່ໃຈວ່າທ່ານຂໍໃຫ້ທ່ານຫມໍອະທິບາຍການປ່ຽນແປງສ່ວນບຸກຄົນຂອງທ່ານ.
ທ່ານຈະຕ້ອງມີການທົດສອບ cytogenetic ເມື່ອທ່ານຖືກກວດພົບວ່າມີ CLL / SLL ແລະກ່ອນການປິ່ນປົວ. ການກວດ Cytogenetic ແມ່ນເວລາທີ່ນັກວິທະຍາສາດເບິ່ງຕົວຢ່າງເລືອດແລະເນື້ອງອກຂອງເຈົ້າ, ເພື່ອກວດເບິ່ງຄວາມແຕກຕ່າງກັນທາງພັນທຸກໍາ (ການກາຍພັນ) ທີ່ອາດຈະກ່ຽວຂ້ອງກັບພະຍາດຂອງເຈົ້າ.
ທຸກໆຄົນທີ່ມີ CLL / SLL ຄວນມີການທົດສອບທາງພັນທຸກໍາກ່ອນທີ່ທ່ານຈະເລີ່ມຕົ້ນການປິ່ນປົວ.
ການທົດສອບເຫຼົ່ານີ້ບາງອັນທີ່ເຈົ້າຈະຕ້ອງໄດ້ຄັ້ງດຽວເທົ່ານັ້ນ ເພາະວ່າຜົນໄດ້ຢູ່ຄືກັນຕະຫຼອດຊີວິດຂອງເຈົ້າ. ການທົດສອບອື່ນໆ, ທ່ານອາດຈະຈໍາເປັນຕ້ອງມີກ່ອນການປິ່ນປົວທຸກໆຄັ້ງ, ຫຼືໃນເວລາຕ່າງໆຕະຫຼອດການເດີນທາງຂອງທ່ານກັບ CLL / SLL. ນີ້ແມ່ນຍ້ອນວ່າໃນໄລຍະເວລາ, ການກາຍພັນທາງພັນທຸກໍາໃຫມ່ສາມາດເກີດຂື້ນຍ້ອນຜົນຂອງການປິ່ນປົວ, ພະຍາດຫຼືປັດໃຈອື່ນໆຂອງທ່ານ.
ການທົດສອບ cytogenetic ທົ່ວໄປຫຼາຍທີ່ທ່ານຈະມີປະກອບມີ:
ສະຖານະການປ່ຽນແປງຂອງ IgHV
ທ່ານຄວນມີສິ່ງນີ້ກ່ອນການປິ່ນປົວຄັ້ງທໍາອິດ ເທົ່ານັ້ນ. IgHV ບໍ່ປ່ຽນແປງຕາມເວລາ, ສະນັ້ນມັນຈໍາເປັນຕ້ອງໄດ້ທົດສອບພຽງແຕ່ຄັ້ງດຽວ. ອັນນີ້ຈະຖືກລາຍງານວ່າເປັນ IgHV ທີ່ກາຍພັນ ຫຼື IgHV ທີ່ບໍ່ປ່ຽນແປງ.
ການທົດສອບ FISH
ທ່ານຄວນມີສິ່ງນີ້ກ່ອນການປິ່ນປົວທໍາອິດແລະທຸກໆການປິ່ນປົວ. ການປ່ຽນແປງທາງພັນທຸກໍາໃນການທົດສອບ FISH ຂອງທ່ານສາມາດປ່ຽນແປງໄດ້ຕະຫຼອດເວລາ, ດັ່ງນັ້ນ, ມັນແນະນໍາໃຫ້ມີການທົດສອບກ່ອນທີ່ຈະເລີ່ມການປິ່ນປົວຄັ້ງທໍາອິດ, ແລະເປັນປົກກະຕິຕະຫຼອດການປິ່ນປົວຂອງທ່ານ. ມັນສາມາດສະແດງໃຫ້ເຫັນວ່າທ່ານມີການລົບ, ການປ່ຽນແປງຫຼືໂຄໂມໂຊມເພີ່ມເຕີມ. ນີ້ຈະຖືກລາຍງານເປັນ del(13q), del(17p), t(11:14) ຫຼື Trisomy 12. ໃນຂະນະທີ່ເຫຼົ່ານີ້ແມ່ນການປ່ຽນແປງທີ່ພົບເລື້ອຍທີ່ສຸດສໍາລັບຜູ້ທີ່ມີ CLL / SLL ທ່ານອາດຈະມີການປ່ຽນແປງທີ່ແຕກຕ່າງກັນ, ຢ່າງໃດກໍ່ຕາມການລາຍງານຈະເປັນ. ຄ້າຍຄືກັນກັບສິ່ງເຫຼົ່ານີ້.
(FISH ຫຍໍ້ມາຈາກ Fluorescent In Sມັນ Hybridisation ແລະເປັນເຕັກນິກການທົດສອບເຮັດໃນ pathology)
ສະຖານະການປ່ຽນແປງຂອງ TP53
ທ່ານຄວນມີສິ່ງນີ້ກ່ອນການປິ່ນປົວທໍາອິດແລະທຸກໆການປິ່ນປົວ. TP53 ສາມາດປ່ຽນແປງໄດ້ຕະຫຼອດເວລາ, ດັ່ງນັ້ນ, ມັນແນະນໍາໃຫ້ມີການທົດສອບກ່ອນທີ່ຈະເລີ່ມການປິ່ນປົວຄັ້ງທໍາອິດ, ແລະເປັນປົກກະຕິຕະຫຼອດການປິ່ນປົວຂອງທ່ານ. TP53 ແມ່ນ gene ທີ່ສະຫນອງລະຫັດສໍາລັບທາດໂປຼຕີນທີ່ເອີ້ນວ່າ p53 ທີ່ຈະຜະລິດ. p53 ເປັນເນື້ອງອກສະກັດກັ້ນໂປຣຕີນ ແລະຢຸດເຊລມະເຮັງບໍ່ໃຫ້ຂະຫຍາຍຕົວ. ຖ້າທ່ານມີການກາຍພັນຂອງ TP53, ທ່ານອາດຈະບໍ່ສາມາດສ້າງທາດໂປຼຕີນຈາກ p53 ໄດ້, ຊຶ່ງຫມາຍຄວາມວ່າຮ່າງກາຍຂອງທ່ານບໍ່ສາມາດຢຸດການຈະເລີນເຕີບໂຕຂອງເຊນມະເຮັງໄດ້.
ເປັນຫຍັງມັນຈຶ່ງ ສຳ ຄັນ?
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະເຂົ້າໃຈສິ່ງເຫຼົ່ານີ້ຍ້ອນວ່າພວກເຮົາຮູ້ວ່າບໍ່ແມ່ນທຸກຄົນທີ່ມີ CLL / SLL ມີການປ່ຽນແປງທາງພັນທຸກໍາຄືກັນ. ການປ່ຽນແປງດັ່ງກ່າວໃຫ້ຂໍ້ມູນກັບທ່ານຫມໍຂອງທ່ານກ່ຽວກັບປະເພດຂອງການປິ່ນປົວທີ່ອາດຈະເຮັດວຽກ, ຫຼືອາດຈະໃຊ້ບໍ່ໄດ້ສໍາລັບ CLL / SLL ໂດຍສະເພາະຂອງທ່ານ.
ກະລຸນາລົມກັບທ່ານຫມໍຂອງທ່ານກ່ຽວກັບການທົດສອບເຫຼົ່ານີ້ແລະຜົນໄດ້ຮັບຂອງທ່ານຫມາຍຄວາມວ່າແນວໃດສໍາລັບທາງເລືອກການປິ່ນປົວຂອງທ່ານ.
ຕົວຢ່າງ, ພວກເຮົາຮູ້ ຖ້າທ່ານມີການກາຍພັນ TP53, IgHV ທີ່ບໍ່ປ່ຽນແປງຫຼື del (17p) ທ່ານບໍ່ຄວນໄດ້ຮັບການປິ່ນປົວດ້ວຍທາງເຄມີ. ເນື່ອງຈາກວ່າມັນຈະບໍ່ເຮັດວຽກສໍາລັບທ່ານ. ແຕ່ນີ້ບໍ່ໄດ້ຫມາຍຄວາມວ່າບໍ່ມີການປິ່ນປົວ. ມີບາງການປິ່ນປົວເປົ້າຫມາຍທີ່ມີຢູ່ທີ່ສາມາດເຮັດວຽກໄດ້ດີສໍາລັບຜູ້ທີ່ມີການປ່ຽນແປງເຫຼົ່ານີ້. ພວກເຮົາຈະປຶກສາຫາລືເຫຼົ່ານີ້ຢູ່ໃນພາກຕໍ່ໄປ.
ການປິ່ນປົວສໍາລັບ CLL / SLL
ເມື່ອຜົນໄດ້ຮັບທັງຫມົດຂອງທ່ານຈາກການກວດ biopsy, ການທົດສອບ cytogenetic ແລະການສະແກນຂັ້ນຕອນໄດ້ຖືກສໍາເລັດ, ທ່ານຫມໍຂອງທ່ານຈະທົບທວນຄືນສິ່ງເຫຼົ່ານີ້ເພື່ອຕັດສິນໃຈການປິ່ນປົວທີ່ດີທີ່ສຸດສໍາລັບທ່ານ. ໃນບາງສູນມະເຮັງ, ທ່ານຫມໍຂອງທ່ານອາດຈະພົບກັບທີມງານຜູ້ຊ່ຽວຊານເພື່ອປຶກສາຫາລືທາງເລືອກການປິ່ນປົວທີ່ດີທີ່ສຸດ. ອັນນີ້ເອີ້ນວ່າ ກ ທີມງານຫຼາຍວິຊາ (MDT) ກອງປະຊຸມ.
ແຜນການປິ່ນປົວຂອງຂ້ອຍຖືກເລືອກແນວໃດ?
ທ່ານຫມໍຂອງທ່ານຈະພິຈາລະນາປັດໃຈຫຼາຍຢ່າງກ່ຽວກັບ CLL / SLL ຂອງທ່ານ. ການຕັດສິນໃຈໃນເວລາທີ່ຫຼືຖ້າຫາກວ່າທ່ານຈໍາເປັນຕ້ອງເລີ່ມຕົ້ນແລະການປິ່ນປົວແນວໃດທີ່ດີທີ່ສຸດແມ່ນອີງໃສ່:
- ຂັ້ນຕອນສ່ວນບຸກຄົນຂອງ lymphoma, ການປ່ຽນແປງທາງພັນທຸກໍາແລະອາການ
- ອາຍຸຂອງທ່ານ, ປະຫວັດການແພດທີ່ຜ່ານມາ ແລະສຸຂະພາບທົ່ວໄປ
- ສະຫວັດດີພາບທາງກາຍ ແລະຈິດໃຈໃນປະຈຸບັນຂອງເຈົ້າ ແລະຄວາມມັກຂອງຄົນເຈັບ.
ການທົດສອບອື່ນໆ
ທ່ານຫມໍຂອງທ່ານຈະສັ່ງໃຫ້ມີການກວດເພີ່ມເຕີມກ່ອນທີ່ທ່ານຈະເລີ່ມຕົ້ນການປິ່ນປົວເພື່ອໃຫ້ແນ່ໃຈວ່າຫົວໃຈ, ປອດແລະຫມາກໄຂ່ຫຼັງສາມາດຮັບມືກັບການປິ່ນປົວ. ການທົດສອບເພີ່ມເຕີມອາດຈະປະກອບມີ ECG (electrocardiogram), ການທົດສອບການເຮັດວຽກຂອງປອດຫຼືການເກັບປັດສະວະ 24 ຊົ່ວໂມງ.
ທ່ານໝໍ ຫຼືພະຍາບານທີ່ເປັນມະເຮັງຂອງທ່ານສາມາດອະທິບາຍແຜນການປິ່ນປົວຂອງທ່ານ ແລະຜົນກະທົບຂ້າງຄຽງທີ່ອາດເກີດຂຶ້ນກັບທ່ານ. ພວກເຂົາຍັງສາມາດຕອບຄໍາຖາມໃດໆທີ່ເຈົ້າອາດຈະມີ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ທ່ານຕ້ອງຖາມທ່ານ ໝໍ ແລະ/ຫຼື ພະຍາບານທີ່ເປັນໂຣກມະເຮັງກ່ຽວກັບສິ່ງທີ່ທ່ານບໍ່ເຂົ້າໃຈ.
ຕິດຕໍ່ພວກເຮົາ
ການລໍຖ້າຜົນໄດ້ຮັບຂອງທ່ານສາມາດເປັນເວລາທີ່ຄວາມກົດດັນແລະຄວາມກັງວົນພິເສດສໍາລັບທ່ານແລະຄົນທີ່ທ່ານຮັກ. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະພັດທະນາເຄືອຂ່າຍສະຫນັບສະຫນູນທີ່ເຂັ້ມແຂງໃນໄລຍະເວລານີ້. ເຈົ້າຈະຕ້ອງການພວກມັນຖ້າທ່ານມີການປິ່ນປົວຄືກັນ.
Lymphoma Australia ຢາກເປັນສ່ວນໜຶ່ງຂອງເຄືອຂ່າຍການຊ່ວຍເຫຼືອຂອງທ່ານ. ທ່ານສາມາດໂທລະສັບ ຫຼື ສົ່ງອີເມວຫາສາຍດ່ວນພະຍາບານ Lymphoma Australia ພ້ອມດ້ວຍຄຳຖາມຂອງເຈົ້າ ແລະພວກເຮົາສາມາດຊ່ວຍເຈົ້າໃຫ້ໄດ້ຮັບຂໍ້ມູນທີ່ຖືກຕ້ອງ. ນອກນັ້ນທ່ານຍັງສາມາດເຂົ້າຮ່ວມຫນ້າສື່ມວນຊົນສັງຄົມຂອງພວກເຮົາສໍາລັບການສະຫນັບສະຫນູນພິເສດ. Page Lymphoma Down Under page on Facebook is also a great place to connect with others around Australia and New Zealand who are living with lymphoma.
ສາຍດ່ວນພະຍາບານດູແລ Lymphoma:
ໂທລະສັບ: 1800 953 081
ອີເມວ: nurse@lymphoma.org.au
ທາງເລືອກການປິ່ນປົວສາມາດປະກອບມີອັນໃດນຶ່ງຕໍ່ໄປນີ້:
Watch and Wait (ການຕິດຕາມການເຄື່ອນໄຫວ)
ປະມານ 1 ໃນ 10 ຄົນທີ່ມີ CLL / SLL ອາດຈະບໍ່ຕ້ອງການການປິ່ນປົວ. ມັນອາດຈະຄົງທີ່ໂດຍມີອາການໜ້ອຍຫາບໍ່ມີອາການເປັນເວລາຫຼາຍເດືອນ ຫຼືຫຼາຍປີ. ແຕ່ບາງທ່ານອາດມີການປິ່ນປົວຫຼາຍຮອບຕາມດ້ວຍການໃຫ້ອະໄພ. ຖ້າທ່ານບໍ່ຕ້ອງການການປິ່ນປົວທັນທີຫຼືມີເວລາລະຫວ່າງການໃຫ້ອະໄພ, ທ່ານຈະຖືກຈັດການດ້ວຍການສັງເກດເບິ່ງແລະລໍຖ້າ (ຍັງເອີ້ນວ່າການຕິດຕາມຢ່າງຫ້າວຫັນ). ມີການປິ່ນປົວທີ່ດີຫຼາຍສໍາລັບ CLL ທີ່ມີຢູ່, ແລະດັ່ງນັ້ນມັນຈຶ່ງສາມາດຄວບຄຸມໄດ້ຫຼາຍປີ.
ການດູແລສະ ໜັບ ສະ ໜູນ
ການດູແລຊ່ວຍເຫຼືອແມ່ນມີໃຫ້ຖ້າຫາກວ່າທ່ານກໍາລັງປະເຊີນກັບພະຍາດຮ້າຍແຮງ. ມັນສາມາດຊ່ວຍໃຫ້ທ່ານມີອາການຫນ້ອຍລົງ, ແລະດີຂຶ້ນໄວ.
ຈຸລັງ leukemic (ຈຸລັງ B-ມະເຮັງໃນເລືອດຂອງທ່ານ ໄຂກະດູກ) ອາດຈະຂະຫຍາຍຕົວໂດຍບໍ່ສາມາດຄວບຄຸມໄດ້ແລະບີບອັດກະດູກ, ກະແສເລືອດ, ຕ່ອມນ້ໍານົມ, ຕັບຫຼື spleen. ເນື່ອງຈາກວ່າໄຂກະດູກແມ່ນເຕັມໄປດ້ວຍຈຸລັງ CLL / SLL ທີ່ຍັງອ່ອນເກີນໄປທີ່ຈະເຮັດວຽກຢ່າງຖືກຕ້ອງ, ຈຸລັງເລືອດປົກກະຕິຂອງທ່ານຈະໄດ້ຮັບຜົນກະທົບ. ການປິ່ນປົວແບບສະໜັບສະໜຸນອາດຮວມເຖິງສິ່ງຕ່າງໆ ເຊັ່ນວ່າ ທ່ານມີເລືອດ ຫຼືການສົ່ງເລືອດອອກ platelet, ຫຼືທ່ານອາດຈະມີຢາຕ້ານເຊື້ອເພື່ອປ້ອງກັນ ຫຼືປິ່ນປົວການຕິດເຊື້ອ.
ການດູແລແບບສະໜັບສະໜຸນອາດຈະກ່ຽວຂ້ອງກັບການປຶກສາຫາລືກັບທີມເບິ່ງແຍງພິເສດ (ເຊັ່ນ: ພະຍາດຫົວໃຈຖ້າທ່ານມີບັນຫາກັບຫົວໃຈຂອງທ່ານ) ຫຼືການດູແລແບບປະກະຕິເພື່ອຈັດການອາການຂອງທ່ານ. ມັນຍັງສາມາດມີການສົນທະນາກ່ຽວກັບຄວາມມັກຂອງທ່ານສໍາລັບຄວາມຕ້ອງການການດູແລສຸຂະພາບຂອງທ່ານໃນອະນາຄົດ. ອັນນີ້ເອີ້ນວ່າການວາງແຜນການດູແລແບບພິເສດ.
ການດູແລປິ່ນປົວ
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຮູ້ວ່າທີມງານ Palliative Care ສາມາດໂທຫາໄດ້ທຸກເວລາໃນລະຫວ່າງເສັ້ນທາງການປິ່ນປົວຂອງທ່ານບໍ່ພຽງແຕ່ໃນຕອນທ້າຍຂອງຊີວິດ. ທີມງານດູແລຄົນເຈັບແມ່ນດີເລີດໃນການຊ່ວຍເຫຼືອຄົນທີ່ມີການຕັດສິນໃຈທີ່ເຂົາເຈົ້າຕ້ອງການເພື່ອເຮັດໃນທ້າຍຂອງຊີວິດຂອງເຂົາເຈົ້າ. ແຕ່, ພວກເຂົາບໍ່ພຽງແຕ່ເບິ່ງແຍງຄົນທີ່ເສຍຊີວິດ. ພວກເຂົາຍັງເປັນຜູ້ຊ່ຽວຊານໃນການຄຸ້ມຄອງການຍາກທີ່ຈະຄວບຄຸມອາການໄດ້ທຸກເວລາຕະຫຼອດການເດີນທາງຂອງທ່ານກັບ CLL / SLL. ສະນັ້ນຢ່າຢ້ານທີ່ຈະຂໍເອົາຂໍ້ມູນຂອງເຂົາເຈົ້າ.
ຖ້າທ່ານແລະທ່ານຫມໍຂອງທ່ານຕັດສິນໃຈທີ່ຈະໃຊ້ການດູແລແບບສະຫນັບສະຫນູນ, ຫຼືຢຸດເຊົາການປິ່ນປົວໂຣກ lymphoma ຂອງທ່ານ, ມີຫຼາຍສິ່ງທີ່ສາມາດເຮັດໄດ້ເພື່ອຊ່ວຍໃຫ້ທ່ານມີສຸຂະພາບດີແລະສະດວກສະບາຍເທົ່າທີ່ເປັນໄປໄດ້.
ເຄມີບໍາບັດ (ເຄມີບໍາບັດ)
ເຈົ້າອາດມີຢາເຫຼົ່ານີ້ເປັນເມັດ ແລະ/ຫຼືໃຫ້ເປັນຢາຢອດຢາໃສ່ເສັ້ນກ່າງ (ເຂົ້າໄປໃນກະແສເລືອດຂອງເຈົ້າ) ຢູ່ຄລີນິກມະເຮັງ ຫຼືໂຮງໝໍ. ຢາເຄມີທີ່ແຕກຕ່າງກັນຫຼາຍຊະນິດອາດຈະຖືກລວມເຂົ້າກັບຢາ immunotherapy. Chemo ຂ້າຈຸລັງການຂະຫຍາຍຕົວໄວດັ່ງນັ້ນຍັງສາມາດສົ່ງຜົນກະທົບຕໍ່ບາງຈຸລັງທີ່ດີຂອງທ່ານທີ່ເຕີບໂຕໄວເຊິ່ງກໍ່ໃຫ້ເກີດຜົນຂ້າງຄຽງ.
Monoclonal Antibody (MAB)
ທ່ານອາດຈະໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາ MAB ຢູ່ຄລີນິກມະເຮັງຫຼືໂຮງຫມໍ. MABs ຕິດກັບຈຸລັງ lymphoma ແລະດຶງດູດພະຍາດອື່ນໆທີ່ຕໍ່ສູ້ກັບເມັດເລືອດຂາວແລະທາດໂປຼຕີນໄປສູ່ມະເຮັງ. ນີ້ຊ່ວຍໃຫ້ລະບົບພູມຕ້ານທານຂອງຕົນເອງຕໍ່ສູ້ກັບ CLL / SLL.
ການປິ່ນປົວດ້ວຍທາງເຄມີ-immunotherapy
ການປິ່ນປົວດ້ວຍທາງເຄມີ (ຕົວຢ່າງ, FC) ສົມທົບກັບ immunotherapy (ຕົວຢ່າງ, rituximab). ໃນເບື້ອງຕົ້ນຂອງຢາ immunotherapy ປົກກະຕິແລ້ວແມ່ນໄດ້ຖືກເພີ່ມເຂົ້າໃນຕົວຫຍໍ້ຂອງ chemotherapy regimen, ເຊັ່ນ FCR.
ການປິ່ນປົວດ້ວຍເປົ້າ ໝາຍ
ເຈົ້າອາດຈະເອົາຢາເຫຼົ່ານີ້ເປັນເມັດທັງຢູ່ເຮືອນ ຫຼືຢູ່ໂຮງໝໍ. ການປິ່ນປົວດ້ວຍເປົ້າຫມາຍຕິດກັບຈຸລັງ lymphoma ແລະຕັນສັນຍານທີ່ມັນຕ້ອງການການຂະຫຍາຍຕົວແລະຜະລິດຈຸລັງຫຼາຍ. ນີ້ຈະຢຸດມະເຮັງບໍ່ໃຫ້ຂະຫຍາຍຕົວ, ແລະເຮັດໃຫ້ຈຸລັງ lymphoma ຕາຍ. ສໍາລັບຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບການປິ່ນປົວເຫຼົ່ານີ້, ກະລຸນາເບິ່ງຂອງພວກເຮົາ ເອກະສານກ່ຽວກັບການປິ່ນປົວທາງປາກ.
ການປູກຖ່າຍຈຸລັງຕົ້ນ (SCT)
ຖ້າທ່ານຍັງອ່ອນແລະມີຄວາມຮຸກຮານ (ເຕີບໂຕໄວ) CLL / SLL, SCT ອາດຈະຖືກນໍາໃຊ້, ແຕ່ນີ້ແມ່ນຫາຍາກ. ເພື່ອຮຽນຮູ້ເພີ່ມເຕີມກ່ຽວກັບການປູກຖ່າຍຈຸລັງລໍາຕົ້ນ, ກະລຸນາເບິ່ງເອກະສານຄວາມຈິງ ການປູກຖ່າຍໃນ Lymphoma
ການເລີ່ມຕົ້ນການປິ່ນປົວ
ປະຊາຊົນຈໍານວນຫຼາຍທີ່ມີ CLL / SLL ຈະບໍ່ຮຽກຮ້ອງໃຫ້ມີການປິ່ນປົວໃນເວລາທີ່ພວກເຂົາໄດ້ຮັບການວິນິດໄສຄັ້ງທໍາອິດ. ແທນທີ່ຈະ, ເຈົ້າຈະເບິ່ງແລະລໍຖ້າ. ນີ້ແມ່ນທົ່ວໄປສໍາລັບຜູ້ທີ່ມີພະຍາດຂັ້ນຕອນທີ 1 ຫຼື 2, ແລະເຖິງແມ່ນວ່າບາງຄົນທີ່ເປັນພະຍາດຂັ້ນຕອນທີ 3.
ຖ້າທ່ານມີຂັ້ນຕອນທີ 3 ຫຼື 4 CLL/SLL ທ່ານອາດຈະຕ້ອງເລີ່ມການປິ່ນປົວ. ໃນເວລາທີ່ທ່ານເລີ່ມຕົ້ນການປິ່ນປົວຄັ້ງທໍາອິດ, ມັນຖືກເອີ້ນວ່າການປິ່ນປົວເສັ້ນທໍາອິດ. ທ່ານອາດຈະມີຫຼາຍກວ່າຫນຶ່ງຢາ, ແລະເຫຼົ່ານີ້ອາດຈະປະກອບມີການປິ່ນປົວດ້ວຍທາງເຄມີ, monoclonal antibody ຫຼືການປິ່ນປົວດ້ວຍເປົ້າຫມາຍ.
ໃນເວລາທີ່ທ່ານມີການປິ່ນປົວເຫຼົ່ານີ້, ທ່ານຈະມີໃຫ້ເຂົາເຈົ້າໃນຮອບວຽນ. ນັ້ນຫມາຍຄວາມວ່າທ່ານຈະມີການປິ່ນປົວ, ຫຼັງຈາກນັ້ນພັກຜ່ອນ, ຫຼັງຈາກນັ້ນອີກຮອບ (ວົງຈອນ) ຂອງການປິ່ນປົວ. ສໍາລັບຄົນສ່ວນໃຫຍ່ທີ່ມີ chemoimmunotherapy CLL / SLL ແມ່ນມີປະສິດທິພາບເພື່ອບັນລຸການກໍາຈັດ (ບໍ່ມີອາການຂອງມະເຮັງ).
ການກາຍພັນທາງພັນທຸກໍາແລະການປິ່ນປົວ
ຄວາມຜິດປົກກະຕິທາງພັນທຸກໍາບາງຢ່າງອາດຫມາຍຄວາມວ່າການປິ່ນປົວແບບເປົ້າຫມາຍຈະເຮັດວຽກທີ່ດີທີ່ສຸດສໍາລັບທ່ານ, ແລະຄວາມຜິດປົກກະຕິທາງພັນທຸກໍາອື່ນໆ - ຫຼືພັນທຸກໍາປົກກະຕິອາດຈະຫມາຍຄວາມວ່າການປິ່ນປົວດ້ວຍຢາເຄມີຈະເຮັດວຽກທີ່ດີທີ່ສຸດ.
IgHV ປົກກະຕິ (IgHV ທີ່ບໍ່ປ່ຽນແປງ) ຫຼື ການລຶບ 17p ຫຼື ກ ການກາຍພັນໃນ gene TP53 ຂອງທ່ານ
CLL/SLL ຂອງທ່ານ ອາດຈະບໍ່ຕອບສະຫນອງຕໍ່ການປິ່ນປົວດ້ວຍທາງເຄມີ, ແຕ່ມັນອາດຈະຕອບສະຫນອງຕໍ່ຫນຶ່ງຂອງການປິ່ນປົວເປົ້າຫມາຍເຫຼົ່ານີ້ແທນທີ່ຈະ:
- Ibrutinib - ການປິ່ນປົວດ້ວຍເປົ້າຫມາຍທີ່ເອີ້ນວ່າ BTK inhibitor
- Acalabrutinib - ການປິ່ນປົວດ້ວຍເປົ້າຫມາຍ (BTK inhibitor) ທີ່ມີຫຼືບໍ່ມີ antibody monoclonal ທີ່ເອີ້ນວ່າ obinutuzumab
- Venetoclax & Obinutuzumab - venetoclax ແມ່ນປະເພດຂອງການປິ່ນປົວດ້ວຍເປົ້າຫມາຍທີ່ເອີ້ນວ່າ BCL-2 inhibitor, obinutuzumab ແມ່ນ antibody monoclonal.
- Idelalisib & rituximab - idelalisib ແມ່ນການປິ່ນປົວດ້ວຍເປົ້າຫມາຍທີ່ເອີ້ນວ່າ PI3K inhibitor, ແລະ rituximab ແມ່ນ monoclonal antibody.
- ທ່ານອາດຈະມີສິດເຂົ້າຮ່ວມໃນການທົດລອງທາງດ້ານການຊ່ວຍ - ຖາມທ່ານຫມໍຂອງທ່ານກ່ຽວກັບເລື່ອງນີ້
ຂໍ້ມູນສໍາຄັນ - Ibrutinib ແລະ Acalabrutinib ປະຈຸບັນໄດ້ຮັບການອະນຸມັດ TGA, ຊຶ່ງຫມາຍຄວາມວ່າພວກມັນມີຢູ່ໃນອົດສະຕາລີ. ຢ່າງໃດກໍຕາມ, ປະຈຸບັນພວກເຂົາບໍ່ໄດ້ລະບຸໄວ້ PBS ເປັນການປິ່ນປົວເສັ້ນທໍາອິດໃນ CLL / SLL. ນີ້ຫມາຍຄວາມວ່າພວກເຂົາເສຍເງິນຫຼາຍໃນການເຂົ້າເຖິງ. ມັນອາດຈະເປັນໄປໄດ້ທີ່ຈະໄດ້ຮັບການເຂົ້າເຖິງຢາໃນ "ພື້ນຖານຄວາມເມດຕາ", ຊຶ່ງຫມາຍຄວາມວ່າຄ່າໃຊ້ຈ່າຍແມ່ນກວມເອົາບາງສ່ວນຫຼືຢ່າງເຕັມສ່ວນໂດຍບໍລິສັດຢາ. ຖ້າເຈົ້າມີ ປົກກະຕິ (ບໍ່ປ່ຽນແປງ) IgHV, ຫຼືການລຶບ 17p, ຂໍໃຫ້ທ່ານຫມໍຂອງທ່ານກ່ຽວກັບການເຂົ້າເຖິງຢາເຫຼົ່ານີ້ດ້ວຍຄວາມເມດຕາ.
Lymphoma Australia ກໍາລັງສົ່ງເສີມຄົນທີ່ມີ CLL/SLL ໂດຍການຍື່ນສະເຫນີຕໍ່ຄະນະກໍາມະການທີ່ປຶກສາດ້ານຜົນປະໂຫຍດທາງຢາ (PBAC) ເພື່ອຂະຫຍາຍລາຍຊື່ PBS ສໍາລັບຢາເຫຼົ່ານີ້ສໍາລັບການປິ່ນປົວເສັ້ນທໍາອິດ; ເຮັດໃຫ້ຢາເຫຼົ່ານີ້ສາມາດເຂົ້າເຖິງໄດ້ຫຼາຍສໍາລັບຄົນທີ່ມີ CLL/SLL.
ນອກນັ້ນທ່ານຍັງສາມາດຊ່ວຍຍົກສູງຄວາມຮັບຮູ້ແລະເອົາໃຈໃສ່ໃນການຍື່ນສະເຫນີຂອງຕົນເອງກັບ PBAC ສໍາລັບການລາຍຊື່ PBS ເປັນການປິ່ນປົວດ້ວຍເສັ້ນທໍາອິດໂດຍ ຄລິກທີ່ນີ້.
Mນໍາໃຊ້ IgHV, ຫຼືການປ່ຽນແປງນອກຈາກອັນຂ້າງເທິງ
ທ່ານອາດຈະໄດ້ຮັບການສະຫນອງການປິ່ນປົວມາດຕະຖານສໍາລັບ CLL / SLL ລວມທັງການປິ່ນປົວດ້ວຍທາງເຄມີຫຼື chemoimmunotherapy. ການປິ່ນປົວດ້ວຍພູມຕ້ານທານ (rituximab ຫຼື obinutuzumab) ຈະເຮັດວຽກພຽງແຕ່ຖ້າຈຸລັງ CLL / SLL ຂອງເຈົ້າມີເຄື່ອງ ໝາຍ ຜິວ ໜັງ ທີ່ເອີ້ນວ່າ CD20 ກ່ຽວກັບພວກເຂົາ. ທ່ານຫມໍຂອງທ່ານສາມາດແຈ້ງໃຫ້ທ່ານຮູ້ວ່າຈຸລັງຂອງທ່ານມີ CD20.
ມີຢາບາງຊະນິດ ແລະຢາປະສົມທີ່ໝໍຂອງທ່ານສາມາດເລືອກໄດ້ ຖ້າເຈົ້າມີຢາ IgHV ທີ່ປ່ຽນແປງ ທີ່ຢູ່ ເຫຼົ່ານີ້ລວມມີ:
- Bendamustine & rituximab (BR) – bendamustine ແມ່ນຢາເຄມີບໍາບັດ ແລະ rituximab ແມ່ນພູມຕ້ານທານ monoclonal. ພວກເຂົາເຈົ້າທັງສອງແມ່ນໃຫ້ເປັນ້ໍາຕົ້ມ.
- Fludarabine, cyclophosphamide & ritximab (FC-R). Fludarabine ແລະ cyclophosphamide ແມ່ນການປິ່ນປົວດ້ວຍທາງເຄມີແລະ rituximab ແມ່ນ antibody monoclonal.
- Chlorambucil & Obinutuzumab – chlorambucil ແມ່ນຢາເຄມີບໍາບັດ ແລະ obinutuzumab ແມ່ນ monoclonal antibody. ສ່ວນຫຼາຍແມ່ນໃຫ້ແກ່ຄົນເຖົ້າ, ອ່ອນເພຍກວ່າ.
- Chlorambucil - ຢາເຄມີບໍາບັດເປັນເມັດ
- ທ່ານອາດຈະມີສິດເຂົ້າຮ່ວມໃນການທົດລອງທາງດ້ານການຊ່ວຍ
ຖ້າເຈົ້າຮູ້ຊື່ຂອງການປິ່ນປົວທີ່ເຈົ້າຈະມີ, ເຈົ້າສາມາດຊອກຫາໄດ້ ຂໍ້ມູນເພີ່ມເຕີມທີ່ນີ້.
Remission ແລະ Relapse
ຫຼັງຈາກການປິ່ນປົວ, ສ່ວນໃຫຍ່ຂອງທ່ານຈະເຂົ້າໄປໃນການປິ່ນປົວ. ການໃຫ້ອະໄພແມ່ນໄລຍະເວລາທີ່ທ່ານບໍ່ມີອາການຂອງ CLL/SLL ເຫຼືອຢູ່ໃນຮ່າງກາຍຂອງທ່ານ, ຫຼືໃນເວລາທີ່ CLL/SLL ຢູ່ພາຍໃຕ້ການຄວບຄຸມແລະບໍ່ຕ້ອງການການປິ່ນປົວ. ການໃຫ້ອະໄພສາມາດແກ່ຍາວເປັນເວລາຫຼາຍປີ, ແຕ່ໃນທີ່ສຸດ CLL ມັກຈະກັບຄືນມາ (ການລະລາຍ) ແລະການປິ່ນປົວທີ່ແຕກຕ່າງກັນແມ່ນໄດ້ຮັບ.
Refractory CLL / SLL
ສອງສາມທ່ານອາດຈະບໍ່ບັນລຸການປົດປ່ອຍດ້ວຍການປິ່ນປົວເສັ້ນທໍາອິດຂອງທ່ານ. ຖ້າສິ່ງນີ້ເກີດຂື້ນ, CLL / SLL ຂອງທ່ານຖືກເອີ້ນວ່າ "refractory". ຖ້າທ່ານມີ CLL / SLL refractory ທ່ານຫມໍຂອງທ່ານອາດຈະຕ້ອງການລອງຢາອື່ນ.
ການປິ່ນປົວທີ່ທ່ານມີຖ້າຫາກວ່າທ່ານມີ refractory CLL / SLL ຫຼືຫຼັງຈາກ relapse ໄດ້ຖືກເອີ້ນວ່າການປິ່ນປົວດ້ວຍເສັ້ນທີສອງ. ເປົ້າຫມາຍຂອງການປິ່ນປົວເສັ້ນທີສອງແມ່ນເພື່ອເຮັດໃຫ້ທ່ານເຂົ້າໄປໃນການໃຫ້ອະໄພອີກເທື່ອຫນຶ່ງ.
ຖ້າຫາກວ່າທ່ານມີການປົດປ່ອຍຕື່ມອີກ, ຫຼັງຈາກນັ້ນການ relapse ແລະມີການປິ່ນປົວເພີ່ມເຕີມ, ການປິ່ນປົວຕໍ່ໄປເຫຼົ່ານີ້ເອີ້ນວ່າການປິ່ນປົວເສັ້ນທີສາມ, ການປິ່ນປົວເສັ້ນສີ່ແລະອື່ນໆ.
ທ່ານອາດຈະຕ້ອງການການປິ່ນປົວຫຼາຍປະເພດສໍາລັບ CLL / SLL ຂອງທ່ານ. ຜູ້ຊ່ຽວຊານກໍາລັງຄົ້ນພົບວິທີການປິ່ນປົວໃຫມ່ແລະມີປະສິດທິພາບຫຼາຍຂື້ນເຊິ່ງເປັນການເພີ່ມໄລຍະເວລາຂອງການໃຫ້ອະໄພ. ຖ້າ CLL / SLL ຂອງທ່ານບໍ່ຕອບສະຫນອງດີຕໍ່ການປິ່ນປົວຫຼືມີການຟື້ນຕົວຢ່າງໄວວາຫຼັງຈາກການປິ່ນປົວ (ພາຍໃນຫົກເດືອນ) ນີ້ເອີ້ນວ່າ refractory CLL / SLL ແລະການປິ່ນປົວປະເພດທີ່ແຕກຕ່າງກັນແມ່ນຈໍາເປັນ.
ວິທີການປິ່ນປົວເສັ້ນທີສອງຖືກເລືອກ
ໃນເວລາທີ່ relapse, ທາງເລືອກຂອງການປິ່ນປົວຈະຂຶ້ນກັບປັດໃຈຈໍານວນຫນຶ່ງລວມທັງ.
- ທ່ານຢູ່ໃນການໃຫ້ອະໄພດົນປານໃດ
- ສຸຂະພາບທົ່ວໄປ ແລະອາຍຸຂອງທ່ານ
- ການປິ່ນປົວ CLL ອັນໃດທີ່ທ່ານໄດ້ຮັບໃນອະດີດ
- ຄວາມມັກຂອງເຈົ້າ.
ຮູບແບບນີ້ອາດຈະເຮັດເລື້ມຄືນຕົວມັນເອງໃນໄລຍະຫຼາຍປີ. ການປິ່ນປົວເປົ້າຫມາຍໃຫມ່ແມ່ນມີຢູ່ສໍາລັບພະຍາດ relapsed ຫຼື refractory ແລະບາງການປິ່ນປົວທົ່ວໄປສໍາລັບການ relapsed CLL / SLL ສາມາດປະກອບມີດັ່ງຕໍ່ໄປນີ້:
- Venetoclax - ການປິ່ນປົວດ້ວຍເປົ້າຫມາຍ (BCL2 inhibitor) – ເມັດ
- Ibrutinib (Ibruvica) – ການປິ່ນປົວດ້ວຍເປົ້າຫມາຍ (BTK inhibitor) - ເມັດ
- Acalabrutinib - ການປິ່ນປົວດ້ວຍເປົ້າຫມາຍ (BTK inhibitor) - ເມັດ
- Idelalisib ແລະ Rituximab - idelalisib ແມ່ນການປິ່ນປົວດ້ວຍເປົ້າຫມາຍ (PI3K inhibitor) ແລະ rituximab ແມ່ນ antibody monoclonal. Idelalisib ແມ່ນຢາເມັດແລະ rituximab ແມ່ນໃຫ້ເປັນ drip ເຂົ້າໄປໃນເສັ້ນເລືອດຂອງທ່ານ.
ຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບການປິ່ນປົວເປົ້າຫມາຍສາມາດພົບໄດ້ ທີ່ນີ້.
ຖ້າຫາກວ່າທ່ານຍັງອ່ອນແລະເຫມາະ (ນອກຈາກການມີ CLL / SLL) ທ່ານອາດຈະມີ ການປູກຖ່າຍຈຸລັງລໍາຕົ້ນ Allogeneic.
ມັນແນະນໍາໃຫ້ທຸກເວລາທີ່ທ່ານຕ້ອງການເພື່ອເລີ່ມຕົ້ນການປິ່ນປົວໃຫມ່ທີ່ທ່ານຖາມທ່ານຫມໍຂອງທ່ານກ່ຽວກັບການທົດລອງທາງດ້ານການຊ່ວຍທີ່ທ່ານອາດຈະມີສິດໄດ້ຮັບ. ການທົດລອງທາງດ້ານຄລີນິກແມ່ນມີຄວາມສໍາຄັນໃນການຊອກຫາຢາໃຫມ່, ຫຼືການປະສົມປະສານຂອງຢາເພື່ອປັບປຸງການປິ່ນປົວ CLL / SLL ໃນອະນາຄົດ.
ເຂົາເຈົ້າຍັງສາມາດສະເໜີໃຫ້ເຈົ້າມີໂອກາດທົດລອງໃຊ້ຢາໃໝ່, ຢາປະສົມ, ຫຼືການປິ່ນປົວອື່ນໆທີ່ເຈົ້າບໍ່ສາມາດໄດ້ຮັບນອກການທົດລອງໄດ້. ຖ້າທ່ານສົນໃຈໃນການເຂົ້າຮ່ວມການທົດລອງທາງດ້ານຄລີນິກ, ໃຫ້ຖາມທ່ານຫມໍຂອງທ່ານວ່າການທົດລອງທາງດ້ານຄລີນິກທີ່ທ່ານມີສິດໄດ້ຮັບ.
ການປິ່ນປົວບາງຢ່າງຖືກທົດສອບສໍາລັບ CLL / SLL
ມີຫຼາຍວິທີການປິ່ນປົວແລະການປະສົມການປິ່ນປົວໃຫມ່ທີ່ກໍາລັງຖືກທົດສອບໃນການທົດລອງທາງດ້ານຄລີນິກທົ່ວໂລກສໍາລັບຄົນເຈັບທີ່ມີທັງ CLL ທີ່ຖືກກວດຫາໃຫມ່ແລະ relapsed. ບາງການປິ່ນປົວພາຍໃຕ້ການສືບສວນແມ່ນ;
- ການປິ່ນປົວດ້ວຍການປະສົມປະສານ Venetoclax - ໃຊ້ venetoclax ກັບການປິ່ນປົວປະເພດອື່ນໆ
- Zanubrutinib - ແຄບຊູນທີ່ເປັນການປິ່ນປົວເປົ້າຫມາຍ (BTK inhibitor)
- Chimeric antigen receptor T-cell therapy (ການປິ່ນປົວດ້ວຍ T-cell CAR)
ນອກນັ້ນທ່ານຍັງສາມາດອ່ານຂອງພວກເຮົາ 'ຄວາມເຂົ້າໃຈໃນການທົດລອງທາງດ້ານຄລີນິກ ເອກະສານຄວາມຈິງຫຼືໄປຢ້ຽມຢາມຂອງພວກເຮົາ ຫນ້າເວັບ ສໍາລັບຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບການທົດລອງທາງດ້ານການຊ່ວຍ
ການຄາດຄະເນສໍາລັບ CLL / SLL - ແລະສິ່ງທີ່ເກີດຂື້ນເມື່ອການປິ່ນປົວສິ້ນສຸດລົງ
ການຄາດຄະເນເບິ່ງວ່າຜົນໄດ້ຮັບທີ່ຄາດໄວ້ຂອງ CLL / SLL ຂອງທ່ານຈະເປັນແນວໃດ, ແລະສິ່ງທີ່ມີຜົນກະທົບຕໍ່ການປິ່ນປົວຂອງທ່ານມີແນວໂນ້ມທີ່ຈະມີ.
CLL / SLL ແມ່ນບໍ່ສາມາດປິ່ນປົວໄດ້ດ້ວຍການປິ່ນປົວໃນປະຈຸບັນ. ນີ້ຫມາຍຄວາມວ່າເມື່ອທ່ານໄດ້ຮັບການວິນິດໄສ, ທ່ານຈະມີ CLL / SLL ຕະຫຼອດຊີວິດຂອງທ່ານ .... ແຕ່, ຫຼາຍໆຄົນຍັງຄົງມີຊີວິດທີ່ຍາວນານແລະມີສຸຂະພາບດີກັບ CLL / SLL. ຈຸດປະສົງ, ຫຼືຄວາມຕັ້ງໃຈຂອງການປິ່ນປົວແມ່ນເພື່ອຮັກສາ CLL / SLL ໃນລະດັບທີ່ສາມາດຄຸ້ມຄອງໄດ້ແລະໃຫ້ແນ່ໃຈວ່າທ່ານມີອາການຫນ້ອຍທີ່ຈະບໍ່ມີຜົນກະທົບຕໍ່ຄຸນນະພາບຊີວິດຂອງທ່ານ.
ທຸກໆຄົນທີ່ມີ CLL / SLL ມີປັດໃຈຄວາມສ່ຽງທີ່ແຕກຕ່າງກັນລວມທັງອາຍຸ, ປະຫວັດທາງການແພດແລະພັນທຸກໍາ. ດັ່ງນັ້ນ, ມັນເປັນການຍາກຫຼາຍທີ່ຈະເວົ້າກ່ຽວກັບການພະຍາກອນໃນຄວາມຮູ້ສຶກທົ່ວໄປ. ມັນແນະນໍາໃຫ້ທ່ານສົນທະນາກັບທ່ານຫມໍຜູ້ຊ່ຽວຊານຂອງທ່ານກ່ຽວກັບປັດໃຈຄວາມສ່ຽງຂອງທ່ານເອງ, ແລະວິທີການເຫຼົ່ານີ້ອາດຈະສົ່ງຜົນກະທົບຕໍ່ການຄາດຄະເນຂອງທ່ານ.
ການຢູ່ລອດ - ດໍາລົງຊີວິດກັບມະເຮັງ
ວິຖີຊີວິດທີ່ມີສຸຂະພາບດີ, ຫຼືການປ່ຽນແປງວິຖີຊີວິດໃນທາງບວກຫຼັງຈາກການປິ່ນປົວສາມາດເປັນການຊ່ວຍເຫຼືອທີ່ດີຕໍ່ການຟື້ນຕົວຂອງທ່ານ. ມີຫຼາຍສິ່ງທີ່ທ່ານສາມາດເຮັດໄດ້ເພື່ອຊ່ວຍໃຫ້ທ່ານມີຊີວິດທີ່ດີກັບ CLL / SLL.
ຫຼາຍຄົນພົບວ່າຫຼັງຈາກການວິນິດໄສມະເຮັງ, ຫຼືການປິ່ນປົວ, ເປົ້າຫມາຍແລະຄວາມສໍາຄັນໃນຊີວິດຂອງເຂົາເຈົ້າມີການປ່ຽນແປງ. ການຮູ້ຈັກສິ່ງທີ່ 'ປົກກະຕິໃຫມ່' ຂອງເຈົ້າແມ່ນສາມາດໃຊ້ເວລາແລະມີຄວາມອຸກອັ່ງ. ຄວາມຄາດຫວັງຂອງຄອບຄົວ ແລະໝູ່ເພື່ອນຂອງເຈົ້າອາດແຕກຕ່າງຈາກເຈົ້າ. ເຈົ້າອາດຈະຮູ້ສຶກໂດດດ່ຽວ, ເມື່ອຍລ້າ ຫຼືອາລົມຕ່າງໆທີ່ແຕກຕ່າງກັນທີ່ສາມາດປ່ຽນແປງໃນແຕ່ລະມື້. ເປົ້າຫມາຍຕົ້ນຕໍຫຼັງຈາກການປິ່ນປົວສໍາລັບ CLL / SLL ຂອງທ່ານແມ່ນເພື່ອໃຫ້ມີຊີວິດຄືນມາແລະ:
- ມີຄວາມຫ້າວຫັນໃນການເຮັດວຽກ, ຄອບຄົວ, ແລະບົດບາດອື່ນໆໃນຊີວິດຂອງທ່ານ
- ຫຼຸດຜ່ອນຜົນຂ້າງຄຽງ ແລະອາການຂອງມະເຮັງ ແລະການປິ່ນປົວຂອງມັນ
- ກໍານົດແລະຈັດການຜົນກະທົບຂ້າງຄຽງໃດໆທີ່ຊັກຊ້າ
- ຊ່ວຍຮັກສາເຈົ້າໃຫ້ເປັນເອກະລາດເທົ່າທີ່ເປັນໄປໄດ້
- ປັບປຸງຄຸນນະພາບຊີວິດຂອງເຈົ້າ ແລະຮັກສາສຸຂະພາບຈິດທີ່ດີ
ການຟື້ນຟູມະເຮັງ
ການປິ່ນປົວມະເຮັງປະເພດຕ່າງໆອາດຈະຖືກແນະນຳໃຫ້ທ່ານ. ອັນນີ້ອາດຈະໝາຍເຖິງການບໍລິການທີ່ຫຼາກຫຼາຍເຊັ່ນ:
- ການປິ່ນປົວທາງດ້ານຮ່າງກາຍ, ການຄຸ້ມຄອງຄວາມເຈັບປວດ
- ການວາງແຜນໂພຊະນາການແລະການອອກກໍາລັງກາຍ
- ການໃຫ້ຄຳປຶກສາດ້ານອາລົມ, ອາຊີບ ແລະການເງິນ
ພວກເຮົາມີຄໍາແນະນໍາທີ່ດີໃນເອກະສານຄວາມຈິງຂອງພວກເຮົາຂ້າງລຸ່ມນີ້:
- ຄວາມຢ້ານກົວຂອງການເກີດເປັນມະເຮັງແລະ scan ຄວາມກັງວົນ
- ການຄຸ້ມຄອງການນອນແລະ lymphoma
- ອອກກໍາລັງກາຍແລະ lymphoma
- ເມື່ອຍລ້າແລະ lymphoma
- ເພດສໍາພັນ ແລະຄວາມສະໜິດສະໜົມ
- ຜົນກະທົບທາງດ້ານອາລົມຂອງການວິນິດໄສແລະການປິ່ນປົວ lymphoma
- ຜົນກະທົບທາງດ້ານຈິດໃຈຂອງການດໍາລົງຊີວິດທີ່ມີ lymphoma
- ຜົນກະທົບທາງດ້ານອາລົມຂອງ lymphoma ຫຼັງຈາກສໍາເລັດການປິ່ນປົວ lymphoma
- ການດູແລຜູ້ທີ່ເປັນ Lymphoma
- ຜົນກະທົບທາງອາລົມຂອງ lymphoma relapsed ຫຼື refractory
- ການປິ່ນປົວແບບປະສົມປະສານ ແລະທາງເລືອກ: Lymphoma
- ການດູແລຕົນເອງແລະ Lymphoma
- ໂພຊະນາການ ແລະມະເຮັງຕ່ອມລູກໝາກ
Transformed Lymphoma (ການຫັນປ່ຽນຂອງ Richter)
ການຫັນເປັນແມ່ນຫຍັງ
ມະເຮັງລຳໃສ້ທີ່ປ່ຽນເປັນ lymphoma ທີ່ໄດ້ຮັບການວິນິດໄສໃນເບື້ອງຕົ້ນວ່າເປັນພະຍາດບໍ່ອອກລິດ (ການຂະຫຍາຍຕົວຊ້າ) ແຕ່ໄດ້ປ່ຽນເປັນພະຍາດທີ່ຮຸກຮານ (ຂະຫຍາຍຕົວໄວ).
ການຫັນປ່ຽນແມ່ນຫາຍາກ, ແຕ່ອາດຈະເກີດຂຶ້ນຖ້າຫາກວ່າ genes ໃນຈຸລັງ lymphoma indolent ເສຍຫາຍໃນໄລຍະເວລາ. ນີ້ສາມາດເກີດຂຶ້ນຕາມທໍາມະຊາດ, ຫຼືເປັນຜົນມາຈາກການປິ່ນປົວບາງຢ່າງ, ເຮັດໃຫ້ຈຸລັງຂະຫຍາຍຕົວໄວ. ເມື່ອສິ່ງນີ້ເກີດຂື້ນໃນ CLL / SLL ມັນຖືກເອີ້ນວ່າ Richter's Syndrome (RS).
ຖ້າສິ່ງນີ້ເກີດຂຶ້ນ CLL / SLL ຂອງທ່ານອາດຈະປ່ຽນເປັນ Lymphoma ຊະນິດທີ່ເອີ້ນວ່າ Diffuse Large B-cell Lymphoma (DLBCL) ຫຼືແມ້ກະທັ້ງບໍ່ຄ່ອຍເປັນ T-cell Lymphoma.
ສໍາລັບຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບ Transformed Lymphoma ກະລຸນາເບິ່ງຂອງພວກເຮົາ ເອກະສານຄວາມຈິງຢູ່ທີ່ນີ້.