हॉजकिन लिम्फोमा, नॉन-हॉजकिन लिम्फोमा आणि क्रॉनिक लिम्फोसायटिक ल्युकेमिया (सीएलएल) हे सर्व प्रकारचे रक्त कर्करोग आहेत ज्यात विविध उपचार पर्याय आहेत. लिम्फोमावरील उपचारांचा उद्देश तुमचा रोग बरा करणे किंवा व्यवस्थापित करणे आणि तुम्हाला जीवनाची सर्वोत्तम गुणवत्ता प्रदान करणे हे असू शकते. यामध्ये केमोथेरपी, रेडिएशन, मोनोक्लोनल अँटीबॉडीज, इम्युनोथेरपी, लक्ष्यित थेरपी, स्टेम सेल ट्रान्सप्लांट, सीएआर टी-सेल थेरपी आणि बरेच काही यासह विविध प्रकारच्या उपचारांचा समावेश असू शकतो.
हे पृष्ठ आम्ही विविध उपचार प्रकारांचे विहंगावलोकन आणि उपचारादरम्यान विचारात घेण्यासारख्या व्यावहारिक गोष्टी प्रदान करू. तथापि, आपल्या वैयक्तिक उप-प्रकारासाठी CLL आणि लिम्फोमा उपचारांबद्दल अधिक तपशीलवार माहितीसाठी, कृपया आमचे वेबपृष्ठ पहा लिम्फोमाचे प्रकार.
उपचारांची उद्दिष्टे
तुमच्या लिम्फोमा उपचाराचे उद्दिष्ट तुमच्या वैयक्तिक परिस्थितीवर अवलंबून असेल. यामध्ये हे समाविष्ट असू शकते:
- तुमचा लिम्फोमाचा उपप्रकार (किंवा CLL)
- तुमचा रोग आळशी (हळू वाढणारा) किंवा आक्रमक (जलद-वाढणारा) असो
- तुमच्या लिम्फोमाची अवस्था आणि श्रेणी
- तुमचे एकूण आरोग्य आणि उपचार सहन करण्याची क्षमता.
तुमच्या वैयक्तिक घटकांवर अवलंबून, तुम्हाला लिम्फोमापासून बरे करण्याचा, तुम्हाला पूर्ण माफी किंवा आंशिक माफी मिळण्यात मदत करण्याचा उद्देश असू शकतो.

बरा
पूर्ण माफी
आंशिक माफी
सार्वजनिक श्लोक खाजगी रुग्णालय आणि विशेषज्ञ
जेव्हा तुम्हाला लिम्फोमा किंवा CLL निदानाचा सामना करावा लागतो तेव्हा तुमचे आरोग्य सेवा पर्याय समजून घेणे महत्वाचे आहे. तुमच्याकडे खाजगी आरोग्य विमा असल्यास, तुम्हाला खाजगी प्रणाली किंवा सार्वजनिक व्यवस्थेतील तज्ञांना भेटायचे आहे की नाही याचा विचार करणे आवश्यक आहे. जेव्हा तुमचा जीपी रेफरलद्वारे पाठवत असेल, तेव्हा त्यांच्याशी याबद्दल चर्चा करा. जर तुमच्याकडे खाजगी आरोग्य विमा नसेल, तर तुमच्या GP ला देखील हे कळवण्याची खात्री करा, कारण काही जण तुम्हाला आपोआप खाजगी प्रणालीकडे पाठवू शकतात जर त्यांना माहित नसेल की तुम्ही सार्वजनिक प्रणालीला प्राधान्य द्याल. यामुळे तुमच्या तज्ञांना भेटण्यासाठी शुल्क आकारले जाऊ शकते.
तुम्ही तुमचा विचार नेहमी बदलू शकता आणि तुमचा विचार बदलल्यास खाजगी किंवा सार्वजनिक वर परत जाऊ शकता.
सार्वजनिक आणि खाजगी प्रणालींमध्ये उपचार घेण्याचे फायदे आणि तोटे जाणून घेण्यासाठी खालील शीर्षकांवर क्लिक करा.
सार्वजनिक व्यवस्थेचे फायदे
- सार्वजनिक प्रणाली PBS सूचीबद्ध लिम्फोमा उपचार आणि तपासणीचा खर्च कव्हर करते
लिम्फोमा जसे की पीईटी स्कॅन आणि बायोप्सी. - सार्वजनिक प्रणाली PBS अंतर्गत सूचीबद्ध नसलेल्या काही औषधांची किंमत देखील समाविष्ट करते
डकारबाझिन सारखे, जे एक केमोथेरपी औषध आहे जे सामान्यतः वापरले जाते
हॉजकिनच्या लिम्फोमाचा उपचार. - सार्वजनिक व्यवस्थेतील उपचारांसाठी केवळ खिशातून खर्च होणारा खर्च सामान्यतः बाह्यरुग्णांसाठी असतो
तुम्ही घरी तोंडी घेत असलेल्या औषधांसाठी स्क्रिप्ट. हे साधारणपणे फारच कमी असते आणि आहे
तुमच्याकडे आरोग्य सेवा किंवा पेन्शन कार्ड असल्यास आणखी सबसिडी. - बर्याच सार्वजनिक रुग्णालयांमध्ये तज्ञ, परिचारिका आणि संबंधित आरोग्य कर्मचार्यांची एक टीम असते, ज्याला म्हणतात
एमडीटी टीम तुमची काळजी घेत आहे. - बरीच मोठी तृतीयक रुग्णालये उपचार पर्याय प्रदान करू शकतात जी मध्ये उपलब्ध नाहीत
खाजगी प्रणाली. उदाहरणार्थ काही प्रकारचे प्रत्यारोपण, CAR T-cell थेरपी.
सार्वजनिक व्यवस्थेचे तोटे
- तुम्हाला अपॉईंटमेंट असताना तुम्ही तुमच्या तज्ञांना नेहमी भेटू शकत नाही. बहुतेक सार्वजनिक रुग्णालये प्रशिक्षण किंवा तृतीयक केंद्रे आहेत. याचा अर्थ तुम्ही क्लिनिकमध्ये रजिस्ट्रार किंवा प्रगत प्रशिक्षणार्थी रजिस्ट्रार पाहू शकता, जे नंतर तुमच्या तज्ञांना परत तक्रार करतील.
- PBS वर उपलब्ध नसलेल्या औषधांसाठी सह-पे किंवा ऑफ लेबल प्रवेशाबाबत कठोर नियम आहेत. हे तुमच्या राज्य आरोग्य सेवा प्रणालीवर अवलंबून आहे आणि राज्यांमध्ये भिन्न असू शकते. परिणामी, काही औषधे तुमच्यासाठी उपलब्ध नसतील. तरीही तुम्हाला तुमच्या रोगासाठी प्रमाणित, मंजूर उपचार मिळू शकतील.
- तुम्हाला तुमच्या हेमॅटोलॉजिस्टकडे थेट प्रवेश नसू शकतो परंतु तज्ञ नर्स किंवा रिसेप्शनिस्टशी संपर्क साधावा लागेल.
खाजगी प्रणालीचे फायदे
- खाजगी खोल्यांमध्ये प्रशिक्षणार्थी डॉक्टर नसल्यामुळे तुम्हाला तेच हेमॅटोलॉजिस्ट नेहमी दिसतील.
- औषधांवर को-पे किंवा ऑफ लेबल प्रवेशाबाबत कोणतेही नियम नाहीत. हे विशेषतः उपयुक्त ठरू शकते जर तुम्हाला एकापेक्षा जास्त पुनरावृत्ती होणारे रोग किंवा लिम्फोमा उपप्रकार ज्यामध्ये उपचाराचे बरेच पर्याय नाहीत. तथापि, आपल्याला भरावे लागतील अशा महत्त्वपूर्ण खर्चासह बरेच महाग होऊ शकतात.
- काही चाचण्या किंवा वर्क अप चाचण्या खाजगी हॉस्पिटलमध्ये खूप लवकर केल्या जाऊ शकतात.
खाजगी रुग्णालयांची कमतरता
- अनेक आरोग्य सेवा निधी सर्व चाचण्या आणि/किंवा उपचारांचा खर्च भरत नाहीत. हे तुमच्या वैयक्तिक आरोग्य निधीवर आधारित आहे आणि ते तपासणे केव्हाही उत्तम. तुम्हाला वार्षिक प्रवेश शुल्क देखील द्यावे लागेल.
- सर्व विशेषज्ञ मोठ्या प्रमाणात बिल देत नाहीत आणि कॅपपेक्षा जास्त शुल्क आकारू शकतात. याचा अर्थ तुमच्या डॉक्टरांना भेटण्यासाठी खिशातून खर्च होऊ शकतो.
- तुम्हाला तुमच्या उपचारादरम्यान दाखल करण्याची आवश्यकता असल्यास, खाजगी रुग्णालयांमध्ये नर्सिंगचे प्रमाण खूप जास्त आहे. याचा अर्थ असा की खाजगी रुग्णालयातील परिचारिकांकडे सार्वजनिक रुग्णालयापेक्षा जास्त रुग्णांची काळजी घ्यावी लागते.
- तुमचे हेमॅटोलॉजिस्ट नेहमी हॉस्पिटलमध्ये साइटवर नसतात, ते दिवसातून एकदा कमी कालावधीसाठी भेट देतात. याचा अर्थ असा होऊ शकतो की तुमची तब्येत बिघडली असेल किंवा तातडीने डॉक्टरांची गरज भासली असेल, तर तो तुमचा नेहमीचा तज्ञ नाही.
आळशी आणि आक्रमक लिम्फोमा आणि CLL सह लिम्फोमा उपचार
आक्रमक बी-सेल लिम्फोमा सहसा उपचारांना चांगला प्रतिसाद देतात कारण ते लवकर वाढतात आणि पारंपारिक केमोथेरपी उपचार वेगाने वाढणाऱ्या पेशींना लक्ष्य करतात. अशा प्रकारे, बर्याच आक्रमक लिम्फोमाचे उद्दीष्ट ठेवून उपचार केले जातात पूर्ण माफी बरा करा किंवा प्रेरित करा. तथापि, आक्रमक टी-सेल लिम्फोमास सहसा अधिक आक्रमक उपचारांची आवश्यकता असते आणि ते माफी मिळवू शकतात, परंतु अनेकदा पुन्हा पडतात आणि त्यांना अधिक उपचारांची आवश्यकता असते.
तथापि, बर्याच आळशी लिम्फोमास बरे केले जाऊ शकत नाहीत म्हणून उपचाराचा उद्देश अ पूर्ण किंवा आंशिक माफी. आळशी लिम्फोमा आणि सीएलएल असलेल्या बर्याच लोकांना प्रथम निदान झाल्यावर उपचारांची आवश्यकता नसते. तुमचा लिम्फोमा असल्यास, तुमचा लिम्फोमा/सीएलएल वाढू लागला (वाढू लागला) किंवा तुम्हाला लक्षणे दिसल्यास, तुम्ही पहात राहू शकता आणि सुरुवात करण्यासाठी प्रतीक्षा करू शकता आणि सक्रिय उपचार सुरू करू शकता. तुमच्या नियमित रक्त चाचण्या आणि स्कॅनद्वारे प्रगती होऊ शकते आणि तुम्हाला कोणतीही लक्षणे दिसल्याशिवाय होऊ शकते.
पहा आणि प्रतीक्षा बद्दल अधिक माहिती या पृष्ठाच्या खाली आहे.
तुमच्या स्पेशालिस्ट डॉक्टरांशी बोला
तुम्ही उपचार का करत आहात आणि काय अपेक्षा करावी हे समजून घेणे तुमच्यासाठी महत्त्वाचे आहे. तुम्हाला खात्री नसल्यास, तुमच्या डॉक्टरांना विचारा की तुम्हाला एक आळशी किंवा आक्रमक लिम्फोमा आहे का आणि तुमच्या उपचाराचा उद्देश (किंवा हेतू) काय आहे.
आपण उपचार सुरू करण्यापूर्वी प्रतीक्षा करत आहे
तुम्ही उपचार सुरू करण्यापूर्वी तुम्हाला कोणता उपप्रकार लिम्फोमा किंवा सीएलएल आहे, तो कोणता टप्पा आणि दर्जा आहे आणि तुम्ही सर्वसाधारणपणे किती बरे आहात हे शोधण्यासाठी तुम्हाला पुष्कळ चाचण्या कराव्या लागतील. काही प्रकरणांमध्ये, तुमचे डॉक्टर तुमच्या रक्ताच्या चाचण्यांवर अनुवांशिक चाचण्या करण्याचे सुचवू शकतात, अस्थिमज्जा आणि इतर बायोप्सी. या चाचण्या तुमच्यासाठी कोणते उपचार सर्वोत्तम कार्य करेल यावर परिणाम करू शकणारे कोणतेही अनुवांशिक उत्परिवर्तन आहेत का ते तपासतात.
तुमचे सर्व निकाल येण्यासाठी काहीवेळा आठवडे लागू शकतात आणि ही वेळ तणावाची आणि चिंतेची वेळ असू शकते. तुमचा विश्वास असलेल्या व्यक्तीसोबत तुम्हाला कसे वाटते याबद्दल बोलणे खरोखर महत्वाचे आहे. तुमचा एक कुटुंब सदस्य किंवा मित्र असू शकतो ज्याच्याशी तुम्ही बोलू शकता, परंतु तुम्ही तुमच्या स्थानिक डॉक्टरांशी देखील बोलू शकता किंवा आमच्या नर्स हॉटलाइनवर आम्हाला फोन करू शकता. "" वर क्लिक कराआम्हाला संपर्क करा” आमचे तपशील मिळविण्यासाठी या स्क्रीनच्या तळाशी असलेले बटण.
आमच्या सोशल मीडिया साइट्स देखील तुमच्यासाठी लिम्फोमा किंवा CLL असलेल्या इतर लोकांशी संपर्क साधण्याचा एक उत्तम मार्ग आहेत.
तुमचा क्रू गोळा करा - तुम्हाला सपोर्ट नेटवर्कची आवश्यकता असेल
तुम्ही उपचार घेत असताना तुम्हाला अतिरिक्त समर्थनाची आवश्यकता असेल. आवश्यक समर्थनाचा प्रकार व्यक्तीपरत्वे भिन्न असतो परंतु त्यात हे समाविष्ट असू शकते:
- भावनिक किंवा मानसिक आधार
- जेवण तयार करण्यात किंवा घरकामात मदत करा
- खरेदी करण्यात मदत करा
- भेटीसाठी उचलतो
- मुलांची काळजी घेणे
- आर्थिक
- एक चांगला श्रोता
आपण प्रवेश करू शकता व्यावसायिक समर्थन आहे. तुमच्या गरजा काय असू शकतात याबद्दल तुमच्या उपचार करणार्या टीमशी बोला आणि तुमच्या स्थानिक क्षेत्रात कोणते समर्थन उपलब्ध आहे ते त्यांना विचारा. बर्याच रुग्णालयांना सामाजिक कार्यकर्ता, व्यावसायिक थेरपिस्ट किंवा समुपदेशन सेवांमध्ये प्रवेश असतो जे एक उत्तम आधार असू शकतात.
तुम्ही आम्हाला लिम्फोमा ऑस्ट्रेलिया येथे कॉल देखील करू शकता. आम्ही उपलब्ध असलेल्या विविध सपोर्टची माहिती देऊ शकतो, तसेच तुमच्या लिम्फोमा/सीएलएल उपप्रकार आणि उपचार पर्यायांवरील अद्ययावत माहिती देऊ शकतो.
जर तुम्ही मुलांचे किंवा किशोरवयीन मुलांचे पालक असाल आणि तुम्हाला किंवा त्यांना कर्करोग झाला असेल, तर CANTEEN तुम्हाला आणि तुमच्या मुलांसाठी समर्थन देखील देते.
परंतु, तुमच्या गरजा काय आहेत आणि तुम्हाला भविष्यात मदतीची आवश्यकता असू शकते हे सांगण्यासाठी आम्ही तुम्हाला कुटुंब आणि मित्रांपर्यंत पोहोचण्याची देखील शिफारस करतो. बर्याचदा लोक मदत करू इच्छितात, परंतु आपल्याला कशाची गरज आहे हे माहित नसते, म्हणून सुरुवातीपासूनच प्रामाणिक राहणे प्रत्येकाला मदत करते.
तुम्ही तुमच्या फोनवर डाउनलोड करू शकता किंवा "गेदर माय क्रू" नावाचे इंटरनेटवर प्रवेश करू शकता असे एक उत्तम अॅप आहे जे अतिरिक्त समर्थनाचे समन्वय साधण्यास मदत करते. आम्ही या पृष्ठाच्या तळाशी “तुमच्यासाठी इतर संसाधने” या विभागांतर्गत CANTEEN आणि Gather my crew websites या दोन्ही लिंक्स संलग्न केल्या आहेत.
लिम्फोमासह राहताना आणि उपचार करताना व्यावहारिक टिप्सबद्दल अधिक माहिती आमच्या खालील वेबपृष्ठांवर आढळू शकते.
प्रजनन क्षमता
लिम्फोमावरील उपचारांमुळे तुमची प्रजनन क्षमता कमी होऊ शकते (बाळ बनवण्याची क्षमता). यापैकी काही उपचारांमध्ये केमोथेरपी, काही मोनोक्लोनल अँटीबॉडीज ज्यांना “इम्यून चेकपॉईंट इनहिबिटर” म्हणतात आणि तुमच्या ओटीपोटावर रेडिओथेरपी असू शकते.
या उपचारांमुळे प्रजनन समस्यांमध्ये हे समाविष्ट आहे:
- लवकर रजोनिवृत्ती (जीवनातील बदल)
- डिम्बग्रंथि अपुरेपणा (बर्याच प्रमाणात रजोनिवृत्ती नाही परंतु तुमच्याकडे असलेल्या अंड्यांच्या गुणवत्तेत किंवा संख्येत बदल)
- शुक्राणूंची संख्या किंवा शुक्राणूंची गुणवत्ता कमी होणे.
तुमच्या प्रजननक्षमतेवर तुमच्या उपचारांचा काय परिणाम होईल आणि त्याचे संरक्षण करण्यासाठी कोणते पर्याय उपलब्ध आहेत याबद्दल तुमच्या डॉक्टरांनी तुमच्याशी बोलले पाहिजे. प्रजननक्षमता टिकवून ठेवण्यासाठी काही औषधे किंवा ओव्हम (अंडी), शुक्राणू, अंडाशय किंवा टेस्टिक्युलर टिश्यू गोठवण्याद्वारे शक्य आहे.
जर तुमच्या डॉक्टरांनी तुमच्याशी हे संभाषण केले नसेल आणि तुम्ही भविष्यात मुले जन्माला घालण्याची योजना करत असाल (किंवा तुमचे लहान मूल उपचार सुरू करत असल्यास) त्यांना कोणते पर्याय उपलब्ध आहेत ते विचारा. हे संभाषण तुम्ही किंवा तुमच्या मुलाने उपचार सुरू करण्यापूर्वी व्हायला हवे.
तुमचे वय ३० वर्षांपेक्षा कमी असल्यास तुम्हाला Sony फाउंडेशनकडून समर्थन मिळू शकते जे संपूर्ण ऑस्ट्रेलियामध्ये मोफत प्रजनन क्षमता संरक्षण सेवा प्रदान करते. त्यांच्याशी 30 02 9383 किंवा त्यांच्या वेबसाइटवर संपर्क साधता येईल https://www.sonyfoundation.org/youcanfertility.
प्रजनन क्षमता संरक्षणाविषयी अधिक माहितीसाठी, प्रजनन तज्ञ, A/Prof Kate Stern सोबत खालील व्हिडिओ पहा.
तुम्हाला दंतवैद्याला भेटण्याची गरज आहे का?
संसर्ग आणि रक्तस्त्राव होण्याच्या जोखमीमुळे तुम्हाला उपचारादरम्यान दातांचे काम करता येणार नाही. तुम्हाला अनेकदा तुमच्या दातांमध्ये समस्या येत असल्यास किंवा तुम्हाला फिलिंग किंवा इतर काम करावे लागेल असे वाटत असल्यास, हे पूर्ण करण्यासाठी तुमच्या हिमॅटोलॉजिस्ट किंवा ऑन्कोलॉजिस्टशी बोला. वेळ असल्यास, उपचार सुरू होण्यापूर्वी ते तुम्हाला हे करून घेण्यास सुचवू शकतात.
जर तुम्ही अॅलोजेनिक स्टेम सेल प्रत्यारोपण करत असाल तर तुम्हाला उच्च डोस केमोथेरपी आणि स्टेम सेल प्रत्यारोपणापूर्वी दात तपासण्याची शिफारस केली जाईल.
तुमचा उपचार कसा ठरवला जातो?
तुमच्यासाठी सर्वोत्तम उपचार पर्याय ठरवण्यापूर्वी तुमचे डॉक्टर तुमच्या सर्व चाचण्यांचे पुनरावलोकन करतील आणि परिणाम स्कॅन करतील. तुमच्या परिणामांव्यतिरिक्त, तुमच्या उपचारांबद्दल निर्णय घेताना तुमचे डॉक्टर खालील गोष्टींचा देखील विचार करतील:
- आपले सामान्य आरोग्य
- तुमच्या लिम्फोमा किंवा CLL शी संबंधित नसलेली कोणतीही पूर्वीची किंवा सध्याची आरोग्य स्थिती
- तुम्हाला लिम्फोमाचा कोणता उपप्रकार आहे
- लिम्फोमा किती वेगाने वाढत आहे – तुमचा टप्पा आणि लिम्फोमा किंवा सीएलएलचा दर्जा
- आपण अनुभवत असलेली कोणतीही लक्षणे
- तुमचे वय आणि
- अध्यात्मिक आणि सांस्कृतिक श्रद्धेसह तुमची कोणतीही वैयक्तिक प्राधान्ये. जर यावर अद्याप चर्चा झाली नसेल तर तुमच्या डॉक्टरांना तुमच्या कोणत्याही प्राधान्यांबद्दल कळवा.
काही डॉक्टर तुमची माहिती मल्टीडिसिप्लिनरी टीम (MDT) कडे सादर करू शकतात. MDTs डॉक्टर, परिचारिका, फिजिओथेरपिस्ट, व्यावसायिक थेरपिस्ट, फार्मासिस्ट, मानसशास्त्रज्ञ आणि इतरांसह विविध आरोग्य व्यावसायिकांनी बनलेले आहेत. एमडीटी मीटिंगमध्ये तुमची केस सादर करून, तुमचे डॉक्टर तुमच्या आरोग्याच्या गरजा पूर्ण झाल्याची खात्री करू शकतात.
तुमच्या उपचार योजनेला सहसा "उपचार प्रोटोकॉल" किंवा "उपचार पथ्ये" म्हणतात. लिम्फोमा किंवा CLL साठी बहुतेक उपचार प्रोटोकॉल सायकलमध्ये नियोजित आहेत. याचा अर्थ तुमच्याकडे उपचारांची फेरी असेल, नंतर ब्रेक आणि नंतर आणखी उपचार. तुमच्या उपचार प्रोटोकॉलमध्ये तुमच्याकडे किती चक्रे आहेत हे तुमच्या उपप्रकारावर, एकूण आरोग्यावर, तुमचे शरीर उपचारांना कसा प्रतिसाद देते आणि तुमच्या उपचाराचा उद्देश यावर अवलंबून असेल.
तुमच्या उपचार योजनेमध्ये केमोथेरपी, मोनोक्लोनल अँटीबॉडीज किंवा लक्ष्यित थेरपी यासारख्या औषधांचा समावेश असू शकतो, परंतु त्यात शस्त्रक्रिया किंवा रेडिओथेरपी देखील समाविष्ट असू शकते. तुम्हाला सुरक्षित ठेवण्यासाठी आणि उपचारांमुळे तुम्हाला होणारे कोणतेही दुष्परिणाम व्यवस्थापित करण्यात मदत करण्यासाठी तुम्हाला काही सहायक उपचार देखील मिळू शकतात.
तुमच्याकडे प्रत्येक उपचार प्रकार असणार नाही - तुमची उपचार योजना काय असेल याबद्दल तुमच्या डॉक्टरांशी बोला.
प्रत्येक उपचाराचे विहंगावलोकन या पृष्ठावर पुढे वर्णन केले आहे. तुम्हाला ज्या उपचारांबद्दल अधिक जाणून घ्यायचे आहे त्याच्या शीर्षकावर फक्त क्लिक करा.
तुमच्या संपूर्ण लिम्फोमा मार्गावर कधीही दुसरे मत मिळवणे हा तुमचा अधिकार आहे. तुमच्या मूळ डॉक्टरांना दुखावण्याची काळजी करू नका, दुसरे मत मिळणे ही एक सामान्य गोष्ट आहे आणि तुम्हाला उपलब्ध असलेल्या विविध पर्यायांबद्दल माहिती देते किंवा तुम्हाला आधीच सर्वोत्तम ऑफर करण्यात आल्याची पुष्टी करू शकते.
जर तुम्हाला दुसरे मत हवे असेल तर तुम्ही तुमच्या हेमॅटोलॉजिस्ट किंवा ऑन्कोलॉजिस्टला तुम्हाला इतर कोणाला तरी रेफरल देण्यास सांगू शकता. बहुतेक तज्ञ डॉक्टर जे तुम्हाला देऊ केलेल्या उपचार योजनेवर विश्वास ठेवतात, त्यांना हे सेट करण्यात कोणतीही अडचण येणार नाही.
तथापि, जर तुम्हाला वाटत नसेल की तुम्ही तुमच्या हिमॅटोलॉजिस्ट किंवा ऑन्कोलॉजिस्टशी बोलू शकता किंवा त्यांनी तुमच्यासाठी रेफरल पाठवण्यास नकार दिला असेल, तर तुमच्या जीपीशी बोला. तुमचा जीपी दुसर्या तज्ञांना रेफरल पाठवण्यास सक्षम असेल आणि नवीन डॉक्टरांना पाठवण्यासाठी तुमच्या रेकॉर्डमध्ये प्रवेश असावा.
दुसरे मत मागणे म्हणजे नेहमीच डॉक्टर बदलणे असा होत नाही. तुम्हाला योग्य माहिती मिळत असल्याची पुष्टी करणारे दुसरे डॉक्टर तुम्हाला भेटू शकतात आणि तुम्ही तुमच्या सध्याच्या डॉक्टरांसोबत योग्य मार्गावर आहात. परंतु जर तुम्ही नवीन डॉक्टरांसोबत राहणे निवडले तर तो तुमचा हक्क आहे.
तुम्ही लिम्फोमा किंवा CLL साठी तुमचे उपचार सुरू करण्यापूर्वी, तुमचे विशेषज्ञ डॉक्टर किंवा नर्स तुमच्यासोबत बसतील आणि तुम्हाला जे काही माहित असणे आवश्यक आहे ते सांगतील. या काळात भरपूर माहिती घ्यायची आहे, त्यामुळे कोणतेही महत्त्वाचे मुद्दे लिहिण्यासाठी पेन आणि कागद सोबत घेणे ही चांगली कल्पना आहे. ते तुम्हाला अनेकदा लिखित माहिती देखील देतील जसे की फॅक्टशीट्स किंवा ब्रोशर तुम्ही घरी घेऊ शकता.
तुम्ही आमच्या सपोर्ट फॉर तुमच्या वेबपेजवर काही उत्तम संसाधने देखील डाउनलोड करू शकता. आमच्याकडे काय उपलब्ध आहे ते पाहण्यासाठी येथे क्लिक करा.
तुम्ही वेगळ्या पद्धतीने शिकण्यास प्राधान्य देत असल्यास, किंवा इंग्रजीमध्ये बोलणे किंवा वाचण्यास प्राधान्य देत नसल्यास, तुमच्या डॉक्टरांना किंवा परिचारिकांना तुम्ही शिकण्याचा सर्वोत्तम मार्ग सांगा. काही सुविधा तुम्हाला पाहण्यासाठी लहान व्हिडिओ किंवा माहिती समजण्यास सुलभ करणारी चित्रे प्रदान करू शकतात. तुम्ही प्राधान्य दिल्यास, नंतर ऐकण्यासाठी तुमच्या फोनवर संभाषण रेकॉर्ड करणे तुमच्यासाठी योग्य आहे का, हे तुम्ही तुमच्या डॉक्टरांना किंवा नर्सलाही विचारू शकता.
जर इंग्रजी तुमची पहिली भाषा नसेल, आणि तुम्ही अधिक परिचित असलेल्या भाषेत माहिती मिळवण्यास प्राधान्य देत असाल, तर त्यांना तुमच्यासाठी माहितीचे भाषांतर करण्यात मदत करण्यासाठी दुभाष्याची व्यवस्था करण्यास सांगा. आपण हे करू शकता तेव्हा वेळेपूर्वी हे व्यवस्थित करणे चांगली कल्पना आहे. वेळ असल्यास, तुम्ही तुमच्या भेटीपूर्वी तुमच्या क्लिनिक किंवा हॉस्पिटलला फोन करू शकता. त्यांना तुमच्या भेटीसाठी आणि पहिल्या उपचार सत्रासाठी दुभाषी बुक करण्यास सांगा.
तुम्हाला सर्व माहिती दिल्यानंतर आणि तुमच्या प्रश्नांची उत्तरे मिळाल्यानंतर, तुम्हाला उपचार करावे लागतील की नाही याचा निर्णय घ्यावा लागेल. ही तुमची आवड आहे.
तुमचे डॉक्टर आणि तुमच्या हेल्थकेअर टीमचे इतर सदस्य तुमच्यासाठी सर्वोत्तम पर्याय काय मानतात याविषयी माहिती देऊ शकतात, परंतु उपचार सुरू करण्याची किंवा सुरू ठेवण्याची निवड नेहमीच तुमची असते.
तुम्ही उपचार घेणे निवडल्यास, तुम्हाला संमती फॉर्मवर स्वाक्षरी करावी लागेल, जो तुम्हाला उपचार देण्यासाठी आरोग्य सेवा संघाची परवानगी देण्याचा अधिकृत मार्ग आहे. केमोथेरपी, शस्त्रक्रिया, रक्त संक्रमण किंवा रेडिएशन यांसारख्या प्रत्येक वेगवेगळ्या प्रकारच्या उपचारांसाठी तुम्हाला स्वतंत्रपणे संमती द्यावी लागेल.
तुम्ही संमती मागे घेऊ शकता आणि तुम्हाला यापुढे तुमच्यासाठी सर्वोत्तम पर्याय आहे असा तुम्हाला विश्वास नसेल तर कधीही उपचार सुरू न ठेवण्याची निवड करू शकता. तथापि, तुम्ही तुमच्या आरोग्य सेवा टीमशी उपचार थांबवण्याच्या जोखमींबद्दल आणि तुम्ही सक्रिय उपचार थांबवल्यास तुम्हाला कोणते समर्थन उपलब्ध आहे याबद्दल बोलले पाहिजे.
उपचारांना संमती देण्यासाठी तुम्हाला हे सांगणे आवश्यक आहे की तुम्हाला प्रस्तावित उपचारांचे धोके आणि फायदे समजतात आणि ते स्वीकारता. तुम्ही, तुमचे पालक (जर तुमचे वय 18 वर्षांखालील असल्यास) किंवा अधिकृत काळजीवाहू संमती फॉर्मवर स्वाक्षरी करत नाही तोपर्यंत तुम्ही उपचार घेऊ शकत नाही.
जर इंग्रजी तुमची पहिली भाषा नसेल आणि तुम्ही संमतीवर स्वाक्षरी करण्यापूर्वी तुम्हाला उपचारातील जोखीम आणि फायदे समजावून सांगण्यासाठी अनुवादक उपस्थित ठेवण्यास प्राधान्य देत असाल, तर तुम्हाला भाषांतरकाराची गरज आहे हे तुम्ही हेल्थकेअर टीमला कळवल्याचे सुनिश्चित करा. जेथे शक्य असेल तेथे, तुमच्या भेटीपूर्वी कोणीतरी हॉस्पिटल किंवा क्लिनिकमध्ये रिंग करून त्यांना भाषांतरकाराची व्यवस्था करण्यास सांगणे चांगली कल्पना आहे.
उपचारांचे प्रकार
लिम्फोमा आणि सीएलएलचे बरेच वेगवेगळे प्रकार आहेत, त्यामुळे तुम्हाला मिळणारा उपचार लिम्फोमा असलेल्या इतरांपेक्षा वेगळा असल्यास आश्चर्यचकित होऊ नका. जरी तुमच्याकडे लिम्फोमाचा समान उपप्रकार असला तरीही, अनुवांशिक उत्परिवर्तन लोकांमध्ये भिन्न असू शकतात आणि तुमच्यासाठी कोणते उपचार सर्वोत्तम कार्य करेल यावर परिणाम होऊ शकतो.
खाली आम्ही प्रत्येक उपचार प्रकाराचे विहंगावलोकन दिले आहे. विविध उपचार प्रकारांबद्दल वाचण्यासाठी, खालील शीर्षकांवर क्लिक करा.
जर तुम्हाला मंद गतीने वाढणारा (आंदोलक) लिम्फोमा किंवा CLL असेल, तर तुम्हाला उपचारांची गरज भासणार नाही. त्याऐवजी, तुमचे डॉक्टर घड्याळ आणि प्रतीक्षा करण्याची पद्धत निवडू शकतात.
पहा आणि प्रतीक्षा ही संज्ञा थोडी भ्रामक असू शकते. "सक्रिय देखरेख" म्हणणे अधिक अचूक आहे, कारण या काळात तुमचे डॉक्टर तुमचे सक्रियपणे निरीक्षण करतील. तुम्ही नियमितपणे डॉक्टरांना भेटू शकाल आणि तुम्ही निरोगी राहता आणि तुमचा आजार वाढत नाही याची खात्री करण्यासाठी रक्त चाचण्या आणि इतर स्कॅन कराल. तथापि, जर तुमचा रोग आणखी वाईट झाला तर तुम्ही उपचार सुरू करू शकता.
पहा आणि प्रतीक्षा हा सर्वोत्तम पर्याय कधी आहे?
जर तुम्हाला जास्त लक्षणे दिसत नसतील किंवा तातडीच्या उपचारांची गरज असलेल्या जोखीम घटक नसतील तर पहा आणि प्रतीक्षा करा हा तुमच्यासाठी सर्वोत्तम पर्याय असू शकतो.
तुम्हाला कर्करोगाचा एक प्रकार आहे हे जाणून घेणे कठीण आहे, परंतु त्यापासून मुक्त होण्यासाठी काहीही करत नाही. काही रुग्ण या वेळेला “पहा आणि काळजी” असेही म्हणतात, कारण याच्याशी लढण्यासाठी काहीही न करणे अस्वस्थ होऊ शकते. पण, पहा आणि प्रतीक्षा करा हा प्रारंभ करण्याचा एक चांगला मार्ग आहे. याचा अर्थ लिम्फोमा खूप मंद गतीने वाढत आहे ज्यामुळे तुम्हाला कोणतीही हानी होऊ नये, आणि तुमची स्वतःची रोगप्रतिकारक शक्ती लढत आहे आणि तुमचा लिम्फोमा नियंत्रणात ठेवण्यासाठी चांगले काम करत आहे. त्यामुळे खरं तर, तुम्ही आधीच कॅन्सरशी लढण्यासाठी खूप काही करत आहात आणि त्यामध्ये खरोखर चांगले काम करत आहात. जर तुमची रोगप्रतिकारक शक्ती ती नियंत्रणात ठेवत असेल, तर तुम्हाला या टप्प्यावर अतिरिक्त मदतीची गरज भासणार नाही.
उपचाराची गरज का नाही?
अतिरिक्त औषध जे तुम्हाला आजारी वाटू शकते किंवा दीर्घकालीन साइड इफेक्ट्स होऊ शकते, या टप्प्यावर मदत करणार नाही. संशोधनात असे दिसून आले आहे की जर तुम्हाला लिम्फोमा किंवा सीएलएल मंद गतीने वाढत असेल आणि कोणतीही त्रासदायक लक्षणे नसेल तर लवकर उपचार सुरू करण्याचा कोणताही फायदा नाही. या प्रकारचा कर्करोग सध्याच्या उपचार पर्यायांना चांगला प्रतिसाद देणार नाही. तुमचे आरोग्य सुधारले जाणार नाही, आणि आधी उपचार सुरू करून तुम्ही जास्त काळ जगू शकणार नाही. जर तुमचा लिम्फोमा किंवा CLL अधिक वाढू लागला किंवा तुम्हाला तुमच्या आजाराची लक्षणे दिसू लागली, तर तुम्ही उपचार सुरू करू शकता.
बर्याच रूग्णांना सक्रिय उपचार घेण्याची आवश्यकता असू शकते जसे की या पृष्ठावर काही वेळा खाली सूचीबद्ध केलेले. तुम्ही उपचार घेतल्यानंतर, तुम्ही पुन्हा पाहू शकता आणि प्रतीक्षा करू शकता. तथापि, आळशी लिम्फोमा असलेल्या काही रुग्णांना कधीही उपचारांची आवश्यकता नसते.
पहा आणि प्रतीक्षा हा सर्वोत्तम पर्याय कधी नाही?
जर तुम्हाला लिम्फोमा किंवा सीएलएल मंद गतीने वाढत असेल आणि तुम्हाला त्रासदायक लक्षणे दिसत नसतील तरच पहा आणि प्रतीक्षा करणे योग्य आहे. तुम्हाला खालील लक्षणे आढळल्यास तुमचे डॉक्टर तुम्हाला सक्रिय उपचार देऊ शकतात:
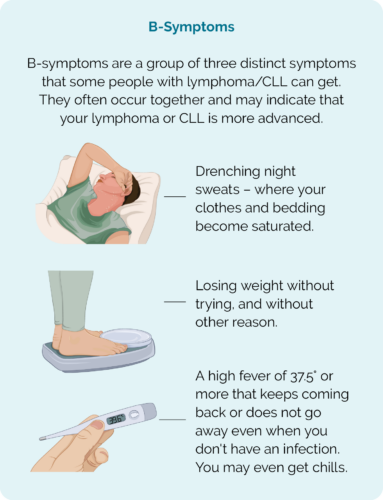
- बी लक्षणे – ज्यात रात्री भिजत घाम येणे, सतत ताप येणे आणि अनपेक्षित वजन कमी होणे यांचा समावेश होतो
- तुमच्या रक्ताच्या संख्येत समस्या
- लिम्फोमामुळे अवयव किंवा अस्थिमज्जाचे नुकसान
मी पहा आणि प्रतीक्षा करत असताना डॉक्टर मला कसे सुरक्षित ठेवतील?
तुमच्या प्रगतीचे सक्रियपणे निरीक्षण करण्यासाठी तुमचे डॉक्टर तुम्हाला नियमितपणे भेटू इच्छितात. आपण त्यांना दर 3-6 महिन्यांनी पहाल, परंतु ते यापेक्षा जास्त किंवा कमी असणे आवश्यक असल्यास ते आपल्याला कळवतील.
लिम्फोमा किंवा सीएलएल वाढत नसल्याचे सुनिश्चित करण्यासाठी ते तुम्हाला चाचण्या आणि स्कॅन करण्यास सांगतील. यापैकी काही चाचण्यांमध्ये हे समाविष्ट असू शकते:
- तुमचे सामान्य आरोग्य तपासण्यासाठी रक्त तपासणी
- तुमच्याकडे सुजलेल्या लिम्फ नोड्स किंवा प्रगतीची चिन्हे आहेत का हे तपासण्यासाठी शारीरिक तपासणी
- तुमचा रक्तदाब, तापमान आणि हृदय गती यासह महत्त्वपूर्ण चिन्हे
- आरोग्य इतिहास - तुमचे डॉक्टर तुम्हाला कसे वाटत आहेत आणि तुम्हाला काही नवीन किंवा बिघडणारी लक्षणे आहेत का याबद्दल विचारतील
- तुमच्या शरीरात काय घडत आहे हे दाखवण्यासाठी CT किंवा PET स्कॅन.
तुमच्या भेटीदरम्यान तुम्हाला काही चिंता असल्यास, कृपया यावर चर्चा करण्यासाठी हॉस्पिटल किंवा क्लिनिकमध्ये तुमच्या उपचार करणाऱ्या वैद्यकीय टीमशी संपर्क साधा. पुढील भेटीपर्यंत प्रतीक्षा करू नका कारण काही चिंता लवकर व्यवस्थापित करणे आवश्यक आहे.
मी माझ्या डॉक्टरांशी कधी संपर्क साधावा?
हे लक्षात ठेवणे महत्त्वाचे आहे की थांबा पाहणे हा आळशी लिम्फोमा आणि सीएलएल व्यवस्थापित करण्याचा एक सामान्य मार्ग आहे. तथापि, जर तुम्हाला 'पाहा आणि प्रतीक्षा करा' हा दृष्टिकोन त्रासदायक वाटत असेल, तर कृपया त्याबद्दल तुमच्या वैद्यकीय टीमशी बोला. तुमच्यासाठी हा सर्वोत्तम पर्याय का आहे असे त्यांना का वाटते हे ते समजावून सांगू शकतील आणि तुम्हाला आवश्यक असलेले कोणतेही अतिरिक्त समर्थन देऊ शकतील.
तुमच्या भेटीदरम्यान तुम्हाला काही चिंता असल्यास, किंवा नवीन किंवा वाईट लक्षणे जाणवत असल्यास, कृपया रुग्णालयात तुमच्या वैद्यकीय संघाशी संपर्क साधा. पुढील भेटीपर्यंत प्रतीक्षा करू नका, कारण तुम्हाला काही चिंता किंवा लक्षणे लवकर व्यवस्थापित करण्याची आवश्यकता असू शकते.
तुम्हाला बी-लक्षणे आढळल्यास, तुमच्या उपचार करणार्या टीमशी संपर्क साधा, तुमच्या पुढील भेटीची वाट पाहू नका.
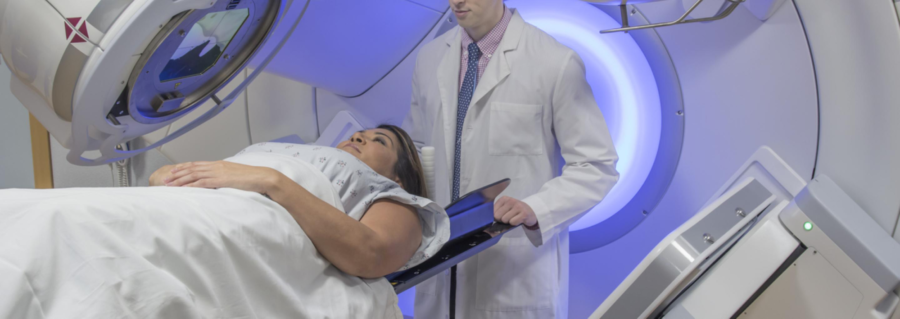
रेडिओथेरपीचा वापर लिम्फोमावर उपचार करण्यासाठी किंवा तुमची लक्षणे सुधारण्यासाठी केला जाऊ शकतो
कर्करोगाच्या पेशींना मारण्यासाठी रेडिओथेरपी उच्च-ऊर्जा क्ष-किरण (रेडिएशन) वापरते. हे स्वतःच उपचार म्हणून वापरले जाऊ शकते किंवा केमोथेरपीसारख्या इतर उपचारांसह वापरले जाऊ शकते.
तुम्ही डॉक्टर तुमच्यासाठी रेडिएशन उपचार सुचवू शकता अशी वेगवेगळी कारणे आहेत. हे काही लवकर लिम्फोमावर उपचार करण्यासाठी आणि कदाचित बरे करण्यासाठी किंवा लक्षणे सुधारण्यासाठी वापरले जाऊ शकते. जर तुमचा लिम्फोमा ट्यूमर खूप मोठा झाला असेल किंवा तुमच्या नसा किंवा पाठीच्या कण्यावर दबाव येत असेल तर वेदना किंवा अशक्तपणा यासारखी काही लक्षणे दिसू शकतात. या प्रकरणात, ट्यूमर संकुचित करण्यासाठी आणि दाब कमी करण्यासाठी रेडिएशन दिले जाते. तथापि, ते उपचार म्हणून वापरण्याचा हेतू नाही.
रेडिओथेरपी कशी कार्य करते?
क्ष-किरणांमुळे सेलच्या DNA (पेशीचे अनुवांशिक साहित्य) खराब होते ज्यामुळे लिम्फोमा स्वतःची दुरुस्ती करणे अशक्य होते. यामुळे पेशी मरतात. पेशी मरण्यासाठी रेडिएशन उपचार सुरू झाल्यानंतर सामान्यतः काही दिवस किंवा आठवडे लागतात. हा प्रभाव अनेक महिने टिकू शकतो, त्यामुळे तुम्ही उपचार पूर्ण केल्यानंतरही काही महिने कर्करोगग्रस्त लिम्फोमा पेशी नष्ट होऊ शकतात.
दुर्दैवाने, रेडिएशन तुमच्या कर्करोगाच्या आणि कर्करोग नसलेल्या पेशींमधील फरक सांगू शकत नाही. अशा प्रकारे, आपण रेडिएशन उपचार घेत असलेल्या क्षेत्राजवळील आपल्या त्वचेवर आणि अवयवांवर परिणाम करणारे दुष्परिणाम आपल्याला मिळू शकतात. आजकाल अनेक किरणोत्सर्ग तंत्र कर्करोगाला अधिक अचूकपणे लक्ष्य करण्यासाठी अधिकाधिक अचूक होत आहेत, तथापि लिम्फोमापर्यंत पोहोचण्यासाठी क्ष-किरणांना तुमची त्वचा आणि इतर ऊतींमधून जावे लागते, तरीही या सर्व क्षेत्रांवर परिणाम होऊ शकतो.
तुमचा रेडिएशन ऑन्कोलॉजिस्ट (रेडिएशनवर काम करणारा एक विशेषज्ञ डॉक्टर) किंवा नर्स तुमच्या ट्यूमरच्या स्थानावर अवलंबून, तुम्हाला कोणते दुष्परिणाम होऊ शकतात याबद्दल तुमच्याशी बोलू शकतील. ते तुम्हाला काही चांगल्या त्वचेच्या उत्पादनांबद्दल देखील सल्ला देऊ शकतील ज्यामुळे तुम्हाला होणारी त्वचेची जळजळ व्यवस्थापित करता येईल.
रेडिओथेरपीचे प्रकार
रेडिएशन थेरपीचे वेगवेगळे प्रकार आहेत आणि तुमच्या शरीरात लिम्फोमा कुठे आहे, तुम्ही कुठे उपचार घेत आहात आणि तुम्ही रेडिएशन उपचार का घेत आहात यावर तुमच्याकडे काय अवलंबून आहे. काही प्रकारचे रेडिएशन उपचार खाली सूचीबद्ध आहेत.
तीव्रता-मोड्यूलेटेड रेडिओथेरपी (IMRT)
IMRT उपचार घेत असलेल्या क्षेत्राच्या वेगवेगळ्या भागांना रेडिओथेरपीचे वेगवेगळे डोस देण्याची परवानगी देते. हे उशीरा दुष्परिणामांसह साइड इफेक्ट्स कमी करू शकते. IMRT चा उपयोग अनेकदा महत्वाच्या अवयवांच्या आणि संरचनेच्या जवळ असलेल्या कर्करोगावर उपचार करण्यासाठी केला जातो.
अंतर्भूत-क्षेत्र रेडिओथेरपी (IFRT)
IFRT संपूर्ण लिम्फ नोड क्षेत्रावर उपचार करते, जसे की तुमच्या मानेतील लिम्फ नोड्स किंवा मांडीचा सांधा.
गुंतलेली-नोड रेडिओथेरपी (INRT)
INRT फक्त प्रभावित लिम्फ नोड्स आणि लहान मार्जिनवर उपचार करते.
एकूण शरीर विकिरण (TBI)
TBI तुमच्या संपूर्ण शरीरासाठी उच्च ऊर्जा रेडिओथेरपी वापरते. तुमचा अस्थिमज्जा नष्ट करण्यासाठी अॅलोजेनिक (दाता) स्टेम सेल प्रत्यारोपणापूर्वी तुमच्या उपचारांचा एक भाग म्हणून त्याचा वापर केला जाऊ शकतो. हे नवीन स्टेम पेशींसाठी जागा तयार करण्यासाठी केले जाते. कारण ते तुमची अस्थिमज्जा नष्ट करते, टीबीआय तुमच्या रोगप्रतिकारक शक्तीवर देखील परिणाम करू शकते ज्यामुळे तुम्हाला संसर्ग होण्याचा धोका अधिक असतो.
एकूण त्वचा इलेक्ट्रॉन रेडिओथेरपी
त्वचेच्या लिम्फोमासाठी (त्वचेच्या लिम्फोमास) हे एक विशेष तंत्र आहे. तुमच्या संपूर्ण त्वचेच्या पृष्ठभागावर उपचार करण्यासाठी ते इलेक्ट्रॉन वापरते.
प्रोटॉन बीम थेरपी (PBT)
पीबीटी एक्स-रे ऐवजी प्रोटॉन वापरते. प्रोटॉन कर्करोगाच्या पेशी नष्ट करण्यासाठी सकारात्मक चार्ज केलेला, उच्च उर्जा कण वापरतो. PBT मधील रेडिएशन बीम अधिक अचूकपणे पेशींना लक्ष्य करू शकते, म्हणून ते ट्यूमरच्या आसपासच्या निरोगी ऊतींचे संरक्षण करण्यास मदत करते.
काय अपेक्षित आहे
रेडिओथेरपी सहसा समर्पित कॅन्सर केअर क्लिनिकमध्ये केली जाते. तुमच्याकडे एक प्रारंभिक नियोजन सत्र असेल, जेथे रेडिएशन थेरपिस्ट फोटो घेऊ शकतात, सीटी स्कॅन करू शकतात आणि तुमच्या लिम्फोमाला लक्ष्य करण्यासाठी रेडिएशन मशीनला नेमके कसे प्रोग्राम करायचे ते ठरवू शकतात.
तुमच्याकडे डोसीमेट्रिस्ट नावाचा आणखी एक विशेषज्ञ देखील असेल, जो तुम्हाला प्रत्येक उपचाराने मिळणाऱ्या रेडिएशनच्या अचूक डोसची योजना करतो.
रेडिएशन टॅटू
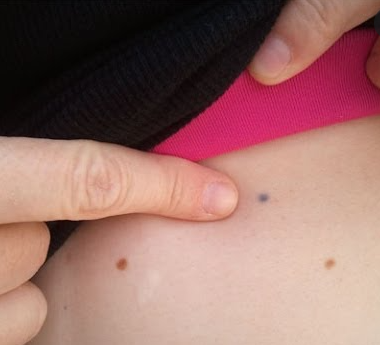 रेडिएशन थेरपिस्ट तुम्हाला छोटी सुई/एस देतील ज्यामुळे तुमच्या त्वचेवर टॅटूसारखे छोटे फ्रिकल्स बनतात. प्रत्येक दिवशी ते तुम्हाला मशीनमध्ये योग्यरित्या जोडतात याची खात्री करण्यासाठी हे केले जाते जेणेकरून रेडिएशन नेहमी तुमच्या लिम्फोमापर्यंत पोहोचते आणि तुमच्या शरीराच्या इतर भागांमध्ये नाही. हे छोटे टॅटू कायमस्वरूपी आहेत आणि काही लोक त्यांच्याकडे त्यांनी काय मात केली आहे याची आठवण म्हणून पाहतात. इतरांना त्यांना काहीतरी खास बनवण्यासाठी त्यांना जोडायचे असेल.
रेडिएशन थेरपिस्ट तुम्हाला छोटी सुई/एस देतील ज्यामुळे तुमच्या त्वचेवर टॅटूसारखे छोटे फ्रिकल्स बनतात. प्रत्येक दिवशी ते तुम्हाला मशीनमध्ये योग्यरित्या जोडतात याची खात्री करण्यासाठी हे केले जाते जेणेकरून रेडिएशन नेहमी तुमच्या लिम्फोमापर्यंत पोहोचते आणि तुमच्या शरीराच्या इतर भागांमध्ये नाही. हे छोटे टॅटू कायमस्वरूपी आहेत आणि काही लोक त्यांच्याकडे त्यांनी काय मात केली आहे याची आठवण म्हणून पाहतात. इतरांना त्यांना काहीतरी खास बनवण्यासाठी त्यांना जोडायचे असेल.
तथापि, प्रत्येकाला स्मरणपत्र नको असते. काही टॅटू शॉप्स वैद्यकीय कारणास्तव ज्यांनी टॅटू काढले आहेत त्यांच्यासाठी विनामूल्य टॅटू काढण्याची ऑफर देतात. फक्त फोन करा किंवा तुमच्या स्थानिक टॅटू पार्लरमध्ये पॉप इन करा आणि विचारा.
तुम्ही तुमच्या टॅटूंसोबत जे काही करण्याची निवड कराल – ते जोडण्याची किंवा काढून टाकण्याची सर्वात चांगली वेळ तुम्ही तुमच्या डॉक्टरांशी बोलल्याशिवाय कोणतेही बदल करू नका.
मला किती वेळा रेडिएशन उपचार मिळेल??
रेडिएशनचा डोस अनेक उपचारांमध्ये विभागलेला आहे. साधारणपणे तुम्ही 2 ते 4 आठवडे दररोज (सोमवार ते शुक्रवार) रेडिएशन विभागात जाल. हे केले जाते कारण ते तुमच्या निरोगी पेशींना उपचारांदरम्यान बरे होण्यासाठी वेळ देते. हे कर्करोगाच्या अधिक पेशी नष्ट करण्यास देखील अनुमती देते.
प्रत्येक सत्रास सहसा 10-20 मिनिटे लागतात. उपचार स्वतःच फक्त 2 किंवा 3 मिनिटे लागतात. उर्वरित वेळ तुम्ही योग्य स्थितीत आहात आणि एक्स-रे बीम योग्यरित्या संरेखित केले आहेत याची खात्री करत आहे. मशीन गोंगाट करत आहे, परंतु उपचारादरम्यान तुम्हाला काहीही जाणवणार नाही.
मला रेडिएशनचा कोणता डोस मिळेल?
रेडिओथेरपीचा एकूण डोस ग्रे (Gy) नावाच्या युनिटमध्ये मोजला जातो. ग्रेला 'अपूर्णांक' नावाच्या स्वतंत्र उपचारांमध्ये विभागले गेले आहे.
तुमचा एकूण ग्रे आणि अपूर्णांक कसे तयार केले जातात हे तुमच्या उपप्रकार, स्थान आणि तुमच्या ट्यूमरच्या आकारावर अवलंबून असेल. तुमचे रेडिएशन ऑन्कोलॉजिस्ट तुमच्यासाठी त्यांनी लिहून दिलेल्या डोसबद्दल तुमच्याशी अधिक बोलू शकतील.
रेडिएशन उपचारांचे दुष्परिणाम
तुमच्या त्वचेत होणारे बदल आणि विश्रांतीमुळे (थकवा) न सुधारलेले अत्यंत थकवा हे रेडिएशन उपचार घेत असलेल्या अनेक लोकांसाठी सामान्य दुष्परिणाम आहेत. इतर साइड इफेक्ट्स तुमच्या शरीरात रेडिएशन कुठे लक्ष्य करत आहे यावर अवलंबून असू शकतात.
रेडिएशन ट्रीटमेंटच्या साइड इफेक्ट्समध्ये बर्याचदा उपचार घेत असलेल्या तुमच्या शरीराच्या भागावर त्वचेच्या प्रतिक्रियांचा समावेश होतो. उपचार घेत असलेल्या प्रत्येकासाठी थकवा हा देखील एक सामान्य दुष्परिणाम आहे. परंतु इतर साइड इफेक्ट्स आहेत जे उपचाराच्या ठिकाणावर अवलंबून असतात - किंवा तुमच्या शरीराच्या कोणत्या भागावर लिम्फोमाचा उपचार केला जात आहे.
त्वचेची प्रतिक्रिया
त्वचेची प्रतिक्रिया खराब सूर्यप्रकाशासारखी दिसू शकते आणि, जरी यामुळे काही फोड येऊ शकतात आणि कायमस्वरूपी "टॅन रेषा" होऊ शकते, ती प्रत्यक्षात बर्न नाही. हा एक प्रकारचा त्वचारोग किंवा दाहक त्वचेची प्रतिक्रिया आहे जी केवळ उपचार केलेल्या भागाच्या वरच्या त्वचेवर होते.
उपचार संपल्यानंतर काहीवेळा त्वचेच्या प्रतिक्रिया सुमारे 2 आठवडे खराब होऊ शकतात, परंतु उपचार पूर्ण केल्यानंतर एका महिन्याच्या आत त्यामध्ये सुधारणा व्हायला हवी होती.
तुमची रेडिएशन टीम तुमच्याशी या त्वचेच्या प्रतिक्रियांचे व्यवस्थापन करण्याचा सर्वोत्तम मार्ग आणि मॉइश्चरायझर किंवा क्रीम यांसारखी कोणती उत्पादने तुमच्यासाठी सर्वोत्तम काम करतील याबद्दल बोलू शकेल. तथापि, काही गोष्टी ज्यामध्ये मदत होऊ शकते:
- सैल कपडे घालणे
- चांगल्या दर्जाचे बेड लिनन वापरणे
- तुमच्या वॉशिंग मशिनमधील सौम्य वॉशिंग पावडर – काही संवेदनशील त्वचेसाठी डिझाइन केलेले आहेत
- तुमची त्वचा "साबणमुक्त" पर्यायांनी किंवा सौम्य साबणाने हळूवारपणे धुवा
- लहान, कोमट आंघोळ किंवा शॉवर घेणे
- त्वचेवर अल्कोहोल-आधारित उत्पादने टाळणे
- त्वचेला घासणे टाळा
- आपली त्वचा थंड ठेवा
- बाहेर असताना झाकून ठेवा आणि शक्य असेल तिथे तुमच्या उपचार केलेल्या जागेवर सूर्यप्रकाश टाळा. घराबाहेर असताना टोपी आणि सनस्क्रीन घाला
- स्विमिंग पूल टाळा
थकवा
थकवा म्हणजे विश्रांतीनंतरही तीव्र थकवा जाणवणे. उपचारादरम्यान तुमचे शरीर अतिरिक्त ताणतणावाखाली आहे, आणि नवीन निरोगी पेशी बनवण्याचा प्रयत्न, दैनंदिन उपचार, आणि लिम्फोमा आणि त्याच्या उपचारांसह जगण्याचा ताण यामुळे हे होऊ शकते.
रेडिएशन उपचार सुरू झाल्यानंतर लवकरच थकवा येऊ शकतो आणि तो संपल्यानंतर अनेक आठवडे टिकतो.
काही गोष्टी ज्या तुम्हाला तुमचा थकवा व्यवस्थापित करण्यात मदत करू शकतात त्यात हे समाविष्ट असू शकते:
- वेळ असल्यास आगाऊ योजना करा किंवा प्रियजनांना आगाऊ जेवण तयार करण्यास सांगा जे तुम्हाला गरम करणे आवश्यक आहे. लाल मांस, अंडी आणि हिरव्या पालेभाज्या यांसारखे उच्च प्रथिनयुक्त पदार्थ तुमच्या शरीराला नवीन निरोगी पेशी तयार करण्यास मदत करू शकतात.
- हलक्या व्यायामाने ऊर्जेची पातळी आणि थकवा सुधारल्याचे दिसून आले आहे, त्यामुळे सक्रिय राहणे उर्जेची कमतरता आणि झोप येण्यास मदत करू शकते.
- आपल्या शरीराचे ऐका आणि जेव्हा आपल्याला आवश्यक असेल तेव्हा विश्रांती घ्या
- तुमच्या थकवाचा मागोवा घ्या, जर तुम्हाला माहित असेल की दिवसाच्या एका विशिष्ट वेळी ते सहसा वाईट असते, तर तुम्ही त्याभोवती क्रियाकलापांची योजना करू शकता
- सामान्य झोपेची पद्धत ठेवा - तुम्हाला थकवा जाणवत असला तरीही, झोपायला जाण्याचा प्रयत्न करा आणि नेहमीच्या वेळी उठण्याचा प्रयत्न करा. पूरक थेरपी आरामशीर थेरपी, योग, ध्यान आणि माइंडफुलनेस यासह मदत करू शकतात.
- शक्य असेल तिथे तणाव टाळा.
काही प्रकरणांमध्ये, कमी रक्त संख्या यासारख्या इतर कारणांमुळे थकवा येऊ शकतो. असे असल्यास, तुमच्या रक्ताची संख्या सुधारण्यासाठी तुम्हाला रक्त संक्रमणाची ऑफर दिली जाऊ शकते.
तुम्हाला थकवा येत असेल तर तुमच्या डॉक्टरांना कळवणे महत्त्वाचे आहे.

इतर साइड इफेक्ट्समध्ये हे समाविष्ट असू शकते:
- केस गळणे - परंतु केवळ उपचार घेतलेल्या भागासाठी
- मळमळ
- अतिसार किंवा पोटात पेटके
- जळजळ - उपचार होत असलेल्या जागेजवळील तुमच्या अवयवांना
या उपचार प्रकार विभागाच्या तळाशी असलेला व्हिडिओ साइड इफेक्ट्ससह रेडिएशन उपचारांसह काय अपेक्षा करावी याबद्दल अधिक माहिती प्रदान करतो.
केमोथेरपी (केमो) अनेक वर्षांपासून कर्करोगाच्या उपचारासाठी वापरली जात आहे. केमो औषधांचे विविध प्रकार आहेत आणि तुमच्या CLL किंवा लिम्फोमावर उपचार करण्यासाठी तुमच्याकडे एकापेक्षा जास्त केमोथेरपी असू शकतात. तुम्हाला होणारे कोणतेही दुष्परिणाम तुमच्याकडे कोणती केमोथेरपी औषधे घेतात यावर अवलंबून असतात.
केमो कसे कार्य करते?
केमोथेरपी त्वरीत वाढणाऱ्या पेशींवर थेट हल्ला करून कार्य करते. म्हणूनच ते अनेकदा आक्रमक - किंवा वेगाने वाढणाऱ्या लिम्फोमासाठी चांगले काम करते. तथापि, वेगाने वाढणार्या पेशींविरूद्ध ही कारवाई देखील आहे ज्यामुळे काही लोकांमध्ये केस गळणे, तोंडात फोड येणे आणि वेदना (श्लेष्मल त्वचा), मळमळ आणि अतिसार यासारखे अवांछित दुष्परिणाम होऊ शकतात.
कारण केमो कोणत्याही वेगाने वाढणार्या पेशींवर परिणाम करू शकते आणि निरोगी पेशी आणि कर्करोगाच्या लिम्फोमा पेशी यांच्यातील फरक सांगू शकत नाही – याला "पद्धतशीर उपचार" म्हणतात, याचा अर्थ केमोमुळे होणार्या दुष्परिणामांमुळे तुमच्या शरीराची कोणतीही प्रणाली प्रभावित होऊ शकते.
वेगवेगळ्या केमोथेरपी वाढीच्या वेगवेगळ्या टप्प्यांवर लिम्फोमावर हल्ला करतात. काही केमोथेरपी विश्रांती घेत असलेल्या कर्करोगाच्या पेशींवर हल्ला करतात, काही नुकत्याच वाढणार्या पेशींवर हल्ला करतात आणि काही मोठ्या प्रमाणात लिम्फोमा पेशींवर हल्ला करतात. वेगवेगळ्या टप्प्यात पेशींवर काम करणारे केमो दिल्याने, अधिक लिम्फोमा पेशी नष्ट होण्याची आणि चांगले परिणाम मिळण्याची शक्यता असते. वेगवेगळ्या केमोथेरपीचा वापर करून, आम्ही डोस देखील थोडे कमी करू शकतो ज्याचा अर्थ असा होतो की प्रत्येक औषधाचे कमी दुष्परिणाम होतात, तरीही सर्वोत्तम परिणाम मिळतात.
केमो कसे दिले जाते?
तुमच्या वैयक्तिक उपप्रकार आणि परिस्थितीनुसार केमो वेगवेगळ्या प्रकारे दिले जाऊ शकतात. काही मार्गांनी केमो देऊ शकतात:
- इंट्राव्हेनसली (IV) - तुमच्या शिरामध्ये ठिबकद्वारे (सर्वात सामान्य).
- तोंडावाटे गोळ्या, कॅप्सूल किंवा द्रव - तोंडाने घेतले.
- इंट्राथेकल - तुमच्या पाठीत सुई घालून तुमच्या पाठीच्या कण्या आणि मेंदूभोवती असलेल्या द्रवामध्ये तुम्हाला डॉक्टरांनी दिलेली आहे.
- त्वचेखालील - तुमच्या त्वचेखालील फॅटी टिश्यूमध्ये इंजेक्शन (सुई) दिले जाते. हे सहसा तुमच्या ओटीपोटात (पोटाचे क्षेत्र) दिले जाते परंतु ते तुमच्या हाताच्या वरच्या भागात किंवा पायात देखील दिले जाऊ शकते.
- स्थानिक - त्वचेच्या (त्वचेच्या) काही लिम्फोमावर केमोथेरपी क्रीमने उपचार केले जाऊ शकतात.
केमोथेरपी सायकल म्हणजे काय?
केमोथेरपी "सायकल" मध्ये दिली जाते, याचा अर्थ असा आहे की तुमचा केमो एक किंवा अधिक दिवसांपर्यंत असेल, त्यानंतर आणखी केमो घेण्यापूर्वी दोन किंवा तीन आठवडे ब्रेक घ्या. हे केले जाते कारण तुम्हाला अधिक उपचार मिळण्यापूर्वी तुमच्या निरोगी पेशींना बरे होण्यासाठी वेळ लागतो.
लक्षात ठेवा आम्ही वर नमूद केले आहे की केमो वेगाने वाढणाऱ्या पेशींवर हल्ला करून कार्य करते. तुमच्या काही जलद वाढणाऱ्या पेशींमध्ये तुमच्या निरोगी रक्तपेशींचाही समावेश असू शकतो. जेव्हा तुम्हाला केमो होते तेव्हा हे कमी होऊ शकतात.
चांगली बातमी अशी आहे की तुमच्या निरोगी पेशी तुमच्या लिम्फोमा पेशींपेक्षा वेगाने बरे होतात. त्यामुळे प्रत्येक फेरीनंतर – किंवा उपचाराच्या चक्रानंतर, तुमचे शरीर नवीन चांगल्या पेशी तयार करण्यासाठी कार्य करत असताना तुम्हाला विश्रांती मिळेल. एकदा या पेशी सुरक्षित स्तरावर परत आल्यावर, तुमच्याकडे पुढील चक्र असेल - तुमच्याकडे कोणता प्रोटोकॉल आहे यावर अवलंबून हे सहसा दोन किंवा तीन आठवडे असते, तथापि, जर तुमच्या पेशींना बरे व्हायला जास्त वेळ लागला, तर तुमचे डॉक्टर दीर्घ ब्रेक सुचवू शकतात. ते तुमच्या चांगल्या पेशी पुनर्प्राप्त करण्यात मदत करण्यासाठी काही सहायक उपचार देखील देऊ शकतात. सहाय्यक उपचारांबद्दल अधिक माहिती या पृष्ठाच्या खाली आढळू शकते.
उपचार प्रोटोकॉल आणि त्यांच्या दुष्परिणामांबद्दल अधिक माहिती
तुमच्या लिम्फोमाच्या उपप्रकारावर अवलंबून तुम्ही चार, सहा किंवा अधिक चक्रे करू शकता. जेव्हा हे सर्व चक्र एकत्र ठेवले जातात तेव्हा त्याला आपला प्रोटोकॉल किंवा पथ्य असे म्हणतात. तुम्हाला तुमच्या केमोथेरपी प्रोटोकॉलचे नाव माहित असल्यास, तुम्ही करू शकता येथे अपेक्षित दुष्परिणामांसह अधिक माहिती मिळवा.
केमोथेरपीबद्दल अधिक माहितीसाठी, एक छोटा व्हिडिओ पाहण्यासाठी उपचार प्रकार विभागाच्या तळाशी असलेल्या बटणावर क्लिक करा.
मोनोक्लोनल अँटीबॉडीज (MABs) प्रथम 1990 च्या दशकाच्या उत्तरार्धात लिम्फोमाच्या उपचारांसाठी वापरण्यात आले. तथापि, अलिकडच्या वर्षांत अनेक मोनोक्लोनल अँटीबॉडीज विकसित केल्या गेल्या आहेत. ते थेट तुमच्या लिम्फोमाविरुद्ध कार्य करू शकतात किंवा तुमच्या स्वतःच्या रोगप्रतिकारक पेशींना तुमच्या लिम्फोमा पेशींकडे आकर्षित करू शकतात आणि त्यावर हल्ला करू शकतात. MAB ओळखणे सोपे आहे कारण जेव्हा तुम्ही त्यांचे जेनेरिक नाव (त्यांचे ब्रँड नाव नाही) वापरता तेव्हा ते नेहमी "mab" या तीन अक्षरांनी संपतात. लिम्फोमाच्या उपचारांसाठी सामान्यतः वापरल्या जाणार्या MABs च्या उदाहरणांमध्ये रिटक्सीचा समावेश होतोकोलाहल, obinutuzuकोलाहल, pembrolizumab
काही MABs, जसे की रितुक्सिमॅब आणि ओबिनुटुझुमॅब तुमच्या लिम्फोमाच्या उपचारासाठी केमोच्या बाजूने वापरतात. पण ते अनेकदा ए म्हणून वापरले जातात "देखभाल" उपचार जेव्हा तुम्ही तुमचे प्रारंभिक उपचार पूर्ण केले आणि चांगला प्रतिसाद मिळाला तेव्हा असे होते. मग तुमच्याकडे जवळपास दोन वर्षे फक्त MAB राहिल. यामुळे तुमचा लिम्फोमा जास्त काळ माफ करण्यात मदत होते.
मोनोक्लोनल अँटीबॉडीज कसे कार्य करतात?
मोनोक्लोनल ऍन्टीबॉडीज केवळ लिम्फोमाच्या विरूद्ध कार्य करतात जर त्यांच्यावर विशिष्ट प्रथिने किंवा रोगप्रतिकारक तपासणी नाके असतील. सर्व लिम्फोमा पेशींमध्ये हे मार्कर नसतील आणि काहींमध्ये फक्त एकच मार्कर असू शकतो, तर इतरांना अधिक असू शकतात. यातील उदाहरणांमध्ये CD20, CD30 आणि PD-L1 किंवा PD-L2 यांचा समावेश आहे. मोनोक्लोनल अँटीबॉडीज तुमच्या कर्करोगाशी वेगवेगळ्या प्रकारे लढू शकतात:
थेट
रोगप्रतिकारक आकर्षक
इम्यून गुंतवणारे MABs स्वतःला तुमच्या लिम्फोमा पेशींशी जोडून आणि तुमच्या रोगप्रतिकारक प्रणालीच्या इतर पेशींना लिम्फोमाकडे आकर्षित करून कार्य करतात. या रोगप्रतिकारक पेशी नंतर थेट लिम्फोमावर हल्ला करू शकतात.
लिम्फोमा किंवा सीएलएलच्या उपचारांसाठी वापरल्या जाणार्या थेट आणि रोगप्रतिकारक गुंतलेल्या MABs च्या उदाहरणांमध्ये समाविष्ट आहे रितुक्सिमॅब आणि obinutuzumab.
इम्यून-चेकपॉईंट इनहिबिटर
इम्यून चेकपॉईंट इनहिबिटर हे एक नवीन प्रकारचे मोनोक्लोनल अँटीबॉडी आहेत जे थेट तुमच्या रोगप्रतिकारक शक्तीला लक्ष्य करतात.
काही कॅन्सर, ज्यामध्ये काही लिम्फोमा पेशींचा समावेश होतो, त्यांच्यावरील “प्रतिरक्षा तपासणी बिंदू” वाढण्यास अनुकूल होतात. इम्यून चेकपॉईंट हे तुमच्या पेशींना स्वतःला सामान्य "सेल्फ-सेल" म्हणून ओळखण्याचा एक मार्ग आहे. याचा अर्थ तुमची रोगप्रतिकारक प्रणाली रोगप्रतिकारक तपासणी बिंदू पाहते आणि लिम्फोमा एक निरोगी पेशी असल्याचे समजते. त्यामुळे तुमची रोगप्रतिकारक शक्ती लिम्फोमावर हल्ला करत नाही, त्याऐवजी त्याला वाढू देते.
लिम्फोमाच्या उपचारासाठी वापरल्या जाणार्या रोगप्रतिकारक चेकपॉईंट इनहिबिटरची उदाहरणे समाविष्ट आहेत pembrolizumab आणि nivolumab.
इम्यून चेकपॉईंट इनहिबिटर तुमच्या लिम्फोमा सेलवर इम्यून चेकपॉईंटला जोडतात जेणेकरून तुमची रोगप्रतिकारक यंत्रणा चेकपॉईंट पाहू शकत नाही. हे नंतर तुमची रोगप्रतिकारक प्रणाली लिम्फोमाला कर्करोग म्हणून ओळखू देते आणि त्याच्याशी लढण्यास सुरुवात करते.
MAB असण्याबरोबरच, इम्यून चेकपॉईंट इनहिबिटर हे देखील एक प्रकारचे इम्युनोथेरपी आहेत, कारण ते तुमच्या रोगप्रतिकारक शक्तीला लक्ष्य करून कार्य करतात.
इम्यून चेकपॉईंट इनहिबिटरच्या काही दुर्मिळ दुष्परिणामांमुळे थायरॉईड समस्या, मधुमेह प्रकार 2 किंवा प्रजनन समस्या यासारखे कायमस्वरूपी बदल होऊ शकतात. हे इतर औषधांसह किंवा वेगळ्या तज्ञ डॉक्टरांद्वारे व्यवस्थापित करणे आवश्यक असू शकते. उपचारात कोणते धोके आहेत याबद्दल तुमच्या डॉक्टरांशी बोला.
सायटोकाइन इनहिबिटर
MAB असण्याबरोबरच, सायटोकाइन इनहिबिटर हे देखील एक प्रकारचे इम्युनोथेरपी आहेत, कारण ते तुमच्या रोगप्रतिकारक शक्तीला लक्ष्य करून कार्य करतात.
सायटोकाइन इनहिबिटरच्या काही दुर्मिळ दुष्परिणामांमुळे थायरॉईड समस्या, मधुमेह प्रकार 2 किंवा प्रजनन समस्या यासारखे कायमस्वरूपी बदल होऊ शकतात. हे इतर औषधांसह किंवा वेगळ्या तज्ञ डॉक्टरांद्वारे व्यवस्थापित करणे आवश्यक असू शकते. उपचारात कोणते धोके आहेत याबद्दल तुमच्या डॉक्टरांशी बोला.
द्विविशिष्ट मोनोक्लोनल अँटीबॉडीज
एकत्रित
अधिक माहिती
मोनोक्लोनल अँटीबॉडीज (MABs) चे दुष्परिणाम
- ताप, थंडी वाजून येणे किंवा थरथरणे (कठोर)
- स्नायू वेदना आणि वेदना
- अतिसार
- तुमच्या त्वचेवर पुरळ उठणे
- मळमळ आणि किंवा उलट्या
- कमी रक्तदाब (हायपोटेन्शन)
- फ्लू सारखी लक्षणे.
इम्युनोथेरपी ही एक संज्ञा आहे जी उपचारांसाठी वापरली जाते जी तुमच्या लिम्फोमा ऐवजी तुमच्या रोगप्रतिकारक प्रणालीला लक्ष्य करते. तुमची स्वतःची रोगप्रतिकारक प्रणाली तुमचा लिम्फोमा ज्या प्रकारे ओळखते आणि लढते त्याबद्दल काहीतरी बदलण्यासाठी ते हे करतात.
विविध प्रकारचे उपचार इम्युनोथेरपी मानले जाऊ शकतात. इम्यून चेकपॉईंट इनहिबिटर किंवा सायटोकाइन इनहिबिटर नावाचे काही MAB हे इम्युनोथेरपीचे एक प्रकार आहेत. परंतु इतर उपचार जसे की काही लक्ष्यित थेरपी किंवा CAR टी-सेल थेरपी हे देखील इम्युनोथेरपीचे प्रकार आहेत.
काही लिम्फोमा पेशी पेशींवर विशिष्ट मार्करसह वाढतात जी तुमच्या निरोगी पेशींमध्ये नसतात. लक्ष्यित थेरपी ही अशी औषधे आहेत जी फक्त त्या विशिष्ट मार्करला ओळखतात, त्यामुळे ते लिम्फोमा आणि निरोगी पेशींमधील फरक सांगू शकतात.
लक्ष्यित उपचारपद्धती नंतर लिम्फोमा सेलवर मार्करला जोडतात आणि वाढण्यास आणि पसरण्यासाठी कोणतेही संकेत मिळण्यापासून थांबवतात. यामुळे लिम्फोमा वाढण्यासाठी आवश्यक पोषक आणि ऊर्जा मिळवू शकत नाही, परिणामी लिम्फोमा पेशी मरते.
लिम्फोमा पेशींवर फक्त मार्कर जोडून, लक्ष्यित उपचार तुमच्या निरोगी पेशींना होणारे नुकसान टाळू शकतात. यामुळे केमो सारख्या प्रणालीगत उपचारांपेक्षा कमी दुष्परिणाम होतात, जे लिम्फोमा आणि निरोगी पेशींमधील फरक सांगू शकत नाहीत.
लक्ष्यित थेरपीचे दुष्परिणाम
तरीही तुम्हाला लक्ष्यित थेरपीचे दुष्परिणाम मिळू शकतात. काही इतर कर्करोगविरोधी उपचारांसाठी साइड इफेक्ट्ससारखे असू शकतात, परंतु वेगळ्या पद्धतीने व्यवस्थापित केले जातात. कोणत्या साइड इफेक्ट्सकडे लक्ष द्यावे आणि ते आढळल्यास तुम्ही काय करावे याबद्दल तुम्ही तुमच्या डॉक्टरांशी किंवा तज्ञ नर्सशी बोलल्याची खात्री करा.
लक्ष्यित थेरपीच्या सामान्य दुष्परिणामांमध्ये हे समाविष्ट असू शकते:
- अतिसार
- शरीर वेदना आणि वेदना
- रक्तस्त्राव आणि जखम
- संसर्ग
- थकवा

अनेक लक्ष्यित थेरपी, काही केमोथेरपी आणि इम्युनोथेरपी तोंडाने गोळ्या किंवा कॅप्सूलच्या रूपात घेतल्या जातात. तोंडावाटे घेतलेल्या कर्करोगविरोधी उपचारांना "तोंडी उपचार" देखील म्हटले जाते. तुमची ओरल थेरपी ही लक्ष्यित थेरपी आहे की केमोथेरपी आहे हे जाणून घेणे महत्त्वाचे आहे. तुम्हाला खात्री नसल्यास तुमच्या डॉक्टरांना किंवा नर्सला विचारा.
तुम्ही कोणत्या प्रकारची ओरल थेरपी घेत आहात त्यानुसार तुम्हाला कोणते साइड इफेक्ट्स पहावे लागतील आणि तुम्ही त्यांचे व्यवस्थापन कसे करता हे वेगळे असेल.
लिम्फोमावर उपचार करण्यासाठी वापरल्या जाणार्या काही सामान्य तोंडी उपचार खाली सूचीबद्ध आहेत.
तोंडी उपचार - केमोथेरपी
औषधाचे नाव | सर्वात सामान्य साइड इफेक्ट्स |
क्लोराम्ब्युसिल | कमी रक्त संख्या संक्रमण मळमळ आणि उलट्या अतिसार |
सायक्लोफॉस्फॅमिड | कमी रक्त संख्या संक्रमण मळमळ आणि उलट्या भूक न लागणे |
इटोपोसाइड | मळमळ आणि उलट्या भूक न लागणे अतिसार थकवा |
ओरल थेरपी - लक्ष्यित आणि इम्युनोथेरपी
औषधाचे नाव | लक्ष्यित किंवा इम्युनोथेरपी | लिम्फोमा / सीएलएलचे उपप्रकार वापरले जातात | मुख्य दुष्परिणाम |
अकालाब्रूटीनिब | लक्ष्यित (बीटीके इनहिबिटर) | डोकेदुखी अतिसार वजन वाढणे | |
| झानुब्रुतिनिब | लक्ष्यित (बीटीके इनहिबिटर) | कमी रक्त संख्या उतावळा अतिसार | |
इब्रुतिनिब | लक्ष्यित (बीटीके इनहिबिटर) |
| हृदय ताल समस्या रक्तस्त्राव उच्च रक्तदाब संक्रमण |
इडेलालिसिब | लक्ष्यित (Pl3K इनहिबिटर) | अतिसार यकृत समस्या फुफ्फुसाच्या समस्या संसर्ग | |
लेनिलिडाइड | immunotherapy | काही मध्ये वापरले NHLs | त्वचा पुरळ मळमळ अतिसार |
व्हेनेटोक्लेक्स | लक्ष्यित (BCL2 अवरोधक) | मळमळ अतिसार रक्तस्त्राव संक्रमण | |
व्होरिनोस्टॅट | लक्ष्यित (HDAC अवरोधक) | भूक न लागणे सुक्या तोंड केस गळणे संक्रमण | |
स्टेम सेल म्हणजे काय?
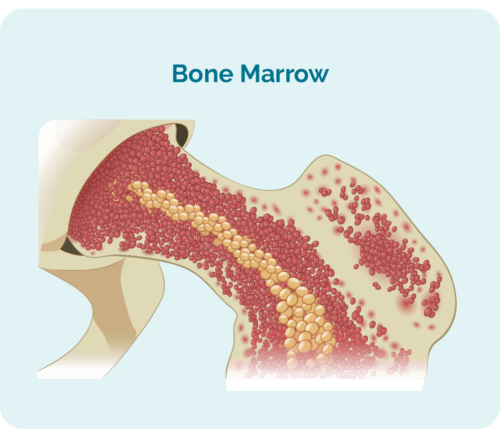
स्टेम सेल किंवा बोन मॅरो ट्रान्सप्लांट समजून घेण्यासाठी, तुम्हाला स्टेम सेल म्हणजे काय हे समजून घेणे आवश्यक आहे.
स्टेम पेशी अतिशय अपरिपक्व रक्तपेशी असतात ज्या तुमच्या अस्थिमज्जामध्ये विकसित होतात. ते विशेष आहेत कारण तुमच्या शरीराला आवश्यक असलेल्या रक्तपेशींमध्ये विकसित करण्याची क्षमता त्यांच्यात आहे, यासह:
- लाल रक्तपेशी - जे तुमच्या शरीराभोवती ऑक्सिजन वाहून नेतात
- तुमच्या लिम्फोसाइट्स आणि न्यूट्रोफिल्ससह तुमच्या कोणत्याही पांढऱ्या रक्त पेशी ज्या तुम्हाला रोग आणि संसर्गापासून वाचवतात
- प्लेटलेट्स - जे तुम्हाला दणका किंवा दुखापत झाल्यास तुमचे रक्त गोठण्यास मदत करतात, त्यामुळे तुम्हाला जास्त रक्तस्त्राव होत नाही किंवा जखम होत नाही.
आपले शरीर दररोज कोट्यवधी नवीन स्टेम पेशी बनवतात कारण आपल्या रक्तपेशी कायमचे जगण्यासाठी बनवलेल्या नसतात. त्यामुळे दररोज, आपले शरीर आपल्या रक्तपेशी योग्य संख्येवर ठेवण्यासाठी कठोर परिश्रम करत असतात.
स्टेम सेल किंवा बोन मॅरो ट्रान्सप्लांट म्हणजे काय?
स्टेम सेल प्रत्यारोपण ही एक प्रक्रिया आहे जी तुमच्या लिम्फोमावर उपचार करण्यासाठी वापरली जाऊ शकते, किंवा तुमचा लिम्फोमा पुन्हा होण्याची जास्त शक्यता असल्यास (परत या) जेव्हा तुमचा लिम्फोमा पुन्हा होतो तेव्हा तुमचे डॉक्टर तुमच्यासाठी स्टेम सेल प्रत्यारोपणाची शिफारस देखील करू शकतात.
स्टेम सेल प्रत्यारोपण ही एक गुंतागुंतीची आणि आक्रमक प्रक्रिया आहे जी टप्प्याटप्प्याने होते. स्टेम सेल प्रत्यारोपण करणाऱ्या रुग्णांना प्रथम एकट्या केमोथेरपीने किंवा रेडिओथेरपीच्या संयोगाने तयार केले जाते. स्टेम सेल प्रत्यारोपणात वापरले जाणारे केमोथेरपी उपचार नेहमीपेक्षा जास्त डोसमध्ये दिले जातात. या टप्प्यात दिलेली केमोथेरपीची निवड प्रत्यारोपणाच्या प्रकारावर आणि हेतूवर अवलंबून असते. प्रत्यारोपणासाठी स्टेम पेशी तीन ठिकाणांहून गोळा केल्या जाऊ शकतात:
अस्थिमज्जा पेशी: स्टेम पेशी थेट अस्थिमज्जेतून गोळा केल्या जातात आणि त्यांना a म्हणतात 'बोन मॅरो ट्रान्सप्लांट' (BMT).
परिधीय स्टेम पेशी: स्टेम पेशी परिधीय रक्तापासून गोळा केल्या जातात आणि याला म्हणतात a 'पेरिफेरल ब्लड स्टेम सेल ट्रान्सप्लांट' (PBSCT). प्रत्यारोपणासाठी वापरल्या जाणार्या स्टेम पेशींचा हा सर्वात सामान्य स्त्रोत आहे.
कॉर्ड रक्त: नवजात मुलाच्या जन्मानंतर नाभीसंबधीच्या दोरखंडातून स्टेम पेशी गोळा केल्या जातात. याला ए 'कॉर्ड ब्लड ट्रान्सप्लांट', जेथे हे परिधीय किंवा अस्थिमज्जा प्रत्यारोपणापेक्षा खूपच कमी सामान्य आहेत.
स्टेम सेल प्रत्यारोपणाबद्दल अधिक माहिती
स्टेम सेल प्रत्यारोपणाबद्दल अधिक माहितीसाठी आमची खालील वेबपृष्ठे पहा.
स्टेम सेल प्रत्यारोपण - विहंगावलोकन
ऑटोलॉगस स्टेम सेल प्रत्यारोपण - तुमच्या स्वतःच्या स्टेम पेशी वापरणे
अॅलोजेनिक स्टेम सेल प्रत्यारोपण - दुसऱ्या कोणाच्या (दात्याच्या) स्टेम पेशी वापरणे
CAR टी-सेल थेरपी ही एक नवीन उपचार आहे जी तुमच्या लिम्फोमाशी लढण्यासाठी तुमची स्वतःची रोगप्रतिकारक शक्ती वापरते आणि वाढवते. हे केवळ विशिष्ट प्रकारचे लिम्फोमा असलेल्या लोकांसाठी उपलब्ध आहे ज्यात समाविष्ट आहे:
- प्राथमिक मेडियास्टिनल बी-सेल लिम्फोमा (PMBCL)
- रिलेप्स्ड किंवा रिफ्रॅक्टरी डिफ्यूज लार्ज बी-सेल लिम्फोमा (DLBCL)
- ट्रान्सफॉर्म्ड फॉलिक्युलर लिम्फोमा (FL)
- बी-सेल एक्यूट लिम्फोब्लास्टिक लिम्फोमा (बी-ALL) 25 वर्षे किंवा त्यापेक्षा कमी वयाच्या लोकांसाठी
ऑस्ट्रेलियातील लिम्फोमाचे पात्र उपप्रकार असलेले आणि आवश्यक निकष पूर्ण करणारे प्रत्येकजण CAR T-cell थेरपी घेऊ शकतो. तथापि, काही लोकांसाठी, या उपचारांमध्ये प्रवेश करण्यासाठी तुम्हाला एखाद्या मोठ्या शहरात किंवा वेगळ्या राज्यात प्रवास करण्याची आणि राहण्याची आवश्यकता असू शकते. यावरील खर्च उपचार निधीद्वारे कव्हर केला जातो, त्यामुळे तुम्हाला या उपचारांमध्ये प्रवेश करण्यासाठी तुमच्या प्रवासासाठी किंवा निवासासाठी पैसे द्यावे लागणार नाहीत. एका काळजीवाहू किंवा सहाय्यक व्यक्तीचा खर्च देखील समाविष्ट केला जातो.
तुम्ही या उपचारात कसे प्रवेश करू शकता याबद्दल माहिती मिळवण्यासाठी कृपया तुमच्या डॉक्टरांना रुग्ण समर्थन कार्यक्रमांबद्दल विचारा. तुम्ही आमचे देखील पाहू शकता CAR टी-सेल थेरपी वेबपृष्ठ येथे CAR टी-सेल थेरपीबद्दल अधिक माहितीसाठी.
CAR टी-सेल थेरपी कुठे दिली जाते?
ऑस्ट्रेलियामध्ये, CAR टी-सेल थेरपी सध्या खालील केंद्रांवर दिली जाते:
- वेस्टर्न ऑस्ट्रेलिया - फिओना स्टॅनले हॉस्पिटल.
- न्यू साउथ वेल्स - रॉयल प्रिन्स अल्फ्रेड.
- न्यू साउथ वेल्स - वेस्टमीड हॉस्पिटल.
- व्हिक्टोरिया - पीटर मॅककलम कर्करोग केंद्र.
- व्हिक्टोरिया - अल्फ्रेड हॉस्पिटल.
- क्वीन्सलँड - रॉयल ब्रिस्बेन आणि महिला रुग्णालय.
- दक्षिण ऑस्ट्रेलिया - संपर्कात रहा.
लिम्फोमाच्या इतर उपप्रकारांसाठी CAR टी-सेल थेरपीकडे पाहत असलेल्या क्लिनिकल चाचण्या देखील आहेत. तुम्हाला स्वारस्य असल्यास, तुमच्या डॉक्टरांना तुम्ही पात्र असलेल्या कोणत्याही क्लिनिकल चाचण्यांबद्दल विचारा.
CAR टी-सेल थेरपीच्या माहितीसाठी, इथे क्लिक करा. ही लिंक तुम्हाला किमच्या कथेकडे घेऊन जाईल, जिथे ती तिच्या डिफ्यूज लार्ज बी-सेल लिम्फोमा (DLBCL) वर उपचार करण्यासाठी CAR टी-सेल थेरपीतून जाण्याच्या तिच्या अनुभवाबद्दल बोलते. CAR टी-सेल थेरपीबद्दल अधिक माहितीसाठी पुढील लिंक्स देखील प्रदान केल्या आहेत.
या पृष्ठाच्या तळाशी असलेल्या “आमच्याशी संपर्क साधा” बटणावर क्लिक करून तुम्ही लिम्फोमा ऑस्ट्रेलिया येथे आमच्याशी संपर्क साधू शकता.
काही लिम्फोमा संसर्गामुळे होऊ शकतात. या दुर्मिळ प्रकरणांमध्ये, लिम्फोमा संसर्गाचा उपचार करून उपचार केला जाऊ शकतो.
लिम्फोमाच्या काही प्रकारांसाठी, जसे की सीमांत झोन MALT लिम्फोमा, लिम्फोमा वाढणे थांबवते आणि संक्रमण काढून टाकल्यानंतर शेवटी नैसर्गिकरित्या मरते. हे H. pylori संसर्गामुळे होणा-या गॅस्ट्रिक MALT मध्ये किंवा नॉन-गॅस्ट्रिक MALT साठी सामान्य आहे जेथे त्याचे कारण डोळ्यांमध्ये किंवा आजूबाजूला संसर्ग आहे.
लिम्फोमा पूर्णपणे काढून टाकण्यासाठी शस्त्रक्रिया वापरली जाऊ शकते. तुम्ही लिम्फोमाचे एक स्थानिक क्षेत्र असल्यास जे सहज काढता येऊ शकते. तुमची संपूर्ण प्लीहा काढून टाकण्यासाठी तुम्हाला प्लीहा लिम्फोमा असल्यास देखील याची आवश्यकता असू शकते. या शस्त्रक्रियेला स्प्लेनेक्टॉमी म्हणतात.
तुमची प्लीहा हा तुमच्या रोगप्रतिकारक आणि लिम्फॅटिक प्रणालींचा एक प्रमुख अवयव आहे. तुमची अनेक लिम्फोसाइट्स जिथे राहतात आणि जिथे तुमची बी-पेशी संक्रमणाशी लढण्यासाठी अँटीबॉडीज बनवतात.
तुमची प्लीहा तुमचे रक्त फिल्टर करण्यास देखील मदत करते, जुन्या लाल पेशी तोडून नवीन आरोग्य पेशींसाठी मार्ग बनवते आणि पांढऱ्या रक्त पेशी आणि प्लेटलेट्स संचयित करते, ज्यामुळे तुमचे रक्त गोठण्यास मदत होते. तुम्हाला स्प्लेनेक्टॉमीची गरज असल्यास, तुमचे डॉक्टर तुमच्या शस्त्रक्रियेनंतर घ्याव्या लागणाऱ्या खबरदारीबद्दल तुमच्याशी बोलतील.
क्लिनिकल चाचण्या हे नवीन उपचार शोधण्याचा एक महत्त्वाचा मार्ग आहे, किंवा लिम्फोमा किंवा सीएलएल असलेल्या रुग्णांसाठी परिणाम सुधारण्यासाठी उपचारांचे संयोजन. ते तुम्हाला नवीन प्रकारचे उपचार करून पाहण्याची संधी देऊ शकतात ज्यांना तुमच्या लिम्फोमाच्या प्रकारासाठी यापूर्वी मान्यता दिली गेली नाही.
क्लिनिकल चाचण्यांबद्दल अधिक जाणून घेण्यासाठी, कृपया आमच्या वेबपेजला भेट द्या येथे क्लिक करून क्लिनिकल चाचण्या समजून घेणे.
उपचार घेणे ही तुमची निवड आहे. एकदा तुमच्याकडे सर्व संबंधित माहिती मिळाल्यावर, आणि प्रश्न विचारण्याची संधी मिळाली की, तुम्ही कसे पुढे जायचे ते तुमच्यावर अवलंबून आहे.
बहुतेक लोक उपचार घेणे निवडतात, काही लोक उपचार न करणे निवडू शकतात. तुम्हाला शक्य तितक्या काळ चांगले जगण्यात मदत करण्यासाठी आणि तुमचे व्यवहार व्यवस्थित करण्यासाठी तुमच्याकडे अजूनही बरीच सहाय्यक काळजी उपलब्ध आहे.
जेव्हा तुम्ही आयुष्याच्या समाप्तीची तयारी करत असाल तेव्हा किंवा लक्षणे व्यवस्थापित करण्यासाठी गोष्टींचे आयोजन करण्यात मदत करण्यासाठी पॅलिएटिव्ह केअर टीम आणि सामाजिक कार्यकर्ते हे उत्तम समर्थन आहेत.
या संघांना रेफरल मिळविण्याबद्दल तुमच्या डॉक्टरांशी बोला.
उपचारांचे दुष्परिणाम
लिम्फोमा/सीएलएल उपचारांचे विशिष्ट दुष्परिणाम आणि त्यांचे व्यवस्थापन कसे करावे याबद्दल माहितीसाठी, कृपया खालील लिंकवर क्लिक करा.
लिम्फोमा उपचारादरम्यान लिंग आणि लैंगिक जवळीक
 निरोगी लैंगिक जीवन आणि लैंगिक जवळीक हा मानवी असण्याचा एक सामान्य आणि महत्त्वाचा भाग आहे. त्यामुळे तुमच्या उपचारांचा तुमच्या लैंगिकतेवर कसा परिणाम होऊ शकतो याबद्दल बोलणे महत्त्वाचे आहे.
निरोगी लैंगिक जीवन आणि लैंगिक जवळीक हा मानवी असण्याचा एक सामान्य आणि महत्त्वाचा भाग आहे. त्यामुळे तुमच्या उपचारांचा तुमच्या लैंगिकतेवर कसा परिणाम होऊ शकतो याबद्दल बोलणे महत्त्वाचे आहे.
आपल्यापैकी अनेकांना असे वाटते की लैंगिकतेबद्दल बोलणे योग्य नाही. पण प्रत्यक्षात ही एक अतिशय सामान्य गोष्ट आहे आणि जेव्हा तुम्हाला लिम्फोमा होतो आणि उपचार सुरू करत असाल तेव्हा त्याबद्दल बोलणे विशेषतः महत्वाचे आहे.
तुमचे डॉक्टर आणि परिचारिका हे माहितीचे उत्तम स्रोत आहेत आणि तुम्ही त्यांना लैंगिक संबंधांबद्दल विचारल्यास ते तुमच्याबद्दल वेगळा विचार करणार नाहीत किंवा तुमच्याशी वेगळ्या पद्धतीने वागणार नाहीत. तुम्हाला जे काही माहित असणे आवश्यक आहे ते विचारण्यास मोकळ्या मनाने.
तुम्ही आम्हाला लिम्फोमा ऑस्ट्रेलिया येथे कॉल देखील करू शकता, आमच्या तपशीलांसाठी या पृष्ठाच्या तळाशी असलेल्या आमच्याशी संपर्क करा बटणावर क्लिक करा.
लिम्फोमावर उपचार करताना मी सेक्स करू शकतो का?
होय! पण काही खबरदारी घेणे आवश्यक आहे.
लिम्फोमा असणे, आणि त्याच्या उपचारांमुळे तुम्हाला खूप थकवा जाणवू शकतो आणि उर्जेची कमतरता भासू शकते. काही प्रकरणांमध्ये, तुम्हाला कदाचित सेक्स करण्यासारखे वाटत नाही आणि ते ठीक आहे. सेक्सशिवाय फक्त मिठी मारण्याची किंवा शारीरिक संबंध ठेवण्याची इच्छा असणे ठीक आहे आणि सेक्सची इच्छा देखील ठीक आहे. जेव्हा तुम्ही लैंगिक संबंध निवडता तेव्हा वंगण वापरण्यास मदत होऊ शकते कारण काही उपचारांमुळे योनिमार्गात कोरडेपणा किंवा इरेक्टाइल डिसफंक्शन होऊ शकते.
आत्मीयतेला लैंगिक संबंधात नेण्याची गरज नाही, तरीही खूप आनंद आणि आराम मिळू शकतो. परंतु जर तुम्ही थकलेले असाल आणि स्पर्श करू इच्छित नसाल तर ते अगदी सामान्य आहे. आपल्या गरजा काय आहेत याबद्दल आपल्या जोडीदाराशी प्रामाणिक रहा.
तुम्ही दोघांना सुरक्षित ठेवण्याची खात्री करण्यासाठी आणि तुमच्या नात्याचे रक्षण करण्यासाठी तुमच्या जोडीदारासोबत मोकळा आणि आदरपूर्ण संवाद खूप महत्त्वाचा आहे.
संसर्ग आणि रक्तस्त्राव होण्याचा धोका
तुमचा लिम्फोमा, किंवा त्याच्या उपचारांमुळे तुम्हाला संसर्ग होण्याची किंवा रक्तस्त्राव आणि जखम होण्याची शक्यता जास्त असते. सेक्स करताना याचा विचार करणे आवश्यक आहे. यामुळे, आणि सहजपणे थकवा जाणवण्याच्या संभाव्यतेमुळे, तुम्हाला सेक्ससाठी वेगवेगळ्या शैली आणि पोझिशन्स एक्सप्लोर करण्याची आवश्यकता असू शकते.
स्नेहन वापरल्याने अनेकदा संभोगाच्या वेळी होणारे मायक्रोटेअर्स टाळता येतात आणि संसर्ग आणि रक्तस्त्राव टाळण्यास मदत होते.
तुम्हाला पूर्वी लैंगिक संसर्गाने संसर्ग झाला असल्यास, जसे की नागीण किंवा जननेंद्रियातील मस्से तुम्हाला भडकू शकतात. फ्लेअरअपची तीव्रता टाळण्यासाठी किंवा कमी करण्यासाठी तुमचे डॉक्टर तुमच्या उपचारादरम्यान तुम्हाला अँटी-व्हायरल औषधे लिहून देऊ शकतात. जर तुम्हाला पूर्वी लैंगिक संक्रमित संसर्ग झाला असेल तर तुमच्या डॉक्टरांशी किंवा नर्सशी बोला.
जर तुम्हाला किंवा तुमच्या जोडीदाराला लैंगिक संक्रमित आजार झाला असेल किंवा तुम्हाला खात्री नसेल, तर संसर्ग टाळण्यासाठी डेंटल डॅम किंवा शुक्राणूनाशक असलेले कंडोम यासारखे अडथळा संरक्षण वापरा.

माझ्या जोडीदाराचे संरक्षण करणे आवश्यक आहे का?
काही कर्करोगविरोधी औषधे वीर्य आणि योनि स्रावांसह शरीरातील सर्व द्रवांमध्ये आढळू शकतात. या कारणास्तव, दंत बांध किंवा कंडोम आणि शुक्राणूनाशक यांसारख्या अडथळा संरक्षणाचा वापर करणे महत्वाचे आहे. कर्करोगविरोधी उपचारानंतर पहिल्या 7 दिवसांत असुरक्षित संभोग केल्यास तुमच्या जोडीदाराला हानी पोहोचू शकते. अडथळा संरक्षण आपल्या जोडीदाराचे संरक्षण करते.
उपचारादरम्यान मी गर्भवती होऊ शकते (किंवा दुसर्याला मिळू शकते)?
उपचारादरम्यान गरोदर राहिल्याने तुमच्या उपचार पर्यायांवरही परिणाम होईल आणि तुमचा लिम्फोमा नियंत्रित करण्यासाठी आवश्यक असलेल्या उपचारांमध्ये विलंब होऊ शकतो.
अधिक माहिती
अधिक माहितीसाठी, तुमच्या हॉस्पिटल किंवा क्लिनिकमध्ये तुमच्या उपचार करणाऱ्या टीमशी बोला किंवा तुमच्या स्थानिक डॉक्टरांशी (GP) चॅट करा. काही रुग्णालयांमध्ये अशा परिचारिका असतात ज्या कर्करोगाच्या उपचारांदरम्यान लैंगिकता बदलण्यात माहिर असतात. तुम्ही तुमच्या डॉक्टरांना किंवा नर्सला विचारा की तुम्हाला हे बदल समजणाऱ्या आणि रुग्णांना मदत करण्याचा अनुभव असलेल्या एखाद्या व्यक्तीकडे पाठवले जाऊ शकते का.
आमची फॅक्टशीट डाउनलोड करण्यासाठी तुम्ही खालील बटणावर देखील क्लिक करू शकता.
लिम्फोमा उपचार दरम्यान गर्भधारणा

जरी आम्ही गर्भधारणा न होण्याबद्दल किंवा उपचारादरम्यान इतर कोणीतरी गर्भवती होण्याबद्दल बोललो असलो तरी, काही लोकांसाठी, लिम्फोमाचे निदान तुम्ही आधीच गर्भवती झाल्यानंतर होते. इतर प्रकरणांमध्ये, उपचारादरम्यान गर्भधारणा आश्चर्यचकित होऊ शकते.
तुमच्याकडे कोणते पर्याय आहेत याबद्दल तुमच्या उपचार करणार्या टीमशी बोलणे महत्त्वाचे आहे.
सपोर्टिव्ह थेरपीज - रक्त उत्पादने, वाढीचे घटक, स्टिरॉइड्स, वेदना व्यवस्थापन, पूरक आणि पर्यायी थेरपी
सहाय्यक उपचारांचा वापर तुमच्या लिम्फोमावर उपचार करण्यासाठी केला जात नाही, परंतु लिम्फोमा किंवा CLL वर उपचार करताना तुमचे जीवनमान सुधारण्यासाठी वापरले जाते. बहुतेक साइड इफेक्ट्स कमी करण्यासाठी, लक्षणे सुधारण्यासाठी किंवा तुमची रोगप्रतिकारक शक्ती आणि रक्त गणना पुनर्प्राप्तीसाठी मदत करतील.
तुम्हाला देऊ केल्या जाणाऱ्या काही सहायक उपचारांबद्दल वाचण्यासाठी खालील शीर्षकांवर क्लिक करा.
लिम्फोमा आणि सीएलएल तसेच त्यांच्या उपचारांमुळे तुम्हाला निरोगी रक्त पेशींची संख्या कमी होऊ शकते. तुमचे शरीर अनेकदा खालच्या पातळीशी जुळवून घेऊ शकते, परंतु काही प्रकरणांमध्ये, तुम्हाला लक्षणे दिसू शकतात. क्वचित प्रसंगी ही लक्षणे जीवघेणी ठरू शकतात.
रक्त संक्रमण तुम्हाला आवश्यक असलेल्या पेशींचे ओतणे देऊन तुमची रक्त संख्या वाढविण्यात मदत करू शकते. यामध्ये लाल रक्तपेशी रक्तसंक्रमण, प्लेटलेट रक्तसंक्रमण किंवा प्लाझ्मा बदलणे समाविष्ट असू शकते. प्लाझमा हा तुमच्या रक्ताचा द्रव भाग आहे आणि त्यात अँटीबॉडीज आणि इतर क्लोटिंग घटक असतात जे तुमच्या रक्ताच्या गुठळ्या प्रभावीपणे झाल्याची खात्री करण्यात मदत करतात.
ऑस्ट्रेलियामध्ये जगातील सर्वात सुरक्षित रक्तपुरवठा आहे. रक्तदात्याचे रक्त सुसंगत आहे याची खात्री करण्यासाठी तुमच्या स्वतःच्या रक्ताशी चाचणी केली जाते (क्रॉस-मॅच्ड). रक्तदात्याच्या रक्ताची नंतर एचआयव्ही, हिपॅटायटीस बी, हिपॅटायटीस सी आणि मानवी टी-लिम्फोट्रॉपिक विषाणूंसह रक्तजन्य विषाणूंसाठी देखील चाचणी केली जाते. हे सुनिश्चित करते की तुम्हाला तुमच्या रक्तसंक्रमणातून हे व्हायरस मिळण्याचा धोका नाही.
लाल रक्तपेशी रक्तसंक्रमण
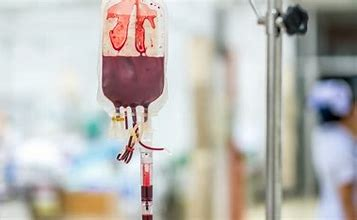 लाल रक्तपेशींवर हिमोग्लोबिन (ही-मोह-ग्लो-बिन) नावाचे विशेष प्रथिने असतात. हिमोग्लोबिन हे आपल्या रक्ताला लाल रंग देते आणि ते आपल्या शरीराभोवती ऑक्सिजन वाहून नेण्यासाठी जबाबदार असते.
लाल रक्तपेशींवर हिमोग्लोबिन (ही-मोह-ग्लो-बिन) नावाचे विशेष प्रथिने असतात. हिमोग्लोबिन हे आपल्या रक्ताला लाल रंग देते आणि ते आपल्या शरीराभोवती ऑक्सिजन वाहून नेण्यासाठी जबाबदार असते.प्लेटलेट्स
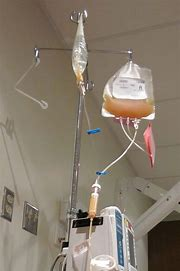
प्लेटलेट्स हा पिवळसर रंगाचा असतो आणि रक्तसंक्रमण केले जाऊ शकते - ते तुमच्या रक्तवाहिनीमध्ये तुमच्या प्लेटलेटची पातळी वाढवण्यासाठी दिले जाते.
इंट्रागम (IVIG)
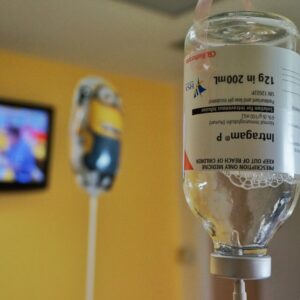 इंट्रागम हे इम्युनोग्लोब्युलिनचे ओतणे आहे – अन्यथा प्रतिपिंड म्हणून ओळखले जाते.
इंट्रागम हे इम्युनोग्लोब्युलिनचे ओतणे आहे – अन्यथा प्रतिपिंड म्हणून ओळखले जाते.
तुमचे बी-सेल लिम्फोसाइट्स नैसर्गिकरित्या संसर्ग आणि रोगाशी लढण्यासाठी प्रतिपिंडे तयार करतात. परंतु जेव्हा तुम्हाला लिम्फोमा होतो, तेव्हा तुमच्या बी-सेल्स तुम्हाला निरोगी ठेवण्यासाठी पुरेसे अँटीबॉडीज बनवू शकत नाहीत.
तुम्हाला संसर्ग होत राहिल्यास, किंवा संसर्गापासून मुक्त होण्यास त्रास होत असल्यास, तुमचे डॉक्टर तुमच्यासाठी इंट्रागॅम सुचवू शकतात.
वाढीचे घटक म्हणजे तुमच्या काही रक्तपेशी अधिक लवकर वाढण्यास मदत करण्यासाठी वापरली जाणारी औषधे. तुमच्या अस्थिमज्जाला अधिक पांढऱ्या रक्तपेशी निर्माण करण्यासाठी उत्तेजित करण्यासाठी, तुम्हाला संसर्गापासून वाचवण्यात मदत करण्यासाठी याचा वापर केला जातो.
नवीन पेशी तयार करण्यासाठी तुम्हाला अतिरिक्त समर्थनाची आवश्यकता असल्यास ते तुमच्या केमो प्रोटोकॉलचा भाग म्हणून तुमच्याकडे असू शकतात. तुमच्याकडे स्टेम सेल प्रत्यारोपण होत असल्यास ते तुमच्याकडे देखील असू शकतात त्यामुळे तुमचे शरीर भरपूर स्टेम पेशी गोळा करू शकते.
काही प्रकरणांमध्ये वाढीच्या घटकांचा वापर आपल्या अस्थिमज्जाला अधिक लाल पेशी निर्माण करण्यासाठी उत्तेजित करण्यासाठी केला जाऊ शकतो, जरी लिम्फोमा असलेल्या लोकांसाठी हे सामान्य नाही.
वाढ घटकांचे प्रकार
ग्रॅन्युलोसाइट-कॉलोनी उत्तेजक घटक (G-CSF)
ग्रॅन्युलोसाइट-कॉलोनी उत्तेजक घटक (G-CSF) हा लिम्फोमा असलेल्या लोकांसाठी वापरला जाणारा सामान्य वाढ घटक आहे. जी-सीएसएफ हा एक नैसर्गिक संप्रेरक आहे जो आपल्या शरीरात तयार होतो, परंतु तो औषध म्हणून देखील बनवता येतो. काही जी-सीएसएफ औषधे लहान आहेत तर काही दीर्घ क्रिया आहेत. G-CSF च्या विविध प्रकारांमध्ये हे समाविष्ट आहे:
- लेनोग्रास्टिम (ग्रॅनोसाइट®)
- फिलग्रास्टिम (न्यूपोजेन®)
- Lipegfilgrastim (Lonquex®)
- पेगिलेटेड फिलग्रास्टिम (न्यूलास्टा®)
जी-सीएसएफ इंजेक्शन्सचे दुष्परिणाम
G-CSF तुमच्या अस्थिमज्जाला नेहमीपेक्षा जास्त वेगाने पांढऱ्या रक्त पेशी निर्माण करण्यासाठी उत्तेजित करत असल्यामुळे तुम्हाला काही दुष्परिणाम होऊ शकतात. काही साइड इफेक्ट्समध्ये हे समाविष्ट असू शकते:
- ताप
- थकवा
- केस गळणे
- अतिसार
- चक्कर
- उतावळा
- डोकेदुखी
- हाड दुखणे.
टीप: काही रुग्णांना हाडांच्या तीव्र वेदनांचा त्रास होऊ शकतो, विशेषतः तुमच्या पाठीच्या खालच्या भागात. असे घडते कारण G-CSF इंजेक्शन्समुळे न्युट्रोफिल्स (पांढऱ्या रक्त पेशी) मध्ये जलद वाढ होते, परिणामी तुमच्या अस्थिमज्जामध्ये जळजळ होते. अस्थिमज्जा प्रामुख्याने तुमच्या श्रोणि (नितंब/पाठीच्या खालच्या) भागात असते, परंतु तुमच्या सर्व हाडांमध्ये असते.
ही वेदना सहसा सूचित करते की तुमच्या पांढऱ्या रक्त पेशी परत येत आहेत.
तरुणांना कधीकधी जास्त वेदना होतात कारण तुमची तरुण असताना अस्थिमज्जा अजूनही दाट असते. वृद्ध लोकांमध्ये कमी दाट अस्थिमज्जा असते, त्यामुळे सूज न येता पांढऱ्या पेशी वाढण्यास जास्त जागा असते. यामुळे सहसा कमी वेदना होतात - परंतु नेहमीच नाही. अस्वस्थता कमी करण्यास मदत करणार्या गोष्टी:
- पॅरासिटामॉल
- उष्णता पॅक
- लोराटाडीन: एक ओव्हर द काउंटर अँटीहिस्टामाइन, ज्यामुळे दाहक प्रतिक्रिया कमी होते
- उपरोक्त मदत करत नसल्यास मजबूत वेदनाशामक प्राप्त करण्यासाठी वैद्यकीय संघाशी संपर्क साधा.
दुर्मिळ साइड इफेक्ट
अत्यंत दुर्मिळ प्रकरणांमध्ये तुमची प्लीहा सुजलेली (मोठी) होऊ शकते, तुमच्या मूत्रपिंडांना नुकसान होऊ शकते.
G-CSF घेतल्यावर तुम्हाला खालीलपैकी कोणतीही लक्षणे जाणवल्यास, सल्ल्यासाठी ताबडतोब तुमच्या डॉक्टरांशी संपर्क साधा.
- ओटीपोटाच्या डाव्या बाजूला, फक्त फास्यांच्या खाली पूर्णता किंवा अस्वस्थतेची भावना
- ओटीपोटात डाव्या बाजूला वेदना
- डाव्या खांद्याच्या टोकाला वेदना
- लघवी करताना त्रास होणे (भुंग), किंवा सामान्यपेक्षा कमी होणे
- तुमच्या लघवीचा रंग लाल किंवा गडद तपकिरी रंगात बदलणे
- पाय किंवा पायांना सूज येणे
- श्वास घेण्यासंबंधी समस्या
एरिथ्रोपोएटीन
एरिथ्रोपोएटिन (ईपीओ) हा वाढीचा घटक आहे जो लाल रक्तपेशींच्या वाढीस उत्तेजन देतो. हे सामान्यतः वापरले जात नाही कारण कमी लाल रक्तपेशी सामान्यतः रक्त संक्रमणाने व्यवस्थापित केल्या जातात.
जर तुम्ही वैद्यकीय, आध्यात्मिक किंवा इतर कारणांमुळे रक्तसंक्रमण करू शकत नसाल, तर तुम्हाला एरिथ्रोपोएटिन दिले जाऊ शकते.
स्टिरॉइड्स हा हार्मोनचा एक प्रकार आहे जो आपले शरीर नैसर्गिकरित्या तयार करतो. तथापि ते औषध म्हणून प्रयोगशाळेत देखील बनवले जाऊ शकतात. लिम्फोमा असलेल्या लोकांवर उपचार करण्यासाठी वापरल्या जाणार्या स्टिरॉइड्सचे सर्वात सामान्य प्रकार म्हणजे कॉर्टिकोस्टिरॉईड्स. यामध्ये औषधांचा समावेश आहे प्रेडनिसोलोन, मेथिलिप्रेडनिसोलोन आणि डेक्सामेंथासोन. हे लोक शरीराचे स्नायू तयार करण्यासाठी वापरत असलेल्या स्टिरॉइड्सच्या प्रकारांपेक्षा भिन्न आहेत.
लिम्फोमामध्ये स्टिरॉइड्स का वापरली जातात?
तुमच्या केमोथेरपीसोबत स्टिरॉइड्सचा वापर केला जातो आणि फक्त अल्पकालीन घेतले पाहिजे तुमच्या हेमॅटोलॉजिस्ट किंवा ऑन्कोलॉजिस्टने सांगितल्याप्रमाणे. लिम्फोमाच्या उपचारात स्टिरॉइड्सचा वापर अनेक कारणांसाठी केला जातो.
यात समाविष्ट असू शकते:
- लिम्फोमा स्वतः उपचार.
- केमोथेरपीसारख्या इतर उपचारांना अधिक चांगले कार्य करण्यास मदत करणे.
- इतर औषधांवर ऍलर्जीक प्रतिक्रिया कमी करणे.
- थकवा, मळमळ आणि खराब भूक यासारखे दुष्परिणाम सुधारणे.
- सूज कमी करणे ज्यामुळे तुम्हाला समस्या उद्भवू शकतात. उदाहरणार्थ जर तुम्हाला पाठीचा कणा कॉम्प्रेशन असेल.
स्टिरॉइड्सचे दुष्परिणाम
स्टिरॉइड्समुळे अनेक अवांछित दुष्परिणाम होऊ शकतात. बहुतेक हे अल्पायुषी असतात आणि तुम्ही ते घेणे थांबवल्यानंतर काही दिवसांनी बरे होतात.
सामान्य साइड इफेक्ट्समध्ये हे समाविष्ट आहे:
- पोटात पेटके येणे किंवा तुमच्या टॉयलेटच्या नित्यक्रमात बदल
- भूक वाढणे आणि वजन वाढणे
- सामान्यपेक्षा जास्त रक्तदाब
- ऑस्टियोपोरोसिस (कमकुवत हाडे)
- द्रव धारणा
- संक्रमणाचा धोका वाढला
- स्वभावाच्या लहरी
- झोपेची अडचण (निद्रानाश)
- स्नायू कमकुवतपणा
- उच्च रक्तातील साखरेची पातळी (किंवा टाइप 2 मधुमेह). याचा परिणाम तुमच्यावर होऊ शकतो
- तहान लागणे
- जास्त वेळा लघवी करणे आवश्यक आहे
- उच्च रक्त ग्लुकोज असणे
- लघवीमध्ये साखरेचे प्रमाण जास्त असणे
काही प्रकरणांमध्ये, जर तुमच्या रक्तातील साखरेची पातळी खूप वाढली असेल, तर तुम्ही स्टिरॉइड्स बाहेर येईपर्यंत तुम्हाला काही काळ इन्सुलिनचा उपचार करावा लागेल.
मनःस्थिती आणि वागणूक बदलते
स्टिरॉइड्स मूड आणि वागणूक प्रभावित करू शकतात. ते कारणीभूत ठरू शकतात:
- चिंता किंवा अस्वस्थतेची भावना
- मूड स्विंग्स (मूड जे वर आणि खाली जातात)
- कमी मूड किंवा नैराश्य
- स्वतःला किंवा इतरांना दुखावण्याची इच्छा असल्याची भावना.
मूड आणि वर्तनातील बदल स्टिरॉइड्स घेणार्या व्यक्तीसाठी आणि त्यांच्या प्रियजनांसाठी खूप भीतीदायक असू शकतात.
स्टिरॉइड्स घेत असताना तुम्हाला तुमच्या किंवा तुमच्या प्रियजनांच्या मनःस्थितीत आणि वागण्यात काही बदल दिसल्यास, लगेच तुमच्या डॉक्टरांशी बोला. काहीवेळा डोस बदलणे, किंवा वेगळ्या स्टिरॉइडवर स्विच केल्याने तुम्हाला बरे वाटण्यास मदत होऊ शकते. तुमच्या मनःस्थितीत किंवा वागण्यात काही बदल होत असल्यास डॉक्टरांना किंवा नर्सला सांगा. साइड इफेक्ट्समुळे समस्या निर्माण होत असल्यास उपचारात काही बदल होऊ शकतात.
स्टिरॉइड्स घेण्यासाठी टिपा
जरी आम्ही स्टिरॉइड्सचे अवांछित दुष्परिणाम थांबवू शकत नसलो तरी, काही गोष्टी आहेत ज्या तुम्ही तुमच्यासाठी किती वाईट आहेत हे कमी करण्यासाठी करू शकता. खाली काही टिपा आहेत ज्या तुम्हाला वापरून पहायला आवडतील.
- त्यांना सकाळी घ्या. हे दिवसा उर्जेमध्ये मदत करेल आणि रात्रीच्या वेळी ते बंद होईल जेणेकरून तुम्हाला चांगली झोप मिळेल.
- तुमच्या पोटाचे रक्षण करण्यासाठी आणि पेटके आणि मळमळ कमी करण्यासाठी ते दूध किंवा अन्नासोबत घ्या
- तुमच्या डॉक्टरांच्या सल्ल्याशिवाय अचानक स्टिरॉइड्स घेणे थांबवू नका - यामुळे पैसे काढले जाऊ शकतात आणि ते खूप अप्रिय असू शकतात. काही उच्च डोस दररोज लहान डोससह हळूहळू थांबवावे लागतील.
आपल्या डॉक्टरांशी कधी संपर्क साधावा
काही प्रकरणांमध्ये तुम्हाला तुमच्या पुढील भेटीपूर्वी तुमच्या डॉक्टरांशी संपर्क साधावा लागेल. स्टिरॉइड्स घेताना खालीलपैकी काही घडल्यास, कृपया तुमच्या डॉक्टरांना लवकरात लवकर कळवा.
- श्वास लागणे, श्वास घेण्यात अडचण येणे, पाय किंवा खालच्या पायांवर सूज येणे किंवा जलद वजन वाढणे यासारखी द्रव टिकवून ठेवण्याची चिन्हे.
- तुमच्या मनःस्थितीत किंवा वर्तनात बदल
- संक्रमणाची चिन्हे जसे की उच्च तापमान, खोकला, सूज किंवा कोणतीही जळजळ.
- जर तुम्हाला इतर कोणतेही दुष्परिणाम असतील जे तुम्हाला त्रास देत असतील.
काही औषधे स्टिरॉइड्सशी संवाद साधतात ज्यामुळे एक किंवा दोन्ही त्यांना पाहिजे तसे कार्य करू शकत नाहीत. तुम्ही घेत असलेल्या सर्व औषधे आणि सप्लिमेंट्सबद्दल तुमच्या डॉक्टरांशी किंवा फार्मासिस्टशी बोला जेणेकरून ते तुमच्या स्टिरॉइड्सशी धोकादायक संवाद साधणार नाहीत याची खात्री करू शकतील.
तुम्हाला स्टिरॉइड्स लिहून दिल्यास, आधी तुमच्या डॉक्टरांशी किंवा फार्मासिस्टशी बोला:
- कोणतीही जिवंत लस असणे (कांजिण्या, गोवर, गालगुंड आणि रुबेला, पोलिओ, शिंगल्स, क्षयरोगाच्या लसींसह)
- हर्बल सप्लिमेंट्स किंवा ओव्हर द काउंटर औषधे घेणे
- गर्भधारणा किंवा स्तनपान
- तुमची रोगप्रतिकारक शक्ती प्रभावित करणारी स्थिती असल्यास (तुमच्या लिम्फोमा व्यतिरिक्त).
संसर्गाचा धोका
स्टिरॉइड्स घेत असताना तुम्हाला संसर्गाचा धोका वाढतो. कोणत्याही प्रकारची संसर्गजन्य लक्षणे किंवा आजार असलेल्या लोकांना टाळा.
यामध्ये कांजिण्या, दाद, सर्दी आणि फ्लू (किंवा कोविड) लक्षणे, न्यूमोसिस्टिस जिरोवेसी न्यूमोनिया (PJP) असलेल्या लोकांचा समावेश आहे. तुमच्या लिम्फोमामुळे आणि स्टिरॉइड्सच्या वापरामुळे तुम्हाला पूर्वी हे संक्रमण झाले असले तरीही, तुम्हाला धोका वाढलेला असेल.
सार्वजनिक ठिकाणी असताना चांगल्या हाताची स्वच्छता आणि सामाजिक अंतराचा सराव करा.
 तुमचा लिम्फोमा किंवा उपचारांमुळे तुमच्या संपूर्ण शरीरात वेदना आणि वेदना होऊ शकतात. काही लोकांसाठी, वेदना खूप तीव्र असू शकते आणि ती सुधारण्यासाठी वैद्यकीय मदतीची आवश्यकता असते. तुम्हाला तुमच्या वेदनांचे व्यवस्थापन करण्यासाठी आणि योग्यरित्या व्यवस्थापित करण्यात मदत करण्यासाठी अनेक प्रकारचे वेदना आराम उपलब्ध आहेत नेतृत्व करणार नाही वेदना कमी करण्याच्या औषधांचे व्यसन.
तुमचा लिम्फोमा किंवा उपचारांमुळे तुमच्या संपूर्ण शरीरात वेदना आणि वेदना होऊ शकतात. काही लोकांसाठी, वेदना खूप तीव्र असू शकते आणि ती सुधारण्यासाठी वैद्यकीय मदतीची आवश्यकता असते. तुम्हाला तुमच्या वेदनांचे व्यवस्थापन करण्यासाठी आणि योग्यरित्या व्यवस्थापित करण्यात मदत करण्यासाठी अनेक प्रकारचे वेदना आराम उपलब्ध आहेत नेतृत्व करणार नाही वेदना कमी करण्याच्या औषधांचे व्यसन.
पॅलिएटिव्ह केअरसह लक्षणे व्यवस्थापन - ते केवळ आयुष्याच्या शेवटच्या काळजीसाठी नाहीत
तुमच्या वेदनांवर नियंत्रण ठेवणे कठीण असल्यास, तुम्हाला पॅलिएटिव्ह केअर टीमला भेटून फायदा होऊ शकतो. अनेक लोकांना पॅलिएटिव्ह केअर टीम पाहण्याची चिंता असते कारण त्यांना माहित असते की ते केवळ आयुष्याच्या शेवटच्या काळजीचा भाग आहेत. परंतु, उपशामक काळजी टीम जे करते त्याचाच एक भाग आहे आयुष्याच्या शेवटची काळजी.
पॅलिएटिव्ह केअर टीम लक्षणे हाताळण्यासाठी कठीण व्यवस्थापित करण्यात तज्ञ आहेत जसे की वेदना, मळमळ आणि उलट्या आणि भूक न लागणे. तुमचे उपचार करणार्या हेमॅटोलॉजिस्ट किंवा ऑन्कोलॉजिस्टच्या क्षमतेपेक्षा ते वेदना कमी करणारी औषधे लिहून देऊ शकतात. त्यामुळे जर वेदना तुमच्या जीवनाच्या गुणवत्तेवर परिणाम करत असेल आणि काहीही काम करत नसेल, तर तुमच्या डॉक्टरांना लक्षण व्यवस्थापनासाठी उपशामक काळजी घेण्यास सांगणे फायदेशीर ठरू शकते.
पूरक आणि वैकल्पिक उपचार अधिक सामान्य होत आहेत. ते समाविष्ट करू शकतात:
पूरक उपचार | वैकल्पिक चिकित्सा |
मालिश अॅक्यूपंक्चर रिफ्लेक्सोलॉजी ध्यान आणि मानसिकता थाई ची आणि क्यूई गोंग कला थेरेपी संगीत थेरपी अरोमाथेरपी समुपदेशन आणि मानसशास्त्र | निसर्गोपचार व्हिटॅमिन ओतणे होमिओपॅथी चिनी औषधी वनस्पती डिटॉक्स आयुर्वेद बायो-इलेक्ट्रोमॅग्नेटिक्स अतिशय प्रतिबंधात्मक आहार (उदा. केटोजेनिक, साखर नसलेले, शाकाहारी) |
पूरक थेरपी
पूरक उपचारांचा उद्देश तुमच्या पारंपारिक उपचारांच्या बाजूने काम करणे आहे. तुमच्या तज्ञ डॉक्टरांनी शिफारस केलेल्या तुमच्या उपचारांची जागा घ्यायची नाही. ते तुमच्या लिम्फोमा किंवा सीएलएलच्या उपचारांसाठी वापरले जात नाहीत, परंतु तीव्रता किंवा दुष्परिणामांची वेळ कमी करून तुमचे जीवनमान सुधारण्यास मदत करतात. ते तणाव आणि चिंता कमी करण्यात मदत करू शकतात किंवा लिम्फोमा / सीएलएल आणि त्याच्या उपचारांसह जगत असताना तुमच्या जीवनात अतिरिक्त ताणतणावांचा सामना करण्यास मदत करू शकतात.
तुम्ही कोणतीही पूरक थेरपी सुरू करण्यापूर्वी, तुमच्या तज्ञ डॉक्टर किंवा नर्सशी बोला. काही पूरक उपचार उपचारादरम्यान सुरक्षित नसू शकतात किंवा तुमच्या रक्तपेशी सामान्य स्तरावर येईपर्यंत प्रतीक्षा करावी लागेल. याचे उदाहरण म्हणजे तुमच्याकडे प्लेटलेट्स कमी असल्यास, मसाज किंवा अॅक्युपंक्चर केल्याने तुमचा रक्तस्त्राव आणि जखम होण्याचा धोका वाढू शकतो.
वैकल्पिक उपचार
पर्यायी उपचार हे पूरक उपचारांपेक्षा वेगळे आहेत कारण पर्यायी उपचारांचा उद्देश पारंपारिक उपचारांना पुनर्स्थित करणे आहे. जे लोक केमोथेरपी, रेडिओथेरपी किंवा इतर पारंपारिक उपचारांसह सक्रिय उपचार न घेणे निवडतात ते काही प्रकारचे वैकल्पिक थेरपी निवडू शकतात.
अनेक पर्यायी उपचार पद्धतींची वैज्ञानिकदृष्ट्या चाचणी झालेली नाही. तुम्ही वैकल्पिक उपचारांचा विचार करत असाल तर तुमच्या डॉक्टरांना विचारणे महत्त्वाचे आहे. ते तुम्हाला पारंपारिक उपचारांचे फायदे आणि ते पर्यायी उपचारांशी कसे तुलना करतात याबद्दल माहिती प्रदान करण्यास सक्षम असतील. जर तुमच्या डॉक्टरांना पर्यायी उपचारांबद्दल तुमच्याशी बोलण्यात आत्मविश्वास वाटत नसेल, तर त्यांना तुम्हाला पर्यायी पर्यायांचा अधिक अनुभव असलेल्या एखाद्या व्यक्तीकडे पाठवण्यास सांगा.
प्रश्न तुम्ही तुमच्या डॉक्टरांना विचारू शकता
1) तुम्हाला मोफत आणि किंवा वैकल्पिक उपचारांचा कोणता अनुभव आहे?
२) नवीनतम संशोधन काय आहे (कोणत्या उपचारात तुम्हाला स्वारस्य आहे)?
3) मी (उपचार प्रकार) शोधत आहे, तुम्ही मला त्याबद्दल काय सांगाल?
4) मी या उपचारांबद्दल बोलण्याची शिफारस तुम्ही कराल असे दुसरे कोणी आहे का?
5) माझ्या उपचारांशी काही परस्परसंवाद आहेत का ज्याबद्दल मला माहिती असणे आवश्यक आहे?
तुमच्या उपचाराची जबाबदारी घ्या
तुम्हाला दिले जाणारे उपचार तुम्हाला स्वीकारण्याची गरज नाही आणि तुम्हाला वेगवेगळ्या पर्यायांबद्दल विचारण्याचा अधिकार आहे.
अनेकदा तुमचे डॉक्टर तुम्हाला तुमच्या लिम्फोमा प्रकारांसाठी मंजूर केलेले मानक उपचार देतात. परंतु अधूनमधून अशी इतर औषधे आहेत जी तुमच्यासाठी प्रभावी असू शकतात जी कदाचित उपचारात्मक वस्तू प्रशासन (TGA) किंवा फार्मास्युटिकल बेनिफिट्स स्कीम (PBS) मध्ये सूचीबद्ध नसतील.
व्हिडिओ पहा चार्ज घ्या: PBS वर सूचीबद्ध नसलेल्या औषधांचा पर्यायी प्रवेश अधिक माहितीसाठी.
लिम्फोमासाठी तुमचे उपचार पूर्ण केल्याने संमिश्र भावना निर्माण होऊ शकतात. तुम्हाला कदाचित उत्साह, आराम वाटू शकेल आणि उत्सव साजरा करायचा असेल किंवा पुढे काय होईल याबद्दल तुम्हाला काळजी आणि काळजी वाटेल. लिम्फोमा परत येण्याची चिंता करणे देखील सामान्य आहे.
जीवन पूर्वपदावर यायला थोडा वेळ लागेल. तुमच्या उपचारांमुळे तुम्हाला काही दुष्परिणाम होत राहू शकतात किंवा उपचार संपल्यानंतरच नवीन सुरू होऊ शकतात. पण तुम्ही एकटे राहणार नाही. उपचार संपल्यानंतरही लिम्फोमा ऑस्ट्रेलिया तुमच्यासाठी येथे आहे. या पृष्ठाच्या तळाशी असलेल्या “आमच्याशी संपर्क साधा” बटणावर क्लिक करून तुम्ही आमच्याशी संपर्क साधू शकता.
तुम्ही तुमच्या तज्ञ डॉक्टरांना नियमितपणे भेटत राहाल. ते अजूनही तुम्हाला भेटू इच्छितात आणि तुम्ही बरे असल्याची खात्री करण्यासाठी रक्त तपासणी आणि स्कॅन करू इच्छितात. या नियमित चाचण्यांमुळे तुमचा लिम्फोमा परत येण्याची कोणतीही चिन्हे लवकर उमटली आहेत याची देखील खात्री करतात.
सामान्य स्थितीत परत येणे किंवा आपले नवीन सामान्य शोधणे
कर्करोगाच्या निदानानंतर किंवा उपचारानंतर अनेकांना असे आढळून येते की त्यांची जीवनातील ध्येये आणि प्राधान्यक्रम बदलतात. तुमचे 'नवीन सामान्य' काय आहे हे जाणून घेण्यास वेळ लागू शकतो आणि निराशा होऊ शकते. तुमच्या कुटुंबाच्या आणि मित्रांच्या अपेक्षा तुमच्यापेक्षा वेगळ्या असू शकतात. तुम्हाला एकटेपणा, थकवा किंवा प्रत्येक दिवस बदलू शकणार्या कितीही वेगवेगळ्या भावना जाणवू शकतात.
तुमच्या लिम्फोमा किंवा CLL उपचारानंतरचे मुख्य लक्ष्य म्हणजे पुन्हा जिवंत होणे आणि:
- तुमचे काम, कुटुंब आणि जीवनातील इतर भूमिकांमध्ये शक्य तितके सक्रिय व्हा
- कर्करोगाचे दुष्परिणाम आणि लक्षणे आणि त्याचे उपचार कमी करा
- कोणतेही उशीरा दुष्परिणाम ओळखणे आणि व्यवस्थापित करणे
- तुम्हाला शक्य तितके स्वतंत्र ठेवण्यास मदत करा
- आपल्या जीवनाची गुणवत्ता सुधारा आणि चांगले मानसिक आरोग्य राखा.
विविध प्रकारचे कर्करोग पुनर्वसन देखील तुमच्यासाठी स्वारस्यपूर्ण असू शकते. कर्करोगाच्या पुनर्वसनामध्ये विविध सेवांचा समावेश असू शकतो जसे की:
- शारीरिक उपचार, वेदना व्यवस्थापन
- पोषण आणि व्यायाम नियोजन
- भावनिक, करिअर आणि आर्थिक समुपदेशन.
खेदाची गोष्ट म्हणजे, काही प्रकरणांमध्ये उपचार आपल्या अपेक्षेप्रमाणे कार्य करत नाहीत. इतर प्रकरणांमध्ये, तुम्ही पुढील उपचार न घेण्याचा शिक्षित निर्णय घेऊ शकता आणि भेटी आणि उपचारांच्या त्रासाशिवाय तुमचे दिवस पाहू शकता. कोणत्याही प्रकारे, काय अपेक्षा करावी हे समजून घेणे आणि आपण आपल्या आयुष्याच्या शेवटच्या जवळ जाताना तयार असणे महत्वाचे आहे.
तुमच्यासाठी आणि तुमच्या प्रियजनांसाठी सपोर्ट उपलब्ध आहे. तुमच्या स्थानिक क्षेत्रात तुम्हाला कोणता आधार उपलब्ध आहे याबद्दल तुमच्या उपचार करणार्या टीमशी बोला.
काही गोष्टींबद्दल विचार करणे तुम्हाला आवडेल:
- मला लक्षणे दिसू लागल्यास, किंवा माझी लक्षणे आणखी वाईट झाली आणि मला मदत हवी असल्यास मी कोणाशी संपर्क साधू?
- जर मला घरी स्वतःची काळजी घेण्यासाठी त्रास होत असेल तर मी कोणाशी संपर्क साधू?
- माझे स्थानिक डॉक्टर (GP) होम व्हिजिस्ट किंवा टेलिहेल्थ सारख्या सेवा देतात का?
- माझ्या आयुष्याच्या शेवटी माझ्या निवडींचा आदर केला जाईल याची मी खात्री कशी करू शकतो?
- माझ्यासाठी जीवनाचा शेवटचा आधार कोणता आहे?
तुम्ही खालील लिंक्सवर क्लिक करून आयुष्याच्या शेवटच्या काळजीसाठी नियोजन करण्याबद्दल अधिक माहिती मिळवू शकता.
तुमच्या आयुष्याच्या शेवटच्या काळजीचे नियोजन
तुमच्यासाठी इतर संसाधने
लिम्फोमा ऑस्ट्रेलियाचा तुमच्या वेबपेजसाठी सपोर्ट - अधिक दुव्यांसह
कॅन्टीन - कर्करोगाने ग्रस्त मुले आणि किशोरवयीन किंवा ज्यांच्या पालकांना कर्करोग आहे त्यांच्यासाठी.
माझ्या क्रू गोळा करा - तुम्हाला आणि तुमच्या प्रियजनांना आवश्यक असणारी अतिरिक्त मदत समन्वयित करण्यासाठी.
कुटुंब आणि मित्रांसह समर्थन गरजा व्यवस्थापित करण्यासाठी इतर अॅप्स:
eviQ लिम्फोमा उपचार प्रोटोकॉल - औषधे आणि दुष्परिणामांसह.
इतर भाषांमध्ये कर्करोग संसाधने - व्हिक्टोरियन सरकारद्वारे