Oversikt over kutant (hud) lymfom
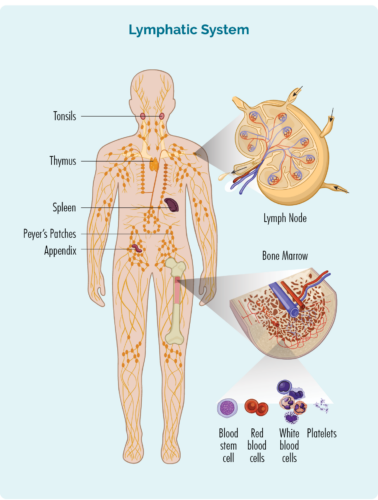
Lymfom er en type kreft som starter i hvite blodceller kalt lymfocytter. Disse blodcellene lever vanligvis i lymfesystemet vårt, men er i stand til å reise til alle deler av kroppen vår. De er viktige celler i immunsystemet vårt, som bekjemper infeksjoner og sykdommer, og hjelper andre immunceller til å fungere mer effektivt.
Om lymfocytter
Vi har forskjellige typer lymfocytter, hvor hovedgruppene er B-celle lymfocytter og T-celle lymfocytter. Både B- og T-celle lymfocytter har en spesialisert funksjon, de har et "immunologisk minne". Dette betyr at når vi har en infeksjon, sykdom, eller hvis noen av cellene våre er skadet (eller mutert), undersøker lymfocyttene våre disse cellene og lager spesialiserte "minne B- eller T-celler".
Disse minnecellene beholder all informasjon om hvordan man kan bekjempe infeksjonen, eller reparere de skadede cellene hvis samme infeksjon eller skade skjer igjen. På denne måten kan de ødelegge eller reparere celler mye raskere og mer effektivt neste gang.
- B-celle lymfocytter lager også antistoffer (immunoglobuliner) for å bekjempe infeksjoner.
- T-celler hjelper til med å regulere immunresponsene våre slik at immunsystemet vårt fungerer effektivt for å bekjempe infeksjoner, men hjelper også til å stoppe immunresponsen når infeksjonen er borte.
Lymfocytter kan bli kreftlymfomceller
Kutane lymfomer oppstår når enten B-cellene eller T-cellene som reiser til huden din blir kreft. Kreftlymfomcellene deler seg og vokser ukontrollert, eller dør ikke når de skal.
Både voksne og barn kan få kutane lymfomer og de fleste med kutan lymfom vil ha kreft T-celler. Bare omtrent 5 av 20 personer med kutant lymfom vil ha et B-celle lymfom.
Kutane lymfomer er også delt inn i:
- Indolent – Indolente lymfomer vokser sakte og går ofte gjennom stadier der de "sover" og forårsaker ingen skade på deg. Du trenger kanskje ikke noen behandling hvis du har et indolent kutant lymfom, selv om noen mennesker vil. De fleste indolente lymfomer sprer seg ikke til andre deler av kroppen din, selv om noen kan dekke forskjellige hudområder. Over tid kan noen indolente lymfomer bli avanserte i stadiet, noe som betyr at de sprer seg til andre deler av kroppen din, men dette er sjelden med de fleste kutane lymfomer.
- Aggressiv – Aggressive lymfomer er raskt voksende lymfomer som kan utvikle seg raskt og spre seg til andre deler av kroppen din. Hvis du har et aggressivt kutant lymfom, må du starte behandlingen kort tid etter at du er diagnostisert med sykdommen.
Symptomer på kutant lymfom
Indolent kutant lymfom
Du har kanskje ikke noen merkbare symptomer hvis du har et indolent lymfom. Fordi indolente lymfomer vokser sakte, utvikler de seg over mange år, så et utslett eller lesjon på huden din kan gå ubemerket hen. Hvis du får symptomer kan de omfatte:
- et utslett som ikke går over
- kløende eller smertefulle områder på huden din
- flate, rødlige, skjellete flekker på huden
- sår som kan sprekke og blø og ikke gro som forventet
- generalisert rødhet over store områder av huden
- en enkelt eller flere klumper på huden din
- Hvis du har en mørkere hudfarge, kan du ha hudområder som er lysere enn andre (snarere enn rødhet).
Lapper, papler, plakk og svulster - Hva er forskjellen?
Lesjonene du har med kutane lymfomer kan være et generalisert utslett, eller kan bli referert til som flekker, papler, plakk eller svulster.
Patches – er vanligvis flate hudområder som er forskjellige fra huden rundt. De kan være glatte eller skjellete og kan se ut som et generelt utslett.
papler – er små, solide opphøyde hudområder, og kan se ut som en hard kvise.
plaketter – er herdede hudområder som ofte er litt hevet, tykkere hudområder som ofte er skjellete. Plakk kan ofte forveksles med eksem eller psoriasis.
Svulster – er hevede nupper, klumper eller knuter som noen ganger kan bli sår som ikke gror.
Aggressivt og avansert kutant lymfom
Hvis du har et aggressivt eller avansert kutant lymfom, kan du ha noen av symptomene ovenfor, men du kan også ha andre symptomer. Disse kan omfatte:
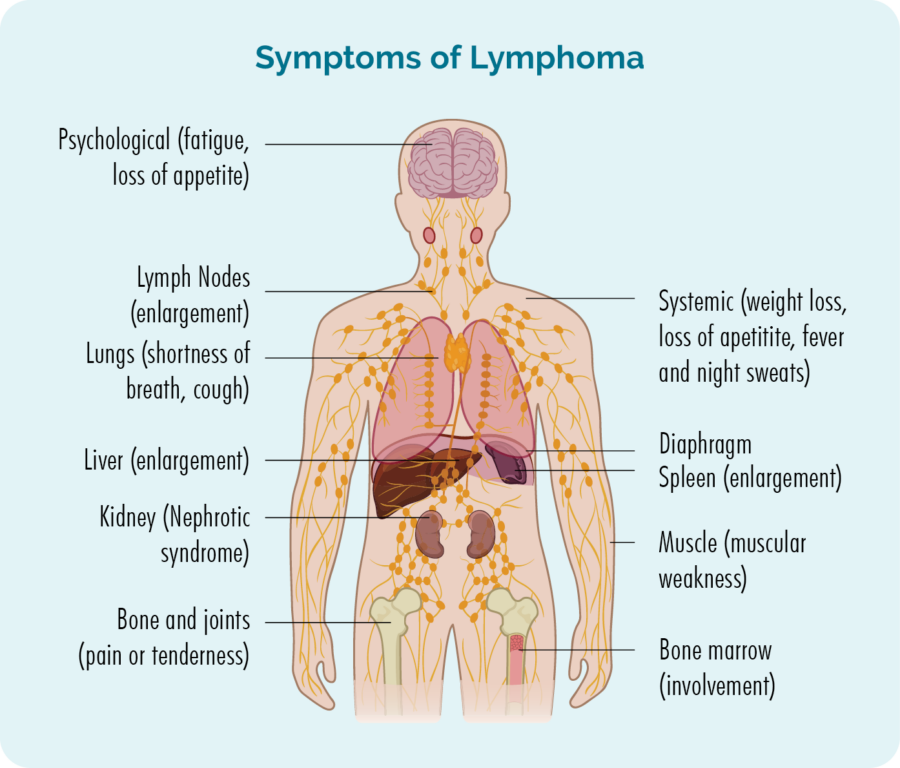
- Hovne lymfeknuter som du kanskje kan se eller føle som en klump under huden – disse vil vanligvis være i nakken, armhulen eller lysken.
- Tretthet som er ekstrem tretthet, forbedres ikke med hvile eller søvn.
- Uvanlig blødning eller blåmerker.
- Infeksjoner som stadig kommer tilbake eller som ikke går bort.
- Kortpustethet.
- B-symptomer.

Hvordan diagnostiseres kutant lymfom?
Du trenger en biopsi eller flere biopsier for å diagnostisere kutant lymfom. Hvilken type biopsi du har vil avhenge av typen utslett eller lesjoner du har, hvor de er plassert på kroppen din og hvor store de er. Det vil også avhenge av om det kun er huden din som er berørt, eller om lymfomet har spredt seg til andre deler av kroppen din som lymfeknuter, organer, blod eller benmarg. Noen av typene biopsier som kan anbefales for deg er listet opp nedenfor.
Hudbiopsi
En hudbiopsi er når en prøve av utslettet eller lesjonen fjernes og sendes til patologi for testing. I noen tilfeller, hvis du har en enkelt lesjon, kan hele lesjonen fjernes. Det er forskjellige måter å utføre hudbiopsien på, og legen din vil kunne snakke med deg om riktig hudbiopsi for dine omstendigheter.
Lymfeknute-biopsi
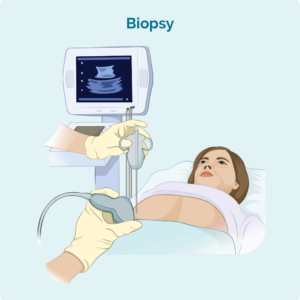
Hvis du har hovne lymfeknuter som kan sees eller føles, eller som har vist seg på skanninger, kan du få tatt en biopsi for å se om lymfomet har spredt seg til lymfeknutene dine. Det er to hovedtyper av lymfeknutebiopsier som brukes til å diagnostisere lymfom.
De omfatter:
Kjerne nålbiopsi – hvor en nål brukes til å fjerne en prøve av den berørte lymfeknuten. Du vil ha en lokalbedøvelse for å bedøve området slik at du ikke føler smerte under denne prosedyren. I noen tilfeller kan legen eller radiologen bruke en ultralyd for å lede nålen til rett sted for biopsien.
Eksisjonsbiopsi - med en eksisjonsbiopsi vil du sannsynligvis ha en generell anestesi slik at du sover gjennom prosedyren. En hel lymfeknute eller lesjon fjernes under eksisjonsbiopsi, slik at hele noden eller lesjonen kan sjekkes i patologi for tegn på lymfom. Du vil sannsynligvis ha noen få sting og en dressing når du våkner. Din sykepleier vil kunne snakke med deg om hvordan du skal ta vare på såret, og når/hvis du må fjerne stingene.
Undertyper av indolente kutane T-celle lymfomer
Mycosis Fungoides er den vanligste undertypen av indolent kutant T-celle lymfom. Det rammer vanligvis eldre voksne, og menn litt oftere enn kvinner, men barn kan også utvikle MF. Hos barn påvirker det gutter og jenter likt og diagnostiseres vanligvis rundt 10-årsalderen.
MF påvirker vanligvis bare huden din, men omtrent 1 av 10 personer kan ha en mer aggressiv type MF som kan spre seg til lymfeknuter, blod og indre organer. Hvis du har en aggressiv MF, vil du trenge behandling som ligner på behandlingene som gis for andre aggressive kutane T-celle lymfomer.
Primær kutan ALCL er et indolent (saktevoksende) lymfom som starter i T-cellene i huden din.
Denne typen lymfom kalles noen ganger en subtype av kutant lymfom og noen ganger kalt en subtype av Anaplastisk storcellet lymfom (ALCL). Årsaken til de forskjellige klassifiseringene er fordi lymfomcellene har lignende egenskaper som andre typer ALCL, for eksempel å være veldig store celler som ser veldig forskjellige ut fra dine vanlige T-celler. Imidlertid påvirker det vanligvis bare huden din og vokser veldig sakte.
I motsetning til aggressive subtyper av kutant lymfom og ALCL, trenger du kanskje ikke noen behandling for PcALCL. Du kan leve med PcALCL resten av livet, men det er viktig å vite at du kan leve godt med det, og det kan ikke ha noen negativ effekt på helsen din. Det påvirker vanligvis bare huden din og veldig sjeldent sprer seg forbi huden din til andre deler av kroppen din.
PcALCL starter vanligvis med utslett eller klumper på huden din som kan være kløende eller smertefull, men som heller ikke forårsaker ubehag. Noen ganger kan det være mer som et sår som ikke gror slik du forventer. Enhver behandling av PcALCL vil sannsynligvis være å forbedre kløe eller smerte, eller å forbedre utseendet til lymfomet i stedet for å behandle selve lymfomet. Men hvis PcALCL bare påvirker et svært lite hudområde, kan det fjernes med kirurgi eller strålebehandling.
PcALCL er mer vanlig hos personer i alderen 50-60 år, men kan påvirke alle i alle aldre, inkludert barn.
SPTCL kan forekomme hos både barn og voksne, men er mer vanlig hos voksne, med en gjennomsnittsalder ved diagnose som er 36 år. Det heter dette fordi det ser ut som en annen tilstand som kalles pannikulitt, som oppstår når fettvevet under huden blir betent, noe som får klumper til å utvikle seg. Omtrent én av fem personer med SPTCL vil også ha en eksisterende autoimmun sykdom som får immunsystemet til å angripe kroppen din.
SPTCL oppstår når kreftformede T-celler reiser til og forblir i de dypere lagene av huden din og fettvevet, og forårsaker at det kommer klumper under huden din som du kan se eller føle. Du kan til og med legge merke til noen plakk på huden din. De fleste lesjoner er rundt 2 cm store eller mindre.
Andre bivirkninger du kan få med SPTCL inkluderer:
- blodpropp eller uvanlig blødning
- lav kroppstemperatur
- hemofagocytisk lymfohistiocytose – en tilstand der du har for mange aktiverte immunceller som forårsaker skade på benmargen, friske blodceller og organer
- En forstørret lever og/eller milt.
Lymfomatoid papulose (LyP) kan påvirke barn og voksne. Det er ikke kreft, så det er offisielt ikke en type lymfom. Imidlertid regnes det som en forløper for kutant T-celle lymfom som Mycosis Fungoides eller Primary Cutaneous Anaplastic Large Cell Lymphoma, og mer sjelden Hodgkin lymfom. Hvis du har blitt diagnostisert med denne tilstanden, trenger du kanskje ikke noen behandling, men vil bli overvåket tettere av legen din for eventuelle tegn på at LyP blir kreft.
Det er en tilstand som påvirker huden din hvor du kan ha klumper som kommer og går på huden din. Lesjonene kan starte i det små og vokse seg større. De kan sprekke og blø før de tørker ut og forsvinner uten medisinsk intervensjon. Det kan ta opptil 2 måneder før lesjonene forsvinner. Men hvis de forårsaker smerte eller kløe eller andre ubehagelige symptomer, kan du få behandling for å forbedre disse symptomene.
Hvis du ofte får utslett eller lesjoner som dette, se legen din for en biopsi.
Undertyper av indolente B-celle kutane lymfomer
Primary Cutaneous Follicle Center Lymphoma (pcFCL) er et indolent (saktevoksende) B-celle lymfom. Det er vanlig i den vestlige verden og rammer eldre pasienter, med gjennomsnittsalderen ved diagnose 60 år.
Dette er den vanligste subtypen av kutant B-celle lymfom. Den er vanligvis indolent (saktevoksende) og utvikler seg over måneder, eller til og med år. Det vises vanligvis som humpete rødlige eller brunlige lesjoner eller svulster på huden på hodet, nakken, brystet eller magen. Mange mennesker vil aldri trenge behandling for pcFCL, men hvis du har ubehagelige symptomer, eller er plaget av utseendet, kan du bli tilbudt behandling for å forbedre symptomene eller utseendet til lymfomet.
Primary Cutaneous Marginal Zone Lymphoma (pcMZL) er den nest vanligste subtypen av B-celle kutane lymfomer og rammer menn dobbelt så mye som kvinner, men det kan også forekomme hos barn. Det er mer vanlig hos eldre personer over 55 år, og personer som har hatt en tidligere infeksjon med borreliose.
Hudforandringer kan utvikle seg på ett sted, eller flere steder rundt i kroppen din. Mer vanlig starter det på armene, brystet eller ryggen som rosa, røde eller lilla flekker eller klumper.
Disse endringene skjer over lang tid, så de er kanskje ikke veldig merkbare. Du trenger kanskje ikke noen behandling av pcMZL, men behandlinger kan tilbys hvis du har symptomer som forårsaker bekymring.
Dette er en svært sjelden undertype av CBCL som finnes hos pasienter som er nedsatt immunforsvar og har hatt Epstein-Barr-virus – viruset som forårsaker kjertelfeber.
Du vil sannsynligvis bare ha ett sår på huden din eller i mage-tarmkanalen eller munnen. De fleste trenger ikke behandling for denne undertypen av CBCL. Imidlertid, hvis du tar immundempende medisiner, kan legen din vurdere dosen for å la immunsystemet komme seg litt.
I sjeldne tilfeller kan du trenge behandling med et monoklonalt antistoff eller antivirale medisiner.
Subtyper av aggressivt lymfom
Sezary Syndrome heter det fordi de kreftformede T-cellene kalles Sezary-celler.
Det er det mest aggressive kutane T-celle lymfomet (CTCL), og i motsetning til andre typer CTCL, finnes lymfomcellene (Sezary) ikke bare i huden din, men også i blodet og benmargen. De kan også spre seg til lymfeknuter og andre organer.
Sezary syndrom kan påvirke alle, men er litt mer vanlig hos menn over 60 år.
Symptomer du kan få med Sezary syndrom inkluderer:
- B-symptomer
- alvorlig kløe
- hovne lymfeknuter
- hovent lever og/eller milt
- fortykkelse av huden på håndflatene eller fotsålene
- fortykkelse av finger- og tånegler
- håravfall
- hengende øyelokk (dette kalles ektropion).
På grunn av den raskt voksende naturen til Sezary-cellene, kan du reagere godt på kjemoterapi som virker ved å ødelegge raskt voksende celler. Tilbakefall er imidlertid vanlig med Sezary syndrom, noe som betyr at selv etter en god respons, er det sannsynlig at sykdommen vil komme tilbake og trenger mer behandling.
Dette er et svært sjeldent og aggressivt T-celle lymfom som resulterer i at flere hudlesjoner utvikler seg raskt på huden over hele kroppen. Lesjonene kan være papler, knuter eller svulster som kan ulcerere og fremstå som åpne sår. Noen kan se ut som plakk eller flekker, og noen kan blø.
Andre symptomer kan omfatte:
- B-symptomer
- Nedsatt matlyst
- tretthet
- diaré
- oppkast
- hovne lymfeknuter
- forstørret lever eller milt.
På grunn av den aggressive naturen kan PCAETL spre seg til områder inne i kroppen din, inkludert lymfeknuter og andre organer.
Du vil trenge behandling med kjemoterapi raskt etter diagnose.
Primær kutan (hud) Diffus Stor B-celle lymfom er en sjelden undertype av lymfom som påvirker mindre enn 1 av 100 personer med NHL.
Dette er mindre vanlig enn andre subtyper av kutane B-celle lymfomer. Det er mer vanlig hos kvinner enn menn og har en tendens til å være aggressivt eller raskt voksende. Dette betyr at i tillegg til å påvirke huden din, kan den raskt spre seg til andre deler av kroppen din, inkludert lymfeknuter og andre organer.
Det kan utvikle seg over uker til måneder, og det rammer vanligvis eldre mennesker rundt 75 år. Det starter ofte på bena (leg-type) som en eller flere lesjoner/svulster, men kan også vokse på armene og overkroppen (bryst, rygg og mage).
Det kalles primært kutant diffust stort B-celle lymfom fordi mens det starter i B-cellene i lagene av huden din, ligner lymfomcellene de som finnes i andre undertyper av diffust stort B-cellet lymfom (DLBCL). Av denne grunn blir denne subtypen av kutant B-celle lymfom ofte behandlet på samme måte som andre subtyper av DLBCL. For mer informasjon om DLBCL, klikk her.
Stadieinndeling av kutant lymfom
Når det har blitt bekreftet at du har et kutant lymfom, må du ta flere tester for å se om lymfomet har spredt seg til andre deler av kroppen din.
Fysisk undersøkelse
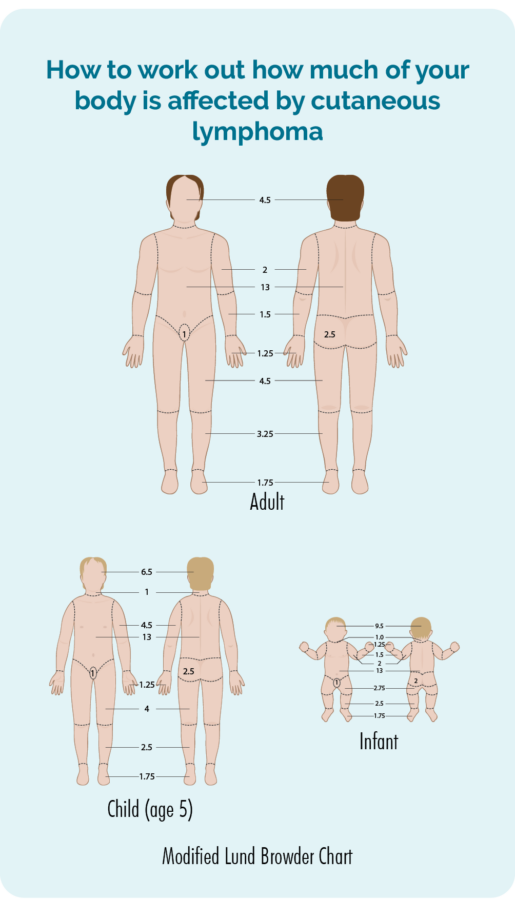
Legen din vil foreta en fysisk undersøkelse og sjekke huden over hele kroppen for å se hvor mye av huden din som er påvirket av lymfomet. De kan be om ditt samtykke til å ta bilder slik at de har oversikt over hvordan det så ut før du starter noen behandling. Disse vil de så bruke for å sjekke om det er bedring med behandlingen. Samtykke er ditt valg, du trenger ikke ha bilder hvis du ikke føler deg komfortabel med dette, men hvis du samtykker, må du signere et samtykkeskjema.
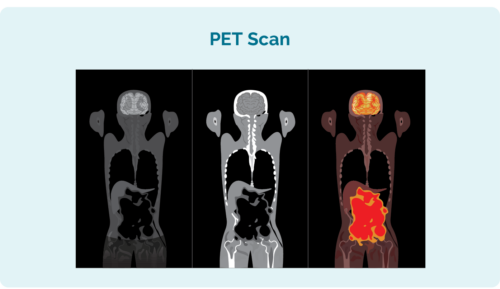 Positron Emission Tomography (PET) Scan
Positron Emission Tomography (PET) Scan
En PET-skanning er en skanning av hele kroppen din. Det gjøres i en spesiell del av sykehuset kalt "nukleærmedisin", og du vil få en injeksjon av et radioaktivt legemiddel som eventuelle lymfomceller absorberer. Når skanningen er tatt, lyser områdene med lymfom deretter opp på skanningen for å vise hvor lymfomet og størrelsen og formen på det.
Computertomografi (CT) skanning
En CT-skanning er en spesialisert røntgen som tar tredimensjonale bilder av innsiden av kroppen din. Det tar vanligvis en skanning av et område av kroppen din, for eksempel brystet, magen eller bekkenet. Disse bildene kan vise om du har hovne lymfeknuter dypt inne i kroppen din, eller områder som ser ut som kreft i organene dine.

Benmargsbiopsi
De fleste med kutant lymfom vil ikke trenge en benmargsbiopsi. Men hvis du har en aggressiv subtype, kan det hende du trenger en for å sjekke om lymfomet har spredt seg til beinmargen din.
To typer biopsier tas under benmargsbiopsi:
- Benmargsaspirat (BMA): denne testen tar en liten mengde av væsken som finnes i benmargsrommet
- Benmargsaspirat trefin (BMAT): denne testen tar en liten prøve av benmargsvevet
TNM/B stadiesystem for kutant lymfom
Iscenesettelsen av kutant lymfom bruker et system som kalles TNM. Hvis du har MF eller SS vil det legges til en ekstra bokstav – TNMB.
T = størrelse på Tumour – eller hvor mye av kroppen din som er påvirket av lymfomet.
N = lymfe Nodes involvert – sjekker om lymfomet har gått til lymfeknutene dine, og hvor mange lymfeknuter som har lymfom i seg.
M = Metastasis – sjekker om og hvor langt lymfomet har spredt seg i kroppen din.
B = Blood – (kun MF eller SS) kontrollerer hvor mye lymfom som er i blodet og benmargen.
TNM/B stadieinndeling av kutant lymfom |
||
Kutant lymfom |
Kun Mycosis fungoides (MF) eller Sezary Syndrome (SS). |
|
TSvulsteller hudpåvirkes |
T1 – du har bare én lesjon.T2 – du har mer enn én hudlesjon, men lesjonene er i ett område, eller to områder tett sammen på din kropp.T3 – du har lesjoner over mange områder av kroppen din. |
T1 – mindre enn 10 % av huden din er påvirket.T2 – mer enn 10 % av huden din er påvirket.T3 – du har en eller flere svulster større enn 1 cm.T4 – du har erytem (rødhet) som dekker mer enn 80 % av kroppen din. |
NlymfeNodes |
N0 - lymfeknutene dine virker normalt.N1 – én gruppe lymfeknuter er involvert.N2 – to eller flere grupper av lymfeknuter er påvirket i nakken, over kragebenet, under armene, lyske eller knær.N3 – lymfeknuter i eller nær brystet, lungene og luftveiene, store blodårer (aorta) eller hofter er involvert. |
N0 – Lymfeknutene dine ser normale ut.N1 – du har unormale lymfeknuter med lave endringer.N2 – Du har unormale lymfeknuter med høygradige endringer.Nx – du har unormale lymfeknuter, men karakteren er ikke kjent. |
Mmetastaser(spre) |
M0 – ingen av lymfeknutene dine er påvirket.M1 – lymfom har spredt seg til lymfeknutene utenfor huden din. |
M0 – ingen av dine indre organer er involvert, slik som lunger, lever, nyrer, hjerne.M1 – lymfom har spredt seg til ett eller flere av dine indre organer. |
BBlood |
N / A |
B0 – mindre enn 5 % (5 av 100) kreftlymfocytter i blodet ditt.Disse kreftcellene i blodet ditt kalles Sezary-celler.B1 – Mer enn 5 % av lymfocyttene i blodet ditt er Sezary-celler.B2 – Mer enn 1000 Sezary-celler i en svært liten mengde (1 mikroliter) av blodet ditt. |
Legen din kan bruke andre bokstaver som "a" eller "b" for ytterligere å beskrive lymfomcellene dine. Disse kan referere til størrelsen på lymfomet ditt, hvordan cellene ser ut, og om de alle har kommet fra én unormal celle (kloner) eller mer enn én unormal celle.Be legen din forklare ditt individuelle stadium og karakter, og hva det betyr for behandlingen din. |
||
Behandling for indolent kutant lymfom
De fleste indolente lymfomer kan ikke kureres ennå til tross for dette, mange mennesker med indolente kutane lymfomer vil aldri trenge behandling.
Indolente kutane lymfomer er vanligvis ikke skadelige for helsen din, så enhver behandling du har vil være å håndtere symptomene dine i stedet for å kurere sykdommen.
Noen symptomer som kan ha nytte av behandling inkluderer:
- smerte
- kløe
- sår eller sår som fortsetter å blø
- forlegenhet eller angst knyttet til måten lymfomet ser ut.
Behandlingstyper kan omfatte følgende.
Lokal eller hudrettet behandling.
Aktuelle behandlinger er kremer som du gni inn i området av lymfom, mens hudrettet terapi kan inkludere strålebehandling eller fototerapi. Nedenfor er en oversikt over noen behandlinger du kan bli tilbudt.
kortikosteroider – er giftige for lymfomceller og bidrar til å ødelegge dem. De kan også redusere betennelse og bidra til å forbedre symptomer som kløe.
retinoider – er medisiner som ligner mye på vitamin A. De kan bidra til å redusere betennelse, og regulere veksten av celler på huden. De brukes sjeldnere, men er nyttige i enkelte typer hudlymfom.
Fototerapi – er en type behandling som bruker spesialiserte lys (ofte UV) på områder av huden din som er påvirket av lymfom. UV-en forstyrrer cellenes vekstprosess, og ved å skade vekstprosessen blir lymfomet ødelagt.
strålebehandling – bruker røntgenstråler for å forårsake skade på cellens DNA (cellens arvestoff) som gjør det umulig for lymfomet å reparere seg selv. Dette fører til at cellen dør. Det tar vanligvis noen dager eller til og med uker etter at strålebehandlingen starter før cellene dør. Denne effekten kan vare i flere måneder, noe som betyr at kreftlymfomceller i det/de behandlede området/-ene kan bli ødelagt selv måneder etter at behandlingen er avsluttet.
I noen tilfeller kan du ha kirurgi, enten under lokal eller generell anestesi for å fjerne hele hudområdet som er påvirket av lymfom. Dette er mer sannsynlig hvis du har en enkelt lesjon eller flere mindre lesjoner. Det er mer vanlig brukt som en del av prosessen for å diagnostisere lymfom, snarere enn som en kur.
Systemiske behandlinger
Hvis du har mange områder av kroppen din som er påvirket av lymfomet, kan du ha nytte av en systemisk behandling som kjemoterapi, immunterapi eller målrettet terapi. Disse er beskrevet mer detaljert under neste avsnitt – Behandling for aggressivt kutant lymfom.
Behandling for aggressivt eller avansert kutant lymfom
Aggressive og/eller avanserte kutane lymfomer behandles på samme måte som andre typer aggressive lymfomer og kan omfatte:
Systemiske behandlinger
Kjemoterapi er en type behandling som direkte angriper raskt voksende celler, så den kan være effektiv til å ødelegge raskt voksende lymfomer. Men det kan ikke se forskjellen mellom friske og kreftceller raskt voksende celler, så det kan forårsake noen uønskede bivirkninger som hårtap, kvalme og oppkast, eller diaré eller forstoppelse.
Immunterapier kan hjelpe immunsystemet å finne og bekjempe lymfomet mer effektivt. De kan gjøre dette på flere måter. Noen, for eksempel monoklonale antistoffer, fester seg til lymfomet for å hjelpe immunsystemet ditt å "se" lymfomet slik at det kan gjenkjenne og ødelegge det. De er også i stand til å påvirke strukturen til lymfomcelleveggen, noe som får dem til å dø.
- rituximab er et eksempel på et monoklonalt antistoff som kan brukes til å behandle come B-celle lymfomer inkludert kutant B-celle lymfom hvis de har en CD20 markør på seg.
- Mogamulizumab er et eksempel på et monoklonalt antistoff godkjent for personer med Mycosis Fungides eller Sezary Syndrome.
- Brentuximab vedotin er et eksempel på "konjugert" monoklonalt antistoff som er godkjent for noen andre typer T-celle lymfom som har en CD30-markør på seg. Den har et giftstoff festet (konjugert) til antistoffet, og antistoffet leverer toksinet rett inn i lymfomcellen for å ødelegge det fra innsiden.
Andre, som interleukiner og interferoner, er spesielle proteiner som naturlig forekommer i kroppen vår, men som også kan tas som medisin. De virker ved å øke immunforsvaret ditt, hjelpe det med å vekke andre immunceller, og ved å fortelle kroppen din om å lage flere immunceller for å bekjempe lymfomet.
Du kan ha immunterapi alene, eller i kombinasjon med andre typer behandlinger som kjemoterapi.
Målrettede terapier er medisiner laget som retter seg mot noe spesifikt for lymfomcellen, så de har ofte færre bivirkninger enn andre behandlinger. Disse medisinene virker ved å avbryte signalene lymfomcellene trenger for å overleve. Når de ikke får disse signalene, slutter lymfomcellene å vokse, eller sulter fordi de ikke får i seg de næringsstoffene de trenger for å overleve.
Stamcelletransplantasjon
Stamcelletransplantasjoner brukes bare hvis lymfomet ditt ikke reagerer på andre behandlinger (er refraktært), eller kommer tilbake etter en tid med remisjon (tilbakefall). Det er en flertrinnsbehandling hvor dine egne, eller en donors stamceller (svært umodne blodceller) fjernes gjennom en prosedyre som kalles aferese, og deretter gis til deg på et senere tidspunkt, etter at du har hatt høydose kjemoterapi.
Ved kutant lymfom er det mer vanlig at du mottar stamceller fra en donor i stedet for din egen. Denne typen stamcelletransplantasjon kalles en allogen stamcelletransplantasjon.
Ekstrakorporeal fotoferese (ECP)
Ekstrakorporeal fotoferese er en behandling som hovedsakelig brukes for avansert MF og SS. Det er en prosess med å "vaske" blodet ditt og gjøre immuncellene dine mer reaktive på lymfomet for å få lymfomcellene til å bli drept. Hvis du trenger denne behandlingen, vil legen din kunne gi deg mer informasjon.
Kliniske forsøk
Det anbefales at du når som helst du trenger å starte behandling spør legen din om kliniske studier du kan være kvalifisert for. Kliniske studier er viktige for å finne nye medisiner, eller kombinasjoner av medisiner for å forbedre behandlingen av kutant lymfom i fremtiden.
De kan også tilby deg en sjanse til å prøve en ny medisin, kombinasjon av medisiner eller andre behandlinger som du ikke ville kunne få utenom utprøvingen. Hvis du er interessert i å delta i en klinisk utprøving, spør legen din hvilke kliniske studier du er kvalifisert for.
Det er mange behandlinger og nye behandlingskombinasjoner som for tiden testes i kliniske studier rundt om i verden for pasienter med både nydiagnostiserte og residiverende kutane lymfomer.
Behandlingsalternativer for aggressivt eller sent stadium av kutant lymfom | |
B-celle kutan | T-celle kutan |
|
|
Spør også din hematolog eller onkolog om eventuelle kliniske studier du kan være kvalifisert for. | |
Hva skjer når behandlingen ikke virker, eller lymfomet kommer tilbake
Noen ganger virker ikke behandling for lymfom i begynnelsen. Når dette skjer kalles det refraktært lymfom. I andre tilfeller kan behandlingen fungere bra, men etter en tid med remisjon kan lymfomet komme tilbake - dette kalles et tilbakefall.
Enten du har et residiverende eller refraktært lymfom, vil legen din prøve en annen behandling som kan fungere bedre for deg. Disse neste behandlingene kalles andrelinjebehandlinger, og kan være mer effektive enn den første behandlingen.
Snakk med legen din om hva forventningene til behandlingen din er, og hva vil planen være hvis noen av dem ikke virker.
Hva du kan forvente når behandlingen er ferdig
Når du er ferdig med behandlingen, vil legen din fortsatt ønske å se deg regelmessig. Du vil ha regelmessige kontroller inkludert blodprøver og skanninger. Hvor ofte du har disse testene vil avhenge av dine individuelle forhold, og hematologen din vil kunne fortelle deg hvor ofte de ønsker å se deg.
Det kan være en spennende tid eller en stressende tid når du er ferdig med behandlingen – noen ganger begge deler. Det er ingen rett eller gal måte å føle på. Men det er viktig å snakke om følelsene dine og hva du trenger med dine kjære.
Støtte er tilgjengelig hvis du har vanskeligheter med å takle slutten av behandlingen. Snakk med ditt behandlende team - din hematolog eller spesialist i kreftsykepleier, da de kan henvise deg til rådgivningstjenester på sykehuset. Din lokale lege (allmennlege – fastlege) kan også hjelpe med dette.
Lymfomomsorgssykepleiere
Du kan også ringe eller sende en e-post til en av våre lymfomsykepleiere. Bare klikk på "Kontakt oss"-knappen nederst på skjermen for kontaktinformasjon.
Oppsummering
- Kutant lymfom er en undertype av Non-Hodgkin-lymfom som er et resultat av kreftblodceller kalt lymfocytter, som reiser til og lever i huden din.
- Indolente kutane lymfomer trenger kanskje ikke behandling da de ofte ikke er farlige for helsen din, men du kan få behandling for å håndtere symptomene hvis de gjør deg ukomfortabel, eller hvis lymfomet sprer seg til lymfeknutene eller andre deler av kroppen din.
- Aggressive kutane lymfomer trenger behandling kort tid etter at du er diagnostisert.
- Det er flere forskjellige spesialistleger som kan administrere behandlingen din, og dette vil avhenge av dine individuelle forhold.
- Hvis lymfomet ditt påvirker din mentale helse eller humør, kan du be legen din om en henvisning til en psykolog for å hjelpe deg med å takle det.
- Mange behandlinger er rettet mot å forbedre symptomene dine; Du kan imidlertid også trenge behandlinger for å håndtere lymfomet, og disse kan omfatte kjemoterapi, monoklonale antistoffer, målrettede terapier og stamcelletransplantasjoner.