Oversikt over kronisk lymfatisk leukemi (KLL) / lite lymfatisk lymfom (SLL)
KLL er mer vanlig enn SLL og er den nest vanligste indolente B-cellekreften, hos personer over 70 år. Det er også mer vanlig hos menn enn hos kvinner, og rammer svært sjelden personer under 40 år.
De fleste indolente lymfomer kan ikke kureres, noe som betyr at når du har blitt diagnostisert med KLL/SLL, vil du ha det resten av livet. Men fordi det vokser sakte, kan noen mennesker leve et fullt liv uten symptomer og trenger aldri noen behandling. Mange andre vil imidlertid få symptomer på et tidspunkt og trenger behandling.
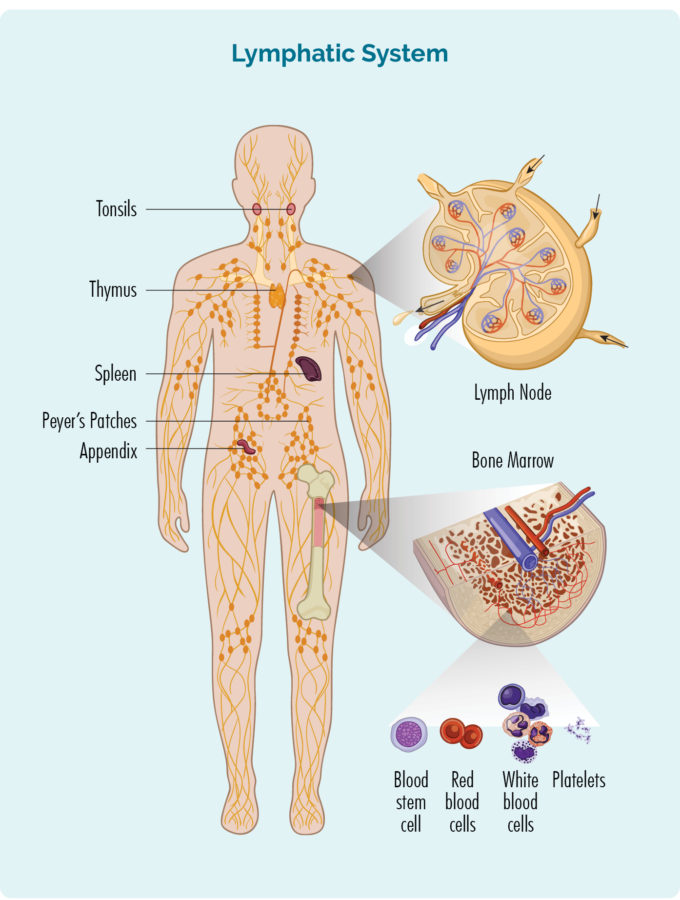
For å forstå CLL / SLL, må du vite litt om dine B-celle lymfocytter
B-celle lymfocytter:
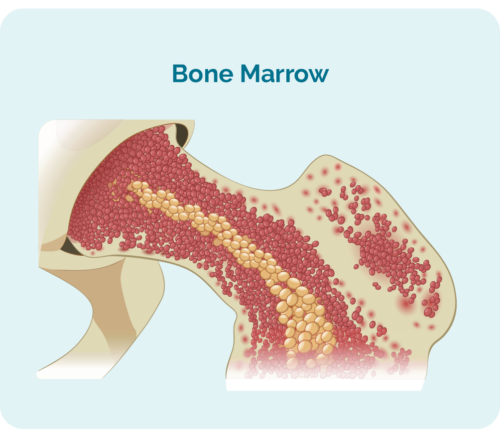
- lages i benmargen (den svampaktige delen i midten av beinet), men lever vanligvis i milten og lymfeknutene.
- er en type hvite blodlegemer.
- bekjempe infeksjoner og sykdommer for å holde deg frisk.
- husk infeksjoner du hadde tidligere, så hvis du får den samme infeksjonen igjen, kan kroppens immunsystem bekjempe den mer effektivt og raskere.
- kan reise gjennom lymfesystemet ditt, til hvilken som helst del av kroppen din for å bekjempe infeksjon eller sykdom.
Hva skjer med B-cellene dine når du har CLL/SLL?
Når du har CLL / SLL, dine B-celle lymfocytter:
- blir unormale og vokser ukontrollert, noe som resulterer i for mange B-celle lymfocytter.
- ikke dø når de burde gjøre plass for nye friske celler.
- vokser for raskt, så de utvikler seg ofte ikke ordentlig og kan ikke fungere ordentlig for å bekjempe infeksjon og sykdom.
- kan ta så mye plass i benmargen at de andre blodcellene dine, som røde blodceller og blodplater kanskje ikke kan vokse ordentlig.
Forstå CLL/SLL
Professor Con Tam, en hematolog som er ekspert på CLL/SLL i Melbourne, forklarer CLL/SLL og svarer på noen av spørsmålene du måtte ha.
Denne videoen ble filmet i september 2022
Pasienterfaring med KLL
Uansett hvor mye informasjon du får fra leger og sykepleiere, kan det likevel hjelpe å høre fra noen som har opplevd KLL/SLL personlig.
Nedenfor har vi en video av Warrens historie der han og kona Kate deler sin erfaring med CLL. Klikk på videoen hvis du vil se.
Symptomer på CLL / SLL
KLL / SLL er saktevoksende kreftformer, så det kan hende du ikke har noen symptomer på det tidspunktet du blir diagnostisert. Ofte vil du bli diagnostisert etter å ha tatt en blodprøve, eller en fysisk undersøkelse for noe annet. Faktisk lever mange mennesker med CLL / SLL lange og sunne liv. Imidlertid kan du utvikle symptomer på et tidspunkt mens du lever med CLL / SLL.
Symptomer du kan få
- uvanlig trøtt (trøtt). Denne typen tretthet blir ikke bedre etter hvile eller søvn
- andpusten
- blåmerker eller blødninger lettere enn vanlig
- infeksjoner som ikke forsvinner, eller som stadig kommer tilbake
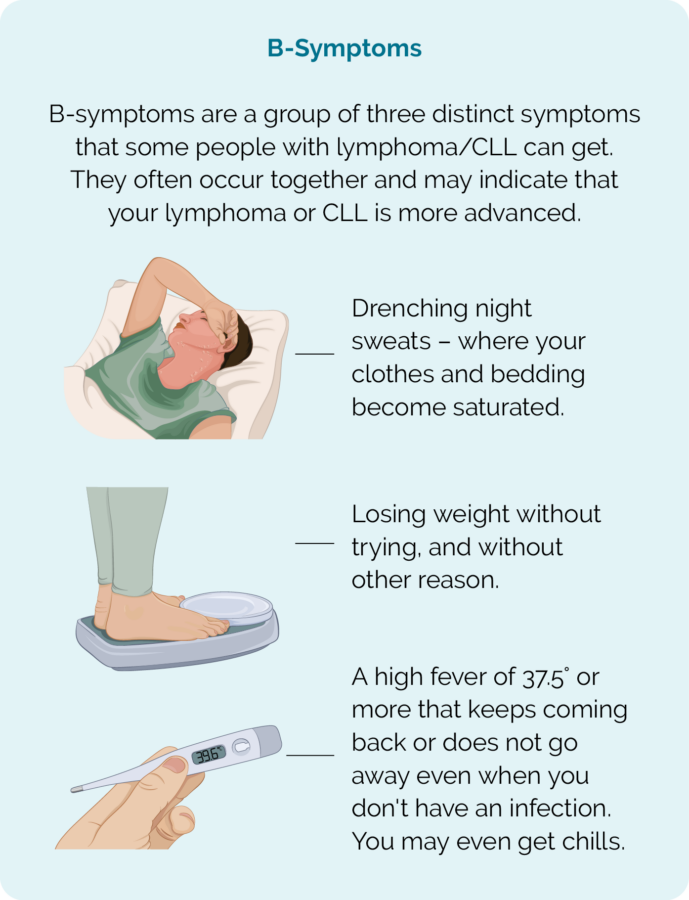
- svetter mer om natten enn vanlig
- gå ned i vekt uten å prøve
- en ny klump i nakken, under armene, lysken eller andre deler av kroppen – disse er ofte smertefrie
- Lavt blodtall som:
- Anemi – lavt hemoglobin (Hb). Hb er et protein på de røde blodcellene som frakter oksygen rundt i kroppen.
- Trombocytopeni - lave blodplater. Blodplater hjelper blodet til å koagulere slik at du ikke blør og får blåmerker for lett. Blodplater kalles også trombocytter.
- Nøytropeni - Lavt antall hvite blodceller kalt nøytrofiler. Nøytrofiler bekjemper infeksjon og sykdom.
- B-symptomer (se bilde)
Når bør du søke medisinsk råd
Det er ofte andre årsaker til disse symptomene, som infeksjon, aktivitetsnivå, stress, visse medisiner eller allergier. Men det er viktig at du oppsøk legen din hvis du opplever noen av disse symptomene som varer i mer enn en uke, eller hvis de kommer plutselig uten kjent årsak.
Hvordan diagnostiseres CLL/SLL
Det kan være vanskelig for legen din å diagnostisere KLL/SLL. Symptomene er ofte vage, og ligner på de du kan ha med andre mer vanlige sykdommer, som infeksjoner og allergier. Du kan heller ikke ha noen symptomer, så det er vanskelig å vite når du skal se etter CLL / SLL. Men hvis du går til legen din med noen av symptomene ovenfor, vil de kanskje ta en blodprøve og fysisk undersøkelse.
Hvis de mistenker at du kan ha en blodkreft som lymfom eller leukemi, vil de anbefale flere tester for å få et bedre bilde av hva som skjer.
biopsier
For å diagnostisere KLL/SLL trenger du biopsier av dine hovne lymfeknuter og benmargen. En biopsi er når et lite stykke vev fjernes og undersøkes i laboratoriet under et mikroskop. Patologen vil da se på måten, og hvor raskt cellene dine vokser.
Det er forskjellige måter å få den beste biopsien på. Legen din vil være i stand til å diskutere den beste typen for din situasjon. Noen av de mer vanlige biopsiene inkluderer:
Eksisjonsknutebiopsi
Denne typen biopsi fjerner en hel lymfeknute. Hvis lymfeknuten din er nær huden din og lett føles, vil du sannsynligvis ha en lokalbedøvelse for å bedøve området. Deretter vil legen din lage et kutt (også kalt et snitt) i huden din nær eller over lymfeknuten. Lymfeknuten din vil bli fjernet gjennom snittet. Du kan ha sting etter denne prosedyren og litt dressing over toppen.
Hvis lymfeknuten er for dyp til at legen kan føle, kan det hende du må få utført eksisjonsbiopsien på en operasjonsstue på sykehus. Du kan få en generell anestesi - som er en medisin for å få deg til å sove mens lymfeknuten fjernes. Etter biopsien vil du ha et lite sår, og kan ha sting med litt dressing over toppen.
Legen eller sykepleieren din vil fortelle deg hvordan du skal ta vare på såret, og når de vil se deg igjen for å fjerne stingene.
Kjerne- eller finnålsbiopsi
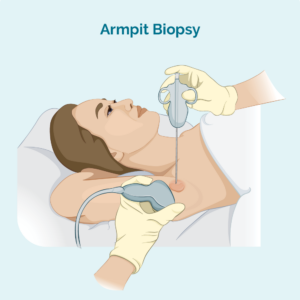
Denne typen biopsi tar bare en prøve fra den berørte lymfeknuten – den fjerner ikke hele lymfeknuten. Legen din vil bruke en nål eller annen spesiell enhet for å ta prøven. Du vil vanligvis ha en lokalbedøvelse. Hvis lymfeknuten er for dyp til at legen din kan se og føle, kan du få biopsien utført på røntgenavdelingen. Dette er nyttig for dypere biopsier fordi radiologen kan bruke ultralyd eller røntgen for å se lymfeknuten og sørge for at de får nålen på rett sted.
En kjernenålbiopsi gir en større biopsiprøve enn en finnålsbiopsi.
Benmargsbiopsi
Denne biopsien tar en prøve fra benmargen i midten av beinet. Det tas vanligvis fra hoften, men avhengig av dine individuelle omstendigheter kan det også tas fra andre bein som brystbenet ditt (brystbenet).
Du vil bli gitt en lokalbedøvelse og kan ha litt sedasjon, men du vil være våken for prosedyren. Du kan også få smertestillende medisiner. Legen vil plassere en nål gjennom huden din og inn i beinet for å fjerne den lille benmargsprøven.
Du kan få en kjole du kan skifte til eller være i stand til å bruke dine egne klær. Hvis du bruker dine egne klær, sørg for at de er løse og gir enkel tilgang til hoften.
Tester biopsiene dine
Din biopsi og blodprøver vil bli sendt til patologien og sett på under et mikroskop. På denne måten kan legene finne ut om CLL / SLL er i benmargen, blodet og lymfeknutene dine, eller om den er begrenset til bare ett eller to av disse områdene.
Patologen vil gjøre en ny test på lymfocyttene dine kalt "flowcytometri". Dette er en spesiell test for å se på eventuelle proteiner eller "celleoverflatemarkører" på lymfocyttene dine som hjelper til med å diagnostisere CLL/SLL eller andre undertyper av lymfom. Disse proteinene og markørene kan også gi legen informasjon om hvilken type behandling som kan fungere best for deg.
Venter på resultater
Det kan ta opptil flere uker å få tilbake alle testresultatene. Å vente på disse resultatene kan være en veldig vanskelig tid. Det kan hjelpe å snakke med familie eller venner, en rådmann eller kontakte oss på Lymphoma Australia. Du kan kontakte våre lymfomsykepleiere på e-post sykepleier@lymphoma.org.au eller ring 1800 953 081.
Du kan også like å bli med i en av våre sosiale mediegrupper for å chatte med andre som har vært i en lignende situasjon. Du finner oss på:
Iscenesettelse av CLL / SLL
Iscenesettelse er måten legen din kan forklare hvor mye av kroppen din som er påvirket av lymfomet, og hvordan lymfomcellene vokser.
Du må kanskje ha noen ekstra tester for å finne ut stadiet ditt.
For å finne ut mer om iscenesettelse, klikk på bryterne nedenfor.
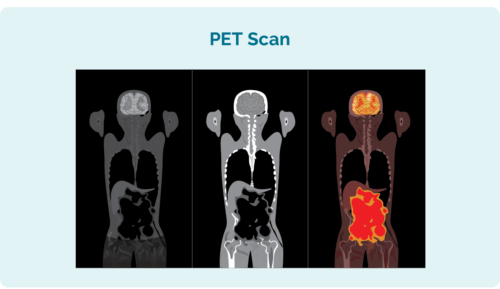
Ytterligere tester du kan ha for å se hvor langt CLL / SLL har spredt seg inkluderer:
- Positron emisjonstomografi (PET) skanning. Dette er en skanning av din hele kroppen som lyser opp områder som kan være påvirket av CLL / SLL. Resultatene kan ligne på bildet til venstre.
- Computertomografi (CT) skanning. Dette gir en mer detaljert skanning enn en røntgen, men av et bestemt område som brystet eller magen.
- Lumbalpunksjon - Legen din vil bruke en nål for å ta en prøve av væske fra nær ryggraden din. Dette gjøres for å sjekke om lymfomet ditt er i hjernen eller ryggmargen. Du trenger kanskje ikke denne testen, men legen din vil gi deg beskjed hvis du gjør det.
En av hovedforskjellene i CLL / SLL (bortsett fra deres plassering) er måten de er iscenesatt på.
Hva betyr iscenesettelse?
Etter at du har blitt diagnostisert, vil legen din se på alle testresultatene dine for å finne ut hvilket stadium din CLL/SLL er på. Staging forteller legen:
- hvor mye CLL / SLL er i kroppen din
- hvor mange områder av kroppen din har kreft B-cellene og
- hvordan kroppen din takler sykdommen.
Dette iscenesettelsessystemet vil se på din CLL for å se om du har eller ikke har noen av følgende:
- høye nivåer av lymfocytter i blodet eller benmargen – dette kalles lymfocytose (lim-foe-cy-toe-sis)
- hovne lymfeknuter - lymfadenopati (limf-a-den-op-ah-thee)
- en forstørret milt - splenomegali (splen-oh-meg-ah-lee)
- lave nivåer av røde blodlegemer i blodet ditt - anemi (a-nee-mee-yah)
- lave nivåer av blodplater i blodet ditt - trombocytopeni (trom-bue-cy-toe-pee-nee-yah)
- forstørret lever - hepatomegali (hep-at-o-meg-a-lee)
Hva hvert trinn betyr
| RAI trinn 0 | Lymfocytose og ingen forstørrelse av lymfeknuter, milt eller lever, og med nesten normalt antall røde blodlegemer og blodplater. |
| RAI trinn 1 | Lymfocytose pluss forstørrede lymfeknuter. Milten og leveren er ikke forstørret, og antallet røde blodlegemer og blodplater er normalt eller bare litt lavt. |
| RAI trinn 2 | Lymfocytose pluss en forstørret milt (og muligens en forstørret lever), med eller uten forstørrede lymfeknuter. Antall røde blodlegemer og blodplater er normalt eller bare litt lavt |
| RAI trinn 3 | Lymfocytose pluss anemi (for få røde blodlegemer), med eller uten forstørrede lymfeknuter, milt eller lever. Blodplateantallet er nesten normalt. |
| RAI trinn 4 | Lymfocytose pluss trombocytopeni (for få blodplater), med eller uten anemi, forstørrede lymfeknuter, milt eller lever. |
*Lymfocytose betyr for mange lymfocytter i blodet eller benmargen
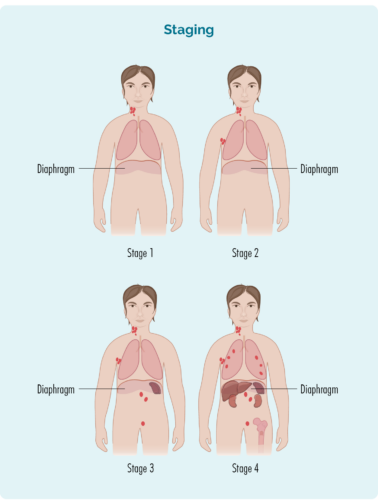
Stadiet ditt er utarbeidet basert på:
- antall og plassering av lymfeknuter som er berørt
- hvis de berørte lymfeknutene er over, under eller på begge sider av mellomgulvet (mellomgulvet er en stor, kuppelformet muskel under brystkassen som skiller brystet fra magen)
- hvis sykdommen har spredt seg til benmargen eller til andre organer som lever, lunger, bein eller hud
| 1 internship | ett lymfeknuteområde er påvirket, enten over eller under diafragma* |
| 2 internship | to eller flere lymfeknuteområder er påvirket på samme side av mellomgulvet* |
| 3 internship | minst ett lymfeknuteområde over og minst ett lymfeknuteområde under diafragma* er påvirket |
| 4 internship | lymfom er i flere lymfeknuter og har spredt seg til andre deler av kroppen (f.eks bein, lunger, lever) |
I tillegg kan det være en bokstav "E" etter scenen. E betyr at du har noe SLL i et organ utenfor lymfesystemet ditt, som lever, lunge, bein eller hud | |
Spørsmål til legen din før du starter behandlingen
Legeavtaler kan være stressende og å lære om sykdommen din og potensielle behandlinger kan være som å lære et nytt språk. Når du lærer
Det kan være vanskelig å vite hvilke spørsmål du skal stille når du starter behandlingen. Hvis du ikke vet, hva du ikke vet, hvordan kan du vite hva du skal spørre om?
Å ha riktig informasjon kan hjelpe deg med å føle deg mer selvsikker og vite hva du kan forvente. Det kan også hjelpe deg med å planlegge på forhånd for det du måtte trenge.
Vi har satt sammen en liste over spørsmål du kan finne nyttige. Selvfølgelig er alles situasjon unik, så disse spørsmålene dekker ikke alt, men de gir en god start.
Klikk på lenken nedenfor for å laste ned en utskrivbar PDF med spørsmål til legen din.
Forstå din CLL / SLL genetikk
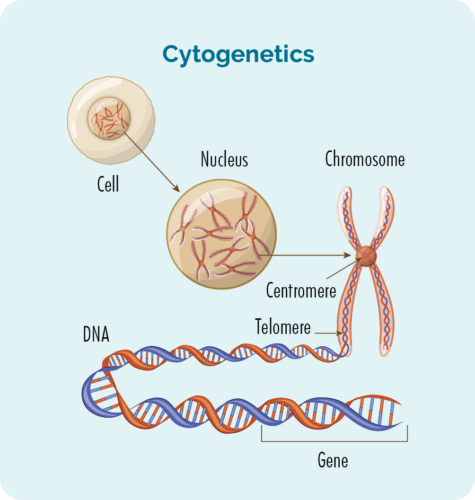
Det er mange genetiske faktorer som kan være involvert i din CLL / SLL. Noen kan ha bidratt til utviklingen av sykdommen din, og andre gir nyttig informasjon om hva som er den beste typen behandling for deg. For å finne ut hvilke genetiske faktorer som er involvert, må du få utført cytogenetiske tester.
Cytogenetiske tester
Cytogenetiske tester gjøres på blodet ditt og biopsier for å se etter endringer i kromosomene eller genene dine. Vi har vanligvis 23 par kromosomer, men hvis du har CLL/SLL kan kromosomene dine se litt annerledes ut.
Kromosomer
Alle cellene i kroppen vår (unntatt røde blodceller) har en kjerne som er der kromosomene våre finnes. Kromosomer inne i cellene er lange DNA-tråder (deoksyribonukleinsyre). DNA er hoveddelen av kromosomet som holder cellens instruksjoner og denne delen kalles et gen.
Gener
Gener forteller proteinene og cellene i kroppen din hvordan de skal se ut eller opptre. Hvis det er en endring (variasjon eller mutasjon) i disse kromosomene eller genene, vil ikke proteinene og cellene dine fungere som de skal, og du kan utvikle forskjellige sykdommer. Med CLL/SLL kan disse endringene endre måten B-cellelymfocyttene dine utvikler og vokser på, og føre til at de blir kreft.
De tre hovedendringene som kan skje med CLL / SLL kalles en sletting, en translokasjon og en mutasjon.
Vanlige mutasjoner i CLL / SLL
En sletting er når en del av kromosomet ditt mangler. Hvis slettingen din er en del av det 13. eller 17. kromosomet, kalles det enten "del(13q)" eller "del(17p)". "q" og "p" forteller legen hvilken del av kromosomet som mangler. Det er det samme for andre slettinger.
Hvis du har en translokasjon, betyr det at en liten del av to kromosomer – kromosom 11 og kromosom 14 for eksempel, bytter plass med hverandre. Når dette skjer, kalles det "t(11:14)".
Hvis du har en mutasjon, kan det bety at du har et ekstra kromosom. Dette kalles Trisomi 12 (et ekstra 12. kromosom). Eller du kan ha andre mutasjoner kalt IgHV-mutasjon eller Tp53-mutasjon. Alle disse endringene kan hjelpe legen din med å finne den beste behandlingen for deg, så sørg for at du spør legen din om å forklare dine individuelle endringer.
Du må ha cytogenetiske tester når du får diagnosen KLL/SLL og før behandling. Cytogenetiske tester er når en forsker ser på blod- og svulstprøven din for å se etter genetiske varianser (mutasjoner) som kan være involvert i sykdommen din.
Alle med CLL/SLL bør ha genetisk testing før du starter behandlingen.
Noen av disse testene trenger du bare å ha én gang fordi resultatene forblir de samme gjennom hele livet. Andre tester kan det hende du må ha før hver behandling, eller til forskjellige tider under reisen med CLL/SLL. Dette er fordi det over tid kan oppstå nye genetiske mutasjoner som følge av behandling, din sykdom eller andre faktorer.
De mer vanlige cytogenetiske testene du vil ha inkluderer:
IgHV-mutasjonsstatus
Dette bør du ha før første behandling bare. IgHV endres ikke over tid, så det må kun testes én gang. Dette vil bli rapportert som enten en mutert IgHV eller en umutert IgHV.
FISK test
Dette bør du ha før første og hver behandling. Genetiske endringer på FISH-testen din kan endre seg over tid, så det anbefales at den testes før du starter behandlingen første gang, og regelmessig gjennom hele behandlingen. Den kan vise om du har en sletting, en translokasjon eller et ekstra kromosom. Dette vil bli rapportert som del(13q), del(17p), t(11:14) eller Trisomi 12. Selv om dette er de vanligste variasjonene for personer med CLL/SLL, kan det hende at du har en annen variant, men rapporteringen vil være lik disse.
(FISH står for Flysrør In Situ Hybridisering og er en testteknikk utført i patologi)
TP53 mutasjonsstatus
Dette bør du ha før første og hver behandling. TP53 kan endres over tid, så det anbefales at den testes før behandlingsstart første gang, og regelmessig gjennom hele behandlingen. TP53 er et gen som gir koden for at et protein kalt p53 skal lages. p53 er et svulstundertrykkende protein og stopper kreftceller i å vokse. Hvis du har en TP53-mutasjon, kan du kanskje ikke lage p53-proteinet, noe som betyr at kroppen din ikke er i stand til å stoppe kreftcellene fra å utvikle seg.
Hvorfor er det viktig?
Det er viktig å forstå disse siden vi vet at ikke alle mennesker med CLL/SLL har de samme genetiske variasjonene. Variasjonene gir informasjon til legen din om hvilken type behandling som kan fungere, eller sannsynligvis ikke vil fungere for din spesielle CLL/SLL.
Snakk med legen din om disse testene og hva resultatene dine betyr for behandlingsalternativene dine.
For eksempel vet vi hvis du har en TP53-mutasjon, en umutert IgHV eller del(17p) bør du ikke få kjemoterapi siden det ikke vil fungere for deg. Men dette betyr ikke at det ikke er noen behandling. Det er noen målrettede behandlinger tilgjengelig som kan fungere godt for personer med disse variasjonene. Vi vil diskutere disse i neste avsnitt.
Behandling for KLL/SLL
Når alle resultatene fra biopsien, cytogenetisk testing og iscenesettelsesskanningene er fullført, vil legen din gjennomgå disse for å bestemme best mulig behandling for deg. På noen kreftsentre kan legen din også møte et team av spesialister for å diskutere det beste behandlingsalternativet. Dette kalles en tverrfaglig team (MDT) møte.
Hvordan velges behandlingsplanen min?
Legen din vil vurdere mange faktorer om din CLL / SLL. Beslutninger om når eller om du må starte og hvilken behandling som er best er basert på:
- ditt individuelle stadium av lymfom, genetiske endringer og symptomer
- din alder, tidligere sykehistorie og generell helse
- ditt nåværende fysiske og mentale velvære og pasientens preferanser.
Andre tester
Legen din vil bestille flere tester før du starter behandlingen for å sikre at hjertet, lungene og nyrene dine er i stand til å takle behandlingen. Ekstra tester kan inkludere et EKG (elektrokardiogram), lungefunksjonstest eller 24-timers urinsamling.
Legen eller kreftsykepleieren din kan forklare behandlingsplanen din og mulige bivirkninger for deg. De kan også svare på alle spørsmål du måtte ha. Det er viktig at du stiller legen din og/eller kreftsykepleieren spørsmål om alt du ikke forstår.
Kontakt
Å vente på resultatene kan være en tid med ekstra stress og angst for deg og dine kjære. Det er viktig å utvikle et sterkt nettverk av støtte i denne tiden. Du trenger dem hvis du også har behandling.
Lymphoma Australia vil gjerne være en del av ditt støttenettverk. Du kan ringe eller sende e-post til Lymphoma Australia Nurse Helpline med spørsmålene dine, så kan vi hjelpe deg med å få riktig informasjon. Du kan også bli med på våre sosiale medier-sider for ekstra støtte. Vår Lymphoma Down Under-side på Facebook er også et flott sted å komme i kontakt med andre rundt Australia og New Zealand som lever med lymfom
Hjelpelinje for lymfomomsorgssykepleier:
Telefon: 1800 953 081
E-post: sykepleier@lymphoma.org.au
Behandlingsalternativer kan omfatte ett av følgende:
Se og vent (aktiv overvåking)
Rundt 1 av 10 personer med KLL/SLL trenger kanskje aldri behandling. Det kan holde seg stabilt med få eller ingen symptomer i mange måneder eller år. Men noen av dere kan ha flere behandlingsrunder etterfulgt av remisjon. Hvis du ikke trenger behandling med en gang eller har tid mellom remisjoner, vil du bli behandlet med watch and wait (også kalt aktiv overvåking). Det finnes mange gode behandlinger for KLL tilgjengelig, og kan derfor kontrolleres i mange år.
Støttende omsorg
Støttende behandling er tilgjengelig hvis du står overfor alvorlig sykdom. Det kan hjelpe deg å få færre symptomer, og bli raskere bedre.
Leukemiske celler (kreftformede B-cellene i blodet ditt og benmargen) kan vokse ukontrollert og fortrenge benmargen, blodbanen, lymfeknutene, leveren eller milten. Fordi benmargen er overfylt med CLL / SLL-celler som er for unge til å fungere ordentlig, vil dine normale blodceller bli påvirket. Støttende behandling kan omfatte ting som at du har blod- eller blodplatetransfusjoner, eller du kan ha antibiotika for å forhindre eller behandle infeksjoner.
Støttende behandling kan innebære en konsultasjon med et spesialisert omsorgsteam (som kardiologi hvis du har problemer med hjertet ditt) eller palliativ behandling for å håndtere symptomene dine. Det kan også være å ha samtaler om dine preferanser for dine helsebehov i fremtiden. Dette kalles Advanced Care Planning.
Palliativ omsorg
Det er viktig å vite at det palliative teamet kan tilkalles når som helst i løpet av behandlingen, ikke bare ved livets slutt. Palliative team er gode på å støtte mennesker med beslutninger de må ta mot slutten av livet. Men, de passer ikke bare på mennesker som dør. De er også eksperter på å håndtere vanskelige å kontrollere symptomer når som helst gjennom reisen din med CLL/SLL. Så ikke vær redd for å be om deres innspill.
Hvis du og legen din bestemmer deg for å bruke støttende behandling, eller slutte med kurativ behandling for lymfom, kan mange ting gjøres for å hjelpe deg å holde deg så sunn og komfortabel som mulig i en stund.
Kjemoterapi (kjemoterapi)
Du kan ha disse medisinene som en tablett og/eller bli gitt som et drypp (infusjon) i venen (i blodet) på en kreftklinikk eller sykehus. Flere forskjellige cellegiftmedisiner kan kombineres med en immunterapimedisin. Kjemoterapi dreper raskt voksende celler, så det kan også påvirke noen av dine gode celler som vokser raskt og forårsake bivirkninger.
Monoklonalt antistoff (MAB)
Du kan ha en MAB-infusjon på en kreftklinikk eller sykehus. MAB fester seg til lymfomcellen og tiltrekker andre sykdommer som bekjemper hvite blodceller og proteiner til kreften. Dette hjelper ditt eget immunsystem til å bekjempe CLL / SLL.
Kjemo-immunterapi
Kjemoterapi (for eksempel FC) kombinert med immunterapi (for eksempel rituximab). Begynnelsen av immunterapimedisinen legges vanligvis til forkortelsen for kjemoterapiregimet, for eksempel FCR.
Målrettet terapi
Du kan ta disse som en tablett enten hjemme eller på sykehus. Målrettede terapier fester seg til lymfomcellen og blokkerer signaler den trenger for å vokse og produsere flere celler. Dette stopper kreften i å vokse, og fører til at lymfomcellene dør. For mer informasjon om disse behandlingene, se vår oral terapi faktaark.
Stamcelletransplantasjon (SCT)
Hvis du er ung og har aggressiv (hurtigvoksende) KLL/SLL, kan en SCT brukes, men dette er sjelden. For å lære mer om stamcelletransplantasjoner, se faktaarkene Transplantasjoner i lymfom
Starter terapi
Mange mennesker med CLL/SLL vil ikke trenge behandling når de først blir diagnostisert. I stedet vil du gå på vakt og vente. Dette er vanlig for personer med stadium 1 eller 2 sykdom, og til og med noen mennesker med stadium 3 sykdom.
Hvis du har stadium 3 eller 4 CLL/SLL, kan det hende du må starte behandling. Når du starter behandling for første gang, kalles det førstelinjebehandling. Du kan ha mer enn én medisin, og disse kan inkludere kjemoterapi, et monoklonalt antistoff eller målrettet terapi.
Når du har disse behandlingene, vil du ha dem i sykluser. Det betyr at du vil ha behandlingen, deretter en pause, så en ny runde (syklus) med behandling. For de fleste med CLL/SLL er kjemoimmunterapi effektivt for å oppnå remisjon (ingen tegn på kreft).
Genetiske mutasjoner og behandling
Noen genetiske abnormiteter kan bety at målrettede terapier vil fungere best for deg, og andre genetiske abnormiteter - eller normal genetikk kan bety at kjemoimmunterapi vil fungere best.
Normal IgHV (umutert IgHV) ELLER 17p sletting ELLER a mutasjon i TP53-genet ditt
Din CLL/SLL vil sannsynligvis ikke svare på cellegift, men det kan reagere på en av disse målrettede behandlingene i stedet:
- Ibrutinib - en målrettet terapi kalt en BTK-hemmer
- Acalabrutinib – en målrettet terapi (BTK-hemmer) med eller uten et monoklonalt antistoff kalt obinutuzumab
- Venetoclax & Obinutuzumab - venetoclax er en type målrettet terapi kalt en BCL-2-hemmer, obinutuzumab er et monoklonalt antistoff
- Idelalisib og rituximab – idelalisib er en målrettet terapi kalt en PI3K-hemmer, og rituximab er et monoklonalt antistoff
- Du kan også være kvalifisert til å delta i en klinisk studie – Spør legen din om dette
Viktig informasjon – Ibrutinib og Acalabrutinib er for tiden TGA-godkjent, noe som betyr at de er tilgjengelige i Australia. Imidlertid er de foreløpig ikke PBS oppført som førstelinjebehandling ved KLL/SLL. Dette betyr at de koster mye penger å få tilgang til. Det kan være mulig å få tilgang til medisinene på "medfølende grunner", som betyr at kostnaden helt eller delvis dekkes av legemiddelfirmaet. Hvis du har normal (umutert) IgHV, eller 17p-sletting, spør legen din om medfølende tilgang til disse medisinene.
Lymfom Australia tar til orde for personer med CLL/SLL ved å sende inn en søknad til Pharmaceutical Benefits Advisory Committee (PBAC) for å utvide PBS-listen for disse medisinene for førstelinjebehandling; gjør disse medisinene mer tilgjengelige for flere personer med CLL/SLL.
Du kan også bidra til å øke bevisstheten og legge inn din egen innsending til PBAC for PBS-oppføringen som førstelinjebehandling av klikke her.
Mutated IgHV, eller andre varianter enn de ovenfor
Du kan bli tilbudt standardbehandlinger for KLL/SLL inkludert kjemoterapi eller kjemoimmunterapi. Immunterapien (rituximab eller obinutuzumab) vil bare fungere hvis CLL/SLL-cellene dine har en celleoverflatemarkør kalt CD20 på dem. Legen din kan fortelle deg om cellene dine har CD20.
Det finnes noen forskjellige medisiner og kombinasjoner legen din kan velge mellom hvis du har en mutert IgHV . Disse inkluderer:
- Bendamustine & rituximab (BR) – bendamustin er en kjemoterapi og rituximab er et monoklonalt antistoff. De gis begge som infusjon.
- Fludarabin, cyklofosfamid og rituximab (FC-R). Fludarabin og cyklofosfamid er kjemoterapi og rituximab er et monoklonalt antistoff.
- Klorambucil og Obinutuzumab – Klorambucil er en kjemoterapitablett og obinutuzumab er et monoklonalt antistoff. Det gis hovedsakelig til eldre, mer skrøpelige mennesker.
- Klorambucil – en kjemoterapitablett
- Du kan også være kvalifisert til å delta i en klinisk studie
Hvis du vet navnet på behandlingen du skal ha, kan du finne mer informasjon her.
Remisjon og tilbakefall
Etter behandlingen vil de fleste av dere gå i remisjon. Remisjon er en periode hvor du ikke har noen tegn på KLL/SLL igjen i kroppen, eller når KLL/SLL er under kontroll og ikke trenger behandling. Remisjon kan vare i mange år, men etter hvert kommer KLL vanligvis tilbake (tilbakefall) og en annen behandling gis.
Ildfast CLL / SLL
Få av dere oppnår kanskje ikke remisjon med førstelinjebehandlingen. Hvis dette skjer, kalles din CLL / SLL "ildfast". Hvis du har refraktær CLL/SLL, vil legen din sannsynligvis ønske å prøve en annen medisin.
Behandling du har hvis du har refraktær KLL/SLL eller etter et tilbakefall kalles andrelinjebehandling. Målet med andrelinjebehandling er å sette deg i remisjon igjen.
Hvis du har ytterligere remisjon, så tilbakefall og mer behandling, disse neste behandlingene kalles tredjelinjebehandling, fjerdelinjebehandling og slikt.
Du kan trenge flere typer behandling for din CLL/SLL. Eksperter oppdager nye og mer effektive behandlinger som øker lengden på remisjoner. Hvis din CLL/SLL ikke responderer godt på behandlingen eller det er et tilbakefall svært raskt etter behandling (innen seks måneder), er dette kjent som refraktær CLL/SLL, og en annen type behandling vil være nødvendig.
Hvordan andrelinjebehandling velges
Ved tilbakefallstidspunktet vil valg av behandling avhenge av flere faktorer, inkludert.
- Hvor lenge var du i remisjon
- Din generelle helse og alder
- Hvilken KLL-behandling/-er du har fått tidligere
- Dine preferanser.
Dette mønsteret kan gjenta seg over mange år. Nye målrettede terapier er tilgjengelige for residiverende eller refraktær sykdom, og noen vanlige behandlinger for residiverende CLL/SLL kan omfatte følgende:
- Venetoclax - en målrettet terapi (BCL2-hemmer) – et nettbrett
- Ibrutinib (Ibruvica) – en målrettet terapi (BTK-hemmer) – tablett
- Acalabrutinib – en målrettet terapi (BTK-hemmer) – tablett
- Idelalisib og Rituximab – idelalisib er en målrettet terapi (PI3K-hemmer) og rituximab er et monoklonalt antistoff. Idelalisib er en tablett og rituximab gis som drypp i blodårene dine.
Du finner mer informasjon om målrettede terapier her.
Hvis du er ung og sprek (annet enn å ha CLL/SLL) kan du kanskje ha en Allogen stamcelletransplantasjon.
Det anbefales at du når som helst du trenger å starte nye behandlinger spør legen din om kliniske studier du kan være kvalifisert for. Kliniske studier er viktige for å finne nye medisiner, eller kombinasjoner av medisiner for å forbedre behandlingen av KLL/SLL i fremtiden.
De kan også tilby deg en sjanse til å prøve en ny medisin, kombinasjon av medisiner eller andre behandlinger som du ikke ville være i stand til å få utenom prøveperioden. Hvis du er interessert i å delta i en klinisk utprøving, spør legen din hvilke kliniske studier du er kvalifisert for.
Noen behandlinger testes for CLL/SLL
Det er mange behandlinger og nye behandlingskombinasjoner som for tiden testes i kliniske studier rundt om i verden for pasienter med både nylig diagnostisert og residiverende CLL. Noen terapier som undersøkes er;
- Venetoclax kombinasjonsbehandling – bruk av venetoclax med andre typer behandling
- Zanubrutinib - en kapsel som er en målrettet terapi (BTK-hemmer)
- Chimeric antigen reseptor T-celleterapi (CAR T-celle terapi)
Du kan også lese vår 'Forstå kliniske studier faktaark eller besøk vår webside for mer informasjon om kliniske studier
Prognose for KLL / SLL – og hva som skjer når behandlingen avsluttes
Prognose ser på hva det forventede resultatet av din CLL / SLL vil være, og hvilken innvirkning behandlingen sannsynligvis vil ha.
KLL / SLL kan ikke kureres med dagens behandlinger. Dette betyr at når du først er diagnostisert, vil du ha CLL / SLL for resten av livet ... Men mange mennesker lever fortsatt et langt og sunt liv med CLL / SLL. Hensikten eller intensjonen med behandlingen er å holde CLL/SLL på et håndterbart nivå og sikre at du har få eller ingen symptomer som påvirker livskvaliteten din.
Alle med CLL / SLL har forskjellige risikofaktorer, inkludert alder, medisinsk historie og genetikk. Så det er veldig vanskelig å snakke om prognose i generell forstand. Det anbefales at du snakker med din spesialist om dine egne risikofaktorer, og hvordan disse kan påvirke prognosen din.
Overlevelse – Å leve med kreft
En sunn livsstil, eller noen positive livsstilsendringer etter behandling kan være til stor hjelp for restitusjonen din. Det er mange ting du kan gjøre for å hjelpe deg med å leve godt med CLL / SLL.
Mange opplever at etter en kreftdiagnose, eller behandling, endres deres mål og prioriteringer i livet. Å bli kjent med hva din "nye normal" er, kan ta tid og være frustrerende. Forventningene til familie og venner kan være annerledes enn dine. Du kan føle deg isolert, trøtt eller en rekke forskjellige følelser som kan endre seg hver dag. Hovedmålene etter behandlingen for din CLL / SLL er å komme tilbake til livet og:
- være så aktiv som mulig i jobb, familie og andre livsroller
- redusere bivirkninger og symptomer på kreften og dens behandling
- identifisere og håndtere eventuelle sene bivirkninger
- bidra til å holde deg så uavhengig som mulig
- forbedre din livskvalitet og opprettholde god mental helse
Kreftrehabilitering
Ulike typer kreftrehabilitering kan anbefales til deg. Dette kan bety hvilken som helst av et bredt spekter av tjenester som:
- fysioterapi, smertebehandling
- planlegging av ernæring og trening
- emosjonell, karriere- og økonomisk rådgivning
Vi har noen gode tips i våre faktaark nedenfor:
- Frykt for tilbakefall av kreft og skanningsangst
- Søvnbehandling og lymfom
- Trening og lymfom
- Tretthet og lymfom
- Seksualitet og intimitet
- Emosjonell påvirkning av lymfomdiagnose og behandling
- Emosjonell påvirkning av å leve med lymfom
- Emosjonell påvirkning av lymfom etter fullført lymfombehandling
- Omsorg for noen med lymfom
- Emosjonell påvirkning av residiverende eller refraktær lymfom
- Komplementære og alternative terapier: Lymfom
- Egenomsorg og lymfom
- Ernæring og lymfom
Transformert lymfom (Richters transformasjon)
Hva er transformasjon
Et transformert lymfom er et lymfom som opprinnelig ble diagnostisert som indolent (saktevoksende), men som har forvandlet seg til en aggressiv (hurtigvoksende) sykdom.
Transformasjon er sjelden, men kan skje hvis gener i de indolente lymfomcellene blir skadet over tid. Dette kan skje naturlig, eller som et resultat av noen behandlinger, og få cellene til å vokse raskere. Når dette skjer i CLL / SLL kalles det Richters syndrom (RS).
Hvis dette skjer, kan din CLL/SLL forvandles til en type lymfom kalt diffust stort B-celle lymfom (DLBCL) eller enda mer sjelden et T-celle lymfom.
For mer informasjon om transformert lymfom, se vår faktaark her.