ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ (HL) ਕੀ ਹੈ








HL ਇੱਕ ਕਿਸਮ ਦਾ ਕੈਂਸਰ ਹੈ ਜੋ ਤੁਹਾਡੇ ਖੂਨ ਦੇ ਕੁਝ ਸੈੱਲ, ਜਿਸਨੂੰ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ ਕਹਿੰਦੇ ਹਨ, ਬਹੁਤ ਜ਼ਿਆਦਾ ਵਧਦੇ ਹਨ, ਅਤੇ ਸਹੀ ਢੰਗ ਨਾਲ ਕੰਮ ਕਰਨਾ ਬੰਦ ਕਰ ਦਿੰਦੇ ਹਨ। ਲਿਮਫੋਸਾਈਟਸ ਵਿਸ਼ੇਸ਼ ਸੈੱਲ ਹੁੰਦੇ ਹਨ, ਇਸ ਲਈ ਛੋਟੇ ਤੁਹਾਨੂੰ ਉਹਨਾਂ ਨੂੰ ਮਾਈਕ੍ਰੋਸਕੋਪ ਨਾਲ ਦੇਖਣ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਉਹ ਖੂਨ ਦੇ ਸੈੱਲ ਦੀ ਇੱਕ ਕਿਸਮ ਹਨ, ਅਤੇ ਉਹਨਾਂ ਦਾ ਕੰਮ ਕੀਟਾਣੂਆਂ ਨਾਲ ਲੜਨਾ ਹੈ ਜੋ ਤੁਹਾਨੂੰ ਬਿਮਾਰ ਕਰ ਸਕਦੇ ਹਨ। ਉਨ੍ਹਾਂ ਵਿੱਚੋਂ ਕੁਝ ਕੈਂਸਰ ਨਾਲ ਵੀ ਲੜ ਸਕਦੇ ਹਨ।
ਕੈਂਸਰ ਦਾ ਮਤਲਬ ਹੈ ਕਿ ਸੈੱਲ:
- ਵਧਦੇ ਹਨ ਜਦੋਂ ਉਹ ਨਹੀਂ ਹੋਣੇ ਚਾਹੀਦੇ ਹਨ
- ਉਸ ਤਰ੍ਹਾਂ ਦਾ ਵਿਵਹਾਰ ਨਾ ਕਰੋ ਜਿਸ ਤਰ੍ਹਾਂ ਉਨ੍ਹਾਂ ਨੂੰ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ, ਅਤੇ
- ਕਈ ਵਾਰ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਉਹਨਾਂ ਹਿੱਸਿਆਂ ਦੀ ਯਾਤਰਾ ਕਰੋ ਜਿੱਥੇ ਉਹ ਜਾਣ ਲਈ ਨਹੀਂ ਹਨ।
ਕਿਹੜੀ ਚੀਜ਼ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ ਨੂੰ ਵਿਸ਼ੇਸ਼ ਬਣਾਉਂਦੀ ਹੈ?
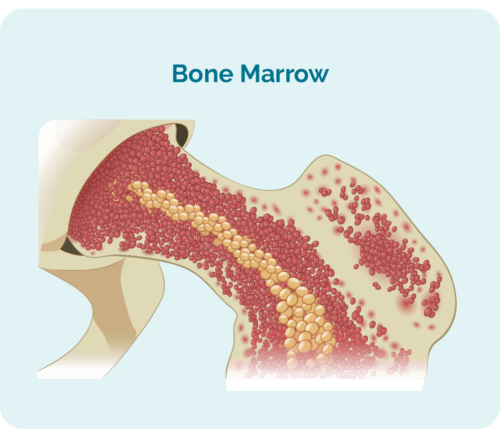
- ਉਹ ਤੁਹਾਡੀਆਂ ਹੱਡੀਆਂ ਦੇ ਅੰਦਰ "ਬੋਨ ਮੈਰੋ" ਕਹੇ ਜਾਣ ਵਾਲੇ ਸਥਾਨ 'ਤੇ ਬਣੇ ਹੁੰਦੇ ਹਨ।
- ਲਿੰਫੋਸਾਈਟਸ ਲਾਗ ਨਾਲ ਲੜਨ ਲਈ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਸਾਰੇ ਹਿੱਸਿਆਂ ਵਿੱਚ ਯਾਤਰਾ ਕਰ ਸਕਦੇ ਹਨ, ਪਰ ਆਮ ਤੌਰ 'ਤੇ ਤੁਹਾਡੇ ਲਿੰਫੈਟਿਕ ਸਿਸਟਮ ਵਿੱਚ ਰਹਿੰਦੇ ਹਨ।
- ਤੁਹਾਡੀ ਲਸਿਕਾ ਪ੍ਰਣਾਲੀ ਵਿੱਚ ਤੁਹਾਡੇ ਕੁਝ ਅੰਗ ਸ਼ਾਮਲ ਹੁੰਦੇ ਹਨ ਜਿਨ੍ਹਾਂ ਨੂੰ ਸਪਲੀਨ, ਥਾਈਮਸ, ਟੌਨਸਿਲ ਅਤੇ ਅਪੈਂਡਿਕਸ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਅਤੇ ਨਾਲ ਹੀ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਸ ਜੋ ਤੁਹਾਡੇ ਸਾਰੇ ਸਰੀਰ ਵਿੱਚ ਪਾਏ ਜਾਂਦੇ ਹਨ। ਲਿੰਫੈਟਿਕ ਨਾੜੀਆਂ ਸੜਕਾਂ ਵਾਂਗ ਹੁੰਦੀਆਂ ਹਨ ਜੋ ਤੁਹਾਡੇ ਸਾਰੇ ਲਸੀਕਾ ਅੰਗਾਂ ਅਤੇ ਲਿੰਫ ਨੋਡਸ ਨੂੰ ਆਪਸ ਵਿੱਚ ਜੋੜਦੀਆਂ ਹਨ।
- ਲਿਮਫੋਸਾਈਟਸ ਕੀਟਾਣੂਆਂ ਨਾਲ ਲੜਨ ਲਈ ਨਿਊਟ੍ਰੋਫਿਲਸ ਦੀ ਮਦਦ ਕਰਦੇ ਹਨ।
- ਉਹ ਕੀਟਾਣੂਆਂ ਨੂੰ ਵੀ ਯਾਦ ਰੱਖਦੇ ਹਨ ਇਸਲਈ ਜੇਕਰ ਉਹ ਵਾਪਸ ਆਉਣ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰਦੇ ਹਨ, ਤਾਂ ਤੁਹਾਡੀਆਂ ਲਿਮਫੋਸਾਈਟਸ ਉਹਨਾਂ ਤੋਂ ਬਹੁਤ ਜਲਦੀ ਛੁਟਕਾਰਾ ਪਾ ਸਕਦੀਆਂ ਹਨ।
ਬੀ-ਸੈੱਲ ਅਤੇ ਲਿਮਫੋਮਾ
ਜਦੋਂ ਤੁਹਾਡੇ ਕੋਲ HL ਹੁੰਦਾ ਹੈ, ਤਾਂ ਤੁਹਾਡੇ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ ਕੈਂਸਰ ਬਣ ਜਾਂਦੇ ਹਨ ਅਤੇ ਬੁਲਾਏ ਜਾਂਦੇ ਹਨ lymphoma ਸੈੱਲ. ਉਹ ਵੱਖਰੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ, ਵੱਡੇ ਹੁੰਦੇ ਹਨ ਅਤੇ ਆਮ ਲਿਮਫੋਸਾਈਟਸ ਨਾਲੋਂ ਵੱਖਰੇ ਵਿਹਾਰ ਕਰਦੇ ਹਨ।
ਲਿਮਫੋਮਾ ਸੈੱਲਾਂ ਨੂੰ ਅਕਸਰ ਰੀਡ-ਸਟਰਨਬਰਗ ਸੈੱਲ ਵੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। (ਰੀਡ ਅਤੇ ਸਟਰਨਬਰਗ ਉਹਨਾਂ ਵਿਗਿਆਨੀਆਂ ਦੇ ਨਾਮ ਸਨ ਜਿਨ੍ਹਾਂ ਨੇ ਸਭ ਤੋਂ ਪਹਿਲਾਂ ਇਹਨਾਂ ਸੈੱਲਾਂ ਦੀ ਪਛਾਣ ਕੀਤੀ ਸੀ)।
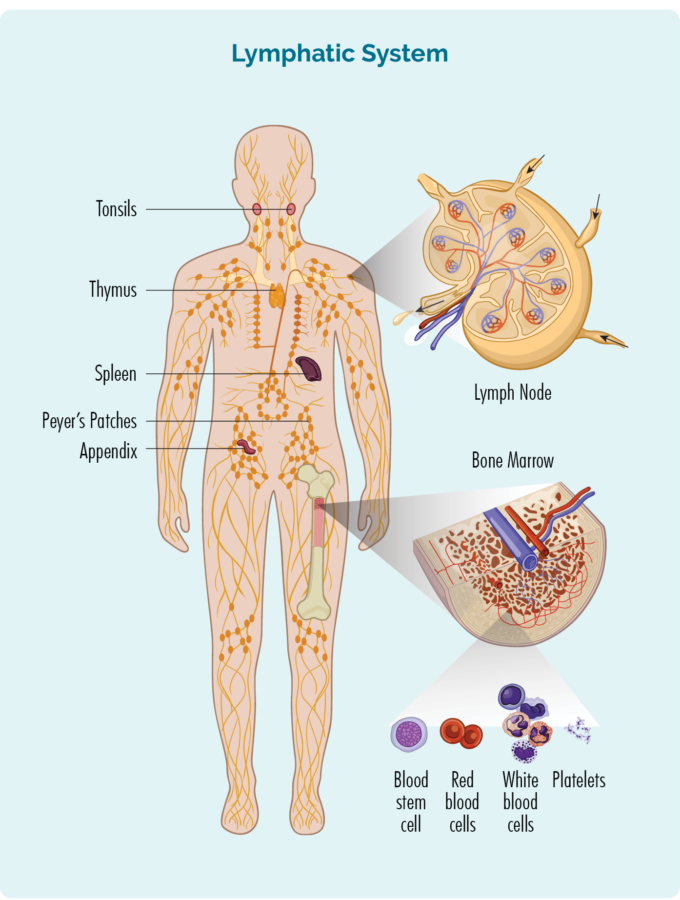
ਰੀਡ-ਸਟਰਨਬਰਗ ਸੈੱਲ ਕਿਹੋ ਜਿਹਾ ਦਿਖਾਈ ਦਿੰਦਾ ਹੈ?
ਇੱਥੇ ਤੁਹਾਨੂੰ ਇਹ ਦਿਖਾਉਣ ਲਈ ਇੱਕ ਤਸਵੀਰ ਹੈ ਕਿ ਆਮ ਸੈੱਲ ਕਿਵੇਂ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ, ਅਤੇ ਰੀਡ-ਸਟਰਨਬਰਗ ਲਿਮਫੋਮਾ ਸੈੱਲ ਕਿਸ ਤਰ੍ਹਾਂ ਦੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ।
ਹਾਡਕਿਨ ਲਿੰਫੋਮਾ ਆਮ ਤੌਰ 'ਤੇ ਤੇਜ਼ੀ ਨਾਲ ਵਧਦਾ ਹੈ, ਇਸਲਈ ਇਸਨੂੰ ਕਈ ਵਾਰ ਹਮਲਾਵਰ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਪਰ ਹਮਲਾਵਰ ਹਾਡਕਿਨ ਲਿੰਫੋਮਾ ਬਾਰੇ ਚੰਗੀ ਗੱਲ ਇਹ ਹੈ ਕਿ ਇਹ ਅਕਸਰ ਇਲਾਜ ਲਈ ਚੰਗੀ ਤਰ੍ਹਾਂ ਪ੍ਰਤੀਕਿਰਿਆ ਕਰਦਾ ਹੈ, ਕਿਉਂਕਿ ਇਲਾਜ ਤੇਜ਼ੀ ਨਾਲ ਵਧ ਰਹੇ ਸੈੱਲਾਂ 'ਤੇ ਹਮਲਾ ਕਰਨ ਲਈ ਤਿਆਰ ਕੀਤਾ ਗਿਆ ਹੈ।
ਇਸ ਕਾਰਨ ਕਰਕੇ, ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਤੁਹਾਡੇ ਠੀਕ ਹੋਣ ਦੀ ਬਹੁਤ ਵਧੀਆ ਸੰਭਾਵਨਾ ਹੈ। ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਤੁਹਾਨੂੰ ਹੁਣ ਕੈਂਸਰ ਨਹੀਂ ਹੋਵੇਗਾ।
ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ (HL) ਦੇ ਲੱਛਣ

ਜੇ ਤੁਹਾਡੇ ਕੋਲ HL ਹੈ, ਤਾਂ ਸਭ ਤੋਂ ਪਹਿਲਾ ਲੱਛਣ ਜੋ ਤੁਸੀਂ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦੇ ਹੋ, ਉਹ ਇੱਕ ਗੰਢ ਹੋ ਸਕਦਾ ਹੈ, ਜਾਂ ਕਈ ਗੰਢਾਂ ਜੋ ਵਧਦੀਆਂ ਰਹਿੰਦੀਆਂ ਹਨ। ਇਹ ਗੰਢ ਤੁਹਾਡੇ 'ਤੇ ਹੋ ਸਕਦੀਆਂ ਹਨ:
- ਗਰਦਨ (ਜਿਵੇਂ ਤਸਵੀਰ ਵਿੱਚ ਹੈ)
- ਬਗਲ (ਤੁਹਾਡੀ ਬਾਂਹ)
- ਕਮਰ (ਜਿੱਥੇ ਤੁਹਾਡੀਆਂ ਲੱਤਾਂ ਦਾ ਸਿਖਰ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਬਾਕੀ ਹਿੱਸੇ ਨਾਲ ਜੁੜਦਾ ਹੈ, ਅਤੇ ਤੁਹਾਡੀ ਕਮਰ ਤੱਕ)
- ਜਾਂ ਪੇਟ (ਤੁਹਾਡੇ ਪੇਟ ਦਾ ਖੇਤਰ)।
ਤੁਹਾਡੇ ਪੇਟ ਵਿੱਚ ਲਿੰਫ ਨੋਡਸ ਨੂੰ ਦੇਖਣਾ ਅਤੇ ਮਹਿਸੂਸ ਕਰਨਾ ਔਖਾ ਹੋ ਸਕਦਾ ਹੈ, ਕਿਉਂਕਿ ਉਹ ਤੁਹਾਡੇ ਸਰੀਰ ਵਿੱਚ ਦੂਜੇ ਲਿੰਫ ਨੋਡਸ ਨਾਲੋਂ ਬਹੁਤ ਡੂੰਘੇ ਹੁੰਦੇ ਹਨ। ਤੁਹਾਡੇ ਡਾਕਟਰ ਨੂੰ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਅੰਦਰਲੇ ਹਿੱਸੇ ਦੀਆਂ ਵਿਸ਼ੇਸ਼ ਫੋਟੋਆਂ (ਸਕੈਨ) ਲੈ ਕੇ ਹੀ ਪਤਾ ਲੱਗ ਸਕਦਾ ਹੈ ਕਿ ਤੁਸੀਂ ਉੱਥੇ ਲਿੰਫ ਨੋਡਾਂ ਵਿੱਚ ਸੁੱਜੀਆਂ ਹੋਈਆਂ ਹਨ।
ਗੰਢਾਂ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਸ ਲਿੰਫੋਮਾ ਸੈੱਲਾਂ ਨਾਲ ਭਰ ਜਾਣ ਕਾਰਨ ਹੁੰਦੀਆਂ ਹਨ, ਜਿਸ ਨਾਲ ਉਹ ਸੁੱਜ ਜਾਂਦੇ ਹਨ। ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਦਰਦਨਾਕ ਨਹੀਂ ਹੁੰਦਾ ਪਰ ਕਈ ਵਾਰ, ਜੇਕਰ ਸੁੱਜੀਆਂ ਲਿੰਫ ਨੋਡਸ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਦੂਜੇ ਹਿੱਸਿਆਂ 'ਤੇ ਦਬਾਅ ਪਾ ਰਹੀਆਂ ਹਨ ਤਾਂ ਇਸ ਨਾਲ ਕੁਝ ਦਰਦ ਹੋ ਸਕਦਾ ਹੈ।
ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਹੋਰ ਕਿੱਥੇ ਪਾਇਆ ਜਾ ਸਕਦਾ ਹੈ?
ਕਈ ਵਾਰ, ਹੋਡਕਿਨ ਲਿੰਫੋਮਾ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਦੂਜੇ ਹਿੱਸਿਆਂ ਵਿੱਚ ਫੈਲ ਸਕਦਾ ਹੈ ਜਿਵੇਂ ਕਿ ਤੁਹਾਡੇ:
- ਫੇਫੜੇ - ਤੁਹਾਡੇ ਫੇਫੜੇ ਸਾਹ ਲੈਣ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰਦੇ ਹਨ।
- ਜਿਗਰ - ਤੁਹਾਡਾ ਜਿਗਰ ਭੋਜਨ ਨੂੰ ਹਜ਼ਮ ਕਰਨ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰਦਾ ਹੈ, ਅਤੇ ਤੁਹਾਡੇ ਸਰੀਰ ਨੂੰ ਸਾਫ਼ ਕਰਦਾ ਹੈ ਤਾਂ ਜੋ ਤੁਸੀਂ ਆਪਣੇ ਸਰੀਰ ਵਿੱਚ ਹਾਨੀਕਾਰਕ ਜ਼ਹਿਰੀਲੇ ਪਦਾਰਥ (ਜ਼ਹਿਰ) ਪੈਦਾ ਨਾ ਕਰ ਸਕੋ।
- ਹੱਡੀਆਂ - ਤੁਹਾਡੀਆਂ ਹੱਡੀਆਂ ਤੁਹਾਨੂੰ ਤਾਕਤ ਦਿੰਦੀਆਂ ਹਨ ਤਾਂ ਜੋ ਤੁਸੀਂ ਹਰ ਥਾਂ ਫਲਾਪ ਨਾ ਹੋਵੋ।
- ਬੋਨ ਮੈਰੋ (ਇਹ ਤੁਹਾਡੀਆਂ ਹੱਡੀਆਂ ਦੇ ਵਿਚਕਾਰ ਹੈ ਅਤੇ ਉਹ ਥਾਂ ਹੈ ਜਿੱਥੇ ਤੁਹਾਡੇ ਖੂਨ ਦੇ ਸੈੱਲ ਬਣਦੇ ਹਨ)।
- ਹੋਰ ਅੰਗ ਜੋ ਤੁਹਾਡੇ ਸਰੀਰ ਨੂੰ ਸਹੀ ਢੰਗ ਨਾਲ ਕੰਮ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੇ ਹਨ।
ਜੇ ਤੁਹਾਡੇ ਲਿਮਫੋਮਾ ਸੈੱਲ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਦੂਜੇ ਖੇਤਰਾਂ ਵਿੱਚ ਫੈਲਦੇ ਹਨ, ਤਾਂ ਇਸਨੂੰ ਇੱਕ ਉੱਨਤ ਪੜਾਅ ਐਚਐਲ ਕਿਹਾ ਜਾ ਸਕਦਾ ਹੈ। ਅਸੀਂ HL ਦੇ ਪੜਾਵਾਂ ਬਾਰੇ ਥੋੜੀ ਦੇਰ ਬਾਅਦ ਗੱਲ ਕਰਾਂਗੇ, ਪਰ ਤੁਹਾਡੇ ਲਈ ਹੁਣ ਇਹ ਜਾਣਨਾ ਚੰਗਾ ਹੈ, ਕਿ ਭਾਵੇਂ ਤੁਹਾਡੇ ਕੋਲ ਐੱਚ.ਐੱਲ. ਦੀ ਐਡਵਾਂਸ ਸਟੇਜ ਹੈ, ਫਿਰ ਵੀ ਤੁਸੀਂ ਠੀਕ ਹੋ ਸਕਦੇ ਹੋ।

ਹੋਰ ਲੱਛਣ ਜੋ ਤੁਸੀਂ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦੇ ਹੋ ਉਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਬਿਨਾਂ ਕਿਸੇ ਕਾਰਨ ਦੇ ਅਸਲ ਵਿੱਚ ਥਕਾਵਟ ਮਹਿਸੂਸ ਕਰਨਾ - ਅਕਸਰ ਤੁਸੀਂ ਆਰਾਮ ਜਾਂ ਨੀਂਦ ਲੈਣ ਤੋਂ ਬਾਅਦ ਵੀ ਥੱਕੇ ਮਹਿਸੂਸ ਕਰਦੇ ਹੋ।
- ਸਾਹ ਬੰਦ ਹੋਣਾ - ਭਾਵੇਂ ਤੁਸੀਂ ਕੁਝ ਵੀ ਨਹੀਂ ਕਰ ਰਹੇ ਹੋ।
- ਸੁੱਕੀ ਖੰਘ ਜੋ ਦੂਰ ਨਹੀਂ ਹੁੰਦੀ।
- ਆਮ ਨਾਲੋਂ ਜ਼ਿਆਦਾ ਆਸਾਨੀ ਨਾਲ ਸੱਟ ਲੱਗਣਾ ਜਾਂ ਖੂਨ ਨਿਕਲਣਾ।
- ਖਾਰਸ਼ ਵਾਲੀ ਚਮੜੀ.
- ਜਦੋਂ ਤੁਸੀਂ ਟਾਇਲਟ ਜਾਂਦੇ ਹੋ ਤਾਂ ਤੁਹਾਡੇ ਪੂ ਵਿੱਚ ਜਾਂ ਟਾਇਲਟ ਪੇਪਰ 'ਤੇ ਖੂਨ।
- ਸੰਕਰਮਣ ਜੋ ਦੂਰ ਨਹੀਂ ਹੁੰਦੇ, ਜਾਂ ਵਾਪਸ ਆਉਂਦੇ ਰਹਿੰਦੇ ਹਨ (ਵਾਰ-ਵਾਰ)।
- ਬੀ-ਲੱਛਣ।

ਲੱਛਣਾਂ ਦੇ ਹੋਰ ਕਾਰਨ - ਅਤੇ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਕਦੋਂ ਮਿਲਣਾ ਹੈ
ਇਹਨਾਂ ਵਿੱਚੋਂ ਬਹੁਤ ਸਾਰੇ ਚਿੰਨ੍ਹ ਅਤੇ ਲੱਛਣ ਦੂਜੀਆਂ ਚੀਜ਼ਾਂ ਜਿਵੇਂ ਕਿ ਲਾਗਾਂ ਦੇ ਸਮਾਨ ਹੋ ਸਕਦੇ ਹਨ। ਆਮ ਤੌਰ 'ਤੇ ਲਾਗ ਜਾਂ ਕਿਸੇ ਹੋਰ ਕਾਰਨ ਨਾਲ ਲੱਛਣ ਕੁਝ ਹਫ਼ਤਿਆਂ ਬਾਅਦ ਦੂਰ ਹੋ ਜਾਂਦੇ ਹਨ।
ਜਦੋਂ ਤੁਹਾਡੇ ਕੋਲ HL ਹੈ, ਤਾਂ ਲੱਛਣ ਇਲਾਜ ਤੋਂ ਬਿਨਾਂ ਦੂਰ ਨਹੀਂ ਹੁੰਦੇ।
ਤੁਹਾਡਾ ਡਾਕਟਰ ਪਹਿਲਾਂ ਸੋਚ ਸਕਦਾ ਹੈ ਕਿ ਤੁਹਾਨੂੰ ਕੋਈ ਲਾਗ ਹੈ। ਪਰ ਜੇ ਉਹਨਾਂ ਨੂੰ ਚਿੰਤਾ ਹੈ ਕਿ ਇਹ ਇੱਕ ਕਿਸਮ ਦਾ ਲਿਮਫੋਮਾ ਹੋ ਸਕਦਾ ਹੈ, ਤਾਂ ਉਹ ਵਾਧੂ ਟੈਸਟ ਕਰਵਾਉਣਗੇ। ਜੇ ਤੁਸੀਂ ਡਾਕਟਰ ਕੋਲ ਗਏ ਹੋ, ਅਤੇ ਤੁਹਾਡੇ ਲੱਛਣ ਠੀਕ ਨਹੀਂ ਹੋ ਰਹੇ ਹਨ, ਤਾਂ ਤੁਹਾਨੂੰ ਇਹ ਕਰਨ ਦੀ ਲੋੜ ਹੋਵੇਗੀ ਡਾਕਟਰ ਕੋਲ ਵਾਪਸ ਜਾਓ।
ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ (HL) ਦਾ ਨਿਦਾਨ ਕਿਵੇਂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ

ਲਿਮਫੋਮਾ ਦੀਆਂ ਕਈ ਕਿਸਮਾਂ ਹਨ। ਉਹਨਾਂ ਨੂੰ ਆਮ ਤੌਰ 'ਤੇ ਸਮੂਹ ਵਿੱਚ ਵੰਡਿਆ ਜਾਂਦਾ ਹੈ ਹਾਜ਼ਕਿਨ ਲਿਮਫੋਮਾ or ਗੈਰ-ਹੌਜਕਿਨ ਲਿਮਫੋਮਾ. ਹੋਡਕਿਨ ਲਿੰਫੋਮਾ ਨੂੰ ਫਿਰ ਇਹਨਾਂ ਵਿੱਚ ਵੰਡਿਆ ਗਿਆ ਹੈ:
- ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ (ਸੀਐਚਐਲ) ਜਾਂ
- ਨੋਡੂਲਰ ਲਿਮਫੋਸਾਈਟ ਪ੍ਰਮੁੱਖ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ (NLPHL)
ਤੁਹਾਡੇ ਵਿੱਚੋਂ ਬਹੁਤਿਆਂ ਕੋਲ ਸੀਐਚਐਲ ਹੋਵੇਗਾ, ਹਰ 1 ਵਿੱਚੋਂ ਸਿਰਫ਼ 10 ਬੱਚੇ ਅਤੇ ਐਚਐਲ ਵਾਲੇ ਕਿਸ਼ੋਰਾਂ ਕੋਲ ਐਨਐਲਪੀਐਚਐਲ ਉਪ ਕਿਸਮ ਹੈ।
ਮੇਰਾ ਡਾਕਟਰ ਕਿਵੇਂ ਜਾਣਦਾ ਹੈ ਕਿ ਮੇਰੇ ਕੋਲ ਕਿਹੜੀ ਉਪ-ਕਿਸਮ ਹੈ?
ਤੁਹਾਡੇ ਡਾਕਟਰ ਲਈ ਇਹ ਪਤਾ ਲਗਾਉਣਾ ਮਹੱਤਵਪੂਰਨ ਹੈ ਕਿ ਤੁਹਾਡੇ ਕੋਲ ਕਿਹੜੀ ਦਵਾਈ ਹੈ, ਕਿਉਂਕਿ ਇਲਾਜ ਅਤੇ ਦਵਾਈਆਂ ਦੀਆਂ ਕਿਸਮਾਂ ਜੋ ਤੁਸੀਂ ਪ੍ਰਾਪਤ ਕਰਦੇ ਹੋ, ਉਹ ਕਿਸੇ ਵੱਖਰੇ ਉਪ-ਕਿਸਮ ਵਾਲੇ ਵਿਅਕਤੀ ਲਈ ਵੱਖਰੀਆਂ ਹੋ ਸਕਦੀਆਂ ਹਨ। ਤੁਹਾਨੂੰ.
ਇਹ ਪਤਾ ਕਰਨ ਲਈ ਕਿ ਤੁਹਾਡੇ ਕੋਲ ਕਿਸ ਕਿਸਮ ਦੀ HL ਹੈ, ਤੁਹਾਡਾ ਡਾਕਟਰ ਕਰਨਾ ਚਾਹੇਗਾ ਕੁਝ ਵੱਖ-ਵੱਖ ਟੈਸਟ. ਉਹ ਤੁਹਾਡੇ ਨਮੂਨੇ ਲੈਣਾ ਚਾਹੁਣਗੇ ਸੁੱਜੇ ਹੋਏ ਲਿੰਫ ਨੋਡਜ਼ ਦੀ ਜਾਂਚ ਕਰਨ ਅਤੇ ਇਹ ਦੇਖਣ ਲਈ ਕਿ ਕਿਸ ਕਿਸਮ ਦੇ ਸੈੱਲਾਂ ਵਿੱਚ ਹਨ ਉੱਥੇ. ਜਦੋਂ ਡਾਕਟਰ ਨਮੂਨਾ ਲੈਂਦਾ ਹੈ, ਇਸ ਨੂੰ ਬਾਇਓਪਸੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਤੁਸੀਂ ਆਪਣੀ ਬਾਇਓਪਸੀ ਡਾਕਟਰ ਦੇ ਕਮਰੇ ਵਿੱਚ, ਹਸਪਤਾਲ ਦੇ ਇੱਕ ਓਪਰੇਟਿੰਗ ਰੂਮ ਵਿੱਚ ਜਾਂ ਰੇਡੀਓਲੋਜੀ ਵਿਭਾਗ ਵਿੱਚ ਕਰ ਸਕਦੇ ਹੋ। ਇਹ ਇਸ ਗੱਲ 'ਤੇ ਨਿਰਭਰ ਕਰੇਗਾ ਕਿ ਤੁਹਾਡੀ ਉਮਰ ਕਿੰਨੀ ਹੈ, ਅਤੇ ਤੁਹਾਡੀ ਸੁੱਜੀ ਹੋਈ ਲਿੰਫ ਕਿੱਥੇ ਹੈ ਨੋਡ ਹਨ. ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਨੂੰ ਦੱਸੇਗਾ ਕਿ ਤੁਸੀਂ ਅਤੇ ਤੁਹਾਡੇ ਮਾਤਾ-ਪਿਤਾ/ਸਰਪ੍ਰਸਤ ਕਿੱਥੇ ਹਨ ਜਾਣ ਦੀ ਲੋੜ ਹੈ।
ਬਾਇਓਪਸੀ
ਇੱਕ ਬਾਇਓਪਸੀ ਹਸਪਤਾਲ ਵਿੱਚ ਇੱਕ ਅਪਰੇਸ਼ਨ ਵਜੋਂ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਤੁਹਾਡੇ ਡਾਕਟਰ ਅਤੇ ਨਰਸਾਂ ਬਹੁਤ ਸਾਵਧਾਨ ਰਹਿਣਗੇ, ਅਤੇ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣਗੇ ਕਿ ਜਦੋਂ ਉਹ ਬਾਇਓਪਸੀ ਕਰਦੇ ਹਨ ਤਾਂ ਤੁਸੀਂ ਜਿੰਨਾ ਸੰਭਵ ਹੋ ਸਕੇ ਆਰਾਮਦੇਹ ਹੋ। ਤੁਹਾਨੂੰ ਕੋਈ ਦਵਾਈ ਵੀ ਮਿਲ ਸਕਦੀ ਹੈ ਜੋ ਤੁਹਾਨੂੰ ਬਾਇਓਪਸੀ ਦੇ ਦੌਰਾਨ ਸੌਣ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ, ਜਾਂ ਬਾਇਓਪਸੀ ਕਰਨ ਵਾਲੇ ਸਥਾਨ ਨੂੰ ਸੁੰਨ ਮਹਿਸੂਸ ਕਰਾਉਂਦੀ ਹੈ। ਇਸ ਦਵਾਈ ਨੂੰ ਬੇਹੋਸ਼ ਕਰਨ ਵਾਲੀ ਦਵਾਈ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਇੱਕ ਵਾਰ ਜਦੋਂ ਤੁਸੀਂ ਬਾਇਓਪਸੀ ਲੈ ਲੈਂਦੇ ਹੋ, ਤਾਂ ਇਸਨੂੰ ਪੈਥੋਲੋਜੀ ਵਿੱਚ ਭੇਜਿਆ ਜਾਵੇਗਾ, ਜਿੱਥੇ "ਪੈਥੋਲੋਜਿਸਟ" ਕਹੇ ਜਾਣ ਵਾਲੇ ਵਿਸ਼ੇਸ਼ ਸਿਖਲਾਈ ਪ੍ਰਾਪਤ ਲੋਕ ਬਾਇਓਪਸੀ ਵਿੱਚ ਸੈੱਲਾਂ ਨੂੰ ਦੇਖਣ ਲਈ ਵੱਖ-ਵੱਖ ਕਿਸਮ ਦੇ ਉਪਕਰਣਾਂ ਦੀ ਵਰਤੋਂ ਕਰਨਗੇ। ਉਹਨਾਂ ਦੁਆਰਾ ਵਰਤੇ ਜਾਣ ਵਾਲੇ ਕੁਝ ਉਪਕਰਣਾਂ ਵਿੱਚ ਵਿਸ਼ੇਸ਼ ਮਾਈਕ੍ਰੋਸਕੋਪ ਅਤੇ ਲਾਈਟਾਂ ਹੋਣਗੀਆਂ, ਜੋ ਉਹਨਾਂ ਨੂੰ ਲਿਮਫੋਮਾ ਸੈੱਲਾਂ ਦੇ ਵੱਖ-ਵੱਖ ਹਿੱਸਿਆਂ ਨੂੰ ਦੇਖਣ ਵਿੱਚ ਮਦਦ ਕਰਦੀਆਂ ਹਨ। ਡਬਲਯੂਟੋਪੀ ਜੋ ਉਹ ਦੇਖਦੇ ਹਨ ਤੁਹਾਡੇ ਡਾਕਟਰ ਨੂੰ ਇਹ ਪਤਾ ਲਗਾਉਣ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ ਕਿ ਤੁਹਾਡੇ ਕੋਲ HL ਦੀ ਕਿਹੜੀ ਉਪ-ਕਿਸਮ ਹੈ।
ਬਾਇਓਪਸੀ ਦੀਆਂ ਕੁਝ ਕਿਸਮਾਂ ਤੁਹਾਡੇ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਸਕਦੀਆਂ ਹਨ:
ਕੋਰ ਜਾਂ ਬਰੀਕ ਸੂਈ ਬਾਇਓਪਸੀ
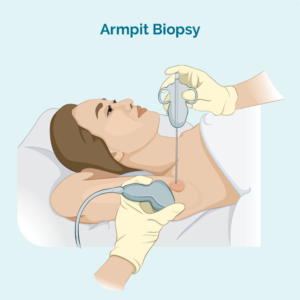
ਡਾਕਟਰ ਜਾਂ ਨਰਸ ਪ੍ਰੈਕਟੀਸ਼ਨਰ ਤੁਹਾਡੇ ਸੁੱਜੇ ਹੋਏ ਲਿੰਫ ਨੋਡ ਵਿੱਚ ਸੂਈ ਪਾ ਦੇਵੇਗਾ ਅਤੇ ਲਿੰਫ ਨੋਡ ਦਾ ਇੱਕ ਛੋਟਾ ਜਿਹਾ ਨਮੂਨਾ ਹਟਾ ਦੇਵੇਗਾ। ਤੁਹਾਡੇ ਕੋਲ ਖੇਤਰ ਨੂੰ ਸੁੰਨ ਕਰਨ ਲਈ ਕੁਝ ਦਵਾਈ ਹੋਵੇਗੀ ਤਾਂ ਜੋ ਇਹ ਨੁਕਸਾਨ ਨਾ ਕਰੇ, ਅਤੇ ਤੁਹਾਡੀ ਉਮਰ ਦੇ ਆਧਾਰ 'ਤੇ, ਤੁਸੀਂ ਤੁਹਾਨੂੰ ਨੀਂਦ ਲਿਆਉਣ ਲਈ ਕੁਝ ਦਵਾਈ ਵੀ ਦੇ ਸਕਦੇ ਹੋ ਤਾਂ ਜੋ ਤੁਸੀਂ ਅਸਲ ਵਿੱਚ ਸਥਿਰ ਰਹਿ ਸਕੋ।
ਜੇਕਰ ਲਿੰਫ ਨੋਡ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਅੰਦਰ ਡੂੰਘਾ ਹੈ ਅਤੇ ਉਹ ਇਸਨੂੰ ਮਹਿਸੂਸ ਨਹੀਂ ਕਰ ਸਕਦੇ, ਤਾਂ ਡਾਕਟਰ ਬਾਇਓਪਸੀ ਕਰਦੇ ਸਮੇਂ ਇਸਨੂੰ ਦੇਖਣ ਵਿੱਚ ਉਹਨਾਂ ਦੀ ਮਦਦ ਕਰਨ ਲਈ ਅਲਟਰਾਸਾਊਂਡ ਜਾਂ ਵਿਸ਼ੇਸ਼ ਐਕਸ-ਰੇ ਦੀ ਵਰਤੋਂ ਕਰ ਸਕਦਾ ਹੈ।
Excisional ਨਡe ਬਾਇਓਪਸੀ
ਤੁਹਾਨੂੰ ਇੱਕ ਐਕਸੀਸ਼ਨਲ ਨੋਡ ਬਾਇਓਪਸੀ ਕਰਵਾਉਣ ਲਈ ਸੰਭਾਵਤ ਤੌਰ 'ਤੇ ਓਪਰੇਸ਼ਨ ਦੀ ਲੋੜ ਪਵੇਗੀ। ਇਹ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਦੂਜੇ ਖੇਤਰਾਂ ਵਿੱਚ ਇੱਕ ਪੂਰੇ ਲਿੰਫ ਨੋਡ ਨੂੰ ਹਟਾਉਣ ਲਈ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਜਿਸ ਤੱਕ ਸੂਈ ਦੁਆਰਾ ਨਹੀਂ ਪਹੁੰਚਿਆ ਜਾ ਸਕਦਾ। ਤੁਹਾਡੇ ਕੋਲ ਬੇਹੋਸ਼ ਕਰਨ ਵਾਲੀ ਦਵਾਈ ਹੋਵੇਗੀ ਜਿਸ ਨਾਲ ਤੁਹਾਨੂੰ ਨੀਂਦ ਆਵੇਗੀ, ਅਤੇ ਤੁਸੀਂ ਓਪਰੇਸ਼ਨ ਨੂੰ ਮਹਿਸੂਸ ਜਾਂ ਯਾਦ ਨਹੀਂ ਕਰੋਗੇ। ਤੁਸੀਂ ਕੁਝ ਟਾਂਕਿਆਂ ਨਾਲ ਜਾਗੋਗੇ ਜਿੱਥੇ ਉਹਨਾਂ ਨੇ ਲਿੰਫ ਨੋਡ ਨੂੰ ਬਾਹਰ ਕੱਢਿਆ ਸੀ।
ਬੋਨ ਮੈਰੇਜ ਬਾਇਓਪਸੀ
ਬੋਨ ਮੈਰੋ ਬਾਇਓਪਸੀ ਦੇ ਨਾਲ, ਡਾਕਟਰ ਤੁਹਾਡੀ ਪਿੱਠ ਦੇ ਹੇਠਲੇ ਹਿੱਸੇ ਵਿੱਚ ਅਤੇ ਤੁਹਾਡੀ ਕਮਰ ਦੀ ਹੱਡੀ ਵਿੱਚ ਇੱਕ ਸੂਈ ਪਾਉਂਦਾ ਹੈ। ਇਹ ਉਹਨਾਂ ਸਥਾਨਾਂ ਵਿੱਚੋਂ ਇੱਕ ਹੈ ਜਿੱਥੇ ਤੁਹਾਡੇ ਖੂਨ ਦੇ ਸੈੱਲ ਬਣਦੇ ਹਨ, ਇਸਲਈ ਉਹ ਇਹ ਦੇਖਣ ਲਈ ਕਿ ਕੀ ਉੱਥੇ ਕੋਈ ਲਿਮਫੋਮਾ ਸੈੱਲ ਹਨ, ਇਸ ਬੋਨ ਮੈਰੋ ਦਾ ਨਮੂਨਾ ਲੈਣਾ ਪਸੰਦ ਕਰਦੇ ਹਨ। ਡਾਕਟਰ ਇਸ ਸਪੇਸ ਤੋਂ ਦੋ ਨਮੂਨੇ ਲਵੇਗਾ ਜਿਸ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਬੋਨ ਮੈਰੋ ਐਸਪੀਰੇਟ (BMA): ਇਹ ਟੈਸਟ ਥੋੜੀ ਮਾਤਰਾ ਵਿੱਚ ਲੈਂਦਾ ਹੈ ਬੋਨ ਮੈਰੋ ਸਪੇਸ ਵਿੱਚ ਪਾਇਆ ਗਿਆ ਤਰਲ
- ਬੋਨ ਮੈਰੋ ਐਸਪੀਰੇਟ ਟਰੇਫਾਈਨ (BMAT): ਇਹ ਟੈਸਟ ਥੋੜਾ ਜਿਹਾ ਲੱਗਦਾ ਹੈ ਬੋਨ ਮੈਰੋ ਟਿਸ਼ੂ ਦਾ ਨਮੂਨਾ
ਤੁਹਾਡੀ ਉਮਰ 'ਤੇ ਨਿਰਭਰ ਕਰਦੇ ਹੋਏ, ਤੁਹਾਨੂੰ ਸੌਣ ਲਈ ਬੇਹੋਸ਼ ਕਰਨ ਵਾਲੀ ਦਵਾਈ ਦੇ ਨਾਲ ਇਹ ਓਪਰੇਸ਼ਨ ਹੋ ਸਕਦਾ ਹੈ। ਤੁਹਾਨੂੰ ਸ਼ਾਇਦ ਇਸ ਤੋਂ ਬਾਅਦ ਕੋਈ ਟਾਂਕੇ ਨਹੀਂ ਲੱਗਣਗੇ, ਪਰ ਤੁਹਾਨੂੰ ਸੂਈ ਦੇ ਅੰਦਰ ਜਾਣ ਵਾਲੀ ਥਾਂ 'ਤੇ ਫੈਂਸੀ ਬੈਂਡ-ਏਡ ਵਾਂਗ ਥੋੜਾ ਜਿਹਾ ਡਰੈਸਿੰਗ ਹੋਵੇਗਾ।

ਨਤੀਜਿਆਂ ਦੀ ਉਡੀਕ ਕੀਤੀ ਜਾ ਰਹੀ ਹੈ
ਤੁਹਾਡੇ ਨਤੀਜੇ ਵਾਪਸ ਪ੍ਰਾਪਤ ਕਰਨ ਵਿੱਚ ਦੋ ਜਾਂ ਤਿੰਨ ਹਫ਼ਤੇ ਲੱਗ ਸਕਦੇ ਹਨ।
ਨਤੀਜਿਆਂ ਦੀ ਉਡੀਕ ਕਰਨਾ ਤੁਹਾਡੇ ਅਤੇ ਤੁਹਾਡੇ ਅਜ਼ੀਜ਼ਾਂ ਲਈ ਤਣਾਅਪੂਰਨ ਸਮਾਂ ਹੋ ਸਕਦਾ ਹੈ। ਤੁਹਾਡੇ ਅਤੇ ਤੁਹਾਡੀ ਭੀੜ ਜਾਂ ਪਰਿਵਾਰ ਅਤੇ ਦੋਸਤਾਂ ਲਈ ਇਸ ਸਮੇਂ ਦੌਰਾਨ ਕਿਸੇ ਭਰੋਸੇਯੋਗ ਵਿਅਕਤੀ ਨਾਲ ਸੰਪਰਕ ਕਰਨਾ ਅਤੇ ਗੱਲ ਕਰਨਾ ਮਹੱਤਵਪੂਰਨ ਹੈ। ਜੇਕਰ ਤੁਸੀਂ ਯਕੀਨੀ ਨਹੀਂ ਹੋ ਕਿ ਕਿਸ ਨਾਲ ਗੱਲ ਕਰਨੀ ਹੈ, ਜਾਂ ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਈ ਸਵਾਲ ਹਨ, ਤਾਂ ਤੁਸੀਂ ਹਮੇਸ਼ਾ ਸਾਡੀਆਂ ਲਿਮਫੋਮਾ ਕੇਅਰ ਨਰਸਾਂ ਨੂੰ ਕਾਲ ਜਾਂ ਈਮੇਲ ਕਰ ਸਕਦੇ ਹੋ।
ਉਹਨਾਂ ਨਾਲ ਸੰਪਰਕ ਕਿਵੇਂ ਕਰਨਾ ਹੈ ਇਸ ਬਾਰੇ ਵੇਰਵਿਆਂ ਲਈ ਕਿਰਪਾ ਕਰਕੇ ਨੀਲੇ 'ਤੇ ਕਲਿੱਕ ਕਰੋ ਸਾਡੇ ਨਾਲ ਸੰਪਰਕ ਕਰੋ ਬਟਨ ਸਕਰੀਨ ਦੇ ਤਲ 'ਤੇ.

ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਦੀਆਂ ਉਪ ਕਿਸਮਾਂ
ਜਿਵੇਂ ਕਿ ਅਸੀਂ ਉੱਪਰ ਦੱਸਿਆ ਹੈ, HL ਦੀਆਂ ਵੱਖ-ਵੱਖ ਕਿਸਮਾਂ ਹਨ - ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਅਤੇ ਨੋਡੂਲਰ ਲਿਮਫੋਸਾਈਟ ਪ੍ਰਮੁੱਖ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ (NLPHL)।
ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਨੂੰ ਫਿਰ ਚਾਰ ਹੋਰ ਵੱਖ-ਵੱਖ ਕਿਸਮਾਂ ਵਿੱਚ ਵੰਡਿਆ ਜਾਂਦਾ ਹੈ। ਇਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਨੋਡੂਲਰ ਸਕਲੇਰੋਸਿਸ ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ (NS-cHL)
- ਮਿਕਸਡ ਸੈਲੂਲਰਿਟੀ ਕਲਾਸੀਕਲ ਬਚਪਨ ਦਾ ਹੌਜਕਿਨ ਲਿਮਫੋਮਾ (MC-cHL)
- ਲਿਮਫੋਸਾਈਟ-ਅਮੀਰ ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ (LR-cHL)
- ਲਿਮਫੋਸਾਈਟ-ਡਿਲੀਟਿਡ ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ (LD-cHL)
HL ਦੇ ਇਹਨਾਂ ਉਪ-ਕਿਸਮਾਂ ਬਾਰੇ ਹੋਰ ਜਾਣਨ ਲਈ, ਹੇਠਾਂ ਦਿੱਤੇ ਸਿਰਲੇਖਾਂ 'ਤੇ ਕਲਿੱਕ ਕਰੋ।
ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਉਪ-ਕਿਸਮਾਂ
NS-cHL ਵੱਡੀ ਉਮਰ ਦੇ ਬੱਚਿਆਂ ਅਤੇ ਕਿਸ਼ੋਰਾਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਹੈ। ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿੰਫੋਮਾ ਵਾਲੇ ਲਗਭਗ ਅੱਧੇ ਲੋਕਾਂ ਕੋਲ ਇਹ NS-cHL ਉਪ-ਕਿਸਮ ਹੋਵੇਗਾ।
ਲੜਕੇ ਅਤੇ ਲੜਕੀਆਂ ਦੋਵੇਂ NS-cHL ਪ੍ਰਾਪਤ ਕਰ ਸਕਦੇ ਹਨ, ਪਰ ਲੜਕੀਆਂ ਵਿੱਚ ਇਹ ਥੋੜਾ ਜਿਹਾ ਆਮ ਹੈ।
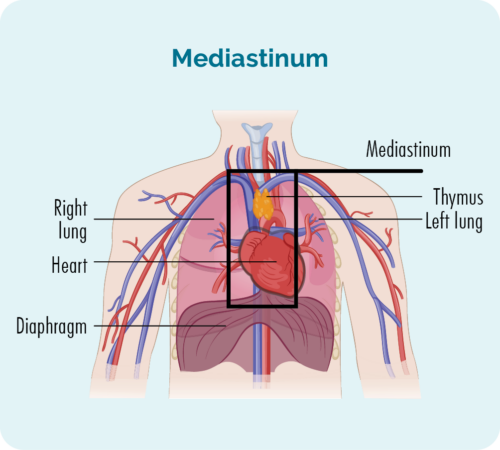
NS-cHL ਆਮ ਤੌਰ 'ਤੇ ਤੁਹਾਡੀ ਛਾਤੀ ਦੇ ਅੰਦਰ ਡੂੰਘੇ ਲਿੰਫ ਨੋਡਸ ਵਿੱਚ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ, ਇੱਕ ਖੇਤਰ ਵਿੱਚ ਜਿਸਨੂੰ ਤੁਹਾਡਾ ਮੇਡੀਆਸਟਿਨਮ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਤੁਸੀਂ ਹੇਠਾਂ ਦਿੱਤੀ ਤਸਵੀਰ ਵਿੱਚ ਮੀਡਿਆਸਟਿਨਮ ਨੂੰ ਦੇਖ ਸਕਦੇ ਹੋ, ਇਹ ਬਲੈਕ ਬਾਕਸ ਦੇ ਅੰਦਰ ਦਾ ਹਿੱਸਾ ਹੈ।
ਤੁਸੀਂ ਮਹਿਸੂਸ ਕਰ ਸਕਦੇ ਹੋ ਜਾਂ ਨਹੀਂ ਵੀ ਮਹਿਸੂਸ ਕਰ ਸਕਦੇ ਹੋ ਕਿ ਤੁਸੀਂ ਲਿੰਫ ਨੋਡਾਂ ਨੂੰ ਸੁੱਜ ਗਏ ਹੋ, ਪਰ ਕੁਝ ਹੋਰ ਲੱਛਣ ਜੋ ਤੁਸੀਂ HL ਦੀ ਕਿਸਮ ਨਾਲ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦੇ ਹੋ ਉਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਖੰਘ
- ਤੁਹਾਡੀ ਛਾਤੀ ਵਿੱਚ ਦਰਦ ਜਾਂ ਅਸਹਿਜ ਭਾਵਨਾ
- ਸਾਹ ਦੀ ਕਮੀ ਮਹਿਸੂਸ ਕਰਨਾ
NS-cHL ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਦੂਜੇ ਹਿੱਸਿਆਂ ਜਿਵੇਂ ਕਿ ਤੁਹਾਡੀ ਤਿੱਲੀ, ਫੇਫੜੇ, ਜਿਗਰ, ਹੱਡੀ ਜਾਂ ਬੋਨ ਮੈਰੋ ਵਿੱਚ ਵੀ ਸ਼ੁਰੂ ਹੋ ਸਕਦਾ ਹੈ, ਜਾਂ ਫੈਲ ਸਕਦਾ ਹੈ।
ਮਿਕਸਡ ਸੈਲੂਲਰਿਟੀ ਕਲਾਸੀਕਲ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ (MC-cHL) 10 ਸਾਲ ਤੋਂ ਘੱਟ ਉਮਰ ਦੇ ਬੱਚਿਆਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਹੈ। ਪਰ ਇਹ ਅਜੇ ਵੀ ਕਿਸੇ ਵੀ ਉਮਰ ਦੇ ਬੱਚਿਆਂ ਅਤੇ ਕਿਸ਼ੋਰਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦਾ ਹੈ।
ਜੇ ਤੁਹਾਡੇ ਕੋਲ MC-cHL ਹੈ, ਤਾਂ ਤੁਸੀਂ ਆਪਣੀ ਚਮੜੀ ਦੇ ਹੇਠਾਂ ਨਵੇਂ ਗੰਢਾਂ ਦੇਖ ਸਕਦੇ ਹੋ। ਇਹ ਇਸ ਲਈ ਹੈ ਕਿਉਂਕਿ ਲਿੰਫੋਮਾ ਸੈੱਲ ਤੁਹਾਡੀ ਚਮੜੀ ਦੇ ਹੇਠਾਂ ਚਰਬੀ ਟਿਸ਼ੂ ਵਿੱਚ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਸ ਵਿੱਚ ਇਕੱਠੇ ਹੁੰਦੇ ਹਨ ਅਤੇ ਵਧਦੇ ਹਨ। ਸਾਡੇ ਸਾਰਿਆਂ ਕੋਲ ਇਹ ਚਰਬੀ ਵਾਲਾ ਟਿਸ਼ੂ ਹੁੰਦਾ ਹੈ ਅਤੇ ਇਹ ਸਾਡੇ ਹੇਠਲੇ ਅੰਗਾਂ ਦੀ ਰੱਖਿਆ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ, ਅਤੇ ਠੰਡੇ ਹੋਣ 'ਤੇ ਸਾਨੂੰ ਗਰਮ ਰੱਖਦਾ ਹੈ। ਕੁਝ ਲਿਮਫੋਮਾ ਸੈੱਲ ਤੁਹਾਡੇ ਦੂਜੇ ਅੰਗਾਂ ਵਿੱਚ ਵੀ ਮਿਲ ਸਕਦੇ ਹਨ।
MC-cHL ਕਈ ਵਾਰ ਤੁਹਾਡੇ ਡਾਕਟਰ ਲਈ ਨਿਦਾਨ ਕਰਨਾ ਔਖਾ ਹੋ ਸਕਦਾ ਹੈ ਕਿਉਂਕਿ ਇਹ ਪੈਰੀਫਿਰਲ ਟੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਨਾਮਕ ਲਿਮਫੋਮਾ ਦੀ ਇੱਕ ਵੱਖਰੀ ਉਪ-ਕਿਸਮ ਵਰਗਾ ਲੱਗਦਾ ਹੈ। ਇਸ ਕਾਰਨ ਕਰਕੇ, ਤੁਹਾਡਾ ਡਾਕਟਰ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਵਾਧੂ ਟੈਸਟ ਕਰਨਾ ਚਾਹ ਸਕਦਾ ਹੈ ਕਿ ਤੁਹਾਡੇ ਕੋਲ MC-cHL ਹੈ ਤਾਂ ਜੋ ਉਹ ਤੁਹਾਨੂੰ ਸਹੀ ਦਵਾਈਆਂ ਦੇ ਸਕਣ।
ਲਿਮਫੋਸਾਈਟ-ਅਮੀਰ ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ (LR-cHL) ਬਹੁਤ ਘੱਟ ਹੁੰਦਾ ਹੈ। ਬਹੁਤ ਘੱਟ ਲੋਕਾਂ ਨੂੰ ਇਹ ਉਪ ਕਿਸਮ ਮਿਲਦੀ ਹੈ। ਪਰ ਜੇ ਤੁਸੀਂ ਅਜਿਹਾ ਕਰਦੇ ਹੋ, ਤਾਂ ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਤੁਹਾਡੇ ਇਲਾਜ ਲਈ ਬਹੁਤ ਵਧੀਆ ਜਵਾਬ ਦਿੰਦਾ ਹੈ। ਜਦੋਂ ਤੁਸੀਂ ਇਲਾਜ ਪੂਰਾ ਕਰ ਲੈਂਦੇ ਹੋ ਤਾਂ ਤੁਸੀਂ ਸ਼ਾਇਦ ਠੀਕ ਹੋ ਜਾਵੋਗੇ।
ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ LR-cHL ਹੈ ਤਾਂ ਤੁਸੀਂ ਆਪਣੀ ਚਮੜੀ ਦੇ ਹੇਠਾਂ ਕੁਝ ਗੰਢਾਂ ਦੇਖ ਸਕਦੇ ਹੋ, ਕਿਉਂਕਿ ਲਿੰਫੋਮਾ ਸੈੱਲ ਤੁਹਾਡੀ ਚਮੜੀ ਦੇ ਹੇਠਾਂ ਲਿੰਫ ਨੋਡਸ ਵਿੱਚ ਵਧਦੇ ਹਨ।
LR-cHL ਤੁਹਾਡੇ ਡਾਕਟਰ ਲਈ ਨਿਦਾਨ ਕਰਨਾ ਵੀ ਔਖਾ ਹੋ ਸਕਦਾ ਹੈ ਕਿਉਂਕਿ ਇਹ ਕਈ ਵਾਰ ਨੋਡੂਲਰ ਲਿਮਫੋਸਾਈਟ ਪ੍ਰਮੁੱਖ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ (NLPHL) ਨਾਮਕ ਇੱਕ ਵੱਖਰੀ ਕਿਸਮ ਦੇ HL ਵਰਗਾ ਦਿਖਾਈ ਦਿੰਦਾ ਹੈ। LR-cHL ਅਤੇ NLPHL ਦੋਵੇਂ ਇੱਕੋ ਜਿਹੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ, ਪਰ ਇਹਨਾਂ ਤੋਂ ਛੁਟਕਾਰਾ ਪਾਉਣ ਲਈ ਵੱਖ-ਵੱਖ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ।
ਲਿਮਫੋਸਾਈਟ-ਡਿਲੀਟਿਡ ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ (LD0cHL) ਸ਼ਾਇਦ ਬੱਚਿਆਂ ਅਤੇ ਕਿਸ਼ੋਰਾਂ ਵਿੱਚ ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਦਾ ਸਭ ਤੋਂ ਘੱਟ ਆਮ ਉਪ-ਕਿਸਮ ਹੈ। ਇਹ ਵਧੇਰੇ ਆਮ ਹੈ ਜੇਕਰ ਤੁਹਾਨੂੰ ਮਨੁੱਖੀ ਇਮਯੂਨੋਡਫੀਸਿਏਂਸੀ ਵਾਇਰਸ (HIV) ਨਾਂ ਦੀ ਲਾਗ ਹੈ, ਜਾਂ ਜੇਕਰ ਤੁਹਾਨੂੰ ਕਦੇ ਵੀ ਐਪਸਟੀਨ-ਬਾਰ ਵਾਇਰਸ (EBV) ਨਾਮਕ ਕੋਈ ਲਾਗ ਹੋਈ ਹੈ।
EBV ਇੱਕ ਵਾਇਰਸ ਹੈ ਜੋ ਗਲੈਂਡੂਲਰ ਬੁਖਾਰ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ ਜਿਸ ਨਾਲ ਤੁਹਾਨੂੰ ਗਲੇ ਵਿੱਚ ਖਰਾਸ਼ ਹੁੰਦੀ ਹੈ। ਇਸਨੂੰ ਕਈ ਵਾਰ "ਮੋਨੋ" ਜਾਂ ਮੋਨੋਨਿਊਕਲੀਓਸਿਸ ਵੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਇਸਨੂੰ ਚੁੰਮਣ ਦੀ ਬਿਮਾਰੀ ਵੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਕਿਉਂਕਿ ਇਹ ਥੁੱਕ ਰਾਹੀਂ ਫੈਲ ਸਕਦਾ ਹੈ (ਪਰ ਤੁਹਾਨੂੰ ਇਸ ਨੂੰ ਪ੍ਰਾਪਤ ਕਰਨ ਲਈ ਕਿਸੇ ਨੂੰ ਚੁੰਮਣ ਦੀ ਲੋੜ ਨਹੀਂ ਹੈ)।
ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ LD-cHL ਹੈ ਤਾਂ ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਤੁਹਾਡੇ ਕੋਲ ਅਸਧਾਰਨ ਗੰਢਾਂ ਜਾਂ ਸੁੱਜੀਆਂ ਲਿੰਫ ਨੋਡ ਨਾ ਹੋਣ ਕਿਉਂਕਿ ਇਹ ਅਕਸਰ ਤੁਹਾਡੀਆਂ ਹੱਡੀਆਂ ਦੇ ਵਿਚਕਾਰ ਇੱਕ ਅਜਿਹੀ ਜਗ੍ਹਾ 'ਤੇ ਵਧਦਾ ਹੈ ਜਿਸਨੂੰ ਤੁਹਾਡਾ ਬੋਨ ਮੈਰੋ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਇਹ ਉਹ ਥਾਂ ਹੈ ਜਿੱਥੇ ਤੁਹਾਡੇ ਖੂਨ ਦੇ ਸੈੱਲ ਬਣਦੇ ਹਨ। ਹਾਲਾਂਕਿ, ਇਹ ਤੁਹਾਡੇ ਪੇਟ (ਜਾਂ ਪੇਟ) ਦੇ ਖੇਤਰ ਵਿੱਚ ਵੀ ਡੂੰਘਾ ਸ਼ੁਰੂ ਹੋ ਸਕਦਾ ਹੈ, ਇਸਲਈ ਤੁਹਾਡੇ ਮਹਿਸੂਸ ਕਰਨ ਲਈ ਗੰਢਾਂ ਬਹੁਤ ਡੂੰਘੀਆਂ ਹੋ ਸਕਦੀਆਂ ਹਨ।
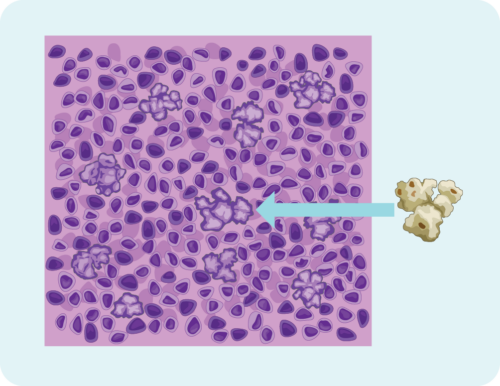
ਨੋਡੂਲਰ ਲਿਮਫੋਸਾਈਟ ਪ੍ਰਮੁੱਖ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ (NLPHL)
ਨੋਡੂਲਰ ਲਿਮਫੋਸਾਈਟ ਪ੍ਰੈਡੋਮਿਨੈਂਟ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ (NLPHL) HL ਦੀ ਇੱਕ ਬਹੁਤ ਹੀ ਦੁਰਲੱਭ ਉਪ-ਕਿਸਮ ਹੈ, ਪਰ ਇਹ 10 ਸਾਲ ਤੋਂ ਘੱਟ ਉਮਰ ਦੇ ਬੱਚਿਆਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਹੈ।
ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਨੂੰ NLPHL ਨਾਲ ਨਿਦਾਨ ਕਰ ਸਕਦਾ ਹੈ ਜੇਕਰ ਤੁਹਾਡੇ ਸੈੱਲ ਇੱਕ ਖਾਸ ਤਰੀਕੇ ਨਾਲ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ। ਇਹ ਮਜ਼ਾਕੀਆ ਲੱਗ ਸਕਦਾ ਹੈ, ਪਰ ਅਸੀਂ ਕਈ ਵਾਰ ਕਹਿੰਦੇ ਹਾਂ ਕਿ NLPHL ਵਿੱਚ ਲਿਮਫੋਮਾ ਸੈੱਲ ਪੌਪਕੌਰਨ ਵਰਗੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ। ਤਸਵੀਰ 'ਤੇ ਇੱਕ ਨਜ਼ਰ ਮਾਰੋ ਅਤੇ ਤੁਸੀਂ ਦੇਖੋਗੇ ਕਿ ਸਾਡਾ ਕੀ ਮਤਲਬ ਹੈ.
ਨੋਡੂਲਰ ਲਿਮਫੋਸਾਈਟ ਪ੍ਰਮੁੱਖ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ (NLPHL) ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਤੋਂ ਕਿਵੇਂ ਵੱਖਰਾ ਹੈ?
NLPHL ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਨਾਲੋਂ ਹੌਲੀ ਹੌਲੀ ਵਧਦਾ ਹੈ। ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ NLPHL ਹੈ, ਤਾਂ ਤੁਸੀਂ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਠੀਕ ਹੋ ਸਕਦੇ ਹੋ ਜਿਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਲਿਮਫੋਮਾ ਦੂਰ ਹੋ ਜਾਵੇਗਾ ਅਤੇ ਕਦੇ ਵਾਪਸ ਨਹੀਂ ਆਵੇਗਾ। ਪਰ, ਤੁਹਾਡੇ ਵਿੱਚੋਂ ਕੁਝ ਲਈ, ਇਹ ਵਾਪਸ ਆ ਸਕਦਾ ਹੈ। ਕਈ ਵਾਰ ਇਹ ਜਲਦੀ ਵਾਪਸ ਆ ਸਕਦਾ ਹੈ, ਅਤੇ ਕਈ ਵਾਰ ਤੁਸੀਂ ਕਈ ਸਾਲਾਂ ਤੱਕ ਲਿੰਫੋਮਾ ਤੋਂ ਬਿਨਾਂ ਰਹਿ ਸਕਦੇ ਹੋ।
ਜੇਕਰ ਤੁਹਾਡਾ NLPHL ਵਾਪਿਸ ਆਉਂਦਾ ਹੈ ਤਾਂ ਇਸਨੂੰ ਰੀਲੈਪਸ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਮੁੜ ਮੁੜ ਆਉਣ ਦਾ ਇੱਕੋ-ਇੱਕ ਨਿਸ਼ਾਨ ਇੱਕ ਸੁੱਜਿਆ ਹੋਇਆ ਲਿੰਫ ਨੋਡ ਹੋ ਸਕਦਾ ਹੈ ਜੋ ਦੂਰ ਨਹੀਂ ਹੁੰਦਾ। ਇਹ ਤੁਹਾਡੀ ਗਰਦਨ, ਕੱਛ, ਕਮਰ ਜਾਂ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਹੋਰ ਖੇਤਰ ਵਿੱਚ ਹੋ ਸਕਦਾ ਹੈ। ਜੇਕਰ ਤੁਹਾਨੂੰ ਹੋਰ ਲੱਛਣ ਮਿਲਦੇ ਹਨ, ਤਾਂ ਉਹ ਸਾਡੇ ਉੱਪਰ ਸੂਚੀਬੱਧ ਕੀਤੇ ਲੱਛਣਾਂ ਦੇ ਸਮਾਨ ਹੋਣਗੇ।
ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ (HL) ਦੀ ਸਟੇਜਿੰਗ ਅਤੇ ਗਰੇਡਿੰਗ
ਇੱਕ ਵਾਰ ਜਦੋਂ ਤੁਹਾਡੇ ਡਾਕਟਰ ਨੇ ਤੁਹਾਨੂੰ HL ਦਾ ਨਿਦਾਨ ਕੀਤਾ ਹੈ, ਤਾਂ ਉਹ ਇਹ ਦੇਖਣ ਲਈ ਹੋਰ ਟੈਸਟ ਕਰਨਾ ਚਾਹੁਣਗੇ ਕਿ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਕਿੰਨੇ ਹਿੱਸਿਆਂ ਵਿੱਚ ਲਿਮਫੋਮਾ ਸੈੱਲ ਹਨ, ਅਤੇ ਉਹ ਕਿੰਨੀ ਤੇਜ਼ੀ ਨਾਲ ਵਧ ਰਹੇ ਹਨ।
ਸਟੇਜਿੰਗ ਇਹ ਦੇਖਦੀ ਹੈ ਕਿ HL ਕਿੱਥੇ ਹੈ। ਯਾਦ ਰੱਖੋ ਪਹਿਲਾਂ ਅਸੀਂ ਤੁਹਾਡੇ ਲਿਮਫੋਸਾਈਟਸ ਬਾਰੇ ਗੱਲ ਕੀਤੀ ਸੀ। ਸਾਨੂੰ ਪਤਾ ਲੱਗਾ ਹੈ ਕਿ ਹਾਲਾਂਕਿ ਉਹ ਤੁਹਾਡੇ ਬੋਨ ਮੈਰੋ ਵਿੱਚ ਬਣੇ ਹੁੰਦੇ ਹਨ ਅਤੇ ਤੁਹਾਡੇ ਲਿੰਫੈਟਿਕ ਸਿਸਟਮ ਵਿੱਚ ਰਹਿੰਦੇ ਹਨ, ਉਹ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਕਿਸੇ ਵੀ ਹਿੱਸੇ ਵਿੱਚ ਵੀ ਜਾ ਸਕਦੇ ਹਨ। ਕਿਉਂਕਿ ਤੁਹਾਡੇ ਲਿਮਫੋਮਾ ਦੇ ਸੈੱਲ ਕੈਂਸਰ ਵਾਲੇ ਲਿਮਫੋਸਾਈਟਸ ਹਨ, ਐਚਐਲ ਤੁਹਾਡੇ ਬੋਨ ਮੈਰੋ, ਲਿੰਫੈਟਿਕ ਸਿਸਟਮ ਜਾਂ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਕਿਸੇ ਹੋਰ ਹਿੱਸੇ ਵਿੱਚ ਵੀ ਹੋ ਸਕਦਾ ਹੈ।
ਸਟੇਜਿੰਗ ਟੈਸਟ ਅਤੇ ਸਕੈਨ
ਤੁਹਾਡਾ ਡਾਕਟਰ ਇਹ ਦੇਖਣ ਲਈ ਕਿ ਇਹ HL ਸੈੱਲ ਕਿੱਥੇ ਲੁਕੇ ਹੋਏ ਹਨ, ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਅੰਦਰ ਦੀਆਂ ਤਸਵੀਰਾਂ ਲੈਣ ਲਈ ਕੁਝ ਸਕੈਨ ਕਰਨ ਦਾ ਆਦੇਸ਼ ਦੇਵੇਗਾ। ਇਹਨਾਂ ਸਕੈਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ:
ਸੀ ਟੀ ਸਕੈਨ (ਇਹ ਕੰਪਿਊਟਿਡ ਟੋਮੋਗ੍ਰਾਫੀ ਸਕੈਨ ਲਈ ਛੋਟਾ ਹੈ)
ਸੀਟੀ ਸਕੈਨ ਇੱਕ ਵਿਸ਼ੇਸ਼ ਐਕਸ-ਰੇ ਵਾਂਗ ਹੁੰਦੇ ਹਨ ਜੋ ਤੁਹਾਡੀ ਛਾਤੀ, ਪੇਟ (ਪੇਟ ਦਾ ਖੇਤਰ) ਜਾਂ ਪੇਡੂ (ਤੁਹਾਡੀ ਕਮਰ ਦੀਆਂ ਹੱਡੀਆਂ ਦੇ ਨੇੜੇ) ਦੇ ਅੰਦਰਲੀ ਹਰ ਚੀਜ਼ ਦੀ ਵਿਸਤ੍ਰਿਤ ਤਸਵੀਰ ਦਿੰਦਾ ਹੈ। ਤੁਹਾਡਾ ਡਾਕਟਰ ਇਸ ਸਕੈਨ 'ਤੇ ਇਹਨਾਂ ਖੇਤਰਾਂ ਵਿੱਚ ਕਿਸੇ ਵੀ ਸੁੱਜੇ ਹੋਏ ਲਿੰਫ ਨੋਡ ਜਾਂ ਟਿਊਮਰ ਨੂੰ ਦੇਖਣ ਦੇ ਯੋਗ ਹੋਵੇਗਾ।
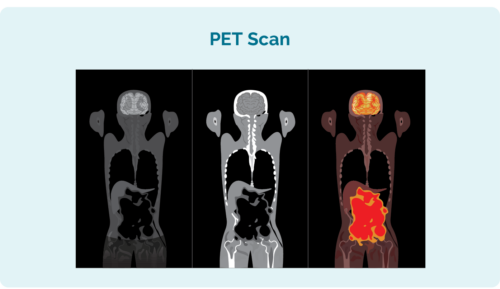
ਪੀ.ਈ.ਟੀ ਸਕੈਨ (ਇਹ ਪੋਜ਼ੀਟਰੋਨ ਐਮੀਸ਼ਨ ਟੋਮੋਗ੍ਰਾਫੀ ਸਕੈਨ ਲਈ ਛੋਟਾ ਹੈ)
PET ਸਕੈਨ ਤੁਹਾਡੇ ਪੂਰੇ ਸਰੀਰ ਦੇ ਅੰਦਰ ਵੇਖਦਾ ਹੈ। ਜਿਨ੍ਹਾਂ ਖੇਤਰਾਂ ਵਿੱਚ ਲਿਮਫੋਮਾ ਹੁੰਦਾ ਹੈ ਉਹ ਦੂਜੇ ਖੇਤਰਾਂ ਨਾਲੋਂ ਚਮਕਦਾਰ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ। ਇਸਦੇ ਲਈ ਤੁਹਾਨੂੰ ਆਪਣੇ ਹੱਥ ਜਾਂ ਬਾਂਹ ਵਿੱਚ ਸੂਈ ਰੱਖਣ ਦੀ ਜ਼ਰੂਰਤ ਹੋਏਗੀ ਕਿਉਂਕਿ ਉਹ ਕੁਝ ਤਰਲ ਇੰਜੈਕਟ ਕਰਨਗੇ ਜੋ ਲਿਮਫੋਮਾ ਸੈੱਲਾਂ ਨੂੰ ਕੰਪਿਊਟਰ ਚਿੱਤਰ 'ਤੇ ਪ੍ਰਕਾਸ਼ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ। ਨਰਸਾਂ ਅਜਿਹਾ ਕਰਨ ਵਿੱਚ ਬਹੁਤ ਚੰਗੀਆਂ ਹਨ ਅਤੇ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਵਿਸ਼ੇਸ਼ ਧਿਆਨ ਰੱਖਣਗੀਆਂ ਕਿ ਇਸ ਨਾਲ ਬਹੁਤ ਜ਼ਿਆਦਾ ਸੱਟ ਨਾ ਲੱਗੇ।
ਐਮ ਆਰ ਆਈ ਸਕੈਨ (ਇਹ ਮੈਗਨੈਟਿਕ ਰੈਜ਼ੋਨੈਂਸ ਇਮੇਜਿੰਗ ਲਈ ਛੋਟਾ ਹੈ)
ਇਹ ਸਕੈਨ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਅੰਦਰ ਦੀਆਂ ਤਸਵੀਰਾਂ ਲੈਣ ਲਈ ਮਸ਼ੀਨ ਦੇ ਅੰਦਰ ਮੈਗਨੇਟ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ। ਇਹ ਨੁਕਸਾਨ ਨਹੀਂ ਪਹੁੰਚਾਉਂਦਾ, ਪਰ ਕਿਉਂਕਿ ਮਸ਼ੀਨ ਵਿੱਚ ਚੁੰਬਕ ਘੁੰਮਦੇ ਹਨ ਇਹ ਬਹੁਤ ਰੌਲਾ ਪਾ ਸਕਦਾ ਹੈ। ਕੁਝ ਲੋਕਾਂ ਨੂੰ ਇਹ ਸ਼ੋਰ ਪਸੰਦ ਨਹੀਂ ਹੈ ਇਸਲਈ ਸਕੈਨ ਦੌਰਾਨ ਤੁਹਾਨੂੰ ਥੋੜੀ ਨੀਂਦ ਲਿਆਉਣ ਲਈ ਤੁਹਾਡੇ ਕੋਲ ਕੋਈ ਦਵਾਈ ਹੋ ਸਕਦੀ ਹੈ, ਇਸ ਲਈ ਇਹ ਤੁਹਾਨੂੰ ਚਿੰਤਾ ਨਾ ਕਰੇ। ਤੁਸੀਂ ਸੰਗੀਤ ਸੁਣਨ ਲਈ ਵਿਸ਼ੇਸ਼ ਹੈੱਡਫੋਨ ਦੀ ਵਰਤੋਂ ਕਰਨ ਦੇ ਯੋਗ ਵੀ ਹੋ ਸਕਦੇ ਹੋ।
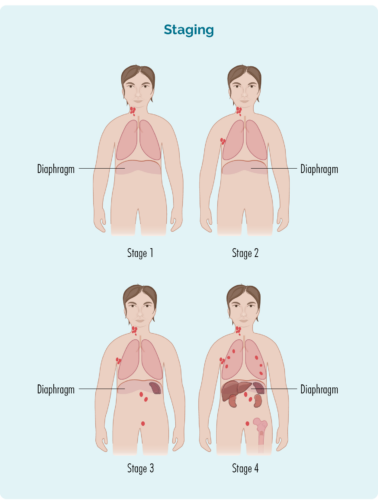
ਮੇਰੀ HL ਸਟੇਜ ਨੂੰ ਕਿਵੇਂ ਨੰਬਰ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ?
ਸਟੇਜਿੰਗ ਨੂੰ ਨੰਬਰ ਇੱਕ ਤੋਂ ਨੰਬਰ ਚਾਰ ਤੱਕ ਗਿਣਿਆ ਜਾਂਦਾ ਹੈ। ਜੇ ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਜਾਂ ਦੋ ਪੜਾਅ ਹੈ ਤਾਂ ਤੁਹਾਡੇ ਕੋਲ ਸ਼ੁਰੂਆਤੀ ਪੜਾਅ ਦਾ HL ਹੋਵੇਗਾ। ਜੇ ਤੁਹਾਡੇ ਕੋਲ ਪੜਾਅ ਤਿੰਨ ਜਾਂ ਚਾਰ ਹੈ, ਤਾਂ ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਉੱਨਤ ਪੜਾਅ ਐਚ.ਐਲ.
ਐਡਵਾਂਸਡ ਸਟੇਜ HL ਡਰਾਉਣੀ ਆਵਾਜ਼ ਦੇ ਸਕਦਾ ਹੈ। ਪਰ, ਕਿਉਂਕਿ ਤੁਹਾਡੇ ਲਿਮਫੋਸਾਈਟਸ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਆਲੇ-ਦੁਆਲੇ ਘੁੰਮਦੇ ਹਨ, ਲਿਮਫੋਮਾ ਨੂੰ "ਪ੍ਰਣਾਲੀਗਤ" ਬਿਮਾਰੀ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ। ਇਸ ਲਈ, ਐਚਐਲ ਸਮੇਤ ਐਡਵਾਂਸਡ ਲਿੰਫੋਮਾ ਅਡਵਾਂਸਡ ਬਿਮਾਰੀ ਵਾਲੇ ਦੂਜੇ ਕੈਂਸਰਾਂ ਨਾਲੋਂ ਬਹੁਤ ਵੱਖਰੇ ਹਨ।
ਕੀ ਮੇਰਾ ਪੜਾਅ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦਾ ਹੈ ਜੇਕਰ ਮੈਂ ਠੀਕ ਹੋ ਸਕਦਾ ਹਾਂ?
ਬਹੁਤ ਸਾਰੇ ਠੋਸ ਟਿਊਮਰ, ਜਿਵੇਂ ਕਿ ਦਿਮਾਗ, ਛਾਤੀ, ਗੁਰਦਿਆਂ ਅਤੇ ਹੋਰ ਸਥਾਨਾਂ ਵਿੱਚ ਟਿਊਮਰ, ਜੇਕਰ ਉਹ ਉੱਨਤ ਹਨ ਤਾਂ ਠੀਕ ਨਹੀਂ ਕੀਤੇ ਜਾ ਸਕਦੇ ਹਨ।
ਪਰ ਬਹੁਤ ਸਾਰੇ ਉੱਨਤ ਪੜਾਅ ਦੇ ਲਿੰਫੋਮਾ ਨੂੰ ਸਹੀ ਇਲਾਜ ਨਾਲ ਠੀਕ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ, ਅਤੇ ਇਹ ਅਕਸਰ ਐਚਐਲ ਵਾਲੇ ਬੱਚਿਆਂ ਅਤੇ ਕਿਸ਼ੋਰਾਂ ਲਈ ਹੁੰਦਾ ਹੈ।
ਇਹ ਤਸਵੀਰ ਇੱਕ ਚੰਗੀ ਉਦਾਹਰਣ ਹੈ ਕਿ ਕਿਵੇਂ ਵੱਖਰਾ ਹੈ ਪੜਾਅ ਦਿਖਾਈ ਦੇ ਸਕਦੇ ਹਨ। ਲਾਲ ਹਿੱਸੇ ਦਿਖਾਉਂਦੇ ਹਨ ਕਿ ਕਿੱਥੇ ਲਿਮਫੋਮਾ ਹਰੇਕ ਪੜਾਅ ਵਿੱਚ ਹੋ ਸਕਦਾ ਹੈ - ਤੁਹਾਡਾ ਹੋ ਸਕਦਾ ਹੈ a ਥੋੜ੍ਹਾ ਵੱਖਰਾ ਹੈ, ਪਰ ਲਗਭਗ ਉਸੇ ਤਰ੍ਹਾਂ ਦਾ ਅਨੁਸਰਣ ਕਰੇਗਾ ਪੈਟਰਨ
ਪੜਾਅ 1 | ਤੁਹਾਡਾ HL ਇੱਕ ਲਿੰਫ ਨੋਡ ਖੇਤਰ ਵਿੱਚ ਹੈ, ਤੁਹਾਡੇ ਡਾਇਆਫ੍ਰਾਮ ਦੇ ਉੱਪਰ ਜਾਂ ਹੇਠਾਂ |
ਪੜਾਅ 2 | ਤੁਹਾਡਾ HL ਦੋ ਜਾਂ ਦੋ ਤੋਂ ਵੱਧ ਲਿੰਫ ਨੋਡ ਖੇਤਰਾਂ ਵਿੱਚ ਹੈ, ਪਰ ਤੁਹਾਡੇ ਡਾਇਆਫ੍ਰਾਮ ਦੇ ਇੱਕੋ ਪਾਸੇ |
ਪੜਾਅ 3 | ਤੁਹਾਡਾ HL ਉੱਪਰ ਘੱਟੋ-ਘੱਟ ਇੱਕ ਲਿੰਫ ਨੋਡ ਖੇਤਰ ਵਿੱਚ ਹੈ ਅਤੇ ਤੁਹਾਡੇ ਡਾਇਆਫ੍ਰਾਮ ਦੇ ਹੇਠਾਂ ਘੱਟੋ-ਘੱਟ ਇੱਕ ਲਿੰਫ ਨੋਡ ਖੇਤਰ ਵਿੱਚ ਹੈ। |
ਪੜਾਅ 4 | ਤੁਹਾਡਾ HL ਮਲਟੀਪਲ ਲਿੰਫ ਨੋਡਸ ਖੇਤਰਾਂ ਵਿੱਚ ਹੈ, ਅਤੇ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਹੋਰ ਹਿੱਸਿਆਂ ਵਿੱਚ ਫੈਲ ਗਿਆ ਹੈ, ਜਿਵੇਂ ਕਿ ਤੁਹਾਡੀਆਂ ਹੱਡੀਆਂ, ਫੇਫੜੇ, ਜਾਂ ਜਿਗਰ |
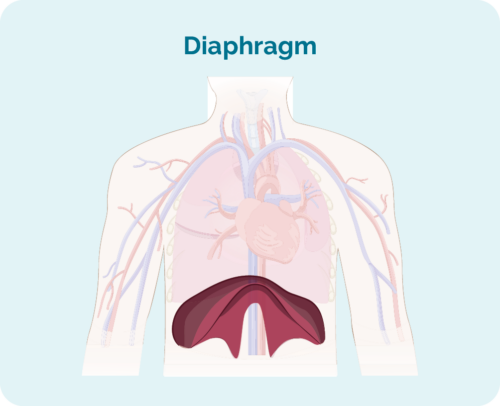
ਤੁਹਾਡਾ ਡਾਇਆਫ੍ਰਾਮ ਕੀ ਹੈ?
ਤੁਹਾਡਾ ਡਾਇਆਫ੍ਰਾਮ ਇੱਕ ਗੁੰਬਦ ਦੇ ਆਕਾਰ ਦੀ ਮਾਸਪੇਸ਼ੀ ਹੈ ਜੋ ਤੁਹਾਡੀ ਛਾਤੀ ਦੇ ਅੰਗਾਂ ਨੂੰ ਤੁਹਾਡੇ ਪੇਟ ਦੇ ਅੰਗਾਂ ਤੋਂ ਵੱਖ ਕਰਦੀ ਹੈ। ਇਹ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਨੂੰ ਉੱਪਰ ਅਤੇ ਹੇਠਾਂ ਜਾਣ ਵਿੱਚ ਮਦਦ ਕਰਕੇ ਤੁਹਾਨੂੰ ਸਾਹ ਲੈਣ ਵਿੱਚ ਵੀ ਮਦਦ ਕਰਦਾ ਹੈ।
ਤੁਹਾਡੇ ਪੜਾਅ ਬਾਰੇ ਜਾਣਨ ਲਈ ਹੋਰ ਜ਼ਰੂਰੀ ਗੱਲਾਂ
ਸਟੇਜਿੰਗ ਨੰਬਰ ਦੇ ਨਾਲ ਨਾਲ, ਤੁਹਾਨੂੰ ਨੰਬਰ ਦੇ ਬਾਅਦ ਇੱਕ ਪੱਤਰ ਦਿੱਤਾ ਜਾ ਸਕਦਾ ਹੈ।
ਕੀ ਤੁਹਾਨੂੰ ਯਾਦ ਹੈ ਕਿ ਅਸੀਂ ਬੀ-ਲੱਛਣਾਂ ਬਾਰੇ ਪਹਿਲਾਂ ਕੀ ਕਿਹਾ ਸੀ? ਇਹ ਲੱਛਣਾਂ ਦਾ ਇੱਕ ਸਮੂਹ ਹੈ ਜੋ ਇਕੱਠੇ ਹੋ ਸਕਦੇ ਹਨ ਜਦੋਂ ਤੁਹਾਨੂੰ ਲਿੰਫੋਮਾ ਹੁੰਦਾ ਹੈ। ਇਨ੍ਹਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਰਾਤ ਨੂੰ ਪਸੀਨਾ ਆਉਂਦਾ ਹੈ ਜੋ ਤੁਹਾਡੇ ਕੱਪੜੇ ਅਤੇ ਬਿਸਤਰੇ ਨੂੰ ਗਿੱਲਾ ਕਰਦਾ ਹੈ
- ਬੁਖਾਰ ਅਤੇ ਠੰਢ
- ਬਿਨਾਂ ਕੋਸ਼ਿਸ਼ ਕੀਤੇ ਭਾਰ ਗੁਆਉਣਾ
ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਇਹ B-ਲੱਛਣ ਹਨ ਤਾਂ ਤੁਹਾਡੇ ਸਟੇਜਿੰਗ ਨੰਬਰ ਤੋਂ ਬਾਅਦ ਤੁਹਾਡੇ ਕੋਲ "B" ਹੋਵੇਗਾ, ਪਰ ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ B-ਲੱਛਣ ਨਹੀਂ ਹਨ ਤਾਂ ਤੁਹਾਡੇ ਸਟੇਜਿੰਗ ਨੰਬਰ ਤੋਂ ਬਾਅਦ ਇੱਕ "A" ਹੋਵੇਗਾ।
ਜੇਕਰ ਤੁਹਾਡੇ ਕਿਸੇ ਅੰਗ, ਜਿਵੇਂ ਕਿ ਤੁਹਾਡੇ ਫੇਫੜੇ, ਜਿਗਰ ਜਾਂ ਹੱਡੀਆਂ ਵਿੱਚ HL ਹੈ ਤਾਂ ਤੁਹਾਡੇ ਸਟੇਜਿੰਗ ਨੰਬਰ ਦੇ ਬਾਅਦ ਤੁਹਾਡੇ ਕੋਲ ਅੱਖਰ “E” ਹੋਵੇਗਾ।
ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਲਿੰਫ ਨੋਡ ਜਾਂ ਟਿਊਮਰ ਹੈ ਜਿਸਦਾ ਆਕਾਰ 10 ਸੈਂਟੀਮੀਟਰ ਤੋਂ ਵੱਧ ਹੈ ਤਾਂ ਇਸਨੂੰ ਬਲਕੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਜੇਕਰ ਤੁਹਾਨੂੰ ਵੱਡੀ ਬਿਮਾਰੀ ਹੈ, ਤਾਂ ਤੁਹਾਡੇ ਸਟੇਜਿੰਗ ਨੰਬਰ ਦੇ ਬਾਅਦ ਤੁਹਾਡੇ ਕੋਲ "X" ਅੱਖਰ ਹੋਵੇਗਾ
ਅੰਤ ਵਿੱਚ, ਜੇਕਰ ਤੁਹਾਡੀ ਤਿੱਲੀ ਵਿੱਚ HL ਹੈ, ਤਾਂ ਤੁਹਾਡੇ ਸਟੇਜਿੰਗ ਨੰਬਰ ਦੇ ਬਾਅਦ ਤੁਹਾਡੇ ਕੋਲ ਅੱਖਰ “S” ਹੋਵੇਗਾ। ਤੁਹਾਡੀ ਤਿੱਲੀ ਤੁਹਾਡੇ ਖੂਨ ਨੂੰ ਸਾਫ਼ ਰੱਖਣ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ, ਅਤੇ ਤੁਹਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਦਾ ਇੱਕ ਪ੍ਰਮੁੱਖ ਅੰਗ ਹੈ। ਇਹ ਉਹ ਥਾਂ ਹੈ ਜਿੱਥੇ ਤੁਹਾਡੇ ਬਹੁਤ ਸਾਰੇ ਚਿੱਟੇ ਰਕਤਾਣੂ ਰਹਿੰਦੇ ਹਨ ਅਤੇ ਜਿੱਥੇ ਤੁਹਾਡੇ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ ਕੀਟਾਣੂਆਂ ਨਾਲ ਲੜਨ ਲਈ ਬਹੁਤ ਸਾਰੀਆਂ ਐਂਟੀਬਾਡੀਜ਼ ਬਣਾਉਂਦੇ ਹਨ।
ਹੇਠਾਂ ਦਿੱਤੀ ਸਾਰਣੀ ਵਿੱਚ ਦੇਖੋ ਕਿ ਇਹਨਾਂ ਵੱਖ-ਵੱਖ ਚੀਜ਼ਾਂ ਦਾ ਕੀ ਅਰਥ ਹੋ ਸਕਦਾ ਹੈ।
ਭਾਵ | ਮਹੱਤਤਾ |
|
|
|
|
|
|
ਗਰੇਡਿੰਗ ਤੁਹਾਡੇ ਡਾਕਟਰ ਨੂੰ ਉਹਨਾਂ ਇਲਾਜਾਂ ਬਾਰੇ ਚੰਗੀਆਂ ਚੋਣਾਂ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ ਜੋ ਉਹ ਤੁਹਾਨੂੰ ਪੇਸ਼ ਕਰਦੇ ਹਨ।
ਸਟੇਜਿੰਗ ਵਾਂਗ, ਤੁਹਾਡੇ ਗ੍ਰੇਡ ਨੂੰ ਇੱਕ ਤੋਂ ਚਾਰ ਤੱਕ ਇੱਕ ਨੰਬਰ ਵਜੋਂ ਦਿੱਤਾ ਜਾਵੇਗਾ। ਇਸ ਨੂੰ G1, G2, G3 ਜਾਂ G4 ਲਿਖਿਆ ਜਾ ਸਕਦਾ ਹੈ। ਜਦੋਂ ਤੁਹਾਡੀਆਂ ਲਿਮਫੋਸਾਈਟਸ ਕੈਂਸਰ ਹੋ ਜਾਂਦੀਆਂ ਹਨ, ਤਾਂ ਉਹ ਤੁਹਾਡੇ ਆਮ ਲਿਮਫੋਸਾਈਟਸ ਨਾਲੋਂ ਵੱਖਰੇ ਦਿਖਾਈ ਦੇਣ ਲੱਗ ਪੈਂਦੇ ਹਨ। ਜੇ ਤੁਹਾਡੇ ਕੋਲ ਘੱਟ ਗ੍ਰੇਡ ਦਾ ਲਿੰਫੋਮਾ ਹੈ ਜਿਵੇਂ ਕਿ G1, ਤਾਂ ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਸੈੱਲ ਹੌਲੀ-ਹੌਲੀ ਵਧ ਰਹੇ ਹੋਣ ਅਤੇ ਤੁਹਾਡੇ ਆਮ ਲਿਮਫੋਸਾਈਟਸ ਨਾਲੋਂ ਥੋੜੇ ਵੱਖਰੇ ਹੋਣ, ਪਰ ਉੱਚ ਗ੍ਰੇਡ ਦੇ ਨਾਲ, ਉਹ ਬਹੁਤ ਤੇਜ਼ੀ ਨਾਲ ਵਧਦੇ ਹਨ ਅਤੇ ਤੁਹਾਡੇ ਆਮ ਸੈੱਲਾਂ ਵਾਂਗ ਕੁਝ ਨਹੀਂ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ।
ਉਹ ਜਿੰਨੇ ਵੱਖਰੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ, ਘੱਟ ਉਹ ਸਹੀ ਢੰਗ ਨਾਲ ਕੰਮ ਕਰਨ ਦੇ ਯੋਗ ਹੁੰਦੇ ਹਨ.
ਇੱਥੇ ਹਰੇਕ ਗ੍ਰੇਡ ਦੀ ਸੰਖੇਪ ਜਾਣਕਾਰੀ ਹੈ:
- G1 - ਘੱਟ ਗ੍ਰੇਡ - ਤੁਹਾਡੇ ਸੈੱਲ ਆਮ ਦੇ ਨੇੜੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ ਅਤੇ ਉਹ ਹੌਲੀ-ਹੌਲੀ ਵਧਦੇ ਅਤੇ ਫੈਲਦੇ ਹਨ।
- G2 - ਵਿਚਕਾਰਲਾ ਗ੍ਰੇਡ - ਤੁਹਾਡੇ ਸੈੱਲ ਵੱਖਰੇ ਦਿਖਣ ਲੱਗੇ ਹਨ ਪਰ ਕੁਝ ਆਮ ਸੈੱਲ ਮੌਜੂਦ ਹਨ ਅਤੇ ਉਹ ਮੱਧਮ ਦਰ ਨਾਲ ਵਧਦੇ ਅਤੇ ਫੈਲਦੇ ਹਨ।
- G3 - ਉੱਚ ਦਰਜੇ - ਤੁਹਾਡੇ ਬੱਚੇ ਦੇ/ਤੁਹਾਡੇ ਸੈੱਲ ਕੁਝ ਸਾਧਾਰਨ ਸੈੱਲਾਂ ਦੇ ਨਾਲ ਕਾਫ਼ੀ ਵੱਖਰੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ ਅਤੇ ਉਹ ਤੇਜ਼ੀ ਨਾਲ ਵਧਦੇ ਅਤੇ ਫੈਲਦੇ ਹਨ।
- G4 - ਉੱਚ ਗ੍ਰੇਡ - ਤੁਹਾਡੇ ਬੱਚੇ/ਤੁਹਾਡੇ ਸੈੱਲ ਆਮ ਨਾਲੋਂ ਸਭ ਤੋਂ ਵੱਖਰੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ ਅਤੇ ਉਹ ਸਭ ਤੋਂ ਤੇਜ਼ੀ ਨਾਲ ਵਧਦੇ ਅਤੇ ਫੈਲਦੇ ਹਨ
ਹੋਰ ਟੈਸਟ
ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ ਤੁਹਾਡੇ ਹੋਰ ਟੈਸਟ ਹੋ ਸਕਦੇ ਹਨ, ਅਤੇ ਇਲਾਜ ਦੌਰਾਨ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਕਿ ਤੁਹਾਡਾ ਸਰੀਰ ਤੁਹਾਡੇ ਕੋਲ ਹੋਣ ਵਾਲੀਆਂ ਦਵਾਈਆਂ ਨਾਲ ਸਿੱਝਣ ਦੇ ਯੋਗ ਹੈ। ਇਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ:
- ਨਿਯਮਤ ਖੂਨ ਦੇ ਟੈਸਟ
- ਤੁਹਾਡੇ ਦਿਲ, ਫੇਫੜਿਆਂ ਅਤੇ ਗੁਰਦਿਆਂ ਸਮੇਤ ਤੁਹਾਡੇ ਕੁਝ ਅੰਗਾਂ ਦੇ ਅਲਟਰਾਸਾਊਂਡ ਜਾਂ ਹੋਰ ਸਕੈਨ ਅਤੇ ਟੈਸਟ
- ਸਾਇਟੋਜੈਨੇਟਿਕ ਟੈਸਟ - ਇਹ ਦੇਖਣ ਲਈ ਵਿਸ਼ੇਸ਼ ਟੈਸਟ ਹੁੰਦੇ ਹਨ ਕਿ ਕੀ ਤੁਹਾਡੇ ਜੀਨਾਂ ਵਿੱਚ ਕੋਈ ਬਦਲਾਅ ਹਨ। ਤੁਹਾਡੇ ਜੀਨ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਸੈੱਲਾਂ ਨੂੰ ਦੱਸਦੇ ਹਨ ਕਿ ਕਿਵੇਂ ਵਧਣਾ ਹੈ ਅਤੇ ਕਿਵੇਂ ਕੰਮ ਕਰਨਾ ਹੈ। ਜੇਕਰ ਤੁਹਾਡੇ ਜੀਨਾਂ ਵਿੱਚ ਕੋਈ ਬਦਲਾਅ (ਜਿਸ ਨੂੰ ਪਰਿਵਰਤਨ ਜਾਂ ਪਰਿਵਰਤਨ ਵੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ) ਹੈ, ਤਾਂ ਉਹ ਗਲਤ ਨਿਰਦੇਸ਼ ਦੇ ਸਕਦੇ ਹਨ। ਇਹ ਗਲਤ ਹਦਾਇਤਾਂ ਕੈਂਸਰ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੀਆਂ ਹਨ - ਜਿਵੇਂ ਕਿ HL ਵਧਣਾ। ਹਾਲਾਂਕਿ ਹਰ ਕਿਸੇ ਨੂੰ ਇਸ ਟੈਸਟ ਦੀ ਲੋੜ ਨਹੀਂ ਪਵੇਗੀ।
- ਲੰਬਰ ਪੰਕਚਰ - ਇਹ ਇੱਕ ਪ੍ਰਕਿਰਿਆ ਹੈ ਜਿੱਥੇ ਡਾਕਟਰ ਤੁਹਾਡੀ ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਦੇ ਨੇੜੇ ਤੁਹਾਡੀ ਪਿੱਠ ਵਿੱਚ ਸੂਈ ਪਾਉਂਦਾ ਹੈ ਅਤੇ ਕੁਝ ਤਰਲ ਕੱਢਦਾ ਹੈ। ਇਹ ਕੇਵਲ ਤਾਂ ਹੀ ਹੋਵੇਗਾ ਜੇਕਰ ਉਹ ਇਹ ਦੱਸਦਾ ਹੈ ਕਿ ਤੁਹਾਡਾ HL ਤੁਹਾਡੇ ਦਿਮਾਗ ਜਾਂ ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਵਿੱਚ ਹੈ, ਜਾਂ ਉੱਥੇ ਫੈਲਣ ਦੀ ਸੰਭਾਵਨਾ ਹੈ। ਕੁਝ ਬੱਚਿਆਂ ਜਾਂ ਕਿਸ਼ੋਰਾਂ ਨੂੰ ਇਸ ਨੀਂਦ ਦੇ ਦੌਰਾਨ ਤੁਹਾਨੂੰ ਨੀਂਦ ਲਿਆਉਣ ਲਈ ਕੁਝ ਸ਼ਾਂਤ ਕਰਨ ਵਾਲੀ ਦਵਾਈ ਹੋ ਸਕਦੀ ਹੈ ਤਾਂ ਜੋ ਇਹ ਨੁਕਸਾਨ ਨਾ ਕਰੇ, ਅਤੇ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਕਿ ਤੁਸੀਂ ਪ੍ਰਕਿਰਿਆ ਦੇ ਦੌਰਾਨ ਸਥਿਰ ਰਹੋ।
ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ ਤੁਹਾਡੇ ਡਾਕਟਰ ਲਈ ਸਵਾਲ
ਇੱਕ ਵਾਰ ਜਦੋਂ ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਡੀ ਬਾਇਓਪਸੀ, ਸਕੈਨ ਅਤੇ ਹੋਰ ਟੈਸਟਾਂ ਤੋਂ ਸਾਰੀ ਜਾਣਕਾਰੀ ਇਕੱਠੀ ਕਰ ਲੈਂਦਾ ਹੈ; ਉਹ ਤੁਹਾਡੇ ਇਲਾਜ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰਨ ਅਤੇ ਤੁਹਾਨੂੰ ਸੁਰੱਖਿਅਤ ਰੱਖਣ ਲਈ ਇਕੱਠੇ ਇੱਕ ਯੋਜਨਾ ਬਣਾਉਣ ਦੇ ਯੋਗ ਹੋਣਗੇ। ਕਈ ਵਾਰ ਡਾਕਟਰ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਦੂਜੇ ਡਾਕਟਰਾਂ ਜਾਂ ਹੋਰ ਮਾਹਰਾਂ ਨਾਲ ਗੱਲ ਕਰਨਗੇ ਕਿ ਉਹ ਤੁਹਾਡੇ ਲਈ ਸਭ ਤੋਂ ਵਧੀਆ ਯੋਜਨਾ ਨੂੰ ਸੰਭਵ ਬਣਾਉਣ। ਜਦੋਂ ਇਹ ਮਾਹਰ ਇੱਕ ਯੋਜਨਾ ਬਣਾਉਣ ਲਈ ਇਕੱਠੇ ਹੁੰਦੇ ਹਨ, ਤਾਂ ਇਸਨੂੰ ਇੱਕ ਬਹੁ-ਅਨੁਸ਼ਾਸਨੀ ਟੀਮ ਮੀਟਿੰਗ - ਜਾਂ ਇੱਕ MDT ਮੀਟਿੰਗ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਅਸੀਂ ਇਸ ਪੰਨੇ ਦੇ ਹੇਠਾਂ ਕੁਝ ਹੋਰ ਇਲਾਜਾਂ ਦੀਆਂ ਕਿਸਮਾਂ ਬਾਰੇ ਗੱਲ ਕਰਾਂਗੇ। ਪਰ ਸਭ ਤੋਂ ਪਹਿਲਾਂ ਇਹ ਮਹੱਤਵਪੂਰਨ ਹੈ ਕਿ ਤੁਸੀਂ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਕੋਈ ਵੀ ਸਵਾਲ ਪੁੱਛਣ ਵਿੱਚ ਅਰਾਮ ਮਹਿਸੂਸ ਕਰੋ। ਇਹ ਤੁਹਾਨੂੰ ਇਹ ਜਾਣਨ ਵਿੱਚ ਮਦਦ ਕਰੇਗਾ ਕਿ ਕੀ ਉਮੀਦ ਕਰਨੀ ਹੈ, ਅਤੇ ਵਧੇਰੇ ਆਤਮ-ਵਿਸ਼ਵਾਸ ਮਹਿਸੂਸ ਕਰਨਾ ਹੈ।
ਇਹ ਜਾਣਨਾ ਔਖਾ ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਸਹੀ ਸਵਾਲ ਪੁੱਛਣੇ ਕੀ ਹਨ। ਪਰ ਇਮਾਨਦਾਰ ਹੋਣ ਲਈ, ਇੱਥੇ ਕੋਈ ਸਹੀ ਜਾਂ ਗਲਤ ਸਵਾਲ ਨਹੀਂ ਹਨ. ਹਰ ਕੋਈ ਵੱਖਰਾ ਹੁੰਦਾ ਹੈ ਅਤੇ ਤੁਹਾਡੇ ਕੋਲ ਸਵਾਲ ਕਿਸੇ ਹੋਰ ਬੱਚੇ ਜਾਂ ਕਿਸ਼ੋਰ ਦੇ ਸਵਾਲਾਂ ਨਾਲੋਂ ਵੱਖਰੇ ਹੋ ਸਕਦੇ ਹਨ। ਸਭ ਤੋਂ ਮਹੱਤਵਪੂਰਨ ਗੱਲ ਇਹ ਹੈ ਕਿ ਜਦੋਂ ਤੁਹਾਡੀ ਸਿਹਤ ਅਤੇ ਇਲਾਜ ਦੀ ਗੱਲ ਆਉਂਦੀ ਹੈ ਤਾਂ ਕੋਈ ਮੂਰਖ ਸਵਾਲ ਨਹੀਂ ਹੁੰਦੇ। ਇਸ ਲਈ ਤੁਹਾਡੇ ਦਿਮਾਗ ਵਿੱਚ ਜੋ ਵੀ ਹੈ ਉਸ ਬਾਰੇ ਪੁੱਛਣ ਲਈ ਭਰੋਸਾ ਮਹਿਸੂਸ ਕਰੋ।
ਤੁਹਾਨੂੰ ਸ਼ੁਰੂ ਕਰਨ ਲਈ ਕੁਝ ਸਵਾਲ
ਸ਼ੁਰੂ ਕਰਨ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰਨ ਲਈ ਅਸੀਂ ਕੁਝ ਸਵਾਲ ਇਕੱਠੇ ਰੱਖੇ ਹਨ ਜੋ ਤੁਸੀਂ ਜਾਂ ਤੁਹਾਡੇ ਮਾਤਾ-ਪਿਤਾ/ਸਰਪ੍ਰਸਤ ਪੁੱਛਣਾ ਪਸੰਦ ਕਰ ਸਕਦੇ ਹਨ। ਜੇ ਤੁਸੀਂ ਤਿਆਰ ਨਹੀਂ ਹੋ, ਜਾਂ ਇਲਾਜ ਤੋਂ ਪਹਿਲਾਂ ਸਵਾਲ ਪੁੱਛਣਾ ਭੁੱਲ ਜਾਂਦੇ ਹੋ, ਤਾਂ ਠੀਕ ਹੈ, ਤੁਸੀਂ ਕਿਸੇ ਵੀ ਸਮੇਂ ਡਾਕਟਰ ਜਾਂ ਆਪਣੀ ਨਰਸ ਨੂੰ ਪੁੱਛ ਸਕਦੇ ਹੋ। ਪਰ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ ਜਵਾਬ ਜਾਣਨਾ, ਤੁਹਾਨੂੰ ਵਧੇਰੇ ਆਤਮਵਿਸ਼ਵਾਸ ਮਹਿਸੂਸ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਦਾ ਹੈ।
ਤੁਹਾਡੀ ਉਪਜਾਊ ਸ਼ਕਤੀ ਨੂੰ ਸੁਰੱਖਿਅਤ ਰੱਖਣਾ (ਜਦੋਂ ਤੁਸੀਂ ਵੱਡੇ ਹੋ ਜਾਂਦੇ ਹੋ ਤਾਂ ਬੱਚੇ ਪੈਦਾ ਕਰਨ ਦੀ ਤੁਹਾਡੀ ਯੋਗਤਾ)
ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ ਸੋਚਣ ਲਈ ਕੁਝ ਹੋਰ ਗੱਲਾਂ ਹਨ। ਮੈਂ ਜਾਣਦਾ ਹਾਂ ਕਿ ਤੁਹਾਡੇ ਕੋਲ ਸ਼ਾਇਦ ਪਹਿਲਾਂ ਹੀ ਸੋਚਣ ਲਈ ਬਹੁਤ ਕੁਝ ਹੈ, ਪਰ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ ਚੀਜ਼ਾਂ ਨੂੰ ਠੀਕ ਕਰਨਾ ਬਾਅਦ ਵਿੱਚ ਬਹੁਤ ਮਦਦ ਕਰ ਸਕਦਾ ਹੈ।
HL ਦੇ ਇਲਾਜ ਦੇ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਵਿੱਚੋਂ ਇੱਕ ਗਰਭਵਤੀ ਹੋਣਾ ਔਖਾ ਬਣਾ ਸਕਦਾ ਹੈ, ਜਾਂ ਜੀਵਨ ਵਿੱਚ ਬਾਅਦ ਵਿੱਚ ਕਿਸੇ ਨੂੰ ਗਰਭਵਤੀ ਕਰ ਸਕਦਾ ਹੈ। ਕੁਝ ਚੀਜ਼ਾਂ ਬਾਰੇ ਜਾਣਨ ਲਈ ਜੋ ਬਾਅਦ ਵਿੱਚ ਜੀਵਨ ਵਿੱਚ ਬੱਚੇ ਪੈਦਾ ਕਰਨ ਦੀਆਂ ਸੰਭਾਵਨਾਵਾਂ ਨੂੰ ਵਧਾਉਣ ਲਈ ਕੀਤੀਆਂ ਜਾ ਸਕਦੀਆਂ ਹਨ, ਤੁਸੀਂ ਹੇਠਾਂ ਦਿੱਤੀ ਤਸਵੀਰ 'ਤੇ ਕਲਿੱਕ ਕਰਕੇ ਇਸ ਵੀਡੀਓ ਨੂੰ ਦੇਖ ਸਕਦੇ ਹੋ।
ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਲਈ ਇਲਾਜ
ਤੁਹਾਡੀ ਹੈਲਥ ਕੇਅਰ ਟੀਮ ਤੁਹਾਡੇ ਲਈ ਸਭ ਤੋਂ ਵਧੀਆ ਇਲਾਜ ਕੀ ਸੋਚਦੀ ਹੈ ਇਸ ਬਾਰੇ ਅੰਤਿਮ ਫੈਸਲਾ ਲੈਣ ਤੋਂ ਪਹਿਲਾਂ ਤੁਹਾਡੇ ਬਾਰੇ ਬਹੁਤ ਸਾਰੀਆਂ ਗੱਲਾਂ 'ਤੇ ਵਿਚਾਰ ਕਰੇਗੀ। ਕੁਝ ਚੀਜ਼ਾਂ ਜਿਨ੍ਹਾਂ ਬਾਰੇ ਉਹ ਸੋਚਣਗੇ ਉਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਭਾਵੇਂ ਤੁਹਾਡੇ ਕੋਲ HL ਜਾਂ N ਦਾ ਕਲਾਸੀਕਲ ਉਪ-ਕਿਸਮ ਹੈਓਡਿਊਲਰ ਲਿਮਫੋਸਾਈਟ ਪ੍ਰਮੁੱਖ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ (NLPHL)
- ਤੁਹਾਡੀ ਉਮਰ ਕਿੰਨੀ ਹੈ
- ਜੇਕਰ ਤੁਹਾਨੂੰ ਕੋਈ ਹੋਰ ਬੀਮਾਰੀ ਜਾਂ ਅਪਾਹਜਤਾ ਹੈ
- ਜੇਕਰ ਤੁਹਾਨੂੰ ਕੋਈ ਐਲਰਜੀ ਹੈ
- ਤੁਸੀਂ ਸਰੀਰਕ ਤੌਰ 'ਤੇ (ਤੁਹਾਡਾ ਸਰੀਰ) ਅਤੇ ਮਾਨਸਿਕ ਤੌਰ 'ਤੇ (ਤੁਹਾਡਾ ਮੂਡ ਅਤੇ ਵਿਚਾਰ) ਦੋਵੇਂ ਕਿੰਨਾ ਚੰਗਾ ਮਹਿਸੂਸ ਕਰ ਰਹੇ ਹੋ।
ਤੁਹਾਡਾ ਡਾਕਟਰ ਜਾਂ ਨਰਸ ਤੁਹਾਡੀ ਇਲਾਜ ਯੋਜਨਾ ਅਤੇ ਤੁਹਾਨੂੰ ਸੰਭਾਵੀ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਬਾਰੇ ਦੱਸਣਗੇ। ਮਾੜੇ ਪ੍ਰਭਾਵ ਉਹ ਚੀਜ਼ਾਂ ਹਨ ਜੋ ਤੁਹਾਡੇ ਇਲਾਜ ਦੇ ਕਾਰਨ ਹੋ ਸਕਦੀਆਂ ਹਨ, ਜਿਵੇਂ ਕਿ ਬਿਮਾਰ ਮਹਿਸੂਸ ਕਰਨਾ, ਜਾਂ ਤੁਹਾਡੇ ਵਾਲ ਝੜਨੇ ਜਾਂ ਹੋਰ ਬਹੁਤ ਸਾਰੀਆਂ ਚੀਜ਼ਾਂ। ਜੇਕਰ ਤੁਹਾਨੂੰ ਮਾੜੇ ਪ੍ਰਭਾਵ ਹਨ, ਤਾਂ ਆਪਣੀ ਨਰਸ ਜਾਂ ਡਾਕਟਰ ਨੂੰ ਦੱਸਣਾ ਮਹੱਤਵਪੂਰਨ ਹੈ ਤਾਂ ਜੋ ਉਹ ਤੁਹਾਨੂੰ ਬਿਹਤਰ ਮਹਿਸੂਸ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਣ।
ਜੇ ਕੋਈ ਅਜਿਹੀ ਚੀਜ਼ ਹੈ ਜੋ ਤੁਹਾਨੂੰ ਸਮਝ ਨਹੀਂ ਆਉਂਦੀ, ਜਾਂ ਤੁਸੀਂ ਚਿੰਤਤ ਮਹਿਸੂਸ ਕਰ ਰਹੇ ਹੋ, ਤਾਂ ਆਪਣੇ ਡਾਕਟਰ ਜਾਂ ਨਰਸ ਨਾਲ ਗੱਲ ਕਰੋ ਅਤੇ ਉਹਨਾਂ ਨੂੰ ਤੁਹਾਨੂੰ ਚੀਜ਼ਾਂ ਦੀ ਵਿਆਖਿਆ ਕਰਨ ਲਈ ਕਹੋ।
ਤੁਸੀਂ ਫ਼ੋਨ ਜਾਂ ਈਮੇਲ ਵੀ ਕਰ ਸਕਦੇ ਹੋ ਲਿਮਫੋਮਾ ਆਸਟ੍ਰੇਲੀਆ ਨਰਸ ਹੈਲਪਲਾਈਨ ਤੁਹਾਡੇ ਸਵਾਲਾਂ ਨਾਲ। ਅਸੀਂ ਸਹੀ ਜਾਣਕਾਰੀ ਪ੍ਰਾਪਤ ਕਰਨ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰ ਸਕਦੇ ਹਾਂ। ਇਸ ਸਕ੍ਰੀਨ ਦੇ ਹੇਠਾਂ ਸਾਡੇ ਨਾਲ ਸੰਪਰਕ ਕਰੋ ਬਟਨ 'ਤੇ ਕਲਿੱਕ ਕਰੋ।
ਇਲਾਜ ਦੀਆਂ ਵੱਖ-ਵੱਖ ਕਿਸਮਾਂ ਹਨ। ਤੁਹਾਡੀ ਸਥਿਤੀ ਦੇ ਆਧਾਰ 'ਤੇ ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਕਿਸਮ, ਜਾਂ ਕਈ ਕਿਸਮਾਂ ਹੋ ਸਕਦੀਆਂ ਹਨ। ਇਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
ਸਹਾਇਕ ਦੇਖਭਾਲ
ਇਲਾਜ ਦੌਰਾਨ ਬਿਹਤਰ ਮਹਿਸੂਸ ਕਰਨ, ਅਤੇ ਤੇਜ਼ੀ ਨਾਲ ਤੰਦਰੁਸਤ ਹੋਣ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰਨ ਲਈ ਸਹਾਇਕ ਦੇਖਭਾਲ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ।
ਤੁਹਾਡੇ ਵਿੱਚੋਂ ਕੁਝ ਲਈ, ਤੁਹਾਡੇ ਲਿੰਫੋਮਾ ਸੈੱਲ ਬਹੁਤ ਤੇਜ਼ੀ ਨਾਲ ਅਤੇ ਬਹੁਤ ਵੱਡੇ ਹੋ ਸਕਦੇ ਹਨ। ਇਹ ਤੁਹਾਡੇ ਬੋਨ ਮੈਰੋ, ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ, ਲਿੰਫ ਨੋਡਸ, ਜਿਗਰ ਜਾਂ ਤਿੱਲੀ ਨੂੰ ਬਹੁਤ ਜ਼ਿਆਦਾ ਭੀੜ ਬਣਾਉਂਦਾ ਹੈ। ਇਸਦੇ ਕਾਰਨ, ਤੁਹਾਡੇ ਕੋਲ ਲੋੜੀਂਦੇ ਸਿਹਤਮੰਦ ਖੂਨ ਦੇ ਸੈੱਲ ਨਹੀਂ ਹੋ ਸਕਦੇ ਹਨ। ਸਹਾਇਕ ਇਲਾਜ ਵਿੱਚ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਤੁਹਾਨੂੰ ਖੂਨ ਜਾਂ ਪਲੇਟਲੈਟ ਚੜ੍ਹਾਉਣਾ ਸ਼ਾਮਲ ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਤੁਹਾਡੇ ਕੋਲ ਲੋੜੀਂਦੇ ਸਿਹਤਮੰਦ ਖੂਨ ਦੇ ਸੈੱਲ ਹਨ।
ਜੇਕਰ ਤੁਹਾਨੂੰ ਕੋਈ ਲਾਗ ਹੈ, ਤਾਂ ਤੁਹਾਨੂੰ ਜਲਦੀ ਠੀਕ ਹੋਣ ਵਿੱਚ ਮਦਦ ਲਈ ਐਂਟੀਬਾਇਓਟਿਕਸ ਹੋ ਸਕਦੇ ਹਨ। ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ ਤੁਹਾਡੇ ਸਰੀਰ ਨੂੰ ਲਾਗ ਨਾਲ ਲੜਨ ਲਈ ਵਧੇਰੇ ਚਿੱਟੇ ਰਕਤਾਣੂਆਂ ਨੂੰ ਬਣਾਉਣ ਵਿੱਚ ਮਦਦ ਕਰਨ ਲਈ GCSF ਨਾਮ ਦੀ ਦਵਾਈ ਵੀ ਹੋ ਸਕਦੀ ਹੈ।
ਸਹਾਇਕ ਇਲਾਜ ਵਿੱਚ ਇੱਕ ਹੋਰ ਟੀਮ ਲਿਆਉਣਾ ਵੀ ਸ਼ਾਮਲ ਹੋ ਸਕਦਾ ਹੈ ਜਿਸਨੂੰ ਪੈਲੀਏਟਿਵ ਕੇਅਰ ਟੀਮ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਪੈਲੀਏਟਿਵ ਕੇਅਰ ਟੀਮ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਵਿੱਚ ਬਹੁਤ ਵਧੀਆ ਹੈ ਕਿ ਤੁਸੀਂ ਅਰਾਮਦੇਹ ਹੋ, ਅਤੇ ਤੁਹਾਡੇ ਲੱਛਣਾਂ ਜਾਂ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਵਿੱਚ ਸੁਧਾਰ ਕਰੋ। ਕੁਝ ਚੀਜ਼ਾਂ ਜਿਹਨਾਂ ਵਿੱਚ ਉਹ ਤੁਹਾਡੀ ਮਦਦ ਕਰ ਸਕਦੇ ਹਨ ਉਹਨਾਂ ਵਿੱਚ ਦਰਦ, ਬਿਮਾਰ ਮਹਿਸੂਸ ਕਰਨਾ ਜਾਂ ਚਿੰਤਾ ਜਾਂ ਚਿੰਤਾ ਮਹਿਸੂਸ ਕਰਨਾ ਸ਼ਾਮਲ ਹੈ। ਉਹ ਇਹ ਯੋਜਨਾ ਬਣਾਉਣ ਵਿੱਚ ਵੀ ਮਦਦ ਕਰ ਸਕਦੇ ਹਨ ਕਿ ਭਵਿੱਖ ਵਿੱਚ ਤੁਹਾਡੀ ਸਿਹਤ ਸੰਭਾਲ ਦਾ ਪ੍ਰਬੰਧਨ ਕਿਵੇਂ ਕਰਨਾ ਹੈ।
ਆਪਣੇ ਡਾਕਟਰ ਜਾਂ ਨਰਸ ਨੂੰ ਪੁੱਛਣਾ ਇੱਕ ਚੰਗਾ ਵਿਚਾਰ ਹੈ ਕਿ ਤੁਹਾਡੇ ਲਈ ਕਿਹੜੇ ਸਹਾਇਕ ਇਲਾਜ ਚੰਗੇ ਹੋ ਸਕਦੇ ਹਨ।
ਰੇਡੀਏਸ਼ਨ ਇਲਾਜ (ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ)
ਰੇਡੀਓਥੈਰੇਪੀ ਕੈਂਸਰ ਸੈੱਲਾਂ ਨੂੰ ਮਾਰਨ ਲਈ ਰੇਡੀਏਸ਼ਨ ਦੀ ਵਰਤੋਂ ਕਰਦੀ ਹੈ। ਇਹ ਉੱਚ-ਊਰਜਾ ਵਾਲੇ ਐਕਸ-ਰੇ ਵਰਗਾ ਹੈ ਅਤੇ ਤੁਹਾਡੇ ਕੋਲ ਇਹ ਕੁਝ ਹਫ਼ਤਿਆਂ ਲਈ ਹਰ ਰੋਜ਼ ਹੋ ਸਕਦਾ ਹੈ, ਆਮ ਤੌਰ 'ਤੇ ਸੋਮਵਾਰ ਤੋਂ ਸ਼ੁੱਕਰਵਾਰ ਤੱਕ। ਇਸਦੀ ਵਰਤੋਂ ਕੈਂਸਰ ਦੇ ਇਲਾਜ ਲਈ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ, ਤੁਹਾਨੂੰ ਮਾਫੀ ਵਿੱਚ ਮਦਦ ਕਰਨ ਲਈ - ਜਿੱਥੇ ਕੈਂਸਰ ਹੁਣ ਖੋਜਣਯੋਗ ਨਹੀਂ ਹੈ (ਪਰ ਬਾਅਦ ਵਿੱਚ ਆ ਸਕਦਾ ਹੈ), ਜਾਂ ਇਸਦੀ ਵਰਤੋਂ ਕੁਝ ਲੱਛਣਾਂ ਦੇ ਪ੍ਰਬੰਧਨ ਲਈ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ।
ਰੇਡੀਓਥੈਰੇਪੀ ਨਾਲ ਇਲਾਜ ਕੀਤੇ ਜਾਣ ਵਾਲੇ ਕੁਝ ਲੱਛਣਾਂ ਵਿੱਚ ਦਰਦ ਜਾਂ ਕਮਜ਼ੋਰੀ ਸ਼ਾਮਲ ਹੈ। ਇਹ ਉਦੋਂ ਹੋ ਸਕਦਾ ਹੈ ਜੇਕਰ ਤੁਹਾਡਾ ਲਿੰਫੋਮਾ ਤੁਹਾਡੀਆਂ ਨਸਾਂ, ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਜਾਂ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਹੋਰ ਹਿੱਸਿਆਂ 'ਤੇ ਦਬਾਅ ਪਾ ਰਿਹਾ ਹੈ। ਰੇਡੀਓਥੈਰੇਪੀ ਲਿੰਫੋਮਾ (ਟਿਊਮਰ) ਨੂੰ ਛੋਟਾ ਬਣਾ ਦਿੰਦੀ ਹੈ ਤਾਂ ਜੋ ਇਹ ਤੁਹਾਡੀਆਂ ਨਸਾਂ ਜਾਂ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਉਹਨਾਂ ਹਿੱਸਿਆਂ 'ਤੇ ਦਬਾਅ ਨਾ ਪਵੇ ਜਿਸ ਨਾਲ ਦਰਦ ਹੋ ਰਿਹਾ ਹੈ।
ਕੀਮੋਥੈਰੇਪੀ (ਕੀਮੋ)
ਤੁਹਾਡੇ ਕੋਲ ਕੀਮੋ ਇੱਕ ਗੋਲੀ ਦੇ ਰੂਪ ਵਿੱਚ ਹੋ ਸਕਦੀ ਹੈ ਅਤੇ/ਜਾਂ ਇਸਨੂੰ ਇੱਕ ਕੈਂਸਰ ਕਲੀਨਿਕ ਜਾਂ ਹਸਪਤਾਲ ਵਿੱਚ ਤੁਹਾਡੀ ਨਾੜੀ ਵਿੱਚ (ਤੁਹਾਡੇ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਵਿੱਚ) ਇੱਕ ਡ੍ਰਿੱਪ (ਇੰਫਿਊਜ਼ਨ) ਦੇ ਰੂਪ ਵਿੱਚ ਲੈ ਸਕਦੇ ਹੋ। ਤੁਹਾਡੇ ਕੋਲ ਆਮ ਤੌਰ 'ਤੇ ਇੱਕ ਤੋਂ ਵੱਧ ਕਿਸਮ ਦੇ ਕੀਮੋ ਹੋਣਗੇ। ਕੀਮੋ ਤੇਜ਼ੀ ਨਾਲ ਵਧਣ ਵਾਲੇ ਸੈੱਲਾਂ ਨੂੰ ਮਾਰਦਾ ਹੈ, ਇਸਲਈ ਇਹ ਤੁਹਾਡੇ ਕੁਝ ਚੰਗੇ ਸੈੱਲਾਂ ਨੂੰ ਵੀ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦਾ ਹੈ ਜੋ ਤੇਜ਼ੀ ਨਾਲ ਵਧਦੇ ਹਨ, ਜਿਸ ਨਾਲ ਮਾੜੇ ਪ੍ਰਭਾਵ ਹੁੰਦੇ ਹਨ।
ਮੋਨੋਕਲੋਨਲ ਐਂਟੀਬਾਡੀ (MAB)
MABs ਇੱਕ ਨਿਵੇਸ਼ ਦੇ ਰੂਪ ਵਿੱਚ ਦਿੱਤੇ ਜਾਂਦੇ ਹਨ ਅਤੇ ਲਿਮਫੋਮਾ ਸੈੱਲ ਨਾਲ ਜੁੜੇ ਹੁੰਦੇ ਹਨ ਅਤੇ ਚਿੱਟੇ ਰਕਤਾਣੂਆਂ ਅਤੇ ਪ੍ਰੋਟੀਨ ਨੂੰ ਲਿਮਫੋਮਾ ਸੈੱਲਾਂ ਨਾਲ ਲੜਨ ਵਾਲੀਆਂ ਹੋਰ ਬਿਮਾਰੀਆਂ ਨੂੰ ਆਕਰਸ਼ਿਤ ਕਰਦੇ ਹਨ। ਇਹ ਤੁਹਾਡੀ ਆਪਣੀ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ HL ਨਾਲ ਲੜਨ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ। ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ, MAB ਨੂੰ ਕਿਸੇ ਹੋਰ ਦਵਾਈ ਨਾਲ ਜੋੜਿਆ ਜਾ ਸਕਦਾ ਹੈ ਜੋ ਸਿੱਧੇ ਤੌਰ 'ਤੇ ਕੈਂਸਰ ਦੇ ਲਿਮਫੋਮਾ ਸੈੱਲਾਂ ਨੂੰ ਮਾਰ ਦਿੰਦੀ ਹੈ। ਇਹਨਾਂ MABs ਨੂੰ ਸੰਯੁਕਤ MABS ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
Iਮਿਊਨ ਚੈਕਪੁਆਇੰਟ ਇਨਿਹਿਬਟਰਜ਼ (ICIs)
ICIs ਇੱਕ ਨਿਵੇਸ਼ ਵਜੋਂ ਦਿੱਤੇ ਜਾਂਦੇ ਹਨ ਅਤੇ ਤੁਹਾਡੀ ਆਪਣੀ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣ ਲਈ ਕੰਮ ਕਰਦੇ ਹਨ, ਤਾਂ ਜੋ ਤੁਹਾਡਾ ਆਪਣਾ ਸਰੀਰ ਤੁਹਾਡੇ ਕੈਂਸਰ ਨਾਲ ਲੜ ਸਕੇ। ਉਹ ਲਿੰਫੋਮਾ ਸੈੱਲਾਂ ਨੂੰ ਲਗਾਈਆਂ ਗਈਆਂ ਕੁਝ ਸੁਰੱਖਿਆ ਰੁਕਾਵਟਾਂ ਨੂੰ ਰੋਕ ਕੇ ਅਜਿਹਾ ਕਰਦੇ ਹਨ, ਜੋ ਉਹਨਾਂ ਨੂੰ ਤੁਹਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਲਈ ਅਦਿੱਖ ਬਣਾਉਂਦੇ ਹਨ। ਇੱਕ ਵਾਰ ਰੁਕਾਵਟਾਂ ਨੂੰ ਹਟਣ ਤੋਂ ਬਾਅਦ, ਤੁਹਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਕੈਂਸਰ ਨੂੰ ਦੇਖ ਅਤੇ ਲੜ ਸਕਦੀ ਹੈ। ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ ਵਾਲੇ ਬੱਚਿਆਂ ਅਤੇ ਕਿਸ਼ੋਰਾਂ ਲਈ ਨਹੀਂ ਵਰਤੇ ਜਾਂਦੇ ਹਨ, ਸਿਵਾਏ ਜੇਕਰ ਤੁਸੀਂ ਕਲੀਨਿਕਲ ਟ੍ਰਾਇਲ ਵਿੱਚ ਹੋ।
ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ (ਐਸਸੀਟੀ)
ਜੇਕਰ ਤੁਸੀਂ ਜਵਾਨ ਹੋ ਅਤੇ ਹਮਲਾਵਰ (ਤੇਜੀ ਨਾਲ ਵਧਣ ਵਾਲੇ) HL ਇੱਕ SCT ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਸਟੈਮ ਸੈੱਲ ਤੁਹਾਡੇ ਮਾੜੇ ਸੈੱਲਾਂ ਨੂੰ ਚੰਗੇ, ਸਿਹਤਮੰਦ ਸਟੈਮ ਸੈੱਲਾਂ ਨਾਲ ਬਦਲਣ ਵਿੱਚ ਮਦਦ ਕਰਦੇ ਹਨ ਜੋ ਤੁਹਾਨੂੰ ਲੋੜੀਂਦੇ ਕਿਸੇ ਵੀ ਕਿਸਮ ਦੇ ਖੂਨ ਦੇ ਸੈੱਲ ਵਿੱਚ ਵਧ ਸਕਦੇ ਹਨ।
ਕਾਰ ਟੀ-ਸੈੱਲ ਥੈਰੇਪੀ
CAR ਟੀ-ਸੈੱਲ ਥੈਰੇਪੀ ਬਾਰੇ ਹੋਰ ਜਾਣਨ ਲਈ, ਕਿਰਪਾ ਕਰਕੇ ਸਾਡਾ ਵੈਬਪੰਨਾ ਦੇਖੋ ਚਾਈਮੇਰਿਕ ਐਂਟੀਜੇਨ ਰੀਸੈਪਟਰ (ਸੀਏਆਰ) ਟੀ-ਸੈੱਲ ਥੈਰੇਪੀ।
ਮਾਪੇ ਅਤੇ ਵੱਡੇ ਬੱਚੇ - ਜੇਕਰ ਤੁਸੀਂ ਇਹਨਾਂ ਇਲਾਜਾਂ ਬਾਰੇ ਹੋਰ ਜਾਣਕਾਰੀ ਚਾਹੁੰਦੇ ਹੋ, ਤਾਂ ਕਿਰਪਾ ਕਰਕੇ ਸਾਡੇ ਵੈਬਪੇਜ 'ਤੇ ਦੇਖੋ ਇੱਥੇ ਇਲਾਜ.
ਪਹਿਲੀ-ਲਾਈਨ ਇਲਾਜ
ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ (HL) ਲਈ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨਾ
ਜਦੋਂ ਤੁਸੀਂ ਪਹਿਲੀ ਵਾਰ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਦੇ ਹੋ, ਤਾਂ ਤੁਸੀਂ ਸ਼ਾਇਦ ਇਸ ਫੋਟੋ ਵਿਚਲੇ ਆਦਮੀ ਦੀ ਤਰ੍ਹਾਂ ਮਹਿਸੂਸ ਕਰੋ। ਪਰ ਇਹ ਜਾਣਨਾ ਕਿ ਕੀ ਉਮੀਦ ਕਰਨੀ ਹੈ ਇਸ ਨੂੰ ਥੋੜਾ ਆਸਾਨ ਬਣਾ ਸਕਦਾ ਹੈ. ਇਸ ਲਈ ਪੜ੍ਹਦੇ ਰਹੋ ਅਤੇ ਆਓ ਅਸੀਂ ਤੁਹਾਨੂੰ ਦੱਸਦੇ ਹਾਂ ਕਿ ਕੀ ਹੋ ਸਕਦਾ ਹੈ।
ਪਹਿਲੀ ਵਾਰ ਜਦੋਂ ਤੁਸੀਂ ਕਿਸੇ ਕਿਸਮ ਦਾ ਇਲਾਜ ਕਰਵਾਉਂਦੇ ਹੋ ਤਾਂ ਇਸਨੂੰ ਪਹਿਲੀ-ਲਾਈਨ ਇਲਾਜ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਜਦੋਂ ਤੁਸੀਂ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਦੇ ਹੋ, ਤਾਂ ਤੁਹਾਨੂੰ ਇਹ ਚੱਕਰਾਂ ਵਿੱਚ ਹੋਵੇਗਾ। ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਤੁਹਾਡੇ ਕੋਲ ਇਲਾਜ ਹੋਵੇਗਾ, ਫਿਰ ਇੱਕ ਬ੍ਰੇਕ, ਫਿਰ ਇਲਾਜ ਦਾ ਇੱਕ ਹੋਰ ਦੌਰ (ਚੱਕਰ)।
ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਤੁਹਾਡੀ ਨਾੜੀ ਵਿੱਚ ਇੱਕ ਨਿਵੇਸ਼ ਵਜੋਂ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ। ਬਹੁਤੇ ਬੱਚਿਆਂ ਅਤੇ ਕਿਸ਼ੋਰਾਂ ਨੂੰ ਇੱਕ ਟਨਲ ਕੈਥੀਟਰ ਨਾਮਕ ਇੱਕ ਯੰਤਰ ਰੱਖਣ ਦੀ ਲੋੜ ਹੋਵੇਗੀ ਜਿਸ ਰਾਹੀਂ ਦਵਾਈ ਪਾਈ ਜਾਂਦੀ ਹੈ। ਸੁਰੰਗ ਵਾਲੇ ਕੈਥੀਟਰ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਇਸਲਈ ਤੁਹਾਨੂੰ ਹਰ ਵਾਰ ਇਲਾਜ ਜਾਂ ਖੂਨ ਦੀ ਜਾਂਚ ਕਰਵਾਉਣ ਵੇਲੇ ਸੂਈ ਦੀ ਲੋੜ ਨਹੀਂ ਪਵੇਗੀ। ਤੁਸੀਂ ਹੇਠਾਂ ਦਿੱਤੇ ਬਟਨ 'ਤੇ ਕਲਿੱਕ ਕਰਕੇ ਸੁਰੰਗ ਵਾਲੇ ਕੈਥੀਟਰਾਂ ਬਾਰੇ ਜਾਣਕਾਰੀ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦੇ ਹੋ।
ਤੁਹਾਡੇ ਕੋਲ ਪਹਿਲੀ-ਲਾਈਨ ਇਲਾਜ ਦੀਆਂ ਕਿਸਮਾਂ ਬਾਰੇ ਹੋਰ ਦੇਖਣ ਲਈ, ਕਿਰਪਾ ਕਰਕੇ ਬੈਨਰ 'ਤੇ ਕਲਿੱਕ ਕਰੋ ਕਿ ਤੁਹਾਡੇ ਕੋਲ ਹੈ ਜਾਂ ਨਹੀਂ ਨੋਡੂਲਰ ਲਿਮਫੋਸਾਈਟ ਪ੍ਰਮੁੱਖ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ (NLPHL), ਜਾਂ ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿੰਫੋਮਾ. ਯਾਦ ਰੱਖੋ ਕਿ ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਨੋਡੂਲਰ ਸਕਲੇਰੋਸਿਸ ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿੰਫੋਮਾ (NS-cHL)
- ਮਿਕਸਡ ਸੈਲੂਲਰਿਟੀ ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ (MC- cHL)
- ਲਿਮਫੋਸਾਈਟ-ਅਮੀਰ ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ (LR-cHL)
- ਲਿਮਫੋਸਾਈਟ-ਡਿਲੀਟਿਡ ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ (LD-cHL)
ਨੋਡੂਲਰ ਲਿਮਫੋਸਾਈਟ ਪ੍ਰੈਡੋਮਿਨੈਂਟ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ (NLPHL) ਦਾ ਇਲਾਜ ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ (cHL) ਤੋਂ ਬਹੁਤ ਵੱਖਰਾ ਹੈ। ਜੇਕਰ ਤੁਹਾਡੀ ਸ਼ੁਰੂਆਤੀ ਅਵਸਥਾ NLPHL ਹੈ ਤਾਂ ਤੁਹਾਡੇ ਇਲਾਜ ਵਿੱਚ ਹੇਠ ਲਿਖਿਆਂ ਵਿੱਚੋਂ ਇੱਕ ਜਾਂ ਵੱਧ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ:
- ਜਦੋਂ ਤੱਕ ਲੱਛਣਾਂ ਦਾ ਇਲਾਜ ਕਰਨ ਦੀ ਲੋੜ ਨਹੀਂ ਹੁੰਦੀ, ਉਦੋਂ ਤੱਕ ਸਰਗਰਮ ਨਿਗਰਾਨੀ ਵੇਖੋ ਅਤੇ ਉਡੀਕ ਕਰੋ।
- ਸਿਰਫ਼ ਰੇਡੀਓਥੈਰੇਪੀ।
- ਸਰਜਰੀ, ਜੇਕਰ ਟਿਊਮਰ ਨੂੰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਹਟਾਇਆ ਜਾ ਸਕਦਾ ਹੈ।
- ਘੱਟ-ਖੁਰਾਕ ਬਾਹਰੀ ਬੀਮ ਰੇਡੀਓਥੈਰੇਪੀ ਦੇ ਨਾਲ ਜਾਂ ਬਿਨਾਂ ਮਿਸ਼ਰਨ ਕੀਮੋਥੈਰੇਪੀ। ਕੀਮੋਥੈਰੇਪੀ ਵਿੱਚ ਦਵਾਈਆਂ ਸ਼ਾਮਲ ਹੋ ਸਕਦੀਆਂ ਹਨ:
- AVPC (ਡੌਕਸੋਰੂਬੀਸੀਨ, ਵਿਨਕ੍ਰਿਸਟਾਈਨ, ਸਾਈਕਲੋਫੋਸਫਾਮਾਈਡ ਅਤੇ ਸਟੀਰੌਇਡ ਜਿਸਨੂੰ ਪ੍ਰਡਨੀਸੋਨ ਕਿਹਾ ਜਾਂਦਾ ਹੈ)
- CVP (ਸਾਈਕਲੋਫੋਸਫਾਮਾਈਡ, ਵਿਨਕ੍ਰਿਸਟਾਈਨ ਅਤੇ ਇੱਕ ਸਟੀਰੌਇਡ ਜਿਸਨੂੰ ਪ੍ਰਡਨੀਸੋਨ ਕਿਹਾ ਜਾਂਦਾ ਹੈ)
- COG-ABVE-PC (ਡੌਕਸੋਰੁਬਿਸਿਨ, ਬਲੋਮਾਈਸਿਨ, ਵਿਨਕ੍ਰਿਸਟੀਨ, ਈਟੋਪੋਸਾਈਡ, ਸਾਈਕਲੋਫੋਸਫਾਮਾਈਡ ਅਤੇ ਪ੍ਰਡਨੀਸੋਨ ਨਾਮਕ ਸਟੀਰੌਇਡ)।
- Rituximab - ਇਹ ਦਵਾਈ ਨਾੜੀ ਰਾਹੀਂ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ। ਇਹ ਇੱਕ ਮੋਨੋਕਲੋਨਲ ਐਂਟੀਬਾਡੀ ਹੈ ਜੋ ਬੀ-ਸੈੱਲਾਂ ਉੱਤੇ CD20 ਨਾਮਕ ਇੱਕ ਰੀਸੈਪਟਰ ਨੂੰ ਨਿਸ਼ਾਨਾ ਬਣਾਉਂਦਾ ਹੈ, ਅਤੇ ਬੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਦੀਆਂ ਹੋਰ ਕਿਸਮਾਂ ਦੇ ਇਲਾਜ ਲਈ ਬਹੁਤ ਵਧੀਆ ਕੰਮ ਕੀਤਾ ਹੈ।
- ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ ਭਾਗੀਦਾਰੀ - ਜਿੱਥੇ ਤੁਸੀਂ ਨਵੀਂ ਜਾਂ ਵੱਖਰੀ ਕਿਸਮ ਦੀਆਂ ਦਵਾਈਆਂ ਜਾਂ ਇਲਾਜਾਂ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰ ਸਕਦੇ ਹੋ।
ਕਲਾਸੀਕਲ ਹੋਡਕਿਨ ਲਿੰਫੋਮਾ (cHL) ਇੱਕ ਤੇਜ਼ੀ ਨਾਲ ਵਧ ਰਿਹਾ ਲਿੰਫੋਮਾ ਹੈ, ਇਸਲਈ ਤੁਹਾਨੂੰ ਪਤਾ ਲੱਗਣ ਤੋਂ ਤੁਰੰਤ ਬਾਅਦ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਦੀ ਲੋੜ ਹੈ। cHL ਵਾਲੇ ਬੱਚਿਆਂ ਅਤੇ ਕਿਸ਼ੋਰਾਂ ਲਈ ਮਿਆਰੀ ਇਲਾਜ ਕੀਮੋਥੈਰੇਪੀ ਦਾ ਸੁਮੇਲ ਹੈ। ਕੁਝ ਬੱਚਿਆਂ ਅਤੇ ਕਿਸ਼ੋਰਾਂ ਨੂੰ ਕੀਮੋਥੈਰੇਪੀ ਤੋਂ ਬਾਅਦ ਲਿਮਫੋਮਾ ਦੇ ਖਾਸ ਖੇਤਰਾਂ ਲਈ ਰੇਡੀਓਥੈਰੇਪੀ ਵੀ ਮਿਲਦੀ ਹੈ।
ਡਾਕਟਰ ਬਚਪਨ ਦੇ ਕਲਾਸੀਕਲ ਹਾਡਕਿਨ ਲਿੰਫੋਮਾ ਲਈ ਹੇਠ ਲਿਖੇ ਪਹਿਲੇ-ਲਾਈਨ ਇਲਾਜਾਂ ਵਿੱਚੋਂ ਇੱਕ ਦੀ ਸਿਫ਼ਾਰਸ਼ ਕਰ ਸਕਦਾ ਹੈ:
COG-ABVE-PC
ਇਸ ਪ੍ਰੋਟੋਕੋਲ ਵਿੱਚ ਪ੍ਰੀਡਨੀਸੋਲੋਨ ਨਾਮਕ ਸਟੀਰੌਇਡ ਅਤੇ ਕੀਮੋਥੈਰੇਪੀ ਦਵਾਈਆਂ ਸ਼ਾਮਲ ਹੁੰਦੀਆਂ ਹਨ
- ਡੌਕਸੋਰੂਬੀਸਿਨ
- ਬਲੌਮੀਸੀਨ
- ਵਿਨਿਸਟਰਾਈਨ
- ਐਟੋਪੋਸਾਈਡ
- ਸਾਈਕਲੋਫੌਸਫਾਮਾਈਡ
ਤੁਹਾਡੇ ਕੋਲ ਇਹ ਹਰ 21 ਦਿਨਾਂ (3-ਹਫ਼ਤੇ) 4-6 ਚੱਕਰਾਂ ਲਈ ਹੋਵੇਗਾ।
Bv-AVECP
ਇਸ ਪ੍ਰੋਟੋਕੋਲ ਵਿੱਚ ਸਟੀਰੌਇਡ ਪ੍ਰਡਨੀਸੋਲੋਨ, ਅਤੇ ਇੱਕ ਸੰਯੁਕਤ MAB ਜਿਸਨੂੰ ਬ੍ਰੈਂਟੁਕਸੀਮੈਬ ਵੇਡੋਟਿਨ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਅਤੇ ਕੀਮੋਥੈਰੇਪੀ ਦਵਾਈਆਂ ਸ਼ਾਮਲ ਹਨ:
- ਡੌਕਸੋਰੂਬੀਸਿਨ
- ਵਿਨਕ੍ਰਿਸਟਾਈਨ
- ਈਟੋਪੋਸਾਈਡ
- ਸਾਈਕਲੋਫੌਸਫਾਮਾਈਡ
ਜੇਕਰ ਤੁਹਾਡੀ ਉਮਰ 15 ਸਾਲ ਜਾਂ ਵੱਧ ਹੈ ਤਾਂ ਤੁਹਾਡਾ ਇਲਾਜ ਬੱਚਿਆਂ ਦੇ ਹਸਪਤਾਲ ਜਾਂ ਬਾਲਗ ਹਸਪਤਾਲ ਵਿੱਚ ਹੋ ਸਕਦਾ ਹੈ। ਬਾਲਗ ਹਸਪਤਾਲ ਵਿੱਚ ਇਲਾਜ ਪ੍ਰੋਟੋਕੋਲ ਸਾਡੇ ਉੱਪਰ ਸੂਚੀਬੱਧ ਕੀਤੇ ਗਏ ਪ੍ਰੋਟੋਕੋਲ ਨਾਲੋਂ ਵੱਖਰੇ ਹੋ ਸਕਦੇ ਹਨ। ਜੇਕਰ ਤੁਸੀਂ ਕਿਸੇ ਬਾਲਗ ਹਸਪਤਾਲ ਵਿੱਚ ਆਪਣਾ ਇਲਾਜ ਕਰਵਾ ਰਹੇ ਹੋ, ਤਾਂ ਤੁਸੀਂ ਸਾਡੇ 'ਤੇ ਹੋਰ ਜਾਣਕਾਰੀ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦੇ ਹੋ ਬਾਲਗਾਂ ਲਈ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਪੇਜ ਇੱਥੇ.
ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ (HL) ਲਈ ਦੂਜੀ ਲਾਈਨ ਅਤੇ ਚੱਲ ਰਿਹਾ ਇਲਾਜ
ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਤੁਹਾਡੇ ਵਿੱਚੋਂ ਜ਼ਿਆਦਾਤਰ ਮੁਆਫੀ ਵਿੱਚ ਚਲੇ ਜਾਣਗੇ। ਮੁਆਫੀ ਇੱਕ ਸਮੇਂ ਦੀ ਮਿਆਦ ਹੁੰਦੀ ਹੈ ਜਦੋਂ ਤੁਹਾਡੇ ਸਰੀਰ ਵਿੱਚ HL ਦੇ ਕੋਈ ਸੰਕੇਤ ਨਹੀਂ ਬਚੇ ਹੁੰਦੇ ਹਨ, ਜਾਂ ਜਦੋਂ HL ਕੰਟਰੋਲ ਵਿੱਚ ਹੁੰਦਾ ਹੈ ਅਤੇ ਇਲਾਜ ਦੀ ਲੋੜ ਨਹੀਂ ਹੁੰਦੀ ਹੈ। ਇਹ ਸਮਾਂ ਕਈ ਸਾਲਾਂ ਤੱਕ ਰਹਿ ਸਕਦਾ ਹੈ, ਪਰ ਕਦੇ-ਕਦਾਈਂ ਹੀ, ਤੁਹਾਡਾ ਐਚਐਲ ਦੁਬਾਰਾ ਹੋ ਸਕਦਾ ਹੈ (ਵਾਪਸ ਆ ਸਕਦਾ ਹੈ)। ਜਦੋਂ ਅਜਿਹਾ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਨੂੰ ਕੋਈ ਹੋਰ ਇਲਾਜ ਦੇਣਾ ਚਾਹ ਸਕਦਾ ਹੈ।
ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਤੁਸੀਂ ਆਪਣੇ ਪਹਿਲੇ-ਲਾਈਨ ਇਲਾਜ ਨਾਲ ਮੁਆਫੀ ਵਿੱਚ ਨਹੀਂ ਜਾ ਸਕਦੇ। ਜੇਕਰ ਅਜਿਹਾ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਤੁਹਾਡੇ HL ਨੂੰ "ਰਿਫ੍ਰੈਕਟਰੀ" ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਰਿਫ੍ਰੈਕਟਰੀ ਐੱਚ.ਐੱਲ. ਹੈ ਤਾਂ ਤੁਹਾਡਾ ਡਾਕਟਰ ਸ਼ਾਇਦ ਕੋਈ ਵੱਖਰੀ ਦਵਾਈ ਅਜ਼ਮਾਉਣਾ ਚਾਹੇਗਾ। ਤੁਹਾਡੇ HL ਨੂੰ ਰਿਫ੍ਰੈਕਟਰੀ ਵੀ ਕਿਹਾ ਜਾ ਸਕਦਾ ਹੈ ਜੇਕਰ ਤੁਸੀਂ ਇਲਾਜ ਕਰਵਾਉਂਦੇ ਹੋ ਅਤੇ ਮੁਆਫੀ ਵਿੱਚ ਚਲੇ ਜਾਂਦੇ ਹੋ, ਪਰ ਮੁਆਫੀ 6 ਮਹੀਨਿਆਂ ਤੋਂ ਘੱਟ ਸਮੇਂ ਲਈ ਰਹਿੰਦੀ ਹੈ।
ਰੀਫ੍ਰੈਕਟਰੀ ਅਤੇ ਰੀਲੈਪਸਡ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ (HL) ਲਈ ਇਲਾਜ
ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਰਿਫ੍ਰੈਕਟਰੀ HL ਹੈ ਜਾਂ ਦੁਬਾਰਾ ਹੋਣ ਤੋਂ ਬਾਅਦ ਤੁਹਾਡੇ ਕੋਲ ਇਲਾਜ ਨੂੰ ਦੂਜੀ-ਲਾਈਨ ਥੈਰੇਪੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਸੈਕਿੰਡ-ਲਾਈਨ ਇਲਾਜ ਦਾ ਟੀਚਾ ਤੁਹਾਨੂੰ ਦੁਬਾਰਾ ਮੁਆਫੀ ਵਿੱਚ ਪਾਉਣਾ ਹੈ, ਜਾਂ ਪਹਿਲੀ ਵਾਰ ਅਤੇ ਬਹੁਤ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਹੋ ਸਕਦਾ ਹੈ।
ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਹੋਰ ਮਾਫੀ ਹੈ, ਫਿਰ ਦੁਬਾਰਾ ਹੋਵੋ ਅਤੇ ਹੋਰ ਇਲਾਜ ਕਰੋ, ਇਹਨਾਂ ਅਗਲੇ ਇਲਾਜਾਂ ਨੂੰ ਥਰਡ-ਲਾਈਨ ਟ੍ਰੀਟਮੈਂਟ, ਚੌਥੀ-ਲਾਈਨ ਟ੍ਰੀਟਮੈਂਟ ਅਤੇ ਇਸ ਤਰ੍ਹਾਂ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਤੁਹਾਨੂੰ ਆਪਣੇ HL ਲਈ ਕਈ ਕਿਸਮ ਦੇ ਇਲਾਜ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ। ਮਾਹਰ ਨਵੇਂ ਅਤੇ ਵਧੇਰੇ ਪ੍ਰਭਾਵੀ ਇਲਾਜਾਂ ਦੀ ਖੋਜ ਕਰ ਰਹੇ ਹਨ ਜੋ ਮਾਫ਼ੀ ਦੀ ਲੰਬਾਈ ਨੂੰ ਵਧਾ ਰਹੇ ਹਨ ਅਤੇ ਇਲਾਜ ਦੌਰਾਨ ਅਤੇ ਬਾਅਦ ਵਿੱਚ ਤੁਹਾਨੂੰ ਸਿਹਤਮੰਦ ਰੱਖਣ ਵਿੱਚ ਮਦਦ ਕਰ ਰਹੇ ਹਨ।
ਡਾਕਟਰ ਮੇਰੇ ਲਈ ਸਭ ਤੋਂ ਵਧੀਆ ਇਲਾਜ ਕਿਵੇਂ ਚੁਣੇਗਾ?
ਦੁਬਾਰਾ ਹੋਣ ਦੇ ਸਮੇਂ, ਇਲਾਜ ਦੀ ਚੋਣ ਸਮੇਤ ਕਈ ਕਾਰਕਾਂ 'ਤੇ ਨਿਰਭਰ ਕਰੇਗਾ।
- ਤੁਸੀਂ ਕਿੰਨੇ ਸਮੇਂ ਲਈ ਮੁਆਫੀ ਵਿੱਚ ਸੀ
- ਤੁਹਾਡੀ ਆਮ ਸਿਹਤ ਅਤੇ ਉਮਰ
- ਅਤੀਤ ਵਿੱਚ ਤੁਹਾਨੂੰ ਕਿਹੜਾ HL ਇਲਾਜ/ਪ੍ਰਾਪਤ ਹੋਇਆ ਹੈ
- ਤੁਹਾਡੀਆਂ ਤਰਜੀਹਾਂ।
ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਡੇ ਅਤੇ ਤੁਹਾਡੇ ਮਾਪਿਆਂ ਜਾਂ ਸਰਪ੍ਰਸਤਾਂ ਨਾਲ ਤੁਹਾਡੇ ਲਈ ਸਭ ਤੋਂ ਵਧੀਆ ਦੂਜੀ-ਲਾਈਨ ਇਲਾਜ ਬਾਰੇ ਗੱਲ ਕਰਨ ਦੇ ਯੋਗ ਹੋਵੇਗਾ।
ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਲਈ ਇਲਾਜ ਦੇ ਆਮ ਮਾੜੇ ਪ੍ਰਭਾਵ
ਹਾਲਾਂਕਿ HL ਲਈ ਇਲਾਜ HL ਤੋਂ ਛੁਟਕਾਰਾ ਪਾਉਣ ਲਈ ਬਹੁਤ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਹੈ, ਇਹਨਾਂ ਨੂੰ ਕਈ ਵਾਰ ਮਾੜੇ ਪ੍ਰਭਾਵ ਵੀ ਕਿਹਾ ਜਾ ਸਕਦਾ ਹੈ। ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਉਹ ਅਣਚਾਹੇ ਬਦਲਾਅ ਜਾਂ ਲੱਛਣ ਵੀ ਕਰ ਸਕਦੇ ਹਨ। ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਥੋੜ੍ਹੇ ਸਮੇਂ ਲਈ ਹੀ ਰਹਿੰਦੇ ਹਨ, ਪਰ ਕੁਝ ਜ਼ਿਆਦਾ ਸਮੇਂ ਤੱਕ ਚੱਲ ਸਕਦੇ ਹਨ, ਇਸ ਲਈ ਇਹ ਮਹੱਤਵਪੂਰਨ ਹੈ ਕਿ ਤੁਸੀਂ ਆਪਣੇ ਡਾਕਟਰ ਜਾਂ ਨਰਸ ਨੂੰ ਆਪਣੇ ਕਿਸੇ ਵੀ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਬਾਰੇ ਦੱਸੋ।
ਤੁਹਾਡੇ ਮਾੜੇ ਪ੍ਰਭਾਵ HL ਵਾਲੇ ਕਿਸੇ ਹੋਰ ਵਿਅਕਤੀ ਲਈ ਵੱਖਰੇ ਹੋ ਸਕਦੇ ਹਨ ਕਿਉਂਕਿ ਅਸੀਂ ਸਾਰੇ ਵੱਖਰੇ ਹਾਂ ਅਤੇ ਇਲਾਜਾਂ ਲਈ ਵੱਖਰੇ ਤਰੀਕੇ ਨਾਲ ਜਵਾਬ ਦਿੰਦੇ ਹਾਂ। ਮਾੜੇ ਪ੍ਰਭਾਵ ਇਸ ਗੱਲ 'ਤੇ ਵੀ ਨਿਰਭਰ ਕਰ ਸਕਦੇ ਹਨ ਕਿ ਤੁਸੀਂ ਕਿਸ ਕਿਸਮ ਦਾ ਇਲਾਜ ਕਰਵਾ ਰਹੇ ਹੋ।
ਤੁਹਾਡਾ ਡਾਕਟਰ ਜਾਂ ਨਰਸ ਤੁਹਾਨੂੰ ਤੁਹਾਡੇ ਦੁਆਰਾ ਕੀਤੇ ਜਾ ਰਹੇ ਇਲਾਜ ਦੇ ਆਧਾਰ 'ਤੇ ਹੋਣ ਵਾਲੇ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਬਾਰੇ ਦੱਸ ਸਕਣਗੇ।
ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ ਦੇ ਇਲਾਜ ਦੇ ਸਭ ਤੋਂ ਆਮ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਵਿੱਚੋਂ ਇੱਕ ਹੈ ਖੂਨ ਦੀ ਘੱਟ ਗਿਣਤੀ, ਇਸ ਲਈ ਇਹਨਾਂ ਖੂਨ ਦੇ ਸੈੱਲਾਂ ਬਾਰੇ ਥੋੜ੍ਹਾ ਜਾਣਨਾ ਮਹੱਤਵਪੂਰਨ ਹੈ।
ਲਾਲ ਲਹੂ ਦੇ ਸੈੱਲ
ਲਾਲ ਖੂਨ ਦੇ ਸੈੱਲ ਉਹ ਸੈੱਲ ਹੁੰਦੇ ਹਨ ਜੋ ਤੁਹਾਡੇ ਖੂਨ ਨੂੰ ਲਾਲ ਬਣਾਉਂਦੇ ਹਨ। ਉਹਨਾਂ ਉੱਤੇ ਹੀਮੋਗਲੋਬਿਨ (Hb) ਨਾਮਕ ਇੱਕ ਪ੍ਰੋਟੀਨ ਹੁੰਦਾ ਹੈ ਜੋ ਇੱਕ ਟੈਕਸੀ ਵਾਂਗ ਕੰਮ ਕਰਦਾ ਹੈ। ਜਦੋਂ ਤੁਸੀਂ ਸਾਹ ਲੈਂਦੇ ਹੋ ਤਾਂ ਇਹ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਤੋਂ ਆਕਸੀਜਨ ਚੁੱਕਦਾ ਹੈ, ਅਤੇ ਫਿਰ ਤੁਹਾਨੂੰ ਊਰਜਾ ਦੇਣ ਲਈ ਆਕਸੀਜਨ ਨੂੰ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਦੂਜੇ ਹਿੱਸਿਆਂ ਵਿੱਚ ਲੈ ਜਾਂਦਾ ਹੈ। ਇਹ ਫਿਰ ਤੁਹਾਡੇ ਸਰੀਰ ਵਿੱਚੋਂ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਨੂੰ ਚੁੱਕਦਾ ਹੈ ਅਤੇ ਜਦੋਂ ਤੁਸੀਂ ਸਾਹ ਛੱਡਦੇ ਹੋ ਤਾਂ ਇਸ ਤੋਂ ਛੁਟਕਾਰਾ ਪਾਉਣ ਲਈ ਇਸਨੂੰ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਵਿੱਚ ਵਾਪਸ ਲੈ ਜਾਂਦਾ ਹੈ।
ਜਦੋਂ ਤੁਹਾਡੇ ਲਾਲ ਖੂਨ ਦੇ ਸੈੱਲ ਜਾਂ Hb ਘੱਟ ਹੁੰਦੇ ਹਨ ਤਾਂ ਤੁਸੀਂ ਥੱਕੇ, ਚੱਕਰ ਆਉਣੇ, ਸਾਹ ਬੰਦ ਕਰ ਸਕਦੇ ਹੋ ਅਤੇ ਕਈ ਵਾਰ ਧਿਆਨ ਕੇਂਦਰਿਤ ਕਰਨ ਵਿੱਚ ਮੁਸ਼ਕਲ ਮਹਿਸੂਸ ਕਰ ਸਕਦੇ ਹੋ। ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਇਹ ਲੱਛਣ ਹਨ, ਤਾਂ ਕਿਰਪਾ ਕਰਕੇ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਦੱਸੋ।
ਪਲੇਟਲੇਟਸ
ਪਲੇਟਲੈਟਸ ਤੁਹਾਡੇ ਖੂਨ ਦੇ ਖਾਸ ਸੈੱਲ ਹੁੰਦੇ ਹਨ ਜੋ ਪੀਲੇ ਰੰਗ ਦੇ ਹੁੰਦੇ ਹਨ। ਜਦੋਂ ਤੁਸੀਂ ਆਪਣੇ ਆਪ ਨੂੰ ਠੇਸ ਪਹੁੰਚਾਉਂਦੇ ਹੋ ਜਾਂ ਸੱਟ ਮਾਰਦੇ ਹੋ ਤਾਂ ਉਹ ਅਸਲ ਵਿੱਚ ਮਹੱਤਵਪੂਰਨ ਹੁੰਦੇ ਹਨ। ਉਹ ਤੁਹਾਨੂੰ ਬਹੁਤ ਜ਼ਿਆਦਾ ਖੂਨ ਵਗਣ ਜਾਂ ਸੱਟ ਲੱਗਣ ਤੋਂ ਰੋਕਣ ਵਿੱਚ ਮਦਦ ਕਰਦੇ ਹਨ। ਜਦੋਂ ਤੁਸੀਂ ਆਪਣੇ ਆਪ ਨੂੰ ਸੱਟ ਮਾਰਦੇ ਹੋ, ਤਾਂ ਤੁਹਾਡੇ ਪਲੇਟਲੈਟਸ ਉਸ ਖੇਤਰ ਵੱਲ ਦੌੜਦੇ ਹਨ ਜਿਸ ਨੂੰ ਸੱਟ ਲੱਗੀ ਹੁੰਦੀ ਹੈ ਅਤੇ ਤੁਹਾਨੂੰ ਖੂਨ ਵਗਣ ਤੋਂ ਰੋਕਣ ਲਈ ਕੱਟੇ ਜਾਂ ਫੋੜੇ ਉੱਤੇ ਇਕੱਠੇ ਚਿਪਕ ਜਾਂਦੇ ਹਨ। ਜਦੋਂ ਸਾਡੇ ਪਲੇਟਲੈਟਸ ਬਹੁਤ ਘੱਟ ਹੁੰਦੇ ਹਨ, ਤਾਂ ਤੁਹਾਨੂੰ ਆਮ ਤੌਰ 'ਤੇ ਤੁਹਾਡੇ ਨਾਲੋਂ ਆਸਾਨੀ ਨਾਲ ਖੂਨ ਨਿਕਲਣਾ ਜਾਂ ਸੱਟ ਲੱਗ ਸਕਦੀ ਹੈ। ਇਸ ਲਈ ਜੇਕਰ ਤੁਸੀਂ ਆਪਣੇ ਦੰਦਾਂ ਨੂੰ ਬੁਰਸ਼ ਕਰਦੇ ਸਮੇਂ ਥੋੜਾ ਜਿਹਾ ਖੂਨ ਦੇਖਦੇ ਹੋ, ਟਾਇਲਟ ਜਾਂਦੇ ਹੋ ਜਾਂ ਹੁਣੇ ਫੂਕਦੇ ਹੋ, ਜਾਂ ਆਮ ਨਾਲੋਂ ਜ਼ਿਆਦਾ ਸੱਟਾਂ ਲੱਗਦੀਆਂ ਹਨ, ਤਾਂ ਤੁਹਾਨੂੰ ਡਾਕਟਰ ਨੂੰ ਦੱਸਣਾ ਮਹੱਤਵਪੂਰਨ ਹੈ।
ਚਿੱਟੇ ਸੈੱਲ ਦੇ ਸੈੱਲ
ਤੁਹਾਡੇ ਲਿਮਫੋਸਾਈਟਸ ਇੱਕ ਕਿਸਮ ਦੇ ਚਿੱਟੇ ਖੂਨ ਦੇ ਸੈੱਲ ਹਨ, ਪਰ ਤੁਹਾਡੇ ਕੋਲ ਹੋਰ ਕਿਸਮ ਦੇ ਚਿੱਟੇ ਖੂਨ ਦੇ ਸੈੱਲ ਵੀ ਹਨ। ਮੁੱਖ ਜਿਨ੍ਹਾਂ ਬਾਰੇ ਤੁਹਾਨੂੰ ਜਾਣਨ ਦੀ ਲੋੜ ਹੋਵੇਗੀ ਉਹ ਹਨ ਤੁਹਾਡੇ ਨਿਊਟ੍ਰੋਫਿਲਜ਼ ਅਤੇ ਲਿਮਫੋਸਾਈਟਸ। ਤੁਹਾਡੇ ਸਾਰੇ ਚਿੱਟੇ ਖੂਨ ਦੇ ਸੈੱਲ ਤੁਹਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਦਾ ਹਿੱਸਾ ਹਨ। ਇਸਦਾ ਮਤਲਬ ਹੈ, ਉਹ ਸਾਰੇ ਕੀਟਾਣੂਆਂ ਨਾਲ ਲੜਦੇ ਹਨ ਜੋ ਤੁਹਾਨੂੰ ਬਿਮਾਰ ਕਰ ਸਕਦੇ ਹਨ। ਉਹ ਇਹਨਾਂ ਕੀਟਾਣੂਆਂ ਨਾਲ ਬਹੁਤ ਵਧੀਆ ਲੜਦੇ ਹਨ, ਇਸ ਲਈ ਜ਼ਿਆਦਾਤਰ ਸਮਾਂ ਅਸੀਂ ਸਿਹਤਮੰਦ ਹੁੰਦੇ ਹਾਂ। ਪਰ, ਜੇ ਤੁਹਾਡੇ ਚਿੱਟੇ ਰਕਤਾਣੂ ਸਹੀ ਢੰਗ ਨਾਲ ਕੰਮ ਨਹੀਂ ਕਰ ਰਹੇ ਹਨ, ਜਾਂ ਜੇ ਤੁਹਾਡੇ ਕੋਲ ਉਹਨਾਂ ਦੀ ਲੋੜ ਨਹੀਂ ਹੈ, ਤਾਂ ਤੁਸੀਂ ਬਿਮਾਰ ਹੋ ਸਕਦੇ ਹੋ।
ਤੁਹਾਡੇ ਨਿਊਟ੍ਰੋਫਿਲ ਕੀਟਾਣੂਆਂ ਨੂੰ ਪਛਾਣਨ ਅਤੇ ਲੜਨ ਲਈ ਤੁਹਾਡੇ ਚਿੱਟੇ ਰਕਤਾਣੂਆਂ ਵਿੱਚੋਂ ਪਹਿਲੇ ਹਨ। ਫਿਰ ਉਹ ਦੂਜੇ ਚਿੱਟੇ ਸੈੱਲਾਂ ਨੂੰ ਦੱਸਦੇ ਹਨ, ਜਿਵੇਂ ਕਿ ਤੁਹਾਡੇ ਲਿਮਫੋਸਾਈਟਸ ਨੂੰ ਪਤਾ ਲੱਗਦਾ ਹੈ ਕਿ ਤੁਹਾਡੇ ਸਰੀਰ ਵਿੱਚ ਕੀਟਾਣੂ ਹਨ। ਜੇਕਰ ਇਹ ਘੱਟ ਹਨ ਤਾਂ ਤੁਸੀਂ ਲਾਗ ਨਾਲ ਬਿਮਾਰ ਹੋ ਸਕਦੇ ਹੋ। ਜੇਕਰ ਅਜਿਹਾ ਹੁੰਦਾ ਹੈ ਤਾਂ ਤੁਸੀਂ ਇਹ ਕਰ ਸਕਦੇ ਹੋ:
- ਬਿਮਾਰ ਮਹਿਸੂਸ ਕਰ ਰਿਹਾ
- ਬੁਖਾਰ (38° ਜਾਂ ਵੱਧ) ਹੋ ਸਕਦਾ ਹੈ ਅਤੇ ਤੁਹਾਡੀ ਚਮੜੀ ਗਰਮ ਮਹਿਸੂਸ ਕਰ ਸਕਦੀ ਹੈ
- ਥੋੜਾ ਕੰਬਣਾ ਜਾਂ ਠੰਢ ਲੱਗਣਾ (ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਅੰਦਰ ਸੱਚਮੁੱਚ ਠੰਡਾ ਮਹਿਸੂਸ ਕਰਨਾ ਅਤੇ ਕੰਬਣਾ ਸ਼ੁਰੂ ਕਰਨਾ)
- ਇੱਕ ਫੋੜਾ ਹੈ ਜੋ ਲਾਲ ਜਾਂ ਪੂਸੀ ਦਿਖਾਈ ਦਿੰਦਾ ਹੈ
- ਤੁਹਾਡਾ ਦਿਲ ਆਮ ਨਾਲੋਂ ਤੇਜ਼ ਧੜਕ ਸਕਦਾ ਹੈ
- ਚੱਕਰ ਆਉਣਾ ਅਤੇ ਥਕਾਵਟ ਮਹਿਸੂਸ ਕਰਨਾ
ਇਹ ਮਹੱਤਵਪੂਰਨ ਹੈ ਕਿ ਤੁਸੀਂ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਤੁਰੰਤ ਦੱਸੋ ਜੇ ਅਜਿਹਾ ਉਦੋਂ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਤੁਹਾਨੂੰ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ ਹੁੰਦਾ ਹੈ, ਭਾਵੇਂ ਇਹ ਅੱਧੀ ਰਾਤ ਨੂੰ ਹੋਵੇ। ਜੇਕਰ ਤੁਹਾਡਾ ਡਾਕਟਰ ਉਪਲਬਧ ਨਹੀਂ ਹੈ, ਤਾਂ ਤੁਹਾਨੂੰ ਹਸਪਤਾਲ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ ਤਾਂ ਜੋ ਤੁਸੀਂ ਲਾਗ ਨਾਲ ਲੜਨ ਵਿੱਚ ਮਦਦ ਕਰਨ ਲਈ ਐਂਟੀਬਾਇਓਟਿਕਸ ਨਾਮ ਦੀ ਕੋਈ ਦਵਾਈ ਲੈ ਸਕੋ।
ਤੁਹਾਡੇ ਖੂਨ ਦੇ ਸੈੱਲਾਂ ਬਾਰੇ ਵਧੇਰੇ ਜਾਣਕਾਰੀ ਦੇ ਨਾਲ ਇੱਥੇ ਇੱਕ ਤੇਜ਼ ਅਤੇ ਆਸਾਨ ਸਾਰਣੀ ਹੈ।
ਚਿੱਟੇ ਸੈੱਲ | ਲਾਲ ਸੈੱਲ | ਪਲੇਟਲੇਟਸ | |
ਮੈਡੀਕਲ ਨਾਮ | ਲਿਊਕੋਸਾਈਟਸ. ਯਾਦ ਰੱਖਣ ਲਈ ਕੁਝ ਮਹੱਤਵਪੂਰਨ leukocytes ਹਨ ਨਿਊਟ੍ਰੋਫਿਲਸ ਅਤੇ ਲਿਮਫੋਸਾਈਟਸ | ਇਰੀਥਰੋਸਾਈਟਸ | ਥ੍ਰੋਮੋਸਾਈਟਸ |
ਉਹ ਕੀ ਕਰਦੇ ਹਨ? | ਲਾਗ ਨਾਲ ਲੜੋ | ਆਕਸੀਜਨ ਲੈ ਕੇ ਜਾਓ | ਖੂਨ ਵਹਿਣਾ ਬੰਦ ਕਰੋ |
ਇਸ ਨੂੰ ਕੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਜਦੋਂ ਤੁਹਾਡੇ ਕੋਲ ਇਹ ਸੈੱਲ ਕਾਫ਼ੀ ਨਹੀਂ ਹੁੰਦੇ ਹਨ? | ਨਿਊਟ੍ਰੋਪੈਨੀਆ ਅਤੇ ਲਿਮਫੋਪੇਨੀਆ | ਅਨੀਮੀਆ | ਥਰੋਮੋਨੋਸਾਇਪੋਪੇਨੀਆ |
ਜੇ ਮੇਰੇ ਕੋਲ ਕਾਫ਼ੀ ਨਹੀਂ ਹੈ ਤਾਂ ਇਹ ਮੇਰੇ ਸਰੀਰ ਨੂੰ ਕਿਵੇਂ ਪ੍ਰਭਾਵਤ ਕਰ ਸਕਦਾ ਹੈ? | ਐਂਟੀਬਾਇਓਟਿਕਸ ਲੈਣ ਨਾਲ ਵੀ ਤੁਹਾਨੂੰ ਜ਼ਿਆਦਾ ਸੰਕਰਮਣ ਹੋ ਜਾਣਗੇ ਅਤੇ ਉਹਨਾਂ ਤੋਂ ਛੁਟਕਾਰਾ ਪਾਉਣ ਵਿੱਚ ਮੁਸ਼ਕਲ ਹੋ ਸਕਦੀ ਹੈ | ਤੁਹਾਡੀ ਚਮੜੀ ਫਿੱਕੀ ਹੋ ਸਕਦੀ ਹੈ, ਥਕਾਵਟ ਮਹਿਸੂਸ ਹੋ ਸਕਦੀ ਹੈ, ਸਾਹ ਚੜ੍ਹਦਾ ਹੈ, ਠੰਢ ਅਤੇ ਚੱਕਰ ਆ ਸਕਦੇ ਹਨ | ਤੁਹਾਨੂੰ ਆਸਾਨੀ ਨਾਲ ਸੱਟ ਲੱਗ ਸਕਦੀ ਹੈ, ਜਾਂ ਖੂਨ ਵਹਿ ਸਕਦਾ ਹੈ ਜੋ ਤੁਹਾਡੇ ਕੱਟਣ 'ਤੇ ਜਲਦੀ ਬੰਦ ਨਹੀਂ ਹੁੰਦਾ |
ਮੇਰੀ ਇਲਾਜ ਕਰਨ ਵਾਲੀ ਟੀਮ ਇਸ ਨੂੰ ਠੀਕ ਕਰਨ ਲਈ ਕੀ ਕਰੇਗੀ? |
|
|
|
** ਜੇ ਸਾਰੇ ਤੁਹਾਡੇ ਖੂਨ ਦੇ ਸੈੱਲ ਘੱਟ ਹਨ ਇਸ ਨੂੰ ਕਿਹਾ ਜਾਂਦਾ ਹੈ 'ਪੈਨਸੀਟੋਪੀਨੀਆ' ਅਤੇ ਉਹਨਾਂ ਨੂੰ ਠੀਕ ਕਰਨ ਲਈ ਤੁਹਾਨੂੰ ਹਸਪਤਾਲ ਵਿੱਚ ਭਰਤੀ ਕਰਨ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ** | |||

ਹੋਰ ਮਾੜੇ ਪ੍ਰਭਾਵ ਜੋ ਤੁਸੀਂ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦੇ ਹੋ ਉਹ ਹਨ:
- ਪੇਟ ਵਿੱਚ ਬਿਮਾਰ ਮਹਿਸੂਸ ਕਰਨਾ (ਮਤਲੀ) ਅਤੇ ਉਲਟੀਆਂ
- ਦੁਖਦਾਈ ਮੂੰਹ ਜਾਂ ਫੋੜੇ। ਚੀਜ਼ਾਂ ਦਾ ਸਵਾਦ ਵੀ ਵੱਖਰਾ ਆਉਣ ਲੱਗ ਸਕਦਾ ਹੈ
- ਜਦੋਂ ਤੁਸੀਂ ਟਾਇਲਟ ਜਾਂਦੇ ਹੋ। ਤੁਹਾਨੂੰ ਹਾਰਡ ਪੂ (ਕਬਜ਼) ਜਾਂ ਨਰਮ ਅਤੇ ਪਾਣੀ ਵਾਲਾ ਪੂ (ਦਸਤ) ਹੋ ਸਕਦਾ ਹੈ
- ਥਕਾਵਟ ਜਾਂ ਊਰਜਾ ਦੀ ਕਮੀ ਆਰਾਮ ਜਾਂ ਨੀਂਦ (ਥਕਾਵਟ) ਦੁਆਰਾ ਮਦਦ ਨਹੀਂ ਕੀਤੀ ਜਾਂਦੀ
- ਤੁਹਾਡੀਆਂ ਮਾਸਪੇਸ਼ੀਆਂ ਅਤੇ ਜੋੜਾਂ ਵਿੱਚ ਦਰਦ ਅਤੇ ਦਰਦ
- ਤੁਹਾਡੇ ਸਿਰ ਤੇ ਤੁਹਾਡੇ ਵਾਲ, ਅਤੇ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਹੋਰ ਹਿੱਸੇ ਡਿੱਗ ਸਕਦੇ ਹਨ
- ਚੀਜ਼ਾਂ ਨੂੰ ਧਿਆਨ ਵਿੱਚ ਰੱਖਣਾ ਜਾਂ ਯਾਦ ਰੱਖਣਾ ਮੁਸ਼ਕਲ ਹੋ ਸਕਦਾ ਹੈ
- ਤੁਹਾਡੇ ਹੱਥਾਂ ਅਤੇ ਪੈਰਾਂ ਵਿੱਚ ਅਜੀਬ ਭਾਵਨਾਵਾਂ ਜਿਵੇਂ ਕਿ ਝਰਨਾਹਟ, ਪਿੰਨ ਅਤੇ ਸੂਈਆਂ, ਜਲਣ ਜਾਂ ਦਰਦ
- ਤੁਹਾਡੇ ਚੰਗੇ ਖੂਨ ਦੇ ਸੈੱਲਾਂ ਵਿੱਚ ਬਦਲਾਅ (ਉਪਰੋਕਤ ਸਾਰਣੀ ਦੇਖੋ)।
ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼
ਅਸੀਂ ਸੁਝਾਅ ਦਿੰਦੇ ਹਾਂ ਕਿ ਤੁਸੀਂ ਹਮੇਸ਼ਾ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਕਿਸੇ ਵੀ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਬਾਰੇ ਪੁੱਛੋ ਜਿਸ ਲਈ ਤੁਸੀਂ ਯੋਗ ਹੋ ਸਕਦੇ ਹੋ।
HL ਦੇ ਇਲਾਜ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣ ਲਈ ਨਵੀਆਂ ਦਵਾਈਆਂ, ਜਾਂ ਦਵਾਈਆਂ ਦੇ ਸੁਮੇਲ ਲੱਭਣ ਲਈ ਕਲੀਨਿਕਲ ਟਰਾਇਲ ਮਹੱਤਵਪੂਰਨ ਹਨ ਭਵਿੱਖ ਵਿੱਚ. ਉਹ ਤੁਹਾਨੂੰ ਇੱਕ ਨਵੀਂ ਦਵਾਈ, ਦਵਾਈਆਂ ਦੇ ਸੁਮੇਲ ਜਾਂ ਹੋਰ ਇਲਾਜਾਂ ਨੂੰ ਅਜ਼ਮਾਉਣ ਦਾ ਮੌਕਾ ਵੀ ਦੇ ਸਕਦੇ ਹਨ ਜੋ ਤੁਸੀਂ ਸਿਰਫ ਤਾਂ ਹੀ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦੇ ਹੋ ਜੇ ਤੁਸੀਂ ਅਜ਼ਮਾਇਸ਼ ਵਿੱਚ ਹੋ। CAR ਟੀ-ਸੈੱਲ ਥੈਰੇਪੀ ਵਰਤਮਾਨ ਵਿੱਚ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਵਿੱਚ ਇੱਕ ਕਿਸਮ ਦੇ ਇਲਾਜ ਦੀ ਇੱਕ ਉਦਾਹਰਨ ਹੈ।
ਜੇਕਰ ਤੁਸੀਂ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ ਵਿੱਚ ਹਿੱਸਾ ਲੈਣ ਵਿੱਚ ਦਿਲਚਸਪੀ ਰੱਖਦੇ ਹੋ, ਤਾਂ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਪੁੱਛੋ ਕਿ ਕੀ ਕੋਈ ਅਜਿਹਾ ਹੈ ਜਿਸ ਲਈ ਤੁਸੀਂ ਯੋਗ ਹੋ।
ਪੂਰਵ-ਅਨੁਮਾਨ, ਫਾਲੋ-ਅਪ ਕੇਅਰ ਅਤੇ ਸਰਵਾਈਵਰਸ਼ਿਪ - HL ਦੇ ਨਾਲ ਅਤੇ ਬਾਅਦ ਵਿੱਚ ਰਹਿਣਾ
ਪੂਰਵ-ਅਨੁਮਾਨ
ਤੁਹਾਡਾ ਪੂਰਵ-ਅਨੁਮਾਨ ਇਸ ਗੱਲ ਦਾ ਹਵਾਲਾ ਦਿੰਦਾ ਹੈ ਕਿ ਤੁਹਾਡਾ HL ਇਲਾਜ ਲਈ ਕਿੰਨੀ ਚੰਗੀ ਤਰ੍ਹਾਂ ਪ੍ਰਤੀਕਿਰਿਆ ਕਰੇਗਾ ਅਤੇ ਤੁਸੀਂ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਕਿਵੇਂ ਜੀਓਗੇ।
ਹਾਡਕਿਨ ਲਿੰਫੋਮਾ ਵਾਲੇ ਜ਼ਿਆਦਾਤਰ ਲੋਕ ਪਹਿਲੀ ਲਾਈਨ ਦੇ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਠੀਕ ਹੋ ਜਾਂਦੇ ਹਨ। ਹਾਲਾਂਕਿ, ਇਹ ਹਰ ਕਿਸੇ ਲਈ ਨਹੀਂ ਹੁੰਦਾ. ਜੇ ਤੁਹਾਡਾ HL ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਦੂਰ ਨਹੀਂ ਜਾਂਦਾ (ਤੁਸੀਂ ਮੁਆਫੀ ਵਿੱਚ ਨਹੀਂ ਜਾਂਦੇ), ਤਾਂ ਤੁਹਾਨੂੰ "ਰਿਫ੍ਰੈਕਟਰੀ" HL ਹੋਵੇਗਾ। ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਤੁਹਾਡਾ HL ਮੌਜੂਦਾ ਇਲਾਜ ਲਈ ਜਵਾਬ ਨਹੀਂ ਦੇ ਰਿਹਾ ਹੈ, ਇਸ ਲਈ ਤੁਹਾਡਾ ਡਾਕਟਰ ਕੁਝ ਹੋਰ ਕੋਸ਼ਿਸ਼ ਕਰੇਗਾ।
ਜੇਕਰ ਤੁਸੀਂ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਮਾਫ਼ੀ ਵਿੱਚ ਚਲੇ ਜਾਂਦੇ ਹੋ, ਪਰ ਇਹ ਥੋੜ੍ਹੇ ਸਮੇਂ ਬਾਅਦ ਵਾਪਸ ਆ ਜਾਂਦਾ ਹੈ ਤਾਂ ਇਸ ਨੂੰ ਮੁੜ ਮੁੜ ਆਉਣਾ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਚੰਗੀ ਨਵੀਂ ਗੱਲ ਇਹ ਹੈ ਕਿ, ਇਹ ਹੈ ਕਿ ਰਿਫ੍ਰੈਕਟਰੀ ਅਤੇ ਰੀਲੈਪਸਡ ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਆਮ ਤੌਰ 'ਤੇ ਦੂਜੀ ਲਾਈਨ ਦੇ ਇਲਾਜ ਲਈ ਚੰਗੀ ਤਰ੍ਹਾਂ ਪ੍ਰਤੀਕਿਰਿਆ ਕਰਦਾ ਹੈ।
ਇੱਥੇ ਵੱਖ-ਵੱਖ ਕਾਰਕ ਹਨ ਜੋ ਤੁਹਾਡੇ ਪੂਰਵ-ਅਨੁਮਾਨ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦੇ ਹਨ, ਪਰ ਇਸ ਬਾਰੇ ਗੱਲ ਕਰਨ ਲਈ ਤੁਹਾਡਾ ਡਾਕਟਰ ਸਭ ਤੋਂ ਵਧੀਆ ਵਿਅਕਤੀ ਹੈ ਕਿਉਂਕਿ ਉਹ ਤੁਹਾਡੇ ਸਾਰੇ ਵੇਰਵੇ ਜਾਣਦੇ ਹਨ। ਜੇ ਤੁਸੀਂ ਨਿਸ਼ਚਤ ਨਹੀਂ ਹੋ ਕਿ ਤੁਹਾਡੀ ਪੂਰਵ-ਅਨੁਮਾਨ ਕੀ ਹੈ, ਤਾਂ ਅਗਲੀ ਵਾਰ ਜਦੋਂ ਤੁਸੀਂ ਉਨ੍ਹਾਂ ਨੂੰ ਦੇਖਦੇ ਹੋ ਤਾਂ ਉਹਨਾਂ ਨੂੰ ਪੁੱਛੋ।
ਫਾਲੋ-ਅੱਪ ਦੇਖਭਾਲ
ਜਦੋਂ ਤੁਸੀਂ ਇਲਾਜ ਪੂਰਾ ਕਰ ਲੈਂਦੇ ਹੋ ਤਾਂ ਤੁਹਾਡੇ ਡਾਕਟਰਾਂ ਅਤੇ ਨਰਸਾਂ ਤੋਂ ਤੁਹਾਨੂੰ ਮਿਲਣ ਵਾਲੀ ਦੇਖਭਾਲ ਬੰਦ ਨਹੀਂ ਹੁੰਦੀ। ਵਾਸਤਵ ਵਿੱਚ, ਉਹ ਅਜੇ ਵੀ ਤੁਹਾਨੂੰ ਇਹ ਜਾਣਨ ਲਈ ਨਿਯਮਿਤ ਤੌਰ 'ਤੇ ਮਿਲਣਾ ਚਾਹੁਣਗੇ ਕਿ ਤੁਸੀਂ ਕਿਵੇਂ ਜਾ ਰਹੇ ਹੋ ਅਤੇ ਇਹ ਦੇਖਣ ਲਈ ਕਿ ਤੁਹਾਨੂੰ ਇਲਾਜ ਤੋਂ ਕੋਈ ਸਥਾਈ ਮਾੜੇ ਪ੍ਰਭਾਵ ਤਾਂ ਨਹੀਂ ਹੋ ਰਹੇ ਹਨ। ਉਹ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਤੁਹਾਡੇ ਲਈ ਸਕੈਨ ਵੀ ਸੰਗਠਿਤ ਕਰਨਗੇ ਕਿ ਤੁਹਾਡਾ HL ਵਾਪਸ ਨਹੀਂ ਆ ਰਿਹਾ ਹੈ।
ਇਹ ਬਹੁਤ ਮਹੱਤਵਪੂਰਨ ਹੈ ਕਿ ਤੁਸੀਂ ਇਹਨਾਂ ਸਾਰੀਆਂ ਮੁਲਾਕਾਤਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋਵੋ ਜੋ ਉਹ ਤੁਹਾਡੇ ਲਈ ਕਰਦੇ ਹਨ, ਤਾਂ ਜੋ ਦੁਬਾਰਾ ਹੋਣ ਜਾਂ ਨਵੇਂ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਦੇ ਕਿਸੇ ਵੀ ਸੰਕੇਤ ਨੂੰ ਜਲਦੀ ਫੜਿਆ ਜਾ ਸਕੇ ਅਤੇ ਤੁਹਾਨੂੰ ਚੰਗੀ ਅਤੇ ਸੁਰੱਖਿਅਤ ਰੱਖਿਆ ਜਾ ਸਕੇ।
ਇਲਾਜ ਦੇ ਕੁਝ ਮਾੜੇ ਪ੍ਰਭਾਵ ਤੁਹਾਡੇ ਇਲਾਜ ਨੂੰ ਪੂਰਾ ਕਰਨ ਤੋਂ ਬਾਅਦ ਲੰਬੇ ਸਮੇਂ ਤੱਕ ਸ਼ੁਰੂ ਹੋ ਸਕਦੇ ਹਨ। ਕੁਝ ਲੰਬੇ ਸਮੇਂ ਦੇ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ:
- ਲਗਾਤਾਰ ਥਕਾਵਟ
- ਸੁੱਕਾ ਮੂੰਹ - ਇਹ ਦੰਦਾਂ ਦੀ ਬਿਮਾਰੀ ਦੇ ਜੋਖਮ ਨੂੰ ਵਧਾ ਸਕਦਾ ਹੈ
- ਮਰਦਾਂ ਵਿੱਚ ਹੱਡੀਆਂ ਦੇ ਵਿਕਾਸ ਅਤੇ ਜਿਨਸੀ ਅੰਗਾਂ ਦੇ ਵਿਕਾਸ ਨਾਲ ਸਮੱਸਿਆਵਾਂ
- ਥਾਇਰਾਇਡ, ਦਿਲ ਅਤੇ ਫੇਫੜਿਆਂ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ
- ਕਿਸੇ ਹੋਰ ਕੈਂਸਰ ਦੇ ਵਧੇ ਹੋਏ ਜੋਖਮ ਜਿਵੇਂ ਕਿ ਛਾਤੀ ਦਾ ਕੈਂਸਰ (ਜੇ ਤੁਹਾਡੀ ਛਾਤੀ ਵਿੱਚ ਰੇਡੀਏਸ਼ਨ ਸੀ), ਗੈਰ-ਹੌਡਕਿਨ ਲਿੰਫੋਮਾ, ਤੀਬਰ ਲਿਊਕੇਮੀਆ ਜਾਂ ਥਾਇਰਾਇਡ ਕੈਂਸਰ
- ਬਾਂਝਪਨ
ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਨਿਯਮਤ ਜਾਂਚ-ਪੜਤਾਲਾਂ ਦੁਆਰਾ ਜਲਦੀ ਪਤਾ ਲਗਾਉਣਾ, ਅਤੇ ਸਿਹਤਮੰਦ ਜੀਵਨ ਵਿਕਲਪ ਬਣਾਉਣਾ ਲੰਬੇ ਸਮੇਂ ਦੇ HL ਸਰਵਾਈਵਰਾਂ ਵਿੱਚ ਲੰਬੇ ਸਮੇਂ ਦੇ ਅਤੇ ਦੇਰ ਦੇ ਪ੍ਰਭਾਵਾਂ ਦੇ ਪ੍ਰਭਾਵ ਨੂੰ ਘਟਾ ਸਕਦਾ ਹੈ।
ਸਰਵਾਈਵਰਸ਼ਿਪ - ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਦੇ ਨਾਲ ਅਤੇ ਬਾਅਦ ਵਿੱਚ ਰਹਿਣਾ
ਤੁਹਾਡੇ ਐੱਚ. ਦੇ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਮੁੱਖ ਟੀਚੇL ਜੀਵਨ ਵਿੱਚ ਵਾਪਸ ਆਉਣਾ ਹੈ ਅਤੇ:
- ਆਪਣੇ ਸਕੂਲ, ਪਰਿਵਾਰ, ਭੀੜ ਅਤੇ ਜੀਵਨ ਦੀਆਂ ਹੋਰ ਭੂਮਿਕਾਵਾਂ ਵਿੱਚ ਜਿੰਨਾ ਸੰਭਵ ਹੋ ਸਕੇ ਸਰਗਰਮ ਰਹੋ
- HL ਅਤੇ ਇਸਦੇ ਇਲਾਜ ਦੇ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਅਤੇ ਲੱਛਣਾਂ ਨੂੰ ਘਟਾਉਣਾ
- ਕਿਸੇ ਵੀ ਦੇਰ ਨਾਲ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਦੀ ਪਛਾਣ ਕਰੋ ਅਤੇ ਪ੍ਰਬੰਧਿਤ ਕਰੋ
- ਤੁਹਾਨੂੰ ਜਿੰਨਾ ਸੰਭਵ ਹੋ ਸਕੇ ਸੁਤੰਤਰ ਬਣਾਉਣ ਵਿੱਚ ਮਦਦ ਕਰੋ
- ਆਪਣੇ ਜੀਵਨ ਦੀ ਗੁਣਵੱਤਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰੋ ਅਤੇ ਚੰਗੀ ਮਾਨਸਿਕ ਸਿਹਤ ਬਣਾਈ ਰੱਖੋ
ਸਿਹਤਮੰਦ ਵਿਕਲਪ ਬਣਾਉਣਾ
ਇੱਕ ਸਿਹਤਮੰਦ ਜੀਵਨਸ਼ੈਲੀ, ਜਾਂ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਜੀਵਨਸ਼ੈਲੀ ਵਿੱਚ ਕੁਝ ਸਕਾਰਾਤਮਕ ਤਬਦੀਲੀਆਂ ਤੁਹਾਡੀ ਰਿਕਵਰੀ ਵਿੱਚ ਬਹੁਤ ਮਦਦਗਾਰ ਹੋ ਸਕਦੀਆਂ ਹਨ। H ਨਾਲ ਚੰਗੀ ਤਰ੍ਹਾਂ ਰਹਿਣ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰਨ ਲਈ ਤੁਸੀਂ ਬਹੁਤ ਸਾਰੀਆਂ ਚੀਜ਼ਾਂ ਕਰ ਸਕਦੇ ਹੋL. ਇਨ੍ਹਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਨਿਯਮਿਤ ਤੌਰ 'ਤੇ ਕਸਰਤ ਕਰੋ - ਆਪਣੇ ਸਰੀਰ ਨੂੰ ਹਿਲਾਉਂਦੇ ਰਹੋ
- ਜ਼ਿਆਦਾਤਰ ਸਮਾਂ ਸਿਹਤਮੰਦ ਖਾਓ
- ਇਸ ਬਾਰੇ ਗੱਲ ਕਰੋ ਕਿ ਤੁਸੀਂ ਉਨ੍ਹਾਂ ਲੋਕਾਂ ਨਾਲ ਕਿਵੇਂ ਮਹਿਸੂਸ ਕਰ ਰਹੇ ਹੋ ਜਿਨ੍ਹਾਂ 'ਤੇ ਤੁਸੀਂ ਭਰੋਸਾ ਕਰਦੇ ਹੋ
- ਸਿਗਰਟ (ਸਿਗਰਟ ਪੀਣ) ਤੋਂ ਬਚੋ
- ਜਦੋਂ ਤੁਹਾਡਾ ਸਰੀਰ ਥੱਕ ਜਾਂਦਾ ਹੈ ਤਾਂ ਆਰਾਮ ਕਰੋ
- ਜੇਕਰ ਤੁਸੀਂ ਕੋਈ ਬਦਲਾਅ ਦੇਖਦੇ ਹੋ, ਜਿਵੇਂ ਕਿ ਇੱਕ ਹੋਰ ਗੱਠ ਵਧਣਾ, ਬੁਖਾਰ ਆਉਣਾ ਜਾਂ ਰਾਤ ਨੂੰ ਪਸੀਨਾ ਆਉਣਾ, ਤਾਂ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਦੱਸੋ।
ਕੈਂਸਰ ਪੁਨਰਵਾਸ
ਆਮ ਵਾਂਗ ਵਾਪਸ ਆਉਣ ਵਿੱਚ ਥੋੜ੍ਹਾ ਸਮਾਂ ਲੱਗ ਸਕਦਾ ਹੈ, ਆਪਣੇ ਨਾਲ ਧੀਰਜ ਰੱਖੋ, ਤੁਹਾਡਾ ਸਰੀਰ ਬਹੁਤ ਜ਼ਿਆਦਾ ਲੰਘਿਆ ਹੈ। ਜੇਕਰ ਤੁਸੀਂ ਸੱਚਮੁੱਚ ਆਮ ਵਾਂਗ ਵਾਪਸ ਆਉਣ ਲਈ ਸੰਘਰਸ਼ ਕਰ ਰਹੇ ਹੋ, ਤਾਂ ਤੁਸੀਂ ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਇਸ ਬਾਰੇ ਗੱਲ ਕਰ ਸਕਦੇ ਹੋ ਕਿ ਤੁਹਾਡੇ ਲਈ ਕਿਸ ਕਿਸਮ ਦਾ ਕੈਂਸਰ ਪੁਨਰਵਾਸ ਉਪਲਬਧ ਹੈ।
ਤੁਹਾਨੂੰ ਵੱਖ-ਵੱਖ ਕਿਸਮਾਂ ਦੇ ਕੈਂਸਰ ਪੁਨਰਵਾਸ ਦੀ ਸਿਫ਼ਾਰਸ਼ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਇਸਦਾ ਮਤਲਬ ਕੋਈ ਵੀ ਵਿਸ਼ਾਲ ਸ਼੍ਰੇਣੀ ਹੋ ਸਕਦਾ ਹੈ ਸੇਵਾਵਾਂ ਜਿਵੇਂ ਕਿ:
- ਸਰੀਰਕ ਥੈਰੇਪੀ, ਦਰਦ ਪ੍ਰਬੰਧਨ
- ਪੋਸ਼ਣ ਅਤੇ ਕਸਰਤ ਦੀ ਯੋਜਨਾਬੰਦੀ
- ਭਾਵਨਾਤਮਕ, ਕਰੀਅਰ ਅਤੇ ਵਿੱਤੀ ਸਲਾਹ
ਵੈੱਬਸਾਈਟ 'ਤੇ ਸਾਡੇ ਕੋਲ ਤੁਹਾਡੇ ਲਈ ਤੱਥ ਪੱਤਰ ਹਨ
ਸਾਡੇ ਕੋਲ ਹੇਠਾਂ ਦਿੱਤੇ ਤੱਥ ਸ਼ੀਟਾਂ ਵਿੱਚ ਕੁਝ ਵਧੀਆ ਸੁਝਾਅ ਹਨ:
- ਕੈਂਸਰ ਦੇ ਦੁਬਾਰਾ ਹੋਣ ਦਾ ਡਰ ਅਤੇ ਸਕੈਨ ਚਿੰਤਾ
- ਨੀਂਦ ਪ੍ਰਬੰਧਨ ਅਤੇ ਲਿਮਫੋਮਾ
- ਕਸਰਤ ਅਤੇ ਲਿੰਫੋਮਾ
- ਥਕਾਵਟ ਅਤੇ ਲਿੰਫੋਮਾ
- ਲਿੰਗਕਤਾ ਅਤੇ ਨੇੜਤਾ
- ਲਿਮਫੋਮਾ ਦੇ ਨਿਦਾਨ ਅਤੇ ਇਲਾਜ ਦਾ ਭਾਵਨਾਤਮਕ ਪ੍ਰਭਾਵ
- ਲਿਮਫੋਮਾ ਦੇ ਨਾਲ ਰਹਿਣ ਦਾ ਭਾਵਨਾਤਮਕ ਪ੍ਰਭਾਵ
- ਲਿਮਫੋਮਾ ਦੇ ਇਲਾਜ ਨੂੰ ਪੂਰਾ ਕਰਨ ਤੋਂ ਬਾਅਦ ਲਿਮਫੋਮਾ ਦਾ ਭਾਵਨਾਤਮਕ ਪ੍ਰਭਾਵ
- ਲਿਮਫੋਮਾ ਵਾਲੇ ਕਿਸੇ ਵਿਅਕਤੀ ਦੀ ਦੇਖਭਾਲ ਕਰਨਾ
- ਰੀਲੈਪਸਡ ਜਾਂ ਰਿਫ੍ਰੈਕਟਰੀ ਲਿਮਫੋਮਾ ਦਾ ਭਾਵਨਾਤਮਕ ਪ੍ਰਭਾਵ
- ਪੂਰਕ ਅਤੇ ਵਿਕਲਪਕ ਇਲਾਜ: ਲਿਮਫੋਮਾ
- ਸਵੈ-ਸੰਭਾਲ ਅਤੇ ਲਿਮਫੋਮਾ
- ਪੋਸ਼ਣ ਅਤੇ ਲਿਮਫੋਮਾ