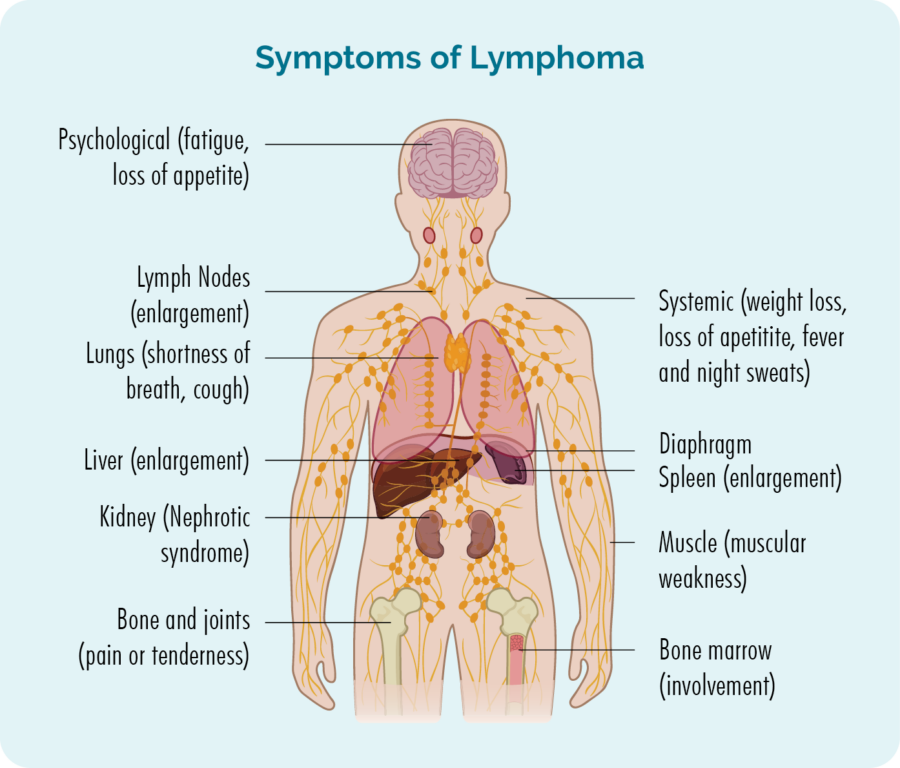
Visão geral do linfoma cutâneo (pele)
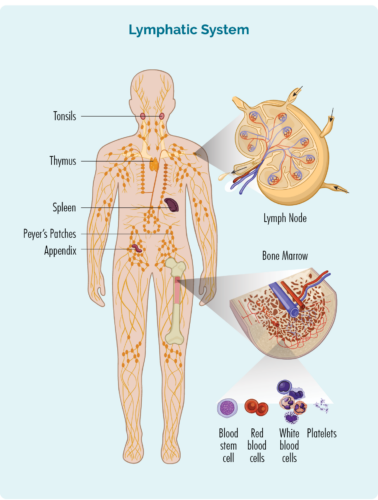
O linfoma é um tipo de câncer que começa nos glóbulos brancos chamados linfócitos. Essas células sanguíneas geralmente vivem em nosso sistema linfático, mas são capazes de viajar para qualquer parte do nosso corpo. São células importantes do nosso sistema imunitário, combatendo infecções e doenças e ajudando outras células imunitárias a funcionar de forma mais eficaz.
Sobre Linfócitos
Temos diferentes tipos de linfócitos, sendo os principais grupos Linfócitos de células B e Linfócitos de células T. Tanto os linfócitos das células B como os T têm uma função especializada, possuindo uma “memória imunológica”. Isto significa que quando temos uma infecção, doença ou se algumas das nossas células estão danificadas (ou sofrem mutação), os nossos linfócitos examinam estas células e criam “células B ou T de memória” especializadas.
Estas células de memória guardam todas as informações sobre como combater a infecção ou reparar as células danificadas se a mesma infecção ou dano ocorrer novamente. Dessa forma, eles podem destruir ou reparar células com muito mais rapidez e eficácia na próxima vez.
- Os linfócitos das células B também produzem anticorpos (imunoglobulinas) para ajudar a combater infecções.
- As células T ajudam a regular as nossas respostas imunitárias para que o nosso sistema imunitário funcione eficazmente no combate às infecções, mas também ajudam a interromper a resposta imunitária quando a infecção desaparece.
Os linfócitos podem se tornar células cancerígenas do linfoma
Os linfomas cutâneos ocorrem quando as células B ou T que viajam para a pele se tornam cancerosas. As células cancerígenas do linfoma então se dividem e crescem incontrolavelmente ou não morrem quando deveriam.
Tanto adultos como crianças podem contrair linfomas cutâneos e a maioria das pessoas com linfoma cutâneo terá células T cancerígenas. Apenas cerca de 5 em cada 20 pessoas com linfoma cutâneo terão linfoma de células B.
Os linfomas cutâneos também são divididos em:
- Indolente – Os linfomas indolentes têm crescimento lento e muitas vezes passam por estágios em que estão “adormecidos”, não causando nenhum dano a você. Você pode não precisar de nenhum tratamento se tiver um linfoma cutâneo indolente, embora algumas pessoas precisem. A maioria dos linfomas indolentes não se espalha para outras partes do corpo, embora alguns possam cobrir diferentes áreas da pele. Com o tempo, alguns linfomas indolentes podem atingir um estágio avançado, o que significa que se espalham para outras partes do corpo, mas isso é raro na maioria dos linfomas cutâneos.
- Agressivo – Linfomas agressivos são linfomas de crescimento rápido que podem se desenvolver rapidamente e se espalhar para outras partes do corpo. Se você tiver um linfoma cutâneo agressivo, precisará iniciar o tratamento logo após o diagnóstico da doença.
Sintomas de linfoma cutâneo
Linfoma cutâneo indolente
Você pode não apresentar nenhum sintoma perceptível se tiver um linfoma indolente. Como os linfomas indolentes têm crescimento lento, eles se desenvolvem ao longo de muitos anos, portanto, uma erupção cutânea ou lesão na pele pode passar despercebida. Se você tiver sintomas, eles podem incluir:
- uma erupção cutânea que não desaparece
- áreas com coceira ou dor na pele
- manchas de pele planas, avermelhadas e escamosas
- feridas que podem rachar e sangrar e não cicatrizar como esperado
- vermelhidão generalizada em grandes áreas da pele
- um único ou vários caroços na pele
- Se você tem uma cor de pele mais escura, pode ter áreas de pele mais claras que outras (em vez de vermelhidão).
Manchas, pápulas, placas e tumores – Qual a diferença?
As lesões que você tem nos linfomas cutâneos podem ser uma erupção cutânea generalizada ou podem ser chamadas de manchas, pápulas, placas ou tumores.
Patches – geralmente são áreas planas da pele que são diferentes da pele ao seu redor. Eles podem ser lisos ou escamosos e podem parecer uma erupção cutânea generalizada.
Papules – são áreas pequenas e sólidas da pele e podem parecer uma espinha dura.
Placas – são áreas endurecidas da pele que geralmente são levemente salientes, áreas mais espessas da pele que geralmente são escamosas. Muitas vezes as placas podem ser confundidas com eczema ou psoríase.
Tumores – são protuberâncias, caroços ou nódulos que às vezes podem se transformar em feridas que não cicatrizam.
Linfoma cutâneo agressivo e avançado
Se você tem um linfoma cutâneo agressivo ou avançado, pode apresentar algum dos sintomas acima, mas também pode apresentar outros sintomas. Isso pode incluir:
- Gânglios linfáticos inchados que você pode ver ou sentir como um caroço sob a pele - geralmente no pescoço, axila ou virilha.
- Fadiga, que é um cansaço extremo que não melhora com descanso ou sono.
- Sangramento ou hematomas incomuns.
- Infecções que continuam voltando ou não desaparecem.
- Falta de ar.
- B-sintomas.

Como o linfoma cutâneo é diagnosticado?
Você precisará de uma biópsia ou de várias biópsias para diagnosticar o linfoma cutâneo. O tipo de biópsia que você fará dependerá do tipo de erupção cutânea ou lesões que você tiver, de onde estão localizadas no corpo e do tamanho delas. Também dependerá se apenas a sua pele é afetada ou se o linfoma se espalhou para outras partes do corpo, como gânglios linfáticos, órgãos, sangue ou medula óssea. Alguns dos tipos de biópsias que podem ser recomendadas para você estão listados abaixo.
Biópsia de pele
Uma biópsia de pele ocorre quando uma amostra de sua erupção ou lesão é removida e enviada ao patologia para teste. Em alguns casos, se você tiver uma única lesão, toda a lesão poderá ser removida. Existem diferentes maneiras de realizar a biópsia de pele, e seu médico poderá conversar com você sobre a biópsia de pele certa para suas circunstâncias.
Biópsia do linfonodo
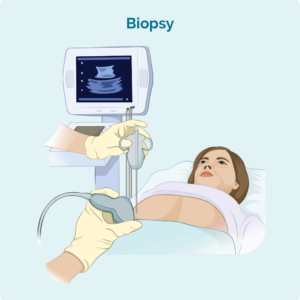
Se você tiver gânglios linfáticos inchados que podem ser vistos ou sentidos, ou que apareceram em exames, você pode fazer uma biópsia para ver se o linfoma se espalhou para os gânglios linfáticos. Existem dois tipos principais de biópsias de linfonodos usados para diagnosticar linfoma.
Eles incluem:
Biópsia por agulha – onde uma agulha é usada para remover uma amostra do linfonodo afetado. Você receberá um anestésico local para anestesiar a área e não sentir dor durante o procedimento. Em alguns casos, o médico ou radiologista pode usar um ultrassom para guiar a agulha até o local certo para a biópsia.
Biópsia excisional – com uma biópsia excisional, você provavelmente receberá uma anestesia geral para dormir durante o procedimento. Um linfonodo ou lesão inteiro é removido durante uma biópsia excisional para que todo o linfonodo ou lesão possa ser verificado na patologia em busca de sinais de linfoma. Você provavelmente levará alguns pontos e um curativo ao acordar. Sua enfermeira poderá conversar com você sobre como cuidar da ferida e quando/se você precisar remover os pontos.
Subtipos de linfomas cutâneos indolentes de células T
A micose fungóide é o subtipo mais comum de linfoma cutâneo indolente de células T. Geralmente afeta adultos mais velhos e homens com um pouco mais de frequência do que mulheres; no entanto, as crianças também podem desenvolver MF. Nas crianças, afeta igualmente meninos e meninas e geralmente é diagnosticado por volta dos 10 anos de idade.
A MF geralmente afeta apenas a pele, mas cerca de 1 em cada 10 pessoas pode ter um tipo mais agressivo de MF que pode se espalhar para os gânglios linfáticos, sangue e órgãos internos. Se você tiver um MF agressivo, precisará de tratamento semelhante aos tratamentos administrados para outros linfomas cutâneos agressivos de células T.
ALCL cutâneo primário é um linfoma indolente (de crescimento lento) que começa nas células T nas camadas da pele.
Este tipo de linfoma é às vezes chamado de subtipo de linfoma cutâneo e às vezes chamado de subtipo de linfoma cutâneo. Linfoma Anaplásico de Grandes Células (ALCL). A razão para as diferentes classificações é porque as células do linfoma têm características semelhantes a outros tipos de ALCL, como células muito grandes que parecem muito diferentes das células T normais. No entanto, geralmente afeta apenas a pele e cresce muito lentamente.
Ao contrário dos subtipos agressivos de linfoma cutâneo e ALCL, pode não ser necessário qualquer tratamento para PcALCL. Você pode conviver com PcALCL pelo resto da vida, mas é importante saber que você pode conviver bem com ele e que pode não ter nenhum efeito negativo na sua saúde. Geralmente afeta apenas a pele e muito raramente se espalha além de sua pele para outras partes do seu corpo.
PcALCL geralmente começa com uma erupção cutânea ou caroços na pele que podem causar coceira ou dor, mas também podem não causar nenhum desconforto. Às vezes, pode ser mais como uma ferida que não cicatriza como você esperava. É provável que qualquer tratamento de PcALCL melhore qualquer coceira ou dor, ou melhore a aparência do linfoma, em vez de tratar o linfoma em si. No entanto, se o PcALCL afetar apenas uma área muito pequena da pele, ele poderá ser removido com cirurgia ou radioterapia.
PCALCL é mais comum em pessoas com idade entre 50-60 anos, mas pode afetar qualquer pessoa de qualquer idade, incluindo crianças.
O SPTCL pode ocorrer em crianças e adultos, mas é mais comum em adultos, com idade média de diagnóstico de 36 anos. Tem esse nome porque se parece com outra condição chamada paniculite, que ocorre quando o tecido adiposo sob a pele fica inflamado, causando o desenvolvimento de caroços. Cerca de uma em cada cinco pessoas com SPTCL também terá uma doença autoimune que faz com que o sistema imunológico ataque o corpo.
SPTCL ocorre quando as células T cancerosas viajam e permanecem nas camadas mais profundas da pele e no tecido adiposo, causando o surgimento de caroços sob a pele que você pode ver ou sentir. Você pode até notar algumas placas na pele. A maioria das lesões tem cerca de 2 cm ou menos.
Outros efeitos colaterais que você pode ter com SPTCL incluem:
- coágulos sanguíneos ou sangramento incomum
- calafrios
- linfo-histiocitose hemofagocítica – uma condição em que você tem muitas células imunológicas ativadas que causam danos à medula óssea, células sanguíneas e órgãos saudáveis
- Aumento do fígado e/ou baço.
A papulose linfomatóide (LyP) pode afetar crianças e adultos. Não é câncer, então oficialmente não é um tipo de linfoma. No entanto, é considerado um precursor do linfoma cutâneo de células T, como Micose Fungóide ou Linfoma Anaplásico Cutâneo Primário de Grandes Células, e mais raramente Linfoma de Hodgkin. Se você foi diagnosticado com esta condição, talvez não precise de nenhum tratamento, mas será monitorado mais de perto pelo seu médico quanto a quaisquer sinais de que o LyP se torne canceroso.
É uma condição que afeta a pele, onde você pode ter caroços que vão e vêm na pele. As lesões podem começar pequenas e crescer. Eles podem rachar e sangrar antes de secar e desaparecer sem qualquer intervenção médica. Pode levar até 2 meses para que as lesões desapareçam. No entanto, se causarem dor, coceira ou outros sintomas desconfortáveis, você poderá receber tratamento para melhorar esses sintomas.
Se você costuma apresentar erupções cutâneas ou lesões como essa, consulte seu médico para fazer uma biópsia.
Subtipos de linfomas cutâneos indolentes de células B
O Linfoma Primário do Centro Folicular Cutâneo (pcFCL) é um linfoma indolente (de crescimento lento) de células B. É comum no mundo ocidental e afeta pacientes mais idosos, sendo a idade média de diagnóstico de 60 anos.
Este é o subtipo mais comum de Linfoma Cutâneo de Células B. Geralmente é indolente (crescimento lento) e se desenvolve ao longo de meses ou até anos. Geralmente aparece como lesões ou tumores avermelhados ou acastanhados na pele da cabeça, pescoço, tórax ou abdômen. Muitas pessoas nunca precisarão de tratamento para pcFCL, mas se você tiver sintomas desconfortáveis ou estiver preocupado com sua aparência, poderá ser oferecido tratamento para melhorar os sintomas ou a aparência do linfoma.
O Linfoma Cutâneo Primário da Zona Marginal (pcMZL) é o segundo subtipo mais comum de linfomas cutâneos de células B e afeta duas vezes mais os homens que as mulheres, porém também pode ocorrer em crianças. É mais comum em idosos com mais de 55 anos e em pessoas que já tiveram uma infecção anterior pela doença de Lyme.
As alterações na pele podem ocorrer em um local ou em vários locais do corpo. Mais comumente, começa nos braços, peito ou costas como manchas ou caroços rosa, vermelhos ou roxos.
Essas mudanças acontecem durante um longo período de tempo, por isso podem não ser muito perceptíveis. Você pode não precisar de nenhum tratamento de pcMZL, mas tratamentos podem ser oferecidos se você estiver apresentando sintomas que o preocupam.
Este é um subtipo muito raro de CBCL encontrado em pacientes imunocomprometidos e que tiveram o vírus Epstein-Barr – o vírus que causa a febre glandular.
Provavelmente, você terá apenas uma úlcera na pele, no trato gastrointestinal ou na boca. A maioria das pessoas não precisa de tratamento para este subtipo de CBCL. No entanto, se você estiver tomando medicamentos imunossupressores, seu médico poderá rever a dose para permitir que seu sistema imunológico se recupere um pouco.
Em casos raros, pode ser necessário tratamento com anticorpo monoclonal ou medicamento antiviral.
Subtipos de linfoma agressivo
A Síndrome de Sézary tem esse nome porque as células T cancerosas são chamadas de células de Sezary.
É o linfoma cutâneo de células T (LCCT) mais agressivo e, ao contrário de outros tipos de LCCT, as células do linfoma (Sezary) são encontradas não apenas nas camadas da pele, mas também no sangue e na medula óssea. Eles também podem se espalhar para os gânglios linfáticos e outros órgãos.
A Síndrome de Sézary pode afetar qualquer pessoa, mas é um pouco mais comum em homens com mais de 60 anos.
Os sintomas que você pode ter com a Síndrome de Sézary incluem:
- sintomas B
- coceira severa
- gânglios linfáticos inchados
- fígado e / ou baço inchado
- espessamento da pele nas palmas das mãos ou solas dos pés
- espessamento dos dedos das mãos e dos pés
- perda de cabelo
- queda da pálpebra (isso é chamado de ectrópio).
Devido à natureza de rápido crescimento das células Sezary, você pode responder bem à quimioterapia, que atua destruindo as células de crescimento rápido. No entanto, a recaída é comum na Síndrome de Sézary, o que significa que mesmo após uma boa resposta, é provável que a doença volte e necessite de mais tratamento.
Este é um linfoma de células T muito raro e agressivo que resulta em múltiplas lesões cutâneas que se desenvolvem rapidamente na pele de todo o corpo. As lesões podem ser pápulas, nódulos ou tumores que podem ulcerar e aparecer como feridas abertas. Alguns podem parecer placas ou manchas e alguns podem sangrar.
Outros sintomas podem incluir:
- sintomas B
- Perda de apetite
- fadiga
- diarréia
- vómitos
- gânglios linfáticos inchados
- aumento do fígado ou baço.
Devido à natureza agressiva, o PCAETL pode se espalhar para áreas do corpo, incluindo gânglios linfáticos e outros órgãos.
Você precisará de tratamento com quimioterapia rapidamente após o diagnóstico.
Células B grandes difusas primárias cutâneas (pele) linfoma é um subtipo raro de linfoma que afeta menos de 1 em cada 100 pessoas com LNH.
Isso é menos comum do que outros subtipos de linfomas cutâneos de células B. É mais comum em mulheres do que em homens e tende a ser agressivo ou de crescimento rápido. O que significa que, além de afetar a pele, pode se espalhar rapidamente para outras partes do corpo, incluindo os gânglios linfáticos e outros órgãos.
Pode desenvolver-se ao longo de semanas a meses e geralmente afeta pessoas idosas por volta dos 75 anos de idade. Muitas vezes começa nas pernas (tipo perna) como uma ou mais lesões/tumores, mas também pode crescer nos braços e no tronco (tórax, costas e abdômen).
É denominado Linfoma Cutâneo Primário Difuso de Grandes Células B porque, embora comece nas células B nas camadas da pele, as células do linfoma são semelhantes às encontradas em outros subtipos de Linfoma Difuso de Grandes Células B (DLBCL). Por esta razão, este subtipo de linfoma cutâneo de células B é frequentemente tratado de forma semelhante a outros subtipos de DLBCL. Para mais informações sobre DLBCL, clique aqui.
Estadiamento do Linfoma Cutâneo
Assim que for confirmado que você tem linfoma cutâneo, você precisará fazer mais exames para verificar se o linfoma se espalhou para outras partes do corpo.
Exame físico
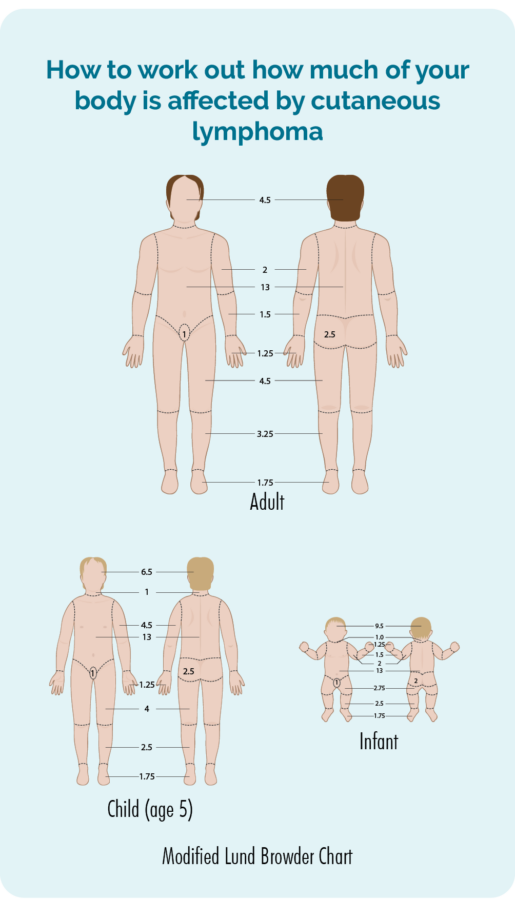
O seu médico fará um exame físico e verificará a pele de todo o corpo para ver quanto da sua pele é afetada pelo linfoma. Eles podem pedir seu consentimento para tirar fotos para que tenham um registro de como era antes de iniciar qualquer tratamento. Eles então os usarão para verificar se há melhora com o tratamento. O consentimento é sua escolha, você não precisa ter fotos se não se sentir confortável com isso, mas se consentir, será necessário assinar um termo de consentimento.
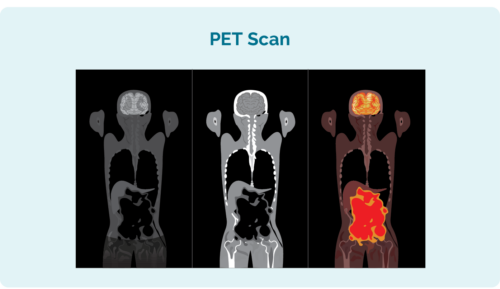 Tomografia por emissão de pósitrons (PET)
Tomografia por emissão de pósitrons (PET)
Um PET scan é um exame de todo o seu corpo. Isso é feito em uma seção especial do hospital chamada “medicina nuclear” e você receberá uma injeção de um medicamento radioativo que qualquer célula do linfoma absorve. Quando o exame é feito, as áreas com linfoma acendem no exame para mostrar onde está o linfoma e seu tamanho e formato.
Tomografia computadorizada (TC)
A tomografia computadorizada é um raio X especializado que tira fotos tridimensionais do interior do seu corpo. Geralmente é necessária uma varredura de uma área do corpo, como tórax, abdômen ou pélvis. Essas imagens podem mostrar se você tem gânglios linfáticos inchados nas profundezas do corpo ou áreas que parecem cancerígenas nos órgãos.

Biópsia da Medula Óssea
A maioria das pessoas com linfoma cutâneo não necessita de biópsia de medula óssea. No entanto, se você tiver um subtipo agressivo, pode ser necessário verificar se o linfoma se espalhou para a medula óssea.
Dois tipos de biópsias são realizados durante a biópsia da medula óssea:
- Aspirado de medula óssea (BMA): este teste leva uma pequena quantidade do líquido encontrado no espaço da medula óssea
- Trefina aspirada de medula óssea (BMAT): este teste coleta uma pequena amostra do tecido da medula óssea
Sistema de estadiamento TNM/B para linfoma cutâneo
O estadiamento do linfoma cutâneo utiliza um sistema denominado TNM. Se você tiver MF ou SS, será adicionada uma letra extra – TNMB.
T = tamanho de Thumor – ou quanto do seu corpo é afetado pelo linfoma.
N = linfa Nodos envolvidos – verifica se o linfoma foi para os gânglios linfáticos e quantos gânglios linfáticos têm linfoma.
M = Metástase – verifica se e até que ponto o linfoma se espalhou dentro do seu corpo.
B = Blood – (somente MF ou SS) verifica a quantidade de linfoma no sangue e na medula óssea.
Estadiamento TNM/B do Linfoma Cutâneo |
||
Linfoma cutâneo |
Apenas micose fungóide (MF) ou síndrome de Sézary (SS) |
|
TTumorou peleafetado |
T1 – você só tem uma lesão.T2 – você tem mais de uma lesão de pele, mas as lesões estão em uma área ou em duas áreas próximas uma da outra seu corpo.T3 – você tem lesões em muitas áreas do seu corpo. |
T1 – menos de 10% da sua pele é afetada.T2 – mais de 10% da sua pele é afetada.T3 – você tem um ou mais tumores maiores que 1cm.T4 – você tem eritema (vermelhidão) cobrindo mais de 80% do seu corpo. |
NLinfaNodes |
N0 – seus gânglios linfáticos parecer normal.N1 – um grupo de gânglios linfáticos está envolvido.N2 – dois ou mais grupos de gânglios linfáticos são afetados no pescoço, acima da clavícula, nas axilas, virilha ou joelhos.N3 – gânglios linfáticos no peito, ou perto dele, pulmões e vias respiratórias, grandes vasos sanguíneos (aórticos) ou quadris estão envolvidos. |
N0 – Seus gânglios linfáticos parecem normais.N1 – você tem linfonodos anormais com alterações de baixo grau.N2 – Você tem linfonodos anormais com alterações de alto grau.Nx – você tem linfonodos anormais, mas o grau não é conhecido. |
MMetástase(espalhar) |
M0 – nenhum dos seus gânglios linfáticos é afetado.M1 – o linfoma se espalhou para os gânglios linfáticos fora da pele. |
M0 – nenhum dos seus órgãos internos está envolvido, como pulmões, fígado, rins, cérebro.M1 – o linfoma se espalhou para um ou mais órgãos internos. |
BSangue |
N/D |
B0 – menos de 5% (5 em cada 100) linfócitos cancerígenos no sangue.Essas células cancerosas no sangue são chamadas de células Sezary.B1 – Mais de 5% dos linfócitos no sangue são células Sezary.B2 – Mais de 1000 células Sezary numa quantidade muito pequena (1 microlitro) do seu sangue. |
O seu médico pode usar outras letras, como “a” ou “b”, para descrever melhor as células do linfoma. Estes podem referir-se ao tamanho do seu linfoma, à aparência das células e se todas provêm de uma célula anormal (clones) ou de mais de uma célula anormal.Peça ao seu médico para explicar seu estágio e grau individual e o que isso significa para o seu tratamento. |
||
Tratamento para Linfoma Cutâneo Indolente
A maioria dos linfomas indolentes ainda não pode ser curada, apesar disso, muitas pessoas com linfomas cutâneos indolentes nunca precisarão de tratamento.
Os linfomas cutâneos indolentes também geralmente não são prejudiciais à saúde; portanto, qualquer tratamento que você fizer será para controlar os sintomas, em vez de curar a doença.
Alguns sintomas que podem se beneficiar do tratamento incluem:
- dor
- prurido
- feridas ou feridas que continuam sangrando
- constrangimento ou ansiedade relacionados à aparência do linfoma.
Os tipos de tratamento podem incluir o seguinte.
Tratamento local ou direcionado à pele.
Os tratamentos tópicos são cremes que você aplica na área do linfoma, enquanto a terapia dirigida à pele pode incluir radioterapia ou fototerapia. Abaixo está uma visão geral de alguns tratamentos que podem ser oferecidos.
corticosteróides – são tóxicos para as células do linfoma e ajudam a destruí-las. Eles também podem reduzir a inflamação e ajudar a melhorar sintomas como coceira.
Retinóides – são medicamentos muito semelhantes à vitamina A. Eles podem ajudar a reduzir a inflamação e regular o crescimento das células da pele. Eles são usados com menos frequência, mas são úteis em alguns tipos específicos de linfoma de pele.
Fototerapia – é um tipo de tratamento que utiliza luzes especializadas (geralmente UV) em áreas da pele afetadas pelo linfoma. Os raios UV interferem no processo de crescimento das células e, ao danificar o processo de crescimento, o linfoma é destruído.
Radioterapia – utiliza raios X para causar danos ao ADN da célula (o material genético da célula), o que torna impossível a reparação do linfoma. Isso faz com que a célula morra. Geralmente, leva alguns dias ou até semanas após o início do tratamento de radiação para que as células morram. Este efeito pode durar vários meses, o que significa que as células cancerígenas do linfoma na(s) área(s) tratada(s) podem ser destruídas mesmo meses após o término do tratamento.
Em alguns casos, você pode fazer uma cirurgia, sob anestesia local ou geral, para remover toda a área da pele afetada pelo linfoma. Isto é mais provável se você tiver uma única lesão ou várias lesões menores. É mais comumente usado como parte do processo de diagnóstico do linfoma, e não como cura.
Tratamentos sistêmicos
Se você tiver muitas áreas do corpo afetadas pelo linfoma, poderá se beneficiar de um tratamento sistêmico, como quimioterapia, imunoterapia ou terapia direcionada. Estes são descritos com mais detalhes na próxima seção – Tratamento do linfoma cutâneo agressivo.
Tratamento para Linfoma Cutâneo Agressivo ou Avançado
Os linfomas cutâneos agressivos e/ou avançados são tratados de forma semelhante a outros tipos de linfoma agressivo e podem incluir:
Tratamentos sistêmicos
A quimioterapia é um tipo de tratamento que ataca diretamente as células de crescimento rápido, por isso pode ser eficaz na destruição de linfomas de crescimento rápido. Mas não consegue distinguir entre células saudáveis e cancerosas de crescimento rápido, por isso pode causar alguns efeitos secundários indesejados, como perda de cabelo, náuseas e vómitos, ou diarreia ou obstipação.
As imunoterapias podem ajudar o sistema imunológico a encontrar e combater o linfoma de forma mais eficaz. Eles podem fazer isso de várias maneiras. Alguns, como os anticorpos monoclonais, ligam-se ao linfoma para ajudar o sistema imunológico a “ver” o linfoma para que possa reconhecê-lo e destruí-lo. Eles também são capazes de afetar a estrutura da parede celular do linfoma, causando sua morte.
- Rituximab é um exemplo de anticorpo monoclonal que pode ser usado para tratar Linfomas de células B incluindo linfoma cutâneo de células B, se tiverem um marcador CD20.
- Mogamulizumabe é um exemplo de anticorpo monoclonal aprovado para pessoas com Fungos de Micose ou Síndrome de Sézary.
- Brentuximabe vedotina é um exemplo de anticorpo monoclonal “conjugado” que é aprovado para alguns outros tipos de Célula T linfoma que contém um marcador CD30. Ele tem uma toxina ligada (conjugada) ao anticorpo, e o anticorpo entrega a toxina diretamente na célula do linfoma para destruí-la por dentro.
Outras, como as interleucinas e os interferões, são proteínas especiais que ocorrem naturalmente no nosso corpo, mas que também podem ser tomadas como medicamentos. Eles atuam estimulando o sistema imunológico, ajudando-o a despertar outras células do sistema imunológico e dizendo ao corpo para produzir mais células do sistema imunológico para combater o linfoma.
Você pode receber imunoterapias isoladamente ou em combinação com outros tipos de tratamentos, como quimioterapia.
As terapias direcionadas são medicamentos feitos que têm como alvo algo específico para a célula do linfoma, por isso geralmente apresentam menos efeitos colaterais do que outros tratamentos. Esses medicamentos atuam interrompendo os sinais que as células do linfoma precisam para sobreviver. Quando não recebem esses sinais, as células do linfoma param de crescer ou morrem de fome porque não recebem os nutrientes de que necessitam para sobreviver.
Transplante de células-tronco
Os transplantes de células-tronco só são usados se o seu linfoma não responder a outros tratamentos (for refratário) ou voltar após um período de remissão (recidiva). É um tratamento de várias etapas em que as suas próprias células-tronco ou as de um doador (células sanguíneas muito imaturas) são removidas por meio de um procedimento chamado aférese e, em seguida, administradas a você posteriormente, após uma quimioterapia em altas doses.
No linfoma cutâneo, é mais comum receber células-tronco de um doador do que das suas. Este tipo de transplante de células-tronco é chamado de transplante alogênico de células-tronco.
Fotoforese extracorpórea (ECP)
A fotoforese extracorpórea é um tratamento utilizado predominantemente para MF e SS avançadas. É um processo de “lavar” o sangue e tornar as células do sistema imunológico mais reativas ao linfoma, causando a morte das células do linfoma. Se necessitar deste tratamento, o seu médico poderá fornecer-lhe mais informações.
Ensaios Clínicos
Recomenda-se que sempre que você precisar iniciar o tratamento, pergunte ao seu médico sobre os ensaios clínicos para os quais você pode ser elegível. Os ensaios clínicos são importantes para encontrar novos medicamentos ou combinações de medicamentos para melhorar o tratamento do linfoma cutâneo no futuro.
Eles também podem oferecer a você a chance de experimentar um novo medicamento, combinação de medicamentos ou outros tratamentos que você não conseguiria fora do estudo. Se você estiver interessado em participar de um ensaio clínico, pergunte ao seu médico para quais ensaios clínicos você é elegível.
Existem muitos tratamentos e novas combinações de tratamento que estão atualmente sendo testados em ensaios clínicos em todo o mundo para pacientes com linfomas cutâneos recém-diagnosticados e recidivantes.
Opções de tratamento para linfoma cutâneo agressivo ou em estágio avançado | |
Cutâneo de células B | Cutâneo de células T |
|
|
Pergunte também ao seu hematologista ou oncologista sobre quaisquer ensaios clínicos para os quais você possa ser elegível. | |
O que acontece quando o tratamento não funciona ou o linfoma volta
Às vezes, o tratamento para o linfoma não funciona no início. Quando isso acontece é chamado de linfoma refratário. Noutros casos, o tratamento pode funcionar bem, mas após um período de remissão o linfoma pode voltar – isto é chamado de recaída.
Quer você tenha um linfoma recidivante ou refratário, seu médico irá querer tentar um tratamento diferente que possa funcionar melhor para você. Os próximos tratamentos são chamados de tratamentos de segunda linha e podem ser mais eficazes que o primeiro tratamento.
Converse com seu médico sobre quais são as expectativas do seu tratamento e qual será o plano caso alguma delas não funcione.
O que esperar quando o tratamento terminar
Quando terminar o tratamento, o seu médico especialista continuará a querer vê-lo regularmente. Você fará check-ups regulares, incluindo exames de sangue e exames. A frequência com que você fará esses testes dependerá de sua situação individual e seu hematologista poderá lhe dizer com que frequência deseja vê-lo.
Pode ser um momento emocionante ou estressante quando você termina o tratamento - às vezes ambos. Não existe uma maneira certa ou errada de sentir. Mas é importante falar sobre seus sentimentos e o que você precisa com seus entes queridos.
O suporte está disponível se você estiver tendo dificuldade em lidar com o final do tratamento. Fale com a sua equipa de tratamento – o seu hematologista ou enfermeiro especializado em cancro, pois eles podem encaminhá-lo para serviços de aconselhamento no hospital. O seu médico local (clínico geral – GP) também pode ajudar com isso.
Enfermeiras de tratamento de linfoma
Você também pode ligar ou enviar um e-mail para uma de nossas enfermeiras que cuidam do linfoma. Basta clicar no botão “Fale Conosco” na parte inferior da tela para obter detalhes de contato.
Resumo
- O linfoma cutâneo é um subtipo de linfoma não-Hodgkin resultante de células sanguíneas cancerosas chamadas linfócitos, que viajam e vivem nas camadas da pele.
- Os linfomas cutâneos indolentes podem não precisar de tratamento, pois muitas vezes não são perigosos para a saúde, mas você pode receber tratamento para controlar os sintomas se eles o deixarem desconfortável ou se o linfoma se espalhar para os gânglios linfáticos ou outras partes do corpo.
- Os linfomas cutâneos agressivos precisam de tratamento logo após serem diagnosticados.
- Existem vários médicos especialistas diferentes que podem cuidar dos seus cuidados, e isso dependerá das suas circunstâncias individuais.
- Se o seu linfoma estiver afetando sua saúde mental ou humor, você pode pedir ao seu médico um encaminhamento para um psicólogo para ajudá-lo a lidar com a situação.
- Muitos tratamentos visam melhorar os seus sintomas; no entanto, você também pode precisar de tratamentos para controlar o linfoma, e estes podem incluir quimioterapia, anticorpos monoclonais, terapias direcionadas e transplantes de células-tronco.