Limfomul Hodgkin, limfomul non-Hodgkin și leucemia limfocitară cronică (LLC) sunt toate tipurile de cancer de sânge cu o gamă de opțiuni de tratament diferite. Tratamentele pentru limfom pot avea ca scop vindecarea sau gestionarea bolii dumneavoastră, oferindu-vă totodată cea mai bună calitate a vieții. Poate include o varietate de tipuri diferite de tratament, inclusiv chimioterapie, radiații, anticorpi monoclonali, imunoterapie, terapii țintite, transplanturi de celule stem, terapii cu celule T CAR și multe altele.
Această pagină vă vom oferi o prezentare generală a diferitelor tipuri de tratament și lucruri practice de luat în considerare în timpul tratamentului. Cu toate acestea, pentru informații mai detaliate despre CLL și tratamentele pentru limfom pentru subtipul dvs. individual, vă rugăm să consultați pagina noastră web la Tipuri de limfom.
Obiectivele tratamentului
Scopul tratamentului dumneavoastră pentru limfom va depinde de circumstanțele dumneavoastră individuale. Acestea pot include:
- Subtipul dumneavoastră de limfom (sau LLC)
- Indiferent dacă boala dumneavoastră este indolentă (creștere lentă) sau agresivă (creștere rapidă)
- Stadiul și gradul limfomului tău
- Sănătatea ta generală și capacitatea de a tolera tratamentele.
În funcție de factorii tăi individuali, scopul poate fi să te vindece de limfom, să te ajute să treci într-o remisie completă sau parțială.

Vindeca
Remisie completă
Remisie parțială
Versuri publice Spitalul Privat şi Specialiştii
Este important să înțelegeți opțiunile de îngrijire a sănătății atunci când vă confruntați cu un diagnostic de limfom sau LLC. Dacă aveți o asigurare privată de sănătate, poate fi necesar să vă gândiți dacă doriți să vedeți un specialist în sistemul privat sau în sistemul public. Când medicul dumneavoastră de familie trimite printr-o recomandare, discutați acest lucru cu el. Dacă nu aveți asigurare privată de sănătate, asigurați-vă că anunțați acest lucru și medicului dumneavoastră de familie, deoarece unii vă pot trimite automat la sistemul privat dacă nu știu că preferați sistemul public. Acest lucru poate duce la taxarea pentru a vă consulta specialistul.
Puteți oricând să vă răzgândiți și să reveniți la privat sau public dacă vă răzgândiți.
Faceți clic pe titlurile de mai jos pentru a afla despre beneficiile și dezavantajele tratamentului în sistemele publice și private.
Beneficiile sistemului public
- Sistemul public acoperă costul tratamentelor și investigațiilor pentru limfom enumerate PBS
limfom, cum ar fi scanările PET și biopsiile. - Sistemul public acoperă, de asemenea, costul unor medicamente care nu sunt enumerate în PBS
cum ar fi dacarbazina, care este un medicament pentru chimioterapie care este utilizat în mod obișnuit în
tratamentul limfomului Hodgkin. - Singurele costuri din buzunar pentru tratamentul în sistemul public sunt de obicei pentru ambulatoriu
scripturi pentru medicamentele pe care le luați pe cale orală acasă. Acest lucru este în mod normal foarte minim și este
chiar și subvenționat în continuare dacă aveți un card de sănătate sau de pensie. - Multe spitale publice au o echipă de specialiști, asistenți medicali și personal auxiliar medical, numită
Echipa MDT are grijă de îngrijirea dumneavoastră. - Multe spitale terțiare mari pot oferi opțiuni de tratament care nu sunt disponibile în
sistem privat. De exemplu anumite tipuri de transplanturi, terapia cu celule T CAR.
Dezavantaje ale sistemului public
- Este posibil să nu vă vedeți întotdeauna specialistul când aveți programări. Majoritatea spitalelor publice sunt centre de formare sau terțiare. Aceasta înseamnă că este posibil să vedeți un registrator sau stagiari avansați care se află în clinică, care vor raporta apoi specialistului dumneavoastră.
- Există reguli stricte cu privire la co-plată sau accesul în afara etichetei la medicamente care nu sunt disponibile pe PBS. Acest lucru depinde de sistemul dumneavoastră de sănătate de stat și poate fi diferit între state. Ca urmare, este posibil ca unele medicamente să nu fie disponibile pentru dvs. Totuși, veți putea obține tratamentele standard aprobate pentru boala dumneavoastră.
- Este posibil să nu aveți acces direct la hematologul dvs., dar poate fi necesar să contactați o asistentă medicală de specialitate sau un recepționer.
Beneficiile sistemului privat
- Veți vedea întotdeauna același hematolog, deoarece nu există medici stagiari în camere private.
- Nu există reguli în privința co-plății sau a accesului fără etichetă la medicamente. Acest lucru poate fi deosebit de util dacă aveți mai multe boli recidivante sau un subtip de limfom care nu are multe opțiuni de tratament. Cu toate acestea, poate deveni destul de scump cu cheltuieli importante din buzunar pe care va trebui să le plătiți.
- Anumite teste sau teste de lucru pot fi efectuate foarte rapid în spitalele private.
Dezavantajul spitalelor private
- Multe fonduri de asistență medicală nu acoperă costul tuturor testelor și/sau tratamentului. Acest lucru se bazează pe fondul dumneavoastră individual de sănătate și este întotdeauna cel mai bine să verificați. Veți suporta și o taxă de admitere anuală.
- Nu toți specialiștii fac facturi în vrac și pot taxa peste plafon. Aceasta înseamnă că pot exista costuri din buzunar pentru a vă consulta medicul.
- Dacă aveți nevoie de internare în timpul tratamentului, ratele de îngrijire sunt mult mai mari în spitale private. Aceasta înseamnă că o asistentă dintr-un spital privat are, în general, mult mai mulți pacienți de îngrijit decât într-un spital public.
- Hematologul dumneavoastră nu este întotdeauna la fața locului la spital, ei tind să viziteze perioade scurte o dată pe zi. Aceasta poate însemna că dacă vă simțiți rău sau aveți nevoie urgent de un medic, nu este specialistul dumneavoastră obișnuit.
Tratamentul limfomului cu limfom indolent și agresiv și LLC
Limfoamele agresive cu celule B răspund de obicei bine la tratament, deoarece cresc rapid, iar tratamentele tradiționale de chimioterapie vizează celulele cu creștere rapidă. Ca atare, multe limfoame agresive sunt adesea tratate cu scopul de a vindeca sau induce o remisiune completă. Cu toate acestea, limfoamele agresive cu celule T necesită adesea un tratament mai agresiv și pot obține remisiune, dar adesea recidivă și necesită mai mult tratament.
Cu toate acestea, majoritatea limfoamelor indolente nu pot fi vindecate, astfel încât scopul tratamentului este de a induce a remisie totală sau parțială. Mulți oameni cu limfoame indolente și LLC nu vor avea nevoie de tratament atunci când sunt diagnosticați pentru prima dată. Dacă aveți un limfom indolent, puteți continua și așteptați să începeți și să începeți tratamentul activ numai dacă limfomul / LLC începe să progreseze (crește) sau dacă aveți simptome. Progresia poate fi observată prin testele de sânge și scanările regulate și se poate întâmpla fără ca tu să observi niciun simptom.
Mai multe informații despre watch & wait sunt mai jos pe această pagină.
Discutați cu medicul dumneavoastră de specialitate
Este important să înțelegeți de ce urmați un tratament și la ce să vă așteptați. Dacă nu sunteți sigur, întrebați medicul dacă aveți un limfom indolent sau agresiv și care este scopul (sau intenția) tratamentului dumneavoastră.
Așteptați înainte de a începe tratamentul
Înainte de a începe tratamentul, va trebui să faceți o mulțime de teste pentru a afla ce subtip de limfom sau LLC aveți, ce stadiu și gradul este și cât de bine vă simțiți în general. În unele cazuri, medicul dumneavoastră vă poate sugera, de asemenea, efectuarea unor teste genetice asupra analizelor de sânge, măduvă osoasă și alte biopsii. Aceste teste verifică dacă aveți mutații genetice care ar putea afecta tratamentul care va funcționa cel mai bine pentru dvs.
Uneori pot dura săptămâni pentru a obține toate rezultatele, iar această perioadă poate fi o perioadă de stres și îngrijorare. Este foarte important să vorbești despre cum te simți cu cineva în care ai încredere. Este posibil să aveți un membru al familiei sau un prieten cu care puteți vorbi, dar puteți, de asemenea, să discutați cu medicul local sau să ne telefonați pe linia noastră de asistență medicală. Faceți clic pe „Contact” din partea de jos a acestui ecran pentru a obține detaliile noastre.
Site-urile noastre de socializare sunt, de asemenea, o modalitate excelentă de a vă conecta cu alte persoane care trăiesc cu limfom sau LLC.
Adună-ți echipajul - vei avea nevoie de o rețea de asistență
Veți avea nevoie de sprijin suplimentar pe măsură ce treceți prin tratament. Tipul de sprijin necesar este diferit de la o persoană la alta, dar poate include:
- suport emoțional sau psihologic
- ajuta la pregatirea meselor sau la treburile casnice
- ajuta la cumparaturi
- lifturi la întâlniri
- de îngrijire a copiilor
- financiar
- un bun ascultator
Există asistență profesională la care puteți accesa. Discutați cu echipa dvs. de tratament despre nevoile dvs. și întrebați-le ce asistență este disponibilă în zona dvs. locală. Majoritatea spitalelor au acces la un asistent social, terapeut ocupațional sau servicii de consiliere, ceea ce poate fi un sprijin excelent.
De asemenea, ne puteți da un telefon la Lymphoma Australia. Vă putem oferi informații despre diferitele asistențe disponibile, precum și informații actualizate despre subtipul dumneavoastră de limfom/LLC și opțiunile de tratament.
Dacă sunteți părinte cu copii sau adolescenți și dumneavoastră sau ei aveți cancer, CANTEEN vă oferă și sprijin pentru dumneavoastră și copiii dumneavoastră.
Dar, de asemenea, vă recomandăm să contactați familia și prietenii pentru a le informa care sunt nevoile dvs. și că este posibil să aveți nevoie de ajutor în viitor. De multe ori oamenii vor să ajute, dar nu știu de ce aveți nevoie, așa că a fi sincer de la început îi ajută pe toată lumea.
Există o aplicație grozavă pe care o puteți descărca de pe telefon sau accesa pe internet numită „Gather my crew” care chiar ajută la coordonarea asistenței suplimentare. Am atașat link-uri către site-urile web CANTEEN și Gather my crew în partea de jos a acestei pagini, sub secțiunea „Alte resurse pentru tine”.
Mai multe informații despre sfaturi practice în timp ce trăiți cu limfom și aveți tratament pot fi găsite pe paginile noastre web de mai jos.
Conservarea fertilității
Tratamentul pentru limfom poate reduce fertilitatea (capacitatea de a face copii). Unele dintre aceste tratamente pot include chimioterapie, unii anticorpi monoclonali numiți „inhibitori ai punctelor de control imune” și radioterapie pentru pelvis.
Problemele de fertilitate cauzate de aceste tratamente includ:
- Menopauza precoce (schimbarea vieții)
- Insuficiență ovariană (nu este chiar menopauză, dar se modifică calitatea sau numărul de ovule pe care le aveți)
- Diminuarea numărului de spermatozoizi sau a calității spermatozoizilor.
Medicul dumneavoastră ar trebui să vă vorbească despre impactul pe care tratamentul dumneavoastră îl va avea probabil asupra fertilității dumneavoastră și ce opțiuni sunt disponibile pentru a ajuta la protejarea acestuia. Conservarea fertilității poate fi posibilă cu anumite medicamente sau prin congelarea ovulelor (ouă), spermatozoizilor, țesutului ovarian sau testicular.
Dacă medicul dumneavoastră nu a avut această conversație cu dumneavoastră și intenționați să aveți copii în viitor (sau dacă copilul dumneavoastră mic începe tratamentul), întrebați-i ce opțiuni sunt disponibile. Această conversație ar trebui să aibă loc înainte ca dumneavoastră sau copilul dumneavoastră să începeți tratamentul.
Dacă aveți sub 30 de ani, puteți obține sprijin de la fundația Sony, care oferă un serviciu gratuit de conservare a fertilității în toată Australia. Aceștia pot fi contactați la 02 9383 6230 sau pe site-ul lor https://www.sonyfoundation.org/youcanfertility.
Pentru mai multe informații despre conservarea fertilității, vizionați videoclipul de mai jos cu expertul în fertilitate, prof. Kate Stern.
Ai nevoie sa vezi un dentist?
Probabil că nu veți putea efectua lucrări dentare în timpul tratamentului din cauza riscului crescut de infecție și sângerare. Dacă aveți adesea probleme cu dinții sau credeți că este posibil să aveți nevoie de obturații sau alte lucrări, discutați cu hematologul sau oncologul dumneavoastră despre cel mai bun moment pentru a face acest lucru. Dacă există timp, ei vă pot sugera să faceți acest lucru înainte de începerea tratamentului.
Dacă aveți un transplant de celule stem alogene, vi se va recomanda să vă verificați dinții înainte de chimioterapie cu doze mari și transplant de celule stem.
Cum se decide tratamentul dumneavoastră?
Medicul dumneavoastră vă va examina toate rezultatele testelor și scanării înainte de a decide cele mai bune opțiuni de tratament pentru dumneavoastră. Pe lângă rezultatele dvs., medicul dumneavoastră va lua în considerare și următoarele, atunci când ia o decizie cu privire la tratamentele dumneavoastră:
- sănătatea ta generală
- orice afecțiune anterioară sau actuală de sănătate care nu are legătură cu limfomul sau LLC
- ce subtip de limfom aveți
- cât de repede crește limfomul – stadiul și gradul dumneavoastră de limfom sau LLC
- orice simptom pe care îl întâmpinați
- vârsta ta și
- orice preferințe personale pe care le aveți, inclusiv convingerile spirituale și culturale. Dacă acestea nu au fost încă discutate, spuneți medicului dumneavoastră despre preferințele pe care le aveți.
Unii medici vă pot prezenta informațiile unei echipe multidisciplinare (MDT). MDT-urile sunt formate din diferiți profesioniști din domeniul sănătății, inclusiv medici, asistente, fizioterapeut, terapeuți ocupaționali, farmaciști, psihologi și alții. Prezentându-vă cazul la întâlnirea MDT, medicul dumneavoastră se poate asigura că fiecare aspect al nevoilor dumneavoastră de sănătate este satisfăcut.
Planul dumneavoastră de tratament este adesea numit „protocol de tratament” sau „regim de tratament”. Majoritatea protocoalelor de tratament pentru limfom sau LLC sunt planificate în cicluri. Aceasta înseamnă că veți avea o rundă de tratament, apoi o pauză și apoi mai mult tratament. Câte cicluri aveți în protocolul dumneavoastră de tratament vor depinde de subtipul dumneavoastră, de sănătatea generală, de modul în care organismul dumneavoastră răspunde la tratament și de scopul tratamentului dumneavoastră.
Planul dumneavoastră de tratament poate include medicamente precum chimioterapia, anticorpii monoclonali sau terapia țintită, dar poate include și intervenții chirurgicale sau radioterapie. Este posibil să primiți, de asemenea, unele tratamente de susținere pentru a vă menține în siguranță și pentru a gestiona orice efecte secundare pe care le obțineți în urma tratamentului.
Nu veți avea orice tip de tratament – discutați cu medicul dumneavoastră despre planul dumneavoastră de tratament.
O prezentare generală a fiecărui tratament este descrisă mai jos pe această pagină. Doar faceți clic pe titlul tratamentului despre care doriți să aflați mai multe.
Este absolut dreptul tău să obții o a doua opinie în orice moment pe parcursul traseului limfomului tău. Nu vă faceți griji că vă ofensați medicul inițial, obținerea unei a doua opinie este un lucru obișnuit și vă informează despre diferite opțiuni care pot fi disponibile sau vă poate confirma că vi s-a oferit deja ceea ce este mai bun.
Dacă doriți o a doua opinie, puteți cere medicului hematolog sau oncologului dumneavoastră să vă dea o trimitere către altcineva. Majoritatea medicilor specialiști care au încredere în planul de tratament pe care ți l-au oferit, nu vor avea nicio problemă să-l configureze.
Cu toate acestea, dacă nu simțiți că puteți discuta cu hematologul sau oncologul dumneavoastră sau dacă aceștia au refuzat să trimită o trimitere pentru dvs., discutați cu medicul dumneavoastră de familie. Medicul dumneavoastră de familie va putea trimite o trimitere către un alt specialist și ar trebui să aibă acces la înregistrările dumneavoastră pentru a le trimite noului medic.
A căuta o a doua opinie nu înseamnă întotdeauna schimbarea doctorilor. Este posibil să vedeți un alt medic care confirmă că obțineți informațiile corecte și că sunteți pe drumul cel bun cu medicul dumneavoastră actual. Dar dacă alegi să rămâi cu noul doctor, este și dreptul tău.
Înainte de a începe tratamentul pentru limfom sau LLC, medicul dumneavoastră de specialitate sau asistenta vă vor spune tot ce trebuie să știți. Există o mulțime de informații de preluat în acest timp, așa că este o idee bună să iei cu tine un pix și o hârtie pentru a nota toate punctele importante. De asemenea, vă vor oferi adesea informații scrise, cum ar fi fișe informative sau broșuri pe care le puteți lua acasă.
De asemenea, puteți descărca câteva resurse grozave de pe pagina noastră de asistență pentru dvs. Click aici pentru a vedea ce avem la dispoziție.
Dacă preferați să învățați într-un mod diferit sau preferați să nu vorbiți sau să citiți în engleză, spuneți medicului sau asistentei dumneavoastră care este cel mai bun mod în care puteți învăța. Unele facilități vă pot oferi scurte videoclipuri de vizionat sau imagini care fac informațiile mai ușor de înțeles. Dacă preferați, puteți, de asemenea, să întrebați medicul sau asistenta dacă este în regulă să înregistrați conversația pe telefon pentru a o asculta mai târziu.
Dacă engleza nu este limba ta primară și ai prefera să obții informațiile într-o limbă cu care ești mai familiarizat, cere-le să aranjeze un interpret care să te ajute la traducerea informațiilor pentru tine. Este o idee bună să aranjați acest lucru din timp, când puteți. Dacă aveți timp, vă puteți suna clinica sau spitalul înainte de programare. Cereți-le să rezerve un interpret pentru programarea și prima ședință de tratament.
După ce vi se oferă toate informațiile și aveți răspunsuri la întrebările dvs., trebuie să luați o decizie dacă veți avea sau nu tratament. Aceasta este alegerea ta.
Medicul dumneavoastră și alți membri ai echipei dumneavoastră de asistență medicală vă pot oferi informații despre ceea ce ei consideră că este cea mai bună opțiune pentru dvs., dar alegerea de a începe sau de a continua tratamentul vă aparține întotdeauna.
Dacă alegeți să urmați un tratament, va trebui să semnați un formular de consimțământ, care este o modalitate oficială de a acorda echipei de asistență medicală permisiunea de a vă acorda tratamentul. Va trebui să vă dați acordul pentru fiecare tip de tratament separat, cum ar fi chimioterapie, intervenții chirurgicale, transfuzii de sânge sau radiații.
De asemenea, puteți să vă retrageți consimțământul și să alegeți să nu continuați tratamentul în orice moment dacă nu mai credeți că este cea mai bună alegere pentru dvs. Cu toate acestea, ar trebui să discutați cu echipa de asistență medicală despre riscurile întreruperii tratamentului și despre ce sprijin aveți la dispoziție dacă opriți tratamentul activ.
Pentru a fi de acord cu tratamentul, trebuie să declarați că înțelegeți și acceptați riscurile și beneficiile tratamentului propus. Nu puteți beneficia de tratament decât dacă dumneavoastră, părintele dumneavoastră (dacă aveți sub 18 ani) sau un îngrijitor oficial semnați formularul de consimțământ.
Dacă limba engleză nu este limba maternă și ați prefera să aveți un traducător prezent pentru a vă explica riscurile și beneficiile tratamentului înainte de a semna consimțământul, asigurați-vă că anunțați echipa de asistență medicală că aveți nevoie de un traducător. Acolo unde este posibil, este o idee bună să cereți pe cineva să sune la spital sau la clinică înainte de programare pentru a-i anunța să organizeze un traducător.
Tipuri de tratament
Există multe tipuri diferite de limfom și LLC, așa că nu fi surprins dacă tratamentul pe care îl primești este diferit de altcineva cu limfom. Chiar dacă aveți același subtip de limfom, mutațiile genetice pot diferi între oameni și pot influența tratamentul care va funcționa cel mai bine pentru dvs.
Mai jos am oferit o prezentare generală a fiecărui tip de tratament. Pentru a citi despre diferite tipuri de tratament, faceți clic pe titlurile de mai jos.
Dacă aveți un limfom cu creștere lentă (indolent) sau LLC, este posibil să nu aveți nevoie de tratament. În schimb, medicul dumneavoastră poate alege o abordare ceas și așteptare.
Totuși, termenul de urmărire și așteptare poate fi puțin înșelător. Este mai corect să spuneți „monitorizare activă”, deoarece medicul dumneavoastră vă va monitoriza activ în acest timp. Veți vedea regulat medicul și vă veți face analize de sânge și alte scanări pentru a vă asigura că rămâneți sănătos și că boala dumneavoastră nu se agravează. Cu toate acestea, dacă boala dumneavoastră se agravează, puteți începe tratamentul.
Când este Watch & Wait cea mai bună opțiune?
Urmăriți și așteptați poate fi cea mai bună opțiune pentru dvs. dacă nu aveți multe simptome sau factori de risc care necesită tratament urgent.
Poate fi dificil să știi că ai un tip de cancer, dar nu faci nimic pentru a scăpa de el. Unii pacienți chiar numesc acest timp „vegheați și faceți griji”, deoarece poate fi incomod să nu faceți nimic pentru a-l combate. Dar, urmăriți și așteptați este o modalitate excelentă de a începe. Înseamnă că limfomul crește prea încet pentru a vă face rău, iar propriul dumneavoastră sistem imunitar luptă și face o treabă bună ținându-vă limfomul sub control. Deci, de fapt, faci deja multe pentru a lupta împotriva cancerului și faci o treabă foarte bună la el. Dacă sistemul tău imunitar îl ține sub control, nu vei avea nevoie de ajutor suplimentar în acest moment.
De ce nu este nevoie de tratament?
Medicamentul suplimentar care vă poate face să vă simțiți destul de rău sau poate provoca reacții adverse pe termen lung, nu vă va ajuta în acest moment. Cercetările arată că nu există niciun beneficiu în a începe tratamentul devreme, dacă aveți un limfom cu creștere lentă sau LLC și nu aveți simptome supărătoare. Acest tip de cancer nu va răspunde bine la opțiunile de tratament actuale. Sănătatea dumneavoastră nu va fi îmbunătățită și nu veți trăi mai mult dacă începeți tratamentul mai devreme. Dacă limfomul sau LLC începe să crească mai mult sau începeți să aveți simptome de la boala dumneavoastră, este posibil să începeți tratamentul.
Mulți pacienți ar putea avea nevoie la un moment dat de un tratament activ, cum ar fi cei enumerați mai jos pe această pagină. După ce ați avut tratament, puteți continua să urmăriți și să așteptați. Cu toate acestea, unii pacienți cu limfoame indolente nu au nevoie niciodată de tratament.
Când Watch & Wait nu este cea mai bună opțiune?
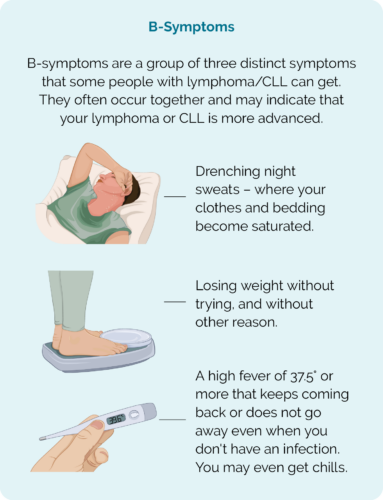
Urmăriți și așteptați este adecvat numai dacă aveți un limfom cu creștere lentă sau LLC și nu aveți simptome supărătoare. Medicul dumneavoastră poate alege să vă ofere un tratament activ dacă prezentați următoarele simptome:
- Simptome B – care includ transpirații nocturne umede, febră persistentă și pierdere în greutate neintenționată
- Probleme cu hemoleucograma
- Leziuni ale organelor sau ale măduvei osoase din cauza limfomului
Cum mă va ține doctorul în siguranță în timp ce sunt în supraveghere și așteptare?
Medicul dumneavoastră va dori să vă vadă în mod regulat pentru a vă monitoriza în mod activ progresul. Probabil le veți vedea la fiecare 3-6 luni, dar vă vor anunța dacă trebuie să fie mai mult sau mai puțin decât atât.
Ei vă vor cere să faceți teste și scanări pentru a vă asigura că limfomul sau LLC nu crește. Unele dintre aceste teste pot include:
- analize de sânge pentru a vă verifica starea generală de sănătate
- un examen fizic pentru a verifica dacă aveți ganglioni limfatici umflați sau semne de progresie
- semne vitale, inclusiv tensiunea arterială, temperatura și ritmul cardiac
- istoric de sănătate – medicul dumneavoastră vă va întreba cum v-ați simțit și dacă aveți simptome noi sau care se agravează
- CT sau PET pentru a arăta ce se întâmplă în interiorul corpului tău.
Dacă aveți nelămuriri între întâlniri, vă rugăm să contactați echipa medicală de la spital sau clinică pentru a discuta despre acestea. Nu așteptați până la următoarea programare, deoarece unele preocupări ar putea trebui gestionate din timp.
Când ar trebui să mă adresez medicului meu?
Este important să ne amintim că urmărirea și așteptarea este o modalitate normală de a gestiona limfomul indolent și LLC. Cu toate acestea, dacă vi se pare supărătoare abordarea „vizionați și așteptați”, vă rugăm să discutați cu echipa medicală despre aceasta. Ei vor putea explica de ce consideră că aceasta este cea mai bună opțiune pentru dvs. și vă vor oferi orice sprijin suplimentar de care aveți nevoie.
Dacă aveți nelămuriri între întâlniri sau dacă aveți simptome noi sau mai grave, vă rugăm să contactați echipa medicală de la spital. Nu așteptați până la următoarea programare, deoarece unele îngrijorări sau simptome pe care le aveți ar putea avea nevoie să fie gestionate din timp.
Dacă aveți simptome B, contactați echipa de tratament, nu așteptați următoarea programare.
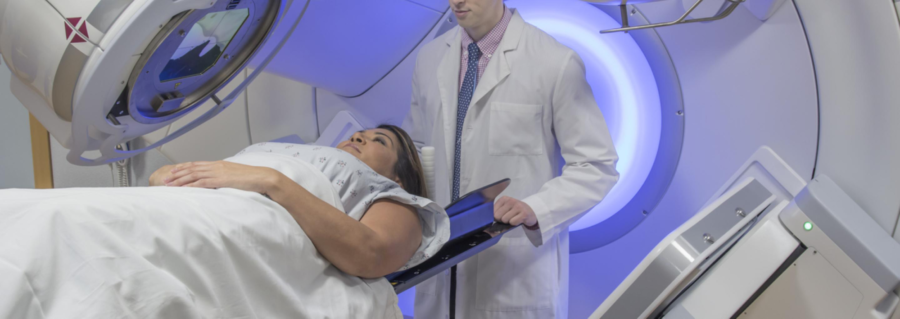
Radioterapia poate fi utilizată pentru a trata limfomul sau pentru a vă îmbunătăți simptomele
Radioterapia folosește raze X de mare energie (radiații), pentru a ucide celulele canceroase. Poate fi folosit ca tratament pe cont propriu sau cu alte tratamente precum chimioterapia.
Există diferite motive pentru care medicul vă poate sugera tratament cu radiații. Poate fi folosit pentru a trata și poate vindeca unele limfoame timpurii sau pentru a îmbunătăți simptomele. Unele simptome, cum ar fi durerea sau slăbiciunea, pot apărea dacă tumora limfomului devine prea mare sau pune presiune asupra nervilor sau măduvei spinării. În acest caz, radiația este dată pentru a micșora tumora și pentru a reduce presiunea. Cu toate acestea, nu este destinat să fie utilizat ca remediu.
Cum funcționează radioterapia?
Razele X provoacă leziuni ADN-ului celulei (materialul genetic al celulei), ceea ce face imposibil ca limfomul să se repare singur. Acest lucru face ca celula să moară. De obicei, durează câteva zile sau chiar săptămâni după începerea tratamentului cu radiații pentru ca celulele să moară. Totuși, acest efect poate dura câteva luni, așa că chiar și luni după terminarea tratamentului, celulele limfomului canceros pot fi în continuare distruse.
Din păcate, radiațiile nu pot face diferența dintre celulele tale canceroase și cele necanceroase. Ca atare, puteți avea efecte secundare care vă afectează pielea și organele din apropierea zonei în care aveți tratament cu radiații. Multe tehnici de radiație în zilele noastre devin din ce în ce mai precise care vizează cancerul mai precis, cu toate acestea, deoarece razele X trebuie să treacă prin piele și alte țesuturi pentru a ajunge la limfom, toate aceste zone pot fi încă afectate.
Radiologul dumneavoastră (un medic specialist care lucrează cu radiații) sau asistenta dumneavoastră vă vor putea vorbi despre efectele secundare pe care le puteți obține, în funcție de localizarea tumorii dumneavoastră. De asemenea, ei vă vor putea sfătui cu privire la câteva produse bune pentru piele pentru a gestiona orice iritație a pielii pe care o aveți.
Tipuri de radioterapie
Există diferite tipuri de radioterapie și ceea ce aveți poate depinde de locul în care se află limfomul din corpul dumneavoastră, de unitatea în care urmați tratament și de motivul pentru care faceți tratamentul cu radiații. Unele tipuri de tratament cu radiații sunt enumerate mai jos.
Radioterapia cu intensitate modulată (IMRT)
IMRT permite administrarea de doze diferite de radioterapie în diferite părți ale zonei tratate. Poate reduce efectele secundare, inclusiv efectele secundare tardive. IMRT este adesea folosit pentru a trata cancerul care este aproape de organe și structuri vitale.
Radioterapie în câmp implicat (IFRT)
IFRT tratează o zonă întreagă a ganglionilor limfatici, cum ar fi ganglionii limfatici din gât sau din zona inghinală.
Radioterapia cu noduri implicate (INRT)
INRT tratează doar ganglionii limfatici afectați și marginea mică din jur.
Iradierea totală a corpului (TBI)
TBI folosește radioterapia de înaltă energie pentru întregul tău corp. Poate fi utilizat ca parte a tratamentului dumneavoastră înainte de un transplant de celule stem alogene (donator) pentru a vă distruge măduva osoasă. Acest lucru se face pentru a face spațiu pentru noile celule stem. Deoarece vă distruge măduva osoasă, TBI vă poate afecta și sistemul imunitar, făcându-vă mai expus riscului de infecții.
Radioterapia cu electroni total al pielii
Aceasta este o tehnică specializată pentru limfomul pielii (limfoame cutanate). Folosește electroni pentru a trata întreaga suprafață a pielii.
Terapia cu fascicul de protoni (PBT)
PBT folosește protoni în loc de raze X. Un proton folosește o particulă de înaltă energie încărcată pozitiv pentru a distruge celulele canceroase. Fascicul de radiații de la PBT poate viza celulele mai precis, astfel încât ajută la protejarea țesuturilor sănătoase din jurul tumorii.
La ce să te aștepți
Radioterapia se face de obicei în clinici dedicate de îngrijire a cancerului. Veți avea o sesiune inițială de planificare, în care radioterapeutul poate face fotografii, scanări CT și poate afla exact cum să programeze aparatul de radiații pentru a vă viza limfomul.
Veți avea, de asemenea, un alt specialist numit Dozimetrist, care planifică doza exactă de radiații pe care o primiți la fiecare tratament.
Tatuaje cu radiații
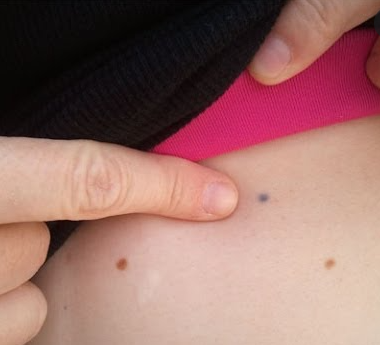 Terapeuții în radiație îți vor oferi ace mici care fac pistrui mici ca tatuaje pe piele. Acest lucru se face pentru a vă asigura că vă aliniază corect în aparat în fiecare zi, astfel încât radiațiile să ajungă întotdeauna la limfom și nu la alte părți ale corpului. Aceste mici tatuaje sunt permanente, iar unii oameni le privesc ca pe o amintire a ceea ce au depășit. Alții ar putea dori să le adauge pentru a le transforma în ceva special.
Terapeuții în radiație îți vor oferi ace mici care fac pistrui mici ca tatuaje pe piele. Acest lucru se face pentru a vă asigura că vă aliniază corect în aparat în fiecare zi, astfel încât radiațiile să ajungă întotdeauna la limfom și nu la alte părți ale corpului. Aceste mici tatuaje sunt permanente, iar unii oameni le privesc ca pe o amintire a ceea ce au depășit. Alții ar putea dori să le adauge pentru a le transforma în ceva special.
Cu toate acestea, nu toată lumea vrea un memento. Unele magazine de tatuaje oferă îndepărtarea gratuită a tatuajelor pentru cei care le-au avut din motive medicale. Doar sunați sau intrați în salonul local de tatuaj și întrebați.
Orice ați alege să faceți cu tatuajele dvs. – nu faceți modificări până când nu ați vorbit cu medicul dumneavoastră despre momentul cel mai bun pentru a le adăuga sau a le elimina.
Cât de des voi face tratament cu radiații??
Doza de radiații este împărțită în mai multe tratamente. În mod normal, veți merge la departamentul de radiații în fiecare zi (de luni până vineri) timp de 2 până la 4 săptămâni. Acest lucru se face deoarece permite celulelor dumneavoastră sănătoase timp să se recupereze între tratamente. De asemenea, permite distrugerea mai multor celule canceroase.
Fiecare sesiune durează de obicei 10-20 de minute. Tratamentul în sine durează doar 2 sau 3 minute. Restul timpului este să vă asigurați că sunteți în poziția corectă și că fasciculele de raze X sunt aliniate corect. Aparatul este zgomotos, dar nu veți simți nimic în timpul tratamentului.
Ce doză de radiații voi primi?
Doza totală de radioterapie este măsurată într-o unitate numită Gray (Gy). Griul este împărțit în tratamente separate numite „fracții”.
Gray-ul tău total și modul în care sunt calculate fracțiile vor depinde de subtipul tău, locația și dimensiunea tumorii tale. Radiologul dumneavoastră va putea să vă vorbească mai multe despre doza pe care vi le prescrie.
Efectele secundare ale tratamentului cu radiații
Modificările pielii și oboseala extremă care nu se ameliorează cu odihna (oboseala) sunt efecte secundare frecvente pentru multe persoane care urmează tratament cu radiații. Alte efecte secundare pot depinde de locul în care țintește radiația din corpul dumneavoastră.
Efectele secundare ale tratamentului cu radiații implică adesea reacții ale pielii la nivelul părții corpului dumneavoastră care urmează tratamentul. Oboseala este, de asemenea, un efect secundar comun pentru oricine are tratament. Dar există și alte efecte secundare care depind de locul tratamentului sau de ce parte a corpului dumneavoastră are limfomul tratat.
Reacția cutanată
Reacția pielii poate arăta ca o arsură proastă de soare și, deși poate provoca unele vezicule și o „linie de bronzare” permanentă, nu este de fapt o arsură. Este un tip de dermatită sau reacție inflamatorie a pielii care are loc numai pe pielea de deasupra zonei tratate.
Reacțiile cutanate pot continua uneori să se agraveze timp de aproximativ 2 săptămâni după încheierea tratamentului, dar ar fi trebuit să se amelioreze în decurs de o lună de la terminarea tratamentului.
Echipa dvs. de radiații va putea vorbi cu dvs. despre cel mai bun mod de a gestiona aceste reacții ale pielii și care produse, cum ar fi cremele hidratante sau cremele, ar funcționa cel mai bine pentru dvs. Cu toate acestea, unele lucruri care pot ajuta includ:
- Purtând haine largi
- Folosind lenjerie de pat de bună calitate
- Pudră de spălat ușoară în mașina de spălat - unele sunt concepute pentru pielea sensibilă
- Spălați-vă ușor pielea cu alternative „fără săpun” sau cu un săpun blând
- Faceți băi sau dușuri scurte și călduțe
- Evitarea produselor pe bază de alcool de pe piele
- Evitați frecarea pielii
- Păstrează-ți pielea rece
- Acoperiți-vă când este afară și evitați lumina soarelui pe zona tratată, acolo unde este posibil. Purtați o pălărie și protecție solară când sunteți în aer liber
- Evitați piscinele
Oboseală
Oboseala este o senzație de oboseală extremă chiar și după odihnă. Acest lucru poate fi cauzat de stresul suplimentar la care se află corpul dumneavoastră în timpul tratamentului și de încercarea de a face noi celule sănătoase, de tratamente zilnice și de stresul de a trăi cu limfom și tratamentele acestuia.
Oboseala poate începe imediat după începerea tratamentului cu radiații și poate dura câteva săptămâni după terminarea acestuia.
Unele lucruri care vă pot ajuta să vă gestionați oboseala pot include:
- Planificați din timp dacă aveți timp sau rugați-i pe cei dragi să pregătească mesele din timp pe care trebuie doar să le încălzești. Alimentele bogate în proteine, cum ar fi carnea roșie, ouăle și legumele cu frunze verzi, vă pot ajuta corpul să producă noi celule sănătoase.
- Exercițiile ușoare au demonstrat că îmbunătățesc nivelul de energie și oboseala, așa că menținerea activă poate ajuta la lipsa de energie și la adormire.
- Ascultă-ți corpul și odihnește-te când ai nevoie
- Urmăriți-vă oboseala, dacă știți că de obicei este mai rău la un anumit moment al zilei, puteți planifica activități în jurul acestuia
- Păstrați un model normal de somn – chiar dacă vă simțiți obosit, încercați să mergeți la culcare și să vă treziți la orele obișnuite. Terapiile complementare pot ajuta, inclusiv terapia de relaxare, yoga, meditația și mindfulness.
- Evitați stresul acolo unde este posibil.
În unele cazuri, oboseala poate fi cauzată de alți factori, cum ar fi numărul scăzut de sânge. Dacă acesta este cazul, vi se poate oferi o transfuzie de sânge pentru a vă îmbunătăți numărul de sânge.
Este important să-i spuneți medicului dumneavoastră dacă vă confruntați cu oboseala.

Alte efecte secundare pot include:
- Căderea părului – dar numai în zona tratată
- Greaţă
- Diaree sau crampe stomacale
- Inflamație – la organele dumneavoastră din apropierea locului de tratat
Videoclipul din partea de jos a acestei secțiuni de tipuri de tratament oferă mai multe informații despre ce să vă așteptați cu tratamentul cu radiații, inclusiv efectele secundare.
Chimioterapia (chimioterapia) a fost folosită pentru a trata cancerul de mulți ani. Există diferite tipuri de medicamente pentru chimioterapie și este posibil să aveți mai multe tipuri de chimioterapie pentru a vă trata LLC sau limfomul. Orice reacții adverse pe care le obțineți vor depinde de medicamentele de chimioterapie pe care le aveți.
Cum funcționează chimioterapie?
Chimioterapia funcționează atacând direct celulele care se dezvoltă rapid. Acesta este motivul pentru care adesea funcționează bine pentru limfoamele agresive sau cu creștere rapidă. Totuși, această acțiune împotriva celulelor cu creștere rapidă poate provoca efecte secundare nedorite la unii oameni, cum ar fi căderea părului, răni și dureri bucale (mucozită), greață și diaree.
Deoarece chimio poate afecta orice celulă cu creștere rapidă și nu poate face diferența dintre celulele sănătoase și celulele limfom canceroase - se numește „tratament sistemic”, adică orice sistem al corpului tău poate fi afectat de efectele secundare cauzate de chimio.
Diferite chimioterapii atacă limfomul în diferite stadii de creștere. Unele chimioterapie atacă celulele canceroase aflate în repaus, altele le atacă pe cele care tocmai cresc, iar unele atacă celulele limfomului destul de mari. Prin administrarea de chimioterapie care funcționează asupra celulelor în diferite stadii, există posibilitatea de a distruge mai multe celule de limfom și de a obține un rezultat mai bun. Folosind diferite chimioterapii, putem, de asemenea, să reducem puțin dozele, ceea ce va însemna, de asemenea, să avem mai puține efecte secundare de la fiecare medicament, obținând în același timp cel mai bun rezultat.
Cum se face chimio?
Chimioterapia poate fi administrată în diferite moduri, în funcție de subtipul și situația dumneavoastră individuală. Unele moduri prin care chimio poate da:
- Pe cale intravenoasă (IV) – printr-o picurare în venă (cel mai frecvent).
- Comprimate orale, capsule sau lichid – administrate pe cale orală.
- Intratecal – dat de un medic cu un ac în spate și în lichidul care înconjoară măduva spinării și creierul.
- Subcutanat – o injecție (ac) administrată în țesutul adipos de sub piele. De obicei, se administrează în abdomen (zona abdomenului), dar poate fi administrat și în partea superioară a brațului sau a piciorului.
- Locale – unele limfoame ale pielii (cutanate) pot fi tratate cu o cremă de chimioterapie.
Ce este un ciclu de chimioterapie?
Chimioterapia se administrează în „cicluri”, ceea ce înseamnă că veți avea chimioterapie timp de una sau mai multe zile, apoi veți avea pauză de două sau trei săptămâni înainte de a face mai multe chimioterapie. Acest lucru se face deoarece celulele dumneavoastră sănătoase au nevoie de timp pentru a se recupera înainte de a primi mai mult tratament.
Amintiți-vă că mai sus am menționat că chimioterapie funcționează atacând celulele cu creștere rapidă. Unele dintre celulele cu creștere rapidă pot include și celulele sanguine sănătoase. Acestea pot deveni scăzute atunci când aveți chimioterapie.
Vestea bună este că celulele tale sănătoase se recuperează mai repede decât celulele limfomului. Deci, după fiecare rundă – sau ciclu de tratament, veți avea o pauză în timp ce corpul dumneavoastră lucrează pentru a produce noi celule bune. Odată ce aceste celule revin la un nivel sigur, veți avea următorul ciclu - acesta este de obicei de două sau trei săptămâni, în funcție de protocolul pe care îl aveți, totuși, dacă celulele dumneavoastră durează mai mult să se recupereze, medicul dumneavoastră vă poate sugera o pauză mai lungă. Ele pot oferi, de asemenea, unele tratamente de susținere pentru a ajuta celulele tale bune să se recupereze. Mai multe informații despre tratamentele de susținere pot fi găsite mai jos pe această pagină.
Mai multe informații despre protocoalele de tratament și efectele secundare ale acestora
În funcție de subtipul dumneavoastră de limfom, puteți avea patru, șase sau mai multe cicluri. Când toate aceste cicluri sunt puse împreună, se numește protocol sau regim. Dacă știți numele protocolului dvs. de chimioterapie, puteți găsiți mai multe informații, inclusiv efectele secundare așteptate, aici.
Pentru mai multe informații despre chimioterapie, faceți clic pe butonul din partea de jos a secțiunii tipuri de tratament pentru a viziona un scurt videoclip.
Anticorpii monoclonali (MAB) au fost utilizați pentru prima dată pentru a trata limfomul la sfârșitul anilor 1990. Cu toate acestea, în ultimii ani au fost dezvoltați mult mai mulți anticorpi monoclonali. Ele pot acționa direct împotriva limfomului dumneavoastră sau vă pot atrage propriile celule imunitare către celulele dumneavoastră limfom pentru a-l ataca și ucide. MAB-urile sunt ușor de identificat, deoarece atunci când folosiți numele lor generic (nu numele lor de marcă), se termină întotdeauna cu cele trei litere „mab”. Exemple de MAB utilizate în mod obișnuit pentru tratarea limfomului includ rituximab, obinutuzumab, pembrolizumab.
Unele MAB, cum ar fi rituximab și obinutuzumab, sunt utilizate împreună cu chimioterapie pentru a trata limfomul dumneavoastră. Dar ele sunt adesea folosite ca a "întreținere" tratament. Acesta este momentul în care ați terminat tratamentul inițial și ați avut un răspuns bun. Apoi continui sa ai doar MAB vreo doi ani. Acest lucru vă ajută să vă mențineți limfomul în remisie pentru mai mult timp.
Cum funcționează anticorpii monoclonali?
Anticorpii monoclonali acționează împotriva limfomului numai dacă au anumite proteine sau puncte de control imun. Nu toate celulele limfomului vor avea acești markeri, iar unele pot avea un singur marker, în timp ce altele pot avea mai mulți. Exemple dintre acestea includ CD20, CD30 și PD-L1 sau PD-L2. Anticorpii monoclonali vă pot lupta împotriva cancerului în diferite moduri:
Direct
Imună implicare
MAB-urile care implică imunitatea funcționează prin atașarea celulelor tale limfomului și atrăgând alte celule ale sistemului tău imunitar la limfom. Aceste celule imunitare pot ataca direct limfomul.
Exemple de MAB cu angajare directă și imună utilizate pentru a trata limfomul sau LLC includ rituximab și obinutuzumab.
Inhibitori ai punctelor de control imun
Inhibitorii punctelor de control imunitare sunt un tip mai nou de anticorpi monoclonali care vizează direct sistemul dumneavoastră imunitar.
Unele tipuri de cancer, inclusiv unele celule de limfom, se adaptează pentru a crește „puncte de control imunitar” asupra lor. Punctele de control imunitar sunt o modalitate prin care celulele dvs. de a se identifica ca fiind o „autocelulă” normală. Asta înseamnă că sistemul tău imunitar vede punctul de control imunitar și crede că limfomul este o celulă sănătoasă. Deci sistemul tău imunitar nu atacă limfomul, ci îi permite să crească.
Exemple de inhibitori ai punctelor de control imun utilizate pentru tratarea limfomului includ pembrolizumab și nivolumab.
Inhibitorii punctelor de control imunitare se atașează la punctul de control imunitar de pe celula limfomului, astfel încât sistemul imunitar să nu poată vedea punctul de control. Acest lucru permite apoi sistemului imunitar să recunoască limfomul ca cancer și să înceapă să lupte.
Pe lângă faptul că sunt MAB, Inhibitorii Punctului de Control Imunitar sunt și un tip de imunoterapie, deoarece funcționează prin țintirea sistemului imunitar.
Unele efecte secundare rare ale inhibitorilor punctelor de control imun pot duce la modificări permanente, cum ar fi probleme cu tiroida, diabet de tip 2 sau probleme de fertilitate. Acestea pot fi tratate cu alte medicamente sau cu un alt medic specialist. Discutați cu medicul dumneavoastră despre riscurile tratamentului.
Inhibitori de citokine
Pe lângă faptul că sunt MAB, inhibitorii de citokine sunt, de asemenea, un tip de imunoterapie, deoarece funcționează prin țintirea sistemului imunitar.
Unele efecte secundare rare ale inhibitorilor de citokine pot duce la modificări permanente, cum ar fi probleme cu tiroida, diabet de tip 2 sau probleme de fertilitate. Acestea pot fi tratate cu alte medicamente sau cu un alt medic specialist. Discutați cu medicul dumneavoastră despre riscurile tratamentului.
Anticorpi monoclonali bispecifici
Conjugat
Mai multe informatii
Efectele secundare ale anticorpilor monoclonali (MAB)
- Febră, frisoane sau frisoane (rigoare)
- Dureri musculare
- Diaree
- Erupție pe piele
- Greață și sau vărsături
- Tensiune arterială scăzută (hipotensiune arterială)
- Simptome asemănătoare gripei.
Imunoterapia este un termen folosit pentru tratamentele care vizează sistemul imunitar mai degrabă decât limfomul. Ei fac acest lucru pentru a schimba ceva despre modul în care propriul tău sistem imunitar vă recunoaște și luptă cu limfomul.
Diferite tipuri de tratament pot fi considerate imunoterapie. Unele MAB numite inhibitori ai punctelor de control imune sau inhibitori de citokine sunt un tip de imunoterapie. Dar alte tratamente, cum ar fi unele terapii țintite sau terapia cu celule T CAR sunt, de asemenea, tipuri de imunoterapie.
Unele celule de limfom cresc cu un marker specific pe celulă pe care celulele tale sănătoase nu îl au. Terapiile direcționate sunt medicamente care recunosc doar acel marker specific, astfel încât poate face diferența dintre limfom și celulele sănătoase.
Terapiile vizate se atașează apoi la markerul de pe celula limfomului și o împiedică să primească semnale de creștere și răspândire. Astfel, limfomul nu poate obține nutrienții și energia de care are nevoie pentru a crește, ceea ce duce la moartea celulei limfomului.
Prin atașarea numai la markerii de pe celulele limfomului, tratamentul țintit poate evita deteriorarea celulelor sănătoase. Acest lucru are ca rezultat mai puține efecte secundare decât tratamentele sistemice precum chimioterapie, care nu pot face diferența dintre limfom și celulele sănătoase.
Efectele secundare ale terapiei țintite
Totuși, puteți obține efecte secundare de la terapia țintită. Unele pot fi similare cu efectele secundare ale altor tratamente anticancer, dar sunt gestionate diferit. Asigurați-vă că discutați cu medicul dumneavoastră sau cu asistenta medicală de specialitate despre ce efecte secundare să aveți în vedere și ce ar trebui să faceți dacă le aveți.
Efectele secundare frecvente ale terapiei țintite pot include:
- diaree
- dureri corporale și dureri
- sângerări și vânătăi
- infecţie
- oboseală

Multe terapii țintite, unele chimioterapii și imunoterapii sunt luate pe cale orală sub formă de tabletă sau capsulă. Tratamentele anticancer luate pe cale orală sunt adesea numite și „terapii orale”. Este important să știți dacă terapia orală este o terapie țintită sau o chimioterapie. Dacă nu sunteți sigur, adresați-vă medicului dumneavoastră sau asistentei.
Efectele secundare pe care trebuie să le urmăriți și modul în care le gestionați vor fi diferite în funcție de tipul de terapie orală pe care o luați.
Unele terapii orale comune utilizate pentru tratarea limfomului sunt enumerate mai jos.
Terapii orale – Chimioterapia
Numele medicamentului | Cele mai frecvente efecte secundare |
Clorambucil | numar scazut de sange Infecţie Greață și vărsături Diaree |
ciclofosfamida | numar scazut de sange Infecţie Greață și vărsături Pierderea poftei de mâncare |
etoposid | Greață și vărsături Pierderea poftei de mâncare Diaree Oboseală |
Terapie orală – țintită și imunoterapie
Numele medicamentului | Dirijată sau imunoterapie | Subtipurile de limfom / LLC sunt utilizate | Principalele efecte secundare |
Acalabrutinib | țintit (inhibitor BTK) | Durere de cap Diaree Creștere în greutate | |
| Zanubrutinib | țintit (inhibitor BTK) | numar scazut de sange Eritem Diaree | |
Ibrutinib | țintit (inhibitor BTK) |
| Probleme de ritm cardiac Probleme de sângerare Hipertensiune arterială Infecții |
idealalisib | țintit (inhibitor Pl3K) | Diaree Probleme hepatice Probleme pulmonare Infecție | |
Lenalidomida | imunoterapie | Folosit în unele NHL | Erupții cutanate Greaţă Diaree |
Venetoclax | țintit (inhibitor BCL2) | Greaţă Diaree Probleme de sângerare Infecţie | |
Vorinostat | țintit (inhibitor HDAC) | Pierderea poftei de mâncare Gură uscată Căderea părului infecţii | |
Ce este o celulă stem?
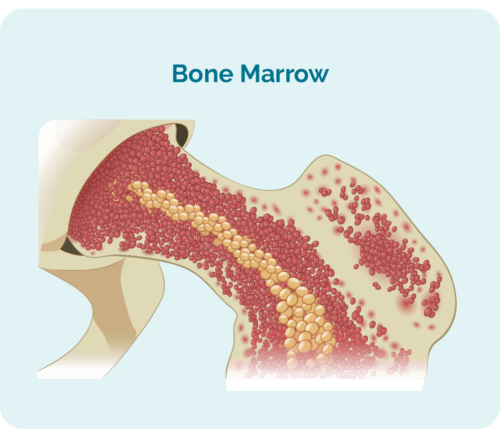
Pentru a înțelege transplanturile de celule stem sau de măduvă osoasă, trebuie să înțelegeți ce este o celulă stem.
Celulele stem sunt celule sanguine foarte imature care se dezvoltă în măduva osoasă. Ele sunt speciale deoarece au capacitatea de a se dezvolta în orice celulă de sânge de care corpul dumneavoastră are nevoie, inclusiv:
- celule roșii din sânge – care transportă oxigen în jurul corpului
- oricare dintre celulele albe din sânge, inclusiv limfocitele și neutrofilele care vă protejează de boli și infecții
- trombocitele – care ajută la coagularea sângelui dacă vă loviți sau vă răniți, astfel încât să nu sângerați sau să vă învineți prea mult.
Corpurile noastre produc miliarde de celule stem noi în fiecare zi, deoarece celulele noastre din sânge nu sunt făcute să trăiască pentru totdeauna. Deci, în fiecare zi, corpurile noastre lucrează din greu pentru a menține celulele sanguine la numărul potrivit.
Ce este un transplant de celule stem sau de măduvă osoasă?
Un transplant de celule stem este o procedură care poate fi utilizată pentru a vă trata limfomul sau pentru a vă menține în remisie mai mult timp dacă există șanse mari de recidivă (revenirea) a limfomului. De asemenea, medicul dumneavoastră vă poate recomanda un transplant de celule stem atunci când limfomul dumneavoastră recidivează.
Un transplant de celule stem este o procedură complicată și invazivă care are loc în etape. Pacienții supuși unui transplant de celule stem sunt pregătiți mai întâi numai cu chimioterapie sau în combinație cu radioterapie. Tratamentul chimioterapic utilizat în transplanturile de celule stem se administrează în doze mai mari decât de obicei. Alegerea chimioterapiei administrate în această etapă depinde de tipul și intenția transplantului. Există trei locuri din care pot fi colectate celulele stem pentru transplant:
Celulele măduvei osoase: celulele stem sunt colectate direct din măduva osoasă și se numesc a „transplant de măduvă osoasă” (BMT).
Celulele stem periferice: celulele stem sunt colectate din sângele periferic și aceasta se numește a „transplant de celule stem din sângele periferic” (PBSCT). Aceasta este cea mai comună sursă de celule stem utilizate pentru transplant.
Sânge din cordonul ombilical: celulele stem sunt colectate din cordonul ombilical după nașterea unui nou-născut. Aceasta se numește a „transplant de sânge din cordonul ombilical”, unde acestea sunt mult mai puțin frecvente decât transplanturile periferice sau de măduvă osoasă.
Mai multe informații despre transplantul de celule stem
Pentru mai multe informații despre transplanturile de celule stem, consultați următoarele pagini web.
Transplanturi de celule stem - o imagine de ansamblu
Transplant autologe de celule stem – folosind propriile celule stem
Transplant de celule stem alogene – utilizarea celulelor stem ale altcuiva (un donator).
Terapia cu celule T CAR este un tratament mai nou care folosește și îmbunătățește propriul sistem imunitar pentru a lupta împotriva limfomului. Este disponibil numai pentru persoanele cu anumite tipuri de limfom, inclusiv:
- Limfomul mediastinal primar cu celule B (PMBCL)
- Limfom difuz cu celule B mari (DLBCL) recidivat sau refractar
- Limfom folicular transformat (FL)
- Limfom limfoblastic acut cu celule B (B-ALL) pentru persoanele cu vârsta de 25 de ani sau mai mici
Toți cei din Australia cu un subtip eligibil de limfom și care îndeplinesc criteriile necesare pot beneficia de terapie cu celule T CAR. Cu toate acestea, pentru unii oameni, poate fi necesar să călătorești și să stai într-un oraș mare sau într-un alt stat pentru a accesa acest tratament. Costurile pentru aceasta sunt acoperite prin fondurile de tratament, astfel încât nu ar trebui să plătiți pentru călătoria sau cazarea dumneavoastră pentru a accesa acest tratament. Sunt acoperite și costurile unei persoane de îngrijire sau de sprijin.
Pentru a găsi informații despre cum puteți accesa acest tratament, vă rugăm să întrebați medicul dumneavoastră despre programele de sprijin pentru pacienți. Puteți vedea, de asemenea, noastre Pagina web pentru terapia cu celule T CAR aici pentru mai multe informații despre terapia cu celule T CAR.
Unde este oferită terapia cu celule T CAR?
În Australia, terapia cu celule T CAR este oferită în prezent la următoarele centre:
- Australia de Vest – Spitalul Fiona Stanley.
- Noua Țara Galilor de Sud – Prințul Regal Alfred.
- New South Wales – Spitalul Westmead.
- Victoria – Centrul de cancer Peter MacCallum.
- Victoria – Spitalul Alfred.
- Queensland – Royal Brisbane și Spitalul pentru femei.
- Australia de Sud – rămâneți pe fază.
Există, de asemenea, studii clinice care analizează terapia cu celule T CAR pentru alte subtipuri de limfom. Dacă sunteți interesat, întrebați medicul despre orice studii clinice pentru care ați putea fi eligibil.
Pentru informații despre terapia cu celule T CAR, click aici. Acest link vă va duce la povestea lui Kim, unde ea vorbește despre experiența ei de a trece prin terapia cu celule T CAR pentru a trata limfomul difuz cu celule B mari (DLBCL). De asemenea, sunt furnizate link-uri suplimentare pentru mai multe informații despre terapia cu celule T CAR.
De asemenea, ne puteți contacta la Lymphoma Australia făcând clic pe butonul „contactați-ne” din partea de jos a acestei pagini.
Unele limfoame pot fi cauzate de infecții. În aceste cazuri rare, limfomul poate fi tratat prin tratarea infecției.
Pentru unele tipuri de limfom, cum ar fi limfoamele MALT din zona marginală, limfomul încetează să crească și în cele din urmă moare în mod natural odată ce infecțiile au fost eliminate. Acest lucru este obișnuit în MALT gastric cauzat de infecții cu H. pylori sau pentru MALT non-gastrice, unde cauza este o infecție în sau în jurul ochilor.
Chirurgia poate fi utilizată pentru a elimina în întregime limfomul. Acest lucru se poate face dacă aveți o zonă locală de limfom care poate fi îndepărtată cu ușurință. De asemenea, poate fi necesar dacă aveți limfom splenic pentru a vă îndepărta toată splina. Această intervenție chirurgicală se numește splenectomie.
Splina este un organ major al sistemului imunitar și limfatic. Este locul în care trăiesc multe dintre limfocitele tale și unde celulele tale B produc anticorpi pentru a lupta împotriva infecțiilor.
Splina vă ajută, de asemenea, la filtrarea sângelui, descompunând celulele roșii vechi pentru a face loc noilor celule de sănătate și stocând celulele albe din sânge și trombocitele, care ajută la coagularea sângelui. Dacă aveți nevoie de o splenectomie, medicul dumneavoastră vă va vorbi despre măsurile de precauție pe care este posibil să trebuie să le luați după operație.
Studiile clinice sunt o modalitate importantă de a găsi noi tratamente sau combinații de tratamente pentru a îmbunătăți rezultatele la pacienții cu limfom sau LLC. De asemenea, vă pot oferi oportunitatea de a încerca noi tipuri de tratament care nu au fost aprobate anterior pentru tipul dumneavoastră de limfom.
Pentru a afla mai multe despre studiile clinice, vă rugăm să vizitați pagina noastră web pe Înțelegerea studiilor clinice făcând clic aici.
A avea tratament este alegerea ta. Odată ce aveți toate informațiile relevante și ați avut ocazia să puneți întrebări, modul în care procedați depinde de dvs.
În timp ce majoritatea oamenilor aleg să aibă tratament, unii pot alege să nu facă tratament. Există încă o mulțime de îngrijiri de susținere la care puteți accesa pentru a vă ajuta să trăiți bine cât mai mult timp posibil și pentru a vă organiza treburile.
Echipele de îngrijiri paliative și asistenții sociali sunt un sprijin excelent pentru a ajuta la organizarea lucrurilor atunci când vă pregătiți pentru sfârșitul vieții sau pentru gestionarea simptomelor.
Discutați cu medicul dumneavoastră despre obținerea unei trimiteri către aceste echipe.
Efecte secundare ale tratamentului
Pentru informații despre efectele secundare specifice ale tratamentului cu limfom/LLC și despre cum să le gestionați, vă rugăm să faceți clic pe linkul de mai jos.
Sex și intimitate sexuală în timpul tratamentului limfomului
 O viață sexuală sănătoasă și intimitatea sexuală sunt o parte normală și importantă a ființei umane. Prin urmare, este important să vorbiți despre modul în care tratamentul dumneavoastră vă poate afecta sexualitatea.
O viață sexuală sănătoasă și intimitatea sexuală sunt o parte normală și importantă a ființei umane. Prin urmare, este important să vorbiți despre modul în care tratamentul dumneavoastră vă poate afecta sexualitatea.
Mulți dintre noi au fost crescuți crezând că nu este ok să vorbim despre sex. Dar este de fapt un lucru foarte normal, iar vorbirea despre asta este deosebit de importantă atunci când aveți limfom și începeți tratamente.
Medicii și asistentele dumneavoastră sunt o sursă excelentă de informații și nu vor gândi diferit despre dvs. și nu vă vor trata diferit dacă îi întrebați despre preocupări legate de sex. Simțiți-vă liber să întrebați despre ce trebuie să știți.
De asemenea, ne puteți suna la Lymphoma Australia, doar faceți clic pe butonul de contact din partea de jos a acestei pagini pentru detaliile noastre.
Pot face sex în timp ce fac tratament pentru limfom?
Da! Dar există câteva măsuri de precauție pe care trebuie să le iei.
Dacă aveți limfom și tratamentele acestuia, vă pot face să vă simțiți foarte obosit și să aveți lipsă de energie. În unele cazuri, s-ar putea chiar să nu ai chef de sex, iar asta este în regulă. Să dorești doar să te îmbrățișezi sau să ai contact fizic fără sex este ok, iar dorința de sex este, de asemenea, ok. Când alegeți să faceți sex, vă poate ajuta să folosiți un lubrifiant, deoarece unele tratamente pot provoca uscăciune vaginală sau disfuncție erectilă.
Intimitatea nu trebuie să ducă la sex, dar totuși poate aduce multă bucurie și confort. Dar dacă ești obosit și nu vrei să fii atins, este și foarte normal. Fii sincer cu partenerul tău cu privire la nevoile tale.
Comunicarea deschisă și respectuoasă cu partenerul dvs. este foarte importantă pentru a vă asigura că amândoi sunteți în siguranță și pentru a vă proteja relația.
Risc de infecție și sângerare
Limfomul dvs. sau tratamentele acestuia pot face mai probabil să faceți o infecție sau să vă sângerați și să vă învineți cu ușurință. Acest lucru trebuie luat în considerare atunci când faceți sex. Din acest motiv, și din cauza potențialului de a vă simți obosit cu ușurință, poate fi necesar să explorați diferite stiluri și poziții pentru sex.
Utilizarea lubrifierii poate ajuta la prevenirea microlacrimărilor care apar adesea în timpul sexului și poate ajuta la prevenirea infecțiilor și sângerărilor.
Dacă ați avut anterior infecții cu infecții cu transmitere sexuală, cum ar fi herpesul sau verucile genitale, este posibil să aveți o criză. Este posibil ca medicul dumneavoastră să vă prescrie medicamente antivirale în timpul tratamentului pentru a preveni sau a reduce severitatea unei erupții. Discutați cu medicul dumneavoastră sau cu asistenta dacă ați avut în trecut o infecție cu transmitere sexuală.
Dacă dumneavoastră sau partenerul dumneavoastră ați avut vreodată o boală cu transmitere sexuală sau nu sunteți sigur, utilizați barieră de protecție, cum ar fi un dig dentar sau un prezervativ cu spermicid, pentru a preveni infecția.

Partenerul meu trebuie protejat?
Unele medicamente anticancer pot fi găsite în toate fluidele corpului, inclusiv în sperma și secrețiile vaginale. Din acest motiv, este important să folosiți bariere de protecție, cum ar fi diguri dentare sau prezervative și spermicide. Sexul neprotejat în primele 7 zile după tratamentul anticancerigen poate provoca rău partenerului dumneavoastră. Bariera de protecție vă protejează partenerul.
Pot să rămân (sau să rămân pe altcineva) însărcinată în timpul tratamentului?
De asemenea, rămânerea gravidă în timpul tratamentului va afecta opțiunile de tratament și poate duce la întârzieri în tratamentul de care aveți nevoie pentru a vă controla limfomul.
Mai multe informatii
Pentru mai multe informații, discutați cu echipa de tratament din spitalul sau clinica dvs. sau discutați cu medicul dumneavoastră local (GP). Unele spitale au asistente specializate în schimbări de sexualitate în timpul tratamentelor pentru cancer. Vă întrebați medicul sau asistenta dacă puteți fi îndrumat către cineva care înțelege și are experiență în a ajuta pacienții cu aceste schimbări.
De asemenea, puteți face clic pe butonul de mai jos pentru a descărca fișa noastră informativă.
Sarcina în timpul tratamentului pentru limfom

Deși am vorbit despre a nu rămâne însărcinată sau a rămâne însărcinată pe altcineva în timpul tratamentului, pentru unele persoane, un diagnostic de limfom apare după ce sunteți deja gravidă. În alte cazuri, sarcina se poate întâmpla ca o surpriză în timpul tratamentului.
Este important să discutați cu echipa de tratament despre opțiunile pe care le aveți.
Terapii de susținere - produse din sânge, factori de creștere, steroizi, managementul durerii, terapie complementară și alternativă
Tratamentele de susținere nu sunt utilizate pentru a vă trata limfomul, ci mai degrabă vă îmbunătățesc calitatea vieții în timp ce aveți tratament pentru limfom sau LLC. Cele mai multe vor fi pentru a ajuta la minimizarea efectelor secundare, pentru a îmbunătăți simptomele sau pentru a vă sprijini sistemul imunitar și recuperarea hemoleucogramei.
Faceți clic pe titlurile de mai jos pentru a citi despre unele tratamente de susținere care vi se pot oferi.
Limfomul și LLC, precum și tratamentul lor, vă pot determina să aveți un număr scăzut de celule sanguine sănătoase. Corpul tău se poate adapta adesea la niveluri inferioare, dar în unele cazuri, s-ar putea să apară simptome. În cazuri rare, aceste simptome pot pune viața în pericol.
Transfuziile de sânge pot ajuta la creșterea numărului de sânge, oferindu-vă o perfuzie cu celulele de care aveți nevoie. Acestea pot include o transfuzie de globule roșii, o transfuzie de trombocite sau înlocuirea plasmei. Plasma este partea lichidă a sângelui dumneavoastră și poartă anticorpi și alți factori de coagulare care vă ajută să vă asigurați că sângele vă coagula în mod eficient.
Australia are una dintre cele mai sigure surse de sânge din lume. Sângele de la un donator este testat (încrucișat) cu propriul sânge pentru a vă asigura că este compatibil. Sângele donatorului este apoi testat pentru virusuri transmise prin sânge, inclusiv HIV, hepatita B, hepatita C și virusul limfotrop T uman. Acest lucru vă asigură că nu sunteți expus riscului de a obține acești viruși din transfuzie.
Transfuzie de globule roșii
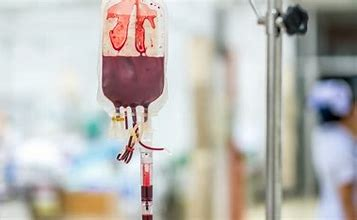 Celulele roșii din sânge au o proteină specială numită hemoglobină (hee-moh-glow-bin). Hemoglobina este ceea ce dă sângelui nostru culoarea roșie și este responsabilă pentru transportul oxigenului în jurul corpului nostru.
Celulele roșii din sânge au o proteină specială numită hemoglobină (hee-moh-glow-bin). Hemoglobina este ceea ce dă sângelui nostru culoarea roșie și este responsabilă pentru transportul oxigenului în jurul corpului nostru.trombocitele
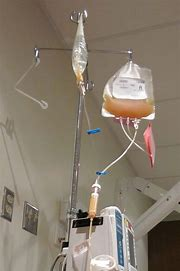
Trombocitele au o culoare gălbuie și pot fi transfuzate – vi se administrează în venă pentru a vă crește nivelul de trombocite.
Intragam (IVIG)
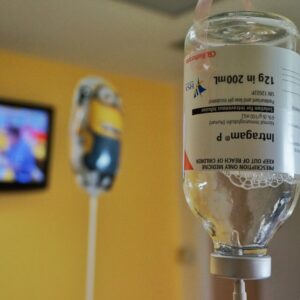 Intragam este o infuzie de imunoglobuline – altfel cunoscute sub numele de anticorpi.
Intragam este o infuzie de imunoglobuline – altfel cunoscute sub numele de anticorpi.
Limfocitele tale ale celulelor B produc în mod natural anticorpi pentru a lupta împotriva infecțiilor și a bolilor. Dar atunci când aveți limfom, este posibil ca celulele B să nu producă suficienți anticorpi pentru a vă menține sănătos.
Dacă continuați să faceți infecții sau aveți probleme în a scăpa de infecții, medicul dumneavoastră vă poate sugera intragam.
Factorii de creștere sunt medicamente utilizate pentru a ajuta unele dintre celulele sângelui să crească mai repede. Este cel mai frecvent utilizat pentru a vă stimula măduva osoasă să producă mai multe globule albe, pentru a vă proteja de infecții.
Le puteți avea ca parte a protocolului dumneavoastră de chimioterapie dacă este probabil să aveți nevoie de sprijin suplimentar pentru a face celule noi. Le puteți avea, de asemenea, dacă aveți un transplant de celule stem, astfel încât corpul dumneavoastră produce o mulțime de celule stem pentru a fi colectate.
În unele cazuri, factorii de creștere pot fi utilizați pentru a stimula măduva osoasă să producă mai multe celule roșii, deși acest lucru nu este la fel de comun pentru persoanele cu limfom.
Tipuri de factori de creștere
Factorul de stimulare a coloniilor de granulocite (G-CSF)
Factorul de stimulare a coloniilor de granulocite (G-CSF) este un factor de creștere frecvent utilizat pentru persoanele cu limfom. G-CSF este un hormon natural pe care corpul nostru îl produce, dar poate fi făcut și ca medicament. Unele medicamente G-CSF au acțiune scurtă, în timp ce altele au acțiune lungă. Diferite tipuri de G-CSF includ:
- Lenograstim (Granocyte®)
- Filgrastim (Neupogen®)
- Lipegfilgrastim (Lonquex®)
- Filgrastim pegilat (Neulasta®)
Efectele secundare ale injecțiilor cu G-CSF
Deoarece G-CSF stimulează măduva osoasă să producă globule albe mai repede decât de obicei, puteți avea unele efecte secundare. Unele efecte secundare pot include:
- Febră
- Oboseală
- Căderea părului
- Diaree
- Ameţeală
- Eritem
- Dureri de cap
- Dureri osoase.
Notă: Unii pacienți pot suferi de dureri osoase severe, în special în partea inferioară a spatelui. Acest lucru se întâmplă deoarece injecțiile cu G-CSF determină o creștere rapidă a neutrofilelor (globule albe din sânge), ducând la inflamație în măduva osoasă. Măduva osoasă este localizată în principal în zona pelviană (șold/partea inferioară a spatelui), dar este prezentă în toate oasele.
Această durere indică de obicei că celulele albe din sânge revin.
Oamenii mai tineri au uneori mai multă durere, deoarece măduva osoasă este încă destul de densă când sunteți tineri. Persoanele în vârstă au măduvă osoasă mai puțin densă, așa că există mai mult spațiu pentru ca celulele albe să crească fără a provoca umflături. Acest lucru duce de obicei la mai puțină durere - dar nu întotdeauna. Lucruri care pot ajuta la ameliorarea disconfortului:
- Paracetamol
- Căldură
- Loratadină: un antihistaminic fără prescripție medicală, care reduce răspunsul inflamator
- Contactați echipa medicală pentru a primi o analgezie mai puternică dacă cele de mai sus nu ajută.
Efect secundar mai rar
În cazuri foarte rare, splina dumneavoastră se poate umfla (mărește), rinichii dumneavoastră pot fi afectați.
Dacă prezentați oricare dintre următoarele simptome în timp ce aveți G-CSF, adresați-vă imediat medicului dumneavoastră pentru sfaturi.
- O senzație de plenitudine sau disconfort pe partea stângă a abdomenului, chiar sub coaste
- Durere pe partea stângă a abdomenului
- Durere în vârful umărului stâng
- Dificultăți la urina (wee) sau trecerea mai puțin decât în mod normal
- Se schimbă culoarea urinei la o culoare roșie sau maro închisă
- Umflarea picioarelor sau a picioarelor
- Probleme de respirație
eritropoietina
Eritropoietina (EPO) este un factor de creștere care stimulează creșterea globulelor roșii. Nu este utilizat în mod obișnuit, deoarece celulele roșii din sânge sunt de obicei gestionate prin transfuzii de sânge.
Dacă nu puteți face o transfuzie de sânge din motive medicale, spirituale sau de altă natură, vi se poate oferi eritropoetină.
Steroizii sunt un tip de hormon pe care corpul nostru îl produce în mod natural. Cu toate acestea, pot fi făcute și în laborator ca medicament. Cele mai frecvente tipuri de steroizi utilizate în tratarea persoanelor cu limfom sunt un tip numit corticosteroizi. Aceasta include medicamentele prednisolon, metilprednisolon și dexamenthazonă. Acestea sunt diferite de tipurile de steroizi pe care oamenii le folosesc pentru a construi mușchii corpului.
De ce sunt folosiți steroizi în limfom?
Steroizii sunt utilizați alături de chimioterapie și ar trebui luate doar pe termen scurt așa cum este prescris de medicul hematolog sau oncolog. Steroizii sunt utilizați din mai multe motive în tratamentul limfomului.
Acestea pot include:
- Tratarea limfomului în sine.
- Ajutând alte tratamente, cum ar fi chimioterapia, să funcționeze mai bine.
- Reducerea reacțiilor alergice la alte medicamente.
- Îmbunătățirea efectelor secundare cum ar fi oboseala, greața și pofta de mâncare scăzută.
- Reducerea umflăturilor care vă pot cauza probleme. De exemplu, dacă aveți compresie a măduvei spinării.
Efectele secundare ale steroizilor
Steroizii pot provoca mai multe efecte secundare nedorite. În majoritatea acestora, acestea sunt de scurtă durată și se îmbunătățesc la câteva zile după ce încetați să le luați.
Efectele secundare frecvente includ:
- Crampe de stomac sau modificări ale rutinei de toaletă
- Creșterea poftei de mâncare și creșterea în greutate
- Tensiune arterială mai mare decât în mod normal
- Osteoporoza (oase slabite)
- Retenţie de lichide
- Creșterea riscului de infecție
- Modificări ale dispoziției
- Dificultate la somn (insomnie)
- Slăbiciune musculară
- Niveluri mai ridicate ale zahărului din sânge (sau diabet de tip 2). Acest lucru poate duce la tine
- senzație de sete
- nevoia de a urina (wee) mai des
- având glicemie crescută
- având un nivel ridicat de zahăr în urină
În unele cazuri, dacă nivelul zahărului din sânge devine prea mare, poate fi necesar să urmați un tratament cu insulină pentru o perioadă scurtă de timp, până când renunțați la steroizi.
Schimbări de dispoziție și comportament
Steroizii pot afecta starea de spirit și comportamentul. Ele pot provoca:
- sentimente de anxietate sau neliniște
- schimbări de dispoziție (dispoziții care urcă și coboară)
- stare de spirit scăzută sau depresie
- sentimentul de a dori să te rănești pe tine sau pe alții.
Schimbările de dispoziție și de comportament pot fi foarte înfricoșătoare pentru persoana care ia steroizi și pentru cei dragi.
Dacă observați modificări în starea de spirit și comportamentul dumneavoastră sau al celor dragi în timpul tratamentului cu steroizi, discutați imediat cu medicul dumneavoastră. Uneori, o schimbare a dozei sau o schimbare la un alt steroid poate face toată diferența pentru a vă ajuta să vă simțiți mai bine. Spuneți medicului sau asistentei dacă există modificări ale dispoziției sau comportamentului dumneavoastră. Pot exista unele modificări ale tratamentului dacă efectele secundare cauzează probleme.
Sfaturi pentru a lua steroizi
Deși nu putem opri efectele secundare nedorite ale steroizilor, există câteva lucruri pe care le puteți face pentru a minimiza cât de rele sunt efectele secundare pentru dvs. Mai jos sunt câteva sfaturi pe care ați dori să le încercați.
- Luați-le dimineața. Acest lucru vă va ajuta să obțineți energie în timpul zilei și, sperăm, să dispară noaptea, astfel încât să puteți dormi mai bine.
- Luați-le cu lapte sau alimente pentru a vă proteja stomacul și pentru a reduce crampele și senzația de greață
- Nu încetați brusc să luați steroizi fără sfatul medicului dumneavoastră - acest lucru poate provoca retrageri și poate fi foarte neplăcut. Este posibil ca unele doze mai mari să fie oprite treptat cu doze mai mici în fiecare zi.
Când să vă adresați medicului dumneavoastră
În unele cazuri, poate fi necesar să vă contactați medicul înainte de următoarea programare. Dacă oricare dintre situațiile de mai jos se întâmplă în timp ce luați steroizi, vă rugăm să spuneți medicului dumneavoastră cât mai curând posibil.
- semne de retenție de lichide, cum ar fi dificultăți de respirație, dificultăți de respirație, umflarea picioarelor sau picioarelor sau creștere rapidă în greutate.
- modificări ale stării de spirit sau ale comportamentului dvs
- semne de infecție, cum ar fi o temperatură ridicată, tuse, umflare sau orice inflamație.
- dacă aveți alte reacții adverse care vă deranjează.
Unele medicamente interacționează cu steroizii, ceea ce poate face ca unul sau ambii să nu funcționeze așa cum ar trebui. Discutați cu medicul sau farmacistul despre toate medicamentele și suplimentele pe care le luați, astfel încât să se poată asigura că niciunul nu va avea o interacțiune periculoasă cu steroizii dumneavoastră.
Dacă vi se prescriu steroizi, discutați cu medicul dumneavoastră sau cu farmacistul înainte de:
- A avea orice vaccin vii (inclusiv vaccinuri pentru varicela, rujeolă, oreion și rubeolă, poliomielita, zona zoster, tuberculoză)
- Luați suplimente pe bază de plante sau medicamente fără prescripție medicală
- Sarcina sau alăptarea
- Dacă aveți o afecțiune care vă afectează sistemul imunitar (alta decât limfomul).
Risc de infectare
În timp ce luați steroizi, veți avea un risc crescut de infecție. Evitați persoanele cu orice tip de simptome sau boli infecțioase.
Acestea includ persoanele cu varicela, zona zoster, simptome de răceală și gripă (sau COVID), pneumonie cu pneumocystis jiroveci (PJP). Chiar dacă ați avut aceste infecții în trecut, din cauza limfomului și a utilizării steroizilor, veți fi în continuare expuși unui risc crescut.
Practicați o bună igienă a mâinilor și distanțarea socială atunci când sunteți în public.
 Limfomul sau tratamentul poate provoca dureri în tot corpul. Pentru unii oameni, durerea poate fi destul de severă și poate avea nevoie de sprijin medical pentru a o îmbunătăți. Există multe tipuri diferite de ameliorare a durerii disponibile pentru a vă ajuta să vă gestionați durerea și atunci când sunt gestionate corespunzător nu va conduce la dependența de medicamente pentru ameliorarea durerii.
Limfomul sau tratamentul poate provoca dureri în tot corpul. Pentru unii oameni, durerea poate fi destul de severă și poate avea nevoie de sprijin medical pentru a o îmbunătăți. Există multe tipuri diferite de ameliorare a durerii disponibile pentru a vă ajuta să vă gestionați durerea și atunci când sunt gestionate corespunzător nu va conduce la dependența de medicamente pentru ameliorarea durerii.
Managementul simptomelor cu îngrijiri paliative – Nu sunt doar pentru îngrijirea la sfârșitul vieții
Dacă durerea ta este greu de controlat, ai putea beneficia de la consultarea echipei de îngrijiri paliative. Mulți oameni își fac griji să vadă echipa de îngrijiri paliative, deoarece știu doar că fac parte din îngrijirea la sfârșitul vieții. Dar, îngrijirea la sfârșitul vieții este doar o parte din ceea ce face echipa de îngrijiri paliative.
Echipele de îngrijire paliativă sunt experți în gestionarea simptomelor greu de tratat cum ar fi durere, greață și vărsături și pierderea poftei de mâncare. Ei sunt, de asemenea, capabili să prescrie o gamă mai mare de medicamente pentru ameliorarea durerii decât este în măsură să o facă hematologul sau oncologul curant. Așadar, dacă durerea vă afectează calitatea vieții și nimic nu pare să funcționeze, ar putea fi util să cereți medicului dumneavoastră o trimitere la îngrijiri paliative pentru gestionarea simptomelor.
Terapiile complementare și alternative devin din ce în ce mai frecvente. Acestea pot include:
Terapii complementare | Terapii alternative |
Masaj Acupunctura Reflexoterapie Meditație și atenție Thai Chi și Qi Gong Terapie prin artă Muzica Terapie Aromaterapie Consiliere și Psihologie | naturopathy Infuzii de vitamine Homeopatie Medicină pe bază de plante chinezești Detoxifiază Ayurveda Bio-electromagnetică Diete foarte restrictive (de exemplu, ketogenic, fără zahăr, vegan) |
Terapie complementară
Terapiile complementare sunt menite să lucreze alături de tratamentul dumneavoastră tradițional. Nu este menit să ia locul tratamentelor dumneavoastră recomandate de medicul dumneavoastră de specialitate. Ele nu sunt utilizate pentru a trata limfomul sau LLC, ci mai degrabă vă ajută să vă îmbunătățiți calitatea vieții prin reducerea severității sau a duratei efectelor secundare. Acestea pot ajuta la reducerea stresului și anxietății sau vă pot ajuta să faceți față factorilor de stres suplimentari din viața dumneavoastră în timp ce trăiți cu limfom/LLC și tratamentele acestuia.
Înainte de a începe orice terapie complementară, discutați cu medicul dumneavoastră de specialitate sau cu asistenta. Este posibil ca unele terapii complementare să nu fie sigure în timpul tratamentului sau ar putea fi necesar să așteptați până când celulele sanguine sunt la un nivel normal. Un exemplu în acest sens este dacă aveți trombocite scăzute, masajul sau acupunctura vă pot crește riscul de sângerare și vânătăi.
Terapii alternative
Terapiile alternative sunt diferite de terapiile complementare deoarece scopul terapiilor alternative este de a înlocui tratamentele tradiționale. Persoanele care aleg să nu aibă tratament activ cu chimioterapie, radioterapie sau alt tratament tradițional pot alege o formă de terapie alternativă.
Multe terapii alternative nu au fost testate științific. Este important să întrebați medicul dumneavoastră dacă aveți în vedere terapii alternative. Aceștia vă vor putea oferi informații despre beneficiile tratamentelor tradiționale și despre cum acestea se compară cu terapiile alternative. Dacă medicul dumneavoastră nu se simte încrezător să vă vorbească despre terapii alternative, cereți-i să vă îndrume către cineva care are mai multă experiență cu opțiunile alternative.
Întrebări pe care le puteți adresa medicului dumneavoastră
1) Ce experiență aveți cu terapiile complementare și/sau alternative?
2) Care este cea mai recentă cercetare (indiferent de tratament care vă interesează)?
3) M-am uitat la (tipul de tratament), ce îmi puteți spune despre asta?
4) Mai este cineva cu care ai recomanda sa vorbesc despre aceste tratamente?
5) Există interacțiuni cu tratamentul meu de care trebuie să fiu conștient?
Preluați-vă controlul asupra tratamentului dvs
Nu trebuie să acceptați tratamentele care vi se oferă și aveți dreptul să întrebați despre diferite opțiuni.
Adesea, medicul dumneavoastră vă va oferi tratamentele standard care sunt aprobate pentru tipurile dumneavoastră de limfom. Dar, ocazional, există și alte medicamente care ar putea fi eficiente pentru dvs., care ar putea să nu fie listate cu Therapeutic Goods Administration (TGA) sau Pharmaceutical Benefits Scheme (PBS).
Priveste filmarea Preluați controlul: acces alternativ la medicamente care nu sunt enumerate pe PBS pentru mai multe informatii.
Terminarea tratamentului pentru limfom poate provoca emoții amestecate. S-ar putea să vă simțiți încântați, ușurați și să doriți să sărbătoriți, sau puteți fi îngrijorat și îngrijorat de ceea ce urmează. De asemenea, este destul de normal să vă faceți griji cu privire la revenirea limfomului.
Viața va dura ceva timp pentru a reveni la normal. Este posibil să aveți în continuare unele reacții adverse de la tratamentul dumneavoastră, sau unele noi pot începe numai după terminarea tratamentului. Dar nu vei fi singur. Limfomul Australia este aici pentru tine chiar și după încheierea tratamentului. Ne puteți contacta făcând clic pe butonul „Contactați-ne” din partea de jos a acestei pagini.
De asemenea, veți continua să vă consultați în mod regulat medicul specialist. Ei vor dori în continuare să te vadă și să facă analize de sânge și scanări pentru a se asigura că ești bine. Aceste teste regulate asigură, de asemenea, că orice semn de revenire a limfomului este detectat devreme.
Revenirea la normal sau găsirea noului normal
Mulți oameni constată că, după un diagnostic sau un tratament de cancer, obiectivele și prioritățile lor în viață se schimbă. Să știi care este „noua ta normalitate” poate dura timp și poate fi frustrant. Așteptările familiei și prietenilor tăi pot fi diferite de ale tale. Vă puteți simți izolat, obosit sau orice număr de emoții diferite care se pot schimba în fiecare zi.
Obiectivele principale după tratamentul pentru limfom sau CLL sunt să revină la viață și:
- fii cât mai activ posibil în munca, familia și alte roluri din viață
- atenuează efectele secundare și simptomele cancerului și tratamentul acestuia
- identificați și gestionați orice reacții adverse tardive
- vă ajută să vă mențineți cât mai independent posibil
- să vă îmbunătățiți calitatea vieții și să vă mențineți o sănătate mintală bună.
Diferite tipuri de reabilitare a cancerului pot fi, de asemenea, de interes pentru tine. Reabilitarea cancerului poate include o gamă largă de servicii, cum ar fi:
- kinetoterapie, managementul durerii
- planificarea nutrițională și a exercițiilor fizice
- consiliere emoțională, de carieră și financiară.
Din păcate, în unele cazuri tratamentul nu funcționează atât de bine pe cât sperăm. În alte cazuri, este posibil să luați o decizie educată de a nu mai avea un tratament suplimentar și de a vă desfășura zilele fără bătaia de cap a programelor și tratamentelor. Oricum ar fi, este important să înțelegeți la ce să vă așteptați și să fiți pregătit pe măsură ce vă apropiați de sfârșitul vieții.
Există suport disponibil pentru tine și cei dragi. Discutați cu echipa dvs. de tratament despre ce asistență vă este disponibilă în zona dvs. locală.
Unele lucruri despre care ar putea dori să luați în considerare să întrebați includ:
- Pe cine pot contacta dacă încep să am simptome sau simptomele mele se agravează și am nevoie de ajutor?
- Cui pot contacta dacă mă străduiesc să am grijă de mine acasă?
- Medicul meu local (GP) oferă servicii precum vizite la domiciliu sau telesănătate?
- Cum mă asigur că alegerile mele sunt respectate la sfârșitul vieții mele?
- Ce suport de sfârșit de viață îmi este disponibil?
Puteți găsi mai multe informații despre planificarea îngrijirii la sfârșitul vieții făcând clic pe linkurile de mai jos.
Planificarea îngrijirii la sfârșitul vieții
Alte resurse pentru tine
Pagina web de asistență pentru limfom Australia pentru tine – cu mai multe link-uri
CANTINĂ – pentru copiii și adolescenții cu cancer, sau cei ai căror părinți au cancer.
Adună-mi echipajul – pentru a vă ajuta pe dumneavoastră și pe cei dragi să coordonați ajutorul suplimentar de care ați putea avea nevoie.
Alte aplicații pentru a gestiona nevoile de asistență cu familia și prietenii:
protocoale de tratament pentru limfom eviQ – inclusiv medicamente și efecte secundare.
Resurse pentru cancer în alte limbi – de guvernul victorian