Översikt över kronisk lymfatisk leukemi (KLL)/små lymfatiska lymfom (SLL)
KLL är vanligare än SLL och är den näst vanligaste indolenta B-cellscancern, hos personer över 70 år. Det är också vanligare hos män än hos kvinnor, och drabbar mycket sällan personer under 40 år.
De flesta indolenta lymfom går inte att bota, vilket innebär att när du väl har fått diagnosen KLL/SLL kommer du att ha det resten av ditt liv. Men eftersom det växer långsamt kan vissa människor leva ett helt liv utan symtom och aldrig behöva någon behandling. Många andra kommer dock att få symtom i något skede och behöver behandling.
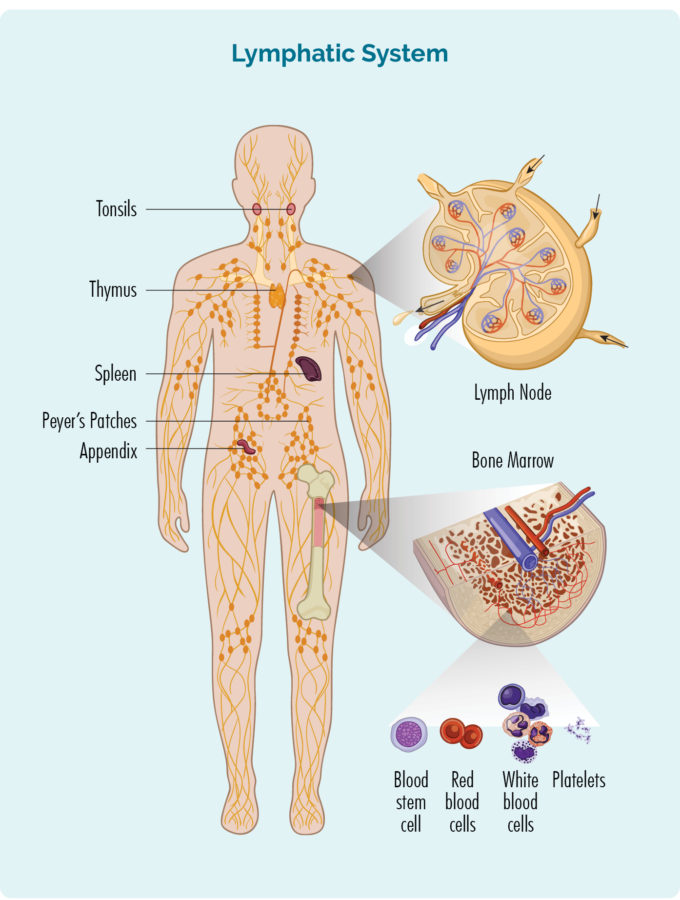
För att förstå CLL / SLL behöver du veta lite om dina B-cellslymfocyter
B-cells lymfocyter:
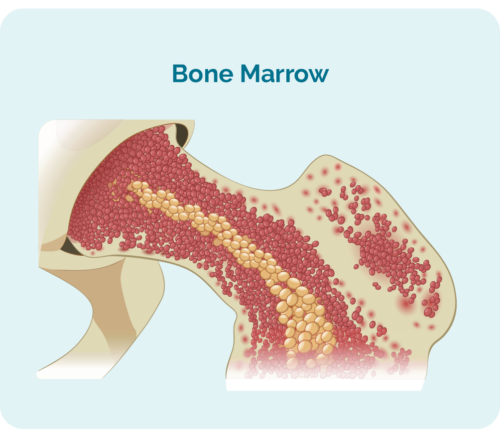
- görs i din benmärg (den svampiga delen i mitten av dina ben), men lever vanligtvis i din mjälte och dina lymfkörtlar.
- är en typ av vita blodkroppar.
- bekämpa infektioner och sjukdomar för att hålla dig frisk.
- kom ihåg infektioner du hade tidigare, så om du får samma infektion igen kan din kropps immunförsvar bekämpa den mer effektivt och snabbare.
- kan resa genom ditt lymfsystem, till vilken del av din kropp som helst för att bekämpa infektioner eller sjukdomar.
Vad händer med dina B-celler när du har KLL/SLL?
När du har KLL/SLL dina B-cellslymfocyter:
- blir onormala och växer okontrollerat, vilket resulterar i för många B-cellslymfocyter.
- dör inte när de borde göra plats för nya friska celler.
- växer för snabbt, så de utvecklas ofta inte ordentligt och kan inte fungera ordentligt för att bekämpa infektioner och sjukdomar.
- kan ta så mycket plats i din benmärg att dina andra blodkroppar, såsom röda blodkroppar och blodplättar, kanske inte kan växa ordentligt.
Förstå CLL/SLL
Professor Con Tam, en hematolog som är expert på CLL/SLL i Melbourne, förklarar CLL/SLL och svarar på några av de frågor du kan ha.
Den här videon spelades in i september 2022
Patienterfarenhet av KLL
Oavsett hur mycket information du får från dina läkare och sjuksköterskor kan det ändå hjälpa att höra från någon som har upplevt KLL/SLL personligen.
Nedan har vi en video av Warrens historia där han och hans fru Kate delar sina erfarenheter av CLL. Klicka på videon om du vill se.
Symtom på KLL/SLL
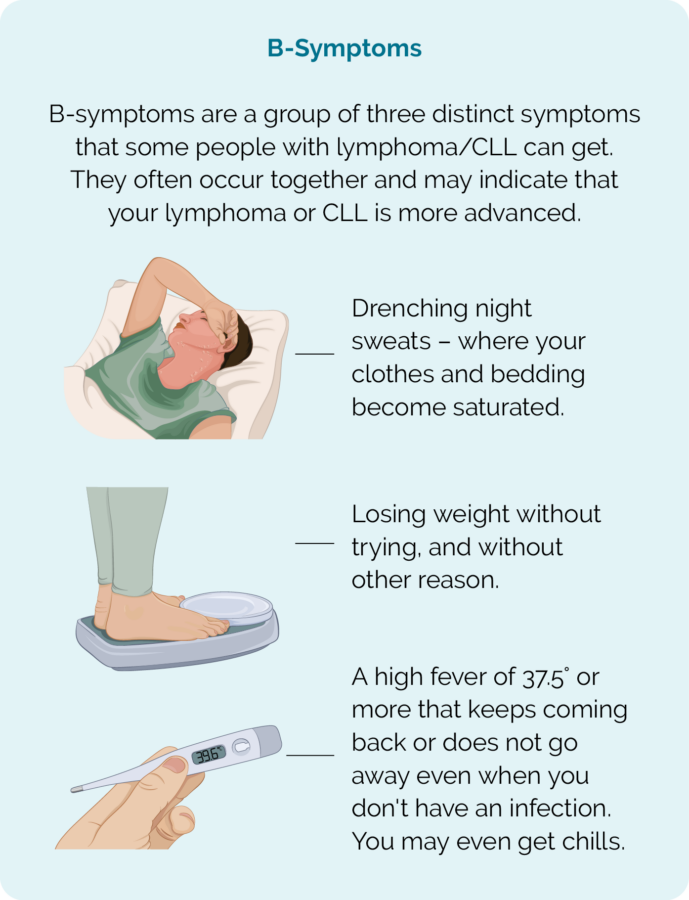
KLL/SLL är långsamt växande cancerformer, så du kanske inte har några symtom när du får diagnosen. Ofta kommer du att få diagnosen efter att ha tagit ett blodprov eller en fysisk undersökning för något annat. Faktum är att många människor med KLL/SLL lever långa friska liv. Däremot kan du utveckla symtom någon gång medan du lever med KLL/SLL.
Symtom du kan få
- ovanligt trött (utmattad). Denna typ av trötthet blir inte bättre efter vila eller sömn
- tappat andan
- blåmärken eller blödningar lättare än vanligt
- infektioner som inte försvinner, eller som fortsätter att komma tillbaka
- svettas mer på natten än vanligt
- gå ner i vikt utan att försöka
- en ny klump i nacken, under armarna, ljumsken eller andra delar av kroppen – dessa är ofta smärtfria
- Lågt blodvärde som:
- Anemi – lågt hemoglobin (Hb). Hb är ett protein på dina röda blodkroppar som transporterar syre runt din kropp.
- Trombocytopeni – låga blodplättar. Blodplättar hjälper ditt blod att koagulera så att du inte blöder och får blåmärken för lätt. Trombocyter kallas också trombocyter.
- Neutropeni – Låga vita blodkroppar som kallas neutrofiler. Neutrofiler bekämpar infektioner och sjukdomar.
- B-symtom (se bild)
När ska man söka medicinsk rådgivning
Det finns ofta andra orsaker till dessa symtom, såsom infektion, aktivitetsnivåer, stress, vissa mediciner eller allergier. Men det är viktigt att du kontakta din läkare om du upplever något av dessa symtom som varar i mer än en vecka, eller om de kommer plötsligt utan känd orsak.
Hur diagnostiseras KLL/SLL
Det kan vara svårt för din läkare att diagnostisera KLL/SLL. Symtomen är ofta vaga och liknar de som du kan ha vid andra vanligare sjukdomar, såsom infektioner och allergier. Du kanske inte heller har några symtom, så det är svårt att veta när man ska leta efter KLL/SLL. Men om du går till din läkare med något av symtomen ovan kanske de vill göra ett blodprov och en fysisk undersökning.
Om de misstänker att du kan ha en blodcancer som lymfom eller leukemi, kommer de att rekommendera fler tester för att få en bättre bild av vad som pågår.
biopsier
För att diagnostisera KLL/SLL behöver du biopsier av dina svullna lymfkörtlar och din benmärg. En biopsi är när en liten bit vävnad tas bort och undersöks i laboratoriet under ett mikroskop. Patologen kommer sedan att titta på hur och hur snabbt dina celler växer.
Det finns olika sätt att få den bästa biopsien. Din läkare kommer att kunna diskutera den bästa typen för din situation. Några av de vanligaste biopsierna inkluderar:
Excisionsnodbiopsi
Denna typ av biopsi tar bort en hel lymfkörtel. Om din lymfkörtel är nära din hud och lätt att känna, kommer du sannolikt att få en lokalbedövning för att bedöva området. Sedan kommer din läkare att göra ett snitt (även kallat ett snitt) i din hud nära eller ovanför lymfkörteln. Din lymfkörtel kommer att tas bort genom snittet. Du kan ha stygn efter denna procedur och lite dressing över toppen.
Om lymfkörteln är för djup för att läkaren ska känna, kan du behöva göra en excisionsbiopsi på en operationsavdelning på ett sjukhus. Du kan få narkos – vilket är ett läkemedel för att få dig att sova medan lymfkörteln tas bort. Efter biopsi kommer du att ha ett litet sår och kan ha stygn med lite förband över toppen.
Din läkare eller sjuksköterska kommer att berätta för dig hur du ska ta hand om såret och när de vill träffa dig igen för att ta bort stygnen.
Kärn- eller finnålsbiopsi
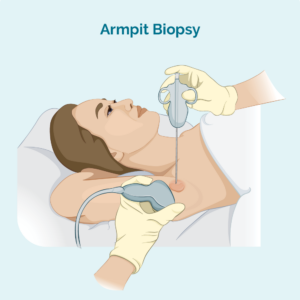
Denna typ av biopsi tar bara ett prov från den drabbade lymfkörteln – den tar inte bort hela lymfkörteln. Din läkare kommer att använda en nål eller annan speciell anordning för att ta provet. Du kommer vanligtvis att ha lokalbedövning. Om lymfkörteln är för djup för din läkare att se och känna, kan du få biopsi gjort på röntgenavdelningen. Detta är användbart för djupare biopsier eftersom radiologen kan använda ett ultraljud eller röntgen för att se lymfkörteln och se till att de får nålen på rätt plats.
En kärnnålsbiopsi ger ett större biopsiprov än en finnålsbiopsi.
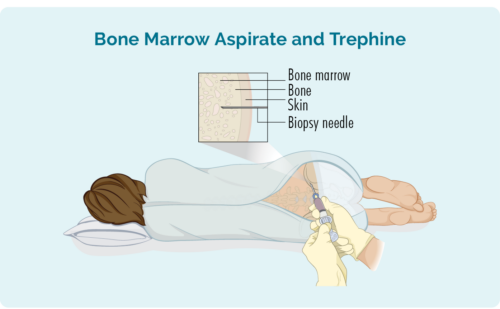
Benmärgsbiopsi
Denna biopsi tar ett prov från din benmärg i mitten av ditt ben. Det tas vanligtvis från höften, men beroende på dina individuella omständigheter kan det också tas från andra ben som ditt bröstben (bröstbenet).
Du kommer att få lokalbedövning och kan ha lite lugnande effekt, men du kommer att vara vaken för ingreppet. Du kan också få lite smärtstillande medicin. Läkaren kommer att placera en nål genom din hud och in i ditt ben för att ta bort det lilla benmärgsprovet.
Du kan få en klänning att byta om till eller kunna bära dina egna kläder. Om du bär dina egna kläder, se till att de är lösa och ger enkel åtkomst till din höft.
Testar dina biopsier
Din biopsi och blodprov kommer att skickas till patologin och tittas på under ett mikroskop. På så sätt kan läkarna ta reda på om CLL/SLL finns i din benmärg, blod och lymfkörtlar, eller om den är begränsad till endast ett eller två av dessa områden.
Patologen kommer att göra ytterligare ett test på dina lymfocyter som kallas "flödescytometri". Detta är ett speciellt test för att titta på alla proteiner eller "cellytmarkörer" på dina lymfocyter som hjälper till att diagnostisera KLL/SLL eller andra subtyper av lymfom. Dessa proteiner och markörer kan också ge läkaren information om vilken typ av behandling som kan fungera bäst för dig.
Väntar på resultat
Det kan ta upp till flera veckor att få tillbaka alla dina testresultat. Att vänta på dessa resultat kan vara en mycket svår tid. Det kan hjälpa att prata med familj eller vänner, en rådman eller kontakta oss på Lymphoma Australia. Du kan kontakta våra lymfomvårdssköterskor genom att mejla nurse@lymphoma.org.au eller ring 1800 953 081.
Du kanske också gillar att gå med i en av våra sociala mediegrupper för att chatta med andra som har varit i en liknande situation. Du hittar oss på:
Staging av CLL / SLL
Staging är hur din läkare kan förklara hur mycket av din kropp som påverkas av lymfomet och hur lymfomcellerna växer.
Du kan behöva göra några ytterligare tester för att ta reda på ditt stadium.
För att ta reda på mer om iscensättning, klicka på växlarna nedan.
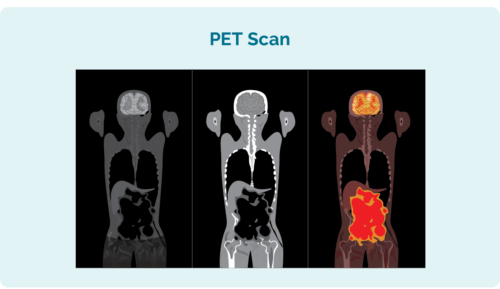
Ytterligare tester du kan behöva för att se hur långt din CLL/SLL har spridit sig inkluderar:
- Positron emission tomography (PET) skanning. Detta är en skanning av din hela kroppen som lyser upp områden som kan påverkas av CLL / SLL. Resultaten kan se ut som på bilden till vänster.
- Datortomografi (CT) skanning. Detta ger en mer detaljerad skanning än en röntgen, men av ett visst område som bröstet eller buken.
- Lumbalpunktion – Din läkare kommer att använda en nål för att ta ett prov av vätska från nära din ryggrad. Detta görs för att kontrollera om ditt lymfom finns i din hjärna eller ryggmärg. Du kanske inte behöver detta test, men din läkare kommer att meddela dig om du gör det.
En av de största skillnaderna i CLL / SLL (bortsett från deras plats) är hur de är iscensatta.
Vad betyder iscensättning?
Efter att du har fått diagnosen kommer din läkare att titta på alla dina testresultat för att ta reda på vilket stadium din KLL/SLL befinner sig. Staging säger till läkaren:
- hur mycket CLL/SLL finns i din kropp
- hur många delar av din kropp har de cancerösa B-cellerna och
- hur din kropp klarar av sjukdomen.
Detta iscensättningssystem kommer att titta på din CLL för att se om du har eller inte har något av följande:
- höga nivåer av lymfocyter i ditt blod eller benmärg – detta kallas lymfocytos (lim-foe-cy-toe-sis)
- svullna lymfkörtlar – lymfadenopati (limf-a-den-op-ah-thee)
- en förstorad mjälte – splenomegali (splen-oh-meg-ah-lee)
- låga nivåer av röda blodkroppar i ditt blod – anemi (a-nee-mee-yah)
- låga nivåer av blodplättar i ditt blod – trombocytopeni (trom-båge-cy-toe-pee-nee-yah)
- förstorad lever – hepatomegali (hep-at-o-meg-a-lee)
Vad varje steg betyder
| RAI steg 0 | Lymfocytos och ingen förstoring av lymfkörtlarna, mjälten eller levern och med nästan normalt antal röda blodkroppar och blodplättar. |
| RAI steg 1 | Lymfocytos plus förstorade lymfkörtlar. Mjälten och levern är inte förstorade och antalet röda blodkroppar och blodplättar är normalt eller endast något lågt. |
| RAI steg 2 | Lymfocytos plus en förstorad mjälte (och möjligen en förstorad lever), med eller utan förstorade lymfkörtlar. Antalet röda blodkroppar och blodplättar är normalt eller endast något lågt |
| RAI steg 3 | Lymfocytos plus anemi (för få röda blodkroppar), med eller utan förstorade lymfkörtlar, mjälte eller lever. Trombocytantalet är nästan normalt. |
| RAI steg 4 | Lymfocytos plus trombocytopeni (för få blodplättar), med eller utan anemi, förstorade lymfkörtlar, mjälte eller lever. |
*Lymfocytos betyder för många lymfocyter i ditt blod eller benmärg
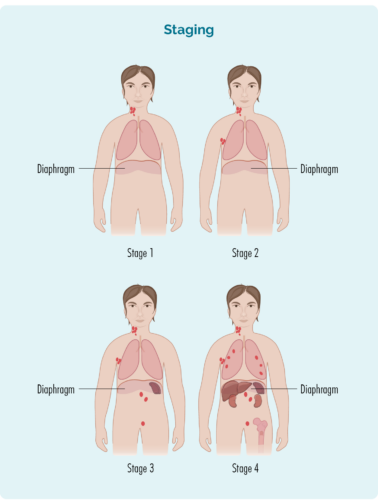
Ditt steg är utarbetat utifrån:
- antalet och placeringen av lymfkörtlar som påverkas
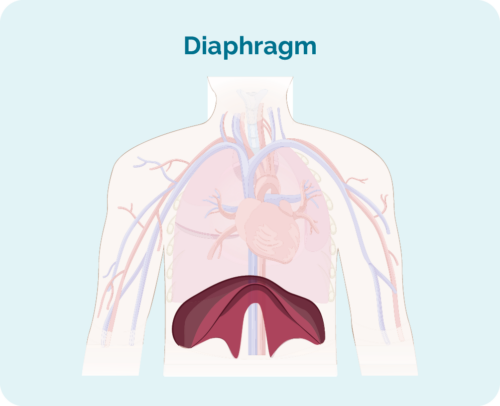
- om de drabbade lymfkörtlarna är ovanför, under eller på båda sidor av diafragman (din diafragma är en stor, kupolformad muskel under bröstkorgen som skiljer bröstkorgen från buken)
- om sjukdomen har spridit sig till benmärgen eller till andra organ som lever, lungor, ben eller hud
| 1 praktikplats | ett lymfkörtelområde är påverkat, antingen ovanför eller under diafragman* |
| 2 praktikplats | två eller flera lymfkörtelområden är påverkade på samma sida av diafragman* |
| 3 praktikplats | minst ett lymfkörtelområde ovanför och minst ett lymfkörtelområde under diafragman* är påverkade |
| 4 praktikplats | lymfom finns i flera lymfkörtlar och har spridit sig till andra delar av kroppen (t.ex. skelett, lungor, lever) |
Dessutom kan det finnas en bokstav "E" efter din scen. E betyder att du har lite SLL i ett organ utanför ditt lymfsystem, såsom din lever, lunga, ben eller hud | |
Frågor till din läkare innan du påbörjar behandlingen
Läkarbesök kan vara stressande och att lära sig om din sjukdom och potentiella behandlingar kan vara som att lära sig ett nytt språk. När man lär sig
Det kan vara svårt att veta vilka frågor man ska ställa när man påbörjar behandlingen. Om du inte vet, vad du inte vet, hur kan du veta vad du ska fråga?
Att ha rätt information kan hjälpa dig att känna dig mer självsäker och veta vad du kan förvänta dig. Det kan också hjälpa dig att planera i förväg för vad du kan behöva.
Vi har satt ihop en lista med frågor som du kan ha nytta av. Naturligtvis är allas situation unik, så dessa frågor täcker inte allt, men de ger en bra start.
Klicka på länken nedan för att ladda ner en utskrivbar PDF med frågor till din läkare.
Förstå din CLL / SLL genetik
Det finns många genetiska faktorer som kan vara inblandade i din KLL/SLL. Vissa kan ha bidragit till utvecklingen av din sjukdom, och andra ger användbar information om vilken behandling som är den bästa för dig. För att ta reda på vilka genetiska faktorer som är inblandade måste du göra cytogenetiska tester.
Cytogenetiska tester
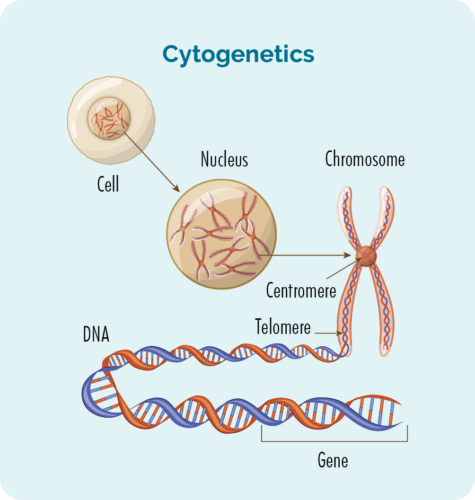
Cytogenetiska tester görs på ditt blod och biopsier för att leta efter förändringar i dina kromosomer eller gener. Vi har vanligtvis 23 par kromosomer, men om du har KLL/SLL kan dina kromosomer se lite annorlunda ut.
Kromosomer
Alla celler i vår kropp (förutom röda blodkroppar) har en kärna som är där våra kromosomer finns. Kromosomer inuti celler är långa DNA-strängar (deoxiribonukleinsyra). DNA är huvuddelen av kromosomen som innehåller cellens instruktioner och denna del kallas en gen.
Gener
Gener berättar för proteinerna och cellerna i din kropp hur de ska se ut eller agera. Om det sker en förändring (variation eller mutation) i dessa kromosomer eller gener kommer dina proteiner och celler inte att fungera korrekt och du kan utveckla olika sjukdomar. Med KLL/SLL kan dessa förändringar förändra hur dina B-cellslymfocyter utvecklas och växer, vilket gör att de blir cancerösa.
De tre huvudsakliga förändringarna som kan hända med KLL/SLL kallas en deletion, en translokation och en mutation.
Vanliga mutationer i KLL/SLL
En radering är när en del av din kromosom saknas. Om din radering är en del av den 13:e eller 17:e kromosomen kallas den antingen "del(13q)" eller "del(17p)". "q" och "p" talar om för läkaren vilken del av kromosomen som saknas. Det är samma sak för andra raderingar.
Om du har en translokation betyder det att en liten del av två kromosomer – kromosom 11 och kromosom 14 till exempel, byter plats med varandra. När detta händer kallas det "t(11:14)".
Om du har en mutation kan det betyda att du har en extra kromosom. Detta kallas Trisomi 12 (en extra 12:e kromosom). Eller du kan ha andra mutationer som kallas IgHV-mutation eller Tp53-mutation. Alla dessa förändringar kan hjälpa din läkare att utarbeta den bästa behandlingen för dig, så se till att du ber din läkare att förklara dina individuella förändringar.
Du kommer att behöva genomgå cytogenetiska tester när du får diagnosen KLL/SLL och före behandlingar. Cytogenetiska tester är när en forskare tittar på ditt blod- och tumörprov för att kontrollera om det finns genetiska avvikelser (mutationer) som kan vara inblandade i din sjukdom.
Alla med KLL/SLL bör genomgå genetisk testning innan du påbörjar behandlingen.
Vissa av dessa tester behöver du bara göra en gång eftersom resultaten förblir desamma under hela din livstid. Andra tester kan du behöva göra före varje behandling, eller vid olika tidpunkter under din resa med KLL/SLL. Detta beror på att under tidens lopp kan nya genetiska mutationer uppstå som ett resultat av behandling, din sjukdom eller andra faktorer.
De vanligaste cytogenetiska testerna du kommer att ha inkluderar:
IgHV-mutationsstatus
Detta bör du ha innan den första behandlingen endast. IgHV förändras inte över tiden, så det behöver bara testas en gång. Detta kommer att rapporteras som antingen ett muterat IgHV eller ett omuterat IgHV.
FISK-test
Du bör ha detta före första och varje behandling. Genetiska förändringar på ditt FISH-test kan förändras över tiden, så det rekommenderas att det testas innan behandlingen påbörjas första gången, och regelbundet under hela behandlingen. Det kan visa om du har en deletion, en translokation eller en extra kromosom. Detta kommer att rapporteras som del(13q), del(17p), t(11:14) eller Trisomi 12. Även om dessa är de vanligaste varianterna för personer med KLL/SLL kan du ha en annan variant, men rapporteringen kommer att vara liknande dessa.
(FISH står för Flysrörande In Situ Hybridisering och är en testteknik som görs inom patologi)
TP53 mutationsstatus
Du bör ha detta före första och varje behandling. TP53 kan förändras över tid, så det rekommenderas att det testas innan behandlingen påbörjas första gången, och regelbundet under hela behandlingen. TP53 är en gen som ger koden för att ett protein som kallas p53 ska tillverkas. p53 är ett tumörhämmande protein och stoppar cancerceller från att växa. Om du har en TP53-mutation kanske du inte kan göra p53-proteinet, vilket innebär att din kropp inte kan stoppa cancercellerna från att utvecklas.
Varför är det viktigt?
Det är viktigt att förstå dessa eftersom vi vet att inte alla personer med KLL/SLL har samma genetiska variationer. Variationerna ger information till din läkare om vilken typ av behandling som kan fungera, eller sannolikt inte kommer att fungera för just din KLL/SLL.
Tala med din läkare om dessa tester och vad dina resultat betyder för dina behandlingsalternativ.
Det vet vi till exempel om du har en TP53-mutation, en omuterad IgHV eller del(17p) ska du inte få kemoterapi eftersom det inte kommer att fungera för dig. Men detta betyder inte att det inte finns någon behandling. Det finns några riktade behandlingar tillgängliga som kan fungera bra för personer med dessa variationer. Vi kommer att diskutera dessa i nästa avsnitt.
Behandling för KLL/SLL
När alla dina resultat från biopsi, cytogenetiska tester och stadieundersökningar har slutförts kommer din läkare att granska dessa för att bestämma den bästa möjliga behandlingen för dig. På vissa cancercentrum kan din läkare också träffa ett team av specialister för att diskutera det bästa behandlingsalternativet. Detta kallas a multidisciplinärt team (MDT) möte.
Hur väljs min behandlingsplan?
Din läkare kommer att överväga många faktorer om din KLL/SLL. Beslut om när eller om du behöver börja och vilken behandling som är bäst baseras på:
- ditt individuella stadium av lymfom, genetiska förändringar och symtom
- din ålder, tidigare medicinska historia och allmänna hälsa
- ditt nuvarande fysiska och psykiska välbefinnande och patientpreferenser.
Andra test
Din läkare kommer att beställa fler tester innan du påbörjar behandlingen för att säkerställa att ditt hjärta, lungor och njurar klarar av behandlingen. Extra tester kan innefatta ett EKG (elektrokardiogram), lungfunktionstest eller 24-timmars urinuppsamling.
Din läkare eller cancersjuksköterska kan förklara din behandlingsplan och de möjliga biverkningarna för dig. De kan också svara på alla frågor du kan ha. Det är viktigt att du ställer frågor till din läkare och/eller cancersjuksköterska om allt du inte förstår.
Kontakta oss
Att vänta på dina resultat kan vara en tid av extra stress och oro för dig och dina nära och kära. Det är viktigt att utveckla ett starkt nätverk av stöd under denna tid. Du kommer att behöva dem om du också har behandling.
Lymphoma Australia vill vara en del av ditt supportnätverk. Du kan ringa eller mejla Lymphoma Australia Nurse Helpline med dina frågor så kan vi hjälpa dig att få rätt information. Du kan också gå med i våra sociala medier för extra stöd. Vår Lymphoma Down Under-sida på Facebook är också ett bra ställe att få kontakt med andra runt om i Australien och Nya Zeeland som lever med lymfom
Hotline för lymfomvårdssköterska:
Telefon: 1800 953 081
e-post: nurse@lymphoma.org.au
Behandlingsalternativ kan inkludera något av följande:
Titta och vänta (aktiv övervakning)
Omkring 1 av 10 personer med KLL/SLL kanske aldrig behöver behandling. Det kan förbli stabilt med få eller inga symtom i många månader eller år. Men vissa av er kan ha flera behandlingsomgångar följt av remission. Om du inte behöver behandling direkt eller har tid mellan remissionerna kommer du att hanteras med watch and wait (kallas även aktiv övervakning). Det finns många bra behandlingar för KLL tillgängliga, och det kan därför kontrolleras i många år.
Stödjande vård
Stödjande vård är tillgänglig om du står inför allvarlig sjukdom. Det kan hjälpa dig att få färre symtom och bli bättre snabbare.
Leukemiceller (de cancerösa B-cellerna i ditt blod och benmärg) kan växa okontrollerat och tränga ihop din benmärg, blodomloppet, lymfkörtlarna, levern eller mjälten. Eftersom benmärgen är full av CLL/SLL-celler som är för unga för att fungera ordentligt, kommer dina normala blodkroppar att påverkas. Stödjande behandling kan innefatta saker som att du har blod- eller blodplättstransfusioner, eller så kan du ha antibiotika för att förebygga eller behandla infektioner.
Stödjande vård kan innebära en konsultation med ett specialiserat vårdteam (som kardiologi om du har problem med ditt hjärta) eller palliativ vård för att hantera dina symtom. Det kan också vara att föra samtal om dina preferenser för dina vårdbehov i framtiden. Detta kallas Advanced Care Planning.
Palliativ vård
Det är viktigt att veta att det palliativa vårdteamet kan anlitas när som helst under din behandlingsgång, inte bara i slutet av livet. Palliativa vårdteam är bra på att stödja människor med beslut som de behöver fatta mot slutet av sitt liv. Men, de tar inte bara hand om människor som är döende. De är också experter på att hantera svåra att kontrollera symtom när som helst under din resa med KLL/SLL. Så var inte rädd för att be om deras input.
Om du och din läkare bestämmer dig för att använda understödjande vård, eller sluta kurativ behandling för ditt lymfom, kan många saker göras för att hjälpa dig att hålla dig så frisk och bekväm som möjligt under en tid.
Kemoterapi (kemoterapi)
Du kan ha dessa mediciner som en tablett och/eller ges som ett dropp (infusion) i din ven (i blodbanan) på en cancerklinik eller sjukhus. Flera olika kemomediciner kan kombineras med ett immunterapiläkemedel. Kemoterapi dödar snabbväxande celler så kan också påverka några av dina goda celler som växer snabbt och orsaka biverkningar.
Monoklonal antikropp (MAB)
Du kan ha en MAB-infusion på en cancerklinik eller sjukhus. MAB fäster till lymfomcellen och drar till sig andra sjukdomar som bekämpar vita blodkroppar och proteiner till cancern. Detta hjälper ditt eget immunsystem att bekämpa CLL/SLL.
Kemo-immunterapi
Kemoterapi (till exempel FC) kombinerat med immunterapi (till exempel rituximab). Den initiala av immunterapiläkemedlet läggs vanligtvis till förkortningen för kemoterapiregimen, såsom FCR.
Riktad terapi
Du kan ta dessa som en tablett antingen hemma eller på sjukhus. Riktade terapier fäster vid lymfomcellen och blockerar signaler som den behöver för att växa och producera fler celler. Detta stoppar cancern från att växa och gör att lymfomcellerna dör. För mer information om dessa behandlingar, se vår oral terapi faktablad.
Stamcellstransplantation (SCT)
Om du är ung och har aggressiv (snabbväxande) KLL/SLL kan en SCT användas, men detta är sällsynt. För att lära dig mer om stamcellstransplantationer, se faktablad Transplantationer vid lymfom
Starta terapi
Många personer med KLL/SLL kommer inte att behöva behandling när de först diagnostiseras. Istället kommer du att gå på vakt och vänta. Detta är vanligt för personer med sjukdom i stadium 1 eller 2, och även vissa personer med sjukdom i stadium 3.
Om du har stadium 3 eller 4 KLL/SLL kan du behöva påbörja behandling. När du påbörjar behandling för första gången kallas det för förstahandsbehandling. Du kan ha mer än ett läkemedel, och dessa kan inkludera kemoterapi, en monoklonal antikropp eller riktad behandling.
När du har dessa behandlingar kommer du att ha dem i cykler. Det betyder att du kommer att ha behandlingen, sedan en paus och sedan ytterligare en behandlingsomgång. För de flesta personer med KLL/SLL är kemoimmunterapi effektivt för att uppnå en remission (inga tecken på cancer).
Genetiska mutationer och behandling
Vissa genetiska avvikelser kan innebära att riktade terapier kommer att fungera bäst för dig, och andra genetiska avvikelser – eller normal genetik kan innebära att kemoimmunterapi kommer att fungera bäst.
Normal IgHV (omuterad IgHV) ELLER 17p radering ELLER a mutation i din TP53-gen
Din CLL/SLL kommer förmodligen inte att svara på kemoterapi, men det kan svara på en av dessa riktade behandlingar istället:
- Ibrutinib – en riktad behandling som kallas en BTK-hämmare
- Acalabrutinib – en riktad behandling (BTK-hämmare) med eller utan en monoklonal antikropp som kallas obinutuzumab
- Venetoclax & Obinutuzumab – venetoclax är en typ av riktad terapi som kallas en BCL-2-hämmare, obinutuzumab är en monoklonal antikropp
- Idelalisib & rituximab – idelalisib är en riktad behandling som kallas en PI3K-hämmare, och rituximab är en monoklonal antikropp
- Du kan också vara berättigad att delta i en klinisk prövning – fråga din läkare om detta
Viktig information – Ibrutinib och Acalabrutinib är för närvarande TGA-godkända, vilket innebär att de är tillgängliga i Australien. De är dock för närvarande inte PBS listade som förstahandsbehandling vid KLL/SLL. Det betyder att de kostar mycket pengar att komma åt. Det kan vara möjligt att få tillgång till läkemedlen på ”medkännande grunder”, vilket innebär att kostnaden helt eller delvis täcks av läkemedelsföretaget. Om du har normal (omuterad) IgHV, eller 17p deletion, fråga din läkare om medkännande tillgång till dessa mediciner.
Lymfom Australien förespråkar personer med KLL/SLL genom att lämna in en ansökan till Pharmaceutical Benefits Advisory Committee (PBAC) för att utöka PBS-listan för dessa mediciner för förstahandsbehandling; göra dessa mediciner mer tillgängliga för fler personer med KLL/SLL.
Du kan också hjälpa till att öka medvetenheten och lägga in din egen anmälan till PBAC för PBS-noteringen som förstahandsterapi genom klicka här.
Mutated IgHV, eller annan variant än de ovan
Du kan erbjudas standardbehandlingar för KLL/SLL inklusive kemoterapi eller kemoimmunterapi. Immunterapin (rituximab eller obinutuzumab) fungerar bara om dina CLL/SLL-celler har en cellytemarkör som kallas CD20 på dem. Din läkare kan meddela dig om dina celler har CD20.
Det finns några olika mediciner och kombinationer som din läkare kan välja mellan om du har en muterat IgHV . Dessa inkluderar:
- Bendamustine & rituximab (BR) – bendamustin är en kemoterapi och rituximab är en monoklonal antikropp. De ges båda som infusion.
- Fludarabin, ccyklofosfamid & rituximab (FC-R). Fludarabin och cyklofosfamid är kemoterapi och rituximab är en monoklonal antikropp.
- Klorambucil & Obinutuzumab – klorambucil är en kemoterapitablett och obinutuzumab är en monoklonal antikropp. Det ges främst till äldre, mer svaga människor.
- Klorambucil – en kemoterapitablett
- Du kan också vara berättigad att delta i en klinisk prövning
Om du vet namnet på den behandling du ska få kan du hitta mer information här.
Remission och återfall
Efter behandlingen kommer de flesta av er att gå i remission. Remission är en tidsperiod där du inte har några tecken på KLL/SLL kvar i kroppen, eller när KLL/SLL är under kontroll och inte behöver behandling. Remission kan pågå i många år, men så småningom kommer KLL oftast tillbaka (återfall) och en annan behandling ges.
Eldfast CLL / SLL
Få av er kanske inte uppnår remission med din förstahandsbehandling. Om detta händer kallas din CLL / SLL "refraktär". Om du har refraktär KLL/SLL kommer din läkare förmodligen att vilja prova en annan medicin.
Behandling du har om du har refraktär KLL/SLL eller efter ett återfall kallas andrahandsbehandling. Målet med andra linjens behandling är att försätta dig i remission igen.
Om du har ytterligare remission, sedan återfall och få mer behandling, dessa nästa behandlingar kallas tredje linjens behandling, fjärde linjens behandling och så.
Du kan behöva flera typer av behandling för din KLL/SLL. Experter upptäcker nya och mer effektiva behandlingar som ökar längden på remissioner. Om din KLL/SLL inte svarar bra på behandlingen eller om det sker ett återfall mycket snabbt efter behandlingen (inom sex månader) kallas detta refraktär KLL/SLL och en annan typ av behandling kommer att behövas.
Hur andra linjens behandling väljs
Vid tidpunkten för återfall kommer valet av behandling att bero på flera faktorer inklusive.
- Hur länge var du i remission
- Din allmänna hälsa och ålder
- Vilken/vilka KLL-behandlingar du har fått tidigare
- Dina preferenser.
Detta mönster kan upprepa sig under många år. Nya riktade terapier finns tillgängliga för återfall eller refraktär sjukdom och några vanliga behandlingar för återfall av KLL/SLL kan inkludera följande:
- Venetoclax – en riktad terapi (BCL2-hämmare) - En surfplatta
- Ibrutinib (Ibruvica) – en riktad terapi (BTK-hämmare) – tablett
- Acalabrutinib – en riktad terapi (BTK-hämmare) – tablett
- Idelalisib och Rituximab – idelalisib är en riktad terapi (PI3K-hämmare) och rituximab är en monoklonal antikropp. Idelalisib är en tablett och rituximab ges som dropp i dina vener.
Mer information om riktade terapier kan hittas här.
Om du är ung och vältränad (förutom att ha CLL/SLL) kanske du kan ha en Allogen stamcellstransplantation.
Det rekommenderas att när som helst du behöver påbörja nya behandlingar frågar du din läkare om kliniska prövningar som du kan vara berättigad till. Kliniska prövningar är viktiga för att hitta nya läkemedel, eller kombinationer av läkemedel för att förbättra behandlingen av KLL/SLL i framtiden.
De kan också erbjuda dig en chans att prova ett nytt läkemedel, kombination av läkemedel eller andra behandlingar som du inte skulle kunna få utanför prövningen. Om du är intresserad av att delta i en klinisk prövning, fråga din läkare vilka kliniska prövningar du är berättigad till.
Vissa behandlingar testas för KLL/SLL
Det finns många behandlingar och nya behandlingskombinationer som för närvarande testas i kliniska prövningar runt om i världen för patienter med både nydiagnostiserad och återfallande KLL. Några terapier som undersöks är;
- Venetoclax kombinationsbehandling – med venetoclax med andra typer av behandling
- Zanubrutinib – en kapsel som är en riktad terapi (BTK-hämmare)
- Chimär antigenreceptor T-cellsterapi (CAR T-cellsterapi)
Du kan också läsa vår 'Förstå kliniska prövningar faktablad eller besök vår webbsida för mer information om kliniska prövningar
Prognos för KLL/SLL – och vad som händer när behandlingen avslutas
Prognosen tittar på vad det förväntade resultatet av din KLL/SLL kommer att bli och vilken påverkan din behandling sannolikt kommer att ha.
KLL/SLL går inte att bota med nuvarande behandlingar. Detta betyder att när du väl har fått diagnosen kommer du att ha KLL/SLL för resten av ditt liv...Men många lever fortfarande ett långt och hälsosamt liv med KLL/SLL. Syftet eller avsikten med behandlingen är att hålla KLL/SLL på en hanterbar nivå och säkerställa att du har få eller inga symtom som påverkar din livskvalitet.
Alla med KLL/SLL har olika riskfaktorer inklusive ålder, medicinsk historia och genetik. Så det är väldigt svårt att prata om prognos i generell mening. Det rekommenderas att du pratar med din specialistläkare om dina egna riskfaktorer och hur dessa kan påverka din prognos.
Överlevnad – Att leva med cancer
En hälsosam livsstil eller några positiva livsstilsförändringar efter behandling kan vara till stor hjälp för din återhämtning. Det finns många saker du kan göra för att hjälpa dig att leva bra med CLL/SLL.
Många människor upplever att efter en cancerdiagnos, eller behandling, förändras deras mål och prioriteringar i livet. Att lära känna vad din "nya normala" är kan ta tid och vara frustrerande. Förväntningarna på din familj och dina vänner kan vara annorlunda än dina. Du kan känna dig isolerad, trött eller hur många olika känslor som helst som kan förändras varje dag. Huvudmålen efter behandlingen för din KLL/SLL är att komma tillbaka till livet och:
- vara så aktiv som möjligt i ditt arbete, din familj och andra livsroller
- minska biverkningar och symtom på cancern och dess behandling
- identifiera och hantera eventuella sena biverkningar
- hjälpa dig att hålla dig så självständig som möjligt
- förbättra din livskvalitet och bibehålla en god mental hälsa
Cancerrehabilitering
Olika typer av cancerrehabilitering kan rekommenderas till dig. Detta kan betyda vilken som helst av ett brett utbud av tjänster som:
- sjukgymnastik, smärtbehandling
- kost- och träningsplanering
- känslomässig, karriär- och ekonomisk rådgivning
Vi har några bra tips i våra faktablad nedan:
- Rädsla för att cancer ska återkomma och skanningsångest
- Sömnhantering och lymfom
- Träning och lymfom
- Trötthet och lymfom
- Sexualitet och intimitet
- Emotionell påverkan av lymfomdiagnostik och behandling
- Emotionell påverkan av att leva med lymfom
- Emotionell påverkan av lymfom efter avslutad lymfombehandling
- Ta hand om någon med lymfom
- Emotionell påverkan av återfall eller refraktärt lymfom
- Kompletterande och alternativa terapier: Lymfom
- Egenvård och lymfom
- Näring och lymfom
Transformerat lymfom (Richters transformation)
Vad är transformation
Ett transformerat lymfom är ett lymfom som initialt diagnostiserades som indolent (långsamt växande) men som har förvandlats till en aggressiv (snabbväxande) sjukdom.
Transformation är sällsynt, men kan inträffa om gener i de indolenta lymfomcellerna skadas med tiden. Detta kan hända naturligt, eller som ett resultat av vissa behandlingar, vilket gör att cellerna växer snabbare. När detta händer i CLL / SLL kallas det Richters syndrom (RS).
Om detta händer kan din KLL/SLL förvandlas till en typ av lymfom som kallas diffust stort B-cellslymfom (DLBCL) eller ännu mer sällan ett T-cellslymfom.
För mer information om transformerat lymfom, se vår faktablad här.