ภาพรวมของมะเร็งเม็ดเลือดขาวชนิดเรื้อรัง Lymphocytic (CLL) / Small Lymphocytic Lymphoma (SLL)
CLL พบได้บ่อยกว่า SLL และเป็นมะเร็ง B-cell ในผู้ใหญ่ที่พบมากเป็นอันดับสองในผู้ที่มีอายุมากกว่า 70 ปี นอกจากนี้ยังพบได้บ่อยในผู้ชายมากกว่าผู้หญิง และไม่ค่อยส่งผลกระทบต่อผู้ที่มีอายุน้อยกว่า 40 ปี
มะเร็งต่อมน้ำเหลืองชนิดไม่รุนแรงส่วนใหญ่ไม่สามารถรักษาให้หายได้ ซึ่งหมายความว่าเมื่อคุณได้รับการวินิจฉัยว่าเป็น CLL / SLL แล้ว คุณจะเป็นมะเร็งไปตลอดชีวิต อย่างไรก็ตาม เนื่องจากมันเติบโตช้า บางคนสามารถมีชีวิตที่สมบูรณ์ได้โดยไม่มีอาการและไม่จำเป็นต้องได้รับการรักษาใดๆ อีกหลายคนจะมีอาการในระยะหนึ่งและจำเป็นต้องได้รับการรักษา
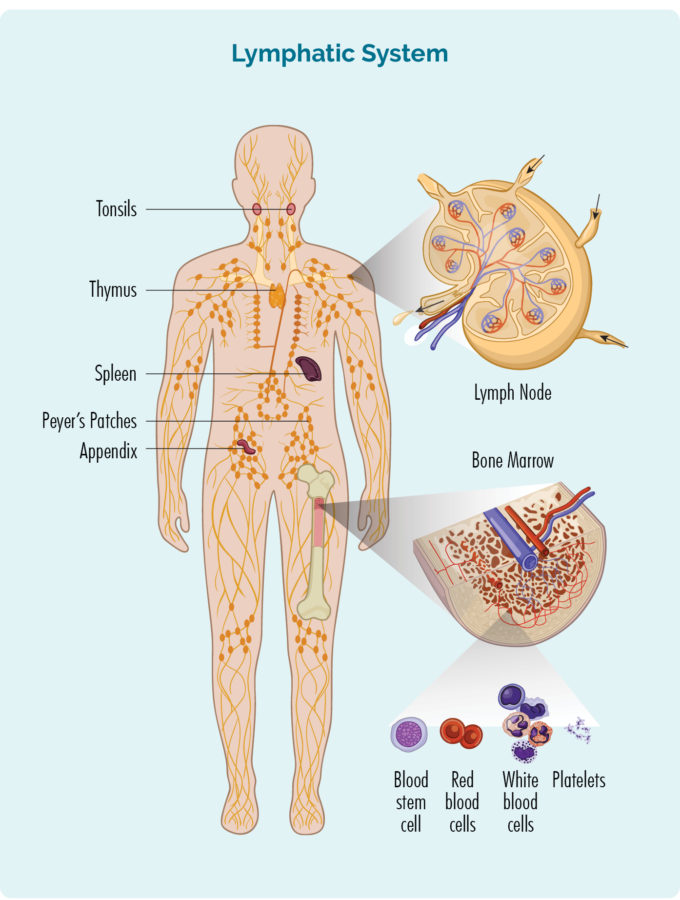
เพื่อให้เข้าใจ CLL / SLL คุณจำเป็นต้องทราบข้อมูลเล็กน้อยเกี่ยวกับเซลล์เม็ดเลือดขาว B-Cell ของคุณ
ลิมโฟไซต์ B-Cell:
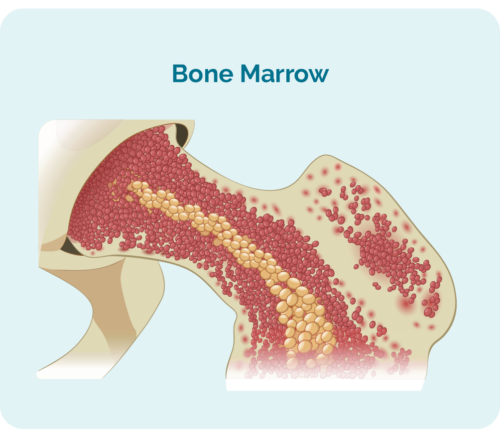
- สร้างจากไขกระดูก (ส่วนที่เป็นรูพรุนตรงกลางกระดูก) แต่มักจะอาศัยอยู่ในม้ามและต่อมน้ำเหลือง
- เป็นเซลล์เม็ดเลือดขาวชนิดหนึ่ง
- ต่อสู้กับการติดเชื้อและโรคต่าง ๆ เพื่อให้คุณแข็งแรง
- จดจำการติดเชื้อที่คุณมีในอดีต ดังนั้นหากคุณได้รับเชื้อเดิมอีกครั้ง ระบบภูมิคุ้มกันของร่างกายของคุณสามารถต่อสู้กับมันได้อย่างมีประสิทธิภาพและรวดเร็วยิ่งขึ้น
- สามารถเดินทางผ่านระบบน้ำเหลืองไปยังส่วนใดส่วนหนึ่งของร่างกายเพื่อต่อสู้กับการติดเชื้อหรือโรคต่างๆ
จะเกิดอะไรขึ้นกับเซลล์ B ของคุณเมื่อคุณมี CLL / SLL
เมื่อคุณมี CLL / SLL ลิมโฟไซต์ B-cell ของคุณ:
- เกิดความผิดปกติและเติบโตอย่างควบคุมไม่ได้ ส่งผลให้มี B-cell lymphocytes มากเกินไป
- ไม่ตายเมื่อมันควรจะหลีกทางให้กับเซลล์ใหม่ที่แข็งแรง
- เติบโตเร็วเกินไป ดังนั้นพวกเขาจึงมักไม่พัฒนาอย่างเหมาะสมและไม่สามารถทำงานอย่างถูกต้องเพื่อต่อสู้กับการติดเชื้อและโรคต่างๆ
- สามารถกินพื้นที่ในไขกระดูกของคุณมากจนเซลล์เม็ดเลือดอื่นๆ เช่น เซลล์เม็ดเลือดแดงและเกล็ดเลือดอาจไม่สามารถเติบโตได้อย่างถูกต้อง
ทำความเข้าใจกับ CLL/ SLL
ศาสตราจารย์ Con Tam ผู้เชี่ยวชาญด้านโลหิตวิทยา CLL/ SLL จากเมลเบิร์น อธิบาย CLL/SLL และตอบคำถามบางข้อที่คุณอาจมี
วิดีโอนี้ถ่ายทำในเดือนกันยายน 2022
ประสบการณ์ของผู้ป่วยกับ CLL
ไม่ว่าคุณจะได้รับข้อมูลจากแพทย์และพยาบาลมากน้อยเพียงใด การรับฟังจากผู้ที่มีประสบการณ์ CLL / SLL เป็นการส่วนตัวก็สามารถช่วยได้
ด้านล่างนี้เรามีวิดีโอเรื่องราวของ Warren ที่เขาและภรรยา Kate แบ่งปันประสบการณ์กับ CLL คลิกที่วิดีโอหากคุณต้องการดู
อาการของ CLL / SLL
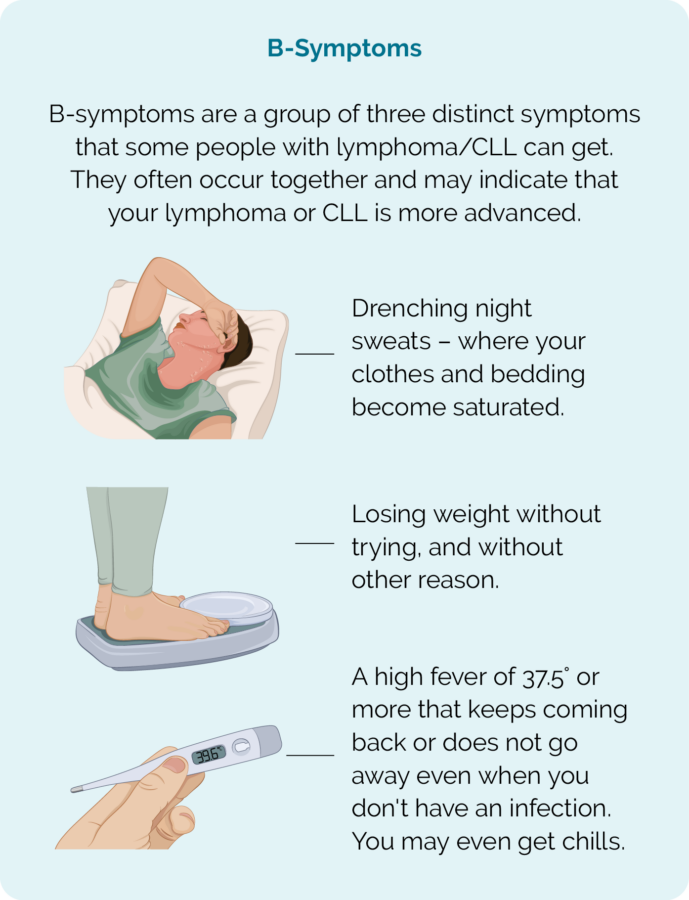
CLL / SLL เป็นมะเร็งที่เติบโตช้า ดังนั้นคุณอาจไม่มีอาการใด ๆ ในขณะที่คุณได้รับการวินิจฉัย บ่อยครั้งคุณจะได้รับการวินิจฉัยหลังจากตรวจเลือดหรือตรวจร่างกายเพื่อหาสาเหตุอื่น ในความเป็นจริงหลายคนที่มี CLL / SLL มีชีวิตที่ยืนยาว อย่างไรก็ตาม คุณอาจมีอาการในบางช่วงขณะใช้ชีวิตร่วมกับ CLL / SLL
อาการที่คุณอาจได้รับ
- เหนื่อยผิดปกติ (เหนื่อย) ความเหนื่อยล้าประเภทนี้จะไม่ดีขึ้นหลังจากพักผ่อนหรือนอนหลับ
- กระหืดกระหอบ
- ช้ำหรือมีเลือดออกง่ายกว่าปกติ
- การติดเชื้อที่ไม่หายไปหรือกลับมาอีกเรื่อยๆ
- เหงื่อออกตอนกลางคืนมากกว่าปกติ
- ลดน้ำหนักโดยไม่ต้องพยายาม
- ก้อนใหม่ที่คอ ใต้วงแขน ขาหนีบ หรือบริเวณอื่นๆ ของร่างกาย ก้อนเหล่านี้มักไม่มีอาการเจ็บปวด
- ปริมาณเลือดต่ำเช่น:
- โรคโลหิตจาง - ฮีโมโกลบินต่ำ (Hb) Hb เป็นโปรตีนในเซลล์เม็ดเลือดแดงที่นำออกซิเจนไปทั่วร่างกาย
- ภาวะเกล็ดเลือดต่ำ - เกล็ดเลือดต่ำ เกล็ดเลือดช่วยให้เลือดจับตัวเป็นก้อน คุณจึงไม่มีเลือดออกและช้ำง่าย เกล็ดเลือดเรียกอีกอย่างว่า thrombocytes
- Neutropenia - เซลล์เม็ดเลือดขาวต่ำที่เรียกว่านิวโทรฟิล นิวโทรฟิลต่อสู้กับการติดเชื้อและโรค
- B-อาการ (ดูภาพ)
เมื่อใดควรปรึกษาแพทย์
มักมีสาเหตุอื่นๆ สำหรับอาการเหล่านี้ เช่น การติดเชื้อ ระดับกิจกรรม ความเครียด ยาบางชนิด หรืออาการแพ้ แต่มันเป็นสิ่งสำคัญที่คุณ พบแพทย์ของคุณหากคุณพบอาการเหล่านี้เป็นเวลานานกว่าหนึ่งสัปดาห์ หรือหากเกิดขึ้นกะทันหันโดยไม่ทราบสาเหตุ
การวินิจฉัย CLL / SLL เป็นอย่างไร
แพทย์ของคุณอาจวินิจฉัย CLL / SLL ได้ยาก อาการต่างๆ มักจะคลุมเครือ และคล้ายกับอาการที่คุณอาจมีร่วมกับโรคอื่นๆ ทั่วไป เช่น การติดเชื้อและภูมิแพ้ นอกจากนี้ คุณอาจไม่มีอาการใดๆ ดังนั้นจึงเป็นเรื่องยากที่จะทราบว่าเมื่อใดควรมองหา CLL / SLL แต่หากคุณไปพบแพทย์ด้วยอาการข้างต้น อาจต้องตรวจเลือดและตรวจร่างกาย
หากพวกเขาสงสัยว่าคุณอาจเป็นมะเร็งเม็ดเลือด เช่น มะเร็งต่อมน้ำเหลืองหรือมะเร็งเม็ดเลือดขาว พวกเขาจะแนะนำให้ตรวจเพิ่มเติมเพื่อให้เห็นภาพที่ดีขึ้นว่าเกิดอะไรขึ้น
ขริบ
ในการวินิจฉัย CLL / SLL คุณจะต้องตัดชิ้นเนื้อของต่อมน้ำเหลืองที่บวมและไขกระดูกของคุณ การตรวจชิ้นเนื้อคือการนำเนื้อเยื่อชิ้นเล็ก ๆ ออกและตรวจดูในห้องปฏิบัติการภายใต้กล้องจุลทรรศน์ แพทย์อายุรเวชจะคอยดูวิธีการและดูว่าเซลล์ของคุณเติบโตเร็วแค่ไหน
มีหลายวิธีในการรับการตรวจชิ้นเนื้อที่ดีที่สุด แพทย์ของคุณจะสามารถพูดคุยเกี่ยวกับประเภทที่ดีที่สุดสำหรับสถานการณ์ของคุณได้ การตรวจชิ้นเนื้อที่พบได้บ่อย ได้แก่ :
การตรวจชิ้นเนื้อของโหนด Excisional
การตรวจชิ้นเนื้อชนิดนี้จะกำจัดต่อมน้ำเหลืองทั้งหมด หากต่อมน้ำเหลืองของคุณอยู่ใกล้กับผิวหนังและคลำได้ง่าย คุณอาจต้องใช้ยาชาเฉพาะที่เพื่อทำให้บริเวณนั้นชา จากนั้น แพทย์จะทำการกรีด (หรือที่เรียกว่าการผ่า) ที่ผิวหนังบริเวณใกล้หรือเหนือต่อมน้ำเหลือง ต่อมน้ำเหลืองของคุณจะถูกผ่าออก คุณอาจมีรอยเย็บหลังจากขั้นตอนนี้และมีการแต่งกายเล็กน้อยที่ด้านบน
หากต่อมน้ำเหลืองอยู่ลึกเกินกว่าที่แพทย์จะคลำได้ คุณอาจต้องทำการตัดชิ้นเนื้อออกในห้องผ่าตัดของโรงพยาบาล คุณอาจได้รับยาชาทั่วไปซึ่งเป็นยาเพื่อให้คุณหลับในขณะที่ต่อมน้ำเหลืองถูกเอาออก หลังจากการตัดชิ้นเนื้อ คุณจะมีบาดแผลเล็กๆ และอาจมีการเย็บแผลโดยมีผ้าปิดแผลด้านบนเล็กน้อย
แพทย์หรือพยาบาลจะบอกคุณถึงวิธีการดูแลแผล และเมื่อพวกเขาต้องการพบคุณอีกครั้งเพื่อตัดไหม
การตรวจชิ้นเนื้อแกนหรือเข็มละเอียด
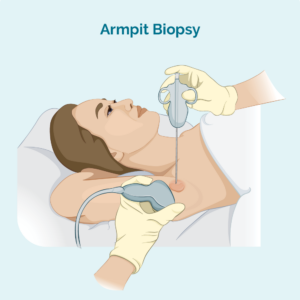
การตรวจชิ้นเนื้อชนิดนี้ใช้เฉพาะตัวอย่างจากต่อมน้ำเหลืองที่ได้รับผลกระทบเท่านั้น ไม่สามารถตัดต่อมน้ำเหลืองออกทั้งหมดได้ แพทย์ของคุณจะใช้เข็มหรืออุปกรณ์พิเศษอื่นๆ ในการเก็บตัวอย่าง คุณมักจะมียาชาเฉพาะที่ หากต่อมน้ำเหลืองอยู่ลึกเกินกว่าที่แพทย์จะมองเห็นและคลำได้ คุณอาจต้องทำการตรวจชิ้นเนื้อในแผนกรังสีวิทยา วิธีนี้มีประโยชน์สำหรับการตรวจชิ้นเนื้อลึกขึ้น เพราะรังสีแพทย์สามารถใช้อัลตราซาวนด์หรือเอ็กซ์เรย์เพื่อดูต่อมน้ำเหลืองและตรวจดูให้แน่ใจว่าได้ปักเข็มในจุดที่ถูกต้อง
การตรวจชิ้นเนื้อด้วยเข็มแกนให้ตัวอย่างชิ้นเนื้อขนาดใหญ่กว่าการตรวจชิ้นเนื้อด้วยเข็มละเอียด
การตรวจชิ้นเนื้อไขกระดูก
การตรวจชิ้นเนื้อนี้ใช้ตัวอย่างจากไขกระดูกที่อยู่ตรงกลางกระดูกของคุณ โดยปกติจะดึงมาจากสะโพก แต่ขึ้นอยู่กับสถานการณ์ของแต่ละคน อาจดึงมาจากกระดูกส่วนอื่นๆ เช่น กระดูกหน้าอก (กระดูกสันอก)
คุณจะได้รับยาชาเฉพาะที่และอาจมียาระงับประสาท แต่คุณจะต้องตื่นสำหรับขั้นตอนนี้ คุณอาจได้รับยาบรรเทาอาการปวดด้วย แพทย์จะแทงเข็มผ่านผิวหนังและเข้าไปในกระดูกของคุณเพื่อเอาตัวอย่างไขกระดูกชิ้นเล็กๆ
คุณอาจได้รับชุดสำหรับเปลี่ยนหรือสามารถสวมใส่เสื้อผ้าของคุณเองได้ หากคุณใส่เสื้อผ้าของตัวเอง ให้แน่ใจว่าเสื้อผ้าหลวมและเข้าถึงสะโพกได้ง่าย
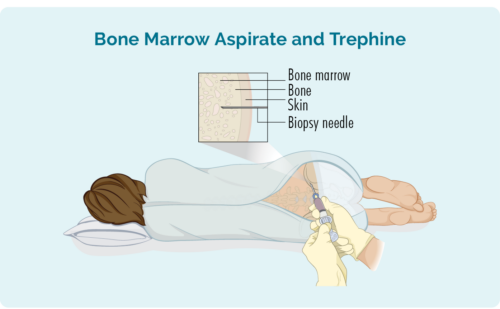
การทดสอบชิ้นเนื้อของคุณ
การตรวจชิ้นเนื้อและการตรวจเลือดของคุณจะถูกส่งไปยังพยาธิวิทยาและดูภายใต้กล้องจุลทรรศน์ วิธีนี้จะทำให้แพทย์ทราบได้ว่า CLL / SLL อยู่ในไขกระดูก เลือด และต่อมน้ำเหลืองหรือไม่ หรือจำกัดอยู่เพียงหนึ่งหรือสองบริเวณเหล่านี้
นักพยาธิวิทยาจะทำการทดสอบเซลล์เม็ดเลือดขาวของคุณอีกครั้งที่เรียกว่า "flow cytometry" นี่คือการทดสอบพิเศษเพื่อดูโปรตีนหรือ "เครื่องหมายบนผิวเซลล์" บนลิมโฟไซต์ของคุณที่ช่วยในการวินิจฉัย CLL / SLL หรือมะเร็งต่อมน้ำเหลืองชนิดย่อยอื่น ๆ โปรตีนและเครื่องหมายเหล่านี้ยังสามารถให้ข้อมูลแก่แพทย์เกี่ยวกับประเภทของการรักษาที่อาจได้ผลดีที่สุดสำหรับคุณ
รอผล
อาจใช้เวลาหลายสัปดาห์กว่าจะได้รับผลการทดสอบทั้งหมดของคุณกลับมา การรอผลลัพธ์เหล่านี้อาจเป็นช่วงเวลาที่ยากลำบากมาก การพูดคุยกับครอบครัวหรือเพื่อน ที่ปรึกษาหรือติดต่อเราที่ Lymphoma Australia อาจช่วยได้ คุณสามารถติดต่อพยาบาลผู้ดูแลมะเร็งต่อมน้ำเหลืองของเราได้ทางอีเมล อีเมล: nurse@lymphoma.org.au หรือโทร 1800 953 081
คุณอาจต้องการเข้าร่วมกลุ่มโซเชียลมีเดียของเราเพื่อแชทกับคนอื่นๆ ที่เคยอยู่ในสถานการณ์คล้ายๆ กัน คุณสามารถหาเราได้ที่:
การจัดเตรียม CLL / SLL
ระยะที่แพทย์ของคุณสามารถอธิบายได้ว่าร่างกายของคุณได้รับผลกระทบจากมะเร็งต่อมน้ำเหลืองมากน้อยเพียงใด และเซลล์มะเร็งต่อมน้ำเหลืองมีการเจริญเติบโตอย่างไร
คุณอาจต้องทำการทดสอบเพิ่มเติมเพื่อค้นหาเวทีของคุณ
หากต้องการทราบข้อมูลเพิ่มเติมเกี่ยวกับการจัดเตรียม โปรดคลิกที่ตัวสลับด้านล่าง
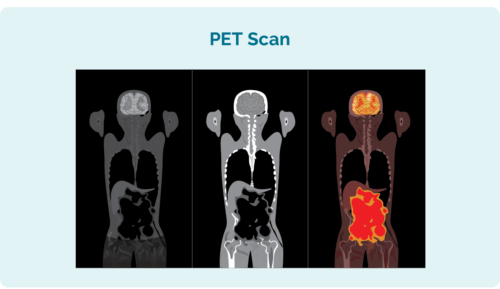
การทดสอบเพิ่มเติมที่คุณอาจต้องดูว่า CLL / SLL ของคุณมีสเปรดมากเพียงใด ได้แก่:
- การสแกนเอกซเรย์ปล่อยโพซิตรอน (PET) นี่คือการสแกนของคุณ ทั้งร่างกาย ที่สว่างขึ้นในพื้นที่ที่อาจได้รับผลกระทบจาก CLL / SLL ผลลัพธ์อาจดูคล้ายกับรูปภาพทางด้านซ้าย
- การตรวจเอกซเรย์คอมพิวเตอร์ (CT) scan วิธีนี้ให้การสแกนที่ละเอียดกว่าการเอ็กซ์เรย์ แต่สแกนเฉพาะบริเวณ เช่น หน้าอกหรือหน้าท้องของคุณ
- การเจาะเอว – แพทย์ของคุณจะใช้เข็มเพื่อเก็บตัวอย่างของเหลวจากบริเวณใกล้กระดูกสันหลังของคุณ ทำเพื่อตรวจสอบว่ามะเร็งต่อมน้ำเหลืองอยู่ในสมองหรือไขสันหลังหรือไม่ คุณอาจไม่ต้องการการทดสอบนี้ แต่แพทย์จะแจ้งให้คุณทราบหากคุณต้องทำ
ความแตกต่างที่สำคัญอย่างหนึ่งใน CLL / SLL (นอกเหนือจากตำแหน่งที่ตั้ง) คือวิธีการจัดฉาก
การแสดงละครหมายถึงอะไร?
หลังจากที่คุณได้รับการวินิจฉัยแล้ว แพทย์จะดูผลการทดสอบทั้งหมดเพื่อหาว่า CLL / SLL ของคุณอยู่ในขั้นใด การแสดงละครบอกแพทย์:
- CLL / SLL ในร่างกายของคุณเท่าไหร่
- ร่างกายของคุณมีเซลล์มะเร็งบีเซลล์อยู่กี่ส่วนและ
- ร่างกายของคุณรับมือกับโรคนี้อย่างไร
ระบบการจัดเตรียมนี้จะพิจารณา CLL ของคุณเพื่อดูว่าคุณทำหรือไม่มีสิ่งต่อไปนี้:
- เม็ดเลือดขาวในเลือดหรือไขกระดูกของคุณมีระดับสูง - สิ่งนี้เรียกว่าลิมโฟไซโทซิส (lim-foe-cy-toe-sis)
- ต่อมน้ำเหลืองบวม - ต่อมน้ำเหลือง (limf-a-den-op-ah-thee)
- ม้ามโต – ม้ามโต (splen-oh-meg-ah-lee)
- ระดับเม็ดเลือดแดงในเลือดของคุณต่ำ - โรคโลหิตจาง (อะ-นี-มี-ยะ)
- ระดับเกล็ดเลือดต่ำในเลือดของคุณ - ภาวะเกล็ดเลือดต่ำ (throm-bow-cy-toe-pee-nee-yah)
- ตับโต – ตับโต (hep-at-o-meg-a-lee)
แต่ละขั้นตอนหมายถึงอะไร
| ไร่ ระยะที่ 0 | Lymphocytosis และไม่มีการขยายตัวของต่อมน้ำเหลือง ม้าม หรือตับ และมีจำนวนเม็ดเลือดแดงและเกล็ดเลือดใกล้เคียงปกติ |
| ไร่ ระยะที่ 1 | Lymphocytosis และต่อมน้ำเหลืองโต ม้ามและตับไม่ขยาย จำนวนเม็ดเลือดแดงและเกล็ดเลือดเป็นปกติหรือต่ำเพียงเล็กน้อย |
| ไร่ ระยะที่ 2 | Lymphocytosis บวกกับม้ามโต (และอาจเป็นตับโต) โดยมีหรือไม่มีต่อมน้ำเหลืองโตก็ได้ จำนวนเม็ดเลือดแดงและเกล็ดเลือดอยู่ในเกณฑ์ปกติหรือต่ำเพียงเล็กน้อยเท่านั้น |
| ไร่ ระยะที่ 3 | Lymphocytosis ร่วมกับโรคโลหิตจาง (มีเม็ดเลือดแดงน้อยเกินไป) โดยมีหรือไม่มีต่อมน้ำเหลืองโต ม้าม หรือตับ เกล็ดเลือดใกล้ปกติ |
| ไร่ ระยะที่ 4 | Lymphocytosis ร่วมกับภาวะเกล็ดเลือดต่ำ (เกล็ดเลือดน้อยเกินไป) โดยมีหรือไม่มีภาวะโลหิตจาง ต่อมน้ำเหลืองโต ม้ามหรือตับโต |
*Lymphocytosis หมายถึงมีเซลล์เม็ดเลือดขาวในเลือดหรือไขกระดูกมากเกินไป
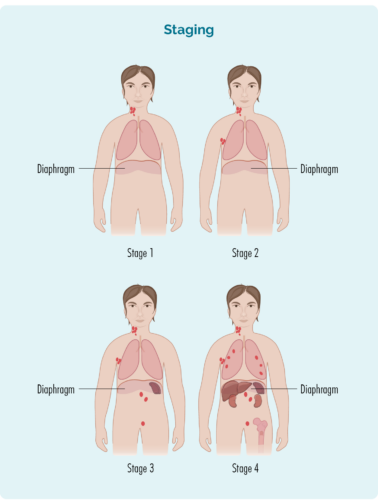
เวทีของคุณสร้างขึ้นจาก:
- จำนวนและตำแหน่งของต่อมน้ำเหลืองที่ได้รับผลกระทบ
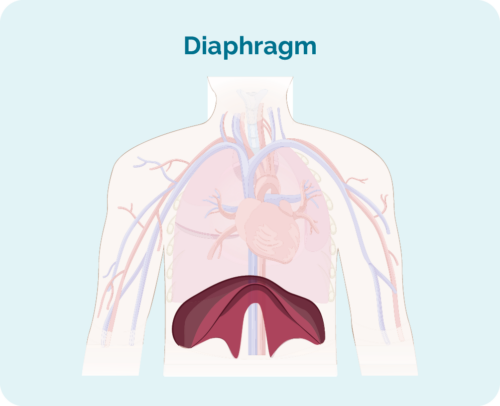
- ถ้าต่อมน้ำเหลืองที่ได้รับผลกระทบอยู่เหนือ ด้านล่าง หรือทั้งสองข้างของไดอะแฟรม (กะบังลมของคุณเป็นกล้ามเนื้อรูปโดมขนาดใหญ่ใต้กรงซี่โครงที่แยกหน้าอกออกจากช่องท้อง)
- หากโรคแพร่กระจายไปยังไขกระดูกหรือไปยังอวัยวะอื่นๆ เช่น ตับ ปอด กระดูกหรือผิวหนัง
| เวที 1 | ต่อมน้ำเหลืองข้างใดข้างหนึ่งได้รับผลกระทบ ไม่ว่าจะอยู่เหนือหรือใต้ไดอะแฟรม* |
| เวที 2 | บริเวณต่อมน้ำเหลืองตั้งแต่ XNUMX แห่งขึ้นไปจะได้รับผลกระทบในด้านเดียวกันของไดอะแฟรม* |
| เวที 3 | มีผลกระทบต่อบริเวณต่อมน้ำเหลืองอย่างน้อยหนึ่งจุดด้านบนและอย่างน้อยหนึ่งจุดบริเวณต่อมน้ำเหลืองด้านล่างไดอะแฟรม* |
| เวที 4 | มะเร็งต่อมน้ำเหลืองอยู่ในต่อมน้ำเหลืองหลายต่อมและแพร่กระจายไปยังส่วนอื่นๆ ของร่างกาย (เช่น กระดูก ปอด ตับ) |
นอกจากนี้ อาจมีตัวอักษร "E" อยู่หลังเวที E หมายความว่าคุณมี SLL บางส่วนในอวัยวะนอกระบบน้ำเหลือง เช่น ตับ ปอด กระดูก หรือผิวหนัง | |
คำถามสำหรับแพทย์ของคุณก่อนเริ่มการรักษา
การพบแพทย์อาจทำให้คุณเครียดได้ และการเรียนรู้เกี่ยวกับโรคและการรักษาที่อาจเกิดขึ้นก็เหมือนกับการเรียนรู้ภาษาใหม่ เมื่อเรียนรู้
อาจเป็นเรื่องยากที่จะทราบว่าควรถามคำถามใดเมื่อคุณเริ่มการรักษา ถ้าคุณไม่รู้ สิ่งที่คุณไม่รู้ คุณจะรู้ได้อย่างไรว่าจะถามอะไร
การมีข้อมูลที่ถูกต้องจะช่วยให้คุณรู้สึกมั่นใจมากขึ้นและรู้ว่าควรคาดหวังอะไร นอกจากนี้ยังสามารถช่วยให้คุณวางแผนล่วงหน้าสำหรับสิ่งที่คุณต้องการ
เรารวบรวมรายการคำถามที่คุณอาจพบว่ามีประโยชน์ แน่นอน สถานการณ์ของทุกคนไม่เหมือนกัน ดังนั้นคำถามเหล่านี้จึงไม่ครอบคลุมทุกอย่าง แต่เป็นการเริ่มต้นที่ดี
คลิกที่ลิงค์ด้านล่างเพื่อดาวน์โหลด PDF สำหรับคำถามสำหรับแพทย์ของคุณ
ทำความเข้าใจเกี่ยวกับพันธุศาสตร์ CLL / SLL ของคุณ
มีปัจจัยทางพันธุกรรมหลายอย่างที่อาจเกี่ยวข้องกับ CLL / SLL ของคุณ บางคนอาจมีส่วนในการพัฒนาโรคของคุณ และบางคนก็ให้ข้อมูลที่เป็นประโยชน์เกี่ยวกับวิธีการรักษาที่ดีที่สุดสำหรับคุณ หากต้องการทราบว่ามีปัจจัยทางพันธุกรรมใดบ้างที่เกี่ยวข้อง คุณจะต้องทำการทดสอบทางเซลล์พันธุศาสตร์
การทดสอบทางไซโตจีเนติกส์
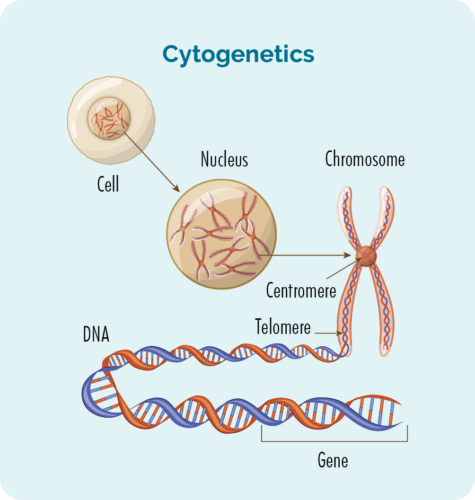
การทดสอบทางเซลล์พันธุศาสตร์จะทำกับเลือดและการตรวจชิ้นเนื้อของคุณเพื่อค้นหาการเปลี่ยนแปลงในโครโมโซมหรือยีนของคุณ เรามักจะมีโครโมโซม 23 คู่ แต่ถ้าคุณมี CLL / SLL โครโมโซมของคุณอาจดูแตกต่างออกไปเล็กน้อย
โครโมโซม
เซลล์ทั้งหมดในร่างกายของเรา (ยกเว้นเซลล์เม็ดเลือดแดง) มีนิวเคลียสซึ่งเป็นที่ซึ่งพบโครโมโซมของเรา โครโมโซมภายในเซลล์เป็นสายยาวของ DNA (กรดดีออกซีไรโบนิวคลีอิก) DNA เป็นส่วนหลักของโครโมโซมที่เก็บคำสั่งของเซลล์ และส่วนนี้เรียกว่ายีน
ยีน
ยีนบอกโปรตีนและเซลล์ในร่างกายของคุณว่ามีลักษณะหรือทำหน้าที่อย่างไร หากมีการเปลี่ยนแปลง (การแปรผันหรือการกลายพันธุ์) ในโครโมโซมหรือยีนเหล่านี้ โปรตีนและเซลล์ของคุณจะทำงานไม่ถูกต้อง และคุณสามารถเกิดโรคต่างๆ ได้ ด้วย CLL / SLL การเปลี่ยนแปลงเหล่านี้สามารถเปลี่ยนวิธีพัฒนาและเติบโตของเซลล์เม็ดเลือดขาว B-cell ของคุณ ทำให้พวกเขากลายเป็นมะเร็ง
การเปลี่ยนแปลงหลักสามประการที่สามารถเกิดขึ้นได้กับ CLL / SLL เรียกว่า การลบ การโยกย้าย และการกลายพันธุ์
การกลายพันธุ์ทั่วไปใน CLL / SLL
การลบคือเมื่อส่วนหนึ่งของโครโมโซมของคุณหายไป หากการลบของคุณเป็นส่วนหนึ่งของโครโมโซมคู่ที่ 13 หรือ 17 จะเรียกว่า “del(13q)” หรือ “del(17p)” "q" และ "p" บอกแพทย์ว่าส่วนใดของโครโมโซมหายไป เช่นเดียวกับการลบอื่นๆ
หากคุณมีการย้ายตำแหน่ง หมายความว่าส่วนเล็กๆ ของโครโมโซมสองตัว เช่น โครโมโซม 11 และโครโมโซม 14 สลับตำแหน่งกัน เมื่อสิ่งนี้เกิดขึ้น จะเรียกว่า “t(11:14)”
หากคุณเกิดการกลายพันธุ์ อาจหมายความว่าคุณมีโครโมโซมเกินมา สิ่งนี้เรียกว่า Trisomy 12 (โครโมโซมที่ 12 พิเศษ) หรือคุณอาจมีการกลายพันธุ์อื่นๆ ที่เรียกว่าการกลายพันธุ์ของ IgHV หรือการกลายพันธุ์ของ Tp53 การเปลี่ยนแปลงทั้งหมดนี้สามารถช่วยให้แพทย์ของคุณทำการรักษาที่ดีที่สุดสำหรับคุณ ดังนั้นโปรดขอให้แพทย์อธิบายการเปลี่ยนแปลงของคุณ
คุณจะต้องทำการทดสอบทางเซลล์พันธุศาสตร์เมื่อคุณได้รับการวินิจฉัยว่าเป็น CLL / SLL และก่อนการรักษา การทดสอบทางเซลล์วิทยาคือเมื่อนักวิทยาศาสตร์ตรวจเลือดและตัวอย่างเนื้องอกของคุณ เพื่อตรวจหาความแปรปรวนทางพันธุกรรม (การกลายพันธุ์) ที่อาจเกี่ยวข้องกับโรคของคุณ
ทุกคนที่มี CLL / SLL ควรได้รับการทดสอบทางพันธุกรรมก่อนที่คุณจะเริ่มการรักษา
การทดสอบเหล่านี้บางอย่างคุณจะต้องมีเพียงครั้งเดียวเท่านั้น เนื่องจากผลลัพธ์จะคงเดิมตลอดอายุการใช้งานของคุณ การทดสอบอื่นๆ คุณอาจต้องทำก่อนการรักษาทุกครั้ง หรือหลายครั้งตลอดการเดินทางด้วย CLL/SLL เนื่องจากในช่วงเวลาหนึ่ง การกลายพันธุ์ทางพันธุกรรมใหม่สามารถเกิดขึ้นได้จากผลการรักษา โรคของคุณ หรือปัจจัยอื่นๆ
การทดสอบทางเซลล์พันธุศาสตร์ทั่วไปที่คุณต้องทำได้แก่:
สถานะการกลายพันธุ์ของ IgHV
คุณควรมีสิ่งนี้ก่อนการรักษาครั้งแรก เท่านั้น. IgHV ไม่เปลี่ยนแปลงเมื่อเวลาผ่านไป ดังนั้นจึงจำเป็นต้องทดสอบเพียงครั้งเดียว สิ่งนี้จะถูกรายงานว่าเป็น IgHV กลายพันธุ์หรือ IgHV ที่ไม่กลายพันธุ์
การทดสอบปลา
คุณควรมีสิ่งนี้ก่อนการรักษาครั้งแรกและทุกครั้ง การเปลี่ยนแปลงทางพันธุกรรมในการทดสอบ FISH ของคุณสามารถเปลี่ยนแปลงได้ตลอดเวลา ดังนั้นขอแนะนำให้ทำการทดสอบก่อนเริ่มการรักษาในครั้งแรก และอย่างสม่ำเสมอตลอดการรักษาของคุณ มันสามารถแสดงว่าคุณมีโครโมโซมที่ถูกลบ การโยกย้าย หรือโครโมโซมเพิ่มเติม สิ่งนี้จะถูกรายงานเป็น del(13q), del(17p), t(11:14) หรือ Trisomy 12 แม้ว่าสิ่งเหล่านี้จะเป็นรูปแบบที่พบได้บ่อยที่สุดสำหรับผู้ที่มี CLL /SLL คุณอาจมีรูปแบบที่แตกต่างกัน อย่างไรก็ตาม การรายงานจะเป็น คล้ายกับสิ่งเหล่านี้
(ปลาย่อมาจาก Fเรืองแสง In Situ Hybridisation และเป็นเทคนิคการทดสอบทางพยาธิวิทยา)
สถานะการกลายพันธุ์ของ TP53
คุณควรมีสิ่งนี้ก่อนการรักษาครั้งแรกและทุกครั้ง TP53 สามารถเปลี่ยนแปลงได้ตลอดเวลา ดังนั้นจึงแนะนำให้ทดสอบก่อนเริ่มการรักษาในครั้งแรก และเป็นประจำตลอดการรักษาของคุณ TP53 เป็นยีนที่ให้รหัสสำหรับโปรตีนที่เรียกว่า p53 ที่จะสร้าง p53 เป็นเนื้องอกที่ยับยั้งโปรตีนและหยุดเซลล์มะเร็งไม่ให้เติบโต หากคุณมีการกลายพันธุ์ของ TP53 คุณอาจไม่สามารถสร้างโปรตีน p53 ได้ ซึ่งหมายความว่าร่างกายของคุณไม่สามารถหยุดการพัฒนาเซลล์มะเร็งได้
ทำไมมันถึงสำคัญ?
สิ่งสำคัญคือต้องเข้าใจสิ่งเหล่านี้ เนื่องจากเรารู้ว่าไม่ใช่ทุกคนที่มี CLL / SLL จะมีความผันแปรทางพันธุกรรมเหมือนกัน รูปแบบต่างๆ ให้ข้อมูลแก่แพทย์ของคุณเกี่ยวกับประเภทของการรักษาที่อาจได้ผล หรืออาจไม่ได้ผลกับ CLL / SLL เฉพาะของคุณ
โปรดปรึกษาแพทย์ของคุณเกี่ยวกับการทดสอบเหล่านี้และผลลัพธ์ของคุณมีความหมายอย่างไรสำหรับตัวเลือกการรักษาของคุณ
ตัวอย่างเช่น เรารู้ หากคุณมีการกลายพันธุ์ของ TP53, IgHV หรือ del(17p) ที่ไม่กลายพันธุ์ คุณไม่ควรได้รับเคมีบำบัด เพราะมันจะไม่เหมาะกับคุณ แต่ไม่ได้หมายความว่าไม่มีการรักษา มีการรักษาเฉพาะจุดที่สามารถทำงานได้ดีสำหรับผู้ที่มีรูปแบบเหล่านี้ เราจะพูดถึงสิ่งเหล่านี้ในหัวข้อถัดไป
การรักษา CLL / SLL
เมื่อผลลัพธ์ทั้งหมดของคุณจากการตรวจชิ้นเนื้อ การทดสอบทางเซลล์พันธุศาสตร์ และการสแกนระยะเสร็จสิ้น แพทย์ของคุณจะตรวจสอบสิ่งเหล่านี้เพื่อตัดสินใจว่าการรักษาที่ดีที่สุดสำหรับคุณ ที่ศูนย์มะเร็งบางแห่ง แพทย์ของคุณอาจพบกับทีมผู้เชี่ยวชาญเพื่อหารือเกี่ยวกับทางเลือกการรักษาที่ดีที่สุด สิ่งนี้เรียกว่า ทีมสหสาขาวิชาชีพ (MDT) การประชุม
แผนการรักษาของฉันถูกเลือกอย่างไร?
แพทย์ของคุณจะพิจารณาปัจจัยหลายอย่างเกี่ยวกับ CLL/SLL ของคุณ การตัดสินใจว่าเมื่อใดหรือหากจำเป็นต้องเริ่มและการรักษาแบบใดที่ดีที่สุดจะขึ้นอยู่กับ:
- ระยะของมะเร็งต่อมน้ำเหลือง การเปลี่ยนแปลงทางพันธุกรรม และอาการของคุณ
- อายุ ประวัติทางการแพทย์ในอดีต และสุขภาพทั่วไปของคุณ
- ความเป็นอยู่ที่ดีทั้งทางร่างกายและจิตใจและความต้องการของผู้ป่วยในปัจจุบัน
การทดสอบอื่น ๆ
แพทย์ของคุณจะสั่งการตรวจเพิ่มเติมก่อนที่คุณจะเริ่มการรักษาเพื่อให้แน่ใจว่าหัวใจ ปอด และไตของคุณสามารถรับมือกับการรักษาได้ การทดสอบเพิ่มเติมอาจรวมถึง ECG (คลื่นไฟฟ้าหัวใจ) การทดสอบการทำงานของปอด หรือการเก็บปัสสาวะ 24 ชั่วโมง
แพทย์หรือพยาบาลด้านมะเร็งของคุณสามารถอธิบายแผนการรักษาและผลข้างเคียงที่อาจเกิดขึ้นกับคุณได้ พวกเขายังสามารถตอบคำถามใด ๆ ที่คุณอาจมี สิ่งสำคัญคือคุณต้องถามคำถามแพทย์และ/หรือพยาบาลมะเร็งเกี่ยวกับสิ่งที่คุณไม่เข้าใจ
สอบถามเพิ่มเติม
การรอผลตรวจอาจเป็นช่วงเวลาแห่งความเครียดและความกังวลสำหรับคุณและคนที่คุณรัก สิ่งสำคัญคือต้องพัฒนาเครือข่ายการสนับสนุนที่แข็งแกร่งในช่วงเวลานี้ คุณจะต้องการมันหากคุณได้รับการรักษาด้วย
Lymphoma Australia ต้องการเป็นส่วนหนึ่งของเครือข่ายสนับสนุนของคุณ คุณสามารถโทรศัพท์หรือส่งอีเมลถึง Lymphoma Australia Nurse Helpline เพื่อสอบถามข้อสงสัยของคุณ และเราสามารถช่วยให้คุณได้รับข้อมูลที่ถูกต้อง คุณยังสามารถเข้าร่วมหน้าโซเชียลมีเดียของเราเพื่อรับการสนับสนุนเพิ่มเติม เพจ Lymphoma Down Under ของเราบน Facebook ยังเป็นสถานที่ที่ยอดเยี่ยมในการเชื่อมต่อกับผู้อื่นในออสเตรเลียและนิวซีแลนด์ที่ป่วยเป็นมะเร็งต่อมน้ำเหลือง
สายด่วนพยาบาลมะเร็งต่อมน้ำเหลือง:
โทรศัพท์: 1800 953 081
อีเมล: อีเมล: nurse@lymphoma.org.au
ตัวเลือกการรักษาอาจรวมถึงสิ่งต่อไปนี้:
ดูและรอ (การตรวจสอบที่ใช้งานอยู่)
ประมาณ 1 ใน 10 คนที่มี CLL / SLL อาจไม่ต้องการการรักษา อาจคงตัวโดยมีอาการเพียงเล็กน้อยหรือไม่มีเลยเป็นเวลาหลายเดือนหรือหลายปี แต่บางท่านอาจมีการรักษาหลายรอบตามด้วยอาการทุเลา หากคุณไม่ต้องการการรักษาในทันทีหรือมีเวลาระหว่างระยะการทุเลา คุณจะได้รับการจัดการด้วยการเฝ้าดูและรอ (เรียกอีกอย่างว่าการตรวจติดตามเชิงรุก) มีการรักษาที่ดีสำหรับ CLL มากมาย ดังนั้นจึงสามารถควบคุมได้เป็นเวลาหลายปี
การดูแลแบบประคับประคอง
มีการดูแลแบบประคับประคองหากคุณกำลังเผชิญกับโรคร้ายแรง สามารถช่วยให้คุณมีอาการน้อยลงและดีขึ้นเร็วขึ้น
เซลล์มะเร็งเม็ดเลือดขาว (บีเซลล์ที่เป็นมะเร็งในเลือดและไขกระดูกของคุณ) อาจเติบโตอย่างควบคุมไม่ได้และเบียดเสียดไขกระดูก กระแสเลือด ต่อมน้ำเหลือง ตับ หรือม้าม เนื่องจากไขกระดูกเต็มไปด้วยเซลล์ CLL / SLL ที่อายุน้อยเกินกว่าที่จะทำงานได้อย่างถูกต้อง เซลล์เม็ดเลือดปกติของคุณจะได้รับผลกระทบ การรักษาแบบประคับประคองอาจรวมถึงสิ่งต่างๆ เช่น คุณถ่ายเลือดหรือเกล็ดเลือด หรือคุณอาจใช้ยาปฏิชีวนะเพื่อป้องกันหรือรักษาการติดเชื้อ
การดูแลแบบประคับประคองอาจเกี่ยวข้องกับการปรึกษาหารือกับทีมดูแลเฉพาะทาง (เช่น โรคหัวใจ หากคุณมีปัญหาเกี่ยวกับหัวใจ) หรือการดูแลแบบประคับประคองเพื่อจัดการกับอาการของคุณ นอกจากนี้ยังสามารถสนทนาเกี่ยวกับความต้องการด้านการดูแลสุขภาพของคุณในอนาคต สิ่งนี้เรียกว่าการวางแผนการดูแลขั้นสูง
การดูแลแบบประคับประคอง
สิ่งสำคัญคือต้องทราบว่าสามารถเรียกทีม Palliative Care ได้ตลอดเวลาในระหว่างเส้นทางการรักษาของคุณ ไม่ใช่แค่ในช่วงบั้นปลายของชีวิต ทีมการดูแลแบบประคับประคองนั้นยอดเยี่ยมในการสนับสนุนผู้คนด้วยการตัดสินใจที่พวกเขาต้องทำในช่วงสุดท้ายของชีวิต แต่พวกเขาไม่เพียงแค่ดูแลคนที่กำลังจะตายเท่านั้น พวกเขายังเป็นผู้เชี่ยวชาญในการจัดการอาการที่ควบคุมได้ยากได้ตลอดเวลาตลอดการเดินทางของคุณด้วย CLL / SLL ดังนั้นอย่ากลัวที่จะขอข้อมูลจากพวกเขา
หากคุณและแพทย์ตัดสินใจที่จะใช้การดูแลแบบประคับประคองหรือหยุดการรักษามะเร็งต่อมน้ำเหลือง มีหลายสิ่งหลายอย่างที่สามารถทำได้เพื่อช่วยให้คุณมีสุขภาพที่ดีและสบายตัวมากที่สุดเท่าที่จะเป็นไปได้ในบางครั้ง
เคมีบำบัด (คีโม)
คุณอาจมียาเหล่านี้เป็นยาเม็ดและ/หรือให้แบบหยด (ฉีด) เข้าเส้นเลือดของคุณ (เข้าสู่กระแสเลือด) ที่คลินิกมะเร็งหรือโรงพยาบาล ยาเคมีบำบัดหลายชนิดอาจใช้ร่วมกับยาภูมิคุ้มกันบำบัด คีโมฆ่าเซลล์ที่เติบโตเร็ว ดังนั้นอาจส่งผลต่อเซลล์ที่ดีบางส่วนที่เติบโตเร็วทำให้เกิดผลข้างเคียง
โมโนโคลนอลแอนติบอดี (MAB)
คุณอาจได้รับการฉีดยา MAB ที่คลินิกมะเร็งหรือโรงพยาบาล MABs ยึดติดกับเซลล์มะเร็งต่อมน้ำเหลืองและดึงดูดโรคอื่น ๆ ที่ต่อสู้เซลล์เม็ดเลือดขาวและโปรตีนกับมะเร็ง สิ่งนี้จะช่วยให้ระบบภูมิคุ้มกันของคุณต่อสู้กับ CLL / SLL
เคมีบำบัดภูมิคุ้มกัน
เคมีบำบัด (เช่น FC) ร่วมกับภูมิคุ้มกันบำบัด (เช่น rituximab) ตัวย่อของยาภูมิคุ้มกันบำบัดมักจะถูกเพิ่มเข้าไปในตัวย่อของสูตรยาเคมีบำบัด เช่น FCR
เป้าหมายการบำบัด
คุณสามารถใช้เป็นแท็บเล็ตได้ทั้งที่บ้านหรือในโรงพยาบาล การรักษาแบบกำหนดเป้าหมายจะยึดติดกับเซลล์มะเร็งต่อมน้ำเหลืองและบล็อกสัญญาณที่จำเป็นต้องเติบโตและผลิตเซลล์มากขึ้น สิ่งนี้จะหยุดการเจริญเติบโตของมะเร็งและทำให้เซลล์มะเร็งต่อมน้ำเหลืองตาย สำหรับข้อมูลเพิ่มเติมเกี่ยวกับการรักษาเหล่านี้ โปรดดูของเรา แผ่นข้อมูลการรักษาช่องปาก.
การปลูกถ่ายสเต็มเซลล์ (วท.)
หากคุณยังเด็กและมี CLL / SLL ที่ก้าวร้าว (เติบโตเร็ว) อาจใช้ SCT แต่สิ่งนี้หายาก หากต้องการเรียนรู้เพิ่มเติมเกี่ยวกับการปลูกถ่ายสเต็มเซลล์ โปรดดูเอกสารข้อเท็จจริง การปลูกถ่ายในมะเร็งต่อมน้ำเหลือง
การเริ่มต้นบำบัด
หลายคนที่มี CLL/SLL จะไม่ต้องการการรักษาเมื่อได้รับการวินิจฉัยครั้งแรก แต่คุณจะเฝ้ารอต่อไป นี่เป็นเรื่องปกติสำหรับผู้ที่เป็นโรคระยะที่ 1 หรือ 2 และแม้แต่บางคนที่เป็นโรคระยะที่ 3
หากคุณมี CLL/SLL ระยะที่ 3 หรือ 4 คุณอาจต้องเริ่มการรักษา เมื่อคุณเริ่มการรักษาเป็นครั้งแรก จะเรียกว่าการรักษาขั้นแรก คุณอาจมียามากกว่าหนึ่งชนิด และอาจรวมถึงเคมีบำบัด โมโนโคลนอลแอนติบอดี หรือการรักษาแบบเจาะจง
เมื่อคุณทำทรีตเมนต์เหล่านี้ คุณจะต้องทำเป็นรอบ นั่นหมายความว่าคุณจะได้รับการรักษา จากนั้นหยุดพัก จากนั้นจึงทำการรักษาอีกรอบ (รอบ) สำหรับคนส่วนใหญ่ที่มีการรักษาด้วยเคมีบำบัดด้วยเคมีบำบัดแบบ CLL/SLL จะมีประสิทธิผลในการบรรเทาอาการ (ไม่มีสัญญาณของมะเร็ง)
การกลายพันธุ์ทางพันธุกรรมและการรักษา
ความผิดปกติทางพันธุกรรมบางอย่างอาจหมายความว่าการรักษาที่ตรงเป้าหมายจะได้ผลดีที่สุดสำหรับคุณ และความผิดปกติทางพันธุกรรมอื่นๆ หรือพันธุกรรมปกติอาจหมายความว่าการรักษาด้วยเคมีบำบัดจะได้ผลดีที่สุด
IgHV ปกติ (IgHV ที่ไม่กลายพันธุ์) หรือ ลบ 17p หรือ การกลายพันธุ์ในยีน TP53 ของคุณ
CLL/SLL ของคุณ อาจจะไม่ตอบสนองต่อการรักษาด้วยเคมีบำบัดแต่อาจตอบสนองต่อหนึ่งในการรักษาที่ตรงเป้าหมายเหล่านี้แทน:
- Ibrutinib – การรักษาแบบกำหนดเป้าหมายที่เรียกว่าตัวยับยั้ง BTK
- Acalabrutinib – การบำบัดแบบกำหนดเป้าหมาย (ตัวยับยั้ง BTK) ที่มีหรือไม่มีโมโนโคลนอลแอนติบอดีที่เรียกว่า obinutuzumab
- Venetoclax & Obinutuzumab – venetoclax เป็นการรักษาแบบกำหนดเป้าหมายที่เรียกว่า BCL-2 inhibitor, obinutuzumab เป็นโมโนโคลนอลแอนติบอดี
- Idelalisib & rituximab – idelalisib เป็นการรักษาแบบกำหนดเป้าหมายที่เรียกว่า PI3K inhibitor และ rituximab เป็น monoclonal antibody
- คุณอาจมีสิทธิ์เข้าร่วมการทดลองทางคลินิกด้วย – สอบถามแพทย์ของคุณเกี่ยวกับเรื่องนี้
ข้อมูลที่สำคัญ – ปัจจุบัน Ibrutinib และ Acalabrutinib ได้รับการอนุมัติจาก TGA ซึ่งหมายความว่ามีจำหน่ายในออสเตรเลีย อย่างไรก็ตาม ขณะนี้ PBS ไม่ได้อยู่ในรายการการรักษาบรรทัดแรกใน CLL/SLL ซึ่งหมายความว่าพวกเขาต้องเสียเงินเป็นจำนวนมากในการเข้าถึง อาจเป็นไปได้ที่จะเข้าถึงยาจาก “เหตุที่เห็นอกเห็นใจ” ซึ่งหมายความว่าบริษัทยาเป็นผู้รับผิดชอบค่าใช้จ่ายบางส่วนหรือทั้งหมด ถ้าคุณมี IgHV ปกติ (ไม่กลายพันธุ์) หรือการลบ 17pให้สอบถามแพทย์ของคุณเกี่ยวกับการเข้าถึงยาเหล่านี้อย่างเห็นอกเห็นใจ
มะเร็งต่อมน้ำเหลืองในออสเตรเลียกำลังสนับสนุนผู้ที่มี CLL/SLL โดยยื่นเรื่องต่อคณะกรรมการที่ปรึกษาด้านผลประโยชน์ทางเภสัชกรรม (PBAC) เพื่อขยายรายชื่อ PBS สำหรับยาเหล่านี้สำหรับการรักษาขั้นแรก ทำให้ผู้คนที่มี CLL/SLL สามารถเข้าถึงยาเหล่านี้ได้มากขึ้น
คุณยังสามารถช่วยสร้างความตระหนักและยื่นข้อเสนอของคุณเองต่อ PBAC เพื่อให้รายการ PBS เป็นการบำบัดขั้นแรกโดย คลิกที่นี่
MIgHV ที่ใช้แล้วหรือรูปแบบอื่นนอกเหนือจากข้างต้น
คุณอาจได้รับการรักษามาตรฐานสำหรับ CLL/SLL รวมถึงเคมีบำบัดหรือเคมีบำบัด การบำบัดด้วยภูมิคุ้มกัน (rituximab หรือ obinutuzumab) จะใช้ได้ผลก็ต่อเมื่อเซลล์ CLL/SLL ของคุณมีเครื่องหมายบนผิวเซลล์ที่เรียกว่า CD20 กับพวกเขา แพทย์ของคุณสามารถแจ้งให้คุณทราบได้ว่าเซลล์ของคุณมี CD20 หรือไม่
มียาและชุดค่าผสมที่แตกต่างกันเล็กน้อยที่แพทย์ของคุณสามารถเลือกได้หากคุณมี IgHV กลายพันธุ์ . ซึ่งรวมถึง:
- เบนดามัสทีน & rituximab (BR) – เบนดามัสทีนเป็นเคมีบำบัด และ rituximab เป็นโมโนโคลนอลแอนติบอดี พวกเขาทั้งสองได้รับเป็นยา
- ฟลูดาราบีน cไซโคลฟอสฟาไมด์ & rituximab (FC-R) Fludarabine และ cyclophosphamide เป็นยาเคมีบำบัด และ rituximab เป็นโมโนโคลนอลแอนติบอดี
- Chlorambucil & Obinutuzumab – chlorambucil เป็นยาเคมีบำบัดแบบเม็ด และ obinutuzumab เป็นโมโนโคลนอลแอนติบอดี ส่วนใหญ่มอบให้กับผู้สูงอายุที่อ่อนแอกว่า
- Chlorambucil - ยาเคมีบำบัดแบบเม็ด
- คุณอาจมีสิทธิ์เข้าร่วมการทดลองทางคลินิก
หากคุณทราบชื่อการรักษาที่คุณจะมี คุณสามารถค้นหาได้ ข้อมูลเพิ่มเติมที่นี่.
การให้อภัยและการกำเริบของโรค
หลังการรักษา พวกคุณส่วนใหญ่จะเข้าสู่ภาวะทุเลา การทุเลาคือระยะเวลาที่คุณไม่มีสัญญาณของ CLL/SLL หลงเหลืออยู่ในร่างกายของคุณ หรือเมื่อ CLL/SLL อยู่ภายใต้การควบคุมและไม่ต้องการการรักษา การทุเลาสามารถคงอยู่ได้นานหลายปี แต่ในที่สุด CLL มักจะกลับมา (กำเริบ) และได้รับการรักษาที่ต่างออกไป
วัสดุทนไฟ CLL / SLL
บางท่านอาจไม่ได้รับการให้อภัยด้วยการรักษาขั้นแรกของคุณ หากสิ่งนี้เกิดขึ้น CLL / SLL ของคุณจะเรียกว่า "วัสดุทนไฟ" หากคุณมี CLL / SLL ที่ทนไฟ แพทย์ของคุณอาจต้องการลองใช้ยาตัวอื่น
การรักษาที่คุณได้รับหากคุณมี CLL / SLL ที่ดื้อต่อยาหรือหลังการกำเริบของโรคเรียกว่าการบำบัดด้วยวิธีที่สอง เป้าหมายของการรักษาแบบที่สองคือการทำให้คุณหายเป็นปกติอีกครั้ง
หากคุณมีอาการทุเลาเพิ่มเติม แล้วกลับเป็นซ้ำและรับการรักษามากขึ้น การรักษาต่อไปเหล่านี้เรียกว่าการรักษาแนวที่สาม การรักษาแนวที่สี่ และอื่นๆ
คุณอาจต้องการการรักษาหลายประเภทสำหรับ CLL/SLL ของคุณ ผู้เชี่ยวชาญกำลังค้นพบวิธีการรักษาแบบใหม่และมีประสิทธิภาพมากขึ้นซึ่งจะเพิ่มระยะเวลาของการทุเลา หาก CLL/SLL ของคุณไม่ตอบสนองที่ดีต่อการรักษาหรือมีอาการกำเริบอย่างรวดเร็วหลังการรักษา (ภายในหกเดือน) สิ่งนี้เรียกว่า CLL/SLL ที่ดื้อต่อการรักษา และจำเป็นต้องใช้การรักษาประเภทอื่น
วิธีเลือกการรักษาแบบบรรทัดที่สอง
ในขณะที่อาการกำเริบ การเลือกวิธีการรักษาจะขึ้นอยู่กับปัจจัยหลายประการ ได้แก่
- ระยะเวลาที่คุณอยู่ในการให้อภัย
- สุขภาพทั่วไปและอายุของคุณ
- การรักษา CLL ใดที่คุณเคยได้รับในอดีต
- การตั้งค่าของคุณ
รูปแบบนี้อาจเกิดขึ้นซ้ำอีกหลายปี การรักษาแบบมุ่งเป้าแบบใหม่มีให้สำหรับโรคที่กำเริบหรือโรคดื้อการรักษา และการรักษาทั่วไปบางอย่างสำหรับ CLL/SLL ที่กำเริบอาจรวมถึงสิ่งต่อไปนี้:
- Venetoclax – การบำบัดแบบกำหนดเป้าหมาย (ตัวยับยั้ง BCL2) – แท็บเล็ต
- อิบรูตินิบ (Ibruvica) – การบำบัดแบบกำหนดเป้าหมาย (ตัวยับยั้ง BTK) – ยาเม็ด
- อะคาลาบรูตินิบ – การบำบัดแบบกำหนดเป้าหมาย (ตัวยับยั้ง BTK) – ยาเม็ด
- Idelalisib และ Rituximab – idelalisib เป็นการรักษาแบบกำหนดเป้าหมาย (ตัวยับยั้ง PI3K) และ rituximab เป็นโมโนโคลนอลแอนติบอดี Idelalisib เป็นยาเม็ดและให้ rituximab เป็นหยดเข้าเส้นเลือดของคุณ
สามารถดูข้อมูลเพิ่มเติมเกี่ยวกับการรักษาแบบกำหนดเป้าหมายได้ ที่นี่
หากคุณอายุยังน้อยและเหมาะสม (นอกเหนือจากการมี CLL/SLL) คุณอาจมี การปลูกถ่ายเซลล์ต้นกำเนิด Allogeneic.
ขอแนะนำว่าเมื่อใดก็ตามที่คุณจำเป็นต้องเริ่มการรักษาใหม่ ให้สอบถามแพทย์ของคุณเกี่ยวกับการทดลองทางคลินิกที่คุณอาจมีสิทธิ์ได้รับ การทดลองทางคลินิกมีความสำคัญในการค้นหายาใหม่หรือยาผสมเพื่อปรับปรุงการรักษา CLL / SLL ในอนาคต
พวกเขายังสามารถเสนอโอกาสให้คุณลองยาใหม่ การผสมผสานยา หรือการรักษาอื่นๆ ที่คุณไม่สามารถทำได้นอกระยะทดลอง หากคุณสนใจที่จะเข้าร่วมการทดลองทางคลินิก ให้สอบถามแพทย์ของคุณว่าคุณมีสิทธิ์ได้รับการทดลองทางคลินิกแบบใด
การรักษาบางอย่างกำลังทดสอบสำหรับ CLL / SLL
มีการรักษามากมายและการผสมผสานการรักษาใหม่ๆ ที่กำลังได้รับการทดสอบในการทดลองทางคลินิกทั่วโลกสำหรับผู้ป่วยทั้งที่ได้รับการวินิจฉัยใหม่และ CLL ที่กลับเป็นซ้ำ การบำบัดบางอย่างที่อยู่ระหว่างการตรวจสอบ ได้แก่
- การบำบัดแบบผสมผสาน Venetoclax – การใช้ venetoclax ร่วมกับการรักษาประเภทอื่น
- Zanubrutinib – แคปซูลที่เป็นการรักษาแบบกำหนดเป้าหมาย (ตัวยับยั้ง BTK)
- การบำบัดด้วย T-cell ตัวรับแอนติเจน Chimeric (การบำบัดด้วยเซลล์ T-CAR)
คุณยังสามารถอ่าน 'ทำความเข้าใจเกี่ยวกับการทดลองทางคลินิก' เอกสารข้อเท็จจริงหรือเยี่ยมชมของเรา เวปไซด์ สำหรับข้อมูลเพิ่มเติมเกี่ยวกับการทดลองทางคลินิก
การพยากรณ์โรคสำหรับ CLL / SLL – และจะเกิดอะไรขึ้นเมื่อการรักษาสิ้นสุดลง
การพยากรณ์โรคจะดูว่าผลลัพธ์ที่คาดหวังของ CLL / SLL ของคุณจะเป็นอย่างไร และสิ่งที่ส่งผลต่อการรักษาของคุณ
CLL / SLL ไม่สามารถรักษาได้ด้วยการรักษาในปัจจุบัน ซึ่งหมายความว่าเมื่อคุณได้รับการวินิจฉัยแล้ว คุณจะมี CLL / SLL ไปตลอดชีวิต….แต่หลายคนยังคงมีชีวิตที่ยืนยาวและมีสุขภาพดีด้วย CLL / SLL วัตถุประสงค์หรือความตั้งใจของการรักษาคือเพื่อให้ CLL / SLL อยู่ในระดับที่สามารถจัดการได้ และให้แน่ใจว่าคุณไม่มีอาการเพียงเล็กน้อยหรือไม่มีเลยที่ส่งผลต่อคุณภาพชีวิตของคุณ
ทุกคนที่มี CLL / SLL มีปัจจัยเสี่ยงที่แตกต่างกัน รวมถึงอายุ ประวัติทางการแพทย์ และพันธุกรรม ดังนั้นจึงเป็นเรื่องยากมากที่จะพูดถึงการพยากรณ์โรคในความหมายทั่วไป ขอแนะนำให้คุณพูดคุยกับแพทย์ผู้เชี่ยวชาญของคุณเกี่ยวกับปัจจัยเสี่ยงของคุณเอง และปัจจัยเหล่านี้อาจส่งผลต่อการพยากรณ์โรคของคุณอย่างไร
การรอดชีวิต - อยู่กับมะเร็ง
การใช้ชีวิตที่มีสุขภาพดีหรือการเปลี่ยนแปลงวิถีชีวิตในเชิงบวกหลังการรักษาสามารถช่วยให้คุณฟื้นตัวได้อย่างมาก มีหลายสิ่งที่คุณสามารถทำได้เพื่อช่วยให้คุณใช้ชีวิตได้ดีกับ CLL / SLL
หลายคนพบว่าหลังจากการวินิจฉัยโรคมะเร็งหรือการรักษาแล้ว เป้าหมายและลำดับความสำคัญในชีวิตของพวกเขาเปลี่ยนไป การทำความเข้าใจว่า 'ความปกติใหม่' ของคุณคืออะไรอาจต้องใช้เวลาและน่าหงุดหงิด ความคาดหวังของครอบครัวและเพื่อนของคุณอาจแตกต่างไปจากคุณ คุณอาจรู้สึกโดดเดี่ยว เหนื่อยล้า หรือมีอารมณ์ต่างๆ มากมายที่สามารถเปลี่ยนแปลงได้ในแต่ละวัน เป้าหมายหลักหลังการรักษา CLL / SLL ของคุณคือการกลับคืนสู่ชีวิตและ:
- กระตือรือร้นมากที่สุดเท่าที่จะเป็นไปได้ในการทำงาน ครอบครัว และบทบาทอื่นๆ ในชีวิต
- ลดผลข้างเคียงและอาการของโรคมะเร็งและการรักษา
- ระบุและจัดการผลข้างเคียงที่ล่าช้า
- ช่วยให้คุณเป็นอิสระมากที่สุด
- ปรับปรุงคุณภาพชีวิตของคุณและรักษาสุขภาพจิตที่ดี
การฟื้นฟูสมรรถภาพมะเร็ง
การบำบัดรักษามะเร็งประเภทต่างๆ อาจแนะนำให้คุณ ซึ่งอาจหมายถึงบริการที่หลากหลายเช่น:
- กายภาพบำบัด การจัดการความเจ็บปวด
- การวางแผนโภชนาการและการออกกำลังกาย
- การให้คำปรึกษาด้านอารมณ์ อาชีพ และการเงิน
เรามีเคล็ดลับดีๆ บางประการในเอกสารข้อเท็จจริงด้านล่าง:
- กลัวการเกิดซ้ำของมะเร็งและสแกนความวิตกกังวล
- การจัดการการนอนหลับและมะเร็งต่อมน้ำเหลือง
- การออกกำลังกายกับมะเร็งต่อมน้ำเหลือง
- ความเหนื่อยล้าและมะเร็งต่อมน้ำเหลือง
- เรื่องเพศและความใกล้ชิด
- ผลกระทบทางอารมณ์ของการวินิจฉัยและการรักษามะเร็งต่อมน้ำเหลือง
- ผลกระทบทางอารมณ์ของการอยู่กับมะเร็งต่อมน้ำเหลือง
- ผลกระทบทางอารมณ์ของมะเร็งต่อมน้ำเหลืองหลังจากเสร็จสิ้นการรักษามะเร็งต่อมน้ำเหลือง
- การดูแลผู้ที่เป็นมะเร็งต่อมน้ำเหลือง
- ผลกระทบทางอารมณ์ของมะเร็งต่อมน้ำเหลืองที่กำเริบหรือดื้อต่อยา
- การรักษาเสริมและทางเลือก: มะเร็งต่อมน้ำเหลือง
- การดูแลตนเองกับมะเร็งต่อมน้ำเหลือง
- โภชนาการกับมะเร็งต่อมน้ำเหลือง
มะเร็งต่อมน้ำเหลืองที่แปลงร่าง (การเปลี่ยนแปลงของริกเตอร์)
การเปลี่ยนแปลงคืออะไร
มะเร็งต่อมน้ำเหลืองที่กลายร่างเป็นมะเร็งต่อมน้ำเหลืองที่ได้รับการวินิจฉัยในตอนแรกว่าไม่รุนแรง (เติบโตช้า) แต่ได้เปลี่ยนเป็นโรคที่ลุกลาม (เติบโตเร็ว)
การเปลี่ยนแปลงเกิดขึ้นได้ยาก แต่อาจเกิดขึ้นได้หากยีนในเซลล์มะเร็งต่อมน้ำเหลืองที่ก่อมะเร็งได้รับความเสียหายเมื่อเวลาผ่านไป สิ่งนี้สามารถเกิดขึ้นได้เองตามธรรมชาติหรือเป็นผลมาจากการรักษาบางอย่าง ทำให้เซลล์เติบโตเร็วขึ้น เมื่อสิ่งนี้เกิดขึ้นใน CLL / SLL จะเรียกว่า Richter's Syndrome (RS)
หากสิ่งนี้เกิดขึ้น CLL / SLL ของคุณอาจเปลี่ยนเป็นมะเร็งต่อมน้ำเหลืองชนิดหนึ่งที่เรียกว่า Diffuse Large B-cell Lymphoma (DLBCL) หรือมะเร็งต่อมน้ำเหลืองชนิด T-cell Lymphoma
สำหรับข้อมูลเพิ่มเติมเกี่ยวกับมะเร็งต่อมน้ำเหลืองที่กลายร่าง โปรดดูของเรา แผ่นข้อมูลที่นี่