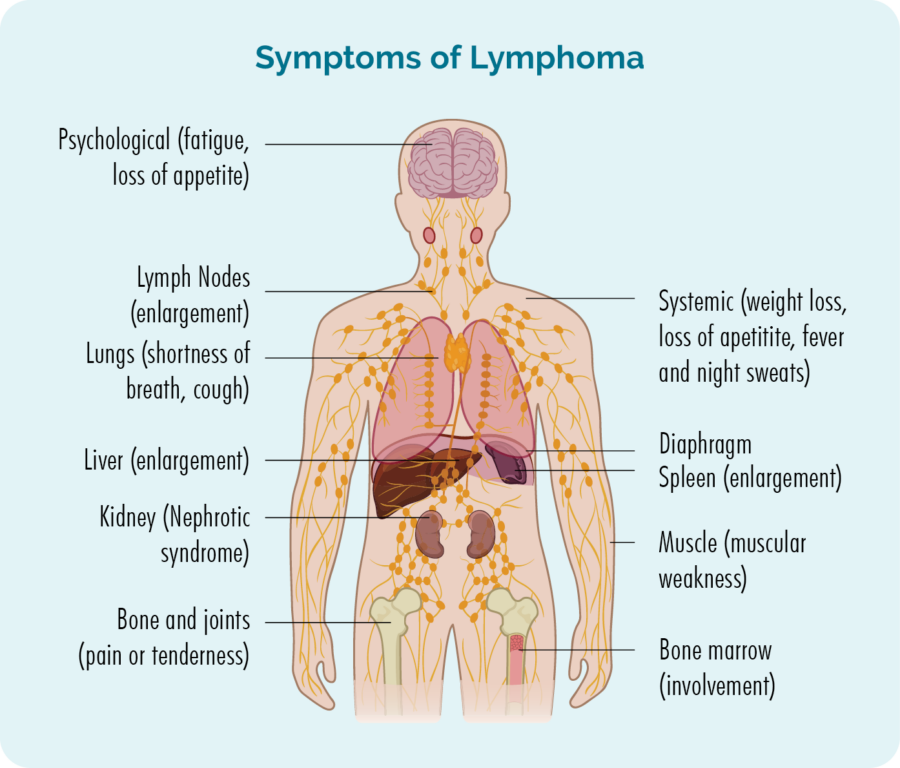
Огляд шкірної (шкірної) лімфоми
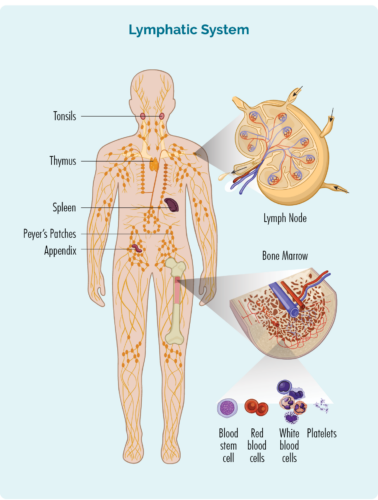
Лімфома – це тип раку, який починається в білих кров’яних клітинах, які називаються лімфоцитами. Ці клітини крові зазвичай живуть у нашій лімфатичній системі, але здатні подорожувати до будь-якої частини нашого тіла. Вони є важливими клітинами нашої імунної системи, які борються з інфекціями та хворобами та допомагають іншим імунним клітинам працювати ефективніше.
Про лімфоцити
У нас є різні типи лімфоцитів, основні групи яких: В-клітинні лімфоцити та Т-клітинні лімфоцити. І В, і Т-клітинні лімфоцити мають спеціалізовану функцію, маючи «імунологічну пам’ять». Це означає, що коли ми маємо інфекцію, хворобу або якщо деякі наші клітини пошкоджені (або мутовані), наші лімфоцити перевіряють ці клітини та створюють спеціалізовані «В-клітини пам’яті або Т-клітини».
Ці комірки пам’яті зберігають всю інформацію про те, як боротися з інфекцією або відновлювати пошкоджені клітини, якщо та сама інфекція чи пошкодження повторюються знову. Таким чином вони можуть знищити або відновити клітини набагато швидше та ефективніше наступного разу.
- В-клітинні лімфоцити також виробляють антитіла (імуноглобуліни), щоб допомогти боротися з інфекціями.
- Т-клітини допомагають регулювати нашу імунну відповідь, щоб наша імунна система ефективно боролася з інфекціями, а також допомагають зупинити імунну відповідь, коли інфекція зникла.
Лімфоцити можуть стати раковими клітинами лімфоми
Шкірні лімфоми виникають, коли В-клітини або Т-клітини, які подорожують до шкіри, стають раковими. Ракові клітини лімфоми потім діляться і ростуть неконтрольовано, або не гинуть, коли повинні.
І дорослі, і діти можуть отримати шкірну лімфому, і більшість людей з шкірною лімфомою матимуть ракові Т-клітини. Лише приблизно 5 із кожних 20 людей із шкірною лімфомою матимуть В-клітинну лімфому.
Шкірні лімфоми також поділяються на:
- Лінивий – Індолентні лімфоми повільно ростуть і часто проходять стадії, коли вони «сплять», не завдаючи вам шкоди. Вам може не знадобитися лікування, якщо у вас індолентна шкірна лімфома, хоча деяким людям буде потрібно. Більшість індолентних лімфом не поширюються на інші частини тіла, хоча деякі можуть охоплювати різні ділянки шкіри. З часом деякі індолентні лімфоми можуть стати прогресуючими, тобто поширюватися на інші частини тіла, але це рідко трапляється з більшістю шкірних лімфом.
- Агресивний – Агресивні лімфоми – це швидкозростаючі лімфоми, які можуть швидко розвиватися та поширюватися на інші частини вашого тіла. Якщо у вас агресивна шкірна лімфома, вам потрібно буде почати лікування невдовзі після діагностики захворювання.
Симптоми лімфоми шкіри
Індолентна лімфома шкіри
Ви можете не мати жодних помітних симптомів, якщо у вас індолентна лімфома. Оскільки індолентні лімфоми повільно ростуть, вони розвиваються протягом багатьох років, тому висип або ураження на шкірі можуть залишитися непоміченими. Якщо у вас є симптоми, вони можуть включати:
- висип, який не зникає
- сверблячі або болючі ділянки на шкірі
- плоскі, червонуваті, лускаті ділянки шкіри
- виразки, які можуть тріскатися і кровоточити і не заживати належним чином
- загальне почервоніння на великих ділянках шкіри
- одна або кілька грудок на шкірі
- Якщо у вас темніший колір шкіри, у вас можуть бути ділянки шкіри, які світліші за інші (а не почервоніння).
Плями, папули, бляшки та пухлини - в чому різниця?
Ураження, які ви маєте при шкірних лімфомах, можуть бути генералізованими висипаннями або їх можна назвати плямами, папулами, бляшками або пухлинами.
Патчі – це зазвичай плоскі ділянки шкіри, які відрізняються від шкіри навколо них. Вони можуть бути гладкими або лускатими і можуть виглядати як загальний висип.
Папули – невеликі тверді підняті ділянки шкіри, які можуть виглядати як твердий прищ.
Бляшки – це затверділі ділянки шкіри, які часто трохи підняті, більш товсті ділянки шкіри, які часто лущаться. Бляшки часто можна прийняти за екзему або псоріаз.
Пухлини – це підняті горбки, шишки або вузлики, які іноді можуть перетворитися на виразки, які не загоюються.
Агресивна та прогресуюча лімфома шкіри
Якщо у вас агресивна або прогресуюча шкірна лімфома, у вас можуть бути будь-які з перерахованих вище симптомів, але також можуть бути інші симптоми. Вони можуть включати:
- Збільшені лімфатичні вузли, які ви можете побачити або відчути як ущільнення під шкірою – зазвичай вони знаходяться на шиї, під пахвою або в паху.
- Втома, тобто надзвичайна втома, яка не проходить під час відпочинку чи сну.
- Незвичайна кровотеча або синці.
- Інфекції, які постійно повертаються або не зникають.
- Задишка.
- В-симптоми.

Як діагностується лімфома шкіри?
Для діагностики шкірної лімфоми вам знадобиться біопсія або кілька біопсій. Тип вашої біопсії залежатиме від типу висипань або уражень, де вони розташовані на вашому тілі та їх розміру. Це також залежатиме від того, чи уражена лише ваша шкіра, чи лімфома поширилася на інші частини тіла, такі як лімфатичні вузли, органи, кров чи кістковий мозок. Деякі типи біопсій, які вам можуть бути рекомендовані, наведено нижче.
Біопсія шкіри
Біопсія шкіри - це коли зразок вашого висипу або ураження вилучається та надсилається до патології для дослідження. У деяких випадках, якщо у вас є одне ураження, можна видалити все ураження. Існують різні способи виконання біопсії шкіри, і ваш лікар зможе поговорити з вами про правильну біопсію шкіри для ваших обставин.
Біопсія лімфатичних вузлів
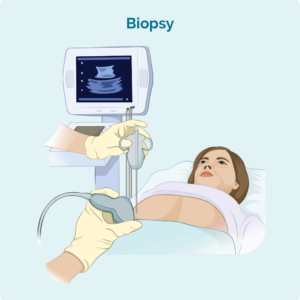
Якщо у вас є набряклі лімфатичні вузли, які можна побачити або промацати, або які виявлені під час сканування, вам можуть зробити біопсію, щоб перевірити, чи поширилася лімфома на ваші лімфатичні вузли. Існує два основних типи біопсії лімфатичних вузлів, які використовуються для діагностики лімфоми.
Вони включають в себе:
Головна голкова біопсія – де голка використовується для видалення зразка вашого ураженого лімфатичного вузла. Ви матимете місцевий анестетик, щоб знеболити область, щоб ви не відчували болю під час цієї процедури. У деяких випадках лікар або радіолог може використовувати ультразвук, щоб направити голку в потрібне місце для біопсії.
Ексцизійна біопсія – при ексцизійній біопсії вам, ймовірно, буде зроблений загальний наркоз, щоб ви проспали процедуру. Цілий лімфатичний вузол або ураження видаляється під час ексцизійної біопсії, щоб весь вузол або ураження можна було перевірити при патології на наявність ознак лімфоми. Ймовірно, вам накладуть кілька швів і перев’язку, коли ви прокинетеся. Ваша медсестра зможе поговорити з вами про те, як доглядати за раною та коли/чи потрібно знімати шви.
Підтипи індолентних Т-клітинних лімфом шкіри
Грибчастий мікоз є найпоширенішим підтипом індолентної Т-клітинної лімфоми шкіри. Зазвичай він вражає людей похилого віку та чоловіків трохи частіше, ніж жінок, однак у дітей також може розвинутися МФ. У дітей воно однаково вражає хлопчиків і дівчаток і зазвичай діагностується приблизно у віці 10 років.
МФ зазвичай вражає лише шкіру, але приблизно 1 з 10 людей може мати більш агресивний тип МФ, який може поширюватися на лімфатичні вузли, кров і внутрішні органи. Якщо у вас агресивна МФ, вам знадобиться лікування, подібне до лікування іншої агресивної шкірної Т-клітинної лімфоми.
Первинна шкірна ALCL – це індолентна (повільно зростаюча) лімфома, яка починається в Т-клітинах у шарах шкіри.
Цей тип лімфоми іноді називають підтипом лімфоми шкіри, а іноді — підтипом Анапластична великоклітинна лімфома (ALCL). Причина різних класифікацій полягає в тому, що клітини лімфоми мають схожі характеристики з іншими типами ALCL, наприклад, вони є дуже великими клітинами, які дуже відрізняються від звичайних Т-клітин. Однак зазвичай він уражає лише вашу шкіру і росте дуже повільно.
На відміну від агресивних підтипів лімфоми шкіри та ALCL, лікування PcALCL може не знадобитися. Ви можете жити з PcALCL до кінця свого життя, але важливо знати, що ви можете жити з ним добре, і він може не мати негативного впливу на ваше здоров’я. Зазвичай це впливає лише на шкіру та дуже рідко поширюється поза шкірою на інші частини тіла.
PcALCL зазвичай починається з висипу або грудок на шкірі, які можуть свербіти або боліти, але також можуть не викликати дискомфорту. Іноді це може бути більше схоже на виразку, яка не заживає так, як ви очікували. Будь-яке лікування PcALCL, ймовірно, спрямоване на зменшення будь-якого свербіння чи болю або на покращення зовнішнього вигляду лімфоми, а не на лікування самої лімфоми. Однак, якщо PcALCL вражає лише дуже невелику ділянку шкіри, його можна видалити хірургічним шляхом або променевою терапією.
PcALCL частіше зустрічається у людей віком 50-60 років, але може вражати будь-кого будь-якого віку, включаючи дітей.
SPTCL може виникати як у дітей, так і у дорослих, але частіше зустрічається у дорослих, із середнім віком діагностики 36 років. Це називається так, тому що воно схоже на інший стан, який називається панікуліт, який виникає, коли жирова тканина під шкірою запалюється, викликаючи розвиток грудок. Приблизно кожна п’ята людина з SPTCL також матиме наявне аутоімунне захворювання, яке змушує вашу імунну систему атакувати ваше тіло.
SPTCL виникає, коли ракові Т-клітини переміщуються до глибших шарів шкіри та жирової тканини та залишаються в них, у результаті чого під шкірою з’являються грудки, які ви можете побачити або відчути. Ви навіть можете помітити деякі бляшки на шкірі. Більшість уражень мають розмір близько 2 см або менше.
Інші побічні ефекти, які ви можете отримати від SPTCL, включають:
- згустки крові або незвичайна кровотеча
- озноб
- гемофагоцитарний лімфогістіоцитоз – стан, коли у вас занадто багато активованих імунних клітин, які спричиняють пошкодження кісткового мозку, здорових клітин крові та органів
- Збільшення печінки та/або селезінки.
Лімфоматоїдний папулез (LyP) може вражати дітей і дорослих. Це не рак, тому офіційно не є типом лімфоми. Однак він вважається попередником Т-клітинної лімфоми шкіри, такої як грибковий мікоз або первинна анапластична великоклітинна лімфома шкіри, і рідше – Лімфома Ходжкіна. Якщо у вас діагностовано цей стан, вам може не знадобитися лікування, але ваш лікар буде більш ретельно спостерігати за будь-якими ознаками того, що LyP перетворюється на рак.
Це стан, що вражає вашу шкіру, коли на шкірі можуть з’являтися і зникати грудочки. Ураження можуть починатися невеликими і збільшуватися. Вони можуть тріскатися і кровоточити, перш ніж висохнути і зникнути без будь-якого медичного втручання. Може знадобитися до 2 місяців, перш ніж ураження зникнуть. Однак, якщо вони викликають біль, свербіж або інші неприємні симптоми, ви можете отримати лікування, щоб зменшити ці симптоми.
Якщо у вас часто з’являються такі висипання або ураження, зверніться до лікаря для проведення біопсії.
Підтипи індолентних В-клітинних лімфом шкіри
Первинна лімфома шкірного фолікулярного центру (pcFCL) — це індолентна (повільно зростаюча) В-клітинна лімфома. Воно поширене в західному світі і вражає пацієнтів старшого віку, середній вік на момент встановлення діагнозу становить 60 років.
Це найпоширеніший підтип В-клітинної лімфоми шкіри. Зазвичай він індолентний (зростає повільно) і розвивається протягом місяців або навіть років. Зазвичай він проявляється у вигляді горбистих червонуватих або коричневих уражень або пухлин на шкірі голови, шиї, грудей або живота. Багатьом людям ніколи не знадобиться лікування pcFCL, але якщо у вас є неприємні симптоми або вас турбує його поява, вам можуть запропонувати лікування для покращення симптомів або зовнішнього вигляду лімфоми.
Первинна лімфома маргінальної зони шкіри (pcMZL) є другим за поширеністю підтипом B-клітинних шкірних лімфом і вражає чоловіків у два рази частіше, ніж жінок, однак вона також може виникнути у дітей. Це частіше зустрічається у людей похилого віку старше 55 років і людей, які раніше перенесли хворобу Лайма.
Зміни шкіри можуть розвинутися в одному місці або в кількох місцях на вашому тілі. Найчастіше воно починається на руках, грудях або спині у вигляді рожевих, червоних або фіолетових плям або грудок.
Ці зміни відбуваються протягом тривалого періоду часу, тому можуть бути не дуже помітними. Вам може не знадобитися лікування pcMZL, але лікування може бути запропоновано, якщо у вас є симптоми, які викликають у вас занепокоєння.
Це дуже рідкісний підтип CBCL, який зустрічається у пацієнтів з ослабленим імунітетом і хворих на вірус Епштейна-Барра – вірус, який викликає залозисту лихоманку.
Ймовірно, у вас буде лише одна виразка на шкірі, у шлунково-кишковому тракті чи роті. Більшість людей не потребують лікування цього підтипу CBCL. Однак, якщо ви приймаєте імуносупресивні ліки, ваш лікар може переглянути дозу, щоб дозволити вашій імунній системі трохи відновитися.
У рідкісних випадках вам може знадобитися лікування моноклональними антитілами або противірусними препаратами.
Підтипи агресивної лімфоми
Синдром Сезарі названий так тому, що ракові Т-клітини називаються клітинами Сезарі.
Це найагресивніша Т-клітинна лімфома шкіри (CTCL), і на відміну від інших типів CTCL, клітини лімфоми (Сезарі) знаходяться не лише в шарах шкіри, але й у крові та кістковому мозку. Вони також можуть поширюватися на лімфатичні вузли та інші органи.
Синдром Сезарі може вразити будь-кого, але трохи частіше зустрічається у чоловіків старше 60 років.
Симптоми, які ви можете отримати при синдромі Сезарі, включають:
- В-симптоми
- сильний свербіж
- набряклі лімфатичні вузли
- набряклість печінки та / або селезінки
- потовщення шкіри на долонях або підошвах ніг
- потовщення нігтів на руках і ногах
- випадання волосся
- опущення повік (це називається ектропіоном).
Оскільки клітини Сезарі швидко ростуть, ви можете добре реагувати на хіміотерапію, яка руйнує клітини, що швидко ростуть. Однак рецидив синдрому Сезарі є звичайним явищем, а це означає, що навіть після хорошої відповіді хвороба, швидше за все, повернеться і потребуватиме подальшого лікування.
Це дуже рідкісна та агресивна Т-клітинна лімфома, яка призводить до численних уражень шкіри, що швидко розвиваються на шкірі по всьому тілу. Ураження можуть являти собою папули, вузлики або пухлини, які можуть виразкуватись і виглядати як відкриті виразки. Деякі можуть виглядати як бляшки або плями, а деякі можуть кровоточити.
Інші симптоми можуть включати:
- В-симптоми
- Втрата апетиту
- втому
- понос
- блювота
- набряклі лімфатичні вузли
- збільшення печінки або селезінки.
Через агресивну природу PCAETL може поширюватися на ділянки всередині вашого тіла, включаючи лімфатичні вузли та інші органи.
Вам знадобиться хіміотерапія швидко після встановлення діагнозу.
Первинна шкірна (шкіра) дифузна велика В-клітина лімфома це рідкісний підтип лімфоми, що вражає менше ніж 1 із 100 людей із НХЛ.
Це рідше, ніж інші підтипи шкірних B-клітинних лімфом. Це частіше зустрічається у жінок, ніж у чоловіків, і має тенденцію бути агресивним або швидко розвиватися. Це означає, що не тільки вражаючи шкіру, він може швидко поширюватися на інші частини тіла, включаючи лімфатичні вузли та інші органи.
Він може розвиватися протягом декількох тижнів або місяців і зазвичай вражає літніх людей у віці близько 75 років. Часто починається на ваших ногах (тип ніг) у вигляді одного або кількох уражень/пухлин, але також може розвиватися на ваших руках і тулубі (грудна клітка, спина та живіт).
Її називають первинною шкірною дифузною великоклітинною В-клітинною лімфомою, тому що, хоча вона починається в В-клітинах у шарах вашої шкіри, клітини лімфоми подібні до тих, що зустрічаються в інших підтипах дифузної великоклітинної В-клітинної лімфоми (DLBCL). З цієї причини цей підтип В-клітинної лімфоми шкіри часто лікують так само, як інші підтипи DLBCL. Для отримання додаткової інформації про DLBCL натисніть тут.
Визначення стадії лімфоми шкіри
Після того, як буде підтверджено, що у вас шкірна лімфома, вам потрібно буде пройти додаткові тести, щоб перевірити, чи поширилася лімфома на інші частини вашого тіла.
Медичний огляд
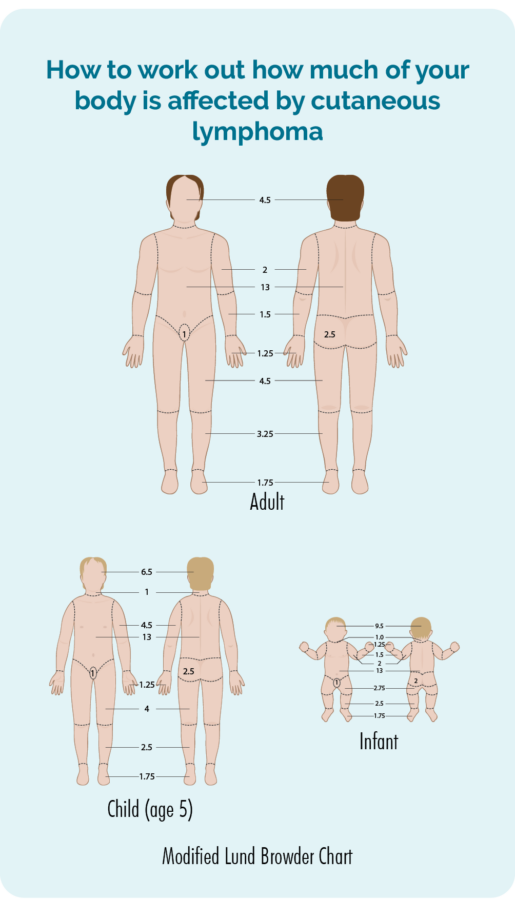
Ваш лікар проведе фізичне обстеження та перевірить шкіру по всьому тілу, щоб побачити, наскільки ваша шкіра вражена лімфомою. Вони можуть запитати вашої згоди на фотографування, щоб мати запис про те, як це виглядало, перш ніж ви почнете будь-яке лікування. Потім вони використовуватимуть їх, щоб перевірити, чи є покращення після лікування. Згода – це ваш вибір, вам не обов’язково мати фотографії, якщо ви не почуваєтеся з цим комфортно, але якщо ви даєте згоду, вам потрібно буде підписати форму згоди.
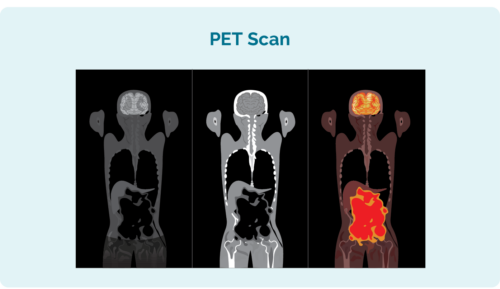 Позитронно-емісійна томографія (ПЕТ).
Позитронно-емісійна томографія (ПЕТ).
ПЕТ-сканування – це сканування всього вашого тіла. Це робиться в спеціальному відділенні лікарні під назвою «ядерна медицина», і вам введуть радіоактивний препарат, який поглинають будь-які клітини лімфоми. Після сканування ділянки з лімфомою підсвічуються, щоб показати, де знаходиться лімфома, а також її розмір і форму.
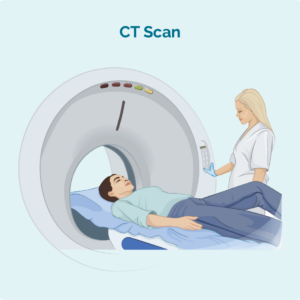
Комп’ютерна томографія (КТ).
Комп’ютерна томографія – це спеціальне рентгенівське дослідження, яке робить тривимірні зображення внутрішньої частини вашого тіла. Зазвичай потрібно сканувати частину тіла, наприклад груди, живіт або таз. Ці зображення можуть показати, чи є у вас набряклі лімфатичні вузли глибоко всередині вашого тіла, або ділянки, які виглядають як ракові у ваших органах.

Біопсія кісткового мозку
Більшості людей із лімфомою шкіри не потрібна біопсія кісткового мозку. Однак, якщо у вас агресивний підтип, вам може знадобитися один, щоб перевірити, чи поширилася лімфома на ваш кістковий мозок.
Під час біопсії кісткового мозку беруть два види біопсії:
- Аспірат кісткового мозку (BMA): цей тест бере невелику кількість рідини, яка знаходиться в просторі кісткового мозку
- Трепан аспірату кісткового мозку (BMAT): цей тест бере невеликий зразок тканини кісткового мозку
Система визначення стадії TNM/B для лімфоми шкіри
Для визначення стадії лімфоми шкіри використовується система під назвою TNM. Якщо у вас MF або SS, буде додана додаткова літера – TNMB.
T = розмір Tumour – або яка частина вашого тіла уражена лімфомою.
N = лімфа Nвключені оди – перевіряє, чи лімфома поширилася на ваші лімфатичні вузли, і скільки лімфатичних вузлів мають лімфому.
M = Mетастаз – перевіряє, чи поширилася лімфома у вашому тілі та як далеко.
B = Blood – (лише MF або SS) перевіряє кількість лімфоми у вашій крові та кістковому мозку.
Стадія TNM/B лімфоми шкіри |
||
Лімфома шкіри |
Тільки грибковий мікоз (MF) або синдром Сезарі (SS). |
|
TПухлинаабо шкірипостраждалих |
T1 – у вас лише одне ураження.T2 – у вас є більше ніж одне ураження шкіри, але ураження розташовані на одній ділянці або на двох, розташованих поруч твоє тіло.T3 – у вас є ураження багатьох ділянок тіла. |
T1 – уражено менше 10% вашої шкіри.T2 – уражено більше 10 % шкіри.T3 – у вас одна або більше пухлин розміром понад 1 см.T4 – у вас є еритема (почервоніння), що охоплює понад 80% тіла. |
NЛімфаNodes |
N0 – ваші лімфатичні вузли виглядати нормально.N1 – ураження однієї групи лімфовузлів.N2 – уражені дві або більше групи лімфатичних вузлів на шиї, над ключицею, під пахвами, пах або коліна.N3 – ураження лімфатичних вузлів у грудях або поблизу них, легенів і дихальних шляхів, великих кровоносних судин (аорти) або стегон. |
N0 – Ваші лімфатичні вузли виглядають нормально.N1 – у вас аномальні лімфатичні вузли з незначними змінами.N2 – У вас аномальні лімфатичні вузли зі змінами високого ступеня.Nx – у вас аномальні лімфатичні вузли, але ступінь невідома. |
MМетастази(поширення) |
M0 – жоден із ваших лімфатичних вузлів не уражений.M1 – лімфома поширилася на лімфатичні вузли за межами шкіри. |
M0 – жоден з ваших внутрішніх органів не задіяний, наприклад, легені, печінка, нирки, мозок.M1 – лімфома поширилася на один або декілька внутрішніх органів. |
BКров |
N / A |
B0 – менше 5% (5 з кожних 100) ракових лімфоцитів у вашій крові.Ці ракові клітини у вашій крові називаються клітинами Сезарі.B1 – Більше 5% лімфоцитів у вашій крові є клітинами Сезарі.B2 – Більше 1000 клітин Сезарі в дуже невеликій кількості (1 мікролітр) вашої крові. |
Ваш лікар може використовувати інші літери, такі як «а» або «б», щоб додатково описати ваші клітини лімфоми. Це може стосуватися розміру вашої лімфоми, вигляду клітин і того, чи всі вони походять від однієї аномальної клітини (клонів) чи кількох аномальних клітин.Попросіть свого лікаря пояснити вашу індивідуальну стадію та ступінь, а також що це означає для вашого лікування. |
||
Лікування індолентної лімфоми шкіри
Незважаючи на це, більшість індолентних лімфом ще не можна вилікувати, багатьом людям із млявими шкірними лімфомами лікування ніколи не знадобиться.
Індолентні шкірні лімфоми зазвичай не завдають шкоди вашому здоров’ю, тому будь-яке лікування, яке ви запропонуєте, спрямоване на лікування симптомів, а не на лікування хвороби.
Деякі симптоми, які можуть сприяти лікуванню, включають:
- біль
- Сверблячка
- рани або виразки, які продовжують кровоточити
- збентеження або занепокоєння, пов’язані з тим, як виглядає лімфома.
Типи лікування можуть включати наступне.
Місцеве або шкірне лікування.
Місцеве лікування - це креми, які ви втираєте в область лімфоми, тоді як терапія, спрямована на шкіру, може включати променеву або фототерапію. Нижче наведено огляд деяких процедур, які вам можуть запропонувати.
Кортикостероїди – токсичний для клітин лімфоми та сприяє їх знищенню. Вони також можуть зменшити запалення та допомогти полегшити такі симптоми, як свербіж.
Ретиноїди – це ліки, дуже схожі на вітамін А. Вони можуть допомогти зменшити запалення та регулювати ріст клітин на шкірі. Вони використовуються рідше, але допомагають при деяких конкретних типах лімфом шкіри.
Фототерапія – це тип лікування, який використовує спеціальне світло (часто ультрафіолетове) на ділянках шкіри, уражених лімфомою. УФ-випромінювання перешкоджає процесу росту клітин, і, пошкоджуючи процес росту, лімфома руйнується.
Променева терапія – використовує рентгенівські промені, щоб пошкодити ДНК клітини (генетичний матеріал клітини), що унеможливлює самовідновлення лімфоми. Це призводить до загибелі клітини. Зазвичай після початку променевої терапії потрібно кілька днів або навіть тижнів, щоб клітини загинули. Цей ефект може тривати кілька місяців, тобто ракові клітини лімфоми в оброблених ділянках можуть бути знищені навіть через кілька місяців після завершення лікування.
У деяких випадках вам можуть зробити операцію під місцевим або загальним наркозом, щоб видалити всю ділянку шкіри, уражену лімфомою. Це більш імовірно, якщо у вас є одне ураження або кілька менших уражень. Це частіше використовується як частина процесу діагностики лімфоми, а не як лікування.
Системні методи лікування
Якщо лімфомою уражено багато ділянок вашого тіла, вам може бути корисно системне лікування, таке як хіміотерапія, імунотерапія або таргетна терапія. Вони описані більш детально в наступному розділі – Лікування агресивної шкірної лімфоми.
Лікування агресивної або прогресуючої лімфоми шкіри
Агресивні та/або прогресуючі шкірні лімфоми лікуються так само, як інші типи агресивних лімфом, і можуть включати:
Системні методи лікування
Хіміотерапія — це вид лікування, який безпосередньо атакує клітини, що швидко ростуть, тому може бути ефективним для знищення швидкозростаючих лімфом. Але він не може визначити різницю між здоровими та раковими клітинами, які швидко ростуть, тому може спричинити деякі небажані побічні ефекти, такі як випадання волосся, нудота та блювота, або діарея чи запор.
Імунотерапія може допомогти вашій імунній системі виявити лімфому та боротися з нею ефективніше. Вони можуть зробити це кількома способами. Деякі, такі як моноклональні антитіла, приєднуються до лімфоми, щоб допомогти вашій імунній системі «побачити» лімфому, щоб вона могла розпізнати та знищити її. Вони також здатні впливати на структуру клітинної стінки лімфоми, викликаючи їх загибель.
- Ритуксимаб є прикладом моноклонального антитіла, яке можна використовувати для лікування коме В-клітинні лімфоми включаючи В-клітинну лімфому шкіри, якщо на них є маркер CD20.
- Могамулізумаб є прикладом моноклональних антитіл, схвалених для людей з Грибковий мікоз або синдром Сезарі.
- Брентуксимаб ведотин є прикладом «кон’югованого» моноклонального антитіла, яке схвалено для деяких інших типів Т-клітинка лімфоми, на яких є маркер CD30. Він містить токсин, прикріплений (кон’югований) до антитіла, і антитіло доставляє токсин прямо в клітину лімфоми, щоб знищити її зсередини.
Інші, такі як інтерлейкіни та інтерферони, є особливими білками, які природним чином містяться в нашому організмі, але їх також можна приймати як ліки. Вони діють, посилюючи вашу імунну систему, допомагаючи їй пробудити інші імунні клітини та спонукаючи ваше тіло виробляти більше імунних клітин для боротьби з лімфомою.
Ви можете мати імунотерапію окремо або в поєднанні з іншими видами лікування, такими як хіміотерапія.
Цільова терапія – це препарати, які спрямовані на щось специфічне для клітини лімфоми, тому вони часто мають менше побічних ефектів, ніж інші методи лікування. Ці ліки діють, перериваючи сигнали, необхідні клітинам лімфоми для виживання. Коли вони не отримують цих сигналів, клітини лімфоми припиняють рости або голодують, оскільки не отримують поживних речовин, необхідних для виживання.
Пересадка стовбурових клітин
Трансплантація стовбурових клітин використовується лише в тому випадку, якщо ваша лімфома не реагує на інші методи лікування (є рефрактерною) або повертається після періоду ремісії (рецидиву). Це багатоетапне лікування, при якому ваші власні або донорські стовбурові клітини (дуже незрілі клітини крові) видаляються за допомогою процедури, що називається аферезом, а потім надаються вам пізніше, після високодозової хіміотерапії.
При шкірній лімфомі стовбурові клітини частіше отримують від донора, а не від власних. Цей тип трансплантації стовбурових клітин називається алогенною трансплантацією стовбурових клітин.
Екстракорпоральний фотоферез (ЕКП)
Екстракорпоральний фотоферез — це лікування, яке використовується переважно для прогресуючих МФ і СС. Це процес «промивання» вашої крові та підвищення реактивності ваших імунних клітин до лімфоми, щоб спричинити знищення клітин лімфоми. Якщо вам знадобиться це лікування, ваш лікар зможе надати вам більше інформації.
Клінічні випробування
Рекомендується щоразу, коли вам потрібно почати лікування, запитувати свого лікаря про клінічні випробування, на які ви можете мати право. Клінічні випробування важливі для пошуку нових ліків або комбінацій ліків для покращення лікування лімфоми шкіри в майбутньому.
Вони також можуть запропонувати вам спробувати нові ліки, комбінацію ліків або інші методи лікування, які ви не змогли б отримати поза випробуванням. Якщо ви зацікавлені в участі в клінічному випробуванні, запитайте свого лікаря, на які клінічні випробування ви маєте право.
Існує багато методів лікування та нових комбінацій лікування, які наразі випробовуються в клінічних випробуваннях у всьому світі для пацієнтів як із вперше діагностованою, так і з рецидивною лімфомою шкіри.
Варіанти лікування агресивної або останньої стадії лімфоми шкіри | |
В-клітинна шкіра | Т-клітинна шкіра |
|
|
Також запитайте свого гематолога чи онколога про будь-які клінічні випробування, на які ви можете мати право. | |
Що відбувається, якщо лікування не працює або лімфома повертається
Іноді лікування лімфоми спочатку не працює. Коли це відбувається, це називається рефрактерною лімфомою. В інших випадках лікування може бути ефективним, але після деякого часу ремісії лімфома може повернутися – це називається рецидивом.
Незалежно від того, чи є у вас рецидив лімфоми або резистентна лімфома, ваш лікар захоче спробувати інше лікування, яке може вам підійти краще. Ці наступні лікування називаються лікуванням другої лінії та можуть бути ефективнішими, ніж перше лікування.
Поговоріть зі своїм лікарем про очікування від вашого лікування та який буде план, якщо будь-яке з них не спрацює.
Чого очікувати після закінчення лікування
Коли ви закінчите лікування, ваш лікар-спеціаліст все одно бажатиме вас регулярно бачити. Ви проходите регулярні огляди, включаючи аналізи крові та сканування. Як часто ви проходите ці тести, залежатиме від ваших індивідуальних обставин, і ваш гематолог зможе сказати вам, як часто він хоче бачити вас.
Це може бути хвилюючий або стресовий час, коли ви закінчуєте лікування – іноді і те, і інше. Немає правильного чи неправильного способу відчувати. Але важливо поговорити про свої почуття і те, що вам потрібно, зі своїми близькими.
Підтримка доступна, якщо вам важко впоратися з закінченням лікування. Поговоріть зі своєю командою, що лікує вас – вашим гематологом або спеціалізованою онкологічною медсестрою, оскільки вони можуть направити вас на консультації в лікарні. Ваш дільничний лікар (лікар загальної практики – GP) також може допомогти в цьому.
Медсестри з лікування лімфоми
Ви також можете зателефонувати одній із наших медсестер з лікування лімфоми або надіслати електронну пошту. Просто натисніть кнопку «Зв’язатися з нами» внизу екрана, щоб отримати контактну інформацію.
Підсумки
- Шкірна лімфома — це підтип неходжкінської лімфоми, що виникає внаслідок ракових клітин крові, які називаються лімфоцитами, які подорожують до шарів шкіри та живуть у них.
- Індолентні шкірні лімфоми можуть не потребувати лікування, оскільки вони часто не небезпечні для вашого здоров’я, але ви можете пройти лікування, щоб усунути симптоми, якщо вони викликають у вас дискомфорт або якщо лімфома поширюється на ваші лімфатичні вузли чи інші частини тіла.
- Агресивні шкірні лімфоми потребують лікування невдовзі після постановки діагнозу.
- Є кілька різних лікарів-спеціалістів, які можуть керувати вашим лікуванням, і це залежатиме від ваших особистих обставин.
- Якщо ваша лімфома впливає на ваше психічне здоров’я або настрій, ви можете попросити свого лікаря направити до психолога, щоб допомогти вам впоратися.
- Багато методів лікування спрямовані на покращення ваших симптомів; однак вам також можуть знадобитися лікування для лікування лімфоми, і це може включати хіміотерапію, моноклональні антитіла, цільову терапію та трансплантацію стовбурових клітин.