Огляд хронічної лімфолейкемії (ХЛЛ) / малої лімфоцитарної лімфоми (СЛЛ)
ХЛЛ є більш поширеним, ніж СЛЛ, і є другим за поширеністю індолентним В-клітинним раком у людей старше 70 років. Він також частіше зустрічається у чоловіків, ніж у жінок, і дуже рідко вражає людей молодше 40 років.
Більшість індолентних лімфом не піддаються лікуванню, а це означає, що коли вам поставили діагноз ХЛЛ / СЛЛ, ви матимете це все життя. Однак через повільне зростання деякі люди можуть жити повноцінним життям без симптомів і ніколи не потребувати лікування. Багато інших, однак, отримають симптоми на певному етапі та потребуватимуть лікування.
Щоб зрозуміти ХЛЛ / СЛЛ, вам потрібно трохи знати про свої B-клітинні лімфоцити
В-клітинні лімфоцити:
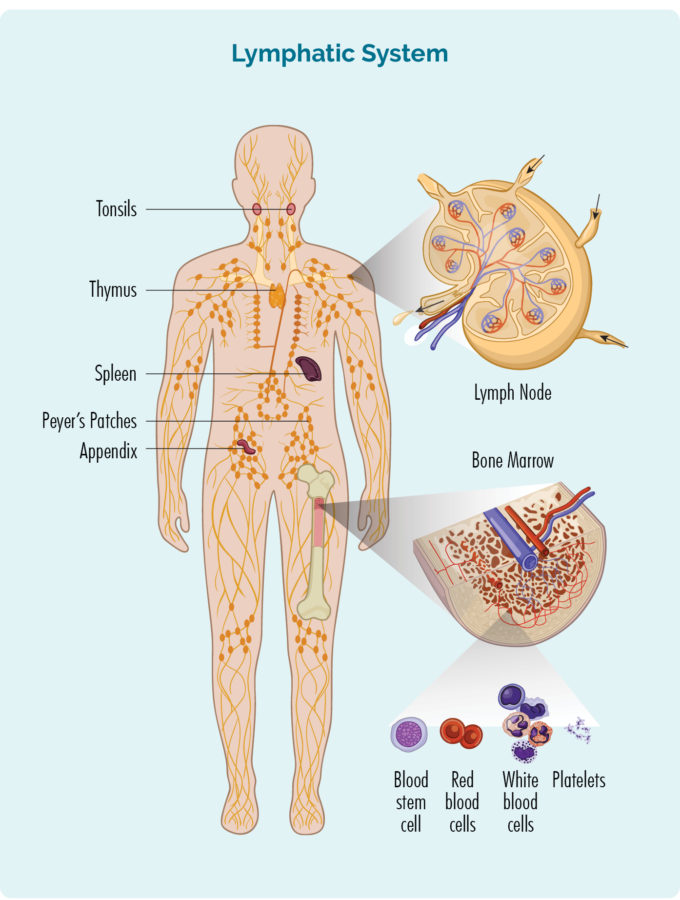
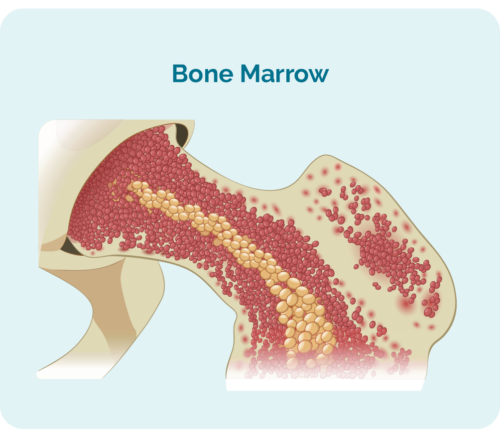
- утворюються в кістковому мозку (губчаста частина в середині кісток), але зазвичай живуть у селезінці та лімфатичних вузлах.
- є різновидом лейкоцитів.
- боротися з інфекціями та хворобами, щоб зберегти своє здоров’я.
- пам’ятайте про інфекції, які ви перенесли в минулому, тому, якщо ви заразитеся тією ж інфекцією знову, імунна система вашого організму зможе боротися з нею ефективніше та швидше.
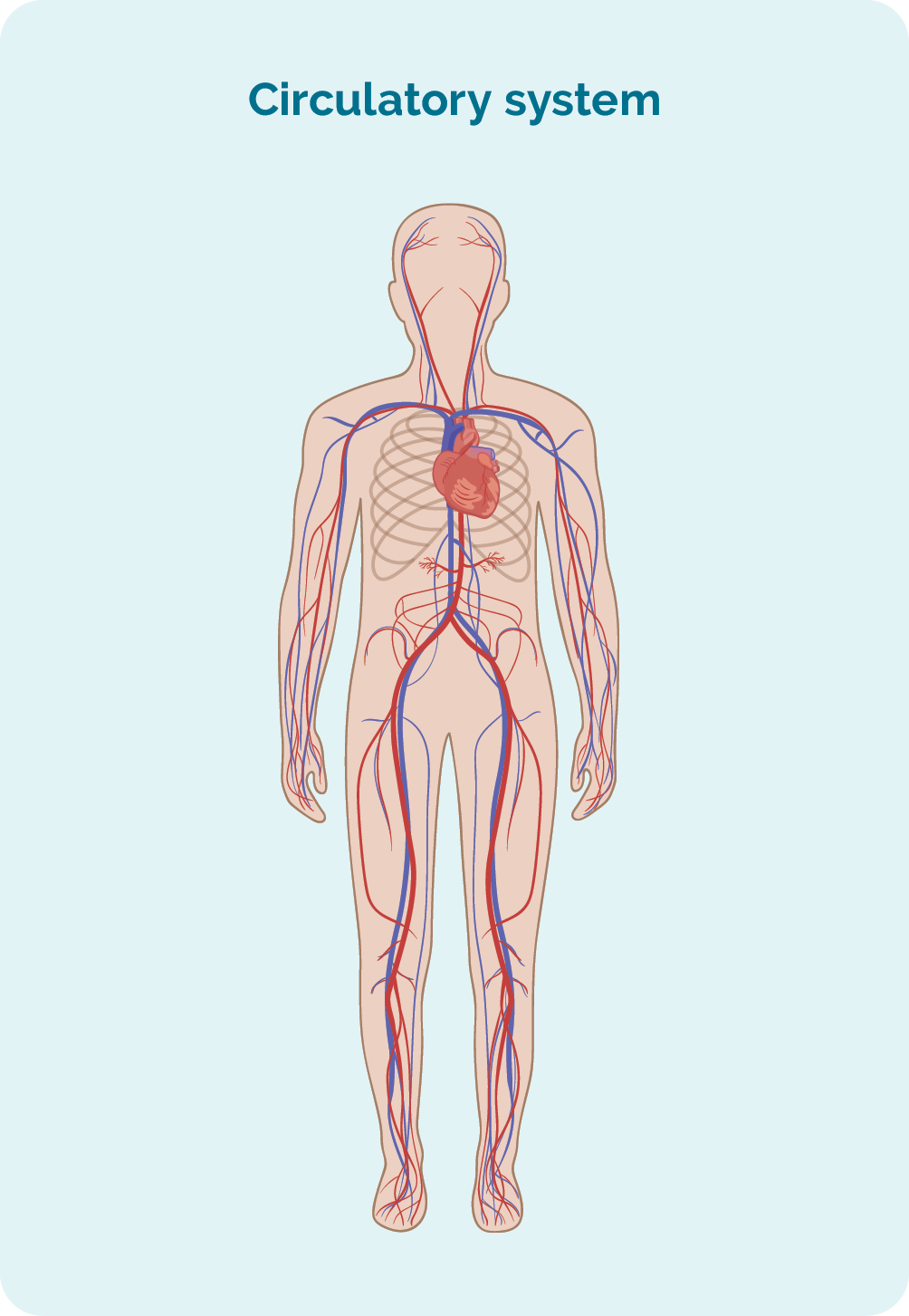
- може потрапити через вашу лімфатичну систему до будь-якої частини тіла для боротьби з інфекцією чи хворобою.
Що відбувається з В-клітинами, коли у вас ХЛЛ/СЛЛ?
Якщо у вас ХЛЛ / СЛЛ, ваші В-клітинні лімфоцити:
- стають ненормальними та неконтрольовано ростуть, що призводить до надто великої кількості В-клітинних лімфоцитів.
- не вмирають, коли вони повинні звільнити місце для нових здорових клітин.
- ростуть занадто швидко, тому вони часто не розвиваються належним чином і не можуть належним чином боротися з інфекцією та хворобами.
- може займати стільки місця у вашому кістковому мозку, що інші клітини крові, такі як червоні кров’яні тільця та тромбоцити, не зможуть рости належним чином.
Розуміння CLL/SLL
Професор Кон Там, експерт-гематолог з ХЛЛ/СЛЛ із Мельбурна, пояснює ХЛЛ/СЛЛ і відповідає на деякі запитання, які у вас можуть виникнути.
Це відео було знято у вересні 2022 року
Досвід пацієнтів з ХЛЛ
Незалежно від того, скільки інформації ви отримаєте від своїх лікарів і медсестер, все одно може допомогти почути те, хто особисто пережив ХЛЛ/СЛЛ.
Нижче наведено відео історії Уоррена, де він і його дружина Кейт діляться своїм досвідом лікування ХЛЛ. Натисніть на відео, якщо хочете переглянути.
Симптоми ХЛЛ / СЛЛ
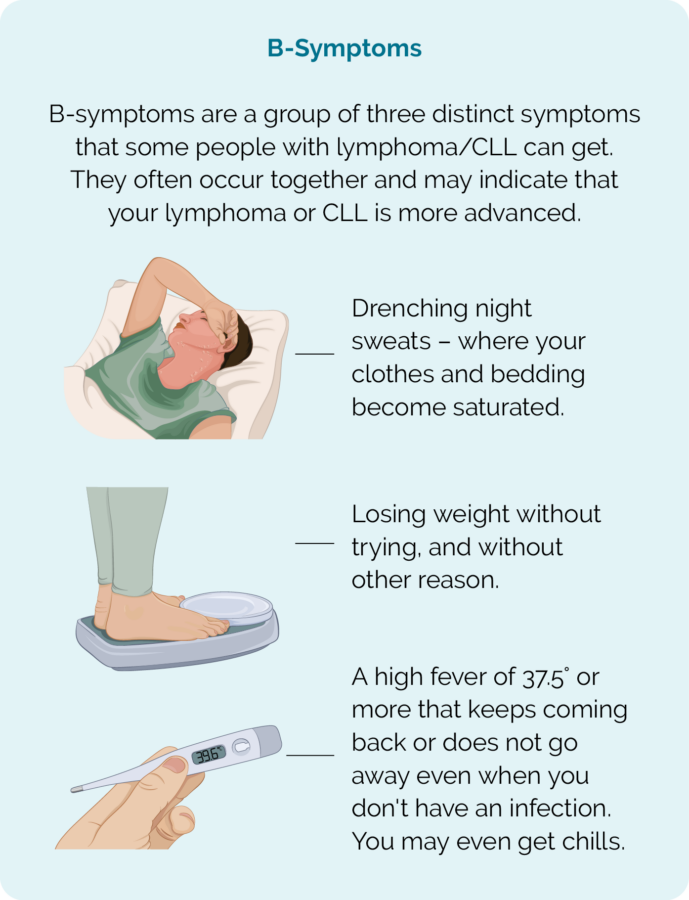
CLL/SLL є повільно зростаючими видами раку, тому у вас може не бути жодних симптомів на момент встановлення діагнозу. Часто вам ставлять діагноз після аналізу крові або фізичного огляду на щось інше. Фактично, багато людей з ХЛЛ/СЛЛ живуть здоровим життям довго. Однак у вас можуть розвинутися симптоми в якийсь момент під час життя з ХЛЛ / СЛЛ.
Симптоми, які ви можете отримати
- надзвичайно втомлений (втомлений). Цей тип втоми не проходить після відпочинку або сну
- задихаючись
- синці або кровотечі легше, ніж зазвичай
- інфекції, які не зникають або постійно повертаються
- потовиділення вночі більше, ніж зазвичай
- схуднути без спроб
- нова шия на шиї, під пахвами, в паху або в інших частинах тіла – вони часто безболісні
- Низькі показники крові, такі як:
- Анемія - низький гемоглобін (Hb). Hb – це білок у ваших еритроцитах, який переносить кисень по всьому тілу.
- Тромбоцитопенія – низький рівень тромбоцитів. Тромбоцити допомагають вашій крові згортатися, тому у вас не виникає кровотечі та синців. Тромбоцити ще називають тромбоцитами.
- Нейтропенія – низький рівень лейкоцитів, які називаються нейтрофілами. Нейтрофіли борються з інфекцією та хворобами.
- B-симптоми (див. малюнок)
Коли звертатися за медичною допомогою
Часто існують інші причини цих симптомів, наприклад інфекція, рівень активності, стрес, певні ліки або алергія. Але важливо, щоб ви зверніться до свого лікаря, якщо ви відчуваєте будь-які з цих симптомів, які тривають більше тижня, або якщо вони виникають раптово без відомої причини.
Як діагностується CLL / SLL
Вашому лікарю може бути важко діагностувати ХЛЛ / СЛЛ. Симптоми часто нечіткі та схожі на ті, які можуть виникати при інших більш поширених захворюваннях, таких як інфекції та алергія. Ви також можете не мати жодних симптомів, тому важко зрозуміти, коли шукати CLL / SLL. Але якщо ви звернетеся до свого лікаря з будь-яким із симптомів, наведених вище, він може захотіти зробити аналіз крові та медичний огляд.
Якщо вони підозрюють, що у вас може бути рак крові, наприклад лімфома або лейкемія, вони порекомендують додаткові тести, щоб отримати кращу картину того, що відбувається.
Біопсії
Для діагностики ХЛЛ / СЛЛ вам знадобляться біопсії ваших збільшених лімфатичних вузлів і кісткового мозку. Біопсія - це коли невеликий шматочок тканини виймають і досліджують у лабораторії під мікроскопом. Потім патолог подивиться, як і як швидко ростуть ваші клітини.
Є різні способи отримати найкращу біопсію. Ваш лікар зможе обговорити найкращий тип для вашої ситуації. Деякі з найбільш поширених біопсій включають:
Ексцизійна біопсія вузла
Цей тип біопсії видаляє цілий лімфатичний вузол. Якщо ваш лімфатичний вузол знаходиться близько до вашої шкіри і його легко промацати, вам, швидше за все, знадобиться місцевий анестетик, щоб знеболити цю область. Потім ваш лікар зробить розріз (також званий розрізом) вашої шкіри поблизу або над лімфатичним вузлом. Ваш лімфатичний вузол буде видалено через розріз. У вас можуть бути шви після цієї процедури та невелика пов’язка зверху.
Якщо лімфатичний вузол розташований занадто глибоко, щоб лікар міг його промацати, вам може знадобитися ексцизійна біопсія в лікарняній операційній. Вам можуть дати загальний анестетик, тобто ліки, які присиплять вас, поки видаляють лімфатичний вузол. Після біопсії у вас буде невелика рана, на яку можуть накласти шви з невеликою пов’язкою.
Ваш лікар або медсестра розкажуть вам, як доглядати за раною, і коли вони захочуть побачити вас знову, щоб зняти шви.
Стрижкова або тонкоголкова біопсія
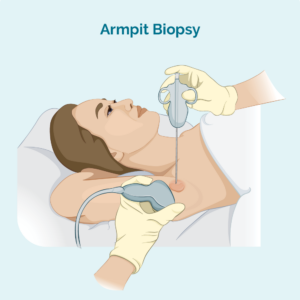
Цей тип біопсії бере зразок лише з ураженого лімфатичного вузла – він не видаляє весь лімфатичний вузол. Ваш лікар візьме зразок за допомогою голки або іншого спеціального пристрою. Зазвичай вам знадобиться місцева анестезія. Якщо лімфатичний вузол розташований занадто глибоко, щоб ваш лікар міг його побачити та промацати, вам можуть зробити біопсію у відділенні радіології. Це корисно для більш глибоких біопсій, тому що рентгенолог може використовувати ультразвук або рентген, щоб побачити лімфатичний вузол і переконатися, що голка потрапила в потрібне місце.
Пункційна біопсія забезпечує більший зразок біопсії, ніж біопсія тонкою голкою.
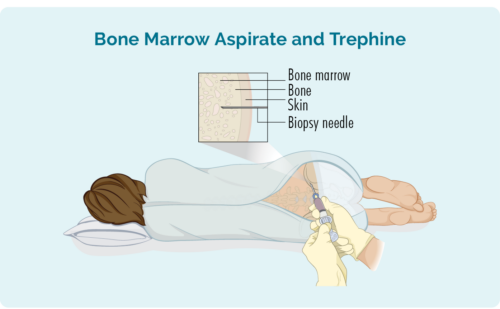
Біопсія кісткового мозку
Ця біопсія бере зразок кісткового мозку в середині вашої кістки. Зазвичай його беруть із стегна, але залежно від ваших індивідуальних обставин його також можна взяти з інших кісток, наприклад грудини (грудини).
Вам дадуть місцевий анестетик і, можливо, трохи заспокійливого, але ви прокинетеся перед процедурою. Вам також можуть дати деякі знеболюючі ліки. Лікар проведе голку через шкіру та в кістку, щоб видалити невеликий зразок кісткового мозку.
Вам можуть дати халат, щоб переодягнутися, або мати можливість носити власний одяг. Якщо ви носите власний одяг, переконайтеся, що він вільний і забезпечує легкий доступ до вашого стегна.
Тестування ваших біопсій
Вашу біопсію та аналізи крові буде надіслано до патології та розглянуто під мікроскопом. Таким чином лікарі можуть з’ясувати, чи є ХЛЛ / СЛЛ у вашому кістковому мозку, крові та лімфатичних вузлах, чи він обмежений лише однією чи двома з цих областей.
Патологоанатом проведе ще одне дослідження ваших лімфоцитів, яке називається «проточна цитометрія». Це спеціальний тест для виявлення будь-яких білків або «маркерів клітинної поверхні» на ваших лімфоцитах, які допомагають діагностувати ХЛЛ/СЛЛ або інші підтипи лімфоми. Ці білки та маркери також можуть надати лікарю інформацію про те, який тип лікування може вам найкраще підійти.
Очікування результатів
Отримання всіх результатів аналізів може зайняти кілька тижнів. Очікування цих результатів може бути дуже важким часом. Може допомогти поговорити з родиною чи друзями, радником або зв’язатися з нами в Lymphoma Australia. Ви можете зв’язатися з нашими медсестрами з лікування лімфоми, надіславши електронний лист nurse@lymphoma.org.au або за телефоном 1800 953 081.
Ви також можете приєднатися до однієї з наших груп у соціальних мережах, щоб поспілкуватися з іншими, хто потрапив у подібну ситуацію. Ви можете знайти нас на:
Стадіювання ХЛЛ/СЛЛ
Стадіювання – це спосіб, за допомогою якого ваш лікар може пояснити, яка частина вашого тіла уражена лімфомою та як клітини лімфоми ростуть.
Можливо, вам знадобляться додаткові тести, щоб визначити вашу стадію.
Щоб дізнатися більше про постановки, натисніть перемикачі нижче.
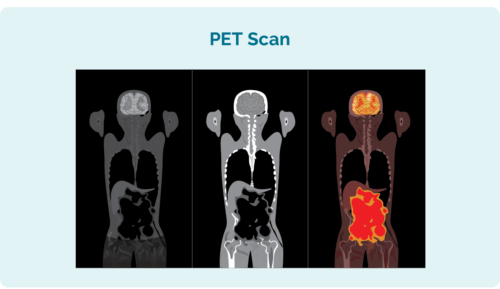
Додаткові тести, які вам можуть знадобитися, щоб побачити, наскільки поширився ваш CLL / SLL, включають:
- Позитронно-емісійна томографія (ПЕТ). Це ваш скан Все тіло який підсвічує області, які можуть постраждати від CLL / SLL. Результати можуть бути схожими на зображення ліворуч.
- Комп’ютерна томографія (КТ). Це забезпечує більш детальне сканування певної області, наприклад грудей або живота, ніж рентген.
- Люмбальна пункція – Ваш лікар за допомогою голки візьме зразок рідини поблизу вашого хребта. Це робиться для того, щоб перевірити, чи є ваша лімфома у головному чи спинному мозку. Можливо, вам не знадобиться цей тест, але ваш лікар повідомить вам, якщо вам знадобиться.
Одна з головних відмінностей ХЛЛ/СЛЛ (окрім їхнього розташування) полягає в тому, як вони поставлені.
Що означає постановка?
Після того, як вам буде поставлено діагноз, ваш лікар перегляне всі ваші результати аналізів, щоб дізнатися, на якій стадії перебуває ваша ХЛЛ / СЛЛ. Стадіон говорить лікарю:
- скільки ХЛЛ / СЛЛ міститься у вашому тілі
- скільки ділянок вашого тіла мають ракові B-клітини та
- як ваш організм справляється з хворобою.
Ця проміжна система переглядатиме ваш CLL, щоб перевірити, чи є у вас будь-які з наведеного нижче:
- високий рівень лімфоцитів у крові або кістковому мозку – це називається лімфоцитозом (lim-foe-cy-toe-sis)
- збільшення лімфатичних вузлів – лімфаденопатія (limf-a-den-op-ah-thee)
- збільшена селезінка – спленомегалія (splen-oh-meg-ah-lee)
- низький рівень еритроцитів у вашій крові – анемія (a-nee-mee-yah)
- низький рівень тромбоцитів у крові – тромбоцитопенія (тром-боу-сі-тое-пі-ні-йах)
- збільшення печінки – гепатомегалія (hep-at-o-meg-a-lee)
Що означає кожен етап
| RAI етап 0 | Лімфоцитоз і відсутність збільшення лімфатичних вузлів, селезінки чи печінки, кількість еритроцитів і тромбоцитів майже нормальна. |
| RAI етап 1 | Лімфоцитоз плюс збільшення лімфовузлів. Селезінка та печінка не збільшені, а кількість еритроцитів і тромбоцитів нормальна або лише трохи знижена. |
| RAI етап 2 | Лімфоцитоз плюс збільшення селезінки (і, можливо, збільшення печінки), зі збільшенням лімфатичних вузлів або без них. Кількість еритроцитів і тромбоцитів в нормі або лише трохи знижена |
| RAI етап 3 | Лімфоцитоз плюс анемія (занадто мало еритроцитів), зі збільшенням лімфатичних вузлів, селезінки або печінки або без них. Кількість тромбоцитів майже нормальна. |
| RAI етап 4 | Лімфоцитоз плюс тромбоцитопенія (занадто мало тромбоцитів), з анемією або без неї, збільшенням лімфатичних вузлів, селезінки або печінки. |
*Лімфоцитоз означає занадто багато лімфоцитів у крові або кістковому мозку
Ваш етап розробляється на основі:
- кількість і розташування уражених лімфовузлів
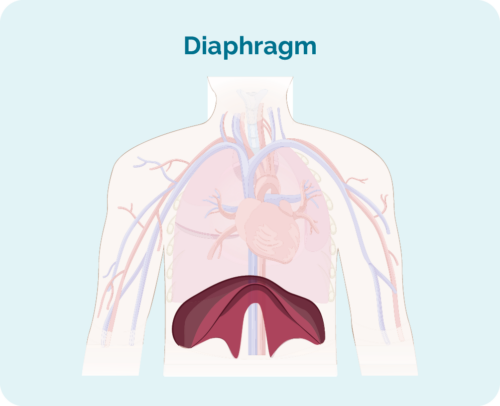
- якщо уражені лімфатичні вузли знаходяться вище, нижче або по обидва боки діафрагми (ваша діафрагма — це великий куполоподібний м’яз під грудною кліткою, який відокремлює грудну клітку від живота)
- якщо хвороба поширилася на кістковий мозок або інші органи, такі як печінка, легені, кістки або шкіру
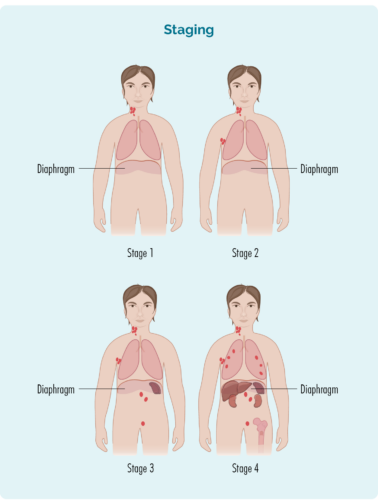
| Стажування 1 | уражена одна область лімфатичного вузла, вище або нижче діафрагми* |
| Стажування 2 | два або більше ділянок лімфатичних вузлів уражені на одній стороні діафрагми* |
| Стажування 3 | принаймні одна ділянка лімфатичного вузла вище та принаймні одна ділянка лімфатичного вузла під діафрагмою* уражені |
| Стажування 4 | лімфома знаходиться в кількох лімфатичних вузлах і поширюється на інші частини тіла (наприклад, кістки, легені, печінку) |
Крім того, після етапу може бути літера «E». Буква E означає, що у вас є деякий SLL в органі за межами вашої лімфатичної системи, наприклад у печінці, легенях, кістках або шкірі. | |
Запитання до лікаря перед початком лікування
Прийом до лікаря може бути стресовим, і дізнатися про свою хворобу та можливі методи лікування може бути схоже на вивчення нової мови. При навчанні
Може бути важко зрозуміти, які питання поставити, коли ви починаєте лікування. Якщо ви не знаєте, що ви не знаєте, як ви можете знати, що запитати?
Наявність правильної інформації може допомогти вам почуватися впевненіше та знати, чого очікувати. Це також може допомогти вам заздалегідь спланувати те, що вам може знадобитися.
Ми склали список питань, які можуть бути вам корисними. Звичайно, кожна ситуація унікальна, тому ці запитання не охоплюють усього, але вони дають хороший початок.
Клацніть на посилання нижче, щоб завантажити PDF із запитаннями для вашого лікаря для друку.
Розуміння вашої генетики ХЛЛ / СЛЛ
Є багато генетичних факторів, які можуть бути залучені до вашого CLL / SLL. Деякі могли сприяти розвитку вашої хвороби, а інші надають корисну інформацію про найкращий тип лікування для вас. Щоб з'ясувати, які генетичні фактори задіяні, вам потрібно буде пройти цитогенетичні тести.
Цитогенетичні тести
Цитогенетичні тести проводять на вашій крові та біопсії, щоб знайти зміни у ваших хромосомах або генах. Зазвичай ми маємо 23 пари хромосом, але якщо у вас ХЛЛ/СЛЛ, ваші хромосоми можуть виглядати дещо інакше.
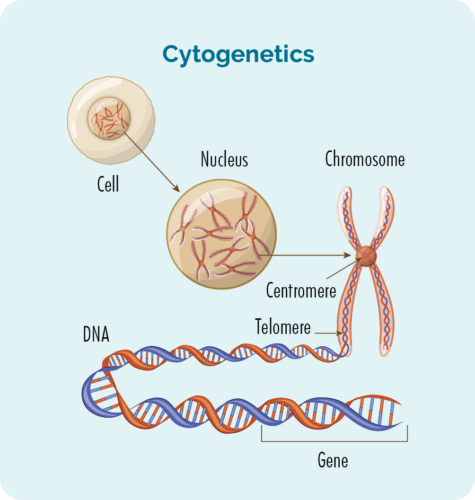
Хромосоми
Усі клітини нашого тіла (за винятком еритроцитів) мають ядро, у якому знаходяться наші хромосоми. Хромосоми всередині клітин - це довгі ланцюги ДНК (дезоксирибонуклеїнова кислота). ДНК є основною частиною хромосоми, яка містить інструкції клітини, і ця частина називається геном.
Гени
Гени вказують білкам і клітинам у вашому тілі, як виглядати чи діяти. Якщо є зміни (варіації або мутації) у цих хромосомах або генах, ваші білки та клітини не працюватимуть належним чином, і у вас можуть розвинутися різні захворювання. При ХЛЛ / СЛЛ ці зміни можуть змінити спосіб розвитку та росту ваших В-клітинних лімфоцитів, що призведе до того, що вони стануть раковими.
Три основні зміни, які можуть статися з CLL / SLL, називаються делецією, транслокацією та мутацією.
Поширені мутації в CLL / SLL
Делеція - це коли відсутня частина вашої хромосоми. Якщо ваша делеція є частиною 13-ї або 17-ї хромосоми, вона називається «del(13q)» або «del(17p)». Букви «q» і «p» повідомляють лікареві, якої частини хромосоми відсутня. Те ж саме стосується інших видалень.
Якщо у вас є транслокація, це означає, що невелика частина двох хромосом – наприклад, хромосома 11 і хромосома 14, міняються місцями одна з одною. Коли це відбувається, це називається “t(11:14)”.
Якщо у вас є мутація, це може означати, що у вас є зайва хромосома. Це називається трисомією 12 (додаткова 12-та хромосома). Або у вас можуть бути інші мутації, які називаються мутацією IgHV або мутацією Tp53. Усі ці зміни можуть допомогти вашому лікарю підібрати для вас найкраще лікування, тому обов’язково попросіть свого лікаря пояснити ваші індивідуальні зміни.
Вам потрібно буде пройти цитогенетичні тести, коли вам буде поставлено діагноз ХЛЛ / СЛЛ та перед лікуванням. Цитогенетичні тести – це коли вчений переглядає вашу кров і зразок пухлини, щоб перевірити наявність генетичних відхилень (мутацій), які можуть бути залучені до вашої хвороби.
Кожен із ХЛЛ/СЛЛ повинен пройти генетичне тестування перед початком лікування.
Деякі з цих тестів вам потрібно буде пройти лише один раз, тому що результати залишаються незмінними протягом усього життя. Інші тести, які вам можуть знадобитися перед кожним лікуванням або в різний час під час вашої подорожі з CLL / SLL. Це пояснюється тим, що з часом можуть виникнути нові генетичні мутації в результаті лікування, вашої хвороби чи інших факторів.
Більш поширені цитогенетичні тести, які вам будуть проходити, включають:
Статус мутації IgHV
Ви повинні отримати це перед першим лікуванням тільки. IgHV не змінюється з часом, тому його потрібно перевірити лише один раз. Це буде повідомлено як мутований IgHV або немутований IgHV.
Тест FISH
Ви повинні мати це перед першим і кожним лікуванням. Генетичні зміни у вашому тесті FISH можуть змінюватися з часом, тому рекомендується перевіряти його перед початком першого лікування та регулярно протягом усього лікування. Він може показати, чи є у вас делеція, транслокація або додаткова хромосома. Це буде повідомлено як del(13q), del(17p), t(11:14) або трисомія 12. Хоча це найпоширеніші варіанти для людей із ХЛЛ/СЛЛ, у вас може бути інший варіант, однак звіт буде подібні до цих.
(FISH означає Fлюоресцентний In SМСЕ Hybridization і є технікою тестування, що проводиться в патології)
Статус мутації TP53
Ви повинні мати це перед першим і кожним лікуванням. TP53 може змінюватися з часом, тому рекомендується перевірити його перед початком першого лікування та регулярно протягом усього лікування. TP53 — це ген, який забезпечує код для створення білка під назвою p53. p53 є білком, що пригнічує пухлини та зупиняє ріст ракових клітин. Якщо у вас є мутація TP53, ви можете не виробляти білок p53, що означає, що ваше тіло не в змозі зупинити розвиток ракових клітин.
Чому це важливо?
Важливо це розуміти, оскільки ми знаємо, що не всі люди з ХЛЛ / СЛЛ мають однакові генетичні варіації. Варіанти надають інформацію вашому лікарю про тип лікування, яке може спрацювати або, швидше за все, не спрацює для вашого конкретного ХЛЛ/ГЛЛ.
Поговоріть зі своїм лікарем про ці тести та значення ваших результатів для варіантів лікування.
Наприклад, ми знаємо якщо у вас є мутація TP53, немутований IgHV або del(17p), вам не слід проходити хіміотерапію тому що це не буде працювати для вас. Але це не означає, що лікування не проводиться. Існують деякі цільові методи лікування, які можуть добре працювати для людей з цими варіаціями. Ми обговоримо це в наступному розділі.
Лікування ХЛЛ / СЛЛ
Після отримання всіх результатів біопсії, цитогенетичного тестування та сканування стадії ваш лікар перегляне їх, щоб визначити найкраще можливе лікування для вас. У деяких онкологічних центрах ваш лікар також може зустрітися з командою спеціалістів, щоб обговорити найкращий варіант лікування. Це називається a мультидисциплінарна команда (MDT) зустрічі.
Як обирається мій план лікування?
Ваш лікар враховуватиме багато факторів щодо вашого ХЛЛ / СЛЛ. Рішення про те, коли і чи потрібно починати, а також яке лікування є найкращим, ґрунтуються на:
- ваша індивідуальна стадія лімфоми, генетичні зміни та симптоми
- ваш вік, історія хвороби та загальний стан здоров’я
- ваш поточний фізичний і психічний стан і переваги пацієнта.
Інші тести
Ваш лікар призначить додаткові тести перед початком лікування, щоб переконатися, що ваше серце, легені та нирки здатні впоратися з лікуванням. Додаткові тести можуть включати ЕКГ (електрокардіограму), перевірку функції легень або 24-годинний збір сечі.
Ваш лікар або онкологічна медсестра можуть пояснити вам план лікування та можливі побічні ефекти. Вони також можуть відповісти на будь-яке ваше запитання. Важливо, щоб ви запитували свого лікаря та/або медсестру, яка займається онкологією, про все, що вам не зрозуміло.
Зв'яжіться з нами
Очікування результатів може бути часом додаткового стресу та хвилювання для вас і ваших близьких. У цей час важливо розвинути потужну мережу підтримки. Вони вам також знадобляться, якщо ви проходите лікування.
Лімфома Австралії хоче бути частиною вашої мережі підтримки. Ви можете зателефонувати або надіслати запитання електронною поштою на лінію довіри медсестер з лікування лімфоми Австралії, і ми допоможемо вам отримати потрібну інформацію. Ви також можете приєднатися до наших сторінок у соціальних мережах, щоб отримати додаткову підтримку. Наша сторінка Lymphoma Down Under у Facebook також є чудовим місцем для спілкування з іншими людьми в Австралії та Новій Зеландії, які живуть з лімфомою
Гаряча лінія медсестри з лікування лімфоми:
Телефон: 1800 953 081
Ел. пошта: nurse@lymphoma.org.au
Варіанти лікування можуть включати будь-яке з наступного:
Дивись і чекай (активний моніторинг)
Приблизно 1 з 10 людей з ХЛЛ / СЛЛ може ніколи не потребувати лікування. Він може залишатися стабільним без симптомів або без симптомів протягом багатьох місяців або років. Але деякі з вас можуть мати кілька раундів лікування з наступною ремісією. Якщо ви не потребуєте негайного лікування або маєте час між ремісіями, за вами буде спостерігати та чекати (також називається активним моніторингом). Існує багато хороших методів лікування ХЛЛ, тому його можна контролювати протягом багатьох років.
Допоміжний догляд
Підтримуюче лікування доступне, якщо ви зіткнулися з серйозною хворобою. Це може допомогти вам мати менше симптомів і швидше одужати.
Лейкемічні клітини (ракові B-клітини у вашій крові та кістковому мозку) можуть неконтрольовано рости та переповнювати ваш кістковий мозок, кровотік, лімфатичні вузли, печінку чи селезінку. Оскільки кістковий мозок переповнений клітинами ХЛЛ/СЛЛ, які занадто молоді для нормальної роботи, це вплине на ваші нормальні клітини крові. Підтримуюче лікування може включати такі речі, як переливання крові або тромбоцитів, або ви можете приймати антибіотики для запобігання або лікування інфекцій.
Підтримуюча терапія може включати консультацію зі спеціалізованою групою (наприклад, кардіологом, якщо у вас проблеми з серцем) або паліативну допомогу для лікування симптомів. Це також може бути розмова про ваші уподобання щодо ваших потреб у сфері охорони здоров’я в майбутньому. Це називається розширеним плануванням догляду.
Паліативна допомога
Важливо знати, що команда паліативної допомоги може бути викликана в будь-який час протягом вашого курсу лікування, а не тільки в кінці життя. Команди паліативної допомоги чудово підтримують людей у прийнятті рішень, які вони повинні прийняти наприкінці свого життя. але, вони не просто піклуються про людей, які вмирають. Вони також є експертами в управлінні симптомами, які важко контролювати, у будь-який час протягом вашої подорожі з ХЛЛ / СЛЛ. Тому не бійтеся запитувати їх думку.
Якщо ви та ваш лікар вирішите застосувати підтримуючу терапію або припинити лікування вашої лімфоми, багато речей можна зробити, щоб допомогти вам деякий час залишатися максимально здоровими та комфортними.
хіміотерапія (хіміотерапія)
Ви можете отримати ці ліки у вигляді таблеток і/або отримати крапельницю (вливання) у вену (у кровотік) у онкологічній клініці чи лікарні. Кілька різних хіміопрепаратів можна поєднувати з імунотерапією. Хіміотерапія вбиває швидко зростаючі клітини, тому також може вплинути на деякі з ваших хороших клітин, які швидко ростуть, викликаючи побічні ефекти.
Моноклональні антитіла (MAB)
Вам можуть зробити інфузію МАБ у онкологічній клініці чи лікарні. MABs прикріплюються до клітини лімфоми та залучають до раку інші захворювання, які борються з білими кров’яними клітинами та білками. Це допомагає вашій власній імунній системі боротися з CLL / SLL.
Хіміо-імунотерапія
Хіміотерапія (наприклад, ФК) у поєднанні з імунотерапією (наприклад, ритуксимаб). Ініціал імунотерапевтичного препарату зазвичай додається до абревіатури схеми хіміотерапії, наприклад FCR.
Цільова терапія
Ви можете приймати їх у вигляді таблетки вдома або в лікарні. Цільова терапія прикріплюється до клітини лімфоми та блокує сигнали, необхідні їй для росту та виробництва нових клітин. Це зупиняє ріст раку та призводить до загибелі клітин лімфоми. Для отримання додаткової інформації про ці методи лікування див Інформаційний бюлетень про оральні терапії.
Трансплантація стовбурових клітин (SCT)
Якщо ви молоді та маєте агресивний (швидкозростаючий) ХЛЛ / СЛЛ, можна використовувати СКТ, але це рідко. Щоб дізнатися більше про трансплантацію стовбурових клітин, перегляньте інформаційні бюлетені Трансплантація при лімфомі
Початкова терапія
Багато людей з ХЛЛ/СЛЛ не потребуватимуть лікування після першого діагнозу. Замість цього ви підете на вахту і чекатимете. Це типово для людей із 1 або 2 стадією захворювання, і навіть для деяких людей із 3 стадією захворювання.
Якщо у вас ХЛЛ/СЛЛ 3 або 4 стадії, вам може знадобитися почати лікування. Коли ви починаєте лікування вперше, це називається лікуванням першої лінії. У вас може бути більше одного ліки, і вони можуть включати хіміотерапію, моноклональні антитіла або таргетну терапію.
Коли у вас є ці процедури, ви будете мати їх у циклах. Це означає, що у вас буде лікування, потім перерва, потім ще один раунд (цикл) лікування. Для більшості людей із ХЛЛ/СЛЛ хіміоімунотерапія ефективна для досягнення ремісії (відсутність ознак раку).
Генетичні мутації та лікування
Деякі генетичні аномалії можуть означати, що цільова терапія буде найкращою для вас, а інші генетичні аномалії – або нормальна генетика може означати, що хіміоімунотерапія буде найкращою.
Нормальний IgHV (немутований IgHV) АБО Видалення 17p АБО а мутація у вашому гені TP53
Ваш CLL/SLL ймовірно, не буде відповідати на хіміотерапію, але замість цього він може реагувати на одне з цих цільових методів лікування:
- Ібрутиніб – цільова терапія, яка називається інгібітором BTK
- Акалабрутиніб – цільова терапія (інгібітор BTK) з або без моноклонального антитіла під назвою обінутузумаб
- Венетоклакс і обінутузумаб – венетоклакс – це тип цільової терапії, який називається інгібітором BCL-2, обінутузумаб – це моноклональне антитіло.
- Іделалізиб і ритуксимаб – іделалізиб – це цільова терапія, яка називається інгібітором PI3K, а ритуксимаб – це моноклональне антитіло.
- Ви також можете мати право брати участь у клінічному випробуванні – запитайте про це свого лікаря
Важлива інформація – Ібрутиніб і Акалабрутиніб наразі схвалені TGA, тобто вони доступні в Австралії. Однак на даний момент вони не входять до переліку PBS як лікування першої лінії при ХЛЛ/СЛЛ. Це означає, що доступ до них коштує багато грошей. Доступ до ліків може бути можливим на «підставах співчуття», тобто вартість частково або повністю покривається фармацевтичною компанією. Якщо у вас є нормальний (немутований) IgHV або делеція 17p, запитайте свого лікаря про співчутливий доступ до цих ліків.
Лімфома Австралії виступає за людей із ХЛЛ/СЛЛ, надсилаючи подання до Консультативного комітету з фармацевтичних переваг (PBAC) щодо розширення списку PBS для цих ліків для лікування першої лінії; зробити ці ліки більш доступними для більшої кількості людей з ХЛЛ/СЛЛ.
Ви також можете допомогти підвищити обізнаність і подати власне подання до PBAC для включення PBS до списку терапії першої лінії, натиснувши тут.
Mоновлений IgHVабо варіанти, відмінні від наведених вище
Вам можуть запропонувати стандартне лікування ХЛЛ/ЛЛЛ, включаючи хіміотерапію або хіміоімунотерапію. Імунотерапія (ритуксимаб або обінутузумаб) працюватиме, лише якщо ваші клітини CLL/SLL мають поверхневий маркер клітини, який називається CD20 на них. Ваш лікар може повідомити вам, чи є у ваших клітинах CD20.
Є кілька різних ліків і комбінацій, які ваш лікар може вибрати, якщо у вас є мутований IgHV . До них відносяться:
- бендамустин і rітуксимаб (BR) – бендамустин є хіміотерапією, а ритуксимаб – це моноклональне антитіло. Вони обидва даються у вигляді настою.
- флударабін, cіклофосфамід & rітуксимаб (FC-R). Флударабін і циклофосфамід є хіміотерапією, а ритуксимаб є моноклональним антитілом.
- Хлорамбуцил і обінутузумаб – хлорамбуцил – це хіміотерапевтична таблетка, а обінутузумаб – моноклональне антитіло. В основному його дають літнім, більш слабким людям.
- Хлорамбуцил – хіміотерапевтичні таблетки
- Ви також можете мати право брати участь у клінічному випробуванні
Якщо ви знаєте назву лікування, яке будете проходити, ви можете знайти більше інформації тут.
Ремісія і рецидив
Після лікування у більшості з вас наступить ремісія. Ремісія – це період часу, коли у вашому організмі немає жодних ознак ХЛЛ/ЛЛЛ або коли ХЛЛ/СЛЛ знаходиться під контролем і не потребує лікування. Ремісія може тривати багато років, але згодом ХЛЛ зазвичай повертається (рецидивує), і призначається інше лікування.
Рефрактерний CLL / SLL
Деякі з вас можуть не досягти ремісії за допомогою лікування першої лінії. Якщо це станеться, ваш CLL / SLL називається «рефрактерним». Якщо у вас рефрактерний ХЛЛ / СЛЛ, ваш лікар, ймовірно, захоче спробувати інший препарат.
Лікування, яке ви проводите, якщо у вас рефрактерний ХЛЛ / СЛЛ або після рецидиву, називається терапією другої лінії. Метою лікування другої лінії є відновлення ремісії.
Якщо у вас є подальша ремісія, потім рецидив і ви отримуєте додаткове лікування, ці наступні методи лікування називаються лікуванням третьої лінії, лікуванням четвертої лінії тощо.
Вам може знадобитися кілька типів лікування ХЛЛ/СЛЛ. Фахівці відкривають нові та більш ефективні методи лікування, які збільшують тривалість ремісії. Якщо ваш ХЛЛ/ЛЛЛ погано реагує на лікування або рецидив стався дуже швидко після лікування (протягом шести місяців), це називається рефрактерним ХЛЛ/ЛЛЛ, і знадобиться інший тип лікування.
Як вибирається лікування другої лінії
Під час рецидиву вибір лікування буде залежати від кількох факторів, зокрема.
- Як довго ви були в ремісії
- Ваш загальний стан здоров’я та вік
- Яке лікування ХЛЛ ви отримували в минулому
- Ваші уподобання.
Ця картина може повторюватися протягом багатьох років. Для рецидивів або рефрактерних захворювань доступні нові цільові методи лікування, а деякі поширені методи лікування рецидивів ХЛЛ/СЛЛ можуть включати наступне:
- Венетоклакс – таргетний препарат (інгібітор BCL2) – планшет
- Ібрутиніб (Ібрувіца) – таргетний препарат (інгібітор БТК) – табл
- Акалабрутиніб – таргетний препарат (інгібітор БТК) – табл
- Іделалізиб і Ритуксимаб – іделалізиб — це цільова терапія (інгібітор PI3K), а ритуксимаб — моноклональне антитіло. Іделалізиб — це таблетки, а ритуксимаб дають у вигляді крапельниці у вену.
Більше інформації про таргетну терапію можна знайти тут.
Якщо ви молоді та здорові (за винятком ХЛЛ/СЛЛ), ви можете мати Алогенна трансплантація стовбурових клітин.
Рекомендується щоразу, коли вам потрібно почати нове лікування, запитувати свого лікаря про клінічні випробування, на які ви можете мати право. Клінічні випробування важливі для пошуку нових ліків або комбінацій ліків для покращення лікування ХЛЛ/ГЛЛ у майбутньому.
Вони також можуть запропонувати вам спробувати нові ліки, комбінацію ліків або інші методи лікування, які ви не зможете отримати поза випробуванням. Якщо ви зацікавлені в участі в клінічному випробуванні, запитайте свого лікаря, на які клінічні випробування ви маєте право.
Деякі методи лікування тестуються на ХЛЛ / СЛЛ
Існує багато методів лікування та нових комбінацій лікування, які зараз випробовуються в клінічних випробуваннях у всьому світі для пацієнтів як із вперше діагностованим, так і з рецидивом ХЛЛ. Деякі досліджувані методи лікування:
- Комбінована терапія Венетоклаксом – застосування Венетоклаксу з іншими видами лікування
- Занубрутиніб – капсула таргетної терапії (інгібітор БТК)
- Т-клітинна терапія рецептором химерного антигену (Т-клітинна терапія CAR)
Ви також можете прочитати наш "Розуміння клінічних випробувань інформаційний бюлетень або відвідайте наш веб-сторінка для отримання додаткової інформації про клінічні випробування
Прогноз ХЛЛ / СЛЛ – і що станеться після закінчення лікування
Прогноз враховує, яким буде очікуваний результат вашого ХЛЛ / СЛЛ і який вплив може мати ваше лікування.
CLL / SLL не виліковується за допомогою сучасних методів лікування. Це означає, що як тільки вам буде поставлено діагноз, ви будете мати ХЛЛ / СЛЛ до кінця свого життя... Але багато людей все ще живуть довгим і здоровим життям з ХЛЛ / СЛЛ. Метою або метою лікування є підтримка ХЛЛ / СЛЛ на контрольованому рівні та забезпечення практичної відсутності симптомів, які впливають на якість життя.
Кожна людина з ХЛЛ / СЛЛ має різні фактори ризику, включаючи вік, історію хвороби та генетику. Тому говорити про прогноз в загальному сенсі дуже важко. Рекомендується поговорити зі своїм лікарем-спеціалістом про власні фактори ризику та про те, як вони можуть вплинути на ваш прогноз.
Виживання – життя з раком
Здоровий спосіб життя або деякі позитивні зміни способу життя після лікування можуть значно допомогти вашому одужанню. Є багато речей, які ви можете зробити, щоб допомогти вам добре жити з ХЛЛ / СЛЛ.
Багато людей помічають, що після діагностики раку або лікування їхні цілі та пріоритети в житті змінюються. Знайомство з вашою «новою нормою» може зайняти час і викликати розчарування. Очікування вашої родини та друзів можуть відрізнятися від ваших. Ви можете відчувати себе ізольованими, втомленими або відчувати різноманітні емоції, які можуть змінюватися щодня. Основними цілями після лікування ХЛЛ / СЛЛ є повернення до життя та:
- будьте якомога активнішими у своїй роботі, сім’ї та інших життєвих ролях
- зменшити побічні ефекти та симптоми раку та його лікування
- виявлення та лікування будь-яких пізніх побічних ефектів
- допоможе вам бути якомога незалежнішим
- покращити якість життя та зберегти хороше психічне здоров’я
Реабілітація раку
Вам можуть бути рекомендовані різні види реабілітації від раку. Це може означати будь-яку з широкого спектру послуг, як-от:
- фізіотерапія, лікування болю
- планування харчування та фізичних вправ
- емоційні, кар'єрні та фінансові консультації
У наших інформаційних бюлетенях нижче є кілька чудових порад:
- Страх рецидиву раку та тривога сканування
- Управління сном і лімфома
- Вправи та лімфома
- Втома і лімфома
- Сексуальність і інтимність
- Емоційний вплив діагностики та лікування лімфоми
- Емоційний вплив життя з лімфомою
- Емоційний вплив лімфоми після завершення лікування лімфоми
- Догляд за людиною з лімфомою
- Емоційний вплив рецидиву або рефрактерної лімфоми
- Додаткова та альтернативна терапія: лімфома
- Самообслуговування та лімфома
- Харчування та лімфома
Трансформована лімфома (трансформація Ріхтера)
Що таке трансформація
Трансформована лімфома – це лімфома, яка спочатку була діагностована як індолентна (повільно зростаюча), але трансформувалася в агресивну (швидко зростаючу) хворобу.
Трансформація трапляється рідко, але може відбутися, якщо гени в індолентних клітинах лімфоми з часом пошкоджуються. Це може статися природним шляхом або в результаті деяких процедур, що спричиняє прискорення росту клітин. Коли це відбувається при CLL / SLL, це називається синдромом Ріхтера (RS).
Якщо це станеться, ваш ХЛЛ / СЛЛ може трансформуватися в тип лімфоми, що називається дифузною великоклітинною В-клітинною лімфомою (DLBCL) або, ще рідше, Т-клітинною лімфомою.
Для отримання додаткової інформації про трансформовану лімфому див інформаційний бюлетень тут.