ہڈکن لیمفوما (HL) کیا ہے








HL کینسر کی ایک قسم ہے جو آپ کے خون کے کچھ خلیات، جسے B-cell lymphocytes کہتے ہیں بہت زیادہ بڑھتے ہیں، اور صحیح طریقے سے کام کرنا چھوڑ دیتے ہیں۔ لیمفوسائٹس خاص خلیات ہیں، اتنے چھوٹے آپ کو انہیں خوردبین سے دیکھنے کی ضرورت ہے۔ یہ خون کے خلیے کی ایک قسم ہیں، اور ان کا کام جراثیم سے لڑنا ہے جو آپ کو بیمار کر سکتے ہیں۔ ان میں سے کچھ کینسر سے بھی لڑ سکتے ہیں۔
کینسر کا مطلب ہے کہ خلیات:
- بڑھتے ہیں جب وہ نہیں چاہتے ہیں
- جس طرح سے انہیں کرنا چاہئے برتاؤ نہ کریں، اور
- کبھی کبھی آپ کے جسم کے ان حصوں کا سفر کرتے ہیں جہاں ان کا جانا نہیں ہوتا ہے۔
بی سیل لیمفوسائٹس کو کیا خاص بناتا ہے؟
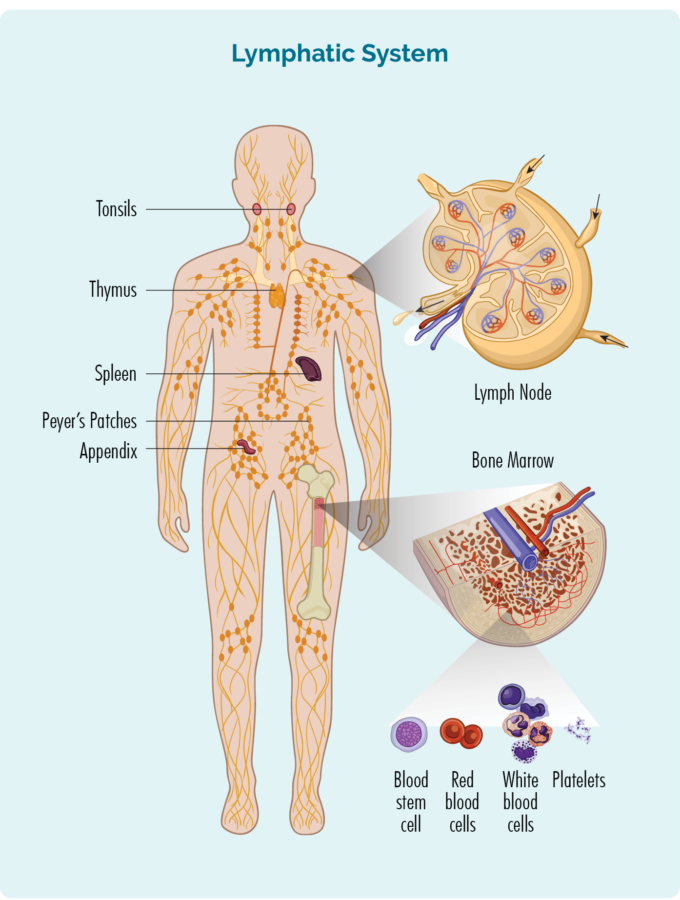
- وہ آپ کی ہڈیوں کے اندر "بون میرو" نامی جگہ پر بنائے جاتے ہیں۔
- لیمفوسائٹس انفیکشن سے لڑنے کے لئے آپ کے جسم کے تمام حصوں میں سفر کر سکتے ہیں، لیکن عام طور پر آپ کے لیمفیٹک نظام میں رہتے ہیں۔
- آپ کے لمفاتی نظام میں آپ کے کچھ اعضاء شامل ہوتے ہیں جنہیں تلی، تھیمس، ٹانسلز اور اپینڈکس کہتے ہیں نیز آپ کے لمف نوڈس جو آپ کے پورے جسم میں پائے جاتے ہیں۔ لیمفیٹک برتن سڑکوں کی طرح ہیں جو آپ کے تمام لمفٹک اعضاء اور لمف نوڈس کو آپس میں جوڑتی ہیں۔
- لیمفوسائٹس نیوٹروفیل کو جراثیم سے لڑنے میں مدد کرتے ہیں۔
- وہ جراثیم کو بھی یاد رکھتے ہیں لہذا اگر وہ واپس آنے کی کوشش کریں تو آپ کے لیمفوسائٹس ان سے بہت جلد چھٹکارا پا سکتے ہیں۔
بی سیلز اور لیمفوما
جب آپ کے پاس HL ہوتا ہے، تو آپ کے B-cell lymphocytes کینسر بن جاتے ہیں اور بلائے جاتے ہیں۔ لیمفوما خلیات. وہ مختلف نظر آتے ہیں، بڑے ہوتے ہیں اور عام لیمفوسائٹس سے مختلف سلوک کرتے ہیں۔
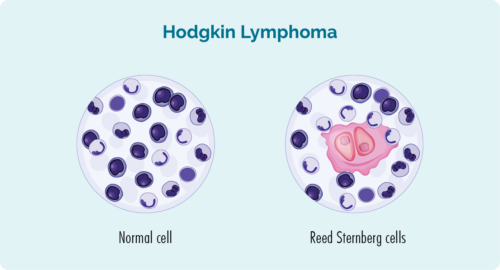
لیمفوما کے خلیوں کو اکثر ریڈ-اسٹرنبرگ سیل بھی کہا جاتا ہے۔ (ریڈ اور سٹرنبرگ ان سائنسدانوں کے نام تھے جنہوں نے سب سے پہلے ان خلیوں کی شناخت کی)۔
ریڈ سٹرنبرگ سیل کیسا لگتا ہے؟
یہاں آپ کو یہ دکھانے کے لیے ایک تصویر دی گئی ہے کہ عام خلیے کیسے دکھتے ہیں، اور Reed-Sternberg lymphoma کے خلیے کیسے نظر آتے ہیں۔
Hodgkin lymphoma عام طور پر تیزی سے بڑھتا ہے، اس لیے اسے بعض اوقات جارحانہ بھی کہا جاتا ہے۔ لیکن جارحانہ Hodgkin lymphoma کے بارے میں اچھی بات یہ ہے کہ یہ اکثر علاج کے لیے اچھا ردعمل ظاہر کرتا ہے، کیونکہ یہ علاج تیزی سے بڑھنے والے خلیوں پر حملہ کرنے کے لیے ڈیزائن کیا گیا ہے۔
اس وجہ سے، علاج کے بعد آپ کے ٹھیک ہونے کا بہت اچھا موقع ہے۔ اس کا مطلب ہے کہ اب آپ کو کینسر نہیں ہوگا۔
ہڈکن لیمفوما (HL) کی علامات

پہلی علامت جو آپ کو ہو سکتی ہے اگر آپ کے پاس HL ہے تو ایک گانٹھ ہو سکتی ہے، یا کئی گانٹھیں جو بڑھتی رہتی ہیں۔ یہ گانٹھیں آپ پر ہوسکتی ہیں:
- گردن (جیسے تصویر میں ہے)
- بغل (آپ کے زیریں بازو)
- گروئن (جہاں آپ کی ٹانگوں کا اوپری حصہ آپ کے باقی جسم سے اور آپ کے کولہے تک)
- یا پیٹ (آپ کے پیٹ کا علاقہ)۔
آپ کے پیٹ میں موجود لمف نوڈس کو دیکھنا اور محسوس کرنا مشکل ہو سکتا ہے، کیونکہ وہ آپ کے جسم میں دوسرے لمف نوڈس کے مقابلے بہت زیادہ گہرے ہوتے ہیں۔ آپ کا ڈاکٹر صرف اپنے جسم کے اندر کی خصوصی تصاویر (اسکین) لے کر جان سکتا ہے کہ آپ نے وہاں لمف نوڈس سوجن ہیں۔
گانٹھیں آپ کے لمف نوڈس کے لمفوما خلیوں سے بھرنے کی وجہ سے ہوتی ہیں، جس کی وجہ سے وہ پھول جاتے ہیں۔ یہ عام طور پر تکلیف دہ نہیں ہوتا ہے لیکن بعض اوقات، اگر سوجن لمف نوڈس آپ کے جسم کے دوسرے حصوں پر دباؤ ڈال رہے ہیں تو اس سے کچھ درد ہو سکتا ہے۔
Hodgkin Lymphoma اور کہاں پایا جا سکتا ہے؟
کبھی کبھی، Hodgkin lymphoma آپ کے جسم کے دوسرے حصوں میں پھیل سکتا ہے جیسے کہ آپ:
- پھیپھڑے - آپ کے پھیپھڑے آپ کو سانس لینے میں مدد کرتے ہیں۔
- جگر - آپ کا جگر آپ کو کھانا ہضم کرنے میں مدد کرتا ہے، اور آپ کے جسم کو صاف کرتا ہے تاکہ آپ اپنے جسم میں نقصان دہ ٹاکسن (زہر) پیدا نہ کریں۔
- ہڈیاں - آپ کی ہڈیاں آپ کو طاقت دیتی ہیں تاکہ آپ ہر جگہ فلاپ نہ ہوں۔
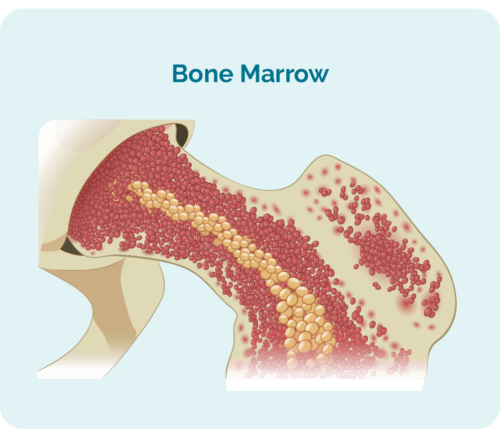
- بون میرو (یہ آپ کی ہڈیوں کے بیچ میں ہے اور یہ وہ جگہ ہے جہاں آپ کے خون کے خلیے بنتے ہیں)۔
- دوسرے اعضاء جو آپ کے جسم کو صحیح طریقے سے کام کرنے میں مدد کرتے ہیں۔
اگر آپ کے لیمفوما کے خلیات آپ کے جسم کے دوسرے حصوں میں پھیل جاتے ہیں، تو اسے ایک اعلی درجے کا مرحلہ HL کہا جا سکتا ہے۔ ہم تھوڑی دیر بعد HL کے مراحل کے بارے میں مزید بات کریں گے، لیکن اب آپ کے لیے یہ جان لینا اچھا ہے، کہ اگر آپ کے پاس ایچ ایل کا مرحلہ بڑھ گیا ہے، تب بھی آپ ٹھیک ہو سکتے ہیں۔

دیگر علامات جو آپ حاصل کر سکتے ہیں ان میں شامل ہیں:
- بغیر کسی وجہ کے واقعی تھکا ہوا محسوس کرنا - اکثر آپ آرام یا نیند لینے کے بعد بھی تھکاوٹ محسوس کرتے ہیں۔
- سانس بند ہونا - چاہے آپ کچھ بھی نہ کر رہے ہوں۔
- خشک کھانسی جو دور نہیں ہوتی۔
- معمول سے زیادہ آسانی سے چوٹ یا خون بہنا۔
- کھجلی جلد.
- جب آپ بیت الخلا جاتے ہیں تو آپ کے پو یا ٹوائلٹ پیپر پر خون۔
- انفیکشن جو دور نہیں ہوتے، یا واپس آتے رہتے ہیں (بار بار)۔
- بی علامات۔

علامات کی دیگر وجوہات - اور اپنے ڈاکٹر کو کب دیکھیں
ان میں سے بہت سی علامات اور علامات دوسری چیزوں جیسے انفیکشنز سے ملتی جلتی ہو سکتی ہیں۔ عام طور پر انفیکشن یا کسی اور وجہ سے علامات چند ہفتوں کے بعد ختم ہو جاتی ہیں۔
جب آپ کے پاس HL ہے، تو علامات علاج کے بغیر نہیں جاتے ہیں.
آپ کا ڈاکٹر یہ سوچ سکتا ہے کہ آپ کو پہلے انفیکشن ہے۔ لیکن اگر وہ فکر مند ہیں کہ یہ لیمفوما کی ایک قسم ہو سکتی ہے، تو وہ اضافی ٹیسٹ کروائیں گے۔ اگر آپ ڈاکٹر کے پاس گئے ہیں، اور آپ کی علامات بہتر نہیں ہو رہی ہیں، تو آپ کو اس کی ضرورت ہوگی۔ ڈاکٹر کے پاس واپس جاؤ.
Hodgkin Lymphoma (HL) کی تشخیص کیسے کی جاتی ہے۔

لیمفوما کی بہت سی مختلف قسمیں ہیں۔ وہ عام طور پر گروپ ہوتے ہیں۔ ہڈکن لیمفوما or نان ہڈکن لیمفا. ہڈکن لیمفوما کو پھر گروپ کیا جاتا ہے:
- کلاسیکل ہڈکن لیمفوما (cHL) یا
- نوڈولر لیمفوسائٹ پریڈومیننٹ ہڈکن لیمفوما (NLPHL)
آپ میں سے زیادہ تر کے پاس cHL ہوگا، ہر 1 میں سے صرف 10 بچے اور نوعمروں کے ساتھ HL کے پاس NLPHL ذیلی قسم ہے۔
میرے ڈاکٹر کو کیسے پتہ چلے گا کہ میرے پاس کون سی ذیلی قسم ہے؟
آپ کے ڈاکٹر کے لیے یہ معلوم کرنا ضروری ہے کہ آپ کے پاس کون سی دوا ہے، کیونکہ آپ کو جو علاج اور دوائیں ملتی ہیں ان کی اقسام مختلف ذیلی قسم کے ساتھ مختلف ہو سکتی ہیں۔ آپ.
یہ جاننے کے لیے کہ آپ کے پاس کس قسم کا HL ہے، آپ کا ڈاکٹر کرنا چاہے گا۔ کچھ مختلف ٹیسٹ. وہ آپ کے نمونے لینا چاہیں گے۔ سوجن لمف نوڈس کو جانچنے کے لیے اور دیکھیں کہ کس قسم کے خلیے ان میں ہیں۔ وہاں. جب ڈاکٹر نمونہ لیتا ہے تو اسے بایپسی کہا جاتا ہے۔
آپ کی بایپسی ڈاکٹر کے کمرے میں، ہسپتال کے آپریٹنگ روم میں یا ریڈیولاجی ڈیپارٹمنٹ میں ہو سکتی ہے۔ یہ اس بات پر منحصر ہوگا کہ آپ کی عمر کتنی ہے، اور آپ کا سوجن لمف کہاں ہے۔ نوڈس ہیں. آپ کا ڈاکٹر آپ کو بتائے گا کہ آپ اور آپ کے والدین/سرپرست کہاں ہیں۔ جانے کی ضرورت ہے.
بایڈپسی
بایپسی ہسپتال میں آپریشن کے طور پر کی جا سکتی ہے۔ آپ کے ڈاکٹر اور نرسیں بہت محتاط رہیں گے، اور اس بات کو یقینی بنائیں کہ جب وہ بایپسی کرتے ہیں تو آپ جتنا ممکن ہو آرام سے ہوں۔ آپ کو کوئی ایسی دوا بھی مل سکتی ہے جو آپ کو بایپسی کے دوران سونے میں مدد دیتی ہے، یا وہ جگہ بناتی ہے جہاں وہ بایپسی کرتے ہیں۔ اس دوا کو بے ہوشی کی دوا کہا جاتا ہے۔
ایک بار جب آپ بایپسی لے لیتے ہیں، تو اسے پیتھالوجی میں بھیج دیا جائے گا، جہاں "پیتھالوجسٹ" کہلانے والے خصوصی تربیت یافتہ لوگ بایپسی میں خلیات کو دیکھنے کے لیے مختلف قسم کے آلات استعمال کریں گے۔ کچھ آلات جو وہ استعمال کرتے ہیں وہ خصوصی خوردبین اور لائٹس ہوں گے، جو انہیں لیمفوما خلیوں کے مختلف حصوں کو دیکھنے میں مدد کرتی ہیں۔ ڈبلیووہ ٹوپی آپ کے ڈاکٹر کو یہ جاننے میں مدد کرتی ہے کہ آپ کے پاس HL کی کون سی ذیلی قسم ہے۔
بایپسیوں کی کچھ قسمیں جو آپ کے پاس ہو سکتی ہیں ان میں شامل ہیں:
کور یا باریک سوئی بائیوپسی
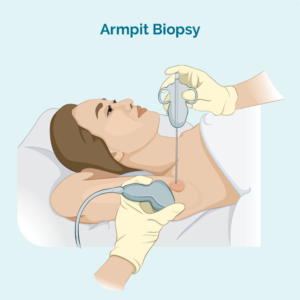
ڈاکٹر یا نرس پریکٹیشنر آپ کے سوجے ہوئے لمف نوڈ میں سوئی ڈالے گا اور لمف نوڈ کا ایک چھوٹا سا نمونہ نکال دے گا۔ آپ کے پاس اس علاقے کو بے حس کرنے کے لیے کچھ دوا ہو گی تاکہ اسے تکلیف نہ ہو، اور آپ کی عمر کے لحاظ سے، آپ کو نیند آنے کے لیے کچھ دوا بھی ہو سکتی ہے تاکہ آپ واقعی خاموش رہ سکیں۔
اگر لمف نوڈ آپ کے جسم کے اندر گہرائی میں ہے اور وہ اسے محسوس نہیں کر سکتے ہیں، تو ڈاکٹر الٹراساؤنڈ یا خصوصی ایکسرے کا استعمال کر سکتا ہے تاکہ وہ بایپسی کرتے وقت اسے دیکھ سکیں۔
excisional سر ہلاe بایپسی
آپ کو ممکنہ طور پر ایکزیشنل نوڈ بائیوپسی کے لیے آپریشن کی ضرورت ہوگی۔ یہ آپ کے جسم کے دوسرے حصوں میں ایک مکمل لمف نوڈ کو ہٹانے کے لئے کیا جاتا ہے جس تک سوئی نہیں پہنچ سکتی ہے۔ آپ کو ایک بے ہوشی کرنے والی دوا ملے گی جو آپ کو سو جائے گی، اور آپ آپریشن کو محسوس یا یاد نہیں کریں گے۔ آپ کو کچھ ٹانکے لگیں گے جہاں انہوں نے لمف نوڈ کو باہر نکالا تھا۔
ہڈی میرو بایپسی
بون میرو بایپسی کے ساتھ، ڈاکٹر آپ کی کمر کے نچلے حصے میں اور آپ کے کولہے کی ہڈی میں سوئی ڈالتا ہے۔ یہ ان جگہوں میں سے ایک ہے جہاں آپ کے خون کے خلیے بنتے ہیں، اس لیے وہ اس بون میرو کا نمونہ لینا پسند کرتے ہیں تاکہ یہ دیکھیں کہ آیا وہاں کوئی لیمفوما خلیات موجود ہیں۔ ڈاکٹر اس جگہ سے دو نمونے لے گا بشمول:
- بون میرو ایسپیریٹ (BMA): یہ ٹیسٹ تھوڑی مقدار میں لیتا ہے۔ بون میرو کی جگہ میں پایا جانے والا مائع
- بون میرو ایسپریٹ ٹریفائن (BMAT): یہ ٹیسٹ تھوڑا سا لیتا ہے۔ بون میرو ٹشو کا نمونہ
آپ کی عمر پر منحصر ہے، آپ کو نیند لانے کے لیے یہ آپ کو بے ہوشی کی دوا کے ساتھ آپریشن کے طور پر کرایا جا سکتا ہے۔ اس کے بعد شاید آپ کو کوئی ٹانکے نہیں لگیں گے، لیکن آپ کو اس جگہ پر جہاں سوئی اندر گئی تھی اس پر فینسی بینڈ ایڈ کی طرح تھوڑا سا ڈریسنگ ہوگا۔

نتائج کا انتظار ہے۔
آپ کے نتائج واپس آنے میں دو یا تین ہفتے لگ سکتے ہیں۔
نتائج کا انتظار کرنا آپ اور آپ کے پیاروں کے لیے دباؤ کا وقت ہو سکتا ہے۔ آپ اور آپ کے ہجوم یا خاندان اور دوستوں کے لیے اس وقت کے دوران کسی ایسے شخص سے رابطہ کرنا اور بات کرنا ضروری ہے جس پر آپ اعتماد کرتے ہیں۔ اگر آپ کو یقین نہیں ہے کہ کس سے بات کرنی ہے، یا اگر آپ کے سوالات ہیں، تو آپ ہمیشہ ہماری لیمفوما کیئر نرسوں کو کال یا ای میل کر سکتے ہیں۔
ان سے رابطہ کرنے کے طریقے کے بارے میں تفصیلات کے لیے براہ کرم نیلے رنگ پر کلک کریں۔ ہم سے رابطہ کریں بٹن اسکرین کے نیچے.

ہڈکن لیمفوما کی ذیلی اقسام
جیسا کہ ہم نے اوپر ذکر کیا ہے، HL کی مختلف قسمیں ہیں - کلاسیکی Hodgkin Lymphoma اور Nodular Lymphocyte Predominant Hodgkin Lymphoma (NLPHL)۔
کلاسیکل ہڈکن لیمفوما پھر مزید چار دیگر مختلف اقسام میں تقسیم ہو جاتا ہے۔ یہ شامل ہیں:
- نوڈولر سکلیروسیس کلاسیکل ہڈکن لیمفوما (NS-cHL)
- مخلوط سیلولرٹی کلاسیکل بچپن ہڈکن لیمفوما (MC-cHL)
- لیمفوسائٹ سے بھرپور کلاسیکل ہڈکن لیمفوما (LR-cHL)
- لیمفوسائٹ سے محروم کلاسیکی ہڈکن لیمفوما (LD-cHL)
HL کی ان ذیلی قسموں کے بارے میں مزید جاننے کے لیے، نیچے دی گئی سرخیوں پر کلک کریں۔
کلاسیکی ہڈکن لیمفوما ذیلی قسمیں
NS-cHL بڑے بچوں اور نوعمروں میں زیادہ عام ہے۔ کلاسیکی ہڈکن لیمفوما والے تقریباً نصف کے پاس یہ NS-cHL ذیلی قسم ہوگی۔
لڑکے اور لڑکیاں دونوں NS-cHL حاصل کر سکتے ہیں، لیکن لڑکیوں میں یہ تھوڑا سا زیادہ عام ہے۔
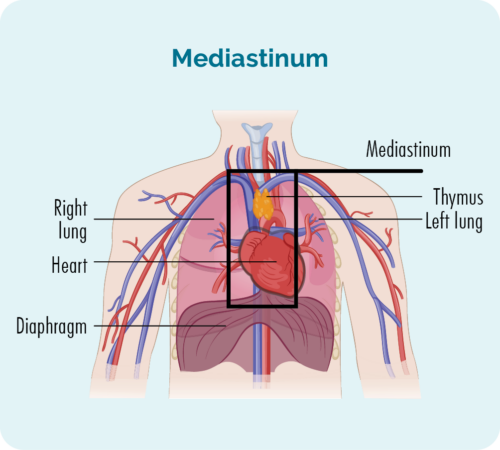
NS-cHL عام طور پر آپ کے سینے کے اندر گہرائی میں لمف نوڈس میں شروع ہوتا ہے، آپ کے میڈیاسٹینم نامی علاقے میں۔ آپ نیچے دی گئی تصویر میں میڈیاسٹینم دیکھ سکتے ہیں، یہ بلیک باکس کے اندر کا حصہ ہے۔
آپ لمف نوڈس میں سوجن محسوس کر سکتے ہیں یا نہیں کر سکتے، لیکن کچھ دوسری علامات جو آپ کو HL کی قسم کے ساتھ مل سکتی ہیں ان میں شامل ہیں:
- کھانسی
- آپ کے سینے میں درد یا غیر آرام دہ احساس
- سانس کی کمی محسوس کرنا
NS-cHL آپ کے جسم کے دوسرے حصوں جیسے آپ کی تلی، پھیپھڑوں، جگر، ہڈی یا بون میرو میں بھی شروع، یا پھیل سکتا ہے۔
مخلوط سیلولرٹی کلاسیکل ہڈکن لیمفوما (MC-cHL) 10 سال سے کم عمر کے بچوں میں زیادہ عام ہے۔ لیکن یہ اب بھی کسی بھی عمر کے بچوں اور نوعمروں کو متاثر کر سکتا ہے۔
اگر آپ کے پاس MC-cHL ہے، تو آپ اپنی جلد کے بالکل نیچے نئی گانٹھیں دیکھ سکتے ہیں۔ اس کی وجہ یہ ہے کہ لیمفوما کے خلیے آپ کے لمف نوڈس میں جمع ہوتے ہیں اور آپ کی جلد کے نیچے فیٹی ٹشو میں بڑھتے ہیں۔ ہم سب کے پاس یہ فیٹی ٹشو ہے اور یہ ہمارے نیچے کے اعضاء کی حفاظت میں مدد کرتا ہے، اور جب ٹھنڈا ہوتا ہے تو ہمیں گرم رکھتا ہے۔ کچھ لیمفوما خلیات آپ کے دوسرے اعضاء میں بھی مل سکتے ہیں۔
MC-cHL بعض اوقات آپ کے ڈاکٹر کے لیے تشخیص کرنا مشکل ہو سکتا ہے کیونکہ یہ لیمفوما کی ایک مختلف ذیلی قسم کی طرح لگتا ہے جسے پیریفرل ٹی سیل لیمفوما کہتے ہیں۔ اس وجہ سے، آپ کا ڈاکٹر یہ یقینی بنانے کے لیے اضافی ٹیسٹ کروا سکتا ہے کہ آپ کے پاس MC-cHL ہے تاکہ وہ آپ کو صحیح دوائیں دے سکیں۔
لیمفوسائٹ سے بھرپور کلاسیکل ہڈکن لیمفوما (LR-cHL) نایاب ہے۔ بہت کم لوگوں کو یہ ذیلی قسم ملتی ہے۔ لیکن اگر آپ ایسا کرتے ہیں، تو یہ عام طور پر آپ کے علاج کے لیے بہت اچھا جواب دیتا ہے۔ جب آپ علاج مکمل کریں گے تو آپ شاید ٹھیک ہو جائیں گے۔
اگر آپ کے پاس LR-cHL ہے تو آپ اپنی جلد کے نیچے کچھ گانٹھیں دیکھ سکتے ہیں، کیونکہ لیمفوما کے خلیے آپ کی جلد کے بالکل نیچے لمف نوڈس میں بڑھتے ہیں۔
LR-cHL آپ کے ڈاکٹر کے لیے تشخیص کرنا بھی مشکل ہو سکتا ہے کیونکہ یہ بعض اوقات ایک مختلف قسم کے HL کی طرح نظر آتا ہے جسے Nodular lymphocyte predominant Hodgkin Lymphoma (NLPHL) کہا جاتا ہے۔ LR-cHL اور NLPHL دونوں ایک جیسے نظر آتے ہیں، لیکن ان سے نجات کے لیے مختلف ادویات استعمال کی جاتی ہیں۔
لیمفوسائٹ سے محروم کلاسیکل ہڈگکن لیمفوما (LD0cHL) شاید بچوں اور نوعمروں میں کلاسیکی ہڈکن لیمفوما کی سب سے کم عام ذیلی قسم ہے۔ یہ زیادہ عام ہے اگر آپ کو انسانی امیونو وائرس (HIV) نامی انفیکشن ہے، یا اگر آپ کو کبھی Epstein-Barr وائرس (EBV) نامی انفیکشن ہوا ہے۔
EBV ایک وائرس ہے جو غدود کے بخار کا سبب بنتا ہے جس کی وجہ سے آپ کو گلے کی سوزش ہوتی ہے۔ اسے بعض اوقات "مونو" یا مونو نیوکلیوس بھی کہا جاتا ہے۔ اسے بوسہ لینے کی بیماری بھی کہا جاتا ہے کیونکہ یہ تھوک کے ذریعے پھیل سکتا ہے (لیکن آپ کو اسے حاصل کرنے کے لیے کسی کو بوسہ دینے کی ضرورت نہیں ہے)۔
اگر آپ کے پاس LD-cHL ہے تو آپ کو غیر معمولی گانٹھیں یا سوجی ہوئی لمف نوڈس نہیں ہوسکتی ہیں کیونکہ یہ اکثر آپ کی ہڈیوں کے بیچ میں ایسی جگہ پر بڑھتا ہے جسے آپ کا بون میرو کہتے ہیں۔ یہ وہ جگہ ہے جہاں آپ کے خون کے خلیات بنتے ہیں۔ تاہم، یہ آپ کے پیٹ (یا پیٹ) کے علاقے میں بھی گہرائی سے شروع ہو سکتا ہے، اس لیے گانٹھیں آپ کے محسوس کرنے کے لیے بہت گہری ہو سکتی ہیں۔
نوڈولر لیمفوسائٹ پریڈومیننٹ ہڈکن لیمفوما (NLPHL)
Nodular Lymphocyte Predominant Hodgkin Lymphoma (NLPHL) HL کی ایک بہت ہی نایاب ذیلی قسم ہے، لیکن یہ 10 سال سے کم عمر کے بچوں میں زیادہ عام ہے۔
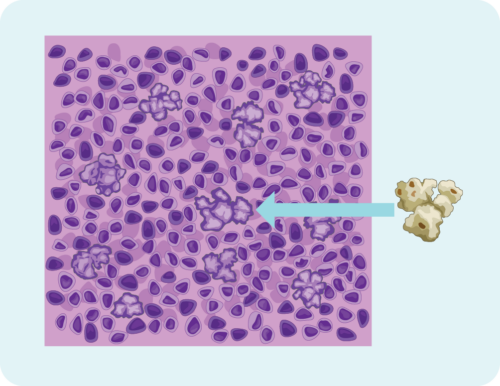
اگر آپ کے خلیات کسی خاص طریقے سے نظر آتے ہیں تو آپ کا ڈاکٹر آپ کو NLPHL کی تشخیص کر سکتا ہے۔ یہ مضحکہ خیز لگ سکتا ہے، لیکن ہم کبھی کبھی کہتے ہیں کہ NLPHL میں لیمفوما کے خلیے پاپ کارن کی طرح نظر آتے ہیں۔ تصویر پر ایک نظر ڈالیں اور آپ دیکھیں گے کہ ہمارا کیا مطلب ہے۔
Nodular Lymphocyte Predominant Hodgkin Lymphoma (NLPHL) کلاسیکی Hodgkin Lymphoma سے کیسے مختلف ہے؟
NLPHL کلاسیکی ہڈکن لیمفوما سے زیادہ آہستہ آہستہ بڑھتا ہے۔ اگر آپ کے پاس NLPHL ہے، تو آپ علاج کے بعد ٹھیک ہو سکتے ہیں جس کا مطلب ہے کہ لیمفوما دور ہو جائے گا اور کبھی واپس نہیں آئے گا۔ لیکن، آپ میں سے کچھ کے لیے، یہ واپس آ سکتا ہے۔ کبھی کبھی یہ جلدی واپس آ سکتا ہے، اور دوسری بار آپ کئی سالوں تک لیمفوما کے بغیر زندہ رہ سکتے ہیں۔
اگر آپ کا NLPHL واپس آجاتا ہے تو اسے دوبارہ لگنا کہا جاتا ہے۔ دوبارہ لگنے کی واحد علامت سوجن لمف نوڈ ہو سکتی ہے جو دور نہیں ہوتی ہے۔ یہ آپ کی گردن، بغل، کمر یا آپ کے جسم کے دوسرے حصے میں ہو سکتا ہے۔ اگر آپ کو دوسری علامات ملتی ہیں، تو وہ ان علامات سے ملتی جلتی ہوں گی جو ہم نے اوپر درج کی ہیں۔
ہڈکن لیمفوما (HL) کی سٹیجنگ اور درجہ بندی
ایک بار جب آپ کے ڈاکٹر نے آپ کو HL کی تشخیص کر لی، تو وہ یہ دیکھنے کے لیے مزید ٹیسٹ کرنا چاہیں گے کہ آپ کے جسم کے کتنے حصوں میں لیمفوما کے خلیے ہیں، اور وہ کتنی تیزی سے بڑھ رہے ہیں۔
سٹیجنگ دیکھتا ہے کہ HL کہاں ہے۔ یاد رکھیں پہلے ہم نے آپ کے لیمفوسائٹس کے بارے میں بات کی تھی۔ ہمیں پتہ چلا کہ اگرچہ وہ آپ کے بون میرو میں بنتے ہیں اور آپ کے لیمفیٹک نظام میں رہتے ہیں، وہ آپ کے جسم کے کسی بھی حصے میں بھی جا سکتے ہیں۔ چونکہ آپ کے لیمفوما کے خلیات کینسر والے لیمفوسائٹس ہیں، HL آپ کے بون میرو، لیمفیٹک نظام یا آپ کے جسم کے کسی دوسرے حصے میں بھی ہو سکتا ہے۔
سٹیجنگ ٹیسٹ اور اسکینز
آپ کا ڈاکٹر آپ کے جسم کے اندر کی تصاویر لینے کے لیے کچھ اسکینوں کا حکم دے گا تاکہ یہ معلوم ہو سکے کہ یہ HL خلیے کہاں چھپے ہوئے ہیں۔ ان اسکینوں میں شامل ہو سکتے ہیں:
سی ٹی اسکین (یہ کمپیوٹیڈ ٹوموگرافی اسکین کے لیے مختصر ہے)
سی ٹی اسکین ایک خاص ایکسرے کی طرح ہوتے ہیں جو آپ کے سینے، پیٹ (پیٹ کے علاقے) یا شرونی (آپ کے کولہے کی ہڈیوں کے قریب) کے اندر موجود ہر چیز کی تفصیلی تصویر فراہم کرتا ہے۔ آپ کا ڈاکٹر اس اسکین پر ان علاقوں میں کسی بھی سوجن لمف نوڈس یا ٹیومر کو دیکھ سکے گا۔
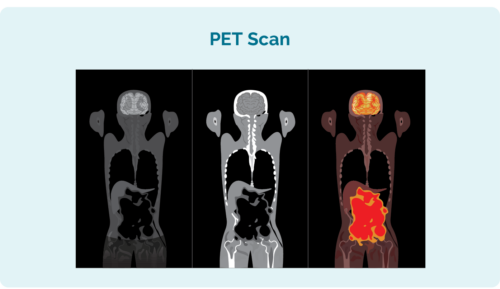
پیئٹی اسکین (یہ Positron Emission Tomography اسکین کے لیے مختصر ہے)
پی ای ٹی اسکین آپ کے پورے جسم کے اندر نظر آتے ہیں۔ جن علاقوں میں لیمفوما ہوتا ہے وہ دوسرے علاقوں سے زیادہ روشن نظر آتے ہیں۔ اس کے لیے آپ کو اپنے ہاتھ یا بازو میں سوئی رکھنے کی ضرورت ہوگی کیونکہ وہ کچھ سیال انجیکشن کریں گے جو کمپیوٹر کی تصویر پر لیمفوما کے خلیات کو روشن کرنے میں مدد کرتا ہے۔ نرسیں ایسا کرنے میں بہت اچھی ہیں اور اس بات کا خاص خیال رکھیں گی کہ اس سے زیادہ تکلیف نہ ہو۔
ایم آر آئی اسکین (یہ مقناطیسی گونج امیجنگ کے لیے مختصر ہے)
یہ اسکین آپ کے جسم کے اندر کی تصاویر لینے کے لیے مشین کے اندر میگنےٹ کا استعمال کرتا ہے۔ اس سے تکلیف نہیں ہوتی، لیکن چونکہ مشین میں میگنےٹ گھوم رہے ہیں یہ بہت شور مچا سکتا ہے۔ کچھ لوگوں کو یہ شور پسند نہیں ہے اس لیے اسکین کے دوران آپ کو تھوڑی نیند آنے کے لیے آپ کے پاس کوئی دوا ہو سکتی ہے، اس لیے آپ کو فکر نہیں ہوتی۔ یہاں تک کہ آپ موسیقی سننے کے لیے خصوصی ہیڈ فون بھی استعمال کر سکتے ہیں۔
میرے HL مرحلے کو کیسے نمبر دیا جاتا ہے؟
اسٹیجنگ کو نمبر ایک سے نمبر چار تک نمبر دیا جاتا ہے۔ اگر آپ کے پاس ایک یا دو مرحلہ ہے تو آپ کے پاس ابتدائی مرحلے کا HL ہوگا۔ اگر آپ کے پاس تیسرا یا چوتھا مرحلہ ہے، تو آپ کے پاس ایک اعلی درجے کا مرحلہ HL ہوگا۔
اعلی درجے کا مرحلہ HL خوفناک آواز دے سکتا ہے۔ لیکن، چونکہ آپ کے لیمفوسائٹس آپ کے پورے جسم میں سفر کرتے ہیں، اس لیے لیمفوما کو ایک "نظاماتی" بیماری سمجھا جاتا ہے۔ لہذا، اعلی درجے کی لیمفوماس بشمول ایچ ایل اعلی درجے کی بیماری والے دوسرے کینسروں سے بہت مختلف ہیں۔
کیا میرا مرحلہ متاثر ہوتا ہے اگر میں ٹھیک ہو سکتا ہوں؟
بہت سے ٹھوس ٹیومر، جیسے دماغ، چھاتی، گردے اور دیگر جگہوں پر موجود ٹیومر اگر ترقی یافتہ ہوں تو ٹھیک نہیں ہو سکتے۔
لیکن بہت سے اعلی درجے کے لیمفوماس کو صحیح علاج سے ٹھیک کیا جا سکتا ہے، اور یہ اکثر بچوں اور نوعمروں کے لیے HL کے ساتھ ہوتا ہے۔
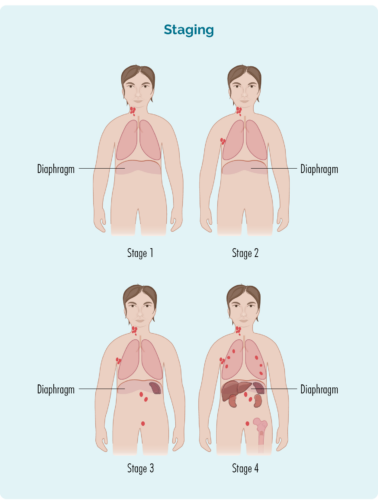
یہ تصویر ایک اچھی مثال ہے کہ کس طرح مختلف ہے۔ مراحل نظر آسکتے ہیں۔ سرخ حصے دکھاتے ہیں کہ کہاں لیمفوما ہر مرحلے میں ہوسکتا ہے – آپ کا ہوسکتا ہے۔ تھوڑا مختلف، لیکن تقریبا ایک ہی کی پیروی کریں گے پیٹرن ہے
1 انٹرنشپ۔ | آپ کا HL ایک لمف نوڈ ایریا میں ہے، یا تو آپ کے ڈایافرام کے اوپر یا نیچے |
2 انٹرنشپ۔ | آپ کا HL دو یا زیادہ لمف نوڈ کے علاقوں میں ہے، لیکن آپ کے ڈایافرام کے ایک ہی طرف |
3 انٹرنشپ۔ | آپ کا HL اوپر کم از کم ایک لمف نوڈ ایریا میں ہے اور کم از کم ایک لمف نوڈ ایریا آپ کے ڈایافرام کے نیچے ہے۔ |
4 انٹرنشپ۔ | آپ کا HL متعدد لمف نوڈس کے علاقوں میں ہے، اور آپ کے جسم کے دوسرے حصوں جیسے آپ کی ہڈیوں، پھیپھڑوں یا جگر میں پھیل چکا ہے۔ |
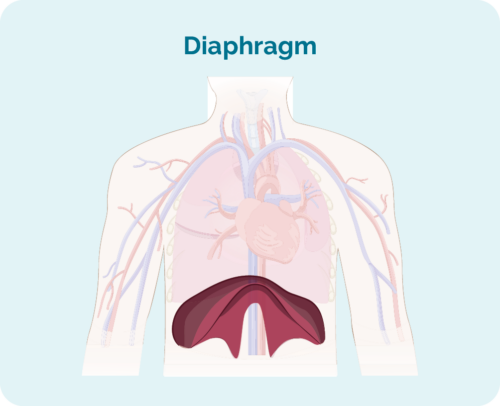
آپ کا ڈایافرام کیا ہے؟
آپ کا ڈایافرام ایک گنبد نما عضلہ ہے جو آپ کے سینے کے اعضاء کو آپ کے پیٹ کے اعضاء سے الگ کرتا ہے۔ یہ آپ کے پھیپھڑوں کو اوپر اور نیچے منتقل کرنے میں مدد کرکے سانس لینے میں بھی مدد کرتا ہے۔
آپ کے اسٹیج کے بارے میں جاننے کے لیے دیگر اہم چیزیں
اسٹیجنگ نمبر کے ساتھ ساتھ، آپ کو نمبر کے بعد ایک خط دیا جا سکتا ہے۔
کیا آپ کو یاد ہے کہ ہم نے پہلے B-علامات کے بارے میں کیا کہا تھا؟ یہ علامات کا ایک گروپ ہیں جو آپ کو لیمفوما ہونے پر ایک ساتھ ہو سکتا ہے۔ اس میں شامل ہے:
- بھیگنے والی رات کا پسینہ آپ کے کپڑے اور بستر کو گیلا کرتا ہے۔
- بخار اور سردی لگ رہی ہے۔
- بغیر کوشش کیے وزن کم کرنا
اگر آپ کے پاس یہ B-علامات ہیں تو آپ کے اسٹیجنگ نمبر کے بعد آپ کے پاس "B" ہوگا، لیکن اگر آپ میں B-علامات نہیں ہیں تو آپ کے اسٹیجنگ نمبر کے بعد آپ کے پاس "A" ہوگا۔
اگر آپ کے کسی عضو، جیسے آپ کے پھیپھڑوں، جگر یا ہڈیوں میں HL ہے تو آپ کے اسٹیجنگ نمبر کے بعد آپ کے پاس حرف "E" ہوگا۔
اگر آپ کے پاس لمف نوڈ یا ٹیومر ہے جس کا سائز 10 سینٹی میٹر سے زیادہ ہے تو اسے بڑا کہا جاتا ہے۔ اگر آپ کو بہت زیادہ بیماری ہے، تو آپ کے اسٹیجنگ نمبر کے بعد آپ کے پاس حرف "X" ہوگا۔
آخر میں، اگر آپ کی تلی میں HL ہے، تو آپ کے اسٹیجنگ نمبر کے بعد حرف "S" ہوگا۔ آپ کی تلی آپ کے خون کو صاف رکھنے میں مدد کرتی ہے، اور آپ کے مدافعتی نظام کا ایک اہم عضو ہے۔ یہ وہ جگہ ہے جہاں آپ کے بہت سے سفید خون کے خلیے رہتے ہیں اور جہاں آپ کے بی سیل لیمفوسائٹس جراثیم سے لڑنے کے لیے بہت ساری اینٹی باڈیز بناتے ہیں۔
نیچے دیے گئے جدول میں دیکھیں کہ ان مختلف چیزوں کا کیا مطلب ہو سکتا ہے۔
مطلب | اہمیت |
|
|
|
|
|
|
درجہ بندی آپ کے ڈاکٹر کو ان علاجوں کے بارے میں اچھے انتخاب کرنے میں مدد کرتی ہے جو وہ آپ کو پیش کرتے ہیں۔
سٹیجنگ کی طرح، آپ کا گریڈ ایک سے چار تک کے نمبر کے طور پر دیا جائے گا۔ اسے G1، G2، G3 یا G4 لکھا جا سکتا ہے۔ جب آپ کے لیمفوسائٹس کینسر بن جاتے ہیں، تو وہ آپ کے عام لیمفوسائٹس سے مختلف نظر آنے لگتے ہیں۔ اگر آپ کے پاس کم درجے کا لیمفوما ہے جیسا کہ G1، ہو سکتا ہے کہ خلیے آہستہ آہستہ بڑھ رہے ہوں اور آپ کے عام لیمفوسائٹس سے تھوڑا مختلف ہوں، لیکن اعلی درجے کے ساتھ، وہ بہت تیزی سے بڑھتے ہیں اور آپ کے عام خلیات کی طرح کچھ بھی نظر نہیں آتے۔
وہ جتنے مختلف نظر آتے ہیں، اتنا ہی کم وہ صحیح طریقے سے کام کر پاتے ہیں۔
یہاں ہر گریڈ کا جائزہ ہے:
- G1 - کم گریڈ - آپ کے خلیات معمول کے قریب نظر آتے ہیں اور وہ آہستہ آہستہ بڑھتے اور پھیلتے ہیں۔
- G2 - انٹرمیڈیٹ گریڈ - آپ کے خلیے مختلف نظر آنے لگے ہیں لیکن کچھ نارمل خلیے موجود ہیں اور وہ درمیانی شرح سے بڑھتے اور پھیلتے ہیں۔
- G3 - اعلیٰ درجہ - آپ کے بچے کے/ آپ کے خلیے کچھ عام خلیات کے ساتھ کافی مختلف نظر آتے ہیں اور وہ تیزی سے بڑھتے اور پھیلتے ہیں۔
- G4 - اعلیٰ درجہ - آپ کے بچے/ آپ کے خلیے معمول سے مختلف نظر آتے ہیں اور وہ سب سے تیزی سے بڑھتے اور پھیلتے ہیں۔
دوسرے ٹیسٹ
علاج شروع کرنے سے پہلے آپ کے دوسرے ٹیسٹ ہو سکتے ہیں، اور علاج کے دوران یہ یقینی بنانے کے لیے کہ آپ کا جسم آپ کے پاس موجود دوائیوں کا مقابلہ کرنے کے قابل ہے۔ ان میں شامل ہوسکتا ہے:
- باقاعدگی سے خون کے ٹیسٹ
- آپ کے دل، پھیپھڑوں اور گردے سمیت آپ کے بعض اعضاء کے الٹراساؤنڈ یا دیگر اسکین اور ٹیسٹ
- سائٹوجینیٹک ٹیسٹ - یہ خاص ٹیسٹ ہیں یہ دیکھنے کے لیے کہ آیا آپ کے جینز میں کوئی تبدیلی آئی ہے۔ آپ کے جینز آپ کے جسم کے خلیوں کو بتاتے ہیں کہ کیسے بڑھنا ہے اور کیسے کام کرنا ہے۔ اگر آپ کے جینز میں کوئی تبدیلی ہے (جسے میوٹیشن یا تغیر بھی کہا جاتا ہے) تو وہ غلط ہدایات دے سکتے ہیں۔ یہ غلط ہدایات کینسر کا سبب بن سکتی ہیں – جیسے کہ HL بڑھنا۔ اگرچہ ہر کسی کو اس ٹیسٹ کی ضرورت نہیں ہوگی۔
- لمبر پنکچر - یہ ایک ایسا طریقہ کار ہے جہاں ڈاکٹر آپ کی ریڑھ کی ہڈی کے قریب آپ کی کمر میں سوئی ڈالتا ہے اور کچھ سیال نکالتا ہے۔ یہ صرف اس صورت میں ہوگا جب وہ اس بات کا امکان رکھتا ہے کہ آپ کا HL آپ کے دماغ یا ریڑھ کی ہڈی میں ہے، یا اس کے وہاں پھیلنے کا امکان ہے۔ کچھ بچوں یا نوعمروں کو اس نیند کے دوران آپ کو نیند لانے کے لیے کچھ مسکن دوا ہو سکتی ہے تاکہ اس سے تکلیف نہ ہو، اور اس بات کو یقینی بنانے کے لیے کہ آپ عمل کے دوران خاموش رہیں۔
علاج شروع کرنے سے پہلے اپنے ڈاکٹر سے سوالات
ایک بار جب آپ کے ڈاکٹر نے آپ کے بائیوپسی، اسکینوں اور دیگر ٹیسٹوں سے تمام معلومات اکٹھی کر لی ہیں۔ وہ آپ کے علاج کا انتظام کرنے اور آپ کو محفوظ رکھنے کے لیے ایک ساتھ منصوبہ بنا سکیں گے۔ بعض اوقات ڈاکٹر اس بات کو یقینی بنانے کے لیے دوسرے ڈاکٹروں یا دیگر ماہرین سے بات کریں گے کہ وہ آپ کے لیے بہترین منصوبہ بندی کو ممکن بناتے ہیں۔ جب یہ ماہرین ایک منصوبہ بنانے کے لیے اکٹھے ہوتے ہیں، تو اسے کثیر الضابطہ ٹیم میٹنگ – یا MDT میٹنگ کہا جاتا ہے۔
ہم اس صفحہ کے نیچے ان علاج کی اقسام کے بارے میں بات کریں گے جو آپ کو حاصل ہو سکتی ہیں۔ لیکن سب سے پہلے یہ ضروری ہے کہ آپ علاج شروع کرنے سے پہلے اپنے ڈاکٹر سے کوئی سوال پوچھنے میں آرام محسوس کریں۔ اس سے آپ کو یہ جاننے میں مدد ملے گی کہ کیا توقع کرنی ہے، اور زیادہ پر اعتماد محسوس کرنا ہے۔
یہ جاننا مشکل ہو سکتا ہے کہ صحیح سوالات کیا پوچھیں۔ لیکن سچ پوچھیں تو کوئی صحیح یا غلط سوالات نہیں ہیں۔ ہر کوئی مختلف ہے اور آپ کے سوالات دوسرے بچے یا نوعمر کے سوالات سے مختلف ہو سکتے ہیں۔ سب سے اہم بات یہ ہے کہ جب آپ کی صحت اور علاج کی بات آتی ہے تو کوئی احمقانہ سوالات نہیں ہوتے ہیں۔ لہذا آپ کے ذہن میں موجود کسی بھی چیز کے بارے میں پوچھنے کے لئے اعتماد محسوس کریں۔
آپ کو شروع کرنے کے لیے کچھ سوالات
آپ کو شروع کرنے میں مدد کرنے کے لیے ہم نے کچھ سوالات جمع کیے ہیں جو آپ یا آپ کے والدین/سرپرست پوچھنا چاہیں گے۔ اگر آپ تیار نہیں ہیں، یا علاج سے پہلے سوالات پوچھنا بھول جاتے ہیں، تو ٹھیک ہے، آپ کسی بھی وقت ڈاکٹر یا اپنی نرس سے پوچھ سکتے ہیں۔ لیکن علاج شروع کرنے سے پہلے جوابات جاننا، آپ کو زیادہ اعتماد محسوس کرنے میں مدد مل سکتی ہے۔
اپنی زرخیزی کو محفوظ رکھنا (بڑے ہونے پر بچے پیدا کرنے کی آپ کی صلاحیت)
علاج شروع کرنے سے پہلے کچھ دوسری چیزوں کے بارے میں سوچنا ضروری ہے۔ میں جانتا ہوں کہ آپ کے پاس پہلے سے ہی سوچنے کے لیے بہت کچھ ہے، لیکن علاج شروع کرنے سے پہلے چیزوں کو درست کر لینا بعد میں بہت مدد کر سکتا ہے۔
HL کے علاج کے ضمنی اثرات میں سے ایک حاملہ ہونا مشکل بنا سکتا ہے، یا بعد میں زندگی میں کسی کو حاملہ کر سکتا ہے۔ کچھ چیزوں کے بارے میں جاننے کے لیے جو بعد کی زندگی میں آپ کے بچے پیدا کرنے کے امکانات کو بڑھا سکتے ہیں، آپ نیچے دی گئی تصویر پر کلک کر کے اس ویڈیو کو دیکھ سکتے ہیں۔
ہڈکن لیمفوما کا علاج
آپ کی صحت کی دیکھ بھال کرنے والی ٹیم حتمی فیصلہ کرنے سے پہلے آپ کے بارے میں بہت سی چیزوں پر غور کرے گی کہ وہ آپ کے لیے بہترین علاج کیا سمجھتے ہیں۔ جن چیزوں کے بارے میں وہ سوچیں گے ان میں سے کچھ شامل ہیں:
- چاہے آپ کے پاس HL یا N کا کلاسیکی ذیلی قسم ہو۔اوڈولر لیمفوسائٹ پریڈومیننٹ ہڈکن لیمفوما (NLPHL)
- تمھاری عمر کتنی ہے
- اگر آپ کو کوئی دوسری بیماری یا معذوری ہے۔
- اگر آپ کو کوئی الرجی ہے۔
- آپ جسمانی طور پر (آپ کا جسم) اور ذہنی طور پر (آپ کا موڈ اور خیالات) کتنا اچھا محسوس کر رہے ہیں۔
آپ کا ڈاکٹر یا نرس آپ کے علاج کے منصوبے اور آپ کو ممکنہ ضمنی اثرات کی وضاحت کرے گا۔ ضمنی اثرات وہ چیزیں ہیں جو آپ کے علاج کی وجہ سے ہوسکتی ہیں، جیسے بیمار محسوس کرنا، یا آپ کے بال گرنا یا بہت سی دوسری چیزیں۔ اگر آپ کے ضمنی اثرات ہیں، تو یہ ضروری ہے کہ آپ اپنی نرس یا ڈاکٹر کو بتائیں تاکہ وہ آپ کو بہتر محسوس کرنے میں مدد کر سکیں۔
اگر کوئی ایسی چیز ہے جو آپ کو سمجھ نہیں آتی ہے، یا آپ پریشان محسوس کر رہے ہیں، تو اپنے ڈاکٹر یا نرس سے بات کریں اور ان سے آپ کو چیزوں کی وضاحت کرنے کو کہیں۔
آپ فون یا ای میل بھی کر سکتے ہیں۔ لیمفوما آسٹریلیا نرس ہیلپ لائن آپ کے سوالات کے ساتھ۔ ہم صحیح معلومات حاصل کرنے میں آپ کی مدد کر سکتے ہیں۔ اس اسکرین کے نیچے صرف ہم سے رابطہ کریں بٹن پر کلک کریں۔
علاج کی مختلف اقسام ہیں۔ آپ کی صورت حال کے لحاظ سے آپ کی ایک قسم، یا کئی اقسام ہو سکتی ہیں۔ یہ شامل ہیں:
امدادی نگہداشت
علاج کے دوران آپ کو بہتر محسوس کرنے، اور تیزی سے صحت یاب ہونے میں مدد کے لیے معاون نگہداشت دی جاتی ہے۔
آپ میں سے کچھ کے لیے، آپ کے لیمفوما کے خلیے بہت تیزی سے اور بہت بڑے ہو سکتے ہیں۔ یہ آپ کے بون میرو، خون کے بہاؤ، لمف نوڈس، جگر یا تلی کو بہت زیادہ ہجوم بنا دیتا ہے۔ اس کی وجہ سے، آپ کے پاس کافی صحت مند خون کے خلیات نہیں ہوسکتے ہیں. معاون علاج میں آپ کو خون یا پلیٹلیٹ کی منتقلی شامل ہوسکتی ہے تاکہ یہ یقینی بنایا جاسکے کہ آپ کے پاس کافی صحت مند خون کے خلیات ہیں۔
اگر آپ کو انفیکشن ہے، تو آپ کو جلد بہتر ہونے میں مدد کے لیے اینٹی بائیوٹکس مل سکتی ہیں۔ کچھ معاملات میں آپ کے پاس GCSF نامی دوا بھی ہو سکتی ہے تاکہ آپ کے جسم کو انفیکشن سے لڑنے کے لیے خون کے زیادہ سفید خلیے بنانے میں مدد ملے۔
معاون علاج میں ایک اور ٹیم لانا بھی شامل ہو سکتا ہے جسے palliative care team کہتے ہیں۔ فالج کی دیکھ بھال کرنے والی ٹیم اس بات کو یقینی بنانے میں بہت اچھی ہے کہ آپ آرام دہ ہیں، اور اپنی علامات یا ضمنی اثرات کو بہتر بناتے ہیں۔ کچھ چیزیں جن میں وہ آپ کی مدد کر سکتے ہیں ان میں درد، بیمار محسوس کرنا یا پریشانی یا پریشانی کا احساس شامل ہیں۔ وہ مستقبل میں آپ کی صحت کی دیکھ بھال کا انتظام کرنے کا منصوبہ بنانے میں بھی مدد کر سکتے ہیں۔
اپنے ڈاکٹر یا نرس سے پوچھنا اچھا خیال ہے کہ آپ کے لیے کون سے معاون علاج اچھے ہو سکتے ہیں۔
تابکاری کا علاج (ریڈیو تھراپی)
ریڈیو تھراپی کینسر کے خلیوں کو مارنے کے لیے تابکاری کا استعمال کرتی ہے۔ یہ ہائی انرجی ایکس رے کی طرح ہے اور آپ اسے کچھ ہفتوں کے لیے ہر روز لے سکتے ہیں، عام طور پر پیر سے جمعہ تک۔ اس کا استعمال کینسر کے علاج کے لیے کیا جا سکتا ہے، آپ کو معافی دلانے میں مدد کرنے کے لیے – جہاں کینسر اب قابل شناخت نہیں ہے (لیکن بعد میں بھی آ سکتا ہے)، یا اسے کچھ علامات کو سنبھالنے کے لیے استعمال کیا جا سکتا ہے۔
کچھ علامات جن کا علاج ریڈیو تھراپی سے کیا جا سکتا ہے ان میں درد یا کمزوری شامل ہیں۔ یہ ہو سکتا ہے اگر آپ کا لیمفوما آپ کے اعصاب، ریڑھ کی ہڈی یا آپ کے جسم کے دیگر حصوں پر دباؤ ڈال رہا ہو۔ ریڈیو تھراپی لیمفوما (ٹیومر) کو چھوٹا بناتی ہے لہذا یہ آپ کے اعصاب یا آپ کے جسم کے ان حصوں پر دباؤ نہیں ڈالتی ہے جس کی وجہ سے درد ہو رہا ہے۔
کیموتھراپی (کیمو)
آپ کے پاس کیمو ایک گولی کے طور پر ہو سکتا ہے اور/ یا اسے کینسر کے کلینک یا ہسپتال میں اپنی رگ میں (آپ کے خون کے دھارے میں) ڈرپ (انفیوژن) کے طور پر لگ سکتا ہے۔ آپ کے پاس عام طور پر ایک سے زیادہ قسم کے کیمو ہوں گے۔ کیمو تیزی سے بڑھنے والے خلیات کو مار دیتا ہے، اس لیے یہ آپ کے کچھ اچھے خلیات کو بھی متاثر کر سکتا ہے جو تیزی سے بڑھتے ہیں اور اس کے مضر اثرات ہوتے ہیں۔
مونوکلونل اینٹی باڈی (MAB)
MABs ایک انفیوژن کے طور پر دیے جاتے ہیں اور لیمفوما سیل سے منسلک ہوتے ہیں اور خون کے سفید خلیات اور پروٹین کو لیمفوما کے خلیات کی طرف لڑنے والی دیگر بیماریوں کو راغب کرتے ہیں۔ اس سے آپ کے اپنے مدافعتی نظام کو HL سے لڑنے میں مدد ملتی ہے۔ بعض صورتوں میں، MAB کو کسی دوسری دوا میں شامل کیا جا سکتا ہے جو کینسر کے لیمفوما کے خلیات کو براہ راست مار دیتی ہے۔ ان MABs کو conjugated MABS کہا جاتا ہے۔
Immune checkpoint inhibitors (ICIs)
ICIs ایک انفیوژن کے طور پر دیے جاتے ہیں اور آپ کے اپنے مدافعتی نظام کو بہتر بنانے کے لیے کام کرتے ہیں، تاکہ آپ کا اپنا جسم آپ کے کینسر سے لڑ سکے۔ وہ لیمفوما کے خلیات کی حفاظتی رکاوٹوں کو روک کر ایسا کرتے ہیں، جو انہیں آپ کے مدافعتی نظام کے لیے پوشیدہ بنا دیتے ہیں۔ رکاوٹیں ہٹانے کے بعد، آپ کا مدافعتی نظام کینسر کو دیکھ اور لڑ سکتا ہے۔ یہ عام طور پر Hodgkin Lymphoma والے بچوں اور نوعمروں کے لیے استعمال نہیں ہوتے ہیں، سوائے اس کے کہ آپ کلینکل ٹرائل میں ہوں۔
سٹیم سیل ٹرانسپلانٹ (SCT)
اگر آپ جوان ہیں اور جارحانہ (تیزی سے بڑھنے والا) HL ہے تو SCT استعمال کیا جا سکتا ہے۔ اسٹیم سیلز آپ کے خراب خلیات کو اچھے، صحت مند اسٹیم سیلز سے بدلنے میں مدد کرتے ہیں جو آپ کی ضرورت کے کسی بھی قسم کے خون کے خلیے میں بڑھ سکتے ہیں۔
کار ٹی سیل تھراپی
CAR T-cell تھراپی کے بارے میں مزید جاننے کے لیے، براہ کرم ہمارا ویب صفحہ دیکھیں Chimeric antigen ریسیپٹر (CAR) ٹی سیل تھراپی۔
والدین اور بڑے بچے - اگر آپ ان علاج کے بارے میں مزید معلومات چاہتے ہیں، تو براہ کرم ہمارا ویب صفحہ دیکھیں یہاں علاج.
پہلی لائن کا علاج
Hodgkin Lymphoma (HL) کا علاج شروع کرنا
جب آپ پہلی بار علاج شروع کرتے ہیں، تو آپ اس تصویر میں موجود آدمی کی طرح محسوس کر سکتے ہیں۔ لیکن یہ جاننا کہ کیا توقع کرنی ہے اسے تھوڑا آسان بنا سکتا ہے۔ تو پڑھتے رہیں اور آئیے آپ کو بتائیں کہ کیا ہو سکتا ہے۔
پہلی بار جب آپ کے پاس کسی قسم کا علاج ہوتا ہے تو اسے فرسٹ لائن ٹریٹمنٹ کہا جاتا ہے۔ جب آپ علاج شروع کریں گے، تو آپ کو یہ چکروں میں پڑے گا۔ اس کا مطلب ہے کہ آپ کا علاج ہوگا، پھر ایک وقفہ، پھر علاج کا دوسرا دور (سائیکل)۔
یہ عام طور پر آپ کی رگ میں انفیوژن کے طور پر دیا جاتا ہے۔ زیادہ تر بچوں اور نوعمروں کو ایک آلہ رکھنے کی ضرورت ہوگی جسے ٹنلڈ کیتھیٹر کہتے ہیں جس کے ذریعے دوا ڈالی جاتی ہے۔ ٹنلڈ کیتھیٹر کا استعمال کیا جاتا ہے لہذا آپ کو ہر بار علاج یا خون کا ٹیسٹ کروانے پر سوئی رکھنے کی ضرورت نہیں پڑے گی۔ آپ نیچے دیے گئے بٹن پر کلک کر کے سرنگ والے کیتھیٹرز کے بارے میں معلومات حاصل کر سکتے ہیں۔
آپ کے پاس ہونے والی پہلی لائن کے علاج کی اقسام کے بارے میں مزید دیکھنے کے لیے، براہ کرم بینر پر کلک کریں اس پر منحصر ہے کہ آیا آپ کے پاس ہے۔ Nodular Lymphocyte Predominant Hodgkin Lymphoma (NLPHL)، یا کلاسیکی ہڈکن لیمفوما۔ یاد رکھیں کہ کلاسیکی ہڈکن لیمفوما میں شامل ہیں:
- نوڈولر سکلیروسیس کلاسیکل ہڈکن لیمفوما (NS-cHL)
- مخلوط سیلولرٹی کلاسیکل ہڈکن لیمفوما (MC-cHL)
- لیمفوسائٹ سے بھرپور کلاسیکل ہڈکن لیمفوما (LR-cHL)
- لیمفوسائٹ سے محروم کلاسیکل ہڈکن لیمفوما (LD-cHL)
Nodular Lymphocyte Predominant Hodgkin lymphoma (NLPHL) کا علاج کلاسیکل Hodgkin lymphoma (cHL) سے بہت مختلف ہے۔ اگر آپ کا ابتدائی مرحلہ NLPHL ہے تو آپ کے علاج میں درج ذیل میں سے ایک یا زیادہ شامل ہو سکتے ہیں:
- فعال نگرانی دیکھیں اور انتظار کریں جب تک کہ علامات کا علاج کرنے کی ضرورت نہ ہو۔
- صرف ریڈیو تھراپی۔
- سرجری، اگر ٹیومر کو مکمل طور پر ہٹایا جا سکتا ہے۔
- کم خوراک والے بیرونی بیم ریڈیو تھراپی کے ساتھ یا اس کے بغیر امتزاج کیموتھریپی۔ کیموتھراپی میں ادویات شامل ہو سکتی ہیں جن کو کہا جاتا ہے:
- اے وی پی سی (ڈوکسوروبیسن، ونکرسٹائن، سائکلو فاسفمائڈ اور سٹیرایڈ جسے پریڈیسون کہتے ہیں)
- CVP (سائیکلو فاسفمائڈ، ونکرسٹائن اور ایک سٹیرایڈ جسے prednisone کہا جاتا ہے)
- COG-ABVE-PC (doxorubicin، bleomycin، vincristine، etoposide، cyclophosphamide اور prednisone نامی سٹیرایڈ)۔
- Rituximab - یہ دوا نس کے ذریعے دی جاتی ہے۔ یہ ایک مونوکلونل اینٹی باڈی ہے جو B-cells پر CD20 نامی رسیپٹر کو نشانہ بناتی ہے، اور اس نے B-cell لیمفوما کی دوسری اقسام کے علاج کے لیے بہت اچھا کام کیا ہے۔
- کلینیکل ٹرائل میں شرکت - جہاں آپ کو نئی یا مختلف قسم کی دوائیاں یا علاج آزمانے کا موقع مل سکتا ہے۔
کلاسیکل ہڈکن لیمفوما (cHL) ایک تیزی سے بڑھتا ہوا لیمفوما ہے، لہذا آپ کی تشخیص کے فوراً بعد علاج شروع کرنے کی ضرورت ہے۔ سی ایچ ایل والے بچوں اور نوعمروں کا معیاری علاج کیموتھراپی کا مجموعہ ہے۔ کچھ بچے اور نوجوان کیموتھراپی کے بعد لیمفوما کے مخصوص علاقوں میں ریڈیو تھراپی بھی حاصل کرتے ہیں۔
بچپن کے کلاسیکی ہڈکن لیمفوما کے لیے ڈاکٹر درج ذیل میں سے کسی ایک کی سفارش کر سکتا ہے:
COG-ABVE-PC
اس پروٹوکول میں prednisolone نامی سٹیرایڈ اور کیموتھراپی کی دوائیں شامل ہیں۔
- ڈاکسوروبیسن۔
- بلیومائسن
- ونسٹسٹین
- اٹوپوسائڈ
- سائکلو فاسفیڈ
آپ کو یہ ہر 21 دن (3 ہفتوں) میں 4-6 سائیکلوں کے لیے ملے گا۔
Bv-AVECP
اس پروٹوکول میں سٹیرایڈ prednisolone، اور conjugated MAB جسے brentuximab vedotin کہتے ہیں اور کیموتھراپی کی دوائیں شامل ہیں:
- ڈوکسوروبیسین
- ونسکریٹائن
- اپوٹوسائڈ
- سائکلو فاسفیڈ
اگر آپ کی عمر 15 سال یا اس سے زیادہ ہے تو آپ اپنا علاج بچوں کے ہسپتال یا بالغوں کے ہسپتال میں کروا سکتے ہیں۔ بالغ ہسپتال میں علاج کے پروٹوکول ان سے مختلف ہو سکتے ہیں جنہیں ہم نے اوپر درج کیا ہے۔ اگر آپ بالغ ہسپتال میں اپنا علاج کروا رہے ہیں، تو آپ ہمارے پر مزید معلومات حاصل کر سکتے ہیں۔ Hodgkin Lymphoma بالغوں کے لیے صفحہ یہاں۔
Hodgkin Lymphoma (HL) کے لیے سیکنڈ لائن اور جاری علاج
علاج کے بعد آپ میں سے اکثر معافی میں چلے جائیں گے۔ معافی ایک وقت کی مدت ہے جب آپ کے جسم میں HL کے کوئی نشان باقی نہیں رہتے ہیں، یا جب HL کنٹرول میں ہے اور اسے علاج کی ضرورت نہیں ہے۔ یہ وقت کئی سالوں تک جاری رہ سکتا ہے، لیکن شاذ و نادر ہی، آپ کا HL دوبارہ لگ سکتا ہے (واپس آنا)۔ جب ایسا ہوتا ہے، تو آپ کا ڈاکٹر آپ کو دوسرا علاج دینا چاہے گا۔
کچھ معاملات میں، ہو سکتا ہے کہ آپ اپنے فرسٹ لائن ٹریٹمنٹ کے ساتھ معافی میں نہ جائیں۔ اگر ایسا ہوتا ہے، تو آپ کا HL "ریفریکٹری" کہلاتا ہے۔ اگر آپ کو ریفریکٹری ایچ ایل ہے تو آپ کا ڈاکٹر شاید ایک مختلف دوا آزمانا چاہے گا۔ اگر آپ کا علاج ہوتا ہے اور آپ معافی میں جاتے ہیں تو آپ کے HL کو ریفریکٹری بھی کہا جا سکتا ہے، لیکن معافی 6 ماہ سے بھی کم عرصے تک رہتی ہے۔
Refractory اور Relapsed Hodgkin Lymphoma (HL) کا علاج
اگر آپ کو ریفریکٹری ایچ ایل ہے یا دوبارہ لگنے کے بعد آپ کے پاس جو علاج ہے اسے سیکنڈ لائن تھراپی کہا جاتا ہے۔ دوسری لائن کے علاج کا مقصد آپ کو دوبارہ معافی میں ڈالنا ہے، یا پہلی بار اور بہت مؤثر ہو سکتا ہے۔
اگر آپ کے پاس مزید معافی ہے، پھر دوبارہ لگائیں اور مزید علاج کریں، ان اگلے علاجوں کو تھرڈ لائن ٹریٹمنٹ، چوتھی لائن ٹریٹمنٹ اور اس طرح کہا جاتا ہے۔
آپ کو اپنے HL کے لیے کئی قسم کے علاج کی ضرورت ہو سکتی ہے۔ ماہرین نئے اور زیادہ موثر علاج دریافت کر رہے ہیں جو معافی کی مدت میں اضافہ کر رہے ہیں اور علاج کے دوران اور بعد میں آپ کو صحت مند رکھنے میں مدد کر رہے ہیں۔
ڈاکٹر میرے لیے بہترین علاج کا انتخاب کیسے کرے گا؟
دوبارہ لگنے کے وقت، علاج کا انتخاب کئی عوامل پر منحصر ہوگا بشمول۔
- آپ کتنے عرصے سے معافی میں تھے۔
- آپ کی عمومی صحت اور عمر
- آپ نے ماضی میں کیا HL علاج حاصل کیا ہے۔
- آپ کی ترجیحات۔
آپ کا ڈاکٹر آپ اور آپ کے والدین یا سرپرستوں سے آپ کے لیے بہترین سیکنڈ لائن علاج کے بارے میں بات کر سکے گا۔
ہڈکن لیمفوما کے علاج کے عام ضمنی اثرات
اگرچہ HL کے علاج HL سے چھٹکارا حاصل کرنے میں بہت مؤثر ہیں، انہیں بعض اوقات ضمنی اثرات بھی کہا جا سکتا ہے۔ اس کا مطلب ہے کہ وہ ناپسندیدہ تبدیلیاں یا علامات بھی کر سکتے ہیں۔ یہ عام طور پر صرف تھوڑے وقت تک رہتے ہیں، لیکن کچھ زیادہ دیر تک چل سکتے ہیں، اس لیے یہ ضروری ہے کہ آپ اپنے ڈاکٹر یا نرس کو اپنے کسی بھی ضمنی اثرات کے بارے میں بتائیں۔
آپ کے ضمنی اثرات HL والے کسی اور سے مختلف ہو سکتے ہیں کیونکہ ہم سب مختلف ہیں اور علاج کے لیے مختلف طریقے سے جواب دیتے ہیں۔ ضمنی اثرات اس بات پر بھی منحصر ہو سکتے ہیں کہ آپ کس قسم کا علاج کروا رہے ہیں۔
آپ کا ڈاکٹر یا نرس آپ کو ان ضمنی اثرات کے بارے میں بتا سکے گا جو آپ کے علاج کی بنیاد پر ہو سکتے ہیں۔
Hodgkin lymphoma کے علاج کے سب سے عام ضمنی اثرات میں سے ایک خون کی کم تعداد ہے، لہذا ان خون کے خلیوں کے بارے میں تھوڑا سا جاننا ضروری ہے۔
خون کے سرخ خلیے
سرخ خون کے خلیات وہ خلیات ہیں جو آپ کے خون کو سرخ نظر آتے ہیں۔ ان پر ایک پروٹین ہوتا ہے جسے ہیموگلوبن (Hb) کہتے ہیں جو ٹیکسی کی طرح کام کرتا ہے۔ جب آپ سانس لیتے ہیں تو یہ آپ کے پھیپھڑوں سے آکسیجن اٹھاتا ہے، اور پھر آپ کو توانائی دینے کے لیے آکسیجن کو آپ کے جسم کے دوسرے حصوں میں لے جاتا ہے۔ اس کے بعد یہ آپ کے جسم سے کاربن ڈائی آکسائیڈ اٹھاتا ہے اور جب آپ سانس باہر نکالتے ہیں تو چھٹکارا پانے کے لیے اسے آپ کے پھیپھڑوں میں واپس لے جاتا ہے۔
جب آپ کے خون کے سرخ خلیات یا Hb کم ہوتے ہیں تو آپ کو تھکاوٹ، چکر آنا، سانس پھولنا اور بعض اوقات توجہ مرکوز کرنے میں دشواری ہوتی ہے۔ اگر آپ کے پاس یہ علامات ہیں تو براہ کرم اپنے ڈاکٹر کو بتائیں۔
پلیٹلیٹس
پلیٹ لیٹس آپ کے خون کے خاص خلیے ہیں جن کا رنگ زرد ہوتا ہے۔ جب آپ خود کو تکلیف دیتے ہیں یا ٹکراتے ہیں تو وہ واقعی اہم ہوتے ہیں۔ وہ آپ کو بہت زیادہ خون بہنے یا چوٹ لگنے سے روکنے میں مدد کرتے ہیں۔ جب آپ اپنے آپ کو تکلیف پہنچاتے ہیں، تو آپ کے پلیٹلیٹس اس جگہ کی طرف دوڑتے ہیں جہاں چوٹ لگی ہوتی ہے اور آپ کو خون بہنے سے روکنے کے لیے کٹے ہوئے یا زخم پر ایک ساتھ چپک جاتے ہیں۔ جب ہمارے پلیٹ لیٹس بہت کم ہوتے ہیں، تو آپ کو عام طور سے زیادہ آسانی سے خون بہنا یا زخم لگ سکتے ہیں۔ لہذا اگر آپ کو اپنے دانتوں کو برش کرتے وقت تھوڑا سا خون نظر آتا ہے، بیت الخلا جاتے ہیں یا ابھی اڑاتے ہیں، یا معمول سے زیادہ خراشیں ہیں، تو یہ ضروری ہے کہ آپ ڈاکٹر کو بتائیں۔
وائٹ خون کے خلیات
آپ کے لیمفوسائٹس ایک قسم کے سفید خون کے خلیے ہیں، لیکن آپ کے پاس دیگر قسم کے سفید خون کے خلیے بھی ہیں۔ اہم جن کے بارے میں آپ کو جاننے کی ضرورت ہوگی وہ ہیں آپ کے نیوٹروفیلز اور لیمفوسائٹس۔ آپ کے تمام سفید خون کے خلیات آپ کے مدافعتی نظام کا حصہ ہیں۔ اس کا مطلب ہے، وہ تمام جراثیم سے لڑتے ہیں جو آپ کو بیمار کر سکتے ہیں۔ وہ ان جراثیم سے لڑنے میں بہت اچھے ہیں، لہذا زیادہ تر وقت ہم صحت مند رہتے ہیں۔ لیکن، اگر آپ کے خون کے سفید خلیے ٹھیک سے کام نہیں کر رہے ہیں، یا اگر آپ کے پاس ان میں سے کافی نہیں ہے، تو آپ بیمار ہو سکتے ہیں۔
آپ کے نیوٹروفیل آپ کے خون کے سفید خلیات میں سے پہلے جراثیم کو پہچانتے اور ان سے لڑتے ہیں۔ اس کے بعد وہ دوسرے سفید خلیات، جیسے آپ کے لیمفوسائٹس کو یہ بتاتے ہیں کہ آپ کے جسم میں جراثیم موجود ہیں۔ اگر یہ کم ہیں تو آپ انفیکشن سے بیمار ہو سکتے ہیں۔ اگر ایسا ہوتا ہے تو آپ کر سکتے ہیں:
- بیمار محسوس
- بخار ہو جائے (38° یا اس سے زیادہ) اور آپ کی جلد گرم محسوس ہو سکتی ہے۔
- تھوڑا متزلزل ہونا یا ٹھنڈ لگنا (اپنے جسم کے اندر واقعی سردی محسوس کرنا اور کانپنا شروع کرنا)
- ایک زخم ہے جو سرخ یا پیسی لگتا ہے۔
- آپ کا دل معمول سے زیادہ تیز دھڑک سکتا ہے۔
- چکر آنا اور تھکاوٹ محسوس کرنا
یہ ضروری ہے کہ آپ اپنے ڈاکٹر کو فوراً بتائیں کہ کیا ایسا ہوتا ہے جب آپ کو Hodgkin Lymphoma ہوتا ہے، چاہے یہ آدھی رات میں ہو۔ اگر آپ کا ڈاکٹر دستیاب نہیں ہے، تو آپ کو ہسپتال جانا چاہیے تاکہ آپ انفیکشن سے لڑنے میں مدد کے لیے اینٹی بایوٹک نامی کوئی دوا لے سکیں۔
یہاں آپ کے خون کے خلیات کے بارے میں مزید معلومات کے ساتھ ایک تیز اور آسان جدول ہے۔
سفید خلیات | سرخ خلیے | پلیٹلیٹس | |
طبی نام | لیوکوسائٹس۔. یاد رکھنے کے لئے کچھ اہم leukocytes ہیں نیوٹروفیلز اور لیمفوسائٹس | اریتھروسائٹس | تھرومبوسائٹس |
جو کچھ وہ کیا کرتے ہیں؟ | انفیکشن سے لڑیں۔ | آکسیجن لے جائیں۔ | خون بہنا بند کرو |
جب آپ کے پاس یہ خلیات کافی نہ ہوں تو اسے کیا کہتے ہیں؟ | نیوٹروپینیا اور لیمفوپینیا | خون کی کمی | Thrombocytopenia |
اگر میرے پاس کافی نہیں ہے تو یہ میرے جسم کو کیسے متاثر کر سکتا ہے؟ | آپ کو زیادہ انفیکشن ہو جائیں گے اور اینٹی بایوٹک لینے سے بھی ان سے چھٹکارا حاصل کرنے میں دشواری ہو سکتی ہے۔ | آپ کی جلد پیلی ہو سکتی ہے، تھکاوٹ، سانس لینے میں دشواری، سردی اور چکر آ سکتے ہیں۔ | آپ کو آسانی سے چوٹ لگ سکتی ہے، یا خون بہہ رہا ہے جو آپ کے کٹ جانے پر جلدی نہیں رکتا ہے۔ |
میری علاج کرنے والی ٹیم اسے ٹھیک کرنے کے لیے کیا کرے گی؟ |
|
|
|
** اگر تمام آپ کے خون کے خلیات کم ہیں اسے کہتے ہیںپینسیٹوپینیا اور انہیں ٹھیک کرنے کے لیے آپ کو ہسپتال میں داخل ہونے کی ضرورت پڑ سکتی ہے** | |||

دوسرے ضمنی اثرات جو آپ کو حاصل کر سکتے ہیں وہ ہیں:
- پیٹ میں بیمار محسوس کرنا (متلی) اور الٹی
- زخم منہ یا السر. چیزوں کا ذائقہ بھی مختلف ہونا شروع ہو سکتا ہے۔
- جب آپ ٹوائلٹ جاتے ہیں تو تبدیلیاں ہوتی ہیں۔ آپ کو سخت پو (قبض) یا نرم اور پانی والا پو (اسہال) ہوسکتا ہے
- تھکاوٹ یا توانائی کی کمی آرام یا نیند سے مدد نہیں ملتی (تھکاوٹ)
- آپ کے پٹھوں اور جوڑوں میں درد اور درد
- آپ کے سر کے بال، اور آپ کے جسم کے دوسرے حصے گر سکتے ہیں۔
- چیزوں پر توجہ مرکوز کرنا یا یاد رکھنا مشکل ہو سکتا ہے۔
- آپ کے ہاتھوں اور پیروں میں عجیب و غریب احساسات جیسے جھنجھلاہٹ، پن اور سوئیاں، جلن یا درد
- آپ کے خون کے اچھے خلیات میں تبدیلیاں (اوپر ٹیبل دیکھیں)۔
کلینکل ٹرائلز
ہمارا مشورہ ہے کہ آپ ہمیشہ اپنے ڈاکٹر سے کسی بھی کلینیکل ٹرائلز کے بارے میں پوچھیں جن کے لیے آپ اہل ہو سکتے ہیں۔
ایچ ایل کے علاج کو بہتر بنانے کے لیے نئی ادویات، یا دوائیوں کے امتزاج کو تلاش کرنے کے لیے کلینکل ٹرائلز اہم ہیں۔ مستقبل میں. وہ آپ کو ایک نئی دوا، دوائیوں کا مجموعہ یا دیگر علاج آزمانے کا موقع بھی دے سکتے ہیں جو آپ کو صرف اس صورت میں مل سکتے ہیں جب آپ آزمائش میں ہوں۔ CAR T-cell تھراپی فی الحال کلینیکل ٹرائلز میں علاج کی ایک قسم کی ایک مثال ہے۔
اگر آپ کلینکل ٹرائل میں حصہ لینے میں دلچسپی رکھتے ہیں، تو اپنے ڈاکٹر سے پوچھیں کہ کیا کوئی ایسا ہے جس کے آپ اہل ہیں۔
تشخیص، فالو اپ کیئر اور سروائیورشپ - HL کے ساتھ اور بعد میں رہنا
prognosis کے
آپ کی تشخیص سے مراد یہ ہے کہ آپ کا HL علاج کے بارے میں کتنا اچھا جواب دے گا اور علاج کے بعد آپ کیسے زندہ رہیں گے۔
Hodgkin lymphoma والے زیادہ تر لوگ پہلی لائن کے علاج کے بعد ٹھیک ہو جاتے ہیں۔ تاہم، یہ سب کے لئے کیس نہیں ہے. اگر آپ کا HL علاج کے بعد دور نہیں ہوتا ہے (آپ معافی میں نہیں جاتے ہیں)، تو آپ کو "ریفریکٹری" HL ہوگا۔ اس کا مطلب ہے کہ آپ کا HL موجودہ علاج کا جواب نہیں دے رہا ہے، لہذا آپ کا ڈاکٹر کچھ اور کوشش کرے گا۔
اگر آپ علاج کے بعد معافی میں جاتے ہیں، لیکن یہ تھوڑی دیر بعد واپس آجاتا ہے تو اسے دوبارہ لگنا کہا جاتا ہے۔ اچھی نئی بات یہ ہے کہ ریفریکٹری اور دوبارہ لگنے والا ہڈگکن لیمفوما عام طور پر دوسری لائن کے علاج کا اچھا جواب دیتا ہے۔
مختلف عوامل ہیں جو آپ کی تشخیص کو متاثر کر سکتے ہیں، لیکن آپ کا ڈاکٹر اس بارے میں بات کرنے کے لیے بہترین شخص ہے کیونکہ وہ آپ کی تمام تفصیلات جانتے ہیں۔ اگر آپ کو یقین نہیں ہے کہ آپ کی تشخیص کیا ہے، تو اگلی بار جب آپ انہیں دیکھیں تو بس ان سے پوچھیں۔
تعقیب کی دیکھ بھال
جب آپ علاج مکمل کر لیتے ہیں تو آپ کو اپنے ڈاکٹروں اور نرسوں سے جو نگہداشت ملتی ہے وہ بند نہیں ہوتی۔ درحقیقت، وہ اب بھی آپ کو یہ جاننے کے لیے باقاعدگی سے دیکھنا چاہیں گے کہ آپ کیسا چل رہا ہے اور یہ چیک کرنے کے لیے کہ آپ کو علاج سے کوئی دیرپا مضر اثرات تو نہیں ہو رہے ہیں۔ وہ آپ کے اسکین کا بھی اہتمام کریں گے تاکہ یہ یقینی بنایا جائے کہ آپ کا HL واپس نہیں آ رہا ہے۔
یہ بہت اہم ہے کہ آپ ان تمام ملاقاتوں میں شرکت کریں جو وہ آپ کے لیے کرتے ہیں، تاکہ دوبارہ لگنے یا نئے ضمنی اثرات کی کوئی بھی علامت جلد پکڑی جا سکے اور آپ کو اچھی طرح اور محفوظ رکھا جائے۔
علاج کے کچھ ضمنی اثرات آپ کے علاج مکمل کرنے کے بعد طویل عرصے تک شروع ہو سکتے ہیں۔ کچھ طویل مدتی ضمنی اثرات میں شامل ہو سکتے ہیں:
- مسلسل تھکاوٹ
- خشک منہ - اس سے دانتوں کی بیماری کا خطرہ بڑھ سکتا ہے۔
- مردوں میں ہڈیوں کی نشوونما اور جنسی اعضاء کی نشوونما کے ساتھ مسائل
- تائرواڈ، دل اور پھیپھڑوں کے مسائل
- دوسرے کینسر کا خطرہ بڑھ جاتا ہے جیسے چھاتی کا کینسر (اگر آپ کے سینے میں تابکاری تھی)، نان ہڈکن لیمفوما، شدید لیوکیمیا یا تھائرائڈ کینسر
- بانجھ پن
اپنے ڈاکٹر کے ساتھ باقاعدگی سے چیک اپ کے ذریعے ابتدائی پتہ لگانے، اور صحت مند زندگی کے انتخاب کرنے سے طویل مدتی HL زندہ بچ جانے والوں میں طویل مدتی اور دیر سے ہونے والے اثرات کو کم کیا جا سکتا ہے۔
سروائیورشپ - ہڈکن لیمفوما کے ساتھ اور اس کے بعد رہنا
آپ کے ایچ کے علاج کے بعد اہم مقاصدL زندگی میں واپس آنا ہے اور:
- اپنے اسکول، خاندان، ہجوم اور زندگی کے دیگر کرداروں میں ہر ممکن حد تک فعال رہیں
- HL اور اس کے علاج کے ضمنی اثرات اور علامات کو کم کریں۔
- دیر سے ضمنی اثرات کی شناخت اور ان کا انتظام کریں۔
- آپ کو ہر ممکن حد تک خود مختار بنانے میں مدد کریں۔
- اپنے معیار زندگی کو بہتر بنائیں اور اچھی ذہنی صحت کو برقرار رکھیں
صحت مند انتخاب کرنا
صحت مند طرز زندگی، یا علاج کے بعد طرز زندگی میں کچھ مثبت تبدیلیاں آپ کی صحت یابی میں بہت مددگار ثابت ہو سکتی ہیں۔ بہت سی چیزیں ہیں جو آپ H کے ساتھ اچھی زندگی گزارنے میں مدد کے لیے کر سکتے ہیں۔L. اس میں شامل ہے:
- باقاعدگی سے ورزش کریں - اپنے جسم کو متحرک رکھیں
- زیادہ تر وقت صحت مند کھائیں
- اس بارے میں بات کریں کہ آپ ان لوگوں کے ساتھ کیسا محسوس کر رہے ہیں جن پر آپ اعتماد کرتے ہیں۔
- سگریٹ (سگریٹ نوشی) سے بچیں
- جب آپ کا جسم تھکا ہوا ہو تو آرام کریں۔
- اگر آپ کو کوئی تبدیلی نظر آتی ہے، جیسے کہ ایک اور گانٹھ بڑھنا، بخار ہونا یا رات کو پسینہ آنا تو اپنے ڈاکٹر کو بتائیں۔
کینسر کی بحالی
معمول پر آنے میں کچھ وقت لگ سکتا ہے، اپنے آپ پر صبر کریں، آپ کا جسم بہت زیادہ گزر چکا ہے۔ اگر آپ واقعی معمول پر آنے کے لیے جدوجہد کر رہے ہیں، تو آپ اپنے ڈاکٹر سے اس بارے میں بات کر سکتے ہیں کہ آپ کے لیے کس قسم کے کینسر کی بحالی دستیاب ہے۔
کینسر کی بحالی کی مختلف اقسام آپ کو تجویز کی جا سکتی ہیں۔ اس کا مطلب وسیع رینج میں سے کوئی بھی ہو سکتا ہے۔ خدمات جیسے:
- جسمانی تھراپی، درد کا انتظام
- غذائیت اور ورزش کی منصوبہ بندی
- جذباتی، کیریئر اور مالی مشاورت
ویب سائٹ پر ہمارے پاس آپ کے لیے حقائق کی شیٹس موجود ہیں۔
ذیل میں ہماری فیکٹ شیٹس میں ہمارے پاس کچھ بہترین تجاویز ہیں:
- کینسر کے دوبارہ ہونے کا خوف اور اسکین کی بے چینی
- نیند کا انتظام اور لیمفوما
- ورزش اور لیمفوما
- تھکاوٹ اور لیمفوما
- جنسیت اور قربت
- لیمفوما کی تشخیص اور علاج کا جذباتی اثر
- لیمفوما کے ساتھ زندگی گزارنے کا جذباتی اثر
- لیمفوما کا علاج مکمل کرنے کے بعد لیمفوما کا جذباتی اثر
- لیمفوما والے کسی کی دیکھ بھال کرنا
- دوبارہ لگنے والے یا ریفریکٹری لیمفوما کا جذباتی اثر
- تکمیلی اور متبادل علاج: لیمفوما
- خود کی دیکھ بھال اور لیمفوما
- غذائیت اور لیمفوما