皮膚(皮膚)淋巴瘤概述
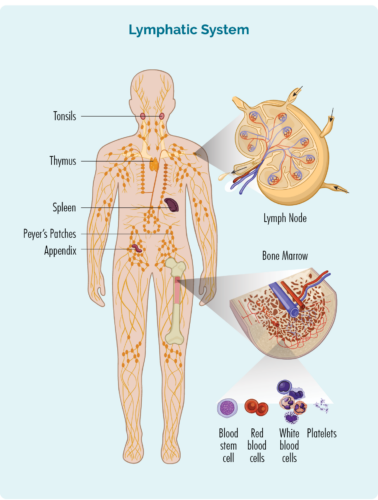
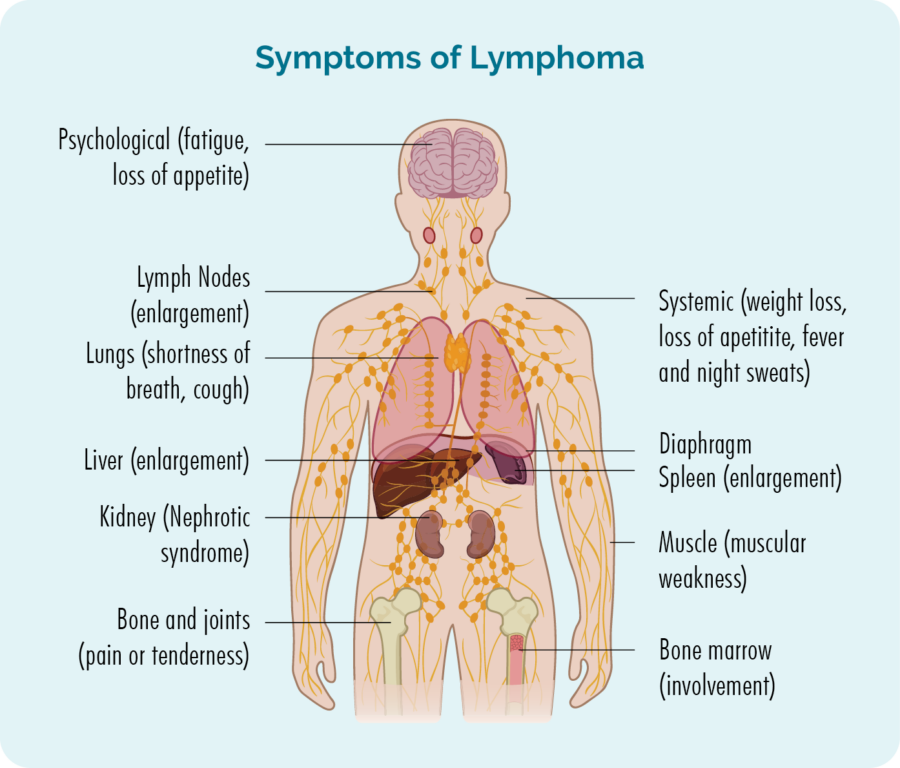
淋巴瘤是一種始於稱為淋巴細胞的白血球的癌症。 這些血球通常生活在我們的淋巴系統中,但能夠到達我們身體的任何部位。 它們是我們免疫系統的重要細胞,可以對抗感染和疾病,並幫助其他免疫細胞更有效地運作。
關於淋巴球
我們有不同類型的淋巴細胞,主要群體是 B細胞淋巴細胞 和 T細胞淋巴細胞。 B 細胞和 T 細胞淋巴球都有特殊的功能,具有「免疫記憶」。 這意味著當我們感染、生病或某些細胞受損(或突變)時,我們的淋巴細胞會檢查這些細胞並產生專門的「記憶 B 或 T 細胞」。
這些記憶細胞保存了有關如何抵抗感染或在相同的感染或損傷再次發生時修復受損細胞的所有資訊。 這樣他們下次就能更快、更有效地破壞或修復細胞。
- B 細胞淋巴球也會產生抗體(免疫球蛋白)來幫助抵抗感染。
- T 細胞有助於調節我們的免疫反應,使我們的免疫系統有效對抗感染,在感染消失後也有助於停止免疫反應。
淋巴球可以變成癌性淋巴瘤細胞
當轉移到皮膚的 B 細胞或 T 細胞癌變時,就會發生皮膚淋巴瘤。 然後,癌性淋巴瘤細胞會不受控制地分裂和生長,或者在應該死亡的時候卻沒有死亡。
成人和兒童都可能患有皮膚淋巴瘤,大多數皮膚淋巴瘤患者都會有癌性 T 細胞。 每 5 名皮膚淋巴瘤患者中,只有約 20 人患有 B 細胞淋巴瘤。
皮膚淋巴瘤還分為:
- 懶惰—— 惰性淋巴瘤生長緩慢,通常會經歷「休眠」階段,不會對您造成傷害。 如果您患有惰性皮膚淋巴瘤,您可能不需要任何治療,但有些人需要。 大多數惰性淋巴瘤不會擴散到身體的其他部位,儘管有些淋巴瘤可以覆蓋不同的皮膚區域。 隨著時間的推移,一些惰性淋巴瘤可能會發展到晚期,這意味著它們會擴散到身體的其他部位,但大多數皮膚淋巴瘤很少見。
- 進取 – 侵襲性淋巴瘤是快速生長的淋巴瘤,可以迅速發展並擴散到身體的其他部位。 如果您患有侵襲性皮膚淋巴瘤,則需要在診斷出患有該疾病後立即開始治療。
皮膚淋巴瘤的症狀
惰性皮膚淋巴瘤
如果您患有惰性淋巴瘤,您可能不會有任何明顯的症狀。 由於惰性淋巴瘤生長緩慢,會持續數年,因此皮膚上的皮疹或病灶可能會被忽略。 如果您確實出現症狀,它們可能包括:
- 皮疹不會消失
- 皮膚上發癢或疼痛的部位
- 扁平、微紅、鱗狀的皮膚斑塊
- 潰瘍會破裂、流血,無法如預期癒合
- 大面積皮膚普遍發紅
- 皮膚上有一個或多個腫塊
- 如果您的皮膚顏色較深,您的皮膚區域可能會比其他區域更淺(而不是發紅)。
斑塊、丘疹、斑塊和腫瘤 - 有什麼區別?
皮膚淋巴瘤的病灶可以是全身性皮疹,也可以稱為斑塊、丘疹、斑塊或腫瘤。
修補程序 – 通常是與周圍皮膚不同的平坦皮膚區域。 它們可以是光滑的,也可以是鱗狀的,看起來像一般的皮疹。
帕普萊斯 – 皮膚上小而堅實的凸起區域,可能看起來像硬疙瘩。
斑塊 – 皮膚硬化區域通常略微凸起,皮膚較厚區域通常呈鱗狀。 斑塊常被誤認為是濕疹或牛皮癬。
腫瘤 – 凸起的腫塊、腫塊或結節,有時會變成無法癒合的瘡。

如何診斷皮膚淋巴瘤?
您需要進行一次或多次活檢來診斷皮膚淋巴瘤。 您進行的活檢類型取決於皮疹或病變的類型、它們在您身體上的位置以及它們的大小。 它還取決於是否僅您的皮膚受到影響,或者淋巴瘤是否擴散到您身體的其他部位,例如淋巴結、器官、血液或骨髓。 下面列出了可能推薦給您的一些活檢類型。
皮膚活檢
皮膚切片是指取出皮疹或病灶樣本並送往病理學進行測試。 在某些情況下,如果您有單一病變,則可能會切除整個病變。 進行皮膚活檢的方法有很多種,您的醫生將能夠與您討論適合您情況的皮膚活檢。
淋巴結活檢
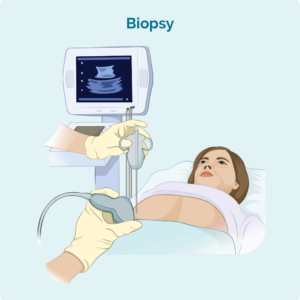
如果您有肉眼可見或摸到的淋巴結腫大,或掃描顯示有淋巴結腫大,您可能需要進行活檢,看看淋巴瘤是否已擴散到淋巴結。 用於診斷淋巴瘤的淋巴結活檢主要有兩種類型。
它們包括:
芯針活檢 – 用針取出受影響淋巴結的樣本。 您將使用局部麻醉劑使該區域麻木,這樣您在過程中就不會感到疼痛。 在某些情況下,醫生或放射科醫生可能會使用超音波將針引導到正確的位置進行活檢。
切除活檢 – 進行切除活檢時,您可能會接受全身麻醉,因此您可以在整個手術中睡覺。 在切除活檢期間切除整個淋巴結或病變,以便可以在病理學中檢查整個淋巴結或病變是否有淋巴瘤跡象。 當您醒來時,您可能會縫幾針並換藥。 您的護理師將能夠與您討論如何照顧傷口,以及何時/是否需要拆線。
惰性皮膚T細胞淋巴瘤的亞型
蕈樣肉芽腫是惰性皮膚 T 細胞淋巴瘤最常見的亞型。 它通常影響老年人,男性略多於女性,但兒童也可能患上 MF。 對於兒童來說,該疾病對男孩和女孩的影響相同,通常在 10 歲左右被診斷出來。
MF 通常只影響您的皮膚,但大約十分之一的人可能患有更具侵襲性的 MF,可以擴散到淋巴結、血液和內臟。 如果您患有侵襲性 MF,您將需要類似於其他侵襲性皮膚 T 細胞淋巴瘤的治療方法。
原發性皮膚 ALCL 是一種惰性(生長緩慢)淋巴瘤,始於皮膚層的 T 細胞。
這種類型的淋巴瘤有時稱為皮膚淋巴瘤的亞型,有時稱為皮膚淋巴瘤的亞型 間變性大細胞淋巴瘤 (ALCL)。 分類不同的原因是淋巴瘤細胞與其他類型的 ALCL 具有相似的特徵,例如細胞非常大,看起來與正常 T 細胞非常不同。 然而,它通常只影響您的皮膚並且生長非常緩慢。
與皮膚淋巴瘤和 ALCL 的侵襲性亞型不同,您可能不需要任何 PcALCL 治療。 您可能會在餘生中與 PCALCL 一起生活,但重要的是要知道,您可以很好地忍受它,並且它可能不會對您的健康產生任何負面影響。 它通常只影響您的皮膚 非常稀有 通過你的皮膚傳播到你身體的其他部位。
PCALCL 通常始於皮膚上出現皮疹或腫塊,可能會發癢或疼痛,但也可能不會對您造成任何不適。 有時,它可能更像是一個無法像您期望的那樣癒合的瘡。 PcALCL 的任何治療都可能是為了改善搔癢或疼痛,或改善淋巴瘤的外觀,而不是治療淋巴瘤本身。 然而,如果 PcALCL 僅影響很小的皮膚區域,則可以透過手術或放射治療將其切除。
PcALCL 在 50-60 歲之間的人群中更為常見,但可以影響任何年齡段的任何人,包括兒童。
SPTCL 可發生於兒童和成人,但在成人中更為常見,診斷時的平均年齡為 36 歲。 之所以如此命名,是因為它看起來像另一種稱為脂膜炎的疾病,當皮膚下的脂肪組織發炎並導致腫塊形成時就會發生這種情況。 大約五分之一的 SPTCL 患者也會患有自體免疫疾病,這種疾病會導致您的免疫系統攻擊您的身體。
當癌性 T 細胞進入並停留在皮膚和脂肪組織的深層時,就會發生 SPTCL,導致皮膚下出現肉眼可見或摸得到的腫塊。 您甚至可能會注意到皮膚上有一些斑塊。 大多數病灶的大小約為 2 公分或更小。
SPTCL 可能出現的其他副作用包括:
- 血塊或異常出血
- 畏寒
- 噬血細胞性淋巴組織細胞增多症-一種存在過多活化免疫細胞的疾病,會對骨髓、健康血球和器官造成損害
- 肝臟和/或脾臟腫大。
淋巴瘤樣丘疹病 (LyP) 可影響兒童和成人。 它不是癌症,因此正式上不是淋巴瘤的一種。 然而,它被認為是皮膚 T 細胞淋巴瘤的前兆,例如蕈樣肉芽腫或原發性皮膚間變性大細胞淋巴瘤,並且更罕見 霍奇金淋巴瘤。 如果您被診斷出患有這種疾病,您可能不需要任何治療,但您的醫生會更密切地監測 LyP 癌症的任何跡象。
這是一種影響皮膚的疾病,皮膚上可能會出現腫塊。 病灶可能開始時很小,然後逐漸變大。 在沒有任何醫療幹預的情況下,它們可能會破裂並流血,然後變乾並消失。 病變可能需要長達 2 個月的時間才能消失。 但是,如果它們引起疼痛、搔癢或其他不適症狀,您可能需要接受治療來改善這些症狀。
如果您經常出現這樣的皮疹或病變,請去看醫生進行活檢。
惰性 B 細胞皮膚淋巴瘤的亞型
原發性皮膚濾泡中心淋巴瘤 (pcFCL) 是一種惰性(生長緩慢)B 細胞淋巴瘤。 它在西方世界很常見,影響老年患者,診斷時的平均年齡為 60 歲。
這是皮膚 B 細胞淋巴瘤最常見的亞型。 它通常是惰性的(生長緩慢)並需要數月甚至數年的時間才能發展。 它通常表現為頭部、頸部、胸部或腹部皮膚上凹凸不平的紅色或棕色病變或腫瘤。 許多人永遠不需要治療 pcFCL,但如果您有不舒服的症狀,或對其外觀感到困擾,您可能會接受治療以改善淋巴瘤的症狀或外觀。
原發性皮膚邊緣區淋巴瘤 (pcMZL) 是 B 細胞皮膚淋巴瘤中第二常見的亞型,男性的發生率是女性的兩倍,但也可能發生在兒童身上。 該病在 55 歲以上的老年人以及曾經感染過萊姆病的人中更為常見。
皮膚變化可能發生在身體的一個地方,也可能發生在身體的多個地方。 更常見的是,它開始於您的手臂、胸部或背部,呈現粉紅色、紅色或紫色的斑塊或腫塊。
這些變化發生在很長一段時間內,因此可能不是很明顯。 您可能不需要任何 pcMZL 治療,但如果您出現引起您擔憂的症狀,可能會提供治療。
這是一種非常罕見的 CBCL 亞型,見於免疫功能低下且感染 Epstein-Barr 病毒(引起腺熱的病毒)的患者。
您的皮膚、胃腸道或口腔中可能只有一處潰瘍。 大多數人不需要治療這種 CBCL 亞型。 然而,如果您正在服用免疫抑制藥物,您的醫生可能會檢查劑量,以使您的免疫系統恢復一點。
在極少數情況下,您可能需要使用單株抗體或抗病毒藥物進行治療。
侵襲性淋巴瘤的亞型
塞扎里症候群之所以如此命名,是因為癌性 T 細胞被稱為塞扎里細胞。
它是最具侵襲性的皮膚 T 細胞淋巴瘤 (CTCL),與其他類型的 CTCL 不同,淋巴瘤 (Sezary) 細胞不僅存在於皮膚層中,還存在於血液和骨髓中。 它們還可以擴散到淋巴結和其他器官。
塞扎里症候群可能影響任何人,但在 60 歲以上的男性中更為常見。
塞扎里綜合症可能出現的症狀包括:
- B 症狀
- 嚴重的瘙癢
- 淋巴結腫大
- 肝臟和/或脾臟腫脹
- 手掌或腳底皮膚增厚
- 手指和腳趾甲變厚
- 脫髮
- 眼瞼下垂(稱為外翻)。
由於 Sezary 細胞具有快速生長的特性,您可能對透過破壞快速生長的細胞而發揮作用的化療反應良好。 然而,塞扎里綜合徵復發很常見,這意味著即使反應良好,疾病也可能復發並需要更多治療。
這是一種非常罕見且具侵襲性的 T 細胞淋巴瘤,會導致全身皮膚迅速出現多處皮膚病變。 病變可以是丘疹、結節或腫瘤,可潰瘍並表現為開放性潰瘍。 有些可能看起來像斑塊或斑塊,有些可能會流血。
其他症狀可能包括:
- B 症狀
- 食慾不振
- 疲勞
- 腹瀉
- 嘔吐
- 淋巴結腫大
- 肝臟或脾臟腫大。
由於具有侵襲性,PCAETL 可以擴散到體內區域,包括淋巴結和其他器官。
診斷後您將很快需要化療治療。
原發性皮膚(皮膚)瀰漫性大 B 細胞 淋巴瘤 是一種罕見的淋巴瘤亞型,影響 NHL 患者的人數不到十分之一。
與皮膚 B 細胞淋巴瘤的其他亞型相比,這種情況較少見。 它在女性中比男性更常見,並且往往具有攻擊性或快速生長。 這意味著它不僅會影響您的皮膚,還會迅速擴散到身體的其他部位,包括淋巴結和其他器官。
它可能會持續數週至數月,通常影響 75 歲左右的老年人。 它通常從您的腿部(腿部型)開始,作為一個或多個病變/腫瘤,但也可以在您的手臂和軀幹(胸部、背部和腹部)上生長。
它被稱為原發性皮膚瀰漫性大B 細胞淋巴瘤,因為雖然它始於皮膚層的B 細胞,但淋巴瘤細胞與瀰漫性大B 細胞淋巴瘤(DLBCL) 其他亞型中發現的細胞相似。 因此,這種皮膚 B 細胞淋巴瘤亞型的治療方法通常與其他 DLBCL 亞型類似。 有關 DLBCL 的更多信息,請點擊此處。
皮膚淋巴瘤的分期
一旦確認您患有皮膚淋巴瘤,您將需要進行更多檢查,以確定淋巴瘤是否已擴散到身體的其他部位。
體檢
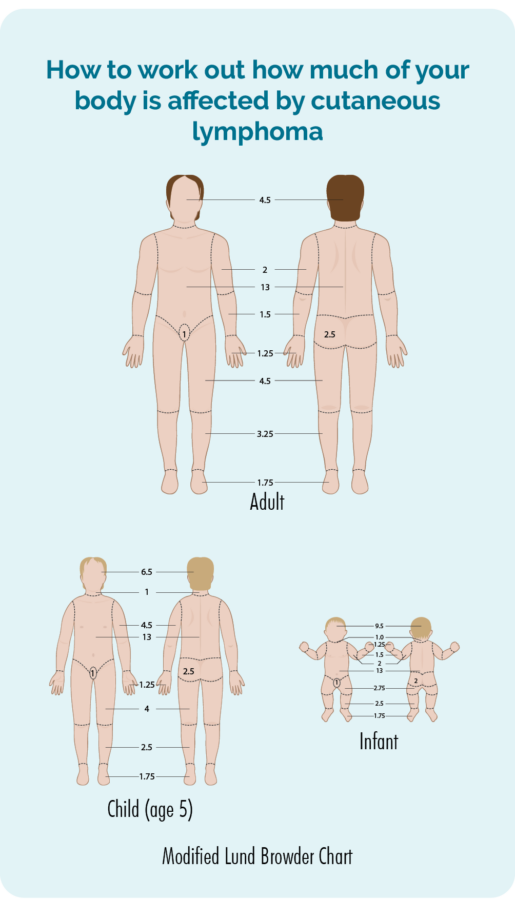
您的醫生會進行身體檢查並檢查您全身的皮膚,以了解有多少皮膚受到淋巴瘤的影響。 他們可能會徵求您的同意拍照,以便在您開始任何治療之前記錄您的情況。 然後他們將使用這些來檢查治療是否有所改善。 同意是您的選擇,如果您對此感到不舒服,則不必拍照,但如果您同意,則需要簽署同意書。
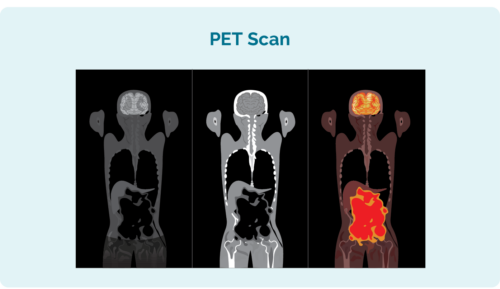 正電子發射斷層掃描 (PET) 掃描
正電子發射斷層掃描 (PET) 掃描
PET 掃描是對您整個身體的掃描。 它是在醫院的一個稱為“核醫學”的特殊部門完成的,您將接受注射任何淋巴瘤細胞都會吸收的放射性藥物。 進行掃描時,患有淋巴瘤的區域會在掃描上亮起,以顯示淋巴瘤的位置及其大小和形狀。
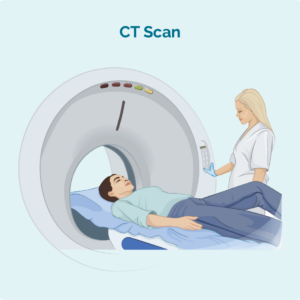
計算機斷層掃描 (CT) 掃描
CT 掃描是一種特殊的 X 光檢查,可以拍攝身體內部的 3 維照片。 它通常需要對您身體的某個區域進行掃描,例如胸部、腹部或骨盆。 這些影像可以顯示您身體深處是否有淋巴結腫大,或器官中是否有癌症區域。

骨髓活檢
大多數皮膚淋巴瘤患者不需要骨髓活檢。 然而,如果您患有侵襲性亞型,您可能需要檢查淋巴瘤是否擴散到骨髓。
骨髓活檢期間進行兩種類型的活檢:
- 骨髓抽吸 (BMA):該測試需要在骨髓空間中發現的少量液體
- 骨髓抽吸環鑽 (BMAT): 這個測試需要一小部分骨髓組織樣本
皮膚淋巴瘤TNM/B分期系統
皮膚淋巴瘤的分期使用稱為 TNM 的系統。 如果您有 MF 或 SS,則會新增一個額外的字母 - TNMB。
T = 大小 T腫瘤-或您身體的多少部位受到淋巴瘤的影響。
N = 淋巴 N涉及的頌歌 – 檢查淋巴瘤是否已轉移到您的淋巴結,以及有多少淋巴結中有淋巴瘤。
M = M轉移-檢查淋巴瘤是否在您體內擴散以及擴散程度。
B = B血液 –(僅限 MF 或 SS)檢查您的血液和骨髓中淋巴瘤的數量。
皮膚淋巴瘤的 TNM/B 分期 |
||
皮膚淋巴瘤 |
僅蕈樣肉芽腫 (MF) 或塞扎里症候群 (SS) |
|
T瘤或皮膚影響 |
T1 – 你只有一個病變。T2 – 您有不只一處皮膚病變,但病變位於一個區域,或兩個區域靠近 你的身體。T3 – 您身體的許多部位都有病變。 |
T1 – 少於 10% 的皮膚受到影響。T2 – 超過 10% 的皮膚受到影響。T3 – 您有一個或多個大於 1 公分的腫瘤。T4 – 您的身體 80% 以上有紅斑(發紅)。 |
N淋巴節點 |
N0 – 你的淋巴結 顯得正常。N1 – 涉及一組淋巴結。N2 – 頸部、鎖骨上方、腋下、 腹股溝或膝蓋。N3 – 胸部、肺部和呼吸道、主要血管(主動脈)或臀部內或附近的淋巴結受到影響。 |
N0 – 您的淋巴結看起來正常。N1 – 您的淋巴結異常且低級。N2 – 您的淋巴結異常,且等級發生嚴重變化。Nx – 您有異常淋巴結,但等級未知。 |
M轉移(傳播) |
M0 – 您的淋巴結均未受影響。M1 – 淋巴瘤擴散至皮膚外的淋巴結。 |
M0 – 您的任何內臟器官都不受影響,例如肺、肝、腎、腦。M1 – 淋巴瘤擴散至您的一個或多個內臟器官。 |
B血 |
N / A |
B0 – 血液中癌性淋巴球少於 5%(每 5 個就有 100 個)。血液中的這些癌細胞稱為 Sezary 細胞。B1 – 血液中超過 5% 的淋巴球是 Sezary 細胞。B2 – 極少量(1000 微升)的血液中含有超過 1 個 Sezary 細胞。 |
您的醫生可能會使用其他字母(例如“a”或“b”)來進一步描述您的淋巴瘤細胞。 這些可能涉及淋巴瘤的大小、細胞的外觀以及它們是否全部來自一種異常細胞(克隆)或多個異常細胞。請您的醫生解釋您的個人分期和分級,以及這對您的治療意味著什麼。 |
||
惰性皮膚淋巴瘤的治療
大多數惰性淋巴瘤尚無法治愈,儘管如此,許多患有惰性皮膚淋巴瘤的人永遠不需要治療。
惰性皮膚淋巴瘤通常也不會危害您的健康,因此您接受的任何治療都是為了控制您的症狀,而不是治癒您的疾病。
可能受益於治療的一些症狀包括:
- 疼痛
- 瘙癢
- 持續流血的傷口或潰瘍
- 與淋巴瘤外觀相關的尷尬或焦慮。
治療類型可包括以下幾種。
局部或皮膚定向治療。
局部治療是將乳膏塗抹到淋巴瘤區域,而皮膚定向治療可能包括放射療法或光療。 以下是可能為您提供的一些治療的概述。
皮質類固醇 – 對淋巴瘤細胞有毒並有助於破壞它們。 它們還可以減少發炎並幫助改善瘙癢等症狀。
類維生素A – 是與維生素 A 非常相似的藥物。它們可以幫助減輕發炎並調節皮膚細胞的生長。 它們不太常用,但對某些特定類型的皮膚淋巴瘤有幫助。
光療 – 是一種在受淋巴瘤影響的皮膚區域使用特殊光(通常是紫外線)的治療方法。 紫外線會幹擾細胞的生長過程,透過破壞生長過程,淋巴瘤就會被破壞。
放射治療 – 使用 X 光對細胞 DNA(細胞的遺傳物質)造成損害,使淋巴瘤無法自我修復。 這會導致細胞死亡。 放射治療開始後,細胞通常需要幾天甚至幾週的時間才會死亡。 這種效果可以持續幾個月,這意味著治療區域中的癌性淋巴瘤細胞甚至可以在治療結束幾個月後被破壞。
在某些情況下,您可能會在局部或全身麻醉下進行手術,以移除受淋巴瘤影響的整個皮膚區域。 如果您有單一病變或多個較小的病變,則更有可能發生這種情況。 它更常用作診斷淋巴瘤過程的一部分,而不是作為治療方法。
全身性治療
如果您身體的許多部位受到淋巴瘤的影響,您可能會受益於化療、免疫療法或標靶治療等全身性治療。 這些將在下一節「侵襲性皮膚淋巴瘤的治療」中進行更詳細的描述。
侵襲性或晚期皮膚淋巴瘤的治療
侵襲性和/或晚期皮膚淋巴瘤的治療方法與其他類型的侵襲性淋巴瘤類似,可包括:
全身性治療
化療是一種直接攻擊快速生長的細胞的治療方法,因此可以有效地破壞快速生長的淋巴瘤。 但它無法區分健康和快速生長的癌細胞,因此可能會導致一些不良副作用,例如脫髮、噁心和嘔吐、腹瀉或便秘。
免疫療法可以幫助您的免疫系統更有效地發現並對抗淋巴瘤。 他們可以透過多種方式做到這一點。 有些抗體(例如單株抗體)附著在淋巴瘤上,可以幫助您的免疫系統「看到」淋巴瘤,從而識別並消滅它。 它們也能夠影響淋巴瘤細胞壁的結構,導致它們死亡。
- 利妥昔單抗 是可用於治療來勢洶洶的單株抗體的一個例子 B細胞淋巴瘤 包括皮膚 B 細胞淋巴瘤(如果其上有 CD20 標記)。
- 莫加珠單抗 是批准用於患有以下疾病的人的單株抗體的一個例子 蕈樣肉芽腫或塞扎里綜合徵.
- 布倫妥昔單抗維多汀 是「綴合」單株抗體的一個例子,該抗體已被批准用於其他一些類型的治療 T細胞 其上有 CD30 標記的淋巴瘤。 它有一種毒素附著(結合)到抗體上,抗體將毒素直接輸送到淋巴瘤細胞中,從內部破壞它。
其他蛋白質,例如白血球介素和乾擾素,是我們體內天然存在的特殊蛋白質,但也可以作為藥物服用。 它們的作用是增強您的免疫系統,幫助其喚醒其他免疫細胞,並告訴您的身體產生更多的免疫細胞來對抗淋巴瘤。
您可以單獨進行免疫療法,也可以與化療等其他類型的治療結合。
標靶療法是針對淋巴瘤細胞特定物質而製成的藥物,因此它們的副作用通常比其他療法更少。 這些藥物透過中斷淋巴瘤細胞生存所需的信號來發揮作用。 當淋巴瘤細胞沒有收到這些訊號時,它們就會停止生長或挨餓,因為它們無法獲得生存所需的營養。
幹細胞移植
只有當您的淋巴瘤對其他治療沒有反應(難治性)或緩解一段時間後復發(復發)時,才會使用幹細胞移植。 這是一種多步驟的治療方法,透過稱為單採術的程序取出您自己或捐贈者的幹細胞(非常不成熟的血球),然後在您接受高劑量化療後將其給予您。
對於皮膚淋巴瘤,您更常見的是從捐贈者而不是您自己接受幹細胞。 這種類型的幹細胞移植稱為同種異體幹細胞移植。
體外光採術 (ECP)
體外光採術是主要用於晚期 MF 和 SS 的治療方法。 這是一個「清洗」您的血液並使您的免疫細胞對淋巴瘤更具反應性的過程,從而導致淋巴瘤細胞被殺死。 如果您需要這種治療,您的醫生將能夠為您提供更多資訊。
臨床試驗
侵襲性或晚期皮膚淋巴瘤的治療選擇 | |
B細胞皮膚 | 皮膚T細胞 |
|
|
也請向您的血液科醫生或腫瘤科醫生詢問您可能有資格參加的任何臨床試驗。 | |
當治療無效或淋巴瘤復發時會發生什麼
有時淋巴瘤的治療一開始就不起作用。 當這種情況發生時,稱為難治性淋巴瘤。 在其他情況下,治療可能效果良好,但緩解一段時間後,淋巴瘤可能會復發—這稱為復發。
無論您患有復發性還是難治性淋巴瘤,您的醫生都會想要嘗試可能對您效果更好的不同治療方法。 接下來的治療稱為二線治療,可能比第一次治療更有效。
與您的醫生討論您對治療的期望是什麼,以及如果其中任何一個不起作用,將會採取什麼計劃。
治療結束後會發生什麼
當您完成治療後,您的專科醫生仍然希望定期去看您。 您將進行定期檢查,包括驗血和掃描。 您進行這些檢查的頻率取決於您的個人情況,您的血液科醫生將能夠告訴您他們希望多久見您一次。
當您完成治療時,這可能是激動人心的時刻,也可能是充滿壓力的時刻——有時兩者兼而有之。 沒有正確或錯誤的感覺方式。 但重要的是要與您所愛的人談談您的感受和您的需求。
如果您難以應對治療結束,我們可以提供支持。 與您的治療團隊——您的血液科醫生或專科癌症護士交談,因為他們可能會推薦您接受醫院內的諮詢服務。 您當地的醫生(全科醫生 – GP)也可以提供幫助。
淋巴瘤護理護士
您也可以打電話給我們的淋巴瘤護理護士或發送電子郵件。 只需點擊螢幕底部的「聯絡我們」按鈕即可取得聯絡方式。
總結
- 皮膚淋巴瘤是非何杰金氏淋巴瘤的一種亞型,由稱為淋巴細胞的癌性血球傳播並生活在皮膚層中引起。
- 惰性皮膚淋巴瘤可能不需要治療,因為它們通常不會危害您的健康,但如果症狀讓您感到不舒服,或者淋巴瘤擴散到您的淋巴結或身體其他部位,您可能需要接受治療來控制症狀。
- 侵襲性皮膚淋巴瘤在確診後需要立即治療。
- 有幾位不同的專科醫生可以為您提供護理,這取決於您的個人情況。
- 如果您的淋巴瘤正在影響您的心理健康或情緒,您可以要求您的醫生轉介給心理學家來幫助您應對。
- 許多治療旨在改善您的症狀; 然而,您可能還需要治療來控制淋巴瘤,這些治療可能包括化療、單株抗體、標靶治療和幹細胞移植。