ਚਮੜੀ (ਚਮੜੀ) ਲਿੰਫੋਮਾ ਦੀ ਸੰਖੇਪ ਜਾਣਕਾਰੀ
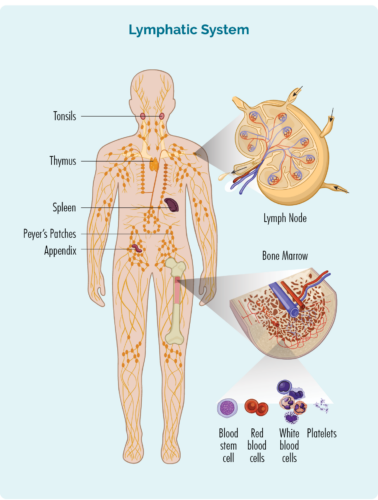
ਲਿਮਫੋਮਾ ਇੱਕ ਕਿਸਮ ਦਾ ਕੈਂਸਰ ਹੈ ਜੋ ਚਿੱਟੇ ਰਕਤਾਣੂਆਂ ਵਿੱਚ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ ਜਿਸਨੂੰ ਲਿਮਫੋਸਾਈਟਸ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਇਹ ਖੂਨ ਦੇ ਸੈੱਲ ਆਮ ਤੌਰ 'ਤੇ ਸਾਡੇ ਲਸੀਕਾ ਪ੍ਰਣਾਲੀ ਵਿੱਚ ਰਹਿੰਦੇ ਹਨ, ਪਰ ਸਾਡੇ ਸਰੀਰ ਦੇ ਕਿਸੇ ਵੀ ਹਿੱਸੇ ਵਿੱਚ ਯਾਤਰਾ ਕਰਨ ਦੇ ਯੋਗ ਹੁੰਦੇ ਹਨ। ਉਹ ਸਾਡੇ ਇਮਿਊਨ ਸਿਸਟਮ ਦੇ ਮਹੱਤਵਪੂਰਨ ਸੈੱਲ ਹਨ, ਲਾਗ ਅਤੇ ਬਿਮਾਰੀ ਨਾਲ ਲੜਦੇ ਹਨ, ਅਤੇ ਹੋਰ ਇਮਿਊਨ ਸੈੱਲਾਂ ਨੂੰ ਵਧੇਰੇ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਢੰਗ ਨਾਲ ਕੰਮ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੇ ਹਨ।
ਲਿਮਫੋਸਾਈਟਸ ਬਾਰੇ
ਸਾਡੇ ਕੋਲ ਵੱਖ-ਵੱਖ ਕਿਸਮਾਂ ਦੇ ਲਿਮਫੋਸਾਈਟਸ ਹਨ, ਜਿਨ੍ਹਾਂ ਦੇ ਮੁੱਖ ਸਮੂਹ ਹਨ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ ਅਤੇ ਟੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ. ਬੀ ਅਤੇ ਟੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ ਦੋਵਾਂ ਦਾ ਇੱਕ ਵਿਸ਼ੇਸ਼ ਕਾਰਜ ਹੁੰਦਾ ਹੈ, ਇੱਕ "ਇਮਯੂਨੋਲੋਜੀਕਲ ਮੈਮੋਰੀ" ਹੁੰਦੀ ਹੈ। ਇਸਦਾ ਮਤਲਬ ਇਹ ਹੈ ਕਿ ਜਦੋਂ ਸਾਨੂੰ ਕੋਈ ਲਾਗ, ਬਿਮਾਰੀ, ਜਾਂ ਜੇ ਸਾਡੇ ਕੁਝ ਸੈੱਲਾਂ ਨੂੰ ਨੁਕਸਾਨ ਹੁੰਦਾ ਹੈ (ਜਾਂ ਪਰਿਵਰਤਿਤ ਹੁੰਦਾ ਹੈ), ਤਾਂ ਸਾਡੇ ਲਿਮਫੋਸਾਈਟਸ ਇਹਨਾਂ ਸੈੱਲਾਂ ਦੀ ਜਾਂਚ ਕਰਦੇ ਹਨ ਅਤੇ ਵਿਸ਼ੇਸ਼ "ਮੈਮੋਰੀ ਬੀ ਜਾਂ ਟੀ-ਸੈੱਲ" ਬਣਾਉਂਦੇ ਹਨ।
ਇਹ ਮੈਮੋਰੀ ਸੈੱਲ ਇਸ ਬਾਰੇ ਸਾਰੀ ਜਾਣਕਾਰੀ ਰੱਖਦੇ ਹਨ ਕਿ ਲਾਗ ਨਾਲ ਕਿਵੇਂ ਲੜਨਾ ਹੈ, ਜਾਂ ਖਰਾਬ ਹੋਏ ਸੈੱਲਾਂ ਦੀ ਮੁਰੰਮਤ ਕਰਨਾ ਹੈ ਜੇਕਰ ਉਹੀ ਲਾਗ ਜਾਂ ਨੁਕਸਾਨ ਦੁਬਾਰਾ ਹੁੰਦਾ ਹੈ। ਇਸ ਤਰ੍ਹਾਂ ਉਹ ਅਗਲੀ ਵਾਰ ਬਹੁਤ ਤੇਜ਼ੀ ਨਾਲ ਅਤੇ ਵਧੇਰੇ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਢੰਗ ਨਾਲ ਸੈੱਲਾਂ ਨੂੰ ਨਸ਼ਟ ਜਾਂ ਮੁਰੰਮਤ ਕਰ ਸਕਦੇ ਹਨ।
- ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ ਲਾਗਾਂ ਨਾਲ ਲੜਨ ਵਿੱਚ ਮਦਦ ਕਰਨ ਲਈ ਐਂਟੀਬਾਡੀਜ਼ (ਇਮਯੂਨੋਗਲੋਬੂਲਿਨ) ਵੀ ਬਣਾਉਂਦੇ ਹਨ।
- ਟੀ-ਸੈੱਲ ਸਾਡੀ ਪ੍ਰਤੀਰੋਧਕ ਪ੍ਰਤੀਕ੍ਰਿਆਵਾਂ ਨੂੰ ਨਿਯੰਤ੍ਰਿਤ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੇ ਹਨ ਤਾਂ ਜੋ ਸਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਲਾਗਾਂ ਨਾਲ ਲੜਨ ਲਈ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਢੰਗ ਨਾਲ ਕੰਮ ਕਰੇ, ਪਰ ਇੱਕ ਵਾਰ ਲਾਗ ਖਤਮ ਹੋਣ ਤੋਂ ਬਾਅਦ ਇਮਿਊਨ ਪ੍ਰਤੀਕ੍ਰਿਆ ਨੂੰ ਰੋਕਣ ਵਿੱਚ ਵੀ ਮਦਦ ਕਰਦਾ ਹੈ।
ਲਿਮਫੋਸਾਈਟਸ ਕੈਂਸਰ ਵਾਲੇ ਲਿਮਫੋਮਾ ਸੈੱਲ ਬਣ ਸਕਦੇ ਹਨ
ਕਿਊਟੇਨਿਅਸ ਲਿੰਫੋਮਾ ਉਦੋਂ ਵਾਪਰਦਾ ਹੈ ਜਦੋਂ ਤੁਹਾਡੀ ਚਮੜੀ ਤੱਕ ਜਾਣ ਵਾਲੇ ਬੀ-ਸੈੱਲ ਜਾਂ ਟੀ-ਸੈੱਲ ਕੈਂਸਰ ਹੋ ਜਾਂਦੇ ਹਨ। ਕੈਂਸਰ ਦੇ ਲਿਮਫੋਮਾ ਸੈੱਲ ਫਿਰ ਵੰਡਦੇ ਹਨ ਅਤੇ ਬੇਕਾਬੂ ਹੋ ਕੇ ਵਧਦੇ ਹਨ, ਜਾਂ ਮਰਦੇ ਨਹੀਂ ਜਦੋਂ ਉਹ ਮਰਦੇ ਹਨ।
ਬਾਲਗ ਅਤੇ ਬੱਚੇ ਦੋਹਾਂ ਨੂੰ ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਹੋ ਸਕਦੇ ਹਨ ਅਤੇ ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਵਾਲੇ ਜ਼ਿਆਦਾਤਰ ਲੋਕਾਂ ਨੂੰ ਕੈਂਸਰ ਵਾਲੇ ਟੀ-ਸੈੱਲ ਹੁੰਦੇ ਹਨ। ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਵਾਲੇ ਹਰ 5 ਵਿੱਚੋਂ ਸਿਰਫ 20 ਲੋਕਾਂ ਨੂੰ ਬੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਹੁੰਦਾ ਹੈ।
ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਨੂੰ ਵੀ ਇਸ ਵਿੱਚ ਵੰਡਿਆ ਗਿਆ ਹੈ:
- ਸੁਸਤ - ਇੰਡੋਲੈਂਟ ਲਿੰਫੋਮਾ ਹੌਲੀ-ਹੌਲੀ ਵਧ ਰਹੇ ਹਨ ਅਤੇ ਅਕਸਰ ਉਹਨਾਂ ਪੜਾਵਾਂ ਵਿੱਚੋਂ ਲੰਘਦੇ ਹਨ ਜਿੱਥੇ ਉਹ "ਸੁੱਤੇ" ਹੁੰਦੇ ਹਨ ਜਿਸ ਨਾਲ ਤੁਹਾਨੂੰ ਕੋਈ ਨੁਕਸਾਨ ਨਹੀਂ ਹੁੰਦਾ। ਜੇ ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਅਢੁੱਕਵੀਂ ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਹੈ, ਤਾਂ ਤੁਹਾਨੂੰ ਕਿਸੇ ਇਲਾਜ ਦੀ ਲੋੜ ਨਹੀਂ ਹੋ ਸਕਦੀ, ਹਾਲਾਂਕਿ ਕੁਝ ਲੋਕ ਕਰਨਗੇ। ਜ਼ਿਆਦਾਤਰ ਅਡੋਲ ਲਿੰਫੋਮਾ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਦੂਜੇ ਹਿੱਸਿਆਂ ਵਿੱਚ ਨਹੀਂ ਫੈਲਦੇ, ਹਾਲਾਂਕਿ ਕੁਝ ਚਮੜੀ ਦੇ ਵੱਖ-ਵੱਖ ਖੇਤਰਾਂ ਨੂੰ ਕਵਰ ਕਰ ਸਕਦੇ ਹਨ। ਸਮੇਂ ਦੇ ਨਾਲ, ਕੁਝ ਅਡੋਲ ਲਿੰਫੋਮਾ ਪੜਾਅ ਵਿੱਚ ਉੱਨਤ ਹੋ ਸਕਦੇ ਹਨ, ਭਾਵ ਉਹ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਦੂਜੇ ਹਿੱਸਿਆਂ ਵਿੱਚ ਫੈਲ ਜਾਂਦੇ ਹਨ, ਪਰ ਜ਼ਿਆਦਾਤਰ ਚਮੜੀ ਵਾਲੇ ਲਿੰਫੋਮਾ ਦੇ ਨਾਲ ਇਹ ਬਹੁਤ ਘੱਟ ਹੁੰਦਾ ਹੈ।
- ਅਗਰੈਸਿਵ - ਹਮਲਾਵਰ ਲਿੰਫੋਮਾ ਤੇਜ਼ੀ ਨਾਲ ਵਧਣ ਵਾਲੇ ਲਿੰਫੋਮਾ ਹਨ ਜੋ ਤੇਜ਼ੀ ਨਾਲ ਵਿਕਸਤ ਹੋ ਸਕਦੇ ਹਨ ਅਤੇ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਦੂਜੇ ਹਿੱਸਿਆਂ ਵਿੱਚ ਫੈਲ ਸਕਦੇ ਹਨ। ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਹਮਲਾਵਰ ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਹੈ, ਤਾਂ ਤੁਹਾਨੂੰ ਬਿਮਾਰੀ ਦਾ ਪਤਾ ਲੱਗਣ ਤੋਂ ਤੁਰੰਤ ਬਾਅਦ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਦੀ ਲੋੜ ਹੋਵੇਗੀ।
ਕਿਊਟੇਨੀਅਸ ਲਿਮਫੋਮਾ ਦੇ ਲੱਛਣ
ਅਸਧਾਰਨ ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ
ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਅਢੁੱਕਵੀਂ ਲਿੰਫੋਮਾ ਹੈ ਤਾਂ ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਤੁਹਾਨੂੰ ਕੋਈ ਧਿਆਨ ਦੇਣ ਯੋਗ ਲੱਛਣ ਨਾ ਹੋਣ। ਕਿਉਂਕਿ ਇੰਡੋਲੈਂਟ ਲਿੰਫੋਮਾ ਹੌਲੀ-ਹੌਲੀ ਵਧ ਰਹੇ ਹਨ, ਉਹ ਕਈ ਸਾਲਾਂ ਵਿੱਚ ਵਿਕਸਤ ਹੁੰਦੇ ਹਨ, ਇਸਲਈ ਤੁਹਾਡੀ ਚਮੜੀ 'ਤੇ ਧੱਫੜ ਜਾਂ ਜਖਮ ਅਣਜਾਣ ਹੋ ਸਕਦੇ ਹਨ। ਜੇ ਤੁਸੀਂ ਲੱਛਣ ਪ੍ਰਾਪਤ ਕਰਦੇ ਹੋ ਤਾਂ ਉਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ:
- ਇੱਕ ਧੱਫੜ ਜੋ ਦੂਰ ਨਹੀਂ ਹੁੰਦਾ
- ਤੁਹਾਡੀ ਚਮੜੀ 'ਤੇ ਖਾਰਸ਼ ਵਾਲੇ ਜਾਂ ਦਰਦਨਾਕ ਖੇਤਰ
- ਚਮੜੀ ਦੇ ਸਮਤਲ, ਲਾਲ, ਖੋਪੜੀ ਵਾਲੇ ਧੱਬੇ
- ਜ਼ਖਮ ਜੋ ਚੀਰ ਸਕਦੇ ਹਨ ਅਤੇ ਖੂਨ ਵਹਿ ਸਕਦੇ ਹਨ ਅਤੇ ਉਮੀਦ ਅਨੁਸਾਰ ਠੀਕ ਨਹੀਂ ਹੋ ਸਕਦੇ
- ਚਮੜੀ ਦੇ ਵੱਡੇ ਖੇਤਰਾਂ ਵਿੱਚ ਸਧਾਰਣ ਲਾਲੀ
- ਤੁਹਾਡੀ ਚਮੜੀ 'ਤੇ ਇੱਕ ਸਿੰਗਲ, ਜਾਂ ਕਈ ਗੰਢ
- ਜੇਕਰ ਤੁਹਾਡੀ ਚਮੜੀ ਦਾ ਰੰਗ ਗੂੜਾ ਹੈ, ਤਾਂ ਤੁਹਾਡੀ ਚਮੜੀ ਦੇ ਉਹ ਖੇਤਰ ਹੋ ਸਕਦੇ ਹਨ ਜੋ ਦੂਜਿਆਂ ਨਾਲੋਂ ਹਲਕੇ ਹਨ (ਲਾਲੀ ਦੀ ਬਜਾਏ)।
ਪੈਚ, ਪੈਪੁਲਸ, ਪਲੇਕ ਅਤੇ ਟਿਊਮਰ - ਕੀ ਫਰਕ ਹੈ?
ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਦੇ ਨਾਲ ਤੁਹਾਡੇ ਜਖਮ ਇੱਕ ਆਮ ਧੱਫੜ ਹੋ ਸਕਦੇ ਹਨ, ਜਾਂ ਪੈਚ, ਪੈਪੁਲਸ, ਪਲੇਕ ਜਾਂ ਟਿਊਮਰ ਵਜੋਂ ਜਾਣੇ ਜਾਂਦੇ ਹਨ।
ਪੈਚ - ਆਮ ਤੌਰ 'ਤੇ ਚਮੜੀ ਦੇ ਸਮਤਲ ਖੇਤਰ ਹੁੰਦੇ ਹਨ ਜੋ ਇਸਦੇ ਆਲੇ ਦੁਆਲੇ ਦੀ ਚਮੜੀ ਤੋਂ ਵੱਖਰੇ ਹੁੰਦੇ ਹਨ। ਉਹ ਨਿਰਵਿਘਨ ਜਾਂ ਖੁਰਲੀ ਵਾਲੇ ਹੋ ਸਕਦੇ ਹਨ ਅਤੇ ਇੱਕ ਆਮ ਧੱਫੜ ਵਾਂਗ ਦਿਖਾਈ ਦੇ ਸਕਦੇ ਹਨ।
ਪੈਪੂਲਸ - ਚਮੜੀ ਦੇ ਛੋਟੇ, ਠੋਸ ਉੱਚੇ ਹੋਏ ਹਿੱਸੇ ਹੁੰਦੇ ਹਨ, ਅਤੇ ਇੱਕ ਸਖ਼ਤ ਮੁਹਾਸੇ ਵਾਂਗ ਲੱਗ ਸਕਦੇ ਹਨ।
ਤਖ਼ਤੀਆਂ - ਚਮੜੀ ਦੇ ਕਠੋਰ ਖੇਤਰ ਹੁੰਦੇ ਹਨ ਜੋ ਅਕਸਰ ਥੋੜੇ ਜਿਹੇ ਉੱਚੇ ਹੁੰਦੇ ਹਨ, ਚਮੜੀ ਦੇ ਸੰਘਣੇ ਖੇਤਰ ਜੋ ਅਕਸਰ ਖੋਪੜੀ ਵਾਲੇ ਹੁੰਦੇ ਹਨ। ਪਲੇਕਸ ਨੂੰ ਅਕਸਰ ਚੰਬਲ ਜਾਂ ਚੰਬਲ ਲਈ ਗਲਤ ਸਮਝਿਆ ਜਾ ਸਕਦਾ ਹੈ।
ਟਿorsਮਰ - ਉੱਠੇ ਹੋਏ ਬੰਪਰ, ਗੰਢ ਜਾਂ ਨੋਡਿਊਲ ਹੁੰਦੇ ਹਨ ਜੋ ਕਈ ਵਾਰ ਜ਼ਖਮ ਬਣ ਸਕਦੇ ਹਨ ਜੋ ਠੀਕ ਨਹੀਂ ਹੁੰਦੇ।
ਹਮਲਾਵਰ ਅਤੇ ਉੱਨਤ ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ
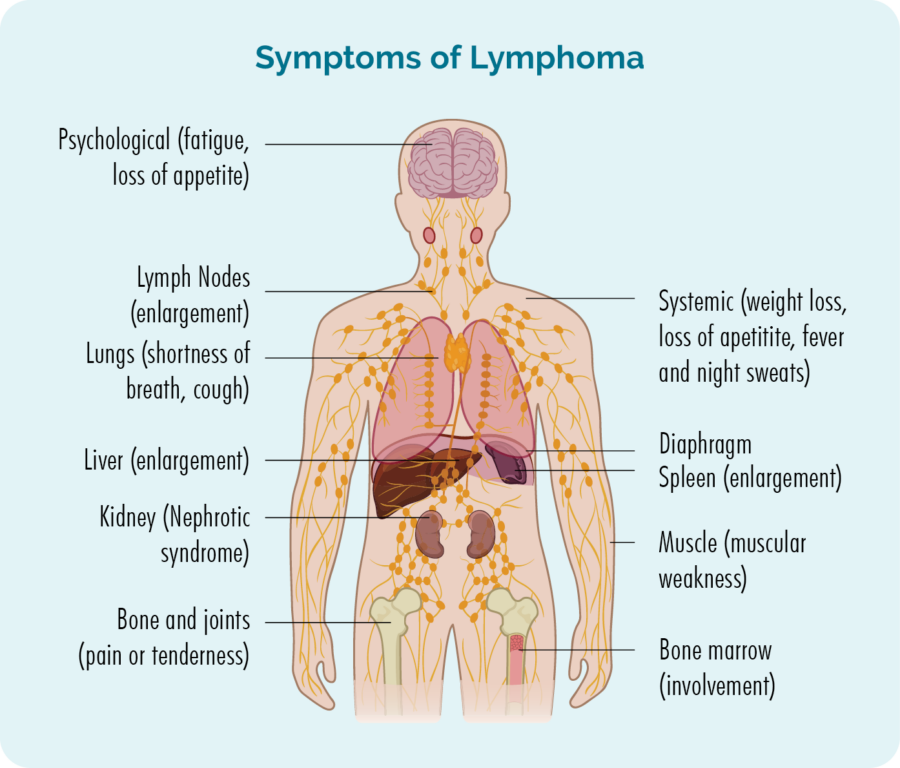
ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਹਮਲਾਵਰ ਜਾਂ ਉੱਨਤ ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਹੈ, ਤਾਂ ਤੁਹਾਡੇ ਕੋਲ ਉਪਰੋਕਤ ਲੱਛਣਾਂ ਵਿੱਚੋਂ ਕੋਈ ਵੀ ਹੋ ਸਕਦਾ ਹੈ, ਪਰ ਤੁਹਾਡੇ ਕੋਲ ਹੋਰ ਲੱਛਣ ਵੀ ਹੋ ਸਕਦੇ ਹਨ। ਇਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ:
- ਸੁੱਜੇ ਹੋਏ ਲਿੰਫ ਨੋਡਸ ਜੋ ਤੁਸੀਂ ਆਪਣੀ ਚਮੜੀ ਦੇ ਹੇਠਾਂ ਇੱਕ ਗਠੜੀ ਦੇ ਰੂਪ ਵਿੱਚ ਦੇਖ ਸਕਦੇ ਹੋ ਜਾਂ ਮਹਿਸੂਸ ਕਰ ਸਕਦੇ ਹੋ - ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਤੁਹਾਡੀ ਗਰਦਨ, ਕੱਛ ਜਾਂ ਕਮਰ ਵਿੱਚ ਹੋਣਗੇ।
- ਥਕਾਵਟ ਜੋ ਕਿ ਬਹੁਤ ਜ਼ਿਆਦਾ ਥਕਾਵਟ ਹੈ ਆਰਾਮ ਜਾਂ ਨੀਂਦ ਨਾਲ ਸੁਧਾਰ ਨਹੀਂ ਹੁੰਦਾ।
- ਅਸਧਾਰਨ ਖੂਨ ਵਹਿਣਾ ਜਾਂ ਸੱਟ ਲੱਗਣਾ।
- ਸੰਕਰਮਣ ਜੋ ਵਾਪਸ ਆਉਂਦੇ ਰਹਿੰਦੇ ਹਨ ਜਾਂ ਦੂਰ ਨਹੀਂ ਹੁੰਦੇ।
- ਸਾਹ ਚੜ੍ਹਦਾ
- ਬੀ-ਲੱਛਣ।

ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਦਾ ਨਿਦਾਨ ਕਿਵੇਂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ?
ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਦੀ ਜਾਂਚ ਕਰਨ ਲਈ ਤੁਹਾਨੂੰ ਬਾਇਓਪਸੀ ਜਾਂ ਕਈ ਬਾਇਓਪਸੀ ਦੀ ਲੋੜ ਪਵੇਗੀ। ਤੁਹਾਡੇ ਕੋਲ ਬਾਇਓਪਸੀ ਦੀ ਕਿਸਮ ਤੁਹਾਡੇ ਧੱਫੜ ਜਾਂ ਜਖਮਾਂ ਦੀ ਕਿਸਮ 'ਤੇ ਨਿਰਭਰ ਕਰੇਗੀ, ਉਹ ਤੁਹਾਡੇ ਸਰੀਰ 'ਤੇ ਕਿੱਥੇ ਸਥਿਤ ਹਨ ਅਤੇ ਉਹ ਕਿੰਨੇ ਵੱਡੇ ਹਨ। ਇਹ ਇਸ ਗੱਲ 'ਤੇ ਵੀ ਨਿਰਭਰ ਕਰੇਗਾ ਕਿ ਕੀ ਇਹ ਸਿਰਫ਼ ਤੁਹਾਡੀ ਚਮੜੀ ਹੈ ਜੋ ਪ੍ਰਭਾਵਿਤ ਹੈ, ਜਾਂ ਜੇ ਲਿੰਫੋਮਾ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਹੋਰ ਹਿੱਸਿਆਂ ਜਿਵੇਂ ਕਿ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਜ਼, ਅੰਗਾਂ, ਖੂਨ ਜਾਂ ਬੋਨ ਮੈਰੋ ਵਿੱਚ ਫੈਲ ਗਿਆ ਹੈ। ਬਾਇਓਪਸੀ ਦੀਆਂ ਕੁਝ ਕਿਸਮਾਂ ਜੋ ਤੁਹਾਡੇ ਲਈ ਸਿਫ਼ਾਰਸ਼ ਕੀਤੀਆਂ ਜਾ ਸਕਦੀਆਂ ਹਨ, ਹੇਠਾਂ ਸੂਚੀਬੱਧ ਹਨ।
ਚਮੜੀ ਦਾ ਬਾਇਓਪਸੀ
ਚਮੜੀ ਦੀ ਬਾਇਓਪਸੀ ਉਦੋਂ ਹੁੰਦੀ ਹੈ ਜਦੋਂ ਤੁਹਾਡੇ ਧੱਫੜ ਜਾਂ ਜਖਮ ਦਾ ਨਮੂਨਾ ਹਟਾਇਆ ਜਾਂਦਾ ਹੈ ਅਤੇ ਜਾਂਚ ਲਈ ਪੈਥੋਲੋਜੀ ਨੂੰ ਭੇਜਿਆ ਜਾਂਦਾ ਹੈ। ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਜਖਮ ਹੈ, ਤਾਂ ਪੂਰੇ ਜਖਮ ਨੂੰ ਹਟਾਇਆ ਜਾ ਸਕਦਾ ਹੈ। ਚਮੜੀ ਦੀ ਬਾਇਓਪਸੀ ਕਰਨ ਦੇ ਵੱਖ-ਵੱਖ ਤਰੀਕੇ ਹਨ, ਅਤੇ ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਡੇ ਹਾਲਾਤਾਂ ਲਈ ਸਹੀ ਚਮੜੀ ਦੀ ਬਾਇਓਪਸੀ ਬਾਰੇ ਤੁਹਾਡੇ ਨਾਲ ਗੱਲ ਕਰਨ ਦੇ ਯੋਗ ਹੋਵੇਗਾ।
ਲਿੰਫ ਨੋਡ ਬਾਇਓਪਸੀ
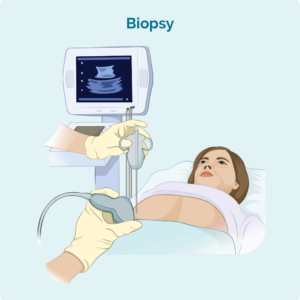
ਜੇ ਤੁਹਾਡੇ ਕੋਲ ਸੁੱਜੀਆਂ ਹੋਈਆਂ ਲਿੰਫ ਨੋਡਸ ਹਨ ਜੋ ਵੇਖੀਆਂ ਜਾਂ ਮਹਿਸੂਸ ਕੀਤੀਆਂ ਜਾ ਸਕਦੀਆਂ ਹਨ, ਜਾਂ ਜੋ ਸਕੈਨਾਂ 'ਤੇ ਦਿਖਾਈਆਂ ਗਈਆਂ ਹਨ, ਤਾਂ ਇਹ ਦੇਖਣ ਲਈ ਤੁਹਾਡੀ ਬਾਇਓਪਸੀ ਹੋ ਸਕਦੀ ਹੈ ਕਿ ਕੀ ਲਿੰਫੋਮਾ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਾਂ ਵਿੱਚ ਫੈਲ ਗਿਆ ਹੈ ਜਾਂ ਨਹੀਂ। ਲਿੰਫੋਮਾ ਦੀ ਜਾਂਚ ਕਰਨ ਲਈ ਦੋ ਮੁੱਖ ਕਿਸਮ ਦੀਆਂ ਲਿੰਫ ਨੋਡ ਬਾਇਓਪਸੀਜ਼ ਵਰਤੀਆਂ ਜਾਂਦੀਆਂ ਹਨ।
ਇਨ੍ਹਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
ਕੋਰ ਸੂਈ ਬਾਇਓਪਸੀ - ਜਿੱਥੇ ਤੁਹਾਡੇ ਪ੍ਰਭਾਵਿਤ ਲਿੰਫ ਨੋਡ ਦੇ ਨਮੂਨੇ ਨੂੰ ਹਟਾਉਣ ਲਈ ਸੂਈ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਖੇਤਰ ਨੂੰ ਸੁੰਨ ਕਰਨ ਲਈ ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਸਥਾਨਕ ਬੇਹੋਸ਼ ਕਰਨ ਵਾਲੀ ਦਵਾਈ ਹੋਵੇਗੀ ਤਾਂ ਜੋ ਤੁਸੀਂ ਇਸ ਪ੍ਰਕਿਰਿਆ ਦੌਰਾਨ ਦਰਦ ਮਹਿਸੂਸ ਨਾ ਕਰੋ। ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਡਾਕਟਰ ਜਾਂ ਰੇਡੀਓਲੋਜਿਸਟ ਸੂਈ ਨੂੰ ਬਾਇਓਪਸੀ ਲਈ ਸਹੀ ਥਾਂ 'ਤੇ ਲੈ ਜਾਣ ਲਈ ਅਲਟਰਾਸਾਊਂਡ ਦੀ ਵਰਤੋਂ ਕਰ ਸਕਦੇ ਹਨ।
ਐਕਸੀਸ਼ਨਲ ਬਾਇਓਪਸੀ - ਇੱਕ ਐਕਸੀਸ਼ਨਲ ਬਾਇਓਪਸੀ ਦੇ ਨਾਲ ਤੁਹਾਨੂੰ ਸੰਭਾਵਤ ਤੌਰ 'ਤੇ ਇੱਕ ਆਮ ਬੇਹੋਸ਼ ਕਰਨ ਦੀ ਦਵਾਈ ਹੋਵੇਗੀ ਤਾਂ ਜੋ ਤੁਸੀਂ ਪ੍ਰਕਿਰਿਆ ਦੇ ਦੌਰਾਨ ਸੌਂ ਜਾਓ। ਇੱਕ ਪੂਰਾ ਲਿੰਫ ਨੋਡ ਜਾਂ ਜਖਮ ਹਟਾ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ ਅਤੇ ਐਕਸਸੀਸ਼ਨਲ ਬਾਇਓਪਸੀ ਦੇ ਦੌਰਾਨ, ਤਾਂ ਕਿ ਪੂਰੇ ਨੋਡ ਜਾਂ ਜਖਮ ਨੂੰ ਲਿੰਫੋਮਾ ਦੇ ਲੱਛਣਾਂ ਲਈ ਪੈਥੋਲੋਜੀ ਵਿੱਚ ਜਾਂਚਿਆ ਜਾ ਸਕੇ। ਜਦੋਂ ਤੁਸੀਂ ਜਾਗਦੇ ਹੋ ਤਾਂ ਤੁਹਾਨੂੰ ਸੰਭਾਵਤ ਤੌਰ 'ਤੇ ਕੁਝ ਟਾਂਕੇ ਅਤੇ ਇੱਕ ਡਰੈਸਿੰਗ ਹੋਵੇਗੀ। ਤੁਹਾਡੀ ਨਰਸ ਤੁਹਾਡੇ ਨਾਲ ਇਸ ਬਾਰੇ ਗੱਲ ਕਰ ਸਕੇਗੀ ਕਿ ਜ਼ਖ਼ਮ ਦੀ ਦੇਖਭਾਲ ਕਿਵੇਂ ਕਰਨੀ ਹੈ, ਅਤੇ ਕਦੋਂ/ਜੇ ਤੁਹਾਨੂੰ ਟਾਂਕੇ ਹਟਾਉਣ ਦੀ ਲੋੜ ਹੈ।
ਅਸਧਾਰਨ ਚਮੜੀ ਦੇ ਟੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਦੀਆਂ ਉਪ ਕਿਸਮਾਂ
ਮਾਈਕੋਸਿਸ ਫੰਗੋਆਇਡਜ਼ ਅਢੁੱਕਵੀਂ ਚਮੜੀ ਦੇ ਟੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਦਾ ਸਭ ਤੋਂ ਆਮ ਉਪ-ਕਿਸਮ ਹੈ। ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਬਜ਼ੁਰਗਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ, ਅਤੇ ਮਰਦ ਔਰਤਾਂ ਨਾਲੋਂ ਥੋੜ੍ਹਾ ਜ਼ਿਆਦਾ ਅਕਸਰ, ਹਾਲਾਂਕਿ ਬੱਚੇ ਵੀ MF ਵਿਕਸਿਤ ਕਰ ਸਕਦੇ ਹਨ। ਬੱਚਿਆਂ ਵਿੱਚ ਇਹ ਲੜਕਿਆਂ ਅਤੇ ਲੜਕੀਆਂ ਨੂੰ ਬਰਾਬਰ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ ਅਤੇ ਆਮ ਤੌਰ 'ਤੇ 10 ਸਾਲ ਦੀ ਉਮਰ ਦੇ ਆਸ-ਪਾਸ ਨਿਦਾਨ ਕੀਤਾ ਜਾਂਦਾ ਹੈ।
MF ਆਮ ਤੌਰ 'ਤੇ ਸਿਰਫ ਤੁਹਾਡੀ ਚਮੜੀ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ, ਪਰ ਲਗਭਗ 1 ਵਿੱਚੋਂ 10 ਵਿਅਕਤੀ ਵਿੱਚ MF ਦੀ ਵਧੇਰੇ ਹਮਲਾਵਰ ਕਿਸਮ ਹੋ ਸਕਦੀ ਹੈ ਜੋ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਸ, ਖੂਨ ਅਤੇ ਅੰਦਰੂਨੀ ਅੰਗਾਂ ਵਿੱਚ ਫੈਲ ਸਕਦੀ ਹੈ। ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਹਮਲਾਵਰ MF ਹੈ, ਤਾਂ ਤੁਹਾਨੂੰ ਦੂਜੇ ਹਮਲਾਵਰ ਚਮੜੀ ਦੇ ਟੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਲਈ ਦਿੱਤੇ ਗਏ ਇਲਾਜਾਂ ਦੇ ਸਮਾਨ ਇਲਾਜ ਦੀ ਲੋੜ ਹੋਵੇਗੀ।
ਪ੍ਰਾਇਮਰੀ ਚਮੜੀ ਦੇ ALCL ਇੱਕ ਸੁਸਤ (ਹੌਲੀ-ਵਧਣ ਵਾਲਾ) ਲਿੰਫੋਮਾ ਹੈ ਜੋ ਤੁਹਾਡੀ ਚਮੜੀ ਦੀਆਂ ਪਰਤਾਂ ਵਿੱਚ ਟੀ-ਸੈੱਲਾਂ ਵਿੱਚ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ।
ਇਸ ਕਿਸਮ ਦੇ ਲਿੰਫੋਮਾ ਨੂੰ ਕਈ ਵਾਰ ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਦੀ ਉਪ-ਕਿਸਮ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਅਤੇ ਕਈ ਵਾਰ ਉਪ-ਕਿਸਮ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਐਨਾਪਲਾਸਟਿਕ ਵੱਡੇ ਸੈੱਲ ਲਿਮਫੋਮਾ (ALCL). ਵੱਖੋ-ਵੱਖਰੇ ਵਰਗੀਕਰਨ ਦਾ ਕਾਰਨ ਇਹ ਹੈ ਕਿ ਲਿਮਫੋਮਾ ਸੈੱਲਾਂ ਦੀਆਂ ਹੋਰ ਕਿਸਮਾਂ ਦੇ ALCL ਵਰਗੀਆਂ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ ਹਨ ਜਿਵੇਂ ਕਿ ਬਹੁਤ ਵੱਡੇ ਸੈੱਲ ਹੋਣ ਜੋ ਤੁਹਾਡੇ ਆਮ ਟੀ-ਸੈੱਲਾਂ ਤੋਂ ਬਹੁਤ ਵੱਖਰੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ। ਹਾਲਾਂਕਿ, ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਸਿਰਫ ਤੁਹਾਡੀ ਚਮੜੀ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ ਅਤੇ ਬਹੁਤ ਹੌਲੀ ਹੌਲੀ ਵਧਦਾ ਹੈ।
ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਅਤੇ ALCL ਦੀਆਂ ਹਮਲਾਵਰ ਉਪ-ਕਿਸਮਾਂ ਦੇ ਉਲਟ, ਤੁਹਾਨੂੰ PcALCL ਲਈ ਕਿਸੇ ਇਲਾਜ ਦੀ ਲੋੜ ਨਹੀਂ ਹੋ ਸਕਦੀ। ਤੁਸੀਂ ਆਪਣੀ ਬਾਕੀ ਦੀ ਜ਼ਿੰਦਗੀ PcALCL ਦੇ ਨਾਲ ਰਹਿ ਸਕਦੇ ਹੋ, ਪਰ ਇਹ ਜਾਣਨਾ ਮਹੱਤਵਪੂਰਨ ਹੈ, ਕਿ ਤੁਸੀਂ ਇਸਦੇ ਨਾਲ ਚੰਗੀ ਤਰ੍ਹਾਂ ਰਹਿ ਸਕਦੇ ਹੋ, ਅਤੇ ਇਸਦਾ ਤੁਹਾਡੀ ਸਿਹਤ 'ਤੇ ਕੋਈ ਮਾੜਾ ਪ੍ਰਭਾਵ ਨਹੀਂ ਪੈ ਸਕਦਾ ਹੈ। ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਸਿਰਫ ਤੁਹਾਡੀ ਚਮੜੀ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ ਅਤੇ ਬਹੁਤ ਹੀ ਘੱਟ ਹੀ ਤੁਹਾਡੀ ਚਮੜੀ ਤੋਂ ਬਾਅਦ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਦੂਜੇ ਹਿੱਸਿਆਂ ਵਿੱਚ ਫੈਲਦਾ ਹੈ।
PcALCL ਆਮ ਤੌਰ 'ਤੇ ਤੁਹਾਡੀ ਚਮੜੀ 'ਤੇ ਧੱਫੜ ਜਾਂ ਗੰਢਾਂ ਨਾਲ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ ਜੋ ਖਾਰਸ਼ ਜਾਂ ਦਰਦਨਾਕ ਹੋ ਸਕਦਾ ਹੈ, ਪਰ ਤੁਹਾਨੂੰ ਕੋਈ ਬੇਅਰਾਮੀ ਵੀ ਨਹੀਂ ਹੋ ਸਕਦੀ। ਕਈ ਵਾਰ, ਇਹ ਇੱਕ ਫੋੜੇ ਵਰਗਾ ਹੋ ਸਕਦਾ ਹੈ ਜੋ ਠੀਕ ਨਹੀਂ ਹੁੰਦਾ ਜਿਵੇਂ ਕਿ ਤੁਸੀਂ ਇਸਦੀ ਉਮੀਦ ਕਰਦੇ ਹੋ। ਪੀਸੀਏਐਲਸੀਐਲ ਦਾ ਕੋਈ ਵੀ ਇਲਾਜ ਕਿਸੇ ਵੀ ਖੁਜਲੀ ਜਾਂ ਦਰਦ ਨੂੰ ਸੁਧਾਰਨ ਲਈ, ਜਾਂ ਲਿਮਫੋਮਾ ਦੇ ਆਪਣੇ ਆਪ ਦਾ ਇਲਾਜ ਕਰਨ ਦੀ ਬਜਾਏ ਲਿਮਫੋਮਾ ਦੀ ਦਿੱਖ ਨੂੰ ਸੁਧਾਰਨ ਲਈ ਹੋ ਸਕਦਾ ਹੈ। ਹਾਲਾਂਕਿ, ਜੇ ਪੀਸੀਏਐਲਸੀਐਲ ਸਿਰਫ ਚਮੜੀ ਦੇ ਬਹੁਤ ਛੋਟੇ ਹਿੱਸੇ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ, ਤਾਂ ਇਸਨੂੰ ਸਰਜਰੀ ਜਾਂ ਰੇਡੀਓਥੈਰੇਪੀ ਦੁਆਰਾ ਹਟਾਇਆ ਜਾ ਸਕਦਾ ਹੈ।
PcALCL 50-60 ਸਾਲ ਦੀ ਉਮਰ ਦੇ ਲੋਕਾਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਹੈ, ਪਰ ਬੱਚਿਆਂ ਸਮੇਤ ਕਿਸੇ ਵੀ ਉਮਰ ਦੇ ਕਿਸੇ ਵੀ ਵਿਅਕਤੀ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦਾ ਹੈ।
SPTCL ਬੱਚਿਆਂ ਅਤੇ ਬਾਲਗਾਂ ਦੋਵਾਂ ਵਿੱਚ ਹੋ ਸਕਦਾ ਹੈ ਪਰ ਬਾਲਗਾਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਹੁੰਦਾ ਹੈ, ਨਿਦਾਨ ਵੇਲੇ ਔਸਤ ਉਮਰ 36 ਸਾਲ ਹੁੰਦੀ ਹੈ। ਇਸਦਾ ਨਾਮ ਇਸ ਲਈ ਰੱਖਿਆ ਗਿਆ ਹੈ ਕਿਉਂਕਿ ਇਹ ਪੈਨੀਕੁਲਾਈਟਿਸ ਨਾਮਕ ਇੱਕ ਹੋਰ ਸਥਿਤੀ ਵਰਗੀ ਲੱਗਦੀ ਹੈ, ਜੋ ਉਦੋਂ ਵਾਪਰਦੀ ਹੈ ਜਦੋਂ ਚਮੜੀ ਦੇ ਹੇਠਾਂ ਚਰਬੀ ਵਾਲੇ ਟਿਸ਼ੂ ਸੁੱਜ ਜਾਂਦੇ ਹਨ, ਜਿਸ ਨਾਲ ਗੰਢਾਂ ਬਣ ਜਾਂਦੀਆਂ ਹਨ। SPTCL ਵਾਲੇ ਪੰਜਾਂ ਵਿੱਚੋਂ ਇੱਕ ਵਿਅਕਤੀ ਨੂੰ ਇੱਕ ਮੌਜੂਦਾ ਆਟੋ-ਇਮਿਊਨ ਬਿਮਾਰੀ ਵੀ ਹੋਵੇਗੀ ਜੋ ਤੁਹਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਤੁਹਾਡੇ ਸਰੀਰ 'ਤੇ ਹਮਲਾ ਕਰਨ ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ।
SPTCL ਉਦੋਂ ਵਾਪਰਦਾ ਹੈ ਜਦੋਂ ਕੈਂਸਰ ਵਾਲੇ ਟੀ-ਸੈੱਲ ਤੁਹਾਡੀ ਚਮੜੀ ਅਤੇ ਚਰਬੀ ਵਾਲੇ ਟਿਸ਼ੂ ਦੀਆਂ ਡੂੰਘੀਆਂ ਪਰਤਾਂ ਵਿੱਚ ਜਾਂਦੇ ਹਨ ਅਤੇ ਰਹਿੰਦੇ ਹਨ, ਜਿਸ ਨਾਲ ਤੁਹਾਡੀ ਚਮੜੀ ਦੇ ਹੇਠਾਂ ਗੰਢਾਂ ਬਣ ਜਾਂਦੀਆਂ ਹਨ ਜੋ ਤੁਸੀਂ ਦੇਖ ਜਾਂ ਮਹਿਸੂਸ ਕਰ ਸਕਦੇ ਹੋ। ਤੁਸੀਂ ਆਪਣੀ ਚਮੜੀ 'ਤੇ ਕੁਝ ਤਖ਼ਤੀਆਂ ਵੀ ਦੇਖ ਸਕਦੇ ਹੋ। ਜ਼ਿਆਦਾਤਰ ਜਖਮ ਲਗਭਗ 2 ਸੈਂਟੀਮੀਟਰ ਜਾਂ ਇਸ ਤੋਂ ਘੱਟ ਆਕਾਰ ਦੇ ਹੁੰਦੇ ਹਨ।
ਹੋਰ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਜੋ ਤੁਸੀਂ SPTCL ਨਾਲ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦੇ ਹੋ ਉਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਖੂਨ ਦੇ ਗਤਲੇ ਜਾਂ ਅਸਧਾਰਨ ਖੂਨ ਵਹਿਣਾ
- ਠੰਢ
- ਹੀਮੋਫੈਗੋਸਾਈਟਿਕ ਲਿਮਫੋਹਿਸਟਿਓਸਾਈਟੋਸਿਸ - ਇੱਕ ਅਜਿਹੀ ਸਥਿਤੀ ਜਿੱਥੇ ਤੁਹਾਡੇ ਕੋਲ ਬਹੁਤ ਜ਼ਿਆਦਾ ਸਰਗਰਮ ਇਮਿਊਨ ਸੈੱਲ ਹੁੰਦੇ ਹਨ ਜੋ ਤੁਹਾਡੇ ਬੋਨ ਮੈਰੋ, ਸਿਹਤਮੰਦ ਖੂਨ ਦੇ ਸੈੱਲਾਂ ਅਤੇ ਅੰਗਾਂ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਂਦੇ ਹਨ
- ਇੱਕ ਵਧਿਆ ਹੋਇਆ ਜਿਗਰ ਅਤੇ/ਜਾਂ ਤਿੱਲੀ।
ਲਿਮਫੋਮੇਟਾਇਡ ਪੈਪੁਲੋਸਿਸ (LyP) ਬੱਚਿਆਂ ਅਤੇ ਬਾਲਗਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦਾ ਹੈ। ਇਹ ਕੈਂਸਰ ਨਹੀਂ ਹੈ ਇਸ ਲਈ ਅਧਿਕਾਰਤ ਤੌਰ 'ਤੇ ਲਿਮਫੋਮਾ ਦੀ ਕਿਸਮ ਨਹੀਂ ਹੈ। ਹਾਲਾਂਕਿ, ਇਸ ਨੂੰ ਚਮੜੀ ਦੇ ਟੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਜਿਵੇਂ ਕਿ ਮਾਈਕੋਸਿਸ ਫੰਗੋਇਡਸ ਜਾਂ ਪ੍ਰਾਇਮਰੀ ਕਿਊਟੇਨੀਅਸ ਐਨਾਪਲਾਸਟਿਕ ਲਾਰਜ ਸੈੱਲ ਲਿਮਫੋਮਾ ਦਾ ਪੂਰਵਗਾਮੀ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਬਹੁਤ ਘੱਟ ਹੀ। ਹੌਜਕਿਨ ਲਿਮਫੋਮਾ. ਜੇਕਰ ਤੁਹਾਨੂੰ ਇਸ ਸਥਿਤੀ ਦਾ ਪਤਾ ਲੱਗਿਆ ਹੈ ਤਾਂ ਤੁਹਾਨੂੰ ਕਿਸੇ ਇਲਾਜ ਦੀ ਲੋੜ ਨਹੀਂ ਹੋ ਸਕਦੀ, ਪਰ LyP ਕੈਂਸਰ ਦੇ ਕਿਸੇ ਵੀ ਲੱਛਣ ਲਈ ਤੁਹਾਡੇ ਡਾਕਟਰ ਦੁਆਰਾ ਵਧੇਰੇ ਧਿਆਨ ਨਾਲ ਨਿਗਰਾਨੀ ਕੀਤੀ ਜਾਵੇਗੀ।
ਇਹ ਇੱਕ ਅਜਿਹੀ ਸਥਿਤੀ ਹੈ ਜੋ ਤੁਹਾਡੀ ਚਮੜੀ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦੀ ਹੈ ਜਿੱਥੇ ਤੁਹਾਡੇ ਕੋਲ ਗਠੜੀਆਂ ਹੋ ਸਕਦੀਆਂ ਹਨ ਜੋ ਤੁਹਾਡੀ ਚਮੜੀ 'ਤੇ ਆਉਂਦੀਆਂ ਅਤੇ ਜਾਂਦੀਆਂ ਹਨ। ਜਖਮ ਛੋਟੇ ਤੋਂ ਸ਼ੁਰੂ ਹੋ ਸਕਦੇ ਹਨ ਅਤੇ ਵੱਡੇ ਹੋ ਸਕਦੇ ਹਨ। ਉਹ ਸੁੱਕਣ ਤੋਂ ਪਹਿਲਾਂ ਅਤੇ ਬਿਨਾਂ ਕਿਸੇ ਡਾਕਟਰੀ ਦਖਲ ਦੇ ਚਲੇ ਜਾਣ ਤੋਂ ਪਹਿਲਾਂ ਚੀਰ ਸਕਦੇ ਹਨ ਅਤੇ ਖੂਨ ਵਹਿ ਸਕਦੇ ਹਨ। ਜਖਮਾਂ ਨੂੰ ਦੂਰ ਹੋਣ ਵਿੱਚ 2 ਮਹੀਨੇ ਲੱਗ ਸਕਦੇ ਹਨ। ਹਾਲਾਂਕਿ, ਜੇਕਰ ਉਹ ਦਰਦ ਜਾਂ ਖੁਜਲੀ ਜਾਂ ਹੋਰ ਅਸੁਵਿਧਾਜਨਕ ਲੱਛਣਾਂ ਦਾ ਕਾਰਨ ਬਣਦੇ ਹਨ ਤਾਂ ਤੁਸੀਂ ਇਹਨਾਂ ਲੱਛਣਾਂ ਨੂੰ ਸੁਧਾਰਨ ਲਈ ਇਲਾਜ ਕਰਵਾ ਸਕਦੇ ਹੋ।
ਜੇਕਰ ਤੁਹਾਨੂੰ ਇਸ ਤਰ੍ਹਾਂ ਦੇ ਧੱਫੜ ਜਾਂ ਜਖਮ ਅਕਸਰ ਆਉਂਦੇ ਹਨ, ਤਾਂ ਬਾਇਓਪਸੀ ਲਈ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਦੇਖੋ।
ਸੁਸਤ ਬੀ-ਸੈੱਲ ਚਮੜੀ ਦੇ ਲਿਮਫੋਮਾ ਦੀਆਂ ਉਪ ਕਿਸਮਾਂ
ਪ੍ਰਾਇਮਰੀ ਕਿਊਟੇਨੀਅਸ ਫੋਲੀਕਲ ਸੈਂਟਰ ਲਿਮਫੋਮਾ (ਪੀਸੀਐਫਸੀਐਲ) ਇੱਕ ਅਡੋਲ (ਹੌਲੀ-ਵਧਣ ਵਾਲਾ) ਬੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਹੈ। ਇਹ ਪੱਛਮੀ ਸੰਸਾਰ ਵਿੱਚ ਆਮ ਹੈ ਅਤੇ ਬਜ਼ੁਰਗ ਮਰੀਜ਼ਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ, ਨਿਦਾਨ ਵੇਲੇ ਔਸਤ ਉਮਰ 60 ਸਾਲ ਹੈ।
ਇਹ ਕਿਊਟੇਨੀਅਸ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਮਾ ਦਾ ਸਭ ਤੋਂ ਆਮ ਉਪ-ਕਿਸਮ ਹੈ। ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਸੁਸਤ (ਹੌਲੀ ਵਧਣ ਵਾਲਾ) ਹੁੰਦਾ ਹੈ ਅਤੇ ਮਹੀਨਿਆਂ, ਜਾਂ ਸਾਲਾਂ ਦੌਰਾਨ ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ। ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਤੁਹਾਡੇ ਸਿਰ, ਗਰਦਨ, ਛਾਤੀ, ਜਾਂ ਪੇਟ ਦੀ ਚਮੜੀ 'ਤੇ ਲਾਲ ਜਾਂ ਭੂਰੇ ਰੰਗ ਦੇ ਜਖਮਾਂ ਜਾਂ ਟਿਊਮਰ ਦੇ ਰੂਪ ਵਿੱਚ ਦਿਖਾਈ ਦਿੰਦਾ ਹੈ। ਬਹੁਤ ਸਾਰੇ ਲੋਕਾਂ ਨੂੰ ਕਦੇ ਵੀ ਪੀਸੀਐਫਸੀਐਲ ਦੇ ਇਲਾਜ ਦੀ ਲੋੜ ਨਹੀਂ ਪਵੇਗੀ ਪਰ ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਬੇਆਰਾਮ ਲੱਛਣ ਹਨ, ਜਾਂ ਤੁਸੀਂ ਇਸਦੀ ਦਿੱਖ ਤੋਂ ਪਰੇਸ਼ਾਨ ਹੋ, ਤਾਂ ਤੁਹਾਨੂੰ ਲਿੰਫੋਮਾ ਦੇ ਲੱਛਣਾਂ ਜਾਂ ਦਿੱਖ ਨੂੰ ਸੁਧਾਰਨ ਲਈ ਇਲਾਜ ਦੀ ਪੇਸ਼ਕਸ਼ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ।
ਪ੍ਰਾਇਮਰੀ ਕਿਊਟੇਨੀਅਸ ਮਾਰਜਿਨਲ ਜ਼ੋਨ ਲਿਮਫੋਮਾ (ਪੀਸੀਐਮਜ਼ੈਡਐਲ) ਬੀ-ਸੈੱਲ ਕਿਊਟੇਨੀਅਸ ਲਿਮਫੋਮਾ ਦਾ ਦੂਜਾ ਸਭ ਤੋਂ ਆਮ ਉਪ-ਕਿਸਮ ਹੈ ਅਤੇ ਔਰਤਾਂ ਨਾਲੋਂ ਮਰਦਾਂ ਨੂੰ ਦੁੱਗਣਾ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ, ਹਾਲਾਂਕਿ ਇਹ ਬੱਚਿਆਂ ਵਿੱਚ ਵੀ ਹੋ ਸਕਦਾ ਹੈ। ਇਹ 55 ਸਾਲ ਤੋਂ ਵੱਧ ਉਮਰ ਦੇ ਬਜ਼ੁਰਗ ਲੋਕਾਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਹੁੰਦਾ ਹੈ, ਅਤੇ ਜਿਨ੍ਹਾਂ ਲੋਕਾਂ ਨੂੰ ਲਾਈਮ ਬਿਮਾਰੀ ਨਾਲ ਪਹਿਲਾਂ ਦੀ ਲਾਗ ਹੁੰਦੀ ਹੈ।
ਚਮੜੀ ਦੇ ਬਦਲਾਅ ਇੱਕ ਥਾਂ, ਜਾਂ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਆਲੇ-ਦੁਆਲੇ ਕਈ ਥਾਵਾਂ 'ਤੇ ਵਿਕਸਤ ਹੋ ਸਕਦੇ ਹਨ। ਆਮ ਤੌਰ 'ਤੇ ਇਹ ਤੁਹਾਡੀਆਂ ਬਾਹਾਂ, ਛਾਤੀ ਜਾਂ ਪਿੱਠ 'ਤੇ ਗੁਲਾਬੀ, ਲਾਲ ਜਾਂ ਜਾਮਨੀ ਧੱਬਿਆਂ ਜਾਂ ਗੰਢਾਂ ਦੇ ਰੂਪ ਵਿੱਚ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ।
ਇਹ ਤਬਦੀਲੀਆਂ ਲੰਬੇ ਸਮੇਂ ਵਿੱਚ ਵਾਪਰਦੀਆਂ ਹਨ, ਇਸਲਈ ਬਹੁਤ ਧਿਆਨ ਦੇਣ ਯੋਗ ਨਹੀਂ ਹੋ ਸਕਦੀਆਂ। ਤੁਹਾਨੂੰ pcMZL ਦੇ ਕਿਸੇ ਵੀ ਇਲਾਜ ਦੀ ਲੋੜ ਨਹੀਂ ਹੋ ਸਕਦੀ, ਪਰ ਜੇ ਤੁਹਾਨੂੰ ਅਜਿਹੇ ਲੱਛਣ ਹਨ ਜੋ ਤੁਹਾਡੀ ਚਿੰਤਾ ਦਾ ਕਾਰਨ ਬਣ ਰਹੇ ਹਨ ਤਾਂ ਇਲਾਜ ਦੀ ਪੇਸ਼ਕਸ਼ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ।
ਇਹ CBCL ਦਾ ਇੱਕ ਬਹੁਤ ਹੀ ਦੁਰਲੱਭ ਉਪ-ਕਿਸਮ ਹੈ ਜੋ ਉਹਨਾਂ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਪਾਇਆ ਜਾਂਦਾ ਹੈ ਜੋ ਇਮਿਊਨ ਸਮਝੌਤਾ ਕਰਦੇ ਹਨ ਅਤੇ ਉਹਨਾਂ ਨੂੰ ਐਪਸਟੀਨ-ਬਾਰ ਵਾਇਰਸ ਹੁੰਦਾ ਹੈ - ਉਹ ਵਾਇਰਸ ਜੋ ਗਲੈਂਡੂਲਰ ਬੁਖਾਰ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ।
ਤੁਹਾਨੂੰ ਸੰਭਾਵਤ ਤੌਰ 'ਤੇ ਤੁਹਾਡੀ ਚਮੜੀ 'ਤੇ ਜਾਂ ਤੁਹਾਡੇ ਗੈਸਟਰੋਇੰਟੇਸਟਾਈਨਲ ਟ੍ਰੈਕਟ ਜਾਂ ਮੂੰਹ ਵਿੱਚ ਸਿਰਫ ਇੱਕ ਅਲਸਰ ਹੋਵੇਗਾ। ਬਹੁਤੇ ਲੋਕਾਂ ਨੂੰ CBCL ਦੇ ਇਸ ਉਪ-ਕਿਸਮ ਲਈ ਇਲਾਜ ਦੀ ਲੋੜ ਨਹੀਂ ਹੈ। ਹਾਲਾਂਕਿ, ਜੇਕਰ ਤੁਸੀਂ ਇਮਿਊਨੋਸਪਰੈਸਿਵ ਦਵਾਈਆਂ ਲੈ ਰਹੇ ਹੋ, ਤਾਂ ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਥੋੜਾ ਜਿਹਾ ਠੀਕ ਹੋਣ ਦੇਣ ਲਈ ਖੁਰਾਕ ਦੀ ਸਮੀਖਿਆ ਕਰ ਸਕਦਾ ਹੈ।
ਬਹੁਤ ਘੱਟ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਤੁਹਾਨੂੰ ਮੋਨੋਕਲੋਨਲ ਐਂਟੀਬਾਡੀ ਜਾਂ ਐਂਟੀ-ਵਾਇਰਲ ਦਵਾਈ ਨਾਲ ਇਲਾਜ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ।
ਹਮਲਾਵਰ ਲਿਮਫੋਮਾ ਦੀਆਂ ਉਪ ਕਿਸਮਾਂ
ਸੇਜ਼ਰੀ ਸਿੰਡਰੋਮ ਨੂੰ ਇਸ ਲਈ ਨਾਮ ਦਿੱਤਾ ਗਿਆ ਹੈ ਕਿਉਂਕਿ ਕੈਂਸਰ ਵਾਲੇ ਟੀ-ਸੈੱਲਾਂ ਨੂੰ ਸੇਜ਼ਰੀ ਸੈੱਲ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਇਹ ਸਭ ਤੋਂ ਵੱਧ ਹਮਲਾਵਰ ਕਿਊਟੇਨੀਅਸ ਟੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ (CTCL) ਹੈ ਅਤੇ CTCL ਦੀਆਂ ਹੋਰ ਕਿਸਮਾਂ ਦੇ ਉਲਟ, ਲਿਮਫੋਮਾ (ਸੇਜ਼ਰੀ) ਸੈੱਲ ਤੁਹਾਡੀ ਚਮੜੀ ਦੀਆਂ ਪਰਤਾਂ ਵਿੱਚ ਹੀ ਨਹੀਂ, ਸਗੋਂ ਤੁਹਾਡੇ ਖੂਨ ਅਤੇ ਬੋਨ ਮੈਰੋ ਵਿੱਚ ਵੀ ਪਾਏ ਜਾਂਦੇ ਹਨ। ਉਹ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਸ ਅਤੇ ਹੋਰ ਅੰਗਾਂ ਵਿੱਚ ਵੀ ਫੈਲ ਸਕਦੇ ਹਨ।
ਸੇਜ਼ਰੀ ਸਿੰਡਰੋਮ ਕਿਸੇ ਨੂੰ ਵੀ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦਾ ਹੈ ਪਰ 60 ਸਾਲ ਤੋਂ ਵੱਧ ਉਮਰ ਦੇ ਮਰਦਾਂ ਵਿੱਚ ਥੋੜਾ ਜ਼ਿਆਦਾ ਆਮ ਹੁੰਦਾ ਹੈ।
ਸੇਜ਼ਰੀ ਸਿੰਡਰੋਮ ਦੇ ਲੱਛਣਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਬੀ-ਲੱਛਣ
- ਗੰਭੀਰ ਖ਼ਾਰਸ਼
- ਸੁੱਜਿਆ ਲਿੰਫ ਨੋਡ
- ਸੁੱਜਿਆ ਜਿਗਰ ਅਤੇ / ਜਾਂ ਤਿੱਲੀ
- ਤੁਹਾਡੇ ਹੱਥਾਂ ਦੀਆਂ ਹਥੇਲੀਆਂ ਜਾਂ ਤੁਹਾਡੇ ਪੈਰਾਂ ਦੀਆਂ ਤਲੀਆਂ 'ਤੇ ਚਮੜੀ ਦਾ ਸੰਘਣਾ ਹੋਣਾ
- ਤੁਹਾਡੀ ਉਂਗਲੀ ਅਤੇ ਪੈਰਾਂ ਦੇ ਨਹੁੰਆਂ ਦਾ ਸੰਘਣਾ ਹੋਣਾ
- ਵਾਲ ਨੁਕਸਾਨ
- ਤੁਹਾਡੀ ਅੱਖ ਦੇ ਢੱਕਣ ਦਾ ਝੁਕਣਾ (ਇਸ ਨੂੰ ਐਕਟ੍ਰੋਪੀਅਨ ਕਿਹਾ ਜਾਂਦਾ ਹੈ)।
ਸੇਜ਼ਰੀ ਸੈੱਲਾਂ ਦੀ ਤੇਜ਼ੀ ਨਾਲ ਵਧ ਰਹੀ ਪ੍ਰਕਿਰਤੀ ਦੇ ਕਾਰਨ, ਤੁਸੀਂ ਕੀਮੋਥੈਰੇਪੀ ਲਈ ਚੰਗੀ ਤਰ੍ਹਾਂ ਜਵਾਬ ਦੇ ਸਕਦੇ ਹੋ ਜੋ ਤੇਜ਼ੀ ਨਾਲ ਵਧ ਰਹੇ ਸੈੱਲਾਂ ਨੂੰ ਨਸ਼ਟ ਕਰਕੇ ਕੰਮ ਕਰਦਾ ਹੈ। ਹਾਲਾਂਕਿ, ਸੇਜ਼ਰੀ ਸਿੰਡਰੋਮ ਦੇ ਨਾਲ ਦੁਬਾਰਾ ਹੋਣਾ ਆਮ ਗੱਲ ਹੈ, ਮਤਲਬ ਕਿ ਇੱਕ ਚੰਗੀ ਪ੍ਰਤੀਕਿਰਿਆ ਦੇ ਬਾਅਦ ਵੀ, ਇਹ ਸੰਭਾਵਨਾ ਹੈ ਕਿ ਬਿਮਾਰੀ ਵਾਪਸ ਆ ਜਾਵੇਗੀ ਅਤੇ ਹੋਰ ਇਲਾਜ ਦੀ ਲੋੜ ਹੈ।
ਇਹ ਇੱਕ ਬਹੁਤ ਹੀ ਦੁਰਲੱਭ ਅਤੇ ਹਮਲਾਵਰ ਟੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਹੈ ਜਿਸ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਪੂਰੇ ਸਰੀਰ ਦੀ ਚਮੜੀ 'ਤੇ ਬਹੁਤ ਸਾਰੇ ਚਮੜੀ ਦੇ ਜਖਮ ਤੇਜ਼ੀ ਨਾਲ ਵਿਕਸਤ ਹੋ ਜਾਂਦੇ ਹਨ। ਜਖਮ ਪੈਪੁਲਸ, ਨੋਡਿਊਲ ਜਾਂ ਟਿਊਮਰ ਹੋ ਸਕਦੇ ਹਨ ਜੋ ਫੋੜੇ ਹੋ ਸਕਦੇ ਹਨ ਅਤੇ ਖੁੱਲ੍ਹੇ ਜ਼ਖਮਾਂ ਦੇ ਰੂਪ ਵਿੱਚ ਦਿਖਾਈ ਦੇ ਸਕਦੇ ਹਨ। ਕੁਝ ਤਖ਼ਤੀਆਂ ਜਾਂ ਪੈਚਾਂ ਵਰਗੇ ਲੱਗ ਸਕਦੇ ਹਨ ਅਤੇ ਕੁਝ ਖੂਨ ਵਹਿ ਸਕਦੇ ਹਨ।
ਹੋਰ ਲੱਛਣਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ:
- ਬੀ-ਲੱਛਣ
- ਭੁੱਖ ਦੀ ਘਾਟ
- ਥਕਾਵਟ
- ਦਸਤ
- ਉਲਟੀਆਂ
- ਸੁੱਜਿਆ ਲਿੰਫ ਨੋਡ
- ਵਧਿਆ ਹੋਇਆ ਜਿਗਰ ਜਾਂ ਤਿੱਲੀ।
ਹਮਲਾਵਰ ਸੁਭਾਅ ਦੇ ਕਾਰਨ, PCAETL ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਅੰਦਰਲੇ ਖੇਤਰਾਂ ਵਿੱਚ ਫੈਲ ਸਕਦਾ ਹੈ ਜਿਸ ਵਿੱਚ ਲਿੰਫ ਨੋਡਸ ਅਤੇ ਹੋਰ ਅੰਗ ਸ਼ਾਮਲ ਹਨ।
ਤਸ਼ਖ਼ੀਸ ਤੋਂ ਬਾਅਦ ਤੁਹਾਨੂੰ ਕੀਮੋਥੈਰੇਪੀ ਨਾਲ ਇਲਾਜ ਦੀ ਲੋੜ ਪਵੇਗੀ।
ਪ੍ਰਾਇਮਰੀ ਚਮੜੀ (ਚਮੜੀ) ਫੈਲਣ ਵਾਲੇ ਵੱਡੇ ਬੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਲਿਮਫੋਮਾ ਦੀ ਇੱਕ ਦੁਰਲੱਭ ਉਪ ਕਿਸਮ ਹੈ ਜੋ NHL ਵਾਲੇ 1 ਵਿੱਚੋਂ 100 ਤੋਂ ਘੱਟ ਲੋਕਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦੀ ਹੈ।
ਇਹ ਕਿਊਟੇਨੀਅਸ ਬੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਦੀਆਂ ਹੋਰ ਉਪ-ਕਿਸਮਾਂ ਨਾਲੋਂ ਘੱਟ ਆਮ ਹੈ। ਇਹ ਮਰਦਾਂ ਨਾਲੋਂ ਔਰਤਾਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਹੁੰਦਾ ਹੈ ਅਤੇ ਹਮਲਾਵਰ ਜਾਂ ਤੇਜ਼ੀ ਨਾਲ ਵਧਣ ਦਾ ਰੁਝਾਨ ਹੁੰਦਾ ਹੈ। ਜਿਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਤੁਹਾਡੀ ਚਮੜੀ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਨ ਦੇ ਨਾਲ, ਇਹ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਸ ਅਤੇ ਹੋਰ ਅੰਗਾਂ ਸਮੇਤ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਦੂਜੇ ਹਿੱਸਿਆਂ ਵਿੱਚ ਤੇਜ਼ੀ ਨਾਲ ਫੈਲ ਸਕਦਾ ਹੈ।
ਇਹ ਹਫ਼ਤਿਆਂ ਤੋਂ ਮਹੀਨਿਆਂ ਤੱਕ ਵਿਕਸਤ ਹੋ ਸਕਦਾ ਹੈ, ਅਤੇ ਇਹ ਆਮ ਤੌਰ 'ਤੇ 75 ਸਾਲ ਦੀ ਉਮਰ ਦੇ ਆਸਪਾਸ ਬਜ਼ੁਰਗ ਲੋਕਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ। ਇਹ ਅਕਸਰ ਤੁਹਾਡੀਆਂ ਲੱਤਾਂ (ਲੱਤ-ਕਿਸਮ) ਉੱਤੇ ਇੱਕ ਜਾਂ ਇੱਕ ਤੋਂ ਵੱਧ ਜਖਮਾਂ/ਟਿਊਮਰਾਂ ਦੇ ਰੂਪ ਵਿੱਚ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ ਪਰ ਇਹ ਤੁਹਾਡੀਆਂ ਬਾਹਾਂ ਅਤੇ ਧੜ (ਛਾਤੀ, ਪਿੱਠ ਅਤੇ ਪੇਟ) ਉੱਤੇ ਵੀ ਵਧ ਸਕਦਾ ਹੈ।
ਇਸਨੂੰ ਪ੍ਰਾਈਮਰੀ ਕਟੇਨੀਅਸ ਡਿਫਿਊਜ਼ ਲਾਰਜ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਮਾ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਕਿਉਂਕਿ ਜਦੋਂ ਇਹ ਤੁਹਾਡੀ ਚਮੜੀ ਦੀਆਂ ਪਰਤਾਂ ਵਿੱਚ ਬੀ-ਸੈੱਲਾਂ ਵਿੱਚ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਲਿਮਫੋਮਾ ਸੈੱਲ ਡਿਫਿਊਜ਼ ਲਾਰਜ ਬੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ (DLBCL) ਦੀਆਂ ਹੋਰ ਉਪ ਕਿਸਮਾਂ ਦੇ ਸਮਾਨ ਹੁੰਦੇ ਹਨ। ਇਸ ਕਾਰਨ ਕਰਕੇ, ਚਮੜੀ ਦੇ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਮਾ ਦੇ ਇਸ ਉਪ-ਕਿਸਮ ਦਾ ਅਕਸਰ DLBCL ਦੀਆਂ ਹੋਰ ਉਪ-ਕਿਸਮਾਂ ਵਾਂਗ ਹੀ ਇਲਾਜ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। DLBCL ਬਾਰੇ ਵਧੇਰੇ ਜਾਣਕਾਰੀ ਲਈ, ਇੱਥੇ ਕਲਿੱਕ ਕਰੋ।
ਕਿਊਟੇਨੀਅਸ ਲਿਮਫੋਮਾ ਦੀ ਸਟੇਜਿੰਗ
ਇੱਕ ਵਾਰ ਜਦੋਂ ਇਹ ਪੁਸ਼ਟੀ ਹੋ ਜਾਂਦੀ ਹੈ ਕਿ ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਹੈ, ਤਾਂ ਤੁਹਾਨੂੰ ਇਹ ਦੇਖਣ ਲਈ ਹੋਰ ਟੈਸਟ ਕਰਵਾਉਣ ਦੀ ਲੋੜ ਹੋਵੇਗੀ ਕਿ ਕੀ ਲਿੰਫੋਮਾ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਦੂਜੇ ਹਿੱਸਿਆਂ ਵਿੱਚ ਫੈਲ ਗਿਆ ਹੈ।
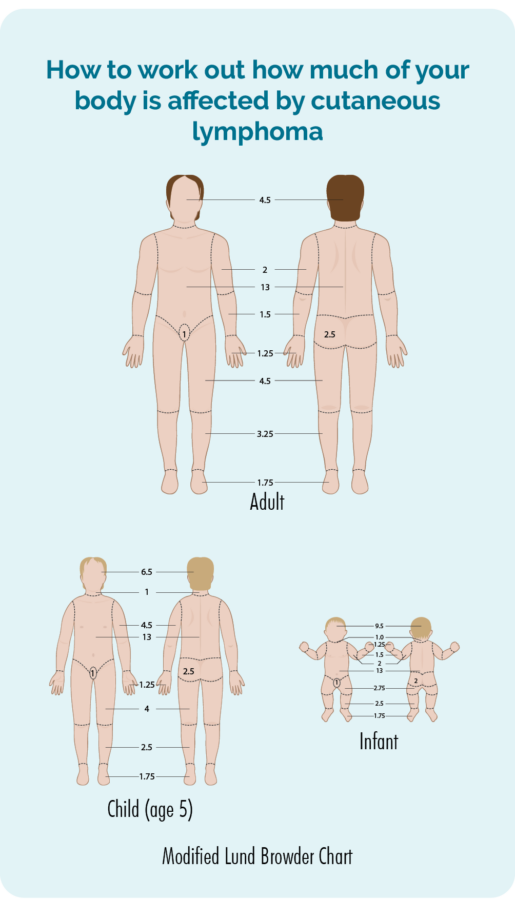
ਸਰੀਰਕ ਪ੍ਰੀਖਿਆ
ਤੁਹਾਡਾ ਡਾਕਟਰ ਇੱਕ ਸਰੀਰਕ ਮੁਆਇਨਾ ਕਰੇਗਾ ਅਤੇ ਤੁਹਾਡੇ ਸਾਰੇ ਸਰੀਰ ਦੀ ਚਮੜੀ ਦੀ ਜਾਂਚ ਕਰੇਗਾ ਇਹ ਦੇਖਣ ਲਈ ਕਿ ਤੁਹਾਡੀ ਚਮੜੀ ਦਾ ਕਿੰਨਾ ਹਿੱਸਾ ਲਿਮਫੋਮਾ ਨਾਲ ਪ੍ਰਭਾਵਿਤ ਹੋਇਆ ਹੈ। ਉਹ ਫੋਟੋਆਂ ਖਿੱਚਣ ਲਈ ਤੁਹਾਡੀ ਸਹਿਮਤੀ ਦੀ ਮੰਗ ਕਰ ਸਕਦੇ ਹਨ ਤਾਂ ਜੋ ਉਹਨਾਂ ਕੋਲ ਇਸ ਗੱਲ ਦਾ ਰਿਕਾਰਡ ਹੋਵੇ ਕਿ ਤੁਸੀਂ ਕੋਈ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ ਇਹ ਕਿਹੋ ਜਿਹਾ ਸੀ। ਫਿਰ ਉਹ ਇਹਨਾਂ ਦੀ ਵਰਤੋਂ ਇਹ ਦੇਖਣ ਲਈ ਕਰਨਗੇ ਕਿ ਕੀ ਇਲਾਜ ਨਾਲ ਸੁਧਾਰ ਹੋਇਆ ਹੈ। ਸਹਿਮਤੀ ਤੁਹਾਡੀ ਪਸੰਦ ਹੈ, ਜੇਕਰ ਤੁਸੀਂ ਇਸ ਨਾਲ ਅਰਾਮਦੇਹ ਮਹਿਸੂਸ ਨਹੀਂ ਕਰਦੇ ਤਾਂ ਤੁਹਾਡੇ ਕੋਲ ਫੋਟੋਆਂ ਦੀ ਲੋੜ ਨਹੀਂ ਹੈ, ਪਰ ਜੇਕਰ ਤੁਸੀਂ ਸਹਿਮਤੀ ਦਿੰਦੇ ਹੋ, ਤਾਂ ਤੁਹਾਨੂੰ ਸਹਿਮਤੀ ਫਾਰਮ 'ਤੇ ਦਸਤਖਤ ਕਰਨ ਦੀ ਲੋੜ ਹੋਵੇਗੀ।
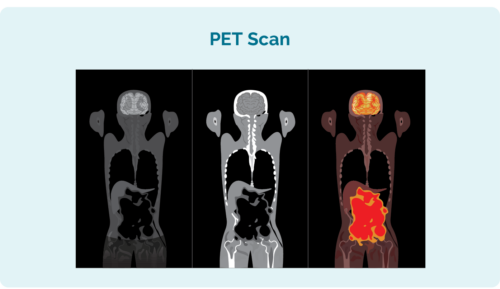 ਪੋਜ਼ੀਟ੍ਰੋਨ ਐਮੀਸ਼ਨ ਟੋਮੋਗ੍ਰਾਫੀ (ਪੀਈਟੀ) ਸਕੈਨ
ਪੋਜ਼ੀਟ੍ਰੋਨ ਐਮੀਸ਼ਨ ਟੋਮੋਗ੍ਰਾਫੀ (ਪੀਈਟੀ) ਸਕੈਨ
ਪੀਈਟੀ ਸਕੈਨ ਤੁਹਾਡੇ ਪੂਰੇ ਸਰੀਰ ਦਾ ਸਕੈਨ ਹੁੰਦਾ ਹੈ। ਇਹ ਹਸਪਤਾਲ ਦੇ ਇੱਕ ਵਿਸ਼ੇਸ਼ ਭਾਗ ਵਿੱਚ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਜਿਸਨੂੰ "ਪ੍ਰਮਾਣੂ ਦਵਾਈ" ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਅਤੇ ਤੁਹਾਨੂੰ ਇੱਕ ਰੇਡੀਓਐਕਟਿਵ ਦਵਾਈ ਦਾ ਟੀਕਾ ਦਿੱਤਾ ਜਾਵੇਗਾ ਜਿਸਨੂੰ ਕੋਈ ਵੀ ਲਿੰਫੋਮਾ ਸੈੱਲ ਜਜ਼ਬ ਕਰ ਲੈਂਦੇ ਹਨ। ਜਦੋਂ ਸਕੈਨ ਲਿਆ ਜਾਂਦਾ ਹੈ, ਲਿਮਫੋਮਾ ਵਾਲੇ ਖੇਤਰ ਫਿਰ ਸਕੈਨ 'ਤੇ ਪ੍ਰਕਾਸ਼ਮਾਨ ਹੁੰਦੇ ਹਨ ਤਾਂ ਕਿ ਇਹ ਦਿਖਾਉਣ ਲਈ ਕਿ ਲਿਮਫੋਮਾ ਕਿੱਥੇ ਹੈ ਅਤੇ ਇਸਦਾ ਆਕਾਰ ਅਤੇ ਸ਼ਕਲ ਹੈ।
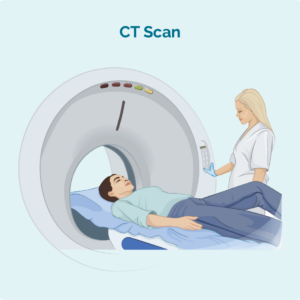
ਕੰਪਿਊਟਿਡ ਟੋਮੋਗ੍ਰਾਫੀ (CT) ਸਕੈਨ
ਇੱਕ ਸੀਟੀ ਸਕੈਨ ਇੱਕ ਵਿਸ਼ੇਸ਼ ਐਕਸ-ਰੇ ਹੈ ਜੋ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਅੰਦਰ ਦੀਆਂ 3 ਅਯਾਮੀ ਤਸਵੀਰਾਂ ਲੈਂਦਾ ਹੈ। ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਕਿਸੇ ਖੇਤਰ ਜਿਵੇਂ ਕਿ ਤੁਹਾਡੀ ਛਾਤੀ, ਪੇਟ ਜਾਂ ਪੇਡੂ ਦਾ ਸਕੈਨ ਲੈਂਦਾ ਹੈ। ਇਹ ਚਿੱਤਰ ਦਿਖਾ ਸਕਦੇ ਹਨ ਕਿ ਕੀ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਅੰਦਰ ਡੂੰਘੇ ਲਿੰਫ ਨੋਡਾਂ ਵਿੱਚ ਸੁੱਜਿਆ ਹੋਇਆ ਹੈ, ਜਾਂ ਤੁਹਾਡੇ ਅੰਗਾਂ ਵਿੱਚ ਕੈਂਸਰ ਵਾਲੇ ਖੇਤਰ ਹਨ।

ਬੋਨ ਮੈਰੋ ਬਾਇਓਪਸੀ
ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਵਾਲੇ ਜ਼ਿਆਦਾਤਰ ਲੋਕਾਂ ਨੂੰ ਬੋਨ ਮੈਰੋ ਬਾਇਓਪਸੀ ਦੀ ਲੋੜ ਨਹੀਂ ਹੋਵੇਗੀ। ਹਾਲਾਂਕਿ, ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਹਮਲਾਵਰ ਉਪ-ਕਿਸਮ ਹੈ, ਤਾਂ ਤੁਹਾਨੂੰ ਇਹ ਜਾਂਚ ਕਰਨ ਲਈ ਇੱਕ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ ਕਿ ਕੀ ਲਿੰਫੋਮਾ ਤੁਹਾਡੇ ਬੋਨ ਮੈਰੋ ਵਿੱਚ ਫੈਲ ਗਿਆ ਹੈ।
ਬੋਨ ਮੈਰੋ ਬਾਇਓਪਸੀ ਦੌਰਾਨ ਦੋ ਕਿਸਮ ਦੀਆਂ ਬਾਇਓਪਸੀ ਲਈਆਂ ਜਾਂਦੀਆਂ ਹਨ:
- ਬੋਨ ਮੈਰੋ ਐਸਪੀਰੇਟ (BMA): ਇਹ ਟੈਸਟ ਬੋਨ ਮੈਰੋ ਸਪੇਸ ਵਿੱਚ ਪਾਏ ਜਾਣ ਵਾਲੇ ਤਰਲ ਦੀ ਇੱਕ ਛੋਟੀ ਜਿਹੀ ਮਾਤਰਾ ਲੈਂਦਾ ਹੈ
- ਬੋਨ ਮੈਰੋ ਐਸਪੀਰੇਟ ਟਰੇਫਾਈਨ (BMAT): ਇਹ ਟੈਸਟ ਬੋਨ ਮੈਰੋ ਟਿਸ਼ੂ ਦਾ ਇੱਕ ਛੋਟਾ ਜਿਹਾ ਨਮੂਨਾ ਲੈਂਦਾ ਹੈ
ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਲਈ TNM/B ਸਟੇਜਿੰਗ ਪ੍ਰਣਾਲੀ
ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਦੀ ਸਟੇਜਿੰਗ ਇੱਕ ਪ੍ਰਣਾਲੀ ਦੀ ਵਰਤੋਂ ਕਰਦੀ ਹੈ ਜਿਸਨੂੰ TNM ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ MF ਜਾਂ SS ਹੈ ਤਾਂ ਇੱਕ ਵਾਧੂ ਪੱਤਰ ਜੋੜਿਆ ਜਾਵੇਗਾ - TNMB।
T = ਦਾ ਆਕਾਰ Tumour - ਜਾਂ ਤੁਹਾਡੇ ਸਰੀਰ ਦਾ ਕਿੰਨਾ ਹਿੱਸਾ ਲਿੰਫੋਮਾ ਨਾਲ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦਾ ਹੈ।
N = ਲਿੰਫ Nਓਡਸ ਸ਼ਾਮਲ - ਜਾਂਚ ਕਰਦਾ ਹੈ ਕਿ ਕੀ ਲਿੰਫੋਮਾ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਸ ਵਿੱਚ ਗਿਆ ਹੈ, ਅਤੇ ਉਹਨਾਂ ਵਿੱਚ ਕਿੰਨੇ ਲਿੰਫ ਨੋਡਸ ਵਿੱਚ ਲਿੰਫੋਮਾ ਹੈ।
M = Mਈਟਾਸਟੈਸਿਸ - ਜਾਂਚ ਕਰਦਾ ਹੈ ਕਿ ਕੀ, ਅਤੇ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਅੰਦਰ ਲਿੰਫੋਮਾ ਕਿੰਨੀ ਦੂਰ ਫੈਲਿਆ ਹੈ।
B = Bਲੂਡ - (ਸਿਰਫ਼ MF ਜਾਂ SS) ਜਾਂਚ ਕਰਦਾ ਹੈ ਕਿ ਤੁਹਾਡੇ ਖੂਨ ਅਤੇ ਬੋਨ ਮੈਰੋ ਵਿੱਚ ਕਿੰਨਾ ਲਿੰਫੋਮਾ ਹੈ।
ਕਿਊਟੇਨੀਅਸ ਲਿਮਫੋਮਾ ਦੀ ਟੀਐਨਐਮ/ਬੀ ਸਟੇਜਿੰਗ |
||
ਚਮੜੀ ਦੇ ਲਿਮਫੋਮਾ |
ਮਾਈਕੋਸਿਸ ਫੰਗੋਇਡਜ਼ (MF) ਜਾਂ ਸੇਜ਼ਰੀ ਸਿੰਡਰੋਮ (SS) ਸਿਰਫ਼ |
|
Tਟਿਊਮਰਜਾਂ ਚਮੜੀਪ੍ਰਭਾਵਿਤ |
T1 - ਤੁਹਾਡੇ ਕੋਲ ਸਿਰਫ ਇੱਕ ਜਖਮ ਹੈ।T2 - ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਤੋਂ ਵੱਧ ਚਮੜੀ ਦੇ ਜਖਮ ਹਨ ਪਰ ਜਖਮ ਇੱਕ ਖੇਤਰ ਵਿੱਚ ਹਨ, ਜਾਂ ਦੋ ਖੇਤਰ ਇੱਕਠੇ ਨੇੜੇ ਹਨ ਤੁਹਾਡਾ ਜਿਸਮ.T3 - ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਕਈ ਹਿੱਸਿਆਂ ਵਿੱਚ ਜਖਮ ਹਨ। |
T1 - ਤੁਹਾਡੀ ਚਮੜੀ ਦਾ 10% ਤੋਂ ਘੱਟ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦਾ ਹੈ।T2 - ਤੁਹਾਡੀ ਚਮੜੀ ਦਾ 10% ਤੋਂ ਵੱਧ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦਾ ਹੈ।T3 - ਤੁਹਾਡੇ ਕੋਲ 1 ਸੈਂਟੀਮੀਟਰ ਤੋਂ ਵੱਧ ਇੱਕ ਜਾਂ ਵੱਧ ਟਿਊਮਰ ਹਨ।T4 - ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ 80% ਤੋਂ ਵੱਧ ਹਿੱਸੇ ਨੂੰ ਢੱਕਣ ਵਾਲਾ erythema (ਲਾਲੀ) ਹੈ। |
Nਲਸਿੰਫ਼ਨੋਡਜ਼ |
N0 - ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਸ ਆਮ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ।N1 - ਲਿੰਫ ਨੋਡਸ ਦਾ ਇੱਕ ਸਮੂਹ ਸ਼ਾਮਲ ਹੁੰਦਾ ਹੈ।N2 - ਤੁਹਾਡੀ ਗਰਦਨ ਵਿੱਚ ਲਿੰਫ ਨੋਡਜ਼ ਦੇ ਦੋ ਜਾਂ ਵੱਧ ਸਮੂਹ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦੇ ਹਨ, ਤੁਹਾਡੇ ਹੰਸਲੀ ਦੇ ਉੱਪਰ, ਹੇਠਾਂ, ਕਮਰ ਜਾਂ ਗੋਡੇ।N3 - ਤੁਹਾਡੀ ਛਾਤੀ, ਫੇਫੜਿਆਂ ਅਤੇ ਸਾਹ ਨਾਲੀਆਂ ਦੇ ਅੰਦਰ ਜਾਂ ਨੇੜੇ ਲਿੰਫ ਨੋਡਸ, ਮੁੱਖ ਖੂਨ ਦੀਆਂ ਨਾੜੀਆਂ (ਏਓਰਟਿਕ) ਜਾਂ ਕਮਰ ਸ਼ਾਮਲ ਹਨ। |
N0 - ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਸ ਆਮ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ।N1 - ਤੁਹਾਡੇ ਕੋਲ ਘੱਟ ਦਰਜੇ ਦੀਆਂ ਤਬਦੀਲੀਆਂ ਦੇ ਨਾਲ ਅਸਧਾਰਨ ਲਿੰਫ ਨੋਡ ਹਨ।N2 - ਤੁਹਾਡੇ ਕੋਲ ਉੱਚ ਦਰਜੇ ਦੀਆਂ ਤਬਦੀਲੀਆਂ ਦੇ ਨਾਲ ਅਸਧਾਰਨ ਲਿੰਫ ਨੋਡ ਹਨ।Nx - ਤੁਹਾਡੇ ਕੋਲ ਅਸਧਾਰਨ ਲਿੰਫ ਨੋਡ ਹਨ, ਪਰ ਗ੍ਰੇਡ ਪਤਾ ਨਹੀਂ ਹੈ। |
Mਮੈਟਾਸੇਟੈਸਿਸ(ਫੈਲਣਾ) |
M0 - ਤੁਹਾਡੇ ਕੋਈ ਵੀ ਲਿੰਫ ਨੋਡ ਪ੍ਰਭਾਵਿਤ ਨਹੀਂ ਹੁੰਦੇ ਹਨ।M1 - ਲਿੰਫੋਮਾ ਤੁਹਾਡੀ ਚਮੜੀ ਦੇ ਬਾਹਰ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਸ ਵਿੱਚ ਫੈਲ ਗਿਆ ਹੈ। |
M0 - ਤੁਹਾਡੇ ਅੰਦਰੂਨੀ ਅੰਗਾਂ ਵਿੱਚੋਂ ਕੋਈ ਵੀ ਸ਼ਾਮਲ ਨਹੀਂ ਹੈ, ਜਿਵੇਂ ਕਿ ਫੇਫੜੇ, ਜਿਗਰ, ਗੁਰਦੇ, ਦਿਮਾਗ।M1 - ਲਿਮਫੋਮਾ ਤੁਹਾਡੇ ਇੱਕ ਜਾਂ ਇੱਕ ਤੋਂ ਵੱਧ ਅੰਦਰੂਨੀ ਅੰਗਾਂ ਵਿੱਚ ਫੈਲ ਗਿਆ ਹੈ। |
Bਬਲੱਡ |
N / A |
B0 - ਤੁਹਾਡੇ ਖੂਨ ਵਿੱਚ 5% ਤੋਂ ਘੱਟ (ਹਰੇਕ 5 ਵਿੱਚੋਂ 100) ਕੈਂਸਰ ਵਾਲੇ ਲਿਮਫੋਸਾਈਟਸ।ਤੁਹਾਡੇ ਖੂਨ ਵਿੱਚ ਇਹਨਾਂ ਕੈਂਸਰ ਸੈੱਲਾਂ ਨੂੰ ਸੇਜ਼ਰੀ ਸੈੱਲ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।B1 - ਤੁਹਾਡੇ ਖੂਨ ਵਿੱਚ 5% ਤੋਂ ਵੱਧ ਲਿਮਫੋਸਾਈਟਸ ਸੇਜ਼ਰੀ ਸੈੱਲ ਹਨ।B2 - ਤੁਹਾਡੇ ਖੂਨ ਦੀ ਬਹੁਤ ਘੱਟ ਮਾਤਰਾ (1000 ਮਾਈਕ੍ਰੋਲੀਟਰ) ਵਿੱਚ 1 ਤੋਂ ਵੱਧ ਸੇਜ਼ਰੀ ਸੈੱਲ। |
ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਡੇ ਲਿੰਫੋਮਾ ਸੈੱਲਾਂ ਦਾ ਹੋਰ ਵਰਣਨ ਕਰਨ ਲਈ ਹੋਰ ਅੱਖਰਾਂ ਜਿਵੇਂ ਕਿ "a" ਜਾਂ "b" ਦੀ ਵਰਤੋਂ ਕਰ ਸਕਦਾ ਹੈ। ਇਹ ਤੁਹਾਡੇ ਲਿੰਫੋਮਾ ਦੇ ਆਕਾਰ ਦਾ ਹਵਾਲਾ ਦੇ ਸਕਦੇ ਹਨ, ਸੈੱਲ ਕਿਸ ਤਰ੍ਹਾਂ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ, ਅਤੇ ਕੀ ਇਹ ਸਾਰੇ ਇੱਕ ਅਸਧਾਰਨ ਸੈੱਲ (ਕਲੋਨ) ਜਾਂ ਇੱਕ ਤੋਂ ਵੱਧ ਅਸਧਾਰਨ ਸੈੱਲਾਂ ਤੋਂ ਆਏ ਹਨ।ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਆਪਣੇ ਵਿਅਕਤੀਗਤ ਪੜਾਅ ਅਤੇ ਗ੍ਰੇਡ ਬਾਰੇ ਦੱਸਣ ਲਈ ਕਹੋ, ਅਤੇ ਤੁਹਾਡੇ ਇਲਾਜ ਲਈ ਇਸਦਾ ਕੀ ਅਰਥ ਹੈ। |
||
Indolent Cutaneous Lymphoma ਲਈ ਇਲਾਜ
ਇਸ ਦੇ ਬਾਵਜੂਦ ਬਹੁਤੇ ਅਡੋਲ ਲਿੰਫੋਮਾ ਨੂੰ ਠੀਕ ਨਹੀਂ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ, ਬਹੁਤ ਸਾਰੇ ਲੋਕਾਂ ਨੂੰ ਇੰਡੋਲੈਂਟ ਕਿਟੇਨੀਅਸ ਲਿੰਫੋਮਾ ਦੇ ਇਲਾਜ ਦੀ ਲੋੜ ਨਹੀਂ ਪਵੇਗੀ।
ਇੰਡੋਲੈਂਟ ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਵੀ ਆਮ ਤੌਰ 'ਤੇ ਤੁਹਾਡੀ ਸਿਹਤ ਲਈ ਹਾਨੀਕਾਰਕ ਨਹੀਂ ਹੁੰਦੇ ਹਨ, ਇਸ ਲਈ ਤੁਹਾਡੇ ਕੋਲ ਕੋਈ ਵੀ ਇਲਾਜ ਤੁਹਾਡੀ ਬਿਮਾਰੀ ਨੂੰ ਠੀਕ ਕਰਨ ਦੀ ਬਜਾਏ ਤੁਹਾਡੇ ਲੱਛਣਾਂ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰਨਾ ਹੋਵੇਗਾ।
ਇਲਾਜ ਤੋਂ ਲਾਭ ਪ੍ਰਾਪਤ ਕਰਨ ਵਾਲੇ ਕੁਝ ਲੱਛਣਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਦਰਦ
- ਖੁਜਲੀ
- ਜ਼ਖ਼ਮ ਜਾਂ ਜ਼ਖ਼ਮ ਜੋ ਖੂਨ ਵਗਦੇ ਰਹਿੰਦੇ ਹਨ
- ਲਿੰਫੋਮਾ ਦੇ ਦਿਸਣ ਦੇ ਤਰੀਕੇ ਨਾਲ ਸਬੰਧਤ ਸ਼ਰਮ ਜਾਂ ਚਿੰਤਾ।
ਇਲਾਜ ਦੀਆਂ ਕਿਸਮਾਂ ਵਿੱਚ ਹੇਠ ਲਿਖੇ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ।
ਸਥਾਨਕ ਜਾਂ ਚਮੜੀ ਨਿਰਦੇਸ਼ਿਤ ਇਲਾਜ।
ਸਤਹੀ ਇਲਾਜ ਉਹ ਕਰੀਮ ਹਨ ਜੋ ਤੁਸੀਂ ਲਿੰਫੋਮਾ ਦੇ ਖੇਤਰ ਵਿੱਚ ਰਗੜਦੇ ਹੋ, ਜਦੋਂ ਕਿ ਚਮੜੀ ਨਿਰਦੇਸ਼ਿਤ ਥੈਰੇਪੀ ਵਿੱਚ ਰੇਡੀਓਥੈਰੇਪੀ ਜਾਂ ਫੋਟੋਥੈਰੇਪੀ ਸ਼ਾਮਲ ਹੋ ਸਕਦੀ ਹੈ। ਹੇਠਾਂ ਕੁਝ ਇਲਾਜਾਂ ਦੀ ਸੰਖੇਪ ਜਾਣਕਾਰੀ ਦਿੱਤੀ ਗਈ ਹੈ ਜੋ ਤੁਹਾਨੂੰ ਪੇਸ਼ ਕੀਤੇ ਜਾ ਸਕਦੇ ਹਨ।
ਕੋਰਟੀਕੋਸਟੋਰਾਇਡਜ਼ - ਲਿੰਫੋਮਾ ਸੈੱਲਾਂ ਲਈ ਜ਼ਹਿਰੀਲੇ ਹੁੰਦੇ ਹਨ ਅਤੇ ਉਹਨਾਂ ਨੂੰ ਨਸ਼ਟ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੇ ਹਨ। ਉਹ ਸੋਜਸ਼ ਨੂੰ ਵੀ ਘਟਾ ਸਕਦੇ ਹਨ ਅਤੇ ਖੁਜਲੀ ਵਰਗੇ ਲੱਛਣਾਂ ਨੂੰ ਸੁਧਾਰਨ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਦੇ ਹਨ।
ਰੈਟੀਨੋਇਡਜ਼ - ਵਿਟਾਮਿਨ ਏ ਵਰਗੀਆਂ ਦਵਾਈਆਂ ਹਨ। ਉਹ ਸੋਜ ਨੂੰ ਘਟਾਉਣ, ਅਤੇ ਚਮੜੀ 'ਤੇ ਸੈੱਲਾਂ ਦੇ ਵਿਕਾਸ ਨੂੰ ਨਿਯੰਤ੍ਰਿਤ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਦੀਆਂ ਹਨ। ਇਹ ਘੱਟ ਆਮ ਤੌਰ 'ਤੇ ਵਰਤੇ ਜਾਂਦੇ ਹਨ, ਪਰ ਕੁਝ ਖਾਸ ਕਿਸਮ ਦੇ ਚਮੜੀ ਦੇ ਲਿਮਫੋਮਾ ਵਿੱਚ ਮਦਦਗਾਰ ਹੁੰਦੇ ਹਨ।
ਫੋਟੋਥੈਰੇਪੀ - ਇਹ ਇੱਕ ਕਿਸਮ ਦਾ ਇਲਾਜ ਹੈ ਜੋ ਲਿੰਫੋਮਾ ਨਾਲ ਪ੍ਰਭਾਵਿਤ ਤੁਹਾਡੀ ਚਮੜੀ ਦੇ ਖੇਤਰਾਂ 'ਤੇ ਵਿਸ਼ੇਸ਼ ਲਾਈਟਾਂ (ਅਕਸਰ ਯੂਵੀ) ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ। ਯੂਵੀ ਸੈੱਲਾਂ ਦੀ ਵਧ ਰਹੀ ਪ੍ਰਕਿਰਿਆ ਵਿੱਚ ਦਖ਼ਲਅੰਦਾਜ਼ੀ ਕਰਦਾ ਹੈ, ਅਤੇ ਵਧ ਰਹੀ ਪ੍ਰਕਿਰਿਆ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾ ਕੇ, ਲਿਮਫੋਮਾ ਨੂੰ ਨਸ਼ਟ ਕਰ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ।
ਰੇਡੀਓਥੈਰੇਪੀ - ਸੈੱਲ ਦੇ ਡੀਐਨਏ (ਸੈੱਲ ਦੀ ਜੈਨੇਟਿਕ ਸਮੱਗਰੀ) ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਣ ਲਈ ਐਕਸ-ਰੇ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ ਜੋ ਲਿੰਫੋਮਾ ਲਈ ਆਪਣੇ ਆਪ ਨੂੰ ਠੀਕ ਕਰਨਾ ਅਸੰਭਵ ਬਣਾਉਂਦਾ ਹੈ। ਇਸ ਨਾਲ ਸੈੱਲ ਮਰ ਜਾਂਦੇ ਹਨ। ਸੈੱਲਾਂ ਦੇ ਮਰਨ ਲਈ ਰੇਡੀਏਸ਼ਨ ਇਲਾਜ ਸ਼ੁਰੂ ਹੋਣ ਤੋਂ ਬਾਅਦ ਆਮ ਤੌਰ 'ਤੇ ਕੁਝ ਦਿਨ ਜਾਂ ਹਫ਼ਤੇ ਵੀ ਲੱਗ ਜਾਂਦੇ ਹਨ। ਇਹ ਪ੍ਰਭਾਵ ਕਈ ਮਹੀਨਿਆਂ ਤੱਕ ਰਹਿ ਸਕਦਾ ਹੈ, ਮਤਲਬ ਕਿ ਇਲਾਜ ਕੀਤੇ ਗਏ ਖੇਤਰ/s ਵਿੱਚ ਕੈਂਸਰ ਵਾਲੇ ਲਿੰਫੋਮਾ ਸੈੱਲਾਂ ਨੂੰ ਇਲਾਜ ਖਤਮ ਹੋਣ ਦੇ ਮਹੀਨਿਆਂ ਬਾਅਦ ਵੀ ਨਸ਼ਟ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ।
ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ ਤੁਹਾਡੀ ਸਰਜਰੀ ਹੋ ਸਕਦੀ ਹੈ, ਜਾਂ ਤਾਂ ਸਥਾਨਕ ਜਾਂ ਜਨਰਲ ਐਨਸਥੀਸੀਆ ਦੇ ਅਧੀਨ ਲਿਮਫੋਮਾ ਦੁਆਰਾ ਪ੍ਰਭਾਵਿਤ ਚਮੜੀ ਦੇ ਪੂਰੇ ਖੇਤਰ ਨੂੰ ਹਟਾਉਣ ਲਈ। ਇਹ ਜ਼ਿਆਦਾ ਸੰਭਾਵਨਾ ਹੈ ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਜਖਮ ਜਾਂ ਕਈ ਛੋਟੇ ਜਖਮ ਹਨ। ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਤੁਹਾਡੇ ਲਿਮਫੋਮਾ ਦਾ ਨਿਦਾਨ ਕਰਨ ਲਈ ਪ੍ਰਕਿਰਿਆ ਦੇ ਹਿੱਸੇ ਵਜੋਂ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ, ਨਾ ਕਿ ਇੱਕ ਇਲਾਜ ਵਜੋਂ।
ਪ੍ਰਣਾਲੀਗਤ ਇਲਾਜ
ਜੇ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਬਹੁਤ ਸਾਰੇ ਹਿੱਸੇ ਹਨ ਜੋ ਲਿਮਫੋਮਾ ਦੁਆਰਾ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦੇ ਹਨ, ਤਾਂ ਤੁਹਾਨੂੰ ਸਿਸਟਮਿਕ ਇਲਾਜ ਜਿਵੇਂ ਕਿ ਕੀਮੋਥੈਰੇਪੀ, ਇਮਯੂਨੋਥੈਰੇਪੀ ਜਾਂ ਨਿਸ਼ਾਨਾ ਥੈਰੇਪੀ ਤੋਂ ਲਾਭ ਹੋ ਸਕਦਾ ਹੈ। ਇਹਨਾਂ ਦਾ ਅਗਲੇ ਭਾਗ ਵਿੱਚ ਵਧੇਰੇ ਵਿਸਥਾਰ ਵਿੱਚ ਵਰਣਨ ਕੀਤਾ ਗਿਆ ਹੈ - ਹਮਲਾਵਰ ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਲਈ ਇਲਾਜ।
ਹਮਲਾਵਰ ਜਾਂ ਉੱਨਤ ਕਿਊਟੇਨੀਅਸ ਲਿਮਫੋਮਾ ਲਈ ਇਲਾਜ
ਹਮਲਾਵਰ ਅਤੇ/ਜਾਂ ਐਡਵਾਂਸਡ ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਨੂੰ ਹੋਰ ਕਿਸਮ ਦੇ ਹਮਲਾਵਰ ਲਿੰਫੋਮਾ ਵਾਂਗ ਹੀ ਇਲਾਜ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਅਤੇ ਇਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ:
ਪ੍ਰਣਾਲੀਗਤ ਇਲਾਜ
ਕੀਮੋਥੈਰੇਪੀ ਇੱਕ ਕਿਸਮ ਦਾ ਇਲਾਜ ਹੈ ਜੋ ਸਿੱਧੇ ਤੌਰ 'ਤੇ ਤੇਜ਼ੀ ਨਾਲ ਵਧ ਰਹੇ ਸੈੱਲਾਂ 'ਤੇ ਹਮਲਾ ਕਰਦਾ ਹੈ, ਇਸਲਈ ਇਹ ਤੇਜ਼ੀ ਨਾਲ ਵਧ ਰਹੇ ਲਿੰਫੋਮਾ ਨੂੰ ਨਸ਼ਟ ਕਰਨ ਲਈ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਹੋ ਸਕਦਾ ਹੈ। ਪਰ ਇਹ ਸਿਹਤਮੰਦ ਅਤੇ ਕੈਂਸਰ ਦੇ ਤੇਜ਼ੀ ਨਾਲ ਵਧਣ ਵਾਲੇ ਸੈੱਲਾਂ ਵਿੱਚ ਅੰਤਰ ਨਹੀਂ ਦੱਸ ਸਕਦਾ, ਇਸ ਲਈ ਇਹ ਕੁਝ ਅਣਚਾਹੇ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ ਜਿਵੇਂ ਕਿ ਵਾਲ ਝੜਨਾ, ਮਤਲੀ ਅਤੇ ਉਲਟੀਆਂ, ਜਾਂ ਦਸਤ ਜਾਂ ਕਬਜ਼।
ਇਮਿਊਨੋਥੈਰੇਪੀਆਂ ਤੁਹਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਲਿੰਫੋਮਾ ਨੂੰ ਵਧੇਰੇ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਢੰਗ ਨਾਲ ਲੱਭਣ ਅਤੇ ਲੜਨ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਦੀਆਂ ਹਨ। ਉਹ ਇਸ ਨੂੰ ਕਈ ਤਰੀਕਿਆਂ ਨਾਲ ਕਰ ਸਕਦੇ ਹਨ। ਕੁਝ, ਜਿਵੇਂ ਕਿ ਮੋਨੋਕਲੋਨਲ ਐਂਟੀਬਾਡੀਜ਼ ਤੁਹਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਲਿੰਫੋਮਾ ਨੂੰ "ਵੇਖਣ" ਵਿੱਚ ਮਦਦ ਕਰਨ ਲਈ ਲਿੰਫੋਮਾ ਨਾਲ ਜੋੜਦੇ ਹਨ ਤਾਂ ਜੋ ਇਹ ਇਸਨੂੰ ਪਛਾਣ ਅਤੇ ਨਸ਼ਟ ਕਰ ਸਕੇ। ਉਹ ਲਿਮਫੋਮਾ ਸੈੱਲ ਦੀਵਾਰ ਦੀ ਬਣਤਰ ਨੂੰ ਵੀ ਪ੍ਰਭਾਵਿਤ ਕਰਨ ਦੇ ਯੋਗ ਹੁੰਦੇ ਹਨ, ਜਿਸ ਨਾਲ ਉਹਨਾਂ ਦੀ ਮੌਤ ਹੋ ਜਾਂਦੀ ਹੈ।
- ਰੀਤਕੁਈਮਾਬ ਇੱਕ ਮੋਨੋਕਲੋਨਲ ਐਂਟੀਬਾਡੀ ਦੀ ਇੱਕ ਉਦਾਹਰਣ ਹੈ ਜੋ ਆਉਣ ਦੇ ਇਲਾਜ ਲਈ ਵਰਤੀ ਜਾ ਸਕਦੀ ਹੈ ਬੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਚਮੜੀ ਦੇ ਬੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਸਮੇਤ ਜੇ ਉਹਨਾਂ 'ਤੇ CD20 ਮਾਰਕਰ ਹੈ।
- ਮੋਗਾਮੂਲਿਜ਼ੁਮਬ ਵਾਲੇ ਲੋਕਾਂ ਲਈ ਪ੍ਰਵਾਨਿਤ ਮੋਨੋਕਲੋਨਲ ਐਂਟੀਬਾਡੀ ਦੀ ਇੱਕ ਉਦਾਹਰਨ ਹੈ ਮਾਈਕੋਸਿਸ ਫੰਜਾਈਡਸ ਜਾਂ ਸੇਜ਼ਰੀ ਸਿੰਡਰੋਮ.
- ਬ੍ਰੈਂਟਕਸਿਮਬ ਵੇਦੋਟਿਨ "ਸੰਯੁਕਤ" ਮੋਨੋਕਲੋਨਲ ਐਂਟੀਬਾਡੀ ਦੀ ਇੱਕ ਉਦਾਹਰਨ ਹੈ ਜੋ ਕੁਝ ਹੋਰ ਕਿਸਮਾਂ ਲਈ ਪ੍ਰਵਾਨਿਤ ਹੈ ਟੀ-ਸੈੱਲ ਲਿਮਫੋਮਾ ਜਿਸ ਦੇ ਉੱਪਰ CD30 ਮਾਰਕਰ ਹੁੰਦਾ ਹੈ। ਇਸ ਵਿੱਚ ਐਂਟੀਬਾਡੀ ਨਾਲ ਇੱਕ ਟੌਕਸਿਨ ਜੁੜਿਆ ਹੋਇਆ (ਸੰਯੁਕਤ) ਹੁੰਦਾ ਹੈ, ਅਤੇ ਐਂਟੀਬਾਡੀ ਇਸ ਨੂੰ ਅੰਦਰੋਂ ਨਸ਼ਟ ਕਰਨ ਲਈ ਸਿੱਧਾ ਲਿਮਫੋਮਾ ਸੈੱਲ ਵਿੱਚ ਜ਼ਹਿਰੀਲੇ ਪਦਾਰਥ ਪਹੁੰਚਾਉਂਦੀ ਹੈ।
ਹੋਰ, ਜਿਵੇਂ ਕਿ ਇੰਟਰਲਿਊਕਿਨ ਅਤੇ ਇੰਟਰਫੇਰੋਨ ਵਿਸ਼ੇਸ਼ ਪ੍ਰੋਟੀਨ ਹਨ ਜੋ ਕੁਦਰਤੀ ਤੌਰ 'ਤੇ ਸਾਡੇ ਸਰੀਰ ਵਿੱਚ ਹੁੰਦੇ ਹਨ, ਪਰ ਇਸਨੂੰ ਦਵਾਈ ਵਜੋਂ ਵੀ ਲਿਆ ਜਾ ਸਕਦਾ ਹੈ। ਉਹ ਤੁਹਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਵਧਾ ਕੇ, ਹੋਰ ਇਮਿਊਨ ਸੈੱਲਾਂ ਨੂੰ ਜਗਾਉਣ ਵਿੱਚ ਮਦਦ ਕਰਕੇ, ਅਤੇ ਤੁਹਾਡੇ ਸਰੀਰ ਨੂੰ ਲਿੰਫੋਮਾ ਨਾਲ ਲੜਨ ਲਈ ਹੋਰ ਇਮਿਊਨ ਸੈੱਲ ਬਣਾਉਣ ਲਈ ਕਹਿ ਕੇ ਕੰਮ ਕਰਦੇ ਹਨ।
ਤੁਹਾਡੇ ਕੋਲ ਇਮਿਊਨੋਥੈਰੇਪੀ ਆਪਣੇ ਆਪ ਹੋ ਸਕਦੀ ਹੈ, ਜਾਂ ਕੀਮੋਥੈਰੇਪੀ ਵਰਗੀਆਂ ਹੋਰ ਕਿਸਮਾਂ ਦੇ ਇਲਾਜਾਂ ਦੇ ਨਾਲ ਮਿਲ ਕੇ।
ਟਾਰਗੇਟਡ ਥੈਰੇਪੀਆਂ ਉਹ ਦਵਾਈਆਂ ਹੁੰਦੀਆਂ ਹਨ ਜੋ ਲਿਮਫੋਮਾ ਸੈੱਲ ਲਈ ਕਿਸੇ ਖਾਸ ਚੀਜ਼ ਨੂੰ ਨਿਸ਼ਾਨਾ ਬਣਾਉਂਦੀਆਂ ਹਨ, ਇਸਲਈ ਉਹਨਾਂ ਦੇ ਅਕਸਰ ਦੂਜੇ ਇਲਾਜਾਂ ਨਾਲੋਂ ਘੱਟ ਮਾੜੇ ਪ੍ਰਭਾਵ ਹੁੰਦੇ ਹਨ। ਇਹ ਦਵਾਈਆਂ ਲਿਮਫੋਮਾ ਸੈੱਲਾਂ ਨੂੰ ਬਚਣ ਲਈ ਲੋੜੀਂਦੇ ਸਿਗਨਲਾਂ ਨੂੰ ਰੋਕ ਕੇ ਕੰਮ ਕਰਦੀਆਂ ਹਨ। ਜਦੋਂ ਉਹਨਾਂ ਨੂੰ ਇਹ ਸੰਕੇਤ ਨਹੀਂ ਮਿਲਦੇ, ਤਾਂ ਲਿਮਫੋਮਾ ਸੈੱਲ ਵਧਣਾ ਬੰਦ ਕਰ ਦਿੰਦੇ ਹਨ, ਜਾਂ ਭੁੱਖੇ ਮਰਦੇ ਹਨ ਕਿਉਂਕਿ ਉਹਨਾਂ ਨੂੰ ਉਹ ਪੌਸ਼ਟਿਕ ਤੱਤ ਨਹੀਂ ਮਿਲਦੇ ਜੋ ਉਹਨਾਂ ਨੂੰ ਬਚਣ ਲਈ ਲੋੜੀਂਦੇ ਹਨ।
ਸਟੈਮ ਸੈੱਲ ਟਰਾਂਸਪਲਾਂਟ
ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਕੇਵਲ ਤਾਂ ਹੀ ਵਰਤੇ ਜਾਂਦੇ ਹਨ ਜੇਕਰ ਤੁਹਾਡਾ ਲਿਮਫੋਮਾ ਹੋਰ ਇਲਾਜਾਂ ਦਾ ਜਵਾਬ ਨਹੀਂ ਦਿੰਦਾ ਹੈ (ਮੁੜ ਆਉਣ ਵਾਲਾ ਹੈ), ਜਾਂ ਮੁਆਫੀ (ਦੁਬਾਰਾ ਹੋਣ) ਦੇ ਸਮੇਂ ਤੋਂ ਬਾਅਦ ਵਾਪਸ ਆਉਂਦਾ ਹੈ। ਇਹ ਇੱਕ ਬਹੁ-ਪੜਾਵੀ ਇਲਾਜ ਹੈ ਜਿੱਥੇ ਤੁਹਾਡੇ ਆਪਣੇ, ਜਾਂ ਇੱਕ ਦਾਨੀ ਦੇ ਸਟੈਮ ਸੈੱਲਾਂ (ਬਹੁਤ ਹੀ ਅਢੁਕਵੇਂ ਖੂਨ ਦੇ ਸੈੱਲ) ਨੂੰ ਐਫੇਰੇਸਿਸ ਨਾਮਕ ਪ੍ਰਕਿਰਿਆ ਦੁਆਰਾ ਹਟਾ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਫਿਰ ਤੁਹਾਨੂੰ ਉੱਚ ਖੁਰਾਕ ਕੀਮੋਥੈਰੇਪੀ ਲੈਣ ਤੋਂ ਬਾਅਦ, ਬਾਅਦ ਵਿੱਚ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ।
ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਦੇ ਨਾਲ, ਤੁਹਾਡੇ ਲਈ ਆਪਣੇ ਖੁਦ ਦੀ ਬਜਾਏ ਕਿਸੇ ਦਾਨੀ ਤੋਂ ਸਟੈਮ ਸੈੱਲ ਪ੍ਰਾਪਤ ਕਰਨਾ ਵਧੇਰੇ ਆਮ ਗੱਲ ਹੈ। ਇਸ ਕਿਸਮ ਦੇ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਨੂੰ ਐਲੋਜੀਨਿਕ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਐਕਸਟਰਾਕੋਰਪੋਰੀਅਲ ਫੋਟੋਫੈਰੇਸਿਸ (ECP)
ਐਕਸਟਰਾਕੋਰਪੋਰੀਅਲ ਫੋਟੋਫੇਰੇਸਿਸ ਇੱਕ ਇਲਾਜ ਹੈ ਜੋ ਮੁੱਖ ਤੌਰ 'ਤੇ ਉੱਨਤ MF ਅਤੇ SS ਲਈ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ। ਇਹ ਤੁਹਾਡੇ ਲਹੂ ਨੂੰ "ਧੋਣ" ਅਤੇ ਤੁਹਾਡੇ ਇਮਿਊਨ ਸੈੱਲਾਂ ਨੂੰ ਲਿਮਫੋਮਾ ਪ੍ਰਤੀ ਵਧੇਰੇ ਪ੍ਰਤੀਕਿਰਿਆਸ਼ੀਲ ਬਣਾਉਣ ਦੀ ਪ੍ਰਕਿਰਿਆ ਹੈ ਤਾਂ ਜੋ ਲਿਮਫੋਮਾ ਸੈੱਲਾਂ ਨੂੰ ਮਾਰਿਆ ਜਾ ਸਕੇ। ਜੇਕਰ ਤੁਹਾਨੂੰ ਇਸ ਇਲਾਜ ਦੀ ਲੋੜ ਹੈ, ਤਾਂ ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਨੂੰ ਹੋਰ ਜਾਣਕਾਰੀ ਪ੍ਰਦਾਨ ਕਰਨ ਦੇ ਯੋਗ ਹੋਵੇਗਾ।
ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼
ਇਹ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਜਦੋਂ ਵੀ ਤੁਹਾਨੂੰ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਦੀ ਲੋੜ ਹੋਵੇ ਤਾਂ ਤੁਸੀਂ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਬਾਰੇ ਪੁੱਛੋ ਜਿਸ ਲਈ ਤੁਸੀਂ ਯੋਗ ਹੋ ਸਕਦੇ ਹੋ। ਭਵਿੱਖ ਵਿੱਚ ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਦੇ ਇਲਾਜ ਵਿੱਚ ਸੁਧਾਰ ਕਰਨ ਲਈ ਨਵੀਆਂ ਦਵਾਈਆਂ, ਜਾਂ ਦਵਾਈਆਂ ਦੇ ਸੁਮੇਲ ਲੱਭਣ ਲਈ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਮਹੱਤਵਪੂਰਨ ਹਨ।
ਉਹ ਤੁਹਾਨੂੰ ਨਵੀਂ ਦਵਾਈ, ਦਵਾਈਆਂ ਦੇ ਸੁਮੇਲ ਜਾਂ ਹੋਰ ਇਲਾਜਾਂ ਨੂੰ ਅਜ਼ਮਾਉਣ ਦਾ ਮੌਕਾ ਵੀ ਦੇ ਸਕਦੇ ਹਨ ਜੋ ਤੁਸੀਂ ਅਜ਼ਮਾਇਸ਼ ਤੋਂ ਬਾਹਰ ਨਹੀਂ ਪ੍ਰਾਪਤ ਕਰ ਸਕੋਗੇ। ਜੇ ਤੁਸੀਂ ਕਲੀਨਿਕਲ ਟ੍ਰਾਇਲ ਵਿੱਚ ਹਿੱਸਾ ਲੈਣ ਵਿੱਚ ਦਿਲਚਸਪੀ ਰੱਖਦੇ ਹੋ, ਤਾਂ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਪੁੱਛੋ ਕਿ ਤੁਸੀਂ ਕਿਹੜੇ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਲਈ ਯੋਗ ਹੋ।
ਇੱਥੇ ਬਹੁਤ ਸਾਰੇ ਇਲਾਜ ਅਤੇ ਨਵੇਂ ਇਲਾਜ ਸੰਜੋਗ ਹਨ ਜੋ ਵਰਤਮਾਨ ਵਿੱਚ ਦੁਨੀਆ ਭਰ ਵਿੱਚ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਵਿੱਚ ਨਵੇਂ ਨਿਦਾਨ ਕੀਤੇ ਗਏ ਅਤੇ ਦੁਬਾਰਾ ਹੋਣ ਵਾਲੇ ਚਮੜੀ ਦੇ ਲਿੰਫੋਮਾ ਦੇ ਮਰੀਜ਼ਾਂ ਲਈ ਟੈਸਟ ਕੀਤੇ ਜਾ ਰਹੇ ਹਨ।
ਹਮਲਾਵਰ ਜਾਂ ਦੇਰ-ਪੜਾਅ ਵਾਲੇ ਚਮੜੀ ਦੇ ਲਿਮਫੋਮਾ ਲਈ ਇਲਾਜ ਦੇ ਵਿਕਲਪ | |
ਬੀ-ਸੈੱਲ ਚਮੜੀ | ਟੀ-ਸੈੱਲ ਚਮੜੀ |
|
|
ਆਪਣੇ ਹੈਮਾਟੋਲੋਜਿਸਟ ਜਾਂ ਓਨਕੋਲੋਜਿਸਟ ਨੂੰ ਕਿਸੇ ਵੀ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਬਾਰੇ ਵੀ ਪੁੱਛੋ ਜਿਸ ਲਈ ਤੁਸੀਂ ਯੋਗ ਹੋ ਸਕਦੇ ਹੋ। | |
ਕੀ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਇਲਾਜ ਕੰਮ ਨਹੀਂ ਕਰਦਾ, ਜਾਂ ਲਿਮਫੋਮਾ ਵਾਪਸ ਆ ਜਾਂਦਾ ਹੈ
ਕਈ ਵਾਰ ਲਿਮਫੋਮਾ ਦਾ ਇਲਾਜ ਪਹਿਲਾਂ ਕੰਮ ਨਹੀਂ ਕਰਦਾ। ਜਦੋਂ ਅਜਿਹਾ ਹੁੰਦਾ ਹੈ ਤਾਂ ਇਸਨੂੰ ਰਿਫ੍ਰੈਕਟਰੀ ਲਿਮਫੋਮਾ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਦੂਜੇ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਇਲਾਜ ਚੰਗੀ ਤਰ੍ਹਾਂ ਕੰਮ ਕਰ ਸਕਦਾ ਹੈ, ਪਰ ਮੁਆਫੀ ਦੇ ਸਮੇਂ ਤੋਂ ਬਾਅਦ ਲਿਮਫੋਮਾ ਵਾਪਸ ਆ ਸਕਦਾ ਹੈ - ਇਸ ਨੂੰ ਮੁੜ ਮੁੜ ਆਉਣਾ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਭਾਵੇਂ ਤੁਹਾਡੇ ਕੋਲ ਦੁਬਾਰਾ ਜਾਂ ਰੀਫ੍ਰੈਕਟਰੀ ਲਿੰਫੋਮਾ ਹੈ, ਤੁਹਾਡਾ ਡਾਕਟਰ ਇੱਕ ਵੱਖਰੇ ਇਲਾਜ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰਨਾ ਚਾਹੇਗਾ ਜੋ ਤੁਹਾਡੇ ਲਈ ਬਿਹਤਰ ਕੰਮ ਕਰ ਸਕਦਾ ਹੈ। ਇਹਨਾਂ ਅਗਲੇ ਇਲਾਜਾਂ ਨੂੰ ਦੂਜੀ-ਲਾਈਨ ਇਲਾਜ ਕਿਹਾ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਇਹ ਪਹਿਲੇ ਇਲਾਜ ਨਾਲੋਂ ਵਧੇਰੇ ਪ੍ਰਭਾਵੀ ਹੋ ਸਕਦੇ ਹਨ।
ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਇਸ ਬਾਰੇ ਗੱਲ ਕਰੋ ਕਿ ਤੁਹਾਡੇ ਇਲਾਜ ਦੀਆਂ ਉਮੀਦਾਂ ਕੀ ਹਨ, ਅਤੇ ਜੇਕਰ ਉਹਨਾਂ ਵਿੱਚੋਂ ਕੋਈ ਵੀ ਕੰਮ ਨਹੀਂ ਕਰਦਾ ਹੈ ਤਾਂ ਯੋਜਨਾ ਕੀ ਹੋਵੇਗੀ।
ਇਲਾਜ ਖਤਮ ਹੋਣ 'ਤੇ ਕੀ ਉਮੀਦ ਕਰਨੀ ਹੈ
ਜਦੋਂ ਤੁਸੀਂ ਆਪਣਾ ਇਲਾਜ ਪੂਰਾ ਕਰ ਲੈਂਦੇ ਹੋ ਤਾਂ ਤੁਹਾਡਾ ਮਾਹਰ ਡਾਕਟਰ ਤੁਹਾਨੂੰ ਨਿਯਮਿਤ ਤੌਰ 'ਤੇ ਮਿਲਣਾ ਚਾਹੇਗਾ। ਤੁਹਾਡੇ ਖੂਨ ਦੇ ਟੈਸਟਾਂ ਅਤੇ ਸਕੈਨਾਂ ਸਮੇਤ ਨਿਯਮਤ ਜਾਂਚਾਂ ਹੋਣਗੀਆਂ। ਤੁਸੀਂ ਕਿੰਨੀ ਵਾਰ ਇਹ ਟੈਸਟ ਕਰਵਾਉਂਦੇ ਹੋ ਇਹ ਤੁਹਾਡੀ ਵਿਅਕਤੀਗਤ ਸਥਿਤੀ 'ਤੇ ਨਿਰਭਰ ਕਰੇਗਾ ਅਤੇ ਤੁਹਾਡਾ ਹੈਮੈਟੋਲੋਜਿਸਟ ਤੁਹਾਨੂੰ ਇਹ ਦੱਸਣ ਦੇ ਯੋਗ ਹੋਵੇਗਾ ਕਿ ਉਹ ਤੁਹਾਨੂੰ ਕਿੰਨੀ ਵਾਰ ਮਿਲਣਾ ਚਾਹੁੰਦੇ ਹਨ।
ਜਦੋਂ ਤੁਸੀਂ ਇਲਾਜ ਪੂਰਾ ਕਰਦੇ ਹੋ ਤਾਂ ਇਹ ਇੱਕ ਰੋਮਾਂਚਕ ਸਮਾਂ ਜਾਂ ਤਣਾਅਪੂਰਨ ਸਮਾਂ ਹੋ ਸਕਦਾ ਹੈ - ਕਈ ਵਾਰ ਦੋਵੇਂ। ਮਹਿਸੂਸ ਕਰਨ ਦਾ ਕੋਈ ਸਹੀ ਜਾਂ ਗਲਤ ਤਰੀਕਾ ਨਹੀਂ ਹੈ। ਪਰ ਆਪਣੀਆਂ ਭਾਵਨਾਵਾਂ ਅਤੇ ਆਪਣੇ ਅਜ਼ੀਜ਼ਾਂ ਨਾਲ ਤੁਹਾਨੂੰ ਕੀ ਚਾਹੀਦਾ ਹੈ ਬਾਰੇ ਗੱਲ ਕਰਨਾ ਮਹੱਤਵਪੂਰਨ ਹੈ।
ਸਹਾਇਤਾ ਉਪਲਬਧ ਹੈ ਜੇਕਰ ਤੁਹਾਨੂੰ ਇਲਾਜ ਦੇ ਅੰਤ ਨਾਲ ਮੁਕਾਬਲਾ ਕਰਨ ਵਿੱਚ ਮੁਸ਼ਕਲ ਆ ਰਹੀ ਹੈ। ਆਪਣੀ ਇਲਾਜ ਕਰਨ ਵਾਲੀ ਟੀਮ ਨਾਲ ਗੱਲ ਕਰੋ - ਤੁਹਾਡੀ ਹੈਮਾਟੋਲੋਜਿਸਟ ਜਾਂ ਮਾਹਰ ਕੈਂਸਰ ਨਰਸ ਕਿਉਂਕਿ ਉਹ ਤੁਹਾਨੂੰ ਹਸਪਤਾਲ ਦੇ ਅੰਦਰ ਕਾਉਂਸਲਿੰਗ ਸੇਵਾਵਾਂ ਲਈ ਰੈਫਰ ਕਰਨ ਦੇ ਯੋਗ ਹੋ ਸਕਦੇ ਹਨ। ਤੁਹਾਡਾ ਸਥਾਨਕ ਡਾਕਟਰ (ਜਨਰਲ ਪ੍ਰੈਕਟੀਸ਼ਨਰ - GP) ਵੀ ਇਸ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਦਾ ਹੈ।
ਲਿਮਫੋਮਾ ਕੇਅਰ ਨਰਸਾਂ
ਤੁਸੀਂ ਸਾਡੀ ਲਿਮਫੋਮਾ ਕੇਅਰ ਨਰਸਾਂ ਵਿੱਚੋਂ ਕਿਸੇ ਇੱਕ ਨੂੰ ਕਾਲ ਜਾਂ ਈਮੇਲ ਵੀ ਦੇ ਸਕਦੇ ਹੋ। ਸੰਪਰਕ ਵੇਰਵਿਆਂ ਲਈ ਸਕ੍ਰੀਨ ਦੇ ਹੇਠਾਂ "ਸਾਡੇ ਨਾਲ ਸੰਪਰਕ ਕਰੋ" ਬਟਨ 'ਤੇ ਕਲਿੱਕ ਕਰੋ।
ਸੰਖੇਪ
- ਕਿਊਟੇਨੀਅਸ ਲਿੰਫੋਮਾ ਗੈਰ-ਹੌਡਕਿਨ ਲਿੰਫੋਮਾ ਦਾ ਇੱਕ ਉਪ-ਕਿਸਮ ਹੈ ਜੋ ਕਿ ਕੈਂਸਰ ਵਾਲੇ ਖੂਨ ਦੇ ਸੈੱਲਾਂ ਨੂੰ ਲਿਮਫੋਸਾਈਟਸ ਕਹਿੰਦੇ ਹਨ, ਤੁਹਾਡੀ ਚਮੜੀ ਦੀਆਂ ਪਰਤਾਂ ਵਿੱਚ ਯਾਤਰਾ ਕਰਦੇ ਹਨ ਅਤੇ ਰਹਿੰਦੇ ਹਨ।
- Indolent Cutaneous Lymphomas ਨੂੰ ਇਲਾਜ ਦੀ ਲੋੜ ਨਹੀਂ ਹੋ ਸਕਦੀ ਕਿਉਂਕਿ ਉਹ ਤੁਹਾਡੀ ਸਿਹਤ ਲਈ ਅਕਸਰ ਖ਼ਤਰਨਾਕ ਨਹੀਂ ਹੁੰਦੇ, ਪਰ ਜੇ ਉਹ ਤੁਹਾਨੂੰ ਬੇਆਰਾਮ ਕਰਦੇ ਹਨ, ਜਾਂ ਜੇ ਲਿੰਫੋਮਾ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਸ ਜਾਂ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਹੋਰ ਹਿੱਸਿਆਂ ਵਿੱਚ ਫੈਲਦਾ ਹੈ ਤਾਂ ਲੱਛਣਾਂ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰਨ ਲਈ ਤੁਹਾਡੇ ਕੋਲ ਇਲਾਜ ਹੋ ਸਕਦਾ ਹੈ।
- ਹਮਲਾਵਰ ਕਿਊਟੇਨੀਅਸ ਲਿੰਫੋਮਾ ਨੂੰ ਤੁਹਾਡੇ ਨਿਦਾਨ ਤੋਂ ਤੁਰੰਤ ਬਾਅਦ ਇਲਾਜ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ।
- ਕਈ ਵੱਖ-ਵੱਖ ਮਾਹਰ ਡਾਕਟਰ ਹਨ ਜੋ ਤੁਹਾਡੀ ਦੇਖਭਾਲ ਦਾ ਪ੍ਰਬੰਧ ਕਰ ਸਕਦੇ ਹਨ, ਅਤੇ ਇਹ ਤੁਹਾਡੇ ਵਿਅਕਤੀਗਤ ਹਾਲਾਤਾਂ 'ਤੇ ਨਿਰਭਰ ਕਰੇਗਾ।
- ਜੇਕਰ ਤੁਹਾਡਾ ਲਿੰਫੋਮਾ ਤੁਹਾਡੀ ਮਾਨਸਿਕ ਸਿਹਤ ਜਾਂ ਮੂਡ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰ ਰਿਹਾ ਹੈ ਤਾਂ ਤੁਸੀਂ ਇਸ ਨਾਲ ਸਿੱਝਣ ਵਿੱਚ ਮਦਦ ਲਈ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਮਨੋਵਿਗਿਆਨੀ ਕੋਲ ਰੈਫ਼ਰਲ ਲਈ ਕਹਿ ਸਕਦੇ ਹੋ।
- ਬਹੁਤ ਸਾਰੇ ਇਲਾਜਾਂ ਦਾ ਉਦੇਸ਼ ਤੁਹਾਡੇ ਲੱਛਣਾਂ ਨੂੰ ਸੁਧਾਰਨਾ ਹੈ; ਹਾਲਾਂਕਿ, ਤੁਹਾਨੂੰ ਲਿਮਫੋਮਾ ਦੇ ਪ੍ਰਬੰਧਨ ਲਈ ਇਲਾਜਾਂ ਦੀ ਵੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ, ਅਤੇ ਇਹਨਾਂ ਵਿੱਚ ਕੀਮੋਥੈਰੇਪੀ, ਮੋਨੋਕਲੋਨਲ ਐਂਟੀਬਾਡੀਜ਼, ਨਿਸ਼ਾਨਾ ਥੈਰੇਪੀਆਂ ਅਤੇ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ।