ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ (HL) അവലോകനം
ഹോഡ്ജ്കിൻ ലിംഫോമ, 1830-കളിൽ ഒരു ഇംഗ്ലീഷ് ഡോക്ടറായ തോമസ് ഹോഡ്ജ്കിൻ ഒരു രോഗിയിൽ ആദ്യമായി രോഗനിർണ്ണയം നടത്തിയ രക്താർബുദമാണ്. ഹോഡ്ജ്കിൻ ലിംഫോമ ഉള്ള ആളുകളുടെ ടിഷ്യു സാമ്പിളുകൾ പരിശോധിച്ചതിന് ശേഷമാണ് റീഡ്, സ്റ്റെർൻബെർഗ് എന്നീ രണ്ട് ശാസ്ത്രജ്ഞർ ഈ രോഗനിർണയം നടത്തിയത്. എച്ച്എൽ ഉള്ള എല്ലാ ആളുകൾക്കും ഒരു പ്രത്യേക തരം അസാധാരണ കോശങ്ങൾ ഉണ്ടെന്ന് അവർ കണ്ടെത്തി. റീഡും സ്റ്റെർൻബെർഗും ഈ സെല്ലിനെ ആദ്യമായി കണ്ടെത്തിയതിനാൽ, അവർ അതിനെ വിളിച്ചു റീഡ്-സ്റ്റെർൻബെർഗ് സെൽ.
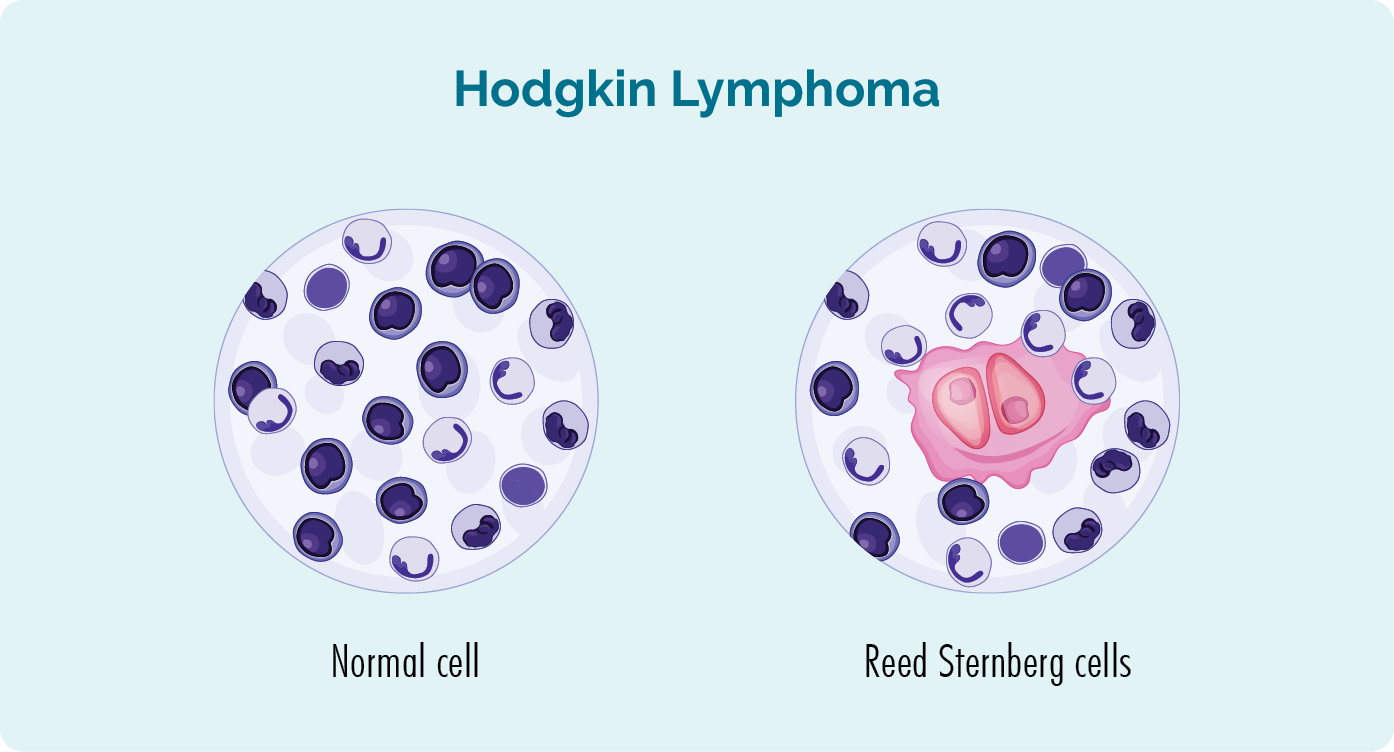
റീഡ് സ്റ്റെർൻബെർഗ് സെല്ലുകളെക്കുറിച്ചും ഹോഡ്ജ്കിൻ ലിംഫോമയെക്കുറിച്ചും
- റീഡ്-സ്റ്റെർൻബെർഗ് കോശങ്ങൾ അസാധാരണമാംവിധം വലുതാണ്, മാരകമായ (കാൻസർ), മുതിർന്ന ബി-സെൽ ലിംഫോസൈറ്റുകൾ.
- നോൺ-ഹോഡ്ജ്കിൻ ലിംഫോമയ്ക്ക് (എൻഎച്ച്എൽ) പകരം ഹോഡ്ജ്കിൻ ലിംഫോമ (എച്ച്എൽ) നിർണ്ണയിക്കാൻ റീഡ്-സ്റ്റെർൻബെർഗ് സെല്ലുകളുടെ സാന്നിധ്യം ഡോക്ടർമാരെ സഹായിക്കുന്നു.
- ഹോഡ്ജ്കിൻ ലിംഫോമയ്ക്ക് ശേഷം കണ്ടെത്തിയ എല്ലാ ലിംഫോമകളെയും (അതിൽ റീഡ്-സ്റ്റെർൻബെർഗ് സെൽ ഇല്ല) നോൺ-ഹോഡ്ജ്കിൻ ലിംഫോമ എന്ന് വിളിക്കുന്നു.
ഹോഡ്ജ്കിൻ ലിംഫോമ (HL) വികസിപ്പിക്കുന്നതിനുള്ള അപകട ഘടകങ്ങൾ
ഹോഡ്ജ്കിൻ ലിംഫോമയ്ക്ക് കാരണമാകുന്നത് എന്താണെന്ന് ഞങ്ങൾക്ക് അറിയില്ല, എന്നാൽ വ്യത്യസ്ത അപകട ഘടകങ്ങൾ ഉൾപ്പെട്ടിട്ടുണ്ടെന്ന് കരുതപ്പെടുന്നു. നിങ്ങൾക്ക് ഉണ്ടെങ്കിൽ ഈ അപകട ഘടകങ്ങളിൽ ചിലത് ഉൾപ്പെടുന്നു:
- എപ്സ്റ്റൈൻ ബാർ വൈറസ് (ഇബിവി) ഉണ്ടായിട്ടുണ്ട്. EBV മോണോ ന്യൂക്ലിയോസിസിന് കാരണമാകുന്നു ("മോണോ" അല്ലെങ്കിൽ ഗ്രന്ഥി പനി എന്നും അറിയപ്പെടുന്നു).
- ഹ്യൂമൻ ഇമ്മ്യൂണോ ഡെഫിഷ്യൻസി വൈറസ് (എച്ച്ഐവി).
- നിങ്ങളുടെ രോഗപ്രതിരോധ വ്യവസ്ഥയുടെ ചില രോഗങ്ങൾ, ഉദാഹരണത്തിന് സ്വയം ആലിംഗനം ലിംഫോപ്രോലിഫറേറ്റീവ് സിൻഡ്രോം.
- ഒരു അവയവം/സ്റ്റെം സെല്ലിന് ശേഷം ദുർബലമായ പ്രതിരോധശേഷി ട്രാൻസ്പ്ലാൻറ്. അല്ലെങ്കിൽ, നിങ്ങൾ എടുക്കുന്ന ചില മരുന്നുകളിൽ നിന്ന്.
- ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ വ്യക്തിപരമായ ചരിത്രമുള്ള ഒരു രക്ഷിതാവോ സഹോദരനോ സഹോദരിയോ.
എന്നിരുന്നാലും, ഈ അപകടസാധ്യത ഘടകങ്ങളുള്ള എല്ലാ ആളുകളും എച്ച്എൽ വികസിപ്പിക്കില്ല എന്നത് ശ്രദ്ധിക്കേണ്ടതാണ്, കൂടാതെ അറിയപ്പെടാത്ത അപകട ഘടകങ്ങളില്ലാത്ത ചില ആളുകൾക്ക് ഇപ്പോഴും എച്ച്എൽ വികസിപ്പിക്കാൻ കഴിയും.
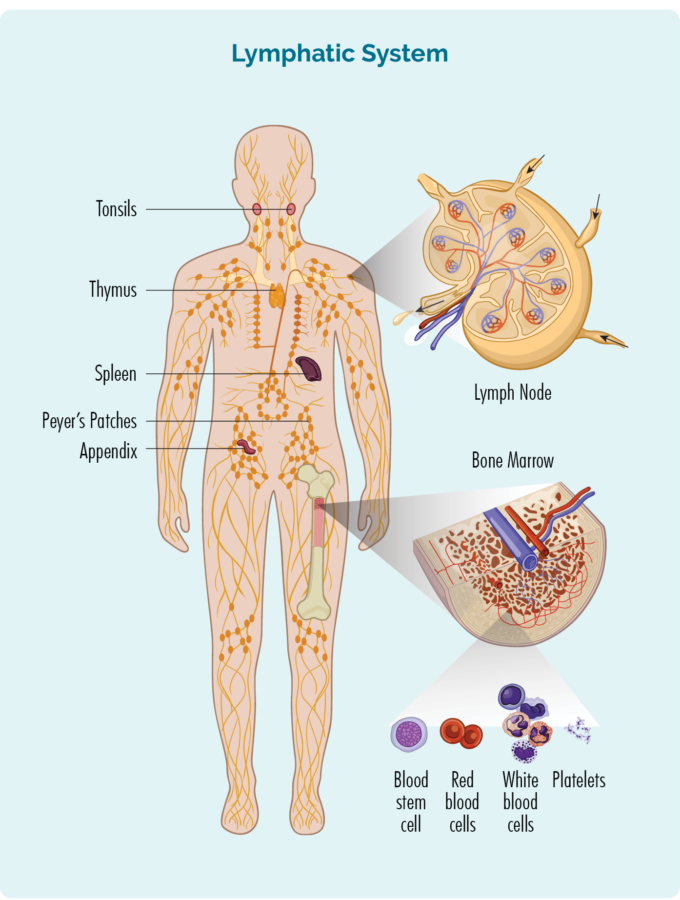
എച്ച്എൽ മനസിലാക്കാൻ, നിങ്ങളുടെ ബി-സെൽ ലിംഫോസൈറ്റുകളെ (അല്ലെങ്കിൽ ബി-സെല്ലുകൾ) കുറിച്ച് കുറച്ച് അറിയേണ്ടതുണ്ട്.
ബി-സെല്ലുകൾ:
- ഒരു തരം വെളുത്ത രക്താണുക്കളാണ്.
- നിങ്ങളുടെ ആരോഗ്യം നിലനിർത്താൻ അണുബാധകളോടും രോഗങ്ങളോടും പോരാടുക.
- നിങ്ങൾക്ക് മുമ്പ് ഉണ്ടായിരുന്ന അണുബാധകൾ ഓർക്കുക, അതിനാൽ നിങ്ങൾക്ക് വീണ്ടും അതേ അണുബാധയുണ്ടെങ്കിൽ, നിങ്ങളുടെ ശരീരത്തിന്റെ പ്രതിരോധ സംവിധാനത്തിന് അതിനെ കൂടുതൽ ഫലപ്രദമായും വേഗത്തിലും നേരിടാൻ കഴിയും.
- നിങ്ങളുടെ അസ്ഥിമജ്ജയിൽ (എല്ലുകളുടെ നടുവിലുള്ള സ്പോഞ്ച് ഭാഗം) നിർമ്മിക്കപ്പെട്ടവയാണ്, എന്നാൽ സാധാരണയായി നിങ്ങളുടെ പ്ലീഹ, തൈമസ്, ലിംഫ് നോഡുകൾ എന്നിവയുൾപ്പെടെ നിങ്ങളുടെ ലിംഫറ്റിക് സിസ്റ്റത്തിലാണ് ജീവിക്കുന്നത്.
- നിങ്ങളുടെ ലിംഫറ്റിക് സിസ്റ്റത്തിലൂടെയും അണുബാധയെയോ രോഗത്തെയോ നേരിടാൻ ശരീരത്തിന്റെ ഏത് ഭാഗത്തേക്കും സഞ്ചരിക്കാനും കഴിയും.
നിങ്ങളുടെ ചില ബി-കോശങ്ങൾ ക്യാൻസറായി മാറുമ്പോൾ ഹോഡ്ജ്കിൻ ലിംഫോമ വികസിക്കുന്നു
നിങ്ങളുടെ ചില ബി-കോശങ്ങൾ അർബുദമാകുമ്പോൾ HL വികസിക്കുന്നു. അവ അനിയന്ത്രിതമായി വളരുന്നു, അസാധാരണമാണ്, ആവശ്യമുള്ളപ്പോൾ മരിക്കുന്നില്ല.
നിങ്ങൾക്ക് എച്ച്എൽ ഉള്ളപ്പോൾ കാൻസർ ബി-കോശങ്ങൾ:
- അണുബാധകൾക്കും രോഗങ്ങൾക്കും എതിരെ ഫലപ്രദമായി പ്രവർത്തിക്കില്ല.
- അവ വേണ്ടതിലും വലുതാകുകയും നിങ്ങളുടെ ആരോഗ്യമുള്ള ബി-കോശങ്ങൾക്ക് വ്യത്യസ്തമായി കാണുകയും ചെയ്യുക.
- നിങ്ങളുടെ ശരീരത്തിന്റെ ഏത് ഭാഗത്തും ലിംഫോമ വികസിപ്പിക്കുന്നതിനും വളരുന്നതിനും കാരണമാകും.
ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ (HL) ഉപവിഭാഗങ്ങൾ
ഹോഡ്ജ്കിൻ ലിംഫോമയെ മുമ്പ് ക്ലാസിക്കൽ ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ 4 ഉപവിഭാഗങ്ങളായും നോഡുലാർ ലിംഫോസൈറ്റ് പ്രിഡോമിനന്റ് ഹോഡ്ജ്കിൻ ലിംഫോമ (NLPHL) എന്ന പ്രത്യേക ഉപവിഭാഗമായും വേർതിരിച്ചിരുന്നു. എന്നിരുന്നാലും, എൻഎൽപിഎച്ച്എല്ലിന് ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ സ്വഭാവസവിശേഷതകൾ ഇല്ലെന്ന് കൂടുതൽ ഗവേഷണങ്ങൾ കണ്ടെത്തി, അതിനാൽ ഇത് ഇപ്പോൾ നോഡുലാർ ലിംഫോസൈറ്റ് പ്രിഡോമിനന്റ് ബി-സെൽ ലിംഫോമ (എൻഎൽപിബിസിഎൽ) എന്ന് പുനർനാമകരണം ചെയ്തിട്ടുണ്ട്. NLPBCL-നെ കുറിച്ച് കൂടുതലറിയാൻ ദയവായി ഇവിടെ ക്ലിക്ക് ചെയ്യുക.
ക്ലാസിക്കൽ ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ ഉപവിഭാഗങ്ങളെക്കുറിച്ച് കൂടുതലറിയാൻ ഈ പേജിൽ തുടരുക.
ക്ലാസിക്കൽ ഹോഡ്ജ്കിൻ ലിംഫോമ (cHL)
ക്ലാസിക്കൽ ഹോഡ്ജ്കിൻ ലിംഫോമ (cHL) അതിവേഗം വളരുന്ന (ആക്രമണാത്മക) ബി-സെൽ ലിംഫോമയാണ്. എന്നിരുന്നാലും, കീമോതെറാപ്പി ഉപയോഗിച്ചുള്ള സാധാരണ ചികിത്സയോട് cHL സാധാരണയായി നന്നായി പ്രതികരിക്കുന്നു. 9ൽ 10 പേരും ആദ്യഘട്ട ചികിത്സയ്ക്ക് ശേഷം മോചനത്തിലേക്ക് പോകുന്നു. നിങ്ങളുടെ ശരീരത്തിൽ ലിംഫോമയുടെ ഒരു ലക്ഷണവും അവശേഷിക്കുന്നില്ല എന്നാണ് ഇതിനർത്ഥം. ചെറുപ്പക്കാർ പ്രത്യേകിച്ച്, ചികിത്സയോട് നന്നായി പ്രതികരിക്കുന്നു.
സിഎച്ച്എല്ലിന്റെ നാല് ഉപവിഭാഗങ്ങൾ കൂടിയുണ്ട്, ഇത് ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ ഏറ്റവും സാധാരണമായ ഉപവിഭാഗമാണ്. നിങ്ങളുടെ ബയോപ്സി സാമ്പിളുകൾ നിങ്ങളുടെ ഡോക്ടർക്ക് ഏത് ഉപവിഭാഗമാണ് ഉള്ളതെന്ന് മനസിലാക്കാൻ ആവശ്യമായ വിവരങ്ങൾ പാത്തോളജിസ്റ്റിന് നൽകും. പാത്തോളജിസ്റ്റ് ഇനിപ്പറയുന്നവ പരിശോധിക്കും:
- Reed-Sternberg കോശങ്ങളുടെ എണ്ണവും രൂപവും.
- സാധാരണവും അസാധാരണവുമായ ലിംഫോസൈറ്റുകളുടെ വലിപ്പവും മിശ്രിതവും.
നിങ്ങൾക്ക് cHL-ന്റെ ഏത് ഉപവിഭാഗം ഉണ്ടെങ്കിലും, നിങ്ങൾക്ക് സമാനമായ ചികിത്സ ഉണ്ടായിരിക്കും. നിങ്ങളുടെ ഉപവിഭാഗം അറിയാമെങ്കിൽ, ഒരു സ്നാപ്പ്ഷോട്ട് കാണുന്നതിന് ചുവടെയുള്ള തലക്കെട്ടിൽ ക്ലിക്കുചെയ്യുക.
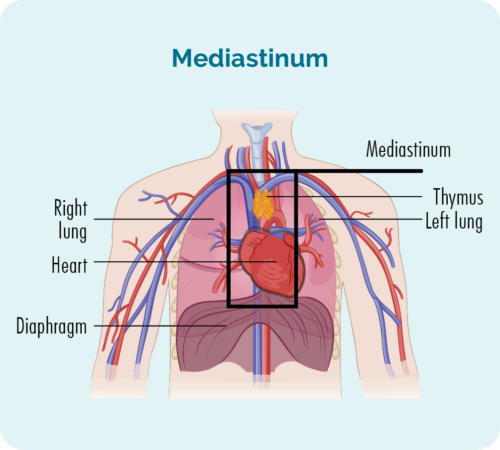
നോഡുലാർ സ്ക്ലിറോസിസ് ക്ലാസിക്കൽ ഹോഡ്ജ്കിൻ ലിംഫോമ (NScHL) ഏറ്റവും സാധാരണമായ ഉപവിഭാഗമാണ്. സിഎച്ച്എൽ ഉള്ള ഓരോ 6 പേരിൽ 8-10 പേർക്കും ഈ ഉപവിഭാഗം ഉണ്ടായിരിക്കും.
സൂക്ഷ്മദർശിനിയിൽ കോശങ്ങൾ എങ്ങനെ കാണപ്പെടുന്നു എന്നതിനാലാണ് NScHL എന്ന് പേരിട്ടിരിക്കുന്നത്. ഇത് പലപ്പോഴും നിങ്ങളുടെ നെഞ്ചിന്റെ മധ്യത്തിൽ (മെഡിയസ്റ്റിനം) ആഴത്തിൽ വികസിക്കുന്നു, എന്നാൽ നിങ്ങളുടെ പ്ലീഹ, ശ്വാസകോശം, അസ്ഥി അല്ലെങ്കിൽ അസ്ഥി മജ്ജ എന്നിവയിലും ഇത് വികസിക്കാം. അപൂർവ്വമായി ഇത് നിങ്ങളുടെ കരളിൽ വികസിച്ചേക്കാം.
മിക്സഡ് സെല്ലുലാരിറ്റി ക്ലാസിക്കൽ ഹോഡ്ജ്കിൻ ലിംഫോമ (MC-cHL) cHL-ന്റെ ഏറ്റവും സാധാരണമായ രണ്ടാമത്തെ ഉപവിഭാഗമാണ്. സ്ത്രീകളേക്കാൾ പുരുഷന്മാരിലാണ് ഇത് കൂടുതലായി കാണപ്പെടുന്നത്, കൂടുതലും പ്രായമായവരെ ബാധിക്കുന്നു.
MC-cHL സാധാരണയായി ചർമ്മത്തിന് കീഴിലുള്ള ലിംഫ് നോഡുകളിൽ ഫാറ്റി ടിഷ്യൂകളിൽ വികസിക്കുന്നു, പക്ഷേ നിങ്ങളുടെ പ്ലീഹ, അസ്ഥിമജ്ജ, കരൾ, മറ്റ് അവയവങ്ങൾ എന്നിവയിലും വികസിക്കാം.
ലിംഫോസൈറ്റ് സമ്പന്നമായ ക്ലാസിക്കൽ ഹോഡ്ജ്കിൻ ലിംഫോമ (LR-cHL) cHL-ന്റെ ഒരു അപൂർവ ഉപവിഭാഗമാണ്. cHL-ന്റെ മറ്റ് ഉപവിഭാഗങ്ങളെ അപേക്ഷിച്ച്, പ്രായമായവരിൽ ഇത് ആദ്യഘട്ടത്തിൽ തന്നെ രോഗനിർണയം നടത്തുന്നു.
നിങ്ങൾ ചികിത്സിച്ചുകഴിഞ്ഞാൽ, മിക്ക ആളുകളും സുഖം പ്രാപിക്കും - അതായത് ഭാവിയിൽ ലിംഫോമ വീണ്ടും വരാൻ സാധ്യതയില്ല. ഇത് സാധാരണയായി നിങ്ങളുടെ കഴുത്തിലെ ലിംഫ് നോഡുകളിൽ നിങ്ങളുടെ ചർമ്മത്തിന് താഴെയായി, നിങ്ങളുടെ ഫാറ്റി ടിഷ്യുവിൽ ആഴത്തിൽ വികസിക്കുന്നു.
ലിംഫോസൈറ്റ് ക്ഷയിച്ച ക്ലാസിക്കൽ ഹോഡ്ജ്കിൻ ലിംഫോമ (സിഎച്ച്എൽ) cHL-ന്റെ ഏറ്റവും അപൂർവമായ ഉപവിഭാഗമാണ് 5-ൽ 100-ൽ താഴെ ആളുകൾക്ക് ഈ ഉപതരം ഉള്ളത്. ഹ്യൂമൻ ഇമ്മ്യൂണോ ഡെഫിഷ്യൻസി വൈറസ് (എച്ച്ഐവി) അല്ലെങ്കിൽ എപ്സ്റ്റൈൻ ബാർ വൈറസ് (ഇബിവി) ബാധിച്ച രോഗികളിലാണ് എൽഡി-സിഎച്ച്എൽ കൂടുതലായി സംഭവിക്കുന്നത്.
ഇനിപ്പറയുന്നതിൽ LD-cHL സംഭവിക്കാം:
- മജ്ജ
- നിങ്ങളുടെ വയറിലെ ആഴത്തിലുള്ള ലിംഫ് നോഡുകൾ (വയറു)
- നിങ്ങളുടെ കരൾ, പാൻക്രിയാസ്, ആമാശയം, കുടൽ തുടങ്ങിയ അവയവങ്ങൾ.
ഹോഡ്ജ്കിൻ ലിംഫോമയുമായി രോഗിയുടെ അനുഭവം
ചിലപ്പോഴൊക്കെ നിങ്ങൾ കടന്നുപോകുന്ന കാര്യങ്ങളിലൂടെ കടന്നുപോകുന്ന ഒരാളുടെ രൂപം കേൾക്കാൻ ഇത് സഹായിക്കും. ഈ ഹ്രസ്വ വീഡിയോകളിൽ, ബ്രിയോണി സ്റ്റേജ് 4 ഹോഡ്ജ്കിൻ ലിംഫോമയുമായി ജീവിക്കുന്നതിനും തോൽക്കുന്നതിനുമുള്ള തന്റെ കഥ പങ്കിടുന്നു.
അവളുടെ കഥ കേൾക്കാൻ താഴെയുള്ള ലിങ്കുകളിൽ ക്ലിക്ക് ചെയ്യുക.
ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ ലക്ഷണങ്ങൾ
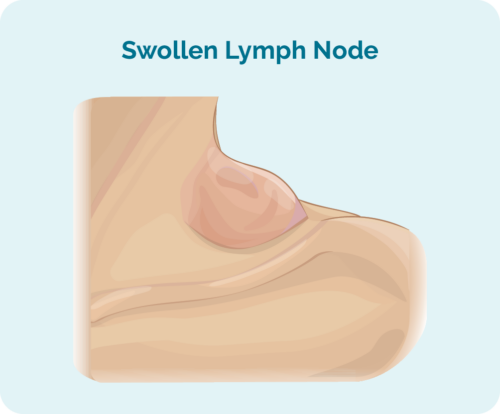
HL ന്റെ ആദ്യ ലക്ഷണം അല്ലെങ്കിൽ ലക്ഷണം ഒരു മുഴയോ അല്ലെങ്കിൽ വളർന്നുകൊണ്ടിരിക്കുന്ന നിരവധി പിണ്ഡങ്ങളോ ആകാം. ചില മുഴകൾ നിങ്ങളുടെ ചർമ്മത്തോട് അടുത്തിരിക്കുന്നതിനാൽ അനുഭവപ്പെടാം, മറ്റുള്ളവ നിങ്ങൾ സ്കാൻ ചെയ്യുമ്പോൾ മാത്രമേ കണ്ടെത്താനാകൂ.
ഈ മുഴകൾ വീർത്ത ലിംഫ് നോഡുകളാണ്, ക്യാൻസർ ബി-കോശങ്ങൾ നിറഞ്ഞതാണ്. അവ പലപ്പോഴും നിങ്ങളുടെ ശരീരത്തിന്റെ ഒരു ഭാഗത്ത് ആരംഭിക്കുന്നു, സാധാരണയായി തല, കഴുത്ത് അല്ലെങ്കിൽ നെഞ്ച്, വയറുവേദന, തുടർന്ന് നിങ്ങളുടെ ലിംഫറ്റിക് സിസ്റ്റത്തിൽ വ്യാപിക്കുന്നു. ഇത് നിങ്ങളുടെ പ്ലീഹ, ശ്വാസകോശം, കരൾ, അസ്ഥികൾ, മജ്ജ അല്ലെങ്കിൽ മറ്റ് അവയവങ്ങൾ എന്നിവയിലേക്ക് വ്യാപിക്കും.
നിങ്ങളുടെ പ്ലീഹ
നിങ്ങളുടെ രക്തത്തെ ഫിൽട്ടർ ചെയ്യുകയും ആരോഗ്യകരമായി നിലനിർത്തുകയും ചെയ്യുന്ന ഒരു അവയവമാണ് നിങ്ങളുടെ പ്ലീഹ, നിങ്ങളുടെ പ്രധാന ലിംഫറ്റിക് അവയവങ്ങളിൽ ഒന്നാണിത്. ഇത് നിങ്ങളുടെ വയറിന്റെ മുകളിലെ ഇടതുവശത്ത് നിങ്ങളുടെ ശ്വാസകോശത്തിന് കീഴിലും നിങ്ങളുടെ വയറിന് സമീപവുമാണ് (വയറു). നിങ്ങളുടെ എച്ച്എൽ നിങ്ങളുടെ പ്ലീഹയിലേക്ക് പടരുകയാണെങ്കിൽ, അത് വളരെ വലുതാകുകയും നിങ്ങളുടെ വയറ്റിൽ സമ്മർദ്ദം ചെലുത്തുകയും ചെയ്യും, നിങ്ങൾ അധികം ഭക്ഷണം കഴിച്ചില്ലെങ്കിലും നിങ്ങൾക്ക് നിറഞ്ഞതായി തോന്നും.
മറ്റ് ലക്ഷണങ്ങൾ
നിങ്ങളുടെ ലിംഫോമ എവിടെയാണ് വളരുന്നത് എന്നതിനെ ആശ്രയിച്ച് നിങ്ങൾക്ക് ഓക്കാനം, വയറിളക്കം അല്ലെങ്കിൽ മലബന്ധം പോലുള്ള ലക്ഷണങ്ങൾ ഉണ്ടാകാം.
മറ്റ് ലക്ഷണങ്ങൾ, നിങ്ങൾക്ക് ഉൾപ്പെടാം:
- അസാധാരണമാംവിധം ക്ഷീണം അനുഭവപ്പെടുന്നു (ക്ഷീണം, വിശ്രമമോ ഉറക്കമോ കഴിഞ്ഞ് സുഖം പ്രാപിക്കുന്നില്ല).
- ശ്വാസം മുട്ടൽ അനുഭവപ്പെടുന്നു (നിങ്ങളുടെ നെഞ്ചിൽ വീർത്ത ലിംഫ് നോഡുകൾ ഉണ്ടെങ്കിൽ).
- ഒരു ചുമ (സാധാരണയായി വരണ്ട ചുമ, നിങ്ങളുടെ നെഞ്ചിൽ വീർത്ത ലിംഫ് നോഡുകൾ ഉണ്ടെങ്കിൽ).
- ചതവ് അല്ലെങ്കിൽ രക്തസ്രാവം പതിവിലും എളുപ്പം (കുറഞ്ഞ പ്ലേറ്റ്ലെറ്റ് എണ്ണം കാരണം).
- ചൊറിച്ചിൽ ചർമ്മം.
- നിങ്ങളുടെ മലത്തിൽ രക്തം (നിങ്ങളുടെ വയറ്റിൽ അല്ലെങ്കിൽ കുടലിൽ HL ഉണ്ടെങ്കിൽ ഇത് സംഭവിക്കാം).
- വിട്ടുമാറാത്ത, അല്ലെങ്കിൽ വീണ്ടും വന്നുകൊണ്ടിരിക്കുന്ന (ആവർത്തിച്ചുള്ള) അണുബാധകൾ.
- ബി-ലക്ഷണങ്ങൾ.
ബി ലക്ഷണങ്ങൾ
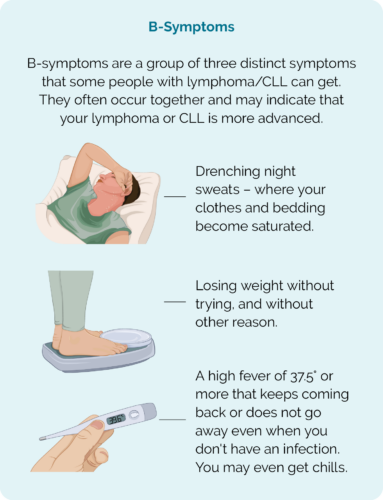
പ്രധാന കുറിപ്പ് - നിങ്ങളുടെ ഡോക്ടറെ എപ്പോൾ ബന്ധപ്പെടണം
HL ന്റെ പല ലക്ഷണങ്ങളും ലക്ഷണങ്ങളും ക്യാൻസർ ഒഴികെയുള്ള കാരണങ്ങളുമായി ബന്ധപ്പെട്ടിരിക്കുമെന്നത് ശ്രദ്ധിക്കേണ്ടതാണ്. ഉദാഹരണത്തിന്, നിങ്ങൾക്ക് അണുബാധയുണ്ടെങ്കിൽ ലിംഫ് നോഡുകൾ വീർക്കുന്നതും സംഭവിക്കാം. സാധാരണയായി, നിങ്ങൾക്ക് അണുബാധയുണ്ടെങ്കിൽ, ലക്ഷണങ്ങൾ മെച്ചപ്പെടുകയും ഏതാനും ആഴ്ചകൾക്കുള്ളിൽ ലിംഫ് നോഡുകൾ സാധാരണ വലുപ്പത്തിലേക്ക് മടങ്ങുകയും ചെയ്യും.
ലിംഫോമ ഉപയോഗിച്ച്, ഈ ലക്ഷണങ്ങൾ അപ്രത്യക്ഷമാകില്ല. അവർ കൂടുതൽ മോശമായേക്കാം. കിട്ടിയാൽ ഡോക്ടറെ സമീപിക്കണം:
- വിട്ടുമാറാത്ത വീർത്ത ലിംഫ് നോഡുകൾ, അല്ലെങ്കിൽ അവ ഒരു അണുബാധയ്ക്ക് നിങ്ങൾ പ്രതീക്ഷിക്കുന്നതിലും വലുതാണെങ്കിൽ.
- കാരണമില്ലാതെ ശ്വാസം മുട്ടൽ.
- പതിവിലും കൂടുതൽ ക്ഷീണമുണ്ട്, വിശ്രമമോ ഉറക്കമോ സുഖം പ്രാപിക്കുന്നില്ല.
- അസാധാരണമായ രക്തസ്രാവം അല്ലെങ്കിൽ ചതവ് (നിങ്ങളുടെ മൂക്കിൽ നിന്നോ മോണയിൽ നിന്നോ ഉള്ള മലം ഉൾപ്പെടെ).
- പതിവിലും കൂടുതൽ ചൊറിച്ചിൽ.
- ഒരു പുതിയ ഉണങ്ങിയ ചുമ.
- ബി-ലക്ഷണങ്ങൾ.
എങ്ങനെയാണ് ഹോഡ്ജ്കിൻ ലിംഫോമ രോഗനിർണയം നടത്തുന്നത്
നിങ്ങളുടെ രക്തപരിശോധനാ ഫലങ്ങൾ, എക്സ്-റേ അല്ലെങ്കിൽ മറ്റ് സ്കാൻ ഫലങ്ങൾ തിരികെ ലഭിക്കുമ്പോൾ നിങ്ങൾക്ക് ലിംഫോമ ഉണ്ടെന്ന് നിങ്ങളുടെ ഡോക്ടർ സംശയിച്ചേക്കാം. ശാരീരിക പരിശോധന നടത്തിയാൽ ഒരു മുഴയും അവർ ശ്രദ്ധിച്ചേക്കാം. എന്നാൽ എച്ച്എൽ നിർണ്ണയിക്കാൻ, നിങ്ങൾക്ക് ഒരു ബയോപ്സി ആവശ്യമാണ്. ബയോപ്സി എന്നത് ഒരു ഭാഗത്തിന്റെ ഭാഗമോ മുഴുവനായോ നീക്കം ചെയ്യുന്നതിനുള്ള ഒരു പ്രക്രിയയാണ് ബാധിച്ച ലിംഫ് നോഡ് അല്ലെങ്കിൽ മജ്ജ. ബയോപ്സി ഒരു ലബോറട്ടറിയിൽ പതോളജിസ്റ്റുകൾ പരിശോധിക്കുന്നു, എച്ച്എൽ നിർണ്ണയിക്കാൻ ഡോക്ടറെ സഹായിക്കുന്ന മാറ്റങ്ങൾ ഉണ്ടോ എന്ന് പരിശോധിക്കുന്നു.
നിങ്ങളുടെ പക്കലുള്ള എച്ച്എല്ലിന്റെ കൃത്യമായ ഉപവിഭാഗം നിർണ്ണയിക്കുന്നത് ബുദ്ധിമുട്ടുള്ള കാര്യമാണ്, അതിനാൽ നിങ്ങൾ ഒന്നിലധികം ബയോപ്സി ചെയ്യേണ്ടി വന്നേക്കാം. നിങ്ങളുടെ രക്തവും മൈക്രോസ്കോപ്പിന് കീഴിലുള്ള എല്ലാ ബയോപ്സികളും പരിശോധിച്ചോ അല്ലെങ്കിൽ പാത്തോളജിയിൽ നിന്ന് ലഭിക്കുന്ന റിപ്പോർട്ടിൽ നിന്നോ നിങ്ങൾക്ക് ഏത് ഉപവിഭാഗമാണെന്ന് നിർണ്ണയിക്കാൻ നിങ്ങളുടെ ഡോക്ടർക്ക് കഴിയും. നിങ്ങൾക്ക് ഇതിനകം അറിയില്ലെങ്കിൽ, നിങ്ങൾക്ക് എന്ത് ഉപവിഭാഗമാണ് ഉള്ളതെന്ന് ഡോക്ടറോട് ചോദിക്കുക.
ബയോപ്സി ചെയ്യുമ്പോൾ നിങ്ങൾക്ക് ലോക്കൽ അല്ലെങ്കിൽ ജനറൽ അനസ്തെറ്റിക് ഉണ്ടായിരിക്കാം. നിങ്ങളുടെ ശരീരത്തിന്റെ ഏത് ഭാഗത്താണ് ബയോപ്സി എടുക്കുന്നത് എന്നതിനെ ആശ്രയിച്ചിരിക്കും ഇത്.
ബയോപ്സികൾ
എച്ച്എൽ രോഗനിർണയം നടത്താൻ നിങ്ങളുടെ വീർത്ത ലിംഫ് നോഡുകളുടെയും അസ്ഥിമജ്ജയുടെയും ബയോപ്സികൾ ആവശ്യമാണ്. ഒരു ചെറിയ ടിഷ്യു നീക്കം ചെയ്ത് മൈക്രോസ്കോപ്പിലൂടെ ലബോറട്ടറിയിൽ പരിശോധിക്കുന്നതാണ് ബയോപ്സി. പാത്തോളജിസ്റ്റ് വഴി നോക്കും, നിങ്ങളുടെ കോശങ്ങൾ എത്ര വേഗത്തിൽ വളരുന്നു.
മികച്ച ബയോപ്സി ലഭിക്കുന്നതിന് വ്യത്യസ്ത മാർഗങ്ങളുണ്ട്. നിങ്ങളുടെ സാഹചര്യത്തിന് ഏറ്റവും മികച്ച തരം ചർച്ച ചെയ്യാൻ നിങ്ങളുടെ ഡോക്ടർക്ക് കഴിയും. കൂടുതൽ സാധാരണമായ ചില ബയോപ്സികളിൽ ഇവ ഉൾപ്പെടുന്നു:
എക്സിഷനൽ നോഡ് ബയോപ്സി
ഇത്തരത്തിലുള്ള ബയോപ്സി മുഴുവൻ ലിംഫ് നോഡും നീക്കം ചെയ്യുന്നു. നിങ്ങളുടെ ലിംഫ് നോഡ് നിങ്ങളുടെ ചർമ്മത്തോട് ചേർന്ന് എളുപ്പത്തിൽ അനുഭവപ്പെടുന്നുണ്ടെങ്കിൽ, പ്രദേശം മരവിപ്പിക്കാൻ നിങ്ങൾക്ക് ലോക്കൽ അനസ്തെറ്റിക് ഉണ്ടായിരിക്കും. തുടർന്ന്, നിങ്ങളുടെ ഡോക്ടർ നിങ്ങളുടെ ചർമ്മത്തിൽ ലിംഫ് നോഡിന് സമീപമോ മുകളിലോ ഒരു മുറിവുണ്ടാക്കും (ഒരു മുറിവ് എന്നും അറിയപ്പെടുന്നു). മുറിവിലൂടെ നിങ്ങളുടെ ലിംഫ് നോഡ് നീക്കം ചെയ്യപ്പെടും. ഈ നടപടിക്രമത്തിന് ശേഷം നിങ്ങൾക്ക് തുന്നലുകൾ ഉണ്ടാകാം, മുകളിൽ അല്പം ഡ്രസ്സിംഗ്.
ഡോക്ടർക്ക് തോന്നാൻ കഴിയാത്തത്ര ആഴത്തിലുള്ള ലിംഫ് നോഡ് ആണെങ്കിൽ, നിങ്ങൾ ഒരു ആശുപത്രി ഓപ്പറേഷൻ തിയറ്ററിൽ എക്സൈഷണൽ ബയോപ്സി ചെയ്യേണ്ടതുണ്ട്. നിങ്ങൾക്ക് ഒരു ജനറൽ അനസ്തെറ്റിക് നൽകാം - ലിംഫ് നോഡ് നീക്കം ചെയ്യുമ്പോൾ നിങ്ങളെ ഉറങ്ങാൻ സഹായിക്കുന്ന മരുന്നാണിത്. ബയോപ്സിക്ക് ശേഷം, നിങ്ങൾക്ക് ഒരു ചെറിയ മുറിവുണ്ടാകും, കൂടാതെ മുകളിൽ ഒരു ചെറിയ ഡ്രസ്സിംഗ് ഉപയോഗിച്ച് തുന്നലുകൾ ഉണ്ടാകാം.
മുറിവ് എങ്ങനെ പരിപാലിക്കണം, തുന്നലുകൾ നീക്കം ചെയ്യാൻ അവർ നിങ്ങളെ വീണ്ടും കാണാൻ ആഗ്രഹിക്കുമ്പോൾ നിങ്ങളുടെ ഡോക്ടറോ നഴ്സോ നിങ്ങളോട് പറയും.
കോർ അല്ലെങ്കിൽ ഫൈൻ സൂചി ബയോപ്സി
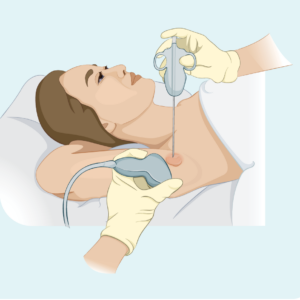
ഇത്തരത്തിലുള്ള ബയോപ്സി ബാധിച്ച ലിംഫ് നോഡിൽ നിന്ന് ഒരു സാമ്പിൾ മാത്രമേ എടുക്കൂ - ഇത് മുഴുവൻ ലിംഫ് നോഡും നീക്കം ചെയ്യുന്നില്ല. സാമ്പിൾ എടുക്കാൻ നിങ്ങളുടെ ഡോക്ടർ ഒരു സൂചി അല്ലെങ്കിൽ മറ്റ് പ്രത്യേക ഉപകരണം ഉപയോഗിക്കും. നിങ്ങൾക്ക് സാധാരണയായി ഒരു പ്രാദേശിക അനസ്തേഷ്യ ഉണ്ടായിരിക്കും. നിങ്ങളുടെ ഡോക്ടർക്ക് കാണാനും അനുഭവിക്കാനും കഴിയാത്തത്ര ആഴത്തിൽ ലിംഫ് നോഡ് ആണെങ്കിൽ, നിങ്ങൾ റേഡിയോളജി വിഭാഗത്തിൽ ബയോപ്സി നടത്തിയേക്കാം. ആഴത്തിലുള്ള ബയോപ്സികൾക്ക് ഇത് ഉപയോഗപ്രദമാണ്, കാരണം റേഡിയോളജിസ്റ്റിന് അൾട്രാസൗണ്ട് അല്ലെങ്കിൽ എക്സ്-റേ ഉപയോഗിച്ച് ലിംഫ് നോഡ് കാണാനും ശരിയായ സ്ഥലത്ത് സൂചി ലഭിക്കുന്നുണ്ടെന്ന് ഉറപ്പാക്കാനും കഴിയും.
ഒരു കോർ സൂചി ബയോപ്സി ഒരു നല്ല സൂചി ബയോപ്സിയെക്കാൾ വലിയ ബയോപ്സി സാമ്പിൾ നൽകുന്നു.
ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ സ്റ്റേജിംഗും ഗ്രേഡിംഗും
നിങ്ങളുടെ ശരീരത്തെ എത്രത്തോളം ലിംഫോമ ബാധിക്കുന്നുവെന്നും ലിംഫോമ കോശങ്ങൾ എങ്ങനെ വളരുന്നുവെന്നും നിങ്ങളുടെ ഡോക്ടർക്ക് വിശദീകരിക്കാൻ കഴിയുന്ന മാർഗ്ഗങ്ങളാണ് സ്റ്റേജിംഗും ഗ്രേഡിംഗും.
ലിംഫോമ സെല്ലുകൾക്ക് നിങ്ങളുടെ ശരീരത്തിന്റെ ഏത് ഭാഗത്തേക്കും സഞ്ചരിക്കാൻ കഴിയും, അതിനാൽ നിങ്ങൾക്ക് എച്ച്എൽ ഉണ്ടെങ്കിൽ, അത് മറ്റെവിടെയെങ്കിലും ഉണ്ടോ എന്ന് പരിശോധിക്കാൻ നിങ്ങളുടെ ഡോക്ടർ കൂടുതൽ പരിശോധനകൾ സംഘടിപ്പിക്കും. ഈ പരിശോധനകളെ "സ്റ്റേജിംഗ്" എന്ന് വിളിക്കുന്നു കൂടാതെ ഇവ ഉൾപ്പെടാം:
രക്ത പരിശോധന
നിങ്ങളുടെ രക്തത്തിന്റെ എണ്ണം, കരൾ, വൃക്ക എന്നിവയുടെ പ്രവർത്തനങ്ങൾ, നിങ്ങളുടെ രക്തം കട്ടപിടിക്കാനുള്ള ശരീരത്തിന്റെ കഴിവ് എന്നിവ ഉൾപ്പെടെ വിവിധ കാര്യങ്ങൾ പരിശോധിക്കാൻ രക്തപരിശോധന നടത്താവുന്നതാണ്.
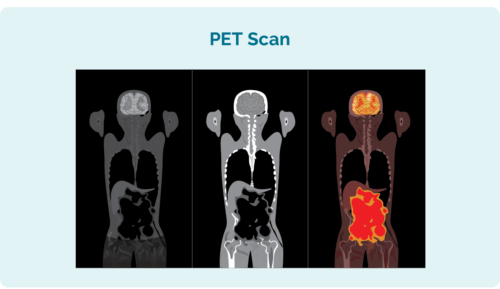
പോസിട്രോൺ എമിഷൻ ടോമോഗ്രഫി (പിഇടി) സ്കാൻ
ലിംഫോമ എവിടെയാണ് വളരുന്നത് എന്ന് അറിയാനുള്ള ശരീരത്തിന്റെ മുഴുവൻ സ്കാൻ ആണ് PET സ്കാൻ. ലിംഫോമ കോശങ്ങൾ ആഗിരണം ചെയ്യുന്ന ഒരു പരിഹാരം ഉപയോഗിച്ച് സ്കാൻ ചെയ്യുന്നതിനുമുമ്പ് നിങ്ങൾക്ക് ഒരു കുത്തിവയ്പ്പ് ഉണ്ടാകും. ഇത് PET സ്കാനിൽ ലിംഫോമ കോശങ്ങളെ പ്രകാശിപ്പിക്കുന്നു.
കമ്പ്യൂട്ട്ഡ് ടോമോഗ്രഫി (സിടി) സ്കാൻ
സിടി സ്കാനുകൾ സാധാരണ എക്സ്-റേകളേക്കാൾ കൂടുതൽ വിശദമായ ചിത്രം നൽകുകയും നിങ്ങളുടെ നെഞ്ച് അല്ലെങ്കിൽ വയറു പോലുള്ള ഒരു പ്രാദേശികവൽക്കരിച്ച സ്ഥലത്ത് ശ്രദ്ധ കേന്ദ്രീകരിക്കുകയും ചെയ്യുക
കേശാധീനകം
ലംബർ പഞ്ചറുകൾ നിങ്ങളുടെ തലച്ചോറിലോ സുഷുമ്നാ നാഡിയിലോ ലിംഫോമ ഉണ്ടോ എന്ന് പരിശോധിക്കാൻ ഉപയോഗിക്കുന്നു. നിങ്ങളുടെ നട്ടെല്ലിന് സമീപം നിന്ന് ദ്രാവകത്തിന്റെ ഒരു സാമ്പിൾ എടുക്കാൻ നിങ്ങളുടെ ഡോക്ടർ ഒരു സൂചി ഉപയോഗിക്കും.
സൈറ്റോജെനെറ്റിക് പരിശോധനകൾ
സൈറ്റോജെനെറ്റിക് പരിശോധനകൾ നിങ്ങളുടെ രോഗത്തിൽ ഉൾപ്പെട്ടേക്കാവുന്ന ജനിതക മാറ്റങ്ങൾ (മ്യൂട്ടേഷനുകൾ അല്ലെങ്കിൽ വ്യതിയാനങ്ങൾ എന്നും അറിയപ്പെടുന്നു) പരിശോധിക്കുന്നതാണ് ഇത്.
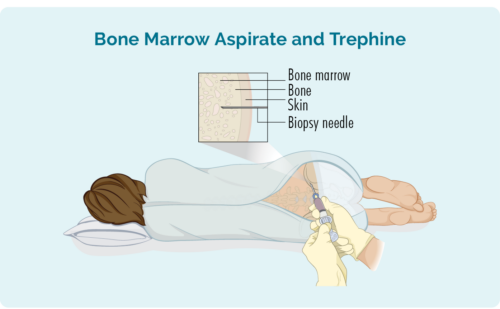
അസ്ഥി മജ്ജ ബയോപ്സി
A അസ്ഥി മജ്ജ ബയോപ്സി നിങ്ങളുടെ രക്തകോശങ്ങൾ നിർമ്മിച്ചിരിക്കുന്ന മജ്ജയിൽ ലിംഫോമ സെല്ലുകൾ ഉണ്ടോ എന്ന് പരിശോധിക്കാൻ വേണ്ടിയാണിത്. നിങ്ങളുടെ ഡോക്ടർ നിങ്ങളുടെ അസ്ഥിയുടെ മധ്യത്തിൽ നിന്ന് മജ്ജയുടെ ഒരു സാമ്പിൾ എടുക്കാൻ ഒരു സൂചി ഉപയോഗിക്കും - സാധാരണയായി നിങ്ങളുടെ ഇടുപ്പ്, എന്നാൽ ചിലപ്പോൾ സാമ്പിൾ മറ്റൊരു അസ്ഥിയിൽ നിന്ന് എടുത്തേക്കാം. ലോക്കൽ അനസ്തെറ്റിക് ഉപയോഗിച്ചാണ് ഇത് ചെയ്യുന്നത്.
പരിശോധനകൾ, രോഗനിർണയം, സ്റ്റേജിംഗ് എന്നിവയെക്കുറിച്ചുള്ള കൂടുതൽ വിവരങ്ങൾ ചുവടെയുള്ള ബട്ടണിൽ ക്ലിക്കുചെയ്യുന്നതിലൂടെ കണ്ടെത്താനാകും.
സ്റ്റേജിംഗ് ഹോഡ്ജ്കിൻ ലിംഫോമ
സ്റ്റേജിംഗ് എന്താണ് അർത്ഥമാക്കുന്നത്?
നിങ്ങൾ രോഗനിർണയം നടത്തിയ ശേഷം, നിങ്ങളുടെ ഹോഡ്ജ്കിൻ ലിംഫോമ ഏത് ഘട്ടത്തിലാണ് എന്ന് കണ്ടെത്താൻ നിങ്ങളുടെ ഡോക്ടർ നിങ്ങളുടെ എല്ലാ പരിശോധനാ ഫലങ്ങളും പരിശോധിക്കും. നിങ്ങളുടെ ശരീരത്തിൽ ലിംഫോമയുടെ അളവ് എത്രയാണെന്നും നിങ്ങളുടെ ശരീരത്തിന്റെ എത്ര ഭാഗങ്ങളിൽ കാൻസർ ബി-കോശങ്ങളുണ്ടെന്നും നിങ്ങളുടെ ശരീരം രോഗത്തെ എങ്ങനെ നേരിടുന്നുവെന്നും സ്റ്റേജിംഗ് ഡോക്ടറോട് പറയുന്നു.
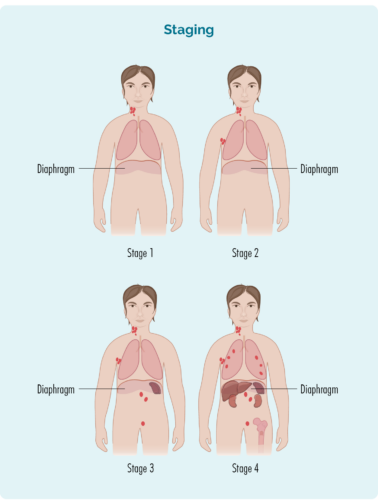
ഘട്ടം അടിസ്ഥാനമാക്കിയുള്ളതാണ്:
- ബാധിച്ച ലിംഫ് നോഡുകളുടെ എണ്ണവും സ്ഥാനവും.
- ബാധിത ലിംഫ് നോഡുകളുടെ സ്ഥാനം - അവ ഡയഫ്രത്തിന്റെ മുകളിലോ താഴെയോ ഇരുവശങ്ങളിലോ ആണ്.
- രോഗം നിങ്ങളുടെ അസ്ഥിമജ്ജയിലേക്കോ അല്ലെങ്കിൽ കരൾ, ശ്വാസകോശം, അസ്ഥി അല്ലെങ്കിൽ ചർമ്മം തുടങ്ങിയ മറ്റ് അവയവങ്ങളിലേക്കോ പടർന്നിട്ടുണ്ടോ എന്ന്.
ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ (HL) നാല് ഘട്ടങ്ങൾ
HL-ന്റെ നാല് ഘട്ടങ്ങൾ ഉൾപ്പെടുന്നു:
- സ്റ്റേജ് 1, സ്റ്റേജ് 2 എന്നിവയെ 'നേരത്തെ/പരിമിതമായ ഘട്ടം' എന്ന് വിളിക്കുന്നു (ശരീരത്തിന്റെ പരിമിതമായ പ്രദേശം ഉൾപ്പെടുന്നു).
- സ്റ്റേജ് 3, സ്റ്റേജ് 4 എന്നിവയെ 'അഡ്വാൻസ്ഡ് സ്റ്റേജ്' (കൂടുതൽ വ്യാപകം) എന്ന് വിളിക്കുന്നു.
- മറ്റ് തരത്തിലുള്ള ക്യാൻസറുകളിൽ നിന്ന് വ്യത്യസ്തമായി, നിങ്ങൾക്ക് ഇപ്പോഴും മോചനത്തിലേക്ക് പോകാം അല്ലെങ്കിൽ വിപുലമായ ഘട്ടത്തിൽ നിന്ന് (3 അല്ലെങ്കിൽ 4) എച്ച്എൽ സുഖപ്പെടുത്താം.
1 ഇന്റേൺഷിപ്പ് | നിങ്ങളുടെ ഡയഫ്രത്തിന് മുകളിലോ താഴെയോ ഉള്ള ഒരു ലിംഫ് നോഡ് പ്രദേശത്തെ ബാധിക്കുന്നു. |
2 ഇന്റേൺഷിപ്പ് | നിങ്ങളുടെ ഡയഫ്രത്തിന്റെ അതേ വശത്ത് രണ്ടോ അതിലധികമോ ലിംഫ് നോഡുകളുടെ ഭാഗങ്ങൾ ബാധിക്കുന്നു. |
3 ഇന്റേൺഷിപ്പ് | നിങ്ങളുടെ ഡയഫ്രത്തിന് മുകളിലുള്ള ഒരു ലിംഫ് നോഡ് ഏരിയയും താഴെയുള്ള ഒരു ലിംഫ് നോഡും ബാധിക്കപ്പെടുന്നു. |
4 ഇന്റേൺഷിപ്പ് | ലിംഫോമ ഒന്നിലധികം ലിംഫ് നോഡുകളിലാണ്, അത് നിങ്ങളുടെ ശരീരത്തിന്റെ മറ്റ് ഭാഗങ്ങളിലേക്കും (ഉദാ: എല്ലുകൾ, ശ്വാസകോശം, കരൾ) വ്യാപിക്കുന്നു. |
മറ്റ് സ്റ്റേജിംഗ് മാനദണ്ഡങ്ങൾ
നിങ്ങളുടെ ഘട്ടം വിവരിക്കാൻ ഉപയോഗിക്കുന്ന നമ്പറിന് പുറമേ, നിങ്ങളെ ചികിത്സിക്കുന്നതിനുള്ള മികച്ച ഓപ്ഷനുകൾ തിരഞ്ഞെടുക്കുമ്പോൾ നിങ്ങളുടെ ഡോക്ടർ പരിഗണിക്കുന്ന മറ്റ് കാര്യങ്ങളുണ്ട്. ലിംഫോമ നിങ്ങളുടെ ശരീരത്തെ എങ്ങനെ ബാധിക്കുന്നുവെന്നും നിങ്ങൾക്ക് എന്തെല്ലാം ലക്ഷണങ്ങളാണ് ഉള്ളതെന്നും അവർ നോക്കും. ഈ കണ്ടെത്തലുകളുടെ ഫലമായി, നിങ്ങളുടെ സ്റ്റേജിനായി ഉള്ള നമ്പറിന് പുറമേ, നിങ്ങൾക്ക് ഒരു കത്തും ഉണ്ടായിരിക്കാം. അക്ഷരങ്ങൾ എന്താണ് അർത്ഥമാക്കുന്നത് എന്നറിയാൻ ദയവായി ചുവടെയുള്ള പട്ടിക കാണുക.
അക്ഷരം | അർത്ഥം | പ്രാധാന്യം |
എ അല്ലെങ്കിൽ ബി |
|
|
ഇ & എക്സ് |
|
|
S |
|
|
സ്റ്റേജിംഗ് ലിംഫോമയെക്കുറിച്ച് ഒരു ലിംഫോമ സ്പെഷ്യലിസ്റ്റിൽ നിന്ന് നേരിട്ട് കേൾക്കുക
നിങ്ങളുടെ കോശങ്ങൾ മൈക്രോസ്കോപ്പിന് കീഴിൽ എങ്ങനെ കാണപ്പെടുന്നു, എത്ര വേഗത്തിൽ അവ വളരുകയും പുതിയ കാൻസർ കോശങ്ങൾ ഉണ്ടാക്കുകയും ചെയ്യുന്നു എന്നതാണ് നിങ്ങളുടെ ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ ഗ്രേഡ്. ഗ്രേഡുകൾ 1-4 ഗ്രേഡുകൾ (താഴ്ന്ന, ഇന്റർമീഡിയറ്റ്, ഉയർന്നത്).
- G1 - താഴ്ന്ന ഗ്രേഡ് - നിങ്ങളുടെ കോശങ്ങൾ സാധാരണ നിലയിലേക്ക് നോക്കുകയും അവ വളരുകയും സാവധാനം വ്യാപിക്കുകയും ചെയ്യുന്നു.
- G2 - ഇന്റർമീഡിയറ്റ് ഗ്രേഡ് - നിങ്ങളുടെ സെല്ലുകൾ വ്യത്യസ്തമായി കാണാൻ തുടങ്ങുന്നു, എന്നാൽ ചില സാധാരണ സെല്ലുകൾ നിലവിലുണ്ട്, അവ മിതമായ നിരക്കിൽ വളരുകയും വ്യാപിക്കുകയും ചെയ്യുന്നു.
- G3 - ഉയർന്ന ഗ്രേഡ് - നിങ്ങളുടെ സെല്ലുകൾ കുറച്ച് സാധാരണ സെല്ലുകൾക്കൊപ്പം തികച്ചും വ്യത്യസ്തമായി കാണപ്പെടുന്നു, അവ വേഗത്തിൽ വളരുകയും വ്യാപിക്കുകയും ചെയ്യുന്നു.
- G4 - ഉയർന്ന ഗ്രേഡ് - നിങ്ങളുടെ കോശങ്ങൾ സാധാരണയിൽ നിന്ന് വ്യത്യസ്തമായി കാണപ്പെടുന്നു, അവ അതിവേഗം വളരുകയും വ്യാപിക്കുകയും ചെയ്യുന്നു.
മറ്റ് ഗ്രേഡിംഗ് ഘടകങ്ങൾ
നിങ്ങൾക്ക് ഉണ്ടായിരിക്കാവുന്നതോ ഇല്ലാത്തതോ ആയ കുറഞ്ഞ, ഇടത്തരം അല്ലെങ്കിൽ ഉയർന്ന അപകടസാധ്യതയുള്ള ഘടകങ്ങളെ ആശ്രയിച്ച് HL-നെ 'അനുകൂലമായ' അല്ലെങ്കിൽ 'അനുകൂലമായ' ആയി കാണാൻ കഴിയും. ഈ അപകട ഘടകങ്ങൾ നിങ്ങൾ വാഗ്ദാനം ചെയ്യുന്ന ചികിത്സയുടെ തരത്തെയും ചികിത്സയോട് നിങ്ങൾ എങ്ങനെ പ്രതികരിക്കുന്നു എന്നതിനെയും സ്വാധീനിക്കും. ഇതിനെ 'റിസ്ക് അഡാപ്റ്റഡ്' തെറാപ്പി എന്ന് വിളിക്കുന്നു.
ഈ വിവരങ്ങളെല്ലാം നിങ്ങളുടെ ഡോക്ടർക്ക് നിങ്ങൾക്കുള്ള ഏറ്റവും മികച്ച ചികിത്സാരീതി തീരുമാനിക്കാൻ സഹായിക്കുന്നതിന് നല്ലൊരു ചിത്രം നൽകുന്നു.
ലളിതമായി പറഞ്ഞാൽ - സ്റ്റേജിംഗ് നോക്കുന്നു എവിടെ നിങ്ങളുടെ ഹോഡ്ജ്കിൻ ലിംഫോമ വളരുന്നു, ഗ്രേഡിംഗ് നോക്കുന്നു എങ്ങനെ നിങ്ങളുടെ ഹോഡ്ജ്കിൻ ലിംഫോമ വളരുകയാണ്.
നിങ്ങളുടെ ലിംഫോമ ജനിതകശാസ്ത്രം മനസ്സിലാക്കുന്നു
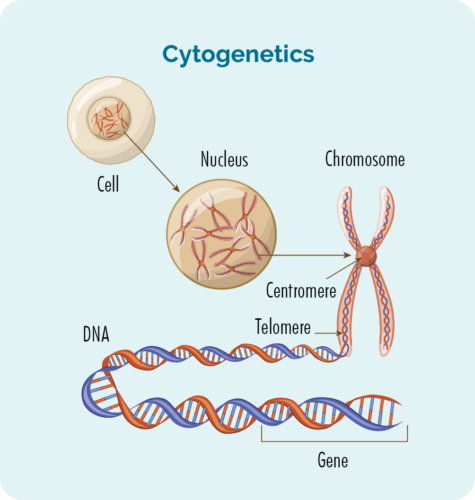
സൈറ്റോജെനെറ്റിക് ടെസ്റ്റുകൾ നിങ്ങളുടെ ക്രോമസോമുകളിലോ ജീനുകളിലോ മാറ്റങ്ങൾ കണ്ടെത്തും. നമുക്ക് സാധാരണയായി 23 ജോഡി ക്രോമസോമുകൾ ഉണ്ട്, അവ അവയുടെ വലുപ്പത്തിനനുസരിച്ച് അക്കമിട്ടിരിക്കുന്നു. നിങ്ങൾക്ക് HL ഉണ്ടെങ്കിൽ, നിങ്ങളുടെ ക്രോമസോമുകൾ അല്പം വ്യത്യസ്തമായി കാണപ്പെടാം.
എന്താണ് ജീനുകളും ക്രോമസോമുകളും
നമ്മുടെ ശരീരം നിർമ്മിക്കുന്ന ഓരോ കോശത്തിനും ഒരു ന്യൂക്ലിയസ് ഉണ്ട്, ന്യൂക്ലിയസിനുള്ളിൽ 23 ജോഡി ക്രോമസോമുകൾ ഉണ്ട്.
ഓരോ ക്രോമസോമും നമ്മുടെ ജീനുകൾ ഉൾക്കൊള്ളുന്ന ഡിഎൻഎയുടെ (ഡിയോക്സിറൈബോ ന്യൂക്ലിക് ആസിഡ്) നീണ്ട ഇഴകളിൽ നിന്നാണ് നിർമ്മിച്ചിരിക്കുന്നത്.
നമ്മുടെ ശരീരത്തിലെ എല്ലാ കോശങ്ങളും പ്രോട്ടീനുകളും നിർമ്മിക്കുന്നതിന് ആവശ്യമായ കോഡ് നമ്മുടെ ജീനുകൾ നൽകുന്നു, ഒപ്പം എങ്ങനെ കാണണമെന്നും പ്രവർത്തിക്കണമെന്നും അവരോട് പറയുന്നു.
ഈ ക്രോമസോമുകളിലോ ജീനുകളിലോ മ്യൂട്ടേഷൻ ഉണ്ടെങ്കിൽ, നിങ്ങളുടെ പ്രോട്ടീനുകളും കോശങ്ങളും ശരിയായി പ്രവർത്തിക്കില്ല.
കോശങ്ങൾക്കുള്ളിലെ ജനിതക മാറ്റങ്ങൾ (മ്യൂട്ടേഷനുകൾ അല്ലെങ്കിൽ വ്യതിയാനങ്ങൾ എന്ന് വിളിക്കപ്പെടുന്നു) കാരണം ലിംഫോസൈറ്റുകൾ ലിംഫോമ കോശങ്ങളായി മാറും. നിങ്ങൾക്ക് എന്തെങ്കിലും ജീൻ മ്യൂട്ടേഷനുകൾ ഉണ്ടോ എന്നറിയാൻ നിങ്ങളുടെ ലിംഫോമ ബയോപ്സി ഒരു സ്പെഷ്യലിസ്റ്റ് പാത്തോളജിസ്റ്റ് പരിശോധിച്ചേക്കാം.
എച്ച്എൽ മ്യൂട്ടേഷനുകൾ എങ്ങനെയിരിക്കും
HL കോശങ്ങളുടെ ഉപരിതലത്തിൽ ചില പ്രോട്ടീനുകൾ വളരുന്നതിന് കാരണമാകുന്ന വ്യത്യസ്ത ജീൻ അസാധാരണതകൾ ഗവേഷണം കണ്ടെത്തി. ഈ പ്രോട്ടീനുകൾ ലിംഫോമയെ നിങ്ങളുടെ രോഗപ്രതിരോധ സംവിധാനത്തിൽ നിന്ന് മറയ്ക്കാൻ സഹായിക്കും അല്ലെങ്കിൽ ക്യാൻസർ അനിയന്ത്രിതമായി വളരും.
- ചില ഹോഡ്ജ്കിൻ ലിംഫോമ സെല്ലുകൾ കോശ പ്രതലത്തിന് പുറത്ത് CD30 എന്ന പ്രോട്ടീന്റെ അമിതമായി (അമിതമായി പ്രകടിപ്പിക്കുന്നത്) അല്പം വ്യത്യസ്തമായി കാണപ്പെടാം.
- നിങ്ങൾക്ക് നോഡുലാർ ലിംഫോസൈറ്റ് പ്രിഡോമിനന്റ് ഹോഡ്ജ്കിൻ ലിംഫോമ (NLPHL) ഉണ്ടെങ്കിൽ, നിങ്ങളുടെ കോശങ്ങളുടെ പുറം ഉപരിതലത്തിൽ CD20 എന്ന പ്രോട്ടീൻ അമിതമായി വർധിപ്പിക്കാം.
- ചില ഹോഡ്ജ്കിൻ ലിംഫോമ സെല്ലുകൾക്ക് സെൽ ഉപരിതലത്തിൽ PD-L1 അല്ലെങ്കിൽ PD-L2 എന്ന് വിളിക്കുന്ന ഒരു "ഇമ്യൂൺ ചെക്ക്പോയിന്റ്" ഉണ്ടായിരിക്കാം. ഈ ഇമ്മ്യൂൺ ചെക്ക്പോയിന്റ് ലിംഫോമയെ നിങ്ങളുടെ രോഗപ്രതിരോധ സംവിധാനത്തിൽ നിന്ന് മറയ്ക്കാൻ സഹായിക്കുന്നു, അതിനാൽ സാധാരണ പോലെ ലിംഫോമയെ കണ്ടെത്താനും കൊല്ലാനും കഴിയില്ല.
ഈ മാറ്റങ്ങൾ പ്രധാനമാണ്, കാരണം നിങ്ങൾക്ക് ഏത് തരത്തിലുള്ള മരുന്നാണ് ലഭിക്കുന്നത് എന്നതിനെ അവ ബാധിക്കും.
നിങ്ങൾക്ക് ലഭിക്കുന്ന ചികിത്സയെ നിങ്ങളുടെ മ്യൂട്ടേഷനുകൾ എങ്ങനെ ബാധിക്കും
ചില ഹോഡ്ജ്കിൻ ലിംഫോമകൾ ഒരു മോണോക്ലോണൽ ആന്റിബോഡി (MAB) ഉപയോഗിച്ച് ചികിത്സിക്കാം, എന്നാൽ നിങ്ങളുടെ എച്ച്എൽ കോശങ്ങൾ ചില പ്രോട്ടീൻ മാർക്കറുകൾ അമിതമായി പ്രകടമാക്കിയാൽ മാത്രം മതി. നിങ്ങളുടെ ഹോഡ്ജ്കിൻ ലിംഫോമ കോശങ്ങൾ അമിതമായി പ്രകടമാകുകയാണെങ്കിൽ:
- CD30 നിങ്ങൾക്ക് പ്രത്യേകമായി CD30 ടാർഗെറ്റുചെയ്യുന്ന brentuximab vedotin എന്ന MAB വാഗ്ദാനം ചെയ്തേക്കാം.
- CD20 നിങ്ങൾക്ക് rituximab എന്ന് വിളിക്കപ്പെടുന്ന ഒരു MAB വാഗ്ദാനം ചെയ്തേക്കാം, അത് CD20 നെ പ്രത്യേകമായി ലക്ഷ്യമിടുന്നു. സിഡി 20 ക്ലാസിക്കൽ ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ കാൻസർ കോശങ്ങളിൽ കാണപ്പെടുന്നില്ല, എന്നാൽ നോഡുലാർ ലിംഫോസൈറ്റ്-പ്രബലമായ ഹോഡ്ജ്കിൻ ലിംഫോമയിലെ കോശങ്ങളിൽ (ഒപ്പം നോൺ-ഹോഡ്ജ്കിൻ ലിംഫോമകളും) കാണാവുന്നതാണ്.
- ഇമ്യൂൺ ചെക്ക്പോയിന്റ് PD-L1 അല്ലെങ്കിൽ PD-L2 നിങ്ങൾക്ക് പെംബ്രോലിസുമാബ് എന്ന് വിളിക്കുന്ന ഒരു MAB വാഗ്ദാനം ചെയ്തേക്കാം, ഇത് രോഗപ്രതിരോധ പരിശോധനയെ പ്രത്യേകമായി ലക്ഷ്യമിടുന്നു, ഇത് നിങ്ങളുടെ രോഗപ്രതിരോധ സംവിധാനത്തിന് ലിംഫോമയെ കൂടുതൽ ദൃശ്യമാക്കുന്നു.
ഹോഡ്ജ്കിൻ ലിംഫോമയ്ക്കുള്ള ചികിത്സ
ഹോഡ്ജ്കിൻ ലിംഫോമയ്ക്ക് നിരവധി വ്യത്യസ്ത ചികിത്സകൾ ലഭ്യമാണ്. നിങ്ങളുടെ പ്രായം, മൊത്തത്തിലുള്ള ആരോഗ്യം, നിങ്ങളുടെ ലിംഫോമയുടെ ഘട്ടം, ഗ്രേഡ് എന്നിവയുൾപ്പെടെ നിരവധി ഘടകങ്ങളെ ആശ്രയിച്ചിരിക്കും നിങ്ങൾക്കുള്ള ഏറ്റവും മികച്ച ചികിത്സ. നിങ്ങൾക്ക് ഉണ്ടായേക്കാവുന്ന മറ്റേതെങ്കിലും രോഗങ്ങളും അവയ്ക്കുള്ള ചികിത്സകളും നിങ്ങളുടെ ഡോക്ടർ പരിഗണിക്കും.
നിങ്ങൾ ചികിത്സ ആരംഭിക്കുന്നതിന് മുമ്പ്, നിങ്ങൾക്ക് വിളിക്കപ്പെടുന്ന കൂടുതൽ പരിശോധനകൾ ഉണ്ടാകും "അടിസ്ഥാന പരിശോധനകൾ". ഈ പരിശോധനകൾ ചെയ്യുന്നത് നിങ്ങൾ ചികിത്സയെ സഹിക്കാൻ പര്യാപ്തമാണെന്ന് ഉറപ്പുവരുത്തുന്നതിനാണ്, കൂടാതെ ചികിത്സ നിങ്ങളുടെ അവയവങ്ങൾക്ക് വളരെയധികം ദോഷം വരുത്തുന്നില്ലെന്ന് ഉറപ്പാക്കാൻ നിങ്ങളുടെ ഡോക്ടർ നിങ്ങളുടെ ചികിത്സയിലുടനീളം റഫർ ചെയ്യണം. നിങ്ങളുടെ പരിശോധനകൾ, നിങ്ങൾ ഏത് തരത്തിലുള്ള ചികിത്സയാണ് സ്വീകരിക്കേണ്ടത് എന്നതിനെ ആശ്രയിച്ചിരിക്കും.
നിങ്ങളുടെ ലിംഫോമയ്ക്ക് മുമ്പ് നിങ്ങൾ ചികിത്സ നടത്തിയിട്ടുണ്ടെങ്കിൽ, അത് നിങ്ങൾക്ക് എത്രത്തോളം നന്നായി പ്രവർത്തിച്ചുവെന്നും ഏതെങ്കിലും പാർശ്വഫലങ്ങൾ നിങ്ങൾക്ക് എത്രത്തോളം മോശമായിരുന്നുവെന്നും നിങ്ങളുടെ ഡോക്ടർ പരിഗണിക്കും. നിങ്ങളുടെ വ്യക്തിഗത സാഹചര്യങ്ങളെ അടിസ്ഥാനമാക്കി നിങ്ങൾക്ക് മികച്ച ചികിത്സാ ഓപ്ഷനുകൾ നൽകാൻ നിങ്ങളുടെ ഡോക്ടർക്ക് കഴിയും. എന്തുകൊണ്ടാണ് ഡോക്ടർ അവർ എടുത്ത തീരുമാനങ്ങൾ എടുത്തതെന്ന് നിങ്ങൾക്ക് ഉറപ്പില്ലെങ്കിൽ, അത് നിങ്ങളോട് വിശദീകരിക്കാൻ അവരോട് ആവശ്യപ്പെടുന്നത് ഉറപ്പാക്കുക - നിങ്ങളെ സഹായിക്കാൻ അവർ അവിടെയുണ്ട്.
ചുവടെയുള്ള ഒന്നോ അതിലധികമോ തരത്തിലുള്ള ചികിത്സ നിങ്ങൾക്ക് വാഗ്ദാനം ചെയ്തേക്കാം.
ഗുരുതരമായ രോഗം നേരിടുന്ന രോഗികൾക്കും കുടുംബങ്ങൾക്കും സഹായ പരിചരണം നൽകുന്നു. സപ്പോർട്ടീവ് കെയർ രോഗികൾക്ക് രോഗലക്ഷണങ്ങൾ കുറയ്ക്കാൻ സഹായിക്കും, കൂടാതെ അവരുടെ പരിചരണത്തിന്റെ ആ വശങ്ങളിൽ ശ്രദ്ധ ചെലുത്തുന്നതിലൂടെ യഥാർത്ഥത്തിൽ വേഗത്തിൽ മെച്ചപ്പെടാനും കഴിയും.
HL-നുള്ള ചികിത്സകൾ നിങ്ങളുടെ നല്ല രക്തകോശങ്ങളെ ബാധിക്കും, ഇത് നിങ്ങളെ സുഖപ്പെടുത്താൻ ആവശ്യമായ ആരോഗ്യമുള്ള രക്തകോശങ്ങൾ ഇല്ലാതിരിക്കാൻ ഇടയാക്കും. തൽഫലമായി, ഈ രക്തകോശങ്ങളുടെ അളവ് മെച്ചപ്പെടുത്തുന്നതിന് നിങ്ങൾക്ക് പായ്ക്ക് ചെയ്ത ചുവന്ന രക്താണുക്കളോ പ്ലേറ്റ്ലെറ്റുകളോ ഉള്ള ഒരു രക്തപ്പകർച്ച വാഗ്ദാനം ചെയ്തേക്കാം. നിങ്ങളുടെ വെളുത്ത രക്താണുക്കൾ വളരെ കുറവാണെങ്കിൽ - അല്ലെങ്കിൽ വളരെ കുറവായിരിക്കുമെന്ന് പ്രതീക്ഷിക്കുന്നുവെങ്കിൽ, ഈ കോശങ്ങൾ കൂടുതൽ ഉൽപ്പാദിപ്പിക്കുന്നതിന് നിങ്ങളുടെ അസ്ഥിമജ്ജയെ ഉത്തേജിപ്പിക്കാൻ സഹായിക്കുന്ന ഒരു കുത്തിവയ്പ്പ് നിങ്ങളുടെ വയറിലേക്ക് പോകാം. നിങ്ങളുടെ വെളുത്ത കോശങ്ങൾ വളരെ കുറവായിരിക്കുമ്പോൾ നിങ്ങൾക്ക് അണുബാധയുണ്ടെങ്കിൽ, ഏതെങ്കിലും അണുബാധകളെ ചെറുക്കാൻ നിങ്ങളെ സഹായിക്കുന്നതിന് നിങ്ങൾക്ക് ആൻറിബയോട്ടിക്കുകളും ആവശ്യമായി വന്നേക്കാം.
നിങ്ങളുടെ ആരോഗ്യത്തിന്റെ മറ്റ് മേഖലകളിൽ വൈദഗ്ധ്യമുള്ള വ്യത്യസ്ത സ്പെഷ്യലിസ്റ്റുകളെ കാണുന്നതും അല്ലെങ്കിൽ ഭാവിയിൽ നിങ്ങളുടെ ആരോഗ്യ സംരക്ഷണത്തിനായുള്ള നിങ്ങളുടെ ആഗ്രഹങ്ങളുടെ രൂപരേഖ തയ്യാറാക്കാൻ ഒരു അഡ്വാൻസ്ഡ് കെയർ പ്ലാൻ സൃഷ്ടിക്കാൻ നിങ്ങളെ സഹായിക്കുന്നതുപോലുള്ള ഭാവി പരിചരണത്തിനായി ആസൂത്രണം ചെയ്യുന്നതും പിന്തുണാ പരിചരണത്തിൽ ഉൾപ്പെട്ടേക്കാം. നിങ്ങൾക്ക് മെച്ചപ്പെടാത്ത ലക്ഷണങ്ങളോ പാർശ്വഫലങ്ങളോ ഉണ്ടെങ്കിൽ, സാധാരണ ചികിത്സകളിലൂടെ മെച്ചപ്പെട്ടിട്ടില്ലാത്ത വേദന, ഓക്കാനം തുടങ്ങിയ ലക്ഷണങ്ങൾ കൈകാര്യം ചെയ്യാൻ ബുദ്ധിമുട്ടുള്ള വിദഗ്ധരായ പാലിയേറ്റീവ് കെയർ ടീമുമായി നിങ്ങൾക്ക് ഒരു കൺസൾട്ടേഷൻ വാഗ്ദാനം ചെയ്യാം. ലിംഫോമയുടെ മൾട്ടി ഡിസിപ്ലിനറി മാനേജ്മെന്റിന്റെ ഭാഗമാണ് ഇവ.
ലിംഫോമ കോശങ്ങളെ നശിപ്പിക്കാനും ട്യൂമറുകൾ ചുരുക്കാനും ഉയർന്ന അളവിലുള്ള റേഡിയേഷൻ ഉപയോഗിക്കുന്ന ഒരു കാൻസർ ചികിത്സയാണ് റേഡിയേഷൻ തെറാപ്പി. റേഡിയേഷൻ നടത്തുന്നതിന് മുമ്പ്, നിങ്ങൾക്ക് ഒരു പ്ലാനിംഗ് സെഷൻ ഉണ്ടായിരിക്കും. റേഡിയേഷൻ തെറാപ്പിസ്റ്റുകൾക്ക് ലിംഫോമയിലേക്കുള്ള റേഡിയേഷൻ എങ്ങനെ ലക്ഷ്യമിടുന്നുവെന്നും ആരോഗ്യമുള്ള കോശങ്ങൾക്ക് കേടുപാടുകൾ വരുത്തുന്നത് ഒഴിവാക്കണമെന്നും ഈ സെഷൻ പ്രധാനമാണ്. റേഡിയേഷൻ തെറാപ്പി സാധാരണയായി 2-4 ആഴ്ചകൾക്കിടയിൽ നീണ്ടുനിൽക്കും. ഈ സമയത്ത്, നിങ്ങൾ ചികിത്സയ്ക്കായി ദിവസവും (തിങ്കൾ-വെള്ളി) റേഡിയേഷൻ സെന്ററിൽ പോകേണ്ടതുണ്ട്.
*നിങ്ങൾ റേഡിയേഷൻ സെന്ററിൽ നിന്ന് വളരെ ദൂരെയാണ് താമസിക്കുന്നതെങ്കിൽ, ചികിത്സയ്ക്കിടെ താമസിക്കാൻ ഒരു സ്ഥലത്തിന് സഹായം ആവശ്യമുണ്ടെങ്കിൽ, നിങ്ങൾക്ക് എന്ത് സഹായം ലഭ്യമാണ് എന്നതിനെക്കുറിച്ച് ഡോക്ടറുമായോ നഴ്സുമായോ സംസാരിക്കുക. നിങ്ങൾക്ക് നിങ്ങളുടെ സംസ്ഥാനത്തെ കാൻസർ കൗൺസിലുമായോ ലുക്കീമിയ ഫൗണ്ടേഷനുമായോ ബന്ധപ്പെടുകയും അവർക്ക് താമസിക്കാൻ എവിടെയെങ്കിലും സഹായിക്കാൻ കഴിയുമോ എന്ന് നോക്കുകയും ചെയ്യാം.
നിങ്ങൾക്ക് ഈ മരുന്നുകൾ ഒരു ടാബ്ലെറ്റായി കൂടാതെ/ അല്ലെങ്കിൽ ഒരു ക്യാൻസർ ക്ലിനിക്കിലോ ആശുപത്രിയിലോ നിങ്ങളുടെ സിരയിലേക്ക് (രക്തപ്രവാഹത്തിലേക്ക്) ഡ്രിപ്പായി (ഇൻഫ്യൂഷൻ) നൽകാം. വിവിധ കീമോ മരുന്നുകൾ ഒരു ഇമ്മ്യൂണോതെറാപ്പി മരുന്നിനൊപ്പം ചേർക്കാം. കീമോ അതിവേഗം വളരുന്ന കോശങ്ങളെ കൊല്ലുന്നു, അതിനാൽ പാർശ്വഫലങ്ങൾ ഉണ്ടാക്കുന്ന വേഗത്തിൽ വളരുന്ന നിങ്ങളുടെ നല്ല കോശങ്ങളെ ബാധിക്കുകയും ചെയ്യും.
നിങ്ങൾക്ക് ഒരു കാൻസർ ക്ലിനിക്കിലോ ആശുപത്രിയിലോ MAB ഇൻഫ്യൂഷൻ ഉണ്ടായിരിക്കാം. എംഎബികൾ ലിംഫോമ സെല്ലുമായി ബന്ധിപ്പിക്കുകയും വെളുത്ത രക്താണുക്കളുമായും പ്രോട്ടീനുകളുമായും പോരാടുന്ന മറ്റ് രോഗങ്ങളെ ക്യാൻസറിലേക്ക് ആകർഷിക്കുകയും ചെയ്യുന്നു, അതിനാൽ നിങ്ങളുടെ സ്വന്തം രോഗപ്രതിരോധ സംവിധാനത്തിന് എച്ച്എല്ലിനെതിരെ പോരാടാനാകും.
നിങ്ങളുടെ ലിംഫോമ കോശങ്ങളിൽ പ്രത്യേക പ്രോട്ടീനുകളോ മാർക്കറുകളോ ഉണ്ടെങ്കിൽ മാത്രമേ MABS പ്രവർത്തിക്കൂ.
ഇമ്മ്യൂൺ ചെക്ക്പോയിന്റ് ഇൻഹിബിറ്ററുകൾ (ഐസിഐ) ഒരു പുതിയ തരം മോണോക്ലോണൽ ആന്റിബോഡിയാണ് (എംഎബി) കൂടാതെ മറ്റ് എംഎബിഎസുകളിൽ നിന്ന് അൽപ്പം വ്യത്യസ്തമായി പ്രവർത്തിക്കുന്നു.
നിങ്ങളുടെ ട്യൂമർ സെല്ലുകളിൽ "ഇമ്യൂൺ ചെക്ക്പോസ്റ്റുകൾ" വികസിപ്പിച്ചെടുക്കുമ്പോൾ ICI-കൾ പ്രവർത്തിക്കുന്നു, അവ സാധാരണയായി നിങ്ങളുടെ ആരോഗ്യമുള്ള കോശങ്ങളിൽ മാത്രം കാണപ്പെടുന്നു. കോശം ആരോഗ്യകരവും സാധാരണവുമാണെന്ന് ഇമ്മ്യൂൺ ചെക്ക്പോയിന്റ് നിങ്ങളുടെ രോഗപ്രതിരോധ സംവിധാനത്തോട് പറയുന്നു, അതിനാൽ നിങ്ങളുടെ പ്രതിരോധ സംവിധാനം അതിനെ വെറുതെ വിടുന്നു.
ICI-കൾ ഇമ്മ്യൂൺ ചെക്ക്പോയിന്റിനെ തടഞ്ഞുകൊണ്ട് പ്രവർത്തിക്കുന്നു, അതിനാൽ നിങ്ങളുടെ ലിംഫോമ സെല്ലുകൾക്ക് ആരോഗ്യകരവും സാധാരണവുമായ കോശങ്ങളായി നടിക്കാൻ കഴിയില്ല. ഇത് നിങ്ങളുടെ സ്വന്തം രോഗപ്രതിരോധ സംവിധാനത്തെ ക്യാൻസറായി തിരിച്ചറിയാനും അവയ്ക്കെതിരായ ആക്രമണം ആരംഭിക്കാനും അനുവദിക്കുന്നു.
കീമോതെറാപ്പി ഒരു MAB-യുമായി സംയോജിപ്പിച്ചിരിക്കുന്നു (ഉദാഹരണത്തിന്, rituximab).
നിങ്ങൾക്ക് ഇവ ഒരു ടാബ്ലെറ്റായി അല്ലെങ്കിൽ നിങ്ങളുടെ സിരയിലേക്ക് ഇൻഫ്യൂഷൻ ആയി എടുക്കാം. ഓറൽ തെറാപ്പികൾ വീട്ടിൽ തന്നെ എടുക്കാം, ചിലർക്ക് ചെറിയ ആശുപത്രിയിൽ താമസം ആവശ്യമായി വരും. നിങ്ങൾക്ക് ഒരു ഇൻഫ്യൂഷൻ ഉണ്ടെങ്കിൽ, അത് ഒരു ഡേ ക്ലിനിക്കിലോ ആശുപത്രിയിലോ കഴിക്കാം. ടാർഗെറ്റഡ് തെറാപ്പികൾ ലിംഫോമ സെല്ലുമായി ബന്ധിപ്പിക്കുകയും കൂടുതൽ കോശങ്ങൾ വളരാനും ഉൽപ്പാദിപ്പിക്കാനും ആവശ്യമായ സിഗ്നലുകൾ തടയുന്നു. ഇത് ക്യാൻസറിന്റെ വളർച്ചയെ തടയുകയും ലിംഫോമ കോശങ്ങൾ മരിക്കുകയും ചെയ്യുന്നു.
നിങ്ങളുടെ രോഗബാധിതമായ അസ്ഥിമജ്ജയെ മാറ്റി പുതിയ ആരോഗ്യമുള്ള രക്തകോശങ്ങളായി വളരാൻ കഴിയുന്ന പുതിയ സ്റ്റെം സെല്ലുകൾ ഉപയോഗിച്ച് ഒരു സ്റ്റെം സെൽ അല്ലെങ്കിൽ മജ്ജ മാറ്റിവയ്ക്കൽ നടത്തുന്നു. അസ്ഥിമജ്ജ മാറ്റിവയ്ക്കൽ സാധാരണയായി എച്ച്എൽ ഉള്ള കുട്ടികൾക്ക് മാത്രമാണ് ചെയ്യുന്നത്, അതേസമയം സ്റ്റെം സെൽ ട്രാൻസ്പ്ലാൻറ് രണ്ട് കുട്ടികൾക്കും മുതിർന്നവർക്കും ചെയ്യുന്നു.
മജ്ജ മാറ്റിവയ്ക്കൽ ശസ്ത്രക്രിയയിൽ, സ്റ്റെം സെല്ലുകൾ അസ്ഥിമജ്ജയിൽ നിന്ന് നേരിട്ട് നീക്കംചെയ്യുന്നു, അവിടെ ഒരു സ്റ്റെം സെൽ ട്രാൻസ്പ്ലാൻറ് പോലെ, രക്തത്തിൽ നിന്ന് സ്റ്റെം സെല്ലുകൾ നീക്കംചെയ്യുന്നു.
നിങ്ങൾ കീമോതെറാപ്പി നടത്തിയതിന് ശേഷം ഒരു ദാതാവിൽ നിന്ന് മൂലകോശങ്ങൾ നീക്കം ചെയ്യപ്പെടുകയോ നിങ്ങളിൽ നിന്ന് ശേഖരിക്കുകയോ ചെയ്യാം.
നിങ്ങൾ ഒരു ദാതാവിൽ നിന്നാണ് മൂലകോശങ്ങൾ വരുന്നതെങ്കിൽ, അതിനെ വിളിക്കുന്നു അലോജെനിക് സ്റ്റെം സെൽ ട്രാൻസ്പ്ലാൻറ്.
നിങ്ങളുടെ സ്വന്തം മൂലകോശങ്ങൾ ശേഖരിക്കുകയാണെങ്കിൽ, അതിനെ വിളിക്കുന്നു ഓട്ടോലോഗസ് സ്റ്റെം സെൽ ട്രാൻസ്പ്ലാൻറ്.
അഫെറെസിസ് എന്ന പ്രക്രിയയിലൂടെയാണ് സ്റ്റെം സെല്ലുകൾ ശേഖരിക്കുന്നത്. നിങ്ങളെ (അല്ലെങ്കിൽ നിങ്ങളുടെ ദാതാവിനെ) ഒരു അഫെറെസിസ് മെഷീനുമായി ബന്ധിപ്പിച്ച് നിങ്ങളുടെ രക്തം നീക്കം ചെയ്യുകയും സ്റ്റെം സെല്ലുകൾ വേർതിരിച്ച് ഒരു ബാഗിൽ ശേഖരിക്കുകയും തുടർന്ന് നിങ്ങളുടെ ബാക്കിയുള്ള രക്തം നിങ്ങൾക്ക് തിരികെ നൽകുകയും ചെയ്യും.
നടപടിക്രമത്തിന് മുമ്പ്, നിങ്ങളുടെ എല്ലാ ലിംഫോമ കോശങ്ങളെയും നശിപ്പിക്കാൻ നിങ്ങൾക്ക് ഉയർന്ന ഡോസ് കീമോതെറാപ്പി അല്ലെങ്കിൽ ഫുൾ-ബോഡി റേഡിയോ തെറാപ്പി ലഭിക്കും. എന്നിരുന്നാലും ഈ ഉയർന്ന ഡോസ് ചികിത്സ നിങ്ങളുടെ അസ്ഥിമജ്ജയിലെ എല്ലാ കോശങ്ങളെയും നശിപ്പിക്കും. അങ്ങനെ ശേഖരിച്ച സ്റ്റെം സെല്ലുകൾ നിങ്ങൾക്ക് തിരികെ നൽകും (പറിച്ച് മാറ്റി). നിങ്ങളുടെ സിരയിലേക്ക് ഒരു ഡ്രിപ്പ് വഴി രക്തപ്പകർച്ച നൽകുന്നതുപോലെയാണ് ഇത് സംഭവിക്കുന്നത്.

ചികിത്സ ആരംഭിക്കുന്നു
നിങ്ങൾ ചികിത്സ ആരംഭിക്കുമ്പോൾ എന്ത് ചോദ്യങ്ങൾ ചോദിക്കണമെന്ന് അറിയാൻ പ്രയാസമാണ്. നിങ്ങൾക്കറിയില്ലെങ്കിൽ, നിങ്ങൾക്കറിയില്ല, എന്താണ് ചോദിക്കേണ്ടതെന്ന് നിങ്ങൾക്ക് എങ്ങനെ അറിയാനാകും?
ശരിയായ വിവരങ്ങൾ ഉള്ളത് നിങ്ങൾക്ക് കൂടുതൽ ആത്മവിശ്വാസം തോന്നാനും എന്താണ് പ്രതീക്ഷിക്കേണ്ടതെന്ന് അറിയാനും സഹായിക്കും. നിങ്ങൾക്ക് ആവശ്യമുള്ള കാര്യങ്ങൾക്കായി മുൻകൂട്ടി ആസൂത്രണം ചെയ്യാനും ഇത് നിങ്ങളെ സഹായിക്കും.
നിങ്ങൾക്ക് സഹായകരമെന്ന് തോന്നിയേക്കാവുന്ന ചോദ്യങ്ങളുടെ ഒരു ലിസ്റ്റ് ഞങ്ങൾ ഒരുമിച്ച് ചേർക്കുന്നു. തീർച്ചയായും, എല്ലാവരുടെയും സാഹചര്യം അദ്വിതീയമാണ്, അതിനാൽ ഈ ചോദ്യങ്ങൾ എല്ലാം ഉൾക്കൊള്ളുന്നില്ല, പക്ഷേ അവ ഒരു നല്ല തുടക്കം നൽകുന്നു.
നിങ്ങളുടെ ഡോക്ടർക്കുള്ള ചോദ്യങ്ങളുടെ പ്രിന്റ് ചെയ്യാവുന്ന PDF ഡൗൺലോഡ് ചെയ്യാൻ താഴെയുള്ള ലിങ്കിൽ ക്ലിക്ക് ചെയ്യുക.
നിങ്ങളുടെ ഡോക്ടറോട് ചോദിക്കാനുള്ള ചോദ്യങ്ങൾ ഡൗൺലോഡ് ചെയ്യാൻ ഇവിടെ ക്ലിക്ക് ചെയ്യുക
നിങ്ങൾ ആദ്യമായി ചികിത്സ ആരംഭിക്കുന്നതിനെ ഫസ്റ്റ്-ലൈൻ ചികിത്സ എന്ന് വിളിക്കുന്നു. നിങ്ങളുടെ ഫസ്റ്റ്-ലൈൻ ചികിത്സ പൂർത്തിയാക്കിക്കഴിഞ്ഞാൽ, നിങ്ങൾക്ക് വീണ്ടും ചികിത്സ ആവശ്യമായി വരില്ല, എന്നാൽ ചിലർക്ക് ഉടൻ തന്നെ കൂടുതൽ ചികിത്സ ആവശ്യമായി വന്നേക്കാം, മറ്റുള്ളവർ കൂടുതൽ ചികിത്സ ആവശ്യമായി വരുന്നതിന് മുമ്പ് മാസങ്ങളോ വർഷങ്ങളോ ചികിത്സയില്ലാതെ പോയേക്കാം.
ക്ലാസിക്കൽ ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ ആദ്യഘട്ട ചികിത്സ
ചികിത്സയുടെ തരം ഇനിപ്പറയുന്നവയെ ആശ്രയിച്ചിരിക്കുന്നു:
- നിങ്ങൾക്ക് ഉള്ള ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ തരം
- നിങ്ങളുടെ ലിംഫോമയുടെ ഘട്ടവും ഗ്രേഡും
- നിങ്ങളുടെ പ്രായവും മൊത്തത്തിലുള്ള ആരോഗ്യവും
- നിങ്ങൾക്ക് ഉള്ള മറ്റേതെങ്കിലും അസുഖങ്ങൾ അല്ലെങ്കിൽ നിങ്ങൾ കഴിക്കുന്ന മരുന്നുകൾ
- നിങ്ങളുടെ ഓപ്ഷനുകളെക്കുറിച്ച് ഡോക്ടറുമായി സംസാരിച്ചതിന് ശേഷം നിങ്ങളുടെ മുൻഗണന.
നിങ്ങൾ ആദ്യം ചികിത്സ ആരംഭിക്കുമ്പോൾ നിങ്ങൾക്ക് ആവശ്യമായേക്കാവുന്ന കൂടുതൽ സാധാരണമായ ചില ചികിത്സകൾ ചുവടെ വിവരിച്ചിരിക്കുന്നു.
റേഡിയേഷൻ ചികിത്സ
റേഡിയേഷൻ കീമോതെറാപ്പി ഉപയോഗിച്ചോ അല്ലെങ്കിൽ സ്വന്തമായി നൽകാം.
കീമോതെറാപ്പി
നിങ്ങൾക്ക് ചികിത്സ ആരംഭിക്കണമെങ്കിൽ, നിങ്ങൾക്ക് ഒന്നിലധികം മരുന്നുകൾ ഉണ്ടായിരിക്കാം, കൂടാതെ മോണോക്ലോണൽ ആൻറിബോഡി അല്ലെങ്കിൽ ഇമ്മ്യൂൺ ചെക്ക്പോയിന്റ് ഇൻഹിബിറ്ററായ വിവിധ തരത്തിലുള്ള കീമോതെറാപ്പിയും ഉൾപ്പെടുത്താം. നിങ്ങൾക്ക് ഈ ചികിത്സകൾ ഉള്ളപ്പോൾ, നിങ്ങൾക്ക് അവ സൈക്കിളിൽ ഉണ്ടാകും. അതിനർത്ഥം നിങ്ങൾക്ക് ചികിത്സ ഉണ്ടാകും, പിന്നെ ഒരു ഇടവേള, പിന്നെ മറ്റൊരു റൗണ്ട് (സൈക്കിൾ) ചികിത്സ.
എബിവിഡി
എച്ച്എൽ ഉള്ള ആളുകൾക്ക് ഉപയോഗിക്കുന്ന ഒരു സാധാരണ ചികിത്സാ പ്രോട്ടോക്കോൾ ആണ് ABVD. ഡോക്സോറൂബിസിൻ, ബ്ലോമൈസിൻ, വിൻബ്ലാസ്റ്റിൻ, ഡാകാർബാസിൻ എന്നീ കീമോതെറാപ്പി മരുന്നുകളുടെ സംയോജനമാണിത്.
BEACOPP വർദ്ധിച്ചു
എച്ച്എൽ ഉള്ള ചില ആളുകൾക്ക് ഉപയോഗിക്കുന്ന മറ്റൊരു പ്രോട്ടോക്കോൾ ആണ് എസ്കലേറ്റഡ് BEACOPP. ബ്ലോമൈസിൻ, എറ്റോപോസൈഡ്, ഡോക്സോറൂബിസിൻ, സൈക്ലോഫോസ്ഫാമൈഡ്, വിൻക്രിസ്റ്റിൻ, പ്രോകാർബാസിൻ എന്നീ കീമോതെറാപ്പി മരുന്നുകളുടെ സംയോജനമാണിത്. പ്രെഡ്നിസോലോൺ എന്ന സ്റ്റിറോയിഡ് മരുന്നും നിങ്ങൾക്ക് നൽകും. ഈ മരുന്നുകളെല്ലാം നിങ്ങൾക്ക് ഒരു ദിവസം നൽകില്ല, എന്നാൽ നിങ്ങൾക്ക് അവ 8 ദിവസത്തിൽ കൂടുതൽ ലഭിക്കും. നിങ്ങൾക്ക് 2 ആഴ്ചത്തേക്ക് സ്റ്റിറോയിഡ് ലഭിക്കും, തുടർന്ന് ഒരു ഇടവേള, തുടർന്ന് നിങ്ങളുടെ അടുത്ത സൈക്കിൾ ആരംഭിക്കുക.
BrECADD
നിങ്ങൾക്ക് ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ വിപുലമായ ഘട്ടമുണ്ടെങ്കിൽ BrECADD ഉപയോഗിച്ചേക്കാം. ഇത് വളരെ നല്ല ഫലങ്ങൾ കാണിച്ചു, പലരും സുഖം പ്രാപിച്ചു അല്ലെങ്കിൽ ദീർഘകാല മോചനത്തിലേക്ക് പോകുന്നു. പ്രോട്ടോക്കോളിൽ കീമോതെറാപ്പിയും എ സംയോജിത മോണോക്ലോണൽ ആന്റിബോഡി ബ്രെന്റൂക്സിമാബ് വെഡോട്ടിൻ എന്ന് വിളിക്കുന്നു. ബ്രെന്റൂക്സിമാബ് ആന്റിബോഡിയിൽ ഘടിപ്പിച്ചിരിക്കുന്ന ഒരു രാസവസ്തുവാണ് വെഡോട്ടിൻ, ഇത് ലിംഫോമ കോശങ്ങൾക്ക് വിഷമാണ്.
ഈ പ്രോട്ടോക്കോളിലെ കീമോതെറാപ്പി മരുന്നുകളിൽ എറ്റോപോസൈഡ്, സൈക്ലോഫോസ്ഫാമൈഡ്, ഡോക്സോറൂബിസിൻ, ഡാകാർബാസിൻ എന്നിവ ഉൾപ്പെടുന്നു. നിങ്ങൾക്ക് ഡെക്സമെതസോൺ എന്ന സ്റ്റിറോയിഡും ഉണ്ടാകും.
ജാഗ്രത
നിങ്ങൾക്ക് ഒരു ചികിത്സ ഉണ്ടെങ്കിൽ ബ്ലീമിസിൻ, ഭാവിയിൽ നിങ്ങൾക്ക് ഉയർന്ന ഫ്ലോ ഓക്സിജൻ ഇല്ലെന്ന് ശുപാർശ ചെയ്തേക്കാം. ഉയർന്ന പ്രവാഹമുള്ള ഓക്സിജൻ ബ്ലോമൈസിൻ ബാധിച്ച ചിലരുടെ ശ്വാസകോശത്തിൽ പാടുകൾ ഉണ്ടാക്കിയിട്ടുണ്ട്.
ഭാവിയിൽ നിങ്ങൾക്ക് ശ്വസിക്കാൻ സഹായം ആവശ്യമുണ്ടെങ്കിൽ, നിങ്ങൾക്ക് ഇപ്പോഴും മെഡിക്കൽ വായു അല്ലെങ്കിൽ മറ്റ് ഇതരമാർഗങ്ങൾ ഉപയോഗിച്ച് ചികിത്സ നടത്താം. ചില സന്ദർഭങ്ങളിൽ, ആനുകൂല്യങ്ങൾ അപകടസാധ്യതകളേക്കാൾ കൂടുതലാണെങ്കിൽ, ഉയർന്ന ഫ്ലോ ഓക്സിജൻ നൽകാൻ നിങ്ങളുടെ ഡോക്ടർ ഇപ്പോഴും വാഗ്ദാനം ചെയ്തേക്കാം. എന്നിരുന്നാലും, ഞങ്ങൾ അത് ശുപാർശ ചെയ്യുന്നു നിങ്ങൾ എപ്പോഴെങ്കിലും ബ്ലോമൈസിൻ ചികിത്സ നടത്തിയിട്ടുണ്ടെങ്കിൽ, നിങ്ങളുടെ എല്ലാ ഡോക്ടർമാരെയും നഴ്സുമാരെയും അറിയിക്കുക.
ചില ആശുപത്രികൾ നിങ്ങൾക്ക് ഒരു ചുവന്ന നെയിം ബാൻഡ് നൽകുകയും ഒരു അലർജിയായി ഓക്സിജൻ ഇറക്കുകയും ചെയ്തേക്കാം. ഇത് ഒരു അലർജിയല്ല, മറിച്ച് മാസ്കിലൂടെയോ മൂക്കിലൂടെയോ നിങ്ങൾക്ക് ഓക്സിജൻ നൽകരുതെന്ന ഓർമ്മപ്പെടുത്തലാണ് എന്ന് അറിയേണ്ടത് പ്രധാനമാണ്.
ക്ലിനിക്കൽ പരീക്ഷണങ്ങൾ
എല്ലായ്പ്പോഴും ധാരാളം ക്ലിനിക്കൽ പരീക്ഷണങ്ങൾ നടക്കുന്നുണ്ട്, ആവശ്യമായ മാനദണ്ഡങ്ങൾ നിങ്ങൾ പാലിക്കുകയാണെങ്കിൽ നിങ്ങൾക്ക് ഒരു ക്ലിനിക്കൽ ട്രയലിൽ ചേരാൻ കഴിഞ്ഞേക്കും. ഇവയെക്കുറിച്ച് നിങ്ങളുടെ ഡോക്ടറോട് ചോദിക്കുക. ക്ലിനിക്കൽ പരീക്ഷണങ്ങളെക്കുറിച്ചുള്ള കൂടുതൽ വിവരങ്ങൾ നിങ്ങൾക്ക് വേണമെങ്കിൽ, ദയവായി ഞങ്ങളുടെ കാണുക ക്ലിനിക്കൽ ട്രയലുകൾ വെബ്പേജ് ഇവിടെ മനസ്സിലാക്കുന്നു
രണ്ടാം നിര ചികിത്സ
നിരവധി ആളുകൾ അവരുടെ ആദ്യ-വരി ചികിത്സയിലൂടെ സുഖം പ്രാപിക്കുന്നു, എന്നാൽ ചിലർക്ക്, ആദ്യ-വരി ചികിത്സ പ്രതീക്ഷിച്ചതുപോലെ പ്രവർത്തിച്ചേക്കില്ല. ഇതിനെ 'റഫ്രാക്ടറി' രോഗം എന്ന് വിളിക്കുന്നു. മറ്റുള്ളവർക്ക് ഫസ്റ്റ്-ലൈൻ ചികിത്സയിൽ നിന്ന് നല്ല ഫലം ഉണ്ടായേക്കാം, എന്നാൽ മാസങ്ങളോ വർഷങ്ങളോ കഴിഞ്ഞ്, എച്ച്എൽ തിരികെ വന്നേക്കാം. ഇതിനെ 'റീലാപ്സ്' എന്ന് വിളിക്കുന്നു. നിങ്ങൾക്ക് റിഫ്രാക്റ്ററി അല്ലെങ്കിൽ വീണ്ടും എച്ച്എൽ ഉണ്ടെങ്കിൽ, നിങ്ങൾക്ക് വീണ്ടും ചികിത്സ ആവശ്യമായി വന്നേക്കാം. ഇതിനെ രണ്ടാം നിര ചികിത്സ എന്ന് വിളിക്കുന്നു. നിങ്ങൾക്ക് രണ്ടാം നിര ചികിത്സ ആവശ്യമാണെങ്കിൽ, നിങ്ങൾ ആദ്യമായി ചികിത്സ ആരംഭിക്കുന്നതിന് മുമ്പ് ചെയ്തതുപോലെ, നിങ്ങൾക്ക് വീണ്ടും സ്റ്റേജിംഗ് ടെസ്റ്റുകൾ നടത്തേണ്ടി വന്നേക്കാം.
രണ്ടാം നിര ചികിത്സയുടെ തരങ്ങൾ
രണ്ടാം നിര ചികിത്സയിൽ ഉൾപ്പെടാം:
- ഉയർന്ന ഡോസ് കീമോതെറാപ്പി, തുടർന്ന് സ്റ്റെം സെൽ ട്രാൻസ്പ്ലാൻറ്
- വ്യത്യസ്ത തരം കീമോതെറാപ്പി (ഐജിഇവി - പ്രെഡ്നിസോലോൺ, വിനോറെൽബൈൻ, ജെംസിറ്റാബിൻ, ഐഫോസ്ഫാമൈഡ്, മെസ്ന, പെഗ്ഫിൽഗ്രാസ്റ്റിം എന്നിവ പോലുള്ളവ)
- ഒരു മോണോക്ലോണൽ ആന്റിബോഡി അല്ലെങ്കിൽ ഇമ്യൂൺ ചെക്ക്പോയിന്റ് ഇൻഹിബിറ്റർ (ബ്രെന്റൂക്സിമാബ് വെഡോട്ടിൻ അല്ലെങ്കിൽ പെംബ്രോലിസുമാബ് പോലുള്ളവ)
- റേഡിയോ തെറാപ്പി
- അല്ലെങ്കിൽ നിങ്ങൾ ഒരു ക്ലിനിക്കൽ ട്രയലിനും യോഗ്യനായിരിക്കാം - ഇവയെക്കുറിച്ച് നിങ്ങളുടെ ഡോക്ടറോട് ചോദിക്കുക.
വളരെ അപൂർവമായ ചില സന്ദർഭങ്ങളിൽ, ഹോഡ്ജ്കിൻ ലിംഫോമ വീണ്ടും വരുമ്പോൾ, അത് അതിന്റെ രൂപഭാവം മാറ്റിയിരിക്കാം. ചില ഹോഡ്ജ്കിൻ ലിംഫോമകൾ, അവ വീണ്ടും സംഭവിക്കുമ്പോൾ, കോശ പ്രതലത്തിൽ പ്രോട്ടീൻ CD20 വികസിപ്പിച്ചേക്കാം, നിങ്ങൾ ആദ്യം രോഗനിർണയം നടത്തിയപ്പോൾ CD20 അമിതമായി പ്രകടമാക്കിയില്ലെങ്കിലും. ഈ സാഹചര്യത്തിൽ, ഹോഡ്ജ്കിൻ ലിംഫോമ നോൺ-ഹോഡ്ജ്കിൻ ലിംഫോമ പോലെ കാണപ്പെടുന്നതിനാൽ ചികിത്സ അല്പം മാറിയേക്കാം. എന്നാൽ വീണ്ടും, ഇത് വളരെ അപൂർവമാണ്, ഇത് നിങ്ങൾക്ക് സംഭവിക്കുകയാണെങ്കിൽ, അത് ചികിത്സിക്കുന്നതിനുള്ള ഏറ്റവും നല്ല മാർഗത്തെക്കുറിച്ച് നിങ്ങളോട് സംസാരിക്കാൻ നിങ്ങളുടെ ഡോക്ടർക്ക് കഴിയും.
മൂന്നാം ലൈൻ തെറാപ്പി
ചില ആളുകൾക്ക്, മൂന്നാമത്തെയും നാലാമത്തെയും ചികിത്സ ആവശ്യമായി വന്നേക്കാം. മുകളിലുള്ള ചികിത്സകളുടെ സംയോജനം ഇതിൽ ഉൾപ്പെടാം. നിങ്ങളുടെ വ്യക്തിഗത സാഹചര്യത്തിന് ഏറ്റവും മികച്ച ഓപ്ഷനുകളെക്കുറിച്ച് നിങ്ങളുടെ ഡോക്ടർക്ക് നിങ്ങളോട് സംസാരിക്കാൻ കഴിയും.
വിവിധ ചികിത്സാ പ്രോട്ടോക്കോളുകളെക്കുറിച്ചുള്ള കൂടുതൽ വിവരങ്ങൾ ഇതിലൂടെ കാണാൻ കഴിയും eviQ ഇവിടെ.
ക്ലിനിക്കൽ പരീക്ഷണങ്ങൾ
ഭാവിയിൽ ഹോഡ്ജ്കിൻ ലിംഫോമയുള്ള ആളുകൾക്ക് ചികിത്സ മെച്ചപ്പെടുത്തുന്നതിനുള്ള പുതിയ മരുന്നുകൾ അല്ലെങ്കിൽ മരുന്നുകളുടെ സംയോജനം കണ്ടെത്തുന്നതിനുള്ള ഒരു പ്രധാന പ്രക്രിയയാണ് ക്ലിനിക്കൽ പരീക്ഷണങ്ങൾ. ട്രയലിന് പുറത്ത് നിങ്ങൾക്ക് ലഭിക്കാത്ത ഒരു പുതിയ മരുന്ന്, മരുന്നുകളുടെ സംയോജനം അല്ലെങ്കിൽ മറ്റ് ചികിത്സകൾ എന്നിവ പരീക്ഷിക്കുന്നതിനുള്ള അവസരവും അവർക്ക് വാഗ്ദാനം ചെയ്യാനാകും. ഹോഡ്ജ്കിൻ ലിംഫോമയ്ക്കുള്ള ചില ക്ലിനിക്കൽ പരീക്ഷണങ്ങൾ CAR-T സെൽ തെറാപ്പി പരിശോധിക്കുന്നു, ഇത് HL ഉള്ള ആളുകൾക്ക് ഫലപ്രദമാകുമോ എന്നറിയാൻ.
HL-നുള്ള ചികിത്സ, ചികിത്സയ്ക്ക് ശേഷം മാസങ്ങൾ മുതൽ വർഷങ്ങൾ വരെ നീണ്ടുനിൽക്കുന്ന പാർശ്വഫലങ്ങളോ വിട്ടുമാറാത്ത ആരോഗ്യാവസ്ഥകളോ അവശേഷിപ്പിക്കും. ചില ക്ലിനിക്കൽ ട്രയലുകളുടെ മറ്റ് ലക്ഷ്യങ്ങൾ, ചികിത്സയിൽ നിന്നുള്ള ഈ വൈകിയ ഇഫക്റ്റുകളും മറ്റ് നിലവിലുള്ള പാർശ്വഫലങ്ങളും എങ്ങനെ കുറയ്ക്കാം എന്ന് നോക്കുക എന്നതാണ്.
ഒരു ക്ലിനിക്കൽ ട്രയലിൽ പങ്കെടുക്കാൻ നിങ്ങൾക്ക് താൽപ്പര്യമുണ്ടെങ്കിൽ, നിങ്ങൾക്ക് എന്ത് ക്ലിനിക്കൽ ട്രയലുകൾക്കാണ് യോഗ്യതയെന്ന് ഡോക്ടറോട് ചോദിക്കുക. നിങ്ങൾക്ക് ഞങ്ങളുടെ 'അണ്ടർസ്റ്റാൻഡിംഗ് ക്ലിനിക്കൽ ട്രയലുകൾ' ഫാക്റ്റ് ഷീറ്റും വായിക്കാം, അത് ക്ലിനിക്കൽ ട്രയൽ കണ്ടെത്താൻ നിങ്ങൾക്ക് സന്ദർശിക്കാവുന്ന വെബ്സൈറ്റുകളും ലിസ്റ്റുചെയ്യുന്നു. ക്ലിക്ക് ചെയ്യുക ഇവിടെ ഞങ്ങളുടെ വസ്തുത ഷീറ്റിലേക്ക് ലിങ്ക് ചെയ്യാൻ.
ചികിത്സയുടെ സാധാരണ പാർശ്വഫലങ്ങൾ
HL-നുള്ള നിങ്ങളുടെ ചികിത്സയിൽ നിന്ന് നിങ്ങൾക്ക് ലഭിക്കാവുന്ന നിരവധി പാർശ്വഫലങ്ങൾ ഉണ്ട്. നിങ്ങളുടെ ചികിത്സ ആരംഭിക്കുന്നതിന് മുമ്പ്, നിങ്ങളുടെ ഡോക്ടറോ നഴ്സോ നിങ്ങൾ അനുഭവിച്ചേക്കാവുന്ന എല്ലാ പാർശ്വഫലങ്ങളും വിശദീകരിക്കണം. നിങ്ങൾക്ക് അവയെല്ലാം ലഭിച്ചേക്കില്ല, എന്നാൽ എന്താണ് ശ്രദ്ധിക്കേണ്ടതെന്നും എപ്പോൾ ഡോക്ടറെ ബന്ധപ്പെടണമെന്നും അറിയേണ്ടത് പ്രധാനമാണ്. അർദ്ധരാത്രിയിലോ വാരാന്ത്യത്തിലോ നിങ്ങളുടെ ഡോക്ടർ ലഭ്യമല്ലാത്തപ്പോൾ നിങ്ങൾ സുഖം പ്രാപിച്ചാൽ ആരെയാണ് ബന്ധപ്പെടേണ്ടതെന്ന കോൺടാക്റ്റ് വിശദാംശങ്ങൾ നിങ്ങളുടെ പക്കലുണ്ടെന്ന് ഉറപ്പാക്കുക.
ചികിത്സയുടെ ഏറ്റവും സാധാരണമായ പാർശ്വഫലങ്ങളിലൊന്ന് നിങ്ങളുടെ രക്തത്തിന്റെ എണ്ണത്തിലെ മാറ്റമാണ്. ഏതൊക്കെ രക്തകോശങ്ങളെ ബാധിച്ചേക്കാമെന്നും അത് നിങ്ങളെ എങ്ങനെ ബാധിക്കുമെന്നും വിവരിക്കുന്ന ഒരു പട്ടിക ചുവടെയുണ്ട്.
എച്ച്എൽ ചികിത്സ ബാധിച്ച രക്തകോശങ്ങൾ
വെളുത്ത രക്താണുക്കള് | ചുവന്ന രക്താണുക്കൾ | പ്ലേറ്റ്ലെറ്റുകൾ (രക്തകോശങ്ങളും) | |
മെഡിക്കൽ നാമം | ന്യൂട്രോഫിലുകളും ലിംഫോസൈറ്റുകളും | എറിത്രോസൈറ്റ് | പ്ലേറ്റ്ലറ്റുകൾ |
അവർ എന്തുചെയ്യും? | അണുബാധയ്ക്കെതിരെ പോരാടുക | ഓക്സിജൻ കൊണ്ടുപോകുക | രക്തസ്രാവം നിർത്തുക |
ഒരു കുറവിനെ എന്താണ് വിളിക്കുന്നത്? | ന്യൂട്രോപീനിയ & ലിംഫോപീനിയ | അനീമിയ | തംബോബോസൈറ്റോപനിയ |
ഇത് എന്റെ ശരീരത്തെ എങ്ങനെ ബാധിക്കും? | നിങ്ങൾക്ക് കൂടുതൽ അണുബാധകൾ ലഭിക്കും, ആൻറിബയോട്ടിക്കുകൾ കഴിച്ചാലും അവയിൽ നിന്ന് മുക്തി നേടാൻ പ്രയാസമുണ്ടാകാം. | നിങ്ങൾക്ക് വിളറിയ ചർമ്മം, ക്ഷീണം, ശ്വാസം മുട്ടൽ, ജലദോഷം, തലകറക്കം എന്നിവ അനുഭവപ്പെടാം. | നിങ്ങൾക്ക് എളുപ്പത്തിൽ ചതവുണ്ടാകാം, അല്ലെങ്കിൽ മുറിവുണ്ടായാൽ പെട്ടെന്ന് നിർത്താതെ രക്തസ്രാവമുണ്ടാകാം. |
ഇത് പരിഹരിക്കാൻ എന്റെ ചികിത്സിക്കുന്ന ടീം എന്ത് ചെയ്യും? | നിങ്ങളുടെ ലിംഫോമ ചികിത്സ വൈകിപ്പിക്കുക. പുതിയ വെളുത്ത രക്താണുക്കൾ ഉത്പാദിപ്പിക്കാൻ നിങ്ങളുടെ അസ്ഥിമജ്ജയെ ഉത്തേജിപ്പിക്കുന്ന ഒരു മരുന്ന് ഉപയോഗിച്ച് നിങ്ങളുടെ വയറിൽ ഒരു കുത്തിവയ്പ്പ് നൽകിയേക്കാം. നിങ്ങൾക്ക് അണുബാധയുണ്ടെങ്കിൽ വാക്കാലുള്ളതോ ഇൻട്രാവണസ് ആയതോ ആയ ആൻറിബയോട്ടിക്കുകൾ നൽകുക. | നിങ്ങളുടെ ലിംഫോമ ചികിത്സ വൈകിപ്പിക്കുക. നിങ്ങളുടെ കോശങ്ങളുടെ എണ്ണം വളരെ കുറവാണെങ്കിൽ ചുവന്ന രക്താണുക്കളുടെ രക്തപ്പകർച്ച നൽകുക. | നിങ്ങളുടെ ലിംഫോമ ചികിത്സ വൈകിപ്പിക്കുക. നിങ്ങളുടെ കോശങ്ങളുടെ എണ്ണം വളരെ കുറവാണെങ്കിൽ നിങ്ങൾക്ക് പ്ലേറ്റ്ലെറ്റ് ട്രാൻസ്ഫ്യൂഷൻ നൽകുക. |
HL-നുള്ള ചികിത്സയുടെ മറ്റ് സാധാരണ പാർശ്വഫലങ്ങൾ
HL ചികിത്സയുടെ മറ്റു ചില സാധാരണ പാർശ്വഫലങ്ങളുടെ ഒരു ലിസ്റ്റ് താഴെ കൊടുത്തിരിക്കുന്നു. ഇപ്പോൾ എല്ലാ ചികിത്സകളും ഈ ലക്ഷണങ്ങൾക്ക് കാരണമാകുമെന്നത് ശ്രദ്ധിക്കേണ്ടതാണ്, കൂടാതെ നിങ്ങളുടെ വ്യക്തിഗത ചികിത്സയ്ക്ക് കാരണമാകുന്ന പാർശ്വഫലങ്ങളെക്കുറിച്ച് ഡോക്ടറുമായോ നേഴ്സുമായോ നിങ്ങൾ സംസാരിക്കണം.
- വയറ്റിൽ അസുഖം (ഓക്കാനം), ഛർദ്ദി എന്നിവ അനുഭവപ്പെടുന്നു.
- വല്ലാത്ത വായിൽ (മ്യൂക്കോസിറ്റിസ്) കാര്യങ്ങളുടെ രുചി മാറ്റുക.
- മലബന്ധം അല്ലെങ്കിൽ വയറിളക്കം (കഠിനമായതോ വെള്ളമുള്ളതോ ആയ പൂ) പോലുള്ള കുടൽ പ്രശ്നങ്ങൾ.
- ക്ഷീണം, അല്ലെങ്കിൽ ഒരു വിശ്രമത്തിനും ഉറക്കത്തിനും ശേഷം മെച്ചപ്പെടാത്ത ഊർജ്ജത്തിന്റെ അഭാവം (ക്ഷീണം).
- പേശികളും (മ്യാൽജിയ) സന്ധികളും (ആർത്രാൽജിയ) വേദനയും വേദനയും.
- മുടി കൊഴിച്ചിലും കനംകുറഞ്ഞതും (അലോപ്പീസിയ) - ചില ചികിത്സകളിലൂടെ മാത്രം.
- മനസ്സിന്റെ മൂടൽമഞ്ഞ്, കാര്യങ്ങൾ ഓർക്കാനുള്ള ബുദ്ധിമുട്ട് (ചീമോ ബ്രെയിൻ).
- ഇക്കിളി, കുറ്റി, സൂചികൾ അല്ലെങ്കിൽ വേദന (ന്യൂറോപ്പതി) പോലെ നിങ്ങളുടെ കൈകളിലും കാലുകളിലും സംവേദനം മാറി.
- കുറഞ്ഞ ഫെർട്ടിലിറ്റി അല്ലെങ്കിൽ ആദ്യകാല ആർത്തവവിരാമം (ജീവിതത്തിലെ മാറ്റം).
ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ പ്രവചനം - ചികിത്സ അവസാനിക്കുമ്പോൾ എന്ത് സംഭവിക്കും
നിങ്ങളുടെ രോഗത്തിന്റെ സാധ്യത, ചികിത്സയോട് അത് എങ്ങനെ പ്രതികരിക്കും, ചികിത്സയ്ക്കിടയിലും ശേഷവും നിങ്ങൾ എങ്ങനെ പ്രവർത്തിക്കും എന്നിവയെ വിവരിക്കാൻ ഉപയോഗിക്കുന്ന പദമാണ് പ്രവചനം.
നിങ്ങളുടെ പ്രവചനത്തിന് കാരണമാകുന്ന നിരവധി ഘടകങ്ങളുണ്ട്, കൂടാതെ രോഗനിർണയത്തെക്കുറിച്ച് മൊത്തത്തിലുള്ള ഒരു പ്രസ്താവന നൽകാൻ കഴിയില്ല. എന്നിരുന്നാലും, ഹോഡ്ജ്കിൻ ലിംഫോമ പലപ്പോഴും ചികിത്സയോട് നന്നായി പ്രതികരിക്കുകയും ഈ ക്യാൻസറുള്ള പല രോഗികളും സുഖപ്പെടുത്തുകയും ചെയ്യും - അതായത് ചികിത്സയ്ക്ക് ശേഷം, നിങ്ങളുടെ ശരീരത്തിൽ ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ ലക്ഷണമില്ല.
പ്രവചനത്തെ സ്വാധീനിക്കുന്ന ഘടകങ്ങൾ
നിങ്ങളുടെ പ്രവചനത്തെ ബാധിച്ചേക്കാവുന്ന ചില ഘടകങ്ങൾ ഉൾപ്പെടുന്നു:
- രോഗനിർണയ സമയത്ത് നിങ്ങളുടെ പ്രായവും മൊത്തത്തിലുള്ള ആരോഗ്യവും.
- ചികിത്സയോട് നിങ്ങൾ എങ്ങനെ പ്രതികരിക്കുന്നു.
- നിങ്ങൾക്ക് എന്തെങ്കിലും ജനിതകമാറ്റം ഉണ്ടെങ്കിൽ എന്തുചെയ്യും.
- നിങ്ങൾക്ക് ഉള്ള ഹോഡ്ജ്കിൻ ലിംഫോമയുടെ ഉപവിഭാഗം.
നിങ്ങളുടെ സ്വന്തം രോഗനിർണയത്തെക്കുറിച്ച് കൂടുതലറിയാൻ നിങ്ങൾ ആഗ്രഹിക്കുന്നുവെങ്കിൽ, ദയവായി നിങ്ങളുടെ സ്പെഷ്യലിസ്റ്റ് ഹെമറ്റോളജിസ്റ്റുമായോ ഓങ്കോളജിസ്റ്റുമായോ സംസാരിക്കുക. നിങ്ങളുടെ അപകട ഘടകങ്ങളും രോഗനിർണയവും വിശദീകരിക്കാൻ അവർക്ക് കഴിയും.
 ഹോഡ്ജ്കിൻ ലിംഫോമ (HL) മുതിർന്നവരെയും കുട്ടികളെയും ബാധിക്കുന്ന ഒരു തരം അതിവേഗം വളരുന്ന (ആക്രമണാത്മക) രക്താർബുദമാണ്. ഇത് ഒരു തരം വെളുത്ത രക്താണുക്കളെ ബാധിക്കുന്നു ബി-സെൽ ലിംഫോസൈറ്റുകൾ, നിങ്ങളുടെ രോഗപ്രതിരോധ സംവിധാനത്തിന്റെ ഭാഗമാണ്.
ഹോഡ്ജ്കിൻ ലിംഫോമ (HL) മുതിർന്നവരെയും കുട്ടികളെയും ബാധിക്കുന്ന ഒരു തരം അതിവേഗം വളരുന്ന (ആക്രമണാത്മക) രക്താർബുദമാണ്. ഇത് ഒരു തരം വെളുത്ത രക്താണുക്കളെ ബാധിക്കുന്നു ബി-സെൽ ലിംഫോസൈറ്റുകൾ, നിങ്ങളുടെ രോഗപ്രതിരോധ സംവിധാനത്തിന്റെ ഭാഗമാണ്.