लिम्फोब्लास्टिक लिम्फोमा (LL) चे विहंगावलोकन
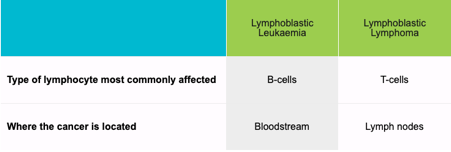
लिम्फोब्लास्टिक लिम्फोमा (LL) हा एक दुर्मिळ आक्रमक (जलद वाढणारा) नॉन-हॉजकिन लिम्फोमा (NHL) आहे. हे अत्यंत दुर्मिळ आहे आणि सर्व NHL च्या सुमारे 2% आहे. LL दोन्हीपैकी विकसित होते बी-लिम्फोब्लास्ट्स (बी-लिम्फोब्लास्टिक लिम्फोमा) or टी-लिम्फोब्लास्ट्स (टी-लिम्फोब्लास्टिक लिम्फोमा).
लिम्फोब्लास्ट ही एक अपरिपक्व पेशी आहे जी परिपक्व लिम्फोसाइटमध्ये विकसित होऊ शकते. बी-लिम्फोब्लास्ट हे अपरिपक्व बी-लिम्फोसाइट्स आहेत आणि टी-लिम्फोब्लास्ट हे अपरिपक्व टी-लिम्फोसाइट्स आहेत. टी-सेल लिम्फोब्लास्टिक लिम्फोमा हा बी-सेल लिम्फोब्लास्टिक लिम्फोमापेक्षा अधिक सामान्य आहे.
लिम्फोब्लास्टिक लिम्फोमा आणि ल्युकेमियामध्ये काय फरक आहे?
तीव्र लिम्फोब्लास्टिक लिम्फोमा आणि तीव्र लिम्फोब्लास्टिक ल्युकेमिया दोन्हीमध्ये खूप समान आहेत क्लिनिकल वर्तन आणि सूक्ष्मदर्शकाखाली दिसणे. कर्करोगाच्या अपरिपक्व पांढऱ्या रक्त पेशी सारख्याच असतात आणि त्याच पेशीपासून विकसित होतात.
लिम्फोमा आणि ल्युकेमियामधील फरक पूर्णपणे कर्करोगाच्या पेशींची टक्केवारी निदान करताना कुठे आढळते यावर अवलंबून असते.
लिम्फोब्लास्टिक लिम्फोमाच्या निदानाच्या निकषांमध्ये हे समाविष्ट आहे:
- 25% पेक्षा कमी अस्थिमज्जा कर्करोग दर्शवेल
- लिम्फ नोड्स सारख्या सहभागाच्या इतर साइट्स असतात
- लिम्फोमा प्लीहा, थायमस, रक्त, त्वचा आणि जवळजवळ कोणत्याही अवयव किंवा ऊतीसह शरीराच्या इतर भागांवर परिणाम करू शकतो.
- एकतर बी-सेल किंवा टी-सेल्स प्रभावित होऊ शकतात (मूळ सेल)
तीव्र लिम्फोब्लास्टिक ल्युकेमियाच्या निदानासाठी निकष:
- 25% पेक्षा जास्त निरोगी अस्थिमज्जा पेशी घातक लिम्फोब्लास्टिक पेशींनी बदलल्या जातील
- घातक लिम्फोब्लास्ट पेशी असतील (सामान्यतः म्हणतात स्फोट पेशी) परिधीय रक्त नमुन्यांमध्ये उपस्थित
- एकतर बी-सेल किंवा टी-सेल प्रभावित असू शकते (मूळ सेल)
लिम्फोब्लास्टिक लिम्फोमाचे रोगनिदान चांगले आहे, अंदाजे 85% तरुण लोक वर्तमानानंतर पूर्ण माफी मिळवतात मानक प्रथम-लाइन उपचार वापरून केमोथेरपी. ज्यांचे वय 40 वर्षांहून अधिक आहे, त्यांचा प्रथम-लाइन मानक उपचाराने सुमारे 45-50% बरा होण्याचा दर अधिक वाईट आहे. दीर्घकालीन जगण्याचे दर सुधारण्यासाठी संशोधन सतत उद्दिष्ट ठेवत आहे आणि आहेत क्लिनिकल ट्रायल्स हे कसे साध्य करायचे ते तपासत आहे.
लिम्फोब्लास्टिक लिम्फोमा कोणाला प्रभावित होतो?
लिम्फोब्लास्टिक लिम्फोमा (LL) कोणत्याही वयोगटातील कोणालाही प्रभावित करू शकतो. हे स्त्रियांपेक्षा पुरुषांमध्ये अधिक सामान्य आहे. मध्ये एलएल अधिक सामान्य आहे मुले आणि तरुण प्रौढ (सरासरी वय 20 वर्षे), आणि 35 वर्षांपेक्षा कमी वयाचे. 40 वर्षांपेक्षा जास्त वयाचे निदान झालेल्यांना तरुण लोकांपेक्षा पुन्हा पडण्याची शक्यता जास्त असते.
लिम्फोब्लास्टिक लिम्फोमाचे कारण माहित नाही. इतर कर्करोगांप्रमाणे, हे संसर्गजन्य नाही आणि ते इतर लोकांमध्ये जाऊ शकत नाही. एलएलची संभाव्य कारणे स्पष्ट नसली तरी आहेत जोखीम घटक जे एलएलच्या विकासाशी संबंधित आहेत.
या जोखीम घटकांमध्ये हे समाविष्ट असू शकते:
- एपस्टाईन-बॅर व्हायरस (EBV) सह मागील संसर्ग - हा विषाणू ग्रंथींच्या तापाचे सामान्य कारण आहे
- अनुवांशिक रोगप्रतिकारक कमतरता रोगामुळे (स्वयंप्रतिकारक रोग) कमकुवत रोगप्रतिकारक शक्ती
- एचआयव्ही संसर्ग
- इम्युनोसप्रेसंट औषध जे अवयव प्रत्यारोपणानंतर नाकारणे टाळण्यासाठी घेतले जाते
- हॉजकिन लिम्फोमा (विशेषत: जुळी मुले) असलेला भाऊ किंवा बहीण असल्यास या आजाराशी दुर्मिळ कौटुंबिक अनुवांशिक दुवा सुचविण्यात आला आहे (जरी फार दुर्मिळ आणि कुटुंबांना अनुवांशिक चाचणी घेण्याची शिफारस केलेली नाही)
- बहुतेक लोकांचा कौटुंबिक इतिहास नसतो
लिम्फोब्लास्टिक लिम्फोमाचे प्रकार (LL)
लिम्फोब्लास्टिक लिम्फोमा (एलएल) एकतर बी-सेल किंवा टी-सेल लिम्फोब्लास्टिक लिम्फोमामध्ये विभागला जाऊ शकतो. दोन्ही उपप्रकार सामान्यतः एकमेकांसारखेच असतात, त्यांचे सादरीकरण तीव्र लिम्फोब्लास्टिक ल्युकेमिया (ALL) सारखे असते.
पूर्ववर्ती टी-सेल लिम्फोब्लास्टिक लिम्फोमा
पूर्ववर्ती टी-सेल लिम्फोब्लास्टिक लिम्फोमास प्रौढ लिम्फोब्लास्टिक लिम्फोमापैकी सुमारे 90% भाग घेतात. टी-पेशी बहुतेकदा थायमस (उरोस्थीच्या मागे छातीच्या वरच्या भागात एक अवयव) मधून येतात. थायमसच्या स्थानामुळे, वरच्या शरीरातील लिम्फ नोड्स सामान्यतः प्रभावित होतात. लोक अनेकदा त्यांच्या डॉक्टरांना छातीच्या वरच्या भागात वस्तुमान दाखवतात. या वस्तुमानाला मेडियास्टिनल (छाती क्षेत्र) वस्तुमान म्हणून ओळखले जाते. हा लिम्फोमा अपरिपक्व लिम्फोसाइट पेशींपासून उद्भवतो जे परिपक्व टी-सेल लिम्फोसाइट्स बनण्याच्या मार्गावर आहेत.
पूर्ववर्ती बी-सेल लिम्फोब्लास्टिक लिम्फोमा
पूर्ववर्ती बी-सेल लिम्फोब्लास्टिक लिम्फोमा बी-तीव्र लिम्फोब्लास्टिक ल्युकेमिया (बी-ALL) पेक्षा कमी सामान्य आहे. लिम्फोमा पेशी लवकर अपरिपक्व बी-सेल लिम्फोसाइट्सपासून विकसित होतात. लोक सहसा त्यांच्या डॉक्टरांना प्रभावित लिम्फ नोड्स आणि एक्स्ट्रानोडल (लिम्फ नोड्सच्या बाहेरील ऊतक) दोन्हीसह उपस्थित करतात. त्वचा, हाडे, मध्यवर्ती मज्जासंस्था किंवा अस्थिमज्जामध्ये लिम्फोमा पेशींची उपस्थिती ही एक्स्ट्रानोडल साइटचा सहभाग असू शकतो.
लिम्फोब्लास्टिक लिम्फोमाची लक्षणे
बहुतेक लोकांच्या लक्षात येणारी पहिली लक्षणे म्हणजे एक ढेकूळ किंवा अनेक ढेकूळ जे कित्येक आठवड्यांनंतर जात नाहीत. तुम्हाला मान, काखेत किंवा मांडीवर एक किंवा अधिक गुठळ्या जाणवू शकतात. या गुठळ्या सूजलेल्या लिम्फ नोड्स आहेत, जेथे असामान्य लिम्फोसाइट्स अनियंत्रितपणे वाढत आहेत. हे ढेकूळ बहुतेकदा शरीराच्या एका भागात, सामान्यत: डोके, मान किंवा छातीपासून सुरू होतात आणि नंतर लसीका प्रणालीच्या एका भागापासून दुसऱ्या भागापर्यंत अंदाजे रीतीने पसरतात.
प्रगत अवस्थेत (व्यापक रोग), हा रोग फुफ्फुसे, यकृत, हाडे, अस्थिमज्जा किंवा इतर अवयवांमध्ये पसरू शकतो. सुमारे 50-75% रुग्णांमध्ये लिम्फोमा असतो जो मेडियास्टिनल (छाती) क्षेत्रावर परिणाम करतो.
लिम्फोब्लास्टिक लिम्फोमाच्या सामान्य लक्षणांमध्ये हे समाविष्ट असू शकते:
- मान, अंडरआर्म, कंबर किंवा छातीमध्ये लिम्फ नोड्सची वेदनारहित सूज
- सहज जखम
- फिकटपणा (त्वचेचा फिकटपणा)
- श्वास लागणे - छातीत वाढलेल्या लिम्फ नोड्समुळे
- खोकला (सामान्यतः कोरडा खोकला)
- थकवा
- संसर्गातून बरे होण्यात अडचण
- खाज सुटणारी त्वचा (प्रुरिटस)
बी लक्षणे डॉक्टर खालील लक्षणे म्हणतात आणि त्यात समाविष्ट असू शकतात:
- रात्री घाम येणे (विशेषतः रात्री, झोपेचे कपडे आणि अंथरूण भिजवणे)
- सतत ताप येणे
- अस्पष्ट वजन कमी होणे
हे लक्षात घेणे महत्त्वाचे आहे की यापैकी बरीच लक्षणे कर्करोगाव्यतिरिक्त इतर कारणांशी संबंधित आहेत आणि काहीवेळा डॉक्टरांना निदान करणे कठीण असते.
निदान
A बायोप्सी लिम्फोब्लास्टिक लिम्फोमाच्या निदानासाठी नेहमी आवश्यक असते. ए बायोप्सी एक काढण्यासाठी ऑपरेशन आहे लिम्फ नोड किंवा पॅथॉलॉजिस्टद्वारे सूक्ष्मदर्शकाखाली पाहण्यासाठी इतर असामान्य ऊतक. बायोप्सी स्थानानुसार सामान्य भूल देऊन किंवा स्थानिक भूल देऊन केली जाऊ शकते.
An एक्झिशनल नोड बायोप्सी हा सर्वोत्तम शोध पर्याय आहे, कारण तो निदानासाठी आवश्यक चाचणी करण्यास सक्षम होण्यासाठी पुरेशा प्रमाणात ऊतक गोळा करतो.
A अस्थिमज्जा बायोप्सी (BMA) लिम्फोब्लास्टिक लिम्फोमाच्या निदानासाठी आणि परिघीय रक्त संकलन देखील आवश्यक आहे - ते तीव्र लिम्फोब्लास्टिक ल्यूकेमियापासून वेगळे करण्यासाठी. BMA ही अस्थिमज्जा पासून पेशी गोळा करण्याची प्रक्रिया आहे, या पेशी सामान्यतः पेल्विक हाडाच्या मागील भागातून गोळा केल्या जातात.
निकालाची वाट पाहत आहे एक कठीण वेळ असू शकते. कुटुंब, मित्र किंवा तज्ञ परिचारिका यांच्याशी बोलण्यास मदत होऊ शकते.
स्टेजिंग, चाचण्या आणि स्कॅन
एकदा निदान लिम्फोब्लास्टिक लिम्फोमा (LL) तयार केला जातो, लिम्फोमा शरीरात कोठे आहे किंवा प्रभावित झाला आहे हे पाहण्यासाठी पुढील चाचण्या आवश्यक आहेत. याला म्हणतात स्टेजिंग लिम्फोमाचे स्टेजिंग डॉक्टरांना सर्वोत्तम उपचार ठरवण्यास मदत करते.
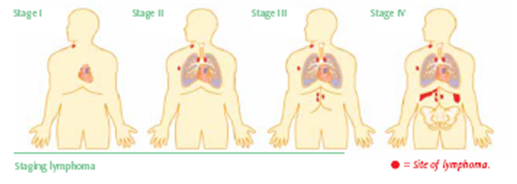
स्टेज 1 (एका भागात लिम्फोमा) ते स्टेज 4 (लिम्फोमा जो व्यापक आहे) पर्यंत चार टप्पे आहेत.
- प्रारंभिक अवस्था म्हणजे स्टेज 1 आणि काही स्टेज 2 लिम्फोमा. याला 'स्थानिकीकृत' असेही म्हटले जाऊ शकते. स्टेज 1 किंवा 2 म्हणजे लिम्फोमा एका भागात किंवा काही भागात जवळ आढळतो.
- प्रगत टप्पा म्हणजे लिम्फोमा स्टेज 3 किंवा स्टेज 4 आहे आणि तो व्यापक लिम्फोमा आहे. बहुतेक प्रकरणांमध्ये, लिम्फोमा शरीराच्या अशा भागांमध्ये पसरला आहे जे एकमेकांपासून दूर आहेत.
आवश्यक असलेल्या काही चाचण्यांमध्ये हे समाविष्ट असू शकते:
- चेस्ट एक्स-रे - या प्रतिमा छातीत रोगाची उपस्थिती ओळखण्यास मदत करतील
- पॉझिट्रॉन एमिशन टोमोग्राफी (पीईटी) स्कॅन - उपचार सुरू होण्यापूर्वी शरीरातील रोगाच्या सर्व साइट्स समजून घेण्यासाठी केले
- संगणकीय टोमोग्राफी (सीटी) स्कॅन
- लंबर पँचर
- हाड मॅरो बायोप्सी
- रक्त तपासणी (जसे की: संपूर्ण रक्त गणना, रक्त रसायनशास्त्र आणि एरिथ्रोसाइट सेडिमेंटेशन रेट (ESR) जळजळ होण्याच्या पुराव्यासाठी)
रूग्णांनाही अनेक त्रास होऊ शकतात बेसलाइन चाचण्या अवयवांची कार्ये तपासण्यासाठी सुरू होणाऱ्या कोणत्याही उपचारापूर्वी. उपचाराचा अवयवांच्या कार्यावर परिणाम झाला आहे की नाही हे मूल्यांकन करण्यासाठी उपचार पूर्ण झाल्यानंतर आणि उपचारादरम्यान याची वारंवार पुनरावृत्ती केली जाते. कधीकधी साइड इफेक्ट्स व्यवस्थापित करण्यात मदत करण्यासाठी उपचार आणि फॉलो-अप काळजी समायोजित करण्याची आवश्यकता असू शकते. यामध्ये हे समाविष्ट असू शकते:
- शारीरिक चाचणी
- महत्त्वपूर्ण निरीक्षणे (रक्तदाब, तापमान आणि नाडी दर)
- हार्ट स्कॅन
- किडनी स्कॅन
- श्वासोच्छवासाच्या चाचण्या
- रक्त तपासणी
सर्व आवश्यक बायोप्सी आणि चाचण्या होण्यासाठी थोडा वेळ लागू शकतो (सरासरी 1-3 आठवडे), परंतु डॉक्टरांना लिम्फोमा आणि रुग्णाच्या सामान्य आरोग्याचे संपूर्ण चित्र असणे महत्वाचे आहे. सर्वोत्तम उपचार निर्णय घ्या
लिम्फोमा उपचाराने काम केले आहे की नाही आणि याचा शरीरावर काय परिणाम झाला हे तपासण्यासाठी अनेक स्टेजिंग आणि ऑर्गन फंक्शन चाचण्या उपचारानंतर पुन्हा केल्या जातात.
लिम्फोब्लास्टिक लिम्फोमाचे निदान
लिम्फोब्लास्टिक लिम्फोमाचे रोगनिदान खूप चांगले आहे, बहुतेक रुग्ण उपचारांना चांगला प्रतिसाद देतात आणि 85% बरे होतात. 40 वर्षांपेक्षा जास्त वयाचे निदान झालेल्यांचा परिणाम तरुण रुग्णांपेक्षा वाईट असतो, 45-50% बरा होण्याचा दर.
दीर्घकालीन जगणे आणि उपचार पर्याय अनेक घटकांवर अवलंबून असतात, ज्यात समाविष्ट आहे:
- निदानाचे वय
- कर्करोगाची व्याप्ती किंवा टप्पा
- सूक्ष्मदर्शकाखाली लिम्फोमा पेशींचे स्वरूप (पेशींचा आकार, कार्य आणि रचना)
- लिम्फोमा उपचारांना कसा प्रतिसाद देतो
- लिम्फोमा जीवशास्त्र, ज्यामध्ये समाविष्ट आहे
- लिम्फोमा पेशींचे नमुने
- लिम्फोमा पेशी सामान्य पेशींपेक्षा किती वेगळ्या असतात
- लिम्फोमा पेशी किती वेगाने वाढत आहेत.
तुमचा वैयक्तिक रोग, उपचार पर्याय आणि रोगनिदान याबद्दल तुमच्या डॉक्टरांशी बोला.
लिम्फोब्लास्टिक लिम्फोमाचा उपचार
बायोप्सी आणि स्टेजिंग स्कॅनचे सर्व परिणाम पूर्ण झाल्यानंतर, सर्वोत्तम संभाव्य उपचार ठरवण्यासाठी डॉक्टर त्यांचे पुनरावलोकन करतील. काही कर्करोग केंद्रांवर, डॉक्टर सर्वोत्तम उपचार पर्यायावर चर्चा करण्यासाठी तज्ञांच्या टीमला भेटतील. याला ए मल्टीडिसिप्लिनरी टीम (MDT) बैठक
केव्हा आणि कोणते उपचार आवश्यक आहेत हे ठरवण्यासाठी डॉक्टर लिम्फोमा आणि रुग्णाच्या सामान्य आरोग्याबद्दल अनेक घटक विचारात घेतील. हे यावर आधारित आहे:
- लिम्फोमाची अवस्था आणि श्रेणी
- लक्षणे
- वय, मागील वैद्यकीय इतिहास आणि सामान्य आरोग्य
- वर्तमान शारीरिक आणि मानसिक आरोग्य
- सामाजिक परिस्थिती
- कौटुंबिक प्राधान्ये
लिम्फोब्लास्टिक लिम्फोमा हा झपाट्याने वाढणारा लिम्फोमा असल्याने, निदानानंतर काही दिवसांत उपचार सुरू करावे लागतील. लिम्फोब्लास्टिक लिम्फोमासाठी उपचार प्रोटोकॉल हे सामान्यत: तीव्र लिम्फोब्लास्टिक ल्युकेमियाच्या उपचारांसाठी वापरलेले समान प्रोटोकॉल आहेत, कारण रोगांमध्ये समानता आहे.
बहुसंख्य उपचार पद्धतींचा समावेश असेल
- इंडक्शन फेज, जे गहन मल्टी-एजंट केमोथेरपी वापरते
- एकत्रीकरण फेज केमोथेरपी
- देखभाल फेज केमोथेरपी
अगोदर निर्देश केलेल्या बाबीसंबंधी बोलताना मानक प्रथम-लाइन केमोथेरपी वापरलेल्या प्रोटोकॉलमध्ये हे समाविष्ट असू शकते:
- हायपर CVAD (सायक्लोफॉस्फामाइड, डॉक्सोरुबिसिन, विंक्रिस्टीन, सायटाराबाईन, मेथोट्रेक्सेट, डेक्सामेथासोन)
- BFM ८९.९ (प्रेडनिसोन, मेथोट्रेक्सेट, डौनोरुबिसिन, व्हिन्क्रिस्टिन, एस्पॅरगिनेस, मेरकॅपटोप्युरीन, सायक्लोफॉस्फामाइड, सायटाराबाईन, डेक्सामेथासोन, डॉक्सोरुबिसिन, टिओगुआनाइन, इटोपोसाइड, इफोसफामाइड) *हा प्रोटोकॉल तरुण प्रौढांमध्ये (25 वर्षे आणि तरुण) वापरला जातो.
उपचारांचे सामान्य दुष्परिणाम
उपचाराचे अनेक भिन्न दुष्परिणाम आहेत आणि ते दिलेल्या उपचारांवर अवलंबून आहेत. उपचार करणारे डॉक्टर आणि/किंवा कर्करोग परिचारिका उपचारापूर्वी विशिष्ट दुष्परिणामांचे स्पष्टीकरण देऊ शकतात. उपचारांच्या काही अधिक सामान्य दुष्परिणामांमध्ये हे समाविष्ट असू शकते:
- अशक्तपणा (शरीरात ऑक्सिजन वाहून नेणाऱ्या लाल रक्तपेशी कमी होणे)
- थ्रोम्बोसाइटोपेनिया (कमी प्लेटलेट्स जे गोठण्यास आणि रक्तस्त्राव होण्यास मदत करतात)
- न्यूट्रोपेनिया (संक्रमणाशी लढण्यास मदत करणाऱ्या कमी पांढऱ्या रक्तपेशी)
- मळमळ आणि उलटी
- थकवा (थकवा किंवा ऊर्जेची कमतरता)
- प्रजनन क्षमता कमी होते
वैद्यकीय कार्यसंघ, डॉक्टर, कर्करोग परिचारिका किंवा फार्मासिस्ट यांनी याबद्दल माहिती प्रदान केली पाहिजे:
- कोणते उपचार दिले जातील
- उपचारांसाठी सामान्य आणि संभाव्य साइड इफेक्ट्स काय आहेत
- तुम्हाला कोणत्या साइड इफेक्ट्सची वैद्यकीय टीमला तक्रार करायची आहे
- संपर्क क्रमांक कोणते आहेत आणि आपत्कालीन परिस्थितीत आठवड्यातून 7 दिवस आणि दिवसाचे 24 तास कुठे उपस्थित राहायचे
प्रजनन क्षमता
लिम्फोमासाठी काही उपचारांमुळे प्रजनन क्षमता कमी होऊ शकते आणि स्टेम सेल प्रत्यारोपणापूर्वी वापरल्या जाणार्या विशिष्ट केमोथेरपी प्रोटोकॉल (औषधांचे संयोजन) आणि उच्च-डोस केमोथेरपीसह हे शक्य आहे. ओटीपोटावर रेडिओथेरपी केल्याने प्रजनन क्षमता कमी होण्याची शक्यता वाढते. काही अँटीबॉडी उपचारांमुळे प्रजनन क्षमतेवरही परिणाम होऊ शकतो, परंतु हे कमी स्पष्ट आहे.
प्रजननक्षमतेवर परिणाम होऊ शकतो की नाही किंवा उपचार सुरू करण्यापूर्वी प्रजनन क्षमता टिकवून ठेवली पाहिजे का याबद्दल डॉक्टरांनी सल्ला दिला पाहिजे.
फॉलोअप काळजी
एकदा उपचार पूर्ण झाल्यानंतर, उपचार किती चांगले कार्य केले याची समीक्षा करण्यासाठी उपचारानंतर स्टेजिंग स्कॅन केले जातात. असे आढळल्यास स्कॅन डॉक्टरांना दाखवतील:
- पूर्ण प्रतिसाद (सीआर किंवा लिम्फोमाची कोणतीही चिन्हे शिल्लक नाहीत) किंवा ए
- अर्धवट प्रतिसाद (पीआर किंवा अजूनही लिम्फोमा आहे, परंतु त्याचा आकार कमी झाला आहे)
सर्व काही व्यवस्थित राहिल्यास खालील गोष्टींचे निरीक्षण करण्यासाठी दर ३-६ महिन्यांनी नियमित फॉलोअप अपॉईंटमेंट्स घेतल्या जातील:
- उपचारांच्या प्रभावीतेचे पुनरावलोकन करा
- उपचारातून चालू असलेल्या कोणत्याही दुष्परिणामांचे निरीक्षण करा
- कालांतराने उपचारांच्या कोणत्याही उशीरा परिणामांचे निरीक्षण करा
- लिम्फोमा रीलेप्सिंगच्या लक्षणांचे निरीक्षण करा
या अपॉईंटमेंट्स देखील महत्वाच्या आहेत जेणेकरुन रुग्ण कोणत्याही चिंता व्यक्त करू शकेल ज्याची त्यांना वैद्यकीय टीमशी चर्चा करण्याची आवश्यकता आहे. या भेटीसाठी शारीरिक तपासणी आणि रक्त चाचण्या देखील मानक चाचण्या आहेत. उपचारानंतर ताबडतोब उपचार कसे कार्य केले याचा आढावा घेण्याव्यतिरिक्त, स्कॅनचे कारण असल्याशिवाय सहसा केले जात नाही. काही रुग्णांच्या भेटी कालांतराने कमी वारंवार होऊ शकतात
रिलेप्स्ड किंवा रेफ्रेक्ट्री लिम्फोब्लास्टिक लिम्फोमा
रिलेप्स केले जेव्हा कर्करोग परत येतो तेव्हा लिम्फोमा होतो. आगमनात्मक जेव्हा कर्करोग प्रतिसाद देत नाही तेव्हा लिम्फोमा होतो प्रथम श्रेणी उपचार. काही लोकांसाठी लिम्फोब्लास्टिक लिम्फोमा परत येतो आणि काही दुर्मिळ प्रकरणांमध्ये तो प्रारंभिक उपचारांना प्रतिसाद देत नाही (रिफ्रॅक्टरी). या रूग्णांसाठी इतर उपचार आहेत जे यशस्वी होऊ शकतात आणि त्यात समाविष्ट असू शकतात:
- उच्च डोस संयोजन केमोथेरपी एकतर त्यानंतर:
- ऑटोलोगस स्टेम सेल प्रत्यारोपण
- अॅलोजेनिक स्टेम सेल प्रत्यारोपण.
- संयोजन केमोथेरपी
- immunotherapy
- रेडियोथेरपी
- क्लिनिकल चाचणी सहभाग
जर ए रीलेप्सचा संशय आहे की दुसरी बायोप्सी करणे आवश्यक आहे वर वर्णन केलेल्या समान स्टेजिंग चाचण्यांसह स्टेजिंग विभाग.
लिम्फोब्लास्टिक लिम्फोमा (LL) साठी तपासणी अंतर्गत उपचार
अशा अनेक उपचार आहेत ज्यांची सध्या चाचणी केली जात आहे क्लिनिकल ट्रायल्स ऑस्ट्रेलिया आणि जगभरातील रुग्णांसाठी नव्याने निदान झालेले आणि पुन्हा पुन्हा झालेले लिम्फोमा. सध्या तपासल्या जात असलेल्या उपचारांच्या यादीसाठी हे समाविष्ट आहे:
- चिमेरिक प्रतिजन रिसेप्टर टी-सेल थेरपी (CAR-T-सेल थेरपी)
- ब्लिनाटोमोमाब
उपचारानंतर काय होते?
उशीरा प्रभाव
कधीकधी ए दुष्परिणाम उपचार पूर्ण झाल्यानंतर महिने किंवा वर्षांनंतर उपचार सुरू राहू शकतात किंवा विकसित होऊ शकतात. याला उशीरा परिणाम म्हणतात.
उपचार पूर्ण करणे
बर्याच लोकांसाठी हा एक आव्हानात्मक काळ असू शकतो आणि काही सामान्य समस्यांशी संबंधित असू शकतात:
- भौतिक
- मानसिक तंदुरुस्ती
- भावनिक आरोग्य
- नातेसंबंध
- काम, अभ्यास आणि सामाजिक उपक्रम
आरोग्य आणि कल्याण
एक निरोगी जीवनशैली किंवा उपचारानंतर काही सकारात्मक जीवनशैलीतील बदल उपचार पूर्ण झाल्यानंतर खूप मदत करू शकतात. खाणे आणि फिटनेस वाढवणे यासारखे छोटे बदल केल्याने आरोग्य आणि आरोग्य सुधारू शकते आणि शरीराला बरे होण्यास मदत होते. अनेक आहेत स्वत: ची काळजी घेण्याची रणनीती जे पुनर्प्राप्ती टप्प्यात मदत करू शकते.

