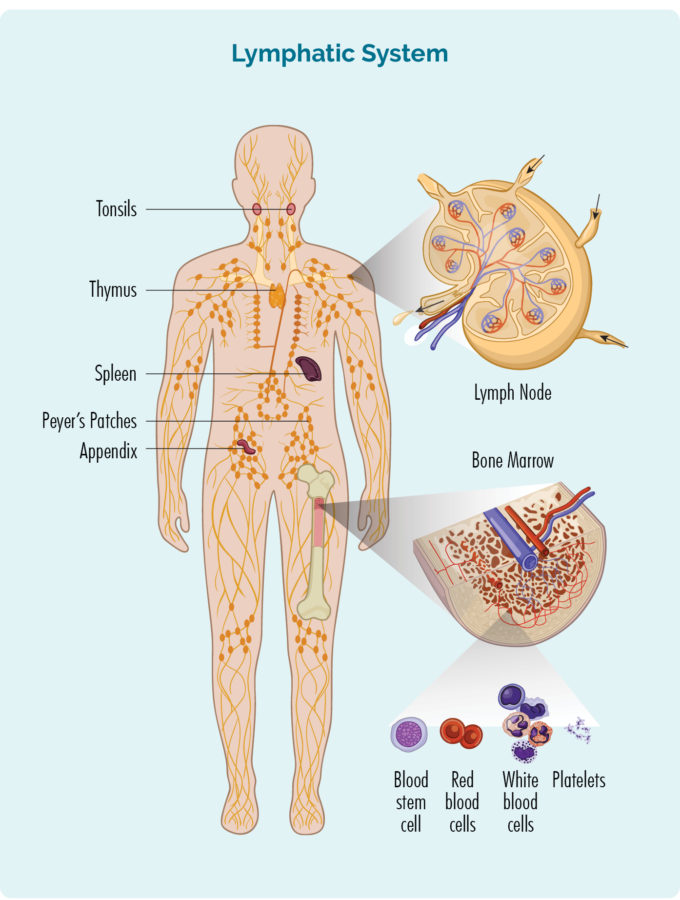
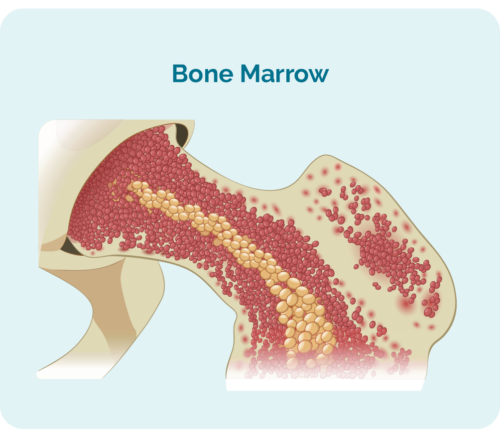
Oorsig van Chroniese Limfositiese Leukemie (CLL) / Klein Limfositiese Limfoom (SLL)
CLL is meer algemeen as SLL en is die tweede mees algemene indolente B-sel kanker by mense ouer as 70 jaar. Dit is ook meer algemeen by mans as by vroue, en raak baie selde mense jonger as 40 jaar oud.
Die meeste indolente limfome is nie geneesbaar nie, wat beteken sodra jy met CLL/SLL gediagnoseer is, sal jy dit vir die res van jou lewe hê. Maar omdat dit stadig groei, kan sommige mense 'n vol lewe lei sonder simptome en het nooit enige behandeling nodig nie. Baie ander sal egter op een of ander stadium simptome kry en behandeling benodig.
Om CLL / SLL te verstaan, moet jy 'n bietjie weet oor jou B-sel limfosiete
B-sel limfosiete:
- word in jou beenmurg gemaak (die sponsagtige deel in die middel van jou bene), maar woon gewoonlik in jou milt en jou limfknope.
- is 'n tipe witbloedsel.
- beveg infeksies en siektes om jou gesond te hou.
- onthou infeksies wat jy in die verlede gehad het, so as jy weer dieselfde infeksie kry, kan jou liggaam se immuunstelsel dit doeltreffender en vinniger beveg.
- kan deur jou limfatiese stelsel, na enige deel van jou liggaam reis om infeksie of siekte te beveg.
Wat gebeur met jou B-selle wanneer jy CLL / SLL het?
Wanneer jy CLL / SLL het, is jou B-sel limfosiete:
- abnormaal word en onbeheerbaar groei, wat te veel B-sel limfosiete tot gevolg het.
- sterf nie wanneer hulle moet om plek te maak vir nuwe gesonde selle nie.
- groei te vinnig, so hulle ontwikkel dikwels nie behoorlik nie en kan nie behoorlik werk om infeksie en siektes te beveg nie.
- kan soveel spasie in jou beenmurg opneem dat jou ander bloedselle, soos rooibloedselle en bloedplaatjies dalk nie behoorlik kan groei nie.
Verstaan CLL/SLL
Professor Con Tam, 'n CLL/SLL-deskundige hematoloog in Melbourne, verduidelik CLL/SLL en beantwoord sommige van die vrae wat jy mag hê.
Hierdie video is in September 2022 verfilm
Pasiënt ervaring met CLL
Maak nie saak hoeveel inligting jy van jou dokters en verpleegsters kry nie, dit kan steeds help om van iemand te hoor wat CLL/SLL persoonlik ervaar het.
Hieronder het ons 'n video van Warren se storie waar hy en sy vrou Kate hul ervaring met CLL deel. Klik op die video as jy wil kyk.
Simptome van CLL / SLL
CLL / SLL is stadiggroeiende kankers, so jy mag dalk geen simptome hê wanneer jy gediagnoseer word nie. Dikwels sal jy gediagnoseer word nadat jy 'n bloedtoets gehad het, of 'n fisiese ondersoek vir iets anders. Trouens, baie mense met CLL / SLL leef lang gesonde lewens. U kan egter een of ander tyd simptome ontwikkel terwyl u met CLL / SLL leef.
Simptome wat jy kan kry
- ongewoon moeg (moeg). Hierdie tipe moegheid word nie beter na 'n rus of slaap nie
- uitasem
- kneusplekke of bloeding makliker as gewoonlik
- infeksies wat nie weggaan nie, of bly terugkom
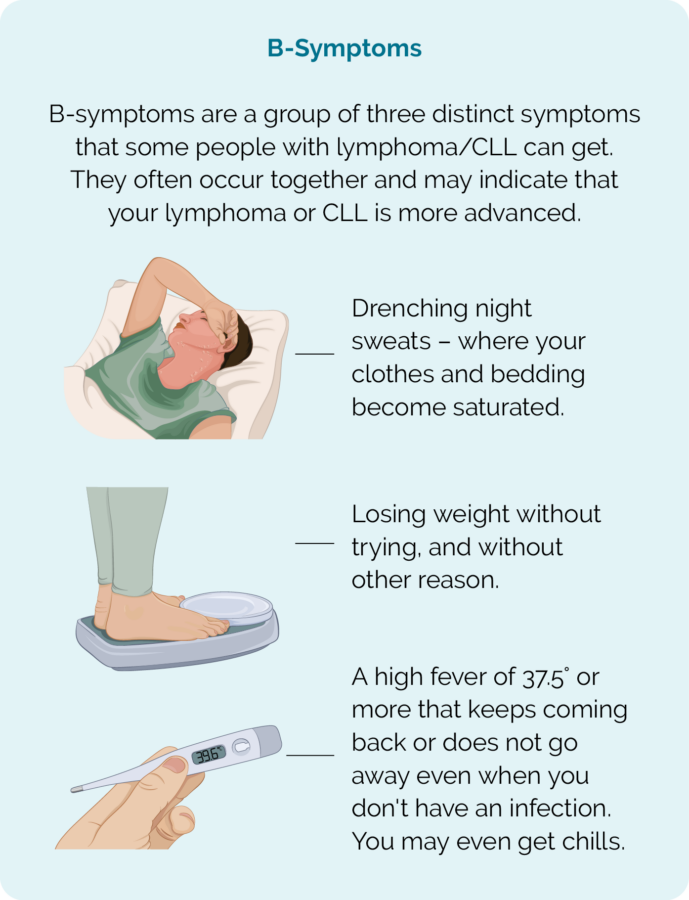
- snags meer as gewoonlik sweet
- gewig verloor sonder om te probeer
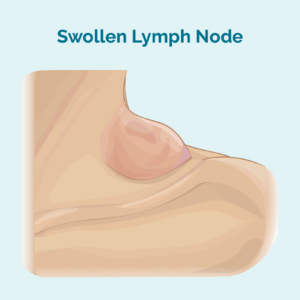
- 'n nuwe knop in jou nek, onder jou arms, jou lies of ander dele van jou liggaam – dit is dikwels pynloos
- Lae bloedtellings soos:
- Anemie - lae hemoglobien (Hb). Hb is 'n proteïen op jou rooibloedselle wat suurstof om jou liggaam dra.
- Trombositopenie - lae bloedplaatjies. Bloedplaatjies help jou bloed om te stol sodat jy nie te maklik bloei en kneus nie. Bloedplaatjies word ook trombosiete genoem.
- Neutropenie - Lae witbloedselle wat neutrofiele genoem word. Neutrofiele veg infeksie en siekte.
- B-simptome (sien foto)
Wanneer om mediese advies in te win
Daar is dikwels ander redes vir hierdie simptome, soos infeksie, aktiwiteitsvlakke, stres, sekere medikasie of allergieë. Maar dit is belangrik dat jy sien jou dokter as jy enige van hierdie simptome ervaar wat langer as 'n week duur, of as hulle skielik optree sonder 'n bekende oorsaak.
Hoe word CLL / SLL gediagnoseer
Dit kan vir jou dokter moeilik wees om CLL/SLL te diagnoseer. Simptome is dikwels vaag, en soortgelyk aan dié wat jy mag hê met ander meer algemene siektes, soos infeksies en allergieë. Jy mag ook nie enige simptome hê nie, so dit is moeilik om te weet wanneer om vir CLL / SLL te soek. Maar as jy wel na jou dokter gaan met enige van die simptome hierbo, wil hulle dalk ’n bloedtoets en fisiese ondersoek doen.
As hulle vermoed dat jy dalk 'n bloedkanker soos limfoom of leukemie het, sal hulle meer toetse aanbeveel om 'n beter prentjie te kry van wat aangaan.
biopsies
Om CLL/SLL te diagnoseer sal jy biopsie van jou geswelde limfknope en jou beenmurg nodig hê. 'n Biopsie is wanneer 'n klein stukkie weefsel verwyder word en in die laboratorium onder 'n mikroskoop ondersoek word. Die patoloog sal dan kyk na die pad, en hoe vinnig jou selle groei.
Daar is verskillende maniere om die beste biopsie te kry. Jou dokter sal die beste tipe vir jou situasie kan bespreek. Sommige van die meer algemene biopsies sluit in:
Eksisieknoopbiopsie
Hierdie tipe biopsie verwyder 'n hele limfklier. As jou limfklier naby jou vel is en maklik gevoel word, sal jy waarskynlik 'n plaaslike verdowing hê om die area te verdoof. Dan sal jou dokter 'n sny (ook genoem 'n insnyding) in jou vel naby of bokant die limfklier maak. Jou limfknoop sal deur die insnyding verwyder word. Jy kan steke hê na hierdie prosedure en 'n bietjie kleed oor die bokant.
As die limfklier te diep is vir die dokter om te voel, moet jy dalk die eksisiebiopsie in 'n hospitaaloperasieteater laat doen. Jy kan 'n algemene narkose kry - wat 'n medisyne is om jou aan die slaap te maak terwyl die limfklier verwyder word. Na die biopsie sal jy 'n klein wond hê, en kan steke hê met 'n bietjie verband bo-oor.
Jou dokter of verpleegster sal jou vertel hoe om die wond te versorg, en wanneer hulle jou weer wil sien om die steke te verwyder.
Kern- of fynnaaldbiopsie
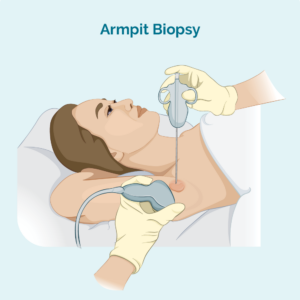
Hierdie tipe biopsie neem slegs 'n monster van die aangetaste limfknoop – dit verwyder nie die hele limfknoop nie. Jou dokter sal 'n naald of ander spesiale toestel gebruik om die monster te neem. Jy sal gewoonlik 'n plaaslike narkose hê. As die limfklier te diep is vir jou dokter om te sien en te voel, kan jy die biopsie in die radiologie-afdeling laat doen. Dit is nuttig vir dieper biopsies omdat die radioloog 'n ultraklank of X-straal kan gebruik om die limfklier te sien en seker te maak hulle kry die naald op die regte plek.
'n Kernnaaldbiopsie verskaf 'n groter biopsiemonster as 'n fynnaaldbiopsie.
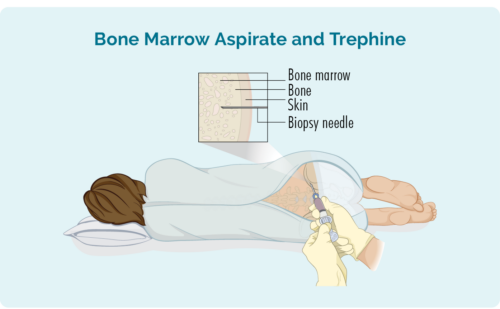
Beenmurg biopsie
Hierdie biopsie neem 'n monster van jou beenmurg in die middel van jou been. Dit word gewoonlik van die heup geneem, maar afhangende van jou individuele omstandighede, kan dit ook van ander bene soos jou borsbeen (sternum) geneem word.
Jy sal 'n plaaslike verdowing gegee word en kan 'n bietjie sedasie hê, maar jy sal wakker wees vir die prosedure. Jy kan ook 'n paar pynverligtingsmedikasie kry. Die dokter sal 'n naald deur jou vel en in jou been plaas om die klein beenmurgmonster te verwyder.
Jy sal dalk 'n rok gegee word om in te verander of jou eie klere kan dra. As jy jou eie klere dra, maak seker dat dit los is en maklike toegang tot jou heup bied.
Toets jou biopsie
Jou biopsie en bloedtoetse sal na die patologie gestuur word en onder 'n mikroskoop bekyk word. Op hierdie manier kan die dokters uitvind of die CLL / SLL in jou beenmurg, bloed en limfknope is, of as dit beperk is tot slegs een of twee van hierdie areas.
Die patoloog sal nog 'n toets op jou limfosiete doen wat "vloeisitometrie" genoem word. Dit is 'n spesiale toets om na enige proteïene of "seloppervlakmerkers" op jou limfosiete te kyk wat help om CLL/SLL, of ander subtipes limfoom te diagnoseer. Hierdie proteïene en merkers kan ook die dokter inligting gee oor watter tipe behandeling die beste vir jou kan werk.
Wag vir resultate
Dit kan tot 'n paar weke neem om al jou toetsuitslae terug te kry. Om vir hierdie resultate te wag kan 'n baie moeilike tyd wees. Dit kan help om met familie of vriende, 'n raadslid te praat of ons by Lymphoma Australia te kontak. Jy kan ons Limfoomsorgverpleegkundiges kontak deur e-pos te stuur verpleegster@lymphoma.org.au of skakel 1800 953 081.
Jy kan ook graag by een van ons sosiale media-groepe aansluit om met ander te gesels wat in 'n soortgelyke situasie was. Jy kan ons vind op:
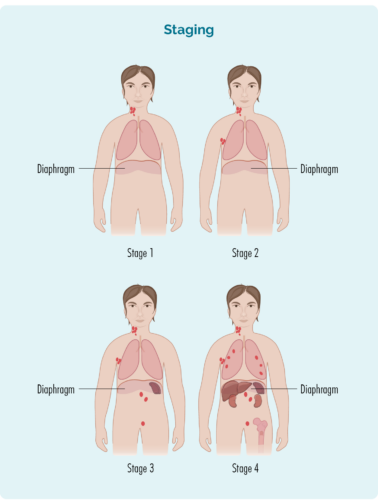
Stadiëring van CLL / SLL
Stadiëring is die manier waarop jou dokter kan verduidelik hoeveel van jou liggaam deur die limfoom geraak word, en hoe die limfoomselle groei.
Jy sal dalk 'n paar bykomende toetse moet hê om jou stadium uit te vind.
Om meer uit te vind oor opvoering, klik asseblief op die skakelaars hieronder.
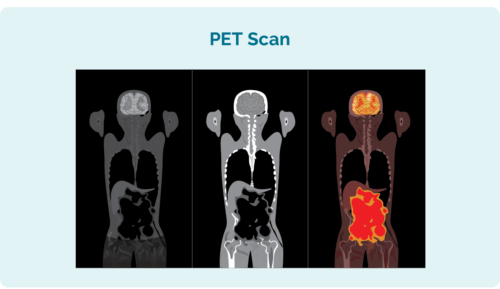
Bykomende toetse wat jy dalk moet hê om te sien hoe ver jou CLL / SLL versprei het, sluit in:
- Positron emissie tomografie (PET) skandering. Dit is 'n skandering van jou hele liggaam wat areas verlig wat deur die CLL / SLL geraak kan word. Die resultate kan soortgelyk aan die prentjie aan die linkerkant lyk.
- Rekenaartomografie (CT) skandering. Dit bied 'n meer gedetailleerde skandering as 'n X-straal, maar van 'n spesifieke area soos jou bors of buik.
- Lumbale punksie - Jou dokter sal 'n naald gebruik om 'n monster vloeistof van naby jou ruggraat af te neem. Dit word gedoen om te kyk of jou limfoom in jou brein of rugmurg is. Jy sal dalk nie hierdie toets nodig hê nie, maar jou dokter sal jou laat weet as jy dit doen.
Een van die belangrikste verskille in CLL / SLL (afgesien van hul ligging) is in die manier waarop hulle opgevoer word.
Wat beteken opvoering?
Nadat jy gediagnoseer is, sal jou dokter na al jou toetsresultate kyk om uit te vind in watter stadium jou CLL / SLL is. Staging sê vir die dokter:
- hoeveel CLL / SLL in jou liggaam is
- hoeveel dele van jou liggaam het die kankeragtige B-selle en
- hoe jou liggaam die siekte hanteer.
Hierdie verhoogstelsel sal na jou CLL kyk om te sien of jy enige van die volgende het of nie het nie:
- hoë vlakke van limfosiete in jou bloed of beenmurg – dit word limfositose (lim-foe-cy-toe-sis) genoem
- geswelde limfknope – limfadenopatie (limf-a-den-op-ah-thee)
- 'n vergrote milt - splenomegalie (splen-oh-meg-ah-lee)
- lae vlakke van rooibloedselle in jou bloed – anemie (a-nee-mee-yah)
- lae vlakke van bloedplaatjies in jou bloed - trombositopenie (trom-boog-cy-toe-piee-nee-yah)
- vergrote lewer - hepatomegalie (hep-at-o-meg-a-lee)
Wat elke stadium beteken
| RAI stadium 0 | Limfositose en geen vergroting van die limfknope, milt of lewer nie, en met byna normale rooibloedsel- en bloedplaatjietellings. |
| RAI stadium 1 | Limfositose plus vergrote limfknope. Die milt en lewer is nie vergroot nie en die rooibloedsel- en bloedplaatjietellings is normaal of net effens laag. |
| RAI stadium 2 | Limfositose plus 'n vergrote milt (en moontlik 'n vergrote lewer), met of sonder vergrote limfknope. Die rooibloedsel- en bloedplaatjietellings is normaal of net effens laag |
| RAI stadium 3 | Limfositose plus anemie (te min rooibloedselle), met of sonder vergrote limfknope, milt of lewer. Bloedplaatjietellings is naby normaal. |
| RAI stadium 4 | Limfositose plus trombositopenie (te min bloedplaatjies), met of sonder bloedarmoede, vergrote limfknope, milt of lewer. |
*Limfositose beteken te veel limfosiete in jou bloed of beenmurg
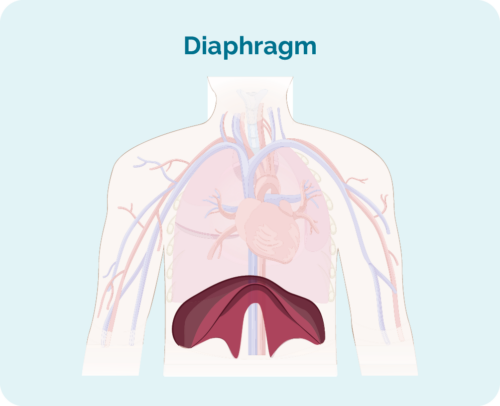
Jou stadium word uitgewerk op grond van:
- die aantal en ligging van limfknope wat aangetas is
- as die aangetaste limfknope bo, onder of aan beide kante van die diafragma is (Jou diafragma is 'n groot, koepelvormige spier onder jou ribbekas wat jou bors van jou buik skei)
- as die siekte na die beenmurg of na ander organe soos die lewer, longe, been of vel versprei het
| 1 internskap | een limfklierarea is aangetas, hetsy bo of onder die diafragma* |
| 2 internskap | twee of meer limfklierareas word aan dieselfde kant van die diafragma aangetas* |
| 3 internskap | ten minste een limfklierarea bo en ten minste een limfknooparea onder die diafragma* is aangetas |
| 4 internskap | limfoom is in verskeie limfknope en het versprei na ander dele van die liggaam (bv. bene, longe, lewer) |
Daarbenewens kan daar 'n letter "E" wees na jou stadium. Die E beteken dat jy 'n mate van SLL in 'n orgaan buite jou limfatiese stelsel het, soos jou lewer, long, bene of vel | |
Vrae aan u dokter voordat u met behandeling begin
Dokters se afsprake kan stresvol wees en om te leer oor jou siekte en potensiële behandelings kan wees soos om 'n nuwe taal te leer. Wanneer leer
Dit kan moeilik wees om te weet watter vrae om te vra wanneer jy met behandeling begin. As jy nie weet nie, wat jy nie weet nie, hoe kan jy weet wat om te vra?
Om die regte inligting te hê, kan jou help om meer selfvertroue te voel en te weet wat om te verwag. Dit kan jou ook help om vooruit te beplan vir wat jy dalk nodig het.
Ons het 'n lys vrae saamgestel wat u dalk nuttig kan vind. Almal se situasie is natuurlik uniek, so hierdie vrae dek nie alles nie, maar dit gee 'n goeie begin.
Klik op die skakel hieronder om 'n drukbare PDF van vrae vir jou dokter af te laai.
Verstaan jou CLL / SLL genetika
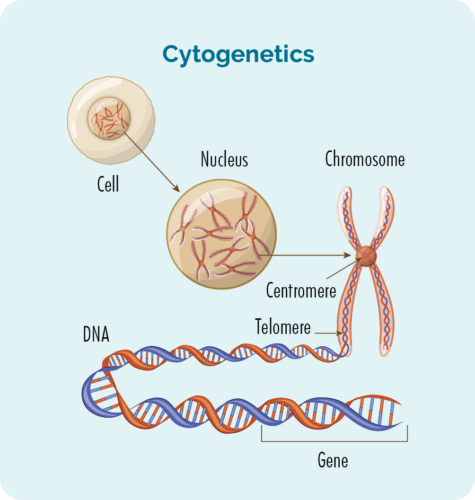
Daar is baie genetiese faktore wat betrokke kan wees by jou CLL / SLL. Sommige het dalk bygedra tot die ontwikkeling van jou siekte, en ander verskaf nuttige inligting oor wat die beste tipe behandeling vir jou is. Om uit te vind watter genetiese faktore betrokke is, sal jy sitogenetiese toetse moet laat doen.
Sitogenetiese toetse
Sitogenetiese toetse word op jou bloed en biopsie gedoen om na veranderinge in jou chromosome of gene te kyk. Ons het gewoonlik 23 pare chromosome, maar as jy CLL / SLL het, kan jou chromosome 'n bietjie anders lyk.
Chromosome
Al die selle van ons liggaam (behalwe rooibloedselle) het 'n kern waar ons chromosome gevind word. Chromosome binne selle is lang stringe DNA (deoksiribonukleïensuur). DNS is die hoofdeel van die chromosoom wat die sel se instruksies bevat en hierdie deel word 'n geen genoem.
Gene
Gene vertel die proteïene en selle in jou liggaam hoe om te lyk of op te tree. As daar 'n verandering (variasie of mutasie) in hierdie chromosome of gene is, sal jou proteïene en selle nie behoorlik werk nie en kan jy verskillende siektes ontwikkel. Met CLL / SLL kan hierdie veranderinge die manier waarop jou B-sel limfosiete ontwikkel en groei verander, wat veroorsaak dat hulle kankeragtig word.
Die drie hoofveranderinge wat met CLL/SLL kan gebeur, word 'n delesie, 'n translokasie en 'n mutasie genoem.
Algemene mutasies in CLL / SLL
'n Skraping is wanneer 'n deel van jou chromosoom ontbreek. As jou verwydering 'n deel van die 13de of 17de chromosoom is, word dit óf "del(13q)" of "del(17p)" genoem. Die "q" en die "p" vertel die dokter watter deel van die chromosoom ontbreek. Dit is dieselfde vir ander skrappings.
As jy 'n translokasie het, beteken dit dat 'n klein deel van twee chromosome – chromosoom 11 en chromosoom 14 byvoorbeeld, plekke met mekaar ruil. Wanneer dit gebeur, word dit “t(11:14)” genoem.
As jy 'n mutasie het, kan dit beteken dat jy 'n ekstra chromosoom het. Dit word Trisomie 12 genoem ('n ekstra 12de chromosoom). Of jy het dalk ander mutasies genoem IgHV mutasie of Tp53 mutasie. Al hierdie veranderinge kan jou dokter help om die beste behandeling vir jou uit te werk. Maak dus seker dat jy jou dokter vra om jou individuele veranderinge te verduidelik.
Jy sal sitogenetiese toetse moet ondergaan wanneer jy met CLL/SLL gediagnoseer word en voor behandelings. Sitogenetiese toetse is wanneer 'n wetenskaplike na jou bloed- en tumormonster kyk om te kyk vir genetiese afwykings (mutasies) wat by jou siekte betrokke kan wees.
Almal met CLL/SLL moet genetiese toetse ondergaan voordat jy met behandeling begin.
Sommige van hierdie toetse sal jy net een keer hoef te hê, want die resultate bly dieselfde regdeur jou leeftyd. Ander toetse wat jy dalk voor elke behandeling moet ondergaan, of op verskillende tye tydens jou reis met CLL / SLL. Dit is omdat daar met verloop van tyd nuwe genetiese mutasies kan voorkom as gevolg van behandeling, jou siekte of ander faktore.
Die meer algemene sitogenetiese toetse wat jy sal hê, sluit in:
IgHV mutasie status
U moet dit voor die eerste behandeling hê enigste. IgHV verander nie met verloop van tyd nie, dus hoef dit net een keer getoets te word. Dit sal gerapporteer word as óf 'n gemuteerde IgHV óf 'n ongemuteerde IgHV.
VIS toets
Jy moet dit voor die eerste en elke behandeling hê. Genetiese veranderinge op jou FISH-toets kan met verloop van tyd verander, daarom word aanbeveel dat dit getoets word voor die eerste keer met behandeling begin word, en gereeld deur jou behandeling. Dit kan wys of jy 'n delesie, 'n translokasie of 'n bykomende chromosoom het. Dit sal gerapporteer word as del(13q), del(17p), t(11:14) of Trisomy 12. Alhoewel dit die mees algemene variasies is vir mense met CLL /SLL, kan jy 'n ander variasie hê, maar die verslaggewing sal wees soortgelyk aan hierdie.
(FISH staan vir Fgloeiend In Situ Hybridisering en is 'n toetstegniek wat in patologie gedoen word)
TP53 mutasie status
Jy moet dit voor die eerste en elke behandeling hê. TP53 kan met verloop van tyd verander, daarom word aanbeveel dat dit getoets word voor die eerste keer met behandeling begin word, en gereeld deur jou behandeling. TP53 is 'n geen wat die kode verskaf vir 'n proteïen genaamd p53 wat gemaak moet word. p53 is 'n gewas wat proteïen onderdruk en keer dat kankerselle groei. As jy 'n TP53-mutasie het, kan jy dalk nie die p53-proteïen maak nie, wat beteken dat jou liggaam nie in staat is om te keer dat die kankerselle ontwikkel nie.
Hoekom is dit belangrik?
Dit is belangrik om dit te verstaan, aangesien ons weet dat nie alle mense met CLL / SLL dieselfde genetiese variasies het nie. Die variasies verskaf inligting aan jou dokter oor die tipe behandeling wat kan werk, of waarskynlik nie sal werk vir jou spesifieke CLL / SLL.
Praat asseblief met jou dokter oor hierdie toetse en wat jou resultate vir jou behandelingsopsies beteken.
Byvoorbeeld, ons weet as jy 'n TP53-mutasie, 'n ongemuteerde IgHV of del(17p) het, moet jy nie chemoterapie ontvang nie want dit sal nie vir jou werk nie. Maar dit beteken nie dat daar geen behandeling is nie. Daar is 'n paar doelgerigte behandelings beskikbaar wat goed kan werk vir mense met hierdie variasies. Ons sal dit in die volgende afdeling bespreek.
Behandeling vir CLL / SLL
Sodra al jou resultate van die biopsie, sitogenetiese toetsing en die stadiëringsskanderings voltooi is, sal jou dokter dit hersien om die beste moontlike behandeling vir jou te besluit. By sommige kankersentrums kan jou dokter ook 'n span spesialiste ontmoet om die beste behandelingsopsie te bespreek. Dit word 'n genoem multidissiplinêre span (MDT) ontmoet.
Hoe word my behandelingsplan gekies?
Jou dokter sal baie faktore oor jou CLL / SLL oorweeg. Besluite oor wanneer of as jy moet begin en watter behandeling die beste is, is gebaseer op:
- jou individuele stadium van limfoom, genetiese veranderinge en simptome
- jou ouderdom, vorige mediese geskiedenis en algemene gesondheid
- jou huidige fisiese en geestelike welstand en pasiëntvoorkeure.
Ander toetse
Jou dokter sal meer toetse bestel voordat jy met behandeling begin om seker te maak jou hart, longe en niere kan die behandeling hanteer. Ekstra toetse kan 'n EKG (elektrokardiogram), longfunksietoets of 24-uur-urienversameling insluit.
Jou dokter of kankerverpleegster kan jou behandelingsplan en die moontlike newe-effekte aan jou verduidelik. Hulle kan ook enige vraag wat jy mag hê beantwoord. Dit is belangrik dat jy jou dokter en/of kankerverpleegkundige vrae vra oor enigiets wat jy nie verstaan nie.
Kontak Ons
Wag vir jou resultate kan 'n tyd van ekstra stres en angs vir jou en jou geliefdes wees. Dit is belangrik om 'n sterk netwerk van ondersteuning te ontwikkel gedurende hierdie tyd. Jy sal hulle nodig hê as jy ook behandeling het.
Limfoom Australië wil graag deel wees van jou ondersteuningsnetwerk. Jy kan die Lymphoma Australia Nurse Hulplyn bel of e-pos met jou vrae en ons kan jou help om die regte inligting te kry. Jy kan ook by ons sosiale media-bladsye aansluit vir ekstra ondersteuning. Ons Limfoom Down Under-bladsy op Facebook is ook 'n wonderlike plek om met ander in Australië en Nieu-Seeland te skakel wat met limfoom leef
Limfoom sorg verpleegster blitslyn:
Telefoon: 1800 953 081
E-pos: verpleegster@lymphoma.org.au
Behandelingsopsies kan enige van die volgende insluit:
Kyk en wag (aktiewe monitering)
Ongeveer 1 uit 10 mense met CLL / SLL sal dalk nooit behandeling nodig hê nie. Dit kan vir baie maande of jare stabiel bly met min tot geen simptome nie. Maar sommige van julle kan verskeie rondtes van behandeling hê, gevolg deur remissie. As jy nie dadelik behandeling nodig het of tyd tussen remissies het nie, sal jy met kyk en wag (ook genoem aktiewe monitering) bestuur word. Daar is baie goeie behandelings vir CLL beskikbaar, en dit kan dus vir baie jare beheer word.
Ondersteunende sorg
Ondersteunende sorg is beskikbaar as jy ernstige siekte in die gesig staar. Dit kan jou help om minder simptome te hê en vinniger beter te word.
Leukemiese selle (die kankeragtige B-selle in jou bloed en beenmurg) kan onbeheerbaar groei en jou beenmurg, bloedstroom, limfknope, lewer of milt druk. Omdat die beenmurg vol is met CLL/SLL-selle wat te jonk is om behoorlik te werk, sal jou normale bloedselle aangetas word. Ondersteunende behandeling kan dinge insluit soos dat jy bloed- of plaatjieoortappings het, of jy kan antibiotika hê om infeksies te voorkom of te behandel.
Ondersteunende sorg kan 'n konsultasie met 'n gespesialiseerde sorgspan behels (soos kardiologie as jy probleme met jou hart het) of palliatiewe sorg om jou simptome te bestuur. Dit kan ook gesprekke wees oor jou voorkeure vir jou gesondheidsorgbehoeftes in die toekoms. Dit word Gevorderde Sorgbeplanning genoem.
Palliatiewe sorg
Dit is belangrik om te weet dat die Palliatiewe Sorg-span te eniger tyd tydens jou behandelingspad ingeroep kan word, nie net aan die einde van jou lewe nie. Palliatiewe sorgspanne is uitstekend om mense te ondersteun met besluite wat hulle aan die einde van hul lewe moet neem. maar, hulle kyk nie net na mense wat besig is om te sterf nie. Hulle is ook kundiges in die bestuur van moeilike simptome te eniger tyd gedurende jou reis met CLL / SLL. Moet dus nie bang wees om hul insette te vra nie.
As jy en jou dokter besluit om ondersteunende sorg te gebruik, of genesende behandeling vir jou limfoom te staak, kan baie dinge gedoen word om jou te help om so gesond en gemaklik as moontlik te bly vir 'n geruime tyd.
Chemoterapie (chemo)
Jy kan hierdie medikasie as 'n tablet hê en/of as 'n drup (infusie) in jou aar (in jou bloedstroom) by 'n kankerkliniek of hospitaal gegee word. Verskeie verskillende chemo medisyne kan gekombineer word met 'n immunoterapie medisyne. Chemo maak vinniggroeiende selle dood en kan ook sommige van jou goeie selle wat vinnig groei, beïnvloed en newe-effekte veroorsaak.
Monoklonale teenliggaam (MAB)
Jy kan 'n MAB-infusie by 'n kankerkliniek of hospitaal hê. MAB's heg aan die limfoomsel en lok ander siektes wat witbloedselle en proteïene beveg na die kanker. Dit help jou eie immuunstelsel om die CLL / SLL te beveg.
Chemo-immunoterapie
Chemoterapie (byvoorbeeld FC) gekombineer met immunoterapie (byvoorbeeld rituximab). Die voorletter van die immunoterapie-middel word gewoonlik bygevoeg by die afkorting vir die chemoterapie-regime, soos FCR.
Gerigte terapie
Jy kan dit as 'n tablet neem, hetsy by die huis of in die hospitaal. Geteikende terapieë heg aan die limfoomsel en blokkeer seine wat dit nodig het om te groei en meer selle te produseer. Dit keer dat die kanker groei, en veroorsaak dat die limfoomselle sterf. Vir meer inligting oor hierdie behandelings, sien asseblief ons mondelinge terapie feiteblad.
Stamseloorplanting (SCT)
As jy jonk is en aggressiewe (vinnig groeiende) CLL / SLL het, kan 'n SCT gebruik word, maar dit is skaars. Om meer te wete te kom oor stamseloorplantings, sien asseblief die feiteblaaie Oorplantings in limfoom
Begin terapie
Baie mense met CLL/SLL sal nie behandeling benodig wanneer hulle die eerste keer gediagnoseer word nie. In plaas daarvan sal jy aanhou wag en wag. Dit is algemeen vir mense met stadium 1 of 2 siekte, en selfs sommige mense met stadium 3 siekte.
As jy stadium 3 of 4 CLL/SLL het, moet jy dalk met behandeling begin. Wanneer jy vir die eerste keer met behandeling begin, word dit eerstelynbehandeling genoem. Jy kan meer as een medisyne hê, en dit kan chemoterapie, 'n monoklonale teenliggaam of geteikende terapie insluit.
Wanneer jy hierdie behandelings het, sal jy dit in siklusse hê. Dit beteken dat jy die behandeling sal hê, dan 'n pouse, dan nog 'n rondte (siklus) behandeling. Vir die meeste mense met CLL/SLL is chemo-immunoterapie effektief om 'n remissie te bereik (geen tekens van kanker nie).
Genetiese mutasies en behandeling
Sommige genetiese abnormaliteite kan beteken dat geteikende terapieë die beste vir jou sal werk, en ander genetiese abnormaliteite - of normale genetika kan beteken dat chemo-immunoterapie die beste sal werk.
Normale IgHV (ongemuteerde IgHV) OF 17p verwydering OF a mutasie in jou TP53 geen
Jou CLL/SLL sal waarskynlik nie op chemoterapie reageer nie, maar dit kan eerder op een van hierdie geteikende behandelings reageer:
- Ibrutinib – 'n geteikende terapie wat 'n BTK-remmer genoem word
- Acalabrutinib – 'n geteikende terapie (BTK-inhibeerder) met of sonder 'n monoklonale teenliggaam genaamd obinutuzumab
- Venetoclax & Obinutuzumab - venetoclax is 'n tipe geteikende terapie wat 'n BCL-2-inhibeerder genoem word, obinutuzumab is 'n monoklonale teenliggaam
- Idelalisib en rituximab – idelalisib is 'n geteikende terapie wat 'n PI3K-remmer genoem word, en rituximab is 'n monoklonale teenliggaam
- Jy kan ook in aanmerking kom om aan 'n kliniese proef deel te neem - Vra jou dokter hieroor
Belangrike informasie – Ibrutinib en Acalabrutinib is tans TGA-goedgekeur, wat beteken dat hulle in Australië beskikbaar is. Hulle is egter nie tans PBS gelys as eerste-lyn behandeling in CLL / SLL. Dit beteken dat hulle baie geld kos om toegang te verkry. Dit kan moontlik wees om toegang tot die medikasie te kry op “deernisvolle gronde”, wat beteken dat die koste gedeeltelik of ten volle deur die farmaseutiese maatskappy gedek word. As jy het normale (ongemuteerde) IgHV, of 17p-skrap, vra jou dokter oor deernisvolle toegang tot hierdie medikasie.
Limfoom Australië bepleit mense met CLL/SLL deur 'n voorlegging aan die Farmaseutiese Voordele Advieskomitee (PBAC) in te dien om die PBS-lys vir hierdie medikasie vir eerstelynbehandeling uit te brei; maak hierdie medikasie meer toeganklik vir meer mense met CLL/SLL.
Jy kan ook help om bewustheid te kweek en jou eie voorlegging aan die PBAC in te dien vir die PBS-lys as eerstelynterapie deur hier te klik.
Muitgeoefen IgHV, of variasie anders as dié hierbo
U sal moontlik standaardbehandelings vir CLL/SLL aangebied word, insluitend chemoterapie of chemo-immuunterapie. Die immunoterapie (rituximab of obinutuzumab) sal slegs werk as jou CLL/SLL-selle 'n seloppervlakmerker het genaamd CD20 op hulle. Jou dokter kan jou laat weet of jou selle CD20 het.
Daar is 'n paar verskillende medikasie en kombinasies waaruit u dokter kan kies as u 'n gemuteerde IgHV . Dit sluit in:
- Bendamustine & rituximab (BR) – bendamustine is 'n chemoterapie en rituximab is 'n monoklonale teenliggaam. Hulle word albei as 'n infusie gegee.
- Fludarabine, cyclofosfamied & rituximab (FC-R). Fludarabien en siklofosfamied is chemoterapie en rituximab is 'n monoklonale teenliggaam.
- Chlorambucil & Obinutuzumab – chlorambucil is 'n chemoterapietablet en obinutuzumab is 'n monoklonale teenliggaam. Dit word hoofsaaklik aan ouer, meer verswakte mense gegee.
- Chlorambucil - 'n chemoterapie tablet
- U kan ook in aanmerking kom om aan 'n kliniese proef deel te neem
As jy weet wat die naam is van die behandeling wat jy gaan kry, kan jy dit vind meer inligting hier.
Remissie en terugval
Na behandeling sal die meeste van julle in remissie gaan. Remissie is 'n tydperk waar jy geen tekens van CLL/SLL in jou liggaam het nie, of wanneer die CLL/SLL onder beheer is en nie behandeling nodig het nie. Remissie kan vir baie jare duur, maar uiteindelik kom CLL gewoonlik terug (terugvalle) en 'n ander behandeling word gegee.
Vuurvaste CLL / SLL
Min van julle sal dalk nie remissie met jou eerste-lyn behandeling bereik nie. As dit gebeur, word jou CLL / SLL "refractory" genoem. As jy refraktêre CLL / SLL het, sal jou dokter waarskynlik 'n ander medikasie wil probeer.
Behandeling wat jy het as jy refraktêre CLL / SLL het of na 'n terugval, word tweedelynterapie genoem. Die doel van tweedelynbehandeling is om jou weer in remissie te plaas.
As jy verdere remissie het, dan terugval en meer behandeling kry, word hierdie volgende behandelings derdelynbehandeling, vierdelynbehandeling en so genoem.
Jy mag dalk verskeie tipes behandeling vir jou CLL/SLL benodig. Kenners ontdek nuwe en doeltreffender behandelings wat die lengte van remissies verleng. As jou CLL/SLL nie goed op die behandeling reageer nie of daar is 'n terugval baie vinnig na behandeling (binne ses maande), staan dit bekend as refraktêre CLL/SLL en 'n ander tipe behandeling sal nodig wees.
Hoe tweede-lyn behandeling gekies word
Ten tyde van terugval, sal die keuse van behandeling afhang van verskeie faktore, insluitend.
- Hoe lank jy in remissie was
- Jou algemene gesondheid en ouderdom
- Watter CLL-behandeling/s jy in die verlede ontvang het
- Jou voorkeure.
Hierdie patroon kan homself oor baie jare herhaal. Nuwe geteikende terapieë is beskikbaar vir herhalende of refraktêre siektes en sommige algemene behandelings vir terugval CLL/SLL kan die volgende insluit:
- Venetoclax – 'n geteikende terapie (BCL2-remmer) - 'n tablet
- Ibrutinib (Ibruvica) - 'n geteikende terapie (BTK-inhibeerder) - tablet
- Acalabrutinib - 'n geteikende terapie (BTK-inhibeerder) - tablet
- Idelalisib en Rituximab – idelalisib is 'n geteikende terapie (PI3K inhibeerder) en rituximab is 'n monoklonale teenliggaam. Idelalisib is 'n tablet en rituximab word as drup in jou are gegee.
Meer inligting oor geteikende terapieë kan gevind word hier afgelaai word.
As jy jonk en fiks is (behalwe dat jy CLL/SLL het), kan jy dalk 'n Allogene stamseloorplanting.
Dit word aanbeveel dat enige tyd wat u met nuwe behandelings moet begin, u dokter vra oor kliniese proewe waarvoor u in aanmerking kan kom. Kliniese proewe is belangrik om nuwe medisyne te vind, of kombinasies van medisyne om die behandeling van CLL / SLL in die toekoms te verbeter.
Hulle kan jou ook 'n kans bied om 'n nuwe medisyne, kombinasie van medisyne of ander behandelings te probeer wat jy nie buite die proeftydperk sou kon kry nie. As jy belangstel om aan 'n kliniese proef deel te neem, vra jou dokter vir watter kliniese proewe jy in aanmerking kom.
Sommige behandelings word getoets vir CLL / SLL
Daar is baie behandelings en nuwe behandelingskombinasies wat tans in kliniese proewe regoor die wêreld getoets word vir pasiënte met beide nuut gediagnoseerde en terugvallende CLL. Sommige terapieë wat ondersoek word, is;
- Venetoclax-kombinasieterapie – gebruik van venetoclax met ander tipes behandeling
- Zanubrutinib - 'n kapsule wat 'n geteikende terapie (BTK-inhibeerder) is
- Chimeriese antigeen reseptor T-sel terapie (CAR T-sel terapie)
Jy kan ook ons 'Verstaan kliniese proewe' feiteblad of besoek ons webblad vir meer inligting oor kliniese proewe
Prognose vir CLL / SLL - en wat gebeur wanneer behandeling eindig
Prognose kyk na wat die verwagte uitkoms van jou CLL / SLL sal wees, en watter invloed jou behandeling waarskynlik sal hê.
CLL / SLL is nie geneesbaar met huidige behandelings nie. Dit beteken dat sodra jy gediagnoseer is, jy vir die res van jou lewe CLL / SLL sal hê ... Maar baie mense leef steeds 'n lang en gesonde lewe met CLL / SLL. Die doel of bedoeling van behandeling is om die CLL / SLL op 'n hanteerbare vlak te hou en te verseker dat jy min of geen simptome het wat jou lewenskwaliteit beïnvloed nie.
Almal met CLL / SLL het verskillende risikofaktore, insluitend ouderdom, mediese geskiedenis en genetika. Dit is dus baie moeilik om oor prognose in 'n algemene sin te praat. Dit word aanbeveel dat jy met jou spesialis dokter praat oor jou eie risikofaktore, en hoe dit jou prognose kan beïnvloed.
Oorlewing – Lewe met kanker
'n Gesonde leefstyl, of 'n paar positiewe lewenstylveranderinge na behandeling kan 'n groot hulp vir jou herstel wees. Daar is baie dinge wat jy kan doen om jou te help om goed met CLL / SLL te leef.
Baie mense vind dat na 'n kankerdiagnose, of behandeling, hul doelwitte en prioriteite in die lewe verander. Om te leer ken wat jou 'nuwe normaal' is, kan tyd neem en frustrerend wees. Verwagtinge van jou familie en vriende kan anders wees as joune. Jy voel dalk geïsoleerd, moeg of enige aantal verskillende emosies wat elke dag kan verander. Die hoofdoelwitte na behandeling vir jou CLL / SLL is om terug te kom na die lewe en:
- wees so aktief as moontlik in jou werk, gesin en ander lewensrolle
- verminder die newe-effekte en simptome van die kanker en die behandeling daarvan
- identifiseer en bestuur enige laat newe-effekte
- help om jou so onafhanklik as moontlik te hou
- verbeter jou lewenskwaliteit en handhaaf goeie geestesgesondheid
Kankerrehabilitasie
Verskillende tipes kankerrehabilitasie kan vir jou aanbeveel word. Dit kan enige van 'n wye reeks dienste beteken soos:
- fisiese terapie, pynbestuur
- voedings- en oefenbeplanning
- emosionele, loopbaan- en finansiële berading
Ons het 'n paar goeie wenke in ons feiteblaaie hieronder:
- Vrees vir herhaling van kanker en skandering-angs
- Slaapbestuur en limfoom
- Oefening en limfoom
- Moegheid en limfoom
- Seksualiteit en intimiteit
- Emosionele impak van limfoom diagnose en behandeling
- Emosionele impak van lewe met limfoom
- Emosionele impak van limfoom na voltooiing van limfoombehandeling
- Omgee vir iemand met limfoom
- Emosionele impak van terugval of refraktêre limfoom
- Komplementêre en alternatiewe terapieë: Limfoom
- Selfsorg en limfoom
- Voeding en limfoom
Getransformeerde limfoom (Richter se transformasie)
Wat is transformasie
'n Getransformeerde limfoom is 'n limfoom wat aanvanklik as traag (stadiggroeiend) gediagnoseer is, maar in 'n aggressiewe (vinniggroeiende) siekte verander het.
Transformasie is skaars, maar kan gebeur as gene in die indolente limfoomselle mettertyd beskadig word. Dit kan natuurlik gebeur, of as gevolg van sommige behandelings, wat veroorsaak dat die selle vinniger groei. Wanneer dit in CLL / SLL gebeur, word dit Richter se sindroom (RS) genoem.
As dit gebeur, kan jou CLL / SLL verander in 'n tipe limfoom genaamd Diffuse Groot B-sel limfoom (DLBCL) of selfs meer selde 'n T-sel limfoom.
Vir meer inligting oor getransformeerde limfoom, sien asseblief ons feiteblad hier.