Hodgkin Lymphoma çi ye (HL)








HL celebek penceşêrê ye ku dihêle hin şaneyên xwîna we, ku jê re lîmfosîtên hucreya B tê gotin, pir zêde mezin bibin, û bi rêkûpêk kar rawestînin. Lîmfosît şaneyên taybetî ne, ji ber vê yekê piçûk divê hûn bi mîkroskopê li wan binêrin. Ew celebek şaneyên xwînê ne, û karê wan ew e ku bi mîkrobên ku dikarin we nexweş bikin şer bikin. Hin ji wan dikarin kanserê jî şer bikin.
Penceşêr tê wateya ku şaneyên:
- dema ku ne hewce ne mezin dibin
- bi awayê ku divê tevbigerin, û
- carinan diçin deverên laşê xwe ku ne mebesta wan e ku biçin.
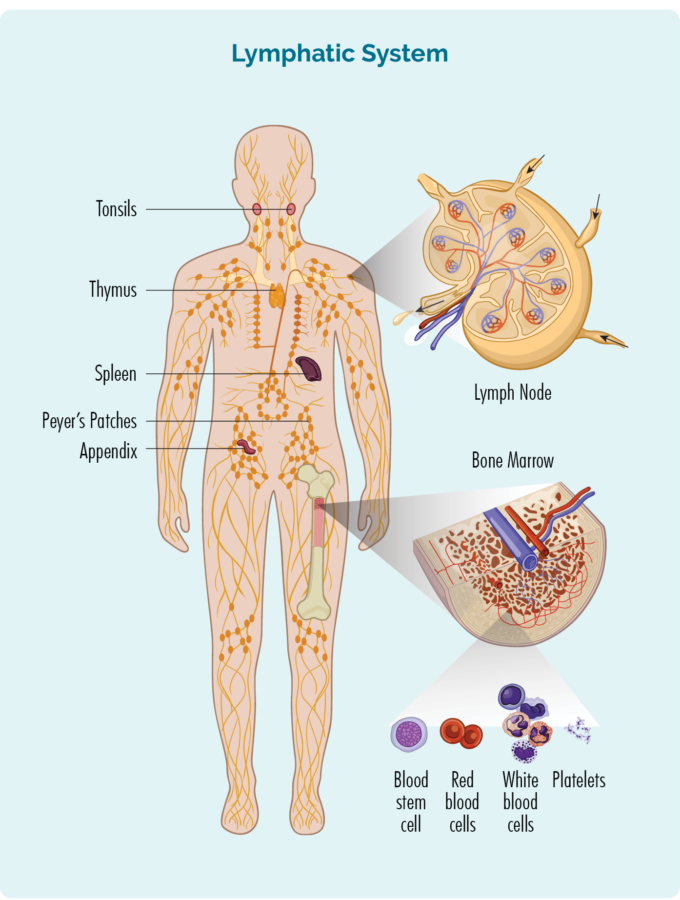
Çi taybetmendiya lîmfosîtên B-hucreyê dike?
- Ew di hundurê hestiyên we de li cîhek ku jê re "mêjûya hestî" tê gotin têne çêkirin.
- Lîmfosît dikarin biçin hemî deverên laşê we da ku li dijî enfeksiyonê şer bikin, lê bi gelemperî di pergala weya lîmfatîk de dijîn.
- Sîstema weya lîmfatîk hin organên we yên bi navê zirav, tîmus, tonsil û pêvek û her weha girêkên weya lîmfê yên ku li seranserê laşê we têne dîtin vedihewîne. Damarên lîmfê mîna rê ne ku hemû organên lîmfatîk û girêkên we bi hev re girêdidin.
- Lîmfosît alîkariya neutrofîlan dikin ku li dijî mîkroban şer bikin.
- Di heman demê de ew mîkroban jî bi bîr tînin ji ber vê yekê ger ew hewl bidin ku vegerin, lîmfosîtên we dikarin pir zû ji wan xilas bibin.
şaneyên B û lîmfoma
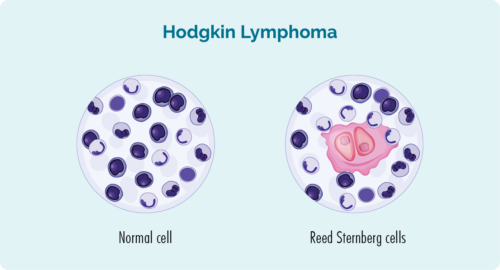
Dema ku we HL heye, lîmfosîtên weya B-hucreyê dibin kanserê û jê re tê gotin şaneyên lîmfomayê. Ew cûda xuya dikin, mezintir in û ji lîmfosîtên normal cûda tevdigerin.
Ji şaneyên lîmfomayê re bi gelemperî şaneyên Reed-Sternberg jî tê gotin. (Reed û Sternberg navên zanyarên ku yekem car van şaneyan nas kirin bûn).
Hucreya Reed-Sternberg çawa xuya dike?
Li vir wêneyek heye ku nîşanî we bide ka hucreyên normal çawa xuya dikin, û şaneyên lîmfoma Reed-Sternberg çawa xuya dikin.
Lenfoma Hodgkin bi gelemperî zû mezin dibe, ji ber vê yekê carinan jê re dibêjin êrîşkar. Lê tiştê baş di derbarê lîmfoma Hodgkin a aggressive de ev e ku ew pir caran baş bersivê dide dermankirinê, ji ber ku dermankirin ji bo êrişkirina şaneyên ku zû mezin dibin hatî çêkirin.
Ji ber vê yekê, şansek pir baş heye ku hûn piştî dermankirinê qenc bibin. Ev tê wê wateyê ku hûn ê êdî kanserê nebin.
Nîşaneyên Hodgkin Lymphoma (HL)

Nîşaneya yekem a ku hûn dikarin bibin ger HL-ya we hebe dibe ku kulmek, an jî çend pişkên ku mezin dibin be. Dibe ku ev gûz li ser we bin:
- stû (wek ya di wêneyê de)
- milê te (bin destê te)
- gewr (ku serê lingên we bi laşê we ve girêdayî ye, û heya lingê we)
- an zikê (herêma zikê we).
Dibe ku dîtin û hîskirina girêkên lîmfê yên di zikê we de dijwartir be, ji ber ku ew di laşê we de ji girêkên lîmfê yên din pir kûrtir in. Dibe ku bijîjkê we tenê bi girtina wêneyên taybetî (skan) ji hundurê laşê we zanibe ku we li wir girêkên lîmfê werimî ne.
Kulîlk ji ber ku girêkên weya lîmfê bi şaneyên lîmfomayê tijî dibin çêdibin, ev jî wan diwerimîne. Ew bi gelemperî ne êş e, lê carinan, ger girêkên lîmfê yên werimî zextê li beşên din ên laşê we bikin, dibe ku bibe sedema hin êş.
Li ku derê Hodgkin Lymphoma dikare were dîtin?
Carinan, lîmfoma Hodgkin dikare li beşên din ên laşê we, wek we, belav bibe:
- pişik - pişkên we ji we re dibe alîkar ku hûn nefesê bistînin.
- kezeb – kezeba we ji we re dibe alîkar ku hûn xwarinê bihûnin, û laşê we paqij dike da ku hûn di laşê we de toksînên zirardar (jehrîn) çênebin.
- hestî - hestiyên we hêzê didin we da ku hûn li her derê nekevin.
- mêjûya hestî (ev di nîvê hestiyên we de ye û cihê ku hucreyên xwîna we lê têne çêkirin).
- organên din ên ku alîkariya laşê we dikin ku bi rêkûpêk bixebitin.
Ger hucreyên lîmfoma we li deverên din ên laşê we belav bibin, ew dikare wekî qonaxa pêşkeftî ya HL were gotin. Em ê hinekî paşê bêtir li ser qonaxên HL biaxivin, lê ji bo we baş e ku hûn nuha zanibin, ku heke we qonaxa HL ya pêşkeftî hebe jî, dibe ku hûn hîn jî sax bibin.

Nîşaneyên din ên ku hûn dikarin bibin ev in:
- Bi rastî bê sedem hîs westiyayî – gelek caran hûn dîsa jî piştî bêhna xwe an jî razanê jî xwe westiyayî hîs dikin.
- Bêhna xwe çikiyaye - her çend we tiştek nekiribe jî.
- Kuxikek ziwa ku naçe.
- Birînbûn an xwînrijandin ji ya normal hêsantir.
- Çermê xurîn.
- Dema ku hûn diçin tuwaletê di hewza we de an jî li ser kaxeza destavê xwîn dibe.
- Enfeksiyonên ku naçin, an jî vedigerin (dubare).
- B-nîşanên.

Sedemên din ên nîşanan - û dema ku hûn doktorê xwe bibînin
Gelek ji van nîşan û nîşanan dikarin mîna tiştên din ên wekî enfeksiyonan bin. Bi gelemperî bi enfeksiyonek an sedemek din, nîşanên piştî çend hefteyan diçin.
Dema ku we HL hebe, lê nîşanên bêyî dermankirinê ji holê ranabin.
Dibe ku doktorê we di destpêkê de bifikire ku we enfeksiyonek heye. Lê heke ew fikar in ku ew celebek lîmfoma be, ew ê ceribandinên zêde bidin. Ger hûn çûne cem doktor, û nîşanên we baştir nebin, hûn ê hewce bikin vegere cem doktor.
Hodgkin Lymphoma (HL) çawa tê teşhîs kirin

Gelek celebên lîmphoma hene. Ew bi gelemperî têne kom kirin Lîmfoma Hodgkin or limfoma ne-Hodgkin. Lenfoma Hodgkin paşê di nav komên jêrîn de têne kom kirin:
- Lîmfoma Hodgkin ya Klasîk (cHL) an
- Lîmfomaya Hodgkin ya Serdest a Lîmfosîta Nodular (NLPHL)
Piraniya we dê xwedî cHL bin, ji her 1 zarok û xortan tenê 10 bi HL xwedan binkûreya NLPHL ye.
Doktorê min çawa dizane kîjan binkûreya min heye?
Girîng e ku dixtorê we zanibe ka kîjan dermanê we heye, ji ber ku cûreyên dermankirin û dermanên ku hûn distînin dibe ku ji yekî bi jêr-tîpek cûda cûda bin. hûn.
Ji bo ku hûn bizanin ka çi celeb HL-ya we heye, doktorê we dê bixwaze hin testên cuda. Ew ê dixwazin nimûneyên we bigirin girêkên lîmfê werimî da ku wan biceribînin û bibînin ka çi celeb hucre tê de ne va. Dema ku doktor nimûneyek digire, jê re biopsî tê gotin.
Dibe ku hûn biopsiya xwe li jûreya bijîjkî, li jûreyek emeliyatê li nexweşxaneyê an di beşa radyolojiyê de bikin. Ev ê bi temenê we ve girêdayî ye, û li ku derê lîmfa weya werimî ye nod in. Doktorê we dê we û dêûbavên/weliyên we li ku derê agahdar bike pêdivî ye ku biçe.
Biopsy
Biopsî dikare wekî emeliyat li nexweşxaneyê were kirin. Bijîjk û hemşîreyên we dê pir baldar bin, û gava ku ew biopsiyê dikin, pê ewle bin ku hûn bi qasî ku pêkan rehet bin. Dibe ku hûn hin dermanan jî bistînin ku ji we re dibe alîkar ku hûn di dema biopsiyê de xew bikin, an jî cîhê ku ew biopsiyê dikin bêhiş bikin. Ji vê dermanê re anestezîk tê gotin.
Dema ku we biyopsî hat girtin, ew ê ji patholojiyê re were şandin, li wir kesên bi taybetî perwerdekirî bi navê "Pathologist" dê cûreyên cûda yên amûran bikar bînin da ku li şaneyên di biopsiyê de binerin. Hin alavên ku ew bikar tînin dê mîkroskop û roniyên taybetî bin, ku ji wan re dibe alîkar ku beşên cûda yên şaneyên lîmfoma bibînin. Wku ew dibînin ji doktorê we re dibe alîkar ku hûn zanibin ka kîjan binkûreya HL ya we heye.
Hin cûreyên biopsî yên ku hûn dikarin bibin hene:
Biopsiya derziyê ya bingehîn an baş
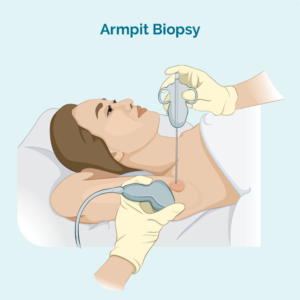
Bijîjk an jî hemşîre dê derziyek bixe nav girêka lemfê ya werimî û nimûneyek piçûk a girêka lenfê jê bike. Hûn ê hin derman hebin da ku deverê bêhêz bike da ku ew zirarê nebîne, û li gorî temenê we, dibe ku hûn hin derman jî ji bo we xew bikin, da ku hûn bi rastî bêdeng bimînin.
Ger girêka lenfê di hundurê laşê we de kûr be û ew nikaribin wê hîs bikin, dibe ku bijîjk ultrasound an rontgenek pispor bikar bîne da ku ji wan re bibe alîkar ku dema ku ew biopsiyê dikin wê bibînin.
Nod Excisionale biopsî
Hûn ê muhtemelen hewceyê emeliyatê bikin da ku hûn biopsiya girêkek jêbirinê bikin. Ew ji bo rakirina girêkek lîmfê ya li deverên din ên laşê we ku bi derziyê negihîje wan tê kirin. Hûn ê anesteziyek we hebe ku hûn xew bike, û hûn ê emeliyatê hîs nekin an jî bîr nekin. Hûn ê bi hin dirûnan şiyar bibin li cihê ku wan girêka lenfê derxistiye derve.
Bîopsiya mejiyê hestî
Bi biopsiya mêjûya hestî re, bijîjk derzîyekê dixe binê pişta we û hestiyê hipê. Ev yek ji wan cihên ku hucreyên xwîna we lê têne çêkirin e, ji ber vê yekê ew dixwazin nimûneyek ji vê mêjûya hestî bigirin da ku bibînin ka li wir şaneyên lîmfoma hene. Du nimûne hene ku doktor dê ji vê cîhê bigire, di nav de:
- Aspirate mêjûya hestî (BMA): ev îmtîhan hejmareke piçûk digire şilava ku di qada mejiyê hestî de tê dîtin
- Trefîn aspirate ya mêjûya hestî (BMAT): ev test biçûk digire nimûneya tevna mêjûya hestî
Bi temenê we ve girêdayî, dibe ku hûn vê yekê wekî emeliyatek bi anesthetîkê bikin da ku hûn xew bikin. Dibe ku hûn piştî vê yekê ti dirûnan nedin, lê hûn ê li ser cîhê ku derzî lê ketiye cil û bergek piçûk mîna band-alîkariyek xweşik hebe.

Li benda encaman in
Ew dikare du an sê hefte bigire ku encamên xwe paşde vegerînin.
Li benda encaman dikare ji bo we û hezkiriyên we demek stres be. Ji bo we û girseya we an malbat û hevalên we girîng e ku hûn di vê demê de bi yekî ku hûn pê bawer in re bipeyivin û biaxivin. Ger hûn nebawer in ku hûn bi kê re biaxivin, an pirsên we hebin, hûn dikarin her gav bangî hemşîreyên me yên lênihêrîna lîmfoma bikin an jî bi e-nameyê bişînin.
Ji bo hûrguliyên li ser ka meriv çawa bi wan re têkilî daynin ji kerema xwe li ser şîn bikirtînin bişkojka bi me re têkilî daynin li dora screenê.

Bincureyên lîmfoma Hodgkin
Wekî ku me li jor behs kir, cûreyên cûda yên HL hene - Hodgkin Lymphoma klasîk û Lîmfoma Hodgkin ya Serdest a Lîmfosîta Nodular (NLPHL).
Lîmfomaya Klasîk a Hodgkin dûv re li çar celebên din ên cihêreng tê dabeş kirin. Di nav wan de hene:
- Skleroza Nodular Lîmfoma Hodgkin ya Klasîk (NS-cHL)
- Lîmfoma Hodgkin ya Zarokatiya Klasîk a şaneyên tevlihev (MC-cHL)
- Lîmfoma Hodgkin a klasîk a dewlemend-Linfocyte (LR-cHL)
- Lîmfomaya Hodgkin ya Klasîk a Lenfosît kêmbûyî (LD-cHL)
Ji bo bêtir fêrbûna van binkûreyên HL, li ser sernavên jêrîn bikirtînin.
Bintypên Lîmfoma Hodgkin ya Klasîk
NS-cHL di zarok û ciwanên mezin de pirtir e. Hema hema nîvê her kesê ku bi lîmfoma Hodgkin ya klasîk re heye dê xwediyê vê jêr-tîpê NS-cHL be.
Xort û keç hem dikarin NS-cHL bibin, lê ew di keçan de piçekî pirtir e.
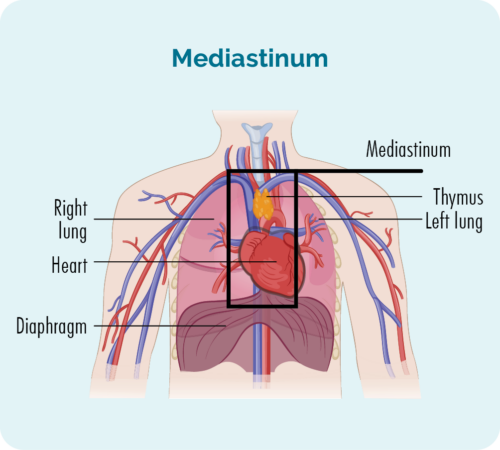
NS-cHL bi gelemperî di girêkên lîmfê yên kûr di hundurê sînga we de, li deverek ku jê re mediastinum tê gotin, dest pê dike. Hûn dikarin di wêneya jêrîn de mediastinum bibînin, ew beşek hundurê qutiya reş e.
Dibe ku hûn nikaribin we girêkên lîmfê werimî hîs bikin, lê hin nîşanên din ên ku hûn dikarin bi celebê HL re bibin ev in:
- qehweyî
- êş an hestek nerehet di sînga we de
- bêhna xwe diçû
NS-cHL di heman demê de dikare dest pê bike, an jî li beşên din ên laşê we, wek şikil, pişik, kezeb, hestî an mêjûya hestî belav bibe.
Lîmfoma Hodgkin ya klasîk a hucreya tevlihev (MC-cHL) di zarokên ji 10 salî kêmtir de pirtir e. Lê dîsa jî ew dikare bandorê li zarok û ciwanên her temenî bike.
Ger we MC-cHL heye, dibe ku hûn li binê çermê xwe girêkên nû bibînin. Ev e ji ber ku hucreyên lîmfomayê di girêkên lîmfê yên di tevna rûnê ya li binê çermê we de kom dibin û mezin dibin. Ev tevna rûnê ya me hemîyan heye û ew ji bo parastina organên xwe yên li binê wê dibe alîkar, û dema ku ew sar e me germ dike. Dibe ku hin hucreyên lîmfomayê di organên we yên din de jî werin dîtin.
MC-cHL carinan dikare ji bo ku doktorê we teşhîs bike dijwar be ji ber ku ew wekî celebek cûda ya lîmfomayê ya ku jê re lîmfomaya T-hucreya periferîkî tê gotin xuya dike. Ji ber vê yekê, dibe ku doktorê we bixwaze ceribandinên zêde bike da ku pê ewle bibe ku we MC-cHL heye da ku ew dermanên rast bidin we.
Lîmfoma Hodgkin a klasîk a dewlemend-Linfocyte (LR-cHL) kêm e. Pir hindik kes vê binecureyê distînin. Lê heke hûn bikin, ew bi gelemperî ji dermankirina we re pir baş bersiv dide. Dema ku hûn dermankirinê biqedînin dibe ku hûn qenc bibin.
Heke LR-cHL we hebe, hûn dikarin li binê çermê xwe hin girêk bibînin, ji ber ku hucreyên lîmfomayê di girêkên lîmfê de tenê di binê çermê we de mezin dibin.
LR-cHL di heman demê de dikare ji bo bijîjkê we jî dijwar be ku hûn teşhîs bikin ji ber ku ew carinan wekî celebek HL-ya cûda ya bi navê lîmfosîta Nodular ya serdest Hodgkin Lymphoma (NLPHL) xuya dike. Hem LR-cHL û hem jî NLPHL wekî hev xuya dikin, lê ji bo rakirina wan dermanên cûda têne bikar anîn.
Lîmfomaya Hodgkin a klasîk a lîmfosîtê kêmbûyî (LD0cHL) belkî di zarok û ciwanan de binecureya herî kêm a lîmfoma Hodgkin ya klasîk e. Ger we enfeksiyonek bi navê Vîrûsa Kêmasiya Mirovî (HIV) hebe, an jî heke we berê bi enfeksiyonek bi navê Epstein-Barr virus (EBV) hebe, pirtir e.
EBV vîrusek e ku dibe sedema taya glandular ku dibe sedema êşa qirikê. Her weha carinan jê re "mono" an mononucleosis jî tê gotin. Tewra jê re nexweşiya ramûsandinê jî tê gotin ji ber ku ew dikare bi salixdanê ve were belav kirin (lê ne hewce ye ku hûn kesek maç bikin da ku hûn wê bigirin).
Ger ku we LD-cHL hebe dibe ku hûn girêkên neasayî an girêkên lîmfê werimî nebin ji ber ku ew pir caran di nîvê hestiyên we de li cîhek ku jê re mêjûya hestiyê we tê gotin mezin dibe. Ev der cihê ku hucreyên xwîna we lê têne çêkirin e. Lêbelê, ew dikare di devera zikê (an zikê) de jî kûr dest pê bike, ji ber vê yekê dibe ku kulp ji bo ku hûn hîs nekin pir kûr bin.
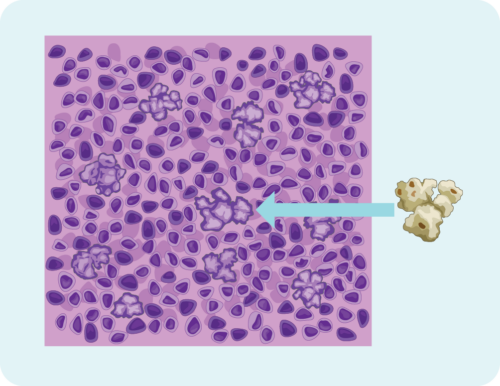
Lîmfomaya Hodgkin ya Serdest a Lîmfosîta Nodular (NLPHL)
Lîmfoma Hodgkin ya Serdest a Lîmfosîta Nodular (NLPHL) binkûreyek pir kêm a HL ye, lê ew di zarokên ji 10 salî biçûktir de pirtir e.
Doktorê we dikare we bi NLPHL teşhîs bike heke hucreyên we bi rengek diyar xuya bikin. Dibe ku ew ecêb xuya bike, lê em carinan dibêjin ku hucreyên lîmfomayê yên di NLPHL de mîna popcorn xuya dikin. Li wêneyê binêrin û hûn ê bibînin ka mebesta me çi ye.
Lîmfoma Hodgkin ya Serdest a Nodular Lymphocyte (NLPHL) ji lîmfoma Hodgkin ya klasîk çawa cûda ye?
NLPHL ji Lymphoma Hodgkin ya Klasîk hêdîtir mezin dibe. Ger we NLPHL hebe, dibe ku hûn piştî dermankirinê qenc bibin, ku tê vê wateyê ku lîmfoma dê biçe û çu carî venegere. Lê, ji bo hin ji we, dibe ku ew vegere. Carinan ew dikare zû vegere, û carinan jî dibe ku hûn gelek salan bêyî lîmfoma bijîn.
Ger NLPHL-ya we vegere jê re vegere tê gotin. Yekane nîşana vegerê dibe ku girêkek lîmfê werimî be ku naçe. Ev dibe ku di stûyê we, milê we de, gewrê an deverek din a laşê we be. Heke hûn nîşanên din bistînin, ew ê dişibin wan nîşanên ku me li jor rêz kirin.
Qonaxkirin û Rêzkirina Lîmfoma Hodgkin (HL)
Gava ku bijîjkê we bi HL-yê teşhîsa we kir, ew ê bixwazin bêtir ceribandinan bikin da ku bibînin ka çend beşên laşê we hucreyên lîmphoma hene, û ew çiqas zû mezin dibin.
Staging li cihê ku HL ye dinêre. Bînin bîra xwe berê me li ser lîmfosîtên we peyivî. Me fêhm kir ku her çend ew di mêjûya hestiyê we de têne çêkirin û di pergala weya lîmfatîk de dijîn, ew dikarin biçin her perçeyek laşê we jî. Ji ber ku hucreyên lîmfoma we lîmfosîtên penceşêrê ne, HL dikare di mêjûya hestî, pergala lîmfatîk an her beşek din a laşê we de jî be.
Îmtîhan û Îskanên Sahneyê
Doktorê we dê hin skanan ferman bike da ku wêneyên hundurê laşê we bigire da ku bibîne ku ev hucreyên HL li ku derê vedişêrin. Dibe ku ev scans ev in:
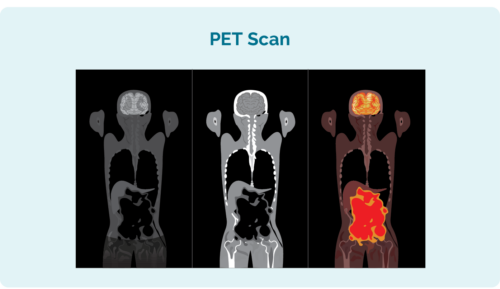
Scan (ev ji bo tomografya kompîturî kurt e)
CT scans mîna rontgenek taybetî ye ku wêneyek hûrgulî ya her tiştê hundurê sîng, zikê (herêma zikê) an pelvis (nêzîkî hestiyên hipê) dide. Doktorê we dê bikaribe li ser vê şopandinê her girêkên lîmfê yên werimî an tîmorên li van deveran bibîne.
PET scan (ev ji bo şopandina Tomografiya Emisyona Positron kurt e)
Scanên PET di hundurê tevahiya laşê we de digerin. Deverên ku lîmfoma lê hene ji deverên din geştir xuya dikin. Ji bo vê yekê hûn hewce ne ku di dest an milê we de derziyek hebe ji ber ku ew ê hin şilavê derxînin ku alîkariya şaneyên lîmfomayê dike ku li ser wêneya komputerê ronî bibin. Hemşîre di kirina vê yekê de pir jêhatî ne û dê lênihêrînek taybetî bigirin da ku ew pir zirarê neke.
MRI scan (Ev kurteya Wêneya Rezonansê ya Magnetic e)
Ev şopandin magnetên di hundurê makîneyek bikar tîne da ku wêneyên hundurê laşê we bigire. Ew zirarê nade, lê ji ber ku di makîneyê de magnets hene ku li dora xwe dizivirin, ew dikare pir bi deng be. Hin kes ji van dengan hez nakin ji ber vê yekê dibe ku hûn dermanek hebe ku hûn di dema şopandinê de hinekî xew bikin, ji ber vê yekê ew we xemgîn nake. Tewra hûn dikarin ji bo guhdarîkirina muzîkê guhên taybetî bikar bînin.
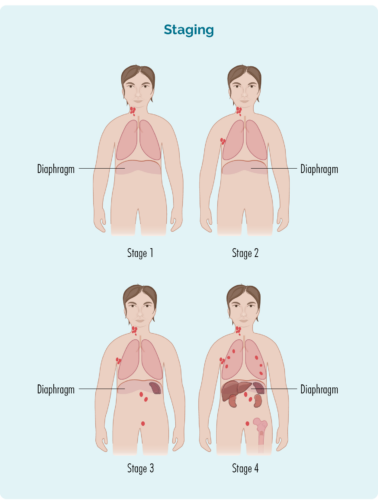
Qonaxa HL ya min çawa tê hejmartin?
Sahniyet ji hejmara yek heta hejmara çar tê hejmartin. Ger qonaxa yek an du we hebe hûn ê HL-ya qonaxa destpêkê hebe. Ger hûn qonaxa sê an çaran hebe, hûn ê qonaxek HL ya pêşkeftî hebe.
Qonaxa pêşkeftî ya HL dikare tirsnak xuya bike. Lê, ji ber ku lîmfosîtên we li seranserê laşê we digerin, lîmfoma wekî nexweşiyek "pergalî" tête hesibandin. Ji ber vê yekê, lîmfomên pêşkeftî, tevî HL, ji kanserên din ên bi nexweşiya pêşkeftî re pir cûda ne.
Ma qonaxa min bandor dike ku ez dikarim derman bikim?
Gelek tîmorên zexm, wek tumorên di mejî, sîng, gurçik û cihên din de, heke pêşkeftî bin, nayên derman kirin.
Lê gelek lîmfomayên qonaxên pêşkeftî dikarin bi dermankirina rast werin derman kirin, û ev pir caran ji bo zarok û ciwanên bi HL re wiha ye.
Ev wêne mînakek baş e ku çawa cûda ye qonax dikarin xuya bikin. Parçeyên sor nîşan dide ku derê Dibe ku lîmfoma di her qonaxê de be - ya we dibe ku a hindik cûda ye, lê dê hema hema heman bişopîne mînak.
1 înternship | HLya we li yek devera girêka lîmfê ye, li jor an li jêr diafragma we |
2 înternship | HLya we li du an zêdetir deverên girêka lîmfê ye, lê li heman alîyê diafragma we ye. |
3 înternship | HL-ya we herî kêm li yek deverek girêk lîmfê li jor û bi kêmî ve yek deverek girêk lîmfê li binê diafragma we ye. |
4 înternship | HLya we li gelek deverên girêkên lîmfê ye, û li beşên din ên laşê we, wek hestî, pişik, an kezeba we belav bûye. |
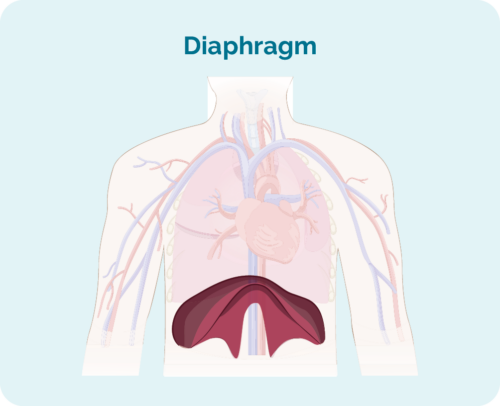
Diafragma te çi ye?
Diafragma we masûlkek qubeyek e ku organên sînga we, ji organên zikê we vediqetîne. Di heman demê de ew ji we re dibe alîkar ku hûn nefesê bistînin bi alîkariya pişikên we ber bi jor û jêr ve biçin.
Tiştên din ên girîng ku hûn di derbarê qonaxa xwe de zanibin
Digel jimareyek qonaxê, dibe ku piştî hejmarê nameyek ji we re were dayîn.
Tê bîra te ku me berê li ser nîşanên B-yê got? Ew komek nîşanan in ku dema ku we lîmfoma hebe bi hev re çêdibin. Ew di nav
- Xwînên şev ên ku cil û nivînên we şil dikin
- Ta û serma
- Kêmbûna giran bêyî ceribandinê
Heger van nîşaneyên te yên B hebin, piştî jimara qonaxa te dê "B" hebe, lê heke nîşanên te yên B nebin, dê piştî jimara qonaxa te "A" hebe.
Ger yek ji organên we, wek pişik, kezeb an hestiyên we xwedî HL be, hûn ê piştî hejmara qonaxa we tîpa "E" hebe.
Ger girêkek lîmfê an tumorek we hebe ku mezinahiya we ji 10 cm zêdetir be jê re mezin tê gotin. Ger nexweşiya we ya mezin hebe, piştî jimareya qonaxa we dê tîpa "X" hebe
Di dawiyê de, heke di zikê we de HL hebe, hûn ê piştî hejmara qonaxa we tîpa "S" hebe. Ziravê we dibe alîkar ku xwîna we paqij bimîne, û organek sereke ya pergala weya parastinê ye. Ew cihê ku gelek hucreyên xwîna weya spî lê dijîn û lîmfosîtên weya B-hucreyên we gelek antîbotan çêdikin da ku li dijî mîkroban şer bikin.
Binêrin ka van tiştên cûda dikarin di tabloya jêrîn de çi wateyê bidin.
Mane | Giringî |
|
|
|
|
|
|
Grading ji doktorê we re dibe alîkar ku di derheqê dermankirinên ku ew pêşkêşî we dikin de bijartinên baş çêbike.
Mîna sehneyê, pola we dê wekî jimareyek ji yek heya çar were dayîn. Dibe ku ew wekî G1, G2, G3 an G4 were nivîsandin. Dema ku lîmfosîtên we dibin kanserê, ew dest pê dikin ji lîmfosîtên weya normal cûda xuya dikin. Ger we lîmfomayek nizm a mîna G1 hebe, dibe ku hucre hêdî hêdî mezin bibin û tenê ji lîmfosîtên weya normal piçekî cûda bin, lê bi dereceyek bilindtir, ew pir zû mezin dibin û nikarin wekî şaneyên weya normal xuya bikin.
Çiqas cûdatir xuya dikin, ew qas kêm dikarin bi rêkûpêk bixebitin.
Li vir serpêhatiya her polê heye:
- G1 - pola nizm - şaneyên we nêzîkê normal xuya dikin û ew hêdî hêdî mezin dibin û belav dibin.
- G2 - pola navîn - şaneyên we dest pê dikin cihêreng xuya dikin lê hin şaneyên normal hene û ew bi rêjeyek nerm mezin dibin û belav dibin.
- G3 – pola bilind – hucreyên zarokê/a we bi çend şaneyên normal re pir cuda xuya dikin û ew zûtir mezin dibin û belav dibin.
- G4 – pola bilind – hucreyên zarokê/ we ji normalê pir cuda xuya dikin û ew zûtir mezin dibin û belav dibin
Testên Din
Beriya ku hûn dest bi dermankirinê bikin, dibe ku hûn ceribandinên din jî bikin, û di dema dermankirinê de ji bo ku hûn pê ewle bin ku laşê we karibe bi dermanên ku hûn ê hebin re mijûl bibe. Ev dikarin bibin:
- Testên xwînê yên birêkûpêk
- Ultrasound an skanên din û ceribandinên hin organên we di nav de dil, pişik û gurçikên we
- Testên sîtogenetîk - ev ceribandinên taybetî ne ku hûn bibînin ka di genên we de guhertin hene. Genên we ji şaneyên laşê we re dibêjin ka çawa mezin dibin û çawa dixebitin. Ger di genên we de guherînek hebe (ku jê re mutasyon an guheztinek jî tê gotin), ew dikarin rêwerzên xelet bidin. Van rêwerzên çewt dikarin bibin sedema penceşêrê - wekî HL mezin bibe. Ne her kes dê hewceyê vê ceribandinê be.
- Pişka lumbar - Ev pêvajoyek e ku bijîjk derziyek li pişta we li nêzî stûna we dixe û hin şilav derdixe. Ev ê tenê biqewime heke ew tişt hebe ku şansek HL-ya we di mêjî an stûna we de be, an jî dibe ku li wir belav bibe. Dibe ku hin zarok an jî ciwan hin sedesyonê bidin ku hûn di vê xewê de xew bikin da ku ew zirarê nede, û ji bo ku hûn di dema pêvajoyê de bêdeng bimînin.
Berî ku hûn dest bi dermankirinê bikin pirsên ji doktorê xwe re
Gava ku doktorê we hemî agahdarî ji biopsî, scans û ceribandinên din berhev kir; ew ê karibin planekê li hev bikin da ku tedawiya we birêve bibin û we ewle bihêlin. Carinan bijîjk dê bi bijîjkên din an pisporên din re biaxivin da ku pê ewle bin ku ew ji we re plana çêtirîn gengaz çêdikin. Dema ku ev pispor li hev kom dibin ku plansaziyek çêbikin, jê re tê gotin civînek tîmê pirdîsîplîn - an civînek MDT.
Em ê li ser cûreyên dermankirinê yên ku hûn dikarin li vê rûpelê hinekî pêşdetir bibin biaxivin. Lê pêşî girîng e ku hûn xwe rehet hîs bikin ku hûn berî ku hûn dest bi dermankirinê bikin pirsên we hene ji doktorê xwe bipirsin. Ev ê ji we re bibe alîkar ku hûn zanibin ku hûn çi hêvî dikin, û bêtir xwe ewle hîs bikin.
Zehmet e ku meriv zanibe ku meriv pirsên rast çi ne. Lê rast be, pirsên rast û xelet tune. Her kes cûda ye û dibe ku pirsên we ji pirsên zarokek an ciwanek din cûda bibin. Ya herî girîng ev e ku di warê tenduristî û dermankirina we de pirsên bêaqil tune. Ji ber vê yekê pê ewle bin ku hûn li ser her tiştê ku di hişê we de ye bipirsin.
Hin Pirs ku hûn dest pê bikin
Ji bo ku hûn dest pê bikin, me çend pirsên ku hûn an dêûbavên/weliyên we dixwazin bipirsin berhev kirine. Heke hûn ne amade ne, an ji bîr nekin ku berî dermankirinê pirsan bipirsin, baş e, hûn dikarin her gav ji doktor an hemşîreya xwe bipirsin. Lê zanîna bersivan berî ku hûn dest bi dermankirinê bikin, dibe ku ji we re bibe alîkar ku hûn xwe ewletir hîs bikin.
Parastina zayîna xwe (qabiliyeta we ya çêkirina pitikan dema ku hûn mezin dibin)
Berî destpêkirina dermankirinê hin tiştên din hene ku meriv li ser bifikirin. Ez dizanim ku we belkî jixwe pir tişt heye ku hûn li ser bifikirin, lê rastkirina tiştan berî ku hûn dest bi dermankirinê bikin dikare paşê gelek alîkariyê bike.
Yek ji bandorên aliyî yên dermankirina HL dikare ducanîbûnê dijwartir bike, an jî di jiyanê de kesek dûcan bike. Ji bo hînbûna hin tiştên ku dikarin bêne kirin da ku şansê weya pitikan di paşerojê de zêde bikin, hûn dikarin vê vîdyoyê bi tikandina wêneya jêrîn temaşe bikin.
Dermankirina Hodgkin Lymphoma
Tîma lênihêrîna tenduristiya we dê gelek tiştan li ser we bifikire berî ku biryara dawîn bide ka ew çi difikirin ku ji bo we dermankirina çêtirîn e. Hin tiştên ku ew ê li ser bifikirin ev in:
- Ma we binecureyek klasîk a HL an N heyeLîmphomaya Hodgkin ya Serdest a lîmfosîtê (NLPHL)
- Tu çend salî yî
- Ger tu nexweşî an seqetiyên din hebin
- Ger alerjiya we hebe
- Çiqas baş hûn hem ji hêla laşî (laşê xwe) hem jî ji hêla derûnî ve (hûn û ramanên xwe) hîs dikin.
Bijîjk an hemşîreya we dê plana tedawiya we û bandorên alî yên gengaz ji we re rave bike. Bandorên alî tiştên ku dikarin ji ber dermankirina we çêbibin, wek nexweşî, ketina porê we an jî gelek tiştên din. Ger bandorên we yên alî hene, girîng e ku hûn hemşîre an doktorê xwe agahdar bikin da ku ew ji we re bibin alîkar ku hûn çêtir hîs bikin.
Ger tiştek heye ku hûn fêm nakin, an hûn hest bi fikar dikin, bi doktor an hemşîreya xwe re bipeyivin û ji wan bipirsin ku tiştan ji we re rave bikin.
Her weha hûn dikarin têlefonê an jî e-nameyê bişînin Xeta Alîkariya Hemşîre ya Lîmfoma Awistralyayê bi pirsên xwe. Em dikarin ji we re bibin alîkar ku hûn agahdariya rast bistînin. Tenê li ser bişkoja Têkilî bi me re li binê vê ekranê bikirtînin.
Cûreyên dermankirinê hene. Dibe ku li gorî rewşa we yek celeb, an çend celeb hebin. Di nav wan de hene:
Lênêrîna Piştgirî
Lênêrîna piştgirî tê dayîn ku ji we re bibe alîkar ku hûn di dema dermankirinê de xwe çêtir hîs bikin, û zûtir baş bibin.
Ji bo hin ji we, dibe ku hucreyên lîmfoma we pir zû û pir mezin bibin. Ev mejiyê hestî, xwîna xwînê, girêkên lenfê, kezeb an zikê we pir qerebalix dike. Ji ber vê yekê, dibe ku hûn têra şaneyên xwînê yên saxlem nebin. Tedawiya piştgirî dikare dayîna we xwînê an veguheztina trombêlan pêk bîne da ku hûn pê ewle bibin ku hûn têra xwe şaneyên xwînê yên saxlem hene.
Ger enfeksiyonek we hebe, dibe ku antîbiyotîkên we hebin ku ji we re bibin alîkar ku hûn zûtir çêtir bibin. Di hin rewşan de dibe ku hûn dermanek bi navê GCSF jî hebin ku ji laşê we re bibe alîkar ku hûn bêtir hucreyên xwînê yên spî çêbike da ku li dijî enfeksiyonê şer bike.
Tedawiya piştgirî dikare anîna tîmek din a bi navê tîmê lênihêrîna paliative jî pêk bîne. Tîma lênihêrîna paliatîf di pêbaweriya ku hûn rehet in, û baştirkirina nîşanên an bandorên alî yên we pir baş in. Hin tiştên ku ew dikarin bi we re bibin alîkar êş, nexweşî an hest bi fikar an fikar in. Ew her weha dikarin bibin alîkar ku meriv çawa di pêşerojê de lênihêrîna tenduristiya xwe birêve bibe.
Ramanek baş e ku hûn ji doktor an hemşîreya xwe bipirsin ka çi dermankirinên piştgirî dikarin ji we re baş bin.
Tedawiya radyasyonê (Radyoterapî)
Radyoterapî tîrêjê bikar tîne da ku hucreyên penceşêrê bikuje. Ew mîna tîrêjên X-ê yên bi enerjiya bilind e û dibe ku hûn çend hefte her roj wê hebin, bi gelemperî ji Duşemê heta Îniyê. Ew dikare ji bo saxkirina penceşêrê were bikar anîn, ji bo ku bibe alîkar ku we bikeve nav lêborînê - li cihê ku kansera êdî nayê tesbît kirin (lê dibe ku paşê were), an jî dikare ji bo birêvebirina hin nîşanan were bikar anîn.
Hin nîşanên ku dikarin bi radyoterapiyê bêne derman kirin êş an qelsiyê hene. Ev dibe ku heke lîmfoma we zextê li ser nervên we, stûyê an beşên din ên laşê we bike. Radyoterapî lîmfoma (tumor) piçûktir dike, ji ber vê yekê ew zextê li ser nervên we an jî perçeyên laşê we nake ku dibe sedema êşê.
Kemoterapî (kemoterapî)
Dibe ku hûn kemo wekî tabletek û/an jî wekî dilopek (înfuzyonê) di rehê xwe de (di nav xwîna we de) li klînîkek an nexweşxaneyek penceşêrê hebe. Hûn ê bi gelemperî ji yek celebek kemografîk zêdetir bibin. Chemo hucreyên ku zû mezin dibin dikuje, ji ber vê yekê ew dikare bandorê li hin şaneyên weyên baş ên ku zû mezin dibin jî bike û dibe sedema bandorên alî.
Antîbody monoklonal (MAB)
MAB wekî înfuzyonê têne dayîn û bi şaneya lîmfomayê ve têne girêdan û nexweşiyên din ên ku bi şaneyên xwînê yên spî û proteînan re şer dikin ber bi şaneyên lîmfomê ve dikişînin. Ev dibe alîkar ku pergala weya berevaniyê dikare bi HL re şer bike. Di hin rewşan de, dibe ku MAB bi dermanek din re were girêdan ku rasterast hucreyên lenfomaya kanserê dikuje. Ji van MAB-an re MABS-ya hevgirtî tê gotin.
Iastengkerên nuqteya kontrolê (ICI)
ICI wekî înfuzyonê têne dayîn û dixebitin ku pergala xweya xweya parastinê baştir bikin, da ku laşê we bikaribe bi kansera we re şer bike. Ew vê yekê bi astengkirina hin astengên parastinê yên hucreyên lîmfomayê digirin, ku wan ji pergala weya berevaniyê re nayên dîtin. Dema ku asteng têne rakirin, pergala weya berevaniyê dikare kanserê bibîne û şer bike. Vana bi gelemperî ji bo zarok û ciwanên bi Hodgkin Lymphoma nayên bikar anîn, ji bilî ku hûn di ceribandinek klînîkî de bin.
Veguheztina hucreyên stem (SCT)
Heke hûn ciwan in û xwedan êrîşkar (bi lez mezin dibin) HL dikare SCT were bikar anîn. Hucreyên stûnê dibin alîkar ku hûn şaneyên xweyên xirab bi şaneyên stem ên baş û saxlem biguhezînin ku dikarin bibin her celeb hucreya xwînê ya ku hûn hewce ne.
CAR T-hucreya Terapî
Ji bo ku hûn di derbarê terapiya CAR T-cell de bêtir fêr bibin, ji kerema xwe malpera me bibînin Terapiya hucreya T-ya receptorê antîjenê Chimerîk (CAR).
Dêûbav û zarokên mezin - Ger hûn bêtir agahdarî li ser van dermanan dixwazin, ji kerema xwe li ser malpera me bibînin Li vir dermankirin.
Dermankirina Rêza Yekem
Destpêkirina Dermankirina ji bo Hodgkin Lymphoma (HL)
Gava ku hûn yekem dest bi dermankirinê dikin, dibe ku hûn hinekî mîna merivê di vê wêneyê de hîs bikin. Lê zanîna ku li hêviya çi ye dikare wê hinekî hêsantir bike. Ji ber vê yekê xwendina xwe bidomînin û em ji we re vebêjin ka çi dibe bila bibe.
Cara yekem ku we celebek dermankirinê heye jê re dermankirina rêza yekem tê gotin. Dema ku hûn dest bi dermankirinê bikin, hûn ê wê di dewranan de hebin. Ev tê wê wateyê ku hûn ê dermankirinê bikin, paşê navberek, dûv re dora (çerek) dermankirinê ya din.
Ew bi gelemperî wekî înfuzyonê di nav rehê we de tê dayîn. Pir zarok û ciwanan pêdivî ye ku amûrek bi navê katetera tunelkirî hebe ku derman tê de tê danîn. Katetera tunelkirî tê bikar anîn, ji ber vê yekê hûn ê hewce nebin ku her gava ku hûn dermankirin an ceribandinek xwînê didin derziyê. Hûn dikarin bi tikandina li ser bişkoja li jêr agahdariya li ser kateterên tunekirî bibînin.
Ji bo ku hûn di derheqê celebên dermankirina rêza yekem de bêtir bibînin, ji kerema xwe li gorî ku we heye li ser pankartê bikirtînin Lîmfoma Hodgkin ya Serdest a Lîmfosîta Nodular (NLPHL), an lîmfoma Hodgkin ya klasîk. Bînin bîra xwe ku Hodgkin Lymphoma klasîk tê de:
- Skleroza nodular lîmfoma Hodgkin ya klasîk (NS-cHL)
- Lîmfoma Hodgkin a klasîk a şaneya tevlihev (MC-cHL)
- Lîmfoma Hodgkin a klasîk a dewlemend-Linfocyte (LR-cHL)
- Lîmfoma Hodgkin a klasîk a lîmfosîtan kêmbûyî (LD-cHL)
Dermankirina lîmfoma Hodgkin ya Serdest a Nodular Lymphocyte (NLPHL) ji lîmfoma Hodgkin ya klasîk (cHL) pir cûda ye. Ger we qonaxa destpêkê ya NLPHL heye ku tedawiya we dikare yek an çend ji jêrîn pêk bîne:
- Temaşe bikin û li benda şopandina çalak bin heya ku pêdivî bi dermankirinê hebe.
- Tenê Radyoterapî.
- Ger ku tumor bi tevahî were rakirin, emeliyat kirin.
- Kemoterapiya hevbeş bi an bêyî dozek kêm radyoterapiya tîrêjê ya derveyî. Dibe ku kemoterapî dermanên bi navê:
- AVPC (doxorubicin, vincristine, cyclophosphamide û steroid bi navê prednisone)
- CVP (cyclophosphamide, vincristine û steroidek bi navê prednisone)
- COG-ABVE-PC (doxorubicin, bleomycin, vincristine, etoposide, cyclophosphamide û steroidek bi navê prednisone).
- Rituximab - ev derman bi hundurê venoz ve tê bikar anîn. Ew antîpotek monoklonal e ku receptorek bi navê CD20 li ser şaneyên B-yê dike hedef, û ji bo dermankirina celebên din ên lîmfoma hucreya B pir baş xebitiye.
- Beşdarbûna ceribandina klînîkî - li ku derê dibe ku hûn cûreyên derman an dermankirinên nû an cûda biceribînin.
Lîmfoma Hodgkin a Klasîk (cHL) lîmfomayek ku bi lez mezin dibe ye, ji ber vê yekê pêdivî ye ku dermankirin zû dest pê bike piştî ku hûn hatin teşhîs kirin. Tedawiya standard ji bo zarok û ciwanên bi cHL têkeliyek kemoterapiyê ye. Hin zarok û ciwan jî piştî kemoterapiyê radiyoterapî li deverên taybetî yên lîmfomayê digirin.
Doktor dikare yek ji dermankirinên rêza yekem ên jêrîn ji bo lîmfoma Hodgkin ya klasîk a zaroktiyê pêşniyar bike:
COG-ABVE-PC
Di vê protokolê de steroîdek bi navê prednisolone û dermanên kemoterapî tê gotin
- doxorubicin
- bleomycin
- vincristine
- etoposîd
- sikloposfamîd
Hûn ê vê her 21 rojan (3-hefte) ji bo 4-6 dewreyan bixwin.
Bv-AVECP
Di vê protokolê de prednisolone steroîdan, û MAB-ya hevgirtî ya bi navê brentuximab vedotin û dermanên kemoterapiyê yên bi navê:
- Doxorubicin
- Vincristine
- Etoposide
- sikloposfamîd
Heke hûn 15 salî an mezintir bin, hûn dikarin dermankirina xwe li nexweşxaneyek zarokan an nexweşxaneyek mezinan bikin. Dibe ku protokolên dermankirinê li nexweşxaneya mezinan ji yên ku me li jor rêz kirine cûda bin. Heke hûn dermankirina xwe li nexweşxaneyek mezinan dikin, hûn dikarin bêtir agahdarî li ser me bibînin Li vir rûpela Hodgkin Lymphoma ji bo mezinan.
Xeta duyemîn û dermankirina domdar ji bo Hodgkin Lymphoma (HL)
Piştî tedawiyê, piraniya we dê bikevin remîsyonê. Remîsîyon demek e ku tu nîşanên HL di laşê we de nemane, an jî dema ku HL di bin kontrolê de ye û hewceyê dermankirinê nake. Ev dem dikare gelek salan bidome, lê kêm kêm, HL-ya we dikare vegere (vegere). Dema ku ev diqewime, dibe ku doktorê we bixwaze tedawiyek din bide we.
Di hin rewşan de, dibe ku hûn bi dermankirina rêza xweya yekem re nekevin remîsyonê. Ger ev yek bibe, HL-ya we "refractory" tê gotin. Ger we HL-ya reaktîf hebe doktorê we belkî bixwaze dermanek cûda biceribîne. Heger tedawiya te hebe û ber bi remisyonê ve biçe, dibe ku HL-ya we refraktor jî were gotin, lê remîsîyon ji 6 mehan kêmtir dom dike.
Dermankirina ji bo Lîmfoma Hodgkin a Refraktor û Vegere (HL)
Tedawiya ku we heye heke we HL-ya reaktîf hebe an piştî vegerê hebe, wekî terapiya rêza duyemîn tê gotin. Armanca tedawiya rêza duyemîn ew e ku hûn ji nû ve, an jî ji bo yekem car bikeve nav remisyonê û dikare pir bi bandor be.
Ger we paşveçûnek din hebe, dûv re vegere û bêtir dermankirin hebe, ji van dermankirinên din re dermankirina rêza sêyemîn, dermankirina rêza çaremîn û hwd tê gotin.
Hûn dikarin ji bo HL-ya xwe çend cûreyên dermankirinê hewce bikin. Pispor dermankirinên nû û bikêrtir keşf dikin ku dirêjahiya remisyonan zêde dikin û dibin alîkar ku hûn di dema dermankirinê û piştî dermankirinê de saxlem bimînin.
Dê bijîjk ji bo min dermankirina çêtirîn çawa hilbijêre?
Di dema vegerandinê de, bijartina dermankirinê dê bi çend faktoran ve girêdayî be.
- Çiqas dirêj hûn di remisyonê de bûn
- Tenduristiya giştî û temenê we
- We di rabirdûyê de çi tedawiya HL-ê wergirtiye
- tercîhên te.
Doktorê we dê bikaribe bi we û dêûbav an parêzgerên we re li ser baştirîn dermankirina rêza duyemîn ji we re biaxive.
Bandorên Alî yên Hevpar ên Dermankirina ji bo Hodgkin Lymphoma
Her çend dermankirinên ji bo HL di rakirina HL-ê de pir bi bandor e, ew carinan dikarin wekî bandorên alî jî bi nav bikin. Ev tê vê wateyê ku ew dikarin guhertin an nîşanên nedilxwaz jî bikin. Vana bi gelemperî tenê demek kurt dimînin, lê hin dikarin dirêjtir bidomînin, ji ber vê yekê girîng e ku hûn bijîjk an hemşîreya xwe li ser her bandorên alî yên we agahdar bikin.
Dibe ku bandorên alîgirê we ji kesek din bi HL re cûda be ji ber ku em hemî cûda ne û cûda bersivê didin dermankirinê. Bandorên alî jî dikarin bi celebê dermankirina we ve girêdayî be.
Bijîjk an hemşîreya we dê karibe ji we re li ser bandorên alî yên ku hûn dikarin li ser bingeha dermankirina ku hûn bistînin ji we re bêje.
Yek ji bandorên herî gelemperî yên dermankirina lîmpoma Hodgkin hejmarên xwînê yên kêm in, ji ber vê yekê girîng e ku meriv li ser van şaneyên xwînê hinekî zanibe.
Xirokên sor
Hucreyên xwînê yên sor ew xaneyên ku xwîna we sor dikin. Li ser wan proteînek bi navê hemoglobîn (Hb) heye ku hinekî mîna taksiyê tevdigere. Ew oksîjenê ji pişikên we hildide dema ku hûn nefesê digirin, û dûv re oksîjenê digihîne deverên din ên laşê we da ku enerjiyê bide we. Dûv re ew karbondîoksîtê ji laşê we hildibijêre û wê vedigerîne pişikên we da ku dema hûn nefesê jê derxînin.
Dema ku hucreyên xwîna weya sor an jî Hb kêm be, hûn dikarin xwe westiyayî, gêjbûnê, bêhna xwe jê werbigirin û carinan jî tengasiya konsantrekirinê heye. Ger van nîşanan hebin, ji kerema xwe ji doktorê xwe re bêjin.
Trombîl
Trombok hucreyên taybetî yên xwîna we ne ku rengekî zer in. Ew bi rastî girîng in dema ku hûn xwe diêşînin an jî xwe diêşînin. Ew ji we re dibin alîkar ku hûn ji xwînrijandin an pir birînbûnê rawestînin. Dema ku hûn xwe diêşînin, trombêlên we berbi devera ku birîndar bûye diherikin û li ser qutbûn an êşê li hev dikevin da ku xwîna we rawestînin. Dema ku trombêlên me pir kêm bin, dibe ku hûn ji ya normal hêsantir xwîn bibin an jî birîn bibin. Ji ber vê yekê heke hûn gava ku hûn diranên xwe firçe dikin, diçin destavê an naha xwe difirînin, an dema ku hûn ji normalê pirtir birînên we hebin, piçek xwîn ferq bikin, girîng e ku hûn doktor agahdar bikin.
Hucreyên xwînê yên spî
Lîmfosîtên we celebek hucreyên xwînê yên spî ne, lê di heman demê de celebên din ên hucreyên xwînê yên spî jî hene. Yên sereke yên ku hûn hewce ne ku pê zanibin neutrofîl û lîmfosîtên we ne. Hemî hucreyên xwîna weya spî beşek ji pergala weya parastinê ne. Ev tê vê wateyê, ew hemî mîkrobên şer in ku dikarin we nexweş bikin. Ew pir baş li dijî van mîkroban şer dikin, ji ber vê yekê pir caran em saxlem in. Lê, ger hucreyên xwîna weya spî bi rêkûpêk nexebitin, an jî têra we tune be, hûn dikarin nexweş bibin.
Neutrofîlên we yekem ji şaneyên xwîna weya spî ne ku mîkroban nas dikin û şer dikin. Dûv re ew şaneyên spî yên din, mîna lîmfosîtên we, didin zanîn ku di laşê we de mîkrob hene. Ger ev kêm bin hûn dikarin bi enfeksiyonê nexweş bibin. Heke ev dibe ku hûn dikarin:
- nexweş e
- tayê (38° an jî zêdetir) bikeve û dibe ku çermê we germ hîs bike
- hinekî lerz be yan jî serma hebe (di hundirê laşê xwe de bi rastî sar hîs bike û dest bi lerzê bike)
- birînek heye ku sor an jî pûsî xuya dike
- dibe ku dilê we ji ya normal zûtir lêbide
- gêjbûn û westiyayî
Girîng e ku hûn tavilê bi doktorê xwe agahdar bikin ger ev yek di dema ku we Hodgkin Lymphoma hebe, her çend di nîvê şevê de çêbibe jî çêdibe. Ger doktorê we ne amade be, divê hûn biçin nexweşxaneyê da ku hûn bikarin hin dermanên bi navê antîbiyotîk bixwin da ku alîkariya şerkirina enfeksiyonê bikin.
Li vir tabloyek bilez û hêsan heye ku bêtir agahdarî li ser hucreyên xwîna we hene.
Hucreyên spî | Hucreyên Sor | Trombîl | |
Navê bijîşkî | Lêkosît. Hin leukocytên girîng ên ku bêne bîr kirin ev in Neutrofîl & Lîmfosît | Eritrocît | Trombocytes |
Ew çi dikin? | Têkoşîna Infeksiyonê | Oksijenê hilgirin | Xwîn raweste |
Dema ku hûn têra van şaneyan nebin jê re çi tê gotin? | Neutropenia & lymphopenia | Anemia | Thrombocytopenia |
Ger têra min nebe ew dikare çawa bandorê li laşê min bike? | Hûn ê bêtir enfeksiyonan bi dest bixin û bi girtina antîbiyotîkan re jî dibe ku dijwariya xilasbûna wan hebe | Dibe ku çermê we zer be, westiyayî, nefes, sar û gêjbûnê hîs bikin | Dibe ku hûn bi hêsanî birîn bibin, an jî xwînrêjiya we hebe ku gava ku hûn qut bibin zû namîne |
Dê tîmê dermankirina min çi bike da ku vê yekê rast bike? |
|
|
|
** Ger gişt şaneyên xwîna we kêm in jê re dibêjin 'pancytopenia' û dibe ku hûn hewceyê nexweşxaneyê bikin da ku wan rast bikin ** | |||

Bandorên din ên ku hûn dikarin bibin ev in:
- di zik de hîskirina nexweşiyê (xemilandin) û vereşîn
- êşa dev an birîn. Dibe ku tişt jî cûda dest pê bikin
- dema ku tu diçî tuwaletê diguhere. Dibe ku pozê we ya hişk (qebbibûn) an pozê nerm û avî (îhale) hebe.
- westibûn an kêmbûna enerjiyê ku bi rihetî û xewê nayê arîkarkirin (westiyan)
- êş û janên di masûlk û movikên we de
- Dibe ku porê we li serê we, û beşên din ên laşê we bikevin
- dibe ku zehmet be ku meriv bala xwe bide tiştan an jî tiştan bi bîr bîne
- di dest û lingên we de hestên xerîb ên mîna xitimandin, pîne û derzî, şewat an êş
- di şaneyên xwînê yên baş de diguhere (li tabloya li jor binêre).
Darizandinên klînîkî
Em pêşniyar dikin ku hûn her gav ji doktorê xwe li ser ceribandinên klînîkî yên ku hûn jê re mafdar in bipirsin.
Lêkolînên klînîkî ji bo dîtina dermanên nû, an berhevokên dermanan ji bo baştirkirina dermankirina HL girîng in di pêşerojê de. Her weha ew dikarin ji we re şansek bidin ku hûn dermanek nû, berhevdana dermanan an dermankirinên din biceribînin ku hûn dikarin tenê heke hûn di ceribandinê de bi dest bixin. Tedawiya CAR T-hucreyê mînakek celebek dermankirinê ye ku niha di ceribandinên klînîkî de ye.
Heke hûn dixwazin beşdarî ceribandinek klînîkî bibin, ji doktorê xwe bipirsin ka hûn hene ku hûn jê re mafdar in.
Pêşbînî, Lênihêrîna Bişopandinê & Serbixwebûn - bi û piştî HL re dijîn
Texmîn
Pêşbîniya we vedibêje ka dê HL-ya we çiqasî bersivê bide dermankirinê û hûn ê çawa piştî dermankirinê bijîn.
Piraniya kesên bi lîmfoma Hodgkin piştî dermankirina rêza yekem têne derman kirin. Lêbelê, ev ne ji bo her kesî ye. Ger HL-ya we piştî dermankirinê dernekeve (hûn neçin remîsyonê), hûn ê bibin xwedî HL-ya "refraktor". Ev tê vê wateyê ku HL-ya we bersivê nade dermankirina heyî, ji ber vê yekê doktorê we dê tiştek din biceribîne.
Ger hûn piştî dermankirinê bikevin remîsyonê, lê piştî demekê vegere jê re vegere tê gotin. Lêbelê, ya nû ev e ku lîmfoma Hodgkin a refraktor û paşveçûyî bi gelemperî baş bersivê dide dermankirina rêza duyemîn.
Faktorên cihêreng hene ku dikarin li pêşbîniya we bandor bikin, lê doktorê we kesê çêtirîn e ku hûn li ser vê yekê biaxivin ji ber ku ew hemî hûrguliyên we dizanin. Heke hûn nebawer in ku pêşbîniya we çi ye, tenê gava ku hûn wan dibînin ji wan bipirsin.
Lênêrîna şopandinê
Lênêrîna ku hûn ji bijîjk û hemşîreyên xwe distînin dema ku hûn dermankirinê biqedînin namîne. Bi rastî, ew ê dîsa jî bixwazin ku we bi rêkûpêk bibînin da ku hûn zanibin hûn çawa diçin û kontrol bikin ku hûn ji dermankirinê bandorên domdar ên domdar nînin. Ew ê di heman demê de ji bo ku hûn pê ewle bibin ku HL-ya we venegere, skanan organîze bikin.
Pir girîng e ku hûn tev li van randevûyên ku ew ji we re çêdikin beşdar bibin, da ku her nîşanek vegerê an bandorên alî yên nû zû bêne girtin û hûn baş û ewle bimînin.
Hin bandorên alîgir ên dermankirinê dikare demek dirêj piştî ku hûn dermankirinê qedandin dest pê bikin. Hin bandorên alî yên demdirêj dikarin bibin:
- westandina berdewam
- devê hişk - ev dikare xetera nexweşiya diranan zêde bike
- pirsgirêkên mezinbûna hestî û pêşveçûna organên zayendî di mêran de
- pirsgirêkên tîroîd, dil û pişikê
- rîska kansera din zêde dibe, wek kansera pêsîrê (heke we tîrêjê sîngê we hebe), lîmfoma ne-Hodgkin, leukemia akût an kansera tîrîdê.
- nemêri
Tespîtkirina zû bi navgîniya kontrolên birêkûpêk bi bijîjkê xwe re, û bijartina jiyanek tendurist dikare bandora bandorên demdirêj û dereng li ser zindîyên HL yên demdirêj kêm bike.
Survivorship - bi û piştî Hodgkin Lymphoma dijîn
Armancên sereke yên piştî dermankirinê ji bo HL ew e ku vegere jiyanê û:
- di dibistanê, malbat, mob û rolên din ên jiyanê de bi qasî ku gengaz be çalak bin
- bandorên alî û nîşanên HL û dermankirina wê kêm bikin
- her bandorên dereng ên dereng nas bikin û rêvebirin
- alîkarîya we bike ku hûn bi qasî ku pêkan serbixwe bibin
- kalîteya jiyana xwe baştir bikin û tenduristiya derûnî ya baş biparêzin
Hilbijartinên tendurustî çêbikin
Jiyanek tendurist, an hin guhertinên şêwaza jiyanê ya erênî piştî dermankirinê dikare bibe alîkariyek mezin ji bo başbûna we. Gelek tişt hene ku hûn dikarin bikin ku ji we re bibin alîkar ku hûn bi HL. Ew di nav
- bi rêkûpêk werzîşê bikin - laşê xwe bihêle
- pir caran bi tendurist bixwin
- bi kesên ku pê pê bawer in re bipeyivin ka hûn çawa hîs dikin
- xwe ji cixareyê dûr bixin (cixarekêş)
- dema laşê we westiyayî be bêhna xwe bigirin
- Ger hûn guheztinek çêbibin, wek mînak mezinbûna girêkek din, ketina tayê an xwêdana şevê, bila doktorê xwe bidin.
Rehabîlîtasyona pençeşêrê
Dibe ku demek dirêj bike ku vegere rewşa normal, bi xwe re bîhnfireh bin, laşê we gelek tişt derbas kiriye. Ger hûn bi rastî têdikoşin ku hûn vegerin rewşa normal, hûn dikarin bi doktorê xwe re bipeyivin ka çi celeb rehabîlîtasyona penceşêrê ji we re heye.
Dibe ku cûreyên cûda yên rehabîlîtasyona penceşêrê ji we re bêne pêşniyar kirin. Ev dikare were wateya her cûreyek berfireh xizmetên wekî:
- tedawiya fizîkî, birêvebirina êşê
- plansaziya xwarin û werzîşê
- hestyarî, karîyera û şêwirmendiya aborî
Factsheets em ji bo we li ser malperê hene
Di rastiyên me yên jêrîn de çend serişteyên girîng hene:
- Tirsa ji dûbarebûna penceşêrê û xemgîniya scan
- Rêvebiriya xewê û lîmfoma
- Exercise û lymphoma
- Westiyayî û lîmfoma
- Zayendî û nêzîkbûn
- Bandora hestyarî ya tespîtkirin û dermankirina lymphoma
- Bandora hestyarî ya jiyana bi lymphoma
- Bandora hestyarî ya lîmphoma piştî qedandina dermankirina lîmfomê
- Lênêrîna kesek bi Lymphoma
- Bandora hestyarî ya lymphoma vegerî an refraktor
- Tedawiyên temamker û alternatîf: Lymphoma
- Xweserî û lîmfoma
- Xwarin û Lymphoma