ພາບລວມ ພະຍາດ Lymphoma Peripheral T-cell (PTCL)
Peripheral T-cell lymphoma (PTCL) ແມ່ນຊື່ຂອງກຸ່ມຂອງ lymphomas non-Hodgkin ຮຸກຮານ (ການຂະຫຍາຍຕົວໄວ) ທີ່ພັດທະນາໃນເວລາທີ່ປະເພດຂອງເມັດເລືອດຂາວເອີ້ນວ່າ. lymphocytes T-cell ກາຍເປັນມະເຮັງ. T-cells ແມ່ນສ້າງຢູ່ໃນກະດູກຂອງພວກເຮົາ, ແຕ່ເດີນທາງຜ່ານລະບົບ lymphatic ຂອງພວກເຮົາໄປຫາ thymus ຂອງພວກເຮົາບ່ອນທີ່ພວກມັນສືບຕໍ່ຂະຫຍາຍຕົວແລະພັດທະນາ.
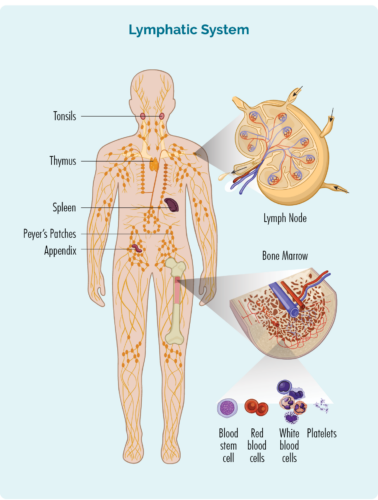
ກ່ຽວກັບຈຸລັງ NK & T-cell Lymphocytes
- ຈຸລັງ Killer ທໍາມະຊາດ (NK) ມັກຈະຖືກເອີ້ນວ່າ “ຈຸລັງ NK”. ພວກມັນແມ່ນຈຸລັງພູມຕ້ານທານພິເສດທີ່ຮັບຮູ້ແລະທໍາລາຍຈຸລັງມະເຮັງ. ບໍ່ຄືກັບ T-cells ອື່ນໆ, ຈຸລັງ NK ບໍ່ຈໍາເປັນຕ້ອງໄດ້ຮັບການກະຕຸ້ນເພື່ອຕໍ່ສູ້ກັບມະເຮັງ. ພວກມັນພ້ອມທີ່ຈະຕໍ່ສູ້ກັບມະເຮັງຕະຫຼອດເວລາ, ແລະເຄື່ອນໄຫວຢ່າງຫ້າວຫັນໃນຮ່າງກາຍຂອງເຈົ້າເພື່ອເຝົ້າລະວັງຈຸລັງທີ່ມີການປ່ຽນແປງທີ່ເປັນມະເຮັງ.
- T-cell ອື່ນໆຕ້ອງໄດ້ຮັບການກະຕຸ້ນເພື່ອເຮັດວຽກຢ່າງມີປະສິດທິພາບ. ປົກກະຕິແລ້ວພວກມັນຈະພັກຜ່ອນຢູ່ໃນ thymus, lymph nodes ຫຼືພາກສ່ວນອື່ນໆຂອງລະບົບ lymphatic ຂອງທ່ານ, ແລະພຽງແຕ່ຕື່ນຂຶ້ນແລະຕໍ່ສູ້ກັບການຕິດເຊື້ອໃນເວລາທີ່ຈຸລັງພູມຕ້ານທານອື່ນໆໃຫ້ພວກເຂົາຮູ້ວ່າມີການຕິດເຊື້ອຫຼືພະຍາດທີ່ຈະຕໍ່ສູ້ກັບ. ເມື່ອພວກມັນຕື່ນຂຶ້ນ, ຈຸລັງ T ສາມາດເດີນທາງໄປເຖິງພາກສ່ວນໃດ ໜຶ່ງ ຂອງຮ່າງກາຍຂອງເຈົ້າເພື່ອຕໍ່ສູ້ກັບການຕິດເຊື້ອຫຼືພະຍາດ.
- ຈຸລັງ T-ບາງອັນມີຄວາມຮັບຜິດຊອບຕໍ່ "ຄວບຄຸມ" ການຕອບສະຫນອງຂອງພູມຕ້ານທານ. ນີ້ຫມາຍຄວາມວ່າຄັ້ງດຽວແລະການຕິດເຊື້ອໄດ້ຖືກທໍາລາຍ, ໄດ້ "ຈຸລັງ T-ຄວບຄຸມ" ບອກຈຸລັງພູມຕ້ານທານອື່ນໆໃຫ້ "ຢືນລົງ" ເພື່ອບໍ່ໃຫ້ພວກມັນຕໍ່ສູ້ແລະເຮັດໃຫ້ເກີດອັນຕະລາຍຕໍ່ຈຸລັງທີ່ດີຂອງເຈົ້າເມື່ອການຕິດເຊື້ອຫມົດໄປ.
- ຫຼັງຈາກຕໍ່ສູ້ກັບການຕິດເຊື້ອຫຼືພະຍາດ, ບາງຈຸລັງ T ກາຍເປັນ "ຫນ່ວຍຄວາມຈໍາ T-cells" ແລະພວກເຂົາຈື່ຈໍາທຸກສິ່ງທຸກຢ່າງທີ່ມີຄວາມຮູ້ກ່ຽວກັບການຕິດເຊື້ອແລະວິທີການຕໍ່ສູ້ກັບມັນ. ດ້ວຍວິທີນັ້ນ, ຖ້າທ່ານເຄີຍຕິດເຊື້ອຫຼືພະຍາດດຽວກັນອີກເທື່ອຫນຶ່ງ, ລະບົບພູມຕ້ານທານຂອງທ່ານສາມາດຕໍ່ສູ້ກັບມັນໄດ້ໄວແລະມີປະສິດທິພາບຫຼາຍຂຶ້ນ.
T-cells ແລະ Peripheral T-cell Lymphoma (PTCL)
PTCL ພັດທະນາເມື່ອບາງຈຸລັງ NK ຂອງທ່ານ, ຫຼື T-cell ອື່ນໆກາຍເປັນມະເຮັງ. ພວກເຮົາບໍ່ຮູ້ວ່າເປັນຫຍັງມັນຈຶ່ງເກີດຂື້ນໃນບາງຄົນ, ແຕ່ພວກເຮົາຮູ້ວ່າການປ່ຽນແປງເກີດຂື້ນໃນພັນທຸກໍາຂອງເຈົ້າທີ່ໃຫ້ຄໍາແນະນໍາກ່ຽວກັບວິທີທີ່ຈຸລັງຄວນຈະເຕີບໂຕແລະປະຕິບັດ. ເມື່ອການປ່ຽນແປງນີ້ເກີດຂື້ນ, ຈຸລັງບໍ່ໄດ້ຮັບຄໍາແນະນໍາທີ່ຖືກຕ້ອງອີກຕໍ່ໄປ, ແລະເລີ່ມພັດທະນາດ້ວຍການກາຍພັນໃນພວກມັນທີ່ເຮັດໃຫ້ພວກມັນເຕີບໂຕໃນທາງທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້, ແລະກາຍເປັນການກາຍພັນທີ່ພວກມັນບໍ່ສາມາດປະຕິບັດຫນ້າທີ່ຕ້ານການຕິດເຊື້ອໄດ້. ພະຍາດຢ່າງຖືກຕ້ອງ.
Peripheral T-cell lymphoma (PTCL) ສາມາດສົ່ງຜົນກະທົບຕໍ່ຄົນໃນທຸກໄວລວມທັງເດັກນ້ອຍ, ແຕ່ສ່ວນຫຼາຍແມ່ນພົບເລື້ອຍໃນຜູ້ທີ່ມີອາຍຸຫຼາຍກວ່າ 60 ປີ.
ສໍາລັບຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບວິທີການແລະເປັນຫຍັງ lymphoma ພັດທະນາໃຫ້ຄລິກໃສ່ການເຊື່ອມຕໍ່ຂ້າງລຸ່ມນີ້.
ປະເພດຍ່ອຍຂອງ PTCL
ປະມານ 1 ໃນ 10 ຄົນທີ່ເປັນໂຣກ lymphoma ຈະມີຊະນິດຍ່ອຍຂອງ PTCL, ຢ່າງໃດກໍຕາມ, ມີຫຼາຍຊະນິດຂອງ PTCL ເຮັດໃຫ້ແຕ່ລະຄົນຫາຍາກຫຼາຍ. ໃນຂະນະທີ່ມີຫຼາຍປະເພດຍ່ອຍທີ່ແຕກຕ່າງກັນຂອງ PTCL, ພວກເຂົາເຈົ້າສາມາດຈັດປະເພດໂດຍທົ່ວໄປເປັນ:
- ໂນດ: ເລີ່ມຕົ້ນຢູ່ໃນຕ່ອມນ້ໍານົມຫຼືລະບົບ lymphatic ຂອງທ່ານ
- ພິເສດ: ເລີ່ມຢູ່ນອກຕ່ອມນ້ຳເຫຼືອງ ລວມທັງຢູ່ໃນອະໄວຍະວະ ຫຼືຜິວໜັງ
- ພະຍາດເລືອດຈາງ: ເລີ່ມຕົ້ນຢູ່ໃນເລືອດຫຼືໄຂກະດູກຂອງທ່ານ
ຖ້າທ່ານຮູ້ຈັກປະເພດຂອງ PTCL ຂອງທ່ານແລ້ວແລະຕ້ອງການຂໍ້ມູນສະເພາະຂອງປະເພດຍ່ອຍ, ໃຫ້ຄລິກໃສ່ຈຸດຂ້າງລຸ່ມນີ້ເພື່ອເຊື່ອມຕໍ່ກັບຫນ້ານັ້ນ. ຖ້າທ່ານບໍ່ຮູ້ປະເພດຍ່ອຍຂອງທ່ານ, ຫຼືບໍ່ສາມາດຊອກຫາຂອງທ່ານຂ້າງລຸ່ມນີ້, ໃຫ້ອ່ານຢູ່ໃນຫນ້ານີ້ສໍາລັບຂໍ້ມູນທົ່ວໄປກ່ຽວກັບ PTCL.
- ມະເຮັງຕ່ອມລູກໝາກ peripheral T-cell - ບໍ່ໄດ້ລະບຸໄວ້ເປັນຢ່າງອື່ນ (PTCL-NOS)
- ມະເຮັງຕ່ອມລູກໝາກ T-cell Angioimmunoblastic (AITL)
- ມະເຮັງຕ່ອມນ້ຳເຫຼືອງຂະໜາດໃຫຍ່ Anaplastic (ALCL)
- ມະເຮັງລຳໄສ້ T-cell lymphoma
- ມະເຮັງປະເພດ T-Cell Lymphoma (EATL)
- Monomorphic epitheliotropic intestinal lymphoma (MEITL)
- Nasal NK/T-Cell Lymphoma (NKTCL)
- Hepatosplenic gamma delta lymphoma T-cell
- ມະເຮັງຜິວໜັງ T-cell Lymphoma (CTCL)
- ໂຣກ Sezary
- T-Cell ຜູ້ໃຫຍ່ Leukemia/Lymphoma (ATLL)
- ໂຣກ lymphoblastic lymphoma (LL) ຈຸລັງ T-cell
ເລື່ອງຄົນເຈັບ
ໄດ້ ອາການຕ່າງໆ ທ່ານໄດ້ຮັບສາມາດຂຶ້ນກັບປະເພດຍ່ອຍຂອງ PTCL ທີ່ທ່ານມີ, ແລະບ່ອນທີ່ຢູ່ໃນຮ່າງກາຍຂອງທ່ານ lymphoma ແມ່ນ. ໂດຍປົກກະຕິແລ້ວ, ອາການດັ່ງກ່າວເປັນກ້ອນທີ່ຂຶ້ນຢູ່ໃຕ້ຜິວໜັງໃນຄໍ, ຂີ້ແຮ້ ຫຼືຂາທີ່ເຈົ້າສາມາດເຫັນ ຫຼືຮູ້ສຶກໄດ້. ອັນນີ້ແມ່ນເກີດມາຈາກຕ່ອມນ້ຳເຫຼືອງທີ່ບວມ ເພາະມັນເຕັມໄປດ້ວຍຈຸລັງມະເຮັງລຳໄສ້ໃຫຍ່.
ອາການອື່ນໆສາມາດປະກອບມີ:
- ການສູນເສຍຄວາມຢາກອາຫານ
- ການຫາຍໃຈສັ້ນ
- ເຈັບທ້ອງ ຫຼືບໍ່ສະບາຍທ້ອງ
- ອາການເຈັບປວດ
- ຄວາມເຫນື່ອຍລ້າວ
- ຜິວຫນັງຄັນ
- B-ອາການ

ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະສົນທະນາກັບທ່ານຫມໍຂອງທ່ານກ່ຽວກັບອາການໃດໆທີ່ທ່ານກໍາລັງໄດ້ຮັບເພາະວ່າບາງຄັ້ງອາການຂອງທ່ານສາມາດຊ່ວຍໃຫ້ທ່ານຫມໍຂອງທ່ານປະຕິບັດການປິ່ນປົວປະເພດທີ່ດີທີ່ສຸດສໍາລັບທ່ານ. ທ່ານສາມາດຊອກຫາຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບອາການຂອງ lymphoma ໂດຍການຄລິກໃສ່ການເຊື່ອມຕໍ່ຂ້າງລຸ່ມນີ້.
PTCL ການວິນິດໄສ, ຂັ້ນຕອນແລະການໃຫ້ຄະແນນ
ການວິນິດໄສ PTCL ບາງຄັ້ງອາດຈະມີຄວາມຫຍຸ້ງຍາກແລະສາມາດໃຊ້ເວລາຫຼາຍອາທິດ.
ຖ້າທ່ານຫມໍຂອງທ່ານຄິດວ່າທ່ານອາດຈະເປັນ lymphoma, ພວກເຂົາຈະຕ້ອງຈັດຈໍານວນການທົດສອບທີ່ສໍາຄັນ. ການທົດສອບເຫຼົ່ານີ້ແມ່ນຈໍາເປັນເພື່ອຢືນຢັນຫຼືປະຕິເສດ lymphoma ເປັນສາເຫດຂອງອາການຂອງທ່ານ. ເນື່ອງຈາກວ່າມີຫຼາຍປະເພດຍ່ອຍທີ່ແຕກຕ່າງກັນຂອງ PTCL, ທ່ານອາດຈະມີການທົດສອບເພີ່ມເຕີມເພື່ອຊອກຫາວ່າທ່ານມີອັນໃດ. ນີ້ແມ່ນສິ່ງສໍາຄັນເພາະວ່າການຈັດການແລະການປິ່ນປົວຂອງປະເພດຍ່ອຍຂອງເຈົ້າອາດຈະແຕກຕ່າງຈາກປະເພດຍ່ອຍອື່ນໆຂອງ PTCL.
ເພື່ອວິນິດໄສ PTCL ທ່ານຈະຕ້ອງການ biopsy. ການກວດ biopsy ແມ່ນຂັ້ນຕອນເພື່ອເອົາບາງສ່ວນ, ຫຼືທັງຫມົດຂອງຕ່ອມນ້ໍານົມທີ່ຖືກກະທົບແລະ / ຫຼືຕົວຢ່າງໄຂກະດູກ. ຫຼັງຈາກນັ້ນ, ການກວດ biopsy ໄດ້ຖືກກວດສອບໂດຍນັກວິທະຍາສາດໃນ pathology ເພື່ອເບິ່ງວ່າມີການປ່ຽນແປງທີ່ຊ່ວຍໃຫ້ທ່ານຫມໍວິນິດໄສ PTCL.
ໃນເວລາທີ່ທ່ານມີ biopsy, ທ່ານອາດຈະມີຢາສະລົບທ້ອງຖິ່ນຫຼືທົ່ວໄປ. ນີ້ຈະຂຶ້ນກັບປະເພດຂອງການກວດ biopsy ແລະສ່ວນໃດຂອງຮ່າງກາຍຂອງເຈົ້າຖືກເອົາມາຈາກ. ມີປະເພດທີ່ແຕກຕ່າງກັນຂອງ biopsies ແລະທ່ານອາດຈະຕ້ອງການຫຼາຍກວ່າຫນຶ່ງເພື່ອໃຫ້ໄດ້ຕົວຢ່າງທີ່ດີທີ່ສຸດ.
ການກວດເລືອດ
ການກວດເລືອດແມ່ນປະຕິບັດໃນເວລາທີ່ພະຍາຍາມວິນິດໄສ lymphoma ຂອງທ່ານ, ແຕ່ຍັງຕະຫຼອດການປິ່ນປົວຂອງທ່ານເພື່ອໃຫ້ແນ່ໃຈວ່າອະໄວຍະວະຂອງທ່ານເຮັດວຽກຢ່າງຖືກຕ້ອງແລະສາມາດຮັບມືກັບການປິ່ນປົວຂອງພວກເຮົາ.
ການກວດຮ່າງກາຍດ້ວຍເຂັມ ຫຼື ເຂັມລະອຽດ
ການກວດກວດດ້ວຍເຂັມ ຫຼື ເຂັມລະອຽດແມ່ນເອົາຕົວຢ່າງຂອງຕ່ອມນ້ຳເຫຼືອງທີ່ບວມ, ເນື້ອງອກ ຫຼື ຜິວໜັງທີ່ຖືກກະທົບເພື່ອກວດຫາອາການຂອງ PTCL.
ປົກກະຕິແລ້ວທ່ານໝໍຂອງທ່ານຈະໃຊ້ຢາສລົບໃສ່ບໍລິເວນນັ້ນເພື່ອບໍ່ໃຫ້ຮູ້ສຶກເຈັບປວດໃດໆໃນລະຫວ່າງຂັ້ນຕອນການຜ່າຕັດ, ແຕ່ທ່ານຈະຕື່ນຕົວໃນລະຫວ່າງການກວດເລືອດ. ຈາກນັ້ນເຂົາເຈົ້າຈະເອົາເຂັມໃສ່ເຂົ້າໄປໃນຕ່ອມນ້ຳເຫຼືອງ ຫຼືກ້ອນທີ່ບວມ ແລະເອົາເນື້ອເຍື່ອອອກ.
ຖ້າຕ່ອມນ້ຳເຫລືອງບວມ ຫຼືກ້ອນຢູ່ເລິກຢູ່ໃນຮ່າງກາຍຂອງເຈົ້າ, ການກວດການກວດເລືອດອາດຈະຖືກເຮັດດ້ວຍການຊ່ວຍເຫຼືອຂອງ ultrasound ຫຼື x-ray ພິເສດ (ການຖ່າຍຮູບ).
ທ່ານອາດຈະມີຢາສະລົບທົ່ວໄປສໍາລັບການນີ້ (ເຊິ່ງເຮັດໃຫ້ເຈົ້ານອນຫລັບເລັກນ້ອຍ). ຫຼັງຈາກນັ້ນ, ທ່ານອາດຈະມີ stitches ເລັກນ້ອຍ.
ການກວດວິເຄາະດ້ວຍເຂັມຫຼັກແມ່ນເອົາຕົວຢ່າງທີ່ໃຫຍ່ກວ່າການກວດດ້ວຍເຂັມອັນດີ.
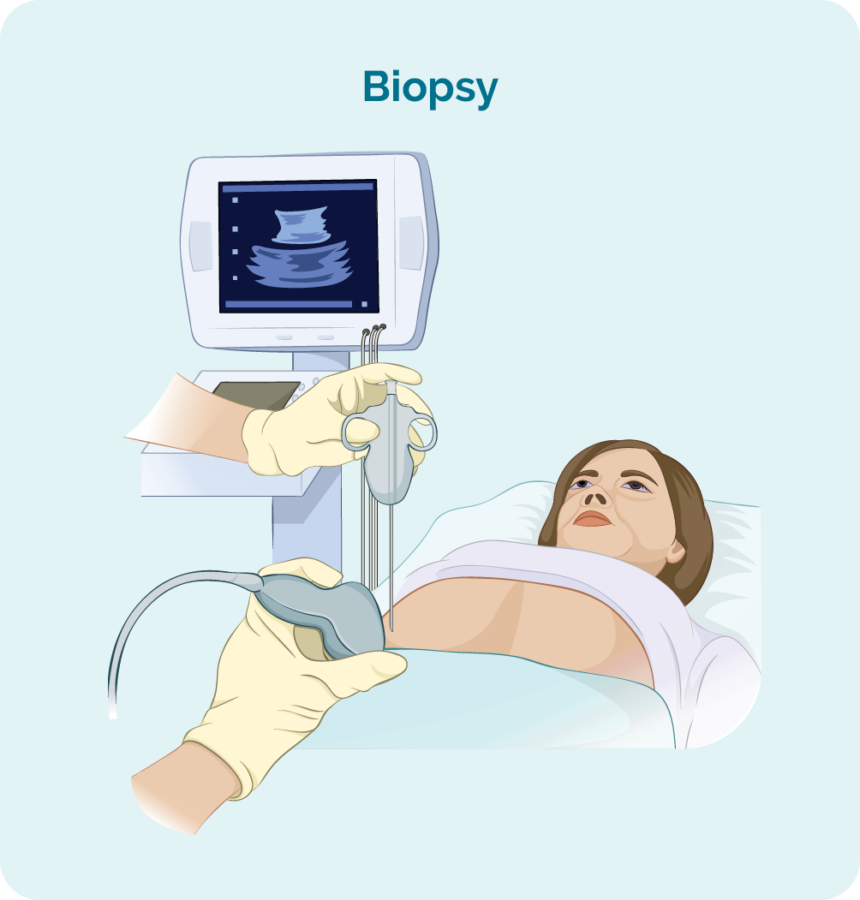
ການກວດແກ້ເສັ້ນຜ່າຕັດ
Excisional node biopsies ແມ່ນເຮັດໄດ້ເມື່ອຕ່ອມນ້ຳເຫຼືອງ ຫຼືເນື້ອງອກທີ່ບວມຂອງເຈົ້າຢູ່ເລິກເກີນໄປໃນຮ່າງກາຍຂອງເຈົ້າທີ່ບໍ່ສາມາດກວດຫາໄດ້ໂດຍການຜ່າຕັດດ້ວຍເຂັມ ຫຼືເຂັມອັນລະອຽດ. ທ່ານຈະໄດ້ມີຢາສະລົບທົ່ວໄປທີ່ຈະເຮັດໃຫ້ທ່ານນອນສໍາລັບການໃນຂະນະທີ່ພຽງເລັກນ້ອຍເພື່ອໃຫ້ທ່ານຢູ່ສະເຫມີ, ແລະບໍ່ມີອາການເຈັບປວດ.
ໃນລະຫວ່າງຂັ້ນຕອນນີ້, ຜ່າຕັດຈະເອົາຕ່ອມນ້ໍາລາຍຫຼືກ້ອນທັງຫມົດອອກແລະສົ່ງໄປທີ່ pathology ເພື່ອທົດສອບ.
ເຈົ້າຈະມີບາດແຜເລັກນ້ອຍທີ່ມີຮອຍຫຍິບບໍ່ຫຼາຍປານໃດ, ແລະເສື້ອຜ້າຢູ່ເທິງ.
ປົກກະຕິການຫຍິບຢູ່ພາຍໃນ 7-10 ມື້, ແຕ່ທ່ານໝໍ ຫຼື ພະຍາບານຈະໃຫ້ຄຳແນະນຳວິທີເບິ່ງແຍງຜ້າເຊັດຕົວ, ແລະ ເວລາໃດຄວນກັບມາຕັດຫຍິບ.
ການວິນິໄສ
Staging
Grading
ຂັ້ນຕອນຂອງ lymphoma T-cell peripheral (PTCL)
ເມື່ອການບົ່ງມະຕິຂອງທ່ານກ່ຽວກັບ PTCL ໄດ້ຖືກຢືນຢັນແລ້ວ, ທ່ານມີການທົດສອບເພີ່ມເຕີມເພື່ອເບິ່ງວ່າຈໍານວນພື້ນທີ່ຂອງຮ່າງກາຍຂອງທ່ານໄດ້ຮັບຜົນກະທົບຈາກ lymphoma. ອັນນີ້ເອີ້ນວ່າຂັ້ນ.
ຂັ້ນຕອນຫມາຍເຖິງວ່າຮ່າງກາຍຂອງທ່ານໄດ້ຮັບຜົນກະທົບຈາກ lymphoma ຂອງທ່ານຫຼາຍປານໃດ - ຫຼື, ມັນແຜ່ລາມໄປໄກຈາກບ່ອນທີ່ມັນເລີ່ມທໍາອິດ.
T-cells ສາມາດເດີນທາງໄປເຖິງພາກສ່ວນໃດກໍໄດ້ຂອງຮ່າງກາຍຂອງທ່ານ. ນີ້ຫມາຍຄວາມວ່າຈຸລັງ lymphoma (ຈຸລັງ T-cells ທີ່ເປັນມະເຮັງ), ຍັງສາມາດເດີນທາງໄປເຖິງພາກສ່ວນໃດຂອງຮ່າງກາຍຂອງທ່ານ. ທ່ານຈະຕ້ອງມີການທົດສອບເພີ່ມເຕີມເພື່ອຄົ້ນຫາຂໍ້ມູນນີ້. ການທົດສອບເຫຼົ່ານີ້ເອີ້ນວ່າການທົດສອບຂັ້ນຕອນແລະເມື່ອທ່ານໄດ້ຜົນ, ທ່ານຈະຮູ້ວ່າທ່ານມີຂັ້ນຕອນທີຫນຶ່ງ (I), ຂັ້ນຕອນທີສອງ (II), ຂັ້ນຕອນສາມ (III) ຫຼືຂັ້ນຕອນທີສີ່ (IV) PTCL.
ຂັ້ນຕອນຂອງ PTCL ຂອງທ່ານຈະຂຶ້ນກັບ:
- ຮ່າງກາຍຂອງເຈົ້າມີ lymphoma ຫຼາຍປານໃດ.
- ບ່ອນທີ່ lymphoma ແມ່ນລວມທັງຖ້າມັນຢູ່ຂ້າງເທິງ, ຂ້າງລຸ່ມນີ້ຫຼືທັງສອງດ້ານຂອງ diaphragm ຂອງທ່ານ (ກ້າມເນື້ອຂະຫນາດໃຫຍ່, ຮູບຊົງ dome ພາຍໃຕ້ cage rib ທີ່ແຍກຫນ້າເອິກອອກຈາກທ້ອງຂອງທ່ານ).
- ບໍ່ວ່າຈະເປັນ lymphoma ໄດ້ແຜ່ລາມໄປຫາກະດູກຫຼືອະໄວຍະວະອື່ນໆເຊັ່ນ: ຕັບ, ປອດ, ຜິວຫນັງຫຼືກະດູກ.
ໄລຍະ I ແລະ II ເອີ້ນວ່າ 'ຂັ້ນຕອນຕົ້ນ ຫຼືຂັ້ນຈຳກັດ' (ກ່ຽວຂ້ອງກັບພື້ນທີ່ຈຳກັດຂອງຮ່າງກາຍຂອງເຈົ້າ).
ໄລຍະ III ແລະ IV ເອີ້ນວ່າ 'ຂັ້ນຕອນຂັ້ນສູງ' (ແຜ່ຫຼາຍ).
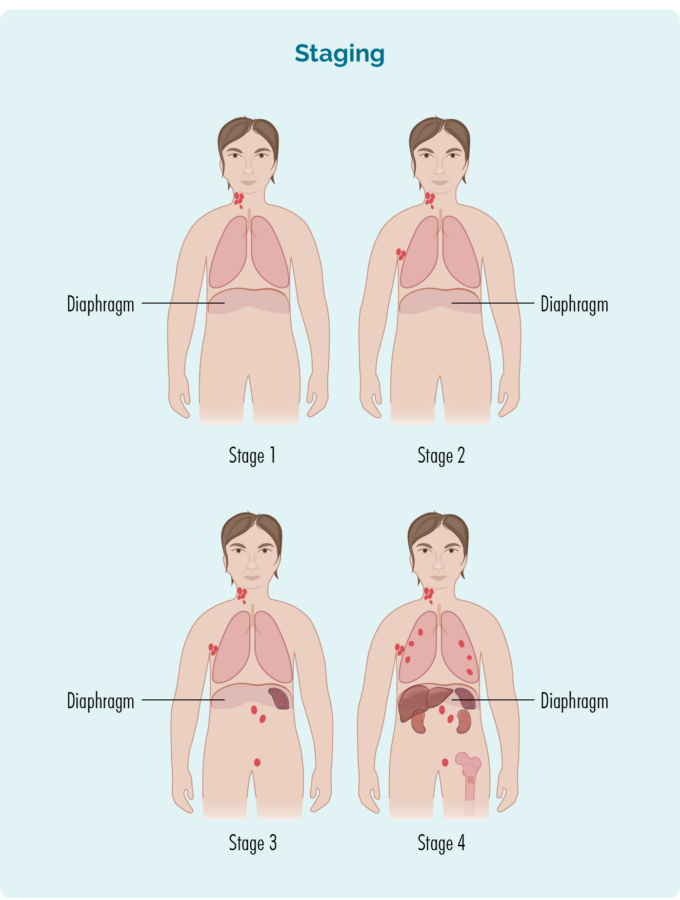
ຂັ້ນຕອນ 1 | ບໍລິເວນຕ່ອມນ້ຳນົມອັນໜຶ່ງຖືກກະທົບ, ບໍ່ວ່າຂ້າງເທິງ ຫຼືລຸ່ມຝາອັດປາກມົດລູກ* |
ຂັ້ນຕອນ 2 | ສອງ ຫຼືຫຼາຍກວ່ານັ້ນບໍລິເວນຕ່ອມນ້ຳເຫຼືອງໄດ້ຮັບຜົນກະທົບຢູ່ດ້ານດຽວກັນຂອງຝາອັດປາກມົດລູກ* |
ຂັ້ນຕອນ 3 | ຢ່າງໜ້ອຍໜຶ່ງບໍລິເວນຕ່ອມນ້ຳເຫຼືອງຢູ່ຂ້າງເທິງ ແລະຢ່າງໜ້ອຍໜຶ່ງບໍລິເວນຕ່ອມນ້ຳເຫຼືອງຢູ່ລຸ່ມຝາອັດປາກມົດລູກ* ໄດ້ຮັບຜົນກະທົບ |
ຂັ້ນຕອນ 4 | lymphoma ຢູ່ໃນຕ່ອມນ້ໍາ lymph ຫຼາຍແລະໄດ້ແຜ່ຂະຫຍາຍໄປພາກສ່ວນອື່ນໆຂອງຮ່າງກາຍ (ເຊັ່ນ: ກະດູກ, ປອດ, ຕັບ). |
ຂໍ້ມູນຂັ້ນຕອນພິເສດ
ທ່ານຫມໍຂອງທ່ານອາດຈະເວົ້າກ່ຽວກັບຂັ້ນຕອນຂອງທ່ານໂດຍໃຊ້ຕົວອັກສອນເຊັ່ນ A, B, E, X ຫຼື S. ຈົດຫມາຍເຫຼົ່ານີ້ໃຫ້ຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບອາການທີ່ທ່ານມີຫຼືວິທີການທີ່ຮ່າງກາຍຂອງທ່ານໄດ້ຮັບຜົນກະທົບຈາກ lymphoma. ຂໍ້ມູນທັງຫມົດນີ້ຊ່ວຍໃຫ້ທ່ານຫມໍຊອກຫາແຜນການປິ່ນປົວທີ່ດີທີ່ສຸດສໍາລັບທ່ານ.
ຈົດຫມາຍສະບັບ | ຊຶ່ງຫມາຍຄວາມວ່າ | ຄວາມສໍາຄັນ |
A ຫລື B |
|
|
E & X |
|
|
S |
|
(ມົດລູກຂອງເຈົ້າເປັນອະໄວຍະວະໃນລະບົບນໍ້າເຫລືອງຂອງເຈົ້າທີ່ກັ່ນຕອງ ແລະທໍາຄວາມສະອາດເລືອດຂອງເຈົ້າ, ແລະເປັນບ່ອນໃຫ້ເຊລບີຂອງເຈົ້າພັກຜ່ອນ ແລະສ້າງພູມຕ້ານທານ) |
ການທົດສອບສໍາລັບຂັ້ນຕອນ
ເພື່ອຊອກຫາວ່າທ່ານມີຂັ້ນຕອນໃດແດ່, ທ່ານອາດຈະຖືກຮ້ອງຂໍໃຫ້ມີການທົດສອບຂັ້ນຕອນຕໍ່ໄປນີ້:
ສະແກນ tomography (CT)
ການສະແກນເຫຼົ່ານີ້ໃຊ້ເວລາຮູບພາບຂອງພາຍໃນຂອງຫນ້າເອິກ, ທ້ອງຫຼື pelvis ຂອງທ່ານ. ພວກເຂົາເຈົ້າສະຫນອງຮູບພາບລາຍລະອຽດທີ່ໃຫ້ຂໍ້ມູນເພີ່ມເຕີມກ່ວາ X-ray ມາດຕະຖານ.
ສະແກນ positron emission tomography (PET).
ນີ້ແມ່ນການສະແກນທີ່ເອົາຮູບພາບພາຍໃນຂອງຮ່າງກາຍທັງຫມົດຂອງທ່ານ. ທ່ານຈະໄດ້ຮັບຢາບາງຊະນິດທີ່ຈຸລັງມະເຮັງ - ເຊັ່ນ: ຈຸລັງ lymphoma ດູດຊຶມ. ຢາທີ່ຊ່ວຍໃຫ້ການສະແກນ PET ລະບຸບ່ອນທີ່ lymphoma ຢູ່ແລະຂະຫນາດແລະຮູບຮ່າງໂດຍການເນັ້ນໃສ່ພື້ນທີ່ທີ່ມີຈຸລັງ lymphoma. ເຂດເຫຼົ່ານີ້ບາງຄັ້ງເອີ້ນວ່າ "ຮ້ອນ".
ເຈາະຮູ Lumbar
ການເຈາະ lumbar ແມ່ນຂັ້ນຕອນທີ່ເຮັດເພື່ອກວດເບິ່ງວ່າທ່ານມີ lymphoma ຢູ່ໃນຂອງທ່ານ ລະບົບປະສາດສ່ວນກາງ (CNS), ເຊິ່ງປະກອບມີສະຫມອງຂອງທ່ານ, ເສັ້ນປະສາດກະດູກສັນຫຼັງແລະພື້ນທີ່ອ້ອມຮອບຕາຂອງທ່ານ. ເຈົ້າຈະຕ້ອງເວົ້າຢ່າງງຽບໆໃນລະຫວ່າງຂັ້ນຕອນ, ດັ່ງນັ້ນເດັກນ້ອຍແລະເດັກນ້ອຍອາດຈະໃຊ້ຢາສະລົບທົ່ວໄປເພື່ອເຮັດໃຫ້ພວກເຂົານອນຫລັບເລັກນ້ອຍໃນຂະນະທີ່ຂັ້ນຕອນສໍາເລັດ. ຜູ້ໃຫຍ່ສ່ວນໃຫຍ່ຈະຕ້ອງໃຊ້ຢາສະລົບທ້ອງເທົ່ານັ້ນເພື່ອຂັ້ນຕອນການເຮັດໃຫ້ບໍລິເວນນັ້ນມຶນ.
ທ່ານຫມໍຂອງເຈົ້າຈະເອົາເຂັມໃສ່ຫລັງຂອງເຈົ້າ, ແລະເອົານ້ໍາອອກເລັກນ້ອຍທີ່ເອີ້ນວ່າ "ນ້ ຳ ຕານໃນສະ ໝອງ” (CSF) ຈາກອ້ອມຮອບກະດູກສັນຫຼັງຂອງທ່ານ. CSF ແມ່ນນ້ໍາທີ່ເຮັດຫນ້າທີ່ຄ້າຍຄືເຄື່ອງດູດຊ໊ອກກັບ CNS ຂອງທ່ານ. ມັນຍັງເອົາທາດໂປຼຕີນທີ່ແຕກຕ່າງກັນແລະການຕິດເຊື້ອຕໍ່ສູ້ກັບຈຸລັງພູມຕ້ານທານເຊັ່ນ lymphocytes ເພື່ອປົກປ້ອງສະຫມອງແລະກະດູກສັນຫຼັງຂອງທ່ານ. CSF ຍັງສາມາດຊ່ວຍລະບາຍນ້ໍາເພີ່ມເຕີມໃດໆທີ່ທ່ານອາດຈະມີຢູ່ໃນສະຫມອງຂອງທ່ານຫຼືອ້ອມຮອບກະດູກສັນຫຼັງຂອງທ່ານເພື່ອປ້ອງກັນການໃຄ່ບວມຢູ່ໃນພື້ນທີ່ເຫຼົ່ານັ້ນ.
ຫຼັງຈາກນັ້ນ, ຕົວຢ່າງ CSF ຈະຖືກສົ່ງໄປຫາ pathology ແລະກວດເບິ່ງອາການໃດໆຂອງ lymphoma.
ການຜ່າຕັດເນື້ອກະດູກ
- ໄຂກະດູກສັນຫຼັງ (BMA): ການທົດສອບນີ້ໃຊ້ເວລາເລັກນ້ອຍຂອງແຫຼວທີ່ພົບເຫັນຢູ່ໃນຊ່ອງໄຂກະດູກ.
- Bone marrow aspirate trephine (BMAT): ການທົດສອບນີ້ໃຊ້ເວລາຕົວຢ່າງຂະຫນາດນ້ອຍຂອງເນື້ອເຍື່ອກະດູກ.

ຫຼັງຈາກນັ້ນ, ຕົວຢ່າງແມ່ນຖືກສົ່ງໄປຫາ pathology ບ່ອນທີ່ພວກເຂົາຖືກກວດຫາອາການຂອງ lymphoma.
ຂະບວນການກວດກະດູກກະດູກສາມາດແຕກຕ່າງກັນຂຶ້ນກັບບ່ອນທີ່ທ່ານກໍາລັງເຮັດການປິ່ນປົວຂອງທ່ານ, ແຕ່ໂດຍປົກກະຕິຈະປະກອບດ້ວຍຢາສະລົບທ້ອງຖິ່ນເພື່ອອາການປວດຮາກ.
ໃນບາງໂຮງຫມໍ, ທ່ານອາດຈະໄດ້ຮັບຢາ sedation ເບົາທີ່ຊ່ວຍໃຫ້ທ່ານຜ່ອນຄາຍແລະສາມາດຢຸດທ່ານຈາກການຈື່ຈໍາຂັ້ນຕອນ. ຢ່າງໃດກໍຕາມ, ປະຊາຊົນຈໍານວນຫຼາຍບໍ່ຕ້ອງການນີ້ແລະແທນທີ່ຈະມີ "whistle ສີຂຽວ" ດູດສຸດ. ດອກປີກໄກ່ສີຂຽວນີ້ມີຢາຂ້າຄວາມເຈັບປວດໃນມັນ (ເອີ້ນວ່າ Penthrox ຫຼື methoxyflurane), ທີ່ທ່ານໃຊ້ຕາມຄວາມຕ້ອງການຕະຫຼອດຂັ້ນຕອນ.
ໃຫ້ແນ່ໃຈວ່າທ່ານຖາມທ່ານຫມໍຂອງທ່ານວ່າມີຫຍັງແດ່ທີ່ຈະເຮັດໃຫ້ທ່ານສະດວກສະບາຍຫຼາຍໃນລະຫວ່າງຂັ້ນຕອນ, ແລະສົນທະນາກັບພວກເຂົາກ່ຽວກັບສິ່ງທີ່ທ່ານຄິດວ່າຈະເປັນທາງເລືອກທີ່ດີທີ່ສຸດສໍາລັບທ່ານ.
ຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບການ biopsies ໄຂກະດູກສາມາດພົບເຫັນຢູ່ໃນຫນ້າເວັບຂອງພວກເຮົາທີ່ນີ້.
ຈຸລັງ lymphoma ຂອງເຈົ້າມີຮູບແບບການຂະຫຍາຍຕົວທີ່ແຕກຕ່າງກັນ, ແລະເບິ່ງແຕກຕ່າງຈາກຈຸລັງປົກກະຕິ. ລະດັບຂອງ lymphoma ຂອງທ່ານແມ່ນວ່າຈຸລັງ lymphoma ຂອງທ່ານເຕີບໃຫຍ່ໄວເທົ່າໃດ - ບໍ່ວ່າຈະເປັນຄວາມກະຕືລືລົ້ນຫຼືຮຸກຮານ. PTCL ຂອງເຈົ້າມີຄວາມຮຸກຮານຫຼາຍ, ພວກມັນຈະເບິ່ງໄປຫາຈຸລັງປົກກະຕິຫຼາຍ.
ຊັ້ນຮຽນທີ 1-4 (ຕ່ຳ, ກາງ, ສູງ). ຖ້າທ່ານມີ lymphoma ຊັ້ນສູງ (ຮຸກຮານຫຼາຍ), ຈຸລັງ lymphoma ຂອງທ່ານຈະມີລັກສະນະທີ່ແຕກຕ່າງກັນຫຼາຍທີ່ສຸດຈາກຈຸລັງປົກກະຕິ, ເພາະວ່າພວກມັນເຕີບໃຫຍ່ໄວເກີນໄປທີ່ຈະພັດທະນາຢ່າງຖືກຕ້ອງ. ພາບລວມຂອງຊັ້ນຮຽນແມ່ນຢູ່ລຸ່ມນີ້.
- G1 - ລະດັບຕໍ່າ - ຈຸລັງຂອງເຈົ້າເບິ່ງໃກ້ຄຽງກັບປົກກະຕິ, ແລະພວກມັນເຕີບໃຫຍ່ແລະແຜ່ລາມຊ້າໆ.
- G2 - ລະດັບປານກາງ - ຈຸລັງຂອງເຈົ້າເລີ່ມມີລັກສະນະແຕກຕ່າງກັນແຕ່ບາງຈຸລັງປົກກະຕິມີຢູ່, ແລະພວກມັນເຕີບໃຫຍ່ແລະແຜ່ຂະຫຍາຍໃນອັດຕາປານກາງ.
- G3 - ຊັ້ນສູງ - ຈຸລັງຂອງທ່ານເບິ່ງແຕກຕ່າງກັນຫຼາຍກັບຈຸລັງປົກກະຕິຈໍານວນຫນ້ອຍ, ແລະພວກມັນເຕີບໃຫຍ່ແລະແຜ່ລາມໄວ.
- G4 - ຊັ້ນສູງ - ຈຸລັງຂອງເຈົ້າເບິ່ງແຕກຕ່າງຈາກປົກກະຕິ, ແລະພວກມັນເຕີບໃຫຍ່ແລະແຜ່ລາມໄວທີ່ສຸດ.
ຂໍ້ມູນທັງຫມົດນີ້ເພີ່ມຮູບພາບທັງຫມົດທີ່ທ່ານຫມໍຂອງທ່ານສ້າງເພື່ອຊ່ວຍຕັດສິນໃຈວ່າການປິ່ນປົວປະເພດທີ່ດີທີ່ສຸດສໍາລັບທ່ານ.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ທ່ານຄວນປຶກສາທ່ານ ໝໍ ຂອງທ່ານກ່ຽວກັບປັດໃຈຄວາມສ່ຽງຂອງທ່ານເອງເພື່ອໃຫ້ທ່ານສາມາດມີຄວາມຄິດທີ່ຈະແຈ້ງກ່ຽວກັບສິ່ງທີ່ຄາດຫວັງຈາກການປິ່ນປົວຂອງທ່ານ.
ການປິ່ນປົວໂຣກ lymphoma T-cell peripheral (PTCL)
ເມື່ອຜົນໄດ້ຮັບທັງຫມົດຂອງການກວດ biopsy ແລະການສະແກນຂັ້ນຕອນໄດ້ຖືກສໍາເລັດ, ທ່ານຫມໍຂອງທ່ານຈະທົບທວນຄືນພວກມັນເພື່ອຕັດສິນໃຈວ່າການປິ່ນປົວທີ່ດີທີ່ສຸດສໍາລັບທ່ານ.
ທ່ານຫມໍພິຈາລະນາຫຼາຍໆປັດໃຈກ່ຽວກັບ lymphoma ແລະສຸຂະພາບທົ່ວໄປຂອງຄົນເຈັບເພື່ອຕັດສິນໃຈວ່າເວລາໃດແລະການປິ່ນປົວທີ່ຈໍາເປັນ. ນີ້ແມ່ນອີງໃສ່:
- ປະເພດຍ່ອຍແລະຂັ້ນຕອນຂອງ PTCL ທ່ານມີຫຍັງແດ່.
- ອາການໃດໆທີ່ທ່ານກໍາລັງໄດ້ຮັບ.
- ຮ່າງກາຍຂອງທ່ານໄດ້ຮັບຜົນກະທົບຈາກ lymphoma ແນວໃດ.
- ອາຍຸຂອງເຈົ້າ.
- ສຸຂະພາບທົ່ວໄປ ແລະສະຫວັດດີພາບຂອງເຈົ້າ ແລະເງື່ອນໄຂອື່ນໆທີ່ເຈົ້າກໍາລັງຮັບການປິ່ນປົວ.
- ຄວາມມັກຂອງທ່ານສໍາລັບການປິ່ນປົວເມື່ອທ່ານມີຂໍ້ມູນທັງຫມົດທີ່ຈໍາເປັນເພື່ອເຮັດໃຫ້ການເລືອກທີ່ມີຂໍ້ມູນ.
ການປິ່ນປົວເສັ້ນທໍາອິດ
ຄັ້ງທໍາອິດທີ່ທ່ານເລີ່ມຕົ້ນການປິ່ນປົວສໍາລັບ PTCL ມັນຖືກເອີ້ນວ່າການປິ່ນປົວເສັ້ນທໍາອິດ. ຄລິກໃສ່ຫົວຂໍ້ຂ້າງລຸ່ມນີ້ເພື່ອສຶກສາເພີ່ມເຕີມກ່ຽວກັບໂປຣໂຕຄໍການປິ່ນປົວ.
ໄດ້ ການປິ່ນປົວເສັ້ນທໍາອິດມາດຕະຖານ ສໍາລັບ PTCL ອາດຈະປະກອບມີ:
- ຟັກ (cyclophosphamide, doxorubicin, vincristine ແລະ prednisolone)
- ChoEP (CHOP ດ້ວຍການເພີ່ມ etoposide)
- BV-CHP (Brentuximab Vedotin, cyclophosphamide, doxorubicin, prednisone)
- SMILE - ສໍາລັບ NK T-cell lymphoma ເທົ່ານັ້ນ (methotexate, calcium folinate, dexamethasone, etoposide, ifosphamide, mesna, GCSF, asparaginase)
- DDGP - ສໍາລັບ NK T-cell lymphoma ເທົ່ານັ້ນ (dexamethasone, pegasparaginase, gemcitabine, cisplatin, GCSF)
- ການປິ່ນປົວດ້ວຍທາງເຄມີໃນປະລິມານສູງ ຕິດຕາມດ້ວຍ autologous stem cell transplant (ASCT)
- Radiotherapy
- ການມີສ່ວນຮ່ວມໃນການທົດລອງທາງດ້ານຄລີນິກ
ສາຍທີສອງແລະການປິ່ນປົວອື່ນໆ
ຫຼາຍຄົນໄດ້ຮັບການຕອບຮັບທີ່ດີຈາກການປິ່ນປົວເສັ້ນທໍາອິດແລະຈະເຂົ້າໄປໃນການປົດປ່ອຍ. ນີ້ບ່ອນທີ່ບໍ່ມີສັນຍານກວດພົບຂອງ lymphoma ໄວ້ຢູ່ໃນຮ່າງກາຍຂອງທ່ານ. ແຕ່ມັນເປັນເລື່ອງທຳມະດາທີ່ PTCL ກັບມາຫຼັງຈາກເວລາໃນການໃຫ້ອະໄພ, ອັນນີ້ເອີ້ນວ່າການເກີດຄືນໃໝ່.
ໃນບາງກໍລະນີ, PTCL ຂອງທ່ານອາດຈະບໍ່ປັບປຸງດ້ວຍການປິ່ນປົວເສັ້ນທໍາອິດ. ຖ້າສິ່ງນີ້ເກີດຂື້ນ, PTCL ຂອງເຈົ້າຖືກກ່າວເຖິງວ່າ refractory (ຫຼືບໍ່ຕອບສະຫນອງ) ການປິ່ນປົວ.
ຖ້າທ່ານມີ PTCL refractory ຫຼືໄດ້ relapsed, ທ່ານຈະຕ້ອງເລີ່ມຕົ້ນການປິ່ນປົວທີ່ແຕກຕ່າງກັນ. ການປິ່ນປົວຕໍ່ໄປນີ້ເອີ້ນວ່າການປິ່ນປົວເສັ້ນທີສອງ.
ການປິ່ນປົວເສັ້ນທີສອງມາດຕະຖານສາມາດປະກອບມີແລະການປິ່ນປົວເສັ້ນທໍາອິດຂ້າງເທິງຫຼື:
- ໂລແມນຕິກ
- Pralatrexate
- ການປິ່ນປົວດ້ວຍທາງເຄມີໃນປະລິມານສູງປະຕິບັດຕາມໂດຍການປ່ຽນຈຸລັງລໍາຕົ້ນ allogeneic
- Vorinostat - ສໍາລັບ PTCL cutaneous ເທົ່ານັ້ນ
- ການທົດລອງທາງດ້ານຄລີນິກ.
ການຄາດຄະເນຂອງ peripheral T-cell lymphoma (PTCL)
ການຄາດເດົາແມ່ນວິທີທີ່ທ່ານຄາດວ່າຈະຕອບສະຫນອງການປິ່ນປົວສໍາລັບ PTCL ໄດ້ດີປານໃດແລະຜົນໄດ້ຮັບທີ່ເປັນໄປໄດ້. ການພະຍາກອນຂອງທ່ານເປັນເລື່ອງສ່ວນຕົວຫຼາຍ ແລະຂຶ້ນກັບຫຼາຍໆຢ່າງເຊັ່ນ:
- ປະເພດຍ່ອຍຂອງ PTCL ທີ່ເຈົ້າມີ ແລະຂັ້ນຕອນຂອງມັນ
- ອາຍຸແລະສຸຂະພາບໂດຍລວມຂອງທ່ານ
- ປັດໄຈທາງພັນທຸກໍາທີ່ອາດຈະສົ່ງຜົນກະທົບຕໍ່ການປິ່ນປົວ
- ຮ່າງກາຍຂອງທ່ານຕອບສະໜອງຕໍ່ການປິ່ນປົວແນວໃດ
ຫຼາຍຄົນຕອບສະ ໜອງ ການປິ່ນປົວໄດ້ດີແລະເຂົ້າໄປໃນເວລາຂອງການໃຫ້ອະໄພ, ແຕ່ນີ້ບໍ່ແມ່ນກໍລະນີ ສຳ ລັບທຸກໆຄົນ. ບາງຄົນອາດຈະຕ້ອງການການປິ່ນປົວຫຼາຍເສັ້ນເພື່ອຄວບຄຸມພະຍາດຂອງເຂົາເຈົ້າ. ຢ່າງໃດກໍຕາມ, ເຖິງແມ່ນວ່າທ່ານຈະໄດ້ຮັບການຕອບສະຫນອງທີ່ດີໃນໄວ, PTCL ມັກຈະ relapses ແລະຕ້ອງການການປິ່ນປົວເພີ່ມເຕີມ. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະມີຄວາມຄາດຫວັງທີ່ຊັດເຈນກ່ຽວກັບການປິ່ນປົວຂອງເຈົ້າເພື່ອໃຫ້ເຈົ້າສາມາດວາງແຜນສິ່ງທີ່ທ່ານຕ້ອງການ. ໃຫ້ຄລິກໃສ່ການເຊື່ອມຕໍ່ຂ້າງລຸ່ມນີ້ສໍາລັບບາງສິ່ງທີ່ຄວນພິຈາລະນາໃນເວລາທີ່ມີການປິ່ນປົວ.
ການຢູ່ລອດ, ດໍາລົງຊີວິດກັບແລະຫຼັງຈາກ PTCL
ວິຖີຊີວິດທີ່ມີສຸຂະພາບດີ, ຫຼືການປ່ຽນແປງວິຖີຊີວິດໃນທາງບວກຫຼັງຈາກການປິ່ນປົວສາມາດເປັນການຊ່ວຍເຫຼືອທີ່ດີຕໍ່ການຟື້ນຕົວຂອງທ່ານ. ມີຫຼາຍສິ່ງທີ່ທ່ານສາມາດເຮັດໄດ້ເພື່ອຊ່ວຍໃຫ້ເຈົ້າດໍາລົງຊີວິດທີ່ດີກັບ PTCL.
ຫຼາຍຄົນພົບວ່າຫຼັງຈາກການວິນິດໄສມະເຮັງ, ຫຼືການປິ່ນປົວ, ເປົ້າຫມາຍແລະຄວາມສໍາຄັນໃນຊີວິດຂອງເຂົາເຈົ້າມີການປ່ຽນແປງ. ການຮູ້ຈັກສິ່ງທີ່ 'ປົກກະຕິໃຫມ່' ຂອງເຈົ້າແມ່ນສາມາດໃຊ້ເວລາແລະມີຄວາມອຸກອັ່ງ. ຄວາມຄາດຫວັງຂອງຄອບຄົວ ແລະໝູ່ເພື່ອນຂອງເຈົ້າອາດແຕກຕ່າງຈາກເຈົ້າ. ເຈົ້າອາດຈະຮູ້ສຶກໂດດດ່ຽວ, ເມື່ອຍລ້າ ຫຼືອາລົມຕ່າງໆທີ່ແຕກຕ່າງກັນທີ່ສາມາດປ່ຽນແປງໃນແຕ່ລະມື້.
ເປົ້າຫມາຍຫຼັງຈາກການປິ່ນປົວ
ເປົ້າຫມາຍຕົ້ນຕໍຫຼັງຈາກການປິ່ນປົວສໍາລັບ PT ຂອງທ່ານCL ແມ່ນເພື່ອກັບຄືນໄປບ່ອນມີຊີວິດແລະ:
- ມີຄວາມຫ້າວຫັນໃນການເຮັດວຽກ, ຄອບຄົວ, ແລະບົດບາດອື່ນໆໃນຊີວິດຂອງທ່ານ
- ຫຼຸດຜ່ອນຜົນຂ້າງຄຽງ ແລະອາການຂອງມະເຮັງ ແລະການປິ່ນປົວຂອງມັນ
- ກໍານົດແລະຈັດການຜົນກະທົບຂ້າງຄຽງໃດໆທີ່ຊັກຊ້າ
- ຊ່ວຍຮັກສາເຈົ້າໃຫ້ເປັນເອກະລາດເທົ່າທີ່ເປັນໄປໄດ້
- ປັບປຸງຄຸນນະພາບຊີວິດຂອງເຈົ້າ ແລະຮັກສາສຸຂະພາບຈິດທີ່ດີ
ການຟື້ນຟູມະເຮັງ
ການປິ່ນປົວມະເຮັງປະເພດຕ່າງໆອາດຈະຖືກແນະນຳໃຫ້ທ່ານ. ອັນນີ້ອາດຈະໝາຍເຖິງອັນໃດອັນໜຶ່ງໃນຂອບເຂດກ້ວາງຂວາງ ຂອງການບໍລິການເຊັ່ນ:
- ການປິ່ນປົວທາງດ້ານຮ່າງກາຍ, ການຄຸ້ມຄອງຄວາມເຈັບປວດ
- ການວາງແຜນໂພຊະນາການແລະການອອກກໍາລັງກາຍ
- ການໃຫ້ຄຳປຶກສາດ້ານອາລົມ, ອາຊີບ ແລະການເງິນ.
Summary
- Peripheral T-cell Lymphoma (PTCL) ແມ່ນຄໍາທີ່ໃຊ້ສໍາລັບກຸ່ມ T-cell ທີ່ຫາຍາກທີ່ບໍ່ແມ່ນ Hodgkin Lymphoma.
- PTCL ເກີດຂຶ້ນເມື່ອ lymphocytes T-cell ຫຼືຈຸລັງ NK ຂອງທ່ານກາຍເປັນມະເຮັງ.
- ຈຸລັງ NK ເປັນ T-cell ພິເສດທີ່ມີການເຄື່ອນໄຫວສະເຫມີແລະພ້ອມທີ່ຈະຊອກຫາແລະທໍາລາຍຈຸລັງມະເຮັງ.
- ຈຸລັງ T-cell ອື່ນໆລໍຖ້າການກະຕຸ້ນໂດຍຈຸລັງພູມຕ້ານທານອື່ນໆເພື່ອຕໍ່ສູ້ກັບການຕິດເຊື້ອແລະພະຍາດ. ມີປະເພດຕ່າງໆຂອງ T-cell ທີ່ມີຫນ້າທີ່ທີ່ແຕກຕ່າງກັນ.
- ເຊລ T-cell ສາມາດເດີນທາງໄປເຖິງພາກສ່ວນໃດກໍໄດ້ຂອງຮ່າງກາຍຂອງເຈົ້າ, ດັ່ງນັ້ນ PTCL ຍັງສາມາດຢູ່ໃນພາກສ່ວນໃດກໍໄດ້ຂອງຮ່າງກາຍຂອງເຈົ້າ.
- ອາການ ຂອງ PTCL ອາດຈະກ່ຽວຂ້ອງກັບປະເພດຍ່ອຍແລະສະຖານທີ່ຂອງ lymphoma ຂອງທ່ານແລະອາດຈະປະກອບມີ B-ອາການ.
- ລາຍງານອາການໃໝ່ ຫຼືຮ້າຍແຮງຂຶ້ນທັງໝົດໃຫ້ທ່ານຫມໍຂອງທ່ານ. ພວກເຂົາເຈົ້າສາມາດນໍາໃຊ້ຂໍ້ມູນນີ້ເພື່ອຕັດສິນໃຈທີ່ດີກ່ຽວກັບການດູແລສຸຂະພາບຂອງທ່ານ, ລວມທັງທາງເລືອກການປິ່ນປົວ.
- PTCL ອາດຈະຕອບສະຫນອງໄດ້ດີກັບການປິ່ນປົວ, ແຕ່ຍັງສາມາດ refractory ຫຼື relapse ຫຼັງຈາກ remission ດັ່ງນັ້ນທ່ານອາດຈະຕ້ອງການຫຼາຍກ່ວາຫນຶ່ງປະເພດຂອງການປິ່ນປົວ, ໃນເວລາທີ່ແຕກຕ່າງກັນ.
- ສົນທະນາກັບທ່ານຫມໍຂອງທ່ານກ່ຽວກັບຄວາມຄາດຫວັງຂອງການປິ່ນປົວຂອງທ່ານ.
- ທ່ານບໍ່ໄດ້ຢູ່ຄົນດຽວ, ພະຍາບານດູແລ Lymphoma ຂອງພວກເຮົາຢູ່ທີ່ນີ້ເພື່ອສະຫນັບສະຫນູນທ່ານ. ທ່ານສາມາດຕິດຕໍ່ພວກເຂົາໂດຍການຄລິກໃສ່ປຸ່ມ "ຕິດຕໍ່ພວກເຮົາ" ຢູ່ດ້ານລຸ່ມຂອງຫນ້າຈໍ.



