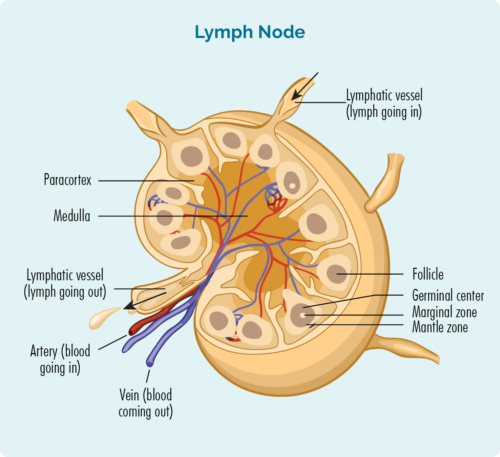
Om MCL te begrijpen, moet u iets weten over uw B-cellymfocyten.
B-cel lymfocyten:
- Zijn een type witte bloedcel
- Bestrijd infecties en ziektes om je gezond te houden.
- Onthoud infecties die u in het verleden heeft gehad, dus als u dezelfde infectie opnieuw krijgt, kan het immuunsysteem van uw lichaam deze effectiever en sneller bestrijden.
- Worden gemaakt in uw beenmerg (het sponsachtige deel in het midden van uw botten), maar leven meestal in uw milt en uw lymfeklieren. Sommige leven ook in je thymus en bloed.
- Kan door uw lymfestelsel naar elk deel van uw lichaam reizen om infecties of ziekten te bestrijden.
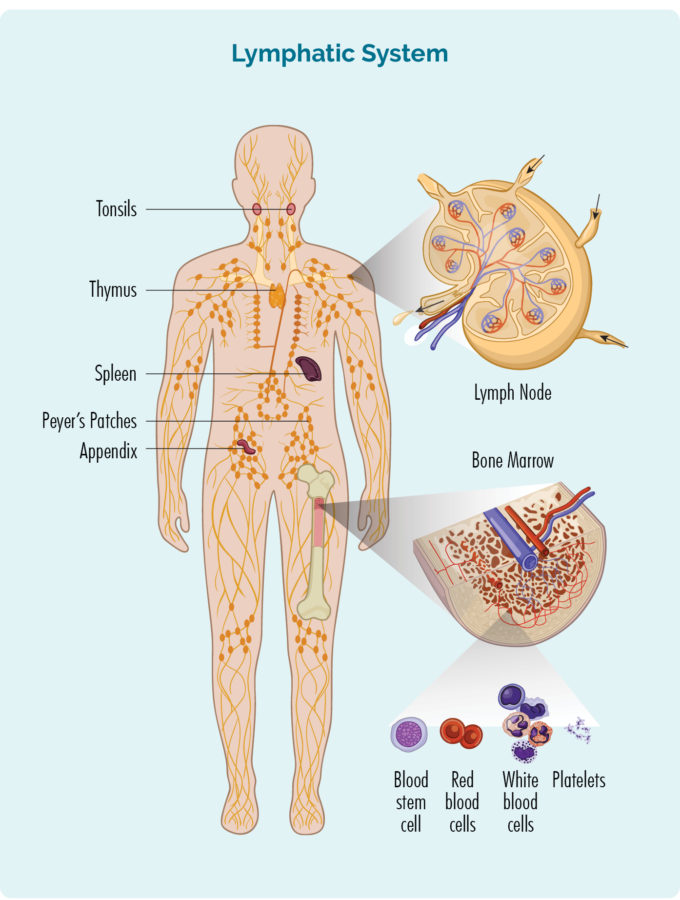
B-cellymfocyten en MCL
MCL ontwikkelt zich wanneer sommige van uw B-cellen kankerachtig worden. Ze groeien ongecontroleerd, zijn abnormaal en gaan niet dood wanneer ze zouden moeten.
Wanneer u MCL heeft, zullen uw kankerachtige B-cellymfocyten:
- Zal niet zo effectief werken om infecties en ziekten te bestrijden.
- Kan groter worden dan zou moeten en kan er anders uitzien dan uw gezonde B-cellen.
- Kan ervoor zorgen dat lymfoom zich ontwikkelt en groeit in elk deel van uw lichaam.
- Zijn verspreid (diffuus) in plaats van dicht bij elkaar gegroepeerd.
Hoewel MCL meestal een snelgroeiend (agressief) lymfoom is, sommige mensen met MCL kunnen worden genezen met behandeling, zelfs als bij u een vergevorderd stadium wordt vastgesteld. Een vergevorderd stadium van lymfoom is heel anders dan vergevorderde stadia van andere vormen van kanker die niet kunnen worden genezen.
Symptomen van mantelcellymfoom
De symptomen van mantelcellymfoom kunnen bij mensen verschillen. Symptomen die u krijgt, zijn afhankelijk van of u een traag of agressief type MCL heeft en waar in uw lichaam de MCL is.
Als u een luie MCL uw enige symptoom kan een vergrote milt zijn. Dit kan echter vaak onopgemerkt blijven omdat het gedurende een lange periode langzaam groeit, dus het kan alleen worden gevonden als u een scan of lichamelijk onderzoek heeft voor iets anders.
Als u een agressieve MCL u kunt een knobbel opmerken die snel onder uw huid opkomt in uw nek, oksel of lies. Dit is een gezwollen lymfeklier die opzwelt terwijl hij zich vult met kankerachtige lymfoomcellen.
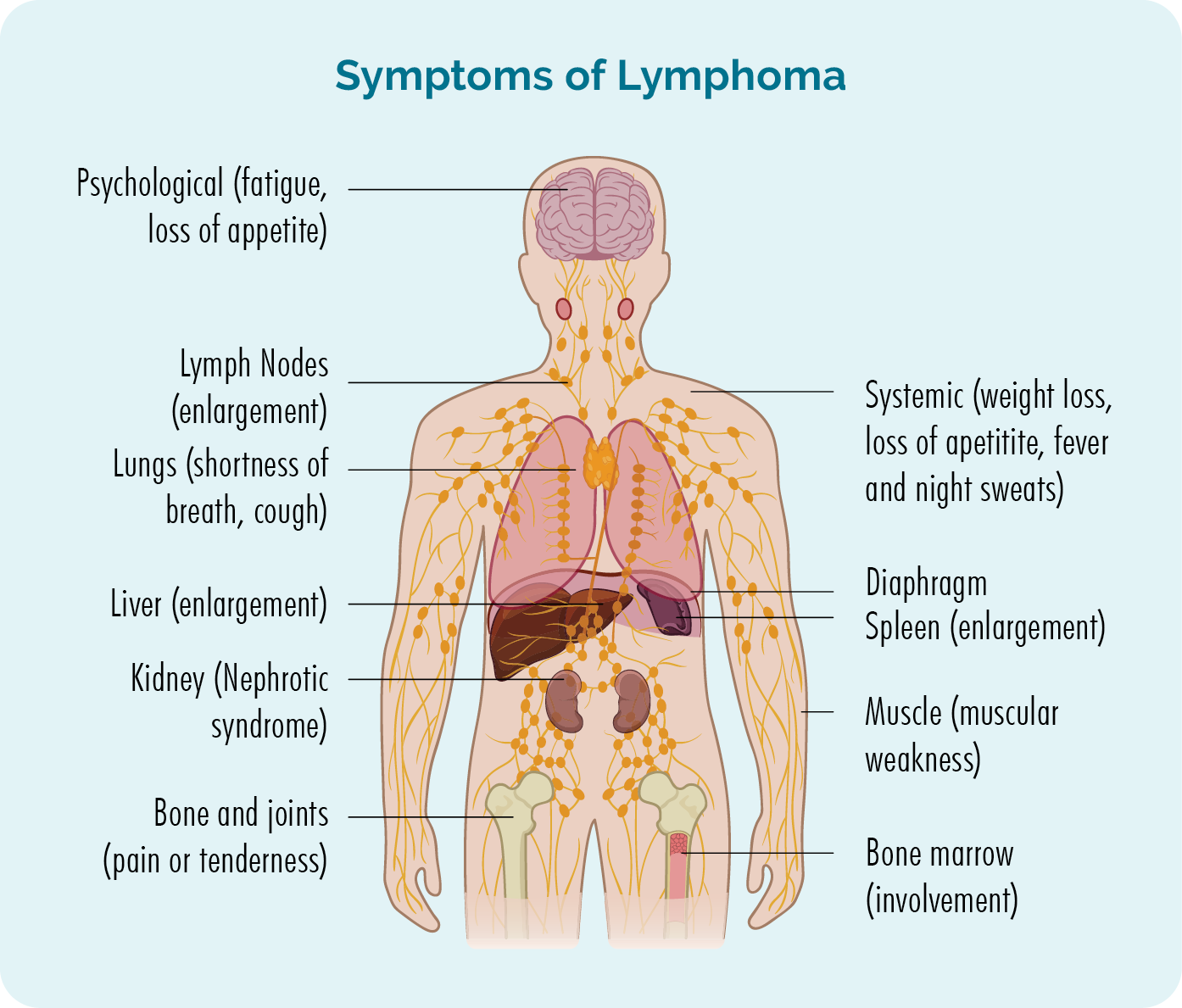
Symptomen van lymfoom
- Gezwollen lymfeklieren
- Meer dan normaal bloeden of blauwe plekken krijgen, ook in uw poep
- Kortademigheid
- Extreme vermoeidheid (moeheid) die niet verbetert met rust of slaap
- Pijn of zwakte in spieren, botten en gewrichten
- Infectie die niet weggaat of steeds terugkomt
- Verlies van eetlust (niet willen eten)
- Onbedoeld gewichtsverlies
- B-symptomen.

Patiëntverhaal - Maak kennis met Steve Towell terwijl hij vertelt over zijn ervaring met MCL
Voor de volledige versie van Steve's toespraak, klik hier.
Diagnose van mantelcellymfoom
Het diagnosticeren van MCL kan soms moeilijk zijn en kan enkele weken duren.
Als uw arts denkt dat u een lymfoom heeft, zal hij een aantal belangrijke onderzoeken moeten organiseren. Deze tests zijn nodig om lymfoom als oorzaak van uw symptomen te bevestigen of uit te sluiten. Omdat er verschillende subtypes van MCL zijn, kan het zijn dat u extra tests moet ondergaan om erachter te komen welke u heeft. Dit is belangrijk omdat het beheer en de behandeling van uw subtype anders kan zijn dan bij andere subtypes van MCL.
Om MCL te diagnosticeren, heeft u een biopsie nodig. Een biopsie is een procedure om een deel of het geheel van een aangetaste lymfeklier en/of een beenmergmonster te verwijderen. De biopsie wordt vervolgens gecontroleerd door wetenschappers in een laboratorium om te zien of er veranderingen zijn die de arts helpen bij het diagnosticeren van MCL.
Als u een biopsie heeft, kunt u een plaatselijke of algemene verdoving ondergaan. Dit hangt af van het type biopsie en van welk deel van uw lichaam het is genomen. Er zijn verschillende soorten biopsieën en het kan zijn dat u er meer dan één nodig heeft om het beste monster te krijgen.
Bloedtesten
Er worden bloedtesten afgenomen wanneer u probeert uw lymfoom te diagnosticeren, maar ook tijdens uw behandeling om er zeker van te zijn dat uw organen goed werken en onze behandeling aankunnen.
Kern- of fijne naaldbiopsie
Kern- of fijne naaldbiopten worden genomen om een monster van gezwollen lymfeklieren of tumoren te verwijderen om te controleren op tekenen van MCL.
Uw arts zal gewoonlijk een plaatselijke verdoving gebruiken om het gebied te verdoven, zodat u geen pijn voelt tijdens de procedure, maar u zult wakker zijn tijdens deze biopsie. Ze zullen dan een naald in de gezwollen lymfeklier of knobbel steken en een stukje weefsel verwijderen.
Als uw gezwollen lymfeklier of knobbel zich diep in uw lichaam bevindt, kan de biopsie worden uitgevoerd met behulp van echografie of gespecialiseerde röntgenfoto's (beeldvorming).
U kunt hiervoor een algehele narcose krijgen (waardoor u een tijdje kunt slapen). Het kan ook zijn dat u daarna een paar hechtingen heeft.
Kernnaaldbiopten nemen een groter monster dan een fijne naaldbiopsie.
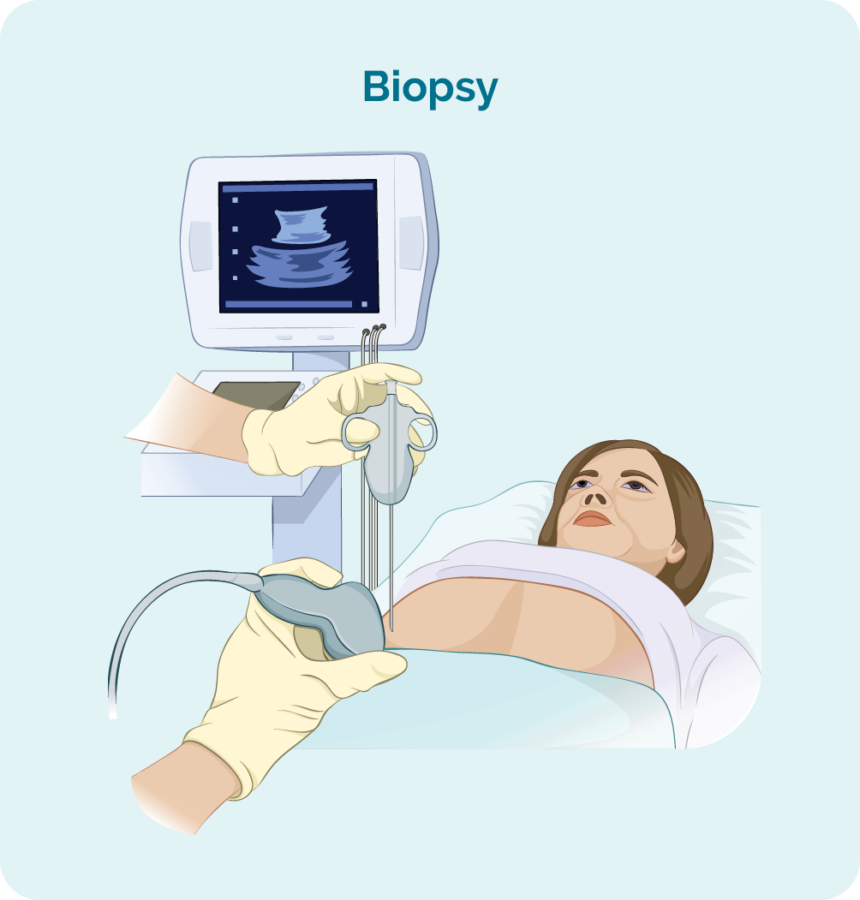
Excisieknoopbiopsie
Excisieknoopbiopten worden gedaan wanneer uw gezwollen lymfeklier of tumor te diep in uw lichaam zit om te worden bereikt door een kern- of fijne naaldbiopsie. U krijgt een algehele narcose waardoor u even in slaap valt, zodat u stil blijft liggen en geen pijn voelt.
Tijdens deze procedure verwijdert de chirurg de hele lymfeklier of knobbel en stuurt deze naar de pathologie voor onderzoek.
Je hebt een kleine wond met een paar hechtingen en een verband eroverheen.
Hechtingen blijven gewoonlijk 7-10 dagen zitten, maar uw arts of verpleegkundige zal u instructies geven over hoe u voor het verband moet zorgen en wanneer u terug moet komen om de hechtingen te laten verwijderen.
MCL opvoeren
Zodra uw diagnose van MCL is bevestigd, heeft u meer tests om te zien hoeveel delen van uw lichaam door het lymfoom zijn aangetast. Dit wordt enscenering genoemd.
Staging verwijst naar hoeveel van uw lichaam wordt beïnvloed door uw lymfoom - of hoe ver het zich heeft verspreid vanaf waar het voor het eerst begon.
B-cellen kunnen naar elk deel van uw lichaam reizen. Dit betekent dat lymfoomcellen (de kankerachtige B-cellen) ook naar elk deel van uw lichaam kunnen reizen. U moet meer tests laten doen om deze informatie te vinden. Deze tests worden stadiëringstests genoemd en wanneer u resultaten krijgt, zult u ontdekken of u fase één (I), fase twee (II), fase drie (III) of fase vier (IV) MCL heeft.
Uw stadium van MCL hangt af van:
- Hoeveel delen van uw lichaam hebben lymfoom
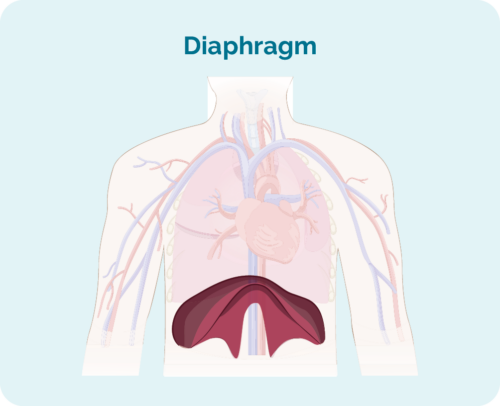
- Waar het lymfoom zich bevindt, of het zich boven, onder of aan beide zijden van uw middenrif bevindt (een grote, koepelvormige spier onder de ribbenkast die de borst van uw buik scheidt)
- Of het lymfoom zich heeft verspreid naar uw beenmerg of naar andere organen zoals de lever, longen, huid of botten.
Stadia I en II worden 'vroege of beperkte fase' genoemd (waarbij een beperkt deel van uw lichaam betrokken is).
Stadia III en IV worden 'gevorderd stadium' genoemd (meer verspreid).
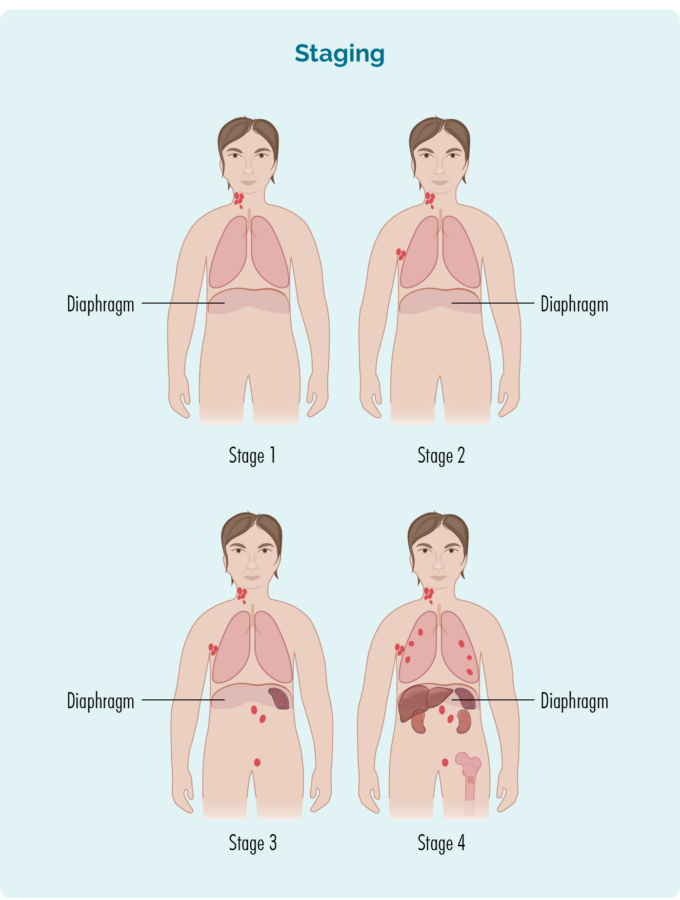
Stage 1 | één lymfekliergebied is aangetast, boven of onder het middenrif* |
Stage 2 | twee of meer lymfekliergebieden zijn aangetast aan dezelfde kant van het middenrif* |
Stage 3 | ten minste één lymfekliergebied boven en ten minste één lymfekliergebied onder het middenrif* zijn aangetast |
Stage 4 | lymfoom bevindt zich in meerdere lymfeklieren en is uitgezaaid naar andere delen van het lichaam (bijv. botten, longen, lever) |
Extra ensceneringsinformatie
Uw arts kan ook over uw stadium praten met behulp van een letter, zoals A, B, E, X of S. Deze letters geven meer informatie over de symptomen die u heeft of hoe uw lichaam wordt beïnvloed door het lymfoom. Al deze informatie helpt uw arts om het beste behandelplan voor u te vinden.
Letter | Betekenis | Belang |
A of B |
|
|
EX |
|
|
S |
|
(Uw milt is een orgaan in uw lymfestelsel dat uw bloed filtert en reinigt, en is een plaats waar uw B-cellen rusten en antilichamen maken) |
Tests voor enscenering
Om erachter te komen in welk stadium u zich bevindt, wordt u mogelijk gevraagd om enkele van de volgende stadiëringstests te ondergaan:
Computertomografie (CT) scan
Deze scans maken foto's van de binnenkant van uw borst, buik of bekken. Ze geven gedetailleerde foto's die meer informatie geven dan een standaard röntgenfoto.
Positronemissietomografie (PET) scan
Dit is een scan die foto's maakt van de binnenkant van je hele lichaam. U krijgt een naald met een geneesmiddel dat door kankercellen, zoals lymfoomcellen, wordt opgenomen. Het medicijn dat de PET-scan helpt identificeren waar het lymfoom is en de grootte en vorm door gebieden met lymfoomcellen te markeren. Deze gebieden worden soms "hot" genoemd.
Lumbale punctie
Een lumbaalpunctie is een procedure die wordt uitgevoerd om te controleren of u een lymfoom in uw centraal zenuwstelsel (CNS), waaronder uw hersenen, ruggenmerg en een gebied rond uw ogen. U moet tijdens de procedure heel stil blijven, dus baby's en kinderen kunnen een algemene verdoving krijgen om ze een tijdje in slaap te brengen terwijl de procedure is voltooid. De meeste volwassenen hebben alleen een plaatselijke verdoving nodig voor de procedure om het gebied te verdoven.
Uw arts zal een naald in uw rug steken en een klein beetje vloeistof eruit halen, genaamd "ruggenmergvloeistof" (CSV) van rond je ruggenmerg. CSF is een vloeistof die een beetje werkt als een schokdemper voor uw CZS. Het bevat ook verschillende eiwitten en infectiebestrijdende immuuncellen zoals lymfocyten om je hersenen en ruggenmerg te beschermen. CSF kan ook helpen om eventueel extra vocht in uw hersenen of rond uw ruggenmerg af te voeren om zwelling in die gebieden te voorkomen.
Het CSF-monster wordt vervolgens naar pathologie gestuurd en gecontroleerd op tekenen van lymfoom.
Beenmergbiopsie
- Beenmergaspiraat (BMA): deze test neemt een kleine hoeveelheid van de vloeistof in de beenmergruimte.
- Beenmergaspiraat trephine (BMAT): deze test neemt een klein stukje beenmergweefsel.

De monsters worden vervolgens naar de pathologie gestuurd, waar ze worden gecontroleerd op tekenen van lymfoom.
Het proces voor beenmergbiopten kan verschillen, afhankelijk van waar u uw behandeling ondergaat, maar omvat meestal een plaatselijke verdoving om het gebied te verdoven.
In sommige ziekenhuizen krijgt u mogelijk lichte sedatie die u helpt te ontspannen en die ervoor kan zorgen dat u zich de procedure niet meer herinnert. Veel mensen hebben dit echter niet nodig en hebben in plaats daarvan een "groen fluitje" om op te zuigen. Dit groene fluitje bevat een pijnstillend medicijn (Penthrox of methoxyfluraan genaamd), dat u tijdens de procedure naar behoefte gebruikt.
Zorg ervoor dat u uw arts vraagt wat er beschikbaar is om u comfortabeler te maken tijdens de procedure, en praat met hem over wat volgens u de beste optie voor u is.
Meer informatie over beenmergbiopten vindt u hier op onze webpagina.
Uw lymfoomcellen hebben een ander groeipatroon en zien er anders uit dan normale cellen. De graad van uw lymfoom is hoe snel uw lymfoomcellen groeien - of het nu indolent of agressief is. Hoe agressiever uw MCL is, hoe meer ze zullen verschillen van normale cellen.
De cijfers zijn Grades 1-4 (low, intermediate, high). Als u een lymfoom van een hogere graad (agressiever) heeft, zullen uw lymfoomcellen er het meest anders uitzien dan normale cellen, omdat ze te snel groeien om zich goed te kunnen ontwikkelen. Een overzicht van de cijfers vindt u hieronder.
- G1 - laaggradig - uw cellen zien er bijna normaal uit en ze groeien en verspreiden zich langzaam.
- G2 - middelmatige kwaliteit - uw cellen beginnen er anders uit te zien, maar er zijn enkele normale cellen, en ze groeien en verspreiden zich met een matige snelheid.
- G3 – hoogwaardig – je cellen zien er behoorlijk anders uit met een paar normale cellen, en ze groeien en verspreiden zich sneller.
- G4 – hoogwaardig – uw cellen zien er het meest anders uit dan normaal, en ze groeien en verspreiden zich het snelst.
Al deze informatie draagt bij aan het totaalbeeld dat uw arts opbouwt om te helpen bij het bepalen van het beste type behandeling voor u.
Het is belangrijk dat u met uw arts over uw eigen risicofactoren praat, zodat u een duidelijk beeld heeft van wat u van uw behandelingen kunt verwachten.
Maak contact met anderen met MCL of andere subtypes van lymfoom
Het kan stressvol zijn om erachter te komen dat u MCL heeft. Contact maken met anderen die soortgelijke dingen hebben meegemaakt of doormaken, kan helpen.
Als u in contact wilt komen met anderen die leven met MCL of andere subtypes van lymfoom, kunt u lid worden van onze besloten Facebook-groepen door op de onderstaande links te klikken.
Verpleegkundigen voor lymfoomzorg
U kunt ook contact opnemen met onze lymfoomzorgverpleegkundigen. Ze zijn beschikbaar om te helpen met advies, om informatie te verstrekken, diensten zijn beschikbaar en bijgewerkte informatie over MCL en de behandelingen ervan. Neem contact met hen op door op de knop "Contact opnemen" onderaan het scherm te klikken
Oorzaken van mantelcellymfoom en cytogenetische tests
De meeste mensen met mantelcellymfoom hebben een genetische verandering die translocatie wordt genoemd en waarbij chromosoom 11 en 14 betrokken zijn. Deze mutatie zorgt ervoor dat uw B-cellen te veel van een eiwit genaamd 'cycline D1' maken.
Cyclin D1 is een eiwit dat een gezonde celgroei bevordert. Als je er echter te veel van hebt, verstoort het de balans en zorgt het ervoor dat er te veel B-cellymfocyten worden aangemaakt in de mantelzone van je lichaam. lymfeklieren. Omdat de cellen in grotere hoeveelheden dan normaal worden gemaakt, ontwikkelen ze zich niet goed en worden ze kankerachtig.
Cytogenetica uitgelegd
Cytogenetische tests worden uitgevoerd om te controleren op genetische afwijkingen die mogelijk bij uw ziekte betrokken zijn.
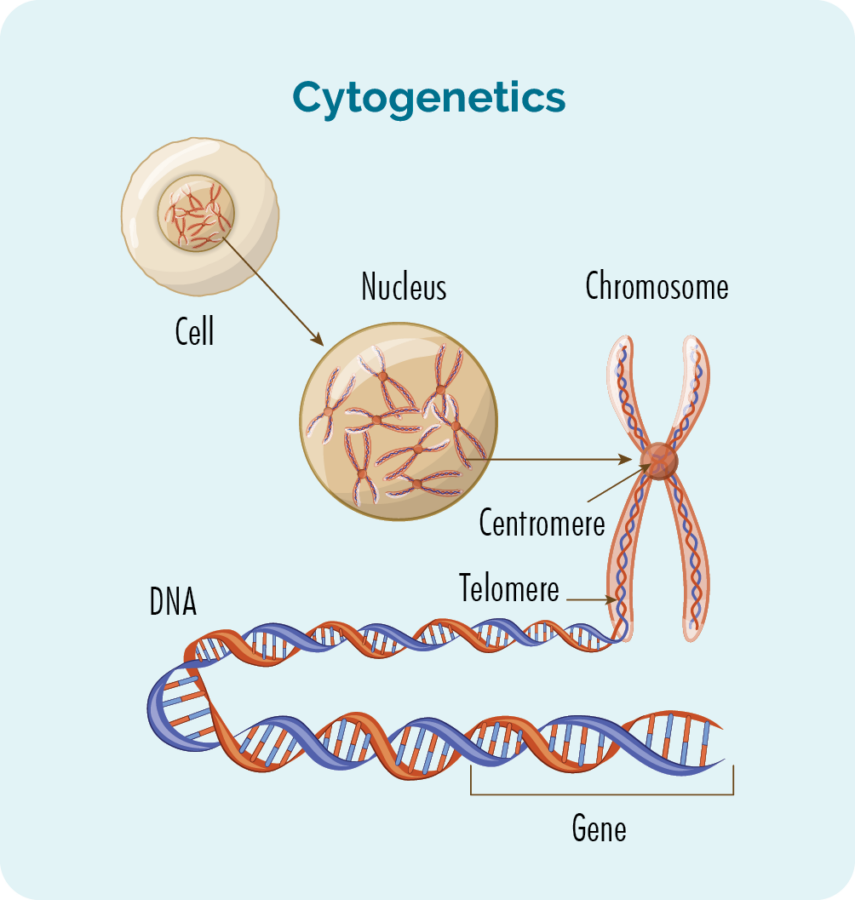
We hebben meestal 23 paren chromosomen en ze zijn genummerd op basis van hun grootte. Als u MCL heeft, kunnen uw chromosomen er iets anders uitzien.
Wat zijn genen en chromosomen
Elke cel waaruit ons lichaam bestaat, heeft een kern en in de kern bevinden zich de 23 paren chromosomen. Elk chromosoom is gemaakt van lange strengen DNA (desoxyribonucleïnezuur) die onze genen bevatten. Onze genen leveren de code die nodig is om alle cellen en eiwitten in ons lichaam te maken en vertellen ze hoe ze eruit moeten zien of hoe ze zich moeten gedragen.
translocatie
De meest voorkomende cytogenetische verandering in MCL is wanneer een klein deel van twee van uw chromosomen van plaats verwisselt. Meestal gaat het om chromosoom 11 en 14. Elk deel van de chromosomen is genummerd en het is een deel van het onderste deel van deze chromosomen (aangegeven met aq) dat wordt verwisseld.
Op chromosoom 11 is het de sectie met nummer 13 die verwisselt met sectie 32 op chromosoom 14. Wanneer dit gebeurt, wordt dit een verplaatsing. Het wordt vaak geschreven als t(11:14)(13q:32q).
verwijdering
Soms ontbreekt er een deel van het chromosoom. Wanneer dit gebeurt, wordt dit een genoemd verwijdering. Als het bovenste deel van je 17e chromosoom ontbreekt, wordt het geschreven als del(17p).
Het is belangrijk om erachter te komen welk type cytogenetische veranderingen u heeft voordat u met de behandeling begint, omdat verschillende veranderingen verschillende soorten behandeling nodig hebben.
Behandelingen voor MCL
Er is geen universele aanpak voor de behandeling van mensen met MCL. Uw arts zal veel dingen overwegen voordat hij met een behandelplan komt om u aan te bevelen.
Het is belangrijk om te onthouden dat de behandeling uw keuze is en dat u het recht hebt om zoveel vragen te stellen als u nodig heeft om u op uw gemak te voelen bij uw beslissing. Als u en uw arts het eens zijn geworden over een behandelplan, moet u een toestemmingsformulier ondertekenen voordat u een behandeling kunt krijgen. Dit is een officiële manier om te zeggen dat u de risico's en voordelen van de behandeling begrijpt en bereid bent deze te ondergaan.
Sommige dingen die uw arts in overweging zal nemen bij het opstellen van een behandelplan voor u, zijn:
- Het stadium van uw MCL en of het indolent of agressief is
- Alle symptomen die u krijgt en hoe deze uw lichaam en kwaliteit van leven beïnvloeden
- Hoe oud je bent
- Uw huidige fysieke en mentale welzijn, inclusief eventuele andere ziekten of aandoeningen waarvoor u wordt behandeld
- Uw voorkeuren zodra u alle informatie heeft om een weloverwogen keuze te maken.
Eerstelijnsbehandeling
De eerste keer dat u met de behandeling van MCL begint, wordt dit eerstelijnsbehandeling genoemd. Gemeenschappelijke eerstelijnsbehandelingsprotocollen voor MCL zijn onder meer:
- R-CHOP
- R-DHAP
- R-maxi-CHOP
- Hyper CVAD
- Hooggedoseerde chemotherapie gevolgd door een autologe stamceltransplantatie
- Bendamustine en Rituximab
Of u kunt deelnemen aan een klinische proef als er een beschikbaar is waarvoor u in aanmerking komt. Als u geïnteresseerd bent om deel te nemen aan een klinische proef, vraag dan uw arts of er een beschikbaar is.
Als u de naam weet van de behandeling die u krijgt, klik dan op de onderstaande link voor meer informatie over dat protocol.
Prognose voor MCL
Prognose is de term die wordt gebruikt om het waarschijnlijke verloop van uw ziekte te beschrijven, hoe uw ziekte op de behandeling zal reageren en hoe u het zult doen tijdens en na de behandeling.
Er zijn veel factoren die bijdragen aan uw prognose en het is niet mogelijk om een algemene uitspraak te doen over de prognose. MCL reageert meestal goed op behandeling, maar het is niet ongebruikelijk dat het terugvalt en meer behandeling nodig heeft.
Factoren die de prognose kunnen beïnvloeden
Enkele factoren die van invloed kunnen zijn op uw prognose zijn:
- Je leeftijd en algehele gezondheid op het moment van diagnose.
- Hoe u reageert op de behandeling.
- Wat als u genetische mutaties heeft.
- Het subtype Hodgkin-lymfoom dat u heeft.
Wilt u meer weten over uw eigen prognose? Neem dan contact op met uw hematoloog of oncoloog. Zij kunnen u uw risicofactoren en prognose uitleggen.
Recidiverende en refractaire MCL
De meeste mensen met MCL zullen goed reageren op hun eerstelijnsbehandeling en in remissie gaan. Remissie is wanneer er geen teken van MCL meer in uw lichaam is, dat kan worden gedetecteerd op scans of andere tests. Het is echter gebruikelijk dat MCL terugvalt - of terugkomt. Voor sommigen kan dit maanden na het beëindigen van de behandeling zijn, maar voor de meesten kan het twee of meer jaar duren.
Voor sommige mensen verbetert MCL echter niet, of wordt het zelfs erger, zelfs niet als u wordt behandeld. Wanneer de lymfoomdosis niet beter wordt met de behandeling, wordt dit refractair genoemd.
Als u recidiverende of refractaire MCL heeft, zal uw arts u waarschijnlijk aanbevelen om deel te nemen aan een klinische proef of om een nieuwe behandeling te starten die mogelijk beter voor u werkt.
Behandeling voor recidiverende of refractaire MCL
Er zijn verschillende soorten behandelingen die goed voor u kunnen werken. De meest voorkomende behandelingen voor recidiverende of refractaire MCL zijn:
- Klinische proef
- Gerichte therapie – BTK-remmer die mogelijk ibrutinib (ImbruvicaTM), acalabrutinib (Calquence™) of zanubrutinib (Brukinsa™)
- Immunomodulatoren – lenalidomide (RevlimidTM)
- Verschillende combinaties van chemotherapie
- Allogene stamceltransplantatie
- CAR T-celtherapie – goedgekeurd maar nog niet door de overheid gefinancierd
Overleven, leven met en na MCL
Een gezonde levensstijl of een aantal positieve levensstijlveranderingen na de behandeling kunnen een grote hulp zijn bij uw herstel. Er zijn veel dingen die u kunt doen om u te helpen goed te leven met MKL.
Veel mensen merken dat na een diagnose of behandeling van kanker hun doelen en prioriteiten in het leven veranderen. Het kan even duren en frustrerend zijn om erachter te komen wat je 'nieuwe normaal' is. De verwachtingen van uw familie en vrienden kunnen anders zijn dan die van u. U kunt zich geïsoleerd, vermoeid of een aantal verschillende emoties voelen die elke dag kunnen veranderen.
Doelen na behandeling
De belangrijkste doelen na behandeling voor uw MCL is om weer tot leven te komen en:
- wees zo actief mogelijk in uw werk, gezin en andere levensrollen
- de bijwerkingen en symptomen van de kanker en de behandeling ervan te verminderen
- identificeer en beheer eventuele late bijwerkingen
- helpen om u zo zelfstandig mogelijk te houden
- uw levenskwaliteit te verbeteren en een goede geestelijke gezondheid te behouden
Revalidatie bij kanker
Er kunnen verschillende soorten kankerrevalidatie worden aanbevolen. Dit kan elk van een breed bereik betekenen van diensten zoals:
- fysiotherapie, pijnbestrijding
- voedings- en bewegingsplanning
- emotionele, loopbaan- en financiële begeleiding.
Meer patiëntenverhalen
Samengevat
- Mantelcellymfoom (MCL) is een subtype van non-Hodgkin-lymfoom dat optreedt wanneer uw B-cellymfocyten in de buitenrand van uw lymfeklieren - de mantelzone - kankerachtig worden.
- MCL is meestal agressief, maar kan ook traag zijn.
- Indolent lymfoom heeft mogelijk geen behandeling nodig, maar agressieve MCL heeft behandeling nodig kort nadat u bent gediagnosticeerd.
- Er zijn verschillende soorten behandelingen beschikbaar voor MCL.
- De meeste eerstelijnsbehandelingen leiden ertoe dat u in remissie gaat, maar het komt vaak voor dat MCL terugvalt. U heeft meer behandeling nodig als uw MCL terugvalt.
- Als eerstelijnsbehandeling niet werkt, wordt uw MCL refractair genoemd. U wordt gestart met een andere behandeling die mogelijk beter werkt.
- Klinische onderzoeken worden aanbevolen voor iedereen met recidiverende of refractaire MCL.
- Ondersteuning is beschikbaar, u bent niet de enige. U kunt contact opnemen met onze lymfoomzorgverpleegkundigen door op de knop Contact onderaan het scherm te klikken.