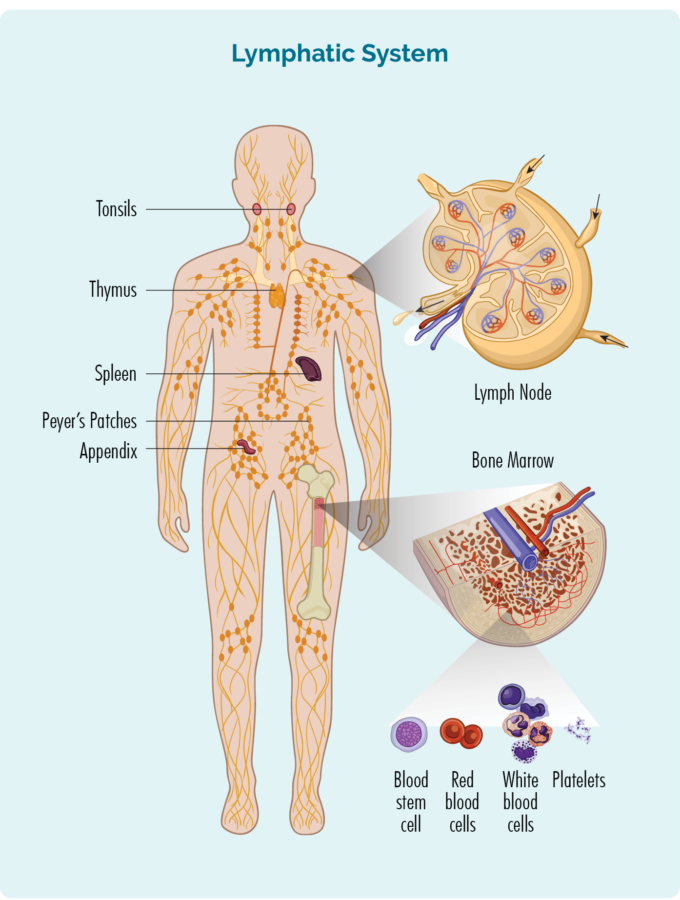
مروری بر لنفوم هوچکین (HL)
لنفوم هوچکین یک سرطان خون بسیار قابل درمان است که برای اولین بار در دهه 1830 توسط یک پزشک انگلیسی به نام توماس هوچکین در یک بیمار تشخیص داده شد. این تشخیص پس از آن صورت گرفت که دو دانشمند به نامهای رید و استرنبرگ نمونههای بافت افراد مبتلا به لنفوم هوچکین را مطالعه کردند. آنها دریافتند که همه افراد مبتلا به HL نوع خاصی از سلول های غیر طبیعی دارند. از آنجایی که رید و استرنبرگ اولین کسانی بودند که این سلول را پیدا کردند، آن را سلول نامیدند سلول رید استرنبرگ.
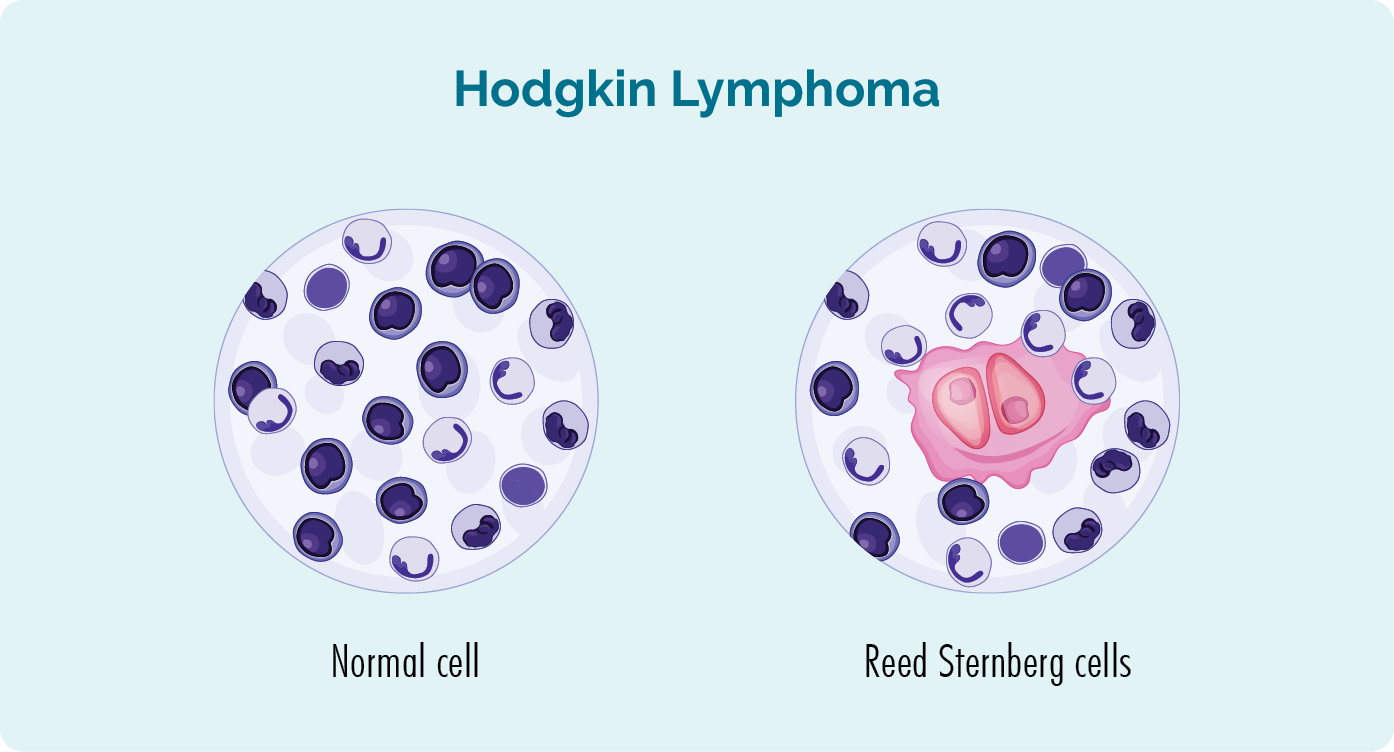
درباره سلول های رید استرنبرگ و لنفوم هوچکین
- سلولهای رید استرنبرگ لنفوسیتهای سلول B بالغ، بدخیم (سرطانی) غیرعادی بزرگ هستند.
- وجود سلول های رید-استرنبرگ به پزشکان کمک می کند تا لنفوم هوچکین (HL) را به جای لنفوم غیر هوچکین (NHL) تشخیص دهند.
- تمام لنفوم های کشف شده پس از لنفوم هوچکین (که سلول رید-استرنبرگ را ندارند) لنفوم غیر هوچکین نامیده می شوند.
عوامل خطر برای ایجاد لنفوم هوچکین (HL)
ما نمی دانیم که چه چیزی باعث لنفوم هوچکین می شود، اما تصور می شود که عوامل خطر متفاوتی در آن دخیل هستند. برخی از این عوامل خطر عبارتند از:
- تا به حال ویروس اپشتین بار (EBV) داشته اید. EBV باعث مونونوکلئوز (همچنین به عنوان تب "مونو" یا غده ای نیز شناخته می شود).
- ویروس نقص ایمنی انسانی (HIV).
- برخی از بیماری های سیستم ایمنی بدن شما، مانند خود ایمنی سندرم لنفوپرولیفراتیو
- سیستم ایمنی ضعیف بعد از اندام/سلول بنیادی پیوند. یا از داروهای خاصی که ممکن است مصرف کنید.
- والدین، برادر یا خواهر با سابقه شخصی لنفوم هوچکین.
البته ذکر این نکته مهم است که همه افرادی که این عوامل خطر را دارند به HL مبتلا نمی شوند و برخی از افراد بدون عوامل خطر شناخته شده همچنان می توانند به HL مبتلا شوند.
برای درک HL، باید کمی در مورد لنفوسیت های B-Cell (یا سلول های B) خود بدانید.
سلول های B:
- نوعی گلبول سفید هستند.
- با عفونت و بیماری ها مبارزه کنید تا سالم بمانید.
- عفونت هایی که در گذشته داشتید را به خاطر بسپارید، بنابراین اگر دوباره به همان عفونت مبتلا شوید، سیستم ایمنی بدن شما می تواند موثرتر و سریع تر با آن مبارزه کند.
- در مغز استخوان شما (بخش اسفنجی وسط استخوانها) ساخته میشوند، اما معمولاً در سیستم لنفاوی شما از جمله در طحال، تیموس و غدد لنفاوی شما زندگی میکنند.
- می تواند از طریق سیستم لنفاوی شما حرکت کند و به هر قسمت از بدن شما برای مبارزه با عفونت یا بیماری برسد.
لنفوم هوچکین زمانی ایجاد می شود که برخی از سلول های B سرطانی شوند
HL زمانی ایجاد می شود که برخی از سلول های B شما سرطانی شوند. آنها به طور غیرقابل کنترلی رشد می کنند، غیر طبیعی هستند و در صورت لزوم نمی میرند.
هنگامی که HL سلول های B سرطانی دارید:
- برای مبارزه با عفونت ها و بیماری ها به همان اندازه موثر عمل نمی کند.
- بزرگتر از آنچه باید باشد شوید و با سلول های B سالم خود متفاوت به نظر برسید.
- می تواند باعث ایجاد و رشد لنفوم در هر قسمت از بدن شما شود.
زیر انواع لنفوم هوچکین (HL)
لنفوم هوچکین قبلاً به 4 زیر گروه از لنفوم کلاسیک هوچکین و یک زیرگروه جداگانه به نام لنفوم هوچکین غالب لنفوسیت گرهی (NLPHL) جدا شده بود. با این حال، تحقیقات بیشتر نشان داده است که NLPHL ویژگی های لنفوم هوچکین را ندارد و بنابراین اکنون به لنفوم سلول B غالب لنفوسیت گرهی (NLPBCL) تغییر نام داده است. برای کسب اطلاعات بیشتر در مورد NLPBCL لطفا اینجا کلیک کنید.
برای کسب اطلاعات بیشتر در مورد انواع زیر انواع لنفوم کلاسیک هوچکین در این صفحه ادامه دهید.
لنفوم کلاسیک هوچکین (cHL)
لنفوم کلاسیک هوچکین (cHL) یک لنفوم سلول B با رشد سریع (تهاجمی) است. با این حال، cHL معمولاً به درمان استاندارد با شیمی درمانی بسیار خوب پاسخ می دهد. تقریباً از هر 9 نفر 10 نفر پس از درمان خط اول بهبود می یابند. این بدان معناست که هیچ نشانه ای از لنفوم در بدن شما باقی نمانده است. به ویژه جوانان به درمان پاسخ بسیار خوبی می دهند.
چهار زیرگروه دیگر از cHL وجود دارد که باعث میشود cHL شایعترین زیرگروه لنفوم هوچکین باشد. نمونههای بیوپسی شما اطلاعات مورد نیاز را به پاتولوژیست میدهند تا پزشک شما مشخص کند کدام زیرگروه را دارید. پاتولوژیست موارد زیر را بررسی خواهد کرد:
- تعداد و شکل سلول های رید-استرنبرگ.
- اندازه و مخلوط لنفوسیت های طبیعی و غیر طبیعی.
صرف نظر از اینکه کدام زیرگروه cHL را دارید، احتمالاً همان نوع درمان را خواهید داشت. اگر نوع فرعی خود را می شناسید، روی عنوان زیر کلیک کنید تا یک عکس فوری را ببینید.
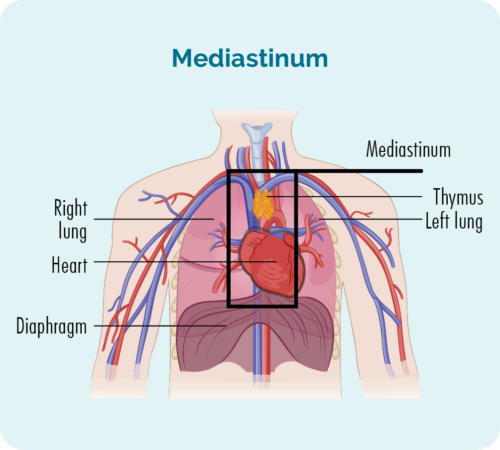
لنفوم هوچکین کلاسیک اسکلروز ندولار (NScHL) رایج ترین زیرگروه است. حدود 6 تا 8 نفر از هر 10 نفر مبتلا به cHL دارای این زیرگروه خواهند بود.
NScHL به این دلیل نامگذاری شده است که سلولها در زیر میکروسکوپ چگونه به نظر می رسند. اغلب در عمق وسط قفسه سینه (مدیاستن) ایجاد می شود، اما می تواند در طحال، ریه ها، استخوان یا مغز استخوان نیز ایجاد شود. به ندرت می تواند در کبد شما ایجاد شود.
لنفوم هوچکین کلاسیک سلولی مختلط (MC-cHL) دومین زیرگروه شایع cHL است. در مردان شایع تر از زنان است و بیشتر افراد مسن را درگیر می کند.
MC-cHL معمولا در غدد لنفاوی زیر پوست شما در عمق بافت چربی ایجاد می شود، اما می تواند در طحال، مغز استخوان، کبد و سایر اندام ها نیز ایجاد شود.
لنفوم کلاسیک هوچکین غنی از لنفوسیت (LR-cHL) یک زیرگروه نادر از cHL است. این معمولاً در مراحل اولیهتر از سایر زیرگروههای cHL و در افراد مسنتر تشخیص داده میشود.
پس از انجام درمان، اکثر افراد درمان خواهند شد - به این معنی که بعید است لنفوم در آینده عود کند. معمولاً در غدد لنفاوی گردن شما درست زیر پوست شما، در عمق بافت چربی شما ایجاد می شود.
لنفوم کلاسیک هوچکین تهی شده از لنفوسیت (cHL) نادرترین زیرگروه cHL است که کمتر از 5 نفر از هر 100 نفر این زیرگروه را دارند. LD-cHL بیشتر در بیماران مبتلا به ویروس نقص ایمنی انسانی (HIV) یا ویروس اپشتین بار (EBV) رخ می دهد.
LD-cHL می تواند در موارد زیر رخ دهد:
- مغز استخوان
- غدد لنفاوی در عمق شکم شما (شکم)
- اندام هایی مانند کبد، پانکراس، معده و روده شما.
تجربه بیمار با لنفوم هوچکین
گاهی اوقات شنیدن کسی که از آنچه شما در حال گذراندن آن هستید، میتواند کمک کند. در این ویدیوهای کوتاه، بریونی داستان خود را در مورد زندگی با لنفوم هوچکین و شکست دادن مرحله 4 به اشتراک می گذارد.
برای شنیدن داستان او روی لینک های زیر کلیک کنید.
علائم لنفوم هوچکین
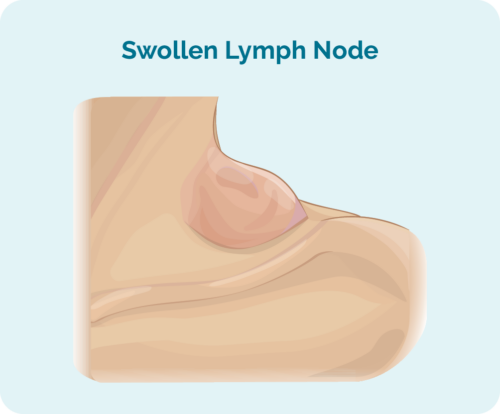
اولین علامت یا علامت HL ممکن است یک توده یا چندین توده باشد که به رشد خود ادامه می دهند. برخی از تودهها را میتوان احساس کرد زیرا به پوست شما نزدیکتر هستند، در حالی که برخی دیگر ممکن است تنها در صورت انجام اسکن پیدا شوند.
این توده ها غدد لنفاوی متورم و پر از سلول های B سرطانی هستند. آنها اغلب در یک قسمت از بدن شما شروع می شوند، معمولاً سر، گردن یا قفسه سینه و شکم، سپس در سراسر سیستم لنفاوی شما پخش می شوند. می تواند به طحال، ریه ها، کبد، استخوان ها، مغز استخوان یا سایر اندام های شما سرایت کند.
طحال شما
طحال عضوی است که خون شما را فیلتر می کند و آن را سالم نگه می دارد و یکی از اعضای اصلی لنفاوی شما است. در سمت چپ بالای شکم در زیر ریه ها و نزدیک شکم (شکم) قرار دارد. اگر HL شما به طحال شما گسترش یابد، می تواند بیش از حد بزرگ شود و به معده شما فشار وارد کند، حتی اگر زیاد غذا نخورده باشید، احساس سیری کنید.
علائم دیگر
بسته به محل رشد لنفوم، ممکن است علائمی مانند حالت تهوع، اسهال یا یبوست داشته باشید.
علائم دیگری که ممکن است دریافت کنید عبارتند از:
- احساس خستگی غیرعادی (خستگی، پس از استراحت یا خواب بهتر نمی شود).
- احساس تنگی نفس (اگر غدد لنفاوی متورم در قفسه سینه خود دارید).
- سرفه (معمولاً سرفه خشک، اگر غدد لنفاوی متورم در قفسه سینه خود دارید).
- کبودی یا خونریزی راحت تر از حد معمول (به دلیل تعداد کم پلاکت ها).
- خارش پوست
- خون در مدفوع شما (اگر HL در معده یا روده شما وجود دارد، ممکن است اتفاق بیفتد).
- عفونت هایی که از بین نمی روند یا به طور مداوم عود می کنند (عود می کنند).
- B-علائم
علائم B
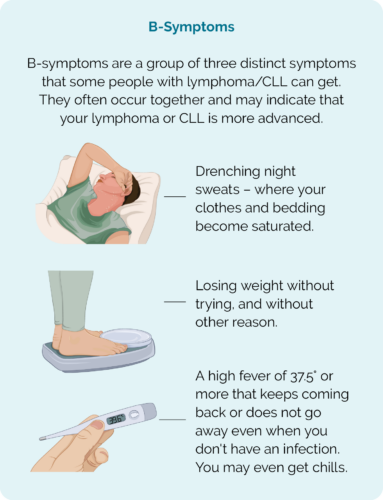
نکته مهم – چه زمانی با پزشک خود تماس بگیرید
توجه به این نکته مهم است که بسیاری از علائم و نشانه های HL می تواند به دلایلی غیر از سرطان مرتبط باشد. به عنوان مثال، تورم غدد لنفاوی نیز ممکن است در صورت ابتلا به عفونت رخ دهد. معمولاً اگر عفونت داشته باشید، علائم بهبود می یابند و غدد لنفاوی در عرض چند هفته به اندازه طبیعی باز می گردند.
با لنفوم، این علائم از بین نمی روند. حتی ممکن است بدتر شوند. در صورت ابتلا باید با پزشک خود تماس بگیرید:
- غدد لنفاوی متورم که از بین نمی روند، یا اگر بزرگتر از آن چیزی باشند که برای عفونت انتظار دارید.
- نفس تنگی بدون دلیل.
- خسته تر از حد معمول است و با استراحت یا خواب بهتر نمی شود.
- خونریزی یا کبودی غیرمعمول (از جمله در مدفوع، از بینی یا لثه).
- خارش بیش از حد معمول.
- سرفه خشک جدید
- B-علائم
لنفوم هوچکین چگونه تشخیص داده می شود؟
پزشک ممکن است زمانی که نتایج آزمایش خون، اشعه ایکس یا سایر نتایج اسکن را دریافت می کند، مشکوک به لنفوم باشد. همچنین ممکن است در صورت انجام معاینه فیزیکی متوجه یک توده شوند. اما برای تشخیص HL، به بیوپسی نیاز دارید. بیوپسی روشی برای برداشتن قسمتی یا تمام آن است غده لنفاوی آسیب دیده یا مغز استخوان سپس بیوپسی توسط آسیب شناسان در آزمایشگاه بررسی می شود تا ببینند آیا تغییراتی وجود دارد که به پزشک در تشخیص HL کمک می کند.
تشخیص دقیق زیرنوع HL ممکن است دشوار باشد، بنابراین ممکن است نیاز به انجام بیش از یک نمونه برداری داشته باشید. پزشک شما میتواند با مشاهده خون و تمام نمونهبرداریها در زیر میکروسکوپ یا از گزارشی که از پاتولوژی دریافت میکند، تشخیص دهد که کدام زیرگروه دارید. اگر قبلاً نمی دانید، از پزشک خود بپرسید که چه نوع فرعی دارید.
هنگام بیوپسی ممکن است یک بیهوشی موضعی یا عمومی داشته باشید. این به این بستگی دارد که نمونه برداری از چه قسمتی از بدن شما گرفته شده است.
بیوپسی
برای تشخیص HL شما نیاز به بیوپسی از غدد لنفاوی متورم و مغز استخوان خود دارید. بیوپسی زمانی است که یک قطعه کوچک از بافت برداشته می شود و در آزمایشگاه زیر میکروسکوپ بررسی می شود. سپس پاتولوژیست راه و سرعت رشد سلول های شما را بررسی می کند.
راه های مختلفی برای گرفتن بهترین بیوپسی وجود دارد. پزشک شما می تواند بهترین نوع را برای وضعیت شما مطرح کند. برخی از بیوپسی های رایج عبارتند از:
بیوپسی گره برش
این نوع بیوپسی یک غدد لنفاوی کامل را حذف می کند. اگر غدد لنفاوی شما به پوست شما نزدیک است و به راحتی احساس می شود، احتمالاً یک بی حس کننده موضعی برای بی حس کردن آن ناحیه خواهید داشت. سپس، پزشک یک برش (که به آن برش نیز گفته می شود) در پوست شما نزدیک یا بالای غدد لنفاوی ایجاد می کند. غده لنفاوی شما از طریق برش برداشته می شود. ممکن است بعد از این روش بخیه بزنید و روی آن کمی پانسمان کنید.
اگر غده لنفاوی بیش از حد عمیق است که پزشک نمی تواند آن را احساس کند، ممکن است لازم باشد بیوپسی اکسیزیونی را در سالن جراحی بیمارستان انجام دهید. ممکن است به شما یک بیهوشی عمومی داده شود - که دارویی برای خواباندن شما در حین برداشتن غدد لنفاوی است. پس از بیوپسی، شما یک زخم کوچک خواهید داشت و ممکن است بخیه هایی با کمی پانسمان در بالای آن ایجاد شود.
پزشک یا پرستار به شما می گوید که چگونه از زخم مراقبت کنید و زمانی که می خواهند دوباره شما را ببینند تا بخیه ها را بردارند.
بیوپسی هسته یا سوزن ظریف
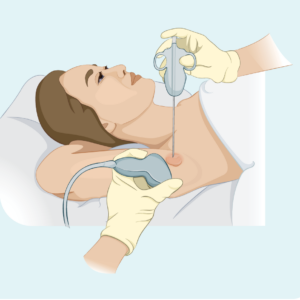
این نوع بیوپسی فقط از غده لنفاوی آسیب دیده نمونه برداری می کند - کل غدد لنفاوی را خارج نمی کند. پزشک شما از یک سوزن یا وسیله خاص دیگر برای نمونه برداری استفاده می کند. معمولا یک بی حسی موضعی خواهید داشت. اگر غده لنفاوی بیش از حد عمیق است که پزشک شما نمی تواند ببیند و احساس کند، ممکن است بیوپسی را در بخش رادیولوژی انجام دهید. این برای بیوپسیهای عمیقتر مفید است، زیرا رادیولوژیست میتواند از سونوگرافی یا اشعه ایکس برای دیدن غدد لنفاوی استفاده کند و مطمئن شود که سوزن را در نقطه درست قرار داده است.
بیوپسی سوزنی مرکزی نمونه بیوپسی بزرگتری نسبت به نمونه برداری با سوزن ظریف ارائه می دهد.
مرحله بندی و درجه بندی لنفوم هوچکین
مرحله بندی و درجه بندی روش هایی هستند که پزشک می تواند توضیح دهد که چه مقدار از بدن شما تحت تأثیر لنفوم قرار گرفته است و سلول های لنفوم چگونه در حال رشد هستند.
از آنجایی که سلولهای لنفوم میتوانند به هر قسمت از بدن شما حرکت کنند، بنابراین اگر HL دارید، پزشک آزمایشهای بیشتری را ترتیب میدهد تا بررسی کند که آیا در جای دیگری است یا خیر. این تست ها "مرحله سازی" نامیده می شوند و ممکن است شامل موارد زیر باشند:
آزمایش خون
آزمایش خون می تواند برای بررسی موارد مختلفی از جمله شمارش خون، عملکرد کبد و کلیه و توانایی بدن در لخته شدن خون انجام شود.
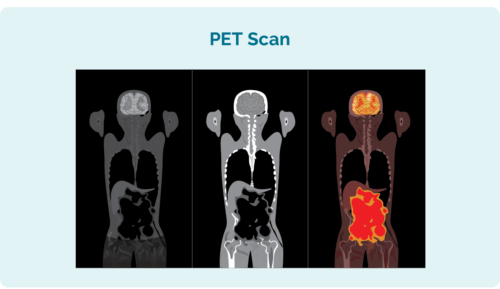
اسکن توموگرافی گسیل پوزیترون (PET).
اسکن PET اسکن کل بدن برای مشاهده محل رشد لنفوم است. قبل از انجام اسکن، محلولی را که سلول های لنفوم جذب می کنند، تزریق خواهید کرد. این باعث می شود سلول های لنفوم در اسکن PET روشن شوند.
اسکن توموگرافی کامپیوتری (CT)
سی تی اسکن تصویر دقیق تری نسبت به اشعه ایکس معمولی ارائه دهید و بر روی یک ناحیه موضعی مانند قفسه سینه یا شکم تمرکز کنید.
سوراخ بینی کمری
سوراخ های کمر برای بررسی اینکه آیا لنفوم در مغز یا نخاع خود دارید استفاده می شود. پزشک از یک سوزن برای گرفتن نمونه مایع از نزدیک ستون فقرات شما استفاده می کند.
آزمایشات سیتوژنتیک
آزمایشات سیتوژنتیک این بررسی تغییرات ژنتیکی (که جهش یا واریانس نیز نامیده می شود) است که ممکن است در بیماری شما دخیل باشد.
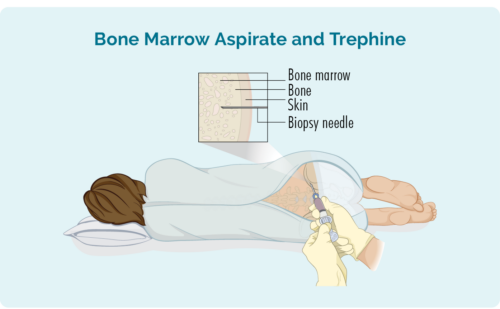
نمونه برداری از مغز استخوان
A بیوپسی مغز استخوان برای بررسی اینکه آیا سلول های لنفوم در مغز بوم خود جایی که سلول های خون شما ساخته می شوند وجود دارد یا خیر، انجام می شود. پزشک شما از یک سوزن برای نمونه برداری از مغز استخوان از وسط استخوان استفاده می کند - معمولاً لگن شما، اما گاهی اوقات ممکن است نمونه از استخوان دیگری گرفته شود. این کار با بی حسی موضعی انجام می شود.
اطلاعات بیشتر در مورد آزمایشات، تشخیص و مرحله بندی را می توانید با کلیک بر روی دکمه زیر مشاهده کنید.
مرحله بندی لنفوم هوچکین
صحنه سازی یعنی چه؟
پس از اینکه تشخیص داده شد، پزشک تمام نتایج آزمایش شما را بررسی می کند تا متوجه شود که لنفوم هوچکین شما در چه مرحله ای است. مرحله بندی به پزشک می گوید که چه مقدار لنفوم در بدن شما وجود دارد، چند ناحیه از بدن شما دارای سلول های سرطانی B است و چگونه بدن شما با این بیماری کنار می آید.
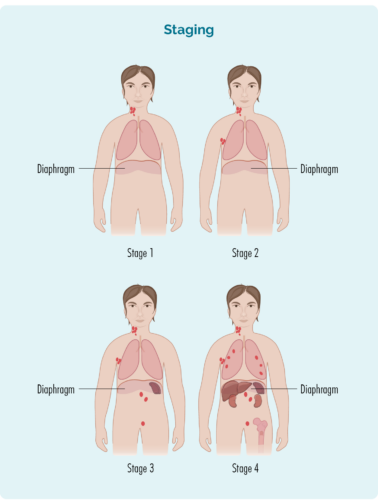
مرحله بر اساس:
- تعداد و محل غدد لنفاوی تحت تأثیر قرار گرفته است.
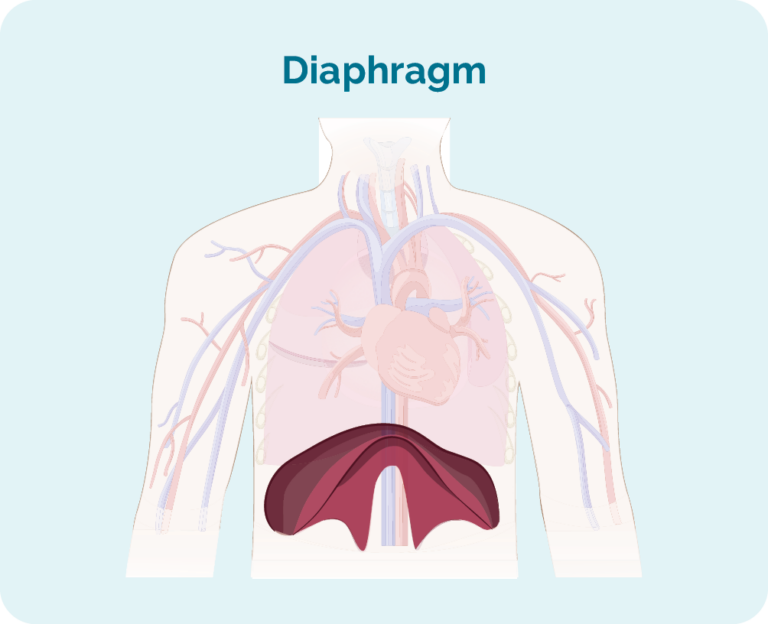
- محل غدد لنفاوی آسیب دیده - در بالا، پایین یا در هر دو طرف دیافراگم.
- این که آیا این بیماری به مغز استخوان شما یا سایر اندام ها مانند کبد، ریه ها، استخوان یا پوست شما سرایت کرده است.
چهار مرحله لنفوم هوچکین (HL)
چهار مرحله HL عبارتند از:
- مرحله 1 و مرحله 2 "مرحله اولیه/محدود" نامیده می شوند (شامل ناحیه محدودی از بدن).
- مرحله 3 و مرحله 4 "مرحله پیشرفته" نامیده می شود (گسترده تر).
- بر خلاف انواع دیگر سرطان، شما هنوز هم می توانید در مرحله بهبودی یا در مرحله پیشرفته (3 یا 4) HL بهبود پیدا کنید.
کارآموزی 1 | یک ناحیه غدد لنفاوی، بالای دیافراگم یا زیر دیافراگم تحت تأثیر قرار گرفته است. |
کارآموزی 2 | دو یا چند ناحیه غدد لنفاوی در یک سمت دیافراگم شما تحت تأثیر قرار گرفته اند. |
کارآموزی 3 | حداقل یک ناحیه غدد لنفاوی در بالا و حداقل یک ناحیه غدد لنفاوی زیر دیافراگم شما تحت تأثیر قرار گرفته است. |
کارآموزی 4 | لنفوم در چندین غدد لنفاوی است و به سایر قسمت های بدن شما (به عنوان مثال، استخوان ها، ریه ها، کبد) گسترش یافته است. |
سایر معیارهای صحنه سازی
علاوه بر تعداد مورد استفاده برای توصیف مرحله شما، موارد دیگری نیز وجود دارد که پزشک شما هنگام انتخاب بهترین گزینه برای درمان شما در نظر می گیرد. آنها بررسی خواهند کرد که لنفوم چگونه بر بدن شما تأثیر می گذارد و چه علائمی دارید. در نتیجه این یافته ها، علاوه بر عددی که برای مرحله خود دارید، ممکن است یک نامه نیز داشته باشید. لطفاً جدول زیر را ببینید تا معنی حروف را ببینید.
نامه | معنی | اهمیت |
A یا B |
|
|
سابق |
|
|
S |
|
|
مستقیماً از یک متخصص لنفوم در مورد مرحله بندی لنفوم بشنوید
درجه لنفوم هوچکین شما این است که سلول های شما در زیر میکروسکوپ چگونه به نظر می رسند و با چه سرعتی رشد می کنند و سلول های سرطانی جدید می سازند. نمرات از 1-4 (کم، متوسط، بالا) هستند.
- G1 - درجه پایین - سلول های شما نزدیک به نرمال به نظر می رسند و به آرامی رشد و گسترش می یابند.
- G2 - درجه متوسط - سلولهای شما شروع به متفاوت شدن میکنند، اما برخی سلولهای طبیعی وجود دارند و با سرعت متوسطی رشد و گسترش مییابند.
- G3 - درجه بالا - سلول های شما با چند سلول طبیعی کاملاً متفاوت به نظر می رسند و سریعتر رشد و گسترش می یابند.
- G4 - درجه بالا - سلولهای شما متفاوتترین ظاهر را با طبیعی دارند و سریعترین رشد و گسترش را دارند.
سایر عوامل درجه بندی
بسته به عوامل کم، متوسط یا پرخطری که ممکن است داشته باشید یا نداشته باشید، HL را میتوان به عنوان «مطلوب» یا «نامطلوب» دید. این عوامل خطر می توانند بر نوع درمانی که به شما پیشنهاد می شود و نحوه پاسخ شما به درمان تأثیر بگذارند. این درمان «مطابق با خطر» نامیده می شود.
تمام این اطلاعات به پزشک شما تصویر خوبی می دهد تا به شما کمک کند بهترین نوع درمان را برای شما انتخاب کند.
به زبان ساده - صحنه سازی به نظر می رسد جایی که لنفوم هوچکین شما در حال رشد است و درجه بندی به نظر می رسد چگونه لنفوم هوچکین شما در حال رشد است.
درک ژنتیک لنفوم شما
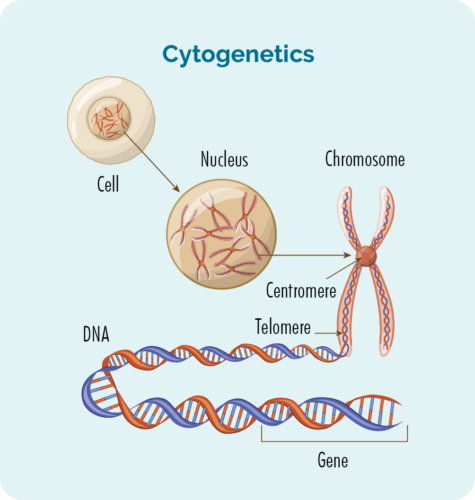
آزمایش های سیتوژنتیک به دنبال تغییرات در کروموزوم ها یا ژن های شما خواهند بود. ما معمولاً 23 جفت کروموزوم داریم که بر اساس اندازه آنها شماره گذاری می شوند. اگر HL دارید، کروموزوم های شما ممکن است کمی متفاوت به نظر برسند.
ژن ها و کروموزوم ها چیست؟
هر سلولی که بدن ما را می سازد دارای یک هسته است و در داخل هسته 23 جفت کروموزوم وجود دارد.
هر کروموزوم از رشتههای طولانی DNA (اسید دیاکسی ریبونوکلئیک) که حاوی ژنهای ما است، ساخته شده است.
ژنهای ما کد مورد نیاز برای ساختن تمام سلولها و پروتئینهای بدن را فراهم میکنند و به آنها میگویند که چگونه ظاهر یا عمل کنند.
اگر جهشی در این کروموزوم ها یا ژن ها وجود داشته باشد، پروتئین ها و سلول های شما به درستی کار نمی کنند.
لنفوسیت ها می توانند به دلیل تغییرات ژنتیکی (موسوم به جهش یا تغییرات) در سلول ها به سلول های لنفوم تبدیل شوند. بیوپسی لنفوم شما ممکن است توسط پاتولوژیست متخصص بررسی شود تا ببیند آیا شما جهش ژنی دارید یا خیر.
جهش HL چگونه به نظر می رسد؟
تحقیقات ناهنجاری های ژنی مختلفی را پیدا کرده است که می تواند منجر به رشد پروتئین های خاصی در سطح سلول های HL شود. این پروتئینها میتوانند به لنفوم کمک کنند تا از سیستم ایمنی بدن شما پنهان شود یا باعث رشد غیرقابل کنترل سرطان شود.
- برخی از سلول های لنفوم هوچکین ممکن است با وجود (بیان بیش از حد) پروتئینی به نام CD30 در خارج از سطح سلول کمی متفاوت به نظر برسند.
- اگر به لنفوم هوچکین غالب لنفوسیت ندولار (NLPHL) مبتلا هستید، ممکن است پروتئینی به نام CD20 در سطح بیرونی سلول های خود را بیش از حد بیان کنید.
- برخی از سلولهای لنفوم هوچکین ممکن است یک "نقطه بازرسی ایمنی" به نام PD-L1 یا PD-L2 روی سطح سلول داشته باشند. این ایست بازرسی ایمنی به لنفوم کمک میکند تا از سیستم ایمنی بدن شما پنهان شود، بنابراین نمیتواند لنفوم را مانند حالت عادی پیدا کند و بکشد.
این تغییرات مهم هستند زیرا می توانند بر نوع دارویی که دریافت می کنید تأثیر بگذارند.
چگونه جهشهای شما میتوانند بر درمان شما تأثیر بگذارند
برخی از لنفوم های هوچکین را می توان با یک آنتی بادی مونوکلونال (MAB) درمان کرد، اما تنها در صورتی که سلول های HL شما نشانگرهای پروتئین خاصی را بیش از حد بیان کنند. اگر سلول های لنفوم هوچکین شما بیش از حد بیان می شوند:
- CD30 ممکن است به شما یک MAB به نام brentuximab vedotin پیشنهاد شود که به طور خاص CD30 را هدف قرار می دهد.
- CD20 ممکن است به شما یک MAB به نام rituximab پیشنهاد شود که به طور خاص CD20 را هدف قرار می دهد. CD20 روی سلولهای سرطانی لنفوم هوچکین کلاسیک یافت نمیشود، اما میتواند روی سلولهای لنفوم هوچکین غالب با لنفوسیتهای گرهای (و لنفومهای غیر هوچکین) یافت شود.
- نقطه بازرسی ایمنی PD-L1 یا PD-L2 ممکن است به شما یک MAB به نام پمبرولیزوماب پیشنهاد شود که به طور خاص نقطه بازرسی ایمنی را هدف قرار می دهد و لنفوم را برای سیستم ایمنی بدن شما قابل مشاهده تر می کند.
درمان لنفوم هوچکین
درمان های مختلفی برای لنفوم هوچکین وجود دارد. بهترین درمان برای شما به عوامل زیادی از جمله سن، سلامت کلی و مرحله و درجه لنفوم بستگی دارد. پزشک شما همچنین هر بیماری دیگری را که ممکن است داشته باشید و درمان هایی که برای آن انجام می دهید را در نظر می گیرد.
قبل از شروع درمان، آزمایشات بیشتری انجام خواهید داد "آزمون های پایه". این آزمایشها برای اطمینان از اینکه شما به اندازه کافی خوب هستید که درمان را تحمل کنید، انجام میشود و پزشک شما در طول درمان به آنها مراجعه میکند تا مطمئن شود که درمان آسیب زیادی به اندامهای شما وارد نمیکند. آزمایشهایی که انجام میدهید به نوع درمان شما بستگی دارد.
اگر در گذشته درمان لنفوم خود را انجام دادهاید، پزشک بررسی میکند که این درمان چقدر برای شما مؤثر بوده و عوارض جانبی آن چقدر برای شما بد بوده است. سپس پزشک شما می تواند بر اساس شرایط فردی شما بهترین گزینه های درمانی را برای شما ارائه دهد. اگر مطمئن نیستید که چرا پزشک تصمیماتی را گرفته است، لطفاً از آنها بخواهید که آن را برای شما توضیح دهند - آنها برای کمک به شما آماده هستند.
ممکن است یک یا چند نوع درمان زیر به شما پیشنهاد شود.
مراقبت های حمایتی به بیماران و خانواده هایی که با بیماری جدی مواجه هستند ارائه می شود. مراقبت های حمایتی می تواند به بیماران کمک کند علائم کمتری داشته باشند و در واقع با توجه به آن جنبه های مراقبت، سریعتر بهتر شوند.
درمانهای HL میتواند بر سلولهای خونی خوب شما تأثیر بگذارد که میتواند منجر به نداشتن سلولهای خونی سالم کافی برای حفظ سلامتی شما شود. در نتیجه، ممکن است برای بهبود سطح این گلبولهای خونی، به شما پیشنهاد انتقال خون با گلبولهای قرمز یا پلاکتهای پر شده داده شود. اگر گلبولهای سفید خون شما خیلی کم است - یا انتظار میرود که خیلی کم شوند، ممکن است تزریقی به شکم شما پیشنهاد شود که به تحریک مغز استخوان برای تولید بیشتر این سلولها کمک میکند. همچنین ممکن است در صورت ابتلا به عفونت در حالی که گلبول های سفید شما خیلی کم است، به آنتی بیوتیک نیاز داشته باشید تا به شما در مبارزه با هرگونه عفونت کمک کند.
مراقبتهای حمایتی همچنین ممکن است شامل مراجعه به متخصصان مختلف با تخصص در سایر زمینههای سلامتی شما یا برنامهریزی برای مراقبتهای آینده باشد، مانند کمک به ایجاد یک برنامه مراقبت پیشرفته برای ترسیم خواستههای شما برای مراقبتهای بهداشتی در آینده. اگر علائم یا عوارض جانبی دارید که بهبود نمی یابند، ممکن است با تیم مراقبت تسکینی که متخصص در مدیریت علائم دشوار درمان هستند مانند درد و حالت تهوع که با درمان های استاندارد بهبود نیافته اند، مشورت کنید. این موارد بخشی از مدیریت چند رشته ای لنفوم است.
پرتودرمانی یک درمان سرطان است که از دوزهای بالای پرتو برای از بین بردن سلول های لنفوم و کوچک کردن تومورها استفاده می کند. قبل از انجام تشعشع، یک جلسه برنامه ریزی خواهید داشت. این جلسه برای پرتودرمانگرها مهم است تا برنامه ریزی کنند که چگونه اشعه را به سمت لنفوم هدف قرار دهند و از آسیب رساندن به سلول های سالم جلوگیری کنند. پرتودرمانی معمولا بین ۲ تا ۴ هفته طول می کشد. در این مدت، شما باید هر روز (دوشنبه تا جمعه) برای درمان به مرکز پرتو درمانی مراجعه کنید.
*اگر فاصله زیادی با مرکز پرتو درمانی دارید و در طول درمان نیاز به کمک برای اقامت دارید، لطفاً با پزشک یا پرستار خود در مورد کمک هایی که در دسترس شماست صحبت کنید. همچنین می توانید با شورای سرطان یا بنیاد سرطان خون در ایالت خود تماس بگیرید و ببینید که آیا آنها می توانند در جایی برای اقامت کمک کنند.
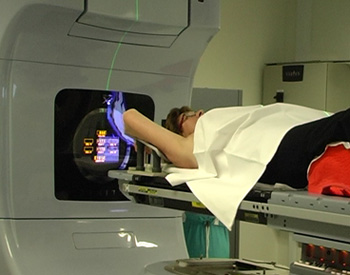
ممکن است این داروها را به صورت قرص و/یا به صورت قطره ای (انفوزیون) در رگ (در جریان خون) در کلینیک یا بیمارستان سرطان مصرف کنید. چندین داروی شیمی درمانی مختلف ممکن است با یک داروی ایمونوتراپی ترکیب شوند. شیمی درمانی سلولهای در حال رشد سریع را از بین میبرد، بنابراین میتواند بر برخی از سلولهای خوب شما که سریع رشد میکنند تأثیر بگذارد و عوارض جانبی ایجاد کند.
ممکن است در یک کلینیک یا بیمارستان سرطان انفوزیون MAB داشته باشید. MAB ها به سلول لنفوم متصل می شوند و بیماری های دیگری را که با گلبول های سفید و پروتئین ها مبارزه می کنند به سمت سرطان جذب می کنند تا سیستم ایمنی بدن شما بتواند با HL مبارزه کند.
MABS فقط در صورتی کار می کند که پروتئین یا مارکرهای خاصی روی سلول های لنفوم خود داشته باشید.
مهارکننده های ایمن ایمن (ICIs) نوع جدیدتری از آنتی بادی مونوکلونال (MAB) هستند و کمی متفاوت از سایر MABS عمل می کنند.
ICI ها زمانی کار می کنند که سلول های تومور شما "نقاط بازرسی ایمنی" را روی آنها ایجاد می کنند که معمولا فقط در سلول های سالم شما یافت می شوند. ایست بازرسی ایمنی به سیستم ایمنی شما می گوید که سلول سالم و طبیعی است، بنابراین سیستم ایمنی شما آن را به حال خود رها می کند.
ICI ها با مسدود کردن نقطه بازرسی ایمنی کار می کنند تا سلول های لنفوم شما دیگر نتوانند وانمود کنند که سلول های سالم و طبیعی هستند. این به سیستم ایمنی بدن شما اجازه می دهد تا آنها را سرطانی تشخیص دهد و حمله ای را علیه آنها آغاز کند.
شیمی درمانی همراه با MAB (به عنوان مثال، ریتوکسیماب).
شما ممکن است اینها را به صورت قرص یا تزریق در رگ خود مصرف کنید. درمانهای خوراکی ممکن است در خانه انجام شوند، اگرچه برخی از آنها نیاز به بستری کوتاه مدت در بیمارستان دارند. اگر انفوزیون دارید، ممکن است آن را در کلینیک روزانه یا بیمارستان انجام دهید. درمان های هدفمند به سلول لنفوم متصل می شوند و سیگنال های لازم برای رشد و تولید سلول های بیشتر را مسدود می کنند. این مانع از رشد سرطان می شود و باعث می شود سلول های لنفوم از بین بروند.
پیوند سلول های بنیادی یا مغز استخوان برای جایگزینی مغز استخوان بیمار با سلول های بنیادی جدید انجام می شود که می توانند به سلول های خونی سالم جدید تبدیل شوند. پیوند مغز استخوان معمولاً فقط برای کودکان مبتلا به HL انجام می شود، در حالی که پیوند سلول های بنیادی برای هر دو کودک بزرگسال انجام می شود.
در پیوند مغز استخوان، سلولهای بنیادی مستقیماً از مغز استخوان خارج میشوند، در حالی که مانند پیوند سلولهای بنیادی، سلولهای بنیادی از خون خارج میشوند.
سلول های بنیادی ممکن است پس از انجام شیمی درمانی از یک اهدا کننده برداشته شود یا از شما جمع آوری شود.
اگر سلول های بنیادی از یک اهداکننده باشد، به آن یک می گویند پیوند سلول های بنیادی آلوژنیک.
اگر سلول های بنیادی خود شما جمع آوری شود، آن را an می نامند پیوند سلول های بنیادی اتولوگ.
سلول های بنیادی از طریق روشی به نام آفرزیس جمع آوری می شوند. شما (یا اهداکننده شما) به دستگاه آفرزیس متصل میشوید و خون شما خارج میشود، سلولهای بنیادی جدا میشوند و در یک کیسه جمعآوری میشوند و سپس بقیه خون شما به شما بازگردانده میشود.
قبل از انجام عمل، شیمی درمانی با دوز بالا یا رادیوتراپی تمام بدن برای از بین بردن تمام سلول های لنفوم خود دریافت خواهید کرد. با این حال، این درمان با دوز بالا تمام سلول های مغز استخوان شما را نیز از بین می برد. بنابراین سلول های بنیادی جمع آوری شده به شما بازگردانده می شوند (پیوند). این اتفاق تقریباً مشابه زمانی است که انتقال خون از طریق قطره ای در رگ شما انجام می شود.

شروع درمان
دانستن اینکه چه سوالاتی را هنگام شروع درمان بپرسید ممکن است دشوار باشد. اگر نمی دانید، چه چیزی را نمی دانید، چگونه می توانید بدانید که چه چیزی بپرسید؟
داشتن اطلاعات مناسب می تواند به شما کمک کند که اعتماد به نفس بیشتری داشته باشید و بدانید چه انتظاری دارید. همچنین می تواند به شما در برنامه ریزی از قبل برای آنچه ممکن است نیاز داشته باشید کمک کند.
ما لیستی از سوالاتی که ممکن است برای شما مفید باشد گرد آوری کرده ایم. البته، موقعیت هر کسی منحصر به فرد است، بنابراین این سوالات همه چیز را پوشش نمی دهند، اما شروع خوبی دارند.
برای دانلود فایل PDF قابل چاپ سوالات پزشک خود روی لینک زیر کلیک کنید.
برای دانلود سوالات برای پرسیدن از پزشک اینجا کلیک کنید
اولین باری که درمان را شروع می کنید به آن درمان خط اول می گویند. هنگامی که درمان خط اول خود را تمام کردید، ممکن است دیگر نیازی به درمان نداشته باشید، اما برخی از افراد ممکن است فوراً به درمان بیشتری نیاز داشته باشند، و برخی دیگر ممکن است قبل از نیاز به درمان بیشتر، ماه ها یا سال ها بدون درمان بگذرند.
درمان خط اول لنفوم کلاسیک هوچکین
نوع درمان شما به موارد زیر بستگی دارد:
- نوع لنفوم هوچکین شما
- مرحله و درجه لنفوم شما
- سن و سلامت کلی شما
- هر بیماری دیگری که دارید یا داروهایی که مصرف می کنید
- ترجیح شما پس از گفتگو با پزشک در مورد گزینه های شما.
برخی از درمانهای رایجتری که ممکن است در اولین شروع درمان به آنها نیاز داشته باشید، در زیر توضیح داده شدهاند.
درمان پرتودرمانی
پرتودرمانی ممکن است همراه با شیمی درمانی یا به تنهایی انجام شود.
شیمی درمانی
اگر نیاز به شروع درمان دارید، ممکن است بیش از یک دارو داشته باشید و ممکن است شامل چندین نوع مختلف شیمی درمانی، آنتی بادی مونوکلونال یا مهارکننده ایست بازرسی ایمنی باشد. هنگامی که این درمان ها را انجام می دهید، آنها را به صورت چرخه ای انجام خواهید داد. این بدان معناست که شما درمان، سپس یک استراحت و سپس یک دور دیگر (چرخه) درمان را خواهید داشت.
ABVD
ABVD یک پروتکل درمانی رایج است که برای افراد مبتلا به HL استفاده می شود. این ترکیبی از داروهای شیمی درمانی به نام دوکسوروبیسین، بلئومایسین، وینبلاستین و داکاربازین است.
BEACOPP افزایش یافته است
BEACOPP Escalated پروتکل دیگری است که برای برخی از افراد مبتلا به HL استفاده می شود. این ترکیبی از داروهای شیمی درمانی به نام های بلئومایسین، اتوپوزید، دوکسوروبیسین، سیکلوفسفامید، وینکریستین و پروکاربازین است. همچنین به شما یک داروی استروئیدی به نام پردنیزولون داده می شود. همه این داروها را در یک روز به شما داده نمی شود، اما همه آنها را در 8 روز مصرف خواهید کرد. استروئید را به مدت 2 هفته دریافت خواهید کرد، سپس یک استراحت، و سپس چرخه بعدی خود را شروع کنید.
BRECADD
اگر مبتلا به لنفوم هوچکین در مرحله پیشرفته هستید، ممکن است از BrECADD استفاده شود. نتایج بسیار خوبی از خود نشان داده است، به طوری که بسیاری از افراد معالجه شده اند یا به بهبودی طولانی مدت می رسند. پروتکل شامل شیمی درمانی و الف آنتی بادی مونوکلونال کونژوگه Brentuximab vedotin نامیده می شود. ودوتین یک ماده شیمیایی است که به آنتی بادی برنتوکسیماب متصل است و برای سلول های لنفوم سمی است.
داروهای شیمی درمانی در این پروتکل شامل اتوپوزید، سیکلوفسفامید، دوکسوروبیسین و داکاربازین است. شما همچنین یک استروئید به نام دگزامتازون خواهید داشت.
احتیاط
اگر درمان با بلومایسین، ممکن است توصیه شود که در آینده اکسیژن با جریان بالا نداشته باشید. اکسیژن با جریان بالا باعث ایجاد اسکار در ریه های برخی از افرادی که بلئومایسین داشته اند، شده است.
اگر در آینده برای تنفس به کمک نیاز دارید، همچنان میتوانید با هوای پزشکی یا جایگزینهای دیگر درمان کنید. در برخی موارد، اگر فواید آن بیشتر از خطرات باشد، ممکن است پزشک همچنان به شما اکسیژن با جریان بالا بدهد. با این حال، ما آن را توصیه می کنیم اگر تا به حال تحت درمان بلئومایسین بوده اید، به همه پزشکان و پرستاران خود اطلاع دهید.
برخی از بیمارستان ها ممکن است به شما یک نوار قرمز رنگ بدهند و اکسیژن را به عنوان آلرژی پایین بیاورند. مهم است که بدانید این یک آلرژی نیست، بلکه یادآوری است که از طریق ماسک یا شاخک های بینی به شما اکسیژن ندهید.
کارآزمایی های بالینی
همیشه آزمایشات بالینی زیادی در حال انجام است و اگر معیارهای مورد نیاز را برآورده کنید ممکن است بتوانید به یک کارآزمایی بالینی بپیوندید. از پزشک خود در مورد این موارد بپرسید. اگر اطلاعات بیشتری در مورد آزمایشات بالینی می خواهید، لطفاً به ما مراجعه کنید درک صفحه وب آزمایشات بالینی در اینجا
درمان خط دوم
بسیاری از افراد با درمان خط اول خود درمان می شوند، اما برای برخی، درمان خط اول ممکن است آنطور که انتظار می رود کارساز نباشد. این بیماری "نسوز" نامیده می شود. برخی دیگر ممکن است نتیجه خوبی از درمان خط اول داشته باشند، اما پس از ماه ها یا سال ها، HL ممکن است عود کند. این "عود" نامیده می شود. اگر HL مقاوم یا عود کننده دارید، ممکن است دوباره به درمان نیاز داشته باشید. این درمان خط دوم نامیده می شود. اگر به درمان خط دوم نیاز دارید، ممکن است نیاز به انجام مجدد آزمایشات مرحله بندی داشته باشید، درست مانند قبل از شروع درمان برای اولین بار.
انواع درمان خط دوم
درمان خط دوم می تواند شامل موارد زیر باشد:
- شیمی درمانی با دوز بالا و سپس پیوند سلول های بنیادی
- انواع مختلف شیمی درمانی (مانند IGEV - پردنیزولون، وینورلبین، جمسیتابین، ایفوسفامید، با مسنا و پگفیلگراستیم)
- آنتی بادی مونوکلونال یا بازدارنده ایست بازرسی ایمنی (مانند برنتوکسیماب ودوتین یا پمبرولیزوماب)
- رادیوتراپی
- یا ممکن است واجد شرایط یک کارآزمایی بالینی باشید - در مورد این موارد از پزشک خود بپرسید.
در برخی موارد بسیار نادر، زمانی که لنفوم هوچکین عود می کند، ممکن است ظاهر آن را تغییر داده باشد. برخی از لنفوم های هوچکین، زمانی که عود می کنند، ممکن است با پروتئین CD20 روی سطح سلول ایجاد شوند، حتی اگر زمانی که برای اولین بار تشخیص داده شد CD20 را بیش از حد بیان نکردید. در این مورد، درمان ممکن است کمی تغییر کند زیرا لنفوم هوچکین کمی بیشتر شبیه به لنفوم غیر هوچکین می شود. اما باز هم، این بسیار نادر است و اگر برای شما اتفاق بیفتد، پزشک شما میتواند در مورد بهترین راه درمان با شما صحبت کند.
درمان خط سوم
برای برخی افراد، خط سوم و حتی چهارم درمان ممکن است مورد نیاز باشد. این می تواند شامل ترکیبی از درمان های فوق باشد. پزشک شما می تواند در مورد بهترین گزینه ها برای شرایط فردی شما با شما صحبت کند.
اطلاعات بیشتر در مورد پروتکل های درمانی مختلف را می توان از طریق مشاهده کرد eviQ اینجاست.
کارآزمایی های بالینی
آزمایشات بالینی فرآیند مهمی برای یافتن داروهای جدید یا ترکیبی از داروها برای بهبود درمان افراد مبتلا به لنفوم هوچکین در آینده است. آنها همچنین میتوانند به شما فرصتی برای امتحان یک داروی جدید، ترکیبی از داروها یا سایر درمانهایی که نمیتوانید خارج از دوره آزمایشی انجام دهید، ارائه دهند. برخی از کارآزماییهای بالینی برای لنفوم هوچکین به دنبال درمان با سلولهای CAR-T هستند تا ببینند آیا این ممکن است برای افراد مبتلا به HL موثر باشد یا خیر.
درمان HL می تواند ماه ها تا سال ها پس از درمان عوارض جانبی یا بیماری های مزمن را بر جای بگذارد. اهداف دیگر برخی کارآزماییهای بالینی این است که ببینیم چگونه میتوانیم این عوارض دیررس و سایر عوارض جانبی مداوم ناشی از درمان را کاهش دهیم.
اگر علاقه مند به شرکت در یک کارآزمایی بالینی هستید، از پزشک خود بپرسید که واجد شرایط کدام آزمایشات بالینی هستید. همچنین میتوانید برگه اطلاعات «درک کارآزماییهای بالینی» ما را بخوانید، که همچنین وبسایتهایی را که میتوانید برای یافتن کارآزمایی بالینی بازدید کنید، فهرست میکند. کلیک اینجا کلیک نمایید برای پیوند به برگه اطلاعات ما
عوارض جانبی رایج درمان
عوارض جانبی مختلفی وجود دارد که می توانید از درمان خود برای HL دریافت کنید. قبل از شروع درمان، پزشک یا پرستار شما باید تمام عوارض جانبی مورد انتظاری که ممکن است تجربه کنید را توضیح دهد. ممکن است همه آنها را دریافت نکنید، اما مهم است که بدانید به چه چیزی توجه کنید و چه زمانی باید با پزشک خود تماس بگیرید. اطمینان حاصل کنید که اگر در نیمه های شب یا در تعطیلات آخر هفته که ممکن است پزشک شما در دسترس نباشد، خوب شوید، اطلاعات تماس را دارید که باید با چه کسی تماس بگیرید.
یکی از رایج ترین عوارض جانبی درمان، تغییر در شمارش خون شما است. در زیر جدولی وجود دارد که نشان می دهد کدام سلول های خونی ممکن است تحت تأثیر قرار گیرند و چگونه ممکن است بر شما تأثیر بگذارد.
سلول های خونی تحت تاثیر درمان HL
سلول های سفید خون | سلول های قرمز خون | پلاکت ها (همچنین سلول های خونی) | |
نام پزشکی | نوتروفیل ها و لنفوسیت ها | اریتروسیت ها | پلاکت ها |
آنها چه کاری انجام می دهند؟ | با عفونت مبارزه کنید | حمل اکسیژن | خونریزی را متوقف کنید |
کمبود نام چیست؟ | نوتروپنی و لنفوپنی | کم خونی | ترومبوسیتوپنی |
این چه تاثیری بر بدن من خواهد گذاشت؟ | شما عفونت های بیشتری دریافت خواهید کرد و ممکن است در خلاص شدن از شر آنها حتی با مصرف آنتی بیوتیک مشکل داشته باشید. | ممکن است پوست رنگ پریده داشته باشید، احساس خستگی، تنگی نفس، سردی و سرگیجه داشته باشید. | ممکن است به راحتی کبود شوید یا خونریزی داشته باشید که در صورت بریدگی به سرعت متوقف نمی شود. |
تیم درمان من برای رفع این مشکل چه خواهد کرد؟ | درمان لنفوم خود را به تاخیر بیندازید. ممکن است دارویی را در شکم به شما تزریق کند که مغز استخوان شما را برای تولید گلبول های سفید جدید تحریک می کند. اگر عفونت دارید به شما آنتی بیوتیک خوراکی یا داخل وریدی بدهید. | درمان لنفوم خود را به تاخیر بیندازید. اگر تعداد سلول های شما خیلی کم است، به شما تزریق خون گلبول قرمز بدهید. | درمان لنفوم خود را به تاخیر بیندازید. اگر تعداد سلول های شما خیلی کم است، به شما تزریق پلاکت بدهید. |
سایر عوارض جانبی رایج درمان HL
در زیر لیستی از سایر عوارض جانبی رایج درمان HL آمده است. توجه به این نکته مهم است که اکنون همه درمانها باعث ایجاد این علائم میشوند و باید با پزشک یا پرستار خود در مورد اینکه کدام عوارض جانبی ممکن است باعث درمان فردی شما شود، صحبت کنید.
- احساس بیماری در معده (تهوع) و استفراغ.
- درد دهان (موکوزیت) و تغییر طعم چیزها.
- مشکلات روده مانند یبوست یا اسهال (مثل سفت یا آبکی).
- خستگی یا کمبود انرژی که پس از استراحت یا خواب بهتر نمی شود (خستگی).
- دردهای عضلانی (میالژی) و مفاصل (آرترالژی).
- ریزش و نازک شدن مو (آلوپسی) - فقط با برخی درمان ها.
- مه آلود شدن ذهن و مشکل در به خاطر سپردن چیزها (شیمیایی مغز).
- تغییر احساس در دست ها و پاها مانند سوزن سوزن شدن، سوزن سوزن شدن یا درد (نوروپاتی).
- کاهش باروری یا یائسگی زودرس (تغییر زندگی).
پیشآگهی لنفوم هوچکین – و زمانی که درمان به پایان برسد چه اتفاقی میافتد
پیش آگهی اصطلاحی است که برای توصیف مسیر احتمالی بیماری شما، نحوه پاسخ به درمان و نحوه عملکرد شما در طول و بعد از درمان استفاده می شود.
عوامل زیادی در پیش آگهی شما نقش دارند و نمی توان یک بیانیه کلی در مورد پیش آگهی ارائه داد. با این حال، لنفوم هوچکین اغلب به خوبی به درمان پاسخ می دهد و بسیاری از بیماران مبتلا به این سرطان را می توان درمان کرد - به این معنی که پس از درمان، هیچ نشانه ای از لنفوم هوچکین در بدن شما وجود ندارد.
عواملی که می توانند بر پیش آگهی تاثیر بگذارند
برخی از عواملی که ممکن است بر پیش آگهی شما تأثیر بگذارند عبارتند از:
- سن و سلامت کلی شما در زمان تشخیص.
- نحوه پاسخ شما به درمان
- اگر هر گونه جهش ژنتیکی دارید چه؟
- زیرشاخه لنفوم هوچکین که دارید.
اگر می خواهید در مورد پیش آگهی خود بیشتر بدانید، لطفاً با متخصص هماتولوژیست یا انکولوژیست خود صحبت کنید. آنها می توانند عوامل خطر و پیش آگهی شما را برای شما توضیح دهند.
 لنفوم هوچکین (HL) نوعی سرطان خون با رشد سریع (تهاجمی) است که هم بزرگسالان و هم کودکان را مبتلا می کند. این نوع گلبول سفید خون به نام لنفوسیت های سلول Bکه بخشی از سیستم ایمنی بدن شما هستند.
لنفوم هوچکین (HL) نوعی سرطان خون با رشد سریع (تهاجمی) است که هم بزرگسالان و هم کودکان را مبتلا می کند. این نوع گلبول سفید خون به نام لنفوسیت های سلول Bکه بخشی از سیستم ایمنی بدن شما هستند.