An پیوند سلول های بنیادی اتولوگ یک درمان فشرده است که در آن بیمار سلول های بنیادی خود را پس می گیرد. این با زمانی که شما سلول های بنیادی (اهداکننده) شخص دیگری را دریافت می کنید متفاوت است که به آن an می گویند پیوند سلول های بنیادی آلوژنیک
مروری بر پیوند سلول های بنیادی اتولوگ
پیوند سلول های بنیادی اتولوگ را می توان به عنوان یک نجات رفتار. سلول های بنیادی اتولوگ به عنوان نجاتی برای سیستم ایمنی تجویز می شوند. "خودکار" نام رسمی چیزی است که از خود می آید، در مقابل چیزی که از شخص دیگری می آید. در پیوند سلولهای بنیادی اتولوگ، سلولهای پیوندی سلولهای خود بیمار هستند که دوباره به آنها تزریق میشوند.
دلیل اینکه اصطلاح نجات را میتوان برای توصیف پیوند سلولهای بنیادی اتولوگ به کار برد، این است که وقتی لنفوم به درمان پاسخ نمیدهد یا به طور مداوم پس از درمان عود میکند، اقدامات قویتری برای تلاش و ریشهکن کردن لنفوم یکبار برای همیشه مورد نیاز است. این به طور کلی شامل دوزهای بسیار بالایی از شیمی درمانی.
این دوزهای بسیار بالا سیستم ایمنی (از جمله لنفوم) را از بین خواهند برد. با این حال، عواقب چنین درمان شدید به این معنی است که سیستم ایمنی به تنهایی قادر به بهبودی نخواهد بود، سلولهای بنیادی اتولوگ سیستم ایمنی آسیبدیده را نجات میدهند و به آن کمک میکنند تا دوباره سرپا شود و کار کند.
هدف از پیوند سلول های بنیادی
دلایل متعددی وجود دارد که چرا بیماران مبتلا به لنفوم ممکن است به پیوند سلول های بنیادی نیاز داشته باشند از جمله:
- برای درمان بیماران لنفومی که در حال بهبودی هستند، اما خطر بازگشت لنفوم در آنها بالا است.
- لنفوم پس از درمان خط اول استاندارد اولیه بازگشته است، بنابراین از شیمی درمانی شدیدتر (قوی تر) برای بازگشت آنها به بهبودی (بدون بیماری قابل تشخیص) استفاده می شود.
- لنفوم نسبت به درمان استاندارد خط اول با هدف دستیابی به بهبودی مقاوم است (به طور کامل پاسخ نداده است).
پیوند سلول های بنیادی اتولوگ (سلول های خود).
اگر سلولهای بنیادی اتولوگ تجویز نمیشد، سیستم ایمنی برای مقابله با هرگونه عفونت بسیار ضعیف میشد. به این معنی که عفونت های ساده ای که یک سیستم ایمنی قوی به سختی متوجه آن می شود، می تواند منجر به عفونت های تهدید کننده زندگی و در نهایت مرگ شود.
فرآیند پیوند سلول های بنیادی اتولوگ
دکتر آمیت خات، هماتولوژیست و پزشک پیوند مغز استخوان
مرکز سرطان پیتر مک کالوم و بیمارستان سلطنتی ملبورن
- آمادگی: این شامل برخی از درمان ها برای کاهش لنفوم است (این می تواند شامل حداکثر 2 دوز شیمی درمانی باشد). درمان دیگری برای تحریک مغز استخوان برای تولید سلول های بنیادی کافی برای مجموعه انجام می شود.
- جمع آوری سلول های بنیادی: این فرآیند برداشت سلول های بنیادی است که معمولاً از طریق دستگاه آفرزیس انجام می شود که به فیلتر کردن سلول های بنیادی از خون در گردش کمک می کند. سلول های بنیادی منجمد شده و تا روز تزریق مجدد ذخیره می شوند.
- درمان تهویه: این شیمی درمانی است که در دوزهای بسیار بالا برای از بین بردن تمام لنفوم انجام می شود
- تزریق مجدد سلول های بنیادی: هنگامی که درمان با دوز بالا انجام شد، سلول های بنیادی خود بیمار که قبلا جمع آوری شده بود، دوباره به جریان خون تزریق می شود.
- پیوند زدن: این فرآیندی است که طی آن سلولهای تزریق شده مجدد در بدن مستقر میشوند و سیستم ایمنی را تقویت میکنند و آن را از نوتروپنی طولانیمدت نجات میدهند.
پیوند سلول های بنیادی شکل فشرده ای از درمان است و تنها بیمارستان های منتخبی در استرالیا وجود دارند که می توانند این درمان را ارائه دهند. بنابراین، در برخی موارد ممکن است به معنای نقل مکان به شهرهای بزرگتر باشد که بیمارستان پیوند در آنها واقع شده است.
ممکن است چندین ماه و گاهی حتی سالها طول بکشد تا سیستم ایمنی بدن پس از پیوند اتولوگ به طور کامل بهبود یابد. اکثر افرادی که تحت پیوند سلول های بنیادی اتولوگ قرار می گیرند به طور متوسط بین 3 تا 6 هفته در بیمارستان بستری خواهند بود. آنها معمولاً چند روز قبل از روز پیوند (روز تزریق مجدد سلول ها) در بیمارستان بستری می شوند و تا زمانی که سیستم ایمنی آنها به سطح ایمن بهبود یابد در بیمارستان می مانند.
تهیه
پیش از پیوند سلول های بنیادی، آماده سازی های لازم وجود دارد. هر پیوند متفاوت است، تیم پیوند شما باید همه چیز را برای شما سازماندهی کند. برخی از آماده سازی ها می تواند شامل موارد زیر باشد:
درج یک خط مرکزی
اگر بیمار از قبل یک خط مرکزی نداشته باشد، قبل از پیوند یک خط گذاشته می شود. یک خط مرکزی می تواند یک PICC (کاتتر مرکزی قرار داده شده محیطی) یا یک CVL (خط ورید مرکزی) باشد. پزشک تصمیم خواهد گرفت که کدام خط مرکزی برای بیمار بهتر است.
خط مرکزی راهی را برای بیماران فراهم می کند تا داروهای مختلف را به طور همزمان دریافت کنند. معمولاً بیماران در طول پیوند به داروهای مختلف و آزمایشهای خون زیادی نیاز دارند و خط مرکزی به پرستاران در مدیریت مراقبت از بیمار کمک میکند.
شیمی درمانی
شیمی درمانی با دوز بالا همیشه به عنوان بخشی از فرآیند پیوند انجام می شود. شیمی درمانی با دوز بالا نامیده می شود شرطی سازی درمانی. خارج از شیمی درمانی با دوز بالا، برخی از بیماران به شیمی درمانی نجاتی نیاز دارند. نجات درمانی زمانی است که لنفوم تهاجمی است و باید قبل از انجام بقیه مراحل پیوند کاهش یابد. نام نجارت کسی از خطر از تلاش برای نجات بدن از لنفوم ناشی می شود.
جابجایی برای درمان
فقط بیمارستان های خاصی در استرالیا قادر به انجام پیوند سلول های بنیادی هستند. به همین دلیل، بیماران ممکن است نیاز داشته باشند که از خانه خود به منطقه ای نزدیک تر به بیمارستان نقل مکان کنند. برخی از بیمارستانهای پیوند بستری برای بیمار دارند که بیمار و مراقب میتوانند در آن زندگی کنند. اگر یک مددکار اجتماعی در مرکز درمان دارید با آنها صحبت کنید تا درباره گزینههای اقامت بیشتر بدانید.
حفظ باروری
پیوند سلول های بنیادی ممکن است بر توانایی بچه دار شدن تأثیر بگذارد. مهم است که بیماران در مورد گزینه های موجود برای حفظ باروری صحبت کنند. اگر هنوز بچه دار نشده اید یا می خواهید خانواده خود را ادامه دهید، بهتر است قبل از شروع درمان با تیم پزشکی در مورد باروری صحبت کنید.
استیو در سال 2010 به لنفوم سلول گوشته مبتلا شد. استیو از پیوند سلول های بنیادی اتولوگ و آلوژنیک جان سالم به در برد. این داستان استیو است.
نکات عملی برای آماده شدن برای پیوند
پیوند سلول های بنیادی معمولاً مستلزم بستری طولانی مدت در بیمارستان است. بسته بندی برخی از این موارد ممکن است مفید باشد:
- چند جفت لباس نرم و راحت یا پیژامه و مقدار زیادی لباس زیر
- مسواک (نرم)، خمیر دندان، صابون، مرطوب کننده ملایم، دئودورانت ملایم
- بالش خود را بشویید (روبالشی و پتوهای شخصی را با گرم بشویید/قالیچه ها را قبل از پذیرش در بیمارستان بیندازید – آنها را با گرم شستشو دهید تا باکتری ها را کاهش دهید زیرا سیستم ایمنی شما بسیار آسیب پذیر خواهد بود).
- دمپایی یا کفش راحت و تعداد زیادی جفت جوراب
- وسایل شخصی برای روشن کردن اتاق بیمارستان (عکسی از عزیزان شما)
- موارد سرگرمی مانند کتاب، مجلات، جدول کلمات متقاطع، آی پد/لپ تاپ/تبلت. اگر کاری نداشته باشید، بیمارستان می تواند بسیار کسل کننده باشد.
- یک تقویم برای پیگیری تاریخ، پذیرش طولانی در بیمارستان می تواند همه روزها را با هم محو کند.
مجموعه سلول های بنیادی
جمع آوری سلول های بنیادی خون محیطی
جمع آوری سلول های بنیادی محیطی مجموعه ای از سلول ها از جریان خون محیطی است.
در ابتدای جمع آوری سلول های بنیادی محیطی، بیشتر بیماران یک فاکتور رشد را تزریق می کنند. فاکتورهای رشد تولید سلول های بنیادی را تحریک می کنند. این به سلول های بنیادی کمک می کند تا از مغز استخوان به جریان خون حرکت کنند و آماده جمع آوری شوند.
سلول های بنیادی از طریق فرآیندی به نام آفرزیس جمع آوری می شوند. از دستگاه آفرزیس برای جمع آوری و سپس جداسازی سلول های بنیادی از بقیه خون استفاده می شود.
قبل از جمع آوری سلول های بنیادی، برای کاهش یا از بین بردن لنفوم قبل از جمع آوری، شیمی درمانی دریافت خواهید کرد.
سلولهای بنیادی جمعآوریشده منجمد شده و ذخیره میشوند تا زمانی که برای تزریق یا پیوند مجدد آماده شوید. . این سلول های بنیادی بلافاصله قبل از تزریق مجدد، معمولاً در کنار بالین، ذوب می شوند.
آفرزیس چگونه کار می کند
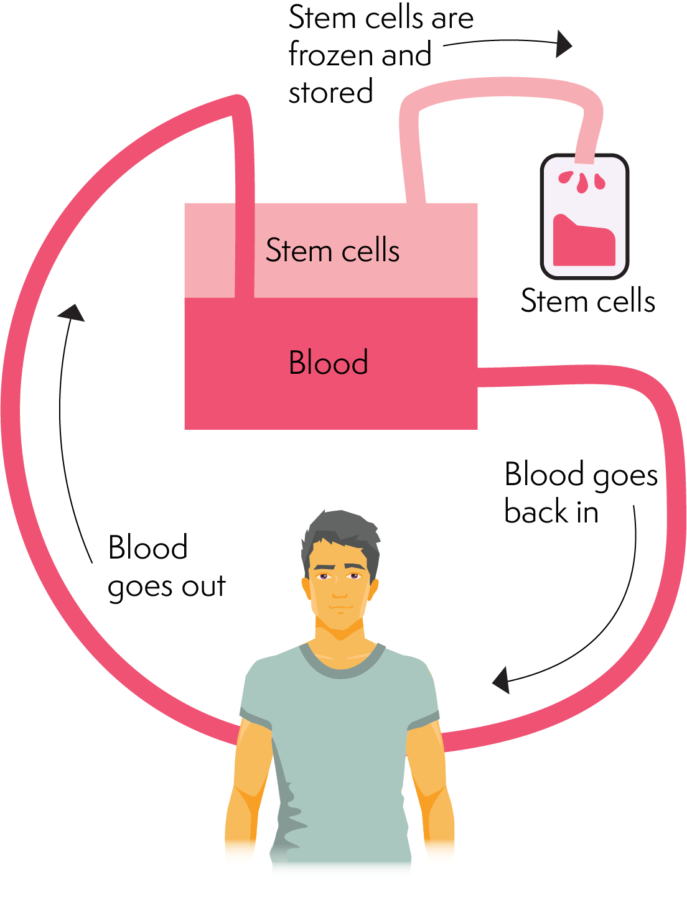
دستگاه آفرزیس اجزای مختلف خون را جدا می کند. این کار را با جداسازی سلول های بنیادی کافی برای پیوند انجام می دهد. آفرزیس شامل وارد کردن یک کانول (سوزن/کاتتر) در یک سیاهرگ بزرگ در بازو یا واسکات (خط مرکزی ویژه) است. کانولا یا واسکات به خون کمک می کند تا از بدن خارج شده و به دستگاه آفرزیس برود.
سپس دستگاه سلول های بنیادی را در یک کیسه جمع آوری جدا می کند. هنگامی که خون از مرحله جمع آوری سلول عبور کرد. به داخل بدن برمی گردد. این فرآیند چندین ساعت طول می کشد (تقریباً 2 تا 4 ساعت). جمع آوری آفرزیس طی چند روز تکرار می شود تا حجم جمع آوری شده یا سلول های بنیادی کافی جمع آوری شود.
جمع آوری سلول های بنیادی محیطی هیچ درد مداومی ایجاد نمی کند. مقداری ناراحتی از سوزن (کانولا یا واسکات) وارد شده در ورید وجود دارد. همچنین ممکن است به دلیل تزریق فاکتور رشد، "درد استخوانی" خفیفی وجود داشته باشد. این درد به طور کلی با پاراستامول خوراکی به خوبی کنترل می شود. امروزه آفرزیس رایج ترین روش جمع آوری سلول های بنیادی است.
تهویه درمانی
تهویه درمانی شیمی درمانی با دوز بالا است که در روزهای منتهی به پیوند انجام می شود. تهویه درمانی شیمی درمانی است و گاهی پرتودرمانی به صورت ترکیبی انجام می شود. دو هدف شرطی سازی درمانی عبارتند از:
- برای از بین بردن لنفوم تا حد امکان
- کاهش جمعیت سلول های بنیادی
ترکیب های مختلفی از شیمی درمانی و پرتودرمانی وجود دارد که می توانند در رژیم های تهویه مورد استفاده قرار گیرند. تیم درمان تصمیم می گیرد که چه رژیم تهویه ای برای بیمار بهتر است. این بستگی به نوع فرعی لنفوم، سابقه درمان و سایر عوامل فردی مانند سن، سلامت عمومی و تناسب اندام دارد.
بیمارانی که دارای عوارض همراه هستند و در معرض خطر بالاتری از عارضه هستند، معمولاً درمان با شدت کمتری خواهند داشت. این رژیم شرطی سازی با شدت کاهش یافته نامیده می شود. تهویه درمانی می تواند با شدت بالا یا کم شدت باشد. در هر دو رژیم درمان تهاجمی است. در نتیجه، بسیاری از سلول های سالم همراه با لنفوم می میرند.
بستری شدن در بیمارستان اغلب از ابتدای درمان شرطی شروع می شود. برخی از درمانهای شرطیسازی را میتوان در کلینیکهای سرپایی انجام داد، اما پذیرش در بیمارستان 1 تا 2 روز قبل از پیوند انجام میشود. بیماران می توانند از 3 تا 6 هفته در بیمارستان بستری شوند. این یک دستورالعمل است زیرا هر پیوند متفاوت است و برخی از بیماران برای مدت بیش از 6 هفته به مراقبت های پزشکی بیشتری نیاز دارند.
برای لنفوم ها، یکی از رایج ترین رژیم های شرطی سازی پروتکل شیمی درمانی به نام BEAM است:
- B – BCNU® یا BCNU یا carmustine
- E - اتوپوزید
- A – Ara-C یا سیتارابین
- M - ملفالان
BEAM طی 6 روز قبل از بازگرداندن سلول های بنیادی خود بیمار در بیمارستان تجویز می شود. داروها از طریق خط مرکزی داده می شوند.
شمارش معکوس برای بازگرداندن سلول های بنیادی شما از روزی که تهویه درمانی شروع شده است. روز صفر همیشه روزی است که سلول ها دریافت می شوند. به عنوان مثال، اگر پروتکل BEAM را دریافت می کردید که به مدت 6 روز ادامه دارد، روز اول این پروتکل روز -6 نامیده می شود (منهای 6). هر روز با روز دومی که به عنوان روز -5 و غیره شناخته می شود، شمارش معکوس می کند تا زمانی که به روز 0 که سلول های بیمار پس داده می شود برسید.
پس از اینکه بیمار سلول های بنیادی خود را دوباره دریافت کرد، روزها افزایش می یابد. روز بعد از دریافت سلول ها روز +1 (به علاوه یک)، روز دوم روز +2 و غیره نامیده می شود.
تزریق مجدد سلول های بنیادی
پس از پایان شیمی درمانی فشرده، سلول های بنیادی مجددا تزریق می شوند. این سلول های بنیادی به آرامی شروع به تولید سلول های خونی جدید و سالم می کنند. در نهایت، آنها سلولهای سالم کافی تولید میکنند تا کل مغز استخوان را دوباره پر کنند و تمام خون و سلولهای ایمنی را دوباره پر کنند.
تزریق مجدد سلول های بنیادی یک روش ساده است. این شبیه به انتقال خون است و سلول ها از طریق یک خط به خط مرکزی داده می شوند. روزی که سلولهای بنیادی دوباره تزریق میشوند «روز صفر» است.
با هر روش پزشکی، خطر واکنش به تزریق سلول های بنیادی وجود دارد. برای اکثر بیماران هیچ واکنشی وجود ندارد، اما دیگران ممکن است این موارد را تجربه کنند:
- احساس بیماری یا بیماری
- طعم بد یا احساس سوزش در دهان
- فشار خون بالا
- واکنش آلرژیک
- عفونت
در پیوند اتولوگ (خود)، سلول های بنیادی قبل از تزریق مجدد منجمد و ذخیره می شوند. این فرآیند انجماد شامل مخلوط کردن سلول ها در یک ماده نگهدارنده است. برخی از بیماران می توانند به جای سلول های بنیادی به این ماده نگهدارنده واکنش نشان دهند. یک عارضه جانبی رایج این ماده نگهدارنده تغییرات تنفسی است که باعث می شود نفس بوی شیرین بدهد.
پیوند سلول های بنیادی
پیوند زمانی است که سلول های بنیادی جدید به تدریج به عنوان سلول های بنیادی اولیه تبدیل می شوند. این معمولاً 2-3 هفته پس از تزریق سلول های بنیادی اتفاق می افتد.
در حالی که سلول های بنیادی جدید پیوند می زنند، بیمار در معرض خطر بسیار بالایی برای ابتلا به عفونت است. معمولاً بیماران باید برای این مدت در بیمارستان بمانند، زیرا ممکن است بیمار شوند و نیاز به درمان فوری داشته باشند.
عوارض پیوند سلول های بنیادی
عوارض جانبی شیمی درمانی حالت دهنده
بیماران احتمالاً عوارض جانبی ناشی از شیمی درمانی با دوز بالا را تجربه می کنند. یک بخش جداگانه در مورد رایج ترین وجود دارد عوارض جانبی درمان لنفوم، از جمله نکات عملی در مورد چگونگی کنار آمدن با برخی از موارد رایج:
- موکوزیت دهان (دهان درد)
- کم خونی (تعداد کم گلبول های قرمز)
- ترومبوسیتوپنی (تعداد کم پلاکت)
- تهوع و استفراغ
- مشکلات دستگاه گوارش (اسهال یا یبوست)
خطر عفونت
پس از پیوند سلول های بنیادی، دوزهای بالای شیمی درمانی بسیاری از گلبول های سفید، از جمله گلبول سفیدی به نام نوتروفیل ها را که باعث نوتروپنی می شود، از بین می برد. نوتروپنی طولانی مدت بیماران را در معرض خطر ابتلا به عفونت قرار می دهد. عفونتها قابل درمان هستند، اما اگر بهموقع تشخیص داده نشوند و بلافاصله درمان نشوند، میتوانند تهدید کننده زندگی باشند.
در حالی که در بیمارستان بستری هستید، بلافاصله پس از پیوند سلول های بنیادی، تیم درمان اقدامات احتیاطی را برای جلوگیری از ایجاد عفونت و همچنین نظارت دقیق برای علائم عفونت انجام خواهد داد. اگرچه اقدامات احتیاطی زیادی برای کاهش خطر ابتلا به عفونت انجام می شود، اکثر بیمارانی که پیوند سلول های بنیادی اتولوگ انجام می دهند، دچار عفونت می شوند.
چند روز اول پس از پیوند زمانی است که بیماران در معرض بالاترین خطر ابتلا به عفونت باکتریایی مانند عفونتهای جریان خون، ذاتالریه، عفونتهای دستگاه گوارش یا عفونتهای پوستی هستند.
در چند ماه آینده، بیماران بیشتر در معرض خطر ابتلا به عفونت های ویروسی هستند. اینها ممکن است ویروسهایی باشند که قبل از پیوند در بدن غیرفعال بودهاند و ممکن است زمانی که سیستم ایمنی ضعیف است، شعلهور شوند. آنها همیشه علائم ایجاد نمی کنند، اما آزمایش خون منظم پس از پیوند باید شعله ور شدن یک عفونت ویروسی به نام سیتومگالوویروس (CMV) را مشخص کند. اگر آزمایش خون نشان دهد CMV وجود دارد - حتی بدون علائم - بیمار با داروهای ضد ویروسی درمان می شود.
شمارش خون بین 2 تا 4 هفته پس از پیوند سلول های بنیادی اتولوگ شروع به افزایش می کند. با این حال، ممکن است چندین ماه، یا گاهی حتی سال ها طول بکشد تا سیستم ایمنی به طور کامل بهبود یابد.
وقتی به خانه میروند باید به بیماران توصیه شود که مراقب چه علائمی از عفونت باشند و در صورت وجود خطر احتمالی عفونت یا هر چیز دیگری که برای بیمار نگران کننده است، با چه کسی تماس بگیرند.
اثرات دیرهنگام
عوارض دیررس مشکلات سلامتی هستند که ممکن است ماه ها یا سال ها پس از پایان درمان لنفوم ایجاد شوند. اکثر مراکز پیوند دارای خدمات اثرات دیررس هستند که برنامه های غربالگری را برای تشخیص اثرات دیررس در اسرع وقت ارائه می دهند. این به بیمار بهترین شانس را برای درمان موفقیت آمیز در صورت بروز عوارض دیررس می دهد.
تیم پیوند توصیه می کند که چه چیزی دیر به بیماران مبتلا می شود و چه کارهایی برای کاهش خطر ابتلا به آنها انجام شود. برای اطلاعات بیشتر ببین 'اثرات دیرهنگام'
بیماران نیز ممکن است در معرض خطر ابتلا باشند اختلال لنفوپرولیفراتیو پس از پیوند (PTLD) - لنفوم هایی که می تواند در بیمارانی که پس از پیوند از داروهای سرکوب کننده سیستم ایمنی استفاده می کنند ایجاد شود. با این حال، PTLD نادر است و اکثر بیمارانی که پیوند داشته اند، دچار PTLD نمی شوند. تیم پیوند در مورد خطرات فردی و هر گونه نشانه یا نشانه ای که باید مراقب آنها بود بحث خواهد کرد.
مراقبت های بعدی
پس از پیوند سلول های بنیادی، بیماران قرار ملاقات های منظمی با پزشک خود خواهند داشت. این قرار ملاقات ها با گذشت زمان و بهبودی کاهش می یابد. پیگیری ماه ها و سال ها پس از درمان ادامه خواهد داشت، اما با گذشت زمان کمتر و کمتر می شود. در نهایت پزشکان پیوند قادر خواهند بود مراقبت های بعدی را به پزشک عمومی شما تحویل دهند.
تقریباً 3 ماه پس از پیوند، یک اسکن PET، سی تی اسکن و/یا آسپیراسیون مغز استخوان (BMA) ممکن است برای ارزیابی نحوه بهبودی تجویز شود.
معمولاً در هفتهها و ماههای بعد از پیوند مجبور به بازگشت به بیمارستان برای درمان میشوید، اما با گذشت زمان، خطر عوارض جدی کاهش مییابد.
بیماران پیوندی نیز احتمالاً عوارض جانبی ناشی از درمان با دوز بالا را تجربه می کنند. بیماران ممکن است گاهی اوقات احساس ناخوشی و خستگی زیادی کنند. مهم است که برای بهبودی پس از پیوند سلول های بنیادی زمان بگذارید.
تیم پزشکی باید در مورد سایر عواملی که در مرحله بهبودی باید در نظر گرفته شود، مشاوره دهد.
بعد از پیوند سلول های بنیادی چه اتفاقی می افتد؟
اتمام درمان می تواند برای بسیاری از افراد زمان چالش برانگیزی باشد، زیرا آنها پس از پیوند دوباره به زندگی خود باز می گردند. برخی از افراد ممکن است هفته ها تا ماه ها پس از اتمام درمان سرطان شروع به احساس برخی از این چالش ها نکنند، زیرا شروع به فکر کردن در مورد تجربه خود می کنند یا احساس نمی کنند که در حال بهبودی کامل شده اند، همانطور که شروع به فکر کردن در مورد تجربه خود می کنند یا انجام می دهند. احساس نمی کنند که آنها به همان سرعتی که باید بهبود می یابند. برخی از نگرانی های رایج را می توان به موارد زیر مرتبط کرد:
- فیزیکی
- بهزیستی ذهنی
- سلامت عاطفی
- روابط
- کار، مطالعه و فعالیت های اجتماعی
بهداشت و سلامتی
ممکن است در حال حاضر یک سبک زندگی سالم داشته باشید، یا ممکن است بخواهید پس از درمان تغییرات مثبتی در سبک زندگی ایجاد کنید. ایجاد تغییرات کوچک مانند غذا خوردن و افزایش تناسب اندام می تواند سلامت و تندرستی شما را بهبود بخشد و به بهبودی بدن شما کمک کند. بسیاری وجود دارد استراتژی های خود مراقبتی که می تواند به بهبودی پس از درمان کمک کند.

