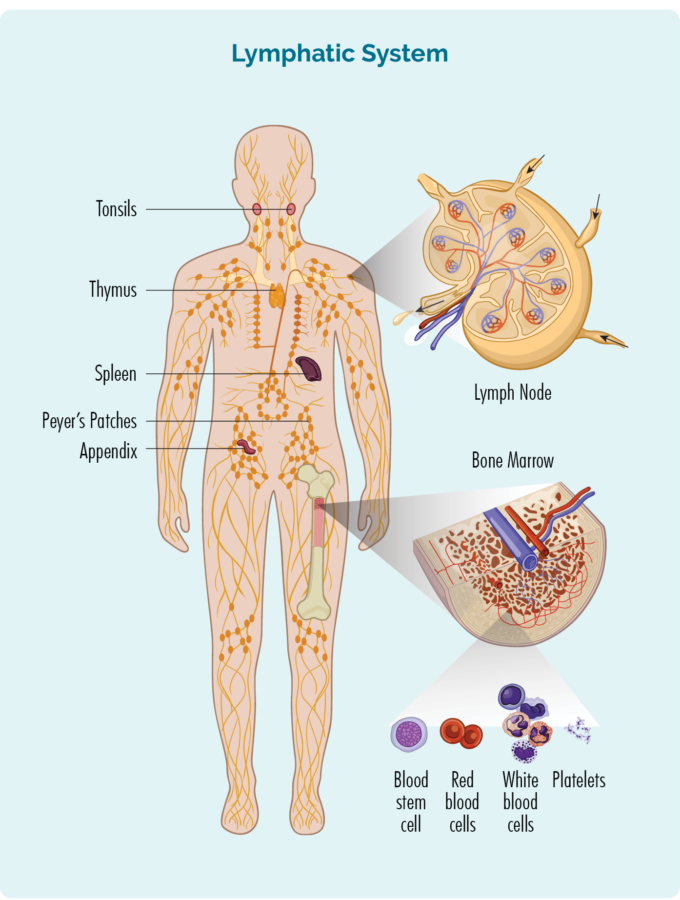
Hodgkini lümfoomi (HL) ülevaade
Hodgkini lümfoom on hästi ravitav verevähk, mille esmakordselt diagnoositi ühel patsiendil 1830. aastatel inglise arsti Thomas Hodgkini poolt. See diagnoos tehti pärast seda, kui kaks teadlast Reed ja Sternberg uurisid Hodgkini lümfoomiga inimeste koeproove. Nad leidsid, et kõigil HL-iga inimestel oli teatud tüüpi ebanormaalne rakk. Kuna Reed ja Sternberg leidsid selle kambri esimestena, nimetasid nad seda lahtriks Reed-Sternbergi rakk.
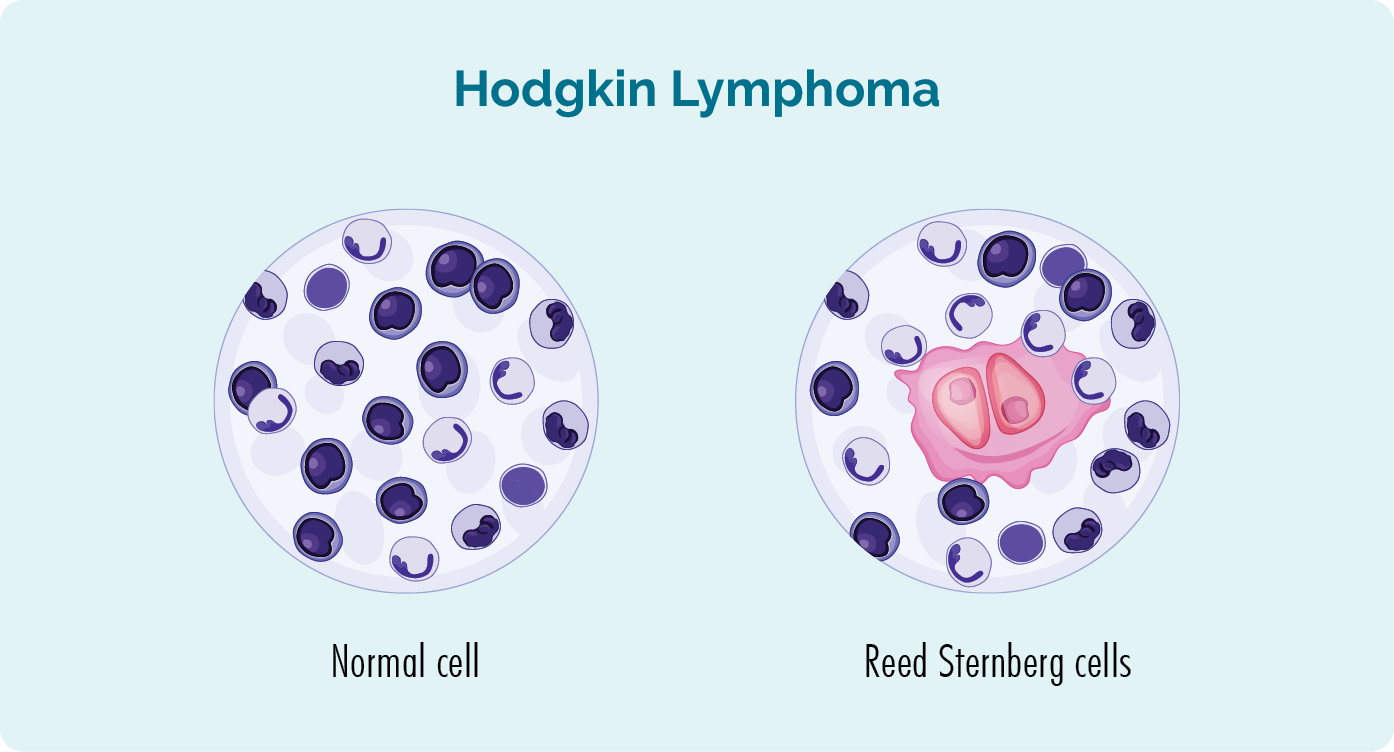
Reed Sternbergi rakkude ja Hodgkini lümfoomi kohta
- Reed-Sternbergi rakud on ebatavaliselt suured, pahaloomulised (vähkkasvajad), küpsed B-rakulised lümfotsüüdid.
- Reed-Sternbergi rakkude olemasolu aitab arstidel mitte-Hodgkini lümfoomi (NHL) asemel diagnoosida Hodgkini lümfoomi (HL).
- Kõiki pärast Hodgkini lümfoomi (millel ei ole Reed-Sternbergi rakku) avastatud lümfoome nimetatakse mitte-Hodgkini lümfoomiks.
Hodgkini lümfoomi (HL) tekke riskifaktorid
Me ei tea, mis põhjustab Hodgkini lümfoomi, kuid arvatakse, et sellega on seotud erinevad riskitegurid. Mõned neist riskiteguritest hõlmavad järgmist:
- Kunagi on olnud Epstein Barri viirus (EBV). EBV põhjustab mononukleoosi (tuntud ka kui "mono" või näärmepalavik).
- Inimese immuunpuudulikkuse viirus (HIV).
- Teie immuunsüsteemi teatud haigused, nt autoimmuunne lümfoproliferatiivne sündroom.
- Nõrgenenud immuunsüsteem pärast elundit/tüvirakku siirdamine. Või teatud ravimitest, mida võite võtta.
- Vanem, vend või õde, kellel on Hodgkini lümfoomi anamnees.
Siiski on oluline märkida, et kõigil inimestel, kellel on need riskifaktorid, ei arene HL välja ja mõnedel inimestel, kellel puuduvad teadaolevad riskifaktorid, võib siiski tekkida HL.
HL-i mõistmiseks peate natuke teadma oma B-raku lümfotsüütide (või B-rakkude) kohta.
B-rakud:
- On teatud tüüpi valged verelibled.
- Tervise säilitamiseks võitlege nakkuste ja haigustega.
- Pidage meeles minevikus esinenud infektsioone, nii et kui saate sama infektsiooni uuesti, suudab teie keha immuunsüsteem sellega tõhusamalt ja kiiremini võidelda.
- Tekivad teie luuüdis (käsnjas osa teie luude keskel), kuid tavaliselt elavad teie lümfisüsteemis, sealhulgas põrnas, harknääres ja lümfisõlmedes.
- Võib liikuda läbi teie lümfisüsteemi ja väljuda mis tahes kehaosasse, et võidelda infektsiooni või haigusega.
Hodgkini lümfoom areneb siis, kui mõned teie B-rakud muutuvad vähiks
HL areneb siis, kui mõned teie B-rakud muutuvad vähiks. Nad kasvavad kontrollimatult, on ebanormaalsed ja ei sure siis, kui peaksid.
Kui teil on HL, on vähi B-rakud:
- Ei tööta nii tõhusalt infektsioonide ja haiguste vastu võitlemisel.
- Muutke suuremaks, kui nad peaksid, ja tunduma teistsugune kui teie terved B-rakud.
- Võib põhjustada lümfoomi arengut ja kasvu mis tahes kehaosas.
Hodgkini lümfoomi (HL) alatüübid
Hodgkini lümfoom jaotati varem neljaks klassikalise Hodgkini lümfoomi alamtüübiks ja eraldi alatüübiks, mida nimetatakse nodulaarse lümfotsüütide domineerivaks Hodgkini lümfoomiks (NLPHL). Täiendavad uuringud on siiski leidnud, et NLPHL-il ei ole Hodgkini lümfoomi tunnuseid ja seepärast on see nüüd ümber nimetatud Nodular Lymphocyte Dominant B-cell Lymphoom (NLPBCL). NLPBCL-i kohta lisateabe saamiseks palun kliki siia.
Klassikalise Hodgkini lümfoomi alatüüpide kohta lisateabe saamiseks jätkake sellel lehel.
Klassikaline Hodgkini lümfoom (cHL)
Klassikaline Hodgkini lümfoom (cHL) on kiiresti kasvav (agressiivne) B-rakuline lümfoom. Kuid cHL allub tavaliselt väga hästi standardsele keemiaravile. Peaaegu 9 inimesel 10-st läheb pärast esmavaliku ravi remissiooni. See tähendab, et teie kehas pole lümfoomi märke. Eriti noored reageerivad ravile väga hästi.
On veel neli cHL-i alatüüpi, mis muudavad cHL-i Hodgkini lümfoomi kõige levinumaks alatüübiks. Teie biopsiaproovid annavad patoloogile vajaliku teabe, et arst saaks välja selgitada, milline alatüüp teil on. Patoloog uurib:
- Reed-Sternbergi rakkude arv ja kuju.
- Normaalsete ja ebanormaalsete lümfotsüütide suurus ja segu.
Olenemata sellest, milline cHL-i alatüüp teil on, saate tõenäoliselt sama tüüpi ravi. Kui teate oma alamtüüpi, klõpsake hetktõmmise nägemiseks alloleval pealkirjal.
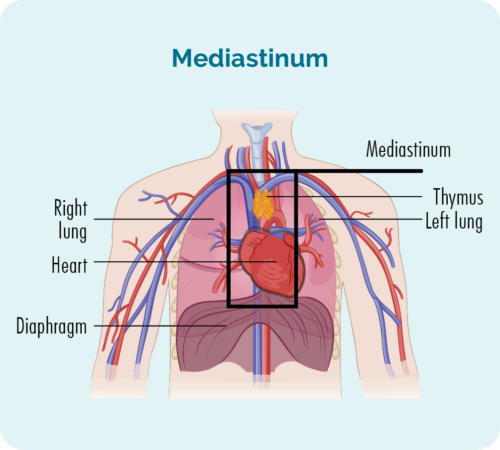
Nodulaarskleroos, klassikaline Hodgkini lümfoom (NScHL) on kõige levinum alatüüp. Umbes 6-8 inimesel 10-st CHL-iga inimesest on see alatüüp.
NScHL on saanud nime selle tõttu, kuidas rakud mikroskoobi all välja näevad. Sageli areneb see sügavale rindkere keskosas (mediastiinumis), kuid võib areneda ka põrnas, kopsudes, luus või luuüdis. Harva võib see areneda teie maksas.
Klassikaline segatsellulaarne Hodgkini lümfoom (MC-cHL) on cHL-i levinuim alatüüp. See esineb sagedamini meestel kui naistel ja mõjutab enamasti vanemaid täiskasvanuid.
MC-cHL areneb tavaliselt nahaalustes lümfisõlmedes sügaval rasvkoes, kuid võib areneda ka põrnas, luuüdis, maksas ja teistes elundites.
Lümfotsüütide rikas klassikaline Hodgkini lümfoom (LR-cHL) on cHL-i haruldane alatüüp. Seda diagnoositakse tavaliselt varasemas staadiumis kui teised cHL-i alatüübid ja vanematel inimestel.
Kui olete ravi saanud, saab enamik inimesi terveks – see tähendab, et on ebatõenäoline, et lümfoom tulevikus tagasi tuleb. Tavaliselt areneb see teie kaela lümfisõlmedes vahetult naha all, sügaval rasvkoes.
Lümfotsüütide ammendunud klassikaline Hodgkini lümfoom (cHL) on cHL-i kõige haruldasem alatüüp, vähem kui 5 inimesel 100-st on seda alatüüpi. LD-cHL esineb sagedamini inimese immuunpuudulikkuse viirusega (HIV) või Epstein Barri viirusega (EBV) nakatunud patsientidel.
LD-cHL võib esineda teie:
- luuüdi
- lümfisõlmed sügaval kõhus (kõhus)
- organid, nagu maks, kõhunääre, magu ja sool.
Patsiendi kogemus Hodgkini lümfoomiga
Mõnikord võib aidata kuulda kedagi, kes on läbi elanud seda, mida teie läbi elate. Nendes lühikestes videotes jagab Briony oma lugu Hodgkini lümfoomiga 4. staadiumis koos elamisest ja selle ületamisest.
Tema loo kuulamiseks klõpsake allolevatel linkidel.
Hodgkini lümfoomi sümptomid
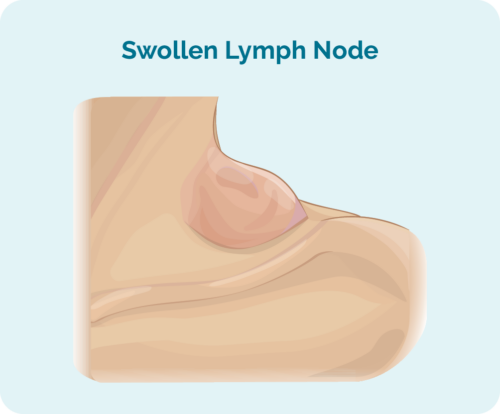
HL-i esimene märk või sümptom võib olla tükk või mitu tükki, mis kasvavad edasi. Mõningaid tükke on tunda, kuna need on teie nahale lähemal, samas kui teised võivad ilmneda ainult skaneerimisel.
Need tükid on paistes lümfisõlmed, mis on täis vähi B-rakke. Need algavad sageli ühest kehaosast, tavaliselt peast, kaelast või rinnast ja kõhust, seejärel levivad kogu lümfisüsteemi. See võib levida põrna, kopsudesse, maksa, luudesse, luuüdi või muudesse organitesse.
Sinu põrn
Teie põrn on elund, mis filtreerib teie verd ja hoiab seda tervena, ning on üks teie peamisi lümfiorganeid. See asub ülakõhu vasakul küljel kopsude all ja kõhu (kõhu) lähedal. Kui teie HL levib teie põrna, võib see muutuda liiga suureks ja avaldada survet teie kõhule, tekitades täiskõhutunde isegi siis, kui te pole palju söönud.
Muud sümptomid
Sõltuvalt lümfoomi kasvukohast võivad teil esineda sellised sümptomid nagu iiveldus, kõhulahtisus või kõhukinnisus.
Muud sümptomid, mis teil võivad tekkida, hõlmavad järgmist:
- Ebatavaline väsimustunne (väsimus, ei parane pärast puhkamist või magamist).
- Hingamistunne (kui teil on lümfisõlmed rinnus paistes).
- Köha (tavaliselt kuiv köha, kui teil on rindkere lümfisõlmed paistes).
- Verevalumid või verejooksud tavalisest kergemini (madala trombotsüütide arvu tõttu).
- Naha sügelus.
- Veri teie väljaheites (see võib juhtuda, kui teil on HL maos või sooltes).
- Infektsioonid, mis ei taandu ega korduvad (korduvad).
- B-sümptomid.
B sümptomid
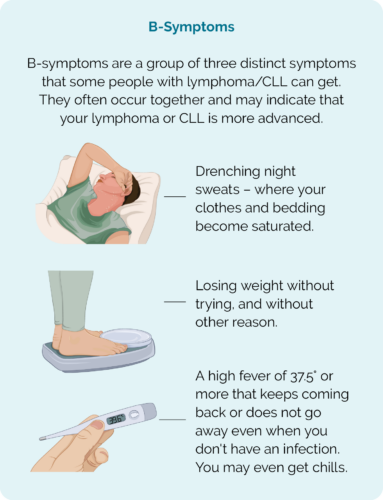
Oluline märkus – millal pöörduda oma arsti poole
Oluline on märkida, et paljud HL-i nähud ja sümptomid võivad olla seotud muude põhjustega peale vähi. Näiteks võivad lümfisõlmed suureneda, kui teil on infektsioon. Tavaliselt aga, kui teil on infektsioon, sümptomid paranevad ja lümfisõlmed taastuvad mõne nädala pärast normaalseks.
Lümfoomiga need sümptomid ei kao. Need võivad isegi hullemaks minna. Kui teil tekib, peate võtma ühendust oma arstiga:
- Tursunud lümfisõlmed, mis ei kao kuhugi või on suuremad, kui infektsiooni korral eeldaksite.
- Põhjuseta õhupuudus.
- Väsinud rohkem kui tavaliselt ja see ei muutu paremaks ei puhata ega magada.
- Ebatavaline verejooks või verevalumid (kaasa arvatud teie kakas, nina või igemed).
- Sügeleb rohkem kui tavaliselt.
- Uus kuiv köha.
- B-sümptomid.
Kuidas diagnoositakse Hodgkini lümfoom
Teie arst võib kahtlustada, et teil on lümfoom, kui nad saavad teie vereanalüüsi, röntgeni- või muud skaneerimise tulemused tagasi. Samuti võivad nad füüsilise läbivaatuse korral märgata tükki. Kuid HL-i diagnoosimiseks vajate biopsiat. Biopsia on protseduur, mille käigus eemaldatakse osa või kõik mõjutatud lümfisõlm või luuüdi. Seejärel kontrollivad patoloogid laboris biopsiat, et näha, kas on muutusi, mis aitavad arstil HL-i diagnoosida.
HL-i täpse alatüübi diagnoosimine võib olla keeruline, mistõttu võib tekkida vajadus teha rohkem kui üks biopsia. Teie arst saab diagnoosida, milline alatüüp teil on, vaadates teie verd ja kõiki biopsiaid mikroskoobi all või aruandest, mille nad saavad patoloogia kohta. Kui te veel ei tea, küsige oma arstilt, milline alatüüp teil on.
Biopsia ajal võib teil olla kohalik või üldanesteesia. See sõltub sellest, millisest kehaosast biopsia võetakse.
Biopsiad
HL diagnoosimiseks vajate paistes lümfisõlmede ja luuüdi biopsiaid. Biopsia on see, kui väike koetükk eemaldatakse ja seda uuritakse laboris mikroskoobi all. Seejärel uurib patoloog, kuidas ja kui kiiresti teie rakud kasvavad.
Parima biopsia saamiseks on erinevaid viise. Teie arst saab arutada teie olukorra jaoks parimat tüüpi. Mõned levinumad biopsiad on järgmised:
Ekstsisioonisõlme biopsia
Seda tüüpi biopsia eemaldab terve lümfisõlme. Kui teie lümfisõlm on teie naha lähedal ja kergesti tuntav, on teil tõenäoliselt lokaalanesteetikum, mis selle piirkonna tuimestab. Seejärel teeb arst teie nahale lõike (nimetatakse ka sisselõikeks) lümfisõlme lähedal või kohal. Teie lümfisõlm eemaldatakse sisselõike kaudu. Pärast seda protseduuri võivad teil olla õmblused ja pealmine osa.
Kui lümfisõlm on liiga sügav, et arst seda tunneks, peate võib-olla tegema ekstsisioonibiopsia haigla operatsioonisaalis. Teile võidakse anda üldanesteesia – ravim, mis paneb teid magama lümfisõlme eemaldamise ajal. Pärast biopsiat on teil väike haav ja võib olla õmblused, mille peal on väike side.
Teie arst või õde ütleb teile, kuidas haava eest hoolitseda ja millal nad soovivad teid uuesti näha, et õmblused eemaldada.
Südamiku või peennõela biopsia
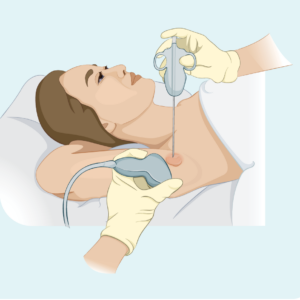
Seda tüüpi biopsiaga võetakse proov ainult kahjustatud lümfisõlmest – see ei eemalda tervet lümfisõlme. Teie arst kasutab proovi võtmiseks nõela või muud spetsiaalset seadet. Tavaliselt antakse teile kohalik tuimestus. Kui lümfisõlm on liiga sügav, et teie arst ei näeks ja tunneks, võite lasta biopsia teha radioloogiaosakonnas. See on kasulik sügavamate biopsiate jaoks, kuna radioloog saab lümfisõlmede nägemiseks kasutada ultraheli või röntgenikiirgust ja veenduda, et nõel on õiges kohas.
Südamiknõela biopsia annab suurema biopsiaproovi kui peennõela biopsia.
Hodgkini lümfoomi staadium ja klassifitseerimine
Staadium ja liigitamine on viisid, kuidas teie arst saab selgitada, kui suurt osa teie kehast lümfoom mõjutab ja kuidas lümfoomirakud kasvavad.
Kuna lümfoomirakud võivad liikuda teie keha mis tahes ossa, siis kui teil on HL, korraldab arst rohkem teste, et kontrollida, kas see on kusagil mujal. Neid teste nimetatakse lavastuseks ja need võivad sisaldada:
Vereanalüüsid
Vereanalüüse saab teha, et kontrollida mitmesuguseid asju, sealhulgas teie verepilti, maksa- ja neerufunktsiooni ning teie keha võimet verd hüübida.
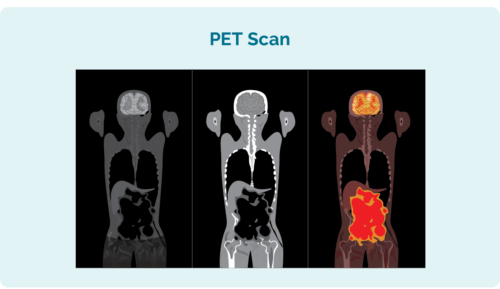
Positronemissioontomograafia (PET) skaneerimine
PET-uuring on kogu keha skaneerimine, et näha, kus lümfoom kasvab. Enne skaneerimist tehakse teile süst lahusega, mida lümfoomirakud absorbeerivad. See paneb lümfoomirakud PET-skaneerimisel süttima.
Kompuutertomograafia (CT) skaneerimine
CT skaneerib annab üksikasjalikuma pildi kui tavaline röntgenikiirgus ja keskendub lokaalsele piirkonnale, nagu rindkere või kõht
Nimmepunkt
Nimme punktsioonid kasutatakse selleks, et kontrollida, kas teil on ajus või seljaajus lümfoom. Arst kasutab nõela, et võtta lülisamba lähedalt vedelikuproov.
Tsütogeneetilised testid
Tsütogeneetilised testid See kontrollib geneetilisi muutusi (nimetatakse ka mutatsioonideks või dispersioonideks), mis võivad olla seotud teie haigusega.
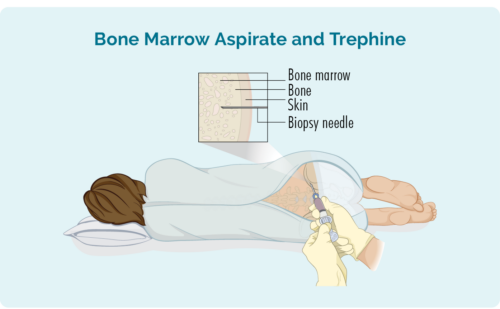
Luuüdi biopsia
A luuüdi biopsia tehakse selleks, et kontrollida, kas teie luuüdis, kus teie vererakke toodetakse, on lümfoomirakke. Teie arst võtab nõela abil luuüdi proovi teie luu keskelt – tavaliselt teie puusast, kuid mõnikord võidakse proov võtta ka teisest luust. Seda tehakse kohaliku tuimestusega.
Lisateavet testide, diagnoosimise ja lavastamise kohta leiate alloleval nupul klõpsates.
Hodgkini lümfoomi staadium
Mida tähendab lavastus?
Pärast diagnoosi saamist vaatab arst läbi kõik teie testitulemused, et teada saada, millises staadiumis teie Hodgkini lümfoom on. Staadium annab arstile teada, kui palju lümfoomi teie kehas on, kui paljudes kehapiirkondades on vähi B-rakke ja kuidas teie keha haigusega toime tuleb.
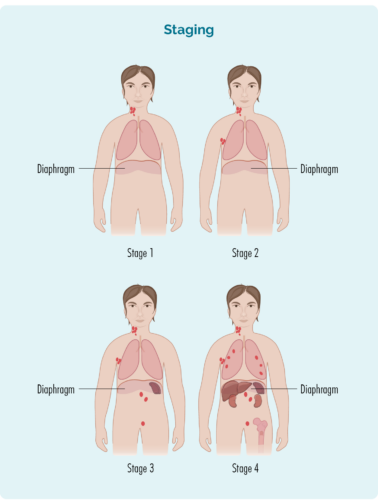
Etapp põhineb:
- Mõjutatud lümfisõlmede arv ja asukoht.
- Mõjutatud lümfisõlmede asukoht – kas need on diafragma kohal, all või mõlemal küljel.
- Olenemata sellest, kas haigus on levinud teie luuüdi või muudesse organitesse, nagu maks, kopsud, luud või nahk.
Hodgkini lümfoomi (HL) neli etappi
HL-i neli etappi hõlmavad järgmist:
- 1. ja 2. etappi nimetatakse "varaseks/piiratud staadiumiks" (hõlmab piiratud kehapiirkonda).
- 3. ja 4. etappi nimetatakse edasijõudnud staadiumiks (levinud).
- Erinevalt teistest vähitüüpidest võite siiski minna remissioonile või paraneda kaugelearenenud staadiumis (3 või 4) HL.
1i praktika | mõjutatud on üks lümfisõlme piirkond, kas teie diafragma kohal või all. |
2i praktika | diafragma ühel küljel on kahjustatud kaks või enam lümfisõlme piirkonda. |
3i praktika | mõjutatud on vähemalt üks diafragmast ülalpool ja vähemalt üks lümfisõlmede piirkond allpool. |
4i praktika | lümfoom esineb mitmes lümfisõlmes ja on levinud teistesse kehaosadesse (nt luudesse, kopsudesse, maksa). |
Muud lavastuskriteeriumid
Lisaks teie staadiumi kirjeldamiseks kasutatavale numbrile on teie arst teie jaoks parimate ravivõimaluste valimisel ka muid asju. Nad uurivad, kuidas lümfoom teie keha mõjutab ja millised sümptomid teil on. Nende leidude tulemusena võib teil lisaks lavanumbrile olla ka täht. Palun vaadake allolevat tabelit, et näha, mida tähed tähendavad.
Kiri | Tähendus | Tähtsus |
A või B |
|
|
E ja X |
|
|
S |
|
|
Kuulake otse lümfoomispetsialistilt lümfoomi staadiumis
Teie Hodgkini lümfoomi aste on see, kuidas teie rakud mikroskoobi all välja näevad ning kui kiiresti nad kasvavad ja uusi vähirakke tekitavad. Hinded on klassid 1-4 (madal, keskmine, kõrge).
- G1 – madal hinne – teie rakud näevad välja normaalsed ning kasvavad ja levivad aeglaselt.
- G2 – keskmine klass – teie rakud hakkavad välja nägema teistsugused, kuid mõned normaalsed rakud on olemas ning need kasvavad ja levivad mõõduka kiirusega.
- G3 – kõrge hinne – teie rakud näevad mõne normaalse rakuga üsna erinevad välja ning kasvavad ja levivad kiiremini.
- G4 – kõrge hinne – teie rakud näevad tavalistest kõige erinevamad välja ning kasvavad ja levivad kõige kiiremini.
Muud hindamistegurid
HL-i võib lisaks vaadelda kui "soodsat" või "ebasoodsat" sõltuvalt madala, keskmise või kõrge riskiga teguritest, mis teil võivad olla või mitte. Need riskitegurid võivad mõjutada teile pakutava ravi tüüpi ja seda, kuidas te ravile reageerite. Seda nimetatakse riskiga kohandatud teraapiaks.
Kogu see teave annab teie arstile hea pildi, mis aitab otsustada teie jaoks parima raviviisi kohta.
Lihtsamalt öeldes – lavastus vaatab kus teie Hodgkini lümfoom kasvab ja seda hinnatakse kuidas teie Hodgkini lümfoom kasvab.
Teie lümfoomi geneetika mõistmine
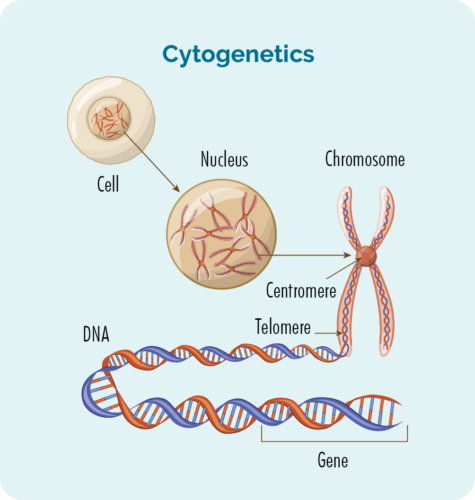
Tsütogeneetilised testid otsivad muutusi teie kromosoomides või geenides. Meil on tavaliselt 23 paari kromosoome ja need on nummerdatud vastavalt nende suurusele. Kui teil on HL, võivad teie kromosoomid veidi teistsugused välja näha.
Mis on geenid ja kromosoomid
Igal rakul, mis moodustab meie keha, on tuum ja tuuma sees on 23 paari kromosoome.
Iga kromosoom on valmistatud pikkadest DNA ahelatest (desoksüribonukleiinhape), mis sisaldavad meie geene.
Meie geenid annavad koodi, mis on vajalik kõigi meie keha rakkude ja valkude tootmiseks, ning ütlevad neile, kuidas välja näha või tegutseda.
Kui nendes kromosoomides või geenides esineb mutatsioon, ei tööta teie valgud ja rakud korralikult.
Lümfotsüüdid võivad muutuda lümfoomirakkudeks rakkudes toimuvate geneetiliste muutuste (nimetatakse mutatsioonideks või variatsioonideks) tõttu. Spetsialiseerunud patoloog võib teie lümfoomi biopsiat vaadata, et näha, kas teil on geenimutatsioone.
Kuidas HL mutatsioonid välja näevad?
Uuringud on leidnud erinevaid geenide kõrvalekaldeid, mis võivad põhjustada teatud valkude kasvu HL-rakkude pinnal. Need valgud võivad aidata lümfoomil teie immuunsüsteemi eest peituda või panna vähk kontrollimatult kasvama.
- mõned Hodgkini lümfoomirakud võivad välja näha veidi teistsugused, kuna nende rakupinna välisküljel on liiga palju (üleekspresseerivat) valku nimega CD30.
- kui teil on nodulaarne lümfotsüütide domineeriv Hodgkini lümfoom (NLPHL), võite oma rakkude välispinnal üleekspresseerida valku nimega CD20
- mõnede Hodgkini lümfoomi rakkude rakupinnal võib olla "immuunsuse kontrollpunkt" nimega PD-L1 või PD-L2. Need immuunsüsteemi kontrollpunktid aitavad lümfoomil teie immuunsüsteemi eest peitu pugeda, nii et see ei leia ega hävita lümfoomi nagu tavaliselt.
Need muudatused on olulised, kuna need võivad mõjutada seda, millist tüüpi ravimeid te saate.
Kuidas teie mutatsioonid võivad mõjutada seda, millist ravi saate
Mõnda Hodgkini lümfoomi saab ravida monoklonaalse antikehaga (MAB), kuid ainult siis, kui teie HL-rakud ekspresseerivad üle teatud valgumarkereid. Kui teie Hodgkini lümfoomirakud ekspresseerivad üle:
- CD30, teile võidakse pakkuda MAB nimega brentuximab vedotin, mis on konkreetselt suunatud CD30-le.
- CD20 teile võidakse pakkuda MAB-d nimega rituksimab, mis on spetsiaalselt suunatud CD20-le. CD20 ei leidu klassikalise Hodgkini lümfoomi vähirakkudes, kuid seda võib leida nodulaarse lümfotsüütide domineeriva Hodgkini lümfoomi (ja mitte-Hodgkini lümfoomi) rakkudest.
- Immuunsuse kontrollpunkt PD-L1 või PD-L2 võib teile pakkuda MAB-d nimega pembrolizumab, mis on suunatud spetsiifiliselt immuunsüsteemi kontrollpunktile, muutes lümfoomi teie immuunsüsteemile nähtavamaks.
Hodgkini lümfoomi ravi
Hodgkini lümfoomi jaoks on saadaval palju erinevaid ravimeetodeid. Teie jaoks parim ravi sõltub paljudest teguritest, sealhulgas teie vanusest, üldisest tervislikust seisundist ning lümfoomi staadiumist ja astmest. Teie arst võtab arvesse ka kõiki muid haigusi, mis teil võivad olla, ja ravi, mida te nende jaoks saate.
Enne ravi alustamist tehakse teile rohkem analüüse "Algtaseme testid". Need testid tehakse selleks, et veenduda, et olete ravi talumiseks piisavalt hea, ja et teie arst saaks kogu ravi vältel jälgida, et ravi ei kahjustaks teie elundeid liiga palju. Teile tehtavad testid sõltuvad sellest, millist ravi te saate.
Kui olete oma lümfoomi varem ravinud, kaalub teie arst, kui hästi see teie puhul toimis ja kui halvad kõrvaltoimed teile olid. Teie arst saab seejärel pakkuda teile parimaid ravivõimalusi vastavalt teie individuaalsetele asjaoludele. Kui te pole kindel, miks arst niisuguse otsuse tegi, paluge tal seda teile selgitada – nad on valmis teid aitama.
Teile võidakse pakkuda ühte või mitut alltoodud ravitüüpi.
Toetusravi osutatakse raske haigusega patsientidele ja peredele. Toetusravi võib aidata patsientidel esineda vähem sümptomeid ja tegelikult paraneda kiiremini, pöörates tähelepanu nendele ravi aspektidele.
HL-i ravi võib mõjutada teie häid vererakke, mis võib põhjustada selle, et teil ei ole piisavalt terveid vererakke, et teie tervist hoida. Selle tulemusena võidakse teile pakkuda punaste vereliblede või trombotsüütide ülekannet, et parandada nende vereliblede taset. Kui teie valgevereliblede arv on liiga madal – või eeldatavasti langeb liiga väheks, võidakse teile pakkuda kõhuõõnde süstimist, mis aitab stimuleerida teie luuüdi neid rakke rohkem tootma. Samuti võite vajada antibiootikume, kui teil tekib infektsioon, kui teie valgeliblede arv on liiga madal, et aidata teil infektsioonide vastu võidelda.
Toetusravi võib hõlmata ka kohtumist erinevate spetsialistidega, kellel on kogemusi teie tervise muudes valdkondades, või tulevase ravi planeerimist, näiteks abistamist täiustatud raviplaani koostamisel, et kirjeldada teie soove teie tervishoiu osas tulevikus. Kui teil on sümptomid või kõrvaltoimed, mis ei parane, võidakse teile pakkuda konsultatsiooni palliatiivravi meeskonnaga, kes on spetsialistid selliste raskesti ravitavate sümptomite (nt valu ja iiveldus) juhtimisel, mida standardravi ei paranda. Need asjad on osa lümfoomi multidistsiplinaarsest ravist.
Kiiritusravi on vähiravi, mille käigus kasutatakse suuri kiiritusdoose lümfoomirakkude hävitamiseks ja kasvajate vähendamiseks. Enne kiiritamist peate läbima planeerimise. See seanss on oluline kiiritusterapeutidele, et planeerida, kuidas suunata kiirgust lümfoomile ja vältida tervete rakkude kahjustamist. Kiiritusravi kestab tavaliselt 2-4 nädalat. Selle aja jooksul peate iga päev (esmaspäevast reedeni) käima kiirituskeskuses ravil.
*Kui elate kiirituskeskusest kaugel ja vajate ravi ajal abi majutuskoha leidmisel, rääkige oma arsti või meditsiiniõega, milline abi teile on saadaval. Võite võtta ühendust ka oma osariigi vähinõukogu või leukeemiafondiga ja uurida, kas nad saavad aidata kuskil peatuda.
Teil võib olla neid ravimeid tablettidena ja/või vähikliinikus või haiglas tilguti (infusioonina) veeni (vereringe). Immunoteraapia ravimiga võib kombineerida mitut erinevat keemiaravi. Keemia tapab kiiresti kasvavaid rakke, nii et see võib mõjutada ka mõningaid teie häid rakke, mis kasvavad kiiresti, põhjustades kõrvaltoimeid.
Teil võib olla MAB infusioon vähikliinikus või haiglas. MAB-id kinnituvad lümfoomirakkudele ja meelitavad teisi haigusi, mis võitlevad valgete vereliblede ja valkude vastu vähi vastu, et teie enda immuunsüsteem saaks võidelda HL-i vastu.
MABS töötab ainult siis, kui teie lümfoomirakkudel on spetsiifilised valgud või markerid.
Immuunsuse kontrollpunkti inhibiitorid (ICI) on uuemat tüüpi monoklonaalsed antikehad (MAB) ja toimivad veidi teisiti kui teised MABS-id.
ICI-d töötavad siis, kui teie kasvajarakkudel tekivad neile "immuunsuse kontrollpunktid", mida tavaliselt leidub ainult teie tervetel rakkudel. Immuunsuse kontrollpunkt ütleb teie immuunsüsteemile, et rakk on terve ja normaalne, seega jätab teie immuunsüsteem selle rahule.
ICI-d blokeerivad immuunsüsteemi kontrollpunkti, nii et teie lümfoomirakud ei saa enam teeselda, et nad on terved ja normaalsed rakud. See võimaldab teie enda immuunsüsteemil tuvastada need vähkkasvajatena ja alustada nende vastu rünnakut.
Keemiaravi kombineerituna MAB-ga (näiteks rituksimab).
Võite neid võtta tableti või veeni infusioonina. Suukaudseid ravimeetodeid võib võtta kodus, kuigi mõned neist nõuavad lühikest haiglaravi. Kui teil on infusioon, võite seda teha päevakliinikus või haiglas. Sihtotstarbelised ravimeetodid kinnituvad lümfoomiraku külge ja blokeerivad signaale, mida see vajab kasvamiseks ja rohkemate rakkude tootmiseks. See peatab vähi kasvu ja põhjustab lümfoomirakkude suremise.
Tüvirakkude või luuüdi siirdamine tehakse selleks, et teie haige luuüdi asendada uute tüvirakkudega, mis võivad kasvada uuteks terveteks vererakkudeks. Luuüdi siirdamist tehakse tavaliselt ainult HL-ga lastele, samas kui tüvirakkude siirdamist tehakse mõlemale täiskasvanule.
Luuüdi siirdamisel eemaldatakse tüvirakud otse luuüdist, kus nagu tüviraku siirdamisel, eemaldatakse tüvirakud verest.
Tüvirakud võidakse eemaldada doonorilt või koguda teilt pärast keemiaravi.
Kui tüvirakud pärinevad doonorilt, nimetatakse seda an allogeensete tüvirakkude siirdamine.
Kui kogutakse teie enda tüvirakke, nimetatakse seda an autoloogsete tüvirakkude siirdamine.
Tüvirakke kogutakse protseduuriga, mida nimetatakse afereesiks. Teie (või teie doonor) ühendatakse afereesiaparaadiga ja teie veri eemaldatakse, tüvirakud eraldatakse ja kogutakse kotti ning seejärel tagastatakse teie ülejäänud veri teile.
Enne protseduuri saate suurtes annustes keemiaravi või kogu keha kiiritusravi, et tappa kõik teie lümfoomirakud. Kuid see suure annusega ravi tapab ka kõik teie luuüdi rakud. Nii et kogutud tüvirakud tagastatakse teile (siirdatakse). See juhtub peaaegu samamoodi nagu vereülekanne, tilguti kaudu teie veeni.

Ravi alustamine
Ravi alustamisel võib olla raske teada, milliseid küsimusi esitada. Kui sa ei tea, mida sa ei tea, kuidas sa tead, mida küsida?
Õige teabe omamine võib aidata teil end enesekindlamalt tunda ja teada, mida oodata. Samuti võib see aidata teil ette planeerida, mida võite vajada.
Oleme koostanud nimekirja küsimustest, mis võivad teile kasulikuks osutuda. Muidugi on igaühe olukord ainulaadne, nii et need küsimused ei hõlma kõike, kuid annavad hea alguse.
Klõpsake alloleval lingil, et laadida alla prinditav PDF-fail, mis sisaldab küsimusi oma arstile.
Küsimuste allalaadimiseks, et küsida oma arstilt, klõpsake siin
Esmakordset ravi alustamist nimetatakse esmavaliku raviks. Kui olete esmavaliku ravi lõpetanud, ei pruugi te enam ravi vajada, kuid mõned inimesed võivad vajada kohe rohkem ravi ja teised võivad jääda ravita mitu kuud või aastaid, enne kui nad vajavad täiendavat ravi.
Klassikalise Hodgkini lümfoomi esmavaliku ravi
Teie ravi tüüp sõltub:
- teie Hodgkini lümfoomi tüüp
- teie lümfoomi staadium ja aste
- teie vanus ja üldine tervislik seisund
- mis tahes muud haigused või ravimid, mida te võtate
- teie eelistus pärast vestlust oma arstiga oma võimaluste üle.
Allpool on kirjeldatud mõningaid levinumaid ravimeetodeid, mida võite esmakordsel ravi alustamisel vajada.
Kiiritusravi
Kiiritust võib anda koos keemiaraviga või eraldi.
Keemiaravi
Kui teil on vaja ravi alustada, võib teil olla rohkem kui üks ravim ja see võib hõlmata mitut erinevat tüüpi keemiaravi, monoklonaalset antikeha või immuunsüsteemi kontrollpunkti inhibiitorit. Kui teil on need ravid, tehakse neid tsüklitena. See tähendab, et teil on ravi, seejärel paus, seejärel uus raviring (tsükkel).
ABVD
ABVD on tavaline raviprotokoll, mida kasutatakse HL-iga inimestel. See on keemiaravi ravimite kombinatsioon, mida nimetatakse doksorubitsiiniks, bleomütsiiniks, vinblastiiniks ja dakarbasiiniks.
Eskaleeritud BEACOPP
Eskaleeritud BEACOPP on teine protokoll, mida kasutatakse mõnede HL-i põdevate inimeste jaoks. See on keemiaravi ravimite kombinatsioon, mida nimetatakse bleomütsiiniks, etoposiidiks, doksorubitsiiniks, tsüklofosfamiidiks, vinkristiiniks ja prokarbasiiniks. Teile antakse ka steroidravimit, mida nimetatakse prednisolooniks. Teile ei anta kõiki neid ravimeid ühel päeval, vaid saate neid 8 päeva jooksul. Teil on steroid 2 nädalat, seejärel paus ja siis algab järgmine tsükkel.
BrECADD
BrECADD-d võib kasutada, kui teil on kaugelearenenud Hodgkini lümfoom. See on andnud väga häid tulemusi, paljud inimesed on paranenud või taandunud pikaajalisele remissioonile. Protokoll sisaldab keemiaravi ja a konjugeeritud monoklonaalne antikeha nimetatakse Brentuksimabvedotiiniks. Vedotiin on brentuksimabi antikeha külge kinnitatud kemikaal ja on toksiline lümfoomirakkudele.
Selle protokolli keemiaravi ravimid hõlmavad etoposiidi, tsüklofosfamiidi, doksorubitsiini ja dakarbasiini. Teil on ka steroid nimega deksametasoon.
Ettevaatust
Kui teil on ravi koos bleomütsiin, võib olla soovitatav, et teil ei oleks tulevikus suure vooluhulgaga hapnikku. Suure vooluga hapnik on põhjustanud mõne bleomütsiini saanud inimese kopsudes armistumist.
Kui vajate edaspidi abi hingamisel, saate siiski ravi õhuga või muude alternatiividega. Mõnel juhul võib arst siiski pakkuda teile suure vooluhulga hapniku manustamist, kui kasu kaalub üles riskid. Siiski soovitame seda kui olete kunagi saanud bleomütsiinravi, teavitage sellest kõiki oma arsti ja õde.
Mõned haiglad võivad anda teile punase nimeriba ja nimetada hapnikku allergiaks. Oluline on teada, et see ei ole allergia, vaid meeldetuletus mitte anda teile maski või ninaotste kaudu hapnikku.
Kliinilised uuringud
Kliinilisi katseid tehakse alati palju ja kui vastate vajalikele kriteeriumidele, võite kliinilise uuringuga liituda. Küsige nende kohta oma arstilt. Kui soovite kliiniliste uuringute kohta lisateavet, vaadake meie lehte Kliiniliste uuringute veebilehe mõistmine siin
Teise rea ravi
Paljud inimesed paranevad esmavaliku raviga, kuid mõne jaoks ei pruugi esmavaliku ravi toimida nii hästi, kui loodeti. Seda nimetatakse "refraktaarseks" haiguseks. Teistel võib esmavaliku ravi tulemus olla hea, kuid kuude või aastate pärast võib HL uuesti tulla. Seda nimetatakse "retsidiiviks". Kui teil on ravile allumatu või retsidiveerunud HL, võite vajada uuesti ravi. Seda nimetatakse teise valiku raviks. Kui vajate teise valiku ravi, peate võib-olla uuesti läbi viima staadiumitestid, täpselt nagu enne esimest ravi alustamist.
Teise valiku ravi tüübid
Teise valiku ravi võib hõlmata:
- Suure annusega keemiaravi ja seejärel tüvirakkude siirdamine
- Erinevat tüüpi keemiaravi (nagu IGEV – prednisoloon, vinorelbiin, gemtsitabiin, ifosfamiid, mesna ja pegfilgrastiim)
- Monoklonaalne antikeha või immuunsüsteemi kontrollpunkti inhibiitor (nt brentuksimabvedotiin või pembrolizumab)
- Radioteraapia
- Või võite osaleda ka kliinilises uuringus – küsige selle kohta oma arstilt.
Mõnel väga harvadel juhtudel, kui Hodgkini lümfoom taastub, võib see olla muutnud selle välimust. Mõned Hodgkini lümfoomid võivad kordumisel areneda koos valguga CD20 rakupinnal, isegi kui te ei ekspresseerinud CD20 esmakordsel diagnoosimisel üle. Sel juhul võib ravi veidi muutuda, kuna Hodgkini lümfoom hakkab veidi rohkem sarnanema mitte-Hodgkini lümfoomiga. Kuid jällegi on see väga haruldane ja kui see teiega juhtub, saab arst teiega rääkida, kuidas seda kõige paremini ravida.
Kolmanda rea teraapia
Mõne inimese jaoks võib osutuda vajalikuks kolmas ja isegi neljas ravirida. See võib hõlmata ülaltoodud ravimeetodite kombinatsiooni. Teie arst saab teiega rääkida, millised on teie individuaalse olukorra jaoks parimad võimalused.
Lisateavet erinevate raviprotokollide kohta saate vaadata aadressilt eviQ siin.
KLIINILISTES UURINGUTES
Kliinilised uuringud on oluline protsess uute ravimite või ravimite kombinatsioonide leidmiseks, et parandada tulevikus Hodgkini lümfoomiga inimeste ravi. Samuti võivad nad pakkuda teile võimalust proovida uut ravimit, ravimite kombinatsiooni või muid ravimeetodeid, mida te ei saa väljaspool uuringut. Mõnedes Hodgkini lümfoomi kliinilistes uuringutes vaadeldakse CAR-T-rakuteraapiat, et näha, kas see võib olla efektiivne HL-ga inimestele.
HL-i ravi võib pärast ravi kuude kuni aastate jooksul jätta püsivaid kõrvaltoimeid või kroonilisi tervisehäireid. Mõnede kliiniliste uuringute teised eesmärgid on uurida, kuidas saaksime neid hilinenud mõjusid ja muid ravi kõrvalmõjusid vähendada.
Kui olete huvitatud kliinilises uuringus osalemisest, küsige oma arstilt, millistesse kliinilistesse uuringutesse olete sobilik. Samuti saate lugeda meie teabelehte „Kliiniliste uuringute mõistmine”, kus on loetletud ka veebisaidid, mida saate kliinilise uuringu leidmiseks külastada. Klõpsake siin linkida meie teabelehele.
Ravi sagedased kõrvaltoimed
HL-i ravist võib saada palju erinevaid kõrvaltoimeid. Enne ravi alustamist peab teie arst või õde selgitama kõiki eeldatavaid kõrvaltoimeid, mida VÕIB kogeda. Te ei pruugi neid kõiki saada, kuid on oluline teada, millele tähelepanu pöörata ja millal oma arstiga ühendust võtta. Veenduge, et teil oleks kontaktandmed selle kohta, kellega peaksite ühendust võtma, kui tunnete end keset ööd hästi või nädalavahetusel, kui teie arst ei pruugi olla kättesaadav.
Üks ravi kõige levinumaid kõrvaltoimeid on teie verepildi muutused. Allpool on tabel, mis kirjeldab, millised vererakud võivad olla mõjutatud ja kuidas see võib teid mõjutada.
HL-ravi mõjutatud vererakud
valged verelibled | punased verelibled | Trombotsüüdid (ka vererakud) | |
Meditsiiniline nimi | Neutrofiilid ja lümfotsüüdid | Erütrotsüüdid | Trombotsüüdid |
Mida nad teevad? | Võitle infektsiooniga | Kandke hapnikku | Peatage verejooks |
Mida nimetatakse puudujäägiks? | Neutropeenia ja lümfopeenia | Aneemia | Trombotsütopeenia |
Kuidas see mu keha mõjutab? | Te saate rohkem infektsioone ja teil võib olla raskusi neist vabanemisega isegi antibiootikumide võtmisega. | Teil võib olla kahvatu nahk, tunda väsimust, hingeldust, külma ja peapööritust. | Teil võivad tekkida kergesti verevalumid või verejooks, mis ei lõpe kiiresti pärast lõikust. |
Mida teeb minu ravimeeskond selle parandamiseks? | Lükka lümfoomi ravi edasi. Võib süstida teile kõhtu ravimit, mis stimuleerib teie luuüdi tootma uusi valgeid vereliblesid. Kui teil on infektsioon, andke teile suukaudseid või intravenoosseid antibiootikume. | Lükka lümfoomi ravi edasi. Kui teie rakkude arv on liiga madal, tehke teile punaliblede vereülekanne. | Lükka lümfoomi ravi edasi. Tehke teile trombotsüütide ülekanne, kui teie rakkude arv on liiga madal. |
Muud HL-i ravi tavalised kõrvaltoimed
Allpool on loetelu muudest HL-ravi levinud kõrvaltoimetest. Oluline on märkida, et nüüd põhjustavad kõik ravimeetodid neid sümptomeid ja te peaksite oma arsti või meditsiiniõega rääkima, millised kõrvaltoimed võivad teie individuaalset ravi põhjustada.
- Kõhuvalu (iiveldus) ja oksendamine.
- Suuvalu (mukosiit) ja asjade maitse muutumine.
- Sooleprobleemid, nagu kõhukinnisus või kõhulahtisus (kõva või vesine kaka).
- Väsimus või energiapuudus, mis pärast puhkust või und ei parane (väsimus).
- Lihaste (müalgia) ja liigeste (artralgia) valud.
- Juuste väljalangemine ja hõrenemine (alopeetsia) – ainult mõne raviga.
- Meele udusus ja raskused asjade meeldejätmisel (kemoaju).
- Muutunud aisting teie kätes ja jalgades, nagu kipitus, torkimine või valu (neuropaatia).
- Viljakuse vähenemine või varajane menopaus (elumuutus).
Hodgkini lümfoomi prognoos ja mis juhtub, kui ravi lõpeb
Prognoos on termin, mida kasutatakse teie haiguse tõenäolise kulgemise kirjeldamiseks, kuidas see reageerib ravile ning kuidas teil läheb ravi ajal ja pärast seda.
Teie prognoosi mõjutavad paljud tegurid ja prognoosi kohta ei ole võimalik üldist seisukohta anda. Siiski allub Hodgkini lümfoom sageli ravile väga hästi ja paljusid selle vähiga patsiente saab ravida – see tähendab, et pärast ravi pole teie kehas märke Hodgkini lümfoomist.
Tegurid, mis võivad prognoosi mõjutada
Mõned tegurid, mis võivad teie prognoosi mõjutada, on järgmised:
- Teie vanus ja üldine tervislik seisund diagnoosimise ajal.
- Kuidas te ravile reageerite.
- Mis siis, kui teil on geneetilisi mutatsioone.
- Hodgkini lümfoomi alatüüp, mis teil on.
Kui soovite oma prognoosi kohta rohkem teada, pidage nõu oma eriarsti hematoloogi või onkoloogiga. Nad oskavad teile selgitada teie riskitegureid ja prognoosi.
 Hodgkini lümfoom (HL) on kiiresti arenev (agressiivne) verevähk, mis mõjutab nii täiskasvanuid kui ka lapsi. See mõjutab teatud tüüpi valgeid vereliblesid, mida nimetatakse B-raku lümfotsüüdid, mis on osa teie immuunsüsteemist.
Hodgkini lümfoom (HL) on kiiresti arenev (agressiivne) verevähk, mis mõjutab nii täiskasvanuid kui ka lapsi. See mõjutab teatud tüüpi valgeid vereliblesid, mida nimetatakse B-raku lümfotsüüdid, mis on osa teie immuunsüsteemist.