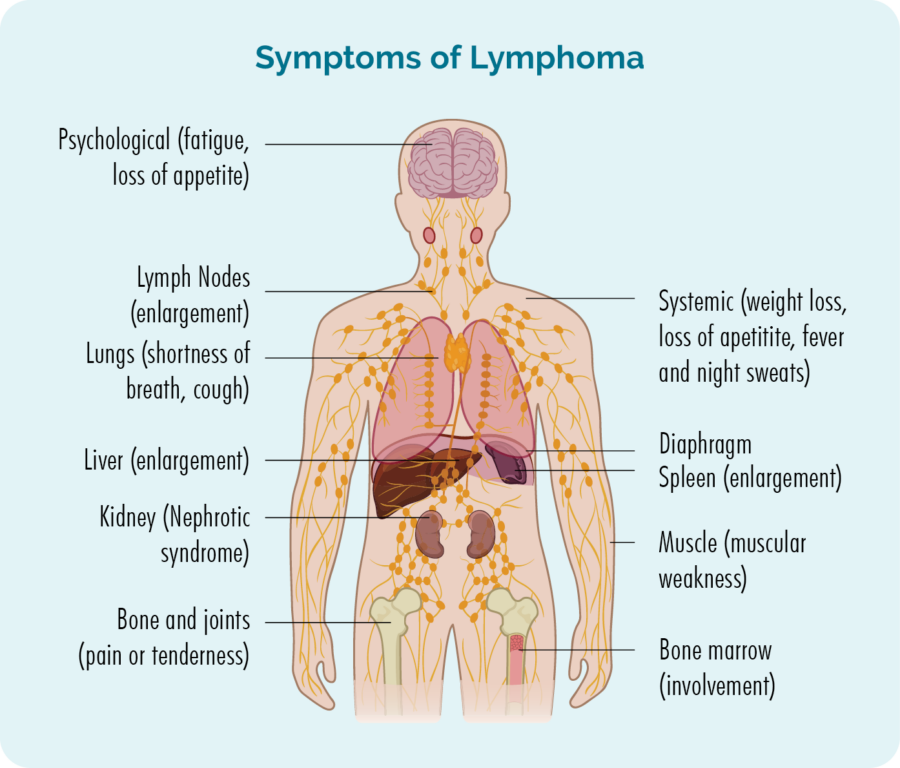
Ülevaade naha (naha) lümfoomist
Lümfoom on teatud tüüpi vähk, mis saab alguse valgetest verelibledest, mida nimetatakse lümfotsüütideks. Need vererakud elavad tavaliselt meie lümfisüsteemis, kuid on võimelised liikuma igasse kehaossa. Need on meie immuunsüsteemi olulised rakud, mis võitlevad infektsioonide ja haigustega ning aitavad teistel immuunrakkudel tõhusamalt töötada.
Lümfotsüütide kohta
Meil on erinevat tüüpi lümfotsüüte, millest peamised rühmad on B-raku lümfotsüüdid ja T-raku lümfotsüüdid. Nii B- kui ka T-raku lümfotsüütidel on spetsiifiline funktsioon, millel on "immunoloogiline mälu". See tähendab, et kui meil on infektsioon, haigus või kui mõned meie rakud on kahjustatud (või muteerunud), uurivad meie lümfotsüüdid neid rakke ja loovad spetsiaalsed "mälu B- või T-rakud".
Need mälurakud säilitavad kogu teabe selle kohta, kuidas infektsiooniga võidelda või kahjustatud rakke parandada, kui sama infektsioon või kahjustus kordub. Nii saavad nad järgmisel korral rakke palju kiiremini ja tõhusamalt hävitada või parandada.
- B-rakulised lümfotsüüdid toodavad ka antikehi (immunoglobuliine), mis aitavad võidelda infektsioonidega.
- T-rakud aitavad reguleerida meie immuunvastuseid nii, et meie immuunsüsteem võitleb tõhusalt infektsioonidega, kuid aitavad ka peatada immuunvastuse, kui infektsioon on kadunud.
Lümfotsüüdid võivad muutuda vähirakkudeks
Naha lümfoomid tekivad siis, kui teie nahale liikuvad B-rakud või T-rakud muutuvad vähkkasvajaks. Vähkkasvaja lümfoomirakud jagunevad ja kasvavad kontrollimatult või ei sure siis, kui peaksid.
Nii täiskasvanud kui ka lapsed võivad haigestuda naha lümfoomidesse ja enamikul naha lümfoomiga inimestel on vähi T-rakud. Ainult umbes viiel inimesel 5-st naha lümfoomiga inimesest on B-rakuline lümfoom.
Naha lümfoomid jagunevad ka:
- Laisk - Indolentsed lümfoomid kasvavad aeglaselt ja läbivad sageli etappe, kus nad magavad, põhjustades teile kahju. Kui teil on loid nahalümfoom, ei pruugi te ravi vajada, kuigi mõned inimesed seda vajavad. Enamik indolentseid lümfoome ei levi teistesse kehaosadesse, kuigi mõned võivad katta erinevaid nahapiirkondi. Aja jooksul võivad mõned indolentsed lümfoomid areneda staadiumis, mis tähendab, et need levivad teie keha teistesse osadesse, kuid enamiku nahalümfoomide puhul on see haruldane.
- Agressiivne – Agressiivsed lümfoomid on kiiresti kasvavad lümfoomid, mis võivad kiiresti areneda ja levida teistesse kehaosadesse. Kui teil on agressiivne nahalümfoom, peate kohe pärast haiguse diagnoosimist alustama ravi.
Naha lümfoomi sümptomid
Indolentne naha lümfoom
Kui teil on loid lümfoom, ei pruugi teil olla märgatavaid sümptomeid. Kuna indolentsed lümfoomid kasvavad aeglaselt, arenevad need välja paljude aastate jooksul, mistõttu võib lööve või nahakahjustus jääda märkamatuks. Kui teil tekivad sümptomid, võivad need hõlmata:
- lööve, mis ei kao
- sügelevad või valulikud nahapiirkonnad
- lamedad, punakad, ketendavad nahalaigud
- haavandid, mis võivad praguneda ja veritseda ega parane ootuspäraselt
- üldine punetus suurtel nahapiirkondadel
- üks või mitu tükki teie nahal
- Kui teil on tumedam nahk, võivad teil olla nahapiirkonnad, mis on teistest heledamad (mitte punetavad).
Laigud, paapulid, naastud ja kasvajad – mis vahet on?
Naha lümfoomide kahjustused võivad olla üldistatud lööve või neid võib nimetada laigudeks, paapuliteks, naastudeks või kasvajateks.
Paikade – on tavaliselt lamedad nahapiirkonnad, mis erinevad seda ümbritsevast nahast. Need võivad olla siledad või ketendavad ja näevad välja nagu üldine lööve.
Papules – on väikesed, tugevad kõrgenenud nahapiirkonnad ja võivad tunduda kõva vistrikuna.
Naastud – on kõvastunud nahapiirkonnad, mis on sageli veidi kõrgemad, paksemad nahapiirkonnad, mis on sageli ketendavad. Naastud võib sageli segi ajada ekseemi või psoriaasiga.
Kasvajad – on kõrgenenud punnid, tükid või sõlmed, mis mõnikord võivad muutuda haavanditeks, mis ei parane.
Agressiivne ja kaugelearenenud naha lümfoom
Kui teil on agressiivne või kaugelearenenud nahalümfoom, võib teil esineda mõni ülaltoodud sümptomitest, kuid teil võib esineda ka muid sümptomeid. Need võivad hõlmata järgmist:
- Tursunud lümfisõlmed, mida võite näha või tunda nahaaluse tükina – tavaliselt on need kaelas, kaenlaaluses või kubemes.
- Väsimus, mis on äärmine väsimus, mis ei parane puhkuse ega magamisega.
- Ebatavaline verejooks või verevalumid.
- Infektsioonid, mis tulevad tagasi või ei kao.
- Õhupuudus.
- B-sümptomid.

Kuidas naha lümfoomi diagnoositakse?
Naha lümfoomi diagnoosimiseks vajate biopsiat või mitut biopsiat. Teie biopsia tüüp sõltub teie lööbe või kahjustuste tüübist, nende asukohast teie kehal ja nende suurusest. See sõltub ka sellest, kas mõjutatud on ainult teie nahk või kui lümfoom on levinud teie keha teistesse osadesse, nagu lümfisõlmed, elundid, veri või luuüdi. Mõned biopsia tüübid, mida võidakse teile soovitada, on loetletud allpool.
Naha biopsia
Naha biopsia on see, kui teie lööbe või kahjustuse proov eemaldatakse ja saadetakse patoloogiasse testimiseks. Mõnel juhul, kui teil on üks kahjustus, võib kogu kahjustuse eemaldada. Nahabiopsia läbiviimiseks on erinevaid viise ja teie arst saab teiega rääkida, milline on teie olukorrale sobiv nahabiopsia.
Lümfisõlmede biopsia
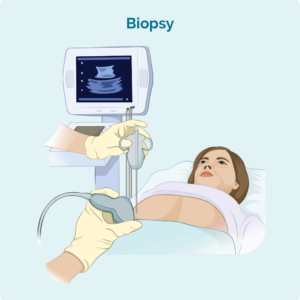
Kui teil on paistes lümfisõlmed, mida on näha või tunda või mis on skaneerimisel ilmnenud, võidakse teile teha biopsia, et näha, kas lümfoom on levinud teie lümfisõlmedesse. Lümfoomi diagnoosimiseks kasutatakse kahte peamist lümfisõlmede biopsia tüüpi.
Nende hulka kuuluvad:
Tuuma nõela biopsia – kui nõelaga võetakse teie kahjustatud lümfisõlmest proov. Teile antakse piirkonna tuimestamiseks lokaalanesteetikum, et te ei tunneks selle protseduuri ajal valu. Mõnel juhul võib arst või radioloog kasutada ultraheli, et suunata nõel biopsia jaoks õigesse kohta.
Ekstsisiooniline biopsia – ekstsisioonibiopsiaga saate tõenäoliselt üldanesteesia, nii et magate protseduuri läbi. Kogu lümfisõlm või kahjustus eemaldatakse ja ekstsisioonibiopsia ajal, nii et kogu sõlme või kahjustust saab patoloogias kontrollida lümfoomi nähtude suhtes. Tõenäoliselt on teil ärgates paar õmblust ja side. Teie õde saab teiega rääkida, kuidas haava eest hoolitseda ja millal/kas teil on vaja õmblused eemaldada.
Indolentse naha T-rakulise lümfoomi alatüübid
Mycosis Fungoides on indolentse naha T-rakulise lümfoomi kõige levinum alatüüp. Tavaliselt mõjutab see vanemaid täiskasvanuid ja mehi veidi sagedamini kui naisi, kuid MF võib tekkida ka lastel. Lastel mõjutab see võrdselt poisse ja tüdrukuid ning seda diagnoositakse tavaliselt umbes 10-aastaselt.
MF mõjutab tavaliselt ainult teie nahka, kuid umbes 1 inimesel 10-st võib olla agressiivsem MF, mis võib levida teie lümfisõlmedesse, verre ja siseorganitesse. Kui teil on agressiivne MF, vajate ravi, mis on sarnane muu agressiivse naha T-rakulise lümfoomi raviga.
Primaarne naha ALCL on loid (aeglaselt kasvav) lümfoom, mis saab alguse teie naha kihtide T-rakkudest.
Seda tüüpi lümfoomi nimetatakse mõnikord naha lümfoomi alatüübiks ja mõnikord ka lümfoomi alamtüübiks Anaplastiline suurrakuline lümfoom (ALCL). Erinevate klassifikatsioonide põhjuseks on see, et lümfoomirakkudel on sarnased omadused teiste ALCL-i tüüpidega, näiteks väga suured rakud, mis näevad välja väga erinevad teie tavalistest T-rakkudest. Kuid see mõjutab tavaliselt ainult teie nahka ja kasvab väga aeglaselt.
Erinevalt naha lümfoomi ja ALCL-i agressiivsetest alatüüpidest ei pruugi te vajada PcALCL-i ravi. Võite elada PcALCL-iga kogu oma ülejäänud elu, kuid on oluline teada, et saate sellega hästi elada ja sellel ei pruugi olla teie tervisele negatiivset mõju. Tavaliselt mõjutab see ainult teie nahka ja väga harva levib mööda nahka teistesse kehaosadesse.
PcALCL algab tavaliselt nahalööbe või tükkidega, mis võivad olla sügelev või valulik, kuid ei pruugi ka teile ebamugavust tekitada. Mõnikord võib see olla pigem haavand, mis ei parane nii, nagu võiks oodata. Mis tahes PcALCL-i ravi võib tõenäoliselt leevendada sügelust või valu või parandada lümfoomi välimust, mitte ravida lümfoomi ennast. Kui aga PcALCL mõjutab ainult väga väikest nahapiirkonda, võib selle eemaldada operatsiooni või kiiritusravi abil.
PcALCL esineb sagedamini 50–60-aastastel inimestel, kuid see võib mõjutada igas vanuses inimesi, sealhulgas lapsi.
SPTCL võib esineda nii lastel kui ka täiskasvanutel, kuid on sagedamini täiskasvanutel, keskmine vanus diagnoosimisel on 36 aastat. Seda nimetatakse selliseks, kuna see näeb välja nagu teine haigus, mida nimetatakse pannikuliitiks, mis tekib siis, kui nahaalune rasvkude muutub põletikuliseks, põhjustades tükkide tekkimist. Ligikaudu igal viiendal SPTCL-iga inimesel on olemasolev autoimmuunhaigus, mis põhjustab teie immuunsüsteemi rünnakut teie kehale.
SPTCL tekib siis, kui vähi T-rakud liiguvad teie naha ja rasvkoe sügavamatesse kihtidesse ja jäävad nendesse, põhjustades naha alla tükid, mida näete või tunnete. Võite isegi märgata mõnda naastu oma nahal. Enamik kahjustusi on umbes 2 cm suurused või vähem.
Muud kõrvaltoimed, mis teil SPTCL-iga võivad tekkida, on järgmised:
- verehüübed või ebatavaline verejooks
- külmavärinad
- hemofagotsüütiline lümfohistiotsütoos – seisund, mille korral teil on liiga palju aktiveeritud immuunrakke, mis kahjustavad teie luuüdi, terveid vererakke ja elundeid
- Suurenenud maks ja/või põrn.
Lümfomatoidne papuloos (LyP) võib mõjutada lapsi ja täiskasvanuid. See ei ole vähk, seega ei ole see ametlikult lümfoomi tüüp. Siiski peetakse seda naha T-rakulise lümfoomi (nt Mycosis Fungoides või primaarne naha anaplastiline suurrakuline lümfoom) eelkäijaks ja harvemini. Hodgkini lümfoom. Kui teil on see haigusseisund diagnoositud, ei pruugi te vajada ravi, kuid teie arst jälgib teid hoolikamalt LyP vähkkasvajaks muutumise nähtude suhtes.
See on teie nahka mõjutav seisund, mille puhul võivad nahale tulla ja minna tükid. Kahjustused võivad alata väikestena ja kasvada suuremaks. Nad võivad praguneda ja veritseda enne kuivamist ja ilma meditsiinilise sekkumiseta kadumist. Kahjustuste kadumiseks võib kuluda kuni 2 kuud. Siiski, kui need põhjustavad valu või sügelust või muid ebamugavaid sümptomeid, võite saada ravi nende sümptomite leevendamiseks.
Kui teil tekivad sageli sellised lööbed või kahjustused, pöörduge biopsia saamiseks arsti poole.
Indolentse B-rakulise naha lümfoomi alatüübid
Primaarne naha folliikulikeskuse lümfoom (pcFCL) on loid (aeglase kasvuga) B-rakuline lümfoom. See on levinud läänemaailmas ja mõjutab vanemaid patsiente, kelle keskmine vanus diagnoosimisel on 60 aastat.
See on naha B-rakulise lümfoomi kõige levinum alatüüp. Tavaliselt on see loid (aeglase kasvuga) ja areneb kuude või isegi aastate jooksul. Tavaliselt ilmneb see konarlike punakate või pruunikate kahjustuste või kasvajatena teie pea, kaela, rindkere või kõhu nahal. Paljud inimesed ei vaja kunagi pcFCL-i ravi, kuid kui teil on ebamugavad sümptomid või selle välimus häirib teid, võidakse teile pakkuda ravi lümfoomi sümptomite või välimuse parandamiseks.
Primaarne naha marginaalse tsooni lümfoom (pcMZL) on teine kõige levinum B-rakuliste nahalümfoomide alatüüp ja mõjutab mehi kaks korda sagedamini kui naisi, kuid see võib esineda ka lastel. Seda esineb sagedamini vanematel üle 55-aastastel inimestel ja inimestel, kellel on varem olnud Lyme'i tõve infektsioon.
Nahamuutused võivad tekkida ühes kohas või mitmes kohas keha ümber. Sagedamini algab see kätelt, rinnalt või seljalt roosade, punaste või lillade laikude või tükkidena.
Need muutused toimuvad pika aja jooksul, mistõttu ei pruugi need olla eriti märgatavad. Te ei pruugi pcMZL-i ravi vajada, kuid ravi võidakse pakkuda, kui teil on muret tekitavad sümptomid.
See on väga haruldane CBCL-i alatüüp, mida leidub immuunpuudulikkusega patsientidel, kellel on olnud Epsteini-Barri viirus – näärmepalavikku põhjustav viirus.
Tõenäoliselt on teie nahal või seedetraktis või suus ainult üks haavand. Enamik inimesi ei vaja selle CBCL-i alatüübi ravi. Kui aga võtate immunosupressiivseid ravimeid, võib teie arst annuse üle vaadata, et teie immuunsüsteem saaks veidi taastuda.
Harvadel juhtudel võite vajada ravi monoklonaalsete antikehade või viirusevastaste ravimitega.
Agressiivse lümfoomi alatüübid
Sezary sündroomi nimetatakse selliseks, kuna vähi T-rakke nimetatakse Sezary rakkudeks.
See on kõige agressiivsem naha T-rakuline lümfoom (CTCL) ja erinevalt teistest CTCL tüüpidest ei leidu lümfoomi (Sezary) rakke mitte ainult teie nahakihtides, vaid ka teie veres ja luuüdis. Need võivad levida ka teie lümfisõlmedesse ja muudesse organitesse.
Sezary sündroom võib mõjutada kõiki, kuid see on veidi tavalisem üle 60-aastastel meestel.
Sezary sündroomiga võivad tekkida järgmised sümptomid:
- B-sümptomid
- tugev sügelus
- paistes lümfisõlmed
- paistes maks ja / või põrn
- naha paksenemine peopesadel või jalataldadel
- sõrmede ja varbaküünte paksenemine
- juuste väljalangemine
- silmalau rippumine (seda nimetatakse ektroopiooniks).
Sezary rakkude kiire kasvu tõttu võite hästi reageerida keemiaravile, mis toimib kiiresti kasvavate rakkude hävitamise teel. Retsidiiv on Sezary sündroomiga siiski tavaline, mis tähendab, et isegi pärast head ravivastust on tõenäoline, et haigus taastub ja vajab rohkem ravi.
See on väga haruldane ja agressiivne T-rakuline lümfoom, mille tagajärjel tekivad nahal kiiresti üle kogu keha mitmed nahakahjustused. Kahjustused võivad olla paapulid, sõlmed või kasvajad, mis võivad haavanduda ja ilmneda lahtiste haavanditena. Mõned neist võivad välja näha nagu naastud või plaastrid ja mõned võivad veritseda.
Muud sümptomid võivad hõlmata:
- B-sümptomid
- Isutus
- väsimus
- kõhulahtisus
- oksendamine
- paistes lümfisõlmed
- suurenenud maks või põrn.
Agressiivse olemuse tõttu võib PCAETL levida teie kehapiirkondadesse, sealhulgas lümfisõlmedesse ja muudesse organitesse.
Pärast diagnoosimist vajate kiiresti keemiaravi.
Esmane naha (naha) difuusne suur B-rakk lümfoom on haruldane lümfoomi alatüüp, mis mõjutab vähem kui ühte 1-st NHL-i põdevast inimesest.
See on vähem levinud kui teised naha B-rakuliste lümfoomide alatüübid. See esineb sagedamini naistel kui meestel ja kipub olema agressiivne või kiiresti kasvav. Mis tähendab, et lisaks nahale võib see kiiresti levida ka teistesse kehaosadesse, sealhulgas lümfisõlmedesse ja muudesse organitesse.
See võib areneda nädalate kuni kuude jooksul ja see mõjutab tavaliselt umbes 75-aastaseid vanemaid inimesi. See algab sageli teie jalgadest (jala tüüpi) ühe või mitme kahjustusena/kasvajana, kuid võib kasvada ka kätele ja torsole (rinnal, seljal ja kõhul).
Seda nimetatakse primaarseks naha difuusseks suureks B-rakuliseks lümfoomiks, sest kuigi see saab alguse teie nahakihtide B-rakkudest, on lümfoomirakud sarnased difuusse suure B-rakulise lümfoomi (DLBCL) teiste alatüüpidega. Sel põhjusel ravitakse seda naha B-rakulise lümfoomi alatüüpi sageli sarnaselt teiste DLBCL-i alatüüpidega. DLBCL-i kohta lisateabe saamiseks klõpsake siin.
Naha lümfoomi staadium
Kui on kinnitatud, et teil on naha lümfoom, peate tegema rohkem teste, et näha, kas lümfoom on levinud teie keha teistesse osadesse.
Füüsiline läbivaatus
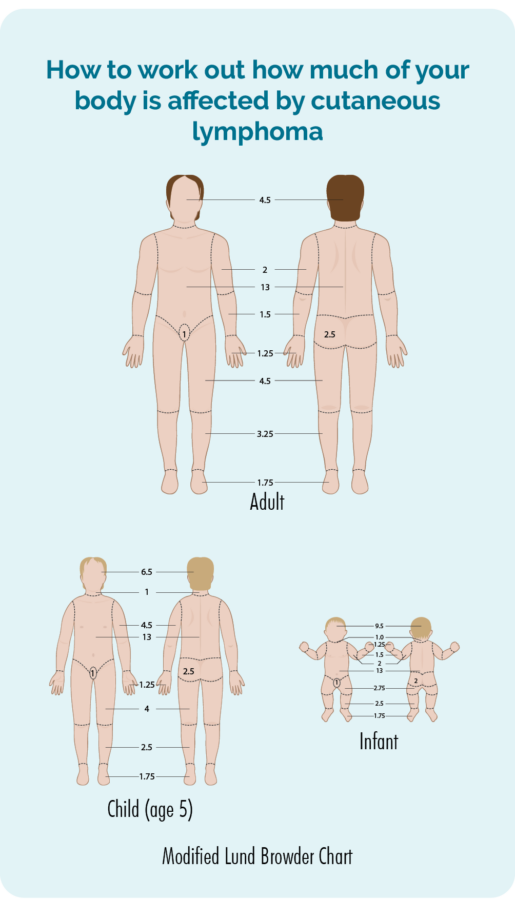
Teie arst teeb füüsilise läbivaatuse ja kontrollib kogu teie keha nahka, et näha, kui suurt osa teie nahast lümfoom mõjutab. Nad võivad küsida teie nõusolekut fotode tegemiseks, et neil oleks enne ravi alustamist andmed selle kohta, kuidas see välja nägi. Seejärel kasutavad nad neid, et kontrollida, kas ravi on paranenud. Nõusolek on teie valik, teil ei pea olema fotosid, kui te ei tunne end sellega mugavalt, kuid nõusoleku andmisel peate allkirjastama nõusolekuvormi.
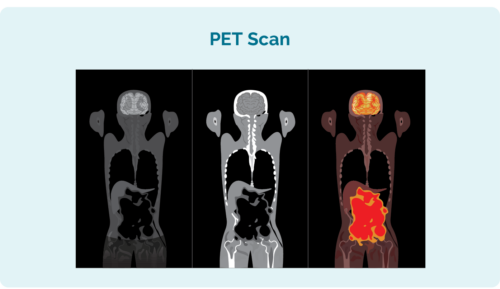 Positronemissioontomograafia (PET) skaneerimine
Positronemissioontomograafia (PET) skaneerimine
PET-skaneerimine on kogu teie keha skaneerimine. Seda tehakse haigla spetsiaalses osakonnas, mida nimetatakse "tuumameditsiiniks" ja teile süstitakse radioaktiivset ravimit, mida lümfoomirakud absorbeerivad. Skaneerimisel süttivad lümfoomiga piirkonnad, et näidata lümfoomi asukohta ning selle suurust ja kuju.
Kompuutertomograafia (CT) skaneerimine
CT-skaneerimine on spetsiaalne röntgenikiirgus, mis teeb teie keha sisemusest kolmemõõtmelisi pilte. Tavaliselt kulub teie kehapiirkonna, näiteks rindkere, kõhu või vaagna skaneerimine. Need pildid võivad näidata, kas teil on sügaval keha sees paistes lümfisõlmed või piirkonnad, mis näevad välja vähkkasvajad.

Luuüdi biopsia
Enamik naha lümfoomiga inimesi ei vaja luuüdi biopsiat. Kui teil on aga agressiivne alatüüp, võib teil vaja minna, et kontrollida, kas lümfoom on levinud teie luuüdi.
Luuüdi biopsia ajal võetakse kahte tüüpi biopsiaid:
- Luuüdi aspiraat (BMA): see test võtab väikese koguse luuüdi ruumis leiduvat vedelikku
- Luuüdi aspiraattrefiin (BMAT): selle testiga võetakse luuüdi koest väike proov
TNM/B staadiumisüsteem naha lümfoomi jaoks
Naha lümfoomi staadiumis kasutatakse süsteemi nimega TNM. Kui teil on MF või SS, lisatakse lisatäht – TNMB.
T = suurus Tvõi kui suurt osa teie kehast lümfoom mõjutab.
N = lümf Nkaasatud oodid – kontrollib, kas lümfoom on jõudnud teie lümfisõlmedesse ja kui paljudes lümfisõlmedes on lümfoom.
M = Metastaas – kontrollib, kas ja kui kaugele on lümfoom teie kehas levinud.
B = Blood – (ainult MF või SS) kontrollib, kui palju lümfoomi on teie veres ja luuüdis.
TNM/B naha lümfoomi staadium |
||
Naha lümfoom |
Ainult Mycosis fungoides (MF) või Sezary sündroom (SS). |
|
TKasvajavõi nahamõjutatud |
T1 – teil on ainult üks kahjustus.T2 - teil on rohkem kui üks nahakahjustus, kuid kahjustused asuvad ühes piirkonnas või kahes lähedases piirkonnas sinu keha.T3 - teil on kahjustusi paljudes kehapiirkondades. |
T1 – kahjustatud on vähem kui 10% teie nahast.T2 – kahjustatud on rohkem kui 10% teie nahast.T3 - teil on üks või mitu kasvajat, mis on suuremad kui 1 cm.T4 - teil on erüteem (punetus), mis katab rohkem kui 80% teie kehast. |
NLümfSõlmed |
N0 - teie lümfisõlmed normaalsed paista.N1 – kaasatud on üks lümfisõlmede rühm.N2 - kahjustatud on kaks või enam lümfisõlmede rühma teie kaelal, rangluu kohal, kaenlaalustes, kubemes või põlvedes.N3 - haaratud on lümfisõlmed rinnus või nende läheduses, kopsudes ja hingamisteedes, suurtes veresoontes (aordis) või puusades. |
N0 - Teie lümfisõlmed on normaalsed.N1 - teil on ebanormaalsed lümfisõlmed koos madalate muutustega.N2 - teil on ebanormaalsed lümfisõlmed koos tugevate muutustega.Nx - teil on ebanormaalsed lümfisõlmed, kuid aste pole teada. |
Mmetastaas(levik) |
M0 - ükski teie lümfisõlmedest ei ole kahjustatud.M1 - lümfoom on levinud teie lümfisõlmedesse väljaspool teie nahka. |
M0 – kaasatud ei ole ükski teie siseorgan, nagu kopsud, maks, neerud, aju.M1 - lümfoom on levinud ühte või mitmesse teie siseorganisse. |
BVeri |
N / A |
B0 - vähem kui 5% (5 100-st) vähi lümfotsüüdid teie veres.Neid vähirakke teie veres nimetatakse Sezary rakkudeks.B1 - Rohkem kui 5% teie vere lümfotsüütidest on Sezary rakud.B2 - Rohkem kui 1000 Sezary rakku väga väikeses koguses (1 mikroliitris) teie veres. |
Teie arst võib teie lümfoomirakkude kirjeldamiseks kasutada muid tähti, nagu "a" või "b". Need võivad viidata teie lümfoomi suurusele, rakkude välimusele ja sellele, kas need kõik on pärit ühest ebanormaalsest rakust (kloonid) või mitmest ebanormaalsest rakust.Paluge oma arstil selgitada teie individuaalset staadiumi ja klassi ning mida see teie ravi jaoks tähendab. |
||
Indolentse nahalümfoomi ravi
Enamikku indolentseid lümfoome ei saa sellest hoolimata veel välja ravida, paljud indolentse nahalümfoomiga inimesed ei vaja kunagi ravi.
Indolentsed nahalümfoomid ei ole tavaliselt teie tervisele kahjulikud, nii et teie ravi on pigem sümptomite leevendamine kui haiguse ravimine.
Mõned sümptomid, mis võivad ravist kasu saada, on järgmised:
- valu
- sügelus
- haavad või haavandid, mis jätkavad verejooksu
- piinlikkus või ärevus seoses lümfoomi väljanägemisega.
Ravi tüübid võivad hõlmata järgmist.
Lokaalne või nahale suunatud ravi.
Kohalikud ravimeetodid on kreemid, mida hõõrutakse lümfoomi piirkonda, samas kui nahale suunatud ravi võib hõlmata kiiritusravi või fototeraapiat. Allpool on ülevaade mõnest teile pakutavast ravist.
Kortikosteroidid – on mürgised lümfoomirakkudele ja aitavad neid hävitada. Samuti võivad need vähendada põletikku ja aidata parandada selliseid sümptomeid nagu sügelus.
Retinoidid – on A-vitamiiniga väga sarnased ravimid. Need võivad aidata vähendada põletikku ja reguleerida naharakkude kasvu. Neid kasutatakse harvemini, kuid need on abiks teatud tüüpi nahalümfoomide puhul.
Fototeraapia - on teatud tüüpi ravi, mis kasutab spetsiaalseid valgusteid (sageli UV-kiirgust) teie nahapiirkondadele, mida mõjutab lümfoom. UV segab rakkude kasvuprotsessi ning kasvuprotsessi kahjustades hävib lümfoom.
Radioteraapia – kasutab röntgenikiirgust, et kahjustada raku DNA-d (raku geneetiline materjal), mis muudab lümfoomi paranemise võimatuks. See põhjustab raku surma. Tavaliselt kulub pärast kiiritusravi algust paar päeva või isegi nädalat, enne kui rakud surevad. See toime võib kesta mitu kuud, mis tähendab, et vähktõve lümfoomirakud ravitavas piirkonnas võivad hävida isegi kuid pärast ravi lõppu.
Mõnel juhul võidakse teile teha operatsioon kas kohaliku või üldanesteesia all, et eemaldada kogu lümfoomist kahjustatud nahapiirkond. See on tõenäolisem, kui teil on üks kahjustus või mitu väiksemat kahjustust. Seda kasutatakse sagedamini lümfoomi diagnoosimise protsessi osana, mitte aga ravina.
Süsteemsed ravimeetodid
Kui teil on palju lümfoomist mõjutatud kehapiirkondi, võite saada kasu süsteemsest ravist, nagu keemiaravi, immunoteraapia või sihtravi. Neid kirjeldatakse üksikasjalikumalt järgmises jaotises – Agressiivse nahalümfoomi ravi.
Agressiivse või kaugelearenenud nahalümfoomi ravi
Agressiivseid ja/või kaugelearenenud nahalümfoome ravitakse sarnaselt teist tüüpi agressiivse lümfoomiga ja need võivad hõlmata:
Süsteemsed ravimeetodid
Keemiaravi on teatud tüüpi ravi, mis ründab otseselt kiiresti kasvavaid rakke, seega võib see olla tõhus kiiresti kasvavate lümfoomide hävitamisel. Kuid see ei erista terveid ja vähkkasvajaid kiiresti kasvavaid rakke, mistõttu võib see põhjustada soovimatuid kõrvalmõjusid, nagu juuste väljalangemine, iiveldus ja oksendamine või kõhulahtisus või kõhukinnisus.
Immunoteraapiad võivad aidata teie immuunsüsteemil lümfoomi tõhusamalt leida ja sellega võidelda. Nad saavad seda teha mitmel viisil. Mõned, näiteks monoklonaalsed antikehad, kinnituvad lümfoomile, et aidata teie immuunsüsteemil lümfoomi "näha", et see saaks selle ära tunda ja hävitada. Samuti on nad võimelised mõjutama lümfoomi rakuseina struktuuri, põhjustades nende surma.
- Rituksimab on näide monoklonaalsest antikehast, mida võib kasutada naha raviks B-raku lümfoomid sealhulgas naha B-rakuline lümfoom, kui neil on CD20 marker.
- Mogamulizumab on näide monoklonaalsest antikehast, mis on heaks kiidetud inimestele, kellel on Mükoosi seenhaigused või Sezary sündroom.
- Brentuksimabvedotiin on näide "konjugeeritud" monoklonaalsest antikehast, mis on heaks kiidetud mõnede muude tüüpide jaoks T-rakk lümfoom, millel on CD30 marker. Sellel on antikehaga seotud (konjugeeritud) toksiin ja antikeha toimetab toksiini otse lümfoomirakku, et see seestpoolt hävitada.
Teised, nagu interleukiinid ja interferoonid, on spetsiaalsed valgud, mis esinevad meie kehas loomulikult, kuid mida võib võtta ka ravimina. Need toimivad, tugevdades teie immuunsüsteemi, aidates sellel äratada teisi immuunrakke ja käskides teie kehal toota rohkem immuunrakke, et võidelda lümfoomiga.
Teil võib olla immunoteraapia üksi või kombinatsioonis teist tüüpi raviga, näiteks keemiaraviga.
Sihtotstarbelised ravimeetodid on ravimid, mis on valmistatud lümfoomiraku spetsiifilisele eesmärgile, nii et neil on sageli vähem kõrvaltoimeid kui teistel ravimeetoditel. Need ravimid toimivad, katkestades signaalid, mida lümfoomirakud vajavad ellujäämiseks. Kui nad neid signaale ei saa, lõpetavad lümfoomirakud kasvu või nälgivad, kuna nad ei saa ellujäämiseks vajalikke toitaineid.
Tüvirakkude siirdamine
Tüvirakkude siirdamist kasutatakse ainult siis, kui teie lümfoom ei allu muudele ravimeetoditele (on refraktaarne) või taastub pärast remissiooniperioodi (ägenemine). See on mitmeetapiline ravi, mille käigus teie enda või doonori tüvirakud (väga ebaküpsed vererakud) eemaldatakse afereesiks nimetatava protseduuri abil ja seejärel manustatakse teile hiljem, pärast suurtes annustes keemiaravi.
Naha lümfoomi korral on tavalisem, et saate tüvirakke doonorilt, mitte endalt. Seda tüüpi tüvirakkude siirdamist nimetatakse allogeenseks tüvirakkude siirdamiseks.
Kehaväline fotoferees (ECP)
Kehaväline fotoferees on ravi, mida kasutatakse peamiselt kaugelearenenud MF ja SS puhul. See on protsess, mille käigus "pestakse" teie verd ja muudetakse teie immuunrakud lümfoomile reageerivamaks, põhjustades lümfoomirakkude surma. Kui vajate seda ravi, saab teie arst teile rohkem teavet anda.
Kliinilised uuringud
Soovitatav on igal ajal, kui teil on vaja ravi alustada, küsida oma arstilt kliiniliste uuringute kohta, mis võivad teile sobida. Kliinilised uuringud on olulised uute ravimite või ravimite kombinatsioonide leidmiseks, et parandada naha lümfoomi ravi tulevikus.
Samuti võivad nad pakkuda teile võimalust proovida uut ravimit, ravimite kombinatsiooni või muid ravimeetodeid, mida te ei saa väljaspool uuringut. Kui olete huvitatud kliinilises uuringus osalemisest, küsige oma arstilt, millistesse kliinilistesse uuringutesse olete sobilik.
On palju ravimeetodeid ja uusi ravikombinatsioone, mida praegu katsetatakse kliinilistes uuringutes üle maailma nii äsja diagnoositud kui ka retsidiveerunud nahalümfoomidega patsientidel.
Agressiivse või hilises staadiumis nahalümfoomi ravivõimalused | |
B-rakuline nahk | Naha T-rakud |
|
|
Küsige oma hematoloogilt või onkoloogilt ka kõigi kliiniliste uuringute kohta, mille jaoks võite osaleda. | |
Mis juhtub, kui ravi ei aita või lümfoom taastub
Mõnikord ei aita lümfoomi ravi alguses. Kui see juhtub, nimetatakse seda refraktaarseks lümfoomiks. Muudel juhtudel võib ravi toimida hästi, kuid pärast remissiooniperioodi võib lümfoom uuesti tulla – seda nimetatakse retsidiiviks.
Olenemata sellest, kas teil on retsidiveerunud või ravile allumatu lümfoom, soovib arst proovida teistsugust ravi, mis võib teile paremini mõjuda. Neid järgmisi ravimeetodeid nimetatakse teise valiku ravideks ja need võivad olla tõhusamad kui esimene ravi.
Rääkige oma arstiga, millised on teie ootused ravile ja milline on plaan, kui mõni neist ei tööta.
Mida oodata, kui ravi on lõppenud
Kui olete ravi lõpetanud, soovib teie eriarst teid siiski regulaarselt näha. Teile tehakse regulaarsed kontrollid, sealhulgas vereanalüüsid ja skaneeringud. Kui sageli teil neid analüüse tehakse, sõltub teie individuaalsetest asjaoludest ja teie hematoloog oskab teile öelda, kui sageli ta soovib teid näha.
Ravi lõpetamisel võib see olla põnev aeg või stressirohke aeg – mõnikord mõlemad. Ei ole õiget või valet viisi tunda. Kuid oluline on rääkida oma tunnetest ja sellest, mida vajate, oma lähedastega.
Tugi on saadaval, kui teil on ravi lõppemisega raske toime tulla. Rääkige oma ravimeeskonnaga – oma hematoloogi või vähi eriõega, sest nemad võivad suunata teid haiglas nõustamisteenustele. Ka teie kohalik arst (perearst) saab selles aidata.
Lümfoomihooldusõed
Võite ka mõnele meie lümfoomiõdedele helistada või meilida. Kontaktandmete vaatamiseks klõpsake lihtsalt ekraani allosas oleval nupul „Võtke meiega ühendust”.
kokkuvõte
- Naha lümfoom on mitte-Hodgkini lümfoomi alatüüp, mis tuleneb vähirakkudest, mida nimetatakse lümfotsüütideks ja mis rändavad teie nahakihtidesse ja elavad seal.
- Indolentsed nahalümfoomid ei pruugi vajada ravi, kuna need ei ole sageli teie tervisele ohtlikud, kuid kui need tekitavad ebamugavust või kui lümfoom levib teie lümfisõlmedesse või muudesse kehaosadesse, võite saada ravi sümptomite leevendamiseks.
- Agressiivsed nahalümfoomid vajavad kohe pärast diagnoosimist ravi.
- Teie ravi võib juhtida mitu erinevat eriarsti ja see sõltub teie individuaalsetest asjaoludest.
- Kui teie lümfoom mõjutab teie vaimset tervist või meeleolu, võite küsida oma arstilt saatekirja psühholoogi juurde, et aidata teil toime tulla.
- Paljud ravimeetodid on suunatud teie sümptomite leevendamisele; Siiski võite vajada lümfoomi raviks ka ravi, mis võib hõlmata keemiaravi, monoklonaalseid antikehi, sihtravi ja tüvirakkude siirdamist.