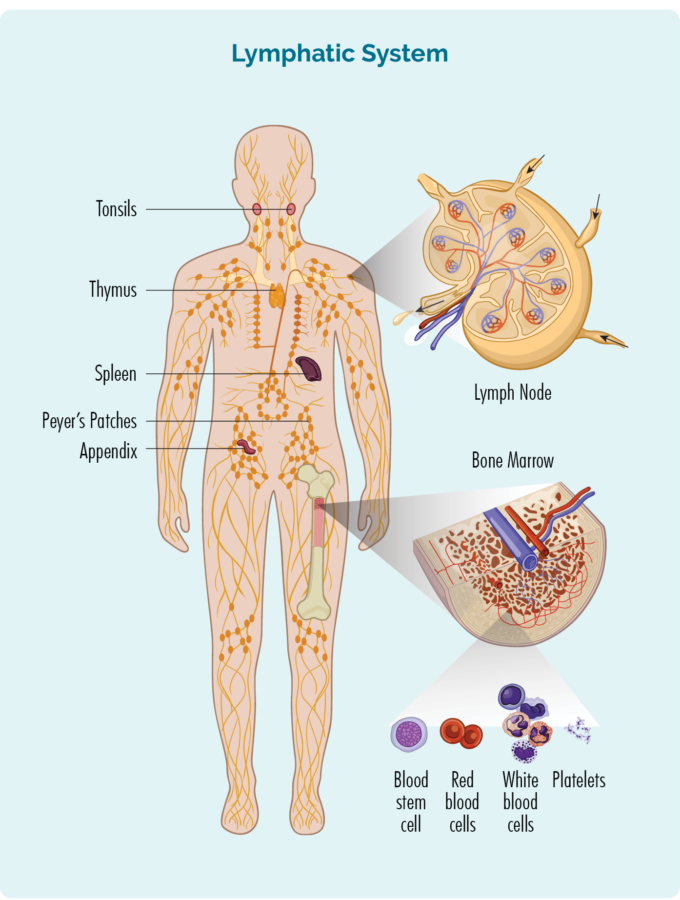
Til að skilja jaðarsvæði eitilæxli (MZL) þarftu að vita aðeins um B-frumur þínar
B-frumur:
- Eru tegund hvítra blóðkorna
- Berjist gegn sýkingum og sjúkdómum til að halda þér heilbrigðum.
- Mundu eftir sýkingum sem þú varst með áður, þannig að ef þú færð sömu sýkingu aftur getur ónæmiskerfi líkamans barist á skilvirkari og hraðari hátt.
- Getur ferðast í gegnum sogæðakerfið, til hvaða hluta líkamans sem er til að berjast gegn sýkingum eða sjúkdómum.
- Eru framleidd í beinmerg (svampkenndur hlutinn í miðju beinanna), en búa venjulega í sogæðakerfinu þínu sem inniheldur:
- eitlar
- eitlaæðar og sogæðavökvi
- líffæri - milta, hóstarkirtli, hálskirtlar, botnlanga og blettir ónæmisfrumna á svæðum sem liggja yfir hluta líkamans (td peyers blettir í iðrum þínum).
Þegar þú ert með MZL krabbameins B-frumur:
- Vaxa stjórnlaust.
- Mun ekki virka eins vel til að berjast gegn sýkingum og sjúkdómum.
- Geta orðið stærri en þær ættu að vera og geta litið öðruvísi út en heilbrigðar B-frumur.
- Getur valdið eitilæxli að þróast og vaxa í hvaða hluta líkamans sem er.
Jaðarsvæði eitilfrumukrabbamein (MZL) undirgerðir - Yfirlit
Undirgerðir MZL eru allar mjög einstakar og hver er greind og meðhöndluð á nokkuð mismunandi hátt. Smelltu á undirfyrirsagnirnar hér að neðan til að sjá yfirlit yfir undirgerðirnar þrjár.
Slímhúð tengd eitilvefur (MALT) Jaðarsvæði eitilfrumukrabbamein (MZL)
MALT MZL er þekkt sem an utanhnútur eitilæxli vegna þess að það byrjar á jaðarsvæði eitilvefsins, en ekki í eitlum.
It er algengasta form MZL, þar sem um 6 af hverjum 10 einstaklingum (60%) með MZL eru með MALT undirgerð. Þú getur fengið það á hvaða aldri sem er, en það þróast venjulega þegar þú ert á sextugsaldri.
- Slímhúð er mjúkt, rakt, verndandi lag frumna sem klæðir marga hluta líkamans, eins og munninn, þarma, öndunarveg og sum innri líffæri.
- Eitilvefur er svæði í líkamanum eða sumum líffærum þar sem eitilfrumur búa – eins og Peyers blettir í iðrum þínum.
- Slímhúð tengd eitilvefur (MALT) eru hópar eitilfrumna í slímhúðinni sem hjálpa til við að vernda þig gegn sýkingum.
- MALT felur í sér hálskirtla aftast í hálsi, auk eitilvefs sem gæti dreifst um restina af líkamanum, svo sem þörmum, lungum, húð, skjaldkirtli og munnvatnskirtlum.
MALT jaðarsvæði eitilfrumukrabbamein (MZL) undirgerðir
MALT jaðarsvæði eitilfrumukrabbamein (MZL) getur myndast ef óeðlilegar B-eitilfrumur safnast saman í eitilvef þínum. MALT MZL er frekar flokkað í:
- Maga MALT MZL, sem myndast í maganum. Þetta er algengasta undirtegund MALT MZL.
- MALT án maga MZL, sem myndast í eitilvef fyrir utan magann. Það er algengast í augum þínum (adnexa í augum), fylgt eftir af lungum og munnvatnskirtlum. Það getur einnig komið fram í húðinni, skjaldkirtli eða öðrum hlutum í þörmum eða þörmum.
Það er mikilvægt að vita hvort þú ert með MALT í maga eða ekki maga vegna þess að þau eru meðhöndluð á mismunandi hátt. Ef þú ert ekki viss um hvaða tegund af MALT jaðarsvæða eitilæxli (MZL) þú ert með skaltu biðja lækninn þinn eða meðferðarteymi að útskýra þetta fyrir þér.
Áhættuþættir fyrir þróun MALT jaðarsvæðis eitilfrumukrabbameins (MZL)
MALT MZL er algengara hjá fólki með langvarandi (króníska) bólgu vegna sýkingar eða sjálfsofnæmissjúkdóms. Það er þó mikilvægt að vita að flestir með þessa áhættuþætti munu ekki þróa MZL.
Tafla 1 hér að neðan sýnir sýkingar og sjálfsofnæmissjúkdóma sem geta valdið MALT MZL.
Tafla 1
Staðir MALT eitilfrumukrabbameins | Möguleg orsök (eða áhættuþættir) |
MALT eitilæxli í maga | Helicobacter pylori (H. pylori), er tegund baktería sem veldur magasárum. Það stuðlar að flestum tilfellum MALT MZL í maga. Meðferð við MALT MZL í maga beinist að því að lækna H. pylori sýkingu. |
Tárarásir og vefur í kringum augað (ekki maga) | Chlamydophila psittaci (C Psittaci) er sýking sem tengist MALT í táragöngum og augnvef. Þetta smitast af fuglum og getur valdið lungnasýkingum. |
Húð (ekki maga) | Borrelia burgdorferi er sýking sem gæti tengst MALT MZL í húðinni. Það dreifist með mítlum og veldur LYME sjúkdómnum. |
Smágirni (ekki maga) | Campylobacter jejuni er sýking sem gæti tengst MALT MZL í smáþörmum. Það er algeng orsök matareitrunar. |
Lungun (ekki maga) | Achromobacter xylosoxidans er sýking sem gæti tengst MALT MZL í lungum. Það getur valdið blóð- eða lungnasýkingum aðallega hjá fólki með skert ónæmiskerfi. |
Munnvatnskirtlar (ekki maga) | Sjögrens heilkenni er röskun eða ónæmiskerfi þitt sem gæti tengst MALT MZL í munnvatnskirtlum. |
Skjaldkirtill (ekki maga) | Hashimoto's skjaldkirtilsbólga er truflun í ónæmiskerfinu sem gæti tengst MALT MZL í skjaldkirtli |
 Nodal MZL er nefndur hnútur, vegna þess að hann byrjar á jaðarsvæði eitla þinna. Það er sjaldgæfsta undirtegund MZL sem hefur aðeins áhrif á 1 af hverjum 10 einstaklingum með MZL. Það er algengast hjá fólki eldri en 50 ára, hins vegar er sjaldgæf tegund barna sem getur haft áhrif á börn.
Nodal MZL er nefndur hnútur, vegna þess að hann byrjar á jaðarsvæði eitla þinna. Það er sjaldgæfsta undirtegund MZL sem hefur aðeins áhrif á 1 af hverjum 10 einstaklingum með MZL. Það er algengast hjá fólki eldri en 50 ára, hins vegar er sjaldgæf tegund barna sem getur haft áhrif á börn.
Margar undirgerðir eitilæxla byrja í eitlum, svo það getur verið erfitt í fyrstu að fá nákvæma greiningu á undirgerðinni þinni.
Lítið er vitað um orsakir Nodal MZL. Hins vegar er talið líklegra að fólk sem er með undirliggjandi sjálfsofnæmissjúkdóm eða hefur fengið veirusýkingu í lifur, sem kallast lifrarbólga C (Hep C), fái það.
Nodal MZL bregst oft vel við meðferðinni, en eins og með flest indolent eitlaæxli kemur það oft aftur. Þetta er kallað bakslag. Það er ekki óalgengt að þú þurfir meðferð oftar en einu sinni fyrir Nodal MZL, en það bregst venjulega vel við meðferðinni og er haldið undir góðri stjórn.
Milta MZL er sjaldgæf undirtegund sem byrjar í milta þínu og getur falið í sér blóð og beinmerg. Miltað þitt er eitlalíffæri sem situr rétt undir þindinni. Það er líffæri í eitlakerfinu þínu og þar búa margar B-frumu eitilfrumur og framleiða mótefni. Miltan hjálpar einnig við að sía blóðið, brýtur niður gömul rauð blóðkorn til að rýma fyrir nýjum heilsufrumum og geymir hvít blóðkorn og blóðflögur, sem hjálpa blóðinu að storkna. Þú getur séð staðsetningu milta þíns á myndinni af sogæðakerfinu efst á þessari síðu.
MZL í milta hefur oftast áhrif á fullorðna í kringum 65 ára aldur. Það er algengara hjá fólki sem er með sjálfsofnæmissjúkdóm eða hefur fengið lifrarbólgu C - veirusýkingu sem hefur áhrif á lifrina. Hins vegar munu ekki allir með milta MZL hafa þessa áhættuþætti.
Almenn einkenni jaðarsvæða eitilfrumukrabbameins (MZL)
MZL er venjulega hægvaxandi (indolent) eitilæxli, þannig að þú gætir ekki verið með nein einkenni á fyrstu stigum sjúkdómsins. Sum einkenni sem þú ert með munu vera háð undirtegund MZL sem þú ert með og er fjallað um undir undirgerðirnar hér að neðan.
Hins vegar eru nokkur einkenni sem geta haft áhrif á alla sem eru með eitilæxli.
Einkenni sem þú gætir fengið
Ef þú finnur fyrir einkennum geta þau verið:
- bólgnir eitlar – hnúður sem þú getur séð eða fundið
- óvenju þreyttur (þreyttur)
- andardráttur
- mar eða blæðingar auðveldara en venjulega
- sýkingar sem hverfa ekki eða koma aftur (endurteknar)
- svitna meira á nóttunni en venjulega
- að missa matarlystina (vilja ekki borða)
- léttast án þess að reyna
- kláði í húð
- B-einkenni.
Undirtegundarsértæk einkenni jaðarsvæða eitilfrumukrabbameins (MZL)
Einkennin sem þú gætir fengið af MALT MZL fara eftir því hvar eitilæxli þitt er.
Maga MALT jaðarsvæði eitilæxli (MZL)
Einkennin tengjast maganum og geta verið:
- Viðvarandi meltingartruflanir (oft er þetta eina einkennin)
- Magaverkur
- Ógleði (ógleði og eins og þú sért að fara að kasta upp)
- Uppköst
- Þyngdartap (óviljandi)
- Sumt fólk gæti haft einkenni blóðleysis (þreyta eða mæði) af völdum blæðingar í maga
MALT jaðarsvæði eitilfrumukrabbamein sem ekki er maga (MZL)
Þú gætir ekki fengið nein einkenni. MALT MZL sem ekki er maga er oft greind fyrir slysni þegar læknarnir eru að gera próf fyrir eitthvað annað. Einkenni eru margvísleg og fara eftir því hvaða líkamshluti er fyrir áhrifum. Sum ykkar (um það bil helmingur) geta verið með MALT eitilæxli á fleiri en einu svæði líkamans. Þetta getur skapað blöndu af einkennum. Það er mikilvægt að segja lækninum frá öllum einkennum þínum, þar sem það getur hjálpað þeim að velja besta meðferðarmöguleikann fyrir þig og hvenær á að hefja meðferð.
Tafla 2
Staðsetning MALT eitilæxla í aukahnútum | Algeng einkenni |
Magi eða þörmum |
|
Tárarásir eða vefir í kringum augað | Einkenni hafa venjulega aðeins áhrif á annað augað en sjaldan geta bæði augun orðið fyrir áhrifum.
|
Lungur | Oft færðu engin eða fá einkenni en þú gætir verið með hósta, mæði, blóðhósta eða brjóstverk. |
Munnvatnskirtlar |
|
Skin | Húðbreytingar geta þróast á einum stað, eða á nokkrum stöðum í kringum líkamann. Það kemur venjulega fram á handleggjum, brjósti eða baki sem bleikir, rauðir eða fjólubláir blettir eða kekkir. Þessar breytingar eiga sér stað yfir langan tíma, þannig að þær eru kannski ekki mjög áberandi. |
Skjaldkirtill | Þú gætir tekið eftir hnúð (bólgnum eitlum) framan á hálsinum eða verið með háa rödd. Þú getur líka fengið mæði og átt í erfiðleikum með að kyngja (kyngingartruflanir). Ef skjaldkirtillinn þinn er vanvirkur gætirðu:
|
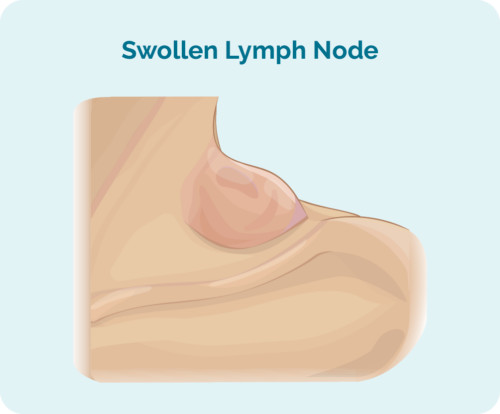 Nodal MZL byrjar venjulega í eitlum í höfði og hálsi, en getur einnig komið fram á öðrum svæðum líkamans. Þetta getur valdið því að hnúður sést eða finnst þegar eitlar þínir verða fullir af krabbameins eitlaæxlisfrumum, sem veldur því að þær bólgna. Eftir því sem sjúkdómurinn verður lengra kominn getur hann breiðst út til annarra hluta líkamans.
Nodal MZL byrjar venjulega í eitlum í höfði og hálsi, en getur einnig komið fram á öðrum svæðum líkamans. Þetta getur valdið því að hnúður sést eða finnst þegar eitlar þínir verða fullir af krabbameins eitlaæxlisfrumum, sem veldur því að þær bólgna. Eftir því sem sjúkdómurinn verður lengra kominn getur hann breiðst út til annarra hluta líkamans.
Einkenni Nodal MZL tengjast venjulega bólgu í eitlum þínum. Þess vegna geta einkenni verið mismunandi eftir því hvar eitilæxli þitt er, en geta verið:
- Eitlar í eða við hálsinn geta valdið þrýstingi á öndunarvegi eða vélinda (pípumaturinn berst frá munni þínum til maga). Þetta getur valdið öndunarerfiðleikum eða neysluerfiðleikum þegar þau verða stærri.
- Eitlar nálægt taugum þínum geta valdið sársauka þar sem eitlarnir þrýsta á þá.
- Þegar eitilæxli þitt vex og tekur upp meiri orku líkamans gætir þú fundið fyrir B-einkennum.
Algengasta einkenni MZL í milta er stækkað milta.
Venjulega finnur þú ekki fyrir milta þínu, en ef það er stækkað gæti læknirinn fundið fyrir því undir rifbeinunum. Þegar milta þitt verður of stórt getur það valdið þrýstingi á magann sem gerir þig metta, jafnvel þótt þú hafir ekki borðað mikið. Þú gætir líka fundið fyrir verkjum eða óþægindum í kviðnum (kvið).
Þegar eitilæxli þróast gætir þú fengið uppsöfnun á eitlaæxlisfrumum í beinmergnum þínum. Þetta ásamt því að hafa of margar eitilfrumur í milta getur komið í veg fyrir að líkaminn geti búið til nýjar blóðfrumur. Geta líkamans til að geyma blóðkornin þín til síðari notkunar getur einnig minnkað. Þetta þýðir að þú gætir fengið einkenni sem tengjast lágu blóði.
Lágt blóðgildi
- Lág hvít blóðkorn - Hvítu blóðkornin þín, þar á meðal eitilfrumur þínar berjast gegn sýkingu og vernda þig gegn sjúkdómum. Lág hvít blóðkorn geta valdið sýkingum sem erfitt er að losna við eða koma aftur
- Fáar blóðflögur - Blóðflögur hjálpa til við að storkna blóðið til að koma í veg fyrir að þú blæðir eða fáir of miklar marblettir, svo þú gætir tekið eftir því að þér blæðir eða marbletti auðveldara.
- Fá rauð blóðkorn - rauð blóðkorn flytja súrefni um líkamann á próteini sem kallast hemóglóbín. Ef rauð blóðkorn eru lág getur þú fundið fyrir:
- andstuttur
- þreyta - sem er mikil þreyta batnar ekki með hvíld eða svefni
- sundl
- rugl eða erfiðleikar með einbeitingu
- líta fölari út en venjulega.
Óeðlileg prótein
Sumt fólk með milta jaðarsvæði eitilæxli (MZL) getur einnig framleitt óeðlileg prótein sem kallast cryoglobulin. Þessi prótein klessast saman þegar þér verður kalt, sem leiðir til:
- léleg blóðrás - þú gætir tekið eftir að fingur og tá verða blá eða þú gætir verið með dofa eða náladofa í þeim
- höfuðverkur
- rugl
- nefblæðingar
- óskýr sjón.
Greining - Hvernig greinist jaðarsvæða eitilæxli (MZL).
Greining MZL getur tekið nokkrar vikur, eða stundum lengur.
Ef læknirinn telur að þú sért með eitilæxli þarf hann að skipuleggja fjölda mikilvægra prófa. Þessar prófanir eru nauðsynlegar til að staðfesta eða útiloka eitilæxli sem orsök einkenna þinna.
Það eru nokkrar mismunandi undirgerðir af MZL, svo þú gætir þurft aukapróf til að komast að því hver þú ert með. Þetta er mikilvægt vegna þess að stjórnun og meðferð undirtegundarinnar þinnar getur verið öðruvísi en aðrar undirgerðir MZL.
Þú þarft eina eða fleiri vefjasýni. Vefjasýni er aðferð til að fjarlægja hluta eða allan sýktan eitla og/eða beinmergssýni. Vefjasýnin er skoðuð af vísindamönnum á rannsóknarstofu til að sjá hvort breytingar séu sem hjálpa lækninum að greina MZL. Tegundir vefjasýni eru meðal annars:
Kjarna eða fínnálar vefjasýni
Þetta felur í sér að stinga nál í eitla eða hnúð og fjarlægja vefsýni. Það er venjulega gert með staðdeyfingu meðan þú ert vakandi.
Ef sýkti eitlan er djúpt inni í líkamanum má taka vefjasýnina með hjálp ómskoðunar eða sérhæfðrar röntgenleiðsögn. Þú þarft almenna svæfingu fyrir þetta og þú munt sauma nokkur eftir það.
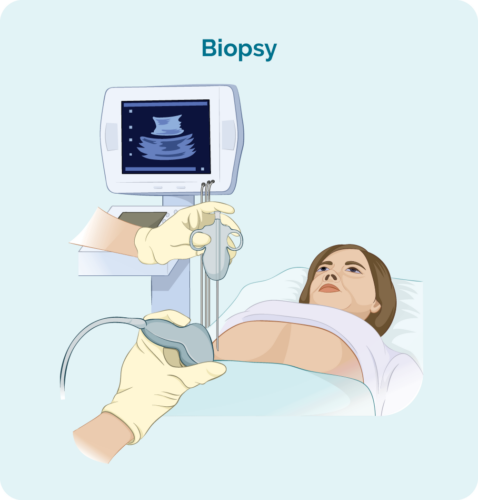
Útskurðarhnútasýni
Þetta getur falið í sér ífarandi dagskurðaðgerð til að fjarlægja eitla á öðrum svæðum líkamans sem ekki er hægt að ná með nál. Það er venjulega gert undir svæfingu og þú munt hafa lítið sár og sauma.
Læknirinn mun velja besta vefjasýni fyrir þig.
Þú munt einnig fara í blóðprufur svo læknirinn geti fengið betri skilning á heilsu þinni.
Beðið eftir niðurstöðum
Búast við að bíða í nokkrar vikur til að fá öll prófin þín og fá niðurstöðurnar til baka. Þessi biðtími getur verið erfiður, en égÞað gæti hjálpað til við að vita að þar sem MZL er eitilfrumukrabbamein, munu tafir á meðferð á þessum tíma ekki valda þér skaða.
Láttu lækninn vita ef þú finnur fyrir nýjum einkennum, eða þau versna á þessum tíma. Meðferðarteymið þitt mun geta veitt þér ráð um hvernig best er að meðhöndla einkennin á meðan þú bíður eftir niðurstöðum.
Það getur hjálpað að hafa einhvern til að tala við á þessum tíma. Ef þú átt fjölskyldumeðlim eða vin sem þú getur leitað til, láttu þá vita hvað er að gerast og hvað þú þarft frá þeim. Fólk vill oft hjálpa, en veit ekki alveg hvað það á að gera, eða vill ekki þröngva. Að láta þá vita hvað þú þarft hjálpar þeim og þér.
Hafðu samband
Þú getur líka haft samband við hjúkrunarfræðinga okkar til að tala við einhvern af eitilfrumuhjúkrunarfræðingum okkar. Smelltu bara á Hafðu samband hnappinn neðst á þessari síðu. Við getum aðstoðað með því að senda þér upplýsingar eða láta þig vita hvaða stuðningur er í boði. Þú gætir líka viljað taka þátt í einni af samfélagsmiðlum okkar til að spjalla við annað fólk sem lifir með eitilæxli.
Finndu okkur á samfélagsmiðlum okkar
Það fer eftir því hvaða undirtegund læknirinn grunar að þú hafir, gætir þú þurft mismunandi greiningarpróf. Smelltu á fyrirsagnirnar hér að neðan til að fræðast um greiningarprófin fyrir hverja undirtegund.
MALT MZL tengist oft sýkingu, svo læknirinn gæti viljað taka vefjasýni af svæðinu ef hann grunar að þú sért með sýkingu. Þetta þýðir að hægt er að nota mismunandi gerðir af aðgerðum til að taka vefjasýnina eins og:
Magaspeglun og vefjasýni: Vefjasýni af maganum þínum. Þetta felur í sér að setja þunnt rör með myndavél á, í gegnum munninn og niður í meltingarveginn og inn í magann. Magaspeglun er venjulega gerð sem dagaðgerð.
Berkjuspeglun og vefjasýni: Vefjasýni úr lungum þínum. Með þessari aðferð er þunnt rör með myndavél á endanum sett niður í lungun. Þetta gerir læknum kleift að skoða vefinn í öndunarvegi og lungum nánar og taka sýni. Í flestum tilfellum er þetta málsmeðferð samdægurs.
Öndunarpróf: Leitar að ákveðnum lofttegundum sem geta stafað af mismunandi bakteríum eins og H. Pylori. Þú færð lyf og eftir stutta bið verður þú beðinn um að anda í litla blöðrulaga poka. Sýnið þitt er síðan athugað með tilliti til lofttegunda sem geta staðfest sýkingu.
Saurpróf: Þú munt safna saursýni og það verður sent til meinafræðinnar til að prófa H. Pylori sýkinguna.
Engin viðbótarpróf til greiningar.
ITil viðbótar við ofangreindar prófanir gætirðu líka farið í beinmergssýni til að hjálpa til við að greina MZL í milta. Þetta er vegna þess að önnur tegund blóðkrabbameins sem kallast Waldenstrom's Macroglobulinemia hefur mjög svipuð einkenni.
Beinmergurinn mun veita upplýsingar til að staðfesta að eitilæxli þitt sé milta MZL frekar en Waldenstroms Macroglobulinemia. Það mun einnig sýna hvort það hefur breiðst út í beinmerg þinn. Beinmergssýnum er lýst hér að neðan undir kaflanum „Hvað þýðir stigun“.
Stöðun og flokkun jaðarsvæða eitilfrumukrabbameins (MZL)
Þegar þú hefur verið greind með MZL mun læknirinn hafa fleiri spurningar um eitilæxli þitt. Þetta mun innihalda:
- Hvaða stig er MZL þinn?
- Hvaða einkunn er MZL þinn?
Smelltu á fyrirsagnirnar hér að neðan til að læra meira um sviðsetningu og einkunnagjöf.
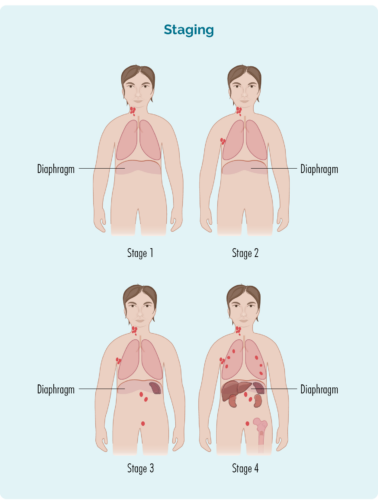
Stöðun vísar til þess hversu mikið af líkamanum þínum hefur áhrif á MZL eða hversu langt það hefur breiðst út frá því þar sem það byrjaði fyrst.
B-frumur geta ferðast til hvaða hluta líkamans sem er. Þetta þýðir að eitilæxlisfrumur (krabbameins B-frumur) geta einnig ferðast til hvaða hluta líkamans sem er. Þú verður að láta gera fleiri próf til að finna þessar upplýsingar. Þessi próf eru kölluð stigapróf og þegar þú færð niðurstöður muntu komast að því hvort þú ert með stig 1 (I), stig 2 (II), stig 3 (III) eða stig 4 (IV).
Sviðsetja jaðarsvæði eitilæxli (MZL)
Stigið þitt fer eftir: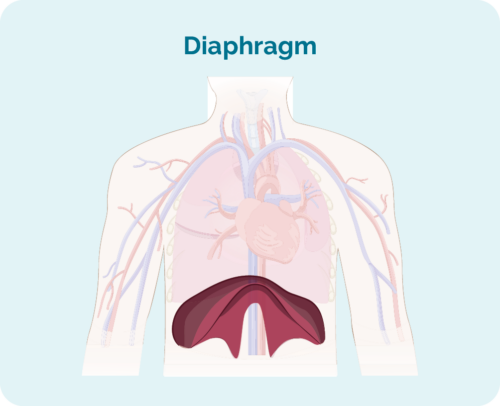
- Hversu mörg svæði líkamans eru með eitilæxli
- Hvar eitilæxlið er - ef það er fyrir ofan, neðan eða beggja vegna þindarinnar
- Hvort eitilfrumukrabbameinið hefur breiðst út í beinmerg eða önnur líffæri, svo sem lifur, lungu, húð eða bein.
*Þindið þitt er hvolflaga vöðvi sem aðskilur brjóst og kvið.
Stage 1 | eitt eitlasvæði er fyrir áhrifum, annað hvort fyrir ofan EÐA undir þindinni* |
stigi 2 | tvö eða fleiri eitlasvæði eru fyrir áhrifum á sömu hlið þindarinnar* |
stigi 3 | a.m.k. eitt eitlasvæði fyrir ofan og að minnsta kosti eitt eitlasvæði fyrir neðan þind þinn* eru fyrir áhrifum |
stigi 4 | eitilæxli er í mörgum eitlum og hefur breiðst út til annarra hluta líkamans (td bein, lungu, lifur) |
Viðbótarupplýsingar um sviðið þitt
Læknirinn þinn gæti líka talað um stig þitt með því að nota bókstaf eins og A, B, E, X eða S. Þessir stafir gefa frekari upplýsingar um einkennin sem þú ert með, eða hvernig líkami þinn verður fyrir áhrifum af MZL. Allar þessar upplýsingar hjálpa lækninum að finna bestu meðferðaráætlunina fyrir þig.
Bréf | Merking | Mikilvægi |
A eða B |
|
|
FYRRVERANDI |
|
|
S |
|
|
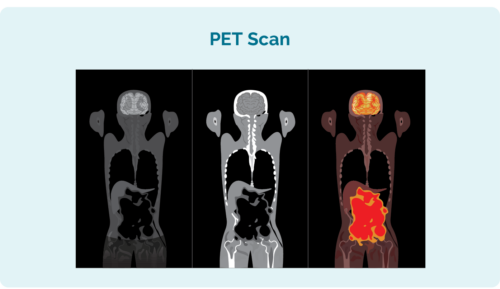
Sviðspróf
Til að komast að því á hvaða stigi þú ert, gætir þú verið beðinn um að fara í nokkur af eftirfarandi sviðsprófum:
- Tölvusneiðmynd (CT) - skönnun af innanverðu brjósti, kvið eða mjaðmagrind.
- Positron emission tomography (PET) skönnun – þetta er skönnun á öllum líkamanum. Það felur í sér litla nál til að sprauta vökva sem lætur eitilæxlisfrumur ljóma á myndinni (eða líta „heitar“ út). Þetta hjálpar skönnuninni að finna staðsetningu, stærð og lögun eitilfrumukrabbameins.
- Stungur á lendarhrygg – (Læknirinn mun nota nál til að taka sýni af vökva nálægt hryggnum. Þetta er gert ef læknirinn þarf að athuga hvort eitilæxli sé í heila eða mænu).
- Beinmergssýni - þetta felur í sér að læknirinn setur nál í mjóbakið og í mjaðmabeinið þar sem blóðkornin þín verða til. Það eru tvö sýni sem læknirinn mun taka meðan á þessari aðgerð stendur, þar á meðal:
Beinmergssog (BMA): þetta próf tekur lítið magn af vökvinn sem finnst í beinmergsrýminu.
Beinmergssogstrefín (BMAT): þetta próf tekur lítið sýni úr beinmergsvef.

Sýni eru síðan send í meinafræði þar sem þau eru skoðuð með tilliti til einkenna um eitilæxli.
Ferlið fyrir þetta getur verið mismunandi eftir því hvar þú býrð og hvar þú ert í meðferð. Hins vegar mun það venjulega innihalda staðdeyfilyf til að deyfa svæðið.
Á sumum sjúkrahúsum gætir þú fengið létt róandi lyf sem hjálpar þér að slaka á og getur hindrað þig í að muna eftir aðgerðinni. Þú gætir samt ekki þurft á þessu að halda og gætir þess í stað haft „græna flautu“ til að sjúga á. Í þessari grænu flautu er verkjadeyfandi lyf sem kallast Penthrox eða metoxýfluran, sem þú notar eftir þörfum meðan á aðgerðinni stendur.
Spyrðu lækninn þinn hvað er í boði til að láta þér líða betur meðan á aðgerðinni stendur. Ef þú hefur einhverjar spurningar um ákvarðanir þeirra skaltu biðja þá um að útskýra ástæður þeirra.
Eitilfrumur þínar hafa annað vaxtarmynstur og líta öðruvísi út en venjulegar frumur. Einkunn eitilfrumukrabbameins þíns er hversu hratt eitilfrumukrabbameinsfrumurnar þínar vaxa, sem hefur áhrif á hvernig þær líta út í smásjá. Einkunnir eru 1-4 bekkur (lág, miðlungs, há). Ef þú ert með hærra stig eitilæxli munu eitilæxlisfrumur þínar líta mest öðruvísi út en venjulegar frumur, vegna þess að þær vaxa of hratt til að þróast almennilega. Yfirlit yfir einkunnir er hér að neðan.
- G1 – lág einkunn – frumurnar þínar líta út fyrir að vera eðlilegar. Þeir vaxa og dreifast hægt.
- G2 – millistig – frumurnar þínar eru farnar að líta öðruvísi út en sumar eðlilegar frumur eru til. Þeir vaxa og dreifast í meðallagi.
- G3 – hágæða – frumurnar þínar líta nokkuð öðruvísi út með nokkrum venjulegum frumum. Þeir vaxa og dreifast hraðar.
- G4 – hágæða – frumurnar þínar líta öðruvísi út en venjulegar. Þeir vaxa og dreifast hraðast.
Fyrir frekari upplýsingar um greiningu, stigun og einkunnagjöf, vinsamlegast skoðaðu okkar vefsíðu hér.
Skilningur á jaðarsvæði eitilfrumukrabbameini (MZL) frumuerfðafræði
Erfðafræði er mjög flókið og oft framandi umræðuefni fyrir marga. Hér að neðan stefnum við að því að útskýra eitthvað af erfðafræðinni sem þú gætir heyrt um meðan þú lærir um eitilæxli þitt. Það er ekki mikilvægt fyrir þig að skilja og muna allt hér. 4 aðalatriðin sem við viljum að þú munir eru:
- erfðabreytingar geta stuðlað að þróun eitilfrumukrabbameins
- sum erfðafræði er til staðar þegar þú greinist fyrst, en önnur þróast síðar
- tegund erfðabreytinga sem þú hefur getur breytt þeirri tegund meðferðar sem virkar best fyrir þig
- spurðu lækninn þinn ef þú hefur einhverjar erfðabreytingar sem geta haft áhrif á MZL og meðferð
Ef þú vilt læra aðeins meira, vinsamlegast lestu áfram, annars geturðu sleppt því í næsta kafla.
Frumufræðilegar prófanir munu leita að breytingum á litningum þínum eða genum. Við höfum venjulega 23 pör af litningum og eru þau númeruð eftir stærð þeirra. Litningarnir þínir gætu litið aðeins öðruvísi út þegar þú ert með jaðareitilæxli (MZL).
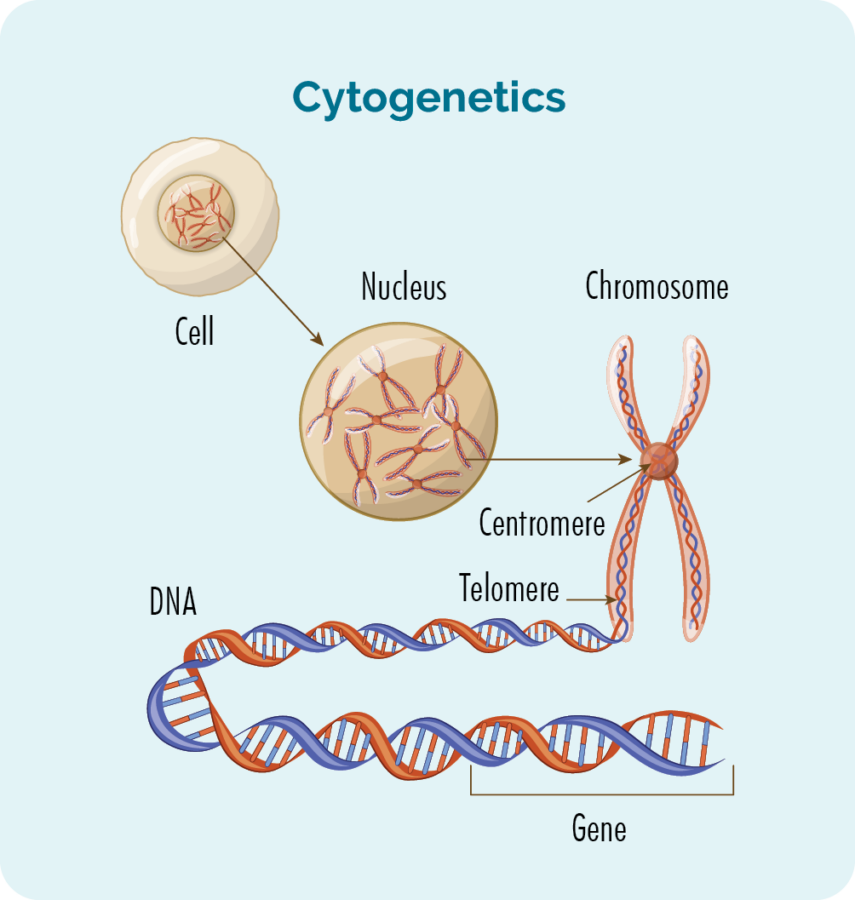
Hvað eru gen og litningar
- Hver fruma sem myndar líkama okkar hefur kjarna.
- Inni í kjarnanum eru 23 litningapör.
- Hver litningur er gerður úr löngum DNA þráðum (deoxýríbónsýru) sem innihalda genin okkar.
- DNA þræðir eru gerðir úr hópum gena.
- Genin okkar veita kóðann sem þarf til að búa til allar frumur og prótein í líkama okkar og segja þeim hvernig á að líta út eða haga sér.
- Breyting á litningum þínum eða genum getur einnig verið kallað erfðabreytileiki eða stökkbreyting.
- Eitilfrumur geta orðið eitilfrumur vegna erfðabreytinga innan frumanna.
Sérfræðingur í meinafræði gæti skoðað vefjasýni úr eitilfrumukrabbameini til að sjá hvort þú sért með stökkbreytingar í genum. Ef þú ert með erfðabreytileika getur verið að prótein þín og frumur virki ekki rétt.
Hvaða erfðabreytingar eiga sér stað í jaðarsvæði eitilfrumukrabbameini (MZL)?
Umfærslur
Sumar stökkbreytingar sem geta komið fram í MZL eru kallaðar umfærslur. Þetta er þegar stykki af tveimur mismunandi litningum brotnar af og skipta um stað. Þegar það er hluti af styttri efsta hluta litningsins sem hefur færst yfir er það táknað með a (p). Ef það er frá lengri, neðri hlutanum er það táknað með a (q).
Það getur líka verið númer bætt við þetta, sem vísar til nákvæmrar staðsetningar (eða gens) efst eða neðst. Til dæmis er erfðafræðileg stökkbreyting sem sést hjá sumum með MZL kölluð t(11:18) (q21:q21).
Þetta þýðir að hluti frá neðsta, langa hluta (q) litninga 11 og 18, í 21.st hluti (gen), hafa skipt um stað.
Þessi flutningur er einnig kallað API-2/MALT1 samruni vegna þess að genið á 11th litningi, 21st hluti er kallaður API-2 og genið á 21st hluti af 18th litningur er kallaður MALT1.
Aðrar umfærslur geta átt sér stað og fylgt sömu nafngiftum.
Trisomy
Trisomy er erfðafræðileg breyting sem getur átt sér stað þegar þú ert með auka eintak af hluta, eða öllum einum litninga þínum. Þetta getur innihaldið auka eintak af 3rd, 7th, 12th eða 18th litningi. Þessar breytingar eru skrifaðar sem Trisomy 3, Trisomy 7, Trisomy 12 eða Trisomy 18.
eyðingu
Eyðing á sér stað þegar hluta af einum af litningunum þínum, þar á meðal genin á þeim hluta, vantar alveg. Þar sem genið vantar getur líkaminn þinn ekki fylgt leiðbeiningum sem genið myndi gefa - eins og að segja krabbameinsfrumum að hætta að vaxa.
Dæmi um þetta er þegar stutta efri hlutanum á 17 er eyttth litningi. Þetta er kallað a del(17p). Litningur 17p er þar sem p53 genið þitt er staðsett. p53 er æxlisbælandi gen.
Æxlisbælandi gen
Æxlisbælandi gen geta greint hvenær frumur eru skemmdar og verða krabbameinsvaldar. Ef þetta gerist gefa þeir frumunni fyrirmæli um að gera við sjálfa sig eða deyja - koma í veg fyrir þróun krabbameina, þar á meðal eitilæxli.
Ef þú ert með del(17p), fá skemmdu frumurnar ekki þessi skilaboð um að hætta að vaxa eða gera við sig, svo þær halda áfram að vaxa og búa til fleiri skemmdar frumur, sem leiðir til krabbameins.
Meðferð við jaðareitilæxli (MZL)
Spurningar til læknisins áður en meðferð hefst
Það getur verið erfitt að vita hvaða spurningar eigi að spyrja þegar þú ert að hefja meðferð. Ef þú veist ekki, hvað þú veist ekki, hvernig geturðu vitað hvað þú átt að spyrja um?
Að hafa réttar upplýsingar getur hjálpað þér að verða öruggari og vita við hverju þú átt að búast. Það getur líka hjálpað þér að skipuleggja fyrirfram fyrir það sem þú gætir þurft.
Við settum saman lista yfir spurningar sem þér gætu fundist gagnlegar. Aðstaða hvers og eins er auðvitað einstök þannig að þessar spurningar ná ekki yfir allt, en þær gefa góða byrjun.
Smelltu á hlekkinn hér að neðan til að hlaða niður útprentanlegu PDF með spurningum fyrir lækninn þinn.
Skipulagsmeðferð
Þegar öllum prófunum og skönnunum þínum hefur verið lokið mun læknirinn fara yfir þær til að velja bestu mögulegu meðferðina fyrir þig. Á sumum krabbameinsstöðvum mun læknirinn einnig hitta hóp sérfræðinga til að ræða bestu meðferðarmöguleikana. Þetta er kallað a þverfaglegt teymi (MDT) fundi.
Læknirinn mun íhuga marga þætti varðandi þig og MZL. Ákvarðanir um hvenær, eða hvort þú þarft að hefja meðferð og hvaða meðferð er best, byggjast á:
- Undirgerð MZL sem þú ert með.
- Einstaklingsstig þitt MZL, erfðabreytingar og einkenni.
- Hversu gamall þú ert og fyrri sjúkrasaga þín og almenn heilsa.
- Núverandi líkamleg og andleg líðan þín.
- Allar óskir sem þú hefur fyrir meðferð eftir að hafa verið sagt frá vali þínu.
Önnur próf sem þú gætir þurft
Hægt er að panta fleiri próf áður en meðferð hefst til að ganga úr skugga um að hjarta, lungu og nýru geti ráðið við meðferðina. Þetta getur falið í sér hjartalínuriti (hjartsláttarrit), lungnapróf eða 24 tíma þvagsöfnun.
Læknirinn þinn eða krabbameinshjúkrunarfræðingur getur útskýrt meðferðaráætlun þína og hugsanlegar aukaverkanir fyrir þér. Þeir geta líka svarað öllum spurningum sem þú gætir haft. Það er mikilvægt að þú spyrð þá spurninga um allt sem þú skilur ekki eða hefur áhyggjur af.
Tegundir meðferðar
Hér að neðan höfum við yfirlit yfir mismunandi meðferðargerðir. Ef þú vilt ítarlegri upplýsingar, vinsamlegast skoðaðu okkar vefsíða meðferðar hér.
Meðferðarmöguleikar geta falið í sér eitthvað af eftirfarandi:
Horfa og bíða (virkt eftirlit)
Margir með MZL þurfa kannski ekki meðferð strax, eða yfirleitt. Horfa og bíða er tími þar sem læknateymi þitt hefur virkt eftirlit með þér en þarft ekki meðferð. Þetta er frábær nálgun ef sjúkdómurinn þinn er stöðugur og veldur ekki áhyggjufullum einkennum. MZL getur verið stöðugt með litlum sem engum einkennum í marga mánuði eða ár. Meðferðarteymið þitt mun fylgjast virkt með þér með reglulegum tíma og prófum, svo þeir geti greint snemma ef þú þarft að hefja meðferð. Þessi nálgun er notuð með góðum árangri með mörgum indolent eitlaæxlum.
Stuðningsaðstoð
Stuðningsþjónusta hjálpar þér að takast betur á við sjúkdóminn þinn, meðferðir og áhyggjur. Það getur falið í sér:
- veita meðferðir til að stjórna aukaverkunum.
- aðstoða þig við að skipuleggja heilsugæsluþarfir þínar.
- stuðning til að hjálpa þér að lifa vel með eitilæxli.
- sem hjálpar þér að fá aðgang að Super- eða Centrelink-réttindum þínum.
- styðja við ónæmiskerfið með lyfjum eins og Intragam (mótefnum) eða bóluefnum. Ekki eru öll bóluefni örugg eða áhrifarík þegar þú ert í meðferð, svo vinsamlegast ræddu við meðferðarteymið þitt áður en þú færð bóluefni.
Mismunandi heilbrigðisstarfsmenn sem geta veitt stuðningsþjónustu
- heimilislæknirinn þinn á staðnum
- félagsráðgjafar
- sjúkraþjálfari
- iðjuþjálfar
- sálfræðingur eða ráðgjafi
- líknandi teymi
- meðferðarteymi fyrir blóðmeinafræði/krabbameinslækningar.
Það fer eftir því hvar þú ert í meðferð, það getur verið mismunandi þjónusta í boði. Spyrðu hjúkrunarfræðinginn þinn eða lækninn um hvaða stuðningsmeðferð er í boði fyrir þig.
Geislameðferð (geislameðferð)
Geislameðferð notar geislun til að drepa krabbameinsfrumur. Hún er eins og orkumikil röntgengeislun og er framkvæmd á hverjum degi, venjulega frá mánudegi til föstudags í nokkrar vikur. Það er hægt að nota til að lækna krabbamein, til að koma þér í sjúkdómshlé eða til að stjórna sumum einkennum.
Sýklalyf
Sum MALT eitilæxli er hægt að meðhöndla með sýklalyfjum vegna þess að eitilæxlið hættir oft að vaxa þegar sýkingin hefur verið meðhöndluð. Þetta er algengt í maga MALT af völdum H. pylori sýkinga, eða fyrir MALT utan maga þar sem orsökin er sýking í eða í kringum augun.
Skurðaðgerðir
Hægt er að nota skurðaðgerð til að fjarlægja eitilæxlið alveg. Þetta gæti verið nauðsynlegt ef þú ert með miltaeitilæxli til að fjarlægja allt milta. Þessi aðgerð er kölluð miltanám. Þú gætir líka fengið aðgerð ef þú ert með aðra undirtegund af MZL og eitilæxlið er aðeins á einu litlu svæði líkamans.
Lyfjameðferð (krabbameinslyfjameðferð)
Hægt er að gefa krabbameinslyf sem töflu og/eða gefa sem dreypi (innrennsli) í bláæð (í blóðrásina) á krabbameinsstofu eða sjúkrahúsi. Nokkrar mismunandi krabbameinslyfjalyf geta verið sameinuð með annarri meðferð. Chemo drepur ört vaxandi krabbameinsfrumur, en getur einnig haft áhrif á góða frumurnar þínar sem vaxa hratt, sem veldur aukaverkunum.
Einstofna mótefni (MAB)
Þú gætir fengið MAB innrennsli á krabbameinsstofu eða sjúkrahúsi. MABs festast við eitlakrabbameinsfrumuna og laða aðra sjúkdóma sem berjast gegn hvítum blóðkornum og próteinum að krabbameininu. Þetta hjálpar þínu eigin ónæmiskerfi að berjast gegn MZL.
Chemo-ónæmismeðferð
Lyfjameðferð ásamt einstofna mótefni (til dæmis rituximab).
Miðað meðferð
Þú getur tekið þetta sem töflu eða innrennsli í bláæð. Munnmeðferðir geta verið teknar heima, þó að sumar þurfi stutta sjúkrahúslegu. Ef þú færð innrennsli gætirðu fengið það á dagstofu eða á sjúkrahúsi. Markvissar meðferðir festast við eitilæxlafrumuna og hindra merki sem hún þarf til að vaxa og framleiða fleiri frumur. Þetta kemur í veg fyrir að krabbameinið stækki og veldur því að eitilfrumur deyja út.
Stofnfrumuígræðsla (SCT) / Beinmergsígræðsla
Ef þú hefur fengið fyrri meðferð og bakslag á stuttum tíma gæti verið boðið upp á stofnfrumuígræðslu (fullorðna og börn) eða beinmergsígræðslu (börn). Hins vegar mun þetta ekki vera hentugur kostur fyrir alla. Þetta eru flóknar aðferðir og þú getur fundið frekari upplýsingar um þær hér.
Fyrsta lína meðferð
Að hefja meðferð

Þú gætir ekki þurft meðferð þegar þú ert fyrst greind með MZL. Í staðinn gætirðu farið á vaktina og beðið. Þetta er algengt fyrir fólk með stig 1 eða 2 sjúkdóm, og jafnvel sumt fólk með stig 3 sjúkdóm ef það er stöðugt og veldur þér ekki einkennum.
Í sumum tilfellum byrjar þú meðferð. Líklegt er að meðferð sé valkostur fyrir þig ef þú ert með langt gengis MZL, ert með einkenni eða ef sjúkdómurinn þinn er farinn að versna eftir að hafa verið á vakt og beðið. Þegar þú byrjar meðferð í fyrsta skipti er það kallað fyrsta meðferð.
Ef þú veist nafnið á meðferðinni sem þú munt fá geturðu fundið frekari upplýsingar hér.
Maga MALT jaðarsvæði eitilæxli (MZL)
Trúðu það eða ekki, hefðbundin fyrsta lína meðferð fyrir Maga MALT MZL er sýklalyf. Þetta er vegna þess að það er af völdum baktería (H. pylori). Með því að losna við H. pylori er maga MALT MZL einnig venjulega læknað. Hins vegar er H. Pylori frekar þrjósk baktería og getur verið erfitt að losna við hana. Þú þarft blöndu af sýklalyfjum í nokkrar vikur til að losna við H. Pylori.
Þú munt líka líklega hafa aðra tegund lyfja sem kallast prótónpumpuhemill. Dæmi um prótónpumpuhemla eru pantóprazol, omeprazol og esomeprazol. Þetta er gefið til að hjálpa til við að gera við magasár eða bakflæði sem þú ert með vegna sýkingarinnar.
Það getur tekið langan tíma, hugsanlega mörg ár þar til eitilfrumukrabbameinið hverfur eftir sýklalyfjameðferð. Hins vegar, þegar sýkingin er farin, ætti eitlakrabbamein ekki að vaxa á þeim tíma og þú gætir ekki þurft frekari meðferð. Þú munt líklega halda áfram að fylgjast með og bíða svo læknateymið þitt geti fylgst með framförum þínum.
Aðrir meðferðarmöguleikar sem þér gæti verið boðið upp á
- Horfa og bíða (virkt eftirlit)
- Geislameðferð (geislameðferð)
- Skurðaðgerðir
- Einstofna mótefni (MAB) – rituximab, með eða án krabbameinslyfjameðferðar
- Chemo-ónæmismeðferð
- Mögulegar klínískar rannsóknir ef gjaldgengar - talaðu við meðferðarteymið þitt um hvaða klínískar rannsóknir eru í boði.
MALT jaðarsvæði eitilfrumukrabbamein sem ekki er maga (MZL)
- Sýklalyf - ef eitilæxli er í kringum augun
- Horfa og bíða (virkt eftirlit)
- Skurðaðgerð - ef eitilæxlið hefur aðeins áhrif á einn hluta líkamans eins og lungu eða brjóst
- Geislameðferð (geislameðferð)
- Lyfjameðferð (krabbameinslyfjameðferð)
- Einstofna mótefni (MAB)
- Chemo-ónæmismeðferð
- Mögulegar klínískar rannsóknir ef gjaldgengar - talaðu við meðferðarteymið þitt um hvaða klínískar rannsóknir eru í boði.
Snemma stigi
- Horfa og bíða (virkt eftirlit)
- Geislameðferð (geislameðferð)
- Mögulegar klínískar rannsóknir ef gjaldgengar - talaðu við meðferðarteymið þitt um hvaða klínískar rannsóknir eru í boði
Framhaldsstig
- Lyfjameðferð (krabbameinslyfjameðferð)
- Einstofna mótefni (MAB)
- Chemo-ónæmismeðferð
- Mögulegar klínískar rannsóknir ef gjaldgengar - talaðu við meðferðarteymið þitt um hvaða klínískar rannsóknir eru í boði
- Horfa og bíða (virkt eftirlit)
- Geislameðferð (geislameðferð)
- Lyfjameðferð (krabbameinslyfjameðferð)
- Einstofna mótefni (MAB)
- Chemo-ónæmismeðferð
- Mögulegar klínískar rannsóknir ef gjaldgengar - talaðu við meðferðarteymið þitt um hvaða klínískar rannsóknir eru í boði
Önnur lína og áframhaldandi meðferð

Hvað gerist þegar þú færð bakslag?
Eftir meðferð muntu líklega fara í sjúkdómshlé. Hlé er tímabil þar sem engin merki um MZL eru eftir í líkamanum, eða þegar MZL er undir stjórn og þarfnast ekki meðferðar. Hlé getur varað í mörg ár, en að lokum kemur MZL venjulega aftur (köst). Það fer eftir því hversu lengi þú varst í sjúkdómshléi getur verið að þér verði boðið upp á sömu meðferð aftur eða aðra meðferð.
Eldfastur jaðarsvæði eitilæxli (MZL)
Í mjög sjaldgæfum tilvikum getur verið að þú náir ekki sjúkdómshléi með fyrstu meðferð. Þegar þetta gerist er MZL þinn kallaður „eldfastur“. Ef þú ert með óþolandi MZL mun læknirinn bjóða þér annað lyf.
Meðferð við bakslagi eða óþolandi eitilæxli er kölluð önnur meðferðarúrræði. Markmið annarrar meðferðar er að koma þér í sjúkdómshlé aftur.
Ef þú ert með frekari sjúkdómshlé, þá bakslag og fara í meiri meðferð, þessar næstu meðferðir eru kallaðar þriðju lína meðferð, fjórða lína meðferð og svo framvegis.
Þetta mynstur getur endurtekið sig í mörg ár.
Smelltu á fyrirsagnirnar hér að neðan til að sjá hvaða aðra lína meðferðir þú gætir verið í boði.
- Horfa og bíða
- Sýklalyf
- Geislun
- Einstofna mótefni (MAB)
- krabbameinslyfjameðferð
- Lyfjameðferðarmeðferð
- Markviss meðferð (svo sem zanubrutinib ef þú hefur áður fengið CD20+ miða meðferð, svo sem rituximab eða obinutuzumab)
- Mögulegar klínískar rannsóknir ef gjaldgengar - talaðu við meðferðarteymið þitt um hvaða klínískar rannsóknir eru í boði.
- Horfa og bíða (virkt eftirlit)
- Lyfjameðferð (krabbameinslyfjameðferð)
- Einstofna mótefni (MAB)
- Chemo-ónæmismeðferð
- Markviss meðferð (svo sem zanubrutinib ef þú hefur áður fengið CD20+ miða meðferð, svo sem rituximab eða obinutuzumab)
- Stofnfrumuígræðsla (SCT)
- Mögulegar klínískar rannsóknir ef gjaldgengar - talaðu við meðferðarteymið þitt um hvaða klínískar rannsóknir eru í boði.
- Horfa og bíða (virkt eftirlit)
- Miltanám - skurðaðgerð
- Lyfjameðferð (krabbameinslyfjameðferð)
- Einstofna mótefni (MAB)
- Chemo-ónæmismeðferð
- Markviss meðferð (svo sem zanubrutinib ef þú hefur áður fengið CD20+ miða meðferð, svo sem rituximab eða obinutuzumab)
- Stofnfrumuígræðsla (SCT)
- Mögulegar klínískar rannsóknir ef gjaldgengar - talaðu við meðferðarteymið þitt um hvaða klínískar rannsóknir eru í boði.
Aukaverkanir meðferðar við jaðarsvæði eitilæxli (MZL).
Það eru margar mismunandi aukaverkanir af meðferð og þær eru háðar því hvaða meðferð hefur verið gefin. Læknirinn sem meðhöndlar og/eða krabbameinshjúkrunarfræðingurinn getur útskýrt sérstakar aukaverkanir fyrir meðferðina.
Ein af algengum aukaverkunum eitilæxli og meðferð þess eru meðal annars lágt blóðkorn. Taflan hér að neðan gefur yfirlit yfir þessar blóðfrumur og einkenni.
Hvítar frumur | Rauðar frumur | Blóðflögur | |
Læknisheiti | Daufkyrninga og eitilfrumur | Rauðkorna | Blóðflögur |
Hvað gera þeir? | Berjast gegn sýkingu | Bera súrefni | Hættu að blæða |
Hvað er skortur kallaður? | Daufkyrningafæð og eitilfæð | Blóðleysi | Blóðflagnafæð |
Hvernig mun þetta hafa áhrif á líkama minn? | Þú færð fleiri sýkingar og gæti átt í erfiðleikum með að losna við þær, jafnvel með sýklalyfjum. | Þú gætir verið með föl húð, fundið fyrir þreytu, mæði, kulda og svima. | Þú gætir auðveldlega marblettur eða fengið blæðingar sem hætta ekki fljótt þegar þú ert með skurð. |
Hvað mun meðferðarteymið mitt gera til að laga þetta? |
|
|
|
If allt blóðkornin þín eru lág, þetta er kallað 'blóðfrumnafæð'. YÞú gætir þurft að fara á sjúkrahús til að fá meðferð til að bæta blóðgildi.
Aðrar algengar aukaverkanir við jaðarsvæði eitilæxli (MZL) meðferðir
- Ógleði (ógleði) og/eða uppköst.
- Aumur í munni (slímhúðarbólga). Þú gætir líka tekið eftir breytingu á bragði matar og drykkja.
- Þarmavandamál eins og hægðatregða eða niðurgangur.
- Þreyta eða skortur á orku hjálpar ekki við hvíld eða svefn (þreyta).
- Vöðvaverkir og verkir (vöðvaverkir).
- Liðverkir og liðverkir (liðverkir).
- Hárlos og/eða þynning (hárlos).
- Huga þoku og erfiðleikar við að muna hluti (chemo heili).
- Breytt tilfinning í höndum og fótum eins og náladofi, nálar eða verkur (taugakvilli).
- Minni frjósemi eða snemma tíðahvörf (lífsbreyting).
Fyrir frekari upplýsingar um sérstakar aukaverkanir og hvernig þú getur stjórnað þeim, smelltu á hnappinn hér að neðan.
Klínískar rannsóknir
Það eru margir meðferðarmöguleikar sem verið er að prófa í klínískum rannsóknum um allan heim fyrir sjúklinga með MZL. Við mæli með því að hvenær sem þú þarft að hefja nýja meðferð spyrðu lækninn þinn um klínískar rannsóknir sem þú gætir átt rétt á.
Klínískar rannsóknir eru mikilvægar til að finna ný lyf, eða samsetningar lyfja til að bæta meðferð við MZL í framtíðinni.
Þeir geta einnig boðið þér tækifæri til að prófa nýtt lyf, samsetningu lyfja eða aðrar meðferðir sem þú myndir ekki geta fengið fyrir utan prufuna. Ef þú hefur áhuga á að taka þátt í klínískri rannsókn skaltu spyrja lækninn hvaða klínískar rannsóknir þú ert gjaldgengur í.
Fyrir frekari upplýsingar um klínískar rannsóknir, vinsamlegast lestu okkar 'Skilningur á klínískum rannsóknum upplýsingablað eða heimsækja okkar webpage.
Horfur og eftirlifun - Að lifa með jaðarsvæði eitilæxli (MZL)
Batahorfur
Horfur vísar til þess hvernig búist er við að MZL hegði sér og bregðist við meðferð. Flest indolent eitlaæxli, þar á meðal MZL, þróast hægt yfir langan tíma. Þeir bregðast venjulega vel við meðferð, en eru oft ekki læknanlegir. Hins vegar lifa margir vel án einkenna í langan tíma. Það eru góðar líkur á að þú lifir líka eðlilegu lífi.
Þín eigin horf er mjög einstaklingsbundið og tekur tillit til margra þátta, þar á meðal aldur þinn, heilsu, erfðafræði, svörun við meðferðum og aðgang að umönnun.
Spyrðu lækninn þinn um eigin horfur og hvers þeir búast við að þú fáir úr meðferðum þínum.
Survivorship - Að lifa með krabbamein
Survivorship vísar til fólks sem hefur greinst með krabbamein hvenær sem er á lífsleiðinni. Það byrjar á þeim tíma sem þú ert greindur og heldur áfram alla ævi. Markmiðið með að lifa af í eitilfrumukrabbameini er að tryggja að þú lifir með bestu lífsgæðum.
Heilbrigður lífsstíll, eða breytingar á lífsstíl eftir meðferð geta verið mikil hjálp við bata þinn. Það er margt sem þú getur gert til að lifa vel með MZL. Við höfum fjölda upplýsingablaða með gagnlegum upplýsingum um hvernig á að lifa vel með eitilæxli. Tenglar á þetta eru neðst í þessum hluta.
Margir finna eftir krabbameinsgreiningu eða meðferð að markmið þeirra og forgangsröðun í lífinu breytast. Það getur tekið tíma og verið pirrandi að fá að vita hvað er „nýja eðlilegt“ þitt. Væntingar til fjölskyldu þinnar og vina gætu verið aðrar en þínar. Þú gætir fundið fyrir einangrun, þreytu eða hvers kyns mismunandi tilfinningum sem geta breyst á hverjum degi.
Helstu markmið eftirlifenda
Helstu markmið eftirlifenda eru að hjálpa þér:
- vertu eins virkur og mögulegt er í starfi þínu, fjölskyldu og öðrum lífshlutverkum.
- draga úr aukaverkunum og einkennum krabbameinsins og meðferð þess.
- greina og stjórna síðbúnum aukaverkunum.
- hjálpa til við að halda þér eins sjálfstæðum og mögulegt er.
- bæta lífsgæði þín og viðhalda góðri geðheilsu.
Krabbameinsendurhæfing
Mælt er með mismunandi tegundum krabbameinsendurhæfingar fyrir þig. Þetta gæti þýtt hvað sem er af breitt svið af þjónustu eins og:
- sjúkraþjálfun til verkjameðferðar eða til að bæta hreyfingu þína.
- skipulagningu á næringu og hreyfingu.
- tilfinninga-, starfs- og fjármálaráðgjöf.
Við höfum nokkur frábær ráð til að lifa vel með eitilæxli í upplýsingablöðunum okkar hér að neðan:
- Ótti við að krabbamein endurtaki sig og skannakvíða
- Svefnstjórnun og eitilæxli
- Hreyfing og eitilæxli
- Þreyta og eitilæxli
- Kynhneigð og nánd
- Tilfinningaleg áhrif greiningar og meðferðar á eitlakrabbameini
- Tilfinningaleg áhrif þess að lifa með eitilæxli
- Tilfinningaleg áhrif eitilæxla eftir að meðferð með eitilæxli er lokið
- Að annast einhvern með eitilæxli
- Tilfinningaleg áhrif endurfalls eða óþolandi eitilæxla
- Viðbótar- og óhefðbundin meðferð: Eitilfrumukrabbamein
- Sjálfsmeðferð og eitilæxli
- Næring og eitilæxli
Umbreytt eitilfrumukrabbamein
Umbreytt eitilæxli er þegar hægfara - hægvaxandi eitilæxli breytist og "breytist" í árásargjarnt - eða ört vaxandi eitilæxli. Þetta er mjög sjaldgæft með MZL, kemur fram hjá færri en 1 einstaklingi af hverjum 100,000 einstaklingum með MZL. Ef MZL þinn umbreytist geturðu fundið frekari upplýsingar um umbreytt eitilæxli hér.