Overzicht van anaplastisch grootcellig lymfoom (ALCL)
Anaplastisch grootcellig lymfoom (ALCL) is een zeldzaam en agressief (snelgroeiend) subtype van PTCL. ALCL ontwikkelt zich uit witte bloedcellen, T-lymfocyten (T-cellen) genaamd, die deel uitmaken van ons immuunsysteem, ons gezond houden door infecties en ziekten te bestrijden en onze immuunresponsen te reguleren.
De subtypen van ALCL zijn:
- Systemische ALCL – ALK +ve
- Systemische ALCL – ALK -ve
- Borstimplantaat geassocieerd (BIA)ALCL
- Primaire cutane (Pc)ALCL
Waarom wordt het anaplastisch grootcellig lymfoom genoemd?
- Anaplastisch betekent dat de cellen er heel anders uitzien dan gewone gezonde T-cellen.
- Grootcellig betekent dat ze groter zijn geworden dan gezonde T-cellen.
- Lymfoom betekent kanker van witte bloedcellen, lymfocyten genoemd.
Bij ALCL worden uw T-cellymfocyten kankerachtig, waardoor ze veel groter worden en heel anders dan uw gezonde T-cellen. Dit gebeurt omdat kankercellen erg ongeorganiseerd zijn en zich niet langer ontwikkelen zoals ze bedoeld zijn om te groeien. Als gevolg hiervan kunnen de kankerachtige lymfoom-T-cellen niet langer effectief werken om u te beschermen tegen infectie en ziekte, of om uw immuunresponsen te reguleren.
Er is ook een eiwit gevonden op het oppervlak van de ALCL-cel dat 'CD30' wordt genoemd en dat helpt om ALCL te onderscheiden van andere subtypes van PTCL. Het is belangrijk om te weten of uw cellen CD30-positief zijn, omdat een bepaald medicijn (Brentuximab vedotin) dat kan worden gebruikt om sommige lymfomen te behandelen, alleen zal werken als uw lymfoomcellen dit CD30-eiwit op zich hebben.
Wat veroorzaakt anaplastisch grootcellig lymfoom (ALCL)?
Zoals met veel soorten lymfoom, weten we niet waardoor ALCL bij de meeste mensen ontstaat. Eén subtype - BIA-ALCL komt alleen voor bij mensen met borstimplantaten en komt vaker voor bij mensen met getextureerde siliconenimplantaten. Het is echter nog steeds zeldzaam onder mensen met implantaten, dus hoewel de implantaten het risico verhogen, veroorzaken ze geen ALCL.
Patiëntverhalen die leven met of na ALCL
T-cellymfocyten begrijpen
T-cellymfocyten begrijpen
Om ALCL te begrijpen, moet u uw T-cellymfocyten kennen.
T-cellymfocyten zijn een belangrijk onderdeel van ons immuunsysteem dat ons beschermt tegen infectie en ziekte, en ons immuunsysteem reguleert om auto-immuunaanvallen te voorkomen. Auto-immuunaanvallen vinden plaats wanneer ons immuunsysteem overactief of defect is en ons eigen lichaam begint te bestrijden in plaats van infectie en ziekte.
T-cellen worden gemaakt in ons beenmerg, maar voordat ze volwassen worden, reizen ze door ons lymfestelsel naar onze thymus waar ze blijven groeien en volwassen worden.
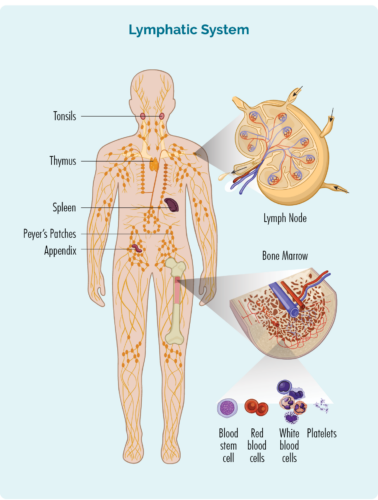
Over T-cellymfocyten
- T-cellen worden gemaakt in ons beenmerg, rijpen in onze thymus, maar kunnen in elk deel van ons lymfestelsel leven, inclusief onze lymfeklieren.
- T-cellen moeten worden geactiveerd om effectief te werken. Ze rusten meestal in onze thymus, lymfeklieren of andere delen van uw lymfestelsel, en worden pas wakker en bestrijden infecties wanneer andere immuuncellen hen laten weten dat er een infectie of ziekte is om te bestrijden. Wanneer ze wakker worden, kunnen T-cellen naar elk deel van ons lichaam reizen om de infectie of ziekte te bestrijden.
- Sommige T-cellen zijn verantwoordelijk voor het "reguleren" van de immuunrespons. Dit betekent dat zodra en infectie is vernietigd, de "Regulerende T-cellen" vertel andere immuuncellen dat ze zich moeten terugtrekken, zodat ze niet blijven vechten en onze goede cellen schade toebrengen zodra de infectie is verdwenen.
- Na het bestrijden van een infectie of ziekte worden sommige T-cellen "Geheugen T-cellen" en ze onthouden alles wat er te weten valt over de infectie en hoe deze te bestrijden. Op die manier kan ons immuunsysteem, als we ooit weer dezelfde infectie of ziekte krijgen, deze veel sneller en effectiever bestrijden.
- Sommige T-cellen helpen andere immuuncellen, zoals B-cellymfocyten, om effectief te werken. Deze T-cellen worden "Helper T-cellen”.
Symptomen van ALCL
De symptomen van ALCL variëren, afhankelijk van het subtype van ALCL dat u heeft, en ook van welke delen van uw lichaam lymfoom bevatten. De symptomen die u krijgt, kunnen heel anders zijn dan die van iemand anders met ALCL.
Er zijn echter enkele symptomen van lymfoom die veel voorkomen bij veel mensen met lymfoom, ongeacht het subtype. Deze meer algemene symptomen worden hieronder beschreven.
Algemene symptomen van lymfoom
sommige symptomen komen vaak voor bij alle soorten lymfoom, dus u kunt ook een van de volgende symptomen krijgen:
Gezwollen lymfeklieren die eruit zien of aanvoelen als een knobbeltje onder je huid. Deze worden meestal gevonden in uw nek, oksels of liezen, omdat deze lymfeklieren dichter bij uw huid liggen dan andere lymfeklieren. Elke lymfeklier kan echter worden aangetast, maar wordt mogelijk alleen gevonden tijdens CT of een andere scan.
Vermoeidheid - extreme vermoeidheid die niet verbetert door rust of slaap.
Verlies van eetlust - niet willen eten.
Jeukende huid.
Kortademigheid.
Pijn in uw maag of buik.
Meer dan normaal bloeden of blauwe plekken krijgen.
B-symptomen.

Symptomen die specifiek zijn voor uw subtype van ALCL worden hieronder in de sectie behandeld overzicht van ALCL-subtypen.
Hoe wordt de diagnose anaplastisch grootcellig lymfoom gesteld?
Als uw arts denkt dat u een lymfoom heeft, zal hij een aantal belangrijke onderzoeken moeten organiseren. Deze tests zijn nodig om lymfoom als oorzaak van uw symptomen te bevestigen of uit te sluiten.
Bloed testen
Er worden bloedtesten afgenomen wanneer u probeert uw lymfoom te diagnosticeren, maar ook tijdens uw behandeling om ervoor te zorgen dat uw organen goed werken en de behandeling aankunnen.
Biopsieën
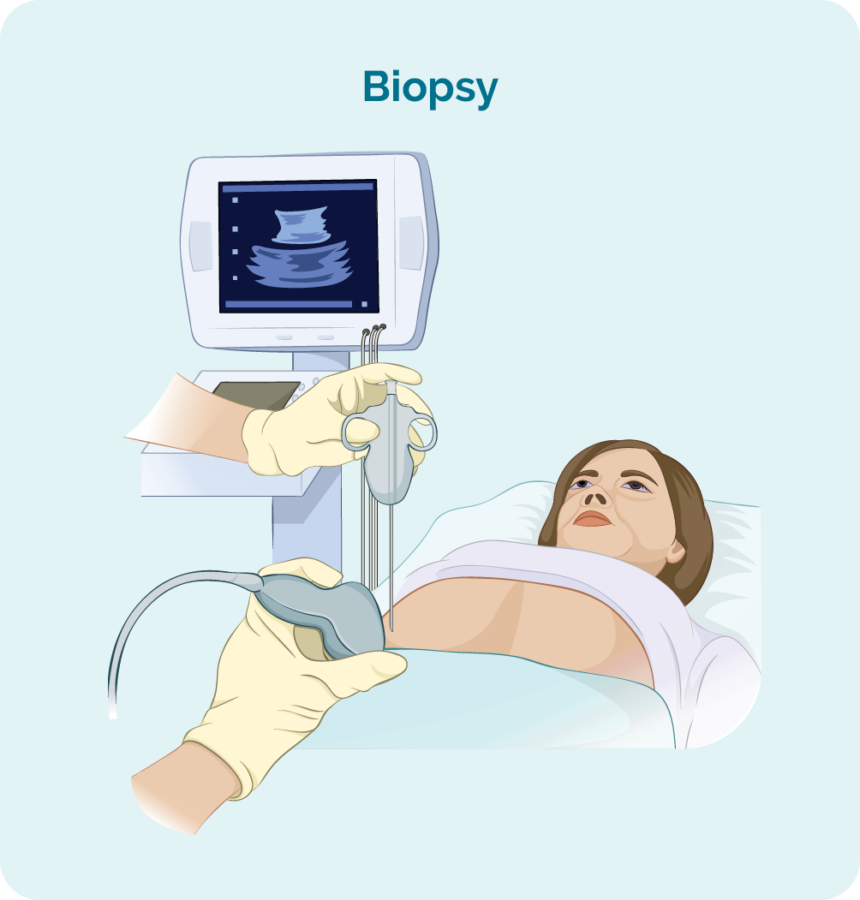
Om ALCL te diagnosticeren, heeft u een biopsie nodig. Een biopsie is een procedure om een deel of het geheel van een aangetaste lymfeklier en/of een beenmergmonster te verwijderen. De biopsie wordt vervolgens gecontroleerd door wetenschappers in een laboratorium om te zien of er veranderingen zijn die de arts helpen om ALCL te diagnosticeren.
Als u een biopsie heeft, kunt u een plaatselijke of algemene verdoving ondergaan. Dit hangt af van het type biopsie en van welk deel van uw lichaam het is genomen. Er zijn verschillende soorten biopsieën en het kan zijn dat u er meer dan één nodig heeft om het beste monster te krijgen.
Kern- of fijne naaldbiopsie
Kern- of fijne naaldbiopten worden genomen om een monster van gezwollen lymfeklieren of tumoren te verwijderen om te controleren op tekenen van GZL.
Uw arts zal gewoonlijk een plaatselijke verdoving gebruiken om het gebied te verdoven, zodat u geen pijn voelt tijdens de procedure, maar u zult wakker zijn tijdens deze biopsie. Ze zullen dan een naald in de gezwollen lymfeklier of knobbel steken en een stukje weefsel verwijderen.
Als uw gezwollen lymfeklier of knobbel zich diep in uw lichaam bevindt, kan de biopsie worden uitgevoerd met behulp van echografie of gespecialiseerde röntgenfoto's (beeldvorming).
U kunt hiervoor een algehele narcose krijgen (waardoor u een tijdje kunt slapen). Het kan ook zijn dat u daarna een paar hechtingen heeft.
Kernnaaldbiopten nemen een groter monster dan een fijne naaldbiopsie, dus het is een betere optie bij het diagnosticeren van lymfoom.
Overzicht van ALCL-subtypen
Aan de hand van uw biopsieën en door te onderzoeken waar in uw lichaam het lymfoom is begonnen, kan uw arts bepalen welk subtype ALCL u heeft. Het subtype is belangrijk om te weten, omdat het informatie geeft over welk type behandelingen het beste voor u kan werken. Als u het nog niet weet, vraag dan uw arts welk subtype ALCL u heeft en welke invloed dit heeft op uw behandeling.
Primaire cutane ALCL is een indolent (langzaam groeiend) lymfoom dat begint in de T-cellen in de huidlagen. In tegenstelling tot andere subtypes van ALCL, heeft u mogelijk geen behandeling nodig voor PcALCL. Zoals de meeste soorten indolent lymfoom, kunt u de rest van uw leven met PcALCL leven, maar het is belangrijk om te weten dat u er goed mee kunt leven en dat het geen negatief effect op uw gezondheid heeft. Het heeft meestal alleen invloed op uw huid en heel zelden verspreidt zich langs uw huid naar andere delen van uw lichaam.
Het begint meestal met huiduitslag of knobbeltjes op uw huid die kunnen jeuken of pijnlijk zijn, maar die u ook geen ongemak bezorgen. Soms lijkt het meer op een zweer die niet geneest zoals je zou verwachten. Elke behandeling van PcALCL is waarschijnlijk bedoeld om jeuk of pijn te verbeteren, of om het uiterlijk van het lymfoom te verbeteren in plaats van het lymfoom zelf te behandelen. Als de PcALCL echter slechts een heel klein deel van de huid aantast, kan deze operatief of door middel van radiotherapie worden verwijderd.
PcALCL komt vaker voor bij mensen tussen de 50 en 60 jaar, maar kan iedereen van elke leeftijd treffen, ook kinderen.
ALK +ve ALCL is het meest voorkomende subtype van ALCL. Het is een agressief (snelgroeiend) lymfoom dat kan beginnen en zich kan verspreiden naar elk deel van uw lichaam, daarom wordt het systemisch genoemd. Bij ALK-positieve ALCL hebben de abnormale T-cellen een genetische verandering (mutatie) waardoor ze een eiwit aanmaken dat 'anaplastisch lymfoomkinase' (ALK) wordt genoemd. Omdat ze dit eiwit produceren, wordt het ALK-positief genoemd.
ALK+ve ALCL komt vaker voor bij kinderen en jongvolwassenen jonger dan 40 jaar, hoewel iedereen van elke leeftijd er last van kan hebben. Het treft mannen drie keer vaker dan vrouwen.
Als u ALK +ve ALCL heeft, kunt u een van de bovenstaande symptomen krijgen. Andere symptomen kunnen verband houden met waar uw lymfoom is. Als de ALCL zich bijvoorbeeld in uw darmen bevindt, kunt u buikpijn krijgen of veranderingen in de manier waarop uw darmen werken, of bloed in uw ontlasting (poep).
ALK-ve ALCL treft ongeveer 3 op de 10 mensen met ALCL. Het wordt ALK -ve genoemd omdat, in tegenstelling tot ALK +ve ALCL, de lymfoomcellen niet het eiwit 'anaplastisch lymfoomkinase' (ALK) produceren. Net als ALK +ve ALCL is het echter een agressief (snelgroeiend) subtype dat kan beginnen en zich kan verspreiden naar elk deel van uw lichaam, daarom wordt het systemisch genoemd.
ALK-ve ALCL komt vaker voor bij volwassenen van middelbare leeftijd rond de 40-65 jaar, maar kan mensen van elke leeftijd treffen.
Als u ALK-ve ALCL heeft, kunt u een van de bovenstaande symptomen krijgen. Andere symptomen kunnen verband houden met waar uw lymfoom is.
Borstimplantaat geassocieerd ALCL wordt zo genoemd omdat het alleen mensen met borstimplantaten treft. Het is pas de afgelopen jaren geïdentificeerd, dus er wordt nog steeds meer over geleerd, maar het lijkt vaker voor te komen als u getextureerde siliconenimplantaten heeft. Het begint in de borst met het implantaat en is meestal langzaam groeiend (indolent) en wordt vaak alleen in de borst aangetroffen. Het kan echter zelden agressiever werken en zich buiten de borst verspreiden.
Ondanks dat het in de borst begint met het implantaat, is BIA-ALCL GEEN type borstkanker, het is een lymfoom dat begint wanneer T-cellymfocyten in de borst (geen borstcellen) kanker worden. Er wordt gedacht dat het ontstaat als gevolg van langdurige ontsteking rond het borstimplantaat.
U heeft mogelijk geen symptomen met BIA-ALCL en het kan alleen worden gedetecteerd als u een echografie of mammogram heeft. Als u symptomen heeft in een vroeg stadium van BIA-ALCL, kunt u een knobbeltje of zwelling in uw borst rond het implantaat opmerken. Bij een ziekte in een later stadium kunt u een van de hierboven genoemde symptomen hebben.
Stadiëring van lymfoom
Als u eenmaal weet dat u anaplastisch grootcellig lymfoom heeft, zal uw arts meer tests willen doen om te zien of het lymfoom zich heeft verspreid naar andere delen van uw lichaam. Deze tests worden staging genoemd.
Andere tests zullen kijken hoe verschillend uw lymfoomcellen zijn van uw normale T-cellen en hoe snel ze groeien. Dit wordt grading genoemd.
Klik op de kopjes hieronder voor meer informatie.
Staging verwijst naar hoeveel van uw lichaam wordt beïnvloed door uw lymfoom of hoe ver het zich heeft verspreid vanaf waar het voor het eerst begon.
T-cellen kunnen naar elk deel van uw lichaam reizen. Dit betekent dat lymfoomcellen (de kankerachtige T-cellen) ook naar elk deel van uw lichaam kunnen reizen. U moet meer tests laten doen om deze informatie te vinden. Deze tests worden stadiëringstests genoemd en wanneer u resultaten krijgt, zult u ontdekken of u fase één (I), fase twee (II), fase drie (III) of fase vier (IV) ALCL heeft.
Uw stadium van ALCL hangt af van:
- Hoeveel delen van uw lichaam hebben lymfoom.
- Waar het lymfoom zich bevindt, ook als het zich boven, onder of aan beide kanten van uw lichaam bevindt diafragma (een grote, koepelvormige spier onder je ribbenkast die je borst van je buik scheidt).
- Of het lymfoom zich heeft verspreid naar uw beenmerg of naar andere organen zoals de lever, longen, huid of botten.
Stadia I en II worden 'vroege of beperkte fase' genoemd (waarbij een beperkt deel van uw lichaam betrokken is).
Stadia III en IV worden 'gevorderd stadium' genoemd (meer verspreid).
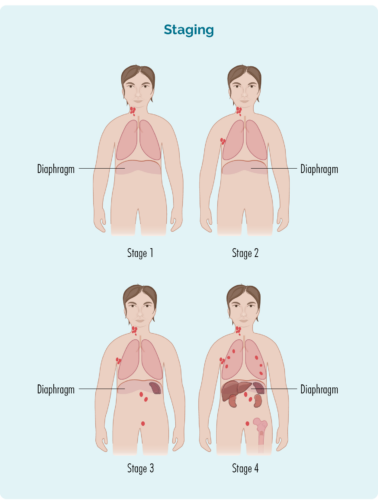
Stage 1 | één lymfekliergebied is aangetast, boven of onder het middenrif |
Stage 2 | twee of meer lymfekliergebieden zijn aangetast aan dezelfde kant van het middenrif |
Stage 3 | ten minste één lymfekliergebied boven en ten minste één lymfekliergebied onder het middenrif zijn aangetast |
Stage 4 | lymfoom bevindt zich in meerdere lymfeklieren en is uitgezaaid naar andere delen van het lichaam (bijv. botten, longen, lever) |
Extra ensceneringsinformatie
Uw arts kan ook over uw stadium praten met behulp van een letter, zoals A, B, E, X of S. Deze letters geven meer informatie over de symptomen die u heeft of hoe uw lichaam wordt beïnvloed door het lymfoom. Al deze informatie helpt uw arts om het beste behandelplan voor u te vinden.
Letter | Betekenis | Belang |
A of B |
|
|
EX |
|
|
S |
|
(Uw milt is een orgaan in uw lymfestelsel dat uw bloed filtert en reinigt, en is een plaats waar uw B-cellen rusten en antilichamen maken) |
Tests voor enscenering
Om erachter te komen in welk stadium u zich bevindt, wordt u mogelijk gevraagd om enkele van de volgende stadiëringstests te ondergaan:
Computertomografie (CT) scan
Deze scans maken foto's van de binnenkant van uw borst, buik of bekken. Ze geven gedetailleerde foto's die meer informatie geven dan een standaard röntgenfoto.
Positronemissietomografie (PET) scan
Dit is een scan die foto's maakt van de binnenkant van je hele lichaam. U krijgt een naald met een geneesmiddel dat door kankercellen, zoals lymfoomcellen, wordt opgenomen. Het medicijn dat de PET-scan helpt identificeren waar het lymfoom is en de grootte en vorm door gebieden met lymfoomcellen te markeren. Deze gebieden worden soms "hot" genoemd.
Lumbale punctie
Een lumbaalpunctie is een procedure die wordt uitgevoerd om te controleren of het lymfoom zich naar uw lichaam heeft verspreid centraal zenuwstelsel (CNS), waaronder uw hersenen, ruggenmerg en een gebied rond uw ogen. U moet tijdens de procedure heel stil blijven, dus baby's en kinderen kunnen een algemene verdoving krijgen om ze in slaap te brengen terwijl de procedure is voltooid. De meeste volwassenen hebben alleen een plaatselijke verdoving nodig voor de procedure om het gebied te verdoven.
Uw arts zal een naald in uw rug steken en een klein beetje vloeistof eruit halen, genaamd "ruggenmergvloeistof" (CSV) van rond je ruggenmerg. CSF is een vloeistof die een beetje werkt als een schokdemper voor uw CZS. Het bevat ook verschillende eiwitten en infectiebestrijdende immuuncellen zoals lymfocyten om je hersenen en ruggenmerg te beschermen. CSF kan ook helpen om eventueel extra vocht in uw hersenen of rond uw ruggenmerg af te voeren om zwelling in die gebieden te voorkomen.
Het CSF-monster wordt vervolgens naar pathologie gestuurd en gecontroleerd op tekenen van lymfoom.
Beenmergbiopsie
- Beenmergaspiraat (BMA): deze test neemt een kleine hoeveelheid van de vloeistof in de beenmergruimte.
- Beenmergaspiraat trephine (BMAT): deze test neemt een klein stukje beenmergweefsel.

De monsters worden vervolgens naar de pathologie gestuurd, waar ze worden gecontroleerd op tekenen van lymfoom.
Het proces voor beenmergbiopten kan verschillen, afhankelijk van waar u uw behandeling ondergaat, maar omvat meestal een plaatselijke verdoving om het gebied te verdoven.
In sommige ziekenhuizen krijgt u mogelijk lichte sedatie die u helpt te ontspannen en die ervoor kan zorgen dat u zich de procedure niet meer herinnert. Veel mensen hebben dit echter niet nodig en hebben in plaats daarvan een "groen fluitje" om op te zuigen. Dit groene fluitje bevat een pijnstillend medicijn (Penthrox of methoxyfluraan genaamd), dat u tijdens de procedure naar behoefte gebruikt.
Zorg ervoor dat u uw arts vraagt wat er beschikbaar is om u comfortabeler te maken tijdens de procedure, en praat met hem over wat volgens u de beste optie voor u is.
Meer informatie over beenmergbiopten vindt u hier op onze webpagina
Uw lymfoomcellen hebben een ander groeipatroon en zien er anders uit dan normale cellen. De graad van uw lymfoom is hoe snel uw lymfoomcellen groeien, wat van invloed is op de manier waarop u onder een microscoop kijkt. De cijfers zijn Grades 1-4 (low, intermediate, high). Als u een lymfoom van een hogere graad heeft, zullen uw lymfoomcellen er het meest anders uitzien dan normale cellen, omdat ze te snel groeien om zich goed te kunnen ontwikkelen. Een overzicht van de cijfers vindt u hieronder.
- G1 - laaggradig - uw cellen zien er bijna normaal uit en ze groeien en verspreiden zich langzaam.
- G2 - middelmatige kwaliteit - uw cellen beginnen er anders uit te zien, maar er zijn enkele normale cellen, en ze groeien en verspreiden zich met een matige snelheid.
- G3 – hoogwaardig – je cellen zien er behoorlijk anders uit met een paar normale cellen, en ze groeien en verspreiden zich sneller.
- G4 – hoogwaardig – uw cellen zien er het meest anders uit dan normaal, en ze groeien en verspreiden zich het snelst.
Al deze informatie draagt bij aan het totaalbeeld dat uw arts opbouwt om te helpen bij het bepalen van het beste type behandeling voor u.
Het is belangrijk dat u met uw arts over uw eigen risicofactoren praat, zodat u een duidelijk beeld heeft van wat u van uw behandelingen kunt verwachten.
Wachten op resultaten
Wachten op uw resultaten kan een stressvolle en verontrustende tijd zijn. Het is belangrijk om te praten over hoe je je voelt. Als je een vertrouwde vriend of familielid hebt, kan het goed zijn om met hen te praten. Maar als u het gevoel heeft dat u met niemand in uw persoonlijke leven kunt praten, praat dan met uw plaatselijke arts, zij kunnen helpen bij het organiseren van counseling of andere ondersteuning, zodat u niet alleen bent terwijl u door de wachttijden en behandeling voor ALCL gaat.
U kunt ook contact opnemen met onze lymfoomzorgverpleegkundigen door op de knop Contact onderaan het scherm te klikken. Of als u op Facebook zit en andere patiënten met lymfoom in contact wilt brengen, kunt u lid worden van ons Lymfoom Down Under pagina.
Voordat u met de behandeling begint
Agressieve subtypes van ALCL kunnen zich snel verspreiden, dus u moet snel na de diagnose met de behandeling beginnen. Er zijn echter enkele dingen die u moet overwegen voordat u met de behandeling begint.
Vruchtbaarheid
Sommige behandelingen voor lymfoom kunnen uw vruchtbaarheid beïnvloeden, waardoor het moeilijker wordt om zwanger te worden of iemand anders zwanger te maken. Dit kan gebeuren met verschillende soorten behandelingen tegen kanker, waaronder:
- chemotherapie
- radiotherapie (wanneer het te uw bekken is)
- antilichaamtherapieën (monoklonale antilichamen en immuuncontrolepuntremmers)
- stamceltransplantaties (vanwege de hoge dosis chemotherapie die u nodig heeft voor de transplantatie).
Vragen om uw arts te vragen
Behandeling van ALCL
Zodra alle resultaten van uw biopsie en stadiëringsscans zijn voltooid, zal uw arts ze beoordelen om de best mogelijke behandelingsopties voor u te bepalen. Ze kunnen zelfs andere specialisten ontmoeten in een multidisciplinaire vergadering om er zeker van te zijn dat aan al uw behoeften wordt voldaan.
Sommige dingen die ze in overweging zullen nemen bij het bepalen van de beste behandelingsopties die ze u kunnen bieden, zijn:
- het subtype en stadium van lymfoom dat u heeft
- eventuele symptomen die u krijgt
- hoe het lymfoom uw lichaam beïnvloedt
- je leeftijd
- eventuele andere medische aandoeningen die u heeft, medicijnen die u gebruikt en uw gezondheid en welzijn
- uw eigen voorkeuren zodra u alle informatie heeft.
Voordat de behandeling wordt gestart, is het belangrijk dat er voldoende informatie wordt gegeven over de geplande behandeling, de mogelijke bijwerkingen en wat u kunt verwachten. Voorlichting van de kankerverpleegkundigen voorafgaand aan de behandeling kan zeer nuttig zijn en moet instructies bevatten over onwel worden of medische of verpleegkundige hulp nodig hebben.
Als uw PcALCL beperkt is tot uw huid en u geen symptomen of angst veroorzaakt, heeft u mogelijk helemaal geen behandeling nodig. Dit komt omdat PcALCL dat beperkt is tot uw huid niet schadelijk is voor uw gezondheid en u niet onwel zal maken of uw leven zal verkorten.
Als uw PcALCL pijn, jeuk of bloeding veroorzaakt, of als het uiterlijk ervan u angst bezorgt, kunt u mogelijk een behandeling ondergaan om deze symptomen te verbeteren. De behandeling zal niet zijn om u van de PcALCL te genezen, maar om de symptomen te beheersen.
Behandeling voor PcALCL in een vroeg stadium
Actuele behandelingen – crèmes of lotions die u tegenkomt op het aangetaste huidgebied.
Intralesionale steroïden - Deze kunnen worden gebruikt als de plaatselijke behandelingen niet werken. Uw arts zal een kleine hoeveelheid steroïde injecteren in het gebied van uw huid dat is aangetast door de PcALCL. Steroïden zijn giftig voor lymfoomcellen, dus kunnen het aantal lymfoomcellen in het gebied verminderen en uw symptomen verbeteren.
radiotherapie – Mogelijk krijgt u radiotherapie aangeboden. Dit is een behandeling waarbij gebruik wordt gemaakt van straling zoals röntgenstralen, protonenstralen of gammastralen die de lymfoomcellen vernietigen.
Chirurgie – Uw PcALCL kan mogelijk volledig operatief worden verwijderd. Dit is afhankelijk van de grootte en locatie van uw PcALCL.
Behandeling voor vergevorderd stadium PcALCL
BIA-ALCL kan indolent zijn en gelokaliseerd zijn in uw borst, of kan agressiever zijn en zich verspreiden naar andere delen van uw lichaam, inclusief uw lymfeklieren en organen.
Het behandelplan dat uw arts voorstelt, wordt afgestemd op hoe uw BIA-ALCL zich gedraagt en hoe ver het zich heeft verspreid.
BIA-ALCL in een vroeg stadium
Voor BIA-ALCL in een vroeg stadium dat zich alleen in uw borst bevindt, heeft u mogelijk alleen een operatie nodig om het implantaat en de door lymfoom aangetaste gebieden in de borst te verwijderen. Het kan zijn dat u na de operatie verschillende implantaten kunt laten inbrengen of dat u besluit dat niet te doen. Dit is een gesprek dat u met uw chirurg en hematoloog moet hebben om u te helpen de risico's en voordelen van verschillende implantaten te begrijpen.
Er zijn veel redenen waarom mensen borstimplantaten hebben, en de gedachte om ze te laten verwijderen, evenals de diagnose van een lymfoom, kan erg overweldigend en verontrustend zijn. Als u in deze periode met uw emoties worstelt, neem dan contact op met uw medisch team. Er is hulp beschikbaar om u er doorheen te helpen en u te helpen goede beslissingen te nemen over uw gezondheid.
BIA-ALCL in een laat stadium
BvCHP - cyclofosfamide, doxorubicine, prednisolon en een monoklonaal antilichaam genaamd brentuximab vedotin (Bv). Bv is alleen effectief tegen lymfomen met een eiwit dat CD30 wordt genoemd.
G. CHOP - combinatiechemotherapie van cyclofosfamide, doxorubicine, vincristine en een steroïde genaamd prednisolon.
CHOEP – vergelijkbaar met CHOP maar met een extra chemotherapie genaamd etoposide.
Systemische ALK +ve ALCL is een systemische en agressieve vorm van lymfoom, dus u moet snel na de diagnose met de behandeling beginnen. De behandeling kan bestaan uit chemotherapie met of zonder radiotherapie.
- Chemotherapie - gebruikelijke chemotherapieprotocollen die worden gebruikt voor systemische ALCL zijn onder meer:
BvCHP - cyclofosfamide, doxorubicine, prednisolon en een monoklonaal antilichaam genaamd brentuximab vedotin (Bv). Bv is alleen effectief tegen lymfomen met een eiwit dat CD30 wordt genoemd.
G. CHOP - combinatiechemotherapie van cyclofosfamide, doxorubicine, vincristine en een steroïde genaamd prednisolon.
CHOEP – vergelijkbaar met CHOP maar met een extra chemotherapie genaamd etoposide.
- Deelname aan klinische proeven
Behandeling voor kinderen met ALK +ve ALCL
Veel kinderen met lymfoom zullen worden aangeboden om deel te nemen aan klinische onderzoeken. U kunt het beste met de hematoloog van uw kind praten over de beste behandelingsopties voor uw kind, aangezien deze kunnen verschillen van de hier genoemde.
Systemische ALK-ve ALCL is een systemische en agressieve vorm van lymfoom, dus u moet snel na de diagnose met de behandeling beginnen. Behandeling voor systemische ALK-ve ALCL is vergelijkbaar met systemische ALK +ve ALCL en kan chemotherapie met of zonder radiotherapie omvatten.
- Chemotherapie - gebruikelijke chemotherapieprotocollen die worden gebruikt voor systemische ALCL zijn onder meer:
BvCHP - cyclofosfamide, doxorubicine, prednisolon en een monoklonaal antilichaam genaamd brentuximab vedotin (Bv). Bv is alleen effectief tegen lymfomen met een eiwit dat CD30 wordt genoemd.
G. CHOP - combinatiechemotherapie van cyclofosfamide, doxorubicine, vincristine en een steroïde genaamd prednisolon.
CHOEP – vergelijkbaar met CHOP maar met een extra chemotherapie genaamd etoposide.
- Stamceltransplantatie – U kunt ook een hoge dosis chemotherapie krijgen gevolgd door een stamceltransplantatie als u systemische ALK-ve ALCL heeft. Klik hier voor meer informatie over stamceltransplantaties.
- Deelname aan klinische proeven
Clinical Trials
Het wordt aanbevolen dat wanneer u met nieuwe behandelingen moet beginnen, u uw arts vraagt naar klinische onderzoeken waarvoor u mogelijk in aanmerking komt. Klinische proeven zijn belangrijk om nieuwe medicijnen of combinaties van medicijnen te vinden om de behandeling van ALCL in de toekomst te verbeteren.
Ze kunnen u ook de kans bieden om een nieuw geneesmiddel, combinatie van geneesmiddelen of andere behandelingen te proberen die u buiten de proef niet zou kunnen krijgen.
Er zijn veel behandelingen en nieuwe behandelingscombinaties die momenteel worden getest in klinische onderzoeken over de hele wereld voor patiënten met zowel nieuw gediagnosticeerde als recidiverende ALCL.
Vaak voorkomende bijwerkingen van de behandeling
De bijwerkingen van de behandeling zijn afhankelijk van het type behandeling dat u ondergaat, de locatie en de omvang van uw lymfoom en van andere factoren. Het is belangrijk om te begrijpen wat de meest voorkomende en de ernstigste bijwerkingen van uw behandeling zijn. Praat met uw arts of kankerverpleegkundige over de te verwachten bijwerkingen van uw behandeling.
Enkele vragen die u zou moeten overwegen, zijn onder meer:
- Wat is de naam van de behandeling die ik onderga?
- Wat voor soort behandeling is het (chemotherapie of een monoklonaal antilichaam enz.)?
- Wat zijn de vaak voorkomende en mogelijke bijwerkingen van de behandeling?
- Welke bijwerkingen moet u melden aan het medisch team?
- Wat zijn de contactnummers en waar kunt u 7 dagen per week en 24 uur per dag terecht in geval van nood?
Klik op de onderstaande link voor algemene informatie over veelvoorkomende bijwerkingen en hoe u deze kunt behandelen.
Recidiverende of refractaire ALCL
Na de behandeling kunnen veel patiënten een periode van kwijtschelding (geen tekenen van lymfoom of wanneer het lymfoom onder controle is). Bij sommige patiënten komt het lymfoom terug (terugvalt) of reageert in zeldzame gevallen niet op de eerste behandeling (vuurvast).Als dit gebeurt, zijn er andere behandelingen die succesvol kunnen zijn, waaronder:
- Pralatrexaat
- romidepsin
- Vorinostat (voor recidiverende of refractaire PcALCL)
- Brentuximabvedotin (Adcetris)
- Combinatie chemotherapie
- Gerichte therapie
- Stamceltransplantatie
Clinical Trials
Het wordt aanbevolen dat wanneer u met nieuwe behandelingen moet beginnen, u uw arts vraagt naar klinische onderzoeken waarvoor u mogelijk in aanmerking komt. Klinische proeven zijn belangrijk om nieuwe medicijnen of combinaties van medicijnen te vinden om de behandeling van ALCL in de toekomst te verbeteren.
Ze kunnen u ook de kans bieden om een nieuw geneesmiddel, combinatie van geneesmiddelen of andere behandelingen te proberen die u buiten de proef niet zou kunnen krijgen.
Er zijn veel behandelingen en nieuwe behandelingscombinaties die momenteel worden getest in klinische onderzoeken over de hele wereld voor patiënten met zowel nieuw gediagnosticeerde als recidiverende ALCL.
Wat u kunt verwachten als de behandeling is afgelopen
Als u klaar bent met uw behandeling, zal uw hematoloog u nog regelmatig willen zien. U krijgt regelmatig controles, waaronder bloedonderzoek en scans. Hoe vaak u deze tests moet ondergaan, hangt af van uw individuele omstandigheden en uw hematoloog kan u vertellen hoe vaak zij u willen zien.
Het kan een spannende tijd zijn of een stressvolle tijd wanneer u de behandeling beëindigt - soms beide. Er is geen goede of foute manier om te voelen. Maar het is belangrijk om te praten over je gevoelens en wat je nodig hebt met je dierbaren.
Er is ondersteuning beschikbaar als u het moeilijk vindt om met het einde van de behandeling om te gaan. Praat met uw behandelend team – uw hematoloog of gespecialiseerde kankerverpleegkundige, aangezien zij u mogelijk kunnen doorverwijzen voor adviesdiensten binnen het ziekenhuis. Ook uw lokale huisarts (huisarts – huisarts) kan hierbij helpen.
Verpleegkundigen voor lymfoomzorg
U kunt ook praten met onze Lymphoma Care Nurses. Klik gewoon op de knop "Contact opnemen" onderaan het scherm voor contactgegevens.
Late effecten
Soms kan een bijwerking van de behandeling aanhouden of maanden of jaren na het beëindigen van de behandeling optreden. Dit heet een laat-effect. Het is belangrijk om eventuele late effecten aan uw medisch team te melden, zodat zij u kunnen beoordelen en u kunnen adviseren hoe u deze effecten het beste kunt beheersen. Enkele late effecten kunnen zijn:
- Veranderingen in uw hartritme of structuur
- Effecten op uw longen
- Perifere neuropathie
- Hormonale veranderingen
- Stemming verandert.
Als u een van deze late effecten ervaart, kan uw hematoloog of huisarts u aanraden om naar een andere specialist te gaan om deze effecten te beheersen en uw kwaliteit van leven te verbeteren. Het is echter belangrijk om alle nieuwe of blijvende effecten zo vroeg mogelijk te melden voor de beste resultaten.
Survivorship - Leven met en na kanker
Een gezonde levensstijl of een aantal positieve levensstijlveranderingen na de behandeling kunnen een grote hulp zijn bij uw herstel. Er zijn veel dingen die u kunt doen om u te helpen goed te leven met ALCL.
Veel mensen merken dat na een diagnose of behandeling van kanker hun doelen en prioriteiten in het leven veranderen. Het kan even duren en frustrerend zijn om erachter te komen wat je 'nieuwe normaal' is. De verwachtingen van uw familie en vrienden kunnen anders zijn dan die van u. U kunt zich geïsoleerd, vermoeid of een aantal verschillende emoties voelen die elke dag kunnen veranderen.
De belangrijkste doelen na behandeling voor uw ALCL is om weer tot leven te komen en:
- wees zo actief mogelijk in uw werk, gezin en andere levensrollen
- de bijwerkingen en symptomen van de kanker en de behandeling ervan te verminderen
- identificeer en beheer eventuele late bijwerkingen
- helpen om u zo zelfstandig mogelijk te houden
- uw levenskwaliteit te verbeteren en een goede geestelijke gezondheid te behouden.
Verschillende soorten kankerrevalidatie kunnen u ook worden aanbevolen. Dit kan elk van een breed bereik betekenen van diensten zoals:
- fysiotherapie, pijnbestrijding
- voedings- en bewegingsplanning
- emotionele, loopbaan- en financiële begeleiding.
Het kan ook helpen om met uw plaatselijke arts te praten over welke lokale wellnessprogramma's beschikbaar zijn voor mensen die herstellen van een diagnose van kanker. Veel lokale gebieden organiseren fitness- of sociale groepen of andere wellnessprogramma's om u te helpen terug te keren naar uw zelf van voor de behandeling.
Samengevat
- Anaplastisch grootcellig lymfoom (ALCL) is een type non-Hodgkin-lymfoom en een subtype van perifeer T-cellymfoom (PTCL).
- Het begint wanneer uw T-cellymfocyten muteren en kanker worden.
- T-cellen worden gemaakt in ons beenmerg, maar reizen naar en rijpen in onze thymus. Ze kunnen naar elk deel van ons lichaam reizen om infecties en ziekten te bestrijden.
- Er zijn vier verschillende subtypes van ALCL en ze kunnen indolent of agressief zijn.
- De behandeling van ALCL hangt af van het subtype en stadium van ALCL dat u heeft, en of het indolent of agressief is.
- ALCL kan goed reageren op behandeling en u kunt in een periode van remissie terechtkomen, maar een terugval is niet ongewoon, dus het kan zijn dat u meer dan eens moet worden behandeld.
- Meld alle nieuwe of verslechterende symptomen naar uw arts inclusief B-symptomen.
- Je bent niet alleen. Neem indien nodig contact op met uw hematologieteam of huisarts, of neem contact op met onze lymfoomzorgverpleegkundigen door op de knop "Contact opnemen" onderaan het scherm te klikken.


