Het stadium van lymfoom kijkt naar hoeveel van uw lichaam wordt beïnvloed door lymfoom en geeft informatie over wat de beste soorten behandeling voor u zullen zijn.
Wat betekent enscenering?
Staging verwijst naar hoeveel van uw lichaam wordt beïnvloed door uw lymfoom - of hoe ver het zich heeft verspreid vanaf waar het voor het eerst begon.
Lymfocyten kunnen naar elk deel van uw lichaam reizen. Dit betekent dat lymfoomcellen (de kankerachtige lymfocyten) ook naar elk deel van uw lichaam kunnen reizen. U moet meer tests laten doen om deze informatie te vinden. Deze tests worden stadiëringstests genoemd en wanneer u resultaten krijgt, zult u ontdekken of u stadium één (I), stadium twee (II), stadium drie (III) of stadium vier (IV) lymfoom heeft.
Staging lymfoom - Het Ann Arbor of Lugano Staging System
Uw stadium van lymfoom hangt af van:
- Hoeveel delen van uw lichaam hebben lymfoom
- Waar het lymfoom zich bevindt, of het zich boven, onder of aan beide zijden van uw middenrif bevindt (een grote, koepelvormige spier onder uw ribbenkast die uw borst van uw buik scheidt)
- Of het lymfoom zich heeft verspreid naar uw beenmerg of naar andere organen zoals uw lever, longen, huid of botten.
Stadia I en II worden 'vroege of beperkte fase' genoemd (waarbij een beperkt deel van uw lichaam betrokken is).
Stadia III en IV worden 'gevorderd stadium' genoemd (meer verspreid). Het is belangrijk om te weten dat, in tegenstelling tot andere vormen van kanker, veel agressieve lymfomen in een gevorderd stadium kunnen worden genezen. Praat met uw arts over uw kansen op genezing of langdurige remissie.
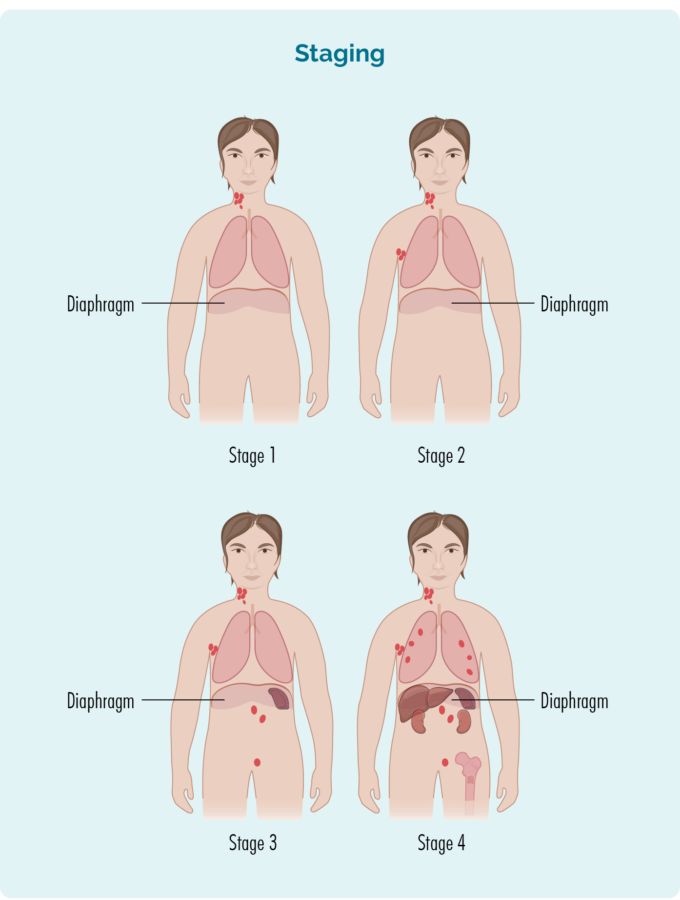
Stage 1 | Er is één lymfekliergebied aangetast, boven of onder het middenrif*. |
Stage 2 | Twee of meer lymfekliergebieden zijn aangetast aan dezelfde kant van het middenrif*. |
Stage 3 | Ten minste één lymfekliergebied boven en ten minste één lymfekliergebied onder het middenrif* zijn aangetast. |
Stage 4 | Lymfoom bevindt zich in meerdere lymfeklieren en is uitgezaaid naar andere delen van het lichaam (bijv. botten, longen, lever). |
Extra ensceneringsinformatie
Uw arts kan ook over uw stadium praten met behulp van een letter, zoals A, B, E, X of S. Deze letters geven meer informatie over de symptomen die u heeft of hoe uw lichaam wordt beïnvloed door het lymfoom. Al deze informatie helpt uw arts om het beste behandelplan voor u te vinden.
Letter | Betekenis | Belang |
A of B |
|
|
EX |
|
|
S |
|
(Onze milt is een orgaan in onze lymfestelsel dat ons bloed filtert en reinigt, en een plek is waar onze B-cellen rusten en antistoffen maken) |
Tests voor enscenering
Om erachter te komen in welk stadium u zich bevindt, wordt u mogelijk gevraagd om enkele van de volgende stadiëringstests te ondergaan:
Computertomografie (CT) scan
Deze scans maken foto's van de binnenkant van uw borst, buik of bekken. Ze geven gedetailleerde foto's die meer informatie geven dan een standaard röntgenfoto.
Positronemissietomografie (PET) scan
Dit is een scan die foto's maakt van de binnenkant van je hele lichaam. U krijgt een naald met een geneesmiddel dat door kankercellen, zoals lymfoomcellen, wordt opgenomen. Het medicijn dat de PET-scan helpt identificeren waar het lymfoom is en de grootte en vorm door gebieden met lymfoomcellen te markeren. Deze gebieden worden soms "hot" genoemd.
Lumbale punctie
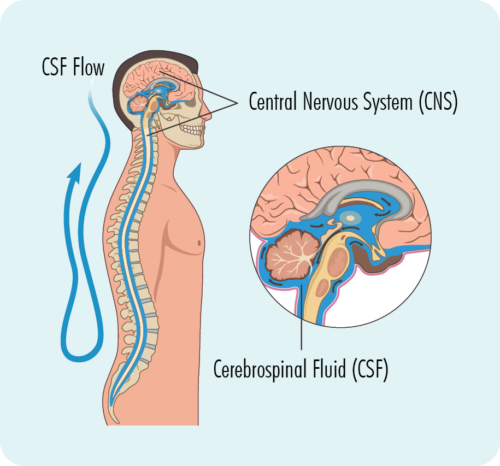 Een lumbaalpunctie is een procedure die wordt uitgevoerd om te controleren of u een lymfoom in uw centraal zenuwstelsel (CNS), waaronder uw hersenen, ruggenmerg en een gebied rond uw ogen. U moet tijdens de procedure heel stil blijven, dus baby's en kinderen kunnen een algemene verdoving krijgen om ze een tijdje in slaap te brengen als de procedure is voltooid. De meeste volwassenen hebben alleen een plaatselijke verdoving nodig voor de procedure om het gebied te verdoven.
Een lumbaalpunctie is een procedure die wordt uitgevoerd om te controleren of u een lymfoom in uw centraal zenuwstelsel (CNS), waaronder uw hersenen, ruggenmerg en een gebied rond uw ogen. U moet tijdens de procedure heel stil blijven, dus baby's en kinderen kunnen een algemene verdoving krijgen om ze een tijdje in slaap te brengen als de procedure is voltooid. De meeste volwassenen hebben alleen een plaatselijke verdoving nodig voor de procedure om het gebied te verdoven.
Uw arts zal een naald in uw rug steken en een klein beetje vloeistof eruit halen, genaamd "ruggenmergvloeistof" (CSV) van rond je ruggenmerg. CSF is een vloeistof die een beetje werkt als een schokdemper voor uw CZS. Het bevat ook verschillende eiwitten en infectiebestrijdende immuuncellen zoals lymfocyten om je hersenen en ruggenmerg te beschermen. CSF kan ook helpen om eventueel extra vocht in uw hersenen of rond uw ruggenmerg af te voeren om zwelling in die gebieden te voorkomen.
Het CSF-monster wordt vervolgens naar pathologie gestuurd en gecontroleerd op tekenen van lymfoom.
Beenmergbiopsie
- Beenmergaspiraat (BMA): deze test neemt een kleine hoeveelheid van de vloeistof in de beenmergruimte.
- Beenmergaspiraat trephine (BMAT): deze test neemt een klein stukje beenmergweefsel.
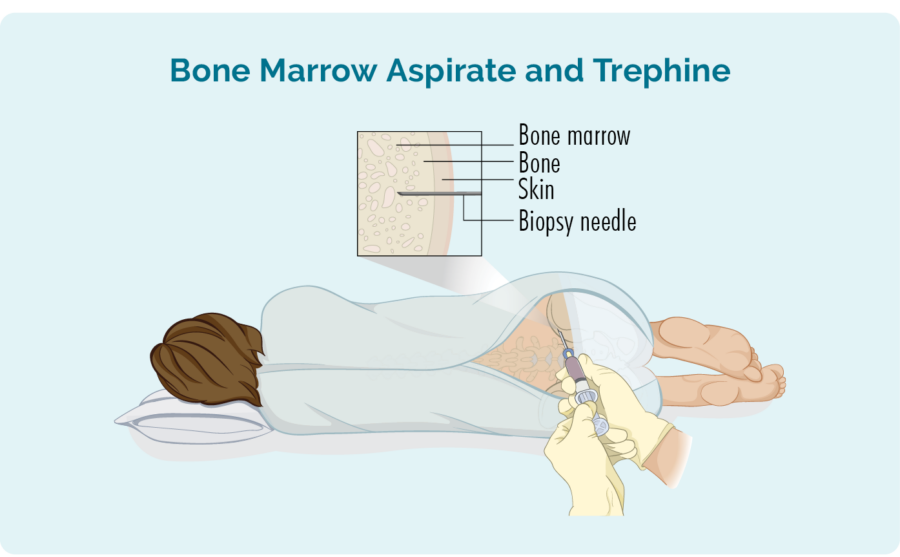
De monsters worden vervolgens naar de pathologie gestuurd, waar ze worden gecontroleerd op tekenen van lymfoom.
Het proces voor beenmergbiopten kan verschillen, afhankelijk van waar u uw behandeling ondergaat, maar omvat meestal een plaatselijke verdoving om het gebied te verdoven.
In sommige ziekenhuizen krijgt u mogelijk lichte sedatie die u helpt te ontspannen en die ervoor kan zorgen dat u zich de procedure niet meer herinnert. Veel mensen hebben dit echter niet nodig en hebben in plaats daarvan een "groen fluitje" om op te zuigen. Dit groene fluitje bevat een pijnstillend medicijn (Penthrox of methoxyfluraan genaamd), dat u tijdens de procedure naar behoefte gebruikt.
Zorg ervoor dat u uw arts vraagt wat er beschikbaar is om u comfortabeler te maken tijdens de procedure, en praat met hem over wat volgens u de beste optie voor u is.
Meer informatie over beenmergbiopten vindt u hier op onze webpagina.
Staging van CLL - Het RAI staging-systeem
Staging voor CLL is iets anders dan voor andere subtypes van lymfoom, omdat CLL in het bloed en het beenmerg begint.
Het RAI-stagingsysteem kijkt naar uw CLL om te zien of u wel of geen van de volgende zaken heeft:
- hoog aantal lymfocyten in uw bloed of beenmerg – dit wordt lymfocytose genoemd (lim-foe-cy-toe-sis)
- gezwollen lymfeklieren - lymfadenopathie (limf-a-den-op-ah-thee)
- een vergrote milt - splenomegalie (splen-oh-meg-ah-lee)
- laag aantal rode bloedcellen in uw bloed - bloedarmoede (a-nee-mee-yah)
- laag aantal bloedplaatjes in uw bloed – trombocytopenie (throm-bow-cy-toe-pee-nee-yah)
- vergrote lever - hepatomegalie (hep-at-o-meg-a-lee)
Wat elke RAI-etappe inhoudt
| RAI-etappe 0 | Lymfocytose en geen vergroting van de lymfeklieren, milt of lever, en met bijna normale aantallen rode bloedcellen en bloedplaatjes. |
| RAI-etappe 1 | Lymfocytose plus vergrote lymfeklieren. De milt en lever zijn niet vergroot en het aantal rode bloedcellen en bloedplaatjes is normaal of slechts licht laag. |
| RAI-etappe 2 | Lymfocytose plus een vergrote milt (en mogelijk een vergrote lever), met of zonder vergrote lymfeklieren. Het aantal rode bloedcellen en bloedplaatjes is normaal of slechts iets laag |
| RAI-etappe 3 | Lymfocytose plus bloedarmoede (te weinig rode bloedcellen), met of zonder vergrote lymfeklieren, milt of lever. Het aantal bloedplaatjes is bijna normaal. |
| RAI-etappe 4 | Lymfocytose plus trombocytopenie (te weinig bloedplaatjes), met of zonder bloedarmoede, vergrote lymfeklieren, milt of lever. |
*Lymfocytose betekent te veel lymfocyten in uw bloed of beenmerg
Klinische beoordeling van lymfoom
Uw lymfoomcellen hebben een ander groeipatroon en zien er anders uit dan normale cellen. De graad van uw lymfoom is hoe snel uw lymfoomcellen groeien, wat van invloed is op de manier waarop u onder een microscoop kijkt. De cijfers zijn Grades 1-4 (low, intermediate, high). Als u een lymfoom van een hogere graad heeft, zullen uw lymfoomcellen er het meest anders uitzien dan normale cellen, omdat ze te snel groeien om zich goed te kunnen ontwikkelen. Een overzicht van de cijfers vindt u hieronder.
- G1 - laaggradig - uw cellen zien er bijna normaal uit en ze groeien en verspreiden zich langzaam.
- G2 - middelmatige kwaliteit - uw cellen beginnen er anders uit te zien, maar er zijn enkele normale cellen, en ze groeien en verspreiden zich met een matige snelheid.
- G3 – hoogwaardig – je cellen zien er behoorlijk anders uit met een paar normale cellen, en ze groeien en verspreiden zich sneller.
- G4 – hoogwaardig – uw cellen zien er het meest anders uit dan normaal, en ze groeien en verspreiden zich het snelst.
Al deze informatie draagt bij aan het totaalbeeld dat uw arts opbouwt om te helpen bij het bepalen van het beste type behandeling voor u.
Het is belangrijk dat u met uw arts over uw eigen risicofactoren praat, zodat u een duidelijk beeld heeft van wat u van uw behandelingen kunt verwachten.

