हॉजकिन लिंफोमा (एचएल) का अवलोकन
हॉजकिन लिंफोमा एक अत्यधिक उपचार योग्य रक्त कैंसर है जिसका पहली बार 1830 के दशक में थॉमस हॉजकिन नामक एक अंग्रेजी चिकित्सक द्वारा निदान किया गया था। यह निदान रीड और स्टर्नबर्ग नामक दो वैज्ञानिकों द्वारा हॉजकिन लिंफोमा वाले लोगों के ऊतक के नमूनों का अध्ययन करने के बाद किया गया था। उन्होंने पाया कि एचएल वाले सभी लोगों में एक विशेष प्रकार की असामान्य कोशिका थी। क्योंकि रीड और स्टर्नबर्ग इस सेल को खोजने वाले पहले व्यक्ति थे, उन्होंने इसे सेल कहा रीड-स्टर्नबर्ग सेल.
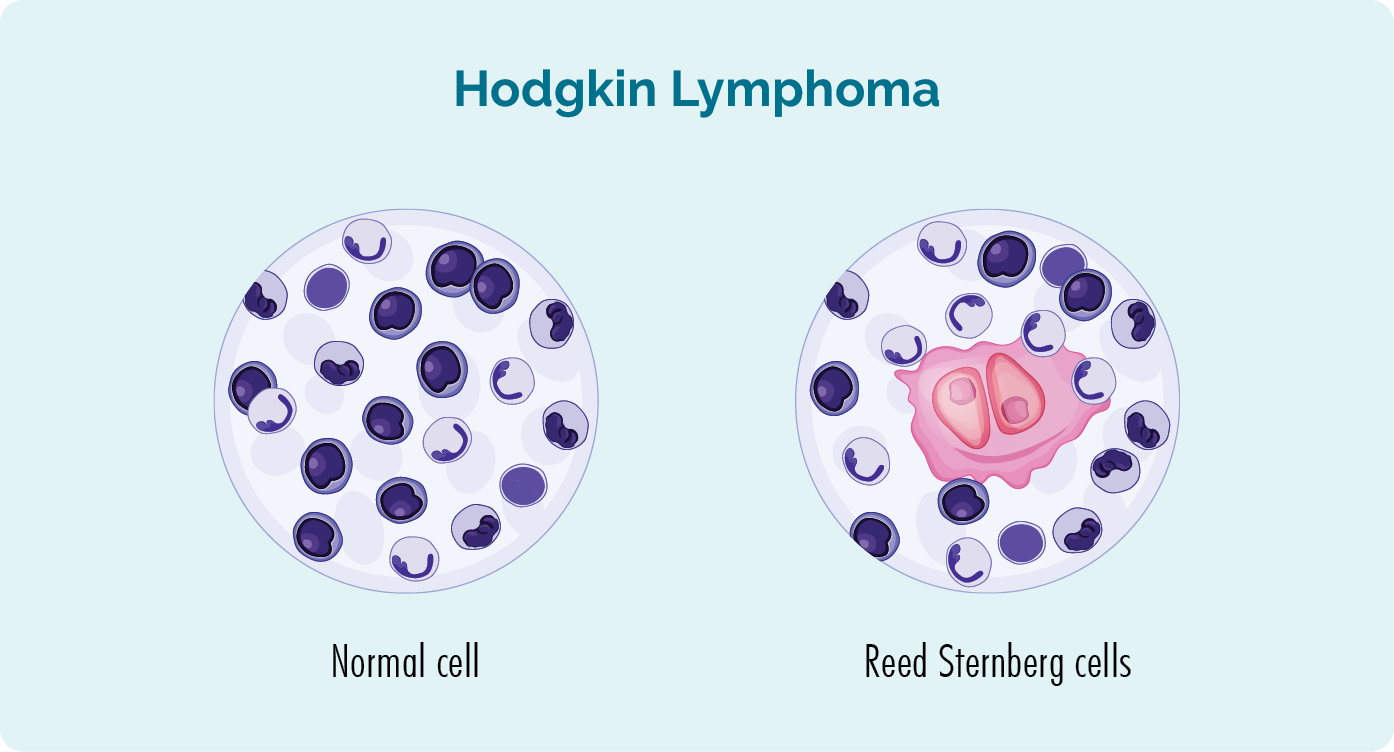
रीड स्टर्नबर्ग कोशिकाओं और हॉजकिन लिंफोमा के बारे में
- रीड-स्टर्नबर्ग कोशिकाएं असामान्य रूप से बड़ी, घातक (कैंसर), परिपक्व बी-सेल लिम्फोसाइट्स हैं।
- रीड-स्टर्नबर्ग कोशिकाओं की उपस्थिति डॉक्टरों को गैर-हॉजकिन लिंफोमा (एनएचएल) के बजाय हॉजकिन लिंफोमा (एचएल) का निदान करने में मदद करती है।
- हॉजकिन लिंफोमा (जिसमें रीड-स्टर्नबर्ग सेल नहीं है) के बाद खोजे गए सभी लिम्फोमा को गैर-हॉजकिन लिंफोमा कहा जाता है।
हॉजकिन लिंफोमा (एचएल) के विकास के लिए जोखिम कारक
हम नहीं जानते कि हॉजकिन लिंफोमा का क्या कारण है, लेकिन विभिन्न जोखिम कारकों को शामिल माना जाता है। इनमें से कुछ जोखिम कारकों में शामिल हैं यदि आपके पास:
- कभी एपस्टीन बर्र वायरस (ईबीवी) था। ईबीवी मोनोन्यूक्लिओसिस ("मोनो" या ग्रंथि संबंधी बुखार के रूप में भी जाना जाता है) का कारण बनता है।
- मानव इम्युनोडेफिशिएंसी वायरस (एचआईवी)।
- आपकी प्रतिरक्षा प्रणाली के कुछ रोग, जैसे स्व-प्रतिरक्षित लिम्फोप्रोलिफेरेटिव सिंड्रोम।
- अंग/स्टेम सेल के बाद कमजोर प्रतिरक्षा प्रणाली प्रत्यारोपण. या, कुछ दवाओं से जो आप ले रहे होंगे।
- हॉजकिन लिंफोमा के व्यक्तिगत इतिहास वाले माता-पिता, भाई या बहन।
हालांकि, यह ध्यान रखना महत्वपूर्ण है कि जिन लोगों में ये जोखिम कारक हैं, वे सभी एचएल विकसित नहीं करेंगे, और कुछ लोग बिना किसी ज्ञात जोखिम कारक के अभी भी एचएल विकसित कर सकते हैं।
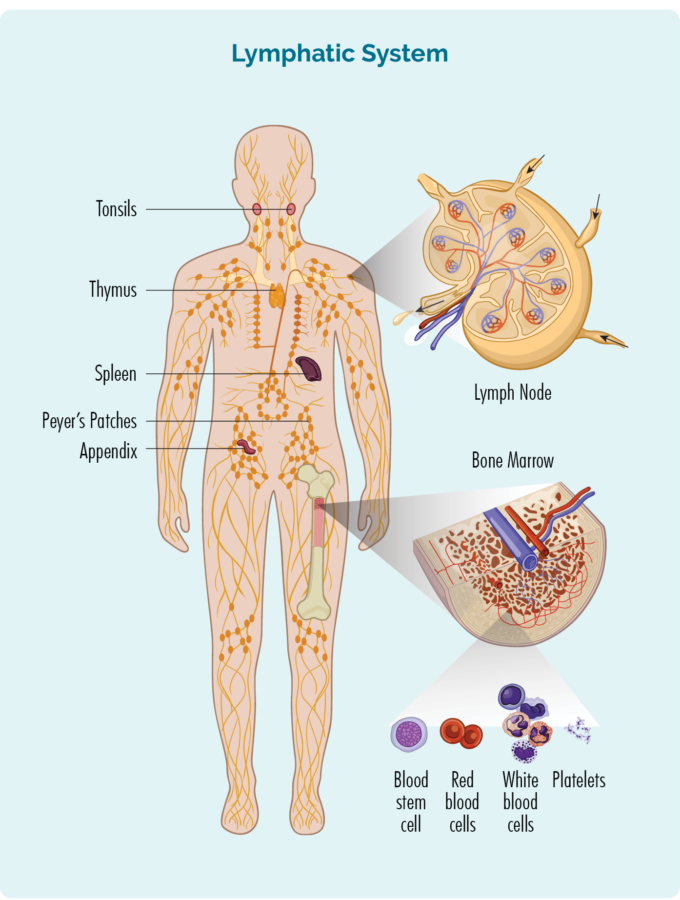
एचएल को समझने के लिए, आपको अपने बी-सेल लिम्फोसाइट्स (या बी-सेल्स) के बारे में कुछ जानने की जरूरत है।
बी-कोशिकाएँ:
- एक प्रकार की श्वेत रक्त कोशिकाएं होती हैं।
- आपको स्वस्थ रखने के लिए संक्रमण और बीमारियों से लड़ें।
- याद रखें कि आपको अतीत में संक्रमण हुआ था, इसलिए यदि आपको वही संक्रमण दोबारा होता है, तो आपके शरीर की प्रतिरक्षा प्रणाली इससे अधिक प्रभावी ढंग से और तेज़ी से लड़ सकती है।
- आपके अस्थि मज्जा (आपकी हड्डियों के बीच में स्पंजी भाग) में बने होते हैं, लेकिन आमतौर पर आपके लसीका तंत्र में रहते हैं, जिसमें आपकी तिल्ली, थाइमस और लिम्फ नोड्स शामिल हैं।
- आपके लसीका तंत्र के माध्यम से यात्रा कर सकता है, और संक्रमण या बीमारी से लड़ने के लिए आपके शरीर के किसी भी हिस्से में जा सकता है।
हॉजकिन लिंफोमा तब विकसित होता है जब आपकी कुछ बी-कोशिकाएं कैंसरयुक्त हो जाती हैं
एचएल तब विकसित होता है जब आपकी कुछ बी-कोशिकाएं कैंसरग्रस्त हो जाती हैं। वे अनियंत्रित रूप से बढ़ते हैं, असामान्य होते हैं और जब मरना चाहिए तब मरते नहीं हैं।
जब आपके पास कैंसरयुक्त बी-कोशिकाएं एचएल होती हैं:
- संक्रमण और बीमारी से लड़ने के लिए प्रभावी रूप से काम नहीं करेगा।
- जितना बड़ा होना चाहिए उससे बड़ा बनें और अपने स्वस्थ बी-कोशिकाओं से अलग दिखें।
- आपके शरीर के किसी भी हिस्से में लिंफोमा विकसित और विकसित हो सकता है।
हॉजकिन लिंफोमा (एचएल) के उपप्रकार
हॉजकिन लिंफोमा को पहले क्लासिकल हॉजकिन लिंफोमा के 4 उपप्रकारों में विभाजित किया गया था, और एक अलग उपप्रकार को नोड्यूलर लिम्फोसाइट प्रीडोमिनेंट हॉजकिन लिंफोमा (एनएलपीएचएल) कहा जाता है। हालांकि, आगे के शोध में पाया गया है कि एनएलपीएचएल में हॉजकिन लिंफोमा की विशेषताएं नहीं हैं और इसलिए अब इसका नाम बदलकर नोड्यूलर लिम्फोसाइट प्रीडोमिनेंट बी-सेल लिंफोमा (एनएलपीबीसीएल) कर दिया गया है। कृपया एनएलपीबीसीएल के बारे में अधिक जानने के लिए यहां क्लिक करे।
शास्त्रीय हॉजकिन लिंफोमा के उपप्रकारों के बारे में अधिक जानने के लिए इस पृष्ठ पर जारी रखें।
शास्त्रीय हॉजकिन लिंफोमा (सीएचएल)
शास्त्रीय हॉजकिन लिंफोमा (सीएचएल) एक तेजी से बढ़ने वाला (आक्रामक) बी-सेल लिंफोमा है। हालांकि, सीएचएल आमतौर पर केमोथेरेपी के साथ मानक उपचार के लिए बहुत अच्छी प्रतिक्रिया देता है। प्रथम-पंक्ति उपचार के बाद लगभग 9 में से 10 लोग छूट जाते हैं। इसका मतलब है कि आपके शरीर में लिम्फोमा का कोई निशान नहीं बचा है। युवा लोग विशेष रूप से उपचार के लिए बहुत अच्छी प्रतिक्रिया देते हैं।
सीएचएल के चार और उपप्रकार हैं जो सीएचएल को हॉजकिन लिंफोमा का सबसे आम उपप्रकार बनाते हैं। आपके बायोप्सी के नमूने पैथोलॉजिस्ट को आपके डॉक्टर के लिए आवश्यक जानकारी देंगे कि आपके पास कौन सा उपप्रकार है। पैथोलॉजिस्ट देखेंगे:
- रीड-स्टर्नबर्ग कोशिकाओं की संख्या और आकार।
- सामान्य और असामान्य लिम्फोसाइटों का आकार और मिश्रण।
भले ही आपके पास cHL का कौन सा उपप्रकार हो, आपके पास एक ही प्रकार का उपचार होने की संभावना है। यदि आप अपना उपप्रकार जानते हैं, तो स्नैपशॉट देखने के लिए नीचे दिए गए शीर्षक पर क्लिक करें।
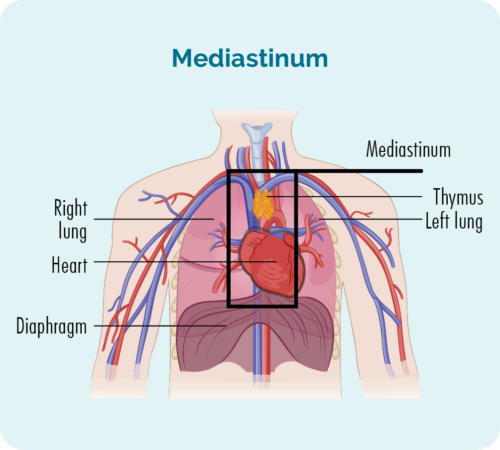
गांठदार काठिन्य शास्त्रीय हॉजकिन लिंफोमा (NScHL) सबसे आम उपप्रकार है. CHL वाले प्रत्येक 6 में से लगभग 8-10 लोगों में यह उपप्रकार होगा।
एनएससीएचएल का नाम इसलिए रखा गया है क्योंकि कोशिकाएं माइक्रोस्कोप के नीचे कैसे दिखती हैं। यह अक्सर आपकी छाती (मीडियास्टिनम) के बीच में गहरा विकसित होता है, लेकिन यह आपके प्लीहा, फेफड़े, हड्डी या अस्थि मज्जा में भी विकसित हो सकता है। विरले ही यह आपके लीवर में विकसित हो सकता है।
मिश्रित कोशिकीय शास्त्रीय हॉजकिन लिंफोमा (MC-cHL) सीएचएल का दूसरा सबसे आम उप प्रकार है। यह महिलाओं की तुलना में पुरुषों में अधिक आम है, और ज्यादातर वृद्ध वयस्कों को प्रभावित करता है।
एमसी-सीएचएल आमतौर पर आपकी त्वचा के नीचे फैटी टिशू में लिम्फ नोड्स में विकसित होता है, लेकिन यह आपके प्लीहा, अस्थि मज्जा, यकृत और अन्य अंगों में भी विकसित हो सकता है।
लिम्फोसाइट समृद्ध शास्त्रीय हॉजकिन लिंफोमा (LR-cHL) सीएचएल का एक दुर्लभ उपप्रकार है। यह cHL के अन्य उपप्रकारों की तुलना में और वृद्ध लोगों में पहले के चरण में निदान किया जाता है।
एक बार आपका उपचार हो जाने के बाद, अधिकांश लोग ठीक हो जाएंगे - अर्थात यह संभावना नहीं है कि लिम्फोमा भविष्य में वापस आएगा। यह आमतौर पर आपकी त्वचा के ठीक नीचे आपकी गर्दन के लिम्फ नोड्स में विकसित होता है, आपके फैटी टिशू में गहरा होता है।
लिम्फोसाइट डेप्लेटेड क्लासिकल हॉजकिन लिंफोमा (cHL) cHL का सबसे दुर्लभ उपप्रकार है, जिसमें 5 में से 100 से कम लोगों में यह उपप्रकार होता है। एलडी-सीएचएल आमतौर पर ह्यूमन इम्युनोडेफिशिएंसी वायरस (एचआईवी) या एपस्टीन बार वायरस (ईबीवी) से संक्रमित रोगियों में होता है।
एलडी-सीएचएल आपके में हो सकता है:
- मज्जा
- आपके पेट में गहरी लिम्फ नोड्स (पेट)
- आपके यकृत, अग्न्याशय, पेट और आंत्र जैसे अंग।
हॉजकिन लिंफोमा के साथ रोगी का अनुभव
कभी-कभी किसी ऐसे व्यक्ति के बारे में सुनना मददगार हो सकता है जिससे आप गुजर रहे हैं। इन छोटे वीडियो में, ब्रियोनी स्टेज 4 हॉजकिन लिंफोमा के साथ रहने और उसे मात देने के बारे में अपनी कहानी साझा करती है।
उसकी कहानी सुनने के लिए नीचे दिए गए लिंक्स पर क्लिक करें।
हॉजकिन लिंफोमा के लक्षण
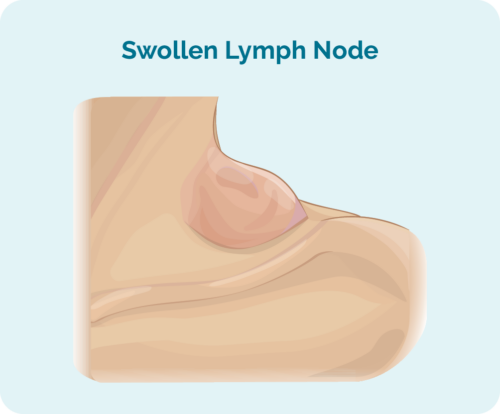
एचएल का पहला संकेत या लक्षण एक गांठ या कई गांठ हो सकते हैं जो लगातार बढ़ते रहते हैं। कुछ गांठों को महसूस किया जा सकता है क्योंकि वे आपकी त्वचा के करीब हैं, जबकि अन्य केवल स्कैन होने पर ही मिल सकती हैं।
ये गांठ सूजे हुए लिम्फ नोड्स होते हैं, जो कैंसरयुक्त बी-कोशिकाओं से भरे होते हैं। वे अक्सर आपके शरीर के एक हिस्से में शुरू होते हैं, आमतौर पर सिर, गर्दन या छाती और पेट में, फिर आपके लसीका तंत्र में फैल जाते हैं। यह आपकी तिल्ली, फेफड़े, यकृत, हड्डियों, अस्थि मज्जा या अन्य अंगों में फैल सकता है।
आपकी तिल्ली
आपकी प्लीहा एक ऐसा अंग है जो आपके रक्त को फ़िल्टर करता है और इसे स्वस्थ रखता है, और यह आपके प्रमुख लसीका अंगों में से एक है। यह आपके ऊपरी पेट के बाईं ओर आपके फेफड़ों के नीचे और आपके पेट (पेट) के पास होता है। यदि आपका एचएल आपकी प्लीहा तक फैल जाता है तो यह बहुत बड़ा हो सकता है और आपके पेट पर दबाव डाल सकता है, जिससे आपको पेट भरा हुआ महसूस होता है, भले ही आपने बहुत अधिक नहीं खाया हो।
अन्य लक्षण
आपका लिंफोमा कहां बढ़ रहा है, इसके आधार पर आपको मतली, दस्त या कब्ज जैसे लक्षण हो सकते हैं।
अन्य लक्षण, आपको शामिल हो सकते हैं:
- असामान्य रूप से थकान महसूस होना (थकान, आराम करने या सोने के बाद ठीक नहीं होना)।
- सांस से बाहर महसूस करना (यदि आपके सीने में लिम्फ नोड्स सूज गए हैं)।
- खांसी (आमतौर पर सूखी खांसी, अगर आपकी छाती में सूजन लिम्फ नोड्स हैं)।
- सामान्य से अधिक आसानी से चोट लगना या खून बहना (कम प्लेटलेट काउंट के कारण)।
- त्वचा में खुजली।
- आपके मल में रक्त (ऐसा तब हो सकता है जब आपके पेट या आंत में एचएल हो)।
- संक्रमण जो दूर नहीं जाते हैं, या वापस आते रहते हैं (आवर्तक)।
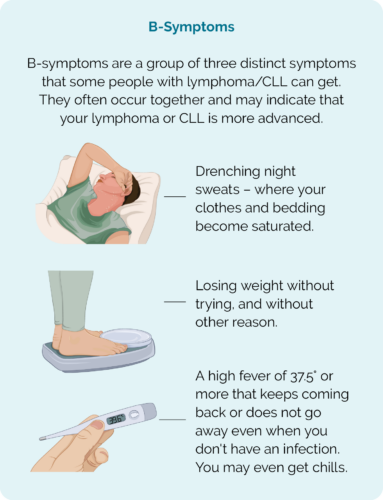
- बी-लक्षण।
B लक्षण
महत्वपूर्ण नोट - अपने डॉक्टर से कब संपर्क करें
यह ध्यान रखना महत्वपूर्ण है कि एचएल के कई संकेत और लक्षण कैंसर के अलावा अन्य कारणों से संबंधित हो सकते हैं। उदाहरण के लिए, यदि आपको कोई संक्रमण है तो लिम्फ नोड्स में सूजन भी हो सकती है। आमतौर पर, यदि आपको कोई संक्रमण है, तो लक्षणों में सुधार होगा और लिम्फ नोड्स कुछ हफ्तों में सामान्य आकार में वापस आ जाएंगे।
लिंफोमा के साथ, ये लक्षण दूर नहीं होंगे। वे और भी खराब हो सकते हैं। मिलने पर आपको अपने डॉक्टर से संपर्क करना चाहिए:
- सूजन लिम्फ नोड्स जो दूर नहीं जाते हैं, या यदि वे संक्रमण के लिए आपकी अपेक्षा से बड़े हैं।
- बिना कारण सांस फूलना।
- सामान्य से अधिक थकान होना और यह आराम करने या सोने से बेहतर नहीं होता है।
- असामान्य रक्तस्राव या खरोंच (आपके मल में, आपकी नाक या मसूड़ों से) सहित।
- सामान्य से अधिक खुजली होना।
- नई सूखी खांसी।
- बी-लक्षण।
हॉजकिन लिंफोमा का निदान कैसे किया जाता है
आपके रक्त परीक्षण के परिणाम, एक्स-रे, या अन्य स्कैन के परिणाम वापस आने पर आपके डॉक्टर को संदेह हो सकता है कि आपको लिम्फोमा है। यदि वे शारीरिक परीक्षण करते हैं तो वे गांठ भी देख सकते हैं। लेकिन एचएल का निदान करने के लिए, आपको बायोप्सी की आवश्यकता होगी। बायोप्सी एक भाग या सभी को हटाने की एक प्रक्रिया है प्रभावित लिम्फ नोड या अस्थि मज्जा। इसके बाद बायोप्सी को प्रयोगशाला में रोगविज्ञानी द्वारा जांचा जाता है, यह देखने के लिए कि क्या ऐसे परिवर्तन हैं जो डॉक्टर को एचएल का निदान करने में मदद करते हैं।
आपके पास एचएल के सटीक उपप्रकार का निदान करना मुश्किल हो सकता है, इसलिए आपको एक से अधिक बायोप्सी की आवश्यकता हो सकती है। आपका डॉक्टर आपके रक्त और सभी बायोप्सी को माइक्रोस्कोप के नीचे देखकर या पैथोलॉजी से प्राप्त रिपोर्ट से यह पता लगाने में सक्षम है कि आपके पास कौन सा उपप्रकार है। यदि आप पहले से नहीं जानते हैं, तो अपने डॉक्टर से पूछें कि आपके पास कौन सा उपप्रकार है।
बायोप्सी होने पर आपके पास स्थानीय या सामान्य संवेदनाहारी हो सकती है। यह इस बात पर निर्भर करेगा कि आपके शरीर के किस हिस्से से बायोप्सी ली गई है।
बायोप्सी
एचएल का निदान करने के लिए आपको अपने सूजे हुए लिम्फ नोड्स और आपके अस्थि मज्जा की बायोप्सी की आवश्यकता होगी। एक बायोप्सी तब होती है जब ऊतक का एक छोटा सा टुकड़ा निकाल दिया जाता है और माइक्रोस्कोप के तहत प्रयोगशाला में जांच की जाती है। पैथोलॉजिस्ट तब रास्ता देखेंगे, और आपकी कोशिकाएं कितनी तेजी से बढ़ रही हैं।
सर्वश्रेष्ठ बायोप्सी प्राप्त करने के विभिन्न तरीके हैं। आपका डॉक्टर आपकी स्थिति के लिए सर्वोत्तम प्रकार पर चर्चा करने में सक्षम होगा। कुछ अधिक सामान्य बायोप्सी में शामिल हैं:
एक्सिसनल नोड बायोप्सी
इस प्रकार की बायोप्सी पूरे लिम्फ नोड को हटा देती है। यदि आपका लिम्फ नोड आपकी त्वचा के करीब है और आसानी से महसूस किया जाता है, तो आपको क्षेत्र को सुन्न करने के लिए स्थानीय संवेदनाहारी की संभावना होगी। फिर, आपका डॉक्टर लिम्फ नोड के पास या ऊपर आपकी त्वचा में एक कट (जिसे चीरा भी कहा जाता है) लगाएगा। चीरे के माध्यम से आपका लिम्फ नोड हटा दिया जाएगा। इस प्रक्रिया के बाद आपको टांके लग सकते हैं और ऊपर से थोड़ी ड्रेसिंग भी हो सकती है।
यदि लिम्फ नोड डॉक्टर के लिए महसूस करने के लिए बहुत गहरा है, तो आपको अस्पताल के ऑपरेटिंग थियेटर में एक्सिसनल बायोप्सी करवाने की आवश्यकता हो सकती है। आपको एक सामान्य एनेस्थेटिक दिया जा सकता है - जो लिम्फ नोड को हटा दिए जाने पर आपको सोने के लिए एक दवा है। बायोप्सी के बाद, आपको एक छोटा सा घाव होगा, और टांके भी लग सकते हैं और ऊपर से थोड़ी सी ड्रेसिंग की जा सकती है।
आपका डॉक्टर या नर्स आपको बताएंगे कि घाव की देखभाल कैसे करनी है, और टांके हटाने के लिए वे आपको दोबारा कब देखना चाहते हैं।
कोर या फाइन नीडल बायोप्सी
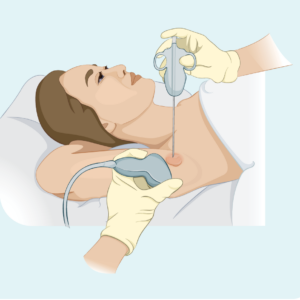
इस प्रकार की बायोप्सी केवल प्रभावित लिम्फ नोड से एक नमूना लेती है - यह पूरे लिम्फ नोड को नहीं हटाती है। नमूना लेने के लिए आपका डॉक्टर एक सुई या अन्य विशेष उपकरण का उपयोग करेगा। आपके पास आमतौर पर एक स्थानीय संवेदनाहारी होगी। यदि आपके डॉक्टर को देखने और महसूस करने के लिए लिम्फ नोड बहुत गहरा है, तो आप रेडियोलॉजी विभाग में बायोप्सी करवा सकते हैं। यह गहरी बायोप्सी के लिए उपयोगी है क्योंकि रेडियोलॉजिस्ट लिम्फ नोड को देखने के लिए अल्ट्रासाउंड या एक्स-रे का उपयोग कर सकते हैं और यह सुनिश्चित कर सकते हैं कि उन्हें सही जगह पर सुई मिल रही है।
एक कोर सुई बायोप्सी एक ठीक सुई बायोप्सी की तुलना में एक बड़ा बायोप्सी नमूना प्रदान करती है।
हॉजकिन लिंफोमा का मंचन और ग्रेडिंग
स्टेजिंग और ग्रेडिंग ऐसे तरीके हैं जिनसे आपका डॉक्टर समझा सकता है कि लिम्फोमा से आपका शरीर कितना प्रभावित होता है, और लिम्फोमा कोशिकाएं कैसे बढ़ रही हैं।
क्योंकि लिंफोमा कोशिकाएं आपके शरीर के किसी भी हिस्से में जा सकती हैं, इसलिए यदि आपको एचएल है, तो आपका डॉक्टर यह जांचने के लिए और अधिक परीक्षण आयोजित करेगा कि यह कहीं और तो नहीं है। इन परीक्षणों को "स्टेजिंग" कहा जाता है और इसमें शामिल हो सकते हैं:
रक्त परीक्षण
आपके रक्त की मात्रा, यकृत और गुर्दे के कार्यों और आपके शरीर में आपके रक्त का थक्का जमाने की क्षमता सहित कई चीजों की जांच के लिए रक्त परीक्षण किया जा सकता है।
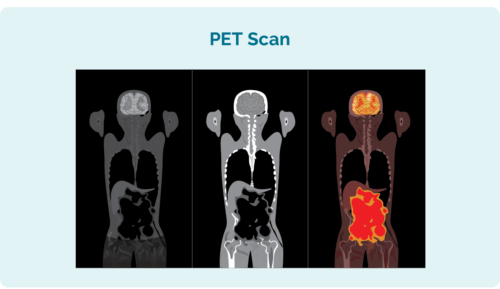
Positron उत्सर्जन टोमोग्राफी (पीईटी) स्कैन
पीईटी स्कैन पूरे शरीर का स्कैन है, यह देखने के लिए कि लिंफोमा कहां बढ़ रहा है। स्कैन से पहले आपको एक इंजेक्शन दिया जाएगा जिसमें लिंफोमा कोशिकाएं अवशोषित कर लेंगी। यह पीईटी स्कैन पर लिम्फोमा कोशिकाओं को हल्का बनाता है।
कंप्यूटेड टोमोग्राफी (सीटी) स्कैन
सीटी स्कैन नियमित एक्स-रे की तुलना में अधिक विस्तृत चित्र दें और आपकी छाती या पेट जैसे स्थानीय क्षेत्र पर ध्यान केंद्रित करें
कमर का दर्द
काठ का पंचर यह जांचने के लिए उपयोग किया जाता है कि आपके मस्तिष्क या रीढ़ की हड्डी में लिम्फोमा है या नहीं। आपका डॉक्टर आपकी रीढ़ के पास से तरल पदार्थ का नमूना लेने के लिए सुई का उपयोग करेगा।
साइटोजेनेटिक परीक्षण
साइटोजेनेटिक परीक्षण यह उन आनुवंशिक परिवर्तनों (जिन्हें उत्परिवर्तन या प्रसरण भी कहा जाता है) की जाँच है जो आपकी बीमारी में शामिल हो सकते हैं।
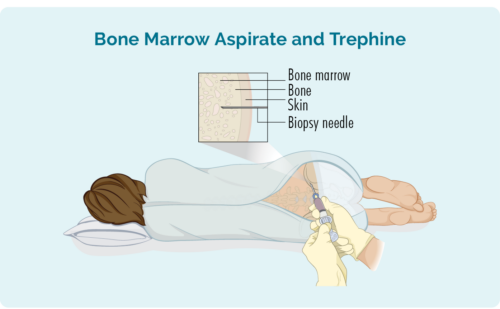
अस्थि मज्जा बायोप्सी
A अस्थि मज्जा बायोप्सी यह जांचने के लिए किया जाता है कि क्या आपके बोम मैरो में लिम्फोमा कोशिकाएं हैं जहां आपकी रक्त कोशिकाएं बनती हैं। आपका डॉक्टर आपकी हड्डी के बीच से मज्जा का नमूना लेने के लिए एक सुई का उपयोग करेगा - आमतौर पर आपके कूल्हे, लेकिन कभी-कभी नमूना एक अलग हड्डी से लिया जा सकता है। यह स्थानीय संवेदनाहारी के साथ किया जाएगा।
परीक्षण, निदान और मंचन के बारे में अधिक जानकारी नीचे दिए गए बटन पर क्लिक करके प्राप्त की जा सकती है।
स्टेजिंग हॉजकिन लिंफोमा
मंचन का मतलब क्या होता है?
आपके निदान के बाद, आपका डॉक्टर यह पता लगाने के लिए आपके सभी परीक्षण परिणामों को देखेगा कि आपका हॉजकिन लिंफोमा किस चरण में है। स्टेजिंग डॉक्टर को बताता है कि आपके शरीर में कितना लिंफोमा है, आपके शरीर के कितने क्षेत्रों में कैंसर बी-कोशिकाएं हैं, और आपका शरीर बीमारी से कैसे मुकाबला कर रहा है।
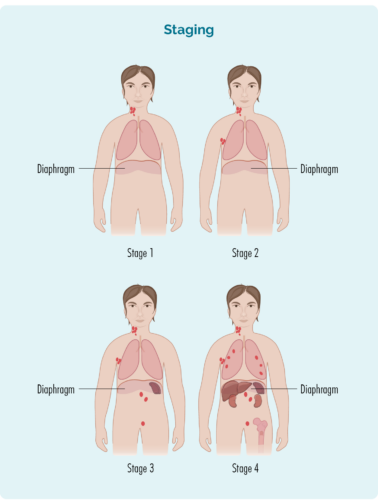
मंच पर आधारित है:
- प्रभावित लिम्फ नोड्स की संख्या और स्थान।
- प्रभावित लिम्फ नोड्स का स्थान - क्या वे डायाफ्राम के ऊपर, नीचे या दोनों तरफ हैं।
- चाहे रोग आपके अस्थि मज्जा में या अन्य अंगों जैसे आपके यकृत, फेफड़े, हड्डी या त्वचा में फैल गया हो।
हॉजकिन लिंफोमा (एचएल) के चार चरण
एचएल के चार चरणों में शामिल हैं:
- चरण 1 और चरण 2 को 'प्रारंभिक/सीमित चरण' (शरीर के एक सीमित क्षेत्र को शामिल करना) कहा जाता है।
- स्टेज 3 और स्टेज 4 को 'एडवांस स्टेज' (अधिक व्यापक) कहा जाता है।
- अन्य प्रकार के कैंसर के विपरीत, आप अभी भी छूट में जा सकते हैं या उन्नत चरण (3 या 4) एचएल से ठीक हो सकते हैं।
चरण 1 | एक लिम्फ नोड क्षेत्र प्रभावित होता है, या तो आपके डायाफ्राम के ऊपर या नीचे। |
चरण 2 | आपके डायाफ्राम के एक ही तरफ दो या अधिक लिम्फ नोड क्षेत्र प्रभावित होते हैं। |
चरण 3 | ऊपर का कम से कम एक लिम्फ नोड क्षेत्र और आपके डायफ्राम के नीचे कम से कम एक लिम्फ नोड क्षेत्र प्रभावित होता है। |
चरण 4 | लिंफोमा कई लिम्फ नोड्स में है, और आपके शरीर के अन्य भागों (जैसे, हड्डियों, फेफड़ों, यकृत) में फैल गया है। |
अन्य मंचन मानदंड
आपके चरण का वर्णन करने के लिए उपयोग की जाने वाली संख्या के अलावा, अन्य चीजें भी हैं जिन पर आपका डॉक्टर आपके इलाज के लिए सबसे अच्छा विकल्प चुनते समय विचार करेगा। वे देखेंगे कि लिंफोमा आपके शरीर को कैसे प्रभावित कर रहा है, और आपको क्या लक्षण हो रहे हैं। इन निष्कर्षों के परिणामस्वरूप, आपके चरण के लिए आपके पास संख्या के अतिरिक्त, आपके पास एक पत्र भी हो सकता है। अक्षरों का क्या मतलब है यह देखने के लिए कृपया नीचे दी गई तालिका देखें।
पत्र | अर्थ | महत्व |
ए या बी |
|
|
पूर्व |
|
|
S |
|
|
स्टेजिंग लिंफोमा के बारे में सीधे लिम्फोमा विशेषज्ञ से सुनें
आपके हॉजकिन लिंफोमा का ग्रेड यह है कि आपकी कोशिकाएं माइक्रोस्कोप के नीचे कैसे दिखती हैं, और वे कितनी जल्दी बढ़ती हैं और नई कैंसर कोशिकाएं बनाती हैं। ग्रेड ग्रेड 1-4 (निम्न, मध्यवर्ती, उच्च) हैं।
- G1 - निम्न ग्रेड - आपकी कोशिकाएँ सामान्य के करीब दिखती हैं और वे धीरे-धीरे बढ़ती और फैलती हैं।
- G2 - मध्यवर्ती ग्रेड - आपकी कोशिकाएँ अलग दिखने लगती हैं लेकिन कुछ सामान्य कोशिकाएँ मौजूद होती हैं और वे मध्यम दर से बढ़ती और फैलती हैं।
- G3 - उच्च ग्रेड - आपकी कोशिकाएं कुछ सामान्य कोशिकाओं के साथ काफी अलग दिखती हैं और वे तेजी से बढ़ती और फैलती हैं।
- G4 - उच्च ग्रेड - आपकी कोशिकाएं सामान्य से सबसे अलग दिखती हैं और वे सबसे तेजी से बढ़ती और फैलती हैं।
अन्य ग्रेडिंग कारक
कम, मध्यवर्ती या उच्च जोखिम वाले कारकों के आधार पर एचएल को आगे 'अनुकूल' या 'प्रतिकूल' के रूप में देखा जा सकता है या नहीं। ये जोखिम कारक आपके द्वारा पेश किए जाने वाले उपचार के प्रकार को प्रभावित कर सकते हैं, और आप उपचार के प्रति कैसी प्रतिक्रिया देते हैं। इसे 'जोखिम अनुकूल' चिकित्सा कहते हैं।
यह सारी जानकारी आपके चिकित्सक को आपके लिए सर्वोत्तम प्रकार के उपचार का निर्णय लेने में मदद करने के लिए एक अच्छी तस्वीर देती है।
सीधे शब्दों में कहें तो मंचन दिखता है जहां आपका हॉजकिन लिंफोमा बढ़ रहा है, और ग्रेडिंग दिखती है कैसे आपका हॉजकिन लिंफोमा बढ़ रहा है।
अपने लिंफोमा आनुवंशिकी को समझना
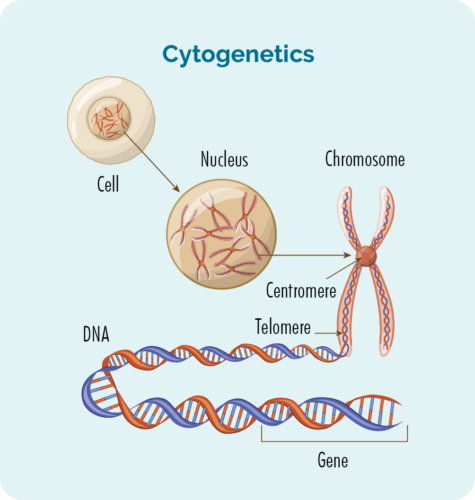
साइटोजेनेटिक परीक्षण आपके गुणसूत्रों या जीनों में परिवर्तन की तलाश करेंगे। हमारे पास आमतौर पर गुणसूत्रों के 23 जोड़े होते हैं, और उन्हें उनके आकार के अनुसार क्रमांकित किया जाता है। यदि आपके पास एचएल है, तो आपके गुणसूत्र थोड़े अलग दिख सकते हैं।
जीन और क्रोमोसोम क्या होते हैं
हमारे शरीर को बनाने वाली प्रत्येक कोशिका में एक केंद्रक होता है, और केंद्रक के अंदर गुणसूत्रों के 23 जोड़े होते हैं।
प्रत्येक गुणसूत्र डीएनए (डीऑक्सीराइबोन्यूक्लिक एसिड) की लंबी किस्में से बना होता है जिसमें हमारे जीन होते हैं।
हमारे जीन हमारे शरीर में सभी कोशिकाओं और प्रोटीन को बनाने के लिए आवश्यक कोड प्रदान करते हैं, और उन्हें बताते हैं कि कैसे दिखना या कार्य करना है।
यदि इन गुणसूत्रों या जीनों में उत्परिवर्तन होता है, तो आपके प्रोटीन और कोशिकाएं ठीक से काम नहीं करेंगी।
कोशिकाओं के भीतर अनुवांशिक परिवर्तन (म्यूटेशन या विविधता कहा जाता है) के कारण लिम्फोसाइट्स लिम्फोमा कोशिकाएं बन सकते हैं। आपके लिंफोमा बायोप्सी को एक विशेषज्ञ रोगविज्ञानी द्वारा देखा जा सकता है यह देखने के लिए कि क्या आपके पास कोई जीन उत्परिवर्तन है।
एचएल म्यूटेशन कैसा दिखता है
शोध में विभिन्न जीन असामान्यताओं का पता चला है जिसके परिणामस्वरूप एचएल कोशिकाओं की सतह पर कुछ प्रोटीन बढ़ सकते हैं। ये प्रोटीन लिम्फोमा को आपकी प्रतिरक्षा प्रणाली से छिपाने में मदद कर सकते हैं या कैंसर को अनियंत्रित रूप से बढ़ने में मदद कर सकते हैं।
- कुछ हॉजकिन लिंफोमा कोशिकाएं कोशिका की सतह के बाहर CD30 नामक प्रोटीन के बहुत अधिक (ओवरएक्सप्रेसिंग) होने से थोड़ी अलग दिख सकती हैं
- यदि आपके पास गांठदार लिम्फोसाइट प्रमुख हॉजकिन लिंफोमा (NLPHL) है, तो आप अपनी कोशिकाओं की बाहरी सतह के CD20 नामक प्रोटीन को ओवरएक्सप्रेस कर सकते हैं।
- कुछ हॉजकिन लिंफोमा कोशिकाओं में कोशिका की सतह पर PD-L1 या PD-L2 नामक एक "प्रतिरक्षा जांच बिंदु" हो सकता है। ये प्रतिरक्षा चेकपॉइंट लिम्फोमा को आपकी प्रतिरक्षा प्रणाली से छिपाने में मदद करते हैं ताकि यह लिम्फोमा को सामान्य रूप से खोज और मार न सके।
ये परिवर्तन महत्वपूर्ण हैं क्योंकि वे आपको मिलने वाली दवाओं के प्रकार को प्रभावित कर सकते हैं।
आपके म्यूटेशन आपको मिलने वाले उपचार को कैसे प्रभावित कर सकते हैं
कुछ हॉजकिन लिंफोमा का मोनोक्लोनल एंटीबॉडी (एमएबी) के साथ इलाज किया जा सकता है, लेकिन केवल अगर आपकी एचएल कोशिकाएं कुछ प्रोटीन मार्करों को ओवरएक्सप्रेस करती हैं। यदि आपका हॉजकिन लिंफोमा कोशिकाएं ओवरएक्सप्रेस करती हैं:
- CD30 आपको ब्रेंटक्सिमाब वेदोटिन नामक एक MAB की पेशकश की जा सकती है, जो विशेष रूप से CD30 को लक्षित करता है।
- CD20 आपको एक MAB की पेशकश की जा सकती है जिसे rituximab कहा जाता है, जो विशेष रूप से CD20 को लक्षित करता है। CD20 शास्त्रीय हॉजकिन लिंफोमा की कैंसर कोशिकाओं पर नहीं पाया जाता है, लेकिन गांठदार लिम्फोसाइट-प्रमुख हॉजकिन लिंफोमा (और गैर-हॉजकिन लिंफोमा) में कोशिकाओं पर पाया जा सकता है।
- प्रतिरक्षा जांच चौकी PD-L1 या PD-L2 आपको पेम्ब्रोलिज़ुमाब नामक एमएबी की पेशकश की जा सकती है, जो विशेष रूप से प्रतिरक्षा जांच चौकी को लक्षित करती है, जिससे आपके प्रतिरक्षा तंत्र को लिम्फोमा अधिक दिखाई देता है।
हॉजकिन लिंफोमा के लिए उपचार
हॉजकिन लिंफोमा के लिए बहुत सारे अलग-अलग उपचार उपलब्ध हैं। आपके लिए सबसे अच्छा उपचार आपकी उम्र, आपके समग्र स्वास्थ्य और आपके लिंफोमा की अवस्था और ग्रेड सहित कई कारकों पर निर्भर करेगा। आपका डॉक्टर आपके पास होने वाली किसी भी अन्य बीमारियों और उनके लिए आपके द्वारा किए जा रहे उपचारों पर भी विचार करेगा।
इससे पहले कि आप उपचार शुरू करें, आपके पास और परीक्षण होंगे जिन्हें बुलाया जाएगा "बेसलाइन टेस्ट". ये परीक्षण यह सुनिश्चित करने के लिए किए जाते हैं कि आप उपचार को सहन करने के लिए पर्याप्त रूप से ठीक हैं, और यह सुनिश्चित करने के लिए कि उपचार आपके अंगों को बहुत अधिक नुकसान नहीं पहुंचा रहा है, यह सुनिश्चित करने के लिए आपके चिकित्सक को आपके पूरे उपचार के बारे में बताना होगा। आपके पास जो परीक्षण होंगे, वे इस बात पर निर्भर करेंगे कि आपको किस प्रकार का उपचार दिया जाएगा।
यदि आपने पहले अपने लिंफोमा का इलाज करवाया है, तो आपका डॉक्टर इस बात पर विचार करेगा कि यह आपके लिए कितना अच्छा काम करता है, और आपके लिए कोई दुष्प्रभाव कितना बुरा था। आपका डॉक्टर तब आपकी व्यक्तिगत परिस्थितियों के आधार पर आपके लिए सर्वोत्तम उपचार विकल्प प्रदान करने में सक्षम होगा। यदि आप सुनिश्चित नहीं हैं कि डॉक्टर ने अपने द्वारा लिए गए निर्णय क्यों लिए हैं, तो कृपया सुनिश्चित करें कि आप उनसे इसे आपको समझाने के लिए कहें - वे आपकी मदद करने के लिए हैं।
आपको निम्न प्रकार के उपचारों में से एक या अधिक की पेशकश की जा सकती है।
गंभीर बीमारी का सामना कर रहे रोगियों और परिवारों को सहायक देखभाल दी जाती है। सहायक देखभाल रोगियों को कम लक्षण होने में मदद कर सकती है, और वास्तव में उनकी देखभाल के उन पहलुओं पर ध्यान देकर तेजी से बेहतर हो सकती है।
एचएल के लिए उपचार आपकी अच्छी रक्त कोशिकाओं को प्रभावित कर सकते हैं जिसके परिणामस्वरूप आपको स्वस्थ रखने के लिए पर्याप्त स्वस्थ रक्त कोशिकाएं नहीं हो सकती हैं। नतीजतन, आपको इन रक्त कोशिकाओं के अपने स्तर में सुधार करने के लिए पैक्ड लाल रक्त कोशिका या प्लेटलेट्स के साथ आधान की पेशकश की जा सकती है। यदि आपकी श्वेत रक्त कोशिकाएं बहुत कम हैं - या बहुत कम होने की उम्मीद है, तो आपको एक इंजेक्शन दिया जा सकता है जो आपके पेट में जाता है जो आपके अस्थि मज्जा को इन कोशिकाओं के अधिक उत्पादन के लिए उत्तेजित करने में मदद करता है। यदि आपकी सफेद कोशिकाएं बहुत कम हैं, तो आपको संक्रमण से लड़ने में मदद करने के लिए आपको एंटीबायोटिक दवाओं की भी आवश्यकता हो सकती है।
सहायक देखभाल में आपके स्वास्थ्य के अन्य क्षेत्रों में विशेषज्ञता वाले विभिन्न विशेषज्ञों को देखना या भविष्य की देखभाल की योजना बनाना भी शामिल हो सकता है जैसे कि भविष्य में आपकी स्वास्थ्य देखभाल के लिए आपकी इच्छाओं को रेखांकित करने के लिए एक उन्नत देखभाल योजना बनाने में आपकी मदद करना। यदि आपके लक्षण या साइड-इफेक्ट्स हैं जो सुधार नहीं कर रहे हैं, तो आपको उपशामक देखभाल टीम के साथ परामर्श की पेशकश की जा सकती है, जो दर्द और मतली जैसे मुश्किल लक्षणों का प्रबंधन करने में विशेषज्ञ हैं, जो मानक उपचारों से नहीं सुधरे हैं। ये चीजें लिंफोमा के बहुआयामी प्रबंधन का हिस्सा हैं।
रेडिएशन थेरेपी एक कैंसर उपचार है जो लिम्फोमा कोशिकाओं को मारने और ट्यूमर को सिकोड़ने के लिए विकिरण की उच्च खुराक का उपयोग करता है। विकिरण होने से पहले, आपके पास एक नियोजन सत्र होगा। यह सत्र विकिरण चिकित्सक के लिए योजना बनाने के लिए महत्वपूर्ण है कि लिम्फोमा में विकिरण को कैसे लक्षित किया जाए, और स्वस्थ कोशिकाओं को नुकसान पहुंचाने से बचा जाए। विकिरण चिकित्सा आमतौर पर 2-4 सप्ताह के बीच रहती है। इस दौरान आपको हर रोज (सोमवार-शुक्रवार) इलाज के लिए रेडिएशन सेंटर जाना होगा।
*यदि आप विकिरण केंद्र से बहुत दूर रहते हैं और उपचार के दौरान रहने के लिए किसी स्थान की सहायता की आवश्यकता है, तो कृपया अपने डॉक्टर या नर्स से बात करें कि आपके लिए क्या सहायता उपलब्ध है। आप अपने राज्य में कैंसर काउंसिल या ल्यूकेमिया फाउंडेशन से भी संपर्क कर सकते हैं और देख सकते हैं कि क्या वे रहने के लिए कहीं मदद कर सकते हैं।
आपके पास ये दवाएं टैबलेट के रूप में हो सकती हैं और/या कैंसर क्लिनिक या अस्पताल में आपकी नस में (आपके रक्तप्रवाह में) ड्रिप (जलसेक) के रूप में दी जा सकती हैं। कई अलग-अलग कीमो दवाओं को इम्यूनोथेरेपी दवा के साथ जोड़ा जा सकता है। कीमो तेजी से बढ़ने वाली कोशिकाओं को मारता है इसलिए यह आपकी कुछ अच्छी कोशिकाओं को भी प्रभावित कर सकता है जो तेजी से बढ़ती हैं जिससे साइड इफेक्ट होते हैं।
आपके पास कैंसर क्लिनिक या अस्पताल में एमएबी जलसेक हो सकता है। एमएबी लिम्फोमा सेल से जुड़ते हैं और सफेद रक्त कोशिकाओं और प्रोटीन से लड़ने वाली अन्य बीमारियों को कैंसर की ओर आकर्षित करते हैं ताकि आपकी अपनी प्रतिरक्षा प्रणाली एचएल से लड़ सके।
एमएबीएस तभी काम करेगा जब आपके लिंफोमा कोशिकाओं पर विशिष्ट प्रोटीन या मार्कर हों।
इम्यून चेकपॉइंट इनहिबिटर (ICI) एक नए प्रकार के मोनोक्लोनल एंटीबॉडी (MAB) हैं और अन्य MABS से थोड़ा अलग तरीके से काम करते हैं।
आईसीआई तब काम करते हैं जब आपके ट्यूमर कोशिकाएं उन पर "प्रतिरक्षा जांच बिंदु" विकसित करती हैं जो आमतौर पर केवल आपके स्वस्थ कोशिकाओं पर पाए जाते हैं। इम्यून चेकपॉइंट आपकी प्रतिरक्षा प्रणाली को बताता है कि कोशिका स्वस्थ और सामान्य है, इसलिए आपकी प्रतिरक्षा प्रणाली इसे अकेला छोड़ देती है।
आईसीआई प्रतिरक्षा जांच चौकी को अवरुद्ध करके काम करते हैं ताकि आपकी लिंफोमा कोशिकाएं अब स्वस्थ, सामान्य कोशिकाएं होने का ढोंग न कर सकें। यह आपकी अपनी प्रतिरक्षा प्रणाली को उन्हें कैंसर के रूप में पहचानने और उनके खिलाफ हमला शुरू करने की अनुमति देता है।
एमएबी के साथ संयुक्त कीमोथेरेपी (उदाहरण के लिए, रिटुक्सीमैब)।
आप इन्हें अपनी नस में एक गोली या आसव के रूप में ले सकते हैं। मौखिक उपचारों को घर पर लिया जा सकता है, हालांकि कुछ को थोड़े समय के लिए अस्पताल में रहने की आवश्यकता होगी। यदि आपके पास आसव है, तो आप इसे एक दिन के क्लिनिक या अस्पताल में ले सकते हैं। लक्षित थेरेपी लिम्फोमा सेल से जुड़ी होती है और संकेतों को ब्लॉक करती है जिससे इसे बढ़ने और अधिक कोशिकाओं का उत्पादन करने की आवश्यकता होती है। यह कैंसर को बढ़ने से रोकता है और लिम्फोमा कोशिकाओं को मरने का कारण बनता है।
आपके रोगग्रस्त अस्थि मज्जा को नए स्टेम सेल से बदलने के लिए एक स्टेम सेल या बोन मैरो ट्रांसप्लांट किया जाता है जो नए स्वस्थ रक्त कोशिकाओं में विकसित हो सकता है। अस्थि मज्जा प्रत्यारोपण आमतौर पर केवल एचएल वाले बच्चों के लिए किया जाता है, जबकि स्टेम सेल प्रत्यारोपण दोनों बच्चों के वयस्कों के लिए किया जाता है।
बोन मैरो ट्रांसप्लांट में, स्टेम सेल को सीधे बोन मैरो से हटा दिया जाता है, जबकि स्टेम सेल ट्रांसप्लांट के साथ, स्टेम सेल को रक्त से हटा दिया जाता है।
आपके द्वारा कीमोथैरेपी करवाने के बाद स्टेम सेल को डोनर से हटाया जा सकता है या आपसे एकत्र किया जा सकता है।
यदि आप स्टेम सेल किसी डोनर से प्राप्त करते हैं, तो इसे एक कहा जाता है एलोजेनिक स्टेम सेल ट्रांसप्लांट.
यदि आपके स्वयं के स्टेम सेल एकत्र किए जाते हैं, तो इसे कहा जाता है ऑटोलॉगस स्टेम सेल प्रत्यारोपण.
स्टेम सेल को एफेरेसिस नामक प्रक्रिया के माध्यम से एकत्र किया जाता है। आप (या आपके दाता) को एक एफेरेसिस मशीन से जोड़ दिया जाएगा और आपका रक्त निकाल दिया जाएगा, स्टेम सेल अलग हो जाएंगे और एक बैग में एकत्रित हो जाएंगे, और फिर आपका शेष रक्त आपको वापस कर दिया जाएगा।
प्रक्रिया से पहले, आपको अपने सभी लिंफोमा कोशिकाओं को मारने के लिए उच्च-खुराक कीमोथेरेपी या पूरे शरीर की रेडियोथेरेपी दी जाएगी। हालाँकि यह उच्च खुराक उपचार आपके अस्थि मज्जा में सभी कोशिकाओं को भी मार देगा। तो एकत्रित स्टेम सेल फिर आपको (प्रत्यारोपित) वापस कर दिए जाएंगे। यह उसी तरह से होता है जैसे आपकी नस में ड्रिप के माध्यम से रक्त आधान दिया जाता है।

इलाज शुरू
यह जानना मुश्किल हो सकता है कि जब आप उपचार शुरू कर रहे हों तो कौन से प्रश्न पूछे जाएं। यदि आप नहीं जानते हैं, तो आप क्या नहीं जानते हैं, आप कैसे जान सकते हैं कि क्या पूछना है?
सही जानकारी होने से आपको अधिक आत्मविश्वास महसूस करने और यह जानने में मदद मिल सकती है कि क्या अपेक्षा की जाए। यह आपकी ज़रूरत की चीज़ों के लिए आगे की योजना बनाने में भी आपकी मदद कर सकता है।
हमने उन सवालों की एक सूची तैयार की है जो आपके लिए उपयोगी हो सकते हैं। बेशक, हर किसी की स्थिति अलग होती है, इसलिए ये सवाल सब कुछ कवर नहीं करते हैं, लेकिन ये एक अच्छी शुरुआत जरूर देते हैं।
अपने डॉक्टर के लिए प्रश्नों का प्रिंट करने योग्य पीडीएफ़ डाउनलोड करने के लिए नीचे दिए गए लिंक पर क्लिक करें।
अपने डॉक्टर से पूछने के लिए प्रश्न डाउनलोड करने के लिए यहां क्लिक करें
जब आप पहली बार उपचार शुरू करते हैं तो इसे प्रथम-पंक्ति उपचार कहा जाता है। एक बार जब आप अपना प्रथम-पंक्ति उपचार समाप्त कर लेते हैं, तो आपको फिर से उपचार की आवश्यकता नहीं हो सकती है, लेकिन कुछ लोगों को तुरंत अधिक उपचार की आवश्यकता हो सकती है, और अन्य को अधिक उपचार की आवश्यकता से पहले कई महीनों या वर्षों तक बिना उपचार के जाना पड़ सकता है।
शास्त्रीय हॉजकिन लिंफोमा का प्रथम-पंक्ति उपचार
आपके उपचार का प्रकार इस पर निर्भर करेगा:
- आपके पास हॉजकिन लिंफोमा का प्रकार
- आपके लिंफोमा का चरण और ग्रेड
- आपकी उम्र और समग्र स्वास्थ्य
- आपको कोई अन्य बीमारी या आप जो दवाएं ले रहे हैं
- आपके विकल्पों के बारे में अपने डॉक्टर से बातचीत करने के बाद आपकी प्राथमिकता।
जब आप पहली बार उपचार शुरू करते हैं तो कुछ और सामान्य उपचारों की आपको आवश्यकता हो सकती है जिनका वर्णन नीचे किया गया है।
विकिरण उपचार
विकिरण कीमोथेरेपी के साथ या अपने आप दिया जा सकता है।
रसायन चिकित्सा
यदि आपको उपचार शुरू करने की आवश्यकता है, तो आपके पास एक से अधिक दवाएं हो सकती हैं, और इसमें कई अलग-अलग प्रकार के कीमोथेरेपी एक मोनोक्लोनल एंटीबॉडी या प्रतिरक्षा जांच चौकी अवरोधक शामिल हो सकते हैं। जब आपके पास ये उपचार होंगे, तो आप उन्हें चक्रों में प्राप्त करेंगे। इसका मतलब है कि आपके पास उपचार होगा, फिर एक ब्रेक, फिर उपचार का एक और दौर (चक्र)।
एबीवीडी
ABVD एक सामान्य उपचार प्रोटोकॉल है जिसका उपयोग HL वाले लोगों के लिए किया जाता है। यह कीमोथेरेपी दवाओं का एक संयोजन है जिसे डॉक्सोरूबिसिन, ब्लोमाइसिन, विनब्लास्टाइन और डकारबाज़ीन कहा जाता है।
बढ़े हुए BEACOPP
Escalated BEACOPP एक अन्य प्रोटोकॉल है जिसका उपयोग HL वाले कुछ लोगों के लिए किया जाता है। यह कीमोथेरेपी दवाओं का एक संयोजन है जिसे ब्लोमाइसिन, एटोपोसाइड, डॉक्सोरूबिसिन, साइक्लोफॉस्फेमाईड, विन्क्रिस्टिन और प्रोकार्बाज़िन कहा जाता है। आपको प्रेडनिसोलोन नामक स्टेरॉयड दवा भी दी जाएगी। आपको ये सभी दवाएं एक दिन में नहीं दी जाएंगी, लेकिन ये आपको 8 दिनों तक रहेंगी। आपके पास 2 सप्ताह के लिए स्टेरॉयड होगा, फिर एक ब्रेक, और फिर अपना अगला चक्र शुरू करें।
ब्रेकएडीडी
यदि आपके पास उन्नत चरण का हॉजकिन लिंफोमा है तो BrECADD का उपयोग किया जा सकता है। इसके बहुत अच्छे परिणाम सामने आए हैं, कई लोग ठीक हो गए हैं या दीर्घकालिक छूट में चले गए हैं। प्रोटोकॉल में कीमोथेरेपी और ए शामिल हैं संयुग्मित मोनोक्लोनल एंटीबॉडी ब्रेंटक्सिमैब वेडोटिन कहा जाता है। वेडोटिन ब्रेंटुक्सिमाब एंटीबॉडी से जुड़ा एक रसायन है और लिम्फोमा कोशिकाओं के लिए विषाक्त है।
इस प्रोटोकॉल में कीमोथेरेपी दवाओं में एटोपोसाइड, साइक्लोफॉस्फेमाइड, डॉक्सोरूबिसिन और डकार्बाज़िन शामिल हैं। आपके पास डेक्सामेथासोन नामक स्टेरॉयड भी होगा।
सावधानी
यदि आपके पास उपचार है ब्लेमाइसिन, यह अनुशंसा की जा सकती है कि आपके पास भविष्य में उच्च-प्रवाह ऑक्सीजन न हो। उच्च-प्रवाह ऑक्सीजन ने कुछ लोगों के फेफड़ों में जख्म पैदा कर दिया है, जिन्हें ब्लोमाइसिन हुआ है।
अगर आपको भविष्य में सांस लेने में मदद की जरूरत है, तो भी आप चिकित्सा वायु या अन्य विकल्पों के साथ इलाज करवा सकते हैं। कुछ मामलों में, आपका डॉक्टर अभी भी आपको उच्च-प्रवाह ऑक्सीजन देने की पेशकश कर सकता है यदि लाभ जोखिम से अधिक हो। हालाँकि, हम अनुशंसा करते हैं कि यदि आपने कभी ब्लोमाइसिन उपचार लिया है, तो अपने सभी डॉक्टरों और नर्सों को बताएं।
कुछ अस्पताल आपको एक लाल नाम का बैंड दे सकते हैं और एलर्जी के रूप में ऑक्सीजन नीचे रख सकते हैं। यह जानना महत्वपूर्ण है कि यह कोई एलर्जी नहीं है, बल्कि एक अनुस्मारक है कि आपको मास्क या नाक के दांतों के माध्यम से ऑक्सीजन नहीं देना चाहिए।
क्लिनिकल परीक्षण
हमेशा कई नैदानिक परीक्षण होते रहते हैं और यदि आप आवश्यक मानदंडों को पूरा करते हैं तो आप नैदानिक परीक्षण में शामिल होने में सक्षम हो सकते हैं। अपने डॉक्टर से इनके बारे में पूछें। यदि आप नैदानिक परीक्षणों के बारे में अधिक जानकारी चाहते हैं, तो कृपया हमारा देखें क्लिनिकल ट्रायल वेबपेज को यहां समझना
दूसरी पंक्ति का उपचार
बहुत से लोग अपने प्रथम-पंक्ति उपचार से ठीक हो जाते हैं, लेकिन कुछ के लिए, प्रथम-पंक्ति उपचार आशा के अनुरूप काम नहीं कर सकता है। इसे 'दुर्दम्य' रोग कहते हैं। दूसरों को प्रथम-पंक्ति उपचार से अच्छा परिणाम मिल सकता है, लेकिन महीनों या वर्षों के बाद, एचएल वापस आ सकता है। इसे 'रिलैप्स' कहा जाता है। यदि आपके पास दुर्दम्य या एचएल का विक्षेपण है, तो आपको फिर से उपचार की आवश्यकता हो सकती है। इसे दूसरी पंक्ति का उपचार कहा जाता है। यदि आपको दूसरी पंक्ति के उपचार की आवश्यकता है, तो आपको फिर से स्टेजिंग परीक्षण कराने की आवश्यकता हो सकती है, जैसे आपने पहली बार उपचार शुरू करने से पहले किया था।
दूसरी पंक्ति के उपचार के प्रकार
दूसरी पंक्ति के उपचार में शामिल हो सकते हैं:
- उच्च खुराक कीमोथेरेपी और फिर एक स्टेम सेल प्रत्यारोपण
- विभिन्न प्रकार की कीमोथेरेपी (जैसे IGEV - प्रेडनिसोलोन, विनोरेलबाइन, जेमिसिटाबाइन, इफोसामाइड, मेस्ना और पेगफिलग्रैस्टिम के साथ)
- एक मोनोक्लोनल एंटीबॉडी या इम्यून चेकपॉइंट इनहिबिटर (जैसे ब्रेंटक्सिमाब वेदोटिन या पेम्ब्रोलिज़ुमाब)
- रेडियोथेरेपी
- या आप नैदानिक परीक्षण के लिए भी पात्र हो सकते हैं - अपने डॉक्टर से इनके बारे में पूछें।
कुछ बहुत ही दुर्लभ मामलों में, जब हॉजकिन लिंफोमा वापस आता है, तो हो सकता है कि यह दिखने का तरीका बदल गया हो। कुछ हॉजकिन लिंफोमा, जब वे फिर से प्रकट होते हैं, तो कोशिका की सतह पर प्रोटीन सीडी20 के साथ विकसित हो सकते हैं, भले ही आपने पहली बार निदान किए जाने पर सीडी20 को ओवरएक्सप्रेस न किया हो। इस मामले में उपचार थोड़ा बदल सकता है क्योंकि हॉजकिन लिंफोमा गैर-हॉजकिन लिंफोमा की तरह थोड़ा अधिक दिखने लगता है। लेकिन फिर से, यह बहुत दुर्लभ है, और यदि आपके साथ ऐसा होता है, तो आपका डॉक्टर आपसे इसका इलाज करने के सर्वोत्तम तरीके के बारे में बात कर पाएगा।
तीसरी पंक्ति चिकित्सा
कुछ लोगों के लिए, उपचार की तीसरी और चौथी पंक्ति की भी आवश्यकता हो सकती है। इसमें उपरोक्त उपचारों का संयोजन शामिल हो सकता है। आपका डॉक्टर आपकी व्यक्तिगत स्थिति के लिए सर्वोत्तम विकल्पों के बारे में आपसे बात करने में सक्षम होगा।
विभिन्न उपचार प्रोटोकॉल के बारे में अधिक जानकारी के माध्यम से देखा जा सकता है यहाँ eviQ.
क्लिनिकल परीक्षण
भविष्य में हॉजकिन लिंफोमा वाले लोगों के इलाज में सुधार के लिए नई दवाएं, या दवाओं के संयोजन खोजने के लिए नैदानिक परीक्षण एक महत्वपूर्ण प्रक्रिया है। वे आपको एक नई दवा, दवाओं के संयोजन या अन्य उपचारों को आज़माने का मौका भी दे सकते हैं जिन्हें आप परीक्षण से बाहर नहीं कर पाएंगे। हॉजकिन लिंफोमा के लिए कुछ नैदानिक परीक्षण सीएआर-टी सेल थेरेपी देख रहे हैं, यह देखने के लिए कि क्या यह एचएल वाले लोगों के लिए प्रभावी हो सकता है।
एचएल के लिए उपचार उपचार के बाद महीनों से वर्षों तक स्थायी दुष्प्रभाव या पुरानी स्वास्थ्य स्थितियों को छोड़ सकता है। कुछ नैदानिक परीक्षणों के अन्य लक्ष्य यह देखना है कि हम इन देर से होने वाले प्रभावों और उपचार से चल रहे अन्य दुष्प्रभावों को कैसे कम कर सकते हैं।
यदि आप नैदानिक परीक्षण में भाग लेने में रुचि रखते हैं, तो अपने डॉक्टर से पूछें कि आप किस नैदानिक परीक्षण के लिए पात्र हैं। आप हमारी 'अंडरस्टैंडिंग क्लिनिकल ट्रायल' फैक्ट शीट भी पढ़ सकते हैं, जिसमें उन वेबसाइटों की भी सूची है, जिन पर आप क्लिनिकल परीक्षण खोजने के लिए जा सकते हैं। क्लिक यहाँ उत्पन्न करें हमारे फैक्टशीट से लिंक करने के लिए।
उपचार के सामान्य दुष्प्रभाव
एचएल के लिए आपके उपचार से आपको कई अलग-अलग दुष्प्रभाव मिल सकते हैं। अपना इलाज शुरू करने से पहले, आपके डॉक्टर या नर्स को आपके द्वारा अनुभव किए जाने वाले सभी संभावित दुष्प्रभावों के बारे में बताना चाहिए। हो सकता है कि आपको ये सभी न मिलें, लेकिन यह जानना महत्वपूर्ण है कि क्या देखना है और अपने डॉक्टर से कब संपर्क करना है। सुनिश्चित करें कि आपके पास संपर्क विवरण है कि आपको किससे संपर्क करना चाहिए यदि आप आधी रात में ठीक हो जाते हैं या सप्ताहांत में जब आपका डॉक्टर उपलब्ध नहीं हो सकता है।
उपचार के सबसे आम दुष्प्रभावों में से एक आपके रक्त की मात्रा में परिवर्तन है। नीचे एक तालिका है जो बताती है कि कौन सी रक्त कोशिकाएं प्रभावित हो सकती हैं और यह आपको कैसे प्रभावित कर सकती हैं।
एचएल उपचार से प्रभावित रक्त कोशिकाएं
सफेद रक्त कोशिकाएं | लाल रक्त कोशिकाओं | प्लेटलेट्स (रक्त कोशिकाएं भी) | |
चिकित्सा नाम | न्यूट्रोफिल और लिम्फोसाइट्स | एरिथ्रोसाइट्स | प्लेटलेट्स |
वो क्या करते हैं? | संक्रमण से लड़ो | ऑक्सीजन ले जाओ | रक्तस्राव रोकें |
कमी किसे कहते हैं? | न्यूट्रोपेनिया और लिम्फोपेनिया | खून की कमी | Thrombocytopenia |
यह मेरे शरीर को कैसे प्रभावित करेगा? | आपको और अधिक संक्रमण होंगे और एंटीबायोटिक्स लेने के बाद भी उनसे छुटकारा पाने में कठिनाई हो सकती है। | आपकी त्वचा पीली पड़ सकती है, थकान महसूस हो सकती है, सांस फूल सकती है, ठंड लग सकती है और चक्कर आ सकते हैं। | आप आसानी से खरोंच सकते हैं, या रक्तस्राव हो सकता है जो आपके कटने पर जल्दी बंद नहीं होता है। |
मेरी इलाज करने वाली टीम इसे ठीक करने के लिए क्या करेगी? | अपने लिम्फोमा उपचार में देरी करें। आपको अपने पेट में एक दवा के साथ एक इंजेक्शन दे सकते हैं जो आपके अस्थि मज्जा को नई सफेद रक्त कोशिकाओं का उत्पादन करने के लिए उत्तेजित करता है। यदि आपको कोई संक्रमण है तो आपको मौखिक या अंतःशिरा एंटीबायोटिक्स दें। | अपने लिम्फोमा उपचार में देरी करें। यदि आपकी कोशिकाओं की संख्या बहुत कम है तो आपको एक लाल कोशिका रक्त आधान दें। | अपने लिम्फोमा उपचार में देरी करें। यदि आपकी कोशिकाओं की संख्या बहुत कम है तो आपको प्लेटलेट चढ़ाना चाहिए। |
एचएल के लिए उपचार के अन्य सामान्य दुष्प्रभाव
नीचे एचएल उपचारों के कुछ अन्य सामान्य दुष्प्रभावों की सूची दी गई है। यह ध्यान रखना महत्वपूर्ण है कि अब सभी उपचार इन लक्षणों का कारण बनेंगे, और आपको अपने डॉक्टर या नर्स से बात करनी चाहिए कि आपके व्यक्तिगत उपचार के कारण कौन से दुष्प्रभाव हो सकते हैं।
- पेट में बेचैनी महसूस होना (मतली) और उल्टी होना।
- मुंह में छाले (म्यूकोसाइटिस) और चीजों के स्वाद में बदलाव।
- आंत्र की समस्याएं जैसे कब्ज या दस्त (कठिन या पानी जैसा मल)।
- थकान, या ऊर्जा की कमी जो आराम या नींद (थकान) के बाद ठीक नहीं होती।
- मांसपेशियों (माइलियागिया) और जोड़ों (आर्थ्राल्जिया) में दर्द और दर्द।
- बालों का झड़ना और पतला होना (खालित्य) - केवल कुछ उपचारों के साथ।
- मन में धुंधलापन और चीजों को याद रखने में कठिनाई (कीमो ब्रेन)।
- आपके हाथों और पैरों में बदली हुई अनुभूति जैसे झुनझुनी, चुभन और सुई या दर्द (न्यूरोपैथी)।
- कम प्रजनन क्षमता या प्रारंभिक रजोनिवृत्ति (जीवन का परिवर्तन)।
हॉजकिन लिंफोमा के लिए रोग का निदान - और उपचार समाप्त होने पर क्या होता है
प्रैग्नोसिस वह शब्द है जिसका उपयोग आपकी बीमारी के संभावित मार्ग का वर्णन करने के लिए किया जाता है, यह उपचार का जवाब कैसे देगा और उपचार के दौरान और बाद में आप कैसे करेंगे।
ऐसे कई कारक हैं जो आपके पूर्वानुमान में योगदान करते हैं और पूर्वानुमान के बारे में समग्र विवरण देना संभव नहीं है। हालांकि, हॉजकिन लिंफोमा अक्सर उपचार के लिए बहुत अच्छी तरह से प्रतिक्रिया करता है और इस कैंसर के कई रोगियों को ठीक किया जा सकता है - उपचार के बाद, आपके शरीर में हॉजकिन लिंफोमा का कोई संकेत नहीं है।
कारक जो पूर्वानुमान को प्रभावित कर सकते हैं
आपके पूर्वानुमान को प्रभावित करने वाले कुछ कारकों में शामिल हैं:
- निदान के समय आप उम्र और समग्र स्वास्थ्य।
- आप उपचार का जवाब कैसे देते हैं।
- क्या होगा यदि आपके पास कोई अनुवांशिक उत्परिवर्तन है।
- आपके पास हॉजकिन लिंफोमा का उपप्रकार है।
यदि आप अपने स्वयं के निदान के बारे में अधिक जानना चाहते हैं, तो कृपया अपने विशेषज्ञ हेमेटोलॉजिस्ट या ऑन्कोलॉजिस्ट से बात करें। वे आपको आपके जोखिम कारकों और पूर्वानुमान की व्याख्या करने में सक्षम होंगे।
 हॉजकिन लिंफोमा (एचएल) एक प्रकार का तेजी से बढ़ने वाला (आक्रामक) रक्त कैंसर है जो वयस्कों और बच्चों दोनों को प्रभावित करता है। यह एक प्रकार की सफेद रक्त कोशिका को प्रभावित करता है जिसे कहा जाता है बी-सेल लिम्फोसाइट्स, जो आपकी प्रतिरक्षा प्रणाली का हिस्सा हैं।
हॉजकिन लिंफोमा (एचएल) एक प्रकार का तेजी से बढ़ने वाला (आक्रामक) रक्त कैंसर है जो वयस्कों और बच्चों दोनों को प्रभावित करता है। यह एक प्रकार की सफेद रक्त कोशिका को प्रभावित करता है जिसे कहा जाता है बी-सेल लिम्फोसाइट्स, जो आपकी प्रतिरक्षा प्रणाली का हिस्सा हैं।