हॉजकिन लिंफोमा, गैर-हॉजकिन लिंफोमा और क्रोनिक लिम्फोसाइटिक ल्यूकेमिया (सीएलएल) सभी प्रकार के रक्त कैंसर हैं जिनमें विभिन्न उपचार विकल्प हैं। लिंफोमा के उपचार का उद्देश्य आपको जीवन की सर्वोत्तम गुणवत्ता प्रदान करते हुए आपकी बीमारी का इलाज या प्रबंधन करना हो सकता है। इसमें विभिन्न प्रकार के उपचार शामिल हो सकते हैं जिनमें कीमोथेरेपी, विकिरण, मोनोक्लोनल एंटीबॉडी, इम्यूनोथेरेपी, लक्षित उपचार, स्टेम सेल प्रत्यारोपण, सीएआर टी-सेल थेरेपी और बहुत कुछ शामिल हैं।
यह पृष्ठ हम उपचार के दौरान विचार करने के लिए विभिन्न उपचार प्रकारों और व्यावहारिक चीजों का अवलोकन प्रदान करेंगे। हालांकि, आपके व्यक्तिगत उप-प्रकार के लिए सीएलएल और लिम्फोमा उपचार पर अधिक विस्तृत जानकारी के लिए, कृपया हमारा वेबपेज देखें लिम्फोमा के प्रकार.
उपचार के उद्देश्य
आपके लिम्फोमा उपचार का उद्देश्य आपकी व्यक्तिगत परिस्थितियों पर निर्भर करेगा। इनमें शामिल हो सकते हैं:
- लिंफोमा (या सीएलएल) का आपका उपप्रकार
- चाहे आपकी बीमारी अकर्मण्य (धीमी गति से बढ़ने वाली) हो या आक्रामक (तेजी से बढ़ने वाली)
- आपके लिंफोमा का चरण और ग्रेड
- आपका समग्र स्वास्थ्य और उपचार सहन करने की क्षमता।
आपके व्यक्तिगत कारकों के आधार पर, उद्देश्य आपको लिम्फोमा से ठीक करने के लिए हो सकता है, आपको पूर्ण छूट या आंशिक छूट में जाने में मदद करता है।

इलाज
पूर्ण छूट
आंशिक छूट
सार्वजनिक वर्सेज निजी अस्पताल और विशेषज्ञ
जब आप लिंफोमा या सीएलएल निदान का सामना कर रहे हों तो अपने स्वास्थ्य देखभाल विकल्पों को समझना महत्वपूर्ण है। यदि आपके पास निजी स्वास्थ्य बीमा है, तो आपको यह विचार करने की आवश्यकता हो सकती है कि क्या आप निजी प्रणाली या सार्वजनिक प्रणाली में विशेषज्ञ देखना चाहते हैं। जब आपका जीपी एक रेफरल के माध्यम से भेज रहा है, तो उनके साथ इस पर चर्चा करें। यदि आपके पास निजी स्वास्थ्य बीमा नहीं है, तो अपने जीपी को भी यह बताना सुनिश्चित करें, क्योंकि कुछ लोग स्वचालित रूप से आपको निजी प्रणाली में भेज सकते हैं यदि वे नहीं जानते कि आप सार्वजनिक प्रणाली को पसंद करेंगे। इसके परिणामस्वरूप आपके विशेषज्ञ से मिलने का शुल्क लिया जा सकता है।
यदि आप अपना विचार बदलते हैं तो आप हमेशा अपना विचार बदल सकते हैं और वापस निजी या सार्वजनिक पर स्विच कर सकते हैं।
सार्वजनिक और निजी प्रणालियों में उपचार कराने के लाभ और हानियों के बारे में जानने के लिए नीचे दिए गए शीर्षकों पर क्लिक करें।
सार्वजनिक प्रणाली के लाभ
- सार्वजनिक प्रणाली पीबीएस सूचीबद्ध लिंफोमा उपचार और जांच की लागत को कवर करती है
लिम्फोमा जैसे पीईटी स्कैन और बायोप्सी। - सार्वजनिक प्रणाली पीबीएस के तहत सूचीबद्ध नहीं होने वाली कुछ दवाओं की लागत को भी कवर करती है
जैसे कि डकारबाज़िन, जो एक कीमोथेरेपी दवा है जिसका आमतौर पर उपयोग किया जाता है
हॉजकिन के लिंफोमा का उपचार - सार्वजनिक प्रणाली में इलाज के लिए केवल जेब खर्च आमतौर पर बाह्य रोगी के लिए होता है
दवाओं के लिए स्क्रिप्ट जो आप घर पर मौखिक रूप से लेते हैं। यह आम तौर पर बहुत कम है और है
यदि आपके पास स्वास्थ्य देखभाल या पेंशन कार्ड है तो और भी सब्सिडी दी जाती है। - बहुत सारे सार्वजनिक अस्पतालों में विशेषज्ञों, नर्सों और संबद्ध स्वास्थ्य कर्मचारियों की एक टीम होती है, जिसे
एमडीटी टीम आपकी देखभाल कर रही है। - बहुत सारे बड़े तृतीयक अस्पताल उपचार के विकल्प प्रदान कर सकते हैं जो इसमें उपलब्ध नहीं हैं
निजी प्रणाली। उदाहरण के लिए कुछ प्रकार के प्रत्यारोपण, सीएआर टी-सेल थेरेपी।
सार्वजनिक प्रणाली के डाउनसाइड्स
- हो सकता है कि जब आपकी मुलाकात हो तो आप हमेशा अपने विशेषज्ञ से न मिलें। अधिकांश सार्वजनिक अस्पताल प्रशिक्षण या तृतीयक केंद्र हैं। इसका मतलब है कि आप क्लिनिक में एक रजिस्ट्रार या उन्नत प्रशिक्षु रजिस्ट्रार देख सकते हैं, जो फिर आपके विशेषज्ञ को रिपोर्ट करेंगे।
- पीबीएस पर उपलब्ध नहीं होने वाली दवाओं के लिए सह-भुगतान या ऑफ लेबल एक्सेस के लिए सख्त नियम हैं। यह आपके राज्य की स्वास्थ्य देखभाल प्रणाली पर निर्भर है और राज्यों के बीच भिन्न हो सकता है। परिणामस्वरूप, हो सकता है कि कुछ दवाएं आपको उपलब्ध न हों। हालांकि आप अभी भी अपनी बीमारी के लिए मानक, स्वीकृत उपचार प्राप्त करने में सक्षम होंगे।
- हो सकता है कि आपके पास अपने हेमेटोलॉजिस्ट तक सीधी पहुंच न हो, लेकिन आपको किसी विशेषज्ञ नर्स या रिसेप्शनिस्ट से संपर्क करने की आवश्यकता हो सकती है।
निजी प्रणाली के लाभ
- आप हमेशा वही हीमेटोलॉजिस्ट देखेंगे क्योंकि निजी कमरों में कोई प्रशिक्षु डॉक्टर नहीं है।
- दवाओं के लिए सह-भुगतान या ऑफ लेबल पहुंच के संबंध में कोई नियम नहीं हैं। यह विशेष रूप से सहायक हो सकता है यदि आपके पास एकाधिक पुनरावर्तित बीमारी या लिम्फोमा उप प्रकार है जिसमें बहुत से उपचार विकल्प नहीं हैं। हालांकि, अपनी जेब से किए जाने वाले महत्वपूर्ण खर्चों के कारण यह काफी महंगा हो सकता है, जिसका आपको भुगतान करना होगा।
- निजी अस्पतालों में कुछ परीक्षण या वर्क अप परीक्षण बहुत जल्दी किए जा सकते हैं।
निजी अस्पतालों की बदहाली
- बहुत सारे स्वास्थ्य देखभाल कोष सभी परीक्षणों और/या उपचार की लागत को कवर नहीं करते हैं। यह आपके व्यक्तिगत स्वास्थ्य कोष पर आधारित है, और इसकी जांच करना हमेशा सर्वोत्तम होता है। आपको वार्षिक प्रवेश शुल्क भी देना होगा।
- सभी विशेषज्ञ बल्क बिल नहीं देते हैं और सीमा से अधिक चार्ज कर सकते हैं। इसका मतलब है कि आपके डॉक्टर को देखने के लिए आपकी जेब से खर्चा हो सकता है।
- यदि आपको अपने उपचार के दौरान प्रवेश की आवश्यकता है, तो निजी अस्पतालों में नर्सिंग अनुपात बहुत अधिक है। इसका मतलब यह है कि एक निजी अस्पताल में एक नर्स के पास आम तौर पर एक सार्वजनिक अस्पताल की तुलना में बहुत अधिक रोगी होते हैं।
- आपका हेमेटोलॉजिस्ट यह हमेशा अस्पताल में साइट पर नहीं होता है, वे दिन में एक बार छोटी अवधि के लिए जाते हैं। इसका मतलब यह हो सकता है कि यदि आप अस्वस्थ हो जाते हैं या तत्काल डॉक्टर की आवश्यकता होती है, तो यह आपका सामान्य विशेषज्ञ नहीं है।
अकर्मण्य और आक्रामक लिंफोमा और सीएलएल के साथ लिंफोमा उपचार
आक्रामक बी-सेल लिम्फोमा आमतौर पर उपचार के लिए अच्छी प्रतिक्रिया देते हैं क्योंकि वे तेजी से बढ़ते हैं, और पारंपरिक कीमोथेरेपी उपचार तेजी से बढ़ने वाली कोशिकाओं को लक्षित करते हैं। जैसे, कई आक्रामक लिम्फोमा का अक्सर उद्देश्य से इलाज किया जाता है पूर्ण छूट का इलाज या प्रेरित करें. हालांकि, आक्रामक टी-कोशिका लिंफोमा को अक्सर अधिक आक्रामक उपचार की आवश्यकता होती है और छूट प्राप्त कर सकते हैं, लेकिन अक्सर पुनरावर्तन होता है और अधिक उपचार की आवश्यकता होती है।
अधिकांश अकर्मण्य लिंफोमा को ठीक नहीं किया जा सकता है, इसलिए उपचार का उद्देश्य प्रेरित करना है पूर्ण या आंशिक छूट। अकर्मण्य लिंफोमा और सीएलएल वाले बहुत से लोगों को पहली बार निदान किए जाने पर उपचार की आवश्यकता नहीं होगी। यदि आपके पास एक अकर्मण्य लिंफोमा है, तो आप घड़ी पर जा सकते हैं और शुरू करने के लिए प्रतीक्षा कर सकते हैं, और केवल तभी सक्रिय उपचार शुरू कर सकते हैं यदि आपका लिंफोमा / सीएलएल प्रगति (बढ़ना) शुरू हो जाता है, या आपके लक्षण हैं। आपके नियमित रक्त परीक्षण और स्कैन के माध्यम से प्रगति का पता लगाया जा सकता है, और यह आपके किसी भी लक्षण को देखे बिना हो सकता है।
घड़ी और प्रतीक्षा के बारे में अधिक जानकारी इस पृष्ठ के नीचे है।
अपने स्पेशलिस्ट डॉक्टर से बात करें
आपके लिए यह समझना महत्वपूर्ण है कि आप उपचार क्यों करवा रहे हैं, और क्या अपेक्षा की जाए। यदि आप निश्चित नहीं हैं, तो अपने डॉक्टर से पूछें कि क्या आपको निष्क्रिय या आक्रामक लिंफोमा है, और आपके उपचार का उद्देश्य (या मंशा) क्या है।
उपचार शुरू करने से पहले प्रतीक्षा करना
इससे पहले कि आप उपचार शुरू करें आपको लिंफोमा या सीएलएल का कौन सा उपप्रकार है, यह किस चरण और ग्रेड में है, और आप आम तौर पर कितने अच्छे हैं, यह जानने के लिए आपको बहुत सारे परीक्षण करने की आवश्यकता होगी। कुछ मामलों में, आपका डॉक्टर आपके रक्त परीक्षणों पर अनुवांशिक परीक्षण करने का सुझाव भी दे सकता है, मज्जा और अन्य बायोप्सी। ये परीक्षण जांचते हैं कि क्या आपके पास कोई आनुवंशिक उत्परिवर्तन है जो प्रभावित कर सकता है कि कौन सा उपचार आपके लिए सबसे अच्छा काम करेगा।
आपके सभी परिणामों को प्राप्त करने में कभी-कभी सप्ताह लग सकते हैं, और यह समय तनाव और चिंता का समय हो सकता है। इस बारे में बात करना वास्तव में महत्वपूर्ण है कि आप किसी ऐसे व्यक्ति के साथ कैसा महसूस कर रहे हैं जिस पर आप भरोसा करते हैं। आपके पास परिवार का कोई सदस्य या मित्र हो सकता है जिससे आप बात कर सकते हैं, लेकिन आप अपने स्थानीय डॉक्टर से भी बात कर सकते हैं या हमारी नर्स हॉटलाइन पर हमें फोन कर सकते हैं। "पर क्लिक करेंहमसे संपर्क करेंहमारा विवरण प्राप्त करने के लिए इस स्क्रीन के नीचे बटन।
लिम्फोमा या सीएलएल के साथ रहने वाले अन्य लोगों के साथ जुड़ने के लिए हमारी सोशल मीडिया साइटें भी आपके लिए एक शानदार तरीका हैं।
अपने दल को इकट्ठा करें - आपको एक समर्थन नेटवर्क की आवश्यकता होगी
उपचार के दौरान आपको अतिरिक्त सहायता की आवश्यकता होगी। आवश्यक समर्थन का प्रकार एक व्यक्ति से दूसरे व्यक्ति में भिन्न होता है लेकिन इसमें शामिल हो सकते हैं:
- भावनात्मक या मनोवैज्ञानिक समर्थन
- भोजन तैयार करने में या घर के काम में मदद करें
- खरीदारी में मदद करें
- नियुक्तियों के लिए लिफ्टों
- बच्चे की देखभाल में
- वित्तीय
- एक अच्छा श्रोता
पेशेवर सहायता है जिसे आप एक्सेस कर सकते हैं। अपनी उपचार टीम से बात करें कि आपकी ज़रूरतें क्या हो सकती हैं, और उनसे पूछें कि आपके स्थानीय क्षेत्र में क्या सहायता उपलब्ध है। अधिकांश अस्पतालों में एक सामाजिक कार्यकर्ता, व्यावसायिक चिकित्सक या परामर्श सेवाएं उपलब्ध हैं जो एक बड़ा समर्थन हो सकता है।
आप हमें लिम्फोमा ऑस्ट्रेलिया में कॉल भी कर सकते हैं। हम उपलब्ध विभिन्न सहायता के बारे में जानकारी प्रदान कर सकते हैं, साथ ही आपके लिंफोमा/सीएलएल उपप्रकार और उपचार विकल्पों के बारे में अद्यतन जानकारी भी प्रदान कर सकते हैं।
यदि आप बच्चों या किशोरों के माता-पिता हैं और आपको या उन्हें कैंसर है, तो कैंटीन आपके और आपके बच्चों के लिए भी सहायता प्रदान करता है।
लेकिन, हम आपको यह भी सलाह देते हैं कि आप अपने परिवार और दोस्तों को बताएं कि आपकी ज़रूरतें क्या हैं और आपको भविष्य में मदद की ज़रूरत पड़ सकती है। अक्सर लोग मदद करना चाहते हैं, लेकिन यह नहीं जानते कि आपको क्या चाहिए, इसलिए शुरू से ही ईमानदार रहना हर किसी की मदद करता है।
एक बेहतरीन ऐप है जिसे आप अपने फ़ोन पर डाउनलोड कर सकते हैं, या इंटरनेट पर एक्सेस कर सकते हैं जिसका नाम है "गेदर माई क्रू" जो अतिरिक्त सहायता के समन्वय में भी मदद करता है। हमने इस पृष्ठ के नीचे "आपके लिए अन्य संसाधन" अनुभाग के अंतर्गत कैंटीन और गैदर माई क्रू दोनों वेबसाइटों के लिंक संलग्न किए हैं।
लिंफोमा के साथ रहने और इलाज कराने के व्यावहारिक सुझावों के बारे में अधिक जानकारी हमारे नीचे दिए गए वेबपेजों पर पाई जा सकती है।
प्रजनन संरक्षण
लिंफोमा का उपचार आपकी प्रजनन क्षमता (बच्चे पैदा करने की क्षमता) को कम कर सकता है। इनमें से कुछ उपचारों में कीमोथेरेपी, कुछ मोनोक्लोनल एंटीबॉडी जिन्हें "इम्यून चेकपॉइंट इनहिबिटर" कहा जाता है और आपके श्रोणि में रेडियोथेरेपी शामिल हो सकते हैं।
इन उपचारों के कारण होने वाली प्रजनन संबंधी समस्याओं में शामिल हैं:
- प्रारंभिक रजोनिवृत्ति (जीवन का परिवर्तन)
- डिम्बग्रंथि अपर्याप्तता (बिल्कुल रजोनिवृत्ति नहीं है लेकिन आपके अंडों की गुणवत्ता या संख्या में परिवर्तन)
- कम शुक्राणुओं की संख्या या शुक्राणु की गुणवत्ता।
आपके डॉक्टर को आपसे इस बारे में बात करनी चाहिए कि आपके उपचार का आपकी प्रजनन क्षमता पर क्या प्रभाव पड़ेगा, और इसे बचाने में मदद के लिए कौन से विकल्प उपलब्ध हैं। कुछ दवाओं के साथ या डिंब (अंडे), शुक्राणु, डिम्बग्रंथि या वृषण ऊतक को फ्रीज़ करके प्रजनन क्षमता को बनाए रखना संभव हो सकता है।
यदि आपके डॉक्टर ने आपसे यह बातचीत नहीं की है, और आप भविष्य में बच्चे पैदा करने की योजना बना रहे हैं (या यदि आपका छोटा बच्चा इलाज शुरू कर रहा है) तो उनसे पूछें कि क्या विकल्प उपलब्ध हैं। यह बातचीत आपके या आपके बच्चे के उपचार शुरू करने से पहले होनी चाहिए।
यदि आपकी आयु 30 वर्ष से कम है, तो आप सोनी फाउंडेशन से सहायता प्राप्त करने में सक्षम हो सकते हैं, जो पूरे ऑस्ट्रेलिया में नि:शुल्क प्रजनन संरक्षण सेवा प्रदान करता है। उनसे 02 9383 6230 पर या उनकी वेबसाइट पर संपर्क किया जा सकता है https://www.sonyfoundation.org/youcanfertility.
प्रजनन संरक्षण के बारे में अधिक जानकारी के लिए प्रजनन विशेषज्ञ ए/प्रो केट स्टर्न के साथ नीचे दिया गया वीडियो देखें।
क्या आपको दंत चिकित्सक को देखने की आवश्यकता है?
संक्रमण और रक्तस्राव के बढ़ते जोखिम के कारण आप उपचार के दौरान दंत चिकित्सा कार्य करने में सक्षम नहीं होंगे। यदि आपको अक्सर अपने दांतों की समस्या होती है या आपको लगता है कि आपको फिलिंग या अन्य काम करने की आवश्यकता हो सकती है, तो इसे करने के लिए सबसे अच्छे समय के बारे में अपने हेमेटोलॉजिस्ट या ऑन्कोलॉजिस्ट से बात करें। यदि समय है, तो वे उपचार शुरू होने से पहले आपको यह करने का सुझाव दे सकते हैं।
यदि आप एक एलोजेनिक स्टेम सेल ट्रांसप्लांट करवा रहे हैं, तो आपको उच्च-खुराक कीमोथेरेपी और स्टेम सेल ट्रांसप्लांट से पहले अपने दांतों की जांच कराने की सलाह दी जाएगी।
आपका इलाज कैसे तय किया जाता है?
आपके लिए सर्वोत्तम उपचार विकल्पों पर निर्णय लेने से पहले आपका डॉक्टर आपके सभी परीक्षण और स्कैन परिणामों की समीक्षा करेगा। आपके परिणामों के अलावा, आपके उपचार के बारे में निर्णय लेते समय आपका डॉक्टर निम्नलिखित पर भी विचार करेगा:
- आपका सामान्य स्वास्थ्य
- आपके लिंफोमा या सीएलएल से असंबंधित कोई भी पिछली या वर्तमान स्वास्थ्य स्थिति
- आपके पास लिम्फोमा का कौन सा उपप्रकार है
- लिंफोमा कितनी तेजी से बढ़ रहा है - आपकी अवस्था और लिंफोमा या सीएलएल की श्रेणी
- आप जो भी लक्षण अनुभव कर रहे हैं
- आपकी उम्र और
- आध्यात्मिक और सांस्कृतिक मान्यताओं सहित आपकी कोई भी व्यक्तिगत प्राथमिकताएँ। यदि इन पर अभी तक चर्चा नहीं की गई है तो अपने डॉक्टर को अपनी किसी भी प्राथमिकता के बारे में बताएं।
कुछ डॉक्टर आपकी जानकारी बहु-विषयक टीम (MDT) को प्रस्तुत कर सकते हैं। एमडीटी विभिन्न स्वास्थ्य पेशेवरों से बने होते हैं जिनमें डॉक्टर, नर्स, फिजियोथेरेपिस्ट, व्यावसायिक चिकित्सक, फार्मासिस्ट, मनोवैज्ञानिक और अन्य शामिल हैं। एमडीटी बैठक में अपना मामला पेश करके, आपका डॉक्टर यह सुनिश्चित कर सकता है कि आपकी स्वास्थ्य आवश्यकताओं के हर पहलू को पूरा किया जाए।
आपकी उपचार योजना को अक्सर "उपचार प्रोटोकॉल" या "उपचार आहार" कहा जाता है। लिंफोमा या सीएलएल के लिए अधिकांश उपचार प्रोटोकॉल चक्रों में योजनाबद्ध हैं। इसका मतलब है कि आपके पास इलाज का एक दौर होगा, फिर एक ब्रेक होगा और फिर और इलाज होगा। आपके उपचार प्रोटोकॉल में आपके कितने चक्र हैं, यह आपके उपप्रकार, समग्र स्वास्थ्य, आपके शरीर की उपचार के प्रति प्रतिक्रिया और आपके उपचार के उद्देश्य पर निर्भर करेगा।
आपकी उपचार योजना में कीमोथेरेपी, मोनोक्लोनल एंटीबॉडी या लक्षित थेरेपी जैसी दवाएं शामिल हो सकती हैं, लेकिन इसमें सर्जरी या रेडियोथेरेपी भी शामिल हो सकती है। आपको सुरक्षित रखने और उपचार से होने वाले किसी भी दुष्प्रभाव को प्रबंधित करने में मदद के लिए कुछ सहायक उपचार भी प्राप्त हो सकते हैं।
आपके पास हर प्रकार का उपचार नहीं होगा - अपने डॉक्टर से बात करें कि आपकी उपचार योजना क्या होगी।
इस पृष्ठ के नीचे प्रत्येक उपचार का अवलोकन आगे वर्णित किया गया है। आप जिस उपचार के बारे में अधिक जानना चाहते हैं, उसके शीर्षक पर बस क्लिक करें।
अपने लिंफोमा पथ के दौरान किसी भी समय दूसरी राय प्राप्त करना आपका अधिकार है। अपने मूल चिकित्सक को अपमानित करने के बारे में चिंता न करें, दूसरी राय प्राप्त करना एक सामान्य बात है, और आपको विभिन्न विकल्पों के बारे में बताता है जो उपलब्ध हो सकते हैं, या यह पुष्टि कर सकते हैं कि आपको पहले से ही सर्वश्रेष्ठ पेशकश की जा चुकी है।
यदि आप दूसरी राय चाहते हैं तो आप अपने हेमेटोलॉजिस्ट या ऑन्कोलॉजिस्ट से किसी और को रेफरल देने के लिए कह सकते हैं। अधिकांश विशेषज्ञ डॉक्टर जो उपचार योजना में विश्वास रखते हैं, उन्हें उन्होंने आपको पेश किया है, उन्हें इसे स्थापित करने में कोई समस्या नहीं होगी।
हालांकि, अगर आपको नहीं लगता कि आप अपने हेमेटोलॉजिस्ट या ऑन्कोलॉजिस्ट से बात कर सकते हैं, या यदि उन्होंने आपके लिए रेफरल भेजने से मना कर दिया है, तो अपने जीपी से बात करें। आपका जीपी किसी अन्य विशेषज्ञ को रेफ़रल भेजने में सक्षम होगा, और नए डॉक्टर को भेजने के लिए आपके रिकॉर्ड तक पहुंच होनी चाहिए।
दूसरी राय लेने का मतलब हमेशा डॉक्टरों को बदलना नहीं होता है। आप किसी अन्य डॉक्टर से मिल सकते हैं जो पुष्टि करता है कि आपको सही जानकारी मिल रही है और आप अपने वर्तमान डॉक्टर के साथ सही रास्ते पर हैं। लेकिन अगर आप नए डॉक्टर के साथ रहना चुनते हैं तो यह भी आपका अधिकार है।
लिम्फोमा या सीएलएल के लिए अपना इलाज शुरू करने से पहले, आपका विशेषज्ञ डॉक्टर या नर्स आपके साथ बैठेंगे और आपको वह सब कुछ बताएंगे जो आपको जानने की जरूरत है। इस समय के दौरान लेने के लिए बहुत सारी जानकारी होती है, इसलिए किसी भी महत्वपूर्ण बिंदु को लिखने के लिए पेन और पेपर अपने साथ ले जाना एक अच्छा विचार है। वे अक्सर आपको लिखित जानकारी भी देंगे जैसे तथ्य पत्रक या ब्रोशर जिन्हें आप घर ले जा सकते हैं।
आप वेबपेज के लिए हमारे समर्थन पर कुछ बेहतरीन संसाधन भी डाउनलोड कर सकते हैं। हमारे पास क्या उपलब्ध है यह देखने के लिए यहां क्लिक करें।
यदि आप अलग तरीके से सीखना पसंद करते हैं, या अंग्रेजी में बोलना या पढ़ना पसंद नहीं करते हैं, तो अपने डॉक्टर या नर्स को सीखने का सबसे अच्छा तरीका बताएं। कुछ सुविधाएं आपको देखने के लिए छोटे वीडियो या ऐसी तस्वीरें प्रदान करने में सक्षम हो सकती हैं जो जानकारी को समझने में आसान बनाती हैं। यदि आप चाहें, तो आप अपने डॉक्टर या नर्स से भी पूछ सकते हैं कि क्या बाद में सुनने के लिए अपने फोन पर बातचीत को रिकॉर्ड करना ठीक है।
यदि अंग्रेजी आपकी पहली भाषा नहीं है, और आप किसी ऐसी भाषा में जानकारी प्राप्त करना पसंद करेंगे जिससे आप अधिक परिचित हैं, तो उन्हें आपके लिए जानकारी का अनुवाद करने में सहायता के लिए एक दुभाषिए की व्यवस्था करने के लिए कहें। जब आप कर सकते हैं तो समय से पहले इसे व्यवस्थित करना एक अच्छा विचार है। यदि समय हो, तो आप अप्वाइंटमेंट से पहले अपने क्लीनिक या अस्पताल को फोन कर सकते हैं। उन्हें अपने अपॉइंटमेंट और पहले उपचार सत्र के लिए एक दुभाषिया बुक करने के लिए कहें।
आपको सारी जानकारी दिए जाने और आपके प्रश्नों के उत्तर मिलने के बाद, आपको यह निर्णय लेने की आवश्यकता है कि आपका इलाज होगा या नहीं। यह आपकी पसंद है।
आपके डॉक्टर और आपकी स्वास्थ्य सेवा टीम के अन्य सदस्य इस बारे में जानकारी प्रदान कर सकते हैं कि वे क्या मानते हैं कि आपके लिए सबसे अच्छा विकल्प क्या है, लेकिन उपचार शुरू करने या जारी रखने का विकल्प हमेशा आपका होता है।
यदि आप उपचार करवाना चुनते हैं, तो आपको एक सहमति फॉर्म पर हस्ताक्षर करने की आवश्यकता होगी, जो स्वास्थ्य देखभाल टीम को आपको उपचार देने की अनुमति देने का एक आधिकारिक तरीका है। आपको प्रत्येक भिन्न प्रकार के उपचार के लिए अलग से सहमति देने की आवश्यकता होगी, जैसे कीमोथेरेपी, सर्जरी, रक्ताधान या विकिरण।
आप सहमति वापस भी ले सकते हैं और किसी भी समय उपचार जारी नहीं रखने का विकल्प चुन सकते हैं यदि आपको अब विश्वास नहीं है कि यह आपके लिए सबसे अच्छा विकल्प है। हालांकि, आपको उपचार रोकने के जोखिमों के बारे में अपनी स्वास्थ्य सेवा टीम से बात करनी चाहिए, और यदि आप सक्रिय उपचार बंद कर देते हैं तो आपको क्या सहायता उपलब्ध है।
उपचार के लिए सहमति देने के लिए आपको यह बताना होगा कि आप प्रस्तावित उपचार के जोखिमों और लाभों को समझते हैं और स्वीकार करते हैं। जब तक आप, आपके माता-पिता (यदि आप 18 वर्ष से कम आयु के हैं) या कोई आधिकारिक देखभालकर्ता सहमति फॉर्म पर हस्ताक्षर नहीं करता है, तब तक आपका उपचार नहीं हो सकता है।
यदि अंग्रेजी आपकी पहली भाषा नहीं है और आप सहमति पर हस्ताक्षर करने से पहले आपको उपचार के जोखिमों और लाभों की व्याख्या करने के लिए एक अनुवादक को उपस्थित करना पसंद करेंगे, तो सुनिश्चित करें कि आपने स्वास्थ्य सेवा टीम को यह बता दिया है कि आपको अनुवादक की आवश्यकता है। जहां संभव हो, यह एक अच्छा विचार है कि आपकी नियुक्ति से पहले किसी को अस्पताल या क्लिनिक पर कॉल करना चाहिए ताकि उन्हें अनुवादक की व्यवस्था करने के बारे में पता चल सके।
उपचार के प्रकार
लिंफोमा और सीएलएल के कई अलग-अलग प्रकार हैं, इसलिए आश्चर्यचकित न हों अगर आपको जो उपचार मिल रहा है वह लिम्फोमा वाले किसी और से अलग है। यहां तक कि अगर आपके पास लिम्फोमा का एक ही उपप्रकार है, तो आनुवंशिक परिवर्तन लोगों के बीच भिन्न हो सकते हैं और यह प्रभावित कर सकते हैं कि कौन सा उपचार आपके लिए सबसे अच्छा काम करेगा।
नीचे हमने प्रत्येक उपचार प्रकार का अवलोकन प्रदान किया है। विभिन्न उपचार प्रकारों के बारे में पढ़ने के लिए, नीचे दिए गए शीर्षकों पर क्लिक करें।
यदि आपके पास धीमी गति से बढ़ने वाला (अकर्मण्य) लिंफोमा या सीएलएल है, तो आपको उपचार की आवश्यकता नहीं हो सकती है। इसके बजाय, आपका डॉक्टर एक घड़ी और प्रतीक्षा दृष्टिकोण चुन सकता है।
हालांकि घड़ी और प्रतीक्षा शब्द थोड़ा भ्रामक हो सकता है। "सक्रिय निगरानी" कहना अधिक सटीक है, क्योंकि आपका डॉक्टर इस दौरान सक्रिय रूप से आपकी निगरानी करेगा। आप नियमित रूप से डॉक्टर को दिखाएंगे, और यह सुनिश्चित करने के लिए रक्त परीक्षण और अन्य स्कैन करवाएंगे कि आप स्वस्थ हैं, और आपकी बीमारी खराब नहीं हो रही है। हालांकि, अगर आपकी बीमारी और भी बदतर हो जाती है, तो आप इलाज शुरू कर सकते हैं।
वॉच एंड वेट कब सबसे अच्छा विकल्प है?
यदि आपके पास कई लक्षण नहीं हैं, या जोखिम कारक हैं जिनके लिए तत्काल उपचार की आवश्यकता है, तो देखें और प्रतीक्षा करें आपके लिए सबसे अच्छा विकल्प हो सकता है।
यह जानना मुश्किल हो सकता है कि आपको कैंसर का प्रकार है, लेकिन आप इससे छुटकारा पाने के लिए कुछ नहीं कर रहे हैं। कुछ मरीज़ इस समय को "देखो और चिंता करो" भी कहते हैं, क्योंकि इससे लड़ने के लिए कुछ न करना असुविधाजनक हो सकता है। लेकिन, देखना और इंतजार करना शुरू करने का एक शानदार तरीका है। इसका मतलब है कि लिंफोमा बहुत धीरे-धीरे बढ़ रहा है जिससे आपको कोई नुकसान नहीं हो रहा है, और आपकी खुद की प्रतिरक्षा प्रणाली लड़ रही है, और आपके लिंफोमा को नियंत्रण में रखते हुए अच्छा काम कर रही है। तो वास्तव में, आप पहले से ही कैंसर से लड़ने के लिए बहुत कुछ कर रहे हैं, और वास्तव में अच्छा काम कर रहे हैं। यदि आपकी प्रतिरक्षा प्रणाली इसे नियंत्रण में रख रही है, तो आपको इस समय अतिरिक्त सहायता की आवश्यकता नहीं होगी।
उपचार की आवश्यकता क्यों नहीं है?
अतिरिक्त दवाएं जो आपको काफी बीमार महसूस करा सकती हैं या दीर्घकालिक दुष्प्रभाव पैदा कर सकती हैं, इस बिंदु पर मदद नहीं करेंगी। अनुसंधान से पता चलता है कि यदि आपके पास धीमी गति से बढ़ने वाला लिंफोमा या सीएलएल है और कोई परेशानी के लक्षण नहीं हैं, तो जल्दी इलाज शुरू करने का कोई लाभ नहीं है। इस प्रकार का कैंसर वर्तमान उपचार विकल्पों पर अच्छी प्रतिक्रिया नहीं देगा। आपके स्वास्थ्य में सुधार नहीं होगा, और आप पहले इलाज शुरू करने से अधिक समय तक जीवित नहीं रहेंगे। यदि आपका लिंफोमा या सीएलएल अधिक बढ़ने लगता है, या आपको अपनी बीमारी के लक्षण दिखाई देने लगते हैं, तो आप उपचार शुरू कर सकते हैं।
कई रोगियों को सक्रिय उपचार की आवश्यकता हो सकती है जैसे कि कुछ समय में इस पृष्ठ के नीचे सूचीबद्ध हैं। आपके उपचार के बाद, आप फिर से देखने और प्रतीक्षा करने जा सकते हैं। हालांकि, अकर्मण्य लिम्फोमा वाले कुछ रोगियों को कभी भी उपचार की आवश्यकता नहीं होती है।
कब देखें और प्रतीक्षा करें सबसे अच्छा विकल्प नहीं है?
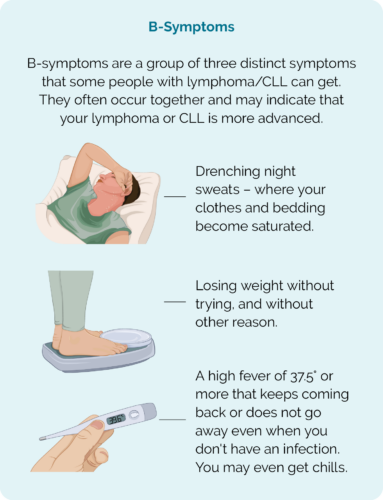
देखें और प्रतीक्षा करें केवल तभी उचित है यदि आपके पास धीमी गति से बढ़ने वाला लिंफोमा या सीएलएल है, और परेशानी के लक्षण नहीं हैं। यदि आप निम्नलिखित लक्षणों का अनुभव करते हैं तो आपका डॉक्टर आपको सक्रिय उपचार देने का विकल्प चुन सकता है:
- बी लक्षण - जिसमें रात में भीगने वाला पसीना, लगातार बुखार और अनायास ही वजन कम होना शामिल है
- आपके रक्त की गिनती के साथ समस्याएं
- लिंफोमा के कारण अंग या अस्थि मज्जा क्षति
जब मैं वॉच एंड वेट पर हूँ तो डॉक्टर मुझे कैसे सुरक्षित रखेंगे?
आपका डॉक्टर आपकी प्रगति की सक्रिय रूप से निगरानी करने के लिए आपको नियमित रूप से देखना चाहेगा। आप उन्हें हर 3-6 महीने में देखेंगे, लेकिन वे आपको बताएंगे कि क्या इससे अधिक या कम होने की आवश्यकता है।
वे आपको यह सुनिश्चित करने के लिए परीक्षण और स्कैन कराने के लिए कहेंगे कि लिम्फोमा या सीएलएल नहीं बढ़ रहा है। इनमें से कुछ परीक्षणों में शामिल हो सकते हैं:
- आपके सामान्य स्वास्थ्य की जांच के लिए रक्त परीक्षण
- एक शारीरिक परीक्षा यह जांचने के लिए कि क्या आपके पास सूजन लिम्फ नोड्स या प्रगति के संकेत हैं
- आपके रक्तचाप, तापमान और हृदय गति सहित महत्वपूर्ण संकेत
- स्वास्थ्य इतिहास - आपका डॉक्टर पूछेगा कि आप कैसा महसूस कर रहे हैं, और यदि आपके कोई नए या बिगड़ते लक्षण हैं
- सीटी या पीईटी स्कैन यह दिखाने के लिए कि आपके शरीर के अंदर क्या हो रहा है।
यदि आपको अपनी नियुक्तियों के बीच कोई चिंता है, तो कृपया इन पर चर्चा करने के लिए अस्पताल या क्लिनिक में अपनी इलाज करने वाली चिकित्सा टीम से संपर्क करें। अगली नियुक्ति तक प्रतीक्षा न करें क्योंकि कुछ चिंताओं को जल्दी प्रबंधित करने की आवश्यकता हो सकती है।
मैं अपने डॉक्टर के कब सम्पर्क करूं?
यह याद रखना महत्वपूर्ण है कि निष्क्रिय लिंफोमा और सीएलएल को प्रबंधित करने के लिए प्रतीक्षा करना एक सामान्य तरीका है। हालांकि, अगर आपको 'देखो और इंतजार करो' का तरीका परेशान करने वाला लगता है, तो कृपया इसके बारे में अपनी मेडिकल टीम से बात करें। वे यह समझाने में सक्षम होंगे कि उन्हें क्यों लगता है कि यह आपके लिए सबसे अच्छा विकल्प है, और आपको किसी भी अतिरिक्त सहायता की आवश्यकता हो सकती है।
यदि आपको अपनी नियुक्तियों के बीच कोई चिंता है, या आप नए या बदतर लक्षणों का अनुभव कर रहे हैं, तो कृपया अस्पताल में अपनी चिकित्सा टीम से संपर्क करें। अगली नियुक्ति तक प्रतीक्षा न करें, क्योंकि आपकी कुछ चिंताओं या लक्षणों को जल्दी प्रबंधित करने की आवश्यकता हो सकती है।
यदि आपको बी-लक्षण मिलते हैं, तो अपनी इलाज करने वाली टीम से संपर्क करें, अपनी अगली नियुक्ति की प्रतीक्षा न करें।
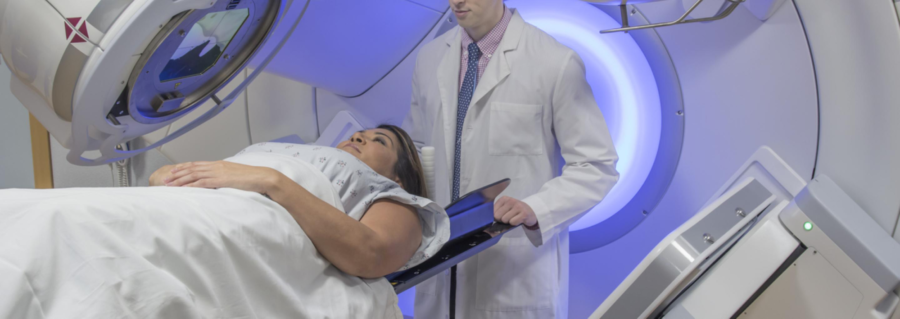
रेडियोथेरेपी का उपयोग लिंफोमा के इलाज या आपके लक्षणों में सुधार के लिए किया जा सकता है
रेडियोथेरेपी कैंसर कोशिकाओं को मारने के लिए उच्च-ऊर्जा एक्स-रे (विकिरण) का उपयोग करती है। इसका उपयोग स्वयं उपचार के रूप में या कीमोथेरेपी जैसे अन्य उपचारों के साथ किया जा सकता है।
डॉक्टर द्वारा आपके लिए विकिरण उपचार का सुझाव देने के विभिन्न कारण हो सकते हैं। इसका उपयोग इलाज के लिए किया जा सकता है और शायद कुछ शुरुआती लिम्फोमा को ठीक किया जा सकता है, या लक्षणों में सुधार किया जा सकता है। यदि आपका लिंफोमा ट्यूमर बहुत बड़ा हो जाता है, या आपकी नसों या रीढ़ की हड्डी पर दबाव डाल रहा है, तो दर्द या कमजोरी जैसे कुछ लक्षण हो सकते हैं। इस मामले में, ट्यूमर को सिकोड़ने और दबाव को कम करने के लिए विकिरण दिया जाता है। हालांकि, इसका इलाज के रूप में इस्तेमाल करने का इरादा नहीं है।
रेडियोथेरेपी कैसे काम करती है?
एक्स-रे कोशिका के डीएनए (कोशिका की आनुवंशिक सामग्री) को नुकसान पहुंचाते हैं जिससे लिम्फोमा के लिए स्वयं की मरम्मत करना असंभव हो जाता है। इससे कोशिका मर जाती है। कोशिकाओं के मरने के लिए विकिरण उपचार शुरू होने में आमतौर पर कुछ दिन या सप्ताह भी लगते हैं। हालांकि यह प्रभाव कई महीनों तक बना रह सकता है, इसलिए उपचार समाप्त करने के महीनों बाद भी, कैंसरयुक्त लिंफोमा कोशिकाओं को नष्ट किया जा सकता है।
दुर्भाग्य से, विकिरण आपके कैंसर और गैर-कैंसर कोशिकाओं के बीच अंतर नहीं बता सकता। इस प्रकार, आप उस क्षेत्र के पास आपकी त्वचा और अंगों को प्रभावित करने वाले दुष्प्रभाव प्राप्त कर सकते हैं, जहां आप विकिरण उपचार कर रहे हैं। इन दिनों कई विकिरण तकनीकें अधिक से अधिक सटीक रूप से कैंसर को लक्षित कर रही हैं, हालांकि एक्स-रे को लिम्फोमा तक पहुंचने के लिए आपकी त्वचा और अन्य ऊतकों से गुजरना पड़ता है, ये सभी क्षेत्र अभी भी प्रभावित हो सकते हैं।
आपका विकिरण ऑन्कोलॉजिस्ट (एक विशेषज्ञ चिकित्सक जो विकिरण के साथ काम करता है) या नर्स आपके ट्यूमर के स्थान के आधार पर आपको कौन से दुष्प्रभाव मिल सकते हैं, इस बारे में बात करने में सक्षम होंगे। वे आपको होने वाली किसी भी त्वचा की जलन को प्रबंधित करने के लिए कुछ अच्छे त्वचा उत्पादों पर सलाह देने में भी सक्षम होंगे।
रेडियोथेरेपी के प्रकार
रेडियोथेरेपी विभिन्न प्रकार की होती हैं, और आपको क्या मिल रहा है यह इस बात पर निर्भर करता है कि आपके शरीर में लिंफोमा कहां है, वह सुविधा जहां आप उपचार कर रहे हैं, और आप विकिरण उपचार क्यों करवा रहे हैं। कुछ प्रकार के विकिरण उपचार नीचे सूचीबद्ध हैं।
तीव्रता संग्राहक रेडियोथेरेपी (आईएमआरटी)
आईएमआरटी इलाज किए जा रहे क्षेत्र के विभिन्न हिस्सों में रेडियोथेरेपी की अलग-अलग खुराक देने की अनुमति देता है। यह देर से होने वाले साइड-इफेक्ट्स सहित साइड-इफेक्ट्स को कम कर सकता है। IMRT का उपयोग अक्सर कैंसर के इलाज के लिए किया जाता है जो महत्वपूर्ण अंगों और संरचनाओं के करीब होता है।
सम्मिलित-क्षेत्र रेडियोथेरेपी (IFRT)
IFRT पूरे लिम्फ नोड क्षेत्र का इलाज करता है, जैसे कि आपकी गर्दन या कमर में लिम्फ नोड्स।
शामिल-नोड रेडियोथेरेपी (INRT)
आईएनआरटी सिर्फ प्रभावित लिम्फ नोड्स और आसपास के छोटे मार्जिन का इलाज करता है।
कुल शरीर विकिरण (TBI)
टीबीआई आपके पूरे शरीर में उच्च ऊर्जा रेडियोथेरेपी का उपयोग करता है। आपके अस्थि मज्जा को नष्ट करने के लिए एक एलोजेनिक (दाता) स्टेम सेल प्रत्यारोपण से पहले इसे आपके उपचार के हिस्से के रूप में इस्तेमाल किया जा सकता है। यह नए स्टेम सेल के लिए जगह बनाने के लिए किया जाता है। क्योंकि यह आपके अस्थि मज्जा को नष्ट कर देता है, टीबीआई आपकी प्रतिरक्षा प्रणाली को भी प्रभावित कर सकता है जिससे आपको संक्रमण का खतरा अधिक होता है।
कुल त्वचा इलेक्ट्रॉन रेडियोथेरेपी
यह त्वचा के लिंफोमा (त्वचीय लिम्फोमास) के लिए एक विशेष तकनीक है। यह आपकी पूरी त्वचा की सतह का इलाज करने के लिए इलेक्ट्रॉनों का उपयोग करता है।
प्रोटॉन बीम थेरेपी (पीबीटी)
पीबीटी एक्स-रे के बजाय प्रोटॉन का उपयोग करता है। एक प्रोटॉन कैंसर कोशिकाओं को नष्ट करने के लिए सकारात्मक रूप से आवेशित, उच्च ऊर्जा वाले कण का उपयोग करता है। पीबीटी से विकिरण बीम कोशिकाओं को अधिक सटीक रूप से लक्षित कर सकता है, इसलिए यह ट्यूमर के आसपास के स्वस्थ ऊतकों को बचाने में मदद करता है।
क्या उम्मीद
रेडियोथेरेपी आमतौर पर समर्पित कैंसर देखभाल क्लीनिकों में की जाती है। आपके पास एक प्रारंभिक नियोजन सत्र होगा, जहां विकिरण चिकित्सक तस्वीरें ले सकता है, सीटी स्कैन कर सकता है, और आपके लिंफोमा को लक्षित करने के लिए विकिरण मशीन को ठीक से कैसे प्रोग्राम कर सकता है।
आपके पास एक अन्य विशेषज्ञ भी होगा जिसे डॉसिमेट्रिस्ट कहा जाता है, जो प्रत्येक उपचार के साथ आपको मिलने वाली विकिरण की सटीक खुराक की योजना बनाता है।
विकिरण टैटू
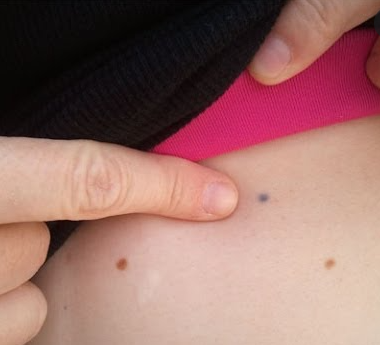 रेडिएशन थेरेपिस्ट आपको छोटी-छोटी सुईयां देंगे जिससे आपकी त्वचा पर छोटे-छोटे झुर्रियां जैसे टैटू बन जाएंगे। यह सुनिश्चित करने के लिए किया जाता है कि वे आपको प्रत्येक दिन मशीन में सही ढंग से पंक्तिबद्ध करें ताकि विकिरण हमेशा आपके लिंफोमा तक पहुंचे न कि आपके शरीर के अन्य भागों में। ये छोटे टैटू स्थायी हैं, और कुछ लोग उन्हें याद दिलाने के रूप में देखते हैं कि उन्होंने क्या हासिल किया है। दूसरे उन्हें कुछ विशेष बनाने के लिए उनमें जोड़ना चाह सकते हैं।
रेडिएशन थेरेपिस्ट आपको छोटी-छोटी सुईयां देंगे जिससे आपकी त्वचा पर छोटे-छोटे झुर्रियां जैसे टैटू बन जाएंगे। यह सुनिश्चित करने के लिए किया जाता है कि वे आपको प्रत्येक दिन मशीन में सही ढंग से पंक्तिबद्ध करें ताकि विकिरण हमेशा आपके लिंफोमा तक पहुंचे न कि आपके शरीर के अन्य भागों में। ये छोटे टैटू स्थायी हैं, और कुछ लोग उन्हें याद दिलाने के रूप में देखते हैं कि उन्होंने क्या हासिल किया है। दूसरे उन्हें कुछ विशेष बनाने के लिए उनमें जोड़ना चाह सकते हैं।
हालांकि, हर कोई रिमाइंडर नहीं चाहता है। कुछ टैटू की दुकानें उन लोगों के लिए मुफ्त टैटू हटाने की पेशकश करती हैं जिनके पास चिकित्सा कारणों से है। बस अपने स्थानीय टैटू पार्लर में फोन करें या पॉप करें और पूछें।
आप अपने टैटू के साथ जो भी करना चुनते हैं - तब तक कोई बदलाव न करें जब तक कि आप अपने डॉक्टर से बात न करें कि उन्हें जोड़ने या हटाने का सबसे अच्छा समय कब होगा।
मुझे कितनी बार विकिरण उपचार मिलेगा ??
विकिरण की खुराक को कई उपचारों में विभाजित किया गया है। सामान्यतः आपको 2 से 4 सप्ताह के लिए प्रतिदिन (सोमवार से शुक्रवार) विकिरण विभाग में जाना होगा। ऐसा इसलिए किया जाता है क्योंकि यह आपके स्वस्थ कोशिकाओं को उपचार के बीच ठीक होने का समय देता है। यह अधिक कैंसर कोशिकाओं को नष्ट करने की भी अनुमति देता है।
प्रत्येक सत्र में आमतौर पर 10-20 मिनट लगते हैं। उपचार में केवल 2 या 3 मिनट लगते हैं। बाकी समय यह सुनिश्चित कर रहा है कि आप सही स्थिति में हैं और एक्स-रे बीम ठीक से संरेखित हैं। मशीन शोर करती है, लेकिन उपचार के दौरान आपको कुछ भी महसूस नहीं होगा।
मुझे विकिरण की कौन सी खुराक मिलेगी?
रेडियोथेरेपी की कुल खुराक को ग्रे (Gy) नामक इकाई में मापा जाता है। ग्रे को अलग-अलग उपचारों में विभाजित किया जाता है जिन्हें 'अंश' कहा जाता है।
आपका कुल ग्रे और अंशों की गणना कैसे की जाती है यह आपके उपप्रकार, स्थान और आपके ट्यूमर के आकार पर निर्भर करेगा। आपके रेडिएशन ऑन्कोलॉजिस्ट आपके लिए निर्धारित खुराक के बारे में आपसे अधिक बात करने में सक्षम होंगे।
विकिरण उपचार के दुष्प्रभाव
आपकी त्वचा में परिवर्तन और आराम (थकान) के साथ अत्यधिक थकान में सुधार नहीं होना विकिरण उपचार वाले कई लोगों के लिए आम दुष्प्रभाव हैं। अन्य दुष्प्रभाव इस बात पर निर्भर हो सकते हैं कि आपके शरीर में विकिरण कहाँ लक्ष्य कर रहा है।
विकिरण उपचार के साइड-इफेक्ट्स में अक्सर आपके शरीर के उपचार वाले हिस्से पर त्वचा की प्रतिक्रियाएं शामिल होती हैं। इलाज कराने वाले किसी भी व्यक्ति के लिए थकान भी एक सामान्य दुष्प्रभाव है। लेकिन अन्य दुष्प्रभाव हैं जो उपचार के स्थान पर निर्भर हैं - या आपके शरीर के किस हिस्से में लिम्फोमा का इलाज किया जा रहा है।
त्वचा की प्रतिक्रिया
त्वचा की प्रतिक्रिया सूरज की बुरी जलन की तरह दिख सकती है और, हालांकि यह कुछ छाले और स्थायी "टैन लाइन" का कारण बन सकती है, लेकिन यह वास्तव में जलन नहीं है। यह एक प्रकार का जिल्द की सूजन या सूजन वाली त्वचा प्रतिक्रिया है जो केवल उपचारित क्षेत्र के ऊपर की त्वचा पर होती है।
उपचार समाप्त होने के बाद लगभग 2 सप्ताह तक त्वचा की प्रतिक्रियाएं कभी-कभी खराब हो सकती हैं, लेकिन उपचार समाप्त होने के एक महीने के भीतर सुधार होना चाहिए।
आपकी विकिरण टीम इन त्वचा प्रतिक्रियाओं को प्रबंधित करने के सर्वोत्तम तरीके के बारे में आपसे बात करने में सक्षम होगी और कौन से उत्पाद जैसे मॉइस्चराइजर या क्रीम आपके लिए सबसे अच्छा काम करेंगे। हालाँकि, कुछ चीजें जो मदद कर सकती हैं उनमें शामिल हैं:
- ढीले कपड़े पहनना
- अच्छी गुणवत्ता वाले बिस्तर के लिनन का उपयोग करना
- आपकी वाशिंग मशीन में हल्के वाशिंग पाउडर - कुछ संवेदनशील त्वचा के लिए डिज़ाइन किए गए हैं
- अपनी त्वचा को "साबुन मुक्त" विकल्पों या हल्के साबुन से धीरे से धोना
- छोटा, गुनगुना स्नान या वर्षा करना
- त्वचा पर शराब आधारित उत्पादों से बचना
- त्वचा को रगड़ने से बचें
- अपनी त्वचा को ठंडा रखें
- बाहर जाने पर ढक कर रखें, और जहाँ संभव हो अपने उपचारित क्षेत्र पर धूप से बचें। बाहर जाते समय हैट और सनस्क्रीन पहनें
- स्विमिंग पूल से बचें
थकान
थकान आराम के बाद भी अत्यधिक थकान की अनुभूति है। यह उपचार के दौरान आपके शरीर में अतिरिक्त तनाव के कारण हो सकता है, और नई स्वस्थ कोशिकाओं, दैनिक उपचार, और लिम्फोमा और इसके उपचार के साथ रहने के तनाव को बनाने की कोशिश कर रहा है।
विकिरण उपचार शुरू होने के तुरंत बाद थकान शुरू हो सकती है और इसके खत्म होने के बाद कई हफ्तों तक रह सकती है।
कुछ चीजें जो आपकी थकान को प्रबंधित करने में आपकी सहायता कर सकती हैं उनमें शामिल हो सकते हैं:
- यदि समय हो तो आगे की योजना बनाएं, या प्रियजनों को पहले से भोजन तैयार करने के लिए कहें, जिसे आपको गर्म करने की आवश्यकता है। रेड मीट, अंडे और पत्तेदार हरी सब्जियां जैसे उच्च प्रोटीन खाद्य पदार्थ आपके शरीर को नई स्वस्थ कोशिकाएं बनाने में मदद कर सकते हैं।
- हल्के व्यायाम से ऊर्जा के स्तर और थकान में सुधार देखा गया है, इसलिए सक्रिय रहने से ऊर्जा की कमी और नींद आने में मदद मिल सकती है।
- अपने शरीर की सुनें और जरूरत पड़ने पर आराम करें
- अपनी थकान को ट्रैक करें, यदि आप जानते हैं कि यह आमतौर पर दिन के एक निश्चित समय पर खराब होता है, तो आप उसके आसपास की गतिविधियों की योजना बना सकते हैं
- सोने का सामान्य तरीका रखें - भले ही आपको थकान महसूस हो, बिस्तर पर जाने और अपने सामान्य समय पर उठने की कोशिश करें। पूरक चिकित्सा विश्राम चिकित्सा, योग, ध्यान और ध्यान सहित मदद कर सकती है।
- जहां तक संभव हो तनाव से बचें।
कुछ मामलों में, कम रक्त गणना जैसे अन्य कारकों के कारण भी थकान हो सकती है। यदि यह मामला है, तो आपके रक्त की संख्या में सुधार के लिए आपको रक्त चढ़ाने की पेशकश की जा सकती है।
यदि आप थकान से जूझ रहे हैं तो अपने डॉक्टर को बताना महत्वपूर्ण है।

अन्य दुष्प्रभावों में शामिल हो सकते हैं:
- बालों का झड़ना - लेकिन केवल उपचारित क्षेत्र में
- मतली
- दस्त या पेट में ऐंठन
- सूजन - इलाज की जा रही जगह के पास आपके अंगों में
इस उपचार प्रकार अनुभाग के निचले भाग में स्थित वीडियो इस बारे में अधिक जानकारी प्रदान करता है कि साइड-इफेक्ट्स सहित विकिरण उपचार से क्या अपेक्षा की जाए।
कीमोथेरेपी (कीमो) का उपयोग कैंसर के इलाज के लिए कई वर्षों से किया जा रहा है। विभिन्न प्रकार की कीमो दवाएं हैं और आपके सीएलएल या लिम्फोमा के इलाज के लिए आपके पास एक से अधिक प्रकार की कीमोथेरेपी हो सकती है। आपको मिलने वाला कोई भी दुष्प्रभाव इस बात पर निर्भर करेगा कि आपके पास कौन सी कीमोथेरेपी दवाएं हैं।
केमो कैसे काम करता है?
कीमोथेरेपी उन कोशिकाओं पर सीधे हमला करके काम करती है जो तेजी से बढ़ रही हैं। यही कारण है कि यह अक्सर आक्रामक - या तेजी से बढ़ने वाले लिम्फोमा के लिए अच्छा काम करता है। हालांकि यह तेजी से बढ़ने वाली कोशिकाओं के खिलाफ भी यह क्रिया है जो कुछ लोगों में बालों के झड़ने, मुंह के घावों और दर्द (म्यूकोसाइटिस), मतली और दस्त जैसे अवांछित दुष्प्रभाव पैदा कर सकती है।
क्योंकि कीमो किसी भी तेजी से बढ़ने वाली कोशिका को प्रभावित कर सकता है, और स्वस्थ कोशिकाओं और कैंसर लिम्फोमा कोशिकाओं के बीच अंतर नहीं बता सकता है - इसे "प्रणालीगत उपचार" कहा जाता है, जिसका अर्थ है कि आपके शरीर की कोई भी प्रणाली कीमो के कारण होने वाले दुष्प्रभावों से प्रभावित हो सकती है।
विभिन्न कीमोथेरपी विकास के विभिन्न चरणों में लिंफोमा पर हमला करती हैं। कुछ कीमोथेरेपी उन कैंसर कोशिकाओं पर हमला करती हैं जो आराम कर रही हैं, कुछ उन पर हमला करती हैं जो अभी-अभी बढ़ रही हैं, और कुछ लिम्फोमा कोशिकाओं पर हमला करती हैं जो काफी बड़ी हैं। विभिन्न चरणों में कोशिकाओं पर काम करने वाले कीमो देने से अधिक लिम्फोमा कोशिकाओं को मारने और बेहतर परिणाम प्राप्त करने की संभावना होती है। विभिन्न कीमोथेरपी का उपयोग करके, हम खुराक को थोड़ा कम भी कर सकते हैं, जिसका अर्थ यह भी होगा कि प्रत्येक दवा से कम दुष्प्रभाव होंगे, जबकि अभी भी सबसे अच्छा परिणाम मिल रहा है।
केमो कैसे दिया जाता है?
आपके व्यक्तिगत उपप्रकार और स्थिति के आधार पर, केमो को अलग-अलग तरीकों से दिया जा सकता है। कीमो द्वारा दिए जा सकने वाले कुछ तरीकों में शामिल हैं:
- अंतःशिरा (IV) - आपकी नस में ड्रिप के माध्यम से (सबसे सामान्य)।
- मौखिक गोलियां, कैप्सूल या तरल - मुंह से ली गई।
- इंट्राथेकल - आपको एक डॉक्टर द्वारा आपकी पीठ में सुई लगाकर और आपकी रीढ़ की हड्डी और मस्तिष्क को घेरने वाले द्रव में दिया जाता है।
- चमड़े के नीचे - एक इंजेक्शन (सुई) आपकी त्वचा के नीचे फैटी टिशू में दिया जाता है। यह आमतौर पर आपके पेट (पेट क्षेत्र) में दिया जाता है, लेकिन यह आपके ऊपरी बांह या पैर में भी दिया जा सकता है।
- सामयिक - त्वचा के कुछ लिम्फोमा (कटनीस) का उपचार कीमोथेरेपी क्रीम से किया जा सकता है।
कीमोथेरेपी चक्र क्या है?
कीमोथेरेपी "चक्र" में दी जाती है, जिसका अर्थ है कि आपको एक या अधिक दिनों में कीमो दिया जाएगा, फिर अधिक कीमो लेने से पहले दो या तीन सप्ताह के लिए ब्रेक लें। ऐसा इसलिए किया जाता है क्योंकि आपकी स्वस्थ कोशिकाओं को अधिक उपचार प्राप्त करने से पहले ठीक होने के लिए समय की आवश्यकता होती है।
याद रखें ऊपर हमने बताया कि कीमो तेजी से बढ़ने वाली कोशिकाओं पर हमला करके काम करता है। आपकी कुछ तेजी से बढ़ने वाली कोशिकाओं में आपकी स्वस्थ रक्त कोशिकाएं भी शामिल हो सकती हैं। कीमो होने पर ये कम हो सकते हैं।
अच्छी खबर यह है कि आपकी लिम्फोमा कोशिकाओं की तुलना में आपकी स्वस्थ कोशिकाएं तेजी से ठीक होती हैं। तो उपचार के प्रत्येक दौर – या चक्र के बाद, आपको एक ब्रेक मिलेगा जब आपका शरीर नई अच्छी कोशिकाओं को बनाने के लिए काम करेगा। एक बार जब ये कोशिकाएं एक सुरक्षित स्तर पर वापस आ जाती हैं, तो आपके पास अगला चक्र होगा - यह आमतौर पर दो या तीन सप्ताह का होता है, जो आपके द्वारा लिए जा रहे प्रोटोकॉल पर निर्भर करता है, हालांकि, यदि आपकी कोशिकाओं को ठीक होने में अधिक समय लगता है, तो आपका डॉक्टर एक लंबा ब्रेक सुझा सकता है। वे आपकी अच्छी कोशिकाओं को ठीक होने में मदद करने के लिए कुछ सहायक उपचार भी दे सकते हैं। सहायक उपचारों के बारे में अधिक जानकारी इस पृष्ठ के और नीचे पाई जा सकती है।
उपचार प्रोटोकॉल और उनके दुष्प्रभावों के बारे में अधिक जानकारी
लिंफोमा के आपके उपप्रकार के आधार पर आप चार, छह या अधिक चक्र हो सकते हैं। जब इन सभी चक्रों को एक साथ रखा जाता है तो इसे आपका प्रोटोकॉल या रेजिमेन कहा जाता है। यदि आप अपने कीमोथेरेपी प्रोटोकॉल का नाम जानते हैं, तो आप कर सकते हैं इस पर अपेक्षित दुष्प्रभावों सहित अधिक जानकारी यहाँ प्राप्त करें.
कीमोथेरेपी के बारे में अधिक जानकारी के लिए, लघु वीडियो देखने के लिए उपचार प्रकार अनुभाग के निचले भाग में स्थित बटन पर क्लिक करें।
1990 के दशक के अंत में लिम्फोमा के इलाज के लिए पहली बार मोनोक्लोनल एंटीबॉडी (एमएबी) का इस्तेमाल किया गया था। हालांकि, हाल के वर्षों में कई और मोनोक्लोनल एंटीबॉडी विकसित किए गए हैं। वे सीधे आपके लिंफोमा के खिलाफ काम कर सकते हैं या अपनी खुद की प्रतिरक्षा कोशिकाओं को अपने लिम्फोमा कोशिकाओं पर हमला करने और मारने के लिए आकर्षित कर सकते हैं। एमएबी की पहचान करना आसान है क्योंकि जब आप उनके सामान्य नाम (उनके ब्रांड नाम नहीं) का उपयोग करते हैं, तो वे हमेशा तीन अक्षरों "माब" के साथ समाप्त होते हैं। आमतौर पर लिंफोमा के इलाज के लिए उपयोग किए जाने वाले एमएबी के उदाहरणों में ऋतुक्सी शामिल हैंmab, धन्यवादmab, पेम्ब्रोलीज़ुमाब।
आपके लिंफोमा के उपचार के लिए साइड कीमो के साथ-साथ कुछ एमएबी, जैसे रीटक्सिमैब और ओबिनुटुज़ुमाब का उपयोग किया जाता है। लेकिन उन्हें अक्सर एक के रूप में भी इस्तेमाल किया जाता है "रखरखाव" इलाज। यह तब है जब आपने अपना प्रारंभिक उपचार पूरा कर लिया है और आपको अच्छी प्रतिक्रिया मिली है। फिर आपके पास लगभग दो वर्षों के लिए केवल एमएबी होना जारी रहेगा। यह आपके लिंफोमा को लंबे समय तक ठीक रखने में मदद करता है।
मोनोक्लोनल एंटीबॉडी कैसे काम करते हैं?
मोनोक्लोनल एंटीबॉडी केवल लिंफोमा के खिलाफ काम करते हैं यदि उनके पास विशिष्ट प्रोटीन या प्रतिरक्षा चौकियां हैं। सभी लिंफोमा कोशिकाओं में ये मार्कर नहीं होंगे, और कुछ में केवल एक मार्कर हो सकता है, जबकि अन्य में अधिक हो सकता है। इनके उदाहरणों में CD20, CD30 और PD-L1 या PD-L2 शामिल हैं। मोनोक्लोनल एंटीबॉडी आपके कैंसर से विभिन्न तरीकों से लड़ सकते हैं:
प्रत्यक्ष
प्रतिरक्षा आकर्षक
प्रतिरक्षा आकर्षक एमएबी खुद को आपके लिम्फोमा कोशिकाओं से जोड़कर काम करते हैं और आपकी प्रतिरक्षा प्रणाली की अन्य कोशिकाओं को लिम्फोमा में आकर्षित करते हैं। ये प्रतिरक्षा कोशिकाएं तब सीधे लिंफोमा पर हमला कर सकती हैं।
लिंफोमा या सीएलएल के इलाज के लिए उपयोग किए जाने वाले प्रत्यक्ष और प्रतिरक्षा आकर्षक एमएबी के उदाहरणों में शामिल हैं rituximab और obinutuzumab.
इम्यून-चेकपॉइंट अवरोधक
इम्यून चेकपॉइंट इनहिबिटर एक नए प्रकार के मोनोक्लोनल एंटीबॉडी हैं जो सीधे आपकी प्रतिरक्षा प्रणाली को लक्षित करते हैं।
कुछ लिम्फोमा कोशिकाओं सहित कुछ कैंसर उन पर "प्रतिरक्षा चौकियों" को विकसित करने के लिए अनुकूल होते हैं। प्रतिरक्षा चौकियां आपकी कोशिकाओं के लिए खुद को एक सामान्य "स्व-कोशिका" के रूप में पहचानने का एक तरीका है। इसका मतलब है कि आपकी प्रतिरक्षा प्रणाली प्रतिरक्षा जांच चौकी देखती है, और सोचती है कि लिम्फोमा एक स्वस्थ कोशिका है। तो आपकी प्रतिरक्षा प्रणाली लिंफोमा पर हमला नहीं करती है, बल्कि इसे बढ़ने देती है।
लिंफोमा के इलाज के लिए इस्तेमाल किए जाने वाले प्रतिरक्षा जांच चौकी अवरोधकों के उदाहरणों में शामिल हैं pembrolizumab और Nivolumab.
इम्यून चेकपॉइंट अवरोधक आपके लिंफोमा सेल पर प्रतिरक्षा चेकपॉइंट से जुड़ते हैं ताकि आपकी प्रतिरक्षा प्रणाली चेकपॉइंट को न देख सके। यह तब आपकी प्रतिरक्षा प्रणाली को लिम्फोमा को कैंसर के रूप में पहचानने और उससे लड़ने की अनुमति देता है।
एमएबी होने के साथ-साथ, इम्यून चेकपॉइंट इनहिबिटर भी एक प्रकार की इम्यूनोथेरेपी हैं, क्योंकि वे आपकी प्रतिरक्षा प्रणाली को लक्षित करके काम करते हैं।
इम्यून चेकप्वाइंट इनहिबिटर्स के कुछ दुर्लभ साइड-इफेक्ट्स से स्थायी परिवर्तन हो सकते हैं जैसे थायराइड की समस्या, मधुमेह टाइप 2 या प्रजनन संबंधी समस्याएं। इन्हें अन्य दवाओं के साथ या एक अलग विशेषज्ञ चिकित्सक के साथ प्रबंधित करने की आवश्यकता हो सकती है। उपचार के साथ जोखिम क्या हैं, इसके बारे में अपने डॉक्टर से बात करें।
साइटोकिन अवरोधक
एमएबी होने के साथ-साथ साइटोकिन इनहिबिटर भी एक प्रकार की इम्यूनोथेरेपी हैं, क्योंकि वे आपकी प्रतिरक्षा प्रणाली को लक्षित करके काम करते हैं।
साइटोकिन इनहिबिटर्स के कुछ दुर्लभ साइड-इफेक्ट्स से स्थायी परिवर्तन हो सकते हैं जैसे कि थायराइड की समस्या, मधुमेह टाइप 2 या प्रजनन संबंधी समस्याएं। इन्हें अन्य दवाओं के साथ या एक अलग विशेषज्ञ चिकित्सक के साथ प्रबंधित करने की आवश्यकता हो सकती है। उपचार के साथ जोखिम क्या हैं, इसके बारे में अपने डॉक्टर से बात करें।
विशिष्ट मोनोक्लोनल एंटीबॉडी
संयुग्मित
अधिक जानकारी
मोनोक्लोनल एंटीबॉडी (एमएबी) के दुष्प्रभाव
- बुखार, ठंड लगना या कंपकंपी (कठोरता)
- मांसपेशियों में दर्द और दर्द
- दस्त
- आपकी त्वचा पर दाने
- मतली और या उल्टी
- निम्न रक्तचाप (हाइपोटेंशन)
- फ्लू जैसे लक्षण।
इम्यूनोथेरेपी एक शब्द है जिसका उपयोग उन उपचारों के लिए किया जाता है जो आपके लिंफोमा के बजाय आपकी प्रतिरक्षा प्रणाली को लक्षित करते हैं। वे ऐसा कुछ बदलने के लिए करते हैं जिस तरह से आपकी अपनी प्रतिरक्षा प्रणाली आपके लिंफोमा को पहचानती है और लड़ती है।
विभिन्न प्रकार के उपचार को इम्यूनोथेरेपी माना जा सकता है। कुछ एमएबी जिन्हें इम्यून चेकपॉइंट इनहिबिटर्स या साइटोकिन इनहिबिटर्स कहा जाता है, एक प्रकार की इम्यूनोथेरेपी हैं। लेकिन अन्य उपचार जैसे कुछ लक्षित उपचार या सीएआर टी-सेल थेरेपी भी इम्यूनोथेरेपी के प्रकार हैं।
कुछ लिंफोमा कोशिकाएं कोशिका पर एक विशिष्ट मार्कर के साथ बढ़ती हैं जो आपकी स्वस्थ कोशिकाओं में नहीं होती हैं। लक्षित उपचार दवाएं हैं जो केवल उस विशिष्ट मार्कर को पहचानती हैं, इसलिए यह लिम्फोमा और स्वस्थ कोशिकाओं के बीच अंतर बता सकती है।
लक्षित उपचार तब लिम्फोमा सेल पर मार्कर से जुड़ते हैं और इसे बढ़ने और फैलने के लिए कोई संकेत प्राप्त करने से रोकते हैं। इसके परिणामस्वरूप लिंफोमा पोषक तत्वों और ऊर्जा को प्राप्त करने में असमर्थ हो जाता है, जिसके परिणामस्वरूप लिंफोमा कोशिका मर जाती है।
लिम्फोमा कोशिकाओं पर केवल मार्करों को जोड़कर, लक्षित उपचार आपके स्वस्थ कोशिकाओं को नुकसान पहुंचाने से बच सकता है। इसके परिणामस्वरूप कीमो जैसे प्रणालीगत उपचारों की तुलना में कम दुष्प्रभाव होते हैं, जो लिम्फोमा और स्वस्थ कोशिकाओं के बीच अंतर नहीं बता सकते।
लक्षित चिकित्सा के दुष्प्रभाव
हालांकि आप अभी भी लक्षित चिकित्सा से दुष्प्रभाव प्राप्त कर सकते हैं। कुछ अन्य कैंसर रोधी उपचारों के साइड-इफेक्ट्स के समान हो सकते हैं, लेकिन अलग तरीके से प्रबंधित किए जाते हैं। सुनिश्चित करें कि आप अपने डॉक्टर या विशेषज्ञ नर्स से इस बारे में बात करें कि किन दुष्प्रभावों पर ध्यान देना चाहिए, और यदि आप उन्हें प्राप्त करते हैं तो आपको क्या करना चाहिए।
लक्षित चिकित्सा के सामान्य दुष्प्रभावों में शामिल हो सकते हैं:
- दस्त
- शरीर में दर्द और दर्द
- रक्तस्राव और चोट लगना
- संक्रमण
- थकान

कई लक्षित चिकित्सा, कुछ कीमोथैरेपी और इम्युनोथैरेपी मुंह से टैबलेट या कैप्सूल के रूप में ली जाती हैं। मुंह से लिए जाने वाले कैंसर रोधी उपचारों को अक्सर "मौखिक उपचार" भी कहा जाता है। यह जानना महत्वपूर्ण है कि आपकी ओरल थेरेपी लक्षित थेरेपी है या कीमोथेरेपी। यदि आप निश्चित नहीं हैं तो अपने डॉक्टर या नर्स से पूछें।
साइड-इफेक्ट्स आपको देखने की जरूरत है, और आप उन्हें कैसे प्रबंधित करते हैं, यह इस बात पर निर्भर करेगा कि आप किस प्रकार की ओरल थेरेपी ले रहे हैं।
लिंफोमा के इलाज के लिए उपयोग की जाने वाली कुछ सामान्य मौखिक चिकित्सा नीचे सूचीबद्ध हैं।
ओरल थेरेपी - कीमोथेरेपी
दवा का नाम | सबसे आम दुष्प्रभाव |
क्लोरैम्बुसिल | निम्न रक्त मायने रखता है संक्रमण मतली उल्टी दस्त |
साइक्लोफॉस्फेमाईड | निम्न रक्त मायने रखता है संक्रमण मतली उल्टी भूख में कमी |
etoposide | मतली उल्टी भूख में कमी दस्त थकान |
मौखिक चिकित्सा - लक्षित और इम्यूनोथेरेपी
दवा का नाम | लक्षित या इम्यूनोथेरेपी | लिम्फोमा/सीएलएल के उपप्रकारों का प्रयोग किया जाता है | मुख्य दुष्प्रभाव |
अकलराबुटिनिब | लक्षित (बीटीके अवरोधक) | सिरदर्द दस्त वजन | |
| ज़ानुब्रुटिनिब | लक्षित (बीटीके अवरोधक) | निम्न रक्त मायने रखता है दुस्साहसी दस्त | |
Ibrutinib | लक्षित (बीटीके अवरोधक) |
| हार्ट रिदम की समस्या रक्तस्राव की समस्याएं उच्च रक्तचाप संक्रमण |
इदलिसलिसिब | लक्षित (Pl3K अवरोधक) | दस्त जिगर की समस्याओं फेफड़ों की समस्या संक्रमण | |
Lenalidomide | प्रतिरक्षा चिकित्सा | कुछ में प्रयोग किया जाता है एनएचएल | त्वचा के लाल चकत्ते मतली दस्त |
वेनेटोक्लैक्स | लक्षित (BCL2 अवरोधक) | मतली दस्त रक्तस्राव की समस्याएं संक्रमण | |
Vorinostat | लक्षित (एचडीएसी अवरोधक) | भूख में कमी शुष्क मुँह बालों के झड़ने संक्रमण | |
स्टेम सेल क्या है?
स्टेम सेल या बोन मैरो ट्रांसप्लांट को समझने के लिए आपको यह समझने की जरूरत है कि स्टेम सेल क्या है।
स्टेम कोशिकाएं बहुत अपरिपक्व रक्त कोशिकाएं होती हैं जो आपके अस्थि मज्जा में विकसित होती हैं। वे विशेष हैं क्योंकि उनके पास आपके शरीर की आवश्यक रक्त कोशिका में विकसित होने की क्षमता है, जिसमें निम्न शामिल हैं:
- लाल रक्त कोशिकाएं - जो आपके शरीर के चारों ओर ऑक्सीजन ले जाती हैं
- आपके लिम्फोसाइट्स और न्यूट्रोफिल सहित आपकी कोई भी श्वेत रक्त कोशिकाएं जो आपको बीमारी और संक्रमण से बचाती हैं
- प्लेटलेट्स - यदि आप टकराते हैं या चोटिल हो जाते हैं तो यह आपके रक्त को जमने में मदद करता है, ताकि आपको बहुत अधिक रक्तस्राव या चोट न लगे।
हमारे शरीर हर दिन अरबों नए स्टेम सेल बनाते हैं क्योंकि हमारी रक्त कोशिकाएं हमेशा के लिए जीवित रहने के लिए नहीं बनी हैं। इसलिए हर रोज, हमारे शरीर हमारी रक्त कोशिकाओं को सही संख्या में रखने के लिए कड़ी मेहनत कर रहे हैं।
स्टेम सेल या बोन मैरो ट्रांसप्लांट क्या है?
एक स्टेम सेल ट्रांसप्लांट एक ऐसी प्रक्रिया है जिसका उपयोग आपके लिंफोमा के इलाज के लिए किया जा सकता है, या यदि आपके लिंफोमा के दोबारा होने (वापस आने) की उच्च संभावना है, तो आपको अधिक समय तक छूट में रखने के लिए इस्तेमाल किया जा सकता है। जब आपका लिंफोमा दोबारा हो जाता है तो आपका डॉक्टर आपके लिए स्टेम सेल ट्रांसप्लांट की सिफारिश भी कर सकता है।
स्टेम सेल ट्रांसप्लांट एक जटिल और आक्रामक प्रक्रिया है जो चरणों में होती है। स्टेम सेल ट्रांसप्लांट से गुजर रहे मरीजों को पहले अकेले कीमोथेरेपी या रेडियोथेरेपी के संयोजन में तैयार किया जाता है। स्टेम सेल ट्रांसप्लांट में उपयोग किए जाने वाले कीमोथेरेपी उपचार को सामान्य से अधिक मात्रा में दिया जाता है। इस अवस्था में कीमोथैरेपी का विकल्प प्रत्यारोपण के प्रकार और उद्देश्य पर निर्भर करता है। ऐसे तीन स्थान हैं जहां से प्रत्यारोपण के लिए स्टेम सेल एकत्र किए जा सकते हैं:
अस्थि मज्जा कोशिकाएं: मूल कोशिकाएँ सीधे अस्थि मज्जा से एकत्र की जाती हैं और कहलाती हैं a 'बोन मैरो ट्रांसप्लांट' (बीएमटी)।
परिधीय स्टेम सेल: मूल कोशिकाओं को परिधीय रक्त से एकत्र किया जाता है और इसे कहा जाता है 'पेरिफेरल ब्लड स्टेम सेल ट्रांसप्लांट' (पीबीएससीटी)। यह प्रत्यारोपण के लिए उपयोग की जाने वाली स्टेम कोशिकाओं का सबसे आम स्रोत है।
रस्सी रक्त: नवजात शिशु के जन्म के बाद गर्भनाल से स्टेम सेल एकत्र किए जाते हैं। इसे ए कहा जाता है 'कॉर्ड ब्लड ट्रांसप्लांट', जहां ये परिधीय या अस्थि मज्जा प्रत्यारोपण से बहुत कम आम हैं।
स्टेम सेल ट्रांसप्लांट के बारे में अधिक जानकारी
स्टेम सेल ट्रांसप्लांट के बारे में अधिक जानकारी के लिए हमारे निम्नलिखित वेबपेज देखें।
स्टेम सेल प्रत्यारोपण - एक अवलोकन
ऑटोलॉगस स्टेम सेल प्रत्यारोपण - अपने स्वयं के स्टेम सेल का उपयोग करना
एलोजेनिक स्टेम सेल प्रत्यारोपण – किसी और की (दाता की) स्टेम कोशिकाओं का उपयोग करना
सीएआर टी-सेल थेरेपी एक नया उपचार है जो आपके लिंफोमा से लड़ने के लिए आपकी अपनी प्रतिरक्षा प्रणाली का उपयोग करता है और बढ़ाता है। यह केवल कुछ प्रकार के लिंफोमा वाले लोगों के लिए उपलब्ध है जिनमें निम्न शामिल हैं:
- प्राथमिक मीडियास्टिनल बी-सेल लिंफोमा (पीएमबीसीएल)
- रिलैप्स्ड या रिफ्रैक्टरी डिफ्यूज़ लार्ज बी-सेल लिंफोमा (DLBCL)
- रूपांतरित कूपिक लिंफोमा (FL)
- 25 वर्ष या उससे कम उम्र के लोगों के लिए बी-सेल एक्यूट लिम्फोब्लास्टिक लिम्फोमा (B-ALL)।
ऑस्ट्रेलिया में लिंफोमा के एक योग्य उपप्रकार के साथ, और आवश्यक मानदंडों को पूरा करने वाला हर कोई सीएआर टी-सेल थेरेपी प्राप्त कर सकता है। हालांकि कुछ लोगों के लिए, आपको इस उपचार तक पहुंचने के लिए यात्रा करने और किसी बड़े शहर या किसी दूसरे राज्य में रहने की आवश्यकता हो सकती है। इसकी लागत उपचार निधि के माध्यम से कवर की जाती है, इसलिए आपको इस उपचार का उपयोग करने के लिए अपनी यात्रा या आवास के लिए भुगतान नहीं करना चाहिए। एक देखभालकर्ता या सहायक व्यक्ति का खर्च भी कवर किया जाता है।
आप इस उपचार तक कैसे पहुँच सकते हैं, इस बारे में जानकारी प्राप्त करने के लिए कृपया अपने डॉक्टर से रोगी सहायता कार्यक्रमों के बारे में पूछें। आप हमारा भी देख सकते हैं कार टी-सेल थेरेपी वेबपेज यहां सीएआर टी-सेल थेरेपी के बारे में अधिक जानकारी के लिए।
सीएआर टी-सेल थेरेपी कहां दी जाती है?
ऑस्ट्रेलिया में, सीएआर टी-सेल थेरेपी वर्तमान में नीचे दिए गए केंद्रों पर दी जाती है:
- पश्चिमी ऑस्ट्रेलिया - फियोना स्टेनली अस्पताल।
- न्यू साउथ वेल्स - रॉयल प्रिंस अल्फ्रेड।
- न्यू साउथ वेल्स - वेस्टमीड अस्पताल।
- विक्टोरिया - पीटर मैककलम कैंसर केंद्र।
- विक्टोरिया - अल्फ्रेड अस्पताल।
- क्वींसलैंड - रॉयल ब्रिस्बेन और महिला अस्पताल।
- दक्षिण ऑस्ट्रेलिया - बने रहें।
ऐसे क्लिनिकल परीक्षण भी हैं जो लिंफोमा के अन्य उपप्रकारों के लिए सीएआर टी-सेल थेरेपी देख रहे हैं। यदि आप रुचि रखते हैं, तो अपने डॉक्टर से किसी भी क्लिनिकल परीक्षण के बारे में पूछें, जिसके लिए आप पात्र हो सकते हैं।
सीएआर टी-सेल थेरेपी के बारे में जानकारी के लिए, यहां क्लिक करे. यह लिंक आपको किम की कहानी पर ले जाएगा, जहां वह अपने डिफ्यूज लार्ज बी-सेल लिंफोमा (डीएलबीसीएल) के इलाज के लिए सीएआर टी-सेल थेरेपी से गुजरने के अपने अनुभव के बारे में बात करती है। सीएआर टी-सेल थेरेपी के बारे में अधिक जानकारी के लिए और लिंक भी प्रदान किए गए हैं।
आप इस पृष्ठ के नीचे "हमसे संपर्क करें" बटन पर क्लिक करके लिम्फोमा ऑस्ट्रेलिया में भी हमसे संपर्क कर सकते हैं।
कुछ लिम्फोमा संक्रमण के कारण हो सकते हैं। इन दुर्लभ मामलों में, लिम्फोमा का इलाज संक्रमण का इलाज करके किया जा सकता है।
कुछ प्रकार के लिंफोमा के लिए, जैसे कि सीमांत क्षेत्र MALT लिम्फोमास, लिम्फोमा बढ़ना बंद कर देता है और अंततः संक्रमण समाप्त हो जाने के बाद स्वाभाविक रूप से मर जाता है। यह एच. पाइलोरी संक्रमण के कारण होने वाले गैस्ट्रिक MALT में या गैर-गैस्ट्रिक MALT के लिए आम है, जहां इसका कारण आंखों में या उसके आसपास संक्रमण है।
लिंफोमा को पूरी तरह से हटाने के लिए सर्जरी का इस्तेमाल किया जा सकता है। यह किया जा सकता है यदि आप लिम्फोमा के एक स्थानीय क्षेत्र को आसानी से हटाया जा सकता है। यदि आपकी पूरी तिल्ली को हटाने के लिए आपको स्प्लेनिक लिंफोमा है तो इसकी आवश्यकता भी हो सकती है। इस सर्जरी को स्प्लेनेक्टोमी कहा जाता है।
आपकी तिल्ली आपकी प्रतिरक्षा और लसीका प्रणाली का एक प्रमुख अंग है। यह वह जगह है जहां आपके कई लिम्फोसाइट्स रहते हैं, और जहां आपकी बी-कोशिकाएं संक्रमण से लड़ने के लिए एंटीबॉडी बनाती हैं।
आपकी तिल्ली आपके रक्त को फ़िल्टर करने में भी मदद करती है, नई स्वास्थ्य कोशिकाओं के लिए रास्ता बनाने के लिए पुरानी लाल कोशिकाओं को तोड़ती है और सफेद रक्त कोशिकाओं और प्लेटलेट्स को संग्रहित करती है, जो आपके रक्त को थक्का बनाने में मदद करती हैं। यदि आपको स्प्लेनेक्टोमी की आवश्यकता है, तो आपका डॉक्टर आपसे सर्जरी के बाद बरती जाने वाली सावधानियों के बारे में बात करेगा।
क्लिनिकल परीक्षण लिम्फोमा या सीएलएल के रोगियों के परिणामों में सुधार के लिए नए उपचार, या उपचार के संयोजन खोजने का एक महत्वपूर्ण तरीका है। वे आपको नए प्रकार के उपचारों को आज़माने का अवसर भी प्रदान कर सकते हैं जिन्हें पहले आपके लिंफोमा प्रकार के लिए अनुमोदित नहीं किया गया था।
नैदानिक परीक्षणों के बारे में अधिक जानने के लिए, कृपया हमारे वेबपेज पर जाएँ क्लिनिकल ट्रायल को समझने के लिए यहां क्लिक करें।
इलाज करवाना आपकी पसंद है। एक बार आपके पास सभी प्रासंगिक जानकारी होने के बाद, और प्रश्न पूछने का अवसर मिला, तो आप कैसे आगे बढ़ते हैं यह आप पर निर्भर है।
जबकि अधिकांश लोग उपचार करवाना चुनते हैं, कुछ लोग उपचार नहीं करवाना चुन सकते हैं। यथासंभव लंबे समय तक अच्छी तरह से जीने में मदद करने और अपने मामलों को व्यवस्थित करने के लिए अभी भी बहुत सारी सहायक देखभाल उपलब्ध है।
जब आप जीवन के अंत की तैयारी कर रहे हों, या लक्षणों को प्रबंधित करने के लिए चीजों को व्यवस्थित करने में मदद करने के लिए उपशामक देखभाल दल और सामाजिक कार्यकर्ता एक महान समर्थन हैं।
इन टीमों के लिए रेफरल प्राप्त करने के बारे में अपने डॉक्टर से बात करें।
उपचार के दुष्प्रभाव
लिंफोमा/सीएलएल उपचार के विशिष्ट दुष्प्रभावों और उन्हें प्रबंधित करने के तरीके के बारे में जानकारी के लिए, कृपया नीचे दिए गए लिंक पर क्लिक करें।
लिंफोमा उपचार के दौरान सेक्स और यौन अंतरंगता
 एक स्वस्थ यौन जीवन और यौन अंतरंगता मानव होने का एक सामान्य और महत्वपूर्ण हिस्सा है। इसलिए इस बारे में बात करना महत्वपूर्ण है कि आपका उपचार आपकी कामुकता को कैसे प्रभावित कर सकता है।
एक स्वस्थ यौन जीवन और यौन अंतरंगता मानव होने का एक सामान्य और महत्वपूर्ण हिस्सा है। इसलिए इस बारे में बात करना महत्वपूर्ण है कि आपका उपचार आपकी कामुकता को कैसे प्रभावित कर सकता है।
हममें से कई लोग यह सोचकर बड़े हुए हैं कि सेक्स के बारे में बात करना ठीक नहीं है। लेकिन यह वास्तव में एक बहुत ही सामान्य बात है, और इसके बारे में बात करना विशेष रूप से महत्वपूर्ण है जब आपको लिंफोमा है और उपचार शुरू कर रहे हैं।
आपके डॉक्टर और नर्स जानकारी का एक बड़ा स्रोत हैं, और यदि आप उनसे सेक्स संबंधी चिंताओं के बारे में पूछेंगे तो वे आपके बारे में अलग तरह से नहीं सोचेंगे, या आपसे अलग तरह से व्यवहार नहीं करेंगे। आपको जो कुछ भी जानने की जरूरत है, बेझिझक पूछें।
आप हमें लिंफोमा ऑस्ट्रेलिया में कॉल भी कर सकते हैं, हमारे विवरण के लिए बस इस पृष्ठ के नीचे हमसे संपर्क करें बटन पर क्लिक करें।
क्या मैं लिंफोमा का इलाज करवाते हुए सेक्स कर सकता हूं?
हाँ! लेकिन कुछ सावधानियां हैं जिन्हें आपको बरतने की जरूरत है।
लिम्फोमा होने और इसके उपचार से आप बहुत थका हुआ महसूस कर सकते हैं और ऊर्जा की कमी हो सकती है। कुछ मामलों में, आपको सेक्स करने का मन भी नहीं कर सकता है, और यह ठीक है। सेक्स के बिना सिर्फ आलिंगन करना या शारीरिक संपर्क करना ठीक है, और सेक्स की इच्छा भी ठीक है। जब आप सेक्स करना चुनते हैं, तो स्नेहक का उपयोग करने में मदद मिल सकती है क्योंकि कुछ उपचारों से योनि में सूखापन या स्तंभन दोष हो सकता है।
अंतरंगता को सेक्स की ओर ले जाने की ज़रूरत नहीं है, फिर भी बहुत खुशी और आराम ला सकता है। लेकिन अगर आप थके हुए हैं और छूना नहीं चाहते हैं तो यह भी बहुत सामान्य है। अपनी जरूरतों के बारे में अपने साथी के साथ ईमानदार रहें।
अपने साथी के साथ खुला और सम्मानजनक संचार यह सुनिश्चित करने के लिए बहुत महत्वपूर्ण है कि आप दोनों सुरक्षित रहें, और अपने रिश्ते की रक्षा करें।
संक्रमण और रक्तस्राव का खतरा
आपके लिंफोमा, या इसके उपचार से यह संभावना बढ़ जाती है कि आपको संक्रमण हो सकता है या आसानी से खून बह सकता है और चोट लग सकती है। सेक्स करते समय इस पर विचार किया जाना चाहिए। इस वजह से, और आसानी से थका हुआ महसूस करने की संभावना के कारण, आपको सेक्स के लिए विभिन्न शैलियों और स्थितियों का पता लगाने की आवश्यकता हो सकती है।
स्नेहन का उपयोग करने से माइक्रोटियर्स को रोकने में मदद मिल सकती है जो अक्सर सेक्स के दौरान होती है, और संक्रमण और रक्तस्राव को रोकने में मदद कर सकती है।
यदि आपको यौन संचारित संक्रमणों के साथ पिछले संक्रमण हुए हैं, जैसे कि दाद या जननांग मौसा, तो आपको भड़कना पड़ सकता है। आपका डॉक्टर आपके इलाज के दौरान आपको एंटी-वायरल दवाएं लिख सकता है ताकि फ्लेयरअप की गंभीरता को रोका जा सके या कम किया जा सके। अपने डॉक्टर या नर्स से बात करें यदि आपको अतीत में यौन संचारित संक्रमण हुआ हो.
यदि आपको या आपके साथी को कभी कोई यौन संचारित रोग हुआ है, या आप निश्चित नहीं हैं, तो संक्रमण को रोकने के लिए बाधा सुरक्षा जैसे दंत बांध या शुक्राणुनाशक के साथ कंडोम का उपयोग करें।

क्या मेरे साथी को सुरक्षा की आवश्यकता है?
कुछ एंटीकैंसर दवाएं वीर्य और योनि स्राव सहित शरीर के सभी तरल पदार्थों में पाई जा सकती हैं। इस कारण से, डेंटल डैम या कंडोम और स्पर्मीसाइड जैसे बैरियर प्रोटेक्शन का उपयोग करना महत्वपूर्ण है। एंटीकैंसर उपचार के बाद पहले 7 दिनों के दौरान असुरक्षित यौन संबंध आपके साथी को नुकसान पहुंचा सकता है। बैरियर सुरक्षा आपके साथी की सुरक्षा करती है।
क्या इलाज के दौरान मैं गर्भवती हो सकती हूं (या किसी और को) गर्भवती कर सकती हूं?
उपचार के दौरान गर्भवती होने से आपके उपचार के विकल्प भी प्रभावित होंगे, और आपके लिंफोमा को नियंत्रित करने के लिए आवश्यक उपचार में देरी हो सकती है।
अधिक जानकारी
अधिक जानकारी के लिए, अपने अस्पताल या क्लिनिक में अपनी इलाज करने वाली टीम से बात करें, या अपने स्थानीय डॉक्टर (जीपी) से बात करें। कुछ अस्पतालों में नर्सें होती हैं जो कैंसर के उपचार के दौरान कामुकता में बदलाव की विशेषज्ञ होती हैं। आप अपने डॉक्टर या नर्स से पूछते हैं कि क्या आपको किसी ऐसे व्यक्ति के पास भेजा जा सकता है जो इन परिवर्तनों को समझने और रोगियों की मदद करने का अनुभव रखता हो।
आप हमारी फैक्टशीट डाउनलोड करने के लिए नीचे दिए गए बटन पर भी क्लिक कर सकते हैं।
लिंफोमा उपचार के दौरान गर्भावस्था

हालांकि हमने उपचार के दौरान गर्भवती नहीं होने या किसी और के गर्भवती होने के बारे में बात की है, कुछ लोगों के लिए, लिम्फोमा का निदान आपके पहले से ही गर्भवती होने के बाद होता है। अन्य मामलों में, उपचार के दौरान गर्भावस्था एक आश्चर्य के रूप में हो सकती है।
आपके पास क्या विकल्प हैं, इस बारे में अपनी इलाज करने वाली टीम से बात करना महत्वपूर्ण है।
सहायक उपचार - रक्त उत्पाद, वृद्धि कारक, स्टेरॉयड, दर्द प्रबंधन, पूरक और वैकल्पिक चिकित्सा
आपके लिम्फोमा के इलाज के लिए सहायक उपचार का उपयोग नहीं किया जाता है, बल्कि लिम्फोमा या सीएलएल के इलाज के दौरान आपके जीवन की गुणवत्ता में सुधार होता है। अधिकांश साइड-इफेक्ट्स को कम करने, लक्षणों में सुधार करने या आपकी प्रतिरक्षा प्रणाली और रक्त गणना वसूली का समर्थन करने में मदद करने के लिए होगा।
आपके द्वारा पेश किए जा सकने वाले कुछ सहायक उपचारों के बारे में पढ़ने के लिए नीचे दिए गए शीर्षकों पर क्लिक करें।
लिंफोमा और सीएलएल के साथ-साथ उनके उपचार से आपको स्वस्थ रक्त कोशिकाओं की संख्या कम हो सकती है। आपका शरीर अक्सर निम्न स्तरों के अनुकूल हो सकता है, लेकिन कुछ मामलों में, आप लक्षणों का अनुभव कर सकते हैं। दुर्लभ मामलों में ये लक्षण जीवन के लिए खतरा बन सकते हैं।
रक्त आधान आपको आवश्यक कोशिकाओं का संचार देकर आपके रक्त की मात्रा बढ़ाने में मदद कर सकता है। इनमें एक लाल रक्त कोशिका आधान, एक प्लेटलेट आधान या प्लाज्मा प्रतिस्थापन शामिल हो सकते हैं। प्लाज्मा आपके रक्त का तरल हिस्सा है और इसमें एंटीबॉडी और अन्य थक्का जमाने वाले कारक होते हैं जो यह सुनिश्चित करने में मदद करते हैं कि आप रक्त के थक्कों को प्रभावी ढंग से बनाते हैं।
ऑस्ट्रेलिया में दुनिया में सबसे सुरक्षित रक्त आपूर्ति में से एक है। यह सुनिश्चित करने के लिए कि वे संगत हैं, आपके रक्त के विरुद्ध एक दाता के रक्त का परीक्षण (क्रॉस-मिलान) किया जाता है। दाता के रक्त का एचआईवी, हेपेटाइटिस बी, हेपेटाइटिस सी और मानव टी-लिम्फोट्रोपिक वायरस सहित रक्त जनित वायरस के लिए भी परीक्षण किया जाता है। यह सुनिश्चित करता है कि आपको अपने रक्त-आधान से इन विषाणुओं के होने का जोखिम नहीं है।
लाल रक्त कोशिका आधान
 लाल रक्त कोशिकाओं में एक विशेष प्रोटीन होता है जिसे हीमोग्लोबिन (ही-मोह-ग्लो-बिन) कहा जाता है। हीमोग्लोबिन वह है जो हमारे रक्त को लाल रंग देता है और यह हमारे शरीर के चारों ओर ऑक्सीजन ले जाने के लिए जिम्मेदार होता है।
लाल रक्त कोशिकाओं में एक विशेष प्रोटीन होता है जिसे हीमोग्लोबिन (ही-मोह-ग्लो-बिन) कहा जाता है। हीमोग्लोबिन वह है जो हमारे रक्त को लाल रंग देता है और यह हमारे शरीर के चारों ओर ऑक्सीजन ले जाने के लिए जिम्मेदार होता है।प्लेटलेट्स
प्लेटलेट्स एक पीले रंग के होते हैं और इन्हें चढ़ाया जा सकता है - आपके प्लेटलेट स्तरों को बढ़ाने के लिए आपको आपकी नस में दिया जाता है।
इंट्रागम (आईवीआईजी)
 इंट्रागैम इम्युनोग्लोबुलिन का एक जलसेक है - अन्यथा एंटीबॉडी के रूप में जाना जाता है।
इंट्रागैम इम्युनोग्लोबुलिन का एक जलसेक है - अन्यथा एंटीबॉडी के रूप में जाना जाता है।
आपके बी-सेल लिम्फोसाइट्स स्वाभाविक रूप से संक्रमण और बीमारी से लड़ने के लिए एंटीबॉडी बनाते हैं। लेकिन जब आपको लिंफोमा होता है, तो आपकी बी-कोशिकाएं आपको स्वस्थ रखने के लिए पर्याप्त एंटीबॉडी नहीं बना पाती हैं।
यदि आपको संक्रमण होता रहता है, या संक्रमण से छुटकारा पाने में परेशानी होती है, तो आपका डॉक्टर आपके लिए इंट्रागैम का सुझाव दे सकता है।
वृद्धि कारक दवाएं हैं जिनका उपयोग आपकी कुछ रक्त कोशिकाओं को अधिक तेज़ी से वापस बढ़ने में मदद करने के लिए किया जाता है। यह आमतौर पर आपके अस्थि मज्जा को अधिक सफेद रक्त कोशिकाओं के उत्पादन में उत्तेजित करने के लिए उपयोग किया जाता है, ताकि आपको संक्रमण से बचाने में मदद मिल सके।
आप उन्हें अपने कीमो प्रोटोकॉल के हिस्से के रूप में रख सकते हैं यदि संभावना है कि आपको नई कोशिकाओं को बनाने के लिए अतिरिक्त सहायता की आवश्यकता होगी। यदि आप स्टेम सेल ट्रांसप्लांट करवा रहे हैं तो आपके पास ये भी हो सकते हैं ताकि आपका शरीर एकत्रित होने के लिए बहुत सारी स्टेम सेल बना सके।
कुछ मामलों में विकास कारकों का उपयोग आपके अस्थि मज्जा को अधिक लाल कोशिकाओं का उत्पादन करने के लिए उत्तेजित करने के लिए किया जा सकता है, हालांकि यह लिम्फोमा वाले लोगों के लिए सामान्य नहीं है।
विकास कारकों के प्रकार
ग्रैनुलोसाइट-कॉलोनी उत्तेजक कारक (जी-सीएसएफ)
ग्रैनुलोसाइट-कॉलोनी उत्तेजक कारक (जी-सीएसएफ) लिम्फोमा वाले लोगों के लिए इस्तेमाल किया जाने वाला एक सामान्य विकास कारक है। जी-सीएसएफ हमारे शरीर द्वारा उत्पादित एक प्राकृतिक हार्मोन है, लेकिन इसे दवा के रूप में भी बनाया जा सकता है। कुछ जी-सीएसएफ दवाएं शॉर्ट-एक्टिंग हैं जबकि अन्य लॉन्ग-एक्टिंग हैं। विभिन्न प्रकार के G-CSF में शामिल हैं:
- लेनोग्रास्टिम (ग्रैनोसाइट®)
- फिल्ग्रास्टिम (न्यूपोजेन®)
- लिपेगफिलग्रैस्टिम (लोनक्यूएक्स®)
- पेगीलेटेड फिल्ग्रास्टिम (न्यूलास्टा®)
जी-सीएसएफ इंजेक्शन के दुष्प्रभाव
क्योंकि जी-सीएसएफ आपके अस्थि मज्जा को सामान्य से अधिक तेजी से सफेद रक्त कोशिकाओं का उत्पादन करने के लिए उत्तेजित करता है, आपको कुछ दुष्प्रभाव मिल सकते हैं। कुछ दुष्प्रभाव शामिल हो सकते हैं:
- बुखार
- थकान
- बालों के झड़ने
- दस्त
- चक्कर आना
- दुस्साहसी
- सिरदर्द
- हड्डी में दर्द।
नोट: कुछ रोगियों को हड्डियों में गंभीर दर्द हो सकता है, खासकर आपकी पीठ के निचले हिस्से में। ऐसा इसलिए होता है क्योंकि जी-सीएसएफ इंजेक्शन न्यूट्रोफिल (श्वेत रक्त कोशिकाओं) में तेजी से वृद्धि का कारण बनता है, जिसके परिणामस्वरूप आपके अस्थि मज्जा में सूजन हो जाती है। अस्थि मज्जा मुख्य रूप से आपके श्रोणि (कूल्हे / पीठ के निचले हिस्से) क्षेत्र में स्थित होता है, लेकिन आपकी सभी हड्डियों में मौजूद होता है।
यह दर्द आमतौर पर इंगित करता है कि आपकी श्वेत रक्त कोशिकाएं वापस आ रही हैं।
युवा लोगों को कभी-कभी अधिक दर्द होता है क्योंकि आपके युवा होने पर अस्थि मज्जा अभी भी काफी घना होता है। वृद्ध लोगों में अस्थि मज्जा कम सघन होता है, इसलिए सूजन पैदा किए बिना सफेद कोशिकाओं के बढ़ने के लिए अधिक जगह होती है। इससे आमतौर पर कम दर्द होता है - लेकिन हमेशा नहीं। चीजें जो बेचैनी को कम करने में मदद कर सकती हैं:
- पैरासिटामोल
- हीट पैक
- लोराटाडाइन: एक ओवर द काउंटर एंटीहिस्टामाइन, जो भड़काऊ प्रतिक्रिया को कम करता है
- यदि उपरोक्त मदद नहीं करता है तो मजबूत एनाल्जेसिया प्राप्त करने के लिए मेडिकल टीम से संपर्क करें।
दुर्लभ दुष्प्रभाव
बहुत दुर्लभ मामलों में आपकी तिल्ली सूज (बढ़ी हुई) हो सकती है, आपके गुर्दे क्षतिग्रस्त हो सकते हैं।
यदि आप G-CSF लेते समय निम्नलिखित लक्षणों में से किसी का अनुभव करते हैं, तो सलाह के लिए तुरंत अपने डॉक्टर से संपर्क करें।
- पसलियों के ठीक नीचे पेट के बाईं ओर परिपूर्णता या बेचैनी का अहसास
- पेट के बाईं ओर दर्द
- बाएं कंधे की नोक पर दर्द
- यूरिन पास करने में परेशानी (वी), या सामान्य से कम पास होना
- आपके मूत्र के रंग में लाल या गहरे भूरे रंग में परिवर्तन
- आपके पैरों या पैरों में सूजन
- साँस लेने में कठिनाई
एरिथ्रोपोइटीन
एरिथ्रोपोइटिन (ईपीओ) एक विकास कारक है जो लाल रक्त कोशिकाओं के विकास को उत्तेजित करता है। इसका आमतौर पर उपयोग नहीं किया जाता है क्योंकि कम लाल रक्त कोशिकाओं को आमतौर पर रक्त आधान के साथ प्रबंधित किया जाता है।
यदि आप चिकित्सीय, आध्यात्मिक या अन्य कारणों से रक्ताधान कराने में असमर्थ हैं, तो आपको एरिथ्रोपोइटीन की पेशकश की जा सकती है।
स्टेरॉयड एक प्रकार का हार्मोन है जो हमारे शरीर स्वाभाविक रूप से बनाते हैं। हालाँकि उन्हें एक दवा के रूप में प्रयोगशाला में भी बनाया जा सकता है। लिम्फोमा वाले लोगों के इलाज में उपयोग किए जाने वाले सबसे सामान्य प्रकार के स्टेरॉयड कॉर्टिकोस्टेरॉइड्स नामक एक प्रकार हैं। इसमें दवाएं शामिल हैं प्रेडनिसोलोन, methylprednisolone और डेक्सामेन्थासोन। ये उस प्रकार के स्टेरॉयड से भिन्न होते हैं जिनका उपयोग लोग शरीर की मांसपेशियों के निर्माण के लिए करते हैं।
लिंफोमा में स्टेरॉयड का उपयोग क्यों किया जाता है?
आपकी कीमोथेरेपी के साथ स्टेरॉयड का उपयोग किया जाता है, और केवल अल्पावधि लिया जाना चाहिए जैसा कि आपके हेमेटोलॉजिस्ट या ऑन्कोलॉजिस्ट द्वारा निर्धारित किया गया है। लिंफोमा के उपचार में कई कारणों से स्टेरॉयड का उपयोग किया जाता है।
इनमें शामिल हो सकते हैं:
- लिम्फोमा का ही इलाज।
- कीमोथेरेपी जैसे अन्य उपचारों को बेहतर तरीके से काम करने में मदद करना।
- अन्य दवाओं के लिए एलर्जी प्रतिक्रियाओं को कम करना।
- थकान, मतली और खराब भूख जैसे दुष्प्रभावों में सुधार।
- सूजन को कम करना जिससे आपको परेशानी हो सकती है। उदाहरण के लिए यदि आपको रीढ़ की हड्डी में कम्प्रेशन है।
स्टेरॉयड के दुष्प्रभाव
स्टेरॉयड कई अवांछित दुष्प्रभाव पैदा कर सकता है। अधिकांश में ये अल्पकालिक होते हैं और कुछ दिनों के बाद आप इन्हें लेना बंद कर देते हैं।
आम दुष्प्रभावों में शामिल हैं:
- पेट में ऐंठन या आपके शौचालय की दिनचर्या में बदलाव
- भूख में वृद्धि और वजन बढ़ना
- उच्च रक्तचाप सामान्य से अधिक
- ऑस्टियोपोरोसिस (कमजोर हड्डियां)
- तरल अवरोधन
- संक्रमण का खतरा बढ़ गया
- मिजाज
- सोने में कठिनाई (अनिद्रा)
- मांसपेशियों में कमजोरी
- उच्च रक्त शर्करा का स्तर (या टाइप 2 मधुमेह)। इसका परिणाम आप पर पड़ सकता है
- प्यास लग रही है
- अधिक बार पेशाब करने की आवश्यकता (मूत)।
- उच्च रक्त शर्करा होना
- मूत्र में शर्करा का उच्च स्तर होना
कुछ मामलों में, यदि आपका रक्त शर्करा का स्तर बहुत अधिक हो जाता है, तो आपको थोड़ी देर के लिए इंसुलिन के साथ उपचार करने की आवश्यकता हो सकती है, जब तक कि आप स्टेरॉयड से बाहर नहीं आ जाते।
मूड और व्यवहार बदल जाता है
स्टेरॉयड मूड और व्यवहार को प्रभावित कर सकता है। वे कारण बन सकते हैं:
- चिंता या बेचैनी की भावना
- मिजाज (मूड जो ऊपर और नीचे जाता है)
- कम मूड या अवसाद
- खुद को या दूसरों को चोट पहुँचाने की इच्छा का भाव।
स्टेरॉयड लेने वाले व्यक्ति और उनके प्रियजनों के लिए मनोदशा और व्यवहार में परिवर्तन बहुत डरावना हो सकता है।
यदि आप स्टेरॉयड लेते समय अपने या अपने प्रियजनों के मूड और व्यवहार में कोई बदलाव देखते हैं, तो तुरंत अपने डॉक्टर से बात करें। कभी-कभी खुराक में बदलाव, या एक अलग स्टेरॉयड पर स्विच करने से आपको बेहतर महसूस करने में मदद मिल सकती है। अगर आपके मूड या व्यवहार में कोई बदलाव हो तो डॉक्टर या नर्स को बताएं। यदि दुष्प्रभाव समस्याएं पैदा कर रहे हैं तो उपचार में कुछ बदलाव हो सकते हैं।
स्टेरॉयड लेने के टिप्स
हालांकि हम स्टेरॉयड से होने वाले अवांछित दुष्प्रभावों को नहीं रोक सकते हैं, लेकिन कुछ चीजें हैं जो आप कम कर सकते हैं कि दुष्प्रभाव आपके लिए कितने बुरे हैं। नीचे कुछ युक्तियां दी गई हैं जिन्हें आप आजमाना चाहेंगे।
- इन्हें सुबह लें। यह दिन के दौरान ऊर्जा के साथ मदद करेगा, और उम्मीद है कि रात में कम हो जाएगा ताकि आप बेहतर नींद ले सकें।
- अपने पेट को बचाने और ऐंठन और मतली की भावनाओं को कम करने के लिए उन्हें दूध या भोजन के साथ लें
- अपने डॉक्टर की सलाह के बिना अचानक स्टेरॉयड लेना बंद न करें - इससे वापसी हो सकती है और बहुत अप्रिय हो सकता है। कुछ उच्च खुराकों को प्रत्येक दिन छोटी खुराक के साथ धीरे-धीरे बंद करने की आवश्यकता हो सकती है।
अपने डॉक्टर से कब संपर्क करें
कुछ मामलों में आपको अपनी अगली नियुक्ति से पहले अपने डॉक्टर से संपर्क करने की आवश्यकता हो सकती है। यदि स्टेरॉयड लेते समय नीचे दी गई कोई भी घटना होती है, तो कृपया अपने चिकित्सक को जल्द से जल्द बताएं।
- द्रव प्रतिधारण के संकेत जैसे सांस की तकलीफ, सांस लेने में कठिनाई, पैरों या निचले पैरों में सूजन, या तेजी से वजन बढ़ना।
- आपके मूड या व्यवहार में परिवर्तन
- उच्च तापमान, खांसी, सूजन या किसी सूजन जैसे संक्रमण के लक्षण।
- यदि आपके कोई अन्य दुष्प्रभाव हैं जो आपको परेशान कर रहे हैं।
कुछ दवाएं स्टेरॉयड के साथ परस्पर क्रिया करती हैं जिससे उनमें से एक या दोनों उस तरह से काम नहीं कर पाते जैसा उन्हें करना चाहिए। अपने डॉक्टर या फार्मासिस्ट से उन सभी दवाओं और सप्लीमेंट्स के बारे में बात करें जो आप ले रहे हैं ताकि वे सुनिश्चित कर सकें कि कोई भी आपके स्टेरॉयड के साथ खतरनाक इंटरेक्शन नहीं करेगा।
यदि आपको स्टेरॉयड निर्धारित किया गया है, तो इससे पहले अपने डॉक्टर या फार्मासिस्ट से बात करें:
- कोई भी जीवित टीके लगवाना (चिकनपॉक्स, खसरा, कण्ठमाला और रूबेला, पोलियो, दाद, तपेदिक के टीके सहित)
- हर्बल सप्लीमेंट्स या काउंटर दवाएं लेना
- गर्भावस्था या स्तनपान
- यदि आपकी प्रतिरक्षा प्रणाली (आपके लिंफोमा के अलावा) को प्रभावित करने वाली स्थिति है।
संक्रमण का खतरा
स्टेरॉयड लेने के दौरान आपको संक्रमण का खतरा बढ़ जाएगा। किसी भी प्रकार के संक्रामक लक्षण या बीमारी वाले लोगों से बचें।
इसमें चेचक, दाद, सर्दी और फ्लू (या COVID) के लक्षण, न्यूमोसिस्टिस जीरोवेसी निमोनिया (PJP) वाले लोग शामिल हैं। यहां तक कि अगर आपको ये संक्रमण अतीत में हुए हैं, तो आपके लिंफोमा और स्टेरॉयड के उपयोग के कारण, आप अभी भी बढ़े हुए जोखिम में होंगे।
सार्वजनिक रूप से हाथों की अच्छी स्वच्छता और सामाजिक दूरी का अभ्यास करें।
 आपके लिम्फोमा या उपचार से आपके पूरे शरीर में दर्द और दर्द हो सकता है। कुछ लोगों के लिए, दर्द काफी गंभीर हो सकता है और इसे सुधारने के लिए चिकित्सकीय सहायता की आवश्यकता होती है। आपके दर्द को प्रबंधित करने में मदद करने के लिए और जब उचित रूप से प्रबंधित किया जाता है, तो कई अलग-अलग प्रकार के दर्द निवारक उपलब्ध हैं नेतृत्व नहीं करेंगे दर्द निवारक दवा की लत के लिए।
आपके लिम्फोमा या उपचार से आपके पूरे शरीर में दर्द और दर्द हो सकता है। कुछ लोगों के लिए, दर्द काफी गंभीर हो सकता है और इसे सुधारने के लिए चिकित्सकीय सहायता की आवश्यकता होती है। आपके दर्द को प्रबंधित करने में मदद करने के लिए और जब उचित रूप से प्रबंधित किया जाता है, तो कई अलग-अलग प्रकार के दर्द निवारक उपलब्ध हैं नेतृत्व नहीं करेंगे दर्द निवारक दवा की लत के लिए।
प्रशामक देखभाल के साथ लक्षण प्रबंधन - वे केवल जीवन के अंत की देखभाल के लिए नहीं हैं
यदि आपके दर्द को नियंत्रित करना मुश्किल है, तो आप उपशामक देखभाल टीम को देखकर लाभान्वित हो सकते हैं। बहुत से लोग उपशामक देखभाल टीम को देखने के बारे में चिंता करते हैं क्योंकि वे केवल उन्हें जीवन के अंत की देखभाल का हिस्सा मानते हैं। लेकिन, जीवन के अंत में देखभाल उपशामक देखभाल टीम के कार्यों का केवल एक हिस्सा है।
प्रशामक देखभाल दल लक्षणों का इलाज करने के लिए कड़ी मेहनत करने वाले विशेषज्ञ हैं जैसे दर्द, मतली और उल्टी और भूख न लगना। वे आपके इलाज करने वाले हेमेटोलॉजिस्ट या ऑन्कोलॉजिस्ट की तुलना में दर्द निवारक दवाओं की एक बड़ी श्रृंखला निर्धारित करने में सक्षम हैं। इसलिए यदि दर्द आपके जीवन की गुणवत्ता को प्रभावित कर रहा है, और कुछ भी काम नहीं कर रहा है, तो यह आपके डॉक्टर से लक्षण प्रबंधन के लिए उपशामक देखभाल के लिए एक रेफरल के लिए पूछने लायक हो सकता है।
पूरक और वैकल्पिक उपचार अधिक आम होते जा रहे हैं। वे शामिल हो सकते हैं:
पूरक चिकित्सा | वैकल्पिक चिकित्सा |
मालिश एक्यूपंक्चर संवेदनशीलता ध्यान और मनन थाई ची और क्यूई गोंग कला चिकित्सा संगीत चिकित्सा Aromatherapy परामर्श और मनोविज्ञान | प्राकृतिक चिकित्सा विटामिन का आसव होमियोपैथी चीनी हर्बल दवा detoxes आयुर्वेद जैव-विद्युत चुम्बकीय अत्यधिक प्रतिबंधात्मक आहार (जैसे कीटोजेनिक, शक्कर रहित, शाकाहारी) |
पूरक चिकित्सा
पूरक उपचारों का उद्देश्य आपके पारंपरिक उपचार के साथ-साथ काम करना है। यह आपके विशेषज्ञ चिकित्सक द्वारा अनुशंसित आपके उपचारों की जगह लेने के लिए नहीं है। उनका उपयोग आपके लिंफोमा या सीएलएल के इलाज के लिए नहीं किया जाता है, बल्कि साइड-इफेक्ट्स की गंभीरता, या समय को कम करके आपके जीवन की गुणवत्ता में सुधार करने में मदद करता है। वे तनाव और चिंता को कम करने में मदद कर सकते हैं, या लिम्फोमा / सीएलएल और इसके उपचार के साथ रहते हुए आपके जीवन में अतिरिक्त तनाव से निपटने में आपकी मदद कर सकते हैं।
इससे पहले कि आप कोई पूरक उपचार शुरू करें, अपने विशेषज्ञ डॉक्टर या नर्स से बात करें। कुछ पूरक उपचार उपचार के दौरान सुरक्षित नहीं हो सकते हैं, या आपके रक्त कोशिकाओं के सामान्य स्तर पर होने तक प्रतीक्षा करने की आवश्यकता हो सकती है। इसका एक उदाहरण यह है कि यदि आपकी प्लेटलेट्स कम हैं, तो मालिश या एक्यूपंक्चर से आपके रक्तस्राव और चोट लगने का खतरा बढ़ सकता है।
वैकल्पिक उपचार
वैकल्पिक उपचार पूरक उपचारों से भिन्न हैं क्योंकि वैकल्पिक उपचारों का उद्देश्य पारंपरिक उपचारों को प्रतिस्थापित करना है। जो लोग कीमोथेरेपी, रेडियोथेरेपी या अन्य पारंपरिक उपचार के साथ सक्रिय उपचार नहीं करना चुनते हैं, वे वैकल्पिक चिकित्सा के कुछ रूप चुन सकते हैं।
कई वैकल्पिक उपचारों का वैज्ञानिक रूप से परीक्षण नहीं किया गया है। यदि आप वैकल्पिक उपचारों पर विचार कर रहे हैं तो अपने डॉक्टर से पूछना महत्वपूर्ण है। वे आपको पारंपरिक उपचारों के लाभों के बारे में जानकारी प्रदान करने में सक्षम होंगे और ये वैकल्पिक उपचारों की तुलना में कैसे होंगे। यदि आपका डॉक्टर वैकल्पिक उपचारों के बारे में आपसे बात करने में आत्मविश्वास महसूस नहीं करता है, तो उन्हें आपको किसी ऐसे व्यक्ति के पास भेजने के लिए कहें, जिसके पास वैकल्पिक विकल्पों के साथ अधिक अनुभव हो।
प्रश्न आप अपने डॉक्टर से पूछ सकते हैं
1) मानार्थ और या वैकल्पिक उपचारों के साथ आपके पास क्या अनुभव है?
2) नवीनतम शोध क्या है (जिस भी उपचार में आप रुचि रखते हैं)?
3) मैं (उपचार प्रकार) देख रहा हूँ, आप मुझे इसके बारे में क्या बता सकते हैं?
4) क्या कोई और है जो आप मुझे इन उपचारों के बारे में बात करने की सलाह देंगे?
5) क्या मेरे इलाज के साथ कोई इंटरेक्शन है जिसके बारे में मुझे पता होना चाहिए?
अपने इलाज का प्रभार लें
आपको पेश किए गए उपचारों को स्वीकार करने की आवश्यकता नहीं है, और आपको विभिन्न विकल्पों के बारे में पूछने का अधिकार है।
अक्सर आपका डॉक्टर आपको उन मानक उपचारों की पेशकश करेगा जो आपके लिंफोमा प्रकारों के लिए स्वीकृत हैं। लेकिन कभी-कभी ऐसी अन्य दवाएं होती हैं जो आपके लिए प्रभावी हो सकती हैं जो थेराप्यूटिक गुड्स एडमिनिस्ट्रेशन (टीजीए) या फार्मास्युटिकल बेनिफिट्स स्कीम (पीबीएस) के साथ सूचीबद्ध नहीं हो सकती हैं।
वीडियो देखना चार्ज लें: पीबीएस पर सूचीबद्ध नहीं होने वाली दवाओं के लिए वैकल्पिक पहुंच देखें।
लिंफोमा के लिए अपना उपचार समाप्त करने से मिश्रित भावनाएँ पैदा हो सकती हैं। आप उत्साहित, राहत महसूस कर सकते हैं और जश्न मनाना चाहते हैं, या आप चिंतित और चिंतित हो सकते हैं कि आगे क्या होगा। लिंफोमा के वापस आने की चिंता करना भी काफी सामान्य है।
जीवन को सामान्य होने में थोड़ा समय लगेगा। आपके इलाज के कुछ साइड-इफेक्ट्स जारी रह सकते हैं, या नए साइड-इफेक्ट्स इलाज खत्म होने के बाद ही शुरू हो सकते हैं। लेकिन आप अकेले नहीं होंगे। लिम्फोमा ऑस्ट्रेलिया उपचार समाप्त होने के बाद भी आपके लिए यहां है। आप इस पृष्ठ के नीचे "हमसे संपर्क करें" बटन पर क्लिक करके हमसे संपर्क कर सकते हैं।
आप नियमित रूप से अपने विशेषज्ञ चिकित्सक को भी देखते रहेंगे। वे अब भी आपको देखना चाहेंगे और यह सुनिश्चित करने के लिए कि आप ठीक हैं, रक्त परीक्षण और स्कैन करेंगे। ये नियमित परीक्षण यह भी सुनिश्चित करते हैं कि आपके लिंफोमा के वापस आने के किसी भी लक्षण का जल्दी पता चल जाए।
वापस सामान्य होना, या अपना नया सामान्य खोजना
बहुत से लोग पाते हैं कि कैंसर के निदान या उपचार के बाद जीवन में उनके लक्ष्य और प्राथमिकताएं बदल जाती हैं। यह जानने में कि आपका 'नया सामान्य' क्या है, इसमें समय लग सकता है और निराशा हो सकती है। आपके परिवार और मित्रों की अपेक्षाएं आपसे भिन्न हो सकती हैं। आप अलग-थलग, थका हुआ या कई अलग-अलग भावनाओं को महसूस कर सकते हैं जो हर दिन बदल सकते हैं।
आपके लिंफोमा या सीएलएल उपचार के बाद मुख्य लक्ष्य जीवन में वापस आना है और:
- अपने काम, परिवार और अन्य जीवन भूमिकाओं में यथासंभव सक्रिय रहें
- कैंसर और उसके उपचार के दुष्प्रभावों और लक्षणों को कम करें
- किसी भी देर से होने वाले दुष्प्रभाव को पहचानें और प्रबंधित करें
- आपको यथासंभव स्वतंत्र रखने में मदद करें
- अपने जीवन की गुणवत्ता में सुधार करें और अच्छे मानसिक स्वास्थ्य को बनाए रखें।
विभिन्न प्रकार के कैंसर पुनर्वास भी आपकी रुचि के हो सकते हैं। कैंसर पुनर्वास में सेवाओं की एक विस्तृत श्रृंखला शामिल हो सकती है जैसे:
- भौतिक चिकित्सा, दर्द प्रबंधन
- पोषण और व्यायाम योजना
- भावनात्मक, कैरियर और वित्तीय परामर्श।
दुख की बात है कि कुछ मामलों में इलाज हमारी आशा के अनुरूप काम नहीं करता है। अन्य मामलों में, आप आगे के उपचार न करने का एक शिक्षित निर्णय ले सकते हैं और नियुक्तियों और उपचारों की परेशानी के बिना अपने दिन देख सकते हैं। किसी भी तरह से, यह समझना महत्वपूर्ण है कि क्या उम्मीद की जाए और तैयार रहें क्योंकि आप अपने जीवन के अंत तक पहुंचते हैं।
आपके और आपके प्रियजनों के लिए समर्थन उपलब्ध है। अपने इलाज करने वाली टीम से बात करें कि आपके स्थानीय क्षेत्र में आपके लिए क्या सहायता उपलब्ध है।
कुछ चीजें जिनके बारे में आप पूछना चाहेंगे उनमें शामिल हैं:
- यदि मुझे लक्षण दिखाई देने लगें, या मेरे लक्षण बिगड़ जाएँ और मुझे सहायता की आवश्यकता हो, तो मैं किससे संपर्क करूँ?
- अगर मुझे घर पर अपनी देखभाल करने में परेशानी हो रही है तो मैं किससे संपर्क करूं?
- क्या मेरा स्थानीय डॉक्टर (जीपी) होम विज़िट या टेलीहेल्थ जैसी सेवाएं प्रदान करता है?
- मैं यह कैसे सुनिश्चित करूं कि मेरे जीवन के अंत में मेरी पसंद का सम्मान किया जाए?
- मेरे लिए जीवन समर्थन का कौन सा अंत उपलब्ध है?
आप जीवन के अंत में देखभाल की योजना बनाने के बारे में अधिक जानकारी नीचे दिए गए लिंक पर क्लिक करके प्राप्त कर सकते हैं।
अपने जीवन के अंत की देखभाल की योजना बनाना
आपके लिए अन्य संसाधन
लिंफोमा ऑस्ट्रेलिया'स सपोर्ट फॉर यू वेबपेज - अधिक लिंक के साथ
जलपान गृह - कैंसर से पीड़ित बच्चों और किशोरों के लिए, या जिनके माता-पिता को कैंसर है।
मेरे दल को इकट्ठा करो – आपकी और आपके प्रियजनों की मदद करने के लिए अतिरिक्त सहायता का समन्वय करना जिसकी आपको आवश्यकता हो सकती है।
परिवार और दोस्तों के साथ समर्थन की ज़रूरतों को प्रबंधित करने के लिए अन्य ऐप्स:
eviQ लिंफोमा उपचार प्रोटोकॉल - दवाओं और दुष्प्रभावों सहित।
अन्य भाषाओं में कैंसर संसाधन - विक्टोरियन सरकार द्वारा