Le Dr Nicole Wong Doo, hématologue basée à Sydney et directrice de l'unité de recherche clinique en hématologie de l'hôpital Concord, fournit des informations importantes pour vous aider à comprendre le lymphome folliculaire.
Cette vidéo a été créée en mars 2023
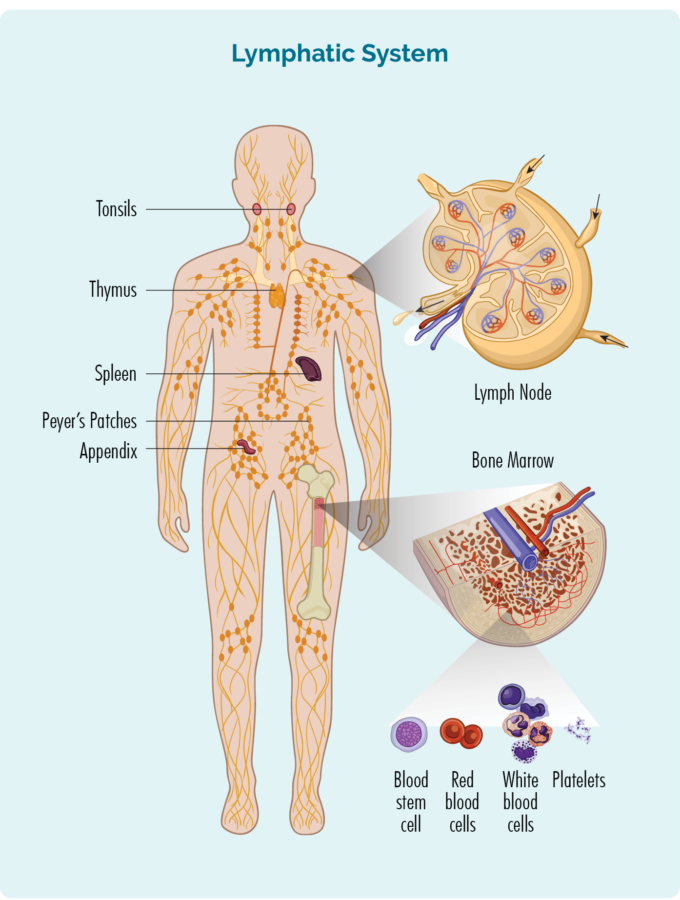
Comprendre vos lymphocytes B (cellules B)
Pour comprendre FL, vous devez en savoir un peu plus sur vos lymphocytes B.
Lymphocytes B :
- Sont un type de globule blanc
- Combattez les infections et les maladies pour rester en bonne santé.
- Rappelez-vous les infections que vous avez eues dans le passé, donc si vous contractez à nouveau la même infection, le système immunitaire de votre corps peut la combattre plus efficacement et plus rapidement.
- Sont fabriqués dans votre moelle osseuse (la partie spongieuse au milieu de vos os), mais vivent généralement dans votre rate et vos ganglions lymphatiques. Certains vivent aussi dans votre thymus et votre sang.
- Peut voyager à travers votre système lymphatique, vers n'importe quelle partie de votre corps pour combattre une infection ou une maladie.
Le lymphome folliculaire (LF) se développe lorsque vos cellules B deviennent cancéreuses
FL se développe lorsque certains de vos lymphocytes B appelés cellules B du centre folliculaire devenir cancéreux. Lorsque le pathologiste examine votre sang ou vos biopsies, il constate au microscope que vous avez un mélange de cellules centrocytes, qui sont des cellules B de taille petite à moyenne, et de centroblastes, qui sont de grandes cellules B.
Le lymphome survient lorsque ces cellules se développent de manière incontrôlable, sont anormales et ne meurent pas quand elles le devraient.
Lorsque vous avez un LF, les lymphocytes B cancéreux :
- Ne fonctionnera pas aussi efficacement pour combattre les infections et les maladies.
- Peut sembler différent de vos cellules lymphocytaires B saines.
- Peut provoquer le développement et la croissance d'un lymphome dans n'importe quelle partie de votre corps.
Le LF est le lymphome à croissance lente (indolent) le plus courant et, en raison de la nature indolente de ce lymphome, il est couramment détecté à un stade plus avancé. Le LF de stade avancé n'est pas curatif, mais l'objectif du traitement est de contrôler la maladie pendant de nombreuses années. Si votre LF est diagnostiqué à un stade précoce, vous pouvez être guéri par certains types de traitement.
Très occasionnellement, le lymphome folliculaire (LF) peut montrer un mélange de cellules qui comprend également un lymphome à cellules B agressif (à croissance rapide). Ce changement de comportement peut se produire au fil du temps et est appelé « transformation». FL transformé signifie que vos cellules ressemblent et se comportent davantage comme Lymphome diffus à grandes cellules B (DLBCL) ou rarement, Lymphome de Burkitt (BL).
Qui contracte le lymphome folliculaire (FL) ?
Le LF est le sous-type le plus courant de lymphome non hodgkinien (LNH) à croissance lente (indolent). Environ 2 personnes sur 10 atteintes de lymphomes indolents ont un sous-type de LF. Elle est plus fréquente chez les personnes de plus de 50 ans et les femmes l'attrapent un peu plus souvent que les hommes.
Le lymphome folliculaire pédiatrique est rare mais peut survenir chez les enfants, les adolescents et les jeunes adultes. Il se comporte différemment du sous-type adulte et peut souvent être guéri.
Qu'est-ce qui cause le lymphome folliculaire?
Nous ne savons pas ce qui cause le LF, mais on pense que différents facteurs de risque augmentent votre risque de le développer. On pense que certains facteurs de risque de LF incluent :
- conditions affectant votre système immunitaire telles que la maladie coeliaque, le syndrome de Sjogren, le lupus, la polyarthrite rhumatoïde ou le virus de l'immunodéficience humaine (VIH)
- traitement anticancéreux antérieur, avec chimiothérapie ou radiothérapie
- un membre de la famille atteint d'un lymphome
*Il est important de noter que toutes les personnes qui présentent ces facteurs de risque ne développeront pas le LF, et certaines personnes ne présentant aucun de ces facteurs de risque peuvent développer le LF.
Expérience des patients atteints de lymphome folliculaire (LF)
Symptômes du lymphome folliculaire (LF)
Il se peut que vous n'ayez aucun symptôme lorsque vous recevez le premier diagnostic de LF. De nombreuses personnes ne sont diagnostiquées que lorsqu'elles subissent un test sanguin, des analyses ou un examen physique pour autre chose. Cela est dû à la nature indolente - à croissance lente ou somnolente du FL.
Si vous présentez des symptômes, les premiers signes et symptômes du LF peuvent être une masse ou plusieurs masses qui continuent de grossir. Vous pourriez les sentir ou les voir sur votre cou, vos aisselles ou votre aine. Ces masses sont des ganglions lymphatiques (glandes) hypertrophiés, gonflés par la présence d'un trop grand nombre de lymphocytes B cancéreux qui s'y développent. Ils commencent souvent dans une partie de votre corps, puis se propagent dans tout votre système lymphatique.
Ces ganglions lymphatiques peuvent se développer très lentement sur une longue période, ce qui peut rendre plus difficile de remarquer s'il y a des changements.
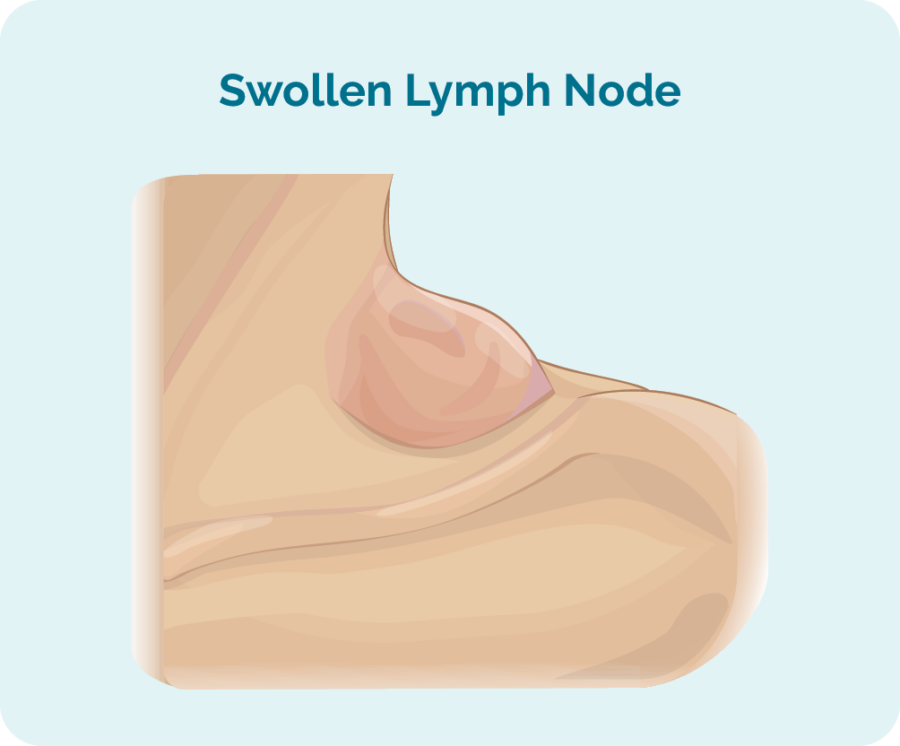
Le lymphome folliculaire (LF) peut se propager à n'importe quelle partie de votre corps
FL peut se propager à votre
- rate
- thymus
- poumons
- foie
- os
- moelle osseuse
- ou d'autres organes.
Votre rate est un organe qui filtre votre sang et le maintient en bonne santé. C'est aussi un organe de votre système lymphatique où vos lymphocytes B vivent et fabriquent des anticorps pour combattre les infections. Il se trouve sur le côté gauche de la partie supérieure de votre abdomen sous vos poumons et près de votre estomac (ventre).
Lorsque votre rate devient trop volumineuse, elle peut exercer une pression sur votre estomac et vous faire sentir rassasié, même si vous n'avez pas beaucoup mangé.
Votre thymus fait également partie de votre système lymphatique. C'est un organe en forme de papillon qui se trouve juste derrière votre sternum à l'avant de votre poitrine. Certaines cellules B vivent et traversent également votre thymus.
Symptômes généraux du lymphome
De nombreux symptômes du LF peuvent être similaires aux symptômes observés chez les personnes de tout sous-type de lymphome, notamment :
- se sentir anormalement fatigué (épuisé)
- sensation d'essoufflement
- la peau qui gratte
- infections qui ne disparaissent pas ou qui reviennent sans cesse
- modifications de vos tests sanguins
- faible taux de globules rouges et de plaquettes
- trop de lymphocytes et/ou lymphocytes qui ne fonctionnent pas correctement
- baisse des globules blancs (y compris les neutrophiles)
- déshydrogénase d'acide lactique élevée (LDH) - un type de protéine utilisée pour produire de l'énergie. Si vos cellules sont endommagées par votre lymphome, la LDH peut se répandre hors de vos cellules et dans votre sang
- microglobuline bêta-2 élevée – un type de protéine fabriquée par les cellules de lymphome. Il peut être trouvé dans votre sang, votre urine ou votre liquide céphalo-rachidien
- Symptômes B

D'autres symptômes du lymphome folliculaire peuvent dépendre de la localisation de votre maladie dans votre corps
Zone affectée | Symptômes |
Gut - y compris votre estomac et vos intestins | Nausées avec ou sans vomissements (mal au ventre ou vomissements) Diarrhée ou constipation (caca liquide ou dur) Du sang quand tu vas aux toilettes Se sentir rassasié même si vous n'avez pas beaucoup mangé |
Système nerveux central (SNC) – y compris votre cerveau et votre moelle épinière | Confusion ou changements de mémoire Changements de personnalité Saisies Faiblesse, engourdissement, sensation de brûlure ou picotements dans les bras et les jambes |
Poitrine | Essoufflement Douleur thoracique Une toux sèche |
Moelle osseuse | Faible numération globulaire, y compris les globules rouges, les globules blancs et les plaquettes, entraînant : o Essoufflement o Infections qui reviennent en profondeur ou dont il est difficile de se débarrasser o Saignements ou ecchymoses inhabituels
|
Peau | Éruption rouge ou violette Des grumeaux et des bosses sur votre peau qui peuvent être de couleur chair ou rouges ou violets Démangeaisons |
Quand contacter votre médecin
Certains symptômes peuvent suggérer que votre LF commence à se développer ou à devenir plus agressif. Si vous ressentez l'un des symptômes ci-dessous, contactez votre médecin. N'attendez pas les prochains rendez-vous. Il est important de les laisser le plus tôt possible afin qu'ils puissent planifier un traitement si vous en avez besoin.
Contactez votre si vous :
- avez des ganglions lymphatiques enflés qui ne disparaissent pas, ou s'ils sont plus gros que ce à quoi vous vous attendriez pour une infection
- sont souvent essoufflés sans raison
- se sentir plus fatigué que d'habitude et cela ne s'améliore pas avec le repos ou le sommeil
- remarquez des saignements ou des ecchymoses inhabituels (y compris dans notre caca, de votre nez ou de vos gencives)
- développer une éruption cutanée inhabituelle (une éruption cutanée violette ou rouge peut signifier que vous avez des saignements sous la peau)
- obtenir plus de démangeaisons que d'habitude
- développer une nouvelle toux sèche
- présenter des symptômes B.
Il est important de noter que bon nombre des signes et symptômes du LF peuvent être liés à des causes autres que le cancer. Par exemple, des ganglions lymphatiques enflés peuvent également survenir si vous avez une infection. Habituellement cependant, si vous avez une infection, les symptômes s'amélioreront et les ganglions lymphatiques reviendront à leur taille normale en quelques semaines. Avec le lymphome, ces symptômes ne disparaîtront pas. Ils peuvent même s'aggraver.
Comment diagnostique-t-on le lymphome folliculaire (LF) ?
Le diagnostic du LF peut parfois être difficile et peut prendre plusieurs semaines.
Si votre médecin pense que vous pourriez avoir un lymphome, il devra organiser plusieurs tests importants. Ces tests sont nécessaires pour confirmer ou exclure que le lymphome soit la cause de vos symptômes. Il est très important de confirmer le type de lymphome non hodgkinien (LNH), car la prise en charge et le traitement de votre sous-type peuvent être différents des autres sous-types de LNH.
Pour diagnostiquer FL, vous aurez besoin d'une biopsie. Une biopsie est une procédure visant à retirer une partie ou la totalité d'un ganglion lymphatique affecté et/ou d'une moelle osseuse. La biopsie est ensuite vérifiée par des scientifiques dans un laboratoire pour voir s'il y a des changements qui aident le médecin à diagnostiquer le FL.
Lorsque vous subissez une biopsie, vous pouvez avoir une anesthésie locale ou générale. Cela dépendra du type de biopsie et de la partie de votre corps à partir de laquelle elle est prélevée. Il existe différents types de biopsies et vous aurez peut-être besoin de plusieurs biopsies pour obtenir le meilleur échantillon.
Des bilans sanguins
Vous aurez de nombreux tests sanguins au fil du temps. Vous commencerez par des tests sanguins avant même de recevoir un diagnostic de LF. Vous les aurez également avant et pendant le traitement si vous avez besoin d'un traitement. Ils donnent à votre médecin une image de votre état de santé général, afin qu'il puisse prendre les meilleures décisions avec vous concernant vos besoins en soins de santé et votre traitement.
Biopsie à l'aiguille fine ou au trocart
Une biopsie au trocart implique que le médecin utilise une aiguille et l'insère dans votre ganglion lymphatique ou votre masse enflée afin qu'il puisse prélever un échantillon de tissu pour tester le lymphome. Cela se fait généralement sous anesthésie locale, pendant que vous êtes éveillé.
Si le ganglion lymphatique affecté est profondément à l'intérieur de votre corps, la biopsie peut être effectuée à l'aide d'une échographie ou d'une radiographie spécialisée (imagerie).
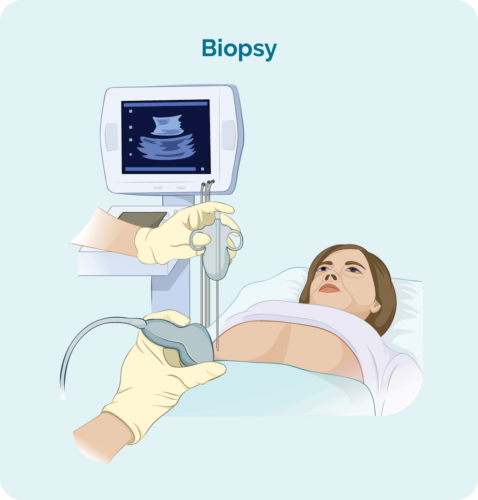
Biopsie ganglionnaire excisionnelle
Une biopsie excisionnelle est effectuée si vos ganglions lymphatiques enflés sont trop profonds pour être atteints avec une aiguille, ou si votre médecin veut retirer et vérifier l'ensemble du ganglion lymphatique.
Elle sera généralement pratiquée en ambulatoire dans une salle d'opération et vous aurez une anesthésie générale pour vous endormir pendant un petit moment pendant que la procédure est effectuée. Au réveil, vous aurez une petite plaie et des points de suture. Votre médecin ou votre infirmière pourra vous dire comment soigner la plaie et quand retirer vos points de suture.
Le médecin choisira la meilleure biopsie pour vous.
Résultats
Une fois que votre médecin aura obtenu les résultats de vos tests sanguins et de vos biopsies, il sera en mesure de vous dire si vous avez un LF et peut également être en mesure de vous dire quel sous-type de LF vous avez. Ils voudront alors faire plus de tests pour mettre en scène et noter votre FL.
Stadification et classification du lymphome folliculaire
Une fois que vous aurez reçu un diagnostic de LF, votre médecin aura d'autres questions sur votre lymphome. Celles-ci comprendront :
- A quel stade est votre lymphome ?
- De quel grade est votre lymphome ?
- Quel sous-type de LF avez-vous ?
Cliquez sur les titres ci-dessous pour en savoir plus sur la mise en scène et la notation.
La stadification fait référence à la quantité de votre corps affectée par votre lymphome - ou à quelle distance il s'est propagé depuis son point de départ.
Les lymphocytes B peuvent se déplacer vers n'importe quelle partie de votre corps. Cela signifie que les cellules du lymphome (les cellules B cancéreuses) peuvent également se déplacer vers n'importe quelle partie de votre corps. Vous devrez faire plus de tests pour trouver cette information. Ces tests sont appelés tests de stadification et lorsque vous obtiendrez des résultats, vous saurez si vous avez un LF de stade un (I), de stade deux (II), de stade trois (III) ou de stade quatre (IV).
Votre stade de FL dépendra de :
- Combien de zones de votre corps ont un lymphome
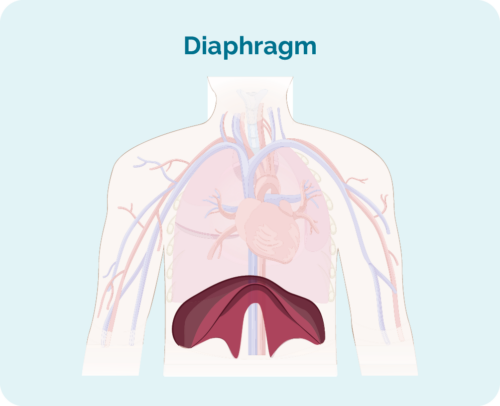
- Où se situe le lymphome, y compris s'il se trouve au-dessus, en dessous ou des deux côtés de votre diaphragme (un gros muscle en forme de dôme sous la cage thoracique qui sépare la poitrine de votre abdomen)
- Si le lymphome s'est propagé à votre moelle osseuse ou à d'autres organes tels que le foie, les poumons, la peau ou les os.
Les stades I et II sont appelés «stade précoce ou limité» (impliquant une zone limitée de votre corps).
Les stades III et IV sont appelés «stade avancé» (plus répandu).
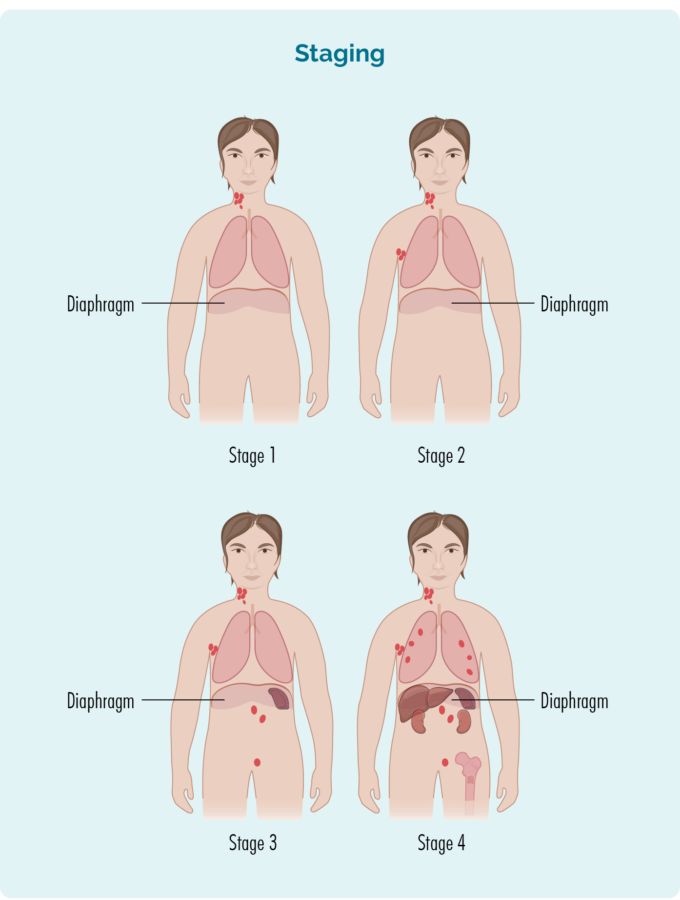
Étape 1 | Une zone ganglionnaire est affectée, soit au-dessus, soit au-dessous du diaphragme*. |
Étape 2 | Deux zones de ganglions lymphatiques ou plus sont touchées du même côté du diaphragme*. |
Étape 3 | Au moins une zone ganglionnaire au-dessus et au moins une zone ganglionnaire en dessous du diaphragme* sont touchées. |
Étape 4 | Le lymphome se trouve dans plusieurs ganglions lymphatiques et s'est propagé à d'autres parties du corps (par exemple, les os, les poumons, le foie). |
Informations de mise en scène supplémentaires
Votre médecin peut également parler de votre stade en utilisant une lettre, telle que A, B, E, X ou S. Ces lettres donnent plus d'informations sur les symptômes que vous avez ou sur la façon dont votre corps est affecté par le lymphome. Toutes ces informations aident votre médecin à trouver le meilleur plan de traitement pour vous.
Courrier | Sens | Importance |
A ou B |
|
|
EX |
|
|
S |
|
(Votre rate est un organe de votre système lymphatique qui filtre et nettoie votre sang, et est un endroit où vos cellules B se reposent et fabriquent des anticorps) |
Tests de mise en scène
Pour savoir à quel stade vous vous trouvez, il peut vous être demandé de passer certains des tests de mise en scène suivants :
Tomographie par tomodensitométrie (CT)
Ces scans prennent des photos de l'intérieur de votre poitrine, de votre abdomen ou de votre bassin. Ils fournissent des images détaillées qui fournissent plus d'informations qu'une radiographie standard.
Balayage par tomographie par émission de positrons (PET)
Il s'agit d'un scan qui prend des photos de l'intérieur de tout votre corps. On vous administrera une aiguille contenant un médicament que les cellules cancéreuses, telles que les cellules de lymphome, absorbent. Le médicament qui aide la TEP à identifier où se trouve le lymphome, sa taille et sa forme en mettant en évidence les zones contenant des cellules de lymphome. Ces zones sont parfois qualifiées de « chaudes ».
La ponction lombaire
Une ponction lombaire est une procédure effectuée pour vérifier si vous avez un lymphome dans votre système nerveux central (SNC), qui comprend votre cerveau, votre moelle épinière et une zone autour de vos yeux. Vous devrez dire très calme pendant la procédure, de sorte que les bébés et les enfants peuvent avoir une anesthésie générale pour les endormir un peu pendant que la procédure est terminée. La plupart des adultes n'auront besoin que d'une anesthésie locale pour que la procédure engourdisse la région.
Votre médecin insèrera une aiguille dans votre dos et prélèvera un peu de liquide appelé "le liquide céphalorachidien" (FCS) autour de votre moelle épinière. Le LCR est un fluide qui agit un peu comme un amortisseur pour votre SNC. Il transporte également différentes protéines et cellules immunitaires luttant contre les infections, telles que les lymphocytes, pour protéger votre cerveau et votre moelle épinière. Le LCR peut également aider à drainer tout liquide supplémentaire que vous pourriez avoir dans votre cerveau ou autour de votre moelle épinière pour éviter l'enflure dans ces zones.
L'échantillon de LCR sera ensuite envoyé à la pathologie et vérifié pour tout signe de lymphome.
Biopsie de moelle osseuse
- Aspirat de moelle osseuse (BMA): ce test prélève une petite quantité du liquide présent dans l'espace médullaire.
- Tréphine d'aspiration de moelle osseuse (BMAT): ce test prélève un petit échantillon de tissu de moelle osseuse.
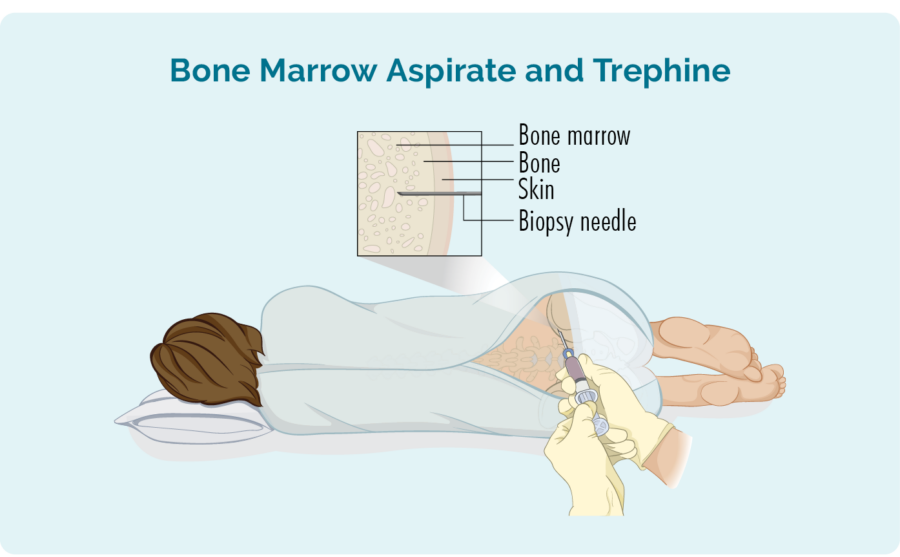
Les échantillons sont ensuite envoyés à la pathologie où ils sont vérifiés pour des signes de lymphome.
Le processus de biopsie de la moelle osseuse peut différer selon l'endroit où vous avez votre traitement, mais comprendra généralement une anesthésie locale pour engourdir la zone.
Dans certains hôpitaux, vous pouvez recevoir une sédation légère qui vous aide à vous détendre et peut vous empêcher de vous souvenir de la procédure. Cependant, de nombreuses personnes n'en ont pas besoin et peuvent plutôt avoir un «sifflet vert» à sucer. Ce sifflet vert contient un analgésique (appelé Penthrox ou méthoxyflurane), que vous utilisez au besoin tout au long de la procédure.
Assurez-vous de demander à votre médecin ce qui est disponible pour vous rendre plus à l'aise pendant la procédure et parlez-lui de ce que vous pensez être la meilleure option pour vous.
Vous trouverez plus d'informations sur les biopsies de moelle osseuse sur notre page Web ici.
Vos cellules de lymphome ont un schéma de croissance différent et ont un aspect différent des cellules normales. Le grade de votre lymphome folliculaire correspond à l'apparence de vos cellules de lymphome au microscope. Les grades 1-2 (bas grade) ont un petit nombre de centroblastes (grandes cellules B). Les grades 3a et 3b (grade élevé) ont un plus grand nombre de centroblastes (grandes cellules B), et souvent des centrocytes (cellules B petites à moyennes) sont également observés. Vos cellules auront un aspect différent des cellules normales et se développeront différemment. Plus il y a de cellules centroblastes, plus votre tumeur sera agressive (croissance rapide). Un aperçu des notes est ci-dessous.
Classement du lymphome folliculaire (LF) par l'Organisation mondiale de la santé (OMS)
Alliage | Définition |
1 | Niveau bas : 0-5 centroblastes observés dans les cellules de lymphome. 3 cellules sur 4 sont des cellules B folliculaires indolentes (à croissance lente) |
2 | Bas grade: 6-15 centroblastes observés dans les cellules de lymphome. 3 cellules sur 4 sont des cellules B folliculaires indolentes (à croissance lente) |
3A | Haut grade: Plus de 15 centroblastes et aussi des centrocytes présents dans les cellules du lymphome. Il existe un mélange de cellules de lymphome folliculaire indolentes (à croissance lente) et de cellules de lymphome agressives (à croissance rapide) appelées grandes cellules B diffuses. |
3B | Haut grade: Plus de 15 centroblastes avec NON centrocytes observés dans les cellules de lymphome. Il existe un mélange de cellules de lymphome folliculaire indolentes (à croissance lente) et de cellules de lymphome agressives (à croissance rapide) appelées grandes cellules B diffuses. pour cette raison, le grade 3b est traité comme un sous-type de lymphome diffus à grandes cellules B (DLBCL) AJOUTER : Lien vers le DLBCL |
Le classement et la stadification de votre LF sont très importants car ils indiquent si vous avez besoin d'un traitement et quel type de traitement.
- Étape Le LF IV peut ne pas nécessiter de traitement immédiat et vous pouvez être placé sous surveillance active (regarder et attendre) car vous avez un LF de bas grade (à croissance plus lente).
- Alliage FL-3A et 3B, il est systématiquement traité de la même manière que le DLBCL, qui est un sous-type plus agressif de LNH.
Il est important que vous parliez à votre médecin de vos propres facteurs de risque afin que vous puissiez avoir une idée claire de ce à quoi vous attendre de vos traitements.
Sous-types de lymphome folliculaire (LF)
Une fois que votre médecin aura obtenu tous vos résultats, il pourra vous indiquer le stade et le degré de LF dont vous souffrez. On peut également vous dire que vous avez un sous-type spécifique de FL, mais ce n'est pas le cas pour tout le monde.
Si on vous dit que vous avez un sous-type spécifique, cliquez sur les liens ci-dessous pour en savoir plus sur ce sous-type.
Le lymphome folliculaire de type duodénal est également appelé lymphome folliculaire gastro-intestinal primitif (PGFL). Il s'agit d'un LF à croissance très lente et il est souvent diagnostiqué à ses débuts.
Il se développe dans la première partie de votre intestin grêle (duodénum), juste après votre estomac. Le PGFL est principalement localisé, ce qui signifie qu'il ne se trouve qu'à un seul endroit et ne se propage généralement pas à d'autres parties de votre corps.
Symptômes
Certains symptômes que vous pouvez avoir avec le PGFL comprennent des douleurs abdominales et des brûlures d'estomac, ou vous pouvez ne ressentir aucun symptôme. Le traitement peut être chirurgical ou observer et attendre (surveillance active). en fonction de vos symptômes.
Même lorsqu'une intervention chirurgicale est nécessaire, les résultats pour les personnes atteintes de LF de type duodénal sont très bons.
Le LF d'apparence principalement diffuse est un groupe de cellules de lymphome dispersées (diffuses) qui se trouvent principalement dans une partie de votre corps. Le principal symptôme est une grosse masse (tumeur) qui apparaît sous la forme d'une masse dans la région de l'aine (inguinal).
Le lymphome folliculaire de type pédiatrique est une forme très rare de lymphome folliculaire. Elle affecte principalement les enfants, mais peut également affecter les adultes jusqu'à environ 40 ans.
La recherche montre que le P-TFL est unique et différent du lymphome folliculaire standard. Il se comporte plus comme une tumeur bénigne (non cancéreuse) et se trouve généralement dans une seule partie de votre corps. Il ne se propage généralement pas loin de la zone où il pousse en premier.
Le PTFL est le plus courant dans les ganglions lymphatiques près de la tête et du cou.
Le traitement du lymphome folliculaire de type pédiatrique peut impliquer une intervention chirurgicale pour retirer les ganglions lymphatiques affectés, ou observer et attendre (surveillance active). Après un traitement réussi, ce sous-type revient rarement.
Comprendre la cytogénétique de votre lymphome
En plus de tous les tests ci-dessus, vous pouvez également subir des tests cytogénétiques. C'est là que votre échantillon de sang et de tumeur est vérifié pour les variances génétiques qui peuvent être impliquées dans votre maladie. Pour plus d'informations à ce sujet, veuillez consulter notre section sur la compréhension de la génétique de votre lymphome plus bas sur cette page. Les tests utilisés pour rechercher d'éventuelles mutations génétiques sont appelés tests cytogénétiques. Ces tests cherchent à voir si vous avez des changements dans les chromosomes et les gènes.
Nous avons généralement 23 paires de chromosomes, et ils sont numérotés en fonction de leur taille. Si vous avez FL, vos chromosomes peuvent sembler un peu différents.
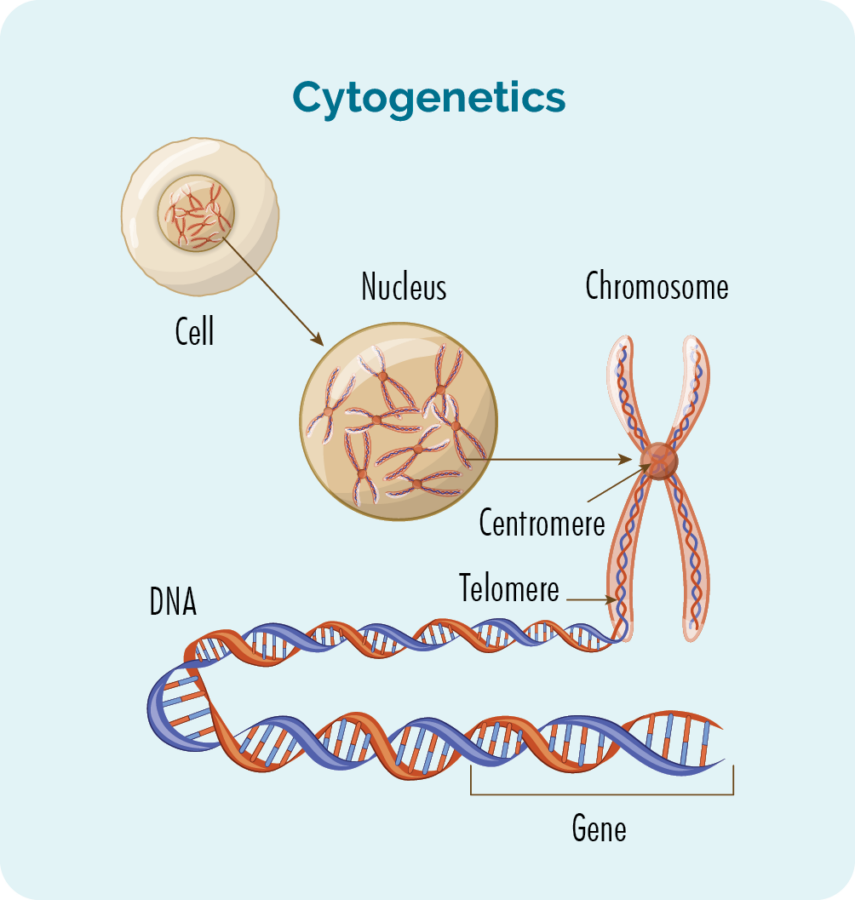
Que sont les gènes et les chromosomes ?
Chaque cellule qui compose notre corps a un noyau, et à l'intérieur du noyau se trouvent les 23 paires de chromosomes. Chaque chromosome est composé de longs brins d'ADN (acide désoxyribonucléique) qui contiennent nos gènes.
Nos gènes fournissent le code nécessaire à la fabrication de toutes les cellules et protéines de notre corps et leur indiquent comment se comporter ou agir.
S'il y a un changement (variation) dans ces chromosomes ou gènes, vos protéines et vos cellules ne fonctionneront pas correctement.
Les lymphocytes peuvent devenir des cellules de lymphome en raison de modifications génétiques (appelées mutations ou variations) au sein des cellules. Votre biopsie de lymphome peut être examinée par un pathologiste spécialiste pour voir si vous avez des mutations génétiques.
À quoi ressemblent les mutations FL ?
Surexpression
La recherche a découvert que différents changements génétiques (mutations) peuvent provoquer une surexpression (trop) de certaines protéines à la surface des cellules FL. Lorsque ces protéines sont surexprimées, elles aider votre cancer à se développer.
Les différentes protéines font partie d'un groupe qui ordonne normalement aux cellules de croître ou de mourir et de maintenir un équilibre sain. Ils reconnaissent aussi généralement si une cellule est endommagée ou commence à devenir cancéreuse, et disent à ces cellules soit de se réparer, soit de mourir. Mais la surexpression de certaines des protéines qui ordonnent aux cellules du lymphome de se développer entraîne un déséquilibre de ce processus et permet aux cellules cancéreuses de continuer à croître et à se multiplier.
Certaines protéines qui peuvent être surexprimées sur vos cellules FL comprennent :
- CD5
- CD10
- CD20
- CD23
- CD43
- BCL6
- IRF4
- MUM1
Déplacement
Les gènes peuvent également provoquer des modifications de l'activité et de la croissance en raison d'un translocation. Une translocation se produit lorsque les gènes de deux chromosomes différents changent de place. Les translocations sont assez fréquentes chez les personnes atteintes de LF. Si vous avez une translocation dans vos cellules FL, elle se situe probablement entre vos 14e et 18e chromosomes. Lorsque vous avez une translocation de gènes sur les 14e et 18e chromosomes, cela s'écrit t(14:18).
Pourquoi est-il important de savoir quels changements génétiques j'ai?
Les changements génétiques sont importants car ils peuvent aider votre médecin à prédire comment votre FL agira et se développera. Cela les aide également à planifier le traitement qui vous convient le mieux.
Se souvenir du nom de vos modifications génétiques n'est pas si important. Mais le fait de savoir que vous avez certaines de ces mutations génétiques explique pourquoi vous pourriez avoir besoin d'un traitement ou de médicaments différents de ceux d'autres personnes atteintes de LF.
La découverte de changements génétiques dans le lymphome a conduit à la recherche et au développement de nouveaux traitements ciblant les protéines ou les gènes impliqués. Cette recherche se poursuit à mesure que d'autres changements sont trouvés.
Certaines façons dont votre changement génétique peut avoir un impact sur votre traitement comprennent :
- Si le CD20 est surexprimé sur vos cellules FL et que vous avez besoin d'un traitement, vous pouvez avoir un médicament appelé rituximab (également appelé Mabthera ou Rituxan). La surexpression de CD20 est très fréquente chez les personnes atteintes de lymphome folliculaire.
- Si vous avez une surexpression d'IRF4 ou de MUM1, cela peut indiquer que votre LF est plus agressif qu'indolent et peut nécessiter un traitement.
- Certains changements génétiques peuvent signifier qu'une thérapie ciblée sera plus efficace pour traiter votre LF.
Questions à poser à votre médecin
Il peut être difficile de savoir quelles questions poser lorsque vous commencez un traitement. Si vous ne savez pas ce que vous ne savez pas, comment pouvez-vous savoir quoi demander ?
Avoir les bonnes informations peut vous aider à vous sentir plus en confiance et à savoir à quoi vous attendre. Cela peut également vous aider à planifier à l'avance ce dont vous pourriez avoir besoin.
Nous avons dressé une liste de questions qui pourraient vous être utiles. Bien sûr, la situation de chacun est unique, donc ces questions ne couvrent pas tout, mais elles donnent un bon début.
Cliquez sur le lien ci-dessous pour télécharger un PDF imprimable de questions pour votre médecin
Traitement du lymphome folliculaire (FL)
Une fois que tous les résultats de vos biopsies, des tests cytogénétiques et des analyses de stadification sont arrivés, votre médecin sera en mesure de faire des plans sur la façon de gérer votre LF. Dans de nombreux cas, cela peut signifier adopter l'approche « Watch and Wait ». Cela signifie que votre lymphome n'a pas besoin de traitement, mais ils voudront surveiller de près si le lymphome commence à se développer davantage, ou si vous présentez des symptômes ou si vous ne vous sentez pas bien. Vous pouvez télécharger notre fiche d'information sur Watch and Wait en cliquant sur le lien ci-dessous.
Quand commencer le traitement
Votre médecin les examinera pour décider du meilleur traitement possible pour vous. Dans certains centres anticancéreux, le médecin rencontrera également une équipe de spécialistes pour discuter de la meilleure option de traitement. Cela s'appelle un équipe multidisciplinaire (MDT) réunion.
Votre médecin tiendra compte de nombreux facteurs concernant votre LF. Les décisions concernant le moment ou si vous devez commencer et le meilleur traitement sont basées sur :
- Votre stade individuel de lymphome, les changements génétiques et les symptômes
- Votre âge, vos antécédents médicaux et votre état de santé général
- Votre bien-être physique et mental actuel et les préférences du patient.
D'autres tests peuvent être demandés avant de commencer le traitement pour s'assurer que votre cœur, vos poumons et vos reins sont capables de supporter le traitement. Ceux-ci peuvent inclure un ECG (électrocardiogramme), un test de la fonction pulmonaire ou une collecte d'urine sur 24 heures.
Votre médecin ou votre infirmière spécialisée en cancérologie peut vous expliquer votre plan de traitement et les effets secondaires possibles et est là pour répondre à toute question que vous pourriez avoir. Il est important que vous posiez des questions à votre médecin ou à votre infirmière spécialisée en oncologie sur tout ce que vous ne comprenez pas.
Le but du traitement du LF est de :
- Prolonger la rémission
- Assurer le contrôle des maladies
- Améliorer la qualité de vie
- Réduire les symptômes ou les effets secondaires avec des soins de soutien ou palliatifs
Vous pouvez également téléphoner ou envoyer un e-mail à la ligne d'assistance téléphonique de Lymphoma Australia pour vos questions et nous pouvons vous aider à obtenir les bonnes informations.
Regarder et attendre
Dans certains cas, votre médecin peut décider que vous ne devez pas suivre de traitement actif. C'est parce que souvent, le lymphome folliculaire est dormant (ou endormi) et se développe si lentement qu'il ne cause aucun problème dans votre corps. La recherche a montré que il n'y a aucun avantage à commencer le traitement pendant cette période, et il comporte un risque d'effets secondaires du traitement.
Si le lymphome « se réveille » ou commence à se développer plus rapidement, on vous proposera probablement un traitement actif.
Ligne d'assistance téléphonique pour les infirmières spécialisées dans les soins du lymphome :
Téléphone: 1800 953 081
Courriel : nurse@lymphoma.org.au
Quand le traitement du lymphome folliculaire (FL) est-il nécessaire ?
Comme mentionné ci-dessus, toutes les personnes atteintes de LF n'auront pas besoin de commencer un traitement immédiatement. Pour aider vos médecins à déterminer quand il est temps de commencer le traitement, un critère appelé « critère GELF » a été établi. Si vous présentez un ou plusieurs de ces symptômes, il est probable que vous ayez besoin d'un traitement :
- Une masse tumorale de plus de 7 cm de taille.
- 3 ganglions lymphatiques enflés dans 3 zones distinctes, tous plus gros que 3 cm.
- Symptômes B persistants.
- Rate élargie (splénomégalie)
- Pression sur l'un de vos organes internes à la suite de ganglions lymphatiques enflés.
- Liquide avec des cellules de lymphome dans les poumons ou l'abdomen (épanchement pleural ou ascite).
- Cellules FL trouvées dans votre sang ou votre moelle osseuse (modifications leucémiques) ou diminution de vos autres cellules sanguines saines (cytopénies). Cela signifie que votre LF empêche votre moelle osseuse de produire suffisamment de cellules sanguines saines.
- LDH ou bêta2-microglobuline élevée (ce sont des tests sanguins).
Cliquez sur les rubriques ci-dessous pour voir les différents types de traitement qui peuvent être utilisés pour gérer votre LF.
Des soins de soutien sont prodigués aux patients et aux familles confrontés à une maladie grave. Les soins de soutien peuvent aider les patients à avoir moins de symptômes et à se rétablir plus rapidement en prêtant attention à ces aspects de leurs soins.
Pour certains d'entre vous atteints de FL, vos cellules leucémiques peuvent se développer de manière incontrôlable et encombrer votre moelle osseuse, votre circulation sanguine, vos ganglions lymphatiques, votre foie ou votre rate. Parce que la moelle osseuse est pleine de cellules FL trop jeunes pour fonctionner correctement, vos cellules sanguines normales seront affectées. Le traitement de soutien peut inclure des éléments tels que des transfusions de sang ou de plaquettes dans un service ou dans une salle de perfusion intraveineuse à l'hôpital. Vous pouvez avoir des antibiotiques pour prévenir ou traiter les infections.
Il peut s'agir d'une consultation avec une équipe de soins spécialisés ou même de soins palliatifs. Il peut également s'agir d'avoir des conversations sur les soins futurs, appelés planification avancée des soins. Ces éléments font partie de la prise en charge multidisciplinaire du lymphome.
Les soins de soutien peuvent inclure des soins palliatifs qui aident à améliorer vos symptômes et effets secondaires, ainsi que des soins de fin de vie si nécessaire
Il est important de savoir que l'équipe de soins palliatifs peut être sollicitée à tout moment de votre parcours de soins et pas seulement en fin de vie. Ils peuvent aider à contrôler et à gérer les symptômes (comme la douleur difficile à contrôler et les nausées) que vous pourriez ressentir en raison de votre maladie ou de son traitement.
Si vous et votre médecin décidez d'utiliser des soins de soutien ou d'arrêter le traitement curatif de votre lymphome, de nombreuses mesures peuvent être prises pour vous aider à rester en aussi bonne santé et confortable que possible pendant un certain temps.
La radiothérapie est un traitement contre le cancer qui utilise de fortes doses de rayonnement pour tuer les cellules du lymphome et rétrécir les tumeurs. Avant de subir une radiothérapie, vous aurez une séance de planification. Cette séance est importante pour que les radiothérapeutes planifient comment cibler le rayonnement sur le lymphome et éviter d'endommager les cellules saines. La radiothérapie dure généralement entre 2 et 4 semaines. Pendant ce temps, vous devrez vous rendre au centre de radiothérapie tous les jours (du lundi au vendredi) pour un traitement.
*Si vous habitez loin du centre de radiothérapie et avez besoin d'aide pour trouver un logement pendant le traitement, veuillez parler à votre médecin ou à votre infirmière de l'aide qui vous est offerte. Vous pouvez également contacter le Cancer Council ou la Leukemia Foundation de votre état et voir s'ils peuvent vous aider à trouver un logement.
Vous pourriez avoir ces médicaments sous forme de comprimés et/ou être administrés sous forme de goutte-à-goutte (perfusion) dans votre veine (dans votre circulation sanguine) dans une clinique de cancérologie ou un hôpital. Plusieurs médicaments de chimiothérapie différents peuvent être associés à un médicament d'immunothérapie. La chimio tue les cellules à croissance rapide et peut donc également affecter certaines de vos bonnes cellules qui se développent rapidement, provoquant des effets secondaires.
Vous pouvez recevoir une perfusion de MAB dans une clinique ou un hôpital de cancérologie. Les MAB se fixent à la cellule du lymphome et attirent d'autres maladies qui combattent les globules blancs et les protéines vers le cancer afin que votre propre système immunitaire puisse combattre le LF.
MABS ne fonctionnera que si vous avez des protéines ou des marqueurs spécifiques sur vos cellules de lymphome. Un marqueur commun dans FL est CD20. Si vous avez ce marqueur, vous pouvez bénéficier d'un traitement avec un MAB.
Chimiothérapie associée à un MAB (par exemple, rituximab).
Vous pouvez les prendre sous forme de comprimé ou de perfusion dans votre veine. Les thérapies orales peuvent être prises à domicile, bien que certaines nécessitent une courte hospitalisation. Si vous avez une perfusion, vous pouvez la recevoir dans une clinique de jour ou dans un hôpital. Les thérapies ciblées s'attachent à la cellule du lymphome et bloquent les signaux dont elle a besoin pour se développer et produire plus de cellules. Cela empêche le cancer de se développer et provoque la mort des cellules du lymphome.
Une greffe de cellules souches ou de moelle osseuse est effectuée pour remplacer votre moelle osseuse malade par de nouvelles cellules souches qui peuvent se transformer en nouvelles cellules sanguines saines. Les greffes de moelle osseuse ne sont généralement effectuées que pour les enfants atteints de LF, tandis que les greffes de cellules souches sont effectuées pour les enfants et les adultes.
Dans une greffe de moelle osseuse, les cellules souches sont prélevées directement de la moelle osseuse, alors que, comme dans le cas d'une greffe de cellules souches, les cellules souches sont prélevées du sang.
Les cellules souches peuvent être prélevées sur un donneur ou prélevées sur vous après une chimiothérapie.
Si les cellules souches proviennent d'un donneur, cela s'appelle une allogreffe de cellules souches.
Si vos propres cellules souches sont prélevées, on parle de greffe autologue de cellules souches.
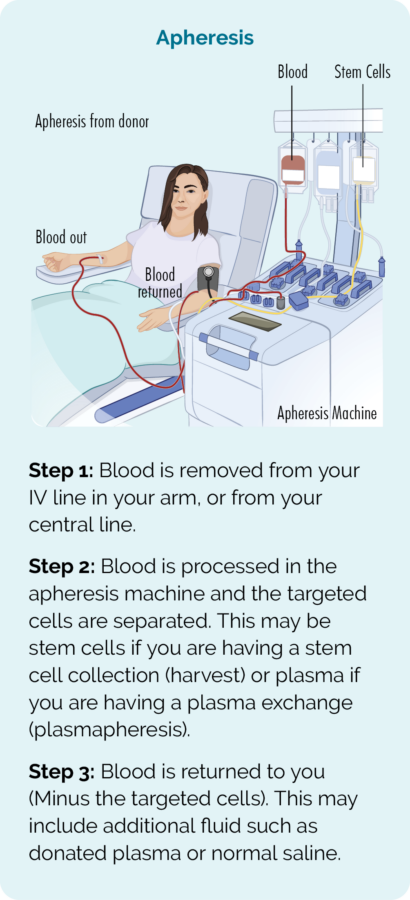
Les cellules souches sont collectées par une procédure appelée aphérèse. Vous (ou votre donneur) serez connecté à une machine d'aphérèse et votre sang sera prélevé, les cellules souches séparées et collectées dans une poche, puis le reste de votre sang vous sera restitué.
Avant la procédure, vous recevrez une chimiothérapie à haute dose ou une radiothérapie du corps entier pour tuer toutes vos cellules de lymphome. Cependant, ce traitement à haute dose tuera également toutes les cellules de votre moelle osseuse. Ainsi, les cellules souches collectées vous seront ensuite restituées (greffées). Cela se produit à peu près de la même manière que la transfusion sanguine est administrée, par un goutte-à-goutte dans votre veine.
La thérapie CAR T-cell est un traitement plus récent qui ne sera proposé que si vous avez déjà reçu au moins deux autres traitements pour votre LF.
Dans certains cas, vous pourrez peut-être accéder à la thérapie CAR T-cell en participant à un essai clinique.
La thérapie CAR T-cell implique une procédure initiale similaire à une greffe de cellules souches, où vos lymphocytes T sont retirés de votre sang lors d'une procédure d'aphérèse. Comme vous, les lymphocytes B, les lymphocytes T font partie de votre système immunitaire et travaillent avec vos lymphocytes B pour vous protéger contre les maladies et les affections.
Lorsque les cellules T sont retirées, elles sont envoyées à un laboratoire où elles sont remaniées. Cela se produit en joignant la cellule T à un antigène qui l'aide à reconnaître plus clairement le lymphome et à le combattre plus efficacement.
Chimère signifie avoir des parties d'origines différentes, de sorte que la jonction d'un antigène à la cellule T le rend chimérique.
Une fois que les lymphocytes T auront été modifiés, ils vous seront retournés pour commencer à combattre le lymphome.
Traitement de première intention - Début du traitement
Commencer la thérapie
La première fois que vous commencez un traitement, cela s'appelle un traitement de première intention. Une fois que vous avez terminé votre traitement de première ligne, vous n'aurez peut-être plus besoin de traitement pendant de nombreuses années. Certaines personnes ont besoin de plus de traitement immédiatement, et d'autres peuvent attendre des mois ou des années avant d'avoir besoin de plus de traitement.
Lorsque vous commencez un traitement, vous pouvez avoir plus d'un médicament. Cela peut inclure une chimiothérapie, un anticorps monoclonal ou une thérapie ciblée. Dans certains cas, vous pouvez également subir une radiothérapie ou une intervention chirurgicale, ou remplacer les médicaments.
Cycles de traitement
Lorsque vous aurez ces traitements, vous les aurez par cycles. Cela signifie que vous aurez le traitement, puis une pause, puis un autre cycle (cycle) de traitement. Pour la plupart des personnes atteintes de LF, la chimio-immunothérapie est efficace pour obtenir une rémission (aucun signe de cancer).
Lorsque l'ensemble de votre plan de traitement est élaboré, il s'appelle votre protocole de traitement. Certains endroits peuvent appeler cela un régime de traitement.
Votre médecin choisira le meilleur protocole de traitement pour vous en fonction des facteurs ci-dessous
- Le stade et le grade de votre FL.
- Tous les changements génétiques que vous avez.
- Votre âge et votre état de santé général.
- Autres maladies ou médicaments que vous prenez.
- Vos préférences après avoir discuté de vos options avec votre médecin.
Exemples de protocoles de chimio-immunothérapie que vous pouvez obtenir pour traiter le LF
- BR une combinaison de bendamustine et de rituximab (un MAB).
- BO ou GB- une combinaison de Bendamustine et d'Obinutuzumab (un MAB).
- RCHOP une combinaison de rituximab (un MAB) avec des médicaments de chimiothérapie cyclophosphamide, doxorubicine, vincristine et prednisolone. Ce protocole n'est utilisé pour traiter le LF que lorsqu'il est de grade supérieur, généralement de grade 3a et supérieur.
- O-CHOP une combinaison d'obinutuzumab, de cyclophosphamide, de vincristine, de doxorubicine et de prednisolone. Ce protocole n'est utilisé pour traiter le LF que lorsqu'il est de grade supérieur, généralement de grade 3a et supérieur.
Essais cliniques
Il existe de nombreux essais cliniques en Australie et dans le monde, cherchant des moyens d'améliorer le traitement des personnes atteintes de lymphome. Si vous souhaitez en savoir plus sur les essais cliniques, cliquez sur le bouton ci-dessous. Vous pouvez également parler à votre médecin spécialiste - votre hématologue ou votre oncologue des essais cliniques auxquels vous pourriez être éligible.
Thérapie d'entretien
Le traitement d'entretien est administré dans le but de vous maintenir en rémission plus longtemps, après votre traitement de première intention.
Rémission complète
De nombreuses personnes répondent très bien au traitement de première ligne et obtiennent une rémission complète. Cela signifie qu'à la fin de votre traitement, il ne reste plus de LF détectable dans votre corps. Cela peut être confirmé après un PET scan. Cependant, il est important de comprendre qu'une rémission complète n'est pas la même chose qu'une guérison. Avec une guérison, le lymphome a disparu et il est peu probable qu'il revienne.
Mais nous savons qu'avec les lymphomes indolents comme le FL, ils surviennent souvent après un certain temps. Cela peut prendre des mois ou des années après votre traitement, mais il est toujours probable que cela revienne. C'est ce qu'on appelle une rechute. Lorsque cela se produit, vous aurez peut-être besoin de plus de traitement, ou vous pouvez continuer à «regarder et attendre» s'il reste indolent sans aucun symptôme.
Rémission partielle
Pour certaines personnes, le traitement de première intention n'entraîne pas une rémission complète, mais plutôt une rémission partielle. Cela signifie que la majeure partie de la maladie a disparu, mais il en reste encore quelques signes dans votre corps. C'est toujours une bonne réponse, car rappelez-vous que le FL est un lymphome indolent qui ne peut pas être guéri. Mais si vous avez une réponse partielle, il peut se rendormir et vous n'aurez peut-être plus besoin de traitement actif, mais continuez à regarder et à attendre.
Que vous ayez une rémission complète ou partielle peut être vu sur votre PET scan de suivi.
Pour essayer de vous maintenir en rémission le plus longtemps possible, votre médecin peut vous proposer de suivre un traitement d'entretien pendant deux ans après votre traitement de première intention.
En quoi consiste le traitement d'entretien ?
Le traitement d'entretien est généralement administré une fois tous les 2 à 3 mois et est un anticorps monoclonal. Les anticorps monoclonaux utilisés en maintenance sont le rituximab ou l'obinutuzumab. Ces deux médicaments sont efficaces lorsque vous avez la protéine CD20 sur vos cellules de lymphome, ce qui est courant avec le LF.
Traitement de deuxième intention
Si votre LF récidive ou est réfractaire au traitement de première intention, vous pourriez avoir besoin d'un traitement de deuxième intention. Le LF réfractaire survient lorsque vous n'avez pas de rémission complète ou partielle de votre traitement de première intention.
Si vous avez moins de 70 ans, différentes combinaisons de médicaments peuvent vous être proposées, suivies d'une greffe de cellules souches. Cependant, les greffes de cellules souches ne conviennent pas à tout le monde. Votre médecin pourra vous en dire plus sur votre aptitude individuelle à ce type de traitement.
Si vous n'avez pas de greffe de cellules souches, d'autres protocoles de traitement peuvent vous être proposés.
Ces traitements sont utilisés pour vous remettre en rémission et contrôler votre lymphome à plus long terme.
Protocoles de traitement si vous subissez une greffe de cellules souches
RIZ
RICE est une chimiothérapie intense de doses fractionnées (broyées) ou perfusées (par un goutte-à-goutte) d'ifosfamide, de carboplatine et d'étoposide. Vous pouvez avoir cela si vous avez rechuté ou avant une greffe de cellules souches autologues. Vous devrez subir ce traitement à l'hôpital
R-PIB
Le R-GDP est une combinaison de gemcitabine, de dexaméthasone et de cisplatine. Vous pouvez avoir cela si vous avez rechuté ou avant une greffe de cellules souches autologues.
Protocoles de traitement si vous ne subissez pas de greffe de cellules souches
R-CHOP/O-CHOP
R-CHOP ou O-CHOP est une combinaison de rituximab ou d'obinutuzumab (un MAB) avec des médicaments chimio cyclophosphamide, doxorubicine, vincristine et prednisolone liés à eviQ.
R-CVP
R-CVP est une combinaison de rituximab, cyclophosphamide, vincristine et prednisolone. Vous pouvez avoir cela si vous êtes plus âgé avec d'autres problèmes de santé.
O-CVP
O-CVP est une combinaison d'obinutuzimab, de cyclophosphamide, de vincristine et de prednisolone. Vous pouvez avoir cela si vous êtes plus âgé avec d'autres problèmes de santé.
Radiation
La radiothérapie peut être utilisée lorsque votre LF récidive. Il est généralement effectué s'il rechute dans une zone locale et aide à contrôler votre FL et à minimiser certains symptômes que vous pourriez ressentir.
Traitement de troisième ligne
Dans certains cas, vous pourriez avoir besoin de plus de traitement après une deuxième ou même une troisième rechute. Le traitement de troisième ligne sera souvent similaire aux traitements ci-dessus.
Dans certains cas, si votre LF se « transforme » et commence à se comporter davantage comme un sous-type agressif de lymphome appelé lymphome diffus à grandes cellules B, vous pourriez être admissible à une thérapie CAR-T en tant que traitement de troisième ou de quatrième intention. Votre médecin vous fera savoir si votre LF commence à se transformer.
Lymphome transformé
Un lymphome transformé est un lymphome initialement diagnostiqué comme indolent (à croissance lente) mais qui est devenu (transformé en) un lymphome agressif (à croissance rapide).
La transformation de votre FL peut se produire si vous avez plus de changements génétiques dans vos cellules de lymphome au fil du temps, causant d'autres dommages. Cela peut se produire naturellement ou à la suite de certains traitements. Ces dommages supplémentaires aux gènes entraînent une croissance plus rapide des cellules.
Le risque de transformation est faible. La recherche montre qu'au cours des 10 à 15 années suivant le diagnostic, environ 2 à 3 personnes sur 100 atteintes de LF chaque année peuvent subir une transformation vers un sous-type plus agressif.
Le délai moyen entre le diagnostic et la transformation est de 3 à 6 ans.
Si vous avez une transformation du LF, il est probable qu'il se transforme en un sous-type de lymphome appelé lymphome diffus à grandes cellules B (DLBCL) ou, plus rarement, en lymphome de Burkitt. Vous aurez besoin d'un traitement de chimio-immunothérapie immédiatement.
Grâce aux progrès des traitements, les résultats du lymphome folliculaire transformé se sont considérablement améliorés ces dernières années.
Effets secondaires courants du traitement
Votre traitement contre le LF peut entraîner de nombreux effets secondaires différents. Avant de commencer votre traitement, votre médecin ou votre infirmier/ère doit vous expliquer tous les effets secondaires attendus que vous POURRIEZ ressentir. Vous ne les aurez peut-être pas tous, mais il est important de savoir à quoi faire attention et quand contacter votre médecin. Assurez-vous d'avoir les coordonnées de la personne à contacter si vous vous rétablissez au milieu de la nuit ou le week-end lorsque votre médecin n'est peut-être pas disponible.
L'un des effets secondaires les plus courants du traitement est la modification de votre formule sanguine. Vous trouverez ci-dessous un tableau qui décrit quelles cellules sanguines peuvent être affectées et comment cela peut vous affecter.
Cellules sanguines affectées par le traitement FL
Les globules blancs | des globules rouges | Plaquettes (aussi cellules sanguines) | |
Nom médical | Neutrophiles et lymphocytes | Érythrocytes | Les plaquettes |
Que font-ils? | Combattre les infections | Transporter de l'oxygène | Arrêtez de saigner |
Comment appelle-t-on une pénurie ? | Neutropénie et lymphopénie | Anémie | Thrombocytopénie |
Comment cela affectera-t-il mon corps? | Vous aurez plus d'infections et vous aurez peut-être de la difficulté à vous en débarrasser, même en prenant des antibiotiques. | Vous pouvez avoir la peau pâle, vous sentir fatigué, essoufflé, froid et étourdi | Vous pouvez avoir des ecchymoses facilement ou avoir des saignements qui ne s'arrêtent pas rapidement lorsque vous vous coupez |
Que fera mon équipe soignante pour résoudre ce problème ? | ● Retarder votre traitement contre le lymphome ● Vous donner des antibiotiques oraux ou intraveineux si vous avez une infection | ● Retarder votre traitement contre le lymphome ● Vous donner une transfusion sanguine de globules rouges si votre nombre de cellules est trop bas | ● Retarder votre traitement contre le lymphome ● Vous donner une transfusion de plaquettes si votre nombre de cellules est trop bas |
Autres effets secondaires courants du traitement du LF
Vous trouverez ci-dessous une liste d'autres effets secondaires courants des traitements FL. Il est important de noter qu'à présent, tous les traitements provoqueront ces symptômes, et vous devriez parler à votre médecin ou à votre infirmière des effets secondaires qui peuvent être causés par votre traitement individuel.
- Mal au ventre (nausées) et vomissements.
- Bouche endolorie (mucosite) et modification du goût des choses.
- Problèmes intestinaux tels que constipation ou diarrhée (caca dur ou liquide).
- Fatigue ou manque d'énergie qui ne s'améliore pas après un repos ou un sommeil (fatigue).
- Douleurs musculaires (myalgies) et articulaires (arthralgies).
- Perte et amincissement des cheveux (alopécie) – uniquement avec certains traitements.
- Trouble de l'esprit et difficulté à se souvenir des choses (cerveau chimio).
- Sensation modifiée dans vos mains et vos pieds, comme des picotements, des fourmillements ou des douleurs (neuropathie).
- Fertilité réduite ou ménopause précoce (changement de vie).
Soins de suite - Que se passe-t-il à la fin du traitement ?
Lorsque vous avez terminé le traitement, vous voudrez peut-être enfiler vos chaussures de danse, lever les bras et faire la fête comme ce gars (si vous en avez l'énergie), ou vous pouvez être rempli d'inquiétude et de stress à propos de ce qui vient ensuite.
Les deux sentiments sont communs et normaux. Il est également normal de se sentir dans un sens, à un moment donné, et dans l'autre sens l'instant d'après.
Vous n'êtes pas seul à la fin du traitement. Vous aurez toujours un contact régulier avec votre équipe de spécialistes et pourrez les appeler si vous avez des inquiétudes.
Vous serez toujours surveillé par une analyse de sang et un examen physique pour vérifier tout signe, rechute ou effet secondaire à long terme de votre traitement. Dans certains cas, vous pouvez subir un examen tel qu'une TEP ou une TDM, mais ce n'est souvent pas nécessaire si tous les autres tests sont normaux et que vous ne présentez aucun symptôme.
Pronostic
Le pronostic est le terme utilisé pour décrire le cheminement probable de votre maladie, comment elle réagira au traitement et comment vous vous en sortirez pendant et après le traitement.
De nombreux facteurs contribuent à votre pronostic et il n'est pas possible de donner une déclaration globale sur le pronostic. Cependant, le LF répond souvent très bien au traitement et de nombreux patients atteints de ce cancer peuvent avoir de longues rémissions, ce qui signifie qu'après le traitement, il n'y a aucun signe de LF dans votre corps.

Facteurs pouvant influer sur le pronostic
Certains facteurs pouvant avoir une incidence sur votre pronostic comprennent :
- Votre âge et votre état de santé général au moment du diagnostic.
- Comment vous répondez au traitement.
- Et si vous avez des mutations génétiques.
- Le sous-type de FL que vous avez.
Si vous souhaitez en savoir plus sur votre propre pronostic, parlez-en à votre spécialiste hématologue ou oncologue. Ils pourront vous expliquer vos facteurs de risque et votre pronostic.
Survie - vivre avec un lymphome folliculaire
Un mode de vie sain ou des changements de mode de vie positifs après le traitement peuvent être d'une grande aide pour votre rétablissement. Il y a beaucoup de choses que vous pouvez faire pour vous aider à bien vivre avec DLBCL.
De nombreuses personnes constatent qu'après un diagnostic de cancer ou un traitement, leurs objectifs et leurs priorités dans la vie changent. Apprendre à connaître votre « nouvelle normalité » peut prendre du temps et être frustrant. Les attentes de votre famille et de vos amis peuvent être différentes des vôtres. Vous pouvez vous sentir isolé, fatigué ou ressentir un certain nombre d'émotions différentes qui peuvent changer chaque jour.
Les principaux objectifs après le traitement pour votre DLBCL est de reprendre vie et :
- Soyez aussi actif que possible dans votre travail, votre famille et vos autres rôles dans la vie.
- Diminuer les effets secondaires et les symptômes du cancer et de son traitement.
- Identifiez et gérez tout effet secondaire tardif.
- Aide à rester aussi indépendant que possible.
- Améliorez votre qualité de vie et maintenez une bonne santé mentale.
Différents types de réadaptation en oncologie peuvent vous être recommandés. Cela pourrait signifier n'importe lequel d'un large éventail de prestations telles que :
- Physiothérapie, gestion de la douleur.
- Planification nutritionnelle et d'exercice.
- Conseils affectifs, professionnels et financiers.