Visão geral do linfoma de Hodgkin (LH)
O linfoma de Hodgkin é um câncer de sangue altamente tratável que foi diagnosticado pela primeira vez em um paciente na década de 1830, por um médico inglês chamado Thomas Hodgkin. Este diagnóstico foi feito depois que dois cientistas chamados Reed e Sternberg estudaram amostras de tecido de pessoas com linfoma de Hodgkin. Eles descobriram que todas as pessoas com LH tinham um tipo particular de célula anormal. Como Reed e Sternberg foram os primeiros a encontrar essa célula, eles a chamaram de Célula Reed-Sternberg.
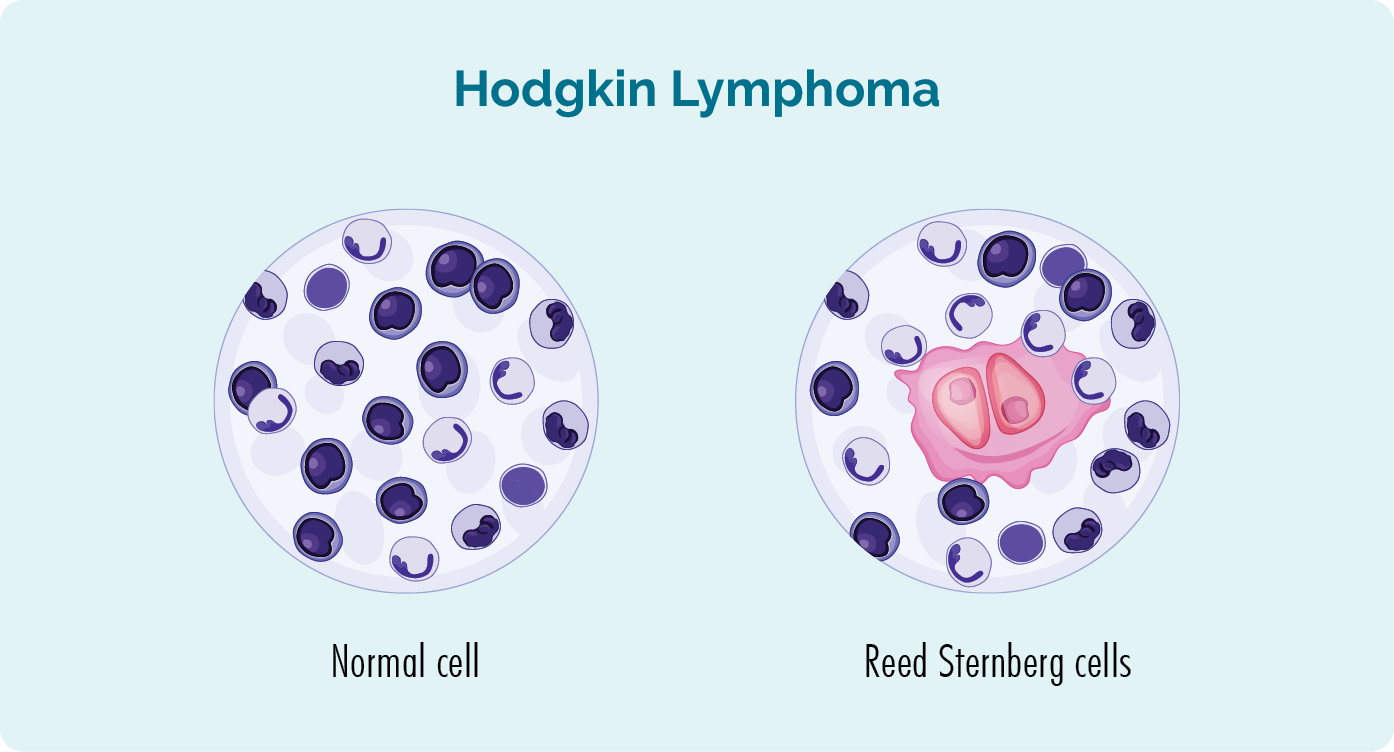
Sobre as células de Reed Sternberg e o linfoma de Hodgkin
- As células de Reed-Sternberg são linfócitos de células B maduras, malignas (cancerígenas) incomumente grandes.
- A presença de células de Reed-Sternberg ajuda os médicos a diagnosticar o linfoma de Hodgkin (LH) em vez do linfoma não-Hodgkin (NHL).
- Todos os linfomas descobertos após o linfoma de Hodgkin (que não possuem a célula de Reed-Sternberg) são chamados de linfoma não-Hodgkin.
Fatores de risco para o desenvolvimento de linfoma de Hodgkin (LH)
Não sabemos o que causa o linfoma de Hodgkin, mas acredita-se que diferentes fatores de risco estejam envolvidos. Alguns desses fatores de risco incluem se você tiver:
- Já teve o vírus Epstein Barr (EBV). O EBV causa mononucleose (também conhecida como “mono” ou febre glandular).
- Vírus da imunodeficiência humana (HIV).
- Certas doenças do seu sistema imunológico, como autoimune síndrome linfoproliferativa.
- Um sistema imunológico enfraquecido após um órgão / célula-tronco transplante. Ou, de certos medicamentos que você pode estar tomando.
- Um pai, irmão ou irmã com história pessoal de linfoma de Hodgkin.
É importante notar, porém, que nem todas as pessoas que têm esses fatores de risco desenvolverão LH, e algumas pessoas sem fatores de risco conhecidos ainda podem desenvolver LH.
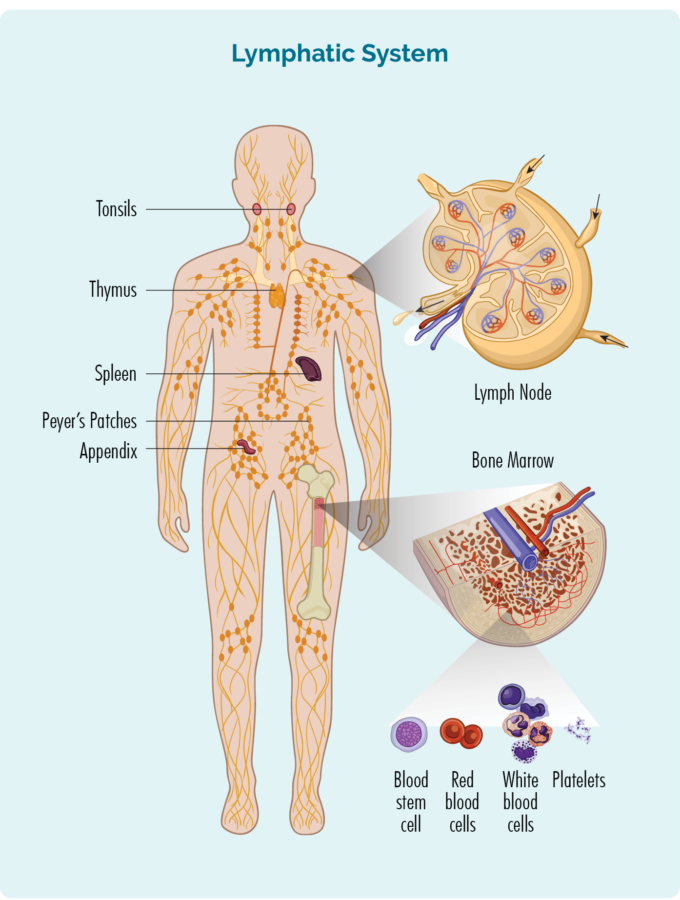
Para entender o LH, você precisa saber um pouco sobre seus linfócitos B-Cell (ou células B)
Células B:
- São um tipo de glóbulo branco.
- Lute contra infecções e doenças para mantê-lo saudável.
- Lembre-se de infecções que você teve no passado, então se você pegar a mesma infecção novamente, o sistema imunológico do seu corpo pode combatê-la de forma mais eficaz e rápida.
- São produzidos na medula óssea (a parte esponjosa no meio dos ossos), mas geralmente vivem no sistema linfático, inclusive no baço, timo e gânglios linfáticos.
- Pode viajar através do seu sistema linfático e sair para qualquer parte do seu corpo para combater infecções ou doenças.
O linfoma de Hodgkin se desenvolve quando algumas de suas células B se tornam cancerígenas
A HL se desenvolve quando algumas de suas células B se tornam cancerígenas. Eles crescem descontroladamente, são anormais e não morrem quando deveriam.
Quando você tem HL, as células B cancerosas:
- Não funcionará tão eficazmente para combater infecções e doenças.
- Tornam-se maiores do que deveriam e parecem diferentes de suas células B saudáveis.
- Pode fazer com que o linfoma se desenvolva e cresça em qualquer parte do corpo.
Subtipos de Linfoma de Hodgkin (LH)
O linfoma de Hodgkin foi previamente separado em 4 subtipos de linfoma de Hodgkin clássico e um subtipo separado chamado linfoma de Hodgkin predominante de linfócitos nodulares (NLLPH). No entanto, pesquisas adicionais descobriram que o NLPHL não possui as características do linfoma de Hodgkin e, portanto, agora foi renomeado como linfoma de células B predominantemente linfocitária nodular (NLPBCL). Para saber mais sobre NLPBCL, por favor Clique aqui.
Para saber mais sobre os subtipos de linfoma de Hodgkin clássico, continue nesta página.
Linfoma de Hodgkin Clássico (HLc)
O linfoma de Hodgkin clássico (cHL) é um linfoma de células B de crescimento rápido (agressivo). No entanto, o cHL geralmente responde muito bem ao tratamento padrão com quimioterapia. Quase 9 em cada 10 pessoas entram em remissão após o tratamento de primeira linha. Isso significa que não há nenhum sinal de linfoma em seu corpo. Os jovens, especialmente, respondem muito bem ao tratamento.
Existem quatro outros subtipos de cHL, tornando o cHL o subtipo mais comum de linfoma de Hodgkin. Suas amostras de biópsia fornecerão ao patologista as informações necessárias para que seu médico descubra qual subtipo você tem. O patologista examinará:
- Número e forma das células de Reed-Sternberg.
- Tamanho e mistura de linfócitos normais e anormais.
Independentemente de qual subtipo de cHL você tenha, provavelmente terá o mesmo tipo de tratamento. Se você conhece seu subtipo, clique no título abaixo para ver um instantâneo.
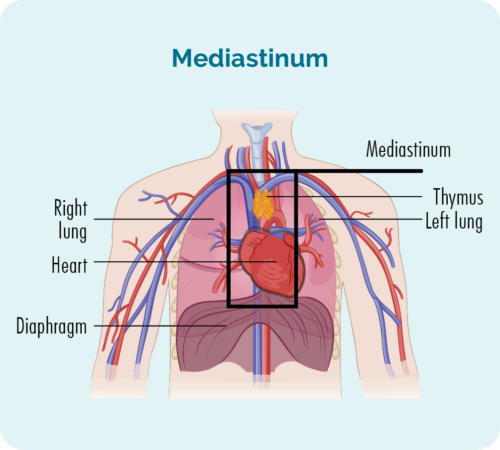
Linfoma de Hodgkin clássico de esclerose nodular (NScHL) é o subtipo mais comum. Cerca de 6-8 em cada 10 pessoas com cHL terão esse subtipo.
NScHL é nomeado por causa da aparência das células sob o microscópio. Muitas vezes, desenvolve-se profundamente no meio do peito (mediastino), mas também pode se desenvolver no baço, nos pulmões, nos ossos ou na medula óssea. Raramente pode se desenvolver em seu fígado.
Linfoma de Hodgkin clássico de celularidade mista (MC-cHL) é o segundo subtipo mais comum de cHL. É mais comum em homens do que em mulheres e afeta principalmente adultos mais velhos.
O MC-cHL geralmente se desenvolve nos gânglios linfáticos sob a pele, profundamente no tecido adiposo, mas também pode se desenvolver no baço, medula óssea, fígado e outros órgãos.
Linfoma de Hodgkin clássico rico em linfócitos (LR-cHL) é um subtipo raro de cHL. Ele tende a ser diagnosticado em um estágio mais precoce do que outros subtipos de cHL e em pessoas mais velhas.
Depois de fazer o tratamento, a maioria das pessoas ficará curada – o que significa que é improvável que o linfoma volte no futuro. Geralmente se desenvolve nos gânglios linfáticos do pescoço, logo abaixo da pele, profundamente no tecido adiposo.
Linfoma de Hodgkin clássico com depleção de linfócitos (cHL) é o subtipo mais raro de cHL com menos de 5 em 100 pessoas com esse subtipo. LD-cHL ocorre mais comumente em pacientes infectados com o Vírus da Imunodeficiência Humana (HIV) ou vírus Epstein Barr (EBV).
LD-cHL pode ocorrer em seu:
- medula óssea
- gânglios linfáticos profundos em seu abdômen (barriga)
- órgãos como o fígado, pâncreas, estômago e intestino.
Experiência do paciente com linfoma de Hodgkin
Às vezes, pode ajudar ouvir de alguém que passou pelo que você está passando. Nestes vídeos curtos, Briony compartilha sua história sobre viver e vencer o estágio 4 do linfoma de Hodgkin.
Clique nos links abaixo para ouvir a história dela.
Sintomas do Linfoma de Hodgkin
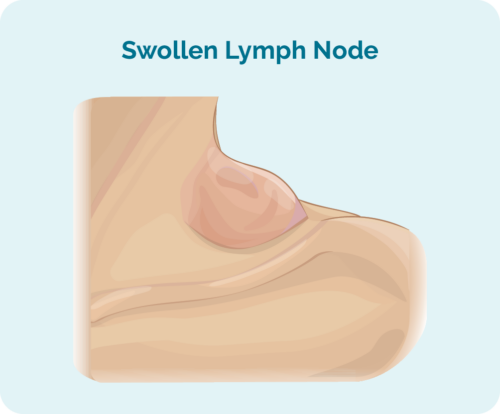
O primeiro sinal ou sintoma de LH pode ser um nódulo ou vários nódulos que continuam a crescer. Alguns nódulos podem ser sentidos porque estão mais próximos da pele, enquanto outros só podem ser encontrados quando você faz um exame.
Esses nódulos são gânglios linfáticos inchados, cheios de células B cancerígenas. Eles geralmente começam em uma parte do corpo, geralmente na cabeça, pescoço ou tórax e abdômen, e depois se espalham por todo o sistema linfático. Pode se espalhar para o baço, pulmões, fígado, ossos, medula óssea ou outros órgãos.
seu baço
Seu baço é um órgão que filtra o sangue e o mantém saudável, e é um dos principais órgãos linfáticos. Está no lado esquerdo da parte superior do abdome, sob os pulmões e perto do estômago (barriga). Se o seu HL se espalhar para o baço, pode ficar muito grande e pressionar o estômago, fazendo com que você se sinta cheio, mesmo que não tenha comido muito.
Outros sintomas
Você pode ter sintomas como náusea, diarréia ou constipação, dependendo de onde o linfoma está crescendo.
Outros sintomas, você pode obter incluem:
- Sentir-se anormalmente cansado (fadiga, não melhora depois de descansar ou dormir).
- Sentir falta de ar (se tiver gânglios linfáticos inchados no peito).
- Uma tosse (geralmente uma tosse seca, se você tiver gânglios linfáticos inchados no peito).
- Hematomas ou sangramento mais facilmente do que o normal (devido à baixa contagem de plaquetas).
- Comichão na pele.
- Sangue nas fezes (isso pode acontecer se você tiver HL no estômago ou nos intestinos).
- Infecções que não desaparecem ou continuam voltando (recorrentes).
- B-sintomas.
Sintomas B
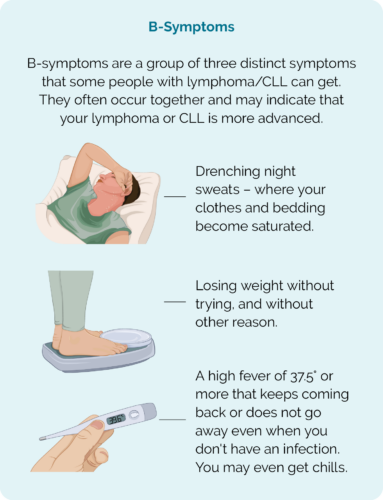
Nota importante – Quando contactar o seu médico
É importante observar que muitos dos sinais e sintomas do LH podem estar relacionados a outras causas além do câncer. Por exemplo, gânglios linfáticos inchados também podem acontecer se você tiver uma infecção. Normalmente, porém, se você tiver uma infecção, os sintomas melhorarão e os gânglios linfáticos voltarão ao tamanho normal em algumas semanas.
Com o linfoma, esses sintomas não desaparecem. Podem até piorar. Deve contactar o seu médico se tiver:
- Gânglios linfáticos inchados que não desaparecem ou se forem maiores do que o esperado para uma infecção.
- Falta de ar sem motivo.
- Mais cansado do que o normal e não melhora com descanso ou sono.
- Sangramento ou hematomas incomuns (incluindo no cocô, nariz ou gengivas).
- Coceira mais do que o normal.
- Uma nova tosse seca.
- B-sintomas.
Como o linfoma de Hodgkin é diagnosticado
Seu médico pode suspeitar que você tem linfoma quando recebe os resultados de seus exames de sangue, raios-X ou outros resultados de exames. Eles também podem notar um nódulo se fizerem um exame físico. Mas para diagnosticar HL, você precisará de uma biópsia. A biópsia é um procedimento para remover parte ou a totalidade de um linfonodo afetado ou medula óssea. A biópsia é então verificada por patologistas em laboratório, para verificar se há alterações que ajudem o médico a diagnosticar o LH.
Pode ser complicado diagnosticar o subtipo exato de LH que você possui, portanto, pode ser necessário fazer mais de uma biópsia. Seu médico é capaz de diagnosticar qual subtipo você tem observando seu sangue e todas as biópsias sob um microscópio, ou a partir do relatório que eles obtêm da patologia. Se você ainda não sabe, pergunte ao seu médico qual subtipo você tem.
Você pode receber anestesia local ou geral quando fizer a biópsia. Isso dependerá de qual parte do seu corpo a biópsia é feita.
Biópsias
Para diagnosticar HL, você precisará de biópsias de seus gânglios linfáticos inchados e sua medula óssea. Uma biópsia é quando um pequeno pedaço de tecido é removido e examinado em laboratório sob um microscópio. O patologista então observará o caminho e a rapidez com que suas células estão crescendo.
Existem diferentes maneiras de obter a melhor biópsia. Seu médico poderá discutir o melhor tipo para sua situação. Algumas das biópsias mais comuns incluem:
Biópsia de linfonodo excisional
Este tipo de biópsia remove um linfonodo inteiro. Se o seu linfonodo estiver próximo à sua pele e for facilmente palpável, você provavelmente terá um anestésico local para anestesiar a área. Em seguida, seu médico fará um corte (também chamado de incisão) em sua pele próximo ou acima do linfonodo. Seu linfonodo será removido através da incisão. Você pode ter pontos após este procedimento e um pouco de curativo por cima.
Se o linfonodo for muito profundo para o médico sentir, pode ser necessário fazer a biópsia excisional em uma sala de cirurgia de hospital. Você pode receber uma anestesia geral – que é um medicamento para colocá-lo para dormir enquanto o linfonodo é removido. Após a biópsia, você terá uma pequena ferida e pode ter pontos com um pouco de curativo por cima.
O seu médico ou enfermeira lhe dirá como cuidar da ferida e quando eles querem vê-lo novamente para remover os pontos.
Core ou biópsia por agulha fina
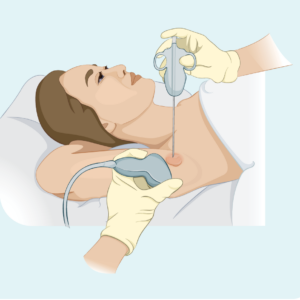
Este tipo de biópsia coleta apenas uma amostra do linfonodo afetado – não remove todo o linfonodo. Seu médico usará uma agulha ou outro dispositivo especial para coletar a amostra. Você geralmente terá um anestésico local. Se o linfonodo for muito profundo para o seu médico ver e sentir, você pode fazer a biópsia no departamento de radiologia. Isso é útil para biópsias mais profundas porque o radiologista pode usar um ultrassom ou raio-X para ver o linfonodo e garantir que a agulha seja colocada no local certo.
Uma biópsia por agulha grossa fornece uma amostra de biópsia maior do que uma biópsia por agulha fina.
Estadiamento e classificação do linfoma de Hodgkin
O estadiamento e a graduação são maneiras pelas quais seu médico pode explicar quanto do seu corpo é afetado pelo linfoma e como as células do linfoma estão crescendo.
Como as células do linfoma podem viajar para qualquer parte do seu corpo, se você tiver LH, seu médico irá organizar mais testes para verificar se está em qualquer outro lugar. Esses testes são chamados de “estadiamento” e podem incluir:
Os exames de sangue
Exames de sangue podem ser feitos para verificar uma variedade de coisas, incluindo hemograma, funções hepáticas e renais e a capacidade do corpo de coagular o sangue.
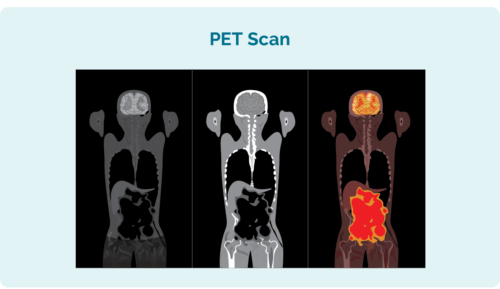
Tomografia por emissão de pósitrons (PET)
Uma PET scan é uma varredura de corpo inteiro para ver onde o linfoma está crescendo. Você receberá uma injeção antes do exame com uma solução que as células do linfoma absorvem. Isso faz com que as células do linfoma se acendam no exame de PET.
Tomografia computadorizada (TC)
Tomografia computadorizada dar uma imagem mais detalhada do que os raios-X regulares e se concentra em uma área localizada, como o peito ou abdômen
Punção lombar
Punções lombares são usados para verificar se você tem linfoma no cérebro ou na medula espinhal. Seu médico usará uma agulha para coletar uma amostra de fluido perto de sua coluna.
Testes citogenéticos
Testes citogenéticos Esta é a verificação de alterações genéticas (também chamadas de mutações ou variações) que podem estar envolvidas em sua doença.
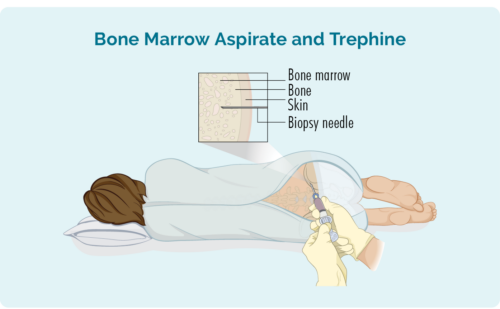
Biópsia da medula óssea
A biópsia da medula óssea é feito para verificar se você tem células de linfoma em sua medula óssea, onde suas células sanguíneas são produzidas. O seu médico usará uma agulha para colher uma amostra de medula do meio do seu osso – geralmente do quadril, mas às vezes a amostra pode ser retirada de um osso diferente. Isso será feito com anestesia local.
Mais informações sobre exames, diagnóstico e estadiamento podem ser encontradas clicando no botão abaixo.
Estadiamento do Linfoma de Hodgkin
O que significa encenação?
Depois de ter sido diagnosticado, seu médico examinará todos os resultados de seus testes para descobrir em que estágio seu linfoma de Hodgkin está. O estadiamento informa ao médico quanto linfoma existe em seu corpo, quantas áreas do seu corpo possuem células B cancerígenas e como seu corpo está lidando com a doença.
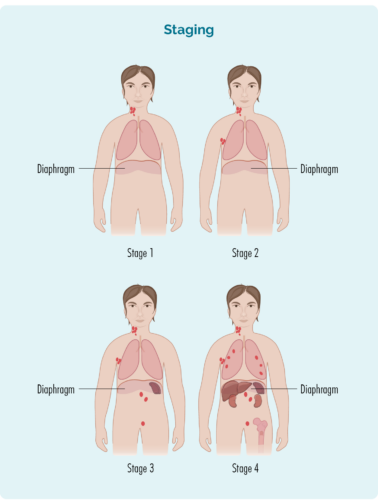
O estágio é baseado em:
- O número e a localização dos gânglios linfáticos afetados.
- Localização dos gânglios linfáticos afetados – estão acima, abaixo ou em ambos os lados do diafragma.
- Se a doença se espalhou para a medula óssea ou para outros órgãos, como fígado, pulmões, ossos ou pele.
Quatro estágios do linfoma de Hodgkin (LH)
Os quatro estágios do HL incluem:
- O estágio 1 e o estágio 2 são chamados de 'estágio inicial/limitado' (envolvendo uma área limitada do corpo).
- O estágio 3 e o estágio 4 são chamados de 'estágio avançado' (mais difundido).
- Ao contrário de outros tipos de câncer, você ainda pode entrar em remissão ou ser curado do LH em estágio avançado (3 ou 4).
estágio 1 | uma área de linfonodo é afetada, acima ou abaixo do diafragma. |
estágio 2 | duas ou mais áreas de linfonodos são afetadas no mesmo lado do diafragma. |
estágio 3 | pelo menos uma área de linfonodo acima e pelo menos uma área de linfonodo abaixo do diafragma são afetadas. |
estágio 4 | o linfoma está em vários gânglios linfáticos e se espalhou para outras partes do corpo (por exemplo, ossos, pulmões, fígado). |
Outros critérios de preparação
Além do número usado para descrever seu estágio, há outras coisas que seu médico considerará ao escolher as melhores opções para tratá-lo. Eles analisarão como o linfoma está afetando seu corpo e quais sintomas você está apresentando. Como resultado dessas descobertas, além do número que você tem para o seu estágio, você também pode ter uma carta. Por favor, veja a tabela abaixo para ver o que as letras significam.
Carta | Significado | Importância |
A ou B |
|
|
E & X |
|
|
S |
|
|
Ouça diretamente de um especialista em linfoma sobre estadiamento do linfoma
O grau do seu linfoma de Hodgkin é a aparência de suas células sob um microscópio e a rapidez com que crescem e produzem novas células cancerígenas. As notas são Grades 1-4 (baixo, intermediário, alto).
- G1 – grau baixo – suas células parecem quase normais e crescem e se espalham lentamente.
- G2 – grau intermediário – suas células estão começando a parecer diferentes, mas existem algumas células normais e elas crescem e se espalham em uma taxa moderada.
- G3 – alto grau – suas células parecem bastante diferentes com algumas células normais e crescem e se espalham mais rapidamente.
- G4 – alto grau – suas células parecem mais diferentes do normal e crescem e se espalham mais rapidamente.
Outros fatores de classificação
O HL pode ser visto como 'favorável' ou 'desfavorável' dependendo dos fatores de risco baixo, intermediário ou alto que você pode ou não ter. Esses fatores de risco podem influenciar o tipo de tratamento que lhe é oferecido e como você responde ao tratamento. Isso é chamado de terapia 'Adaptada ao risco'.
Todas essas informações fornecem ao seu médico uma boa imagem para ajudar a decidir o melhor tipo de tratamento para você.
Simplificando - encenação olha para onde seu linfoma de Hodgkin está crescendo e a classificação analisa como seu linfoma de Hodgkin está crescendo.
Compreendendo a genética do seu linfoma
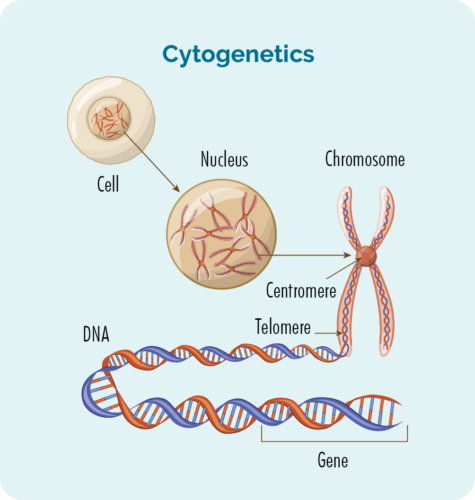
Os testes citogenéticos procurarão alterações em seus cromossomos ou genes. Normalmente temos 23 pares de cromossomos, e eles são numerados de acordo com seu tamanho. Se você tem HL, seus cromossomos podem parecer um pouco diferentes.
O que são genes e cromossomos
Cada célula que compõe nosso corpo possui um núcleo, e dentro do núcleo estão os 23 pares de cromossomos.
Cada cromossomo é feito de longos filamentos de DNA (ácido desoxirribonucléico) que contém nossos genes.
Nossos genes fornecem o código necessário para produzir todas as células e proteínas em nosso corpo e dizem a eles como se comportar ou agir.
Se houver uma mutação nesses cromossomos ou genes, suas proteínas e células não funcionarão adequadamente.
Os linfócitos podem se tornar células de linfoma devido a alterações genéticas (chamadas mutações ou variações) dentro das células. A biópsia do seu linfoma pode ser examinada por um patologista especializado para verificar se você tem alguma mutação genética.
Como são as mutações HL
A pesquisa encontrou diferentes anormalidades genéticas que podem resultar em certas proteínas crescendo na superfície das células HL. Essas proteínas podem ajudar o linfoma a se esconder do sistema imunológico ou fazer o câncer crescer descontroladamente.
- algumas células do linfoma de Hodgkin podem parecer um pouco diferentes por terem muita (superexpressão) de uma proteína chamada CD30 na parte externa da superfície celular
- se você tem linfoma de Hodgkin predominante de linfócitos nodulares (NLPH), você pode superexpressar uma proteína chamada CD20 da superfície externa de suas células
- algumas células do linfoma de Hodgkin podem ter um “ponto de controle imunológico” chamado PD-L1 ou PD-L2 na superfície da célula. Esses pontos de controle imunológico ajudam o linfoma a se esconder do seu sistema imunológico, para que ele não possa encontrar e matar o linfoma como faria normalmente.
Essas alterações são importantes porque podem afetar o tipo de medicamento que você recebe.
Como suas mutações podem afetar o tratamento que você recebe
Alguns linfomas de Hodgkin podem ser tratados com um anticorpo monoclonal (MAB), mas somente se suas células HL superexpressarem certos marcadores de proteínas. Se as células do linfoma de Hodgkin superexpressam:
- CD30 pode ser oferecido a você um MAB chamado brentuximab vedotin, que tem como alvo específico o CD30.
- CD20 pode ser oferecido a você um MAB chamado rituximabe, que tem como alvo específico o CD20. O CD20 não é encontrado nas células cancerígenas do linfoma de Hodgkin clássico, mas pode ser encontrado nas células do linfoma de Hodgkin predominantemente linfocitário nodular (e linfomas não-Hodgkin).
- O checkpoint imunológico PD-L1 ou PD-L2 pode ser oferecido a você um MAB chamado pembrolizumab, que visa especificamente o checkpoint imunológico, tornando o linfoma mais visível para o seu sistema imunológico.
Tratamento para Linfoma de Hodgkin
Existem muitos tratamentos diferentes disponíveis para o linfoma de Hodgkin. O melhor tratamento para você dependerá de muitos fatores, incluindo sua idade, sua saúde geral e o estágio e grau de seu linfoma. O seu médico irá também considerar quaisquer outras doenças que possa ter e os tratamentos que está a fazer para elas.
Antes de iniciar o tratamento, você fará mais testes chamados “Testes de linha de base”. Esses testes são feitos para garantir que você esteja bem o suficiente para tolerar o tratamento e para o seu médico consultar durante o tratamento para garantir que o tratamento não esteja causando muitos danos aos seus órgãos. Os testes que você fará dependerão do tipo de tratamento que você fará.
Se você já fez tratamento para o seu linfoma no passado, seu médico irá considerar o quão bem ele funcionou para você, e quão ruins foram os efeitos colaterais para você. Seu médico poderá oferecer as melhores opções de tratamento para você com base em suas circunstâncias individuais. Se você não tem certeza de por que o médico tomou as decisões que tomou, certifique-se de pedir que ele explique a você – eles estão lá para ajudá-lo.
Você pode receber um ou mais dos tipos de tratamento abaixo.
Cuidados de suporte são dados a pacientes e familiares que enfrentam doenças graves. Os cuidados de suporte podem ajudar os pacientes a ter menos sintomas e, na verdade, melhorar mais rapidamente, prestando atenção a esses aspectos de seus cuidados.
Os tratamentos para LH podem afetar as células sanguíneas boas, o que pode fazer com que você não tenha células sanguíneas saudáveis suficientes para mantê-lo bem. Como resultado, pode ser oferecida uma transfusão de concentrado de glóbulos vermelhos ou plaquetas para melhorar seus níveis dessas células sanguíneas. Se os seus glóbulos brancos estiverem muito baixos - ou se espera que fiquem muito baixos, pode ser oferecida uma injeção que vai para a sua barriga, o que ajuda a estimular a medula óssea a produzir mais dessas células. Você também pode precisar de antibióticos se contrair uma infecção enquanto seus glóbulos brancos estiverem muito baixos, para ajudá-lo a combater qualquer infecção.
Os cuidados de suporte também podem incluir consultar diferentes especialistas com experiência em outras áreas de sua saúde ou planejar cuidados futuros, como ajudá-lo a criar um Plano de Cuidados Avançado para delinear seus desejos para seus cuidados de saúde no futuro. Se você tiver sintomas ou efeitos colaterais que não estão melhorando, pode ser oferecida uma consulta com a equipe de cuidados paliativos, que são especialistas no tratamento de sintomas difíceis de tratar, como dor e náusea, que não melhoram com os tratamentos padrão. Essas coisas fazem parte do tratamento multidisciplinar do linfoma.
A radioterapia é um tratamento contra o câncer que utiliza altas doses de radiação para matar as células do linfoma e encolher os tumores. Antes de receber radiação, você terá uma sessão de planejamento. Esta sessão é importante para os radioterapeutas planejarem como direcionar a radiação para o linfoma e evitar danos às células saudáveis. A radioterapia geralmente dura entre 2-4 semanas. Durante esse período, você precisará ir ao centro de radiação todos os dias (de segunda a sexta) para tratamento.
*Se você mora longe do centro de radiação e precisa de ajuda com um lugar para ficar durante o tratamento, fale com seu médico ou enfermeira sobre a ajuda disponível para você. Você também pode entrar em contato com o Cancer Council ou Leukemia Foundation em seu estado e ver se eles podem ajudar com um lugar para ficar.
Você pode tomar esses medicamentos na forma de comprimido e/ou ser administrado por gotejamento (infusão) na veia (na corrente sanguínea) em uma clínica de câncer ou hospital. Vários medicamentos quimioterápicos diferentes podem ser combinados com um medicamento imunoterápico. A quimioterapia mata células de crescimento rápido, então também pode afetar algumas de suas células boas que crescem rapidamente, causando efeitos colaterais.
Você pode receber uma infusão de MAB em uma clínica de câncer ou hospital. Os MABs se ligam à célula do linfoma e atraem outras doenças, combatendo os glóbulos brancos e as proteínas para o câncer, de modo que seu próprio sistema imunológico possa combater o LH.
O MABS só funcionará se você tiver proteínas ou marcadores específicos nas células do linfoma.
Os inibidores do ponto de verificação imunológico (ICIs) são um tipo mais novo de anticorpo monoclonal (MAB) e funcionam de maneira um pouco diferente de outros MABS.
Os ICIs funcionam quando suas células tumorais desenvolvem “pontos de controle imunológico” nelas, que geralmente são encontrados apenas em células saudáveis. O ponto de verificação imuen diz ao seu sistema imunológico que a célula é saudável e normal, então seu sistema imunológico a deixa em paz.
Os ICIs funcionam bloqueando o ponto de controle imunológico para que as células do linfoma não possam mais fingir ser células normais e saudáveis. Isso permite que seu próprio sistema imunológico os reconheça como cancerígenos e inicie um ataque contra eles.
Quimioterapia combinada com um MAB (por exemplo, rituximab).
Você pode tomá-los como um comprimido ou infusão na veia. As terapias orais podem ser realizadas em casa, embora algumas exijam uma curta internação hospitalar. Se você receber uma infusão, poderá tomá-la em uma clínica diurna ou em um hospital. As terapias direcionadas se ligam à célula do linfoma e bloqueiam os sinais de que ela precisa para crescer e produzir mais células. Isso impede o crescimento do câncer e faz com que as células do linfoma morram.
Um transplante de células-tronco ou medula óssea é feito para substituir a medula óssea doente por novas células-tronco que podem se transformar em novas células sanguíneas saudáveis. Os transplantes de medula óssea geralmente são feitos apenas para crianças com LH, enquanto os transplantes de células-tronco são feitos para crianças e adultos.
Em um transplante de medula óssea, as células-tronco são removidas diretamente da medula óssea, onde, como no transplante de células-tronco, as células-tronco são removidas do sangue.
As células-tronco podem ser removidas de um doador ou coletadas de você após a quimioterapia.
Se as células-tronco vierem de um doador, isso é chamado de transplante alogênico de células-tronco.
Se suas próprias células-tronco forem coletadas, isso é chamado de transplante autólogo de células-tronco.
As células-tronco são coletadas por meio de um procedimento chamado aférese. Você (ou seu doador) será conectado a uma máquina de aférese e seu sangue será removido, as células-tronco separadas e coletadas em uma bolsa e, em seguida, o restante do sangue será devolvido a você.
Antes do procedimento, você receberá altas doses de quimioterapia ou radioterapia de corpo inteiro para matar todas as células do linfoma. No entanto, este tratamento de alta dose também matará todas as células da sua medula óssea. Portanto, as células-tronco coletadas serão devolvidas a você (transplantadas). Isso acontece da mesma forma que a transfusão de sangue, por meio de um gotejamento em sua veia.

Iniciando tratamento
Pode ser difícil saber que perguntas fazer ao iniciar o tratamento. Se você não sabe, o que não sabe, como pode saber o que perguntar?
Ter as informações certas pode ajudá-lo a se sentir mais confiante e saber o que esperar. Também pode ajudá-lo a planejar com antecedência o que você pode precisar.
Reunimos uma lista de perguntas que você pode achar útil. Claro, a situação de cada pessoa é única, então essas perguntas não cobrem tudo, mas dão um bom começo.
Clique no link abaixo para baixar um PDF imprimível de perguntas para o seu médico.
Clique aqui para baixar perguntas para perguntar ao seu médico
A primeira vez que você inicia o tratamento é chamado de tratamento de primeira linha. Depois de terminar o tratamento de primeira linha, você pode não precisar de tratamento novamente, mas algumas pessoas podem precisar de mais tratamento imediatamente e outras podem passar muitos meses ou anos sem tratamento, antes de precisar de mais tratamento.
Tratamento de primeira linha do linfoma de Hodgkin clássico
O tipo de tratamento que você terá dependerá de:
- o tipo de linfoma de Hodgkin que você tem
- o estágio e o grau do seu linfoma
- sua idade e saúde geral
- quaisquer outras doenças que você tenha ou medicamentos que esteja tomando
- sua preferência depois de conversar com seu médico sobre suas opções.
Alguns dos tratamentos mais comuns que você pode precisar ao iniciar o tratamento são descritos abaixo.
Tratamento por radiação
A radiação pode ser administrada com quimioterapia ou isoladamente.
Quimioterapia
Se você precisar iniciar o tratamento, pode ter mais de um medicamento e pode incluir vários tipos diferentes de quimioterapia, um anticorpo monoclonal ou um inibidor do ponto de controle imunológico. Quando você fizer esses tratamentos, você os fará em ciclos. Isso significa que você fará o tratamento, depois uma pausa e outra rodada (ciclo) de tratamento.
ABVD
ABVD é um protocolo de tratamento comum usado para pessoas com LH. É uma combinação de medicamentos quimioterápicos chamados doxorrubicina, bleomicina, vinblastina e dacarbazina.
BEACOPP escalado
O BEACOPP escalonado é outro protocolo usado para algumas pessoas com PA. É uma combinação de medicamentos quimioterápicos chamados bleomicina, etoposido, doxorrubicina, ciclofosfamida, vincristina e procarbazina. Você também receberá um medicamento esteróide chamado prednisolona. Você não receberá todos esses medicamentos em um dia, mas os tomará em 8 dias. Você terá o esteróide por 2 semanas, depois uma pausa e iniciará o próximo ciclo.
BrECADD
BrECADD pode ser usado se você tiver linfoma de Hodgkin em estágio avançado. Tem mostrado resultados muito bons, com muitas pessoas sendo curadas ou entrando em remissão a longo prazo. O protocolo inclui quimioterapia e um anticorpo monoclonal conjugado chamado Brentuximabe vedotina. A vedotina é uma substância química ligada ao anticorpo brentuximab e é tóxica para as células do linfoma.
Os medicamentos quimioterápicos neste protocolo incluem etoposido, ciclofosfamida, doxorrubicina e dacarbazina. Você também terá um esteroide chamado dexametasona.
Cuidado
Se você faz um tratamento com bleomicina, pode ser recomendado que você não tenha oxigênio de alto fluxo no futuro. O oxigênio de alto fluxo causou cicatrizes nos pulmões de algumas pessoas que receberam bleomicina.
Se você precisar de ajuda para respirar no futuro, ainda poderá receber tratamento com ar medicinal ou outras alternativas. Em alguns casos, seu médico ainda pode oferecer oxigênio de alto fluxo se os benefícios superarem os riscos. No entanto, recomendamos que se você já fez tratamento com bleomicina, informe todos os seus médicos e enfermeiras.
Alguns hospitais podem dar a você uma faixa vermelha com o nome e colocar oxigênio como uma alergia. É importante saber que isso não é uma alergia, mas um lembrete para não administrar oxigênio por meio de máscara ou sondas nasais.
Ensaios clínicos
Sempre há muitos estudos clínicos acontecendo e, se você atender aos critérios necessários, poderá participar de um estudo clínico. Pergunte ao seu médico sobre isso. Se desejar obter mais informações sobre ensaios clínicos, consulte nosso Entendendo a página da Web sobre ensaios clínicos aqui
Tratamento de segunda linha
Muitas pessoas são curadas com o tratamento de primeira linha, mas para alguns, o tratamento de primeira linha pode não funcionar tão bem quanto o esperado. Isso é chamado de doença 'refratária'. Outros podem ter um bom resultado com o tratamento de primeira linha, mas depois de meses ou anos, o PA pode voltar. Isso é chamado de 'recaída'. Se você tem LH refratário ou recidivante, pode precisar de tratamento novamente. Isso é chamado de tratamento de segunda linha. Se você precisar de tratamento de segunda linha, pode ser necessário fazer testes de estadiamento novamente, assim como fez antes de iniciar o tratamento pela primeira vez.
Tipos de tratamento de segunda linha
O tratamento de segunda linha pode incluir:
- Quimioterapia de alta dose e, em seguida, um transplante de células-tronco
- Diferentes tipos de quimioterapia (como IGEV – prednisolona, vinorelbina, gencitabina, ifosfamida, com mesna e pegfilgrastim)
- Um anticorpo monoclonal ou inibidor do checkpoint imunológico (como brentuximabe vedotina ou pembrolizumabe)
- Radioterapia
- Ou você também pode ser elegível para um ensaio clínico – pergunte ao seu médico sobre isso.
Em alguns casos muito raros, quando o linfoma de Hodgkin volta, pode ter mudado sua aparência. Alguns linfomas de Hodgkin, quando recidivam, podem se desenvolver com a proteína CD20 na superfície da célula, mesmo que você não tenha superexpressado o CD20 quando foi diagnosticado pela primeira vez. Nesse caso, o tratamento pode mudar um pouco, pois o linfoma de Hodgkin começa a se parecer um pouco mais com o linfoma não-Hodgkin. Mas, novamente, isso é muito raro e, se acontecer com você, seu médico poderá conversar com você sobre a melhor maneira de tratá-lo.
Terapia de terceira linha
Para algumas pessoas, pode ser necessária uma terceira e até quarta linha de tratamento. Isso pode incluir uma combinação dos tratamentos acima. Seu médico poderá conversar com você sobre as melhores opções para sua situação individual.
Mais informações sobre diferentes protocolos de tratamento podem ser visualizadas em eviQ aqui.
TESTES CLÍNICOS
Os ensaios clínicos são um processo importante para encontrar novos medicamentos ou combinações de medicamentos para melhorar o tratamento de pessoas com linfoma de Hodgkin no futuro. Eles também podem oferecer a você a chance de experimentar um novo medicamento, combinação de medicamentos ou outros tratamentos que você não conseguiria fora do estudo. Alguns ensaios clínicos para linfoma de Hodgkin estão analisando a terapia com células CAR-T, para ver se isso pode ser eficaz para pessoas com LH.
O tratamento para LH pode deixar efeitos colaterais duradouros ou condições crônicas de saúde meses a anos após o tratamento. Outros objetivos de alguns ensaios clínicos são observar como podemos reduzir esses efeitos tardios e outros efeitos colaterais contínuos do tratamento.
Se você estiver interessado em participar de um ensaio clínico, pergunte ao seu médico para quais ensaios clínicos você é elegível. Você também pode ler nosso folheto informativo 'Entendendo Ensaios Clínicos', que também lista os sites que você pode visitar para encontrar um ensaio clínico. Clique SUA PARTICIPAÇÃO FAZ A DIFERENÇA para acessar nosso folheto informativo.
Efeitos colaterais comuns do tratamento
Existem muitos efeitos colaterais diferentes que você pode obter com o tratamento para LH. Antes de iniciar o seu tratamento, o seu médico ou enfermeiro deve explicar todos os efeitos secundários esperados que PODE sentir. Você pode não ter todos eles, mas é importante saber o que procurar e quando entrar em contato com seu médico. Certifique-se de ter os detalhes de contato de quem você deve contatar se ficar bem no meio da noite ou no fim de semana, quando seu médico pode não estar disponível.
Um dos efeitos colaterais mais comuns do tratamento são as alterações nas contagens sanguíneas. Abaixo está uma tabela que descreve quais células sanguíneas podem ser afetadas e como isso pode afetá-lo.
Células sanguíneas afetadas pelo tratamento de LH
Os glóbulos brancos | glóbulos vermelhos | Plaquetas (também células sanguíneas) | |
Nome Médico | Neutrófilos e Linfócitos | Eritrócitos | Plaquetas |
O que eles fazem? | Combater a Infecção | Transportar oxigênio | Parar o sangramento |
Como se chama escassez? | Neutropenia e linfopenia | Anemia | Trombocitopenia |
Como isso afetará meu corpo? | Você terá mais infecções e poderá ter dificuldade em se livrar delas, mesmo tomando antibióticos. | Você pode ter pele pálida, sentir cansaço, falta de ar, frio e tontura. | Você pode se machucar facilmente ou ter sangramento que não para rapidamente quando você tem um corte. |
O que minha equipe de tratamento fará para corrigir isso? | Atrase o tratamento do linfoma. Pode dar-lhe uma injeção na barriga com um medicamento que estimula a medula óssea a produzir novos glóbulos brancos. Dê-lhe antibióticos orais ou intravenosos se tiver uma infecção. | Atrase o tratamento do linfoma. Dar-lhe uma transfusão de sangue de glóbulos vermelhos se a sua contagem de células for muito baixa. | Atrase o tratamento do linfoma. Dar-lhe uma transfusão de plaquetas se a sua contagem de células for muito baixa. |
Outros efeitos colaterais comuns do tratamento para LH
Abaixo está uma lista de alguns outros efeitos colaterais comuns dos tratamentos de LH. É importante observar que agora todos os tratamentos causarão esses sintomas, e você deve conversar com seu médico ou enfermeiro sobre quais efeitos colaterais podem ser causados por seu tratamento individual.
- Sentir-se mal do estômago (náuseas) e vómitos.
- Dor na boca (mucosite) e alteração no sabor das coisas.
- Problemas intestinais, como constipação ou diarreia (cocô duro ou aguado).
- Cansaço ou falta de energia que não melhora após um descanso ou sono (fadiga).
- Dores musculares (mialgia) e articulares (artralgia).
- Perda de cabelo e afinamento (alopecia) – apenas com alguns tratamentos.
- Embaçamento da mente e dificuldade em lembrar as coisas (quimiocérebro).
- Sensação alterada em suas mãos e pés, como formigamento, alfinetes e agulhadas ou dor (neuropatia).
- Fertilidade reduzida ou menopausa precoce (mudança de vida).
Prognóstico para linfoma de Hodgkin – e o que acontece quando o tratamento termina
Prognóstico é o termo usado para descrever o provável caminho da sua doença, como ela responderá ao tratamento e como você se sairá durante e após o tratamento.
Existem muitos fatores que contribuem para o seu prognóstico e não é possível fazer uma declaração geral sobre o prognóstico. No entanto, o linfoma de Hodgkin geralmente responde muito bem ao tratamento e muitos pacientes com esse tipo de câncer podem ser curados – ou seja, após o tratamento, não há sinal de linfoma de Hodgkin em seu corpo.
Fatores que podem afetar o prognóstico
Alguns fatores que podem afetar seu prognóstico incluem:
- Você envelhece e tem saúde geral no momento do diagnóstico.
- Como você responde ao tratamento.
- E se houver alguma mutação genética que você tenha.
- O subtipo de linfoma de Hodgkin que você tem.
Se desejar saber mais sobre o seu próprio prognóstico, fale com o seu hematologista ou oncologista especialista. Eles poderão explicar seus fatores de risco e prognóstico para você.
 Linfoma de Hodgkin (HL) é um tipo de câncer de sangue de crescimento rápido (agressivo) que afeta adultos e crianças. Afeta um tipo de glóbulo branco chamado Linfócitos de células B, que fazem parte do seu sistema imunológico.
Linfoma de Hodgkin (HL) é um tipo de câncer de sangue de crescimento rápido (agressivo) que afeta adultos e crianças. Afeta um tipo de glóbulo branco chamado Linfócitos de células B, que fazem parte do seu sistema imunológico.