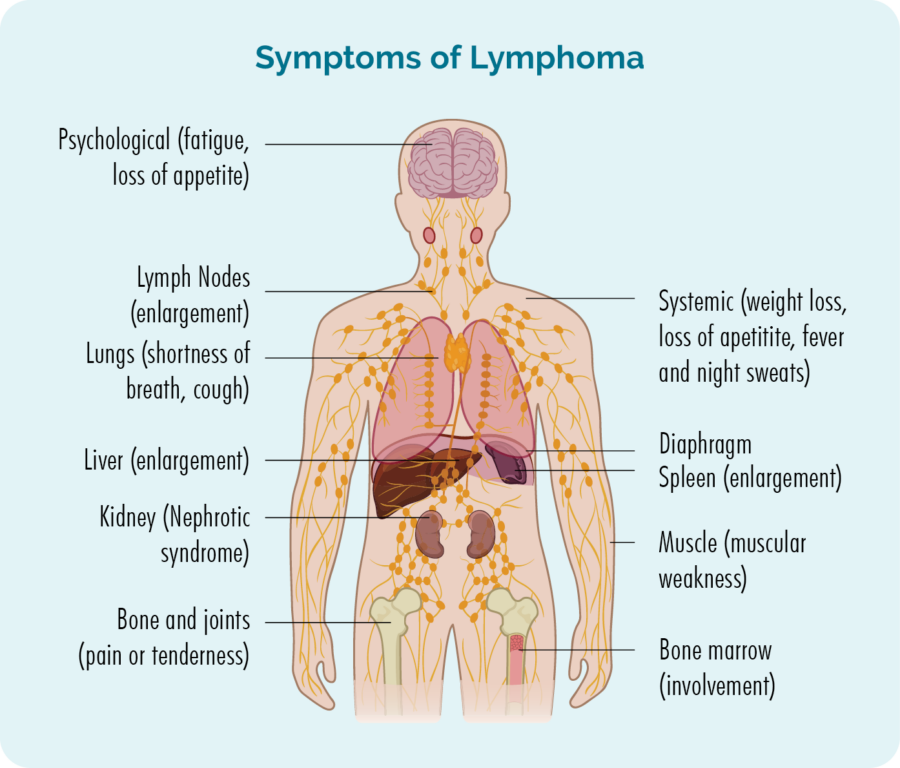
Översikt över kutant (hud)lymfom
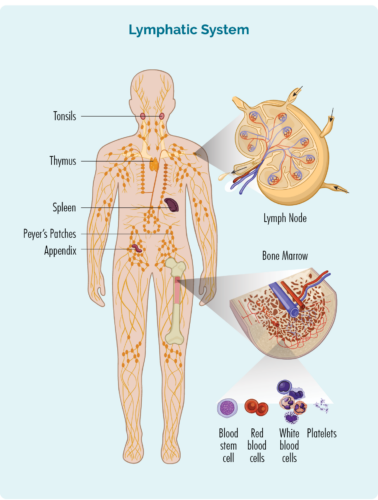
Lymfom är en typ av cancer som börjar i vita blodkroppar som kallas lymfocyter. Dessa blodkroppar lever vanligtvis i vårt lymfsystem, men kan resa till vilken del av vår kropp som helst. De är viktiga celler i vårt immunsystem, som bekämpar infektioner och sjukdomar och hjälper andra immunceller att arbeta mer effektivt.
Om lymfocyter
Vi har olika typer av lymfocyter, där huvudgrupperna är B-cells lymfocyter och T-cellslymfocyter. Både B- och T-cellslymfocyter har en specialiserad funktion, de har ett "immunologiskt minne". Detta innebär att när vi har en infektion, sjukdom eller om några av våra celler är skadade (eller muterade), undersöker våra lymfocyter dessa celler och skapar specialiserade "minnes B- eller T-celler".
Dessa minnesceller lagrar all information om hur man bekämpar infektionen, eller reparerar de skadade cellerna om samma infektion eller skada inträffar igen. På så sätt kan de förstöra eller reparera celler mycket snabbare och mer effektivt nästa gång.
- B-cellslymfocyter gör också antikroppar (immunoglobuliner) för att hjälpa till att bekämpa infektioner.
- T-celler hjälper till att reglera våra immunsvar så att vårt immunsystem fungerar effektivt för att bekämpa infektioner, men hjälper också till att stoppa immunsvaret när infektionen är borta.
Lymfocyter kan bli cancerösa lymfomceller
Kutan lymfom inträffar när antingen B-celler eller T-celler som reser till din hud blir cancerösa. Cancerlymfomcellerna delar sig sedan och växer okontrollerat, eller dör inte när de borde.
Både vuxna och barn kan få hudlymfom och de flesta med kutant lymfom kommer att ha cancerösa T-celler. Endast cirka 5 av 20 personer med kutant lymfom kommer att ha ett B-cellslymfom.
Kutana lymfom är också indelade i:
- Indolent – Indolenta lymfom växer långsamt och går ofta igenom stadier där de "sover" utan att skada dig. Du kanske inte behöver någon behandling om du har ett indolent kutant lymfom, även om vissa människor kommer att göra det. De flesta indolenta lymfom sprids inte till andra delar av kroppen, även om vissa kan täcka olika hudområden. Med tiden kan vissa indolenta lymfom bli avancerade i stadiet, vilket innebär att de sprider sig till andra delar av din kropp, men detta är sällsynt med de flesta hudlymfom.
- Aggressiv – Aggressiva lymfom är snabbväxande lymfom som kan utvecklas snabbt och spridas till andra delar av kroppen. Om du har ett aggressivt kutant lymfom måste du påbörja behandlingen strax efter att du har fått diagnosen sjukdomen.
Symtom på kutant lymfom
Indolent kutant lymfom
Du kanske inte har några märkbara symtom om du har ett indolent lymfom. Eftersom indolent lymfom växer långsamt utvecklas de under många år, så utslag eller lesioner på din hud kan förbli obemärkt. Om du får symtom kan de inkludera:
- ett utslag som inte går över
- kliande eller smärtsamma områden på huden
- platta, rödaktiga, fjällande hudfläckar
- sår som kan spricka och blöda och inte läka som förväntat
- generaliserad rodnad över stora hudområden
- en enda eller flera klumpar på huden
- Om du har en mörkare hudfärg kan du ha hudområden som är ljusare än andra (snarare än rodnad).
Plåster, papler, plack och tumörer - Vad är skillnaden?
De lesioner du har med kutana lymfom kan vara ett generaliserat utslag eller kan kallas plåster, papler, plack eller tumörer.
Plåster – är vanligtvis platta hudområden som skiljer sig från huden runt den. De kan vara släta eller fjällande och kan se ut som ett allmänt utslag.
papler – är små, solida upphöjda hudområden och kan se ut som en hård finne.
plack – är härdade hudområden som ofta är lätt upphöjda, tjockare hudområden som ofta är fjällande. Plack kan ofta förväxlas med eksem eller psoriasis.
tumörer – är upphöjda knölar, knölar eller knölar som ibland kan bli sår som inte läker.
Aggressiv och avancerad kutant lymfom
Om du har ett aggressivt eller framskridet kutant lymfom kan du ha något av ovanstående symtom, men du kan också ha andra symtom. Dessa kan inkludera:
- Svullna lymfkörtlar som du kanske kan se eller känna som en knöl under huden – dessa kommer vanligtvis att finnas i nacken, armhålan eller ljumsken.
- Trötthet som är extrem trötthet förbättras inte med vila eller sömn.
- Ovanliga blödningar eller blåmärken.
- Infektioner som hela tiden kommer tillbaka eller inte försvinner.
- Andnöd.
- B-symtom.

Hur diagnostiseras kutant lymfom?
Du kommer att behöva en biopsi eller flera biopsier för att diagnostisera kutant lymfom. Vilken typ av biopsi du har beror på vilken typ av utslag eller lesioner du har, var de finns på din kropp och hur stora de är. Det kommer också att bero på om det bara är din hud som påverkas, eller om lymfomet har spridit sig till andra delar av din kropp som dina lymfkörtlar, organ, blod eller benmärg. Några av de typer av biopsier som kan rekommenderas för dig är listade nedan.
Hudbiopsi
En hudbiopsi är när ett prov av ditt utslag eller skada tas bort och skickas till patologi för testning. I vissa fall, om du har en enda lesion, kan hela lesionen tas bort. Det finns olika sätt att utföra hudbiopsi, och din läkare kommer att kunna prata med dig om rätt hudbiopsi för dina omständigheter.
Lymfkörtelbiopsi
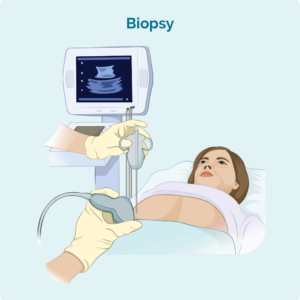
Om du har svullna lymfkörtlar som kan ses eller kännas, eller som har visat sig på skanningar, kan du göra en biopsi för att se om lymfomet har spridit sig till dina lymfkörtlar. Det finns två huvudtyper av lymfkörtelbiopsier som används för att diagnostisera lymfom.
De innefattar:
Kärnnålbiopsi – där en nål används för att ta bort ett prov av din drabbade lymfkörtel. Du kommer att ha en lokalbedövning för att bedöva området så att du inte känner smärta under denna procedur. I vissa fall kan läkaren eller radiologen använda ett ultraljud för att styra nålen till rätt plats för biopsi.
Excisional biopsi – med en excisionsbiopsi kommer du sannolikt att få en allmän bedövning så att du sover igenom proceduren. En hel lymfkörtel eller lesion tas bort under och excisionsbiopsi så att hela noden eller lesionen kan kontrolleras i patologi för tecken på lymfom. Du kommer förmodligen att ha några stygn och en förband när du vaknar. Din sjuksköterska kommer att kunna prata med dig om hur du tar hand om såret och när/om du behöver få stygnen borttagen.
Subtyper av indolenta kutana T-cellslymfom
Mycosis Fungoides är den vanligaste subtypen av indolent kutant T-cellslymfom. Det drabbar vanligtvis äldre vuxna och män något oftare än kvinnor, men barn kan också utveckla MF. Hos barn drabbar det pojkar och flickor lika och diagnostiseras vanligtvis runt 10 års ålder.
MF påverkar vanligtvis bara din hud, men ungefär 1 av 10 personer kan ha en mer aggressiv typ av MF som kan spridas till dina lymfkörtlar, blod och inre organ. Om du har en aggressiv MF kommer du att behöva behandling som liknar de behandlingar som ges för andra aggressiva kutant T-cellslymfom.
Primär kutan ALCL är ett indolent (långsamt växande) lymfom som börjar i T-cellerna i hudens lager.
Denna typ av lymfom kallas ibland en subtyp av kutant lymfom och ibland kallas en subtyp av Anaplastiskt storcelligt lymfom (ALCL). Anledningen till de olika klassificeringarna är för att lymfomcellerna har liknande egenskaper som andra typer av ALCL som att de är väldigt stora celler som ser väldigt annorlunda ut än dina vanliga T-celler. Men det påverkar vanligtvis bara din hud och växer väldigt långsamt.
Till skillnad från aggressiva subtyper av kutant lymfom och ALCL, kanske du inte behöver någon behandling för PcALCL. Du kan leva med PcALCL resten av ditt liv, men det är viktigt att veta att du kan leva bra med det, och det kanske inte har någon negativ effekt på din hälsa. Det påverkar oftast bara din hud och Väldigt sällan sprider sig förbi din hud till andra delar av din kropp.
PcALCL börjar vanligtvis med utslag eller knölar på huden som kan vara kliande eller smärtsamma, men som kanske inte heller orsakar dig något obehag. Ibland kan det vara mer som ett sår som inte läker som du förväntar dig. All behandling av PcALCL är sannolikt att förbättra eventuell klåda eller smärta, eller att förbättra utseendet på lymfomet snarare än att behandla själva lymfomet. Men om PcALCL endast påverkar ett mycket litet hudområde, kan det tas bort med kirurgi eller genom strålbehandling.
PcALCL är vanligare hos personer i åldrarna 50-60 år, men kan påverka alla i alla åldrar, inklusive barn.
SPTCL kan förekomma hos både barn och vuxna men är vanligare hos vuxna, med en medelålder vid diagnosen är 36 år. Det heter detta eftersom det ser ut som ett annat tillstånd som kallas pannikulit, som uppstår när fettvävnaden under huden blir inflammerad, vilket gör att klumpar utvecklas. Ungefär en av fem personer med SPTCL kommer också att ha en befintlig autoimmun sjukdom som gör att ditt immunsystem attackerar din kropp.
SPTCL uppstår när cancerösa T-celler reser till och förblir i de djupare lagren av din hud och fettvävnad, vilket gör att klumpar kommer upp under huden som du kan se eller känna. Du kanske till och med märker några plack på din hud. De flesta lesioner är cirka 2 cm stora eller mindre.
Andra biverkningar du kan få med SPTCL inkluderar:
- blodproppar eller ovanlig blödning
- frossa
- hemofagocytisk lymfohistiocytos – ett tillstånd där du har för många aktiverade immunceller som orsakar skador på din benmärg, friska blodkroppar och organ
- En förstorad lever och/eller mjälte.
Lymfomatoid papulos (LyP) kan drabba barn och vuxna. Det är inte cancer så är officiellt inte en typ av lymfom. Det anses dock vara en prekursor för kutant T-cellslymfom såsom Mycosis Fungoides eller Primary Cutaneous Anaplastic Large Cell Lymfom, och mer sällan Hodgkins lymfom. Om du har fått diagnosen detta tillstånd kanske du inte behöver någon behandling, men kommer att övervakas noggrannare av din läkare för eventuella tecken på att LyP blir cancer.
Det är ett tillstånd som påverkar din hud där du kan ha klumpar som kommer och går på huden. Skadorna kan börja små och växa sig större. De kan spricka och blöda innan de torkar ut och försvinner utan något medicinskt ingripande. Det kan ta upp till 2 månader för lesionerna att försvinna. Men om de orsakar smärta eller klåda eller andra obekväma symtom kan du få behandling för att förbättra dessa symtom.
Om du ofta får sådana här utslag eller skador, kontakta din läkare för en biopsi.
Subtyper av indolenta B-cells kutana lymfom
Primary Cutaneous Follicle Center Lymphoma (pcFCL) är ett indolent (långsamt växande) B-cellslymfom. Det är vanligt i västvärlden och drabbar äldre patienter, med medelåldern vid diagnosen 60 år.
Detta är den vanligaste subtypen av kutant B-cellslymfom. Det är vanligtvis trögt (långsamt växande) och utvecklas över månader, eller till och med år. Det uppträder vanligtvis som ojämna rödaktiga eller brunaktiga lesioner eller tumörer på huden på huvudet, halsen, bröstet eller buken. Många människor kommer aldrig att behöva behandling för pcFCL men om du har obekväma symtom, eller är besvärad av dess utseende, kan du erbjudas behandling för att förbättra symptomen eller utseendet på lymfomet.
Primary Cutaneous Marginal Zone Lymphoma (pcMZL) är den näst vanligaste subtypen av B-cells kutana lymfom och drabbar män dubbelt så mycket som kvinnor, men det kan även förekomma hos barn. Det är vanligare hos äldre personer över 55 år och personer som har haft en tidigare infektion med borrelia.
Hudförändringar kan utvecklas på ett ställe eller på flera ställen runt kroppen. Mer vanligt börjar det på dina armar, bröst eller rygg som rosa, röda eller lila fläckar eller klumpar.
Dessa förändringar sker under en lång tidsperiod, så de kanske inte är särskilt märkbara. Du kanske inte behöver någon behandling av pcMZL, men behandlingar kan erbjudas om du har symtom som orsakar dig oro.
Detta är en mycket sällsynt subtyp av CBCL som finns hos patienter som är nedsatt immunförsvar och har haft Epstein-Barr-virus – viruset som orsakar körtelfeber.
Du kommer sannolikt bara att ha ett sår på huden eller i mag-tarmkanalen eller munnen. De flesta människor behöver inte behandling för denna subtyp av CBCL. Men om du tar immunsuppressiva läkemedel kan din läkare se över dosen så att ditt immunförsvar kan återhämta sig lite.
I sällsynta fall kan du behöva behandling med en monoklonal antikropp eller antiviral medicin.
Subtyper av aggressivt lymfom
Sezarys syndrom heter så eftersom de cancerösa T-cellerna kallas Sezary-celler.
Det är det mest aggressiva kutana T-cellslymfomet (CTCL) och till skillnad från andra typer av CTCL, finns lymfomcellerna (Sezary) inte bara i hudens lager, utan även i ditt blod och benmärg. De kan också spridas till dina lymfkörtlar och andra organ.
Sezarys syndrom kan drabba vem som helst men är lite vanligare hos män över 60 år.
Symtom du kan få med Sezary syndrom inkluderar:
- B-symtom
- svår klåda
- svullna lymfkörtlar
- svullen lever och/eller mjälte
- förtjockning av huden på handflatorna eller fotsulorna
- förtjockning av ditt finger och tånaglar
- håravfall
- hängande av ögonlocket (detta kallas ektropion).
På grund av Sezary-cellernas snabbväxande natur kan du svara bra på kemoterapi som fungerar genom att förstöra snabbväxande celler. Återfall är dock vanligt med Sezarys syndrom, vilket innebär att även efter ett bra svar är det troligt att sjukdomen kommer tillbaka och behöver mer behandling.
Detta är ett mycket sällsynt och aggressivt T-cellslymfom som resulterar i att flera hudskador utvecklas snabbt på huden över hela kroppen. Lesionerna kan vara papler, knölar eller tumörer som kan ulcerera och uppträda som öppna sår. Vissa kan se ut som plack eller plåster och vissa kan blöda.
Andra symtom kan inkludera:
- B-symtom
- Aptitlöshet
- trötthet
- diarré
- kräkningar
- svullna lymfkörtlar
- förstorad lever eller mjälte.
På grund av den aggressiva naturen kan PCAETL spridas till områden inuti din kropp inklusive lymfkörtlar och andra organ.
Du kommer att behöva behandling med kemoterapi snabbt efter diagnos.
Primär kutan (hud) Diffus Stor B-cell lymfom är en sällsynt subtyp av lymfom som drabbar mindre än 1 av 100 personer med NHL.
Detta är mindre vanligt än andra subtyper av kutana B-cellslymfom. Det är vanligare hos kvinnor än män och tenderar att vara aggressivt eller snabbt växande. Vilket innebär att det, förutom att det påverkar din hud, snabbt kan spridas till andra delar av din kropp, inklusive dina lymfkörtlar och andra organ.
Det kan utvecklas under veckor till månader, och det drabbar vanligtvis äldre personer runt 75 års ålder. Det börjar ofta på dina ben (bentyp) som en eller flera lesioner/tumörer men kan också växa på dina armar och bål (bröst, rygg och mage).
Det kallas primärt kutant diffust stort B-cellslymfom eftersom det börjar i B-cellerna i hudens lager, men lymfomcellerna liknar dem som finns i andra undertyper av diffust stort B-cellslymfom (DLBCL). Av denna anledning behandlas denna subtyp av kutant B-cellslymfom ofta på samma sätt som andra subtyper av DLBCL. För mer information om DLBCL, klicka här.
Stadieindelning av kutant lymfom
När det har bekräftats att du har ett kutant lymfom, måste du göra fler tester för att se om lymfomet har spridit sig till andra delar av din kropp.
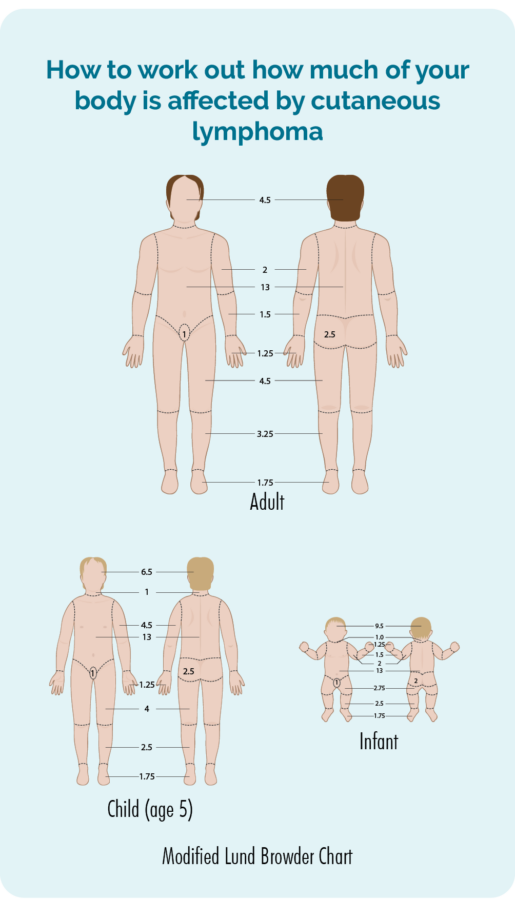
Fysisk undersökning
Din läkare kommer att göra en fysisk undersökning och kontrollera huden över hela kroppen för att se hur mycket av din hud som påverkas av lymfomet. De kan be om ditt samtycke till att ta bilder så att de har ett register över hur det såg ut innan du påbörjar någon behandling. De kommer sedan att använda dessa för att kontrollera om det är förbättring med behandlingen. Samtycke är ditt val, du behöver inte ha bilder om du inte känner dig bekväm med detta, men om du samtycker måste du skriva på en samtyckesblankett.
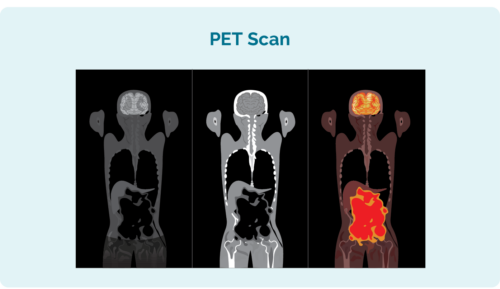 Positron Emission Tomography (PET) Scan
Positron Emission Tomography (PET) Scan
En PET-skanning är en genomsökning av hela din kropp. Det görs på en speciell avdelning på sjukhuset som kallas "nukleärmedicin" och du kommer att få en injektion av ett radioaktivt läkemedel som eventuella lymfomceller absorberar. När skanningen tas lyser områdena med lymfom sedan upp på skanningen för att visa var lymfomet är och storleken och formen på det.
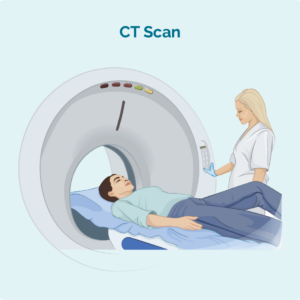
Datortomografi (CT) skanning
En datortomografi är en specialiserad röntgen som tar tredimensionella bilder av insidan av din kropp. Det tar vanligtvis en skanning av ett område av din kropp som bröstet, buken eller bäckenet. Dessa bilder kan visa om du har svullna lymfkörtlar djupt inne i kroppen, eller områden som ser cancerösa ut i dina organ.

Benmärgsbiopsi
De flesta personer med kutant lymfom behöver inte en benmärgsbiopsi. Men om du har en aggressiv subtyp kan du behöva en för att kontrollera om lymfomet har spridit sig till din benmärg.
Två typer av biopsier tas under benmärgsbiopsi:
- Benmärgsaspirat (BMA): detta test tar en liten mängd av vätskan som finns i benmärgsutrymmet
- Benmärgsaspirat trefin (BMAT): detta test tar ett litet prov av benmärgsvävnaden
TNM/B stadiesystem för kutant lymfom
Stadieindelningen av kutant lymfom använder ett system som kallas TNM. Om du har MF eller SS kommer det att läggas till en extra bokstav – TNMB.
T = storlek på Tumour – eller hur mycket av din kropp som påverkas av lymfomet.
N = lymfa Nodes involverade – kontrollerar om lymfomet har gått till dina lymfkörtlar och hur många lymfkörtlar som har lymfom i sig.
M = Metastasis – kontrollerar om och hur långt lymfomet har spridit sig inuti din kropp.
B = Blood – (endast MF eller SS) kontrollerar hur mycket lymfom som finns i ditt blod och benmärg.
TNM/B stadieindelning av kutant lymfom |
||
Kutant lymfom |
Endast Mycosis fungoides (MF) eller Sezary Syndrome (SS). |
|
TTumöreller hudpåverkas |
T1 – du har bara en lesion.T2 – du har mer än en hudskada men skadorna finns i ett område, eller två områden tätt intill varandra din kropp.T3 – du har skador på många delar av kroppen. |
T1 – mindre än 10 % av din hud är påverkad.T2 – mer än 10 % av din hud är påverkad.T3 – du har en eller flera tumörer större än 1 cm.T4 – du har erytem (rodnad) som täcker mer än 80 % av din kropp. |
NLymfaNodes |
N0 – dina lymfkörtlar verkar normalt.N1 – en grupp lymfkörtlar är inblandade.N2 – två eller flera grupper av lymfkörtlar påverkas i din nacke, ovanför nyckelbenet, under armarna, ljumskar eller knän.N3 – lymfkörtlar i eller nära ditt bröst, lungor och luftvägar, större blodkärl (aorta) eller höfter är inblandade. |
N0 – Dina lymfkörtlar verkar normala.N1 – du har onormala lymfkörtlar med låggradiga förändringar.N2 – Du har onormala lymfkörtlar med höggradiga förändringar.Nx – du har onormala lymfkörtlar, men graden är inte känd. |
Mmetastas(sprida) |
M0 – ingen av dina lymfkörtlar är påverkade.M1 – lymfom har spridit sig till dina lymfkörtlar utanför din hud. |
M0 – inga av dina inre organ är inblandade, såsom lungor, lever, njurar, hjärna.M1 – lymfom har spridit sig till ett eller flera av dina inre organ. |
BBlod |
N / A |
B0 – mindre än 5 % (5 av 100) cancerlymfocyter i ditt blod.Dessa cancerceller i ditt blod kallas Sezary-celler.B1 – Mer än 5 % av lymfocyterna i ditt blod är Sezary-celler.B2 – Mer än 1000 Sezary-celler i en mycket liten mängd (1 mikroliter) av ditt blod. |
Din läkare kan använda andra bokstäver som "a" eller "b" för att ytterligare beskriva dina lymfomceller. Dessa kan hänvisa till storleken på ditt lymfom, hur cellerna ser ut och om de alla har kommit från en onormal cell (kloner) eller mer än en onormal cell.Be din läkare förklara ditt individuella stadium och din klass och vad det betyder för din behandling. |
||
Behandling för indolent kutant lymfom
De flesta indolenta lymfom kan inte botas ännu trots detta, många personer med indolenta kutana lymfom kommer aldrig att behöva behandling.
Indolenta kutana lymfom är vanligtvis inte heller skadliga för din hälsa, så all behandling du har kommer att vara att hantera dina symtom snarare än att bota din sjukdom.
Några symtom som kan dra nytta av behandlingen inkluderar:
- smärta
- klåda
- sår eller sår som fortsätter att blöda
- förlägenhet eller ångest relaterad till hur lymfomet ser ut.
Typer av behandling kan innefatta följande.
Lokal eller hudinriktad behandling.
Aktuella behandlingar är krämer som du gnider in i lymfomområdet, medan hudriktad terapi kan innefatta strålbehandling eller ljusterapi. Nedan följer en översikt över några behandlingar du kan erbjudas.
kortikosteroider – är giftiga för lymfomceller och hjälper till att förstöra dem. De kan också minska inflammation och hjälpa till att förbättra symtom som klåda.
retinoider – är mediciner mycket lika vitamin A. De kan hjälpa till att minska inflammation och reglera tillväxten av celler på huden. De används mindre vanligt, men är användbara vid vissa speciella typer av hudlymfom.
Fototerapi – är en typ av behandling som använder specialljus (ofta UV) på områden av din hud som påverkas av lymfom. UV:n stör cellernas växtprocess och genom att skada växtprocessen förstörs lymfomet.
strålbehandling – använder röntgenstrålar för att skada cellens DNA (cellens genetiska material) vilket gör det omöjligt för lymfomet att reparera sig själv. Detta gör att cellen dör. Det tar vanligtvis några dagar eller till och med veckor efter att strålbehandlingen påbörjats innan cellerna dör. Denna effekt kan pågå i flera månader, vilket innebär att cancerlymfomceller i det/de behandlade området kan förstöras även månader efter avslutad behandling.
I vissa fall kan du opereras, antingen under lokal eller allmänbedövning för att avlägsna hela hudområdet som drabbats av lymfom. Detta är mer sannolikt om du har en enda lesion eller flera mindre lesioner. Det används oftare som en del av processen för att diagnostisera ditt lymfom, snarare än som ett botemedel.
Systemiska behandlingar
Om du har många delar av din kropp som är drabbade av lymfomet kan du ha nytta av en systemisk behandling som kemoterapi, immunterapi eller riktad terapi. Dessa beskrivs mer i detalj under nästa avsnitt – Behandling av aggressivt kutant lymfom.
Behandling för aggressivt eller avancerad kutant lymfom
Aggressiva och/eller avancerade kutana lymfom behandlas på samma sätt som andra typer av aggressiva lymfom och kan inkludera:
Systemiska behandlingar
Kemoterapi är en typ av behandling som direkt angriper snabbväxande celler, så den kan vara effektiv för att förstöra snabbväxande lymfom. Men det kan inte se skillnad på friska och cancerösa snabbväxande celler, så det kan orsaka vissa oönskade biverkningar som håravfall, illamående och kräkningar, eller diarré eller förstoppning.
Immunterapier kan hjälpa ditt immunsystem att hitta och bekämpa lymfomet mer effektivt. De kan göra detta på flera sätt. Vissa, som monoklonala antikroppar, fäster vid lymfomet för att hjälpa ditt immunsystem att "se" lymfomet så att det kan känna igen och förstöra det. De kan också påverka strukturen av lymfomcellväggen, vilket gör att de dör.
- Rituximab är ett exempel på en monoklonal antikropp som kan användas för att behandla come B-cells lymfom inklusive kutant B-cellslymfom om de har en CD20-markör på sig.
- Mogamulizumab är ett exempel på en monoklonal antikropp godkänd för personer med Mycosis Fungides eller Sezary Syndrome.
- Brentuximab vedotin är ett exempel på "konjugerad" monoklonal antikropp som är godkänd för vissa andra typer av T-cell lymfom som har en CD30-markör på sig. Den har ett toxin fäst (konjugerat) till antikroppen, och antikroppen levererar toxinet rakt in i lymfomcellen för att förstöra det från insidan.
Andra, som interleukiner och interferoner är speciella proteiner som finns naturligt i våra kroppar, men som också kan tas som medicin. De fungerar genom att stärka ditt immunförsvar, hjälpa det att väcka andra immunceller och genom att tala om för din kropp att skapa fler immunceller för att bekämpa lymfomet.
Du kan ha immunterapier på egen hand eller i kombination med andra typer av behandlingar som kemoterapi.
Riktade terapier är mediciner gjorda som riktar sig mot något specifikt för lymfomcellen, så de har ofta färre biverkningar än andra behandlingar. Dessa mediciner fungerar genom att avbryta de signaler som lymfomcellerna behöver för att överleva. När de inte får dessa signaler slutar lymfomcellerna att växa, eller svälter för att de inte får i sig de näringsämnen de behöver för att överleva.
Stamcellstransplantation
Stamcellstransplantationer används endast om ditt lymfom inte svarar på andra behandlingar (är refraktärt), eller kommer tillbaka efter en tid av remission (återfall). Det är en behandling i flera steg där dina egna eller en givares stamceller (mycket omogna blodkroppar) avlägsnas genom en procedur som kallas aferes, och sedan ges till dig vid ett senare tillfälle, efter att du har fått högdos kemoterapi.
Vid kutant lymfom är det vanligare att du får stamceller från en donator snarare än din egen. Denna typ av stamcellstransplantation kallas en allogen stamcellstransplantation.
Extrakorporeal fotoferes (ECP)
Extrakorporeal fotoferes är en behandling som främst används för avancerad MF och SS. Det är en process för att "tvätta" ditt blod och göra dina immunceller mer reaktiva mot lymfomet för att få lymfomcellerna att dödas. Om du behöver denna behandling kommer din läkare att kunna ge dig mer information.
Kliniska prövningar
Det rekommenderas att du frågar din läkare om kliniska prövningar du kan vara berättigad till när du behöver påbörja behandlingen. Kliniska prövningar är viktiga för att hitta nya läkemedel, eller kombinationer av läkemedel för att förbättra behandlingen av kutant lymfom i framtiden.
De kan också erbjuda dig en chans att prova ett nytt läkemedel, kombination av läkemedel eller andra behandlingar som du inte skulle kunna få utanför prövningen. Om du är intresserad av att delta i en klinisk prövning, fråga din läkare vilka kliniska prövningar du är berättigad till.
Det finns många behandlingar och nya behandlingskombinationer som för närvarande testas i kliniska prövningar runt om i världen för patienter med både nydiagnostiserade och återfallande kutana lymfom.
Behandlingsalternativ för aggressivt eller sent stadium av kutant lymfom | |
B-cell kutan | T-cell kutan |
|
|
Fråga också din hematolog eller onkolog om eventuella kliniska prövningar du kan vara berättigad till. | |
Vad händer när behandlingen inte fungerar, eller lymfomet kommer tillbaka
Ibland fungerar inte behandling för lymfom till en början. När detta händer kallas det refraktärt lymfom. I andra fall kan behandlingen fungera bra, men efter en tid av remission kan lymfomet komma tillbaka – detta kallas återfall.
Oavsett om du har ett återfallande eller refraktärt lymfom, kommer din läkare att vilja prova en annan behandling som kan fungera bättre för dig. Dessa nästa behandlingar kallas andrahandsbehandlingar och kan vara mer effektiva än den första behandlingen.
Tala med din läkare om vad förväntningarna på din behandling är och vad kommer planen att vara om någon av dem inte fungerar.
Vad du kan förvänta dig när behandlingen är klar
När du avslutar din behandling kommer din specialistläkare fortfarande vilja träffa dig regelbundet. Du kommer att genomgå regelbundna kontroller inklusive blodprover och skanningar. Hur ofta du har dessa tester beror på dina individuella omständigheter och din hematolog kommer att kunna berätta för dig hur ofta de vill träffa dig.
Det kan vara en spännande tid eller en stressig tid när du avslutar behandlingen – ibland båda. Det finns inget rätt eller fel sätt att känna. Men det är viktigt att prata om dina känslor och vad du behöver med dina nära och kära.
Stöd finns tillgängligt om du har svårt att klara av slutet av behandlingen. Prata med ditt behandlande team – din hematolog eller specialistsjuksköterska i cancer, eftersom de kanske kan remittera dig för rådgivning inom sjukhuset. Din lokala läkare (allmänläkare – husläkare) kan också hjälpa till med detta.
Lymfomvårdssköterskor
Du kan också ringa eller mejla någon av våra lymfomvårdssköterskor. Klicka bara på knappen "Kontakta oss" längst ner på skärmen för kontaktuppgifter.
Sammanfattning
- Kutant lymfom är en undertyp av non-Hodgkin-lymfom som härrör från cancerblodceller som kallas lymfocyter, som reser till och lever i hudlagren.
- Indolent kutan lymfom behöver kanske inte behandling eftersom de ofta inte är farliga för din hälsa, men du kan få behandling för att hantera symtom om de gör dig obekväm, eller om lymfomet sprider sig till dina lymfkörtlar eller andra delar av din kropp.
- Aggressiva kutana lymfom behöver behandling strax efter att du har fått diagnosen.
- Det finns flera olika specialistläkare som kan hantera din vård, och detta beror på dina individuella förutsättningar.
- Om ditt lymfom påverkar din mentala hälsa eller ditt humör kan du be din läkare om en remiss till en psykolog för att hjälpa dig att hantera det.
- Många behandlingar syftar till att förbättra dina symtom; men du kan också behöva behandlingar för att hantera lymfomet, och dessa kan innefatta kemoterapi, monoklonala antikroppar, riktade terapier och stamcellstransplantationer.