ਲਿਮਫੋਮਾ ਦਾ ਇਲਾਜ ਕਰਵਾਉਣਾ ਅਕਸਰ ਜੀਵਨ ਬਚਾਉਣ ਵਾਲਾ ਫੈਸਲਾ ਹੁੰਦਾ ਹੈ। ਹਾਲਾਂਕਿ, ਇਹ ਤੁਹਾਨੂੰ ਬਾਅਦ ਵਿੱਚ ਜੀਵਨ ਵਿੱਚ ਦੂਜਾ ਕੈਂਸਰ ਹੋਣ ਦੇ ਵਧੇਰੇ ਜੋਖਮ ਵਿੱਚ ਵੀ ਪਾਉਂਦਾ ਹੈ। ਜ਼ਿਆਦਾਤਰ ਮਾਮਲਿਆਂ ਵਿੱਚ ਤੁਹਾਡੇ ਲਿਮਫੋਮਾ ਦਾ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਤੋਂ 10 ਸਾਲਾਂ ਬਾਅਦ ਦੂਜਾ ਕੈਂਸਰ ਹੋ ਸਕਦਾ ਹੈ। ਬਹੁਤ ਘੱਟ ਮਾਮਲਿਆਂ ਵਿੱਚ ਇਹ ਪਹਿਲਾਂ ਵੀ ਹੋ ਸਕਦਾ ਹੈ।
ਇੱਕ ਕਮਜ਼ੋਰ ਇਮਿਊਨ ਸਿਸਟਮ, ਕੀਮੋਥੈਰੇਪੀ ਅਤੇ ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਸਾਰੇ ਤੁਹਾਡੇ ਦੂਜੇ ਕੈਂਸਰ ਦੇ ਜੋਖਮ ਨੂੰ ਵਧਾ ਸਕਦੇ ਹਨ ਜੋ ਤੁਹਾਡੇ ਸ਼ੁਰੂਆਤੀ ਲਿੰਫੋਮਾ ਤੋਂ ਵੱਖ ਹੈ। ਹੋਰ ਇਲਾਜ ਵੀ ਤੁਹਾਡੇ ਜੋਖਮ ਨੂੰ ਵਧਾ ਸਕਦੇ ਹਨ।
ਇਲਾਜ ਕਰਵਾਉਣ ਵਾਲੇ ਹਰ ਵਿਅਕਤੀ ਨੂੰ ਦੂਜਾ ਕੈਂਸਰ ਨਹੀਂ ਹੋਵੇਗਾ, ਪਰ ਜੋਖਮ ਬਾਰੇ ਸੁਚੇਤ ਹੋਣਾ ਮਹੱਤਵਪੂਰਨ ਹੈ ਤਾਂ ਜੋ ਤੁਸੀਂ ਆਪਣੀ ਸਿਹਤ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰ ਸਕੋ ਅਤੇ ਡਾਕਟਰੀ ਸਲਾਹ ਛੇਤੀ ਪ੍ਰਾਪਤ ਕਰ ਸਕੋ। ਆਪਣੇ ਜਨਰਲ ਪ੍ਰੈਕਟੀਸ਼ਨਰ (GP), ਹੈਮੇਟੋਲੋਜਿਸਟ, ਓਨਕੋਲੋਜਿਸਟ ਜਾਂ ਰੇਡੀਏਸ਼ਨ ਔਨਕੋਲੋਜਿਸਟ ਨਾਲ ਨਿਯਮਤ ਜਾਂਚ ਕਰਵਾਉਣਾ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਦਾ ਇੱਕ ਮਹੱਤਵਪੂਰਨ ਹਿੱਸਾ ਹੈ ਕਿ ਕੋਈ ਵੀ ਦੂਜਾ ਕੈਂਸਰ ਜਲਦੀ ਚੁੱਕਿਆ ਜਾਵੇ ਅਤੇ ਲੋੜ ਪੈਣ 'ਤੇ ਇਲਾਜ ਕੀਤਾ ਜਾਵੇ।
ਇਹ ਪੰਨਾ ਇਸ ਬਾਰੇ ਜਾਣਕਾਰੀ ਪ੍ਰਦਾਨ ਕਰੇਗਾ ਕਿ ਤੁਹਾਨੂੰ ਕੀ ਦੇਖਣਾ ਚਾਹੀਦਾ ਹੈ, ਤੁਹਾਨੂੰ ਕਿਹੜੇ ਚੈਕਅੱਪ ਕਰਵਾਉਣੇ ਚਾਹੀਦੇ ਹਨ, ਅਤੇ ਨਵੇਂ ਲੱਛਣਾਂ ਬਾਰੇ ਡਾਕਟਰ ਨੂੰ ਕਦੋਂ ਮਿਲਣਾ ਹੈ।
ਦੂਜਾ ਕੈਂਸਰ ਕੀ ਹੈ
ਇੱਕ ਦੂਸਰਾ ਕੈਂਸਰ ਇੱਕ ਨਵੇਂ ਕੈਂਸਰ ਦਾ ਵਿਕਾਸ ਹੈ ਜੋ ਤੁਹਾਡੇ ਮੂਲ ਲਿਮਫੋਮਾ ਜਾਂ CLL ਨਿਦਾਨ ਨਾਲ ਸੰਬੰਧਿਤ ਨਹੀਂ ਹੈ। ਇਹ ਹੈ ਇੱਕ ਮੁੜ ਨਾ ਜਾਂ ਪਰਿਵਰਤਨ ਤੁਹਾਡੇ ਲਿਮਫੋਮਾ/ਸੀ.ਐਲ.ਐਲ.
ਰੀਲੈਪਸਡ ਜਾਂ ਪਰਿਵਰਤਿਤ ਲਿੰਫੋਮਾ ਬਾਰੇ ਵਧੇਰੇ ਜਾਣਕਾਰੀ ਲਈ, ਹੇਠਾਂ ਦਿੱਤੇ ਲਿੰਕਾਂ 'ਤੇ ਕਲਿੱਕ ਕਰੋ।
ਦੂਜੇ ਕੈਂਸਰ ਕਿਉਂ ਹੁੰਦੇ ਹਨ?
ਕੁਝ ਇਲਾਜ ਤੁਹਾਡੇ ਇਮਿਊਨ ਸਿਸਟਮ ਦੇ ਕੰਮ ਕਰਨ ਦੇ ਤਰੀਕੇ ਨੂੰ ਬਦਲ ਕੇ ਕੰਮ ਕਰਦੇ ਹਨ, ਜਦੋਂ ਕਿ ਦੂਸਰੇ ਤੁਹਾਡੇ ਸੈੱਲਾਂ ਦੇ ਡੀਐਨਏ ਨੂੰ ਸਿੱਧਾ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਂਦੇ ਹਨ। ਇਹ ਮਹੱਤਵਪੂਰਨ ਹੈ ਕਿਉਂਕਿ ਇਹ ਲਿਮਫੋਮਾ ਸੈੱਲਾਂ ਨੂੰ ਨਸ਼ਟ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ। ਹਾਲਾਂਕਿ, ਇਹ ਦੂਜੇ ਕੈਂਸਰਾਂ ਦੇ ਤੁਹਾਡੇ ਜੋਖਮ ਨੂੰ ਵੀ ਵਧਾ ਸਕਦਾ ਹੈ ਕਿਉਂਕਿ ਤੁਹਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਕਮਜ਼ੋਰ ਹੋ ਸਕਦੀ ਹੈ, ਜਾਂ ਡੀਐਨਏ ਨੁਕਸਾਨ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਤੁਹਾਡੇ ਇਮਿਊਨ ਸਿਸਟਮ ਤੋਂ ਬਚਣ ਵਾਲੇ ਵਧੇਰੇ ਠੱਗ (ਨੁਕਸਾਨ) ਸੈੱਲ ਹੋ ਸਕਦੇ ਹਨ ਅਤੇ ਜਦੋਂ ਤੱਕ ਉਹ ਕੈਂਸਰ ਨਹੀਂ ਬਣ ਜਾਂਦੇ ਹਨ।
ਬਹੁਤੇ ਲੋਕਾਂ ਨੂੰ ਦੂਜਾ ਕੈਂਸਰ ਨਹੀਂ ਹੁੰਦਾ। ਹਾਲਾਂਕਿ, ਤੁਹਾਡੇ ਜੋਖਮ ਬਾਰੇ ਜਾਣਨਾ ਮਹੱਤਵਪੂਰਨ ਹੈ ਤਾਂ ਜੋ ਤੁਸੀਂ ਰੁਟੀਨ ਸਕ੍ਰੀਨਿੰਗ ਕਰ ਸਕੋ ਅਤੇ ਡਾਕਟਰੀ ਸਲਾਹ ਜਲਦੀ ਪ੍ਰਾਪਤ ਕਰ ਸਕੋ।
ਸੈੱਲ ਆਮ ਤੌਰ 'ਤੇ ਕਿਵੇਂ ਵਧਦੇ ਹਨ?
ਆਮ ਤੌਰ 'ਤੇ ਸੈੱਲ ਇੱਕ ਬਹੁਤ ਹੀ ਕੱਸ ਕੇ ਨਿਯੰਤਰਿਤ ਅਤੇ ਸੰਗਠਿਤ ਤਰੀਕੇ ਨਾਲ ਵਧਦੇ ਅਤੇ ਗੁਣਾ ਕਰਦੇ ਹਨ। ਉਹਨਾਂ ਨੂੰ ਇੱਕ ਖਾਸ ਤਰੀਕੇ ਨਾਲ ਵਧਣ ਅਤੇ ਵਿਵਹਾਰ ਕਰਨ ਲਈ ਪ੍ਰੋਗ੍ਰਾਮ ਕੀਤਾ ਗਿਆ ਹੈ, ਅਤੇ ਕੁਝ ਖਾਸ ਸਮੇਂ ਤੇ ਗੁਣਾ ਜਾਂ ਮਰਨਾ ਹੈ।
ਸੈੱਲ ਆਪਣੇ ਆਪ ਸੂਖਮ ਹੁੰਦੇ ਹਨ - ਭਾਵ ਉਹ ਇੰਨੇ ਛੋਟੇ ਹੁੰਦੇ ਹਨ ਕਿ ਅਸੀਂ ਉਨ੍ਹਾਂ ਨੂੰ ਨਹੀਂ ਦੇਖ ਸਕਦੇ। ਪਰ, ਜਦੋਂ ਉਹ ਸਾਰੇ ਇਕੱਠੇ ਹੋ ਜਾਂਦੇ ਹਨ ਤਾਂ ਉਹ ਸਾਡੀ ਚਮੜੀ, ਨਹੁੰ, ਹੱਡੀਆਂ, ਵਾਲ, ਲਿੰਫ ਨੋਡਸ, ਖੂਨ ਅਤੇ ਸਰੀਰ ਦੇ ਅੰਗਾਂ ਸਮੇਤ ਸਾਡੇ ਸਰੀਰ ਦੇ ਹਰ ਹਿੱਸੇ ਨੂੰ ਬਣਾਉਂਦੇ ਹਨ।
ਬਹੁਤ ਸਾਰੀਆਂ ਜਾਂਚਾਂ ਅਤੇ ਸੰਤੁਲਨ ਹਨ ਜੋ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਹੁੰਦੇ ਹਨ ਕਿ ਸੈੱਲਾਂ ਦਾ ਸਹੀ ਢੰਗ ਨਾਲ ਵਿਕਾਸ ਹੁੰਦਾ ਹੈ। ਇਹਨਾਂ ਵਿੱਚ "ਇਮਿਊਨ ਚੈਕਪੁਆਇੰਟ" ਸ਼ਾਮਲ ਹਨ। ਇਮਿਊਨ ਚੈਕਪੁਆਇੰਟ ਸੈੱਲ ਦੇ ਵਿਕਾਸ ਦੇ ਦੌਰਾਨ ਬਿੰਦੂ ਹੁੰਦੇ ਹਨ ਜਿੱਥੇ ਸਾਡਾ ਇਮਿਊਨ ਸਿਸਟਮ "ਜਾਂਚ" ਕਰਦਾ ਹੈ ਕਿ ਸੈੱਲ ਇੱਕ ਆਮ, ਸਿਹਤਮੰਦ ਸੈੱਲ ਹੈ।
ਜੇ ਸੈੱਲ ਦੀ ਜਾਂਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਅਤੇ ਇਹ ਸਿਹਤਮੰਦ ਪਾਇਆ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਇਹ ਵਧਦਾ ਰਹਿੰਦਾ ਹੈ। ਜੇ ਇਹ ਬਿਮਾਰ ਹੈ, ਜਾਂ ਕਿਸੇ ਤਰੀਕੇ ਨਾਲ ਖਰਾਬ ਹੋ ਗਿਆ ਹੈ, ਤਾਂ ਇਸ ਨੂੰ ਜਾਂ ਤਾਂ ਮੁਰੰਮਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਜਾਂ ਨਸ਼ਟ ਕੀਤਾ ਜਾਂਦਾ ਹੈ (ਮਰ ਜਾਂਦਾ ਹੈ), ਅਤੇ ਸਾਡੇ ਲਸੀਕਾ ਪ੍ਰਣਾਲੀ ਦੁਆਰਾ ਸਾਡੇ ਸਰੀਰ ਤੋਂ ਹਟਾ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ।
- ਜਦੋਂ ਸੈੱਲ ਗੁਣਾ ਕਰਦੇ ਹਨ, ਇਸਨੂੰ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਸੈੱਲ ਡਿਵੀਜ਼ਨ.
- ਜਦੋਂ ਸੈੱਲ ਮਰ ਜਾਂਦੇ ਹਨ ਤਾਂ ਇਸਨੂੰ ਕਿਹਾ ਜਾਂਦਾ ਹੈ apoptosis.
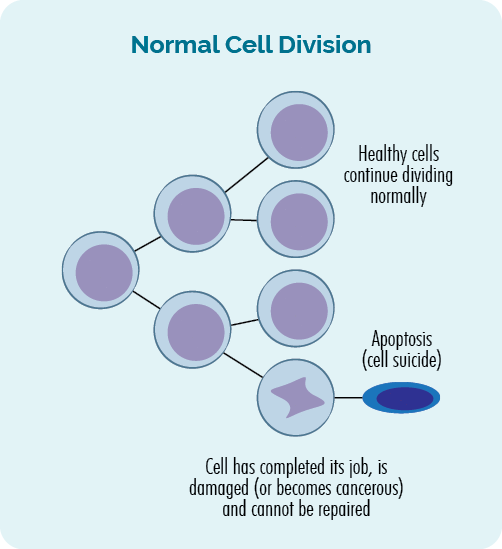
ਸੈੱਲ ਡਿਵੀਜ਼ਨ ਅਤੇ ਐਪੋਪਟੋਸਿਸ ਦੀ ਇਹ ਪ੍ਰਕਿਰਿਆ ਸਾਡੇ ਡੀਐਨਏ ਵਿੱਚ ਜੀਨਾਂ ਦੁਆਰਾ ਨਿਯੰਤ੍ਰਿਤ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਅਤੇ ਸਾਡੇ ਸਰੀਰ ਵਿੱਚ ਹਰ ਸਮੇਂ ਵਾਪਰਦੀ ਰਹਿੰਦੀ ਹੈ। ਅਸੀਂ ਹਰ ਰੋਜ਼ ਖਰਬਾਂ ਸੈੱਲ ਬਣਾਉਂਦੇ ਹਾਂ ਤਾਂ ਜੋ ਉਨ੍ਹਾਂ ਪੁਰਾਣੇ ਸੈੱਲਾਂ ਨੂੰ ਬਦਲਿਆ ਜਾ ਸਕੇ ਜੋ ਆਪਣਾ ਕੰਮ ਪੂਰਾ ਕਰ ਚੁੱਕੇ ਹਨ ਜਾਂ ਖਰਾਬ ਹੋ ਗਏ ਹਨ।
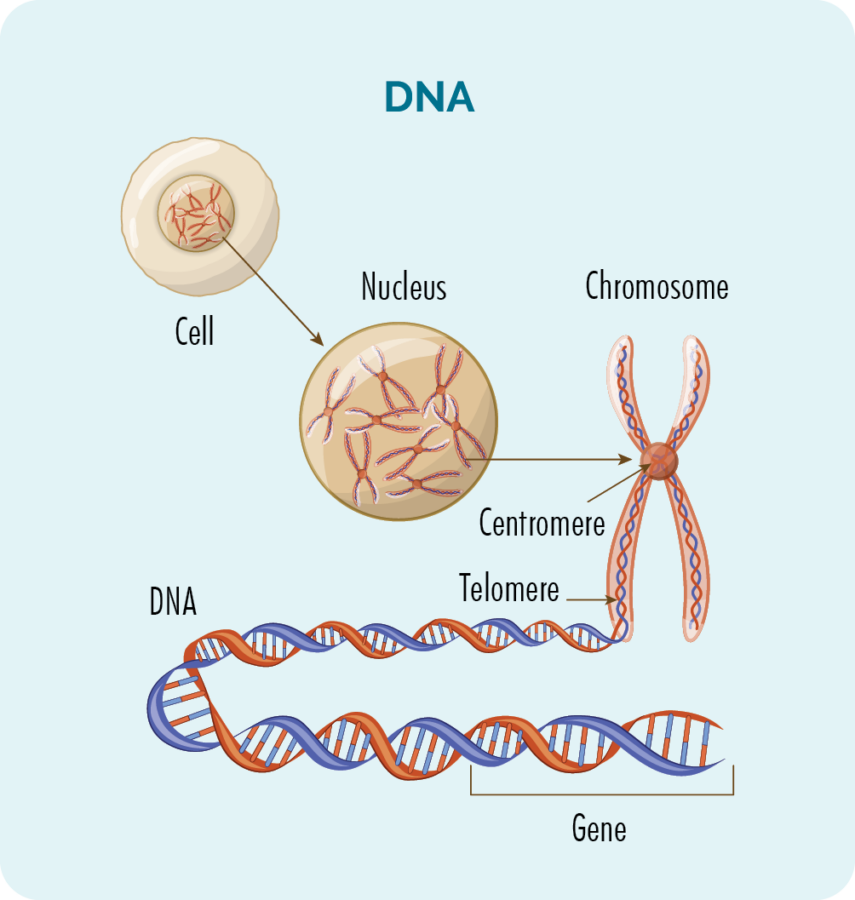
ਜੀਨ ਅਤੇ ਡੀ.ਐਨ.ਏ
ਹਰੇਕ ਸੈੱਲ ਦੇ ਅੰਦਰ (ਲਾਲ ਰਕਤਾਣੂਆਂ ਨੂੰ ਛੱਡ ਕੇ) ਕ੍ਰੋਮੋਸੋਮ ਦੇ 23 ਜੋੜਿਆਂ ਵਾਲਾ ਇੱਕ ਨਿਊਕਲੀਅਸ ਹੁੰਦਾ ਹੈ।
ਕ੍ਰੋਮੋਸੋਮ ਸਾਡੇ ਡੀਐਨਏ ਦੇ ਬਣੇ ਹੁੰਦੇ ਹਨ, ਅਤੇ ਸਾਡਾ ਡੀਐਨਏ ਬਹੁਤ ਸਾਰੇ ਵੱਖੋ-ਵੱਖਰੇ ਜੀਨਾਂ ਤੋਂ ਬਣਿਆ ਹੁੰਦਾ ਹੈ ਜੋ ਸਾਡੇ ਸੈੱਲਾਂ ਨੂੰ ਕਿਵੇਂ ਵਧਣਾ, ਗੁਣਾ ਕਰਨਾ, ਕੰਮ ਕਰਨਾ ਅਤੇ ਅੰਤ ਵਿੱਚ ਮਰਨਾ ਚਾਹੀਦਾ ਹੈ ਇਸ ਲਈ "ਵਿਅੰਜਨ" ਪ੍ਰਦਾਨ ਕਰਦੇ ਹਨ।
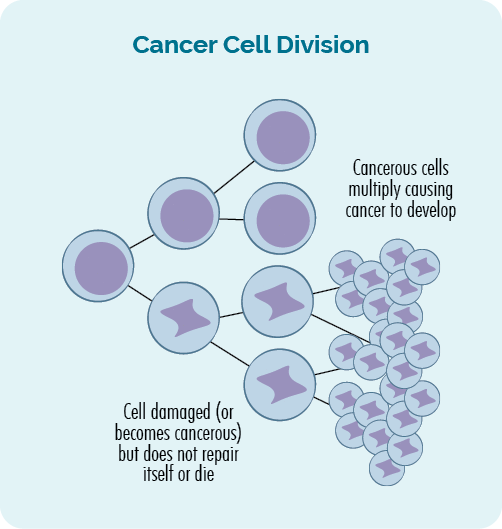
ਕੈਂਸਰ ਉਦੋਂ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਸਾਡੇ ਜੀਨਾਂ ਵਿੱਚ ਨੁਕਸਾਨ ਜਾਂ ਗਲਤੀਆਂ ਹੁੰਦੀਆਂ ਹਨ। ਲਿਮਫੋਮਾ ਦੇ ਕੁਝ ਇਲਾਜ ਜੀਨਾਂ ਨੂੰ ਕੁਝ ਸਥਾਈ ਨੁਕਸਾਨ ਪਹੁੰਚਾ ਸਕਦੇ ਹਨ।
ਹੇਠਾਂ ਦਿੱਤੀ ਵੀਡੀਓ ਵਿੱਚ ਇਸ ਬਾਰੇ ਹੋਰ ਜਾਣੋ ਕਿ ਜਦੋਂ ਸਾਡੇ ਜੀਨ ਅਤੇ ਡੀਐਨਏ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਦਾ ਹੈ ਤਾਂ ਕੀ ਹੁੰਦਾ ਹੈ। ਪ੍ਰੋਟੀਨ ਅਤੇ ਪ੍ਰਕਿਰਿਆਵਾਂ ਦੇ ਸਾਰੇ ਨਾਵਾਂ ਬਾਰੇ ਬਹੁਤ ਜ਼ਿਆਦਾ ਚਿੰਤਾ ਨਾ ਕਰੋ, ਨਾਮ ਇੰਨੇ ਮਹੱਤਵਪੂਰਨ ਨਹੀਂ ਹਨ ਜਿੰਨਾ ਉਹ ਕਰਦੇ ਹਨ।
ਕੈਂਸਰ ਕੀ ਹੈ?
ਕੈਂਸਰ ਏ ਜੀਨਟਿਕ ਦੀ ਬਿਮਾਰੀ. ਇਹ ਉਦੋਂ ਵਾਪਰਦਾ ਹੈ ਜਦੋਂ ਸਾਡੇ ਵਿੱਚ ਨੁਕਸਾਨ ਜਾਂ ਗਲਤੀਆਂ ਹੁੰਦੀਆਂ ਹਨ ਜੀਨs, ਸੈੱਲਾਂ ਦੇ ਅਸਧਾਰਨ, ਬੇਕਾਬੂ ਵਿਕਾਸ ਦੇ ਨਤੀਜੇ ਵਜੋਂ.
ਕੈਂਸਰ ਉਦੋਂ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਸੈੱਲਾਂ ਦਾ ਬੇਕਾਬੂ ਅਤੇ ਅਸਧਾਰਨ ਵਾਧਾ ਜਾਰੀ ਰਹਿੰਦਾ ਹੈ ਅਤੇ ਟਿਊਮਰ ਬਣਦਾ ਹੈ, ਜਾਂ ਤੁਹਾਡੇ ਖੂਨ ਜਾਂ ਲਸੀਕਾ ਪ੍ਰਣਾਲੀ ਵਿੱਚ ਕੈਂਸਰ ਵਾਲੇ ਸੈੱਲਾਂ ਵਿੱਚ ਵਾਧਾ ਹੁੰਦਾ ਹੈ।
ਸਾਡੇ ਡੀਐਨਏ ਵਿੱਚ ਇਹਨਾਂ ਤਬਦੀਲੀਆਂ ਨੂੰ ਕਈ ਵਾਰ ਜੈਨੇਟਿਕ ਪਰਿਵਰਤਨ ਜਾਂ ਜੈਨੇਟਿਕ ਪਰਿਵਰਤਨ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਸੈਕੰਡਰੀ ਕੈਂਸਰ ਤੁਹਾਡੇ ਪਹਿਲੇ ਕੈਂਸਰ ਦੇ ਨੁਕਸਾਨ ਦੇ ਇਲਾਜ ਕਾਰਨ ਹੁੰਦੇ ਹਨ - ਲਿਮਫੋਮਾ ਜਾਂ CLL ਤੁਹਾਡੇ DNA, ਜੀਨਾਂ ਜਾਂ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਾਉਂਦੇ ਹਨ।
ਸੈਕੰਡਰੀ ਕੈਂਸਰ ਕਿਸ ਕਿਸਮ ਦਾ ਹੋ ਸਕਦਾ ਹੈ?
ਲਿਮਫੋਮਾ ਦਾ ਇਲਾਜ ਕਰਵਾਉਣਾ ਤੁਹਾਨੂੰ ਕਿਸੇ ਵੀ ਕਿਸਮ ਦੇ ਕੈਂਸਰ ਦੇ ਥੋੜੇ ਜਿਹੇ ਵੱਧ ਜੋਖਮ ਵਿੱਚ ਪਾ ਸਕਦਾ ਹੈ। ਹਾਲਾਂਕਿ, ਕੁਝ ਦੂਜੇ ਕੈਂਸਰਾਂ ਦਾ ਖਤਰਾ ਤੁਹਾਡੇ ਇਲਾਜ ਦੀ ਕਿਸਮ, ਅਤੇ ਇਲਾਜ ਕੀਤੇ ਜਾ ਰਹੇ ਲਿਮਫੋਮਾ ਦੀ ਸਥਿਤੀ 'ਤੇ ਨਿਰਭਰ ਹੋ ਸਕਦਾ ਹੈ।
ਕੀਮੋਥੈਰੇਪੀ ਨਾਲ ਇਲਾਜ ਤੁਹਾਡੇ ਇੱਕ ਸਕਿੰਟ ਦੇ ਜੋਖਮ ਨੂੰ ਵਧਾ ਸਕਦਾ ਹੈ ਖੂਨ ਦਾ ਕਸਰ ਜਿਵੇਂ ਕਿ ਮਾਇਲੋਮਾ ਜਾਂ ਲਿਊਕੇਮੀਆ ਜਾਂ, ਜੇਕਰ ਤੁਹਾਨੂੰ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ ਹੈ, ਤਾਂ ਤੁਸੀਂ ਗੈਰ-ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਦੀ ਉਪ-ਕਿਸਮ ਵਿਕਸਿਤ ਕਰ ਸਕਦੇ ਹੋ। ਕਾਰ ਟੀ-ਸੈੱਲ ਥੈਰੇਪੀ ਤੁਹਾਡੇ ਟੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ, ਲਿਊਕੇਮੀਆ ਜਾਂ ਚਮੜੀ ਦੇ ਕੈਂਸਰ ਦੇ ਵਿਕਾਸ ਦੇ ਜੋਖਮ ਨੂੰ ਵਧਾ ਸਕਦੀ ਹੈ, ਹਾਲਾਂਕਿ ਇਹ ਜੋਖਮ ਛੋਟਾ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ।
ਰੇਡੀਏਸ਼ਨ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਦੂਜੇ ਕੈਂਸਰ ਦਾ ਖ਼ਤਰਾ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਉਸ ਖੇਤਰ ਨਾਲ ਸਬੰਧਤ ਹੈ ਜਿੱਥੇ ਰੇਡੀਏਸ਼ਨ ਇਲਾਜ ਨਿਸ਼ਾਨਾ ਬਣਾ ਰਿਹਾ ਸੀ।
ਦੂਜੇ ਕੈਂਸਰਾਂ ਦੀਆਂ ਵਧੇਰੇ ਆਮ ਕਿਸਮਾਂ ਦੇ ਜੋਖਮ ਬਾਰੇ ਹੋਰ ਜਾਣਨ ਲਈ ਹੇਠਾਂ ਦਿੱਤੇ ਸਿਰਲੇਖਾਂ 'ਤੇ ਕਲਿੱਕ ਕਰੋ।
ਚਮੜੀ ਦੇ ਕੈਂਸਰ ਹੋ ਸਕਦੇ ਹਨ:
- ਬੇਸਲ ਸੈੱਲ ਕਾਰਸੀਨੋਮਸ
- ਸਕੁਆਮਸ ਸੈਲ ਕਾਸਰਿਨੋਮਾ
- ਮੇਲਾਨੋਮਸ
- ਮਾਰਕੇਲ ਸੈੱਲ ਕਾਰਸਿਨੋਮਾਸ.
ਮਰਦਾਂ ਦੇ ਮੁਕਾਬਲੇ ਔਰਤਾਂ ਵਿੱਚ ਛਾਤੀ ਦਾ ਕੈਂਸਰ ਜ਼ਿਆਦਾ ਹੁੰਦਾ ਹੈ, ਪਰ ਮਰਦਾਂ ਨੂੰ ਫਿਰ ਵੀ ਛਾਤੀ ਦਾ ਕੈਂਸਰ ਹੋ ਸਕਦਾ ਹੈ। ਜੇਕਰ ਤੁਹਾਡੀ ਛਾਤੀ ਵਿੱਚ ਰੇਡੀਏਸ਼ਨ ਹੋ ਗਈ ਹੈ, ਤਾਂ ਤੁਹਾਨੂੰ ਬਾਅਦ ਵਿੱਚ ਜੀਵਨ ਵਿੱਚ ਛਾਤੀ ਦੇ ਕੈਂਸਰ ਦੇ ਵਧਣ ਦੇ ਜੋਖਮ ਵਿੱਚ ਹੋ ਸਕਦਾ ਹੈ।
ਤੁਹਾਨੂੰ 30 ਸਾਲ ਦੀ ਉਮਰ ਤੋਂ, ਜਾਂ ਤੁਹਾਡੇ ਲਿਮਫੋਮਾ/ਸੀਐਲਐਲ ਦਾ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਤੋਂ 8 ਸਾਲ ਬਾਅਦ, ਮੈਮੋਗ੍ਰਾਮ ਅਤੇ ਅਲਟਰਾਸਾਊਂਡ ਵਰਗੀਆਂ ਸਾਲਾਨਾ ਜਾਂਚਾਂ ਕਰਵਾਉਣੀਆਂ ਸ਼ੁਰੂ ਕਰ ਦੇਣੀਆਂ ਚਾਹੀਦੀਆਂ ਹਨ - ਜੋ ਵੀ ਪਹਿਲਾਂ ਆਵੇ।
ਤੁਹਾਡੇ ਲਿੰਫੋਮਾ ਦੇ ਇਲਾਜ ਦੇ ਲੰਬੇ ਸਮੇਂ ਦੇ ਪ੍ਰਭਾਵ ਦੇ ਤੌਰ 'ਤੇ ਛਾਤੀ ਦੇ ਕੈਂਸਰ ਦੇ ਹੋਣ ਦਾ ਜੋਖਮ ਵੱਧ ਹੈ ਜੇਕਰ ਤੁਹਾਡੀ ਉਮਰ 30 ਸਾਲ ਤੋਂ ਘੱਟ ਹੋਣ 'ਤੇ ਤੁਹਾਡੀ ਛਾਤੀ ਵਿੱਚ ਰੇਡੀਏਸ਼ਨ ਹੋਈ ਸੀ।
ਆਪਣੇ ਜੀਪੀ (ਸਥਾਨਕ ਡਾਕਟਰ) ਨੂੰ ਇਹ ਦੱਸਣ ਲਈ ਕਹੋ ਕਿ ਤੁਹਾਡੇ ਛਾਤੀਆਂ ਵਿੱਚ ਗੰਢਾਂ ਦੀ ਜਾਂਚ ਕਿਵੇਂ ਕਰਨੀ ਹੈ। ਹਰ ਮਹੀਨੇ ਗੰਢਾਂ ਦੀ ਜਾਂਚ ਕਰੋ ਅਤੇ ਆਪਣੇ ਜੀਪੀ ਨੂੰ ਕਿਸੇ ਵੀ ਤਬਦੀਲੀ ਦੀ ਰਿਪੋਰਟ ਕਰੋ।
ਤੁਸੀਂ ਇੱਕ ਦੂਜੀ ਅਤੇ ਗੈਰ-ਸੰਬੰਧਿਤ ਲਿੰਫੋਮਾ ਵਿਕਸਿਤ ਕਰ ਸਕਦੇ ਹੋ। ਇਹ ਹੈ ਦੁਬਾਰਾ ਹੋਣ ਜਾਂ ਬਦਲੇ ਹੋਏ ਲਿੰਫੋਮਾ ਤੋਂ ਵੱਖਰਾ.
ਉਦਾਹਰਨ ਲਈ, ਜੇਕਰ ਤੁਸੀਂ ਪਹਿਲਾਂ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ ਦਾ ਇਲਾਜ ਕਰਵਾ ਚੁੱਕੇ ਹੋ, ਤਾਂ ਤੁਸੀਂ ਇੱਕ ਦੂਸਰਾ ਲਿੰਫੋਮਾ ਵਿਕਸਿਤ ਕਰ ਸਕਦੇ ਹੋ ਜੋ ਕਿ ਗੈਰ-ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ (NHL) ਦਾ ਇੱਕ ਉਪ-ਕਿਸਮ ਹੈ। ਜੇਕਰ ਤੁਹਾਨੂੰ ਅਤੀਤ ਵਿੱਚ NHL ਹੋਇਆ ਹੈ, ਤਾਂ ਤੁਸੀਂ ਇੱਕ ਵੱਖਰੀ ਕਿਸਮ ਦਾ NHL ਜਾਂ Hodgkin Lymphoma ਵਿਕਸਿਤ ਕਰ ਸਕਦੇ ਹੋ।
ਕੁਝ ਲੋਕਾਂ ਨੇ ਬੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਲਈ CAR ਟੀ-ਸੈੱਲ ਥੈਰੇਪੀ ਤੋਂ ਬਾਅਦ ਟੀ-ਸੈੱਲ ਲਿੰਫੋਮਾ ਵਿਕਸਿਤ ਕੀਤਾ ਹੈ।
ਕਲਿਕ ਕਰੋ ਇੱਥੇ ਹੋਰ ਜਾਣਕਾਰੀ ਤੱਕ ਲਿਮਫੋਮਾ ਦੇ ਲੱਛਣਾਂ ਬਾਰੇ ਅਤੇ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਕਦੋਂ ਮਿਲਣਾ ਹੈ।
ਤੁਹਾਡੇ ਦੁਆਰਾ ਕੀਤੇ ਗਏ ਇਲਾਜ ਦੇ ਆਧਾਰ 'ਤੇ, ਤੁਹਾਨੂੰ ਐਕਿਊਟ ਮਾਈਲੋਇਡ ਲਿਊਕੇਮੀਆ (AML) ਨਾਮਕ ਇੱਕ ਕਿਸਮ ਦੇ ਲਿਊਕੇਮੀਆ ਦੇ ਵਿਕਾਸ ਦੇ ਵਧੇ ਹੋਏ ਜੋਖਮ 'ਤੇ ਹੋ ਸਕਦਾ ਹੈ। AML ਦੇ ਲੱਛਣਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਖੂਨ ਵਗਣਾ ਜਾਂ ਸੱਟ ਆਮ ਨਾਲੋਂ ਆਸਾਨ, ਜਾਂ ਜਾਮਨੀ ਜਾਂ ਲਾਲ ਧੱਬੇਦਾਰ ਧੱਫੜ।
- ਥਕਾਵਟ ਅਤੇ ਆਮ ਕਮਜ਼ੋਰੀ
- ਭੁੱਖ ਦੇ ਨਾਲ ਜਾਂ ਬਿਨਾਂ ਭਾਰ ਘਟਣਾ
- ਜ਼ਖਮ ਜੋ ਉਮੀਦ ਅਨੁਸਾਰ ਠੀਕ ਨਹੀਂ ਹੁੰਦੇ
- ਬੁਖਾਰ ਅਤੇ/ਜਾਂ ਠੰਢ ਲੱਗਣਾ
- ਸੰਕਰਮਣ ਜੋ ਵਾਪਸ ਆਉਂਦੇ ਰਹਿੰਦੇ ਹਨ ਜਾਂ ਦੂਰ ਨਹੀਂ ਹੁੰਦੇ
- ਸਾਹ ਲੈਣ ਵਿੱਚ ਮੁਸ਼ਕਲ, ਸਾਹ ਦੀ ਕਮੀ ਜਾਂ ਛਾਤੀ ਵਿੱਚ ਦਰਦ
- ਤੁਹਾਡੇ ਖੂਨ ਦੇ ਟੈਸਟਾਂ ਵਿੱਚ ਤਬਦੀਲੀਆਂ।
ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਪੁੱਛੋ ਕਿ ਕੀ ਤੁਹਾਨੂੰ AML ਹੋਣ ਦੇ ਵਧੇ ਹੋਏ ਜੋਖਮ 'ਤੇ ਹੈ ਅਤੇ ਤੁਹਾਨੂੰ ਕਿਸ ਫਾਲੋ-ਅਪ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ।
ਜੇਕਰ ਤੁਹਾਡੀ ਛਾਤੀ ਵਿੱਚ ਰੇਡੀਏਸ਼ਨ ਹੋਈ ਹੈ ਤਾਂ ਤੁਹਾਨੂੰ ਬਾਅਦ ਵਿੱਚ ਜੀਵਨ ਵਿੱਚ ਫੇਫੜਿਆਂ ਦੇ ਕੈਂਸਰ ਹੋਣ ਦੇ ਥੋੜੇ ਜਿਹੇ ਵਧੇ ਹੋਏ ਜੋਖਮ ਵਿੱਚ ਹੋ ਸਕਦਾ ਹੈ। ਜੇਕਰ ਤੁਸੀਂ ਸਿਗਰਟ ਪੀਂਦੇ ਹੋ ਤਾਂ ਇਹ ਖਤਰਾ ਵੱਧ ਜਾਂਦਾ ਹੈ, ਹਾਲਾਂਕਿ ਗੈਰ-ਸਿਗਰਟਨੋਸ਼ੀ ਕਰਨ ਵਾਲਿਆਂ ਨੂੰ ਵੀ ਇਹ ਹੋ ਸਕਦਾ ਹੈ।
ਰੇਡੀਏਸ਼ਨ ਦੇ ਇਲਾਜ ਵਿੱਚ ਨਵੀਆਂ ਤਕਨੀਕਾਂ ਇਸ ਨੂੰ ਸੁਰੱਖਿਅਤ ਬਣਾ ਰਹੀਆਂ ਹਨ ਅਤੇ ਜੋਖਮ ਨੂੰ ਘਟਾ ਰਹੀਆਂ ਹਨ, ਪਰ ਤੁਹਾਨੂੰ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਸਾਹ ਸੰਬੰਧੀ ਲੱਛਣਾਂ ਦੀ ਰਿਪੋਰਟ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ ਜੇਕਰ ਉਹ ਦੋ ਹਫ਼ਤਿਆਂ ਤੋਂ ਵੱਧ ਸਮੇਂ ਤੱਕ ਚੱਲਦੇ ਹਨ। ਇਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਬਿਨਾਂ ਕਿਸੇ ਕਾਰਨ ਸਾਹ ਦੀ ਕਮੀ ਮਹਿਸੂਸ ਕਰਨਾ
- ਜਦੋਂ ਤੁਸੀਂ ਕਸਰਤ ਕਰਦੇ ਹੋ ਤਾਂ ਉਮੀਦ ਨਾਲੋਂ ਜਲਦੀ ਥਕਾਵਟ ਮਹਿਸੂਸ ਕਰਨਾ ਜਾਂ ਸਾਹ ਬੰਦ ਹੋਣਾ
- ਤੁਹਾਡੀ ਛਾਤੀ ਵਿੱਚ ਦਰਦ
- ਜਦੋਂ ਤੁਸੀਂ ਸਾਹ ਲੈਂਦੇ ਹੋ ਤਾਂ ਬੇਅਰਾਮੀ
- ਬਲਗਮ ਦੇ ਨਾਲ ਜਾਂ ਬਿਨਾਂ ਖੰਘ
- ਖੂਨ ਖੰਘਣਾ.
ਤੁਹਾਨੂੰ ਥਾਇਰਾਇਡ ਕੈਂਸਰ ਹੋਣ ਦੇ ਵਧੇ ਹੋਏ ਜੋਖਮ 'ਤੇ ਹੋ ਸਕਦਾ ਹੈ ਜੇਕਰ ਤੁਹਾਨੂੰ ਤੁਹਾਡੀ ਗਰਦਨ ਜਾਂ ਗਲੇ ਵਿੱਚ ਰੇਡੀਏਸ਼ਨ ਹੋਈ ਹੈ।
ਥਾਇਰਾਇਡ ਕੈਂਸਰ ਦੇ ਲੱਛਣਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਗਲੇ ਵਿੱਚ ਖਰਾਸ਼ ਜਾਂ ਤੁਹਾਡੀ ਗਰਦਨ ਦੇ ਅਗਲੇ ਹਿੱਸੇ ਵਿੱਚ ਦਰਦ ਜੋ ਤੁਹਾਡੇ ਕੰਨਾਂ ਤੱਕ ਜਾ ਸਕਦਾ ਹੈ
- ਤੁਹਾਡੇ ਗਲੇ ਦੇ ਸਾਹਮਣੇ ਇੱਕ ਗੰਢ
- ਤੁਹਾਡੀ ਗਰਦਨ ਵਿੱਚ ਸੋਜ
- ਨਿਗਲਣ ਜਾਂ ਸਾਹ ਲੈਣ ਵਿੱਚ ਮੁਸ਼ਕਲ
- ਤੁਹਾਡੀ ਆਵਾਜ਼ ਵਿੱਚ ਤਬਦੀਲੀਆਂ
- ਇੱਕ ਖੰਘ ਜੋ ਦੂਰ ਨਹੀਂ ਜਾਂਦੀ.
ਆਪਣੇ ਸਥਾਨਕ ਡਾਕਟਰ (ਜੀਪੀ) ਨੂੰ ਮਿਲੋ ਜੇਕਰ ਇਹਨਾਂ ਵਿੱਚੋਂ ਕੋਈ ਵੀ ਲੱਛਣ ਗੰਭੀਰ ਹਨ, ਜਾਂ ਜੇ ਉਹ 2 ਹਫ਼ਤਿਆਂ ਤੋਂ ਵੱਧ ਸਮੇਂ ਤੱਕ ਰਹਿੰਦੇ ਹਨ।
ਤੁਹਾਡੇ ਪੇਟ ਜਾਂ ਅੰਤੜੀਆਂ ਵਿੱਚ ਰੇਡੀਏਸ਼ਨ ਜੀਵਨ ਵਿੱਚ ਬਾਅਦ ਵਿੱਚ ਅੰਤੜੀਆਂ ਦੇ ਕੈਂਸਰ ਹੋਣ ਦੇ ਤੁਹਾਡੇ ਜੋਖਮ ਨੂੰ ਵਧਾ ਸਕਦੀ ਹੈ। ਸਮੀਖਿਆ ਲਈ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਸਾਰੀਆਂ ਤਬਦੀਲੀਆਂ ਦੀ ਰਿਪੋਰਟ ਕਰੋ। ਤੁਹਾਡੇ ਦੁਆਰਾ ਪ੍ਰਾਪਤ ਕੀਤੀਆਂ ਤਬਦੀਲੀਆਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਦਸਤ ਜਾਂ ਕਬਜ਼
- ਤੁਹਾਡੇ ਪੇਟ ਅਤੇ ਪੇਟ ਵਿੱਚ ਫੁੱਲਣਾ ਜਾਂ ਦਰਦ
- ਜਦੋਂ ਤੁਸੀਂ ਟਾਇਲਟ ਜਾਂਦੇ ਹੋ ਤਾਂ ਖੂਨ - ਇਹ ਚਮਕਦਾਰ ਲਾਲ ਲਹੂ ਜਾਂ ਗੂੜ੍ਹੇ ਚਿਪਚਿਪੇ ਕਾਲੇ ਪੂ ਵਰਗਾ ਲੱਗ ਸਕਦਾ ਹੈ
- ਪੇਟ ਭਰਿਆ ਮਹਿਸੂਸ ਹੋਣ ਕਾਰਨ ਖਾਣ ਵਿੱਚ ਮੁਸ਼ਕਲ
- ਮਤਲੀ ਅਤੇ ਉਲਟੀਆਂ
- ਬਿਨਾਂ ਕੋਸ਼ਿਸ਼ ਕੀਤੇ ਭਾਰ ਘਟਾਉਣਾ.
ਤੁਹਾਨੂੰ ਪ੍ਰੋਸਟੇਟ ਕੈਂਸਰ ਦੇ ਵਧੇ ਹੋਏ ਖ਼ਤਰੇ ਵਿੱਚ ਹੋ ਸਕਦਾ ਹੈ ਜੇਕਰ ਤੁਹਾਡੇ ਪੇਟ ਜਾਂ ਪੇਡੂ ਦੇ ਖੇਤਰ ਵਿੱਚ ਰੇਡੀਏਸ਼ਨ ਹੋਈ ਹੈ, ਜਾਂ ਹੋਰ ਕਿਸਮ ਦੀਆਂ ਕੈਂਸਰ ਵਿਰੋਧੀ ਦਵਾਈਆਂ ਜਿਵੇਂ ਕਿ ਕੀਮੋ, ਟਾਰਗੇਟਡ ਜਾਂ ਇਮਿਊਨੋਥੈਰੇਪੀਆਂ ਹਨ।
ਆਪਣੇ ਜੀਪੀ ਨਾਲ ਪ੍ਰੋਸਟੇਟ ਦੀ ਨਿਯਮਤ ਜਾਂਚ ਕਰਵਾਓ ਅਤੇ ਕਿਸੇ ਵੀ ਤਬਦੀਲੀ ਦੀ ਰਿਪੋਰਟ ਕਰੋ ਜਿਵੇਂ ਕਿ:
- ਪਿਸ਼ਾਬ ਦੇ ਵਹਾਅ ਵਿੱਚ ਮੁਸ਼ਕਲ (ਰੋਣ) ਜਾਂ ਆਮ ਨਾਲੋਂ ਵੱਧ ਜਾਣ ਦੀ ਲੋੜ ਹੈ
- ਤੁਹਾਡੇ ਵੀਰਜ ਵਿੱਚ ਇਰੈਕਸ਼ਨ ਜਾਂ ਖੂਨ ਆਉਣ ਵਿੱਚ ਤਬਦੀਲੀਆਂ
- ਤੁਹਾਡੇ ਪੇਟ ਵਿੱਚ ਦਰਦ, ਫੁੱਲਣਾ ਜਾਂ ਬੇਅਰਾਮੀ।
ਤੁਹਾਨੂੰ ਕਿਹੜੇ ਦੂਜੇ ਕੈਂਸਰਾਂ ਦਾ ਖਤਰਾ ਹੋ ਸਕਦਾ ਹੈ, ਅਤੇ ਤੁਹਾਨੂੰ ਕਿਹੜੇ ਫਾਲੋ-ਅੱਪ ਟੈਸਟ ਅਤੇ ਸਕੈਨ ਕਰਵਾਉਣੇ ਚਾਹੀਦੇ ਹਨ। ਤੁਹਾਡਾ ਜੀਪੀ ਇਹਨਾਂ ਟੈਸਟਾਂ ਨੂੰ ਆਯੋਜਿਤ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਨ ਦੇ ਯੋਗ ਹੋਵੇਗਾ।
ਕੀ ਇਹ ਇਲਾਜ ਕਰਵਾਉਣ ਦੇ ਜੋਖਮ ਦੀ ਕੀਮਤ ਹੈ?
ਇਹ ਇੱਕ ਬਹੁਤ ਹੀ ਨਿੱਜੀ ਫੈਸਲਾ ਹੈ। ਦੂਸਰਾ ਕੈਂਸਰ ਹੋਣ ਦਾ ਖਤਰਾ, ਹਾਲਾਂਕਿ ਉਹਨਾਂ ਲੋਕਾਂ ਨਾਲੋਂ ਵੱਧ ਹੈ ਜਿਨ੍ਹਾਂ ਨੇ ਲਿਮਫੋਮਾ ਦਾ ਇਲਾਜ ਨਹੀਂ ਕਰਵਾਇਆ ਹੈ, ਫਿਰ ਵੀ ਘੱਟ ਹੈ।
ਹੁਣੇ ਇਲਾਜ ਕਰਵਾ ਕੇ, ਤੁਸੀਂ ਉਮੀਦ ਹੈ ਕਿ ਤੁਹਾਡੇ ਮੌਜੂਦਾ ਲਿੰਫੋਮਾ ਤੋਂ ਛੋਟ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦੇ ਹੋ ਜਾਂ ਇਲਾਜ ਵੀ ਕਰ ਸਕਦੇ ਹੋ। ਇਹ ਸੰਭਵ ਤੌਰ 'ਤੇ ਤੁਹਾਨੂੰ ਚੰਗੀ ਗੁਣਵੱਤਾ ਵਾਲੀ ਜ਼ਿੰਦਗੀ ਦੇ ਕਈ ਹੋਰ ਸਾਲ ਦੇ ਸਕਦਾ ਹੈ।
ਇਹ ਜਾਣਨਾ ਕਿ ਦੂਜੇ ਕੈਂਸਰ ਦਾ ਖਤਰਾ ਹੈ ਚਿੰਤਾ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ, ਪਰ ਇਹ ਵੀ ਮਤਲਬ ਹੈ ਕਿ ਤੁਸੀਂ ਜਾਣਦੇ ਹੋ ਕਿ ਕਿਹੜੇ ਲੱਛਣਾਂ ਵੱਲ ਧਿਆਨ ਦੇਣਾ ਚਾਹੀਦਾ ਹੈ ਅਤੇ ਡਾਕਟਰ ਨੂੰ ਕਦੋਂ ਮਿਲਣਾ ਹੈ। ਇਸਦਾ ਇਹ ਵੀ ਮਤਲਬ ਹੈ ਕਿ ਤੁਹਾਡਾ ਨੇੜਿਓਂ ਅਨੁਸਰਣ ਕੀਤਾ ਜਾਵੇਗਾ ਅਤੇ ਕਿਸੇ ਵੀ ਸੰਭਾਵੀ ਦੂਜੇ ਕੈਂਸਰ ਨੂੰ ਜਲਦੀ ਫੜਨ ਲਈ ਸਕੈਨ ਜਾਂ ਟੈਸਟ ਕਰਵਾਏ ਜਾਣਗੇ। ਇਹ ਉਮੀਦ ਹੈ ਕਿ ਤੁਹਾਨੂੰ ਇਸਦਾ ਸਫਲਤਾਪੂਰਵਕ ਇਲਾਜ ਕਰਵਾਉਣ ਦਾ ਸਭ ਤੋਂ ਵਧੀਆ ਮੌਕਾ ਮਿਲੇਗਾ।
ਹਾਲਾਂਕਿ, ਸਿਰਫ ਤੁਸੀਂ ਹੀ ਇਹ ਫੈਸਲਾ ਕਰ ਸਕਦੇ ਹੋ ਕਿ ਤੁਸੀਂ ਆਪਣੀ ਸਿਹਤ ਨਾਲ ਕਿਹੜੇ ਜੋਖਮ ਲੈਣ ਲਈ ਤਿਆਰ ਹੋ। ਆਪਣੇ ਹੈਮੈਟੋਲੋਜਿਸਟ ਨੂੰ ਉਹਨਾਂ ਦੁਆਰਾ ਸਿਫਾਰਸ਼ ਕੀਤੇ ਗਏ ਇਲਾਜ ਨੂੰ ਨਾ ਕਰਵਾਉਣ ਦੇ ਜੋਖਮਾਂ ਬਾਰੇ ਸਵਾਲ ਪੁੱਛੋ। ਉਹਨਾਂ ਨੂੰ ਦੂਜੇ ਕੈਂਸਰ ਦੇ ਤੁਹਾਡੇ ਜੋਖਮਾਂ ਬਾਰੇ ਪੁੱਛੋ ਅਤੇ ਤੁਹਾਨੂੰ ਕਿਹੜੇ ਫਾਲੋ-ਅੱਪ ਟੈਸਟ ਕਰਵਾਉਣੇ ਚਾਹੀਦੇ ਹਨ।
ਫਿਰ, ਜੇਕਰ ਤੁਹਾਨੂੰ ਲੋੜ ਹੋਵੇ ਤਾਂ ਆਪਣੇ ਅਜ਼ੀਜ਼ਾਂ ਜਾਂ ਮਨੋਵਿਗਿਆਨੀ ਨਾਲ ਗੱਲ ਕਰੋ। ਜੋ ਜਾਣਕਾਰੀ ਤੁਹਾਨੂੰ ਦਿੱਤੀ ਗਈ ਹੈ, ਅਤੇ ਤੁਹਾਡੇ ਲਈ ਕੀ ਸਹੀ ਹੈ, ਉਸ ਦੇ ਆਧਾਰ 'ਤੇ ਆਪਣਾ ਫੈਸਲਾ ਲਓ। ਜੇ ਤੁਸੀਂ ਮਹਿਸੂਸ ਕਰਦੇ ਹੋ ਕਿ ਤੁਹਾਡੇ ਕੋਲ ਲੋੜੀਂਦੀ ਜਾਣਕਾਰੀ ਨਹੀਂ ਹੈ, ਤਾਂ ਤੁਸੀਂ ਆਪਣੇ ਇਲਾਜ ਬਾਰੇ ਦੂਜੀ ਰਾਏ ਵੀ ਮੰਗ ਸਕਦੇ ਹੋ। ਤੁਹਾਡਾ ਹੈਮਾਟੋਲੋਜਿਸਟ ਜਾਂ ਜੀਪੀ ਦੂਜੀ ਰਾਏ ਦਾ ਪ੍ਰਬੰਧ ਕਰਨ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰ ਸਕਦਾ ਹੈ।
ਮੈਨੂੰ ਕਿਹੜੇ ਫਾਲੋ-ਅੱਪ ਟੈਸਟ ਕਰਵਾਉਣੇ ਚਾਹੀਦੇ ਹਨ?
ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਦੂਜੇ ਕੈਂਸਰ ਲਈ ਫਾਲੋ-ਅੱਪ ਟੈਸਟ ਕਰਨ ਲਈ ਕੋਈ ਖਾਸ ਪ੍ਰੋਟੋਕੋਲ ਨਹੀਂ ਹੈ। ਇਹ ਇਸ ਲਈ ਹੈ ਕਿਉਂਕਿ ਤੁਹਾਨੂੰ ਜਿਸ ਚੀਜ਼ ਦੀ ਲੋੜ ਹੈ ਉਹ ਤੁਹਾਡੇ ਲਿੰਫੋਮਾ ਦੀ ਕਿਸਮ, ਤੁਹਾਡੇ ਦੁਆਰਾ ਕਿਹੜੇ ਇਲਾਜ ਕੀਤੇ ਗਏ, ਅਤੇ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਪ੍ਰਭਾਵਿਤ ਖੇਤਰਾਂ 'ਤੇ ਨਿਰਭਰ ਕਰੇਗਾ।
ਆਪਣੇ ਹੈਮਾਟੋਲੋਜਿਸਟ ਜਾਂ ਓਨਕੋਲੋਜਿਸਟ ਨਾਲ ਫਾਲੋ-ਅੱਪ ਟੈਸਟਾਂ ਦੀਆਂ ਕਿਸਮਾਂ ਬਾਰੇ ਗੱਲ ਕਰੋ ਜੋ ਤੁਹਾਨੂੰ ਹੋਣੇ ਚਾਹੀਦੇ ਹਨ। ਹਾਲਾਂਕਿ, ਹੇਠਾਂ ਗਾਈਡ ਹੈ ਜਿਸ ਬਾਰੇ ਤੁਹਾਨੂੰ ਵਿਚਾਰ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੈ.
- ਤੁਹਾਡੇ ਓਨਕੋਲੋਜਿਸਟ ਜਾਂ ਹੈਮੈਟੋਲੋਜਿਸਟ ਦੁਆਰਾ ਸਿਫ਼ਾਰਸ਼ ਕੀਤੇ ਅਨੁਸਾਰ ਨਿਯਮਤ ਖੂਨ ਦੇ ਟੈਸਟ।
- ਮਾਸਿਕ ਸਵੈ-ਛਾਤੀ ਦੀ ਜਾਂਚ (ਜਿੰਨੀ ਜਲਦੀ ਹੋ ਸਕੇ ਆਪਣੇ ਜੀਪੀ ਨੂੰ ਤਬਦੀਲੀਆਂ ਦੀ ਰਿਪੋਰਟ ਕਰੋ), ਅਤੇ ਮੈਮੋਗ੍ਰਾਮ ਅਤੇ/ਜਾਂ ਅਲਟਰਾਸਾਊਂਡ ਤੁਹਾਡੇ ਡਾਕਟਰ ਦੁਆਰਾ ਸਿਫ਼ਾਰਸ਼ ਕੀਤੇ ਅਨੁਸਾਰ ਕਰੋ।
- 30 ਸਾਲ ਦੀ ਉਮਰ ਤੋਂ ਸਾਲਾਨਾ ਮੈਮੋਗ੍ਰਾਮ ਅਤੇ ਅਲਟਰਾਸਾਊਂਡ ਜਾਂ ਤੁਹਾਡੀ ਛਾਤੀ ਵਿੱਚ ਰੇਡੀਏਸ਼ਨ ਤੋਂ 8 ਸਾਲ ਬਾਅਦ ਜੇਕਰ ਇਲਾਜ 30 ਸਾਲ ਦੀ ਉਮਰ ਤੋਂ ਪਹਿਲਾਂ ਕੀਤਾ ਗਿਆ ਸੀ।
- ਤੁਹਾਡੇ ਡਾਕਟਰ ਦੁਆਰਾ ਸਿਫ਼ਾਰਸ਼ ਕੀਤੇ ਅਨੁਸਾਰ ਪੈਪ ਸਮੀਅਰ ਕਰੋ।
- ਸਾਲਾਨਾ ਚਮੜੀ ਦੀ ਜਾਂਚ - ਜੇ ਤੁਹਾਡੇ ਡਾਕਟਰ ਦੁਆਰਾ ਸਿਫ਼ਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਤਾਂ ਅਕਸਰ।
- 50 ਸਾਲ ਦੀ ਉਮਰ ਤੋਂ ਹਰ ਦੂਜੇ ਸਾਲ ਅੰਤੜੀਆਂ ਦੀ ਜਾਂਚ, ਅਤੇ ਜੇਕਰ ਤੁਹਾਡੇ ਡਾਕਟਰ ਦੁਆਰਾ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਤਾਂ ਪਹਿਲਾਂ।
- ਪ੍ਰੋਸਟੇਟ ਦੀ ਜਾਂਚ 50 ਸਾਲ ਦੀ ਉਮਰ ਤੋਂ, ਅਤੇ ਜੇਕਰ ਤੁਹਾਡੇ ਡਾਕਟਰ ਦੁਆਰਾ ਸਿਫ਼ਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਤਾਂ ਹਰ ਸਾਲ ਕੀਤੀ ਜਾਂਦੀ ਹੈ।
- ਤੁਹਾਡੇ ਡਾਕਟਰ ਦੁਆਰਾ ਸਿਫ਼ਾਰਸ਼ ਕੀਤੇ ਅਨੁਸਾਰ ਟੀਕੇ ਲਗਾਉਣੇ।
ਸੰਖੇਪ
- ਲਿਮਫੋਮਾ ਦੇ ਇਲਾਜ ਜੀਵਨ ਬਚਾਉਣ ਵਾਲੇ ਹੋ ਸਕਦੇ ਹਨ, ਪਰ ਹਰ ਕਿਸਮ ਦੇ ਇਲਾਜ ਤੁਹਾਨੂੰ ਜੀਵਨ ਵਿੱਚ ਬਾਅਦ ਵਿੱਚ ਦੂਜਾ ਕੈਂਸਰ ਹੋਣ ਦੇ ਉੱਚ ਜੋਖਮ ਵਿੱਚ ਵੀ ਪਾਉਂਦੇ ਹਨ।
- ਦੂਜਾ ਕੈਂਸਰ ਤੁਹਾਡੇ ਮੂਲ ਲਿੰਫੋਮਾ ਦਾ ਦੁਬਾਰਾ ਹੋਣਾ ਜਾਂ ਪਰਿਵਰਤਨ ਨਹੀਂ ਹੈ। ਇਹ ਇੱਕ ਵੱਖਰੀ ਕਿਸਮ ਦਾ ਕੈਂਸਰ ਹੈ ਜਿਸਦਾ ਤੁਹਾਡੇ ਲਿੰਫੋਮਾ ਨਾਲ ਕੋਈ ਸਬੰਧ ਨਹੀਂ ਹੈ।
- ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਨਾਲ ਇਲਾਜ ਤੁਹਾਨੂੰ ਉਸ ਖੇਤਰ ਵਿੱਚ ਦੂਜੇ ਕੈਂਸਰ ਦੇ ਵੱਧ ਜੋਖਮ ਵਿੱਚ ਪਾ ਸਕਦਾ ਹੈ ਜਿੱਥੇ ਰੇਡੀਏਸ਼ਨ ਦਾ ਨਿਰਦੇਸ਼ਨ ਕੀਤਾ ਗਿਆ ਸੀ।
- ਕੀਮੋਥੈਰੇਪੀ ਦੂਜੇ ਬਲੱਡ ਕੈਂਸਰ, ਜਾਂ ਹੋਰ ਕਿਸਮ ਦੇ ਠੋਸ ਟਿਊਮਰ ਦੇ ਤੁਹਾਡੇ ਜੋਖਮ ਨੂੰ ਵਧਾ ਸਕਦੀ ਹੈ।
- ਚਮੜੀ ਦੇ ਕੈਂਸਰ ਸਭ ਤੋਂ ਆਮ ਦੂਜਾ ਕੈਂਸਰ ਹਨ। ਸਾਲਾਨਾ ਚਮੜੀ ਦੀ ਜਾਂਚ ਮਹੱਤਵਪੂਰਨ ਹੈ।
- ਮਰਦ ਅਤੇ ਔਰਤਾਂ ਦੋਵਾਂ ਨੂੰ ਛਾਤੀ ਦਾ ਕੈਂਸਰ ਹੋ ਸਕਦਾ ਹੈ ਹਾਲਾਂਕਿ ਇਹ ਔਰਤਾਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਹੈ। ਜੇਕਰ ਤੁਹਾਡੀ ਛਾਤੀ ਵਿੱਚ ਰੇਡੀਏਸ਼ਨ ਹੋਈ ਹੈ, ਤਾਂ ਮਹੀਨਾਵਾਰ ਸਵੈ-ਜਾਂਚ ਕਰਨਾ ਸ਼ੁਰੂ ਕਰੋ, ਅਤੇ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਸਾਰੀਆਂ ਤਬਦੀਲੀਆਂ ਦੀ ਰਿਪੋਰਟ ਕਰੋ।
- ਆਪਣੇ ਸਾਰੇ ਸਿਫ਼ਾਰਿਸ਼ ਕੀਤੇ ਸਕ੍ਰੀਨਿੰਗ ਟੈਸਟਾਂ, ਸਕੈਨਾਂ ਅਤੇ ਟੀਕਿਆਂ ਨਾਲ ਅੱਪ ਟੂ ਡੇਟ ਰਹੋ।
- ਆਪਣੇ ਹੈਮੈਟੋਲੋਜਿਸਟ, ਓਨਕੋਲੋਜਿਸਟ ਜਾਂ ਰੇਡੀਏਸ਼ਨ ਓਨਕੋਲੋਜਿਸਟ ਨੂੰ ਦੂਜੇ ਕੈਂਸਰ ਦੇ ਤੁਹਾਡੇ ਜੋਖਮਾਂ ਬਾਰੇ ਪੁੱਛੋ ਅਤੇ ਫਾਲੋ-ਅੱਪ ਦੇਖਭਾਲ ਲਈ ਉਹਨਾਂ ਨਾਲ ਇੱਕ ਯੋਜਨਾ ਬਣਾਓ।
- ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਪਹਿਲਾਂ ਹੀ GP ਨਹੀਂ ਹੈ ਜਿਸ 'ਤੇ ਤੁਸੀਂ ਭਰੋਸਾ ਕਰਦੇ ਹੋ, ਤਾਂ ਇੱਕ ਲੱਭੋ ਅਤੇ ਉਹਨਾਂ ਨੂੰ ਆਪਣੇ ਇਲਾਜਾਂ ਅਤੇ ਚੱਲ ਰਹੇ ਜੋਖਮਾਂ ਬਾਰੇ ਦੱਸੋ। ਚੱਲ ਰਹੀ ਫਾਲੋ-ਅੱਪ ਦੇਖਭਾਲ ਬਾਰੇ ਮਾਰਗਦਰਸ਼ਨ ਲਈ ਉਹਨਾਂ ਨੂੰ ਆਪਣੇ ਹੈਮਾਟੋਲੋਜਿਸਟ, ਓਨਕੋਲੋਜਿਸਟ ਜਾਂ ਰੇਡੀਏਸ਼ਨ ਔਨਕੋਲੋਜਿਸਟ ਨਾਲ ਸੰਪਰਕ ਕਰਨ ਲਈ ਕਹੋ।

