ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਵਿੱਚ ਤਬਦੀਲੀਆਂ, ਲਿਮਫੋਮਾ ਦੇ ਇਲਾਜ ਦੌਰਾਨ ਜਾਂ ਬਾਅਦ ਵਿੱਚ ਹੋ ਸਕਦੀਆਂ ਹਨ। ਇਲਾਜ ਦੇ ਮਾੜੇ ਪ੍ਰਭਾਵ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਵਿੱਚ ਤਬਦੀਲੀਆਂ ਨੂੰ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਪਲਮਨਰੀ ਜ਼ਹਿਰੀਲੇ. ਇਹ ਤਬਦੀਲੀਆਂ ਤੁਹਾਡੀ ਤੰਦਰੁਸਤੀ ਅਤੇ ਸਾਹ ਲੈਣ ਦੀ ਸਮਰੱਥਾ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦੀਆਂ ਹਨ। ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਤੁਹਾਨੂੰ ਇਲਾਜ ਤੋਂ ਪਹਿਲਾਂ ਸਾਹ ਲੈਣ ਵਿੱਚ ਆਸਾਨੀ ਹੋਵੇ, ਜਾਂ ਇਹ ਕਿ ਤੁਹਾਡੀ ਤੰਦਰੁਸਤੀ ਪਹਿਲਾਂ ਵਾਲੀ ਨਹੀਂ ਹੈ।
ਇਹ ਵੈਬਪੇਜ ਇਸ ਬਾਰੇ ਜਾਣਕਾਰੀ ਪ੍ਰਦਾਨ ਕਰੇਗਾ ਕਿ ਕਿਹੜੀਆਂ ਤਬਦੀਲੀਆਂ ਹੋ ਸਕਦੀਆਂ ਹਨ, ਉਹ ਕਿਉਂ ਹੁੰਦੀਆਂ ਹਨ ਅਤੇ ਉਹਨਾਂ ਦਾ ਪ੍ਰਬੰਧਨ ਕਿਵੇਂ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ।
ਸਾਡੇ ਫੇਫੜੇ ਕੀ ਕਰਦੇ ਹਨ?
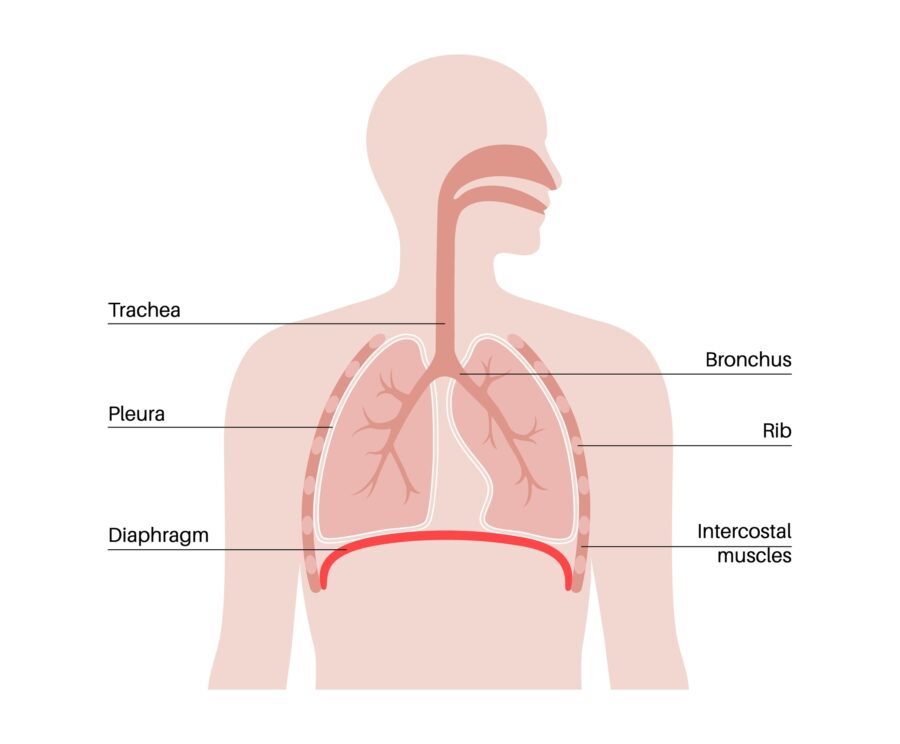
ਸਾਡੇ ਫੇਫੜੇ ਅਜਿਹੇ ਅੰਗ ਹਨ ਜੋ ਸਾਹ ਲੈਣ ਵਿੱਚ ਸਾਡੀ ਮਦਦ ਕਰਦੇ ਹਨ। ਜਦੋਂ ਅਸੀਂ ਸਾਹ ਲੈਂਦੇ ਹਾਂ ਤਾਂ ਉਹ ਫੈਲਦੇ ਹਨ, ਅਤੇ ਜਿਵੇਂ ਹੀ ਅਸੀਂ ਸਾਹ ਲੈਂਦੇ ਹਾਂ ਉਹ ਸੁੰਗੜਦੇ ਹਨ। ਇਹ ਸਾਡੇ ਫੇਫੜਿਆਂ ਵਿੱਚ ਹੈ ਕਿ ਸਾਡੇ ਲਾਲ ਰਕਤਾਣੂਆਂ 'ਤੇ ਹੀਮੋਗਲੋਬਿਨ ਸਾਡੇ ਸਰੀਰ ਦੇ ਬਾਕੀ ਹਿੱਸਿਆਂ ਨੂੰ ਪਹੁੰਚਾਉਣ ਲਈ ਆਕਸੀਜਨ ਚੁੱਕਦਾ ਹੈ, ਅਤੇ ਜਿੱਥੇ ਲਾਲ ਸੈੱਲ ਸਾਡੇ ਸਾਹ ਲੈਣ ਲਈ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਵਰਗੇ ਫਾਲਤੂ ਉਤਪਾਦਾਂ ਨੂੰ ਛੱਡ ਦਿੰਦੇ ਹਨ।
ਸਾਡੇ ਦੋ ਫੇਫੜੇ ਹਨ, ਇੱਕ ਸੱਜੇ ਪਾਸੇ ਅਤੇ ਇੱਕ ਸਾਡੀ ਛਾਤੀ ਦੇ ਖੱਬੇ ਪਾਸੇ। ਕਿਉਂਕਿ ਸਾਡਾ ਦਿਲ ਸਾਡੀ ਛਾਤੀ ਦੇ ਖੱਬੇ ਪਾਸੇ ਵੀ ਹੁੰਦਾ ਹੈ, ਖੱਬਾ ਫੇਫੜਾ ਸੱਜੇ ਪਾਸੇ ਵਾਲੇ ਨਾਲੋਂ ਥੋੜ੍ਹਾ ਛੋਟਾ ਹੁੰਦਾ ਹੈ। ਸਾਡੇ ਸੱਜੇ ਫੇਫੜੇ ਵਿੱਚ 3 ਹਿੱਸੇ ਹੁੰਦੇ ਹਨ (ਜਿਸਨੂੰ ਲੋਬ ਕਿਹਾ ਜਾਂਦਾ ਹੈ) ਅਤੇ ਖੱਬੇ ਫੇਫੜੇ ਵਿੱਚ ਸਿਰਫ 2 ਲੋਬ ਹੁੰਦੇ ਹਨ।
ਸਾਡੇ ਫੇਫੜਿਆਂ ਦੇ ਹੋਰ ਕੰਮ
ਸਾਡੀ ਆਵਾਜ਼ ਨੂੰ ਬੋਲਣ ਅਤੇ ਨਿਯਮਤ ਕਰਨ ਲਈ ਸਾਡੇ ਫੇਫੜਿਆਂ ਤੋਂ ਹਵਾ ਦੇ ਪ੍ਰਵਾਹ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ।
ਸਾਡੇ ਫੇਫੜੇ ਸਾਨੂੰ ਇਨਫੈਕਸ਼ਨ ਅਤੇ ਬੀਮਾਰੀ ਪੈਦਾ ਕਰਨ ਵਾਲੇ ਕੀਟਾਣੂਆਂ ਤੋਂ ਬਚਾਉਣ ਵਿੱਚ ਅਹਿਮ ਭੂਮਿਕਾ ਨਿਭਾਉਂਦੇ ਹਨ। ਸਾਡੇ ਫੇਫੜਿਆਂ ਵਿੱਚ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ ਇੱਕ ਐਂਟੀਬਾਡੀ ਪੈਦਾ ਕਰਦੇ ਹਨ ਜਿਸਨੂੰ ਕਹਿੰਦੇ ਹਨ ਇਮਯੂਨੋਗਲੋਬੂਲਿਨ ਏ, ਜੋ ਸਾਹ ਦੀ ਲਾਗ ਨਾਲ ਲੜਨ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ।
ਸਾਡੇ ਫੇਫੜੇ ਇੱਕ ਕਿਸਮ ਦਾ ਲੇਸਦਾਰ ਵੀ ਪੈਦਾ ਕਰਦੇ ਹਨ ਜੋ ਕੀਟਾਣੂਆਂ ਨੂੰ ਫਾਂਸ ਕੇ ਮਾਰ ਦਿੰਦੇ ਹਨ ਤਾਂ ਜੋ ਉਹਨਾਂ ਨੂੰ ਲਾਗ ਪੈਦਾ ਕਰਨ ਤੋਂ ਰੋਕਿਆ ਜਾ ਸਕੇ।
ਜਦੋਂ ਅਸੀਂ ਸਾਹ ਲੈਂਦੇ ਹਾਂ ਤਾਂ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਨੂੰ ਹਟਾ ਕੇ, ਸਾਡੇ ਫੇਫੜੇ ਸਾਡੇ ਸਰੀਰ ਨੂੰ ਬਹੁਤ ਤੇਜ਼ਾਬ ਬਣਨ ਤੋਂ ਰੋਕਣ ਵਿੱਚ ਮਦਦ ਕਰਦੇ ਹਨ। ਥੋੜੇ ਸਮੇਂ ਵਿੱਚ, ਜੇਕਰ ਸਾਡੇ ਸਰੀਰ ਬਹੁਤ ਤੇਜ਼ਾਬ ਬਣ ਜਾਂਦੇ ਹਨ ਤਾਂ ਸਾਡੇ ਕੋਲ ਇਹ ਹੋ ਸਕਦੇ ਹਨ:
- ਤੇਜ਼ ਦਿਲ ਦੀ ਧੜਕਣ
- ਥਕਾਵਟ ਅਤੇ ਕਮਜ਼ੋਰੀ
- ਚੱਕਰ ਆਉਣੇ
- ਉਲਝਣ
- ਮਤਲੀ ਅਤੇ ਉਲਟੀਆਂ ਜਾਂ ਭੁੱਖ ਨਾ ਲੱਗਣਾ।
ਹਾਲਾਂਕਿ, ਜੇਕਰ ਸਾਡੇ ਸਰੀਰ ਲੰਬੇ ਸਮੇਂ ਤੱਕ ਤੇਜ਼ਾਬ ਬਣੇ ਰਹਿੰਦੇ ਹਨ ਤਾਂ ਸਾਨੂੰ ਕੁਝ ਸਥਿਤੀਆਂ ਅਤੇ ਬਿਮਾਰੀਆਂ ਦਾ ਵਧੇਰੇ ਖ਼ਤਰਾ ਹੋ ਸਕਦਾ ਹੈ ਜਿਸ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਦੰਦ ਸਡ਼ਣੇ
- ਕਸਰ
- ਦਿਲ ਦੀ ਬਿਮਾਰੀ
- ਐਲਰਜੀ
- ਸਾਡੇ ਗਲੇ ਜਾਂ ਪੇਟ ਨੂੰ ਨੁਕਸਾਨ
- ਮੋਟਾਪਾ
- ਸਾਡੇ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ, ਦਿਲ ਜਾਂ ਮਾਸਪੇਸ਼ੀਆਂ ਨਾਲ ਸਮੱਸਿਆਵਾਂ।
ਫੇਫੜਿਆਂ ਵਿੱਚ ਤਬਦੀਲੀਆਂ ਦਾ ਕਾਰਨ ਕੀ ਹੈ?
ਕੁਝ ਲਿੰਫੋਮਾ ਅਤੇ ਲਿੰਫੋਮਾ ਦੇ ਇਲਾਜ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਵਿੱਚ ਤਬਦੀਲੀਆਂ ਲਿਆ ਸਕਦੇ ਹਨ।
ਲੀਮਫੋਮਾ
ਪ੍ਰਾਇਮਰੀ ਮੇਡੀਆਸਟਾਈਨਲ ਲਿੰਫੋਮਾ ਤੁਹਾਡੀ ਛਾਤੀ (ਮੀਡੀਆਸਟਾਈਨਮ) ਦੇ ਵਿਚਕਾਰ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ ਅਤੇ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦਾ ਹੈ। ਹੋਡਕਿਨ ਲਿਮਫੋਮਾ ਵਾਲੇ ਬਹੁਤ ਸਾਰੇ ਲੋਕਾਂ ਨੂੰ ਇਹ ਉਹਨਾਂ ਦੇ ਮੇਡੀਆਸਟਿਨਮ ਵਿੱਚ ਵੀ ਸ਼ੁਰੂ ਹੋ ਸਕਦਾ ਹੈ। ਅਤੇ ਦੂਜਿਆਂ ਨੂੰ ਲਿੰਫੋਮਾ ਹੋ ਸਕਦਾ ਹੈ ਜੋ ਛਾਤੀ ਵਿੱਚ ਫੈਲਦਾ ਹੈ ਜਾਂ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ 'ਤੇ ਦਬਾਅ ਪਾਉਂਦਾ ਹੈ। ਕੁਝ ਲਿੰਫੋਮਾ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਵਿੱਚ ਵੀ ਸ਼ੁਰੂ ਹੋ ਸਕਦੇ ਹਨ।
ਇਹ ਸਾਰੇ ਲਿੰਫੋਮਾ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰ ਸਕਦੇ ਹਨ ਜੇਕਰ ਉਹ ਉਹਨਾਂ ਉੱਤੇ ਦਬਾਅ ਪਾਉਣ ਲਈ ਕਾਫੀ ਵੱਡੇ ਹਨ, ਅਤੇ ਜਦੋਂ ਤੁਸੀਂ ਸਾਹ ਲੈਂਦੇ ਹੋ ਤਾਂ ਉਹਨਾਂ ਨੂੰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਫੈਲਣ ਤੋਂ ਰੋਕਦੇ ਹੋ, ਜਾਂ ਜਦੋਂ ਤੁਸੀਂ ਸਾਹ ਲੈਂਦੇ ਹੋ ਤਾਂ ਸੰਕੁਚਿਤ ਹੋ ਜਾਂਦੇ ਹਨ। ਜੇਕਰ ਤੁਹਾਡਾ ਲਿੰਫੋਮਾ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਵਿੱਚ ਹੈ, ਤਾਂ ਇਹ ਉਹਨਾਂ ਦੇ ਕੰਮ ਕਰਨ ਦੇ ਤਰੀਕੇ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦਾ ਹੈ।
ਇਲਾਜ ਜੋ ਪਲਮਨਰੀ ਜ਼ਹਿਰੀਲੇਪਣ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੇ ਹਨ
ਹਾਲਾਂਕਿ ਕੀਮੋਥੈਰੇਪੀ ਬਹੁਤ ਸਾਰੇ ਲਿੰਫੋਮਾ ਨਾਲ ਲੜਨ ਲਈ ਬਹੁਤ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਹੈ, ਕੁਝ ਕੀਮੋਥੈਰੇਪੀ ਦਵਾਈਆਂ ਪਲਮਨਰੀ ਜ਼ਹਿਰੀਲੇਪਣ ਦਾ ਕੇਸ ਕਰ ਸਕਦੀਆਂ ਹਨ।
ਬਲੇਓਮਾਸਿਨ
ਬਲੀਓਮਾਈਸਿਨ ਇੱਕ ਕੀਮੋਥੈਰੇਪੀ ਹੈ ਜੋ ਆਮ ਤੌਰ 'ਤੇ ਹਾਡਕਿਨ ਲਿਮਫੋਮਾ ਦੇ ਇਲਾਜ ਲਈ ਵਰਤੀ ਜਾਂਦੀ ਹੈ ਬਹੁਤ ਘੱਟ ਹੀ ਫੇਫੜਿਆਂ ਵਿੱਚ ਤਬਦੀਲੀਆਂ ਦਾ ਕਾਰਨ ਬਣਦੇ ਹਨ। ਹਾਲਾਂਕਿ, ਬਲੋਮਾਈਸਿਨ ਨਾਲ ਸੰਬੰਧਿਤ ਪਲਮਨਰੀ ਜ਼ਹਿਰੀਲੇਪਣ ਦਾ ਜੋਖਮ ਵਧ ਜਾਂਦਾ ਹੈ ਜੇਕਰ ਤੁਸੀਂ:
- 40 ਸਾਲ ਤੋਂ ਵੱਧ ਪੁਰਾਣਾ
- ਧੂੰਆਂ
- ਫੇਫੜਿਆਂ ਦੀਆਂ ਹੋਰ ਸਥਿਤੀਆਂ ਹਨ
- ਤੁਹਾਡੇ ਗੁਰਦਿਆਂ ਨਾਲ ਸਮੱਸਿਆਵਾਂ ਹਨ।
ਹਾਈ ਡੋਜ਼ ਆਕਸੀਜਨ ਦੀ ਵਰਤੋਂ ਅਕਸਰ ਹਸਪਤਾਲਾਂ ਵਿੱਚ ਜਾਂ ਸਕੂਬਾ ਡਾਈਵਿੰਗ ਦੌਰਾਨ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਜੇਕਰ ਹਸਪਤਾਲ ਵਿੱਚ ਆਕਸੀਜਨ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ ਤਾਂ ਤੁਹਾਨੂੰ ਉੱਚ ਖੁਰਾਕ ਆਕਸੀਜਨ ਦੀ ਬਜਾਏ ਮੈਡੀਕਲ ਹਵਾ ਦੀ ਪੇਸ਼ਕਸ਼ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਯਕੀਨੀ ਬਣਾਓ ਕਿ ਤੁਸੀਂ ਆਪਣੇ ਡਾਕਟਰਾਂ ਅਤੇ ਨਰਸਾਂ ਨੂੰ ਹਮੇਸ਼ਾ ਇਹ ਦੱਸਣ ਦਿਓ ਕਿ ਤੁਹਾਨੂੰ ਬਲੋਮਾਈਸਿਨ ਹੈ, ਭਾਵੇਂ ਤੁਹਾਨੂੰ ਇਹ ਕਈ ਸਾਲ ਪਹਿਲਾਂ ਸੀ। ਉਹ ਸੰਭਾਵਤ ਤੌਰ 'ਤੇ ਆਕਸੀਜਨ ਨੂੰ ਐਲਰਜੀ ਵਜੋਂ ਸੂਚੀਬੱਧ ਕਰਨਗੇ ਤਾਂ ਜੋ ਇਹ ਯਕੀਨੀ ਬਣਾਇਆ ਜਾ ਸਕੇ ਕਿ ਤੁਹਾਨੂੰ ਉੱਚ-ਡੋਜ਼ ਆਕਸੀਜਨ ਨਹੀਂ ਦਿੱਤੀ ਗਈ ਹੈ।
ਲੋਕਾਂ ਨੂੰ ਇਹ ਦੱਸਣ ਲਈ ਇੱਕ ਕਾਰਡ ਲੈ ਕੇ ਜਾਣਾ ਜਾਂ ਇੱਕ ਗੁੱਟ ਦਾ ਬੈਂਡ ਜਾਂ ਬਰੇਸਲੇਟ ਰੱਖਣਾ ਇੱਕ ਚੰਗਾ ਵਿਚਾਰ ਹੈ ਜੇਕਰ ਤੁਸੀਂ ਕਦੇ ਅਜਿਹੀ ਸਥਿਤੀ ਵਿੱਚ ਹੋ ਕਿ ਤੁਸੀਂ ਖੁਦ ਇਸ ਬਾਰੇ ਸੰਚਾਰ ਨਹੀਂ ਕਰ ਸਕਦੇ ਹੋ ਤਾਂ ਤੁਹਾਡੇ ਕੋਲ ਉੱਚ-ਡੋਜ਼ ਆਕਸੀਜਨ ਨਹੀਂ ਹੈ।
ਬਲੀਓਮਾਈਸਿਨ ਦੀ ਵਰਤੋਂ ਆਮ ਤੌਰ 'ਤੇ ਕੀਮੋਥੈਰੇਪੀ ਪ੍ਰੋਟੋਕੋਲ ABVD ਅਤੇ eBEACOPP ਵਿੱਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ।
ਹੋਰ ਕੀਮੋਥੈਰੇਪੀਆਂ
ਹੋਰ ਕੀਮੋਥੈਰੇਪੀਆਂ ਜੋ ਪਲਮਨਰੀ ਜ਼ਹਿਰੀਲੇਪਣ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੀਆਂ ਹਨ ਹੇਠਾਂ ਸੂਚੀਬੱਧ ਹਨ। ਹਾਲਾਂਕਿ, ਇਹ ਯਾਦ ਰੱਖਣਾ ਮਹੱਤਵਪੂਰਨ ਹੈ ਕਿ ਇਹ ਮਾੜੇ ਪ੍ਰਭਾਵ ਬਹੁਤ ਘੱਟ ਹੁੰਦੇ ਹਨ, ਅਤੇ ਇਲਾਜ ਪ੍ਰਾਪਤ ਕਰਨ ਵਾਲੇ ਜ਼ਿਆਦਾਤਰ ਲੋਕ ਪਲਮਨਰੀ ਜ਼ਹਿਰੀਲੇਪਣ ਦਾ ਵਿਕਾਸ ਨਹੀਂ ਕਰਨਗੇ।
- ਮੈਥੋਟਰੈਕਸੇਟ
- ਜੈਮਸੀਟਾਬਾਈਨ
- ਬਸੁਲਫਾਨ
- ਕਾਰਮੂਸਟਾਈਨ
- ਮੇਲਫਲਾਨ
- ਸਾਈਕਲੋਫੌਸਫਾਮਾਈਡ
- ਕਲੋਰਮਬੁਸੀਲ
- cytarabine
- ਪਲੈਟੀਨਮ ਅਧਾਰਿਤ ਕੀਮੋ ਜਿਵੇਂ ਕਿ ਸਿਸਪਲੇਟਿਨ ਜਾਂ ਕਾਰਬੋਪਲਾਟਿਨ।
ਬਲੀਓਮਾਈਸਿਨ ਦੇ ਉਲਟ, ਜੇਕਰ ਤੁਹਾਡੀ ਪਲਮਨਰੀ ਜ਼ਹਿਰੀਲੇਪਨ ਕਿਸੇ ਵੱਖਰੀ ਕਿਸਮ ਦੀ ਕੀਮੋਥੈਰੇਪੀ ਕਾਰਨ ਹੁੰਦੀ ਹੈ ਤਾਂ ਤੁਸੀਂ ਬਿਨਾਂ ਕਿਸੇ ਜੋਖਮ ਦੇ ਲੋੜ ਪੈਣ 'ਤੇ ਉੱਚ-ਡੋਜ਼ ਆਕਸੀਜਨ ਦੀ ਵਰਤੋਂ ਕਰਨ ਦੇ ਯੋਗ ਹੋਵੋਗੇ।
ਜੇਕਰ ਰੇਡੀਏਸ਼ਨ ਤੁਹਾਡੀ ਛਾਤੀ, ਮੀਡੀਏਸਟਿਨਮ ਜਾਂ ਫੇਫੜਿਆਂ ਵਿੱਚ ਹੁੰਦੀ ਹੈ ਤਾਂ ਰੇਡੀਓਥੈਰੇਪੀ ਤੁਹਾਡੇ ਪਲਮਨਰੀ ਜ਼ਹਿਰੀਲੇਪਣ ਦੇ ਜੋਖਮ ਨੂੰ ਵਧਾ ਸਕਦੀ ਹੈ। ਜੇਕਰ ਤੁਸੀਂ ਵੀ ਕੀਮੋਥੈਰੇਪੀ ਕਰਵਾ ਰਹੇ ਹੋ ਜਾਂ ਕਰ ਰਹੇ ਹੋ ਤਾਂ ਜੋਖਮ ਵੱਧ ਹੈ।
ਕੁਝ ਇਮਯੂਨੋਥੈਰੇਪੀਆਂ ਪਲਮਨਰੀ ਜ਼ਹਿਰੀਲੇਪਣ ਦਾ ਕਾਰਨ ਵੀ ਬਣ ਸਕਦੀਆਂ ਹਨ। ਇਹਨਾਂ ਵਿੱਚ ਮੋਨੋਕਲੋਨਲ ਐਂਟੀਬਾਡੀਜ਼ ਸ਼ਾਮਲ ਹਨ ਜੋ ਆਮ ਤੌਰ 'ਤੇ ਲਿੰਫੋਮਾ ਦੇ ਇਲਾਜ ਵਿੱਚ ਵਰਤੇ ਜਾਂਦੇ ਹਨ ਜਿਵੇਂ ਕਿ ਰਿਟੂਕਸੀਮੈਬ, ਓਬਿਨਟੁਜ਼ੁਮਾਬ ਅਤੇ ਬ੍ਰੈਂਟੁਕਸੀਮਬ ਵੇਡੋਟਿਨ।
ਇਮਿਊਨ ਚੈਕਪੁਆਇੰਟ ਇਨਿਹਿਬਟਰਜ਼ ਜਿਵੇਂ ਕਿ ਪੇਮਬਰੋਲਿਜ਼ੁਮਾਬ ਅਤੇ ਨਿਵੋਲੁਮਬ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਦੇ ਅੰਦਰ ਇੱਕ ਇਮਿਊਨ ਪ੍ਰਤੀਕ੍ਰਿਆ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੇ ਹਨ ਜਿਸ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਤੁਹਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਵਿੱਚ ਸੈੱਲਾਂ ਨੂੰ ਤੁਹਾਡੀ ਕਲਾ ਵਜੋਂ ਨਹੀਂ ਪਛਾਣਦੀ। ਇਸ ਦੀ ਬਜਾਏ, ਤੁਹਾਡਾ ਇਮਿਊਨ ਸਿਸਟਮ ਇਹਨਾਂ ਸੈੱਲਾਂ ਨੂੰ ਇੱਕ ਕੀਟਾਣੂ ਦੇ ਰੂਪ ਵਿੱਚ ਦੇਖ ਸਕਦਾ ਹੈ ਅਤੇ ਉਹਨਾਂ 'ਤੇ ਹਮਲਾ ਕਰ ਸਕਦਾ ਹੈ। ਇਸ ਤਰ੍ਹਾਂ ਦੀਆਂ ਪ੍ਰਤੀਕ੍ਰਿਆਵਾਂ ਨੂੰ ਦੂਜੇ ਇਲਾਜਾਂ ਦੁਆਰਾ ਪੈਦਾ ਹੋਣ ਵਾਲੇ ਫੇਫੜਿਆਂ ਦੇ ਜ਼ਹਿਰੀਲੇਪਣ ਨਾਲੋਂ ਵੱਖਰੇ ਢੰਗ ਨਾਲ ਇਲਾਜ ਕੀਤੇ ਜਾਣ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ ਅਤੇ ਆਮ ਤੌਰ 'ਤੇ ਇਮਿਊਨ ਪ੍ਰਤੀਕ੍ਰਿਆ ਨੂੰ ਰੋਕਣ ਲਈ ਸਟੀਰੌਇਡ ਸ਼ਾਮਲ ਹੁੰਦੇ ਹਨ।
ਫੇਫੜਿਆਂ ਦੇ ਬਦਲਾਅ ਦੇ ਲੱਛਣ
ਤੁਹਾਨੂੰ ਆਪਣੇ ਡਾਕਟਰ ਜਾਂ ਨਰਸ ਨੂੰ ਸਾਰੇ ਨਵੇਂ, ਜਾਂ ਵਿਗੜ ਰਹੇ ਲੱਛਣਾਂ ਦੀ ਰਿਪੋਰਟ ਕਰਨ ਦੀ ਲੋੜ ਹੈ ਤਾਂ ਜੋ ਉਹ ਤੁਹਾਡਾ ਮੁਲਾਂਕਣ ਕਰ ਸਕਣ। ਬਹੁਤ ਸਾਰੇ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਤੁਹਾਨੂੰ ਕਿਸੇ ਇਲਾਜ ਦੀ ਲੋੜ ਨਾ ਪਵੇ ਪਰ ਜੇਕਰ ਤੁਸੀਂ ਅਜਿਹਾ ਕਰਦੇ ਹੋ, ਤਾਂ ਇਲਾਜ ਵਿੱਚ ਦੇਰੀ ਕਰਨਾ ਬਹੁਤ ਜਲਦੀ ਗੰਭੀਰ ਹੋ ਸਕਦਾ ਹੈ। ਬਹੁਤ ਸਾਰੇ ਫੇਫੜਿਆਂ ਦੇ ਜ਼ਹਿਰੀਲੇ ਲੱਛਣ ਅਸਥਾਈ ਹੋ ਸਕਦੇ ਹਨ ਅਤੇ ਉਹਨਾਂ ਨੂੰ ਨਹੀਂ, ਜਾਂ ਸਿਰਫ ਥੋੜ੍ਹੇ ਸਮੇਂ ਦੇ ਇਲਾਜ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਬਹੁਤ ਘੱਟ, ਪਲਮਨਰੀ ਜ਼ਹਿਰੀਲੇ ਪ੍ਰਭਾਵਾਂ ਦੇ ਸਥਾਈ ਪ੍ਰਭਾਵ ਹੁੰਦੇ ਹਨ ਜੋ ਇੱਕ ਸਥਾਈ ਸਿਹਤ ਸਥਿਤੀ ਬਣ ਜਾਂਦੇ ਹਨ।
ਫੇਫੜਿਆਂ ਦੇ ਜ਼ਹਿਰੀਲੇ ਲੱਛਣਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਸਾਹ ਲੈਣ ਵਿੱਚ ਮੁਸ਼ਕਲ
- ਬਿਨਾਂ ਕਿਸੇ ਕਾਰਨ ਸਾਹ ਦੀ ਕਮੀ
- ਘਰਘਰਾਹਟ ਜਾਂ ਰੌਲਾ ਸਾਹ ਲੈਣਾ
- ਤੁਹਾਡੀ ਆਵਾਜ਼ ਵਿੱਚ ਬਦਲਾਅ ਜਾਂ ਬੋਲਣ ਵਿੱਚ ਮੁਸ਼ਕਲ
- ਚੱਕਰ ਆਉਣੇ ਜਾਂ ਉਲਝਣ
- ਤੁਹਾਡੀ ਚਮੜੀ ਦੇ ਹੇਠਾਂ ਝਰਨਾਹਟ
- ਖੰਘ
- ਛਾਤੀ ਦੇ ਦਰਦ
- ਤੁਹਾਡੇ ਬੁੱਲ੍ਹਾਂ, ਉਂਗਲਾਂ ਜਾਂ ਪੈਰਾਂ ਦੀਆਂ ਉਂਗਲਾਂ ਦੁਆਲੇ ਨੀਲਾ ਰੰਗ
- ਕਿਸੇ ਵੀ ਮੌਜੂਦਾ ਫੇਫੜੇ ਦੀਆਂ ਸਥਿਤੀਆਂ ਜਿਵੇਂ ਕਿ ਦਮਾ ਜਾਂ ਪੁਰਾਣੀ ਰੁਕਾਵਟ ਪਲਮਨਰੀ ਬਿਮਾਰੀ (ਸੀਓਪੀਡੀ) ਦਾ ਵਿਗੜਨਾ।
ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਕਦੋਂ ਮਿਲਣਾ ਹੈ
ਜੇਕਰ ਤੁਹਾਨੂੰ ਉਪਰੋਕਤ ਲੱਛਣਾਂ ਵਿੱਚੋਂ ਕੋਈ ਵੀ ਮਿਲਦਾ ਹੈ ਤਾਂ ਸਮੀਖਿਆ ਲਈ ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਸੰਪਰਕ ਕਰੋ। ਜੇਕਰ ਤੁਸੀਂ ਆਪਣੇ ਜੀਪੀ (ਸਥਾਨਕ ਡਾਕਟਰ) ਜਾਂ ਓਨਕੋਲੋਜਿਸਟ ਦੇ ਆਪਣੇ ਹੀਮੇਟੋਲੋਜਿਸਟ ਤੋਂ ਇਲਾਵਾ ਕਿਸੇ ਹੋਰ ਡਾਕਟਰ ਨੂੰ ਦੇਖ ਰਹੇ ਹੋ ਤਾਂ ਉਹਨਾਂ ਨੂੰ ਦੱਸੋ ਕਿ ਕੀ ਹੈ:
- ਲੱਛਣ ਜੋ ਤੁਸੀਂ ਪ੍ਰਾਪਤ ਕਰ ਰਹੇ ਹੋ, ਉਹ ਕਦੋਂ ਸ਼ੁਰੂ ਹੋਏ ਹਨ ਅਤੇ ਜੇਕਰ ਉਹ ਵਿਗੜ ਗਏ ਹਨ,
- ਤੁਸੀਂ ਕਿਹੜਾ ਇਲਾਜ ਕਰਵਾ ਰਹੇ ਹੋ ਅਤੇ ਤੁਸੀਂ ਆਖਰੀ ਵਾਰ ਕਦੋਂ ਕੀਤਾ ਸੀ।
ਜੇ ਤੁਹਾਡਾ ਤਾਪਮਾਨ 38 ਡਿਗਰੀ ਜਾਂ ਇਸ ਤੋਂ ਵੱਧ ਹੈ, ਜੇ ਤੁਹਾਨੂੰ ਛਾਤੀ ਵਿੱਚ ਦਰਦ ਹੈ, ਜੇ ਤੁਹਾਨੂੰ ਸਾਹ ਲੈਣ ਵਿੱਚ ਬਹੁਤ ਤਕਲੀਫ਼ ਹੈ, ਜਾਂ ਜੇ ਤੁਸੀਂ ਬਹੁਤ ਬਿਮਾਰ ਹੋ ਤਾਂ ਐਂਬੂਲੈਂਸ ਨੂੰ ਕਾਲ ਕਰੋ ਜਾਂ ਆਪਣੇ ਨਜ਼ਦੀਕੀ ਐਮਰਜੈਂਸੀ ਵਿਭਾਗ ਵਿੱਚ ਜਾਓ।
ਫੇਫੜਿਆਂ ਦੀਆਂ ਤਬਦੀਲੀਆਂ ਦਾ ਨਿਦਾਨ ਕਿਵੇਂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ?
ਤੁਹਾਡਾ ਡਾਕਟਰ ਸਰੀਰਕ ਮੁਆਇਨਾ ਕਰੇਗਾ ਅਤੇ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਦੀ ਗੱਲ ਸੁਣੇਗਾ। ਉਹ ਫਿਰ ਹੋਰ ਚੀਜ਼ਾਂ ਦੇਖਣਗੇ ਜਿਵੇਂ ਕਿ ਤੁਹਾਡਾ ਆਖਰੀ ਵਾਰ ਇਲਾਜ ਕਦੋਂ ਹੋਇਆ ਸੀ ਅਤੇ ਤੁਹਾਡਾ ਕੀ ਇਲਾਜ ਸੀ, ਹਾਲ ਹੀ ਵਿੱਚ ਖੂਨ ਦੇ ਟੈਸਟ ਅਤੇ ਹੋਰ ਦਵਾਈਆਂ ਜੋ ਤੁਸੀਂ ਲੈ ਰਹੇ ਹੋ ਸਕਦੇ ਹੋ। ਇੱਕ ਵਾਰ ਉਹਨਾਂ ਕੋਲ ਪੂਰੀ ਤਸਵੀਰ ਹੋਣ ਤੋਂ ਬਾਅਦ, ਉਹ ਇਹ ਨਿਰਧਾਰਤ ਕਰਨਗੇ ਕਿ ਤੁਹਾਨੂੰ ਕਿਹੜੇ ਵਾਧੂ ਟੈਸਟਾਂ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ। ਇਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ:
- ਛਾਤੀ ਦਾ ਐਕਸ-ਰੇ
- ਤੁਹਾਡੀ ਛਾਤੀ ਦਾ CT ਜਾਂ MRI
- ਥੁੱਕ ਦਾ ਟੈਸਟ
- ਪਲਮਨਰੀ ਫੰਕਸ਼ਨ ਟੈਸਟ
- ਬ੍ਰੌਨਕੋਸਕੋਪੀ
- ਖੂਨ ਦੇ ਟੈਸਟ.
ਫੇਫੜੇ ਦੇ ਬਦਲਾਅ ਲਈ ਇਲਾਜ
ਫੇਫੜਿਆਂ ਦੇ ਜ਼ਹਿਰੀਲੇਪਣ ਅਤੇ ਫੇਫੜਿਆਂ ਦੀਆਂ ਹੋਰ ਤਬਦੀਲੀਆਂ ਦਾ ਇਲਾਜ ਤੁਹਾਡੇ ਦੁਆਰਾ ਕੀਤੇ ਗਏ ਇਲਾਜ ਦੀ ਕਿਸਮ, ਤੁਹਾਡੇ ਲੱਛਣਾਂ ਦੀ ਗੰਭੀਰਤਾ ਅਤੇ ਫੇਫੜਿਆਂ ਦੀਆਂ ਤਬਦੀਲੀਆਂ ਦੀ ਕਿਸਮ 'ਤੇ ਨਿਰਭਰ ਕਰੇਗਾ।
ਇਲਾਜਾਂ ਤੋਂ ਪਲਮਨਰੀ ਜ਼ਹਿਰੀਲੇਪਣ
ਜਦੋਂ ਤੁਹਾਡੇ ਇਲਾਜਾਂ ਦੇ ਕਾਰਨ ਪਲਮਨਰੀ ਜ਼ਹਿਰੀਲੇਪਨ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਫੇਫੜਿਆਂ ਵਿੱਚ ਤਬਦੀਲੀਆਂ ਆਉਂਦੀਆਂ ਹਨ, ਤਾਂ ਤੁਹਾਨੂੰ ਇਹ ਪੇਸ਼ਕਸ਼ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ:
- ਦਵਾਈ ਜਿਵੇਂ ਕਿ ਸਟੀਰੌਇਡਜ਼, ਐਂਟੀਹਿਸਟਾਮਾਈਨਜ਼, ਵੈਂਟੋਲਿਨ ਜਾਂ ਸਲਬੂਟਾਮੋਲ। ਦਵਾਈ ਨੂੰ ਇੱਕ ਗੋਲੀ ਦੇ ਰੂਪ ਵਿੱਚ, ਨਾੜੀ ਵਿੱਚ (ਤੁਹਾਡੀ ਨਾੜੀ ਵਿੱਚ), ਇੱਕ ਪਫਰ ਜਾਂ ਨੈਬੂਲਾਈਜ਼ਰ (ਸਾਹ ਲੈਣ ਲਈ) ਦੇ ਰੂਪ ਵਿੱਚ ਲੈਣ ਦਾ ਆਦੇਸ਼ ਦਿੱਤਾ ਜਾ ਸਕਦਾ ਹੈ।
- ਐਂਟੀਬਾਇਓਟਿਕਸ, ਐਂਟੀਫੰਗਲ ਜਾਂ ਐਂਟੀਵਾਇਰਲ ਦਵਾਈ ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਫੇਫੜਿਆਂ ਦੀ ਲਾਗ ਹੋਣ ਦਾ ਖ਼ਤਰਾ ਹੈ, ਜਾਂ ਤੁਹਾਡੇ ਕੋਲ ਹੈ।
- ਛਾਤੀ ਦੀ ਫਿਜ਼ੀਓਥੈਰੇਪੀ ਅਤੇ ਅਭਿਆਸ
- ਅਗਲੇ ਇਲਾਜਾਂ ਤੋਂ ਪਹਿਲਾਂ ਵਾਧੂ ਸਮਾਂ।
ਲਿਮਫੋਮਾ ਤੋਂ ਫੇਫੜਿਆਂ ਵਿੱਚ ਬਦਲਾਅ
ਤੁਹਾਡੀ ਛਾਤੀ ਜਾਂ ਫੇਫੜਿਆਂ ਵਿੱਚ ਲਿੰਫੋਮਾ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਹੋਣ ਵਾਲੀਆਂ ਫੇਫੜਿਆਂ ਦੀਆਂ ਤਬਦੀਲੀਆਂ ਨੂੰ ਪਲਮਨਰੀ ਜ਼ਹਿਰੀਲੇਪਣ ਤੋਂ ਵੱਖਰੇ ਢੰਗ ਨਾਲ ਪ੍ਰਬੰਧਿਤ ਕੀਤਾ ਜਾਵੇਗਾ। ਜਦੋਂ ਲਿਮਫੋਮਾ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਵਿੱਚ ਤਬਦੀਲੀਆਂ ਦਾ ਕਾਰਨ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਇਲਾਜ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ 'ਤੇ ਜਾਂ ਉਸ ਵਿੱਚ ਦਬਾਅ ਨੂੰ ਰੋਕਣ ਲਈ ਲਿਮਫੋਮਾ ਨੂੰ ਸੁੰਗੜਾਉਣਾ ਹੋਵੇਗਾ। ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਤੁਹਾਨੂੰ ਲਿੰਫੋਮਾ ਨੂੰ ਹਟਾਉਣ ਜਾਂ ਸੁੰਗੜਨ ਲਈ ਕੀਮੋਥੈਰੇਪੀ, ਰੇਡੀਏਸ਼ਨ ਜਾਂ ਸਰਜਰੀ ਵਰਗੇ ਇਲਾਜ ਦੀ ਲੋੜ ਪਵੇਗੀ।
ਜਿਵੇਂ ਕਿ ਲਿੰਫੋਮਾ ਛੋਟਾ ਹੋ ਜਾਂਦਾ ਹੈ ਜਾਂ ਹਟਾ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ, ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਨੂੰ ਦੁਬਾਰਾ ਠੀਕ ਤਰ੍ਹਾਂ ਕੰਮ ਕਰਨਾ ਸ਼ੁਰੂ ਕਰ ਦੇਣਾ ਚਾਹੀਦਾ ਹੈ, ਤੁਹਾਡੇ ਲੱਛਣਾਂ ਵਿੱਚ ਸੁਧਾਰ ਹੁੰਦਾ ਹੈ।
ਫੇਫੜਿਆਂ ਦੇ ਬਦਲਾਅ ਦੇ ਨਾਲ ਰਹਿਣਾ
ਜਦੋਂ ਫੇਫੜਿਆਂ ਵਿੱਚ ਤਬਦੀਲੀਆਂ ਸਥਾਈ ਹੋ ਜਾਂਦੀਆਂ ਹਨ ਤਾਂ ਇਹ ਤੁਹਾਡੇ ਜੀਵਨ ਦੇ ਕਈ ਖੇਤਰਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦੀਆਂ ਹਨ। ਤੁਹਾਡੀ ਨਵੀਂ ਸਮਰੱਥਾ ਕੀ ਹੈ, ਅਤੇ ਤੁਹਾਡੀਆਂ ਸੀਮਾਵਾਂ ਵਿੱਚ ਕਿਵੇਂ ਰਹਿਣਾ ਹੈ, ਇਸ ਨੂੰ ਠੀਕ ਕਰਨ ਅਤੇ ਸਿੱਖਣ ਵਿੱਚ ਕੁਝ ਸਮਾਂ ਲੱਗ ਸਕਦਾ ਹੈ। ਤੁਹਾਡੇ ਕੋਲ ਨਵੀਂਆਂ ਦਵਾਈਆਂ ਹੋ ਸਕਦੀਆਂ ਹਨ ਜੋ ਤੁਹਾਨੂੰ ਲੈਣ ਦੀ ਲੋੜ ਹੈ, ਜਾਂ ਹਸਪਤਾਲ ਵਿੱਚ ਵਾਧੂ ਮੁਲਾਕਾਤਾਂ ਹੋ ਸਕਦੀਆਂ ਹਨ।
ਫੇਫੜਿਆਂ ਦੀਆਂ ਤਬਦੀਲੀਆਂ ਨਾਲ ਤੁਸੀਂ ਆਪਣੇ ਜੀਵਨ ਦੀ ਗੁਣਵੱਤਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰਨ ਲਈ ਜੋ ਚੀਜ਼ਾਂ ਕਰ ਸਕਦੇ ਹੋ, ਉਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਇਹਨਾਂ ਬਦਲਾਵਾਂ ਦੇ ਕਾਰਨ ਤੁਹਾਨੂੰ ਡਰ, ਚਿੰਤਾ ਜਾਂ ਵਾਧੂ ਤਣਾਅ ਨਾਲ ਸਿੱਝਣ ਵਿੱਚ ਮਦਦ ਕਰਨ ਲਈ ਆਪਣੇ ਜੀਪੀ ਤੋਂ ਮਾਨਸਿਕ ਸਿਹਤ ਯੋਜਨਾ ਪ੍ਰਾਪਤ ਕਰੋ।
- ਆਪਣੇ ਸਥਾਨਕ GP ਨਾਲ GP ਪ੍ਰਬੰਧਨ ਯੋਜਨਾ ਪ੍ਰਾਪਤ ਕਰੋ। ਇਹ ਯੋਜਨਾਵਾਂ ਤੁਹਾਨੂੰ ਬਿਨਾਂ ਕਿਸੇ, ਜਾਂ ਬਹੁਤ ਘੱਟ ਲਾਗਤ 'ਤੇ 5 ਸਹਾਇਕ ਸਿਹਤ ਮੁਲਾਕਾਤਾਂ ਪ੍ਰਦਾਨ ਕਰ ਸਕਦੀਆਂ ਹਨ। ਇਹਨਾਂ ਵਿੱਚ ਡਾਇਟੀਸ਼ੀਅਨ, ਕਸਰਤ ਫਿਜ਼ੀਓਲੋਜਿਸਟ, ਫਿਜ਼ੀਓਥੈਰੇਪਿਸਟ, ਆਕੂਪੇਸ਼ਨਲ ਥੈਰੇਪਿਸਟ ਅਤੇ ਹੋਰ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ।
- ਆਪਣੀ ਉਚਾਈ ਲਈ ਇੱਕ ਸਿਹਤਮੰਦ ਵਜ਼ਨ ਬਣਾਈ ਰੱਖੋ। ਜੇਕਰ ਤੁਹਾਡਾ ਭਾਰ ਘੱਟ ਜਾਂ ਵੱਧ ਹੈ, ਜਾਂ ਸਿਹਤਮੰਦ ਭੋਜਨ ਖਾਣ ਬਾਰੇ ਹੋਰ ਜਾਣਨਾ ਚਾਹੁੰਦੇ ਹੋ ਤਾਂ ਇੱਕ ਆਹਾਰ-ਵਿਗਿਆਨੀ ਇਸ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਦਾ ਹੈ।
- ਨਿਯਮਿਤ ਤੌਰ 'ਤੇ ਕਸਰਤ ਕਰੋ - ਇੱਕ ਕਸਰਤ ਫਿਜ਼ੀਓਲੋਜਿਸਟ ਇੱਕ ਕਸਰਤ ਰੁਟੀਨ ਬਣਾਉਣ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰ ਸਕਦਾ ਹੈ ਜਿਸਦਾ ਤੁਸੀਂ ਅਨੰਦ ਲੈਂਦੇ ਹੋ ਅਤੇ ਪ੍ਰਬੰਧਿਤ ਕਰ ਸਕਦੇ ਹੋ।
- ਫੇਫੜਿਆਂ ਨੂੰ ਮਜ਼ਬੂਤ ਕਰਨ ਦੀਆਂ ਕਸਰਤਾਂ ਲਈ ਫਿਜ਼ੀਓਥੈਰੇਪਿਸਟ ਨੂੰ ਦੇਖੋ।
- ਕਿਸੇ ਕਿੱਤਾਮੁਖੀ ਥੈਰੇਪਿਸਟ ਨੂੰ ਆਪਣੇ ਘਰ ਅਤੇ ਗਤੀਵਿਧੀਆਂ ਦੀ ਸਮੀਖਿਆ ਕਰੋ ਇਹ ਦੇਖਣ ਲਈ ਕਿ ਉਹ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ 'ਤੇ ਘੱਟ ਤਣਾਅ ਦੇ ਨਾਲ ਰੋਜ਼ਾਨਾ ਜੀਵਨ ਦੀਆਂ ਗਤੀਵਿਧੀਆਂ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰਨ ਵਿੱਚ ਤੁਹਾਡੀ ਕਿਵੇਂ ਮਦਦ ਕਰ ਸਕਦੇ ਹਨ।
ਸੰਖੇਪ
- ਫੇਫੜਿਆਂ ਦੀਆਂ ਤਬਦੀਲੀਆਂ ਤੁਹਾਡੇ ਲਿੰਫੋਮਾ ਦੇ ਲੱਛਣ ਵਜੋਂ ਜਾਂ ਇਲਾਜ ਦੇ ਮਾੜੇ ਪ੍ਰਭਾਵ ਵਜੋਂ ਹੋ ਸਕਦੀਆਂ ਹਨ।
- ਤੁਹਾਡੇ ਇਲਾਜਾਂ ਦੇ ਕਾਰਨ ਫੇਫੜਿਆਂ ਦੀਆਂ ਤਬਦੀਲੀਆਂ ਨੂੰ ਪਲਮਨਰੀ ਟੌਸੀਸਿਟੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
- ਪਲਮਨਰੀ ਜ਼ਹਿਰੀਲੇ ਬਹੁਤ ਘੱਟ ਹੁੰਦੇ ਹਨ ਅਤੇ ਅਸਥਾਈ ਜਾਂ ਸਥਾਈ ਹੋ ਸਕਦੇ ਹਨ।
- ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਸਾਰੇ ਨਵੇਂ ਜਾਂ ਵਿਗੜ ਰਹੇ ਲੱਛਣਾਂ ਦੀ ਰਿਪੋਰਟ ਕਰੋ। ਉਹਨਾਂ ਨੂੰ ਦੱਸੋ ਕਿ ਤੁਹਾਡੇ ਕੋਲ ਕਿਹੜਾ ਇਲਾਜ ਸੀ, ਤੁਸੀਂ ਆਖਰੀ ਵਾਰ ਕਦੋਂ ਕੀਤਾ ਸੀ, ਅਤੇ ਹਮੇਸ਼ਾ ਜੇ ਤੁਹਾਡੇ ਕੋਲ ਹੈ ਤਾਂ ਆਪਣੇ ਡਾਕਟਰਾਂ ਅਤੇ ਨਰਸਾਂ ਨੂੰ ਦੱਸੋ ਕਦੇ ਵੀ ਬਲੋਮਾਈਸਿਨ ਜਾਂ ਇਮਿਊਨ ਚੈਕਪੁਆਇੰਟ ਇਨਿਹਿਬਟਰ ਜਿਵੇਂ ਕਿ ਪੇਮਬਰੋਲਿਜ਼ੁਮੈਬ ਜਾਂ ਨਿਵੋਲੁਮਬ ਸੀ।
- ਜੇਕਰ ਤੁਹਾਡਾ ਤਾਪਮਾਨ 38° ਡਿਗਰੀ ਜਾਂ ਇਸ ਤੋਂ ਵੱਧ ਹੈ, ਛਾਤੀ ਵਿੱਚ ਦਰਦ ਹੈ, ਸਾਹ ਲੈਣ ਵਿੱਚ ਬਹੁਤ ਤਕਲੀਫ਼ ਹੈ ਜਾਂ ਬਹੁਤ ਬਿਮਾਰ ਹੋ ਤਾਂ ਐਂਬੂਲੈਂਸ ਨੂੰ ਕਾਲ ਕਰੋ।
- ਤੁਹਾਨੂੰ ਆਪਣੇ ਫੇਫੜਿਆਂ ਦੀਆਂ ਤਬਦੀਲੀਆਂ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰਨ ਲਈ ਸਾਹ ਲੈਣ ਵਾਲੇ ਡਾਕਟਰ ਨੂੰ ਬੁਲਾਉਣ ਵਾਲੇ ਕਿਸੇ ਹੋਰ ਡਾਕਟਰ ਨੂੰ ਮਿਲਣ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ।
- ਇਲਾਜ ਤੁਹਾਡੇ ਦੁਆਰਾ ਕੀਤੀਆਂ ਤਬਦੀਲੀਆਂ, ਤੁਹਾਡੇ ਲੱਛਣਾਂ ਅਤੇ ਤੁਹਾਡੇ ਦੁਆਰਾ ਕੀਤੇ ਗਏ ਇਲਾਜ 'ਤੇ ਨਿਰਭਰ ਕਰੇਗਾ।
- ਜੇ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਵਿੱਚ ਲੰਬੇ ਸਮੇਂ ਲਈ ਤਬਦੀਲੀਆਂ ਹਨ ਜਾਂ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਵਿੱਚ ਤਬਦੀਲੀਆਂ ਅਸਥਾਈ ਹੋਣ ਦੇ ਬਾਵਜੂਦ ਵੀ ਵਾਧੂ ਮਦਦ ਚਾਹੁੰਦੇ ਹੋ ਤਾਂ ਮਾਨਸਿਕ ਸਿਹਤ ਯੋਜਨਾ ਅਤੇ ਇੱਕ GP ਪ੍ਰਬੰਧਨ ਯੋਜਨਾ ਲਈ ਆਪਣੇ ਜੀਪੀ ਨੂੰ ਪ੍ਰਾਪਤ ਕਰੋ।
- ਜੇਕਰ ਤੁਸੀਂ ਆਪਣੇ ਲੱਛਣਾਂ ਬਾਰੇ ਗੱਲ ਕਰਨਾ ਚਾਹੁੰਦੇ ਹੋ ਜਾਂ ਹੋਰ ਜਾਣਕਾਰੀ ਚਾਹੁੰਦੇ ਹੋ ਤਾਂ ਸਾਡੀਆਂ ਲਿਮਫੋਮਾ ਕੇਅਰ ਨਰਸਾਂ ਨੂੰ ਕਾਲ ਕਰੋ। ਸੰਪਰਕ ਵੇਰਵਿਆਂ ਲਈ ਸਕ੍ਰੀਨ ਦੇ ਹੇਠਾਂ ਸਾਡੇ ਨਾਲ ਸੰਪਰਕ ਕਰੋ ਬਟਨ 'ਤੇ ਕਲਿੱਕ ਕਰੋ।

