An ਆਟੋਲੋਗਸ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਇੱਕ ਤੀਬਰ ਇਲਾਜ ਹੈ ਜਿੱਥੇ ਮਰੀਜ਼ ਨੂੰ ਆਪਣੇ ਸਟੈਮ ਸੈੱਲ ਵਾਪਸ ਪ੍ਰਾਪਤ ਹੁੰਦੇ ਹਨ। ਇਹ ਉਸ ਤੋਂ ਵੱਖਰਾ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਤੁਸੀਂ ਕਿਸੇ ਹੋਰ ਦੇ (ਦਾਨੀ) ਸਟੈਮ ਸੈੱਲ ਪ੍ਰਾਪਤ ਕਰਦੇ ਹੋ, ਜਿਸਨੂੰ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਐਲੋਜੇਨਿਕ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ
ਇੱਕ ਆਟੋਲੋਗਸ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਦੀ ਸੰਖੇਪ ਜਾਣਕਾਰੀ
ਇੱਕ ਆਟੋਲੋਗਸ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਨੂੰ ਏ ਬਚਾਅ ਇਲਾਜ. ਆਟੋਲੋਗਸ ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਇਮਿਊਨ ਸਿਸਟਮ ਲਈ ਬਚਾਅ ਵਜੋਂ ਚਲਾਇਆ ਜਾਂਦਾ ਹੈ। 'ਆਟੋਲੋਗਸ' ਕਿਸੇ ਚੀਜ਼ ਦਾ ਰਸਮੀ ਨਾਮ ਹੈ ਜੋ ਆਪਣੇ ਆਪ ਤੋਂ ਆਉਂਦੀ ਹੈ, ਕਿਸੇ ਹੋਰ ਤੋਂ ਆਉਂਦੀ ਕਿਸੇ ਚੀਜ਼ ਦੇ ਉਲਟ। ਇੱਕ ਆਟੋਲੋਗਸ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਵਿੱਚ, ਟਰਾਂਸਪਲਾਂਟ ਕੀਤੇ ਸੈੱਲ ਮਰੀਜ਼ ਦੇ ਆਪਣੇ ਸੈੱਲ ਹੁੰਦੇ ਹਨ ਜੋ ਉਹਨਾਂ ਵਿੱਚ ਦੁਬਾਰਾ ਸ਼ਾਮਲ ਕੀਤੇ ਜਾਂਦੇ ਹਨ।
ਬਚਾਅ ਸ਼ਬਦ ਦੀ ਵਰਤੋਂ ਆਟੋਲੋਗਸ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਦਾ ਵਰਣਨ ਕਰਨ ਲਈ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ, ਕਿਉਂਕਿ ਜਦੋਂ ਇੱਕ ਲਿਮਫੋਮਾ ਇਲਾਜ ਲਈ ਜਵਾਬ ਨਹੀਂ ਦੇ ਰਿਹਾ ਹੁੰਦਾ ਹੈ, ਜਾਂ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਲਗਾਤਾਰ ਵਾਪਸ ਆ ਰਿਹਾ ਹੁੰਦਾ ਹੈ ਤਾਂ ਲਿੰਫੋਮਾ ਨੂੰ ਇੱਕ ਵਾਰ ਅਤੇ ਹਮੇਸ਼ਾ ਲਈ ਖਤਮ ਕਰਨ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰਨ ਲਈ ਮਜ਼ਬੂਤ ਉਪਾਵਾਂ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਇਸ ਵਿੱਚ ਆਮ ਤੌਰ 'ਤੇ ਬਹੁਤ ਜ਼ਿਆਦਾ ਖੁਰਾਕਾਂ ਸ਼ਾਮਲ ਹੁੰਦੀਆਂ ਹਨ ਕੀਮੋਥੈਰੇਪੀ.
ਇਹ ਬਹੁਤ ਜ਼ਿਆਦਾ ਖੁਰਾਕਾਂ ਇਮਿਊਨ ਸਿਸਟਮ (ਲਿਮਫੋਮਾ ਸਮੇਤ) ਨੂੰ ਮਾਰ ਦੇਣਗੀਆਂ। ਹਾਲਾਂਕਿ, ਅਜਿਹੇ ਗੰਭੀਰ ਇਲਾਜ ਦੇ ਨਤੀਜਿਆਂ ਦਾ ਮਤਲਬ ਹੈ ਕਿ ਇਮਿਊਨ ਸਿਸਟਮ ਆਪਣੇ ਆਪ ਠੀਕ ਨਹੀਂ ਹੋ ਸਕੇਗਾ, ਆਟੋਲੋਗਸ ਸਟੈਮ ਸੈੱਲ ਖਰਾਬ ਇਮਿਊਨ ਸਿਸਟਮ ਲਈ ਇੱਕ ਬਚਾਅ ਪ੍ਰਦਾਨ ਕਰਦੇ ਹਨ ਅਤੇ ਇਸਨੂੰ ਬੈਕਅੱਪ ਅਤੇ ਕੰਮ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੇ ਹਨ।
ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਦਾ ਉਦੇਸ਼
ਕਈ ਕਾਰਨ ਹਨ ਕਿ ਲਿਮਫੋਮਾ ਦੇ ਮਰੀਜ਼ਾਂ ਨੂੰ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ ਜਿਸ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਲਿਮਫੋਮਾ ਦੇ ਮਰੀਜ਼ਾਂ ਦਾ ਇਲਾਜ ਕਰਨ ਲਈ ਜੋ ਮੁਆਫੀ ਵਿੱਚ ਹਨ, ਪਰ ਉਹਨਾਂ ਦੇ ਲਿੰਫੋਮਾ ਦੇ ਵਾਪਸ ਆਉਣ ਦਾ 'ਉੱਚ ਜੋਖਮ' ਹੈ
- ਸ਼ੁਰੂਆਤੀ ਮਿਆਰੀ ਪਹਿਲੀ-ਲਾਈਨ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਲਿਮਫੋਮਾ ਵਾਪਸ ਆ ਗਿਆ ਹੈ, ਇਸਲਈ ਉਹਨਾਂ ਨੂੰ ਮੁੜ ਮੁਆਫੀ (ਕੋਈ ਖੋਜਣਯੋਗ ਬਿਮਾਰੀ ਨਹੀਂ) ਵਿੱਚ ਲਿਆਉਣ ਲਈ ਵਧੇਰੇ ਤੀਬਰ (ਮਜ਼ਬੂਤ) ਕੀਮੋਥੈਰੇਪੀ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ।
- ਲਿਮਫੋਮਾ ਮਾਫੀ ਪ੍ਰਾਪਤ ਕਰਨ ਦੇ ਉਦੇਸ਼ ਨਾਲ ਮਿਆਰੀ ਪਹਿਲੀ ਲਾਈਨ ਦੇ ਇਲਾਜ ਲਈ ਪ੍ਰਤੀਕ੍ਰਿਆਸ਼ੀਲ ਹੈ (ਪੂਰੀ ਤਰ੍ਹਾਂ ਜਵਾਬ ਨਹੀਂ ਦਿੱਤਾ ਗਿਆ ਹੈ)
ਆਟੋਲੋਗਸ (ਆਪਣੇ ਸੈੱਲ) ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ
ਜੇਕਰ ਆਟੋਲੋਗਸ ਸਟੈਮ ਸੈੱਲਾਂ ਦਾ ਪ੍ਰਬੰਧ ਨਹੀਂ ਕੀਤਾ ਗਿਆ ਸੀ, ਤਾਂ ਇਮਿਊਨ ਸਿਸਟਮ ਕਿਸੇ ਵੀ ਲਾਗ ਨਾਲ ਲੜਨ ਲਈ ਬਹੁਤ ਕਮਜ਼ੋਰ ਹੋਵੇਗਾ। ਮਤਲਬ ਕਿ ਸਾਧਾਰਨ ਸੰਕਰਮਣ ਜਿਨ੍ਹਾਂ ਨੂੰ ਇੱਕ ਮਜ਼ਬੂਤ ਇਮਿਊਨ ਸਿਸਟਮ ਮੁਸ਼ਕਿਲ ਨਾਲ ਨੋਟਿਸ ਕਰਦਾ ਹੈ, ਜਾਨਲੇਵਾ ਲਾਗਾਂ ਅਤੇ ਅੰਤ ਵਿੱਚ ਮੌਤ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ।
ਇੱਕ ਆਟੋਲੋਗਸ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਦੀ ਪ੍ਰਕਿਰਿਆ
ਡਾ: ਅਮਿਤ ਖੋਟ, ਹੈਮੈਟੋਲੋਜਿਸਟ ਅਤੇ ਬੋਨ ਮੈਰੋ ਟ੍ਰਾਂਸਪਲਾਂਟ ਫਿਜ਼ੀਸ਼ੀਅਨ
ਪੀਟਰ ਮੈਕਲਮ ਕੈਂਸਰ ਸੈਂਟਰ ਅਤੇ ਰਾਇਲ ਮੈਲਬੌਰਨ ਹਸਪਤਾਲ
- ਤਿਆਰੀ: ਇਸ ਵਿੱਚ ਲਿਮਫੋਮਾ ਨੂੰ ਘਟਾਉਣ ਲਈ ਕੁਝ ਇਲਾਜ ਸ਼ਾਮਲ ਹਨ (ਇਸ ਵਿੱਚ ਕੀਮੋਥੈਰੇਪੀ ਦੀਆਂ 2 ਖੁਰਾਕਾਂ ਸ਼ਾਮਲ ਹੋ ਸਕਦੀਆਂ ਹਨ)। ਹੋਰ ਇਲਾਜ ਬੋਨ ਮੈਰੋ ਨੂੰ ਉਤੇਜਿਤ ਕਰਨ ਲਈ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਤਾਂ ਜੋ ਸੰਗ੍ਰਹਿ ਲਈ ਕਾਫ਼ੀ ਸਟੈਮ ਸੈੱਲ ਪੈਦਾ ਕੀਤੇ ਜਾ ਸਕਣ।
- ਸਟੈਮ ਸੈੱਲ ਸੰਗ੍ਰਹਿ: ਇਹ ਸਟੈਮ ਸੈੱਲਾਂ ਦੀ ਕਟਾਈ ਦੀ ਪ੍ਰਕਿਰਿਆ ਹੈ, ਜੋ ਆਮ ਤੌਰ 'ਤੇ ਇੱਕ ਐਫੇਰੇਸਿਸ ਮਸ਼ੀਨ ਦੁਆਰਾ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਜੋ ਖੂਨ ਦੇ ਸੰਚਾਰਿਤ ਖੂਨ ਵਿੱਚੋਂ ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਫਿਲਟਰ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ। ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਫ੍ਰੀਜ਼ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਅਤੇ ਰੀਇਨਫਿਊਜ਼ਨ ਦੇ ਦਿਨ ਤੱਕ ਸਟੋਰ ਕੀਤਾ ਜਾਂਦਾ ਹੈ।
- ਕੰਡੀਸ਼ਨਿੰਗ ਇਲਾਜ: ਇਹ ਕੀਮੋਥੈਰੇਪੀ ਹੈ ਜੋ ਸਾਰੇ ਲਿੰਫੋਮਾ ਨੂੰ ਖਤਮ ਕਰਨ ਲਈ ਬਹੁਤ ਜ਼ਿਆਦਾ ਖੁਰਾਕਾਂ ਵਿੱਚ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ
- ਸਟੈਮ ਸੈੱਲਾਂ ਦਾ ਰੀਇਨਫਿਊਜ਼ਨ: ਇੱਕ ਵਾਰ ਉੱਚ ਖੁਰਾਕਾਂ ਦੇ ਇਲਾਜ ਦਾ ਪ੍ਰਬੰਧ ਕੀਤੇ ਜਾਣ ਤੋਂ ਬਾਅਦ, ਮਰੀਜ਼ ਦੇ ਆਪਣੇ ਸਟੈਮ ਸੈੱਲ ਜੋ ਪਹਿਲਾਂ ਇਕੱਠੇ ਕੀਤੇ ਗਏ ਸਨ, ਮੁੜ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਜਾਂਦੇ ਹਨ।
- ਉੱਕਰੀ: ਇਹ ਉਹ ਪ੍ਰਕਿਰਿਆ ਹੈ ਜਿਸ ਦੁਆਰਾ ਦੁਬਾਰਾ ਭਰੇ ਸੈੱਲ ਸਰੀਰ ਵਿੱਚ ਸੈਟਲ ਹੁੰਦੇ ਹਨ ਅਤੇ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਵਧਾਉਂਦੇ ਹਨ, ਇਸ ਨੂੰ ਲੰਬੇ ਸਮੇਂ ਤੱਕ ਨਿਊਟ੍ਰੋਪੈਨੀਆ ਤੋਂ ਬਚਾਉਂਦੇ ਹਨ।
ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਇਲਾਜ ਦਾ ਇੱਕ ਤੀਬਰ ਰੂਪ ਹੈ ਅਤੇ ਆਸਟ੍ਰੇਲੀਆ ਵਿੱਚ ਸਿਰਫ਼ ਚੋਣਵੇਂ ਹਸਪਤਾਲ ਹਨ ਜੋ ਇਹ ਇਲਾਜ ਮੁਹੱਈਆ ਕਰਵਾ ਸਕਦੇ ਹਨ। ਇਸ ਲਈ, ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ ਇਸਦਾ ਮਤਲਬ ਵੱਡੇ ਸ਼ਹਿਰਾਂ ਵਿੱਚ ਤਬਦੀਲ ਕਰਨਾ ਹੋ ਸਕਦਾ ਹੈ ਜਿੱਥੇ ਟ੍ਰਾਂਸਪਲਾਂਟ ਹਸਪਤਾਲ ਸਥਿਤ ਹੈ।
ਆਟੋਲੋਗਸ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਬਾਅਦ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਠੀਕ ਹੋਣ ਲਈ ਕਈ ਮਹੀਨੇ ਅਤੇ ਕਈ ਵਾਰ ਸਾਲ ਵੀ ਲੱਗ ਸਕਦੇ ਹਨ। ਆਟੋਲੋਗਸ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਗੁਜ਼ਰ ਰਹੇ ਜ਼ਿਆਦਾਤਰ ਲੋਕ ਔਸਤਨ 3 - 6 ਹਫ਼ਤਿਆਂ ਲਈ ਹਸਪਤਾਲ ਵਿੱਚ ਰਹਿਣਗੇ। ਉਹਨਾਂ ਨੂੰ ਆਮ ਤੌਰ 'ਤੇ ਟਰਾਂਸਪਲਾਂਟ ਦਿਵਸ (ਜਿਸ ਦਿਨ ਸੈੱਲਾਂ ਨੂੰ ਦੁਬਾਰਾ ਜੋੜਿਆ ਜਾਂਦਾ ਹੈ) ਤੋਂ ਕੁਝ ਦਿਨ ਪਹਿਲਾਂ ਹਸਪਤਾਲ ਵਿੱਚ ਦਾਖਲ ਕਰਵਾਇਆ ਜਾਂਦਾ ਹੈ ਅਤੇ ਉਦੋਂ ਤੱਕ ਹਸਪਤਾਲ ਵਿੱਚ ਰਹਿੰਦੇ ਹਨ ਜਦੋਂ ਤੱਕ ਉਹਨਾਂ ਦੀ ਇਮਿਊਨ ਸਿਸਟਮ ਸੁਰੱਖਿਅਤ ਪੱਧਰ ਤੱਕ ਠੀਕ ਨਹੀਂ ਹੋ ਜਾਂਦੀ।
ਤਿਆਰੀ
ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਦੀ ਅਗਵਾਈ ਵਿੱਚ, ਤਿਆਰੀਆਂ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਹਰ ਟ੍ਰਾਂਸਪਲਾਂਟ ਵੱਖਰਾ ਹੁੰਦਾ ਹੈ, ਤੁਹਾਡੀ ਟ੍ਰਾਂਸਪਲਾਂਟ ਟੀਮ ਨੂੰ ਤੁਹਾਡੇ ਲਈ ਸਭ ਕੁਝ ਵਿਵਸਥਿਤ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ। ਕੁਝ ਤਿਆਰੀਆਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ:
ਇੱਕ ਕੇਂਦਰੀ ਲਾਈਨ ਦਾ ਸੰਮਿਲਨ
ਜੇ ਮਰੀਜ਼ ਕੋਲ ਪਹਿਲਾਂ ਹੀ ਕੇਂਦਰੀ ਲਾਈਨ ਨਹੀਂ ਹੈ, ਤਾਂ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਪਹਿਲਾਂ ਇੱਕ ਪਾਈ ਜਾਵੇਗੀ। ਇੱਕ ਕੇਂਦਰੀ ਲਾਈਨ ਜਾਂ ਤਾਂ ਇੱਕ PICC (ਪੈਰੀਫਿਰਲ ਇਨਸਰਟਡ ਸੈਂਟਰਲ ਕੈਥੀਟਰ) ਹੋ ਸਕਦੀ ਹੈ ਜਾਂ ਇਹ ਇੱਕ CVL (ਸੈਂਟਰਲ ਵੇਨਸ ਲਾਈਨ) ਹੋ ਸਕਦੀ ਹੈ। ਡਾਕਟਰ ਇਹ ਫੈਸਲਾ ਕਰੇਗਾ ਕਿ ਮਰੀਜ਼ ਲਈ ਕਿਹੜੀ ਕੇਂਦਰੀ ਲਾਈਨ ਸਭ ਤੋਂ ਵਧੀਆ ਹੈ।
ਕੇਂਦਰੀ ਲਾਈਨ ਮਰੀਜ਼ਾਂ ਨੂੰ ਇੱਕੋ ਸਮੇਂ 'ਤੇ ਕਈ ਵੱਖ-ਵੱਖ ਦਵਾਈਆਂ ਪ੍ਰਾਪਤ ਕਰਨ ਦਾ ਤਰੀਕਾ ਪ੍ਰਦਾਨ ਕਰਦੀ ਹੈ। ਟ੍ਰਾਂਸਪਲਾਂਟ ਦੌਰਾਨ ਮਰੀਜ਼ਾਂ ਨੂੰ ਆਮ ਤੌਰ 'ਤੇ ਬਹੁਤ ਸਾਰੀਆਂ ਵੱਖ-ਵੱਖ ਦਵਾਈਆਂ ਅਤੇ ਖੂਨ ਦੇ ਟੈਸਟਾਂ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ ਅਤੇ ਕੇਂਦਰੀ ਲਾਈਨ ਨਰਸਾਂ ਨੂੰ ਮਰੀਜ਼ ਦੀ ਦੇਖਭਾਲ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ।
ਕੀਮੋਥੈਰੇਪੀ
ਟਰਾਂਸਪਲਾਂਟੇਸ਼ਨ ਪ੍ਰਕਿਰਿਆ ਦੇ ਹਿੱਸੇ ਵਜੋਂ ਉੱਚ ਖੁਰਾਕ ਕੀਮੋਥੈਰੇਪੀ ਹਮੇਸ਼ਾਂ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ। ਉੱਚ ਖੁਰਾਕ ਕੀਮੋਥੈਰੇਪੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਕੰਡੀਸ਼ਨਿੰਗ ਥੈਰੇਪੀ. ਉੱਚ ਖੁਰਾਕ ਕੀਮੋਥੈਰੇਪੀ ਦੇ ਬਾਹਰ, ਕੁਝ ਮਰੀਜ਼ਾਂ ਨੂੰ ਬਚਾਅ ਕੀਮੋਥੈਰੇਪੀ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਸੇਲਵੇਜ ਥੈਰੇਪੀ ਉਦੋਂ ਹੁੰਦੀ ਹੈ ਜਦੋਂ ਲਿੰਫੋਮਾ ਹਮਲਾਵਰ ਹੁੰਦਾ ਹੈ ਅਤੇ ਬਾਕੀ ਟ੍ਰਾਂਸਪਲਾਂਟ ਪ੍ਰਕਿਰਿਆ ਦੇ ਅੱਗੇ ਵਧਣ ਤੋਂ ਪਹਿਲਾਂ ਇਸਨੂੰ ਘਟਾਉਣ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਨਾਮ ਬਚਾਅ ਸਰੀਰ ਨੂੰ ਲਿੰਫੋਮਾ ਤੋਂ ਬਚਾਉਣ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰਨ ਨਾਲ ਆਉਂਦਾ ਹੈ।
ਇਲਾਜ ਲਈ ਪੁਨਰਵਾਸ
ਆਸਟ੍ਰੇਲੀਆ ਦੇ ਅੰਦਰ ਸਿਰਫ਼ ਕੁਝ ਹਸਪਤਾਲ ਹੀ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟੇਸ਼ਨ ਕਰਨ ਦੇ ਯੋਗ ਹਨ। ਇਸਦੇ ਕਾਰਨ, ਮਰੀਜ਼ਾਂ ਨੂੰ ਆਪਣੇ ਘਰ ਤੋਂ ਹਸਪਤਾਲ ਦੇ ਨੇੜੇ ਦੇ ਖੇਤਰ ਵਿੱਚ ਤਬਦੀਲ ਕਰਨ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ। ਕੁਝ ਟ੍ਰਾਂਸਪਲਾਂਟ ਹਸਪਤਾਲਾਂ ਵਿੱਚ ਮਰੀਜ਼ ਦੀ ਰਿਹਾਇਸ਼ ਹੁੰਦੀ ਹੈ ਜਿਸ ਵਿੱਚ ਮਰੀਜ਼ ਅਤੇ ਦੇਖਭਾਲ ਕਰਨ ਵਾਲੇ ਰਹਿ ਸਕਦੇ ਹਨ। ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਇਲਾਜ ਕੇਂਦਰ ਵਿੱਚ ਕੋਈ ਸੋਸ਼ਲ ਵਰਕਰ ਹੈ ਤਾਂ ਰਿਹਾਇਸ਼ ਦੇ ਵਿਕਲਪਾਂ ਬਾਰੇ ਹੋਰ ਜਾਣਨ ਲਈ ਉਹਨਾਂ ਨਾਲ ਗੱਲ ਕਰੋ।
ਜਣਨ ਸੁਰੱਖਿਆ
ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟੇਸ਼ਨ ਬੱਚੇ ਪੈਦਾ ਕਰਨ ਦੀ ਯੋਗਤਾ 'ਤੇ ਅਸਰ ਪਾ ਸਕਦੀ ਹੈ। ਇਹ ਮਹੱਤਵਪੂਰਨ ਹੈ ਕਿ ਮਰੀਜ਼ ਉਪਜਾਊ ਸ਼ਕਤੀ ਨੂੰ ਸੁਰੱਖਿਅਤ ਰੱਖਣ ਲਈ ਉਪਲਬਧ ਵਿਕਲਪਾਂ ਬਾਰੇ ਚਰਚਾ ਕਰਨ। ਜੇ ਤੁਹਾਡੇ ਅਜੇ ਬੱਚੇ ਨਹੀਂ ਹਨ ਜਾਂ ਤੁਸੀਂ ਆਪਣੇ ਪਰਿਵਾਰ ਨੂੰ ਜਾਰੀ ਰੱਖਣਾ ਚਾਹੁੰਦੇ ਹੋ ਤਾਂ ਇਲਾਜ ਸ਼ੁਰੂ ਹੋਣ ਤੋਂ ਪਹਿਲਾਂ ਜਣਨ ਸ਼ਕਤੀ ਬਾਰੇ ਡਾਕਟਰੀ ਟੀਮ ਨਾਲ ਗੱਲ ਕਰਨਾ ਸਭ ਤੋਂ ਵਧੀਆ ਹੈ।
ਸਟੀਵ ਨੂੰ 2010 ਵਿੱਚ ਮੈਂਟਲ ਸੈੱਲ ਲਿੰਫੋਮਾ ਨਾਲ ਨਿਦਾਨ ਕੀਤਾ ਗਿਆ ਸੀ। ਸਟੀਵ ਇੱਕ ਆਟੋਲੋਗਸ ਅਤੇ ਇੱਕ ਐਲੋਜੇਨਿਕ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਦੋਵਾਂ ਤੋਂ ਬਚਿਆ ਹੈ। ਇਹ ਸਟੀਵ ਦੀ ਕਹਾਣੀ ਹੈ।
ਟ੍ਰਾਂਸਪਲਾਂਟ ਦੀ ਤਿਆਰੀ ਲਈ ਵਿਹਾਰਕ ਸੁਝਾਅ
ਸਟੈਮ ਸੈੱਲ ਟਰਾਂਸਪਲਾਂਟ ਕਰਵਾਉਣ ਵਿੱਚ ਆਮ ਤੌਰ 'ਤੇ ਲੰਬੇ ਸਮੇਂ ਤੱਕ ਹਸਪਤਾਲ ਵਿੱਚ ਰਹਿਣਾ ਸ਼ਾਮਲ ਹੁੰਦਾ ਹੈ। ਇਹਨਾਂ ਵਿੱਚੋਂ ਕੁਝ ਚੀਜ਼ਾਂ ਨੂੰ ਪੈਕ ਕਰਨਾ ਮਦਦਗਾਰ ਹੋ ਸਕਦਾ ਹੈ:
- ਨਰਮ, ਆਰਾਮਦਾਇਕ ਕੱਪੜੇ ਜਾਂ ਪਜਾਮੇ ਅਤੇ ਬਹੁਤ ਸਾਰੇ ਅੰਡਰਵੀਅਰ ਦੇ ਕਈ ਜੋੜੇ
- ਟੂਥਬਰੱਸ਼ (ਨਰਮ), ਟੂਥਪੇਸਟ, ਸਾਬਣ, ਕੋਮਲ ਨਮੀ ਦੇਣ ਵਾਲਾ, ਕੋਮਲ ਡੀਓਡੋਰੈਂਟ
- ਆਪਣਾ ਸਿਰਹਾਣਾ (ਹਸਪਤਾਲ ਵਿੱਚ ਦਾਖਲ ਹੋਣ ਤੋਂ ਪਹਿਲਾਂ ਸਿਰਹਾਣੇ ਅਤੇ ਕਿਸੇ ਵੀ ਨਿੱਜੀ ਕੰਬਲ ਨੂੰ ਗਰਮ ਧੋਵੋ/ਗਲੀਚੇ ਸੁੱਟੋ - ਬੈਕਟੀਰੀਆ ਨੂੰ ਘਟਾਉਣ ਲਈ ਉਹਨਾਂ ਨੂੰ ਗਰਮ ਧੋਵੋ ਕਿਉਂਕਿ ਤੁਹਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਬਹੁਤ ਕਮਜ਼ੋਰ ਹੋਵੇਗੀ)।
- ਚੱਪਲਾਂ ਜਾਂ ਆਰਾਮਦਾਇਕ ਜੁੱਤੀਆਂ ਅਤੇ ਜੁਰਾਬਾਂ ਦੇ ਬਹੁਤ ਸਾਰੇ ਜੋੜੇ
- ਹਸਪਤਾਲ ਦੇ ਕਮਰੇ ਨੂੰ ਰੌਸ਼ਨ ਕਰਨ ਲਈ ਨਿੱਜੀ ਚੀਜ਼ਾਂ (ਤੁਹਾਡੇ ਅਜ਼ੀਜ਼ਾਂ ਦੀ ਫੋਟੋ)
- ਮਨੋਰੰਜਨ ਦੀਆਂ ਚੀਜ਼ਾਂ ਜਿਵੇਂ ਕਿਤਾਬਾਂ, ਰਸਾਲੇ, ਕ੍ਰਾਸਵਰਡਸ, ਆਈਪੈਡ/ਲੈਪਟਾਪ/ਟੈਬਲੇਟ। ਹਸਪਤਾਲ ਬਹੁਤ ਬੋਰਿੰਗ ਹੋ ਸਕਦਾ ਹੈ ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਕਰਨ ਲਈ ਕੁਝ ਨਹੀਂ ਹੈ।
- ਤਾਰੀਖ ਦਾ ਰਿਕਾਰਡ ਰੱਖਣ ਲਈ ਇੱਕ ਕੈਲੰਡਰ, ਲੰਬੇ ਹਸਪਤਾਲ ਦਾਖਲੇ ਸਾਰੇ ਦਿਨ ਇਕੱਠੇ ਧੁੰਦਲਾ ਕਰ ਸਕਦੇ ਹਨ।
ਸਟੈਮ ਸੈੱਲਾਂ ਦਾ ਸੰਗ੍ਰਹਿ
ਪੈਰੀਫਿਰਲ ਖੂਨ ਸਟੈਮ ਸੈੱਲ ਸੰਗ੍ਰਹਿ
ਪੈਰੀਫਿਰਲ ਸਟੈਮ ਸੈੱਲ ਕਲੈਕਸ਼ਨ ਪੈਰੀਫਿਰਲ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਤੋਂ ਇੱਕ ਸੈੱਲ ਸੰਗ੍ਰਹਿ ਹੈ।
ਪੈਰੀਫਿਰਲ ਸਟੈਮ ਸੈੱਲ ਕਲੈਕਸ਼ਨ ਤੱਕ ਦੀ ਅਗਵਾਈ ਵਿੱਚ, ਜ਼ਿਆਦਾਤਰ ਮਰੀਜ਼ਾਂ ਨੂੰ ਵਿਕਾਸ ਕਾਰਕ ਦੇ ਟੀਕੇ ਲਗਾਉਂਦੇ ਹਨ। ਵਿਕਾਸ ਦੇ ਕਾਰਕ ਸਟੈਮ ਸੈੱਲ ਦੇ ਉਤਪਾਦਨ ਨੂੰ ਉਤੇਜਿਤ ਕਰਦੇ ਹਨ। ਇਹ ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਬੋਨ ਮੈਰੋ ਤੋਂ, ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਵਿੱਚ, ਇਕੱਠਾ ਕਰਨ ਲਈ ਤਿਆਰ ਹੋਣ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ।
ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਐਫੇਰੇਸਿਸ ਵਜੋਂ ਜਾਣੀ ਜਾਂਦੀ ਪ੍ਰਕਿਰਿਆ ਦੁਆਰਾ ਇਕੱਠਾ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਇੱਕ ਐਫੇਰੇਸਿਸ ਮਸ਼ੀਨ ਦੀ ਵਰਤੋਂ ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਬਾਕੀ ਦੇ ਖੂਨ ਤੋਂ ਵੱਖ ਕਰਨ ਲਈ ਕੀਤੀ ਜਾਂਦੀ ਹੈ।
ਸਟੈਮ ਸੈੱਲ ਇਕੱਠਾ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ ਤੁਹਾਨੂੰ ਕੀਮੋਥੈਰੇਪੀ ਪ੍ਰਾਪਤ ਹੋਵੇਗੀ, ਇਕੱਠਾ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ ਲਿਮਫੋਮਾ ਨੂੰ ਘਟਾਉਣ ਜਾਂ ਖ਼ਤਮ ਕਰਨ ਲਈ।
ਇਕੱਠੇ ਕੀਤੇ ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਉਦੋਂ ਤੱਕ ਫ੍ਰੀਜ਼ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਅਤੇ ਸਟੋਰ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਜਦੋਂ ਤੱਕ ਤੁਸੀਂ ਉਹਨਾਂ ਨੂੰ ਦੁਬਾਰਾ ਭਰਨ ਜਾਂ ਟ੍ਰਾਂਸਪਲਾਂਟ ਕਰਨ ਲਈ ਤਿਆਰ ਨਹੀਂ ਹੋ ਜਾਂਦੇ। . ਇਹਨਾਂ ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਮੁੜ-ਇੰਫਿਊਜ਼ਨ ਤੋਂ ਪਹਿਲਾਂ, ਆਮ ਤੌਰ 'ਤੇ ਬੈੱਡਸਾਈਡ 'ਤੇ ਪਿਘਲਾਇਆ ਜਾਵੇਗਾ।
ਐਫੇਰੇਸਿਸ ਕਿਵੇਂ ਕੰਮ ਕਰਦਾ ਹੈ
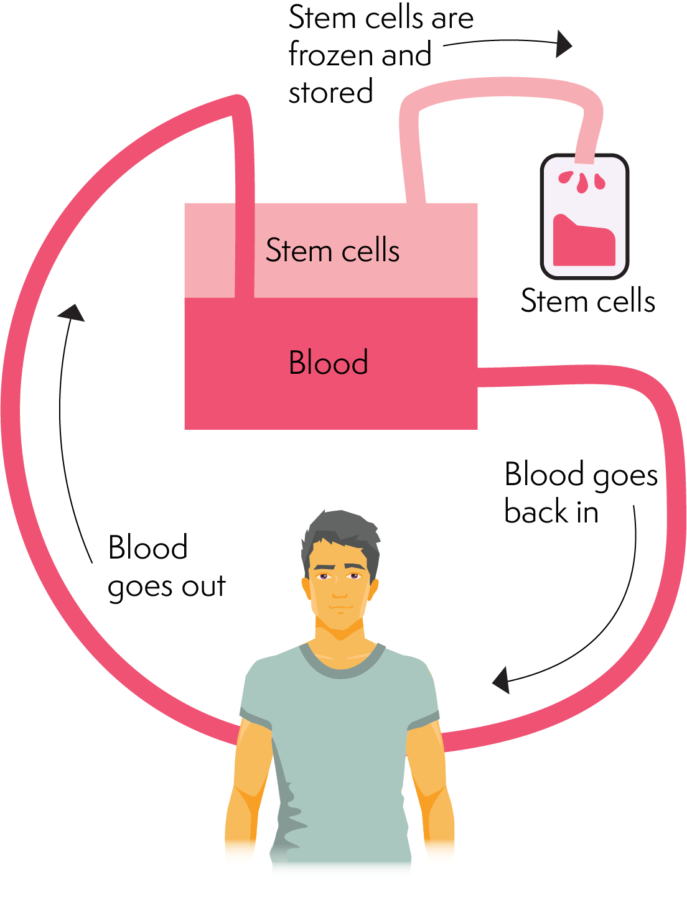
ਏਫੇਰੇਸਿਸ ਮਸ਼ੀਨ ਖੂਨ ਦੇ ਵੱਖ-ਵੱਖ ਹਿੱਸਿਆਂ ਨੂੰ ਵੱਖ ਕਰਦੀ ਹੈ। ਇਹ ਟ੍ਰਾਂਸਪਲਾਂਟ ਲਈ ਲੋੜੀਂਦੇ ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਵੱਖ ਕਰਕੇ ਅਜਿਹਾ ਕਰਦਾ ਹੈ। ਐਫੇਰੇਸਿਸ ਵਿੱਚ ਬਾਂਹ ਵਿੱਚ ਇੱਕ ਵੱਡੀ ਨਾੜੀ ਜਾਂ ਵੈਸਕਥ (ਵਿਸ਼ੇਸ਼ ਕੇਂਦਰੀ ਲਾਈਨ) ਵਿੱਚ ਇੱਕ ਕੈਨੂਲਾ (ਸੂਈ/ਕੈਥੀਟਰ) ਪਾਉਣਾ ਸ਼ਾਮਲ ਹੁੰਦਾ ਹੈ। ਕੈਨੁਲਾ ਜਾਂ ਵੈਸਕੈਥ ਖੂਨ ਨੂੰ ਸਰੀਰ ਤੋਂ ਬਾਹਰ ਅਤੇ ਐਫੇਰੇਸਿਸ ਮਸ਼ੀਨ ਵਿੱਚ ਜਾਣ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ।
ਮਸ਼ੀਨ ਫਿਰ ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਇੱਕ ਕਲੈਕਸ਼ਨ ਬੈਗ ਵਿੱਚ ਵੱਖ ਕਰਦੀ ਹੈ। ਇੱਕ ਵਾਰ ਜਦੋਂ ਖੂਨ ਸੈੱਲ ਇਕੱਠਾ ਕਰਨ ਦੇ ਪੜਾਅ ਵਿੱਚੋਂ ਲੰਘਦਾ ਹੈ। ਇਹ ਸਰੀਰ ਵਿੱਚ ਵਾਪਸ ਯਾਤਰਾ ਕਰਦਾ ਹੈ. ਇਸ ਪ੍ਰਕਿਰਿਆ ਵਿੱਚ ਕਈ ਘੰਟੇ ਲੱਗਦੇ ਹਨ (ਲਗਭਗ 2 - 4 ਘੰਟੇ)। ਐਫੇਰੇਸਿਸ ਸੰਗ੍ਰਹਿ ਕਈ ਦਿਨਾਂ ਵਿੱਚ ਦੁਹਰਾਉਂਦਾ ਹੈ ਜਦੋਂ ਤੱਕ ਸੰਗ੍ਰਹਿ ਦੀ ਮਾਤਰਾ ਜਾਂ ਕਾਫ਼ੀ ਸਟੈਮ ਸੈੱਲ ਇਕੱਠੇ ਨਹੀਂ ਕੀਤੇ ਜਾਂਦੇ ਹਨ।
ਪੈਰੀਫਿਰਲ ਸਟੈਮ ਸੈੱਲ ਸੰਗ੍ਰਹਿ ਕਿਸੇ ਵੀ ਨਿਰੰਤਰ ਦਰਦ ਦਾ ਕਾਰਨ ਨਹੀਂ ਬਣਦਾ। ਨਾੜੀ ਵਿੱਚ ਪਾਈ ਗਈ ਸੂਈ (ਕੈਨੂਲਾ ਜਾਂ ਵੈਸਕਥ) ਤੋਂ ਕੁਝ ਬੇਅਰਾਮੀ ਹੁੰਦੀ ਹੈ। ਗਰੋਥ ਫੈਕਟਰ ਇੰਜੈਕਸ਼ਨਾਂ ਦੇ ਕਾਰਨ ਕੁਝ ਹਲਕਾ 'ਹੱਡੀ ਦਾ ਦਰਦ' ਵੀ ਹੋ ਸਕਦਾ ਹੈ। ਇਸ ਦਰਦ ਨੂੰ ਆਮ ਤੌਰ 'ਤੇ ਓਰਲ ਪੈਰਾਸੀਟਾਮੋਲ ਨਾਲ ਠੀਕ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਅਫੇਰੇਸਿਸ ਅੱਜ ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਇਕੱਠਾ ਕਰਨ ਦਾ ਸਭ ਤੋਂ ਆਮ ਤਰੀਕਾ ਹੈ।
ਕੰਡੀਸ਼ਨਿੰਗ ਥੈਰੇਪੀ
ਕੰਡੀਸ਼ਨਿੰਗ ਥੈਰੇਪੀ ਉੱਚ-ਡੋਜ਼ ਕੀਮੋਥੈਰੇਪੀ ਹੈ ਜੋ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਪਹਿਲਾਂ ਦੇ ਦਿਨਾਂ ਵਿੱਚ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ। ਕੰਡੀਸ਼ਨਿੰਗ ਥੈਰੇਪੀ ਕੀਮੋਥੈਰੇਪੀ ਹੈ ਅਤੇ ਕਈ ਵਾਰ ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਸੁਮੇਲ ਵਿੱਚ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ। ਕੰਡੀਸ਼ਨਿੰਗ ਥੈਰੇਪੀ ਦੇ ਦੋ ਟੀਚੇ ਹਨ:
- ਜਿੰਨਾ ਸੰਭਵ ਹੋ ਸਕੇ ਲਿੰਫੋਮਾ ਨੂੰ ਮਾਰਨ ਲਈ
- ਸਟੈਮ ਸੈੱਲ ਦੀ ਆਬਾਦੀ ਨੂੰ ਘਟਾਓ
ਕੀਮੋਥੈਰੇਪੀ ਅਤੇ ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਦੇ ਬਹੁਤ ਸਾਰੇ ਵੱਖ-ਵੱਖ ਸੰਜੋਗ ਹਨ ਜੋ ਕੰਡੀਸ਼ਨਿੰਗ ਪ੍ਰਣਾਲੀਆਂ ਵਿੱਚ ਵਰਤੇ ਜਾ ਸਕਦੇ ਹਨ। ਇਲਾਜ ਕਰਨ ਵਾਲੀ ਟੀਮ ਇਹ ਫੈਸਲਾ ਕਰੇਗੀ ਕਿ ਮਰੀਜ਼ ਲਈ ਕਿਹੜੀ ਕੰਡੀਸ਼ਨਿੰਗ ਪ੍ਰਣਾਲੀ ਸਭ ਤੋਂ ਵਧੀਆ ਹੈ। ਇਹ ਲਿੰਫੋਮਾ ਉਪ-ਕਿਸਮ, ਇਲਾਜ ਦੇ ਇਤਿਹਾਸ ਅਤੇ ਉਮਰ, ਆਮ ਸਿਹਤ ਅਤੇ ਤੰਦਰੁਸਤੀ ਵਰਗੇ ਹੋਰ ਵਿਅਕਤੀਗਤ ਕਾਰਕਾਂ 'ਤੇ ਨਿਰਭਰ ਕਰੇਗਾ।
ਸਹਿ-ਰੋਗ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਅਤੇ ਜਿਨ੍ਹਾਂ ਨੂੰ ਜਟਿਲਤਾ ਦਾ ਵਧੇਰੇ ਜੋਖਮ ਹੁੰਦਾ ਹੈ, ਆਮ ਤੌਰ 'ਤੇ ਤੀਬਰਤਾ ਦੀ ਥੈਰੇਪੀ ਘੱਟ ਹੁੰਦੀ ਹੈ। ਇਸ ਨੂੰ 'ਰਿਡਿਊਸਡ-ਇੰਟੈਂਸਿਟੀ ਕੰਡੀਸ਼ਨਿੰਗ ਰੈਜੀਮ' ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਕੰਡੀਸ਼ਨਿੰਗ ਥੈਰੇਪੀ ਉੱਚ-ਤੀਬਰਤਾ ਜਾਂ ਘੱਟ-ਤੀਬਰਤਾ ਹੋ ਸਕਦੀ ਹੈ। ਦੋਵਾਂ ਪ੍ਰਣਾਲੀਆਂ ਵਿੱਚ ਇਲਾਜ ਹਮਲਾਵਰ ਹੁੰਦਾ ਹੈ। ਨਤੀਜੇ ਵਜੋਂ, ਲਿੰਫੋਮਾ ਦੇ ਨਾਲ ਬਹੁਤ ਸਾਰੇ ਸਿਹਤਮੰਦ ਸੈੱਲ ਮਰ ਜਾਂਦੇ ਹਨ।
ਹਸਪਤਾਲ ਵਿੱਚ ਦਾਖਲਾ ਅਕਸਰ ਕੰਡੀਸ਼ਨਿੰਗ ਥੈਰੇਪੀ ਦੀ ਸ਼ੁਰੂਆਤ ਤੋਂ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ। ਕੁਝ ਕੰਡੀਸ਼ਨਿੰਗ ਥੈਰੇਪੀਆਂ ਆਊਟਪੇਸ਼ੈਂਟ ਕਲੀਨਿਕਾਂ ਵਿੱਚ ਕੀਤੀਆਂ ਜਾ ਸਕਦੀਆਂ ਹਨ ਪਰ ਹਸਪਤਾਲ ਵਿੱਚ ਦਾਖਲਾ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ 1-2 ਦਿਨ ਪਹਿਲਾਂ ਹੋਵੇਗਾ। ਮਰੀਜ਼ਾਂ ਨੂੰ 3-6 ਹਫ਼ਤਿਆਂ ਤੋਂ ਕਿਤੇ ਵੀ ਹਸਪਤਾਲ ਵਿੱਚ ਦਾਖਲ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ। ਇਹ ਇੱਕ ਦਿਸ਼ਾ-ਨਿਰਦੇਸ਼ ਹੈ ਕਿਉਂਕਿ ਹਰ ਟ੍ਰਾਂਸਪਲਾਂਟ ਵੱਖਰਾ ਹੁੰਦਾ ਹੈ ਅਤੇ ਕੁਝ ਮਰੀਜ਼ਾਂ ਨੂੰ 6 ਹਫ਼ਤਿਆਂ ਤੋਂ ਵੱਧ ਸਮੇਂ ਲਈ ਵਧੇਰੇ ਡਾਕਟਰੀ ਦੇਖਭਾਲ ਦੀ ਲੋੜ ਪਵੇਗੀ।
ਲਿਮਫੋਮਾ ਲਈ, ਸਭ ਤੋਂ ਆਮ ਕੰਡੀਸ਼ਨਿੰਗ ਪ੍ਰਣਾਲੀਆਂ ਵਿੱਚੋਂ ਇੱਕ ਕੀਮੋਥੈਰੇਪੀ ਪ੍ਰੋਟੋਕੋਲ ਹੈ ਜਿਸਨੂੰ ਬੀਏਐਮ ਕਿਹਾ ਜਾਂਦਾ ਹੈ:
- B - BCNU® ਜਾਂ BCNU ਜਾਂ ਕਾਰਮਸਟਾਈਨ
- E - ਈਟੋਪੋਸਾਈਡ
- A - ਅਰਾ-ਸੀ ਜਾਂ ਸਾਇਟਾਰਾਬਾਈਨ
- M - ਮੇਲਫਾਲਨ
ਮਰੀਜ਼ ਦੇ ਆਪਣੇ ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਵਾਪਸ ਦਿੱਤੇ ਜਾਣ ਤੋਂ 6 ਦਿਨ ਪਹਿਲਾਂ ਬੀਮ ਦਾ ਪ੍ਰਬੰਧਨ ਹਸਪਤਾਲ ਵਿੱਚ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਦਵਾਈਆਂ ਕੇਂਦਰੀ ਲਾਈਨ ਰਾਹੀਂ ਦਿੱਤੀਆਂ ਜਾਂਦੀਆਂ ਹਨ।
ਕੰਡੀਸ਼ਨਿੰਗ ਥੈਰੇਪੀ ਦੇ ਦਿਨ ਤੋਂ ਤੁਹਾਡੇ ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਵਾਪਸ ਲਿਆਉਣ ਲਈ ਕਾਊਂਟਡਾਊਨ ਸ਼ੁਰੂ ਹੋ ਗਿਆ ਹੈ। ਦਿਨ ਜ਼ੀਰੋ ਹਮੇਸ਼ਾ ਉਹ ਦਿਨ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਸੈੱਲ ਪ੍ਰਾਪਤ ਹੁੰਦੇ ਹਨ। ਉਦਾਹਰਨ ਲਈ, ਜੇਕਰ ਤੁਸੀਂ BEAM ਪ੍ਰੋਟੋਕੋਲ ਪ੍ਰਾਪਤ ਕਰ ਰਹੇ ਹੋ ਜੋ 6 ਦਿਨਾਂ ਲਈ ਚਲਦਾ ਹੈ, ਤਾਂ ਇਸ ਪ੍ਰੋਟੋਕੋਲ ਵਿੱਚੋਂ ਇੱਕ ਦਿਨ ਨੂੰ ਦਿਨ –6 (ਘਟਾਓ 6) ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਇਹ ਹਰ ਦਿਨ ਦੂਜੇ ਦਿਨ ਦੇ ਨਾਲ ਗਿਣਿਆ ਜਾਂਦਾ ਹੈ ਜਿਸਨੂੰ ਦਿਨ -5, ਆਦਿ ਵਜੋਂ ਜਾਣਿਆ ਜਾਂਦਾ ਹੈ, ਜਦੋਂ ਤੱਕ ਤੁਸੀਂ ਦਿਨ 0 ਤੱਕ ਨਹੀਂ ਪਹੁੰਚ ਜਾਂਦੇ ਜਦੋਂ ਮਰੀਜ਼ ਦੇ ਸੈੱਲ ਵਾਪਸ ਦਿੱਤੇ ਜਾਂਦੇ ਹਨ।
ਮਰੀਜ਼ ਨੂੰ ਆਪਣੇ ਸਟੈਮ ਸੈੱਲ ਵਾਪਸ ਪ੍ਰਾਪਤ ਕਰਨ ਤੋਂ ਬਾਅਦ, ਦਿਨ ਉੱਪਰ ਵੱਲ ਗਿਣਦੇ ਹਨ। ਸੈੱਲਾਂ ਦੇ ਪ੍ਰਾਪਤ ਹੋਣ ਤੋਂ ਬਾਅਦ ਦੇ ਦਿਨ ਨੂੰ ਦਿਨ +1 (ਪਲੱਸ ਇੱਕ), ਦੂਜਾ ਦਿਨ +2, ਆਦਿ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਮੁੜ ਭਰਨਾ
ਤੀਬਰ ਕੀਮੋਥੈਰੇਪੀ ਖਤਮ ਹੋਣ ਤੋਂ ਬਾਅਦ, ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਦੁਬਾਰਾ ਮਿਲਾਇਆ ਜਾਂਦਾ ਹੈ। ਇਹ ਸਟੈਮ ਸੈੱਲ ਹੌਲੀ-ਹੌਲੀ ਨਵੇਂ, ਸਿਹਤਮੰਦ ਖੂਨ ਦੇ ਸੈੱਲ ਬਣਾਉਣੇ ਸ਼ੁਰੂ ਕਰ ਦਿੰਦੇ ਹਨ। ਅੰਤ ਵਿੱਚ, ਉਹ ਸਾਰੇ ਖੂਨ ਅਤੇ ਇਮਿਊਨ ਸੈੱਲਾਂ ਨੂੰ ਭਰਨ, ਪੂਰੇ ਬੋਨ ਮੈਰੋ ਨੂੰ ਦੁਬਾਰਾ ਬਣਾਉਣ ਲਈ ਕਾਫ਼ੀ ਸਿਹਤਮੰਦ ਸੈੱਲ ਪੈਦਾ ਕਰਨਗੇ।
ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਦੁਬਾਰਾ ਜੋੜਨਾ ਇੱਕ ਸਿੱਧੀ ਪ੍ਰਕਿਰਿਆ ਹੈ। ਇਹ ਖੂਨ ਚੜ੍ਹਾਉਣ ਦੇ ਸਮਾਨ ਹੈ ਅਤੇ ਸੈੱਲਾਂ ਨੂੰ ਇੱਕ ਲਾਈਨ ਰਾਹੀਂ ਕੇਂਦਰੀ ਲਾਈਨ ਵਿੱਚ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ। ਜਿਸ ਦਿਨ ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਦੁਬਾਰਾ ਜੋੜਿਆ ਜਾਂਦਾ ਹੈ ਉਹ ਦਿਨ "ਡੇ ਜ਼ੀਰੋ" ਹੁੰਦਾ ਹੈ।
ਕਿਸੇ ਵੀ ਡਾਕਟਰੀ ਪ੍ਰਕਿਰਿਆ ਦੇ ਨਾਲ, ਸਟੈਮ ਸੈੱਲ ਦੇ ਨਿਵੇਸ਼ ਲਈ ਪ੍ਰਤੀਕ੍ਰਿਆ ਹੋਣ ਦਾ ਜੋਖਮ ਹੁੰਦਾ ਹੈ। ਜ਼ਿਆਦਾਤਰ ਮਰੀਜ਼ਾਂ ਲਈ ਕੋਈ ਪ੍ਰਤੀਕਿਰਿਆ ਨਹੀਂ ਹੁੰਦੀ, ਪਰ ਹੋਰਾਂ ਨੂੰ ਅਨੁਭਵ ਹੋ ਸਕਦਾ ਹੈ:
- ਬਿਮਾਰ ਮਹਿਸੂਸ ਕਰਨਾ ਜਾਂ ਬਿਮਾਰ ਹੋਣਾ
- ਮੂੰਹ ਵਿੱਚ ਖਰਾਬ ਸਵਾਦ ਜਾਂ ਜਲਣ ਦੀ ਭਾਵਨਾ
- ਹਾਈ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ
- ਐਲਰਜੀ ਪ੍ਰਤੀਕਰਮ
- ਲਾਗ
ਇੱਕ ਆਟੋਲੋਗਸ (ਸਵੈ) ਟ੍ਰਾਂਸਪਲਾਂਟ ਵਿੱਚ, ਸਟੈਮ ਸੈੱਲਾਂ ਨੂੰ ਫ੍ਰੀਜ਼ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਅਤੇ ਰੀਇਨਫਿਊਜ਼ਨ ਤੋਂ ਪਹਿਲਾਂ ਸਟੋਰ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਇਸ ਫ੍ਰੀਜ਼ਿੰਗ ਪ੍ਰਕਿਰਿਆ ਵਿੱਚ ਸੈੱਲਾਂ ਨੂੰ ਇੱਕ ਪ੍ਰੈਜ਼ਰਵੇਟਿਵ ਵਿੱਚ ਮਿਲਾਉਣਾ ਸ਼ਾਮਲ ਹੈ। ਕੁਝ ਮਰੀਜ਼ ਸਟੈਮ ਸੈੱਲਾਂ ਦੀ ਬਜਾਏ ਇਸ ਪ੍ਰੀਜ਼ਰਵੇਟਿਵ 'ਤੇ ਪ੍ਰਤੀਕਿਰਿਆ ਕਰ ਸਕਦੇ ਹਨ। ਇਸ ਪ੍ਰੀਜ਼ਰਵੇਟਿਵ ਦਾ ਇੱਕ ਆਮ ਮਾੜਾ ਪ੍ਰਭਾਵ ਹੈ ਸਾਹ ਵਿੱਚ ਬਦਲਾਅ, ਇਸ ਨਾਲ ਸਾਹ ਵਿੱਚ ਮਿੱਠੀ ਸੁਗੰਧ ਆਉਂਦੀ ਹੈ।
ਸਟੈਮ ਸੈੱਲਾਂ ਦੀ ਉੱਕਰੀ
ਐਨਗ੍ਰਾਫਟਮੈਂਟ ਉਦੋਂ ਹੁੰਦੀ ਹੈ ਜਦੋਂ ਨਵੇਂ ਸਟੈਮ ਸੈੱਲ ਹੌਲੀ-ਹੌਲੀ ਪ੍ਰਾਇਮਰੀ ਸਟੈਮ ਸੈੱਲਾਂ ਦੇ ਰੂਪ ਵਿੱਚ ਕੰਮ ਕਰਨਾ ਸ਼ੁਰੂ ਕਰਦੇ ਹਨ। ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਸਟੈਮ ਸੈੱਲਾਂ ਦੇ ਨਿਵੇਸ਼ ਤੋਂ 2-3 ਹਫ਼ਤਿਆਂ ਬਾਅਦ ਵਾਪਰਦਾ ਹੈ।
ਜਦੋਂ ਕਿ ਨਵੇਂ ਸਟੈਮ ਸੈੱਲ ਉੱਕਰਦੇ ਹਨ, ਮਰੀਜ਼ ਨੂੰ ਲਾਗ ਲੱਗਣ ਦਾ ਬਹੁਤ ਜ਼ਿਆਦਾ ਜੋਖਮ ਹੁੰਦਾ ਹੈ। ਮਰੀਜ਼ਾਂ ਨੂੰ ਆਮ ਤੌਰ 'ਤੇ ਇਸ ਮਿਆਦ ਲਈ ਹਸਪਤਾਲ ਵਿੱਚ ਰਹਿਣਾ ਪੈਂਦਾ ਹੈ, ਕਿਉਂਕਿ ਉਹ ਬਿਮਾਰ ਹੋ ਸਕਦੇ ਹਨ ਅਤੇ ਉਨ੍ਹਾਂ ਨੂੰ ਤੁਰੰਤ ਇਲਾਜ ਕਰਵਾਉਣ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ।
ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਦੀਆਂ ਪੇਚੀਦਗੀਆਂ
ਕੰਡੀਸ਼ਨਿੰਗ ਕੀਮੋਥੈਰੇਪੀ ਦੇ ਮਾੜੇ ਪ੍ਰਭਾਵ
ਮਰੀਜ਼ਾਂ ਨੂੰ ਉੱਚ-ਡੋਜ਼ ਕੀਮੋਥੈਰੇਪੀ ਇਲਾਜ ਤੋਂ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਦਾ ਅਨੁਭਵ ਹੋਣ ਦੀ ਸੰਭਾਵਨਾ ਹੈ। ਸਭ ਤੋਂ ਆਮ 'ਤੇ ਇੱਕ ਵੱਖਰਾ ਭਾਗ ਹੈ ਲਿਮਫੋਮਾ ਦੇ ਇਲਾਜ ਦੇ ਮਾੜੇ ਪ੍ਰਭਾਵ, ਕੁਝ ਆਮ ਲੋਕਾਂ ਨਾਲ ਕਿਵੇਂ ਸਿੱਝਣਾ ਹੈ ਬਾਰੇ ਵਿਹਾਰਕ ਨੁਕਤਿਆਂ ਸਮੇਤ:
- ਓਰਲ ਮਿਊਕੋਸਾਈਟਿਸ (ਮੂੰਹ ਦੇ ਦੁਖਦਾਈ)
- ਅਨੀਮੀਆ (ਘੱਟ ਲਾਲ ਸੈੱਲ ਗਿਣਤੀ)
- ਥ੍ਰੋਮਬੋਸਾਈਟੋਪੇਨੀਆ (ਘੱਟ ਪਲੇਟਲੈਟ ਗਿਣਤੀ)
- ਮਤਲੀ ਅਤੇ ਉਲਟੀਆਂ
- ਪਾਚਨ ਨਾਲੀ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ (ਦਸਤ ਜਾਂ ਕਬਜ਼)
ਲਾਗ ਦਾ ਖਤਰਾ
ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਬਾਅਦ, ਕੀਮੋਥੈਰੇਪੀ ਦੀਆਂ ਉੱਚ ਖੁਰਾਕਾਂ ਨੇ ਬਹੁਤ ਸਾਰੇ ਚਿੱਟੇ ਰਕਤਾਣੂਆਂ ਨੂੰ ਖਤਮ ਕਰ ਦਿੱਤਾ ਹੋਵੇਗਾ, ਜਿਸ ਵਿੱਚ ਨਿਊਟ੍ਰੋਫਿਲਜ਼ ਨਾਮਕ ਚਿੱਟੇ ਰਕਤਾਣੂ ਵੀ ਸ਼ਾਮਲ ਹਨ, ਜੋ ਨਿਊਟ੍ਰੋਪੈਨੀਆ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ। ਲੰਬੇ ਸਮੇਂ ਤੱਕ ਨਿਊਟ੍ਰੋਪੇਨੀਆ ਮਰੀਜ਼ਾਂ ਨੂੰ ਲਾਗ ਦੇ ਵਿਕਾਸ ਦੇ ਬਹੁਤ ਜ਼ਿਆਦਾ ਜੋਖਮ ਵਿੱਚ ਪਾਉਂਦਾ ਹੈ। ਇਨਫੈਕਸ਼ਨਾਂ ਦਾ ਇਲਾਜ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ, ਹਾਲਾਂਕਿ ਜੇਕਰ ਉਹਨਾਂ ਨੂੰ ਜਲਦੀ ਫੜਿਆ ਨਹੀਂ ਜਾਂਦਾ ਹੈ ਅਤੇ ਤੁਰੰਤ ਇਲਾਜ ਨਹੀਂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਤਾਂ ਇਹ ਜਾਨਲੇਵਾ ਹੋ ਸਕਦੇ ਹਨ।
ਹਸਪਤਾਲ ਵਿੱਚ, ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਤੁਰੰਤ ਬਾਅਦ, ਇਲਾਜ ਕਰਨ ਵਾਲੀ ਟੀਮ ਲਾਗ ਦੇ ਵਿਕਾਸ ਨੂੰ ਰੋਕਣ ਲਈ ਸਾਵਧਾਨੀ ਵਰਤ ਰਹੀ ਹੈ ਅਤੇ ਨਾਲ ਹੀ ਲਾਗ ਦੇ ਲੱਛਣਾਂ ਦੀ ਨੇੜਿਓਂ ਨਿਗਰਾਨੀ ਕਰੇਗੀ। ਹਾਲਾਂਕਿ ਲਾਗ ਲੱਗਣ ਦੇ ਖ਼ਤਰੇ ਨੂੰ ਘਟਾਉਣ ਲਈ ਬਹੁਤ ਸਾਰੀਆਂ ਸਾਵਧਾਨੀਆਂ ਵਰਤੀਆਂ ਜਾਂਦੀਆਂ ਹਨ, ਜ਼ਿਆਦਾਤਰ ਮਰੀਜ਼ ਜਿਨ੍ਹਾਂ ਕੋਲ ਆਟੋਲੋਗਸ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਹੁੰਦਾ ਹੈ, ਨੂੰ ਲਾਗ ਲੱਗ ਜਾਂਦੀ ਹੈ।
ਟਰਾਂਸਪਲਾਂਟ ਤੋਂ ਬਾਅਦ ਪਹਿਲੇ ਕੁਝ ਦਿਨ ਉਹ ਹੁੰਦੇ ਹਨ ਜਦੋਂ ਮਰੀਜ਼ਾਂ ਨੂੰ ਬੈਕਟੀਰੀਆ ਦੀ ਲਾਗ ਹੋਣ ਦਾ ਸਭ ਤੋਂ ਵੱਧ ਖਤਰਾ ਹੁੰਦਾ ਹੈ ਜਿਵੇਂ ਕਿ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਦੀ ਲਾਗ, ਨਮੂਨੀਆ, ਪਾਚਨ ਪ੍ਰਣਾਲੀ ਦੀ ਲਾਗ ਜਾਂ ਚਮੜੀ ਦੀ ਲਾਗ।
ਅਗਲੇ ਕੁਝ ਮਹੀਨਿਆਂ ਵਿੱਚ, ਮਰੀਜ਼ਾਂ ਨੂੰ ਵਾਇਰਲ ਇਨਫੈਕਸ਼ਨ ਹੋਣ ਦਾ ਸਭ ਤੋਂ ਵੱਧ ਖ਼ਤਰਾ ਹੁੰਦਾ ਹੈ। ਇਹ ਉਹ ਵਾਇਰਸ ਹੋ ਸਕਦੇ ਹਨ ਜੋ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਪਹਿਲਾਂ ਸਰੀਰ ਵਿੱਚ ਸੁਸਤ ਪਏ ਹੋਏ ਸਨ ਅਤੇ ਜਦੋਂ ਇਮਿਊਨ ਸਿਸਟਮ ਘੱਟ ਹੁੰਦਾ ਹੈ ਤਾਂ ਉਹ ਭੜਕ ਸਕਦੇ ਹਨ। ਉਹ ਹਮੇਸ਼ਾ ਲੱਛਣਾਂ ਦਾ ਕਾਰਨ ਨਹੀਂ ਬਣਦੇ ਪਰ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਬਾਅਦ ਨਿਯਮਤ ਖੂਨ ਦੇ ਟੈਸਟਾਂ ਵਿੱਚ ਸਾਈਟੋਮੇਗਲੋਵਾਇਰਸ (ਸੀਐਮਵੀ) ਨਾਮਕ ਵਾਇਰਲ ਲਾਗ ਦੇ ਭੜਕਣ ਦੀ ਪਛਾਣ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ। ਜੇ ਖੂਨ ਦੇ ਟੈਸਟ ਦਿਖਾਉਂਦੇ ਹਨ ਕਿ CMV ਮੌਜੂਦ ਹੈ - ਭਾਵੇਂ ਲੱਛਣਾਂ ਤੋਂ ਬਿਨਾਂ - ਮਰੀਜ਼ ਦਾ ਇਲਾਜ ਐਂਟੀਵਾਇਰਲ ਦਵਾਈਆਂ ਨਾਲ ਕੀਤਾ ਜਾਵੇਗਾ।
ਆਟੋਲੋਗਸ ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਬਾਅਦ 2 ਤੋਂ 4 ਹਫ਼ਤਿਆਂ ਦੇ ਵਿਚਕਾਰ ਖੂਨ ਦੀ ਗਿਣਤੀ ਵਧਣੀ ਸ਼ੁਰੂ ਹੋ ਜਾਂਦੀ ਹੈ। ਹਾਲਾਂਕਿ, ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਠੀਕ ਹੋਣ ਲਈ ਕਈ ਮਹੀਨੇ ਜਾਂ ਕਈ ਵਾਰ ਸਾਲ ਵੀ ਲੱਗ ਸਕਦੇ ਹਨ।
ਮਰੀਜ਼ਾਂ ਨੂੰ ਸਲਾਹ ਦਿੱਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ ਕਿ ਜਦੋਂ ਉਹ ਘਰ ਜਾਂਦੇ ਹਨ ਤਾਂ ਲਾਗ ਦੇ ਕਿਹੜੇ ਲੱਛਣਾਂ ਵੱਲ ਧਿਆਨ ਦੇਣਾ ਚਾਹੀਦਾ ਹੈ ਅਤੇ ਕਿਸ ਨਾਲ ਸੰਪਰਕ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ ਜੇਕਰ ਕਿਸੇ ਲਾਗ ਦਾ ਸੰਭਾਵੀ ਖਤਰਾ ਹੈ ਜਾਂ ਕੋਈ ਹੋਰ ਚੀਜ਼ ਜੋ ਮਰੀਜ਼ ਲਈ ਚਿੰਤਾ ਦਾ ਕਾਰਨ ਹੈ।
ਦੇਰ ਦੇ ਪ੍ਰਭਾਵ
ਦੇਰ ਨਾਲ ਪ੍ਰਭਾਵ ਸਿਹਤ ਸਮੱਸਿਆਵਾਂ ਹਨ ਜੋ ਲਿਮਫੋਮਾ ਦਾ ਇਲਾਜ ਖਤਮ ਹੋਣ ਤੋਂ ਮਹੀਨਿਆਂ ਜਾਂ ਸਾਲਾਂ ਬਾਅਦ ਵਿਕਸਤ ਹੋ ਸਕਦੀਆਂ ਹਨ। ਜ਼ਿਆਦਾਤਰ ਟਰਾਂਸਪਲਾਂਟ ਕੇਂਦਰਾਂ ਵਿੱਚ ਲੇਟ ਇਫੈਕਟ ਸੇਵਾਵਾਂ ਸਮਰਪਿਤ ਹੁੰਦੀਆਂ ਹਨ ਜੋ ਜਿੰਨੀ ਜਲਦੀ ਹੋ ਸਕੇ ਦੇਰੀ ਪ੍ਰਭਾਵਾਂ ਦਾ ਪਤਾ ਲਗਾਉਣ ਲਈ ਸਕ੍ਰੀਨਿੰਗ ਪ੍ਰੋਗਰਾਮ ਪੇਸ਼ ਕਰਦੇ ਹਨ। ਇਹ ਮਰੀਜ਼ ਨੂੰ ਸਫਲਤਾਪੂਰਵਕ ਇਲਾਜ ਕੀਤੇ ਜਾਣ ਦਾ ਸਭ ਤੋਂ ਵਧੀਆ ਮੌਕਾ ਦਿੰਦਾ ਹੈ ਜੇਕਰ ਕੋਈ ਦੇਰ ਨਾਲ ਪ੍ਰਭਾਵ ਪੈਦਾ ਹੁੰਦਾ ਹੈ।
ਟਰਾਂਸਪਲਾਂਟ ਟੀਮ ਸਲਾਹ ਦੇਵੇਗੀ ਕਿ ਦੇਰ ਨਾਲ ਪ੍ਰਭਾਵਿਤ ਮਰੀਜ਼ਾਂ ਦੇ ਵਿਕਾਸ ਦੇ ਜੋਖਮ ਵਿੱਚ ਕੀ ਹੁੰਦਾ ਹੈ ਅਤੇ ਇਹਨਾਂ ਵਿਕਾਸ ਦੇ ਜੋਖਮ ਨੂੰ ਘਟਾਉਣ ਲਈ ਕੀ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ। ਵਧੇਰੇ ਜਾਣਕਾਰੀ ਲਈ, ਵੇਖੋ 'ਦੇਰ ਦੇ ਪ੍ਰਭਾਵ'
ਮਰੀਜ਼ਾਂ ਦੇ ਵਿਕਾਸ ਦਾ ਖ਼ਤਰਾ ਵੀ ਹੋ ਸਕਦਾ ਹੈ ਪੋਸਟ-ਟ੍ਰਾਂਸਪਲਾਂਟ ਲਿਮਫੋਪ੍ਰੋਲੀਫੇਰੇਟਿਵ ਡਿਸਆਰਡਰ (PTLD) - ਲਿੰਫੋਮਾ ਜੋ ਉਹਨਾਂ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਵਿਕਸਤ ਹੋ ਸਕਦੇ ਹਨ ਜੋ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਬਾਅਦ ਇਮਯੂਨੋਸਪ੍ਰੈਸੈਂਟ ਦਵਾਈਆਂ ਲੈ ਰਹੇ ਹਨ। ਹਾਲਾਂਕਿ, PTLD ਬਹੁਤ ਘੱਟ ਹੁੰਦਾ ਹੈ ਅਤੇ ਜ਼ਿਆਦਾਤਰ ਮਰੀਜ਼ ਜਿਨ੍ਹਾਂ ਦੇ ਟ੍ਰਾਂਸਪਲਾਂਟ ਹੁੰਦੇ ਹਨ, PTLD ਵਿਕਸਤ ਨਹੀਂ ਕਰਦੇ ਹਨ। ਟਰਾਂਸਪਲਾਂਟ ਟੀਮ ਕਿਸੇ ਵੀ ਵਿਅਕਤੀਗਤ ਜੋਖਮ ਅਤੇ ਕਿਸੇ ਵੀ ਲੱਛਣਾਂ ਜਾਂ ਲੱਛਣਾਂ ਬਾਰੇ ਵਿਚਾਰ ਕਰੇਗੀ ਜਿਨ੍ਹਾਂ ਦੀ ਭਾਲ ਕਰਨੀ ਹੈ।
ਫਾਲੋ-ਅੱਪ ਦੇਖਭਾਲ
ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਬਾਅਦ, ਮਰੀਜ਼ਾਂ ਦੀ ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਨਿਯਮਤ ਮੁਲਾਕਾਤ ਹੋਵੇਗੀ। ਸਮਾਂ ਬੀਤਣ ਅਤੇ ਰਿਕਵਰੀ ਹੋਣ ਦੇ ਨਾਲ-ਨਾਲ ਇਹ ਮੁਲਾਕਾਤਾਂ ਘਟਣਗੀਆਂ। ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਮਹੀਨਿਆਂ ਅਤੇ ਸਾਲਾਂ ਤੱਕ ਫਾਲੋ-ਅਪ ਜਾਰੀ ਰਹੇਗਾ, ਪਰ ਸਮਾਂ ਬੀਤਣ ਦੇ ਨਾਲ ਘੱਟ ਅਤੇ ਘੱਟ ਅਕਸਰ ਹੁੰਦਾ ਹੈ। ਅੰਤ ਵਿੱਚ, ਟ੍ਰਾਂਸਪਲਾਂਟ ਡਾਕਟਰ ਫਾਲੋ-ਅੱਪ ਦੇਖਭਾਲ, ਤੁਹਾਡੇ ਜੀਪੀ ਨੂੰ ਸੌਂਪਣ ਦੇ ਯੋਗ ਹੋਣਗੇ।
ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਲਗਭਗ 3 ਮਹੀਨਿਆਂ ਬਾਅਦ, ਇਹ ਮੁਲਾਂਕਣ ਕਰਨ ਲਈ ਕਿ ਰਿਕਵਰੀ ਕਿਵੇਂ ਹੋ ਰਹੀ ਹੈ, ਇੱਕ ਪੀਈਟੀ ਸਕੈਨ, ਸੀਟੀ ਸਕੈਨ ਅਤੇ/ਜਾਂ ਬੋਨ ਮੈਰੋ ਐਸਪੀਰੇਟ (BMA) ਦਾ ਆਦੇਸ਼ ਦਿੱਤਾ ਜਾ ਸਕਦਾ ਹੈ।
ਟਰਾਂਸਪਲਾਂਟ ਤੋਂ ਬਾਅਦ ਹਫ਼ਤਿਆਂ ਅਤੇ ਮਹੀਨਿਆਂ ਵਿੱਚ ਇਲਾਜ ਲਈ ਹਸਪਤਾਲ ਵਿੱਚ ਵਾਪਸ ਜਾਣਾ ਆਮ ਗੱਲ ਹੈ ਪਰ ਜਿਵੇਂ-ਜਿਵੇਂ ਸਮਾਂ ਬੀਤਦਾ ਜਾਂਦਾ ਹੈ, ਗੰਭੀਰ ਜਟਿਲਤਾਵਾਂ ਦਾ ਖ਼ਤਰਾ ਘੱਟ ਜਾਂਦਾ ਹੈ।
ਟਰਾਂਸਪਲਾਂਟ ਕਰਨ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਨੂੰ ਉੱਚ-ਖੁਰਾਕ ਦੇ ਇਲਾਜ ਤੋਂ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਦਾ ਅਨੁਭਵ ਹੋਣ ਦੀ ਵੀ ਸੰਭਾਵਨਾ ਹੁੰਦੀ ਹੈ। ਮਰੀਜ਼ ਕਦੇ-ਕਦੇ ਬਿਮਾਰ ਅਤੇ ਬਹੁਤ ਥੱਕੇ ਮਹਿਸੂਸ ਕਰ ਸਕਦੇ ਹਨ। ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਠੀਕ ਹੋਣ ਲਈ ਸਮਾਂ ਕੱਢਣਾ ਮਹੱਤਵਪੂਰਨ ਹੈ।
ਡਾਕਟਰੀ ਟੀਮ ਨੂੰ ਰਿਕਵਰੀ ਪੜਾਅ ਦੌਰਾਨ ਵਿਚਾਰ ਕਰਨ ਲਈ ਹੋਰ ਕਾਰਕਾਂ ਬਾਰੇ ਸਲਾਹ ਦੇਣੀ ਚਾਹੀਦੀ ਹੈ।
ਸਟੈਮ ਸੈੱਲ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਬਾਅਦ ਕੀ ਹੁੰਦਾ ਹੈ
ਇਲਾਜ ਨੂੰ ਪੂਰਾ ਕਰਨਾ ਬਹੁਤ ਸਾਰੇ ਲੋਕਾਂ ਲਈ ਇੱਕ ਚੁਣੌਤੀਪੂਰਨ ਸਮਾਂ ਹੋ ਸਕਦਾ ਹੈ, ਕਿਉਂਕਿ ਉਹ ਟਰਾਂਸਪਲਾਂਟ ਤੋਂ ਬਾਅਦ ਦੁਬਾਰਾ ਜੀਵਨ ਵਿੱਚ ਮੁੜ ਸਮਾ ਜਾਂਦੇ ਹਨ। ਕੁਝ ਲੋਕ ਕੈਂਸਰ ਦਾ ਇਲਾਜ ਪੂਰਾ ਹੋਣ ਤੋਂ ਬਾਅਦ ਹਫ਼ਤਿਆਂ ਤੋਂ ਮਹੀਨਿਆਂ ਤੱਕ ਇਹਨਾਂ ਵਿੱਚੋਂ ਕੁਝ ਚੁਣੌਤੀਆਂ ਨੂੰ ਮਹਿਸੂਸ ਨਹੀਂ ਕਰਨਾ ਸ਼ੁਰੂ ਕਰ ਸਕਦੇ ਹਨ, ਕਿਉਂਕਿ ਉਹ ਆਪਣੇ ਤਜ਼ਰਬੇ 'ਤੇ ਵਿਚਾਰ ਕਰਨਾ ਸ਼ੁਰੂ ਕਰਦੇ ਹਨ ਜਾਂ ਮਹਿਸੂਸ ਨਹੀਂ ਕਰਦੇ ਕਿ ਉਹ ਠੀਕ ਹੋ ਰਹੇ ਹਨ, ਜਿਵੇਂ ਕਿ ਉਹ ਆਪਣੇ ਅਨੁਭਵ 'ਤੇ ਪ੍ਰਤੀਬਿੰਬਤ ਕਰਨਾ ਸ਼ੁਰੂ ਕਰਦੇ ਹਨ ਜਾਂ ਕਰਦੇ ਹਨ। ਇਹ ਮਹਿਸੂਸ ਨਹੀਂ ਕਰਦੇ ਕਿ ਉਹ ਜਿੰਨੀ ਜਲਦੀ ਠੀਕ ਹੋ ਰਹੇ ਹਨ, ਉਨੀ ਜਲਦੀ ਠੀਕ ਹੋ ਰਹੇ ਹਨ। ਕੁਝ ਆਮ ਚਿੰਤਾਵਾਂ ਇਸ ਨਾਲ ਸਬੰਧਤ ਹੋ ਸਕਦੀਆਂ ਹਨ:
- ਸਰੀਰਕ
- ਮਾਨਸਿਕ ਤੰਦਰੁਸਤੀ
- ਭਾਵਨਾਤਮਕ ਸਿਹਤ
- ਰਿਸ਼ਤੇ
- ਕੰਮ, ਅਧਿਐਨ ਅਤੇ ਸਮਾਜਿਕ ਗਤੀਵਿਧੀਆਂ
ਸਿਹਤ ਅਤੇ ਤੰਦਰੁਸਤੀ
ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਤੁਹਾਡੀ ਪਹਿਲਾਂ ਹੀ ਇੱਕ ਸਿਹਤਮੰਦ ਜੀਵਨ ਸ਼ੈਲੀ ਹੈ, ਜਾਂ ਤੁਸੀਂ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਜੀਵਨਸ਼ੈਲੀ ਵਿੱਚ ਕੁਝ ਸਕਾਰਾਤਮਕ ਤਬਦੀਲੀਆਂ ਕਰਨਾ ਚਾਹ ਸਕਦੇ ਹੋ। ਖਾਣ-ਪੀਣ ਅਤੇ ਤੰਦਰੁਸਤੀ ਵਧਾਉਣ ਵਰਗੀਆਂ ਛੋਟੀਆਂ ਤਬਦੀਲੀਆਂ ਕਰਨ ਨਾਲ ਤੁਹਾਡੀ ਸਿਹਤ ਅਤੇ ਤੰਦਰੁਸਤੀ ਵਿੱਚ ਸੁਧਾਰ ਹੋ ਸਕਦਾ ਹੈ ਅਤੇ ਤੁਹਾਡੇ ਸਰੀਰ ਨੂੰ ਠੀਕ ਹੋਣ ਵਿੱਚ ਮਦਦ ਮਿਲ ਸਕਦੀ ਹੈ। ਉੱਥੇ ਕਈ ਹਨ ਸਵੈ-ਸੰਭਾਲ ਦੀਆਂ ਰਣਨੀਤੀਆਂ ਜੋ ਤੁਹਾਨੂੰ ਇਲਾਜ ਤੋਂ ਠੀਕ ਹੋਣ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਦਾ ਹੈ।

