An அலோஜெனிக் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை நன்கொடையாளரின் (வேறொருவரின்) ஸ்டெம் செல்களை நீங்கள் மாற்றியமைக்கும் தீவிர சிகிச்சையாகும். ஒரு நோயாளி தனது சொந்த செல்களை மீண்டும் பெறும்போது இது வேறுபட்டது, இது ஒரு என அழைக்கப்படுகிறது தன்னியக்க ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை. இது மற்றொரு பக்கத்தில் விவாதிக்கப்படுகிறது.
அலோஜெனிக் ஸ்டெம் செல் மாற்று சிகிச்சையின் கண்ணோட்டம்?
டாக்டர் அமித் கோட், ரத்தக்கசிவு நிபுணர் மற்றும் எலும்பு மஜ்ஜை மாற்று மருத்துவர்
பீட்டர் மெக்கலம் புற்றுநோய் மையம் & ராயல் மெல்போர்ன் மருத்துவமனை
அலோஜெனிக் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை உங்கள் சொந்த ஸ்டெம் செல்களை மாற்றுவதற்கு நன்கொடையாளரிடமிருந்து (வேறு யாரோ) சேகரிக்கப்பட்ட ஸ்டெம் செல்களைப் பயன்படுத்துகிறது. பயனற்ற (சிகிச்சைக்கு பதிலளிக்காதது) அல்லது மீண்டும் வரும் லிம்போமாவுக்கு சிகிச்சையளிக்க இது செய்யப்படுகிறது. லிம்போமா உள்ள பெரும்பாலானவர்களுக்கு ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை தேவையில்லை. லிம்போமாவில், அலோஜெனிக் (தானம் செய்பவர்) மாற்று அறுவை சிகிச்சைகள் தன்னியக்கத்தை விட மிகவும் அரிதானவை ( சுய) மாற்று அறுவை சிகிச்சை.
லிம்போமா என்பது லிம்போசைட்டுகளின் புற்றுநோயாகும். லிம்போசைட்டுகள் ஸ்டெம் செல்களிலிருந்து உருவாகும் ஒரு வகை வெள்ளை இரத்த அணுக்கள். இலக்கு கீமோதெரபி லிம்போமா செல்கள் மற்றும் லிம்போமாவாக வளரக்கூடிய அனைத்து ஸ்டெம் செல்களையும் அழிப்பதாகும். கெட்ட செல்கள் அழிக்கப்பட்டவுடன், புதிய செல்கள் மீண்டும் வளரும், அவை புற்றுநோயாக இல்லை.
மறுபிறப்பு அல்லது ரிஃப்ராக்டரி லிம்போமா உள்ளவர்களின் விஷயத்தில், இது வேலை செய்யாது - சிகிச்சையின் போதும் அதிக லிம்போமா தொடர்ந்து வளர்ந்து வருகிறது. எனவே, மிக அதிக அளவு கீமோதெரபி மூலம் ஸ்டெம் செல்களை அழித்து, அந்த நபரின் ஸ்டெம் செல்களை வேறொருவருடன் மாற்றுவது, ஒரு புதிய நோயெதிர்ப்பு மண்டலத்தில் விளைவிக்கலாம்.
ஸ்டெம் செல் மாற்று அறுவை சிகிச்சையின் நோக்கம்
லிம்போமா நோயாளிகளுக்கு ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை தேவைப்படுவதற்கு பல காரணங்கள் உள்ளன:
- நிவாரணத்தில் இருக்கும் லிம்போமா நோயாளிகளுக்கு சிகிச்சையளிக்க, ஆனால் அவர்கள் லிம்போமா திரும்புவதற்கான 'அதிக ஆபத்து' உள்ளது
- ஆரம்ப நிலையான முதல்-வரிசை சிகிச்சைக்குப் பிறகு லிம்போமா மீண்டும் வந்துவிட்டது, எனவே அவற்றை மீண்டும் நிவாரணம் பெற மிகவும் தீவிரமான (வலுவான) கீமோதெரபி பயன்படுத்தப்படுகிறது (கண்டறிய முடியாத நோய் இல்லை)
- லிம்போமா ஒரு நிவாரணத்தை அடையும் நோக்கத்துடன் நிலையான முதல்-வரி சிகிச்சைக்கு பயனற்றது (முழுமையாக பதிலளிக்கவில்லை).
அலோஜெனிக் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை இரண்டு செயல்பாடுகளை வழங்கலாம்
- கீமோதெரபியின் மிக அதிக அளவு லிம்போமாவை நீக்குகிறது மற்றும் புதிய நன்கொடை செல்கள் நோயெதிர்ப்பு மண்டலத்தை மீட்டெடுக்க ஒரு வழியை வழங்குகிறது, நோயெதிர்ப்பு அமைப்பு செயல்படாத நேரத்தை குறைக்கிறது. புதிய நன்கொடை செல்கள் நோயெதிர்ப்பு அமைப்புகளின் செயல்பாடு மற்றும் லிம்போசைட்டுகள் போன்ற ஆரோக்கியமான இரத்த அணுக்களின் உற்பத்தியின் பங்கை எடுத்துக்கொள்கின்றன. நன்கொடையாளர் ஸ்டெம் செல்கள் நோயாளியின் செயல்படாத ஸ்டெம் செல்களை மாற்றுகின்றன.
- கிராஃப்ட் வெர்சஸ் லிம்போமா விளைவு. நன்கொடையாளர் ஸ்டெம் செல்கள் (கிராஃப்ட் என்று அழைக்கப்படுகின்றன) எஞ்சியிருக்கும் லிம்போமா செல்களை அடையாளம் கண்டு அவற்றைத் தாக்கி, லிம்போமாவை அழிக்கும் போது. இது நன்கொடையாளர் ஸ்டெம் செல்கள் லிம்போமா சிகிச்சைக்கு உதவும் ஒரு நேர்மறையான விளைவு ஆகும். இந்த கிராஃப்ட் வெர்சஸ் லிம்போமா விளைவு எப்போதும் இப்படி நடக்காது என்பதை கவனத்தில் கொள்ள வேண்டும். லிம்போமா நன்கொடையாளர் ஸ்டெம் செல்களை எதிர்க்கும், அல்லது பெறுநரின் உடல் (புரவலன் என்று அழைக்கப்படுகிறது) நன்கொடை செல்களுக்கு எதிராக போராடலாம் (கிராஃப்ட் என்று அழைக்கப்படுகிறது) ஒட்டு எதிராக புரவலன் நோய் (அலோஜெனிக் மாற்று அறுவை சிகிச்சையின் சிக்கல்).
அலோஜெனிக் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை ஐந்து நிலைகளைக் கொண்டுள்ளது
டாக்டர் அமித் கோட், ரத்தக்கசிவு நிபுணர் மற்றும் எலும்பு மஜ்ஜை மாற்று மருத்துவர்
பீட்டர் மெக்கலம் புற்றுநோய் மையம் & ராயல் மெல்போர்ன் மருத்துவமனை
- தயாரிப்பு: உங்களுக்குத் தேவையான செல்களின் வகையைத் தீர்மானிக்க இரத்தப் பரிசோதனைகள் இதில் அடங்கும். சில சமயங்களில், மாற்று அறுவை சிகிச்சைக்கு முன் லிம்போமாவைக் குறைக்க, மக்கள் 'காப்பு' கீமோதெரபியை மேற்கொள்ள வேண்டும்.
- ஸ்டெம் செல் சேகரிப்பு: இது ஸ்டெம் செல்களை அறுவடை செய்யும் செயல்முறையாகும், ஏனெனில் அலோஜெனிக் மாற்று அறுவை சிகிச்சை நன்கொடையாளரிடமிருந்து செய்யப்படுகிறது, மருத்துவக் குழு மாற்று அறுவை சிகிச்சைக்கான பொருத்தத்தைக் கண்டுபிடிக்க வேண்டும்.
- கண்டிஷனிங் சிகிச்சை: இது கீமோதெரபி, டார்கெட் தெரபி மற்றும் இம்யூனோதெரபி ஆகும், இது அனைத்து லிம்போமாவையும் அகற்ற மிக அதிக அளவுகளில் நிர்வகிக்கப்படுகிறது
- ஸ்டெம் செல்களை மீண்டும் உட்செலுத்துதல்: அதிக அளவு சிகிச்சைகள் வழங்கப்பட்டவுடன், நன்கொடையாளரிடமிருந்து முன்பு சேகரிக்கப்பட்ட ஸ்டெம் செல்கள் நிர்வகிக்கப்படுகின்றன.
- செதுக்குதல்: இது நன்கொடையாளர் ஸ்டெம் செல்கள் உடலில் குடியேறி நோயெதிர்ப்பு மண்டலத்தின் செயல்பாட்டை எடுத்துக் கொள்ளும் செயல்முறையாகும்.
சிகிச்சைக்கான தயாரிப்பு
ஸ்டெம் செல் மாற்று அறுவை சிகிச்சைக்கு முன் நிறைய தயாரிப்புகள் தேவைப்படும். ஒவ்வொரு மாற்று அறுவை சிகிச்சையும் வித்தியாசமானது மற்றும் மாற்று குழு நோயாளிக்கு எல்லாவற்றையும் ஏற்பாடு செய்ய வேண்டும். எதிர்பார்க்கும் சில தயாரிப்புகளில் பின்வருவன அடங்கும்:
ஒரு மையக் கோட்டின் செருகல்
நோயாளிக்கு ஏற்கனவே மையக் கோடு இல்லையென்றால், மாற்று அறுவை சிகிச்சைக்கு முன் ஒன்று செருகப்படும். ஒரு மையக் கோடு PICC ஆக இருக்கலாம் (புறமாகச் செருகப்பட்ட மத்திய வடிகுழாய்). இது ஒரு CVL ஆக இருக்கலாம் (மத்திய சிரை கோடு). நோயாளிக்கு எந்த மையக் கோடு சிறந்தது என்பதை மருத்துவர் தீர்மானிப்பார்.
ஒரே நேரத்தில் பல்வேறு மருந்துகளைப் பெறுவதற்கான வழியை மத்திய வரி வழங்குகிறது. மாற்று அறுவை சிகிச்சையின் போது நோயாளிகளுக்கு பொதுவாக பல்வேறு மருந்துகள் மற்றும் இரத்தப் பரிசோதனைகள் தேவைப்படுகின்றன மற்றும் ஒரு மையக் கோடு நோயாளியின் பராமரிப்பை சிறப்பாக நிர்வகிக்க செவிலியர்களுக்கு உதவுகிறது.
கீமோதெரபி
அதிக அளவு கீமோதெரபி எப்போதும் மாற்று செயல்முறையின் ஒரு பகுதியாக நிர்வகிக்கப்படுகிறது. அதிக அளவு கீமோதெரபி என்று அழைக்கப்படுகிறது கண்டிஷனிங் சிகிச்சை. அதிக அளவு கீமோதெரபிக்கு வெளியே, சில நோயாளிகளுக்கு சால்வேஜ் கீமோதெரபி தேவைப்படுகிறது. சால்வேஜ் தெரபி என்பது லிம்போமா ஆக்ரோஷமாக இருக்கும்போது, மீதமுள்ள மாற்று செயல்முறை தொடரும் முன் குறைக்கப்பட வேண்டும். பெயர் காப்பு லிம்போமாவில் இருந்து உடலைக் காப்பாற்றும் முயற்சியில் இருந்து வருகிறது.
சிகிச்சைக்காக இடமாற்றம்
ஆஸ்திரேலியாவில் உள்ள சில மருத்துவமனைகள் மட்டுமே அலோஜெனிக் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சையை மேற்கொள்ள முடியும். இதன் காரணமாக, அவர்களது வீட்டிலிருந்து, மருத்துவமனைக்கு அருகில் உள்ள பகுதிக்கு இடம்பெயர வேண்டியிருக்கும். பெரும்பாலான மாற்று மருத்துவமனைகளில் நோயாளி மற்றும் பராமரிப்பாளர் வசிக்கக்கூடிய நோயாளி தங்குமிடங்கள் உள்ளன. தங்குமிட விருப்பங்களைப் பற்றி அறிய உங்கள் சிகிச்சை மையத்தில் உள்ள சமூக சேவையாளரிடம் பேசவும்.
கருவுறுதல் பாதுகாப்பு
ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை நோயாளியின் குழந்தைகளைப் பெறும் திறனைப் பாதிக்கும். கருவுறுதலைப் பாதுகாக்க கிடைக்கக்கூடிய விருப்பங்கள் விவாதிக்கப்படுவது முக்கியம்.
நடைமுறை குறிப்புகள்
ஒரு ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை பொதுவாக நீண்ட மருத்துவமனையில் தங்கியிருக்கும். இந்த விஷயங்களில் சிலவற்றை பேக் செய்வது உதவியாக இருக்கும்:
- பல ஜோடி மென்மையான, வசதியான உடைகள் அல்லது பைஜாமாக்கள் மற்றும் ஏராளமான உள்ளாடைகள்.
- டூத்பிரஷ் (மென்மையான), பற்பசை, சோப்பு, மென்மையான மாய்ஸ்சரைசர், மென்மையான டியோடரண்ட்
- உங்கள் சொந்த தலையணை (உங்கள் தலையணை உறை மற்றும் ஏதேனும் தனிப்பட்ட போர்வைகள் / விரிப்புகளை மருத்துவமனையில் சேர்ப்பதற்கு முன் சூடாக கழுவவும் - உங்கள் நோயெதிர்ப்பு அமைப்பு மிகவும் பாதிக்கப்படக்கூடிய பாக்டீரியாவை குறைக்க அவற்றை சூடாக கழுவவும்).
- செருப்புகள் அல்லது வசதியான காலணிகள் மற்றும் ஏராளமான ஜோடி காலுறைகள்
- உங்கள் மருத்துவமனை அறையை பிரகாசமாக்க தனிப்பட்ட பொருட்கள் (உங்கள் அன்புக்குரியவர்களின் புகைப்படம்)
- புத்தகங்கள், பத்திரிகைகள், குறுக்கெழுத்துக்கள், ஐபாட்/லேப்டாப்/டேப்லெட் போன்ற பொழுதுபோக்கு பொருட்கள். நீங்கள் எதுவும் செய்யவில்லை என்றால் மருத்துவமனை மிகவும் சலிப்பாக இருக்கும்.
- தேதியைக் கண்காணிப்பதற்கான காலெண்டர், நீண்ட காலமாக மருத்துவமனையில் அனுமதிக்கப்பட்டால், எல்லா நாட்களையும் ஒன்றாக மங்கலாக்கலாம்.
HLA மற்றும் திசு தட்டச்சு
அலோஜெனிக் (நன்கொடையாளர்) ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை செய்யும் போது, மாற்று ஒருங்கிணைப்பாளர் பொருத்தமான ஸ்டெம் செல் நன்கொடையாளருக்கான தேடலை ஏற்பாடு செய்கிறார். நன்கொடையாளரின் செல்கள் நோயாளியுடன் நெருக்கமாக பொருந்தினால், அலோஜெனிக் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை வெற்றிகரமாக இருக்கும். இதைச் சரிபார்க்க, நோயாளிக்கு இரத்தப் பரிசோதனை செய்யப்படும் திசு தட்டச்சு என்று அழைக்கப்படும் செல்களின் மேற்பரப்பில் வெவ்வேறு புரதங்களைப் பார்க்கிறது மனித லிகோசைட் ஆன்டிஜென்கள் (HLA).
ஒவ்வொருவரின் உயிரணுக்களும் HLA புரதங்களை உருவாக்குகின்றன, இதனால் நோயெதிர்ப்பு அமைப்பு உடலில் உள்ள செல்களை அடையாளம் காணவும், சொந்தமற்ற செல்களை அடையாளம் காணவும் உதவுகிறது.
பல்வேறு வகையான எச்.எல்.ஏ.க்கள் உள்ளன மற்றும் மருத்துவக் குழு, எச்.எல்.ஏ வகைகளை முடிந்தவரை நெருக்கமாகப் பொருந்தக்கூடிய நன்கொடையாளரைக் கண்டறிய முயற்சிக்கிறது.
முடிந்தால், நோயாளியும் நன்கொடையாளரும் ஒரே வைரஸ்களுக்கு ஆளாகியிருப்பதை உறுதிப்படுத்தவும் முயற்சி செய்கிறார்கள், இருப்பினும் இது HLA-பொருத்தத்தை விட குறைவான முக்கியத்துவம் வாய்ந்தது.
சகோதரர்கள் அல்லது சகோதரிகள் நோயாளியைப் போலவே HLA புரதங்களைக் கொண்டிருப்பதற்கான வாய்ப்புகள் அதிகம். 1 பேரில் 3 பேருக்கு நல்ல பொருத்தம் இருக்கும் ஒரு சகோதரன் அல்லது சகோதரி உள்ளனர். ஒரு நோயாளிக்கு சகோதரர்கள் அல்லது சகோதரிகள் இல்லை என்றால், அல்லது அவர்கள் சரியாக பொருந்தவில்லை என்றால், மருத்துவக் குழு தன்னார்வ நன்கொடையாளரைத் தேடும், அதன் HLA வகை நோயாளிகளுடன் முடிந்தவரை நெருக்கமாக பொருந்துகிறது. இது பொருந்தாத தொடர்பற்ற நன்கொடையாளர் (MUD) என அறியப்படுகிறது மற்றும் மில்லியன் கணக்கான தன்னார்வலர்கள் தேசிய மற்றும் உலகளாவிய ஸ்டெம் செல் பதிவுகளில் பதிவு செய்யப்பட்டுள்ளனர்.
நோயாளிக்கு பொருந்தாத தொடர்பில்லாத நன்கொடையாளர் (MUD) கண்டறியப்படவில்லை என்றால், ஸ்டெம் செல்களின் பிற ஆதாரங்களைப் பயன்படுத்த முடியும். இவற்றில் அடங்கும்:
- HLA வகை பாதி உங்களுடன் பொருந்திய உறவினர்: இது 'ஹாப்லோடென்டிகல்' நன்கொடையாளர் என்று அறியப்படுகிறது
- தொடர்பில்லாத நன்கொடையாளரிடமிருந்து தொப்புள் கொடியின் இரத்தம்: தொப்புள் கொடியின் இரத்தமானது ஸ்டெம் செல்களின் பிற ஆதாரங்களைப் போல உங்கள் எச்எல்ஏ வகையுடன் நெருக்கமாகப் பொருந்த வேண்டியதில்லை. மற்ற ஆதாரங்களை விட இது குறைவான ஸ்டெம் செல்களைக் கொண்டிருப்பதால், பெரியவர்களை விட குழந்தைகளுக்கு இது பயன்படுத்தப்படுகிறது. சேமிக்கப்பட்ட தொப்புள் கொடி இரத்தத்தின் பதிவுகள் கிடைக்கின்றன.
ஸ்டெம் செல்கள் சேகரிப்பு
ஒரு நன்கொடையாளர் ஸ்டெம் செல்களை தானம் செய்ய இரண்டு வழிகள் உள்ளன.
- புற இரத்த ஸ்டெம் செல் சேகரிப்பு
- எலும்பு மஜ்ஜை இரத்த ஸ்டெம் செல் தானம்
புற இரத்த ஸ்டெம் செல் தானம்
புற இரத்த ஓட்டத்தில் இருந்து புற ஸ்டெம் செல்கள் சேகரிக்கப்படுகின்றன. புற ஸ்டெம் செல் சேகரிப்புக்கு முன், பெரும்பாலான மக்கள் வளர்ச்சிக் காரணி ஊசிகளைப் பெறுகின்றனர். வளர்ச்சி காரணிகள் ஸ்டெம் செல் உற்பத்தியைத் தூண்டுகின்றன. இது ஸ்டெம் செல்கள் எலும்பு மஜ்ஜையிலிருந்து, இரத்த ஓட்டத்தில், சேகரிக்கத் தயாராக இருக்க உதவுகிறது.
மீதமுள்ள இரத்தத்திலிருந்து ஸ்டெம் செல்களைப் பிரிப்பதன் மூலம் சேகரிப்பு நிகழ்கிறது மற்றும் செயல்முறை ஒரு அபெரிசிஸ் இயந்திரத்தைப் பயன்படுத்துகிறது. ஒரு அபெரிசிஸ் இயந்திரம் இரத்தத்தின் வெவ்வேறு கூறுகளை பிரிக்கலாம் மற்றும் ஸ்டெம் செல்களை பிரிக்கலாம். இரத்தம் செல் சேகரிப்பு கட்டத்தில் பயணித்தவுடன், அது மீண்டும் உடலுக்குள் செல்கிறது. இந்த செயல்முறை பல மணிநேரம் ஆகும் (சுமார் 2-4 மணி நேரம்). செயல்முறைக்குப் பிறகு நன்கொடையாளர் வீட்டிற்குச் செல்லலாம், இருப்பினும், போதுமான செல்கள் சேகரிக்கப்படாவிட்டால், அடுத்த நாள் திரும்ப வேண்டியிருக்கும்.
எலும்பு மஜ்ஜை சேகரிப்பை விட அபெரிசிஸ் குறைவான ஆக்கிரமிப்பு ஆகும், மேலும் இது ஸ்டெம் செல் சேகரிப்பின் விருப்பமான முறையாகும்.
அலோஜெனிக் (நன்கொடையாளர்) மாற்று அறுவை சிகிச்சையில், நன்கொடையாளர் பெறுநருக்கு அபெரிசிஸுக்கு உட்படுகிறார், மேலும் இந்த சேகரிப்பு முடிந்தவரை மாற்று நாளுக்கு அருகில் நடைபெறுகிறது. ஏனெனில் இந்த ஸ்டெம் செல்கள் மாற்று நாளில் பெறுநருக்கு புதிதாக வழங்கப்படும்.
எலும்பு மஜ்ஜை இரத்த ஸ்டெம் செல் தானம்
ஸ்டெம் செல்களை சேகரிப்பதில் குறைவான பொதுவான அணுகுமுறை எலும்பு மஜ்ஜை அறுவடை ஆகும். இங்குதான் எலும்பு மஜ்ஜையிலிருந்து ஸ்டெம் செல்கள் பொது மயக்க மருந்துகளின் கீழ் வெளியேற்றப்படுகின்றன. இடுப்பு பகுதியில் உள்ள எலும்பில் மருத்துவர்கள் ஊசியைச் செருகுகிறார்கள், இது இலியாக் க்ரெஸ்ட் என்று அழைக்கப்படுகிறது. எலும்பு மஜ்ஜை இடுப்பிலிருந்து, ஊசியின் வழியாக வெளியேற்றப்படுகிறது, பின்னர் இந்த எலும்பு மஜ்ஜை வடிகட்டப்பட்டு மாற்று நாள் வரை சேமிக்கப்படுகிறது.
தண்டு ரத்தம் நன்கொடை என்பது பொது தண்டு வங்கியில் இருந்து ஒரு குழந்தை பிறந்த பிறகு தொப்புள் கொடி மற்றும் நஞ்சுக்கொடியில் எஞ்சியிருக்கும் இரத்தத்தில் இருந்து ஸ்டெம் செல்கள் தானமாக வழங்கப்பட்டு சேமிக்கப்படுகிறது.
அபெரிசிஸ் எவ்வாறு செயல்படுகிறது
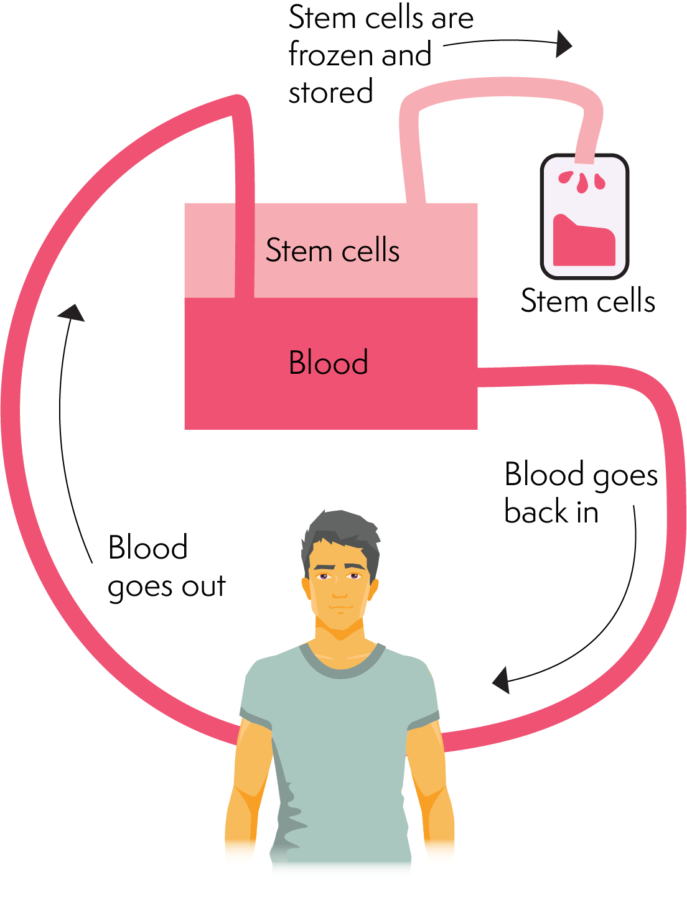
ஸ்டெம் செல்கள் அல்லது எலும்பு மஜ்ஜையை பதப்படுத்துதல்/ பாதுகாத்தல்
அலோஜெனிக் (நன்கொடையாளர்) மாற்று அறுவை சிகிச்சைக்காக சேகரிக்கப்பட்ட ஸ்டெம் செல்கள், பயன்பாட்டிற்கு முன் உடனடியாக சேகரிக்கப்பட்டு, எந்த காலத்திற்கும் சேமிக்கப்படாது.
தன்னியக்க (சுய) மாற்று அறுவை சிகிச்சைக்காக சேகரிக்கப்பட்ட ஸ்டெம் செல்கள், பொதுவாகப் பாதுகாக்கப்பட்டு, பயன்பாட்டிற்குத் தயாராகும் வரை உறைவிப்பான் ஒன்றில் சேமிக்கப்படும்.
சீரமைப்பு
மாற்று அறுவை சிகிச்சைக்கு உட்பட்ட நோயாளிகளுக்கு முதலில் கண்டிஷனிங் ரெஜிமன் எனப்படும் சிகிச்சை அளிக்கப்படுகிறது. ஸ்டெம் செல்கள் உட்செலுத்தப்படுவதற்கு முந்தைய நாட்களில் இது அதிக அளவு சிகிச்சை அளிக்கப்படுகிறது. கண்டிஷனிங் சிகிச்சையில் கீமோதெரபி மற்றும் சில நேரங்களில் கதிர்வீச்சு சிகிச்சை ஆகியவை அடங்கும். கண்டிஷனிங் சிகிச்சையின் இரண்டு இலக்குகள்:
- முடிந்தவரை லிம்போமாவைக் கொல்ல
- ஸ்டெம் செல் எண்ணிக்கையைக் குறைக்கவும்
கீமோதெரபி, ரேடியேஷன் தெரபி மற்றும் இம்யூனோதெரபி ஆகியவற்றின் பல்வேறு சேர்க்கைகள் கண்டிஷனிங் ஆட்சிகளில் பயன்படுத்தப்படலாம். கண்டிஷனிங் சிகிச்சையின் வெவ்வேறு தீவிரங்கள் உள்ளன, அவை:
- முழு தீவிரம் myeloablative கண்டிஷனிங்
- மைலோஆப்லேட்டிவ் அல்லாத சீரமைப்பு
- குறைக்கப்பட்ட தீவிரம் கண்டிஷனிங்
அனைத்து விதிமுறைகளிலும் சிகிச்சை தீவிரமானது மற்றும் இதன் விளைவாக, நிறைய ஆரோக்கியமான செல்கள் லிம்போமாவுடன் சேர்ந்து இறக்கின்றன. லிம்போமாவின் வகை, சிகிச்சை வரலாறு மற்றும் வயது, பொது ஆரோக்கியம் மற்றும் உடற்பயிற்சி போன்ற பிற தனிப்பட்ட காரணிகளைப் பொறுத்து விதிமுறைகளின் தேர்வு அமையும். நோயாளிக்கு எந்த கண்டிஷனிங் விதிமுறை பொருத்தமானது என்பதை சிகிச்சை குழு நோயாளியுடன் கலந்துரையாடும்.
அலோஜெனிக் மாற்று அறுவை சிகிச்சையில், நோயாளிகள் மாற்று அறுவை சிகிச்சைக்கு 14 நாட்களுக்கு முன்பே மருத்துவமனையில் அனுமதிக்கப்படலாம். ஒவ்வொரு நோயாளி வழக்கும் வேறுபட்டது மற்றும் நீங்கள் எப்போது அனுமதிக்கப்படுவீர்கள் என்பதை உங்கள் மருத்துவர் உங்களுக்குத் தெரிவிப்பார். மாற்று அறுவை சிகிச்சைக்குப் பிறகு 3 முதல் 6 வாரங்கள் வரை நோயாளிகள் மருத்துவமனையில் இருப்பார்கள். இது ஒரு வழிகாட்டல்; ஒவ்வொரு மாற்று அறுவை சிகிச்சையும் வித்தியாசமானது, மேலும் சிலருக்கு 6 வாரங்களுக்கும் மேலாக அதிக மருத்துவ பராமரிப்பு தேவைப்படுகிறது.
தொடர்பில்லாத அல்லது பெரிய பொருத்தமற்ற நன்கொடையாளரிடமிருந்து ஸ்டெம் செல்களைப் பயன்படுத்தி நீங்கள் அலோஜெனிக் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை செய்தால், உங்களுக்கு அதிக தீவிரம் கொண்ட கண்டிஷனிங் சிகிச்சை தேவைப்படலாம்.
தொப்புள் கொடியின் இரத்தத்தில் இருந்து அல்லது பாதி பொருந்திய உறவினரிடமிருந்து ஸ்டெம் செல்களைப் பயன்படுத்தி நீங்கள் அலோஜெனிக் மாற்று அறுவை சிகிச்சை செய்தால், நீங்கள் வேறுபட்ட கண்டிஷனிங் சிகிச்சையைப் பெறலாம்.
கண்டிஷனிங் விதிமுறைகள் பற்றிய விரிவான தகவல்களை நீங்கள் அணுகலாம் Eviq இணையதளம்.
ஸ்டெம் செல்களை மீண்டும் நிரப்புதல்
தீவிர சீரமைப்பு கீமோதெரபி முடிந்ததும், ஸ்டெம் செல்கள் மீண்டும் செலுத்தப்படுகின்றன. இந்த ஸ்டெம் செல்கள் மெதுவாக புதிய ஆரோக்கியமான இரத்த அணுக்களை உற்பத்தி செய்ய ஆரம்பிக்கின்றன. இறுதியில், அவை முழு எலும்பு மஜ்ஜையை மீண்டும் நிரப்ப போதுமான ஆரோக்கியமான செல்களை உற்பத்தி செய்யும், அனைத்து இரத்தம் மற்றும் நோயெதிர்ப்பு செல்களை நிரப்புகின்றன.
ஸ்டெம் செல்களை மீண்டும் செலுத்துவது ஒரு நேரடியான செயல்முறையாகும். இது இரத்தமாற்றம் போன்றது. செல்கள் ஒரு கோடு வழியாக மையக் கோட்டில் கொடுக்கப்படுகின்றன. ஸ்டெம் செல்கள் மீண்டும் செலுத்தப்படும் நாள் "டே ஜீரோ" என்று குறிப்பிடப்படுகிறது.
எந்தவொரு மருத்துவ முறையிலும், ஸ்டெம் செல் உட்செலுத்தலுக்கு எதிர்வினை ஏற்படும் ஆபத்து உள்ளது. பெரும்பாலான மக்களுக்கு எந்த எதிர்வினையும் இல்லை, ஆனால் மற்றவர்கள் அனுபவிக்கலாம்:
- உடம்பு சரியில்லை அல்லது உடம்பு சரியில்லை
- உங்கள் வாயில் மோசமான சுவை அல்லது எரியும் உணர்வு
- உயர் இரத்த அழுத்தம்
- ஒவ்வாமை எதிர்வினை
- நோய்த்தொற்று
அலோஜெனிக் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சையில், இந்த தானம் செய்யப்பட்ட செல்கள் பெறுநரிடம் (நோயாளி) பிடிப்பு (அல்லது பொறித்தல்) எடுக்கும். அவை நோயெதிர்ப்பு மண்டலத்தின் ஒரு பகுதியாக செயல்படத் தொடங்குகின்றன மற்றும் லிம்போமா செல்களைத் தாக்கக்கூடும். இது அழைக்கப்படுகிறது ஒட்டு-எதிர் லிம்போமா விளைவு.
சில சந்தர்ப்பங்களில், அலோஜெனிக் மாற்று அறுவை சிகிச்சைக்குப் பிறகு, நன்கொடை செல்கள் நோயாளியின் ஆரோக்கியமான செல்களைத் தாக்குகின்றன. இது அழைக்கப்படுகிறது கிராஃப்ட்-வெர்சஸ்-ஹோஸ்ட் நோய் (GVHD).
உங்கள் ஸ்டெம் செல்கள் செதுக்குதல்
புதிய ஸ்டெம் செல்கள் படிப்படியாக முதன்மை ஸ்டெம் செல்களாக மாறத் தொடங்கும் போது செதுக்குதல் ஆகும். இது பொதுவாக ஸ்டெம் செல்கள் உட்செலுத்தப்பட்ட 2-3 வாரங்களுக்குப் பிறகு நிகழ்கிறது, ஆனால் அதிக நேரம் எடுக்கலாம், குறிப்பாக புதிய ஸ்டெம் செல்கள் தொப்புள் கொடியின் இரத்தத்திலிருந்து வந்திருந்தால்.
புதிய ஸ்டெம் செல்கள் செதுக்கும் போது, உங்களுக்கு தொற்று ஏற்படும் அபாயம் அதிகம். மக்கள் பொதுவாக இந்த காலத்திற்கு மருத்துவமனையில் இருக்க வேண்டும், ஏனென்றால் அவர்கள் நோய்வாய்ப்படலாம் மற்றும் உடனடியாக சிகிச்சை பெற வேண்டும்.
உங்கள் இரத்த எண்ணிக்கை மேம்படுவதற்கு நீங்கள் காத்திருக்கும் போது, உங்கள் மீட்சியை ஆதரிக்க பின்வரும் சில சிகிச்சைகள் உங்களுக்கு இருக்கலாம்:
- இரத்தமாற்றம் - குறைந்த இரத்த சிவப்பணு எண்ணிக்கை (இரத்த சோகை)
- பிளேட்லெட் பரிமாற்றங்கள் - குறைந்த பிளேட்லெட் அளவுகளுக்கு (த்ரோம்போசைட்டோபீனியா)
- நுண்ணுயிர் எதிர்ப்பிகள் - பாக்டீரியா தொற்றுக்கு
- வைரஸ் தடுப்பு மருந்துகள் - வைரஸ் தொற்றுகளுக்கு
- பூஞ்சை எதிர்ப்பு மருந்து - பூஞ்சை தொற்றுக்கு
என்கிராஃப்ட்மென்ட் சிண்ட்ரோம்
புதிய ஸ்டெம் செல்களைப் பெற்ற பிறகு, சிலர் 2-3 வாரங்களுக்குப் பிறகு பின்வரும் அறிகுறிகளை உருவாக்குகிறார்கள், பொதுவாக செல் செதுக்கும் நேரத்தில்:
- காய்ச்சல்: அதிக வெப்பநிலை 38 டிகிரி அல்லது அதற்கு மேல்
- ஒரு சிவப்பு சொறி
- வயிற்றுப்போக்கு
- திரவம் தங்குதல்
இதற்கு 'என்கிராஃப்ட்மென்ட் சிண்ட்ரோம்' என்று பெயர். நன்கொடையாளர் (அலோஜெனிக்) ஸ்டெம் செல் மாற்று அறுவை சிகிச்சையை விட சுய (தானியங்கி) ஸ்டெம் செல் மாற்று அறுவை சிகிச்சைக்குப் பிறகு இது மிகவும் பொதுவானது.
இது மாற்று அறுவை சிகிச்சையின் பொதுவான பக்க விளைவு மற்றும் ஸ்டீராய்டுகளுடன் சிகிச்சையளிக்கப்படுகிறது. இந்த அறிகுறிகள் கீமோதெரபி உள்ளிட்ட பிற காரணிகளாலும் ஏற்படலாம், மேலும் இது என்கிராஃப்ட்மென்ட் சிண்ட்ரோமின் அறிகுறியாக இருக்காது.
மாற்று அறுவை சிகிச்சையின் போது சில பொதுவான மருத்துவமனை நெறிமுறைகள் பின்வருமாறு:
- நீங்கள் தங்கியிருக்கும் காலத்திற்கு நீங்கள் வழக்கமாக ஒரு மருத்துவமனை அறையில் தங்குவீர்கள்
- மருத்துவமனை அறை தவறாமல் சுத்தம் செய்யப்படுகிறது மற்றும் ஒவ்வொரு நாளும் தாள்கள் மற்றும் தலையணை உறைகள் மாற்றப்படுகின்றன
- உங்கள் அறையில் நேரடி தாவரங்கள் அல்லது பூக்கள் இருக்க முடியாது
- மருத்துவமனை ஊழியர்கள் மற்றும் பார்வையாளர்கள் உங்கள் அறைக்குள் நுழைவதற்கு முன் கைகளை கழுவ வேண்டும்
- சில நேரங்களில் பார்வையாளர்கள் மற்றும் மருத்துவமனை ஊழியர்கள் உங்களைச் சந்திக்கும்போது கையுறைகள், கவுன்கள் அல்லது ஏப்ரன்கள் மற்றும் முகமூடிகளை அணிய வேண்டியிருக்கும்.
மக்கள் உடல்நிலை சரியில்லாமல் இருந்தால் உங்களைச் சந்திக்க வேண்டாம் - ஒரு குறிப்பிட்ட வயதிற்குட்பட்ட குழந்தைகளை பார்க்கவே அனுமதிக்கப்பட மாட்டார்கள் - சில மருத்துவமனைகள் குழந்தைகள் நலமாக இருந்தால் அவர்களை அனுமதிக்கலாம்
உங்கள் இரத்த எண்ணிக்கை குணமடைந்து, நோயாளி நன்றாக இருந்தால், அவர்கள் வீட்டிற்குச் செல்லலாம். இந்த நேரத்திற்குப் பிறகு, அவர்கள் மருத்துவக் குழுவால் தொடர்ந்து கண்காணிக்கப்படுவார்கள்.
ஸ்டெம் செல் மாற்று அறுவை சிகிச்சையின் சிக்கல்கள்
கிராஃப்ட் வெர்சஸ் ஹோஸ்ட் நோய் (GvHD)
கிராஃப்ட்-வெர்சஸ்-ஹோஸ்ட் நோய் (GvHD) என்பது ஒரு அலோஜெனிக் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சையின் பொதுவான சிக்கலாகும். இது எப்போது நடக்கும்:
- நன்கொடையாளர் டி-செல்கள் ('கிராஃப்ட்' என்றும் அழைக்கப்படுகிறது) பெறுநரின் உடலில் ('புரவலன்' என அழைக்கப்படும்) மற்ற செல்களில் உள்ள ஆன்டிஜென்களை அந்நியமாக அங்கீகரிக்கிறது.
- இந்த ஆன்டிஜென்களை அங்கீகரித்த பிறகு, நன்கொடையாளர் டி-செல்கள் அதன் புதிய ஹோஸ்டின் செல்களைத் தாக்குகின்றன.
புதிய நன்கொடையாளர் டி-செல்கள் மீதமுள்ள லிம்போமா செல்களைத் தாக்கும் போது இந்த விளைவு பயனுள்ளதாக இருக்கும் (கிராஃப்ட் வெர்சஸ் லிம்போமா விளைவு என்று அழைக்கப்படுகிறது). துரதிர்ஷ்டவசமாக, நன்கொடையாளர் டி-செல்கள் ஆரோக்கியமான திசுக்களையும் தாக்கலாம். இது கடுமையான பக்க விளைவுகளை ஏற்படுத்தும்.
பெரும்பாலான நேரங்களில் GvHD லேசான முதல் மிதமான அறிகுறிகளை ஏற்படுத்துகிறது, ஆனால் எப்போதாவது, இது கடுமையானதாகவும் உயிருக்கு ஆபத்தானதாகவும் இருக்கலாம். மாற்று அறுவை சிகிச்சைக்கு முன்னும் பின்னும், நோயாளிகளுக்கு GvHD உருவாகும் அபாயத்தைக் குறைக்க சிகிச்சை அளிக்கப்படுகிறது. மாற்று அறுவை சிகிச்சை குழு நோயாளியை GvHD இன் ஏதேனும் அறிகுறிகளை உன்னிப்பாகக் கண்காணித்து, அது உருவாகினால், முடிந்தவரை சீக்கிரம் சிகிச்சை செய்யலாம்.
GvHD அறிகுறிகள் மற்றும் அறிகுறிகளைப் பொறுத்து 'கடுமையான' அல்லது 'நாள்பட்ட' என வகைப்படுத்தப்படுகிறது.
தொற்று ஏற்படும் அபாயம்
ஸ்டெம் செல் மாற்று சிகிச்சையைத் தொடர்ந்து, அதிக அளவு கீமோதெரபியானது நியூட்ரோபில்ஸ் எனப்படும் வெள்ளை இரத்த அணுக்கள் உட்பட நிறைய வெள்ளை இரத்த அணுக்களை அகற்றும். நியூட்ரோபில்களின் குறைந்த அளவு நியூட்ரோபீனியா என்று அழைக்கப்படுகிறது. நீடித்த நியூட்ரோபீனியா ஒருவருக்கு தொற்றுநோயை உருவாக்கும் அபாயத்தில் உள்ளது. நோய்த்தொற்றுகள் சிகிச்சை அளிக்கப்படலாம், இருப்பினும் ஆரம்பத்திலேயே பிடித்து உடனடியாக சிகிச்சையளிக்கப்படாவிட்டால் அவை உயிருக்கு ஆபத்தானவை.
மருத்துவமனையில் இருக்கும் போது, ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை முடிந்த உடனேயே, சிகிச்சைக் குழு, நோய்த்தொற்றுகள் உருவாகாமல் தடுக்க முன்னெச்சரிக்கை நடவடிக்கைகளை எடுப்பதோடு, நோய்த்தொற்றின் அறிகுறிகளை உன்னிப்பாகக் கண்காணிக்கும். நோய்த்தொற்று ஏற்படுவதற்கான அபாயத்தைக் குறைக்க பல முன்னெச்சரிக்கைகள் எடுக்கப்பட்டாலும், அலோஜெனிக் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை செய்யும் பெரும்பாலான நோயாளிகள் தொற்றுநோயைப் பெறுவார்கள்.
மாற்று அறுவை சிகிச்சைக்குப் பிறகு முதல் சில வாரங்களில், நோயாளிகள் பாக்டீரியா தொற்று ஏற்படுவதற்கான அதிக ஆபத்தில் உள்ளனர். இத்தகைய நோய்த்தொற்றுகள், இரத்த ஓட்ட நோய்த்தொற்றுகள், நிமோனியா, செரிமான அமைப்பு தொற்றுகள் அல்லது தோல் நோய்த்தொற்றுகள் ஆகியவை அடங்கும்.
அடுத்த சில மாதங்களில், நோயாளிகள் வைரஸ் தொற்றுகளை உருவாக்கும் அபாயத்தில் உள்ளனர் மற்றும் இவை மாற்று அறுவை சிகிச்சைக்கு முன் உடலில் செயலற்ற நிலையில் இருக்கும் வைரஸ்களாக இருக்கலாம் மற்றும் நோய் எதிர்ப்பு சக்தி குறைவாக இருக்கும்போது வெடிக்கலாம். அவை எப்போதும் அறிகுறிகளை ஏற்படுத்தாது. சைட்டோமெகலோவைரஸ் (CMV) எனப்படும் வைரஸ் தொற்று விரைவில் கண்டறியப்படுவதை உறுதிசெய்ய மாற்று அறுவை சிகிச்சைக்குப் பிறகு வழக்கமான இரத்தப் பரிசோதனைகள் செய்யப்படும். இரத்த பரிசோதனைகள் CMV இருப்பதைக் காட்டினால் - அறிகுறிகள் இல்லாமல் இருந்தாலும் - நோயாளிக்கு வைரஸ் தடுப்பு மருந்துகளுடன் சிகிச்சை அளிக்கப்படும். ஒன்றுக்கு மேற்பட்ட சிகிச்சைகள் தேவைப்படலாம் மற்றும் இந்த சிகிச்சையானது மருத்துவமனையில் தங்குவதை நீடிக்கலாம்.
அலோஜெனிக் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சைக்குப் பிறகு 2 முதல் 4 வாரங்களுக்கு இடையில் இரத்த எண்ணிக்கை உயரத் தொடங்குகிறது. இருப்பினும், நோயெதிர்ப்பு அமைப்பு முழுமையாக மீட்க பல மாதங்கள் அல்லது சில நேரங்களில் ஆண்டுகள் கூட ஆகலாம்.
மருத்துவமனையில் இருந்து டிஸ்சார்ஜ் செய்யப்படும்போது, நோய்த்தொற்றின் அறிகுறிகளைக் கவனிக்க வேண்டும் மற்றும் சாத்தியமான நோய்த்தொற்று அல்லது நோயாளிக்கு கவலை அளிக்கக்கூடிய வேறு ஏதேனும் இருந்தால், யாரை தொடர்பு கொள்ள வேண்டும் என்று மருத்துவக் குழு அறிவுறுத்த வேண்டும்.
அதிக அளவு கீமோதெரபியின் பக்க விளைவுகள்
அதிக அளவிலான புற்றுநோய் எதிர்ப்பு சிகிச்சையிலிருந்து நோயாளிகள் பக்க விளைவுகளை அனுபவிக்க வாய்ப்புள்ளது. பின்வரும் பக்க விளைவுகள் பொதுவானதாக இருக்கலாம் மேலும் மேலும் தகவல்கள் இதில் உள்ளன பக்க விளைவுகள் பிரிவில்
- வாய்வழி சளி அழற்சி (வாய் புண்)
- இரத்த சோகை (குறைந்த சிவப்பு அணுக்களின் எண்ணிக்கை)
- த்ரோம்போசைட்டோபீனியா (குறைந்த பிளேட்லெட் எண்ணிக்கை)
- குமட்டல் மற்றும் வாந்தி
- செரிமான பிரச்சனைகள் (வயிற்றுப்போக்கு அல்லது மலச்சிக்கல்)
ஒட்டு தோல்வி
இடமாற்றம் செய்யப்பட்ட ஸ்டெம் செல்கள் எலும்பு மஜ்ஜையில் குடியேறி புதிய இரத்த அணுக்களை உருவாக்கத் தவறினால் ஒட்டு தோல்வி ஏற்படுகிறது. இதன் பொருள் இரத்த எண்ணிக்கைகள் மீளவில்லை, அல்லது அவை குணமடையத் தொடங்குகின்றன, ஆனால் மீண்டும் குறையும்.
கிராஃப்ட் தோல்வி தீவிரமானது, ஆனால் அலோஜெனிக் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சைக்குப் பிறகு இது அரிதானது, குறிப்பாக நன்கொடையாளர் நல்ல பொருத்தமாக இருந்தால்.
மருத்துவக் குழு இரத்த எண்ணிக்கையை உன்னிப்பாகக் கண்காணிக்கும் மற்றும் புதிய ஸ்டெம் செல் தோல்வியடையத் தொடங்கினால், நோயாளியின் வளர்ச்சி காரணி ஹார்மோன்கள் மூலம் ஆரம்பத்தில் சிகிச்சை அளிக்கப்படலாம். இவை எலும்பு மஜ்ஜையில் உள்ள ஸ்டெம் செல்களை அதிக செல்களை உற்பத்தி செய்ய ஊக்குவிக்கும்.
நன்கொடையாளர் ஸ்டெம் செல்கள் செதுக்கவில்லை என்றால், நோயாளிக்கு இரண்டாவது ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை தேவைப்படலாம். இந்த இரண்டாவது மாற்று அறுவை சிகிச்சை அதே ஸ்டெம் செல் நன்கொடையாளரிடமிருந்தோ அல்லது வேறு ஒருவரிடமிருந்தோ இருக்கலாம்.
தாமத விளைவுகள்
தாமதமான விளைவுகள் என்பது லிம்போமா சிகிச்சைக்குப் பிறகு பல மாதங்கள் அல்லது ஆண்டுகளுக்குப் பிறகு உருவாகக்கூடிய உடல்நலப் பிரச்சினைகள். பெரும்பாலான மாற்று அறுவை சிகிச்சை மையங்கள், தாமதமான விளைவுகளைக் கண்டறியும் ஸ்கிரீனிங் திட்டங்களை வழங்கும் லேட் எஃபெக்ட்ஸ் சேவைகளைக் கொண்டுள்ளன. இது நோயாளிக்கு ஏதேனும் தாமதமான விளைவுகள் ஏற்பட்டால் வெற்றிகரமாக சிகிச்சை பெறுவதற்கான சிறந்த வாய்ப்பை வழங்குகிறது.
மாற்று அறுவை சிகிச்சைக்குப் பிந்தைய லிம்போப்ரோலிஃபெரேடிவ் கோளாறு (பி.டி.எல்.டி) - மாற்று அறுவை சிகிச்சைக்குப் பிறகு நோயெதிர்ப்புத் தடுப்பு மருந்துகளை உட்கொள்பவர்களில் லிம்போமாக்கள் உருவாகும் அபாயத்தில் நோயாளிகள் இருக்கலாம். இருப்பினும், PTLD அரிதானது. மாற்று அறுவை சிகிச்சை செய்த பெரும்பாலான நோயாளிகள் PTLD ஐ உருவாக்கவில்லை.
பின்தொடர்தல் பராமரிப்பு
ஸ்டெம் செல் மாற்று அறுவை சிகிச்சைக்குப் பிறகு, மருத்துவருடன் வழக்கமான (வாராந்திர) சந்திப்புகள் இருக்கும். சிகிச்சைக்குப் பிறகு மாதங்கள் மற்றும் வருடங்கள் பின்தொடர்தல் தொடரும், ஆனால் காலப்போக்கில் குறைவாகவும் குறைவாகவும் இருக்கும். இறுதியில் மாற்று மருத்துவர்கள் நோயாளிகளின் GP க்கு பின்தொடர்தல் சிகிச்சையை ஒப்படைக்க முடியும்.
மாற்று அறுவை சிகிச்சைக்கு சுமார் 3 மாதங்களுக்குப் பிறகு, ஏ PET ஸ்கேன், CT ஸ்கேன் மற்றும் / அல்லது எலும்பு மஜ்ஜை ஆஸ்பிரேட் (BMA) மீட்பு எவ்வாறு நடக்கிறது என்பதை மதிப்பிடுவதற்கு திட்டமிடப்படலாம்.
மாற்று அறுவை சிகிச்சைக்குப் பிறகு வாரங்கள் மற்றும் மாதங்களில் சிகிச்சைக்காக மருத்துவமனைக்குச் செல்வது பொதுவானது ஆனால் நேரம் செல்ல செல்ல, தீவிர சிக்கல்களின் ஆபத்து குறைகிறது.
நோயாளிகள் அதிக டோஸ் சிகிச்சையிலிருந்து பக்கவிளைவுகளை அனுபவிக்கும் வாய்ப்பு உள்ளது மற்றும் உடல்நிலை சரியில்லாமல் மற்றும் மிகவும் சோர்வாக உணரலாம். இருப்பினும், ஒரு ஸ்டெம் செல் மாற்று அறுவை சிகிச்சையிலிருந்து மீள ஒரு வருடம் ஆகும்.
மீட்பு காலத்தில் கருத்தில் கொள்ள வேண்டிய பிற காரணிகள் குறித்து மருத்துவக் குழு ஆலோசனை கூற வேண்டும். லிம்போமா ஆஸ்திரேலியாவில் ஒரு ஆன்லைன் தனியார் பேஸ்புக் பக்கம் உள்ளது, லிம்போமா டவுன் கீழ் நீங்கள் கேள்விகளைக் கேட்கலாம் மற்றும் லிம்போமா அல்லது ஸ்டெம் செல் மாற்று அறுவை சிகிச்சையால் பாதிக்கப்பட்ட மற்றவர்களிடமிருந்து ஆதரவைப் பெறலாம்.
ஸ்டெம் செல் மாற்று அறுவை சிகிச்சைக்குப் பிறகு என்ன நடக்கும்?
சிகிச்சையை முடித்தல் பல நோயாளிகளுக்கு ஒரு சவாலான நேரமாக இருக்கலாம், ஏனெனில் அவர்கள் மாற்று அறுவை சிகிச்சைக்குப் பிறகு மீண்டும் வாழ்க்கைக்குத் திரும்புகிறார்கள். சில பொதுவான கவலைகள் தொடர்புடையதாக இருக்கலாம்:
- உடல்
- மன நலம்
- உணர்ச்சி ஆரோக்கியம்
- உறவுகள்
- வேலை, படிப்பு மற்றும் சமூக நடவடிக்கைகள்
மேலும் தகவல்
ஸ்டீவ் 2010 இல் மேன்டில் செல் லிம்போமாவால் கண்டறியப்பட்டார். ஸ்டீவ் தன்னியக்க மற்றும் அலோஜெனிக் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை இரண்டிலும் உயிர் பிழைத்துள்ளார். இது ஸ்டீவின் கதை.
டாக்டர் நடா ஹமத், ரத்தக்கசிவு நிபுணர் மற்றும் எலும்பு மஜ்ஜை மாற்று மருத்துவர்
செயின்ட் வின்சென்ட் மருத்துவமனை, சிட்னி
டாக்டர் அமித் கோட், ரத்தக்கசிவு நிபுணர் மற்றும் எலும்பு மஜ்ஜை மாற்று மருத்துவர்
பீட்டர் மெக்கலம் புற்றுநோய் மையம் & ராயல் மெல்போர்ன் மருத்துவமனை
டாக்டர் அமித் கோட், ரத்தக்கசிவு நிபுணர் மற்றும் எலும்பு மஜ்ஜை மாற்று மருத்துவர்
பீட்டர் மெக்கலம் புற்றுநோய் மையம் & ராயல் மெல்போர்ன் மருத்துவமனை
டாக்டர் அமித் கோட், ரத்தக்கசிவு நிபுணர் மற்றும் எலும்பு மஜ்ஜை மாற்று மருத்துவர்
பீட்டர் மெக்கலம் புற்றுநோய் மையம் & ராயல் மெல்போர்ன் மருத்துவமனை
டாக்டர் அமித் கோட், ரத்தக்கசிவு நிபுணர் மற்றும் எலும்பு மஜ்ஜை மாற்று மருத்துவர்
பீட்டர் மெக்கலம் புற்றுநோய் மையம் & ராயல் மெல்போர்ன் மருத்துவமனை

