ໃນຫນ້ານີ້, ພວກເຮົາຈະສົນທະນາກ່ຽວກັບ receptor chimeric antigen receptor (CAR) T-cell therapy.
ພາບລວມ
ຄວາມເຂົ້າໃຈກ່ຽວກັບການປິ່ນປົວດ້ວຍ T-cell CAR ໃນ lymphoma
ທ່ານດຣ Michael Dickinson, ສູນມະເຮັງ Peter MacCallum
Chimeric antigen receptor (CAR) T-cell therapy ແມ່ນປະເພດຂອງ immunotherapy ທີ່ໃຊ້ລະບົບພູມຕ້ານທານຂອງບຸກຄົນເພື່ອພະຍາຍາມທໍາລາຍຈຸລັງ lymphoma.
ປົກກະຕິລະບົບພູມຄຸ້ມກັນຈະປົກປ້ອງພວກເຮົາ ແລະເປັນການປ້ອງກັນຂອງຮ່າງກາຍຕໍ່ກັບການຕິດເຊື້ອ ແລະພະຍາດ, ລວມທັງມະເຮັງ. ມັນປະກອບດ້ວຍເຄືອຂ່າຍຂອງອະໄວຍະວະແລະເມັດເລືອດຂາວທີ່ຊ່ຽວຊານທີ່ເອີ້ນວ່າ lymphocytes. ມີສາມປະເພດຂອງ lymphocytes ທີ່ປະກອບມີ:
- B lymphocytes (B-cells) – ທີ່ສ້າງພູມຕ້ານທານເພື່ອຕ້ານການຕິດເຊື້ອ
- T lymphocytes (T-cells) – ຊ່ວຍ B-cells ເພື່ອສ້າງພູມຕ້ານທານເພື່ອກໍານົດຈຸລັງທີ່ຕິດເຊື້ອ, ຕໍ່ສູ້ກັບການຕິດເຊື້ອແລະຂ້າຈຸລັງທີ່ຕິດເຊື້ອຫຼືມະເຮັງໃນຮ່າງກາຍໂດຍກົງ
- ຈຸລັງ killer ທໍາມະຊາດ (NK). – ຍັງທໍາຮ້າຍເຊລມະເຮັງ, ເຊລທີ່ຕິດເຊື້ອ ແລະຂ້າໄວຣັສ
ເມື່ອ lymphocytes ໄດ້ຮັບການປ່ຽນແປງທາງພັນທຸກໍາທີ່ແນ່ນອນ, ພວກມັນແບ່ງອອກແລະການຂະຫຍາຍຕົວທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້ເຮັດໃຫ້ເກີດ lymphoma. ນີ້ສົ່ງຜົນໃຫ້ລະບົບພູມຕ້ານທານບໍ່ສາມາດກວດພົບຈຸລັງມະເຮັງທີ່ຜິດປົກກະຕິຫຼືບໍ່ສາມາດທໍາລາຍພວກມັນໄດ້. ຈຸລັງມະເຮັງຍັງສາມາດພັດທະນາວິທີການປ້ອງກັນລະບົບພູມຕ້ານທານຈາກການໂຈມຕີພວກມັນ. ຕົວຢ່າງ, ຈຸລັງມະເຮັງບາງຊະນິດສ້າງໂປຣຕີນພິເສດຢູ່ເທິງພື້ນຜິວຂອງເຂົາເຈົ້າທີ່ບອກ T-cells ບໍ່ໃຫ້ໂຈມຕີພວກມັນ.
ການປິ່ນປົວດ້ວຍທາງເຄມີ ແລະການປິ່ນປົວດ້ວຍລັງສີແມ່ນວິທີພື້ນເມືອງໃນການປິ່ນປົວມະເຮັງ. ການປິ່ນປົວດ້ວຍພູມຕ້ານທານແມ່ນປະເພດຂອງການປິ່ນປົວທີ່ປັບປຸງຄວາມສາມາດຂອງຮ່າງກາຍໃນການກວດສອບແລະການໂຈມຕີຈຸລັງມະເຮັງໂດຍໃຊ້ລະບົບພູມຕ້ານທານຂອງຮ່າງກາຍ.
ມັນເປັນພື້ນທີ່ທີ່ຫ້າວຫັນຂອງການຄົ້ນຄວ້າທາງດ້ານການຊ່ວຍແລະມີການປິ່ນປົວ immunotherapy ພິສູດ. ເຫຼົ່ານີ້ລວມມີການປິ່ນປົວດ້ວຍ monoclonal antibody (rituximab ຫຼື obinutuzumab), ການປິ່ນປົວເປົ້າຫມາຍອື່ນໆ (ເຊັ່ນ: Pembrolizumab ໃນ Hodgkin lymphoma ແລະ lymphoma mediastinal B-cell ປະຖົມ), ແລະບໍ່ດົນມານີ້ຫຼາຍທີ່ສຸດ chimeric antigen receptor (CAR) T-cell therapy.
CAR T-cell therapy ແມ່ນຫຍັງ?
ການປິ່ນປົວດ້ວຍ T-cell CAR ແມ່ນການປິ່ນປົວດ້ວຍພູມຕ້ານທານຊະນິດໃຫມ່ທີ່ໃຊ້ T-cell ຂອງຄົນເຈັບຂອງຕົນເອງເພື່ອຮັບຮູ້ແລະທໍາຮ້າຍຈຸລັງມະເຮັງ. ການປິ່ນປົວດ້ວຍ T-cell CAR ໃຊ້ T-cell ທີ່ຖືກປ່ຽນແປງໂດຍສະເພາະເພື່ອເປົ້າຫມາຍມະເຮັງບາງຊະນິດໂດຍກົງແລະຊັດເຈນ, ລວມທັງບາງຊະນິດຍ່ອຍຂອງ lymphoma B-cell. ຈຸລັງ T reprogrammed ເສີມສ້າງລະບົບພູມຕ້ານທານເພື່ອທໍາຮ້າຍແລະຂ້າຈຸລັງ lymphoma.
ສ່ວນຫນຶ່ງຂອງຈຸລັງ T ຂອງຄົນເຈັບເອງໄດ້ຖືກເກັບກໍາຈາກເລືອດໂດຍໃຊ້ຂັ້ນຕອນທີ່ເອີ້ນວ່າ apheresis. ຈຸລັງເຫຼົ່ານີ້ໄດ້ຖືກປັບປຸງໃຫມ່ທາງພັນທຸກໍາໃນຫ້ອງທົດລອງພິເສດ, ດັ່ງນັ້ນໃນປັດຈຸບັນພວກມັນປະຕິບັດໂຄງສ້າງພິເສດທີ່ເອີ້ນວ່າ receptors chimeric antigen (CAR) ຢູ່ເທິງຫນ້າດິນ. CARs ແມ່ນທາດໂປຼຕີນທີ່ຖືກອອກແບບມາເພື່ອຕິດກັບເປົ້າຫມາຍສະເພາະຂອງເຊນມະເຮັງ. ສໍາລັບຜະລິດຕະພັນທີ່ໄດ້ຮັບການອະນຸມັດໃນປັດຈຸບັນ, ທາດໂປຼຕີນນັ້ນເອີ້ນວ່າ CD19 ທີ່ພົບເຫັນຢູ່ໃນຜິວຂອງຈຸລັງ B ປົກກະຕິແລະເປັນມະເຮັງ.
ຫຼັງຈາກນັ້ນ, ຈຸລັງ CAR T-cells ທີ່ຜະລິດໄດ້ຖືກນໍາໄປໃສ່ໃນຄົນເຈັບຄືນໃຫມ່ (ເຊັ່ນການສົ່ງເລືອດ). ໃນເວລາທີ່ພວກເຂົາຜູກມັດກັບ receptor ເປົ້າຫມາຍຂອງພວກເຂົາ, ພວກມັນຂະຫຍາຍພັນຢ່າງໄວວາ, ແລະຂ້າຈຸລັງເປົ້າຫມາຍ, ເຊິ່ງໃນກໍລະນີນີ້ແມ່ນ lymphoma B-cell ແລະ B lymphocytes ປົກກະຕິ. ພວກມັນສືບຕໍ່ຄູນແລະໂຈມຕີເຊລມະເຮັງຈົນກວ່າພວກມັນໝົດໄປ.
ໃນບາງກໍລະນີ, ມັນຄິດວ່າຈຸລັງ CAR T-cells ດໍາລົງຊີວິດຢູ່ໃນຮ່າງກາຍ (ເອີ້ນວ່າ "ຄົງຢູ່") ແລະສາມາດສືບຕໍ່ຮັກສາ lymphoma ຫຼື leukemia. ນີ້ແມ່ນເຫດຜົນທີ່ຫຼາຍຄົນຄິດວ່າ CAR T-cells ເປັນ 'ຢາທີ່ມີຊີວິດ'.
ໃຜມີສິດໄດ້ຮັບການປິ່ນປົວດ້ວຍ T-cell CAR?
ການປິ່ນປົວ T-cell CAR ແມ່ນໄດ້ຮັບທຶນສາທາລະນະໃນອົດສະຕາລີສໍາລັບຜູ້ທີ່ມີເງື່ອນໄຂທີ່ເຂັ້ມງວດທີ່ຈະປະຕິບັດຕາມໂດຍຄະນະແພດຊ່ຽວຊານ. ຄົນເຈັບທີ່ໄດ້ຮັບການວິນິດໄສວ່າມີຫນຶ່ງໃນພະຍາດ B-cell, ຜູ້ທີ່ໄດ້ relapse ຫຼັງຈາກຢ່າງຫນ້ອຍ 2 ການປິ່ນປົວກ່ອນຫນ້າຫຼື refractory (ຍັງບໍ່ໄດ້ຕອບສະຫນອງຕໍ່ການປິ່ນປົວດ້ວຍເຄມີບໍາບັດ) ແລະເຫມາະທາງການແພດ, ອາດຈະມີສິດໄດ້ຮັບການປິ່ນປົວດ້ວຍ CAR T-cell. ການປິ່ນປົວດ້ວຍ T-cell CAR ສາມາດມີຜົນຂ້າງຄຽງທີ່ຮ້າຍແຮງແລະບໍ່ເຫມາະສົມສໍາລັບທຸກຄົນ.
ສ່ວນຫຼາຍແລ້ວ, ຄົນເຈັບສ່ວນໃຫຍ່ຈະເຂົ້າໄປໃນການໃຫ້ອະໄພຫຼັງຈາກໄດ້ຮັບການປິ່ນປົວແບບທໍາອິດມາດຕະຖານໃນປະຈຸບັນ, ເຊິ່ງມັກຈະປະກອບມີການປິ່ນປົວດ້ວຍທາງເຄມີແລະ monoclonal antibody. ການປິ່ນປົວ T-cell CAR ແມ່ນລາຄາແພງຫຼາຍແລະມີຄ່າໃຊ້ຈ່າຍຫຼາຍກວ່າ $ 500,000 ຕໍ່ຄົນເຈັບ. ຄ່າໃຊ້ຈ່າຍທີ່ສູງແມ່ນຍ້ອນຂະບວນການຜະລິດຂອງຜູ້ຊ່ຽວຊານທີ່ມີສ່ວນຮ່ວມໃນການສ້າງ CAR T-cells. ມີພຽງແຕ່ສູນມະເຮັງບາງແຫ່ງເທົ່ານັ້ນທີ່ຈະໄດ້ຮັບການຝຶກອົບຮົມເປັນພິເສດເພື່ອໃສ່ການປິ່ນປົວດ້ວຍ CAR T-cell ແລະຈັດການການດູແລຄົນເຈັບ.
ປະເພດຍ່ອຍຂອງ lymphoma ຕໍ່ໄປນີ້ອາດຈະມີສິດໄດ້ຮັບ:
- Diffuse Lymphoma B-cell ຂະຫນາດໃຫຍ່
- ໂຣກ Lymphoma Follicular ທີ່ມີການປ່ຽນແປງ
- ຊັ້ນຮຽນທີ 3b Follicular Lymphoma
- ມະເຮັງລຳຕົ້ນຂອງ Mediastinal B-cell Lymphoma
- B-cell Acute Lymphoblastic Lymphoma (B-ALL) ສໍາລັບ ຄົນທີ່ມີອາຍຸຕໍ່າກວ່າ 26 ປີ
- ມະເຮັງຕ່ອມລູກຫມາກຂອງຈຸລັງ Mantle.
ການປິ່ນປົວ T-cell CAR ໃນອົດສະຕາລີ
ໃນປະເທດອົດສະຕາລີ, ມີສອງຜະລິດຕະພັນທີ່ໄດ້ຮັບຄໍາແນະນໍາໃນທາງບວກຈາກຄະນະກໍາມະການທີ່ປຶກສາດ້ານການບໍລິການທາງການແພດ (MSAC) ແລະທັງສອງຈະໄດ້ຮັບການສະຫນອງທຶນສາທາລະນະໃນໄວໆນີ້. ຜະລິດຕະພັນເຫຼົ່ານີ້ລວມມີ:
- ກີກີTM (tisagenlecleucel) ຜະລິດຕະພັນ Novartis ແລະໄດ້ຮັບການສະຫນອງທຶນສາທາລະນະໃນອົດສະຕາລີ
- YescartaTM (axicabtagene ciloleucel) ຜະລິດຕະພັນ Gilead ແລະໄດ້ຮັບການສະຫນອງທຶນສາທາລະນະໃນອົດສະຕາລີ
- TecartusTM (brexucabtagene autoeucel) ຜະລິດຕະພັນ Gilead ທີ່ໄດ້ຮັບທຶນສາທາລະນະໃນອົດສະຕາລີ.
ການອ້າງອິງທັງໝົດແມ່ນໄດ້ຖືກປຶກສາຫາລືໂດຍຜູ້ຊ່ຽວຊານດ້ານການແພດຢູ່ໃນກອງປະຊຸມແຫ່ງຊາດ CAR T-cell ປະຈໍາອາທິດ. ສຳລັບຂໍ້ມູນເພີ່ມເຕີມໃຫ້ລົມກັບແພດໝໍດ້ານເລືອດຫຼື Lymphoma Australia.
ຂ້ອຍສາມາດປິ່ນປົວດ້ວຍ T-cell CAR ໄດ້ຢູ່ໃສ?
ຜູ້ໃຫຍ່ | ເດັກນ້ອຍ |
Western Australia ໂຮງ ໝໍ Fiona Stanley New South Wales ໂຮງ ໝໍ Royal Prince Alfred ໂຮງ ໝໍ Westmead Victoria ສູນມະເຮັງເປໂຕ MacCallum Queensland Royal Brisbane ແລະໂຮງຫມໍແມ່ຍິງ | Queensland ໂຮງໝໍເດັກ Queensland New South Wales ໂຮງ ໝໍ ເດັກ Sydney Victoria ໂຮງໝໍເດັກ Royal ໂຮງແຮມ Alfred |
ຂະບວນການ CAR T-cell
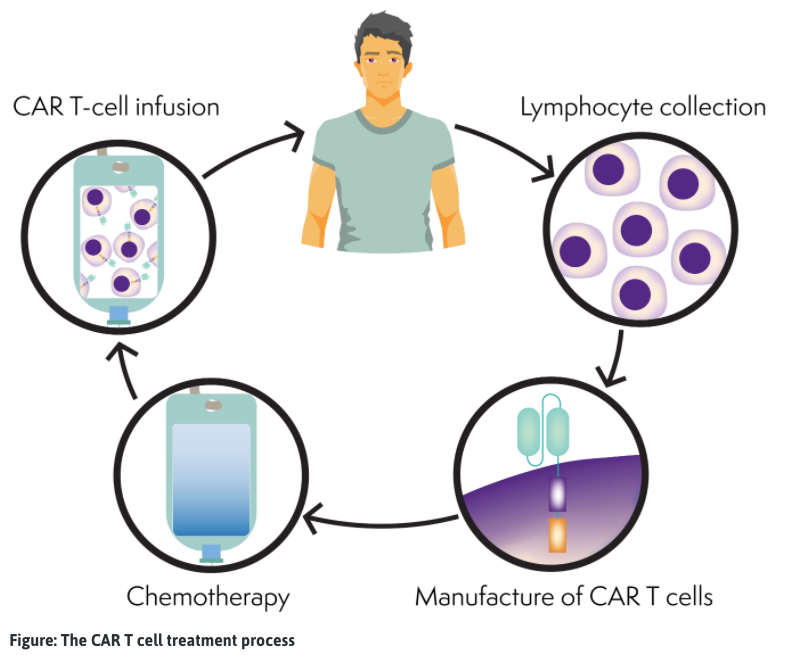
CAR T-cells ແມ່ນສ້າງເປັນສ່ວນບຸກຄົນສໍາລັບແຕ່ລະຄົນ. ທ່ານອາດຈະໄດ້ຮັບການປິ່ນປົວອື່ນໆ, ເຊັ່ນ: ການປິ່ນປົວດ້ວຍທາງເຄມີ (ການປິ່ນປົວດ້ວຍຂົວ), ເພື່ອຮັກສາ lymphoma ຂອງທ່ານຢູ່ພາຍໃຕ້ການຄວບຄຸມໃນຂະນະທີ່ CAR T-cells ກໍາລັງດໍາເນີນ (3-6 ອາທິດ).
- ການເກັບ T-cell: ເລືອດເອົາຈາກຄົນເຈັບ. ເມັດເລືອດຂາວ, ເຊິ່ງປະກອບມີ T-cell, ຖືກແຍກອອກແລະສ່ວນທີ່ເຫຼືອຂອງເລືອດຈະຖືກນໍາກັບຄືນສູ່ກະແສເລືອດຂອງຄົນເຈັບໂດຍຜ່ານ apheresis (ຄ້າຍຄືກັບການລວບລວມຈຸລັງລໍາຕົ້ນ). ຈຸລັງ T ຂອງຄົນເຈັບຖືກສົ່ງໄປຫ້ອງທົດລອງເພື່ອຜະລິດ.
- ການຜະລິດ CAR T-cells: ຈຸລັງ T ໄດ້ຖືກດັດແປງຫຼືສ້າງພັນທຸກໍາ (ປ່ຽນ) ດັ່ງນັ້ນພວກເຂົາສາມາດຊອກຫາແລະຂ້າຈຸລັງມະເຮັງ. T-cells ທີ່ຖືກວິສະວະກໍາໃນປັດຈຸບັນເອີ້ນວ່າ CAR T-cells. T-cells CAR ຂອງຄົນເຈັບຈະຖືກຄູນຈົນກ່ວາມີຈໍານວນລ້ານຂອງພວກມັນແລະຫຼັງຈາກນັ້ນຖືກແຊ່ແຂງ. ຫຼັງຈາກນັ້ນ, CAR T-cells ໄດ້ຖືກສົ່ງກັບຄືນໄປໂຮງຫມໍຄົນເຈັບ. ຂະບວນການນີ້ສາມາດໃຊ້ເວລາຫຼາຍອາທິດ.
- ການ ບຳ ບັດດ້ວຍເຄມີ ບຳ ບັດ: ຄົນເຈັບຈະໄດ້ຮັບການປິ່ນປົວດ້ວຍທາງເຄມີ ( lymphodepletion ), ເພື່ອຫຼຸດຜ່ອນຈໍານວນ T-cells ປົກກະຕິໃນຮ່າງກາຍເພື່ອສ້າງພື້ນທີ່ສໍາລັບ CAR T-cells, ດັ່ງນັ້ນເຂົາເຈົ້າສາມາດຂະຫຍາຍ (ຄູນ) ເມື່ອປະຕິບັດ. ໂດຍປົກກະຕິ, ການປິ່ນປົວດ້ວຍທາງເຄມີນີ້ແມ່ນ fludarabine ແລະ cyclophosphamide.
- CAR T-cell infusion: ຈຸລັງ CAR T-cells ຂອງຄົນເຈັບໄດ້ຖືກ thawed ແລ້ວເອົາກັບຄືນໄປບ່ອນເຂົ້າໄປໃນກະແສເລືອດຂອງຄົນເຈັບ, ຄ້າຍຄືກັນກັບການໄດ້ຮັບເລືອດຫຼືຈຸລັງລໍາຕົ້ນ.
- ຢູ່ໃນຮ່າງກາຍຂອງຄົນເຈັບ: ຈຸລັງ CAR T-cell ເພີ່ມຂຶ້ນຢ່າງໄວວາໃນກະແສເລືອດຂອງຄົນເຈັບ. CAR T-cell ຊອກຫາແລະຂ້າຈຸລັງ lymphoma. T-cells CAR ອາດຈະຍັງຄົງຢູ່ໃນກະແສເລືອດເພື່ອໂຈມຕີຖ້າ lymphoma ກັບຄືນມາ.
- ການຟື້ນຕົວ: ຄົນເຈັບຈະຖືກຕິດຕາມຢ່າງລະມັດລະວັງໃນລະຫວ່າງແລະຫຼັງຈາກການປິ່ນປົວ. ຄົນເຈັບທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍ CAR T-cell ມີໄລຍະເວລາການຟື້ນຕົວປະມານ 2-3 ເດືອນ. ໃນໄລຍະນີ້, ຄົນເຈັບຈະໄດ້ຮັບການປະເມີນຜົນກະທົບຂ້າງຄຽງແລະການຕອບສະຫນອງການປິ່ນປົວ. ໃນລະຫວ່າງຢ່າງຫນ້ອຍ 30 ມື້ທໍາອິດຫຼັງຈາກອອກຈາກໂຮງຫມໍ, ຄົນເຈັບຈໍາເປັນຕ້ອງຢູ່ໃກ້ຊິດ (ພາຍໃນ 20 ນາທີ) ໄປຫາໂຮງຫມໍປິ່ນປົວຂອງພວກເຂົາເພື່ອຕິດຕາມເປັນປົກກະຕິຫຼືການດູແລດ່ວນຖ້າຈໍາເປັນ.
ຜົນຂ້າງຄຽງທີ່ເປັນໄປໄດ້ຂອງການປິ່ນປົວດ້ວຍ T-cell CAR
ຢາທັງຫມົດແລະການປິ່ນປົວມະເຮັງສາມາດເຮັດໃຫ້ເກີດຜົນຂ້າງຄຽງ. ການປິ່ນປົວດ້ວຍ T-cell CAR ແມ່ນການປິ່ນປົວແບບໃຫມ່, ແລະຍ້ອນວ່ານັກຄົ້ນຄວ້າເຂົ້າໃຈການປິ່ນປົວທີ່ດີກວ່າ, ການຄຸ້ມຄອງຜົນກະທົບຂ້າງຄຽງເຫຼົ່ານີ້. ການປິ່ນປົວດ້ວຍ CAR T-cell ສາມາດເຮັດໃຫ້ເກີດຜົນຂ້າງຄຽງທີ່ຮ້າຍແຮງແລະການປິ່ນປົວແມ່ນມີພຽງແຕ່ຢູ່ໃນໂຮງຫມໍທີ່ມີສິ່ງອໍານວຍຄວາມສະດວກແລະພະນັກງານຜູ້ຊ່ຽວຊານໃນການຄຸ້ມຄອງຜົນຂ້າງຄຽງເຫຼົ່ານີ້ຢ່າງມີປະສິດທິພາບ.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະສັງເກດວ່າບໍ່ແມ່ນຄົນເຈັບທຸກຄົນຈະສາມາດທົນທານຕໍ່ບາງຜົນຂ້າງຄຽງທີ່ເປັນໄປໄດ້ແລະດັ່ງນັ້ນສະຖານະການທາງການແພດແລະສຸຂະພາບຂອງຄົນເຈັບແຕ່ລະຄົນຈໍາເປັນຕ້ອງໄດ້ພິຈາລະນາຢ່າງລະມັດລະວັງກ່ອນທີ່ຈະດໍາເນີນການ CAR T-cell therapy.
ບາງຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍອາດຈະສົ່ງຜົນກະທົບຕໍ່ອັດຕາສ່ວນຂອງຄົນເຈັບຢ່າງຫຼວງຫຼາຍແລະສາມາດນໍາໄປສູ່ການນອນໂຮງຫມໍທີ່ຍາວນານ. ຄວາມຖີ່ຂອງຜົນກະທົບຂ້າງຄຽງເຫຼົ່ານີ້ອາດຈະເຊື່ອມຕໍ່ກັບຜະລິດຕະພັນທີ່ໃຊ້, ແລະປັດໃຈທີ່ກ່ຽວຂ້ອງກັບຄົນເຈັບແລະພະຍາດ. ເຫຼົ່ານີ້ລວມມີ:
- ໂຣກປ່ອຍ Cytokine
- ໄຂ້ແລະ ໜາວ ສັ່ນ
- ຄວາມດັນເລືອດຕໍ່າ ແລະລະດັບອົກຊີເຈນຕໍ່າ
- ບັນຫາລະບົບປະສາດລວມທັງ; ບັນຫາສະຫມອງ (encephalopathy), ເຈັບຫົວ, ກະພິບຫຼືສັ່ນ (tremor) ຫຼືວິນຫົວ
- ອັດຕາການເຕັ້ນຂອງຫົວໃຈໄວ (tachycardia) ແລະການປ່ຽນແປງຂອງຈັງຫວະຫົວໃຈ (arrhythmia)
- ເມື່ອຍລ້າ (ເມື່ອຍຫຼາຍ)
- ໄອ
- ອາການກ່ຽວກັບເຄື່ອງຍ່ອຍ; ປວດຮາກ, ຮາກ, ຫຼຸດຜ່ອນຄວາມຢາກອາຫານ, ຖອກທ້ອງແລະທ້ອງຜູກ
- neutropenia Febrile (neutrophils ຕ່ໍາ - ລະບົບພູມຕ້ານທານ) ແລະການຕິດເຊື້ອ
ໂຣກ cytokine release syndrome (CRS) ແມ່ນຫຍັງ?
ໂຣກ Cytokine release (CRS) ເປັນຜົນຂ້າງຄຽງທີ່ຮ້າຍແຮງທີ່ອາດຈະເກີດຂື້ນແລະກ່ຽວຂ້ອງກັບການປິ່ນປົວດ້ວຍ CAR T-cell. Cytokines ແມ່ນສານສົ່ງສານທາງເຄມີທີ່ຊ່ວຍໃຫ້ T-cells ປະຕິບັດຫນ້າທີ່ຂອງມັນ, ເຊິ່ງຜະລິດໃນເວລາທີ່ T-cells CAR ເພີ່ມຂຶ້ນໃນຮ່າງກາຍແລະຂ້າຈຸລັງມະເຮັງ. ອາການ CRS ສາມາດຕັ້ງແຕ່ອາການໄຂ້ຫວັດອ່ອນໆໄປຈົນເຖິງອາການທີ່ຮຸນແຮງກວ່າ.
ຈຸລັງ T ຖືກອອກແບບມາເພື່ອປ່ອຍ cytokines (ສານສົ່ງສານເຄມີ), ເຊິ່ງຊ່ວຍກະຕຸ້ນແລະຊີ້ນໍາການຕອບສະຫນອງຂອງພູມຕ້ານທານ. ໃນກໍລະນີຂອງ CRS, ມີການປ່ອຍ cytokines ຢ່າງໄວວາແລະຂະຫນາດໃຫຍ່ເຂົ້າໄປໃນກະແສເລືອດ, ເຊິ່ງສາມາດເຮັດໃຫ້ເກີດອາການໄຂ້ສູງທີ່ເປັນອັນຕະລາຍແລະຄວາມດັນເລືອດຕ່ໍາ. ນີ້ຍັງສາມາດເປັນທີ່ຮູ້ຈັກເປັນ 'ພະຍຸ cytokine'.
ອາການຂອງໂຣກການປ່ອຍ cytokine
CRS ມີແນວໂນ້ມທີ່ຈະເກີດຂຶ້ນພາຍໃນ 1 ຫາ 5 ມື້ຫຼັງຈາກຈຸລັງ T-cells CAR ໄດ້ຖືກ infused ເຂົ້າໄປໃນຄົນເຈັບ, ເຖິງແມ່ນວ່າມັນອາດຈະເກີດຂຶ້ນຫຼາຍອາທິດຕໍ່ມາໃນບາງກໍລະນີ. ສໍາລັບຄົນເຈັບສ່ວນໃຫຍ່, ສະພາບແມ່ນອ່ອນເພຍພຽງພໍທີ່ມັນສາມາດຖືກຄຸ້ມຄອງດ້ວຍການປິ່ນປົວດ້ວຍການສະຫນັບສະຫນູນແລະການຕິດຕາມ.
ອາການແລະອາການສາມາດປະກອບມີ:
- ອາການໄຂ້
- ຄວາມເຫນື່ອຍລ້າວ
- ການສູນເສຍຄວາມຢາກອາຫານ
- ກ້າມເນື້ອແລະອາການເຈັບປວດຮ່ວມກັນ
- ປວດຮາກແລະຮາກ
- ພະຍາດຖອກທ້ອງ
- ການຜ່າຕັດ
- ຫາຍໃຈໄວ
- ອັດຕາການເຕັ້ນຂອງຫົວໃຈຢ່າງໄວວາ
- ຄວາມດັນເລືອດຕ່ໍາ
- Seizures
- ເຈັບຫົວ
- ຄວາມວຸ້ນວາຍຫຼື delirium
- Hallucinations
- Tremor
- ການສູນເສຍການປະສານງານ
ການປິ່ນປົວໂຣກການປ່ອຍ cytokine
ສໍາລັບຄົນເຈັບຈໍານວນຫຼາຍ, CRS ສາມາດໄດ້ຮັບການຄຸ້ມຄອງດ້ວຍການປິ່ນປົວສະຫນັບສະຫນູນມາດຕະຖານເຊັ່ນ: steroids ຫຼືນ້ໍາ intravenous. ຍ້ອນວ່ານັກຄົ້ນຄວ້າໄດ້ຮັບປະສົບການເພີ່ມເຕີມກັບການປິ່ນປົວດ້ວຍ T-cell CAR, ພວກເຂົາກໍາລັງຮຽນຮູ້ວິທີການຈັດການກໍລະນີຮ້າຍແຮງຂອງ CRS ທີ່ດີກວ່າ.
ການປິ່ນປົວມາດຕະຖານສໍາລັບຄົນເຈັບໃນການຄຸ້ມຄອງ CRS ຮ້າຍແຮງແມ່ນໂດຍການຄຸ້ມຄອງຢາທີ່ເອີ້ນວ່າ tocilizumab (ActemraTM). ນີ້ແມ່ນຢາທີ່ຮູ້ຈັກໃນເມື່ອກ່ອນເພື່ອປິ່ນປົວພະຍາດອັກເສບອື່ນໆ, ເຊິ່ງຖືກນໍາໃຊ້ເພື່ອສະກັດກັ້ນ cytokine ທີ່ເອີ້ນວ່າ IL-6. IL-6 ແມ່ນ cytokine ທີ່ secreted ໃນລະດັບສູງໂດຍ T-cells ໃນການຕອບສະຫນອງຕໍ່ການອັກເສບ.
ຄົນເຈັບບາງຄົນຕ້ອງໄດ້ຮັບການຍອມຮັບສໍາລັບການຄຸ້ມຄອງຜົນຂ້າງຄຽງແລະສາມາດຢູ່ໃນໂຮງຫມໍສໍາລັບອາທິດຫຼືຫຼາຍກວ່ານັ້ນ. ຄົນເຈັບບາງຄົນຈໍາເປັນຕ້ອງໄດ້ຮັບການຍອມຮັບສໍາລັບການສະຫນັບສະຫນູນເພີ່ມເຕີມໃນຫ້ອງການດູແລແບບສຸມ (ICU).
ບັນຫາລະບົບປະສາດ
ຫຼາຍຄົນທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍ CAR T-cell therapy ສາມາດປະສົບບັນຫາລະບົບປະສາດພາຍໃນສອງສາມມື້ຂອງການປິ່ນປົວ, ເຖິງແມ່ນວ່າບັນຫາສາມາດພັດທະນາເຖິງ 8 ອາທິດຫຼັງຈາກການປິ່ນປົວ. ບັນຫາລະບົບປະສາດມັກຈະບໍ່ຮຸນແຮງ ແລະດີຂຶ້ນໃນໄລຍະສອງສາມອາທິດ.
ບັນຫາທົ່ວໄປທີ່ສຸດທີ່ພັດທະນາສາມາດສົ່ງຜົນກະທົບຕໍ່ວິທີການເຮັດວຽກຂອງສະຫມອງຂອງທ່ານ, ເຊິ່ງອາການຕ່າງໆອາດຈະປະກອບມີການສັ່ນສະເທືອນ, ເຈັບຫົວ, ສັບສົນ, ສູນເສຍການດຸ່ນດ່ຽງ, ມີບັນຫາໃນການເວົ້າ, ຊັກແລະບາງຄັ້ງກໍ່ hallucinations. ຜົນຂ້າງຄຽງເຫຼົ່ານີ້ໂດຍທົ່ວໄປຈະຫາຍໄປຫຼັງຈາກສອງສາມມື້, ເຖິງແມ່ນວ່າສໍາລັບບາງຄົນສາມາດຢູ່ໄດ້ຫຼາຍອາທິດ.
ການຟື້ນຕົວຂອງການປິ່ນປົວດ້ວຍ T-cell CAR
ການຟື້ນຕົວສາມາດໃຊ້ເວລາຍ້ອນວ່າລະບົບພູມຕ້ານທານຂອງຄົນເຈັບຟື້ນຕົວ. ໄລຍະເວລາການຟື້ນຕົວແບບສ້ວຍແຫຼມແລະການຕິດຕາມຢ່າງໃກ້ຊິດແມ່ນປົກກະຕິແລ້ວ 30 ມື້ຫຼັງຈາກ CAR T-cell infusion. ໃນລະຫວ່າງເວລານີ້, ຄົນເຈັບຕ້ອງຢູ່ພາຍໃນ 20 ນາທີຈາກສູນປິ່ນປົວມະເຮັງ. ພວກເຂົາຍັງຕ້ອງມີຜູ້ເບິ່ງແຍງຢູ່ກັບພວກເຂົາຕະຫຼອດເວລາເພື່ອຕິດຕາມອາການຂອງອາການໄຂ້, ການຕິດເຊື້ອແລະຄວາມຫຍຸ້ງຍາກທາງປະສາດ. ຄົນເຈັບສ່ວນໃຫຍ່ຮູ້ສຶກເມື່ອຍແລະບໍ່ຢາກອາຫານຫຼາຍໃນໄລຍະນີ້.
ຜົນຂ້າງຄຽງຂອງລະບົບພູມຕ້ານທານ
ເນື່ອງຈາກການປິ່ນປົວດ້ວຍ T-cell CAR ມີຜົນກະທົບຕໍ່ລະບົບພູມຕ້ານທານຂອງທ່ານ, ທ່ານອາດຈະມີຄວາມສ່ຽງສູງຕໍ່ການຕິດເຊື້ອ, ລວມທັງການຕິດເຊື້ອທີ່ຮ້າຍແຮງຫຼັງຈາກການປິ່ນປົວ. ເມັດເລືອດຂາວຂອງເຈົ້າອາດຈະຕໍ່າ, ແລະບາງຄົນມີລະດັບ B-cell ຕໍ່າຫຼາຍ ແລະລະດັບພູມຕ້ານທານຕໍ່າ (ພູມຕ້ານທານແມ່ນໂປຣຕີນທີ່ B-cells ຜະລິດເພື່ອຊ່ວຍໃຫ້ທ່ານຕໍ່ສູ້ກັບການຕິດເຊື້ອ). ບັນຫາເຫຼົ່ານີ້ສາມາດເຮັດໃຫ້ຮ່າງກາຍຂອງທ່ານຍາກທີ່ຈະຕໍ່ສູ້ກັບການຕິດເຊື້ອ. ທ່ານອາດຈະໄດ້ຮັບຢາເພື່ອຊ່ວຍປ້ອງກັນການຕິດເຊື້ອ. ຖ້າທ່ານມີພູມຕ້ານທານຕ່ໍາ, ທ່ານອາດຈະຕ້ອງການການປິ່ນປົວດ້ວຍການທົດແທນ immunoglobulin (ການ້ໍາຕົ້ມຂອງພູມຕ້ານທານ) ເພື່ອຊ່ວຍເພີ່ມລະບົບພູມຕ້ານທານຂອງທ່ານ.
ການທົດລອງທາງດ້ານການຊ່ວຍໃນອົດສະຕາລີ
ມີການທົດລອງທາງດ້ານຄລີນິກຫຼາຍອັນທີ່ກໍາລັງດໍາເນີນຢູ່ທົ່ວໂລກສໍາລັບມະເຮັງເລືອດທີ່ແຕກຕ່າງກັນ ແລະມະເຮັງເນື້ອງອກແຂງ. ມັນໄດ້ຖືກສະແດງໃຫ້ເຫັນວ່າປະສົບຜົນສໍາເລັດຫຼາຍທີ່ສຸດໃນ lymphomas B-cell ບາງຢ່າງ. ປະຈຸບັນມີການທົດລອງທາງດ້ານຄລີນິກສຳລັບເນື້ອງອກ B-cell ໃນທົ່ວອອສເຕຣເລຍທີ່ມີຢູ່ (ຈາກການປິ່ນປົວເສັ້ນທໍາອິດ) ສໍາລັບ:
- ແຜ່ກະຈາຍ lymphoma B-cell ຂະຫນາດໃຫຍ່
- lymphoma Follicular
- Mantle lymphoma cell
- B-cell non-Hodgkin lymphoma
- ມະເຮັງປອດອັກເສບຊໍາເຮື້ອ
ສໍາລັບຂໍ້ມູນເພີ່ມເຕີມເບິ່ງ 'ຄວາມເຂົ້າໃຈການທົດລອງທາງດ້ານການຊ່ວຍ' ຫນ້າເວັບຫຼືເບິ່ງ www.clinicaltrials.gov
ການທົດລອງທາງດ້ານຄລີນິກສາກົນ
ມີການທົດລອງທາງຄລີນິກຫຼາຍຄັ້ງສຳລັບການປິ່ນປົວດ້ວຍ CAR T-cell ທົ່ວໂລກ. ປະເທດຊັ້ນນໍາໃນການພັດທະນາແລະການທົດລອງທາງດ້ານການຊ່ວຍແມ່ນຕັ້ງຢູ່ໃນສະຫະລັດແລະເອີຣົບ. ມີການທົດລອງທາງດ້ານການຊ່ວຍເບິ່ງ lymphomas ແລະ leukemias ທີ່ແຕກຕ່າງກັນຫຼາຍຈາກການປິ່ນປົວດ້ວຍທາງຫນ້າ, ແລະໃນການຕັ້ງຄ່າ relapsed ຫຼື refractory.
ການທົດລອງທາງດ້ານຄລີນິກສໍາລັບການປິ່ນປົວດ້ວຍ CAR T-cell ໃນມະນຸດໄດ້ເລີ່ມຕົ້ນໃນປີ 2012. ມັນພຽງແຕ່ໄດ້ຮັບການອະນຸມັດຈາກ FDA (ອົງການອາຫານແລະຢາໃນສະຫະລັດ) ໃນປີ 2017 ນັບຕັ້ງແຕ່ນັ້ນມາໄດ້ມີຄວາມກ້າວຫນ້າໃນທົ່ວໂລກຢ່າງໄວວາໃນການນໍາໃຊ້ການປິ່ນປົວດ້ວຍ CAR T-cell.
ນັກຄົ້ນຄວ້າຍັງພະຍາຍາມເຂົ້າໃຈວິທີການປິ່ນປົວນີ້ເຮັດວຽກ, ປັບປຸງຜົນຂ້າງຄຽງແລະປັບປຸງຜົນໄດ້ຮັບສໍາລັບຄົນເຈັບ. ມັນເປັນພື້ນທີ່ການຄົ້ນຄວ້າທີ່ມີການພັດທະນາຢ່າງໄວວາແລະຫນ້າຕື່ນເຕັ້ນທີ່ມັນມາຮອດໃນເວລາສັ້ນໆ.
ສໍາລັບຂໍ້ມູນເພີ່ມເຕີມເບິ່ງ 'ຄວາມເຂົ້າໃຈການທົດລອງທາງດ້ານການຊ່ວຍ' ຫນ້າເວັບຫຼືເບິ່ງ www.clinicaltrials.gov
ສຳ ລັບຂໍ້ມູນເພີ່ມເຕີມ
- ໂອ້ລົມກັບແພດໝໍກ່ຽວກັບເລືອດຂອງທ່ານກ່ຽວກັບວ່າທ່ານມີສິດ ຫຼືເໝາະສົມທີ່ຈະຮັບການປິ່ນປົວດ້ວຍ CAR T-cell. ຖ້າເປັນດັ່ງນັ້ນ, ແພດຫມໍເລືອດຂອງທ່ານສາມາດຈັດການການສົ່ງຕໍ່ໄດ້.
- ສໍາລັບຄໍາຖາມໃດໆທີ່ກ່ຽວຂ້ອງກັບການມີສິດໄດ້ຮັບຂອງຄົນເຈັບສໍາລັບການປິ່ນປົວ T-cell CAR ຫຼືວິທີທີ່ຄົນເຈັບສາມາດເຂົ້າເຖິງການປິ່ນປົວນີ້, ກະລຸນາສົ່ງອີເມວ: CAR-T.enquiry@petermac.org
- ທ່ານສາມາດຕິດຕໍ່ໄດ້ທີ່ Line Support Line: T +1800 953 081 ຫຼືອີເມວ: nurse@lymphoma.org.au ສໍາລັບຂໍ້ມູນເພີ່ມເຕີມຫຼືຄໍາແນະນໍາ.
ບັນທຶກການນໍາສະເຫນີ, ການສໍາພາດຜູ້ຊ່ຽວຊານແລະຊັບພະຍາກອນ
ອັບເດດກ່ຽວກັບການປິ່ນປົວ T-cell CAR ໃນປະເທດອົດສະຕາລີ - ກອງປະຊຸມການສຶກສາຈັດຂຶ້ນໃນວັນທີ 21 ພະຈິກ 2020
ທ່ານດຣ Michael Dickinson, ສູນມະເຮັງ Peter MacCallum
ການປິ່ນປົວດ້ວຍ Novel ໃນ lymphoma ຮຸກຮານ & CAR T-cell therapy
ທ່ານດຣ Michael Dickinson, ສູນມະເຮັງ Peter MacCallum
ການປິ່ນປົວ T-cell CAR ແລະມັນຫມາຍຄວາມວ່າແນວໃດສໍາລັບຄົນເຈັບ
ການຮ່ວມມືໂດຍ Lymphoma Coalition ແລະເຄືອຂ່າຍ Acute Leukemia Advocates – ວັນທີ 30 ມິຖຸນາ 2022
ການສໍາພາດຜູ້ຊ່ຽວຊານຂອງສະມາຄົມ Hematology ອາເມລິກາ (ASH).
ການສໍາພາດຜູ້ຊ່ຽວຊານສະມາຄົມ Hematology ເອີຣົບ
CAR T-cell comic book – ສະມາຄົມ CLL
ບາງຄໍາຖາມທີ່ຈະຖາມທ່ານຫມໍຂອງທ່ານ
ຂ້ອຍມີສິດໄດ້ຮັບການປິ່ນປົວດ້ວຍ T-cell CAR ບໍ?
ມີການທົດລອງທາງຄລີນິກການປິ່ນປົວດ້ວຍ CAR T-cell ທີ່ມີຢູ່ໃນອົດສະຕາລີທີ່ຂ້ອຍອາດຈະມີສິດໄດ້ຮັບບໍ?
ມີວິທີການປິ່ນປົວອື່ນໆທີ່ດີກວ່າສໍາລັບຂ້ອຍບໍ?
ມີການທົດລອງທາງຄລີນິກອື່ນສໍາລັບຂ້ອຍບໍ?
ໜ້ານີ້ຖືກປັບປຸງຫຼ້າສຸດໃນເດືອນສິງຫາ 2020
ຄູ່ມືຄົນເຈັບ ແລະຄອບຄົວຕໍ່ກັບການປິ່ນປົວ CAR T-cell - ປະສົບການຂອງຄົນເຈັບ
ວິດີໂອຂ້າງລຸ່ມນີ້ "ຄູ່ມືຄົນເຈັບ ແລະຄອບຄົວຕໍ່ກັບການປິ່ນປົວ CAR T-cell" ໄດ້ຖືກພັດທະນາໂດຍລັດຖະບານ NSW. ເນື່ອງຈາກການຕັ້ງຄ່າຄວາມເປັນສ່ວນຕົວຂອງພວກເຂົາພວກເຮົາບໍ່ສາມາດຫຼິ້ນມັນຢູ່ໃນຫນ້າເວັບຂອງພວກເຮົາ, ແຕ່ຖ້າທ່ານ ໃຫ້ຄລິກໃສ່ປຸ່ມສີຟ້າ "ເບິ່ງໃນ Vimeo" ທ່ານສາມາດເຂົ້າເຖິງວິດີໂອນີ້ໄດ້ໂດຍບໍ່ເສຍຄ່າ.

