ການປິ່ນປົວໂຣກ lymphoma ມັກຈະເປັນການຕັດສິນໃຈຊ່ວຍຊີວິດ. ຢ່າງໃດກໍ່ຕາມ, ມັນຍັງເຮັດໃຫ້ທ່ານມີຄວາມສ່ຽງສູງທີ່ຈະເປັນມະເຮັງຄັ້ງທີສອງຕໍ່ມາໃນຊີວິດ. ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ມະເຮັງຄັ້ງທີສອງອາດຈະເກີດຂຶ້ນຫຼາຍກວ່າ 10 ປີຫຼັງຈາກທີ່ທ່ານເລີ່ມຕົ້ນການປິ່ນປົວ lymphoma ຂອງທ່ານ. ໃນກໍລະນີທີ່ຫາຍາກຫຼາຍມັນອາດຈະເກີດຂຶ້ນກ່ອນຫນ້ານີ້.
ລະບົບພູມຄຸ້ມກັນທີ່ອ່ອນແອ, ການປິ່ນປົວດ້ວຍທາງເຄມີ ແລະການປິ່ນປົວດ້ວຍລັງສີສາມາດເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນມະເຮັງຄັ້ງທີສອງທີ່ແຕກຕ່າງຈາກ lymphoma ເບື້ອງຕົ້ນຂອງທ່ານ. ການປິ່ນປົວອື່ນໆອາດຈະເພີ່ມຄວາມສ່ຽງຂອງທ່ານ.
ບໍ່ແມ່ນທຸກຄົນທີ່ໄດ້ຮັບການປິ່ນປົວແລ້ວຈະເປັນມະເຮັງຄັ້ງທີສອງ, ແຕ່ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຕ້ອງລະວັງຄວາມສ່ຽງເພື່ອໃຫ້ທ່ານສາມາດຄຸ້ມຄອງສຸຂະພາບຂອງທ່ານແລະໄດ້ຮັບຄໍາແນະນໍາຈາກແພດໄວ. ການກວດສຸຂະພາບເປັນປະຈຳກັບແພດໝໍ (GP), ແພດຜ່າຕັດເລືອດ, ແພດຜ່າຕັດ ຫຼື ແພດຊ່ຽວຊານດ້ານລັງສີ ແມ່ນສ່ວນໜຶ່ງທີ່ສຳຄັນໃນການເຮັດໃຫ້ແນ່ໃຈວ່າມະເຮັງຊະນິດທີ XNUMX ຈະຖືກເກັບໄວ ແລະ ປິ່ນປົວເມື່ອຈຳເປັນ.
ໜ້ານີ້ຈະໃຫ້ຂໍ້ມູນກ່ຽວກັບສິ່ງທີ່ຕ້ອງຊອກຫາ, ກວດເຊັກອັນໃດທີ່ທ່ານຄວນມີ, ແລະເວລາໄປພົບທ່ານໝໍກ່ຽວກັບອາການໃໝ່ໆ.
ມະເຮັງທີສອງແມ່ນຫຍັງ
ມະເຮັງທີສອງແມ່ນການພັດທະນາຂອງມະເຮັງໃຫມ່ທີ່ບໍ່ກ່ຽວຂ້ອງກັບ lymphoma ຕົ້ນສະບັບຂອງທ່ານຫຼືການວິນິດໄສ CLL. ມັນແມ່ນ ບໍ່ແມ່ນການລະບາດ ຫຼືການຫັນເປັນ ຂອງ lymphoma / CLL ຂອງທ່ານ.
ສໍາລັບຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບ lymphoma relapsed ຫຼືຫັນປ່ຽນ, ໃຫ້ຄລິກໃສ່ການເຊື່ອມຕໍ່ຂ້າງລຸ່ມນີ້.
ເປັນຫຍັງມະເຮັງທີສອງຈຶ່ງເກີດຂຶ້ນ?
ການປິ່ນປົວບາງຢ່າງເຮັດວຽກໂດຍການປ່ຽນແປງວິທີການເຮັດວຽກຂອງລະບົບພູມຕ້ານທານ, ໃນຂະນະທີ່ຄົນອື່ນເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍໂດຍກົງຕໍ່ DNA ຂອງຈຸລັງຂອງທ່ານ. ນີ້ແມ່ນສິ່ງສໍາຄັນເພາະວ່າມັນຊ່ວຍທໍາລາຍຈຸລັງ lymphoma. ຢ່າງໃດກໍ່ຕາມ, ມັນຍັງສາມາດເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນມະເຮັງທີສອງຍ້ອນວ່າລະບົບພູມຕ້ານທານຂອງທ່ານອາດຈະອ່ອນແອລົງ, ຫຼືຄວາມເສຍຫາຍຂອງ DNA ໃນທີ່ສຸດອາດຈະເຮັດໃຫ້ຈຸລັງທີ່ຂີ້ຮ້າຍ (ເສຍຫາຍ) ອອກຈາກລະບົບພູມຕ້ານທານຂອງທ່ານແລະເພີ່ມຂຶ້ນເລື້ອຍໆຈົນກ່ວາພວກມັນກາຍເປັນມະເຮັງ.
ຄົນສ່ວນໃຫຍ່ບໍ່ໄດ້ເປັນມະເຮັງທີສອງ. ຢ່າງໃດກໍ່ຕາມ, ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຮູ້ເຖິງຄວາມສ່ຽງຂອງທ່ານເພື່ອໃຫ້ທ່ານສາມາດມີການກວດສອບປົກກະຕິແລະໄດ້ຮັບຄໍາແນະນໍາທາງການແພດໄວ.
ຈຸລັງປົກກະຕິຈະເລີນເຕີບໂຕແນວໃດ?
ປົກກະຕິຈຸລັງຈະເລີນເຕີບໂຕ ແລະທະວີຄູນດ້ວຍວິທີຄວບຄຸມ ແລະຈັດລະບຽບຢ່າງແໜ້ນໜາ. ພວກມັນຖືກຕັ້ງໃຫ້ເຕີບໃຫຍ່ ແລະ ປະພຶດຕົວໃນແບບໃດໜຶ່ງ, ແລະ ຄູນ ຫຼືຕາຍໃນບາງເວລາ.
ຈຸລັງຢູ່ໃນຕົວຂອງມັນເອງແມ່ນກ້ອງຈຸລະທັດ - ຊຶ່ງຫມາຍຄວາມວ່າພວກມັນມີຂະຫນາດນ້ອຍຫຼາຍທີ່ພວກເຮົາບໍ່ສາມາດເຫັນພວກມັນໄດ້. ແຕ່, ເມື່ອພວກມັນລວມເຂົ້າກັນ, ພວກມັນປະກອບເປັນທຸກສ່ວນຂອງຮ່າງກາຍຂອງພວກເຮົາລວມທັງຜິວຫນັງ, ເລັບ, ກະດູກ, ຜົມ, ຕ່ອມນ້ໍານົມ, ເລືອດແລະອະໄວຍະວະຂອງຮ່າງກາຍຂອງພວກເຮົາ.
ມີການກວດສອບແລະການດຸ່ນດ່ຽງຫຼາຍຢ່າງທີ່ເກີດຂຶ້ນເພື່ອເຮັດໃຫ້ແນ່ໃຈວ່າຈຸລັງພັດທະນາວິທີການທີ່ຖືກຕ້ອງ. ເຫຼົ່ານີ້ລວມມີ "ຈຸດກວດກາພູມຕ້ານທານ". ການກວດພູມຄຸ້ມກັນແມ່ນຈຸດໃນລະຫວ່າງການເຕີບໃຫຍ່ຂອງເຊນທີ່ລະບົບພູມຕ້ານທານຂອງພວກເຮົາ "ກວດເບິ່ງ" ວ່າເຊນເປັນຈຸລັງປົກກະຕິ, ມີສຸຂະພາບດີ.
ຖ້າຈຸລັງຖືກກວດສອບແລະພົບວ່າມີສຸຂະພາບດີ, ມັນຍັງສືບຕໍ່ຂະຫຍາຍຕົວ. ຖ້າມັນເປັນພະຍາດ, ຫຼືເສຍຫາຍໃນບາງທາງ, ມັນຈະຖືກສ້ອມແປງຫຼືທໍາລາຍ (ຕາຍ), ແລະເອົາອອກຈາກຮ່າງກາຍຂອງພວກເຮົາຜ່ານລະບົບ lymphatic ຂອງພວກເຮົາ.
- ເມື່ອຈຸລັງຄູນ, ມັນຖືກເອີ້ນວ່າ ພະແນກຫ້ອງ.
- ເມື່ອຈຸລັງຕາຍມັນຖືກເອີ້ນວ່າ apoptosis.
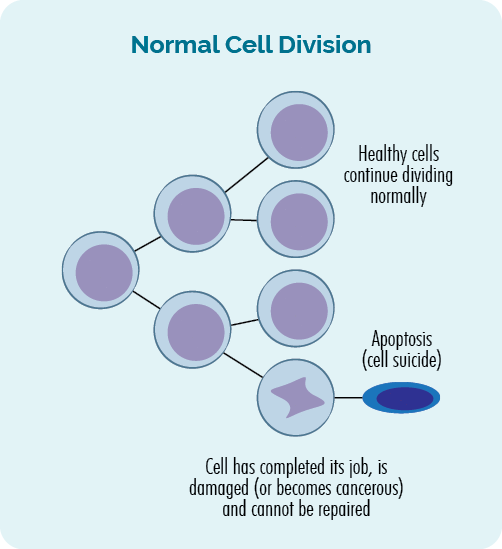
ຂະບວນການແບ່ງຈຸລັງແລະ apoptosis ນີ້ແມ່ນຖືກຄວບຄຸມໂດຍພັນທຸກໍາໃນ DNA ຂອງພວກເຮົາ, ແລະເກີດຂື້ນຢູ່ໃນຮ່າງກາຍຂອງພວກເຮົາຕະຫຼອດເວລາ. ພວກເຮົາສ້າງຈຸລັງຫຼາຍຕື້ເທື່ອຕໍ່ມື້ເພື່ອທົດແທນຈຸລັງເກົ່າທີ່ສໍາເລັດການເຮັດວຽກຂອງເຂົາເຈົ້າຫຼືເສຍຫາຍ.
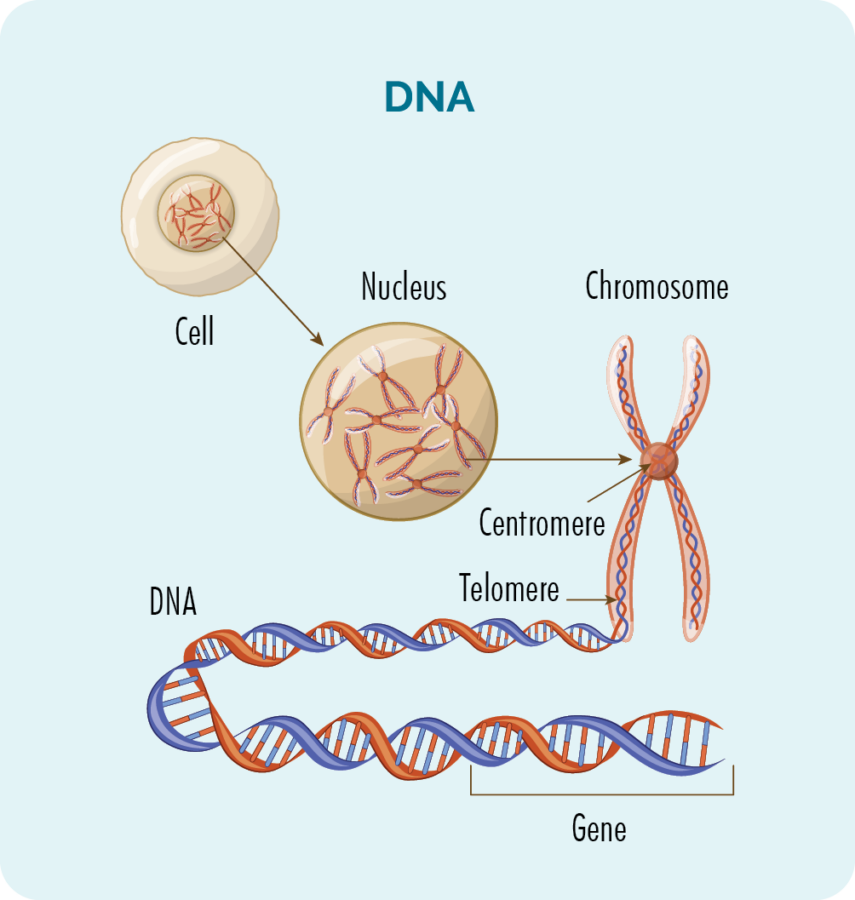
ພັນທຸ ກຳ ແລະ DNA
ພາຍໃນແຕ່ລະຈຸລັງ (ຍົກເວັ້ນເມັດເລືອດແດງ) ເປັນແກນທີ່ມີໂຄໂມໂຊມ 23 ຄູ່.
ໂຄໂມໂຊມແມ່ນປະກອບດ້ວຍ DNA ຂອງພວກເຮົາ, ແລະ DNA ຂອງພວກເຮົາແມ່ນປະກອບດ້ວຍຫຼາຍພັນທຸກໍາທີ່ແຕກຕ່າງກັນທີ່ສະຫນອງ "ສູດ" ສໍາລັບວິທີການຈຸລັງຂອງພວກເຮົາຄວນຈະຂະຫຍາຍຕົວ, ຄູນ, ເຮັດວຽກແລະເສຍຊີວິດໃນທີ່ສຸດ.
ມະເຮັງເກີດຂື້ນເມື່ອຄວາມເສຍຫາຍຫຼືຄວາມຜິດພາດເກີດຂື້ນໃນພັນທຸກໍາຂອງພວກເຮົາ. ການປິ່ນປົວໂຣກ lymphoma ບາງຢ່າງສາມາດເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍທີ່ຍາວນານຕໍ່ພັນທຸກໍາ.
ຮຽນຮູ້ເພີ່ມເຕີມກ່ຽວກັບສິ່ງທີ່ເກີດຂື້ນເມື່ອພັນທຸກໍາແລະ DNA ຂອງພວກເຮົາຖືກທໍາລາຍໃນວິດີໂອຂ້າງລຸ່ມນີ້. ຢ່າກັງວົນຫຼາຍເກີນໄປກ່ຽວກັບຊື່ຂອງທາດໂປຼຕີນແລະຂະບວນການທັງຫມົດ, ຊື່ບໍ່ສໍາຄັນເທົ່າກັບສິ່ງທີ່ພວກເຂົາເຮັດ.
ມະເຮັງແມ່ນຫຍັງ?
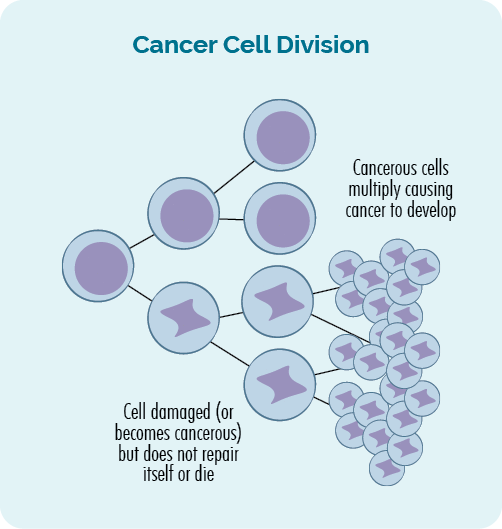
ມະເຮັງເປັນ geneພະຍາດ tic. ມັນເກີດຂື້ນໃນເວລາທີ່ຄວາມເສຍຫາຍຫຼືຄວາມຜິດພາດເກີດຂື້ນໃນຂອງພວກເຮົາ genes, ເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິ, ການຂະຫຍາຍຕົວຂອງຈຸລັງທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້.
ມະເຮັງຈະເກີດຂຶ້ນເມື່ອການຈະເລີນເຕີບໂຕຂອງເຊວທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້ ແລະຜິດປົກກະຕິຍັງສືບຕໍ່ ແລະສ້າງເປັນເນື້ອງອກ, ຫຼືການເພີ່ມຂື້ນຂອງເຊລມະເຮັງໃນເລືອດ ຫຼືລະບົບ lymphatic ຂອງທ່ານ.
ການປ່ຽນແປງເຫຼົ່ານີ້ຕໍ່ກັບ DNA ຂອງພວກເຮົາບາງຄັ້ງເອີ້ນວ່າການກາຍພັນທາງພັນທຸກໍາຫຼືການປ່ຽນແປງທາງພັນທຸກໍາ.
ມະເຮັງຂັ້ນສອງເກີດຂຶ້ນຍ້ອນການປິ່ນປົວຄວາມເສຍຫາຍສໍາລັບມະເຮັງທໍາອິດຂອງທ່ານ - lymphoma ຫຼື CLL ເຮັດໃຫ້ເກີດ DNA, genes ຫຼືລະບົບພູມຕ້ານທານຂອງທ່ານ.
ມະເຮັງປະເພດໃດທີ່ສາມາດເກີດຂຶ້ນໄດ້?
ການປິ່ນປົວໂຣກ lymphoma ສາມາດເຮັດໃຫ້ເຈົ້າມີຄວາມສ່ຽງສູງຕໍ່ການເປັນມະເຮັງຊະນິດໃດນຶ່ງ. ຢ່າງໃດກໍ່ຕາມ, ຄວາມສ່ຽງຕໍ່ການເປັນມະເຮັງທີສອງບາງອັນອາດຈະສູງຂຶ້ນຂຶ້ນກັບປະເພດຂອງການປິ່ນປົວທີ່ທ່ານມີ, ແລະສະຖານທີ່ຂອງ lymphoma ທີ່ໄດ້ຮັບການປິ່ນປົວ.
ການປິ່ນປົວດ້ວຍຢາເຄມີບໍາບັດອາດຈະເພີ່ມຄວາມສ່ຽງຕໍ່ວິນາທີຂອງທ່ານ ມະເລັງໃນເລືອດ ເຊັ່ນ: myeloma ຫຼື leukemia ຫຼື, ຖ້າທ່ານເປັນ Hodgkin Lymphoma, ທ່ານອາດຈະພັດທະນາຊະນິດຍ່ອຍຂອງ Lymphoma ທີ່ບໍ່ແມ່ນ Hodgkin. ການປິ່ນປົວດ້ວຍ T-cell ລົດໃຫຍ່ອາດຈະເພີ່ມຄວາມສ່ຽງຂອງທ່ານໃນການພັດທະນາ lymphoma T-cell, leukemia ຫຼືມະເຮັງຜິວຫນັງ, ເຖິງແມ່ນວ່າຄວາມສ່ຽງແມ່ນເຊື່ອວ່າມີຫນ້ອຍ.
ຄວາມສ່ຽງຂອງການເປັນມະເຮັງຄັ້ງທີສອງຫຼັງຈາກການປິ່ນປົວລັງສີແມ່ນກ່ຽວຂ້ອງກັບພື້ນທີ່ຂອງຮ່າງກາຍຂອງທ່ານບ່ອນທີ່ການປິ່ນປົວລັງສີແມ່ນເປົ້າຫມາຍ.
ໃຫ້ຄລິກໃສ່ຫົວຂໍ້ຂ້າງລຸ່ມນີ້ເພື່ອຮຽນຮູ້ເພີ່ມເຕີມກ່ຽວກັບຄວາມສ່ຽງຂອງປະເພດທົ່ວໄປຂອງມະເຮັງທີສອງ.
ມະເຮັງຜິວຫນັງສາມາດເປັນ:
- ມະເຮັງຈຸລັງພື້ນຖານ
- Squamous cell carcinoma
- ເມລາໂນມາສ
- ມະເຮັງເຊນ Merkel.
ມະເຮັງເຕົ້ານົມແມ່ນພົບເລື້ອຍໃນແມ່ຍິງຫຼາຍກວ່າຜູ້ຊາຍ, ແຕ່ຜູ້ຊາຍຍັງສາມາດເປັນມະເຮັງເຕົ້ານົມໄດ້. ຖ້າທ່ານໄດ້ຮັບລັງສີໃສ່ຫນ້າເອິກ, ທ່ານອາດຈະມີຄວາມສ່ຽງເພີ່ມຂຶ້ນທີ່ຈະເປັນມະເຮັງເຕົ້ານົມໃນພາຍຫລັງໃນຊີວິດ.
ທ່ານຄວນເລີ່ມກວດທຸກໆປີເຊັ່ນ: mammogram ແລະ ultrasound ຈາກອາຍຸ 30 ປີ, ຫຼື 8 ປີຫຼັງຈາກການປິ່ນປົວ lymphoma / CLL - ອັນໃດກໍ່ເກີດຂຶ້ນກ່ອນ.
ຄວາມສ່ຽງຕໍ່ການເປັນມະເຮັງເຕົ້ານົມເປັນຜົນກະທົບໃນໄລຍະຍາວຂອງການປິ່ນປົວ lymphoma ຂອງທ່ານຈະສູງຂຶ້ນຖ້າຫາກວ່າທ່ານໄດ້ຮັບການລັງສີໃສ່ຫນ້າເອິກຂອງທ່ານໃນເວລາທີ່ທ່ານມີອາຍຸຕ່ໍາກວ່າ 30 ປີ.
ຂໍໃຫ້ແພດຂອງທ່ານ (ທ່ານໝໍທ້ອງຖິ່ນ) ສະແດງວິທີກວດເຕົ້ານົມຂອງທ່ານວ່າມີກ້ອນ. ກວດເບິ່ງກ້ອນຫີນປະຈໍາເດືອນ ແລະລາຍງານການປ່ຽນແປງໃດໆຕໍ່ກັບ GP ຂອງທ່ານ.
ທ່ານອາດຈະພັດທະນາ lymphoma ທີສອງແລະບໍ່ກ່ຽວຂ້ອງ. ນີ້ແມ່ນ ແຕກຕ່າງຈາກ lymphoma relapse ຫຼືຫັນປ່ຽນ.
ຕົວຢ່າງ, ຖ້າທ່ານໄດ້ຮັບການປິ່ນປົວໂຣກ Hodgkin Lymphoma ກ່ອນຫນ້ານີ້, ທ່ານອາດຈະພັດທະນາ lymphoma ທີສອງເຊິ່ງເປັນປະເພດຍ່ອຍຂອງ Non-Hodgkin Lymphoma (NHL). ຖ້າທ່ານເຄີຍມີ NHL ໃນອະດີດ, ທ່ານອາດຈະພັດທະນາປະເພດ NHL ຫຼື Hodgkin Lymphoma ທີ່ແຕກຕ່າງກັນ.
ບາງຄົນໄດ້ພັດທະນາ lymphoma T-cell ຫຼັງຈາກການປິ່ນປົວດ້ວຍ CAR T-cell ສໍາລັບ lymphoma B-cell.
ກົດ ທີ່ນີ້ຈາກຂໍ້ມູນເພີ່ມເຕີມ ກ່ຽວກັບອາການຂອງ lymphoma ແລະເວລາທີ່ຈະໄປພົບແພດຂອງທ່ານ.
ອີງຕາມປະເພດຂອງການປິ່ນປົວທີ່ທ່ານໄດ້, ທ່ານອາດຈະມີຄວາມສ່ຽງເພີ່ມຂຶ້ນໃນການພັດທະນາ leukemia ປະເພດທີ່ເອີ້ນວ່າ Acute Myeloid Leukemia (AML). ອາການຂອງ AML ປະກອບມີ:
- ເລືອດອອກ ຫຼື ຮອຍແຕກງ່າຍກວ່າປົກກະຕິ, ຫຼືເປັນຕຸ່ມຈຸດໆສີມ່ວງ ຫຼື ແດງ.
- ຄວາມອ່ອນເພຍແລະຄວາມອ່ອນເພຍທົ່ວໄປ
- ການສູນເສຍນ້ໍາຫນັກທີ່ມີຫຼືບໍ່ມີການສູນເສຍຄວາມຢາກອາຫານ
- ບາດແຜທີ່ບໍ່ຫາຍດີຕາມທີ່ຄາດໄວ້
- ໄຂ້ ແລະ/ຫຼື ໜາວສັ່ນ
- ການຕິດເຊື້ອທີ່ສືບຕໍ່ກັບຄືນມາຫຼືບໍ່ຫາຍໄປ
- ຫາຍໃຈຍາກ, ຫາຍໃຈສັ້ນ ຫຼືເຈັບໜ້າເອິກ
- ການປ່ຽນແປງໃນການກວດເລືອດຂອງທ່ານ.
ຖາມທ່ານຫມໍຂອງທ່ານວ່າທ່ານມີຄວາມສ່ຽງເພີ່ມຂຶ້ນໃນການພັດທະນາ AML ແລະການຕິດຕາມສິ່ງທີ່ທ່ານອາດຈະຕ້ອງການ.
ທ່ານອາດຈະມີຄວາມສ່ຽງເພີ່ມຂຶ້ນເລັກນ້ອຍທີ່ຈະເປັນມະເຮັງປອດໃນພາຍຫລັງໃນຊີວິດຖ້າທ່ານໄດ້ຮັບລັງສີໃສ່ຫນ້າເອິກຂອງທ່ານ. ຄວາມສ່ຽງນີ້ຈະເພີ່ມຂຶ້ນຖ້າຫາກວ່າທ່ານສູບຢາ, ຢ່າງໃດກໍຕາມ, ເຖິງແມ່ນວ່າຜູ້ທີ່ບໍ່ສູບຢາອາດຈະໄດ້ຮັບມັນ.
ເຕັກນິກໃຫມ່ກວ່າໃນການປິ່ນປົວລັງສີແມ່ນເຮັດໃຫ້ມັນປອດໄພກວ່າແລະຫຼຸດຜ່ອນຄວາມສ່ຽງ, ແຕ່ທ່ານຄວນລາຍງານອາການຂອງລະບົບຫາຍໃຈໃດໆກັບທ່ານຫມໍຂອງທ່ານຖ້າພວກມັນເປັນເວລາດົນກວ່າສອງອາທິດ. ເຫຼົ່ານີ້ລວມມີ:
- ຮູ້ສຶກຫາຍໃຈສັ້ນໂດຍບໍ່ມີເຫດຜົນ
- ຮູ້ສຶກເມື່ອຍ ຫຼືຫາຍໃຈໄວກວ່າທີ່ຄາດໄວ້ເມື່ອທ່ານອອກກຳລັງກາຍ
- ເຈັບໃນເອິກຂອງທ່ານ
- ຄວາມບໍ່ສະບາຍໃນເວລາທີ່ທ່ານຫາຍໃຈ
- ໄອມີ ຫຼືບໍ່ມີຂີ້ມູກ
- ໄອເປັນເລືອດ.
ທ່ານອາດຈະມີຄວາມສ່ຽງຕໍ່ການເປັນມະເຮັງຕ່ອມ thyroid ເພີ່ມຂຶ້ນຖ້າທ່ານໄດ້ຮັບລັງສີທີ່ຄໍຫຼືຄໍ.
ອາການຂອງມະເຮັງ thyroid ປະກອບມີ:
- ເຈັບຄໍ ຫຼືເຈັບຢູ່ໜ້າຄໍທີ່ອາດຈະໄປເຖິງຫູຂອງເຈົ້າ
- ກ້ອນຢູ່ທາງຫນ້າຂອງຄໍຂອງທ່ານ
- ການໃຄ່ບວມຢູ່ໃນຄໍຂອງທ່ານ
- ຫຍຸ້ງຍາກໃນການກືນກິນຫຼືຫາຍໃຈ
- ການປ່ຽນແປງສຽງຂອງທ່ານ
- ໄອທີ່ບໍ່ຫາຍໄປ.
ໄປພົບແພດທ້ອງຖິ່ນຂອງທ່ານ (GP) ຖ້າອາການເຫຼົ່ານີ້ຮ້າຍແຮງ, ຫຼືຖ້າພວກມັນເປັນດົນກວ່າ 2 ອາທິດ.
ການລັງສີໃສ່ທ້ອງ ຫຼື ລຳໄສ້ຂອງທ່ານອາດຈະເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນມະເຮັງລຳໄສ້ໃນພາຍຫຼັງໃນຊີວິດ. ລາຍງານການປ່ຽນແປງທັງໝົດຕໍ່ກັບທ່ານໝໍຂອງທ່ານເພື່ອກວດຄືນ. ການປ່ຽນແປງທີ່ທ່ານອາດຈະໄດ້ຮັບລວມມີ:
- ພະຍາດຖອກທ້ອງຫຼືທ້ອງຜູກ
- ທ້ອງອືດ ຫຼືເຈັບທ້ອງ ແລະທ້ອງຂອງເຈົ້າ
- ເລືອດໃນເວລາທີ່ທ່ານໄປຫ້ອງນ້ໍ – ນີ້ອາດຈະເບິ່ງຄືເປັນເລືອດສີແດງສົດໃສຫຼືມີສີດໍາຫນຽວເຂັ້ມ
- ກິນອາຫານຍາກຍ້ອນຮູ້ສຶກອີ່ມ
- ປວດຮາກແລະຮາກ
- ການສູນເສຍນ້ໍາຫນັກໂດຍບໍ່ມີການພະຍາຍາມ.
ທ່ານອາດຈະມີຄວາມສ່ຽງເພີ່ມຂຶ້ນຂອງມະເຮັງ prostate ຖ້າຫາກວ່າທ່ານໄດ້ຮັບການຮັງສີໃສ່ທ້ອງຫຼືບໍລິເວນ pelvic ຂອງທ່ານ, ຫຼືມີຢາຕ້ານມະເຮັງປະເພດອື່ນໆເຊັ່ນ: ເຄມີ, ເປົ້າຫມາຍຫຼື immunotherapies.
ມີການກວດສອບ prostate ເປັນປົກກະຕິກັບ GP ຂອງທ່ານແລະລາຍງານການປ່ຽນແປງເຊັ່ນ:
- ຍ່ຽວຍາກ ຫຼື ຍ່ຽວຫຼາຍ ຫຼື ຕ້ອງໄປຫຼາຍກວ່າປົກກະຕິ
- ການປ່ຽນແປງຂອງການໄດ້ຮັບ erection ຫຼືເລືອດໃນເຊື້ອອະສຸຈິຂອງທ່ານ
- ເຈັບ, ທ້ອງອືດ ຫຼືບໍ່ສະບາຍຢູ່ໃນທ້ອງ.
ມະເຮັງອັນທີສອງອັນໃດທີ່ເຈົ້າອາດຈະມີຄວາມສ່ຽງ, ແລະການຕິດຕາມຜົນການກວດ ແລະການກວດທີ່ທ່ານຄວນມີ. ທ່ານຫມໍຂອງທ່ານຈະສາມາດຊ່ວຍຈັດລະບຽບການທົດສອບເຫຼົ່ານີ້.
ມັນຄຸ້ມຄ່າກັບການປິ່ນປົວບໍ?
ນີ້ແມ່ນການຕັດສິນໃຈສ່ວນບຸກຄົນຫຼາຍ. ຄວາມສ່ຽງຂອງການພັດທະນາມະເຮັງຄັ້ງທີສອງ, ເຖິງແມ່ນວ່າສູງກ່ວາສໍາລັບຜູ້ທີ່ບໍ່ໄດ້ປິ່ນປົວ lymphoma, ແມ່ນຍັງຕໍ່າ.
ໂດຍການປິ່ນປົວໃນປັດຈຸບັນ, ທ່ານມີຄວາມຫວັງທີ່ຈະບັນລຸການກໍາຈັດຫຼືແມ້ກະທັ້ງການປິ່ນປົວຈາກ lymphoma ໃນປະຈຸບັນຂອງທ່ານ. ອັນນີ້ອາດຈະເຮັດໃຫ້ເຈົ້າມີຊີວິດທີ່ມີຄຸນນະພາບດີອີກຫຼາຍປີ.
ການຮູ້ວ່າມີຄວາມສ່ຽງຕໍ່ການເປັນມະເຮັງຄັ້ງທີສອງອາດຈະເຮັດໃຫ້ເກີດຄວາມວິຕົກກັງວົນ, ແຕ່ຍັງຫມາຍຄວາມວ່າທ່ານຮູ້ວ່າອາການໃດທີ່ຕ້ອງລະວັງແລະເວລາໄປພົບແພດ. ມັນຍັງຫມາຍຄວາມວ່າທ່ານຈະຖືກຕິດຕາມຢ່າງໃກ້ຊິດແລະມີການສະແກນຫຼືການທົດສອບເພື່ອເກັບເອົາມະເຮັງທີ່ອາດຈະເກີດຂື້ນກ່ອນໄວອັນຄວນ. ນີ້ຫວັງວ່າຈະໃຫ້ໂອກາດທີ່ດີທີ່ສຸດແກ່ເຈົ້າທີ່ຈະປິ່ນປົວມັນຢ່າງສໍາເລັດຜົນ.
ຢ່າງໃດກໍຕາມ, ພຽງແຕ່ທ່ານສາມາດຕັດສິນໃຈວ່າຄວາມສ່ຽງໃດແດ່ທີ່ເຈົ້າເຕັມໃຈທີ່ຈະປະຕິບັດກັບສຸຂະພາບຂອງທ່ານ. ຖາມຄໍາຖາມ hematologist ຂອງທ່ານກ່ຽວກັບຄວາມສ່ຽງຂອງການບໍ່ມີການປິ່ນປົວທີ່ເຂົາເຈົ້າແນະນໍາ. ຖາມພວກເຂົາກ່ຽວກັບຄວາມສ່ຽງຂອງທ່ານທີ່ຈະເປັນມະເຮັງຄັ້ງທີສອງແລະການທົດສອບການຕິດຕາມທີ່ທ່ານຄວນຈະມີ.
ຫຼັງຈາກນັ້ນ, ໂອ້ລົມກັບຄົນທີ່ທ່ານຮັກຫຼືນັກຈິດຕະສາດຖ້າທ່ານຕ້ອງການ. ເຮັດການຕັດສິນໃຈຂອງທ່ານໂດຍອີງໃສ່ຂໍ້ມູນທີ່ທ່ານໄດ້ຮັບ, ແລະສິ່ງທີ່ເຫມາະສົມສໍາລັບທ່ານ. ຖ້າທ່ານຮູ້ສຶກວ່າທ່ານບໍ່ມີຂໍ້ມູນພຽງພໍ, ທ່ານສາມາດຮ້ອງຂໍໃຫ້ມີຄວາມຄິດເຫັນທີສອງກ່ຽວກັບການປິ່ນປົວຂອງທ່ານ. ແພດຫມໍເລືອດຫຼື GP ຂອງທ່ານສາມາດຊ່ວຍໃຫ້ທ່ານຈັດຄວາມຄິດເຫັນທີສອງ.
ຂ້ອຍຄວນມີການທົດສອບການຕິດຕາມຫຍັງແດ່?
ບໍ່ມີພິທີການສະເພາະທີ່ຈະເຮັດການກວດຫາມະເຮັງທີສອງຫຼັງຈາກການປິ່ນປົວ. ນີ້ແມ່ນຍ້ອນວ່າສິ່ງທີ່ທ່ານຕ້ອງການແມ່ນຂຶ້ນກັບປະເພດຂອງ lymphoma ທີ່ທ່ານມີ, ການປິ່ນປົວທີ່ທ່ານມີ, ແລະພື້ນທີ່ຂອງຮ່າງກາຍຂອງທ່ານໄດ້ຮັບຜົນກະທົບ.
ສົນທະນາກັບ hematologist ຫຼື oncologist ຂອງທ່ານກ່ຽວກັບປະເພດຂອງການກວດຕິດຕາມທີ່ທ່ານຄວນມີ. ຢ່າງໃດກໍຕາມ, ຂ້າງລຸ່ມນີ້ແມ່ນຄໍາແນະນໍາກ່ຽວກັບສິ່ງທີ່ທ່ານຈໍາເປັນຕ້ອງພິຈາລະນາ.
- ການກວດເລືອດເປັນປົກກະຕິຕາມທີ່ແນະນໍາໂດຍຜູ້ຊ່ຽວຊານດ້ານ oncologist ຫຼື hematologist.
- ການກວດເຕົ້ານົມດ້ວຍຕົນເອງປະຈໍາເດືອນ (ລາຍງານການປ່ຽນແປງກັບ GP ຂອງທ່ານໄວເທົ່າທີ່ຈະເປັນໄປໄດ້), ແລະ mammogram ແລະ / ຫຼື ultrasound ຕາມຄໍາແນະນໍາຂອງທ່ານຫມໍຂອງທ່ານ.
- mammogram ປະຈໍາປີແລະ ultrasound ຈາກອາຍຸ 30 ປີຫຼື 8 ປີຫຼັງຈາກ radiation ກັບຫນ້າເອິກຂອງທ່ານຖ້າຫາກວ່າການປິ່ນປົວແມ່ນກ່ອນອາຍຸ 30 ປີ.
- Pap smears ຕາມທີ່ທ່ານຫມໍແນະນໍາ.
- ກວດຜິວໜັງປະຈຳປີ - ເລື້ອຍໆກວ່າຖ້າແພດແນະນຳ.
- ກວດລຳໄສ້ທຸກໆປີທີສອງນັບແຕ່ອາຍຸ 50 ປີ, ແລະໄວກວ່ານັ້ນຖ້າຫາກວ່າທ່ານຫມໍແນະນໍາ.
- ກວດຕ່ອມລູກໝາກທຸກປີຕັ້ງແຕ່ອາຍຸ 50 ປີ, ແລະກ່ອນໜ້ານັ້ນ ຖ້າແພດແນະນຳ.
- ການສັກຢາວັກຊີນຕາມຄໍາແນະນໍາຂອງທ່ານຫມໍຂອງທ່ານ.
Summary
- ການປິ່ນປົວ Lymphoma ສາມາດຊ່ວຍຊີວິດໄດ້, ແຕ່ການປິ່ນປົວທຸກປະເພດຍັງເຮັດໃຫ້ເຈົ້າມີຄວາມສ່ຽງສູງທີ່ຈະເປັນມະເຮັງທີສອງໃນພາຍຫລັງໃນຊີວິດ.
- ມະເຮັງຄັ້ງທີສອງບໍ່ແມ່ນການຟື້ນຕົວຫຼືການຫັນປ່ຽນຂອງ lymphoma ຕົ້ນສະບັບຂອງທ່ານ. ມັນເປັນມະເຮັງຊະນິດທີ່ແຕກຕ່າງກັນທີ່ບໍ່ກ່ຽວຂ້ອງກັບ lymphoma ຂອງທ່ານ.
- ການປິ່ນປົວດ້ວຍການປິ່ນປົວດ້ວຍລັງສີສາມາດເຮັດໃຫ້ເຈົ້າມີຄວາມສ່ຽງສູງຕໍ່ການເປັນມະເຮັງຄັ້ງທີສອງໃນພື້ນທີ່ບ່ອນທີ່ລັງສີຖືກນໍາໄປ.
- ການປິ່ນປົວດ້ວຍຢາເຄມີສາມາດເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນມະເຮັງເມັດເລືອດທີສອງ, ຫຼືເນື້ອງອກແຂງປະເພດອື່ນໆ.
- ມະເຮັງຜິວຫນັງແມ່ນເປັນມະເຮັງທີ່ສອງທີ່ພົບເລື້ອຍທີ່ສຸດ. ການກວດສອບຜິວຫນັງປະຈໍາປີແມ່ນສໍາຄັນ.
- ທັງຜູ້ຊາຍ ແລະແມ່ຍິງສາມາດເປັນມະເຮັງເຕົ້ານົມໄດ້ ເຖິງແມ່ນວ່າຈະພົບຫຼາຍໃນແມ່ຍິງ. ຖ້າທ່ານມີລັງສີໃສ່ຫນ້າເອິກ, ເລີ່ມຕົ້ນກວດເບິ່ງຕົນເອງປະຈໍາເດືອນ, ແລະລາຍງານການປ່ຽນແປງທັງຫມົດໃຫ້ກັບທ່ານຫມໍຂອງທ່ານ.
- ຕິດຕາມການກວດກາ, ການສະແກນ ແລະການສັກຢາທີ່ແນະນຳທັງໝົດຂອງທ່ານ.
- ຂໍໃຫ້ແພດຊ່ຽວຊານດ້ານເສັ້ນເລືອດ, ແພດຜ່າຕັດ ຫຼື ແພດຜ່າຕັດກຳມັນຕະພາບລັງສີກ່ຽວກັບຄວາມສ່ຽງຕໍ່ການເປັນມະເຮັງຄັ້ງທີສອງ ແລະວາງແຜນກັບເຂົາເຈົ້າເພື່ອຕິດຕາມການດູແລ.
- ຖ້າທ່ານບໍ່ມີ GP ທີ່ທ່ານໄວ້ວາງໃຈ, ໃຫ້ຊອກຫາຫນຶ່ງແລະໃຫ້ພວກເຂົາຮູ້ກ່ຽວກັບການປິ່ນປົວຂອງທ່ານແລະຄວາມສ່ຽງຢ່າງຕໍ່ເນື່ອງ. ຂໍໃຫ້ພວກເຂົາຕິດຕໍ່ກັບແພດຫມໍ hematologist, oncologist ຫຼື radiation oncologists ສໍາລັບຄໍາແນະນໍາກ່ຽວກັບການສືບຕໍ່ການດູແລຢ່າງຕໍ່ເນື່ອງ.

