An అలోజెనిక్ స్టెమ్ సెల్ మార్పిడి మీరు దాత (వేరొకరి) మూలకణాల మార్పిడిని స్వీకరించే ఇంటెన్సివ్ చికిత్స. రోగి వారి స్వంత కణాలను తిరిగి పొందినప్పుడు ఇది భిన్నంగా ఉంటుంది, దీనిని ఒక అంటారు ఆటోలోగస్ స్టెమ్ సెల్ మార్పిడి. ఇది మరొక పేజీలో చర్చించబడింది.
అలోజెనిక్ స్టెమ్ సెల్ మార్పిడి యొక్క అవలోకనం?
డాక్టర్ అమిత్ ఖోట్, హెమటాలజిస్ట్ & బోన్ మ్యారో ట్రాన్స్ప్లాంట్ ఫిజిషియన్
పీటర్ మక్కల్లమ్ క్యాన్సర్ సెంటర్ & రాయల్ మెల్బోర్న్ హాస్పిటల్
అలోజెనిక్ స్టెమ్ సెల్ ట్రాన్స్ప్లాంటేషన్ మీ స్వంత మూలకణాలను భర్తీ చేయడానికి దాత (మరెవరైనా) నుండి సేకరించిన మూల కణాలను ఉపయోగిస్తుంది. వక్రీభవన (చికిత్సకు ప్రతిస్పందించని) లేదా తిరిగి వచ్చే లింఫోమా చికిత్సకు ఇది జరుగుతుంది. లింఫోమా ఉన్న చాలా మందికి స్టెమ్ సెల్ మార్పిడి అవసరం లేదు. లింఫోమాలో, అలోజెనిక్ (దాత) మార్పిడి ఆటోలోగస్ కంటే చాలా అరుదు ( స్వీయ) మార్పిడి.
లింఫోమా అనేది లింఫోసైట్ల క్యాన్సర్. లింఫోసైట్లు మూలకణాల నుండి అభివృద్ధి చెందే ఒక రకమైన తెల్ల రక్త కణం. యొక్క లక్ష్యం కీమోథెరపీ లింఫోమా కణాలు మరియు లింఫోమాగా వృద్ధి చెందగల అన్ని మూలకణాలను నిర్మూలించడం. చెడు కణాలను నిర్మూలించిన తర్వాత, కొత్త కణాలు తిరిగి పెరుగుతాయి, అవి క్యాన్సర్ కావు.
రిలాప్స్ లేదా రిఫ్రాక్టరీ లింఫోమా ఉన్న వ్యక్తుల విషయంలో, ఇది పని చేయదు - చికిత్స చేసినప్పటికీ మరింత లింఫోమా పెరుగుతూనే ఉంటుంది. అందువల్ల, చాలా ఎక్కువ మోతాదులో కీమోథెరపీతో మూలకణాలను నిర్మూలించడం, ఆ వ్యక్తి యొక్క మూలకణాలను వేరొకరితో భర్తీ చేయడం ద్వారా కొత్త రోగనిరోధక వ్యవస్థ ఏర్పడుతుంది, ఇక్కడ దాత మూలకణాలు లింఫోమాగా మారని రక్త కణాలను ఉత్పత్తి చేసే పాత్రను తీసుకుంటాయి.
స్టెమ్ సెల్ మార్పిడి యొక్క లక్ష్యం
లింఫోమా రోగులకు స్టెమ్ సెల్ ట్రాన్స్ప్లాంట్ అవసరమయ్యే అనేక కారణాలు ఉన్నాయి:
- ఉపశమనంలో ఉన్న లింఫోమా రోగులకు చికిత్స చేయడానికి, కానీ వారి లింఫోమా తిరిగి వచ్చే 'అధిక ప్రమాదం' ఉంది
- లింఫోమా ప్రారంభ ప్రామాణిక మొదటి-లైన్ చికిత్స తర్వాత తిరిగి వచ్చింది, కాబట్టి వాటిని తిరిగి ఉపశమనం పొందేందుకు మరింత తీవ్రమైన (బలమైన) కీమోథెరపీని ఉపయోగిస్తారు (గుర్తించదగిన వ్యాధి లేదు)
- లింఫోమా ఒక ఉపశమనాన్ని సాధించే లక్ష్యంతో ప్రామాణిక మొదటి-లైన్ చికిత్సకు వక్రీభవన (పూర్తిగా స్పందించలేదు)
అలోజెనిక్ స్టెమ్ సెల్ మార్పిడి రెండు విధులను అందించవచ్చు
- కీమోథెరపీ యొక్క చాలా ఎక్కువ మోతాదులు లింఫోమాను తొలగిస్తాయి మరియు కొత్త దాత కణాలు రోగనిరోధక వ్యవస్థను పునరుద్ధరించడానికి ఒక మార్గాన్ని అందిస్తాయి, రోగనిరోధక వ్యవస్థ పని చేయని సమయాన్ని తగ్గిస్తుంది. కొత్త దాత కణాలు రోగనిరోధక వ్యవస్థల పనితీరు మరియు లింఫోసైట్లు వంటి ఆరోగ్యకరమైన రక్త కణాల ఉత్పత్తి పాత్రను తీసుకుంటాయి. దాత మూలకణాలు రోగి యొక్క పనిచేయని మూలకణాలను భర్తీ చేస్తాయి.
- గ్రాఫ్ట్ వర్సెస్ లింఫోమా ప్రభావం. దాత మూలకణాలు (గ్రాఫ్ట్ అని పిలుస్తారు) మిగిలిన లింఫోమా కణాలను గుర్తించి, వాటిపై దాడి చేసి, లింఫోమాను నాశనం చేసినప్పుడు ఇది జరుగుతుంది. లింఫోమా చికిత్సకు దాత మూలకణాలు సహాయపడే సానుకూల ప్రభావం ఇది. ఈ అంటుకట్టుట వర్సెస్ లింఫోమా ప్రభావం ఎల్లప్పుడూ ఇలా జరగదని గమనించడం ముఖ్యం. లింఫోమా దాత మూలకణాలకు నిరోధకతను కలిగి ఉంటుంది లేదా గ్రహీత యొక్క శరీరం (హోస్ట్ అని పిలుస్తారు) దాత కణాలకు (గ్రాఫ్ట్ అని పిలుస్తారు) వ్యతిరేకంగా పోరాడవచ్చు అంటుకట్టుట వర్సెస్ హోస్ట్ వ్యాధి (అలోజెనిక్ మార్పిడి యొక్క సంక్లిష్టత).
అలోజెనిక్ స్టెమ్ సెల్ మార్పిడి ప్రక్రియ ఐదు దశలను కలిగి ఉంటుంది
డాక్టర్ అమిత్ ఖోట్, హెమటాలజిస్ట్ & బోన్ మ్యారో ట్రాన్స్ప్లాంట్ ఫిజిషియన్
పీటర్ మక్కల్లమ్ క్యాన్సర్ సెంటర్ & రాయల్ మెల్బోర్న్ హాస్పిటల్
- తయారీ: ఇది మీకు అవసరమైన కణాల రకాన్ని గుర్తించడానికి రక్త పరీక్షలను కలిగి ఉంటుంది. మార్పిడికి ముందు లింఫోమాను తగ్గించడానికి ప్రయత్నించడానికి మరియు తగ్గించడానికి కొన్నిసార్లు ప్రజలు 'సాల్వేజ్' కీమోథెరపీని కలిగి ఉండాలి.
- స్టెమ్ సెల్ సేకరణ: ఇది మూలకణాలను సేకరించే ప్రక్రియ, ఎందుకంటే అలోజెనిక్ మార్పిడి అనేది దాత నుండి, వైద్య బృందం మార్పిడికి సరిపోలికను కనుగొనవలసి ఉంటుంది.
- కండిషనింగ్ చికిత్స: ఇది కీమోథెరపీ, టార్గెట్ థెరపీ మరియు ఇమ్యునోథెరపీ, ఇది లింఫోమా మొత్తాన్ని తొలగించడానికి చాలా ఎక్కువ మోతాదులో నిర్వహించబడుతుంది.
- స్టెమ్ సెల్స్ రీఇన్ఫ్యూషన్: అధిక మోతాదు చికిత్సలు నిర్వహించబడిన తర్వాత, దాత నుండి గతంలో సేకరించిన మూలకణాలు నిర్వహించబడతాయి.
- చెక్కడం: దాత మూలకణాలు శరీరంలోకి స్థిరపడి రోగనిరోధక వ్యవస్థ పనితీరును చేపట్టే ప్రక్రియ ఇది.
చికిత్స కోసం తయారీ
స్టెమ్ సెల్ మార్పిడికి ముందు చాలా ప్రిపరేషన్ అవసరం. ప్రతి మార్పిడి భిన్నంగా ఉంటుంది మరియు మార్పిడి బృందం రోగి కోసం ప్రతిదీ నిర్వహించాలి. ఆశించే కొన్ని సన్నాహాల్లో ఇవి ఉండవచ్చు:
సెంట్రల్ లైన్ యొక్క చొప్పించడం
రోగికి ఇప్పటికే సెంట్రల్ లైన్ లేకపోతే, అప్పుడు మార్పిడికి ముందు ఒకటి చొప్పించబడుతుంది. కేంద్ర రేఖ PICC (పరిధిగా చొప్పించిన సెంట్రల్ కాథెటర్) కావచ్చు. ఇది CVL (సెంట్రల్ సిరల రేఖ) కావచ్చు. రోగికి ఏ సెంట్రల్ లైన్ ఉత్తమమో డాక్టర్ నిర్ణయిస్తారు.
సెంట్రల్ లైన్ ఒకే సమయంలో అనేక రకాల మందులను స్వీకరించడానికి ఒక మార్గాన్ని అందిస్తుంది. మార్పిడి సమయంలో రోగులకు సాధారణంగా అనేక రకాల మందులు మరియు రక్త పరీక్షలు అవసరమవుతాయి మరియు రోగి సంరక్షణను మెరుగ్గా నిర్వహించడంలో నర్సులకు సెంట్రల్ లైన్ సహాయపడుతుంది.
కీమోథెరపీ
మార్పిడి ప్రక్రియలో భాగంగా అధిక మోతాదు కీమోథెరపీ ఎల్లప్పుడూ నిర్వహించబడుతుంది. అధిక మోతాదు కీమోథెరపీని అంటారు కండిషనింగ్ థెరపీ. అధిక మోతాదు కీమోథెరపీకి వెలుపల, కొంతమంది రోగులకు నివృత్తి కీమోథెరపీ అవసరం. సాల్వేజ్ థెరపీ అనేది లింఫోమా దూకుడుగా ఉన్నప్పుడు మరియు మిగిలిన మార్పిడి ప్రక్రియ ముందుకు సాగడానికి ముందు తగ్గించాల్సిన అవసరం ఉంది. పేరు నివృత్తి లింఫోమా నుండి శరీరాన్ని రక్షించడానికి ప్రయత్నించడం ద్వారా వస్తుంది.
చికిత్స కోసం తరలింపు
ఆస్ట్రేలియాలోని కొన్ని ఆసుపత్రులు మాత్రమే అలోజెనిక్ స్టెమ్ సెల్ మార్పిడిని నిర్వహించగలవు. దీని కారణంగా, వారి ఇంటి నుండి ఆసుపత్రికి దగ్గరగా ఉన్న ప్రాంతానికి మార్చవలసి ఉంటుంది. చాలా ట్రాన్స్ప్లాంట్ ఆసుపత్రుల్లో రోగి మరియు సంరక్షకుడు నివసించగలిగే రోగి వసతి ఉంది. వసతి ఎంపికల గురించి తెలుసుకోవడానికి మీ చికిత్స కేంద్రంలోని సామాజిక కార్యకర్తతో మాట్లాడండి.
సంతానోత్పత్తి సంరక్షణ
స్టెమ్ సెల్ ట్రాన్స్ప్లాంటేషన్ రోగి పిల్లలను కనే సామర్థ్యంపై ప్రభావం చూపుతుంది. సంతానోత్పత్తిని కాపాడుకోవడానికి అందుబాటులో ఉన్న ఎంపికలను చర్చించడం ముఖ్యం.
ప్రాక్టికల్ చిట్కాలు
స్టెమ్ సెల్ మార్పిడిని కలిగి ఉండటం సాధారణంగా చాలా కాలం ఆసుపత్రిలో ఉండవలసి ఉంటుంది. వీటిలో కొన్నింటిని ప్యాక్ చేయడం ఉపయోగకరంగా ఉండవచ్చు:
- అనేక జతల మృదువైన, సౌకర్యవంతమైన బట్టలు లేదా పైజామా మరియు పుష్కలంగా లోదుస్తులు.
- టూత్ బ్రష్ (మృదువైన), టూత్పేస్ట్, సబ్బు, సున్నితమైన మాయిశ్చరైజర్, సున్నితమైన దుర్గంధనాశని
- మీ స్వంత దిండు (హాస్పిటల్ అడ్మిషన్కు ముందు మీ పిల్లోకేస్ మరియు ఏదైనా వ్యక్తిగత దుప్పట్లను వేడిగా కడగాలి/రగ్గులు విసిరేయండి - మీ రోగనిరోధక వ్యవస్థ చాలా హాని కలిగిస్తుంది కాబట్టి బ్యాక్టీరియాను తగ్గించడానికి వాటిని వేడిగా కడగాలి).
- చెప్పులు లేదా సౌకర్యవంతమైన బూట్లు మరియు సాక్స్లు పుష్కలంగా ఉన్నాయి
- మీ ఆసుపత్రి గదిని ప్రకాశవంతం చేయడానికి వ్యక్తిగత అంశాలు (మీ ప్రియమైన వారి ఫోటో)
- పుస్తకాలు, మ్యాగజైన్లు, క్రాస్వర్డ్లు, ఐప్యాడ్/ల్యాప్టాప్/టాబ్లెట్ వంటి వినోద అంశాలు. మీరు చేసేదేమీ లేకుంటే ఆసుపత్రి చాలా బోరింగ్గా ఉంటుంది.
- తేదీని ట్రాక్ చేయడానికి క్యాలెండర్, సుదీర్ఘమైన ఆసుపత్రిలో చేరడం అన్ని రోజులను కలిపి అస్పష్టం చేయవచ్చు.
HLA మరియు టిష్యూ టైపింగ్
అలోజెనిక్ (దాత) స్టెమ్ సెల్ మార్పిడిని కలిగి ఉన్నప్పుడు, ట్రాన్స్ప్లాంట్ కోఆర్డినేటర్ తగిన స్టెమ్ సెల్ దాత కోసం శోధనను నిర్వహిస్తారు. దాత యొక్క కణాలు రోగికి దగ్గరగా సరిపోలితే అలోజెనిక్ స్టెమ్ సెల్ మార్పిడి విజయవంతమవుతుంది. దీన్ని తనిఖీ చేయడానికి, రోగి రక్త పరీక్ష అని పిలుస్తారు కణజాలం టైపింగ్ అని పిలువబడే కణాల ఉపరితలంపై వివిధ ప్రోటీన్లను చూస్తుంది మానవ ల్యూకోసైట్ యాంటిజెన్లు (HLA).
ప్రతి ఒక్కరి కణాలు HLA ప్రొటీన్లను తయారు చేస్తాయి, రోగనిరోధక వ్యవస్థ శరీరంలోని కణాలను గుర్తించడంలో మరియు చెందని కణాలను గుర్తించడంలో సహాయపడుతుంది.
అనేక రకాల హెచ్ఎల్ఏలు ఉన్నాయి మరియు వైద్య బృందం హెచ్ఎల్ఏ రకాలు సాధ్యమైనంత దగ్గరగా సరిపోయే దాతను కనుగొనడానికి ప్రయత్నిస్తుంది.
వీలైతే, వారు రోగి మరియు దాత ఒకే వైరస్లకు గురయ్యారని నిర్ధారించుకోవడానికి కూడా ప్రయత్నిస్తారు, అయినప్పటికీ ఇది HLA-మ్యాచింగ్ కంటే తక్కువ ముఖ్యమైనది.
సోదరులు లేదా సోదరీమణులు రోగికి సమానమైన HLA ప్రోటీన్లను కలిగి ఉంటారు. ప్రతి 1 మందిలో 3 మందిలో ఒక సోదరుడు లేదా సోదరి బాగా సరిపోతారు. రోగికి సోదరులు లేదా సోదరీమణులు లేకుంటే లేదా వారు సరిగ్గా సరిపోకపోతే, వైద్య బృందం రోగులకు వీలైనంత దగ్గరగా HLA రకం సరిపోయే స్వచ్ఛంద దాత కోసం శోధిస్తుంది. ఇది సరిపోలిన సంబంధం లేని దాత (MUD)గా పిలువబడుతుంది మరియు మిలియన్ల మంది వాలంటీర్లు జాతీయ మరియు ప్రపంచ స్టెమ్ సెల్ రిజిస్ట్రీలతో నమోదు చేయబడ్డారు.
రోగికి సరిపోలిన సంబంధం లేని దాత (MUD) కనుగొనబడకపోతే, మూలకణాల యొక్క ఇతర వనరులను ఉపయోగించడం సాధ్యమవుతుంది. వీటితొ పాటు:
- HLA రకం సగం మీతో సరిపోలిన బంధువు: దీనిని 'హాప్లోయిడెంటికల్' దాతగా పిలుస్తారు
- సంబంధం లేని దాత నుండి బొడ్డు తాడు రక్తం: బొడ్డు తాడు రక్తం మీ హెచ్ఎల్ఏ రకానికి ఇతర మూలకణాల మూలాల వలె సరిపోలనవసరం లేదు. ఇది ఇతర మూలాల కంటే తక్కువ మూలకణాలను కలిగి ఉన్నందున ఇది పెద్దల కంటే పిల్లల కోసం ఎక్కువగా ఉపయోగించబడుతుంది. నిల్వ చేయబడిన బొడ్డు తాడు రక్తం యొక్క రిజిస్టర్లు అందుబాటులో ఉన్నాయి.
మూలకణాల సేకరణ
దాత మూలకణాలను దానం చేయడానికి రెండు మార్గాలు ఉన్నాయి.
- పరిధీయ రక్త మూల కణాల సేకరణ
- బోన్ మ్యారో బ్లడ్ స్టెమ్ సెల్ దానం
పెరిఫెరల్ బ్లడ్ స్టెమ్ సెల్ దానం
పరిధీయ మూలకణాలు పరిధీయ రక్త ప్రవాహం నుండి సేకరించబడతాయి. పెరిఫెరల్ స్టెమ్ సెల్ సేకరణకు ముందు, చాలా మంది వ్యక్తులు గ్రోత్ ఫ్యాక్టర్ యొక్క ఇంజెక్షన్లను స్వీకరిస్తారు. వృద్ధి కారకాలు స్టెమ్ సెల్ ఉత్పత్తిని ప్రేరేపిస్తాయి. ఇది మూలకణాలను ఎముక మజ్జ నుండి రక్తప్రవాహంలోకి తరలించడానికి సహాయపడుతుంది, సేకరణకు సిద్ధంగా ఉంది.
మిగిలిన రక్తం నుండి మూలకణాలను వేరు చేయడం ద్వారా సేకరణ జరుగుతుంది మరియు ప్రక్రియ అఫెరిసిస్ యంత్రాన్ని ఉపయోగిస్తుంది. అఫెరిసిస్ యంత్రం రక్తంలోని వివిధ భాగాలను వేరు చేయగలదు మరియు మూలకణాలను వేరు చేయగలదు. కణ సేకరణ దశ ద్వారా రక్తం ప్రయాణించిన తర్వాత అది తిరిగి శరీరంలోకి వెళుతుంది. ఈ ప్రక్రియ చాలా గంటలు పడుతుంది (సుమారు 2-4 గంటలు). ప్రక్రియ తర్వాత దాత ఇంటికి వెళ్ళవచ్చు, అయినప్పటికీ, తగినంత కణాలు సేకరించబడకపోతే మరుసటి రోజు తిరిగి రావాలి.
ఎముక మజ్జ సేకరణ కంటే అఫెరిసిస్ తక్కువ హానికరం మరియు పాక్షికంగా ఇది స్టెమ్ సెల్ సేకరణ యొక్క ప్రాధాన్య పద్ధతి.
అలోజెనిక్ (దాత) మార్పిడిలో, దాత స్వీకర్త కోసం అఫెరిసిస్కు లోనవుతారు మరియు ఈ సేకరణ మార్పిడి రోజుకి వీలైనంత దగ్గరగా జరుగుతుంది. ఎందుకంటే ఈ స్టెమ్ సెల్స్ మార్పిడి రోజున గ్రహీతకు తాజాగా డెలివరీ చేయబడతాయి.
బోన్ మ్యారో బ్లడ్ స్టెమ్ సెల్ దానం
మూలకణాలను సేకరించడానికి తక్కువ సాధారణ విధానం ఎముక మజ్జ పంట. ఇక్కడే సాధారణ అనస్థీషియా కింద ఎముక మజ్జ నుండి మూలకణాలు ఉపసంహరించబడతాయి. వైద్యులు కటి ప్రాంతంలోని ఎముకలోకి సూదిని చొప్పిస్తారు, దీనిని ఇలియాక్ క్రెస్ట్ అంటారు. ఎముక మజ్జ కటి నుండి, సూది ద్వారా ఉపసంహరించబడుతుంది మరియు ఈ ఎముక మజ్జను ఫిల్టర్ చేసి మార్పిడి రోజు వరకు నిల్వ చేస్తారు.
త్రాడు రక్తం విరాళం అనేది పబ్లిక్ కార్డ్ బ్యాంక్ నుండి, ఇక్కడ శిశువు జన్మించిన తర్వాత బొడ్డు తాడు మరియు మావిలో మిగిలిపోయిన రక్తం నుండి మూలకణాల విరాళం విరాళంగా ఇవ్వబడుతుంది మరియు నిల్వ చేయబడుతుంది.
అఫెరిసిస్ ఎలా పనిచేస్తుంది
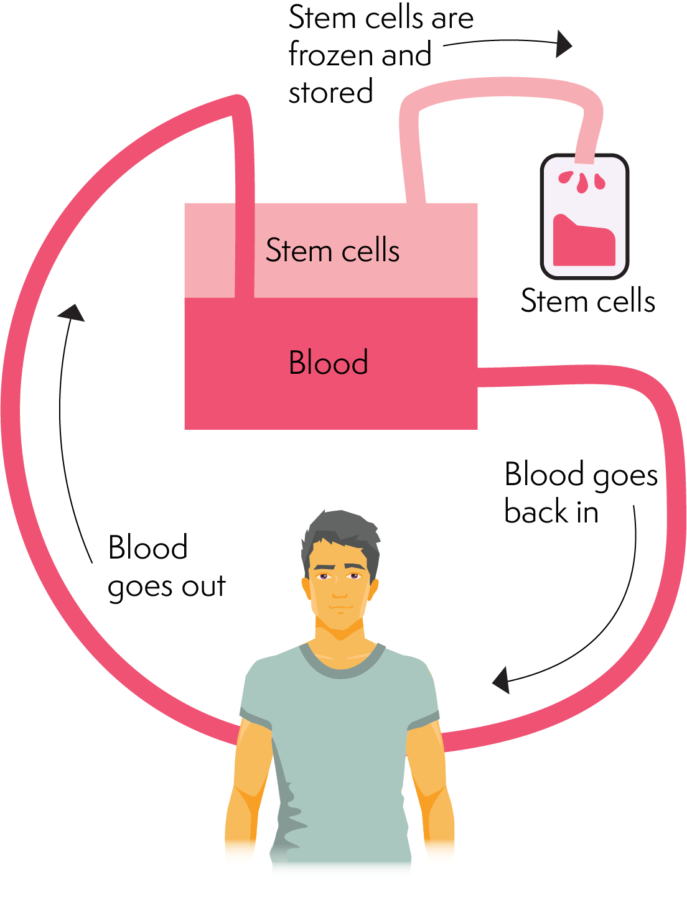
మూలకణాలు లేదా ఎముక మజ్జను ప్రాసెస్ చేయడం/సంరక్షించడం
అలోజెనిక్ (దాత) మార్పిడి కోసం సేకరించిన మూల కణాలు, ఉపయోగం ముందు వెంటనే సేకరించబడతాయి మరియు ఎక్కువ కాలం నిల్వ చేయబడవు.
ఆటోలోగస్ (స్వీయ) మార్పిడి కోసం సేకరించిన మూల కణాలు సాధారణంగా భద్రపరచబడతాయి మరియు ఉపయోగం కోసం సిద్ధంగా ఉన్నంత వరకు ఫ్రీజర్లో నిల్వ చేయబడతాయి.
కండీషనింగ్
మార్పిడి చేయించుకుంటున్న రోగులకు మొదట కండిషనింగ్ నియమావళిగా చికిత్స అందించబడుతుంది. ఇది స్టెమ్ సెల్స్ ఇన్ఫ్యూజ్ చేయడానికి ముందు రోజులలో నిర్వహించబడే అధిక-మోతాదు చికిత్స. కండిషనింగ్ థెరపీలో కీమోథెరపీ మరియు కొన్నిసార్లు రేడియేషన్ థెరపీ ఉంటాయి. కండిషనింగ్ థెరపీ యొక్క రెండు లక్ష్యాలు:
- వీలైనంత ఎక్కువ లింఫోమాను చంపడానికి
- స్టెమ్ సెల్ జనాభాను తగ్గించండి
కీమోథెరపీ, రేడియేషన్ థెరపీ మరియు ఇమ్యునోథెరపీ యొక్క అనేక విభిన్న కలయికలు ఉన్నాయి, వీటిని కండిషనింగ్ పాలనలలో ఉపయోగించవచ్చు. కండిషనింగ్ చికిత్స యొక్క వివిధ తీవ్రతలు ఉన్నాయి, అవి:
- పూర్తి తీవ్రత మైలోఅబ్లేటివ్ కండిషనింగ్
- నాన్ మైలోఅబ్లేటివ్ కండిషనింగ్
- తగ్గిన తీవ్రత కండిషనింగ్
అన్ని నియమాలలో చికిత్స ఇంటెన్సివ్ మరియు ఫలితంగా, లింఫోమాతో పాటు చాలా ఆరోగ్యకరమైన కణాలు చనిపోతాయి. నియమావళి ఎంపిక లింఫోమా రకం, చికిత్స చరిత్ర మరియు వయస్సు, సాధారణ ఆరోగ్యం మరియు ఫిట్నెస్ వంటి ఇతర వ్యక్తిగత కారకాలపై ఆధారపడి ఉంటుంది. రోగికి ఏ కండిషనింగ్ నియమావళి సరైనదో చికిత్స బృందం రోగితో చర్చిస్తుంది.
అలోజెనిక్ మార్పిడిలో, మార్పిడికి 14 రోజుల ముందు రోగులను ఆసుపత్రిలో చేర్చవచ్చు. ప్రతి రోగి కేసు భిన్నంగా ఉంటుంది మరియు మీరు ఎప్పుడు అడ్మిట్ అవుతారో మీ డాక్టర్ మీకు తెలియజేస్తారు. మార్పిడి తర్వాత 3-6 వారాల వరకు రోగులు ఆసుపత్రిలో ఉంటారు. ఇది మార్గదర్శకం; ప్రతి మార్పిడి భిన్నంగా ఉంటుంది మరియు కొంతమందికి 6 వారాల కంటే ఎక్కువ వైద్య సంరక్షణ అవసరం.
మీరు సంబంధం లేని లేదా పెద్దగా సరిపోలని దాత నుండి మూలకణాలను ఉపయోగించి అలోజెనిక్ స్టెమ్ సెల్ మార్పిడిని కలిగి ఉంటే, మీకు అధిక తీవ్రత కండిషనింగ్ చికిత్స అవసరం కావచ్చు.
మీరు బొడ్డు తాడు రక్తం నుండి లేదా సగం సరిపోలిన బంధువు నుండి మూలకణాలను ఉపయోగించి అలోజెనిక్ మార్పిడిని కలిగి ఉన్నట్లయితే మీరు వేర్వేరు కండిషనింగ్ చికిత్సను కలిగి ఉండవచ్చు.
మీరు కండిషనింగ్ నియమాలపై వివరణాత్మక సమాచారాన్ని యాక్సెస్ చేయవచ్చు Eviq వెబ్సైట్.
మూల కణాలను తిరిగి నింపడం
ఇంటెన్సివ్ కండిషనింగ్ కీమోథెరపీ పూర్తయిన తర్వాత, మూలకణాలు తిరిగి నింపబడతాయి. ఈ మూల కణాలు నెమ్మదిగా కొత్త, ఆరోగ్యకరమైన రక్త కణాలను ఉత్పత్తి చేయడం ప్రారంభిస్తాయి. చివరికి, అవి మొత్తం ఎముక మజ్జను తిరిగి నింపడానికి తగినంత ఆరోగ్యకరమైన కణాలను ఉత్పత్తి చేస్తాయి, అన్ని రక్తం మరియు రోగనిరోధక కణాలను తిరిగి నింపుతాయి.
మూలకణాలను తిరిగి నింపడం అనేది సరళమైన ప్రక్రియ. ఇది రక్త మార్పిడిని పోలి ఉంటుంది. కణాలు ఒక లైన్ ద్వారా సెంట్రల్ లైన్లోకి ఇవ్వబడతాయి. మూలకణాలను తిరిగి నింపిన రోజును "డే జీరో"గా సూచిస్తారు.
ఏదైనా వైద్య ప్రక్రియతో, స్టెమ్ సెల్ ఇన్ఫ్యూషన్కు ప్రతిచర్య వచ్చే ప్రమాదం ఉంది. చాలా మందికి ఎటువంటి స్పందన లేదు, కానీ ఇతరులు అనుభవించవచ్చు:
- అనారోగ్యంగా లేదా అనారోగ్యంగా ఉన్నట్లు అనిపిస్తుంది
- మీ నోటిలో చెడు రుచి లేదా బర్నింగ్ అనుభూతి
- అధిక రక్త పోటు
- అలెర్జీ ప్రతిచర్య
- ఇన్ఫెక్షన్
అలోజెనిక్ స్టెమ్ సెల్ ట్రాన్స్ప్లాంట్లలో, ఈ దానం చేయబడిన కణాలు గ్రహీత (రోగి)లో హోల్డ్ (లేదా ఎన్గ్రాఫ్ట్) తీసుకుంటాయి. అవి రోగనిరోధక వ్యవస్థలో భాగంగా పనిచేయడం ప్రారంభిస్తాయి మరియు లింఫోమా కణాలపై దాడి చేయవచ్చు. దీనిని అంటారు అంటుకట్టుట-వర్సెస్ లింఫోమా ప్రభావం.
కొన్ని సందర్భాల్లో, అలోజెనిక్ మార్పిడి తరువాత, దాత కణాలు రోగి యొక్క ఆరోగ్యకరమైన కణాలపై కూడా దాడి చేస్తాయి. దీనిని అంటారు గ్రాఫ్ట్-వర్సెస్-హోస్ట్ వ్యాధి (GVHD).
మీ మూల కణాల ఎన్గ్రాఫ్ట్మెంట్
ఎన్గ్రాఫ్ట్మెంట్ అంటే కొత్త మూలకణాలు క్రమంగా ప్రాథమిక మూలకణాలుగా మారడం ప్రారంభిస్తాయి. ఇది సాధారణంగా స్టెమ్ సెల్స్ ఇన్ఫ్యూషన్ తర్వాత 2 - 3 వారాల తర్వాత జరుగుతుంది, అయితే కొత్త మూలకణాలు బొడ్డు తాడు రక్తం నుండి వచ్చినట్లయితే ఎక్కువ సమయం పట్టవచ్చు.
కొత్త స్టెమ్ సెల్స్ చెక్కబడినప్పుడు, మీరు ఇన్ఫెక్షన్ బారిన పడే ప్రమాదం చాలా ఎక్కువ. ప్రజలు సాధారణంగా ఈ కాలానికి ఆసుపత్రిలో ఉండవలసి ఉంటుంది, ఎందుకంటే వారు అనారోగ్యానికి గురవుతారు మరియు వెంటనే చికిత్స పొందవలసి ఉంటుంది.
మీ రక్త గణనలు మెరుగుపడటానికి మీరు వేచి ఉన్న సమయంలో, మీ రికవరీకి తోడ్పడటానికి మీరు క్రింది చికిత్సలలో కొన్నింటిని కలిగి ఉండవచ్చు:
- రక్త మార్పిడి - తక్కువ ఎర్ర రక్త కణాల సంఖ్య (రక్తహీనత) కోసం
- ప్లేట్లెట్ మార్పిడి - తక్కువ ప్లేట్లెట్ స్థాయిలకు (థ్రోంబోసైటోపెనియా)
- యాంటీబయాటిక్స్ - బాక్టీరియల్ ఇన్ఫెక్షన్లకు
- యాంటీవైరల్ మందులు - వైరల్ ఇన్ఫెక్షన్లకు
- యాంటీ ఫంగల్ మందులు - ఫంగల్ ఇన్ఫెక్షన్లకు
ఎన్గ్రాఫ్ట్మెంట్ సిండ్రోమ్
కొత్త మూలకణాలను స్వీకరించిన తర్వాత, కొందరు వ్యక్తులు 2-3 వారాల తర్వాత, సాధారణంగా సెల్ ఎన్గ్రాఫ్ట్మెంట్ సమయంలో క్రింది లక్షణాలను అభివృద్ధి చేస్తారు:
- జ్వరం: 38 డిగ్రీలు లేదా అంతకంటే ఎక్కువ ఉష్ణోగ్రత
- ఎర్రటి దద్దుర్లు
- విరేచనాలు
- ద్రవ నిలుపుదల
దీన్నే 'ఎన్గ్రాఫ్ట్మెంట్ సిండ్రోమ్' అంటారు. దాత (అలోజెనిక్) స్టెమ్ సెల్ ట్రాన్స్ప్లాంట్ కంటే సెల్ఫ్ (ఆటోలోగస్) స్టెమ్ సెల్ ట్రాన్స్ప్లాంట్ తర్వాత ఇది సర్వసాధారణం.
ఇది మార్పిడి యొక్క సాధారణ దుష్ప్రభావం మరియు స్టెరాయిడ్లతో చికిత్స చేయబడుతుంది. ఈ లక్షణాలు కీమోథెరపీతో సహా ఇతర కారణాల వల్ల కూడా సంభవించవచ్చు మరియు ఎన్గ్రాఫ్ట్మెంట్ సిండ్రోమ్కు సంకేతం కాకపోవచ్చు.
మార్పిడి సమయంలో కొన్ని సాధారణ ఆసుపత్రి ప్రోటోకాల్లు:
- మీరు సాధారణంగా మీ బస వ్యవధి కోసం మీ స్వంతంగా ఆసుపత్రి గదిలో ఉంటారు
- ఆసుపత్రి గదిని క్రమం తప్పకుండా శుభ్రం చేస్తారు మరియు ప్రతిరోజూ షీట్లు మరియు పిల్లోకేసులు మారుస్తారు
- మీరు మీ గదిలో ప్రత్యక్ష మొక్కలు లేదా పువ్వులు కలిగి ఉండకూడదు
- ఆసుపత్రి సిబ్బంది మరియు సందర్శకులు మీ గదిలోకి ప్రవేశించే ముందు తప్పనిసరిగా చేతులు కడుక్కోవాలి
- కొన్నిసార్లు సందర్శకులు మరియు ఆసుపత్రి సిబ్బంది మిమ్మల్ని సందర్శించేటప్పుడు చేతి తొడుగులు, గౌన్లు లేదా అప్రాన్లు మరియు ఫేస్ మాస్క్లు ధరించాల్సి ఉంటుంది.
ప్రజలు అనారోగ్యంతో ఉంటే మిమ్మల్ని సందర్శించకూడదు - ఒక నిర్దిష్ట వయస్సులోపు పిల్లలను సందర్శించడానికి అస్సలు అనుమతించబడకపోవచ్చు - అయినప్పటికీ కొన్ని ఆసుపత్రులు పిల్లలు బాగుంటే వారిని అనుమతిస్తాయి
మీ రక్త గణనలు కోలుకున్న తర్వాత మరియు రోగి తగినంతగా ఉన్నట్లయితే, వారు ఇంటికి వెళ్ళవచ్చు. ఈ సమయం తరువాత, వారిని వైద్య బృందం దగ్గరగా అనుసరిస్తుంది.
స్టెమ్ సెల్ ట్రాన్స్ప్లాంటేషన్ వల్ల వచ్చే సమస్యలు
గ్రాఫ్ట్ వర్సెస్ హోస్ట్ డిసీజ్ (GvHD)
గ్రాఫ్ట్-వర్సెస్-హోస్ట్ డిసీజ్ (GvHD) అనేది అలోజెనిక్ స్టెమ్ సెల్ ట్రాన్స్ప్లాంట్ యొక్క సాధారణ సమస్య. ఇది ఎప్పుడు జరుగుతుంది:
- దాత T-కణాలు (దీనిని 'గ్రాఫ్ట్' అని కూడా పిలుస్తారు) గ్రహీత శరీరంలోని ఇతర కణాలపై ఉండే యాంటిజెన్లను ('హోస్ట్' అని పిలుస్తారు) విదేశీగా గుర్తిస్తుంది
- ఈ యాంటిజెన్లను గుర్తించిన తర్వాత, దాత T-కణాలు వారి కొత్త హోస్ట్ యొక్క కణాలపై దాడి చేస్తాయి.
కొత్త దాత T-కణాలు మిగిలిన లింఫోమా కణాలపై దాడి చేసినప్పుడు (గ్రాఫ్ట్ వర్సెస్ లింఫోమా ప్రభావం అని పిలుస్తారు) ఈ ప్రభావం ఉపయోగపడుతుంది. దురదృష్టవశాత్తు, దాత T-కణాలు ఆరోగ్యకరమైన కణజాలంపై కూడా దాడి చేయగలవు. ఇది తీవ్రమైన దుష్ప్రభావాలను కలిగిస్తుంది.
చాలా వరకు GvHD తేలికపాటి నుండి మితమైన లక్షణాలకు కారణమవుతుంది, కానీ అప్పుడప్పుడు, ఇది తీవ్రంగా మరియు ప్రాణాంతకమైనది కూడా కావచ్చు. మార్పిడికి ముందు మరియు తరువాత, GvHD అభివృద్ధి చెందే ప్రమాదాన్ని తగ్గించడానికి రోగులకు చికిత్స అందించబడుతుంది. మార్పిడి బృందం GvHD యొక్క ఏవైనా సంకేతాల కోసం రోగిని నిశితంగా పర్యవేక్షిస్తుంది, తద్వారా వారు అభివృద్ధి చెందితే వీలైనంత త్వరగా చికిత్స చేయవచ్చు.
GvHD సంకేతాలు మరియు లక్షణాలను బట్టి 'తీవ్రమైన' లేదా 'దీర్ఘకాలిక'గా వర్గీకరించబడింది.
సంక్రమణ ప్రమాదం
స్టెమ్ సెల్ ట్రాన్స్ప్లాంట్ తర్వాత, కీమోథెరపీ యొక్క అధిక మోతాదులు న్యూట్రోఫిల్స్ అని పిలువబడే తెల్ల రక్త కణంతో సహా చాలా తెల్ల రక్త కణాలను తొలగిస్తాయి. న్యూట్రోఫిల్స్ తక్కువ స్థాయిని న్యూట్రోపెనియా అంటారు. దీర్ఘకాలిక న్యూట్రోపెనియా ఒక వ్యక్తిని ఇన్ఫెక్షన్ అభివృద్ధి చేసే ప్రమాదం ఎక్కువగా ఉంటుంది. అంటువ్యాధులు చికిత్స చేయవచ్చు, అయితే ముందుగానే పట్టుకొని వెంటనే చికిత్స చేయకపోతే అవి ప్రాణాంతకం కావచ్చు.
ఆసుపత్రిలో ఉన్నప్పుడు, స్టెమ్ సెల్ ట్రాన్స్ప్లాంట్ చేసిన వెంటనే, చికిత్స బృందం అంటువ్యాధులు అభివృద్ధి చెందకుండా జాగ్రత్తలు తీసుకుంటుంది అలాగే ఇన్ఫెక్షన్ సంకేతాల కోసం నిశితంగా పర్యవేక్షిస్తుంది. ఇన్ఫెక్షన్ సోకే ప్రమాదాన్ని తగ్గించడానికి అనేక జాగ్రత్తలు తీసుకున్నప్పటికీ, అలోజెనిక్ స్టెమ్ సెల్ ట్రాన్స్ప్లాంట్ చేసిన చాలా మంది రోగులకు ఇన్ఫెక్షన్ వస్తుంది.
మార్పిడి తర్వాత మొదటి కొన్ని వారాలలో, రోగులు బ్యాక్టీరియా సంక్రమణను అభివృద్ధి చేసే ప్రమాదం ఎక్కువగా ఉంటుంది. ఇటువంటి అంటువ్యాధులు, రక్తప్రవాహ అంటువ్యాధులు, న్యుమోనియా, జీర్ణ వ్యవస్థ అంటువ్యాధులు లేదా చర్మ వ్యాధులను కలిగి ఉంటాయి.
రాబోయే కొద్ది నెలల్లో, రోగులు వైరల్ ఇన్ఫెక్షన్ల బారిన పడే ప్రమాదం ఎక్కువగా ఉంటుంది మరియు ఇవి మార్పిడికి ముందు శరీరంలో నిద్రాణమైన వైరస్లు కావచ్చు మరియు రోగనిరోధక శక్తి తక్కువగా ఉన్నప్పుడు మంటలు చెలరేగవచ్చు. వారు ఎల్లప్పుడూ లక్షణాలను కలిగించరు. మార్పిడి తర్వాత రెగ్యులర్ రక్త పరీక్షలు సైటోమెగలోవైరస్ (CMV) అని పిలువబడే వైరల్ ఇన్ఫెక్షన్ యొక్క ఫ్లే-అప్ ముందుగానే గుర్తించబడిందని నిర్ధారించుకోవడానికి చేయబడుతుంది. రక్త పరీక్షలు CMV ఉన్నట్లు చూపితే - లక్షణాలు లేకపోయినా - రోగికి యాంటీవైరల్ మందులతో చికిత్స ఉంటుంది. చికిత్స యొక్క ఒకటి కంటే ఎక్కువ కోర్సులు అవసరమవుతాయి మరియు ఈ చికిత్స ఆసుపత్రిలో ఉండడాన్ని పొడిగించవచ్చు.
అలోజెనిక్ స్టెమ్ సెల్ మార్పిడి తర్వాత 2 నుండి 4 వారాల మధ్య రక్త గణనలు పెరగడం ప్రారంభమవుతుంది. అయినప్పటికీ, రోగనిరోధక వ్యవస్థ పూర్తిగా కోలుకోవడానికి చాలా నెలలు లేదా కొన్నిసార్లు సంవత్సరాలు పట్టవచ్చు.
ఆసుపత్రి నుండి డిశ్చార్జ్ అయినప్పుడు వైద్య బృందం ఇన్ఫెక్షన్ యొక్క ఏ సంకేతాలను చూడాలి మరియు సాధ్యమయ్యే ఇన్ఫెక్షన్ లేదా రోగికి ఆందోళన కలిగించే ఏదైనా ఉంటే ఎవరిని సంప్రదించాలో సలహా ఇవ్వాలి.
చాలా ఎక్కువ మోతాదు కీమోథెరపీ యొక్క దుష్ప్రభావాలు
అధిక మోతాదులో క్యాన్సర్ వ్యతిరేక చికిత్స నుండి రోగులు దుష్ప్రభావాలను అనుభవించే అవకాశం ఉంది. కింది దుష్ప్రభావాలు సాధారణంగా ఉండవచ్చు మరియు మరింత సమాచారం లో ఉంది దుష్ప్రభావాలు విభాగం
- ఓరల్ మ్యూకోసిటిస్ (నోరు నొప్పి)
- రక్తహీనత (తక్కువ ఎర్ర కణాల సంఖ్య)
- థ్రోంబోసైటోపెనియా (తక్కువ ప్లేట్లెట్ కౌంట్)
- వికారం మరియు వాంతులు
- జీర్ణవ్యవస్థ సమస్యలు (అతిసారం లేదా మలబద్ధకం)
అంటుకట్టుట వైఫల్యం
మార్పిడి చేసిన మూలకణాలు ఎముక మజ్జలో స్థిరపడి కొత్త రక్త కణాలను తయారు చేయడంలో విఫలమైతే గ్రాఫ్ట్ వైఫల్యం సంభవిస్తుంది. దీనర్థం రక్త గణనలు కోలుకోలేవు, లేదా అవి కోలుకోవడం ప్రారంభిస్తాయి కానీ మళ్లీ తగ్గుతాయి.
అంటుకట్టుట వైఫల్యం తీవ్రమైనది కానీ అలోజెనిక్ స్టెమ్ సెల్ మార్పిడి తర్వాత ఇది చాలా అరుదు, ప్రత్యేకించి దాత బాగా సరిపోలినట్లయితే.
వైద్య బృందం రక్త గణనలను నిశితంగా పర్యవేక్షిస్తుంది మరియు కొత్త స్టెమ్ సెల్ విఫలమైతే, రోగికి మొదట్లో గ్రోత్ ఫ్యాక్టర్ హార్మోన్లతో చికిత్స అందించవచ్చు. ఇవి ఎముక మజ్జలోని మూలకణాలను ఎక్కువ కణాలను ఉత్పత్తి చేయడానికి ప్రోత్సహిస్తాయి.
దాత మూలకణాలు చెక్కబడకపోతే, రోగికి రెండవ స్టెమ్ సెల్ మార్పిడి అవసరం కావచ్చు. ఈ రెండవ మార్పిడి అదే స్టెమ్ సెల్ దాత నుండి లేదా వేరొకదాని నుండి కావచ్చు.
ఆలస్య ప్రభావాలు
లేట్ ఎఫెక్ట్స్ అనేది లింఫోమా చికిత్స తర్వాత నెలలు లేదా సంవత్సరాలలో అభివృద్ధి చెందే ఆరోగ్య సమస్యలు. చాలా మార్పిడి కేంద్రాలు ఆలస్య ప్రభావాలను వీలైనంత త్వరగా గుర్తించడానికి స్క్రీనింగ్ ప్రోగ్రామ్లను అందించే లేట్ ఎఫెక్ట్స్ సేవలను అందించాయి. ఇది రోగికి ఏదైనా ఆలస్య ప్రభావాలను అభివృద్ధి చేస్తే విజయవంతంగా చికిత్స పొందే ఉత్తమ అవకాశాన్ని ఇస్తుంది.
రోగులకు పోస్ట్-ట్రాన్స్ప్లాంట్ లింఫోప్రొలిఫెరేటివ్ డిజార్డర్ (PTLD) అభివృద్ధి చెందే ప్రమాదం కూడా ఉండవచ్చు - ట్రాన్స్ప్లాంట్ తర్వాత రోగనిరోధక శక్తిని తగ్గించే మందులను తీసుకునే వ్యక్తులలో లింఫోమాస్ అభివృద్ధి చెందుతాయి. అయితే, PTLD చాలా అరుదు. మార్పిడి చేసిన చాలా మంది రోగులు PTLDని అభివృద్ధి చేయరు.
తదుపరి సంరక్షణ
స్టెమ్ సెల్ మార్పిడి తర్వాత, డాక్టర్తో రెగ్యులర్ (వారం) అపాయింట్మెంట్లు ఉంటాయి. చికిత్స తర్వాత నెలలు మరియు సంవత్సరాల పాటు ఫాలో అప్ కొనసాగుతుంది, కానీ సమయం గడిచేకొద్దీ తక్కువ మరియు తక్కువ తరచుగా ఉంటుంది. చివరికి ట్రాన్స్ప్లాంట్ వైద్యులు రోగుల GPకి తదుపరి సంరక్షణను అప్పగించగలరు.
మార్పిడి చేసిన సుమారు 3 నెలల తర్వాత, a PET స్కాన్, CT స్కాన్ మరియు / లేదా ఎముక మజ్జ ఆస్పిరేట్ (BMA) రికవరీ ఎలా జరుగుతుందో అంచనా వేయడానికి షెడ్యూల్ చేయబడవచ్చు.
మార్పిడి తర్వాత వారాలు మరియు నెలల్లో చికిత్స కోసం ఆసుపత్రికి తిరిగి వెళ్లడం సాధారణం, అయితే సమయం గడిచేకొద్దీ, తీవ్రమైన సమస్యల ప్రమాదం తగ్గుతుంది.
రోగులు కూడా అధిక-మోతాదు చికిత్స నుండి దుష్ప్రభావాలను ఎదుర్కొనే అవకాశం ఉంది మరియు అనారోగ్యంగా మరియు చాలా అలసిపోయినట్లు అనిపించవచ్చు. అయినప్పటికీ, స్టెమ్ సెల్ మార్పిడి నుండి కోలుకోవడానికి సాధారణంగా ఒక సంవత్సరం పడుతుంది.
రికవరీ కాలంలో పరిగణించవలసిన ఇతర అంశాల గురించి వైద్య బృందం సలహా ఇవ్వాలి. లింఫోమా ఆస్ట్రేలియా ఆన్లైన్ ప్రైవేట్ ఫేస్బుక్ పేజీని కలిగి ఉంది, లింఫోమా డౌన్ కింద మీరు ప్రశ్నలు అడగవచ్చు మరియు లింఫోమా లేదా స్టెమ్ సెల్ ట్రాన్స్ప్లాంట్ ద్వారా ప్రభావితమైన ఇతర వ్యక్తుల నుండి మద్దతు పొందవచ్చు.
స్టెమ్ సెల్ మార్పిడి తర్వాత ఏమి జరుగుతుంది?
చికిత్సను పూర్తి చేస్తోంది చాలా మంది రోగులకు ఒక సవాలుగా ఉంటుంది, ఎందుకంటే వారు మార్పిడి తర్వాత తిరిగి జీవితంలోకి తిరిగి సర్దుబాటు చేసుకుంటారు. కొన్ని సాధారణ ఆందోళనలు వీటికి సంబంధించినవి కావచ్చు:
- శారీరక
- మానసిక క్షేమం
- భావోద్వేగ ఆరోగ్యం
- సంబంధాలు
- పని, అధ్యయనం మరియు సామాజిక కార్యకలాపాలు
మరింత సమాచారం
స్టీవ్కు 2010లో మాంటిల్ సెల్ లింఫోమా ఉన్నట్లు నిర్ధారణ అయింది. స్టీవ్ ఆటోలోగస్ మరియు అలోజెనిక్ స్టెమ్ సెల్ ట్రాన్స్ప్లాంట్ రెండింటిలోనూ బయటపడ్డాడు. ఇది స్టీవ్ కథ.
డాక్టర్ నాదా హమద్, హెమటాలజిస్ట్ & బోన్ మ్యారో ట్రాన్స్ప్లాంట్ ఫిజిషియన్
సెయింట్ విన్సెంట్ హాస్పిటల్, సిడ్నీ
డాక్టర్ అమిత్ ఖోట్, హెమటాలజిస్ట్ & బోన్ మ్యారో ట్రాన్స్ప్లాంట్ ఫిజిషియన్
పీటర్ మక్కల్లమ్ క్యాన్సర్ సెంటర్ & రాయల్ మెల్బోర్న్ హాస్పిటల్
డాక్టర్ అమిత్ ఖోట్, హెమటాలజిస్ట్ & బోన్ మ్యారో ట్రాన్స్ప్లాంట్ ఫిజిషియన్
పీటర్ మక్కల్లమ్ క్యాన్సర్ సెంటర్ & రాయల్ మెల్బోర్న్ హాస్పిటల్
డాక్టర్ అమిత్ ఖోట్, హెమటాలజిస్ట్ & బోన్ మ్యారో ట్రాన్స్ప్లాంట్ ఫిజిషియన్
పీటర్ మక్కల్లమ్ క్యాన్సర్ సెంటర్ & రాయల్ మెల్బోర్న్ హాస్పిటల్
డాక్టర్ అమిత్ ఖోట్, హెమటాలజిస్ట్ & బోన్ మ్యారో ట్రాన్స్ప్లాంట్ ఫిజిషియన్
పీటర్ మక్కల్లమ్ క్యాన్సర్ సెంటర్ & రాయల్ మెల్బోర్న్ హాస్పిటల్

